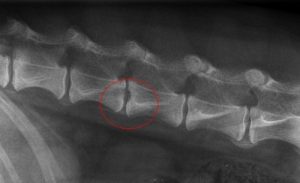
Видна ли межпозвоночная грыжа не рентгене, как определить грыжу позвоночника с помощью рентген исследования, как проходит процедура – ответы на эти и другие вопросы в нашей развернутой статье о рентгене позвоночника.
Межпозвоночные диски, связки и группы мышц спины соединяют между собой позвонки, делая позвоночник одновременно гибким и прочным. Диски создают своеобразную амортизацию для позвоночника во время движений человека, снимая ударную нагрузку на него.
Межпозвоночная грыжа – это выпадение или выпячивание диска из правильного положения между позвонками, при котором сдавливаются нервные окончания спинного мозга. Боли в спине, онемение конечностей, возникающие при межпозвоночной грыже, являются показаниями к проведению рентгенографии.
Но покажет ли рентген грыжу позвоночника?
Рентгенография не сможет достоверно точно показать изменения в положении и состояние межпозвоночных дисков также, как при костных изменениях в позвоночнике. Рентгеновский луч не поглощается суставными тканями. Но поскольку сама межпозвоночная грыжа изменяет саму костную структуру прилегающих позвонков, а это изменение диагностируется с помощью рентгена, то можно вероятностно предположить о ее наличии при определенных клинических симптомах.
Межпозвоночная грыжа, как правило, возникает в грудном и поясничном отделах спины, рентген которых укажет на косвенные признаки ее присутствия, которые для точного диагноза будут подкреплены следующими данными:
- неврологические изменения, установленные и зафиксированные врачом-невропатологом;
- изменения чувствительности кожи, мышц конечностей, связанные со сдавливанием нервных окончаний;
- ограничение свободы и активности движений ног;
- снижение рефлексов;
- подтверждающие данные МРТ, КТ.
Рентген, в отличие от современных высокотехнологичных диагностик, менее информативен – он только косвенно покажет межпозвоночную грыжу позвоночника. Но рентгенологическое обследование более доступно для любых категорий пациентов. Поэтому именно рентген достаточно часто используется врачами для постановки предварительного диагноза с учетом других клинических симптомов и данных осмотров.
Изменения форм, размеров, структуры позвонков на рентгеновских снимках могут служить основанием для постановки диагноза межпозвоночной грыжи. Анализ рентгеновских снимков при определении возможной межпозвоночной грыжи проходит по следующей схеме:
- Сравниваются правая и левая стороны позвоночника, проверяется их симметрия.
- Сравнивается расстояние между соседними позвонками, определяются места сближения позвонков, уменьшения межпозвонкового расстояния.
- Рассматриваются контуры позвонков, их четкость.
- Рассматривается структура костных изменений на предмет однородности, цвета.
- Определяются видимые наросты на позвонках.
Поскольку межпозвоночная грыжа вызывает воспаление и отеки в близлежащих тканях и дает сильные болевые ощущения, пациент будет искать удобное положение, при котором боль будет меньше. Это приведет к искривлению позвоночника, которое видно на снимках рентгена.
Врач-невролог назначит рентген для постановки диагноза межпозвоночной грыжи при следующих симптомах у пациента:
- онемение конечностей, паха, бедер, стоп, рук;
- нарушение чувствительности конечностей;
- резкие изменения давления без видимой причины;
- боли в ногах, пояснице, шее, под лопатками;
- периодические головные боли.
Рентгенологическими критериями для постановки диагноза межпозвоночной грыжи будут:
- сужение или уменьшение расстояния между позвонками, при котором происходит разрушение диска;
- уплотнения, наросты на позвонках в предполагаемом месте возникновения грыжи;
- увеличение площади костной ткани вдоль позвонков спереди и сбоку;
- остеофиты;
- разрастание костной ткани клювовидного характера;
- изменение лордоза при боковой проекции снимков;
- остеопороз, остеосклероз позвонков.
источник
Боли в спине могут быть причиной различных заболеваний. Для постановки диагноза назначается специальное обследование. Покажет ли рентген грыжу позвоночника? Вероятность этого не очень велика.
В большинстве случаев при болях в области спины врач дает направление на рентген позвоночного столба. И только после того как на снимке нельзя будет увидеть каких-либо негативных изменений, прибегают к другим обследованиям. Однако современная диагностика не рекомендует использовать данный метод в первую очередь. Объясняется это тем, что при межпозвоночной грыже поражаются мягкие ткани, которые на рентгеновском снимке не заметны. Поэтому необоснованное радиационное облучение по мере возможности пытаются исключить.
Что же можно увидеть на пленке после процедуры? Так как позвоночник прямоугольной формы с закругленными углами и слегка вогнутыми боками, то боковая проекция показывает дуги и отростки, а прямая — остистые отростки. Для определения патологий проводится сравнительный анализ левой и правой половин позвонка. При этом внимание уделяется расстоянию между располагающимися рядом позвонками, четкости очертаний, характеру и насыщенности цвета костных тканей, наличию каких-либо выростов.
Чтобы определить межпозвоночную грыжу, учитывают все указанные факторы. Врач-рентгенолог знает, что щели между позвонками пропускают рентгеновские лучи, не давая отражения. При наличии хрящевых образований луч также не дает отражения. Поэтому вывод о том, есть ли грыжа, можно сделать только на основе анализа описанных выше факторов.
- переломом;
- подвывихом и вывихом;
- кифозом;
- сколиозом;
- опухолью.
Максимальная информация, которую показывают рентгеновские пленки — это высота межпозвонковых дисков. С ее помощью удается всего лишь определить наличие дегенеративно-дистрофического поражения. В результате подобных патологий появляются трещины в хрящевых дисках. Однако грыжевое выпячивание межпозвонкового участка не всегда связано с нарушением хрящевых структур.
Для более точного установления диагноза проводят дополнительное обследование функциональной рентгенографией. С его помощью выявляют нестабильность. В случае смещения близлежащих позвонков больше чем на 4 мм можно сделать предположение об образовании межпозвонковой грыжи. Однако и такой метод не является достоверным.
Человек не всегда подозревает у себя наличие раковых новообразований на начальной стадии. В связи с этим перед назначением рентгеновского обследования в идеале необходимо произвести диагностику состояния пациента для исключения раковых клеток.
Если есть возможность увидеть грыжу, используя другие методы, то от рентгеновского облучения желательно отказаться. Прибегать к нему нужно только в случае крайней необходимости.
На сегодняшний день все более распространенным становится цифровой рентген. Его преимуществом перед устаревшим рентгеновским методом является то, что вся полученная информация сохраняется на цифровом носителе, передавать ее можно по интернету. Однако что касается получения более точного диагноза, то здесь цифровой рентген ничем не отличается от обычного.
Грыжевое выпячивание какого-либо отдела позвоночника на рентгеновском снимке в большинстве случаев не видно. Лишь иногда, учитывая косвенные признаки, врач имеет возможность установить диагноз. При полном исчезновении щели между близлежащими позвонками возникает уверенность в правильности диагностирования. В современной медицине рентгенография как метод обследования позвоночника уже отходит на второй план. Ее место занимают компьютерная томография и магнитно-резонансная томография.
Так как рентгеновский снимок не может показать наличие грыжевых образований, врачи нередко диагностируют заболевание другими методами. Если невропатолог достаточно опытен и грамотен, то сделать предположение о наличии заболевания он может, не прибегая к рентгенографии.Он обратит внимание на снижение сухожильных рефлексов, уменьшение болевой и тактильной чувствительности. Все указанные признаки дают основание предполагать наличие грыжи в позвоночнике.
Более точную информацию о состоянии позвоночника и наличии грыжевых выпуклостей дает магнитно-резонансная томография. МРТ показывает участок, где произошло защемление нервного корешка, разорвались волокна фиброзного хряща.
Этот современный метод дает возможность определить также места отеков и воспалений. На сегодняшний день МРТ является наилучшим методом определения грыжевого выпячивания. Принцип его воздействия состоит в том, что водород пропускают через магнитное поле, регистрируя при этом радиоволны. Исследуются ткани, содержащие большое количество воды.
Несколько слов следует сказать о грыже Шморля. Она имеет некоторые отличия от обычной межпозвонковой грыжи. Это место ее локализации, отсутствие сдавливания спинномозговых корешков, не вовлечение в патологическую реакцию сосудисто-нервных пучков. Однако опасность такой патологии все же высока. Объясняется это тем, что грыжа Шморля, не выявленная вовремя и не поддающаяся терапевтическому воздействию, часто приводит к серьезным осложнениям.
Можно ли увидеть такую разновидность грыжевого выпячивания на рентгене? Само по себе название заболевания является рентгенологическим понятием. Установить его можно различными способами:
- визуальный осмотр и пальпация;
- анализ истории болезни;
- жалобы пациента.
Однако основным методом в данном случае является рентгенография. В этом случае в ее надежности не стоит сомневаться.
На рентгеновском снимке грыжа Шморля узнается почти всегда. Данную патологию специалист может узнать по незначительной вогнутости замыкательной пластинки соседних позвонков на определенных уровнях. На фото видны остеосклерозные участки вокруг зоны поражения. Спутать данную патологию с межпозвонковой грыжей или другими патологиями невозможно. Связано это с тем, что при описываемом нарушении не происходит разрушение фиброзного кольца, которое может показать рентгенограмма.
Рентгеновский снимок показывает грыжу Шморля даже у людей пожилого возраста. На нем врач видит вдавливания верхней и нижней замыкательных пластинок одного участка позвоночника. Данные явления могут стать основанием для постановки точного анализа.
Можно сделать вывод, что для определения межпозвоночного грыжевого выпячивания рентгенография является ненадежным методом. В этом случае чаще прибегают к магнитно-резонансной томографии. Однако при выявлении грыжи Шморля рентген сможет показать наиболее точную картину заболевания.
источник
Рентген — одно из традиционных обследований, помогающий выявить патологии со стороны опорно-двигательного аппарата. На снимках отчетливо видны кости и такие проблемы с позвоночником, как переломы и искривление. Но показывает ли он грыжу позвоночника? В вопросе предстоит разобраться.
Речь пойдет непосредственно о межпозвоночных новообразованиях, которые есть ничто иное, как выпадение одного из дисков между позвонками. В результате таковой патологии правильное положение позвонков меняется, нервные окончания спинного мозга оказываются под огромным давлением, что причиняет немало беспокойств и дискомфорта.
При обращении пациента с болями в спине специалист, собрав необходимые ему данные анамнеза, выписывает направление на рентгенографию. Многие сомневаются в необходимости данной процедуры, поскольку не уверены, можно ли на рентгене увидеть грыжу позвоночника. Пройти обследование необходимо по одной причине: только он сможет с максимальной точность определить масштаб возникшей проблемы: повреждены ли мышцы и связки либо дискомфорт и боль возникают на фоне деформации костно-хрящевой ткани. Кроме этого, только рентгеновские снимки смогут показать изменение в расстоянии между позвонками, что является первым признаком новообразований в межпозвоночном пространстве. Деформация участков, выпирание, неровности, смещения, подвывихи — все это хорошо видно при обследовании.
Это же касается и подозрения на остеохондроз и смещение. Ведь очевидная проблема так и не будет выявлена, а долю облучения человек получит.
Чтобы точно прояснить ситуацию относительно того, видно ли на рентгене грыжу позвоночника, нужно немного углубиться в суть метода и особенности протекания патологии.
Рентген — метод, основанный на прохождении рентгеновских лучей через мягкие ткани. При этом свой «взор» лучи останавливают на плотных участках. Межпозвоночная грыжа и есть тот самый уплотненный участок, отличающийся тем, что выходит за пределы позвоночного столба. Насколько сильно это выпирание, зависит только от степени тяжести недуга.
Таким образом, получается, что снимок покажет позвоночную грыжу, но детализировать его вряд ли получится. Не будет ожидаемой достоверности сразу в некоторых пунктах:
- Изменение в положении позвонков;
- Костные изменения;
- Общее состояние межпозвоночных дисков;
- Невозможно определить степень воздействия грыжи на спинной мозг и позвоночные сосуды.
Невозможность описать характер новообразования чревата отсутствием лечения, а, значит, состояние пациента будет только усугубляться.
Чтобы рентгенологическое исследование показало наличие позвоночной грыжи, она должна быть больших размеров. Мелкие детали патологии рентген рассмотреть не может, для этих целей показаны КТ или МРТ.
Рентген при грыже позвоночника не эффективен с виду определенных факторов:
- Нет возможности отслеживать проблему в динамике ее развития. Во время процедуры возможно использование только двух проекций: прямой и боковой. И та, и другая статичны. Отслеживать состояние проблемы в деталях они не позволяют. Иными словами, каждое последующее изображение не покажет улучшений или ухудшений у пациента даже после интенсивной терапии. Это чревато тяжелыми последствиями, особенно если новообразование продолжает расти и сдавливать сосуды и нервные окончания. Непременно потребуются иные формы диагностики.
- По рентгенографическому снимку возможно установить лишь предварительный диагноз, для точного потребуется прохождение МРТ.
- Поскольку хрящевая ткань, коей и является грыжа позвоночника, хорошо пропускает через себя лучи рентгенологического аппарата, увидеть ее патология довольно проблематично.
В связи со всем выше изложенным возникает справедливый вопрос, если на рентгене досконально не видно позвоночной грыжи, то почему врачи так настоятельно рекомендуют этот тип диагностики. Все дело в его доступности для всех категорий граждан.
Две основные проекции процедуры позволяют увидеть позвоночную дугу и остистые отростки. Независимо от степени развития грыжевого новообразования снимок определенно покажет следующие нюансы:
- Расстояние между дисками.
- отчетливое контурирование каждого из позвонков: малейшие нарушения в очертаниях могут стать сигналом. Например, при грыже Шморля присутствует своеобразная вогнутость позвонка, а при обнаружении дополнительных отростков диагностируется остеохондроз.
- Степень плотности костей. Зафиксированные на одном месте кости отличаются особо яркой окраской на изображении.

Если нет возможности пройти более глубокое обследование, то специалист вынужден будет максимально расшифровать данные рентгенснимка. Диагноза ставится при соотнесении конкретных моментов:
- Сравнение противоположных сторон позвоночника с целью выявить ассиметричное расположение;
- При анализе расстояние между позвонками определяется участок их максимального сближения;
- Определяется четкость контуров каждого позвонка;
- Выявление однородности костной ткани на всем снимке;
- Исключаются или подтверждаются наросты на позвонках;
- Очень важно выявить искривление позвоночного столба: оно возникает из-за того, что человек, испытывая дискомфорт, старается сменить положение тела.
Общий диагноз ставится только в совокупности результатов рентгена и признаков недуга, среди которых выделяют онемение конечностей, уменьшение чувствительности, резкие скачки давления, внезапная головная боль, боли в пояснице, шее.
Обследование шейного или грудного участка никакой подготовки не требует. Чего не скажешь про грыжу поясничного отдела. Основные подготовительные мероприятия направлены на устранение газов в кишечнике, поскольку их брожение может серьезно исказить результат диагностики:
- За неделю до рентгена исключить все продукты, провоцирующие брожение в кишечнике (капуста, ржаной хлеб, пиво, бобовые культуры);
- Проведение очистительной клизмы непосредственно перед рентгеном.


Кроме того, информативность снимка зависит и от того, насколько правильно вел себя пациент во время процедуры: лаборант определяет правильное положение, его важно соблюдать до конца.
Поскольку рентген — диагностика, связанная с некоторой долей излучения, проводят ее в крайних случаях и только по показаниям. При этом есть люди, которым такое обследование крайне нежелательно. К ним относятся беременные и кормящие женщины и те, кто делал снимок относительно недавно. Допустимо в короткие сроки провести не более 2 процедур.
Итог очевиден. Увидеть грыжу позвоночника на простом рентгенологическом снимке невозможно. Только косвенные признаки проявляют себя, а этого не всегда бывает достаточно.
источник
Возможности современных методов диагностики таковы, что больше внутреннее содержимое человеческого тела не является тайной. Задача состоит лишь в том, чтобы правильно выбрать форму исследования, ведь каждая из них основывается на определённом физическом эффекте. И там, где эффективно УЗИ, КТ может оказаться бессильной.
Один из популярных вопросов: «Покажет ли классический рентген грыжу позвоночника?» Снимки прекрасно визуализируют человеческие кости. Поэтому переломы и возможные искривления всегда легко устанавливаются. Можно также обнаружить дисковую грыжу, костные новообразования и остеопороз.
Тот факт, что имеется грыжа, выполненный рентген не подтверждает. Болезнь диагностируют при помощи МРТ. Патология обычно находится в грудной части позвоночного столба или в пояснице. Именно эти участки переносят сильные физические нагрузки. При процедуре используется поле напряжением не менее 1 Тл.
Когда проводится МРТ грудного, шейного или поясничного участков, можно чётко увидеть выпавший за пределы физиологической области межпозвоночный диск. Степень выпячивания указывает на пролабирование или грыжу хряща. Врачи направляют больных на магнитно-резонансную томографию, если слышат жалобы на:
- онемевшие пальцы рук;
- боли в плечевой области;
- повышение артериального давления;
- периодические головные боли;
- дискомфорт в области шеи;
- болевой синдром под лопаткой;
- неприятные ощущения в верхних конечностях.
Проверку грудного участка позвоночника рекомендуют нечасто. Здесь редко встречаются грыжи, за исключением подростков с синдромом Шейермана-Мау и нарушениями осанки.
Межпозвоночную грыжу провоцирует ряд факторов, связанных с образом жизни и генетическими заболеваниями человека. В их число входят:
- сильные физические нагрузки, особенно сопряжённые с поднятием тяжестей;
- малоподвижный образ жизни;
- наследственная ломкость костей и патологии хрящевой ткани;
- неправильное питание (особенно вреден избыток соли).
К исследованию шеи и грудного отдела позвоночника специально готовиться не нужно. Пациенту достаточно прийти в назначенное время с необходимыми документами в поликлинику. Однако перед обследованием дисков поясничного отдела нужно выполнить ряд подготовительных мероприятий. Это связано с тем, что повышенное газообразование в желудочно-кишечном тракте существенно искажает симптоматику болезни. Поэтому врачи советуют выполнить следующие действия.
- За 7 суток до процедуры отказаться от употребления в пищу газообразующей пищи. Запрещаются капуста, белый хлеб, горох и фасоль. Перед рентгеном медик вручает обследуемому памятку с точным описанием диеты. Иногда рекомендуется принимать сорбенты, например, активированный уголь.
- Перед обследованием принять слабительное или сделать клизму.
Сможет ли рентген определить точное состояние позвоночника, зависит от выполнения пациентом врачебных предписаний. Чтобы получить подходящие для дальнейшего рассмотрения снимки, больной принимает положение, выбранное лаборантом. Нужна полная неподвижность. В ходе процедуры выполняется не более 5 снимков.
Доктора Скоромец и Задворный выработали рентгенологические факторы выявления патологий позвоночного столба. Они становятся поводом для дополнительных диагностических процедур.
- Если в ходе рентгенографии обнаружилось выпрямление физиологического изгиба позвоночника вперед (лордоз); при этом на некоторых шейных позвонках заострены полулунные отростки, а верхушки – склеротизировались; межпозвонковая щель стала короче – эти изменения свидетельствуют о различных заболеваниях опорно-двигательной системы – от грыжи до остеохондроза.
- Наступившая вторая стадия болезни – видно остеосклероз субхондрального типа. Дистрофические и дегенеративные процессы приводят к тому, что разрушается фиброзное кольцо, и выпадает пульпозное ядро. По краям боковых либо передних тел поражённых позвонков отмечаются разрастания.
- Третья стадия – с сильно суженной межпозвоночной щелью и костными остеофитами. Позвоночная щель приобретает клиновидную форму. При обследовании шейного отдела обнаруживается множество полулунных отростков.
Если межпозвонковая грыжа сочетается с деформирующим спондилёзом, признаки болезни ярко выражены. Временно облегчить страдания больного можно при помощи нестероидных противовоспалительных средств (НПВС).
Наличие вертикальных разрастаний клювовидной формы на снимке – признак не только дегенерации хрящей и костной ткани. Часто такое происходит при спондилёзе, когда позвоночные связки обызвествляются. Дифференциальный диагноз с остеохондрозом ставят по высоте межпозвоночной щели. У больных спондилёзом она остаётся прежней.
Важно также отличить данное состояние от фиксирующего лигаментоза (болезни Форестье) и болезни Бехтерева.
До проведения рентгена больной сталкивается с клинической картиной патологии. Рентгенограмма показывает нарушение физиологических изгибов. Если грыжа в расположена в груди или грудобрюшной диафрагме, у обследуемого обнаруживают кифоз.
Если рентген показывает наличие остеопороза, подобное состояние может указывать на различные патологии позвоночного столба. Истончившиеся позвоночные тела – признак нарушения питания позвонков. Такое бывает при дегенеративных процессах и грыже.
Рентгеновский снимок указывает на косвенные признаки дистрофии и дегенеративных процессов. Речь идёт об остеосклерозе и остеопорозе, характерных для многих патологий позвоночника, поражающих мягкие ткани и кости.
В ходе исследования можно обнаружить грыжу Шморля. При этом пульпозное ядро проникает в тела находящихся рядом позвонков. В итоге прогибаются и замыкательные пластинки близлежащих сегментов.
Позвоночник здорового человека должен слегка выгибаться вперёд. Нормальный позвонок характеризуется прямоугольной формой, углы – скруглены, а боковые части – слегка вогнуты. В прямой проекции визуализируются остистые отростки, а в боковой – отростки и дуги. Межпозвоночные диски занимают положение между позвонками.
При анализе снимков рентгенолог оценивает такие показатели:
- расстояние между отдельными позвонками;
- чёткость их границ;
- интенсивность окрашивания костной структуры;
- присутствие остеофитов.
На рентгене видны вывихи, переломы, вторая и первая стадии остеохондроза. Можно также проверить состояние шейного отдела. Чтобы получить больше информации, снимки делают в прямой и боковой проекциях. Для оценки мобильности объекта исследования назначают функциональную рентгенографию. Так выявляют нестабильность или блокаду позвоночно-двигательного сегмента.
На рентгеновском снимке врач увидит следующие отклонения от нормы.
- Врождённые патологии, включая заболевание Киммерле, которому свойственна дополнительная костная ткань в первом позвонке. Образование сдавливает позвоночную артерию.
- Межпозвонковые грыжи разных типов. Их определяют косвенно – по выпадению поражённого дискового хряща, сокращению или полному исчезновению межпозвонковой щели. Немного больше информации можно получить с помощью КТ, но на МРТ подтвердить или опровергнуть предварительный диагноз доступно со стопроцентной гарантией.
- Воспаление суставов. При этом поражены кровеносные сосуды, а в эпицентре воспалительного процесса видны крючковидные образования.
- Опухоли с метастазами. Визуализируются слабые и интенсивные тени, распад ткани костей.
- Миелопатии – болезни позвоночного столба при поражении спинного мозга в области шеи. Иногда при данной патологии болят руки и шея.
- Радикулит. Болевые ощущения режущего и обжигающего типа отдаются в верхние конечности, лопатки и плечи. Иногда болит голова (теменная и затылочная области).
- Спондилёз. Устанавливается на основе разрушенных межпозвонковых хрящей. В результате позвоночник становится менее гибким и покрывается костными наростами, компенсирующими утрату амортизации.
- Остеопороз. Плотность кости снижается, а ткань разрушается. Болезнь возникает, если нарушен обмен кальция и фосфора. При этом болят руки, учащается сердцебиение, и появляются судороги в области нижних конечностей.
- Лордоз шейного отдела. В норме этот отдел в рентгеновских проекциях – прямой. Однако при многих заболеваниях шея изгибается в переднюю сторону. Развивается у людей с некоторыми патологиями позвоночного столба. К ним относится, в том числе, и диафрагмальная грыжа. Нарушается осанка: голова низко посажена и выдвинута в переднем направлении.
- Кифоз. Позвоночный столб напоминает по форме дугу. Шейный участок деформирован. Если наступила первая степень остеохондротического процесса, высота межпозвоночной щели уменьшается не более, чем на треть позвоночного тела. Вторая степень приводит к уменьшению данной области до половины позвоночного тела.
Мягкие ткани, в том числе воспаление мышц и связок (миозит), не визуализируются. Они хорошо пропускают излучение. В то же время переломы прекрасно заметны. Врач видит смещённые кости или трещины. При сколиозе позвоночный столб отклонён в сторону. Рак (опухоль злокачественного типа) выглядит, как затемнения круглой формы. Если высота межпозвоночных щелей стала меньше, врачи диагностируют остеохондроз.
При лёгких формах болезни врачи рекомендуют медикаментозную терапию (НПВС) и лечебную физкультуру. Медики могут прописать диету, чтобы устранить отложения солей. С массажами нужно действовать осторожно, чтобы не усугубить ситуацию.
Если консервативные методы не помогают, врачи проводят хирургическое вмешательство. При этом поражённый хрящ удаляется и заменяется на искусственный. Манипуляция называется ламинэктомией. После неё необходимо пройти реабилитацию. Больным рекомендуют лечебную гимнастику, грязевые процедуры и так далее.
Тактику лечения обязательно нужно обсуждать с лечащим врачом, иначе можно нанести вред пациенту. Стоимость лечения уходит на второй план. Главное – добиться выздоровления.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Боли в спине могут быть причиной различных заболеваний. Для постановки диагноза назначается специальное обследование. Покажет ли рентген грыжу позвоночника? Вероятность этого не очень велика.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В большинстве случаев при болях в области спины врач дает направление на рентген позвоночного столба. И только после того как на снимке нельзя будет увидеть каких-либо негативных изменений, прибегают к другим обследованиям. Однако современная диагностика не рекомендует использовать данный метод в первую очередь. Объясняется это тем, что при межпозвоночной грыже поражаются мягкие ткани, которые на рентгеновском снимке не заметны. Поэтому необоснованное радиационное облучение по мере возможности пытаются исключить.
Что же можно увидеть на пленке после процедуры? Так как позвоночник прямоугольной формы с закругленными углами и слегка вогнутыми боками, то боковая проекция показывает дуги и отростки, а прямая — остистые отростки. Для определения патологий проводится сравнительный анализ левой и правой половин позвонка. При этом внимание уделяется расстоянию между располагающимися рядом позвонками, четкости очертаний, характеру и насыщенности цвета костных тканей, наличию каких-либо выростов.
Чтобы определить межпозвоночную грыжу, учитывают все указанные факторы. Врач-рентгенолог знает, что щели между позвонками пропускают рентгеновские лучи, не давая отражения. При наличии хрящевых образований луч также не дает отражения. Поэтому вывод о том, есть ли грыжа, можно сделать только на основе анализа описанных выше факторов.

- переломом;
- подвывихом и вывихом;
- кифозом;
- сколиозом;
- опухолью.
Максимальная информация, которую показывают рентгеновские пленки — это высота межпозвонковых дисков. С ее помощью удается всего лишь определить наличие дегенеративно-дистрофического поражения. В результате подобных патологий появляются трещины в хрящевых дисках. Однако грыжевое выпячивание межпозвонкового участка не всегда связано с нарушением хрящевых структур.
Для более точного установления диагноза проводят дополнительное обследование функциональной рентгенографией. С его помощью выявляют нестабильность. В случае смещения близлежащих позвонков больше чем на 4 мм можно сделать предположение об образовании межпозвонковой грыжи. Однако и такой метод не является достоверным.

Человек не всегда подозревает у себя наличие раковых новообразований на начальной стадии. В связи с этим перед назначением рентгеновского обследования в идеале необходимо произвести диагностику состояния пациента для исключения раковых клеток.
Если есть возможность увидеть грыжу, используя другие методы, то от рентгеновского облучения желательно отказаться. Прибегать к нему нужно только в случае крайней необходимости.
На сегодняшний день все более распространенным становится цифровой рентген. Его преимуществом перед устаревшим рентгеновским методом является то, что вся полученная информация сохраняется на цифровом носителе, передавать ее можно по интернету. Однако что касается получения более точного диагноза, то здесь цифровой рентген ничем не отличается от обычного.
Грыжевое выпячивание какого-либо отдела позвоночника на рентгеновском снимке в большинстве случаев не видно. Лишь иногда, учитывая косвенные признаки, врач имеет возможность установить диагноз. При полном исчезновении щели между близлежащими позвонками возникает уверенность в правильности диагностирования. В современной медицине рентгенография как метод обследования позвоночника уже отходит на второй план. Ее место занимают компьютерная томография и магнитно-резонансная томография.
Так как рентгеновский снимок не может показать наличие грыжевых образований, врачи нередко диагностируют заболевание другими методами. Если невропатолог достаточно опытен и грамотен, то сделать предположение о наличии заболевания он может, не прибегая к рентгенографии.Он обратит внимание на снижение сухожильных рефлексов, уменьшение болевой и тактильной чувствительности. Все указанные признаки дают основание предполагать наличие грыжи в позвоночнике.
Более точную информацию о состоянии позвоночника и наличии грыжевых выпуклостей дает магнитно-резонансная томография. МРТ показывает участок, где произошло защемление нервного корешка, разорвались волокна фиброзного хряща.
Этот современный метод дает возможность определить также места отеков и воспалений. На сегодняшний день МРТ является наилучшим методом определения грыжевого выпячивания. Принцип его воздействия состоит в том, что водород пропускают через магнитное поле, регистрируя при этом радиоволны. Исследуются ткани, содержащие большое количество воды.
Несколько слов следует сказать о грыже Шморля. Она имеет некоторые отличия от обычной межпозвонковой грыжи. Это место ее локализации, отсутствие сдавливания спинномозговых корешков, не вовлечение в патологическую реакцию сосудисто-нервных пучков. Однако опасность такой патологии все же высока. Объясняется это тем, что грыжа Шморля, не выявленная вовремя и не поддающаяся терапевтическому воздействию, часто приводит к серьезным осложнениям.
Можно ли увидеть такую разновидность грыжевого выпячивания на рентгене? Само по себе название заболевания является рентгенологическим понятием. Установить его можно различными способами:
- визуальный осмотр и пальпация;
- анализ истории болезни;
- жалобы пациента.
Однако основным методом в данном случае является рентгенография. В этом случае в ее надежности не стоит сомневаться.
На рентгеновском снимке грыжа Шморля узнается почти всегда. Данную патологию специалист может узнать по незначительной вогнутости замыкательной пластинки соседних позвонков на определенных уровнях. На фото видны остеосклерозные участки вокруг зоны поражения. Спутать данную патологию с межпозвонковой грыжей или другими патологиями невозможно. Связано это с тем, что при описываемом нарушении не происходит разрушение фиброзного кольца, которое может показать рентгенограмма.
Рентгеновский снимок показывает грыжу Шморля даже у людей пожилого возраста. На нем врач видит вдавливания верхней и нижней замыкательных пластинок одного участка позвоночника. Данные явления могут стать основанием для постановки точного анализа.
Можно сделать вывод, что для определения межпозвоночного грыжевого выпячивания рентгенография является ненадежным методом. В этом случае чаще прибегают к магнитно-резонансной томографии. Однако при выявлении грыжи Шморля рентген сможет показать наиболее точную картину заболевания.
Екатерина Юрьевна Ермакова
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
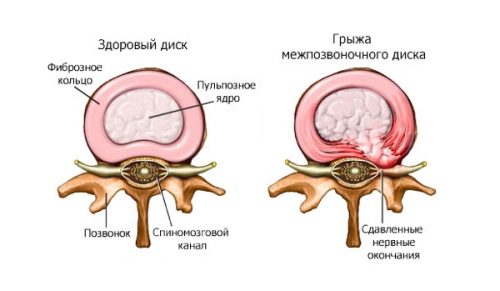
Грыжа межпозвоночного диска представляет собой смещение ядра диска, которое происходит с разрывом фиброзного кольца. Самой распространенной является грыжа поясничного отдела позвоночника, она встречается примерно в 90 процентах случаев.
Намного реже встречаются грыжи в шейном отделе позвоночника, а самая редкая – грыжа грудного отдела. Лечение грыжи поясничного отдела позвоночника, как и грыж других отделов, обычно проводится консервативными методами, без хирургического вмешательства. При таком лечении уже через месяц более половины пациентов практически полностью избавляются от симптомов грыжи позвоночника, а через полгода выздоравливают до 95 процентов больных.
Раньше такими болезнями страдали люди среднего и преклонного возраста. Сейчас же грыжа межпозвоночного диска стала болезнью «без возраста» — она встречается даже у молодежи, хотя наиболее распространена среди людей, возраст которых превышает 30 лет.
Как мы уже сказали, этот вид грыжи встречается чаще всего. Первопричиной этой болезни является специфичная функциональность этого отдела позвоночника – именно здесь наиболее велика нагрузка на межпозвоночные диски.
Диски в этом отделе имеют относительно большую (в сравнении с другими отделами) высоту. Именно из-за этого фактора становится частым такое явление, как выпадение межпозвоночного диска. Есть и еще один фактор – узость и слабость продольной связки, которая не может помешать образованию грыжи просто в силу анатомических особенностей.
Такой неприятный диагноз, как грыжа поясничного отдела позвоночника, предполагают при появлении таких симптомов, как сильный болевой синдром в области поясницы, которая может распространяться на ягодичную область, боли, которые распространяются по боковой или задней поверхности ног и иррадиируют в пальцы ног, снижение или исчезновение ахилловых и коленных рефлексов. В особо тяжелых случаях может происходить нарушение работы тазовых органов, при таком течении болезни практически всегда приходится проводить хирургическое вмешательство.
Причинами появления грыжи поясничного отдела позвоночника могут стать как слишком пассивный (сидячий образ жизни, низкая подвижность человека), так и слишком активный образ жизни человека (профессиональные спортсмены, люди, работа которых предполагает тяжелые физические нагрузки).
Дело в том, что межпозвоночный диск получает питательные вещества не из собственной сети кровеносных сосудов (у диска их просто нет), а посредством процесса диффузии. Именно поэтому двигательная нагрузка должна быть дозирована – при ее недостатке питание диска нарушится, в результате чего диск начнет терять прочность, а результатом будет развитие различных заболеваний позвоночника дегенеративно-дистрофического характера, среди которых межпозвоночная грыжа является наиболее распространенной.
Образовавшаяся межпозвоночная грыжа дает знать о себе такими симптомами:
- локальными болями, которые резко усиливаются при движении;
- болями, которые могут распространяться в ягодичную область, а также по наружной и задней поверхности бедра;
- в «зоне ответственности» сдавленного корешка часто возникает иннервация;
- возможно нарушение чувствительности (ослабление или усиление) в ногах;
- может быть нарушена работа органов таза.
Прежде чем заняться лечением грыжи поясничного отдела позвоночника, нужно пройти тщательную диагностику, которая позволит поставить точный диагноз, на основе которого будут выработаны методы лечение. Такой диагностикой является обследование на магнитно-резонансном томографе.
Если вы рассматриваете варианты, чтобы пройти МРТ поясничного отдела позвоночника, желательно выбирать из лучших профильных клиник. В «Европейском диагностическом центре» обследуют пациентов с применением томографа экспертного класса 1.5 Тесла. Мощность аппарата позволяет делать высокоточные снимки. Следовательно, выводы для диагностирования будут основываться на наиболее достоверной базе. Опытные врачи-рентгенологи ЕДЦ по томограмме могут выявить различные заболевания в начальных фазах.
Увидеть информацию о предлагаемых «Европейским диагностическим центром» услугах можно на сайте центра. Ресурс позволяет также записаться на МРТ – нужно лишь заказать звонок представителя центра. Сотрудник запишет на нужную дату, скажет назначаемое время для процедуры, уточнит список нужных документов. Иногда, при использовании дополнительного контрастного вещества, к МРТ надо готовиться – это тоже обязательно оговаривается.
Лечение грыжи поясничного отдела позвоночника обычно проводится консервативными методами, в подавляющем большинстве случаев его вполне достаточно. Как показывают исследования, более 70 процентов пациентов в течение 12 недель лечения испытывают существенное улучшение состояния и обходятся без хирургического вмешательства. Если брать к рассмотрению более продолжительный период, то выздоровление наступает более, чем у 90 процентов пациентов.
Консервативное лечение ставит перед собой задачу купирования болевого синдрома в острый период болезни, а по его окончанию – предотвращение рецидивов болезни.
Практически всегда в острый период протекания болезни пациенту прописывается постельный режим на несколько первых дней, назначаются анальгетики и нестероидные противовоспалительные препараты. В некоторых случаях могут назначаться миорелаксанты и прочие препараты по назначению врача. Нередко применяются лечебные блокады, хотя такая практика одобряется не всеми врачами – считается, что уколы проводятся в воспаленную область, внося дополнительное раздражение, поэтому они препятствуют скорейшему выздоровлению. В любом случае лечение и конкретные препараты назначаются врачом исходя из результатов диагностики и симптомов.
После того, как болевой синдром отступил, количество применяемых препаратов уменьшается, а упор делается на лечебную гимнастику, массажи и физиотерапевтические процедуры. Основной целью является улучшение состояния мышечного корсета и связочного аппарата. Само консервативное лечение предполагает, что человек в дальнейшем сам будет заботиться о здоровье своей спины, т.е. будет избегать провоцирующих движений, несколько изменит двигательный стереотип, и сам будет регулярно выполнять упражнения ЛФК.
Оперативное вмешательство считается крайней мерой. Оно применяется только в тех случаях, когда долгое время не удается справиться с болевым синдромом, или же если болезнь начала негативно сказываться на работе внутренних органов (что довольно часто бывает при грыже поясничного отдела позвоночника).
Ранее для лечения такого заболевания применялась классическая операция, которая предполагала создание довольно большого трепанационного окна. Грыжа успешно удалялась, но именно повреждения мышц приводили к тому, что они не могли быстро восстановиться, что приводило к регулярным рецидивам болезни. Именно поэтому начали разрабатываться хирургические методы, предполагавшие максимально возможное уменьшение хирургической травмы.
На данный момент «золотым стандартом» хирургического лечения грыжи межпозвоночного диска является микродискэктомия. По сути это нейрохирургическая операция, которая проводится при очень большом увеличении с помощью налобной лупы или операционного микроскопа. Благодаря этому серьезно уменьшается необходимый разрез (до 3-4 см.), соответственно риск рецидивов и послеоперационных осложнений становится минимальным.
Также большую популярность сейчас получает эндоскопическое удаление грыжи, хотя это направление достаточно новое, поэтому оно подвергается серьезной критике и сравнениям с другими методами. У этого метода есть свои сильные и слабые стороны. С одной стороны, размеры разреза в данном случае минимальны (до 2,5 см), соответственно минимален риск рецидивов и осложнений, при этом пациент может ходить на следующий день после операции, а выписывается из стационара через 3-4 дня. А с другой стороны этот метод имеет определенные ограничения по расположению и размеру грыжи диска.
- Упражнения в бассейне для спины
- Иерсиниозный артрит: диагностика и лечение
- Симптомы и лечение болезни Бострупа
- Комплекс упражнений для больной спины
- Симптомы и лечение шейного спондилеза
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
29 января 2019
- Как нужно лечиться при таких МР-признаках?
Есть заключение МРТ — какое лечение может быть?
Ходил и сидел при переломе отросков — это усугубит ситуацию?
Боли в плече — что можете посоветовать?
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2019 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.

- Что такое межпозвоночная грыжа?
- Причины появления
- Грыжа крестцового отдела позвоночника — симптомы
- Диагностика
- Лечение грыжи
- Консервативное лечение
- Хирургическое лечение
- Рекомендации специалистов
- Заключение
Однако, даже если вы услышали от врача этот диагноз, то это не повод впадать в панику. Не стоит мириться с этим заболеванием, каким бы тяжелым оно ни было. Современная медицина располагает множеством довольно эффективных препаратов для его лечения. Статистика показывает, что не всем пациентам требуется операция. Количество больных, которым настоятельно рекомендуют согласиться на эту непопулярную меру, составляет всего лишь 10%.

Мы же рассматриваем грыжу между крестцовой скоростью и пятым поясничным позвонком. А это, надо сказать, наиболее частое место, где диагностируют этот недуг.
Любая чрезмерная нагрузка на позвоночник вызывает разрыв фиброзной оболочки, что приводит к выдавливанию диска в позвоночный канал. И уже в нем давлению подвергаются нервные корешки спинного мозга, в результате человек ощущает острую боль, и его нижняя часть тела уже не может функционировать в прежнем режиме.
Если разбить процесс развития грыжи по этапам, то можно выделить протрузию, когда происходит выпячивание диска без разрыва фиброзной оболочки, саму грыжу и секвестрированную грыжу — заключительную стадию, когда происходит полное отделение ядра от диска и его выпадение наружу. Именно во время этого этапа и отмечаются наиболее тяжелые симптомы, в результате специалисты часто предлагают больному в качестве единственно возможного метода лечения хирургическую операцию.
Чаще всего грыжу позвоночника обнаруживают у людей в возрасте от 30 до 50 лет, и это неслучайно. По достижении этого возраста человеческий организм переходит на такую стадию, при которой создаются наиболее благоприятные условия для развития грыжи межпозвоночных дисков.
К этому моменту просматриваются явные признаки остеохондроза, провоцирующего дистрофические изменения в диске, но пока ядро сохраняет гелеобразную структуру. Когда возраст человека подходит к отметке 50 лет, происходит полное отвердевание дискового ядра, и уже на этой стадии оно имеет консистенцию, близкую к своей оболочке.

Еще одной причиной появления грыжи могут быть повышенные физические нагрузки или крайне низкая активность. Если часто поднимать тяжести, то со временем диск начинает стираться, а когда человек мало двигается, фиброзная оболочка теряет необходимую прочность из-за недостатка питания.
Среди других причин стоит выделить длительное статическое напряжение, искривление позвоночника, недоразвитые слабые мышцы, обеспечивающие поддержку позвоночника, патологии опорно-двигательной системы, имеющие наследственный характер.
Не напрямую развитие межпозвоночной грыжи может вызвать неправильное однообразное питание, когда организм не получает в необходимом количестве определенные питательные вещества, витамины и микроэлементы.
Болевой синдром. Заболевание может давать о себе знать болями различной интенсивности и характером проявления. Во многом на это оказывает влияние расположение и размеры грыжевого выпячивания.
Когда боли ограничены областью поясницы, любое движение может приводить к их обострению. Чаще всего у больных наблюдаются резкие колющие и непрекращающиеся изматывающие боли.
Серьезные неудобства пациенту может доставить иррадиация боли в плечевой пояс и руку. Однако чаще всего болевой синдром отдает в ягодицу, заднюю поверхность бедер или всю нижнюю конечность.
Со временем при отсутствии соответствующих терапевтических мероприятий болевой синдром будет только усиливаться. Человеку будет достаточно совершить любое движение, даже просто кашлянуть, чтобы сразу же появилась острая боль.
Чтобы лишний раз не подвергать себя такому стрессу, человеку приходится принимать положение на здоровом боку при согнутой ноге с пораженной стороны. Но и это состояние его не сильно спасает, поскольку начинают напрягаться все окружающие мышцы, и со временем возникает боль в спазмированной мускулатуре.
Корешковый синдром. В условиях, когда нервные корешки постоянно испытывают давление, у больного наблюдаются следующие симптомы:
- Потеря чувствительности кожи в местах частого возникновения болей;
- Эффект ползающих мурашек на ногах.
- Ощущение холода, потеря чувствительности пальцев ног;
- Мышечная слабость в ногах;
- Дисфункция внутренних органов таза, что часто приводит к самопроизвольному мочеиспусканию и дефекации, у мужчин к этому может добавиться импотенция;
- Резкие перепады давления;
- При длительном прогрессировании заболевания часто отмечается полная атрофия мышц бедра, голени и стопы.

Наряду с ним используют рентгенографию, при помощи которой можно узнать о состоянии позвоночника. При необходимости может потребоваться инвазивная КТ — миелография или неинвазивная МР — миелография. Если по результатам проведенной диагностики стало ясно, что у вас грыжа позвоночника, то вам следует как можно скорее приступить к лечению межпозвоночной грыжи пояснично-крестцового отдела позвоночника.
Успешность лечения грыжи пояснично-крестцового отдела в значительной степени зависит от того, как быстро вы будете реагировать на изменение своего состояния. Для этого вам необходимо постоянно наблюдаться у хорошего специалиста.
Для лечения грыжи используют два способа: консервативный и оперативный.
При этом способе терапии грыжи пояснично-крестцового отдела главная задача, которую необходимо решить — устранить присутствующие боли, используя специально подобранные медикаменты. На протяжении ближайших недель больному показан строгий постельный режим, а после ослабления болевого синдрома разрешается сменить его на режим ограничения двигательной активности.
Этот этап лечения предусматривает прием обезболивающих и нестероидных противовоспалительных препаратов, позволяющих не только убрать болевые симптомы, но и воспаление всех больных участков и близлежащих тканей. В некоторых случаях могут потребоваться миорелаксанты, если имеются признаки ярко выраженного спазма мышц. Некоторым больным назначают хондропротекторы, которые позволяют восстановить и повысить прочность межпозвоночных дисков.
Комплекс терапевтических мероприятий включает не только медикаментозное лечение, но и вытяжение позвоночника. Здесь имеется в виду, что телу нужно придать определенное положение и направление, что должно помочь вправить грыжевое выпячивание назад на свое место.
После устранения острых болевых симптомов начинают непосредственно лечение, целью которого является освобождение межпозвоночного диска и всех пораженных нервных корешков.
Эта задача решается при помощи мануальной терапии, физиотерапевтических процедур, лечебной гимнастики. Достаточно эффективным приемом является использование специального корсета — пояса для позвоночника при грыже.
Особенно полезны при грыже пояснично-крестцового отдела лечебные упражнения, которые позволяют сделать мышцы более прочными, убрать спазмы мышц и вытянуть позвоночник.
Чтобы гимнастика была эффективной, упражнения необходимо подбирать с учетом особенностей каждого пациента и выполнять регулярно. Прекрасно себя зарекомендовал комплекс упражнений Дикуля. Его программа упражнений предусматривает три цикла, и с каждым происходит увеличение нагрузки, что минимизирует риск возврата болезни.
Естественно, тем, кому предстоит впервые выполнять упражнения при грыже пояснично-крестцового отдела, не помешает прежде познакомиться с видеоуроками, где во всех деталях показано, как необходимо делать эту гимнастику.
Добиться желаемого эффекта от массажа можно только в том случае, если его будет выполнять опытный врач. Массаж, который проводится неквалифицированным специалистом, сможет принести больше вреда, чем пользы.
Также во время лечения межпозвоночной грыжи разрешается использовать народные средства, которые часто применяют в виде компрессов и растирания пораженного участка. Хорошо себя зарекомендовали компрессы на основе корня окопника, камфорного масла, , череды, растирания из масла пихты, мумие, спиртовой настойки одуванчика.
Операция по удалению грыжи пояснично-крестцового отдела разрешается лишь тем пациентам, состояние которых соответствует следующим показаниям:
- Консервативное лечение, проводимое в течение двух месяцев, не дало желаемых результатов;
- По-прежнему наблюдается дисфункция органов таза;
- Признаки атрофии мышц ног.
Если врач одобрил проведение операции по удалению грыжи, то далее предстоит определиться с методом лечения:
Малоинвазивный метод. Он предполагает воздействие на грыжу лазером. Создаваемый специальной лазерной установкой луч нагревает ядро, в результате чего происходит выпаривание из него жидкости, а это приводит к постепенному уменьшению размеров новообразования;
- Радикальное вмешательство. В данном случае проводится полное удаление выпячивания, включая и пораженное ядро, вместо которого устанавливается искусственный имплант.
Чтобы впоследствии избежать повторного возникновения грыжи, а также ускорить процесс лечения, следует придерживаться следующих рекомендаций:
Следите за тем, чтобы спина всегда оставалась прямой;
- Во время подъема тяжестей располагайте их как можно ближе к телу;
- Не рекомендуется стоять с выпрямленными ногами;
- При наличии такой возможности начните ездить на велосипеде или займитесь плаванием;
- Обеспечьте кости необходимым питанием, а для этого включите в свое меню продукты, содержащие много кальция, для хрящей полезно употреблять любые желеобразные продукты;
- Откажитесь от употребления крепких спиртных напитков;
- Обратите внимание на кровать: она должна иметь конструкцию, максимально близко повторяющую естественные изгибы вашего тела;
- Для большего веса используйте более жесткий матрас.

И в том случае, если ваши опасения подтвердятся, вам необходимо как можно быстрее приступить к лечению. Возлагать надежды только на медикаментозные препараты не стоит. Также вам придется проводить немало и других терапевтических мероприятий: выполнять лечебную гимнастику, записаться на массаж к опытному специалисту, поменять свое питание. Все это в комплексе поможет вам быстрее справиться с болевым синдромом и вернуть радость к жизни.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
Рентген пояснично-крестцового отдела – это простой и доступный метод диагностики, позволяющий выявлять опухоли, переломы, деформации, воспалительные и дегенеративные заболевания позвоночника. Сегодня рентгенографию можно сделать практически в любом медицинском учреждении.
Отметим, что рентгенологическое исследование позволяет визуализировать только костные структуры позвоночника. Связки, нервы, сосуды, мягкие ткани, межпозвонковые диски (МПД) и суставы на рентгенограммах не видны. Из-за этого исследование значительно уступает в информативности магнитно-резонансной томографии (МРТ). Последнюю назначают в тех случаях, когда традиционная рентгенография не позволяет получить нужную информацию о состоянии позвоночника.
В первую очередь исследование назначают людям с травмами спины. Основная цель рентгенографии в этом случае – выявление травматической деформации позвоночного столба, вывихов, подвывихов и переломов позвонков. Лучевое обследование может назначать хирург или невропатолог.
Любопытно! Для диагностики травматических повреждений связочного аппарата врачи используют функциональную рентгенографию. Ее суть заключается в получении снимков в фазы максимального сгибания и разгибания. О нестабильности позвоночника говорит смещение позвонков более чем на 1-2 мм.
Рентгенографию обязательно делают пациентам с вертеброгенным болевым синдромом, который может быть проявлением остеохондроза, сколиоза, спондилолистеза, анкилозирующего спондилоартроза, туберкулезного спондилита, ревматоидного артрита, лигаментоза, межпозвонковых грыж, опухолей спинного мозга или других заболеваний.
Отметим, что на рентгенограммах не всегда удается хорошо рассмотреть патологические изменения в позвоночном столбе. Поэтому в ряде случаев врачи дополнительно назначают пациентам КТ, МРТ, сцинтиграфию, миелографию или другие исследования.
Пару слов о других методах лучевой диагностики!
На компьютерных томограммах хорошо видны переломы тел, дуг и отростков позвонков, а также стенки позвоночного канала. При введении в субарахноидальное пространство контрастного вещества (миелографии) с помощью КТ можно выявить дислокацию спинного мозга, гематомы, абсцессы, опухоли и травматические грыжи межпозвонковых дисков.
МРТ позволяет визуализировать практически любые повреждения спинного мозга и мягких тканей позвоночника. В отличие от КТ это исследование малоинформативно в выявлении костных дефектов.
При острой травме рентген пояснично-крестцового отдела делают без особой подготовки. Пациента ставят, сажают или укладывают его в нужную позу, после чего делают снимки. Отметим, что для выявления травматических повреждений позвоночника обычно делают рентгенографию в двух проекциях.
Если рентген пояснично-крестцового отдела позвоночника выполняют в плановом порядке, человеку требуется специальная подготовка.
- За 2-3 дня до обследования пациента просят полностью исключить из рациона газообразующие продукты (дрожжевую выпечку, газированные напитки, бульоны, молокопродукты). Это необходимо для того, чтобы скопившиеся в кишечнике газы не помешали получить четкое изображение позвоночника.
- В это же время человеку нужно принимать активированный уголь. Рекомендованная доза – 2 таблетки по 3 раза в день.
- За несколько часов до обследования пациенту делают очистительную клизму. Как вы уже догадались, это необходимо для удаления из кишечника газов и каловых масс, которые мешают нормальному прохождению рентгеновских лучей.
- Накануне исследования ужинать нужно не позже 19 часов. В день посещения рентгенологического кабинета завтракать нельзя. Рентгенография должна проводиться натощак.
Приведенных выше советов достаточно для того, чтобы вы смогли правильно подготовиться к процедуре. А теперь давайте выясним, как делают рентген пояснично-крестцового отдела позвоночника.
Лечение суставов Подробнее >>
В первую очередь уясним, что снимки могут делать в разных проекциях и разных положениях. Во время обследования пациент может сидеть, стоять или лежать. Выбор той или иной укладки зависит от того, изображение каких структур позвоночника нужно получить. Проследив, чтобы исследуемый принял правильную позу, рентгенолог устанавливает рентгеновскую трубку, выходит из комнаты и делает снимок. Все это время пациент должен оставаться неподвижным.
Получив изображения, врач описывает и расшифровывает их. Затем он отдает рентгенограммы вместе с заключением на руки пациенту. Тот может показать снимки лечащему врачу или любому другому специалисту.
Любопытно! Нынешние технологии позволяют выполнять не только обычную, но и цифровую рентгенографию. Последняя позволяет сохранить полученный снимок на цифровом носителе. Такое изображение можно хранить на диске или флэшке.
Большинство рентгенологических признаков, которые выявляют при исследовании, являются неспецифическими. Это значит, что они не позволяют достоверно поставить определенный диагноз. Чтобы подтвердить то или иное заболевание, врачи должны учитывать анамнестические данные, клинические симптомы и результаты других методов исследования.
Отметим, что большинство болезней позвоночника диагностируют по их косвенным признакам (например, разрыв связок – по смещению позвонков при функциональном исследовании, остеохондроз – по наличию остеофитов и уменьшению расстояния между позвонками). Трудностей в диагностике обычно не возникает при переломах, которые хорошо визуализируются на рентгенограммах.
Факт! Для многих заболеваний позвоночника характерна похожая рентгенологическая картина. Например, уменьшение межпозвонковых щелей и субхондральный склероз может указывать на остеохондроз, болезнь Бехтерева, спондилоартрит, ревматоидный артрит, протрузии или грыжи межпозвоночных дисков.
Дефекты, которые чаще всего выявляют при рентгенографии:
- Остеофиты. Представляют собой костные разрастания по краям позвонков. Внешне выглядят как крючки.
- Изменение расстояния между дисками. Является следствием дегенеративных или травматических повреждений МПД. Выглядит как сужение щели между отдельными позвонками.
- Субхондральный склероз и остеосклероз. Характеризуется патологическим разрастанием и уплотнением костной ткани рядом с МПД и/или в области межпозвонковых суставов.
- Оссификация передней продольной связки. Развивается вследствие отложения в ней солей кальция. Внешне выглядит как уплотнение на передней поверхности позвонков. Обычно указывает на спондилез.
- Остеопения. Проявляется снижением плотности костной ткани, которую легко заметить на снимках. Может говорить о системном остеопорозе или туберкулезном поражении позвоночного столба. Остеопения – один из косвенных признаков деформирующего остеоартроза.
Таблица 1. Рентгенологические признаки распространенных заболеваний и травм позвоночника.
| Патология | Описание болезни | Проявления на рентгенограммах |
| Перелом | Представляет собой нарушение целостности тел, дуг или отростков позвонков. | Выглядит как четкая линия, которую легко заметить на снимке. |
| Спондилолистез | Характеризуется смещением позвонка со своего места. Может быть следствием травм, пороков развития или дегенеративных изменений позвоночника. | Проявляется смещением пораженного позвонка, а именно – его соскальзыванием вперед. |
| Сколиоз | Для патологии характерно боковое искривление позвоночника. | Деформацию позвоночного столба хорошо видно на рентгенограммах в боковой проекции. |
| Остеохондроз | При этом заболевании у человека постепенно разрушаются ядра МПД. В дальнейшем в патологический процесс вовлекаются фиброзные кольца дисков и межпозвоночные суставы. | К типичным признакам остеохондроза относится сужение межпозвоночных щелей, субхондральный склероз, появление краевых остеофитов и оссификация продольной связки. Отметим, что на начальных стадиях болезни рентгенологические изменения отсутствуют. В этом случае выявить патологию можно лишь с помощью МРТ. |
| Грыжа межпозвонкового диска | Для патологии характерен разрыв фиброзного кольца со смещением ядра МПД. | Проявляется уменьшением расстояния между позвонками. |
| Анкилозирующий спондилит | Тяжелое заболевание, которое со временем приводит к полному обездвиживанию поясничного отдела позвоночника. | Проявляется склерозом замыкательных пластинок, уменьшением щелей между позвонками, появлением краевых остеофитов и кальцификатов. На поздних стадиях болезни образуются анкилозы. |
| Спондилез | Проявляется дегенеративными изменениями межпозвонковых суставов и ограничением подвижности позвоночника. Нередко развивается на фоне остеохондроза. | На рентгенограммах выглядит практически так само, как и остеохондроз. |
| Туберкулез позвоночника | Характеризуется специфическим воспалением костей позвоночника. Возникает из-за гематогенного занесения микобактерий. | При костно-суставном туберкулезе на рентгенограммах можно увидеть участки подхрящевой эрозии и деструкцию замыкательных пластинок. Врачи нередко выявляют повышенную прозрачность костной ткани, свидетельствующую об остеопении. |
| Опухоли и их метастазы | Новообразования могут иметь различную локализацию и быть как злокачественными, так и доброкачественными. | Выглядят как очаговые дефекты костной ткани. Отметим, что опухоли позвоночника и субарахноидального пространства можно выявить только с помощь КТ с контрастом. |
Совет! Не пытайтесь самостоятельно расшифровать рентген пояснично-крестцового отдела позвоночника. Не имея определенных знаний вы не сможете этого сделать. Если вы сомневаетесь в заключении врача – покажите снимок другим специалистам.
Сейчас различные заболевания позвоночника крайне распространены — практически каждый человек сталкивается с этой проблемой. Грыжа позвоночника, как правило, встречается у людей трудоспособного возраста (25-45 лет). При этой патологии происходит деформация фиброзного кольца, в котором появляется разрыв — через образовавшийся дефект выпячивается некоторая часть студенистого ядра. Нередко данное заболевание заканчивается инвалидизацией человека относительно молодого и трудоспособного возраста, поэтому его необходимо диагностировать как можно раньше. Для этого важно вовремя обратиться за помощью к опытному врачу-невропатологу, который обязательно направит пациента на обследование – именно опираясь на его результаты, доктор сможет установить точный диагноз и рекомендовать эффективное лечение.
Если говорить о том, как определить грыжу позвоночника, то стоит отметить, что врач-невропатолог, прежде всего, ориентируется на жалобы больного — обычно люди, страдающие от грыжи позвоночника, обращаются за помощью к специалистам из-за болей, возникающих даже при обычных по интенсивности физических нагрузках, и при продолжительном нахождении в неудобной позе за столом или в кровати. Причем боль может быть настолько интенсивной, что человек даже не может встать с постели.
Основные признаки этой патологии схожи с симптомами остеохондроза, такими как слабость либо боли в ноге, снижение чувствительности, ощущение «мурашек» на коже.
Вначале развития грыжи возникают дегенеративно-дистрофические процессы в одном из отделов позвоночника, вследствие чего прочность межпозвонкового диска снижается, и на нем появляются трещины. Постепенно в этом месте нарушается кровообращение, образуется отек, возникает боль и напряжение мышц, а также искривление позвоночника. Если на этом этапе не обратиться за медицинской помощью и не начать лечение, то болезнь неуклонно прогрессирует.
При отсутствии лечения появляется так называемый корешковый симптом, обусловленный сдавливанием и натяжением корешка. Для него характерна очень сильная боль, слабость в мышцах, а также исчезновение чувствительности в зоне, отвечающей тот участок, который иннервирует нервный корешок, пораженный болезнью. Возникают и местные симптомы, наблюдающиеся в месте расположения грыжи: нарушение потоотделения и сухость кожи. В некоторых случаях (при сдавлении двигательных корешков спинномозговых нервов) могут развиваться двигательные расстройства, возникает атрофия мышц конечности. Наличие этих признаков позволяет врачу установить предварительный диагноз и порекомендовать дополнительные диагностические мероприятия.
От того, где развивается патологический процесс, зависят и признаки грыжи позвоночника. Так, если болезнью поражен шейный отдел, наблюдаются следующие симптомы:
- скачки артериального давления;
- головокружение;
- боли в плече;
- боли в руке;
- чувство онемения в пальцах рук;
- головные боли;
- появление нарушений равновесия и слуха, расстройств зрения – на ранних стадиях патологического процесса эти изменения обратимы;
- головокружение.
Если же заболевание развивается в грудном отделе, пациент будет страдать от постоянных болей в грудном отделе позвоночника и во внутренних органах – часто приходится исключать наличие у больного различных форм ИБС, пневмонии, плеврита, опухолей легких и средостения. При осмотре у таких больных часто обнаруживается кифосколиоз либо сколиоз.
В том случае, если грыжа развилась в поясничном отделе, появятся следующие симптомы:
- чувство онемения в области паха;
- боль в ноге (чаще всего она локализуется на задней и боковой поверхности бедра, реже – на передней);
- боли в стопе либо голени;
- боль в пояснице на протяжении трех месяцев и более;
- ощущение онемения пальцев на ногах.
При возникновении этих симптомов необходимо обратиться к квалифицированному невропатологу для прохождения диагностики и лечения. В противном случае могут развиться серьезные проблемы со здоровьем.
Для того чтобы диагностировать грыжу позвоночника, врач, исходя из жалоб пациента, обнаруженных во время осмотра, и симптоматики, определяет, какой именно из его отделов поражен. После этого доктор назначает рентгенографию данного участка позвоночного столба. Также невролог может провести проверку сухожильных рефлексов с помощью простукивания специальным молоточком.
Многие современные клиники предлагают своим клиентам и такие современные методики диагностики как компьютерная и магнитно-резонансная томография. Эти исследования намного более безопасны, чем рентгенография, ведь облучение тела уменьшается (при КТ) или полностью исключается при выполнении МРТ. К тому же, они дают более точное представление о состоянии позвоночника, тканей, его окружающих, а также смежных областей и органов.
Самостоятельно ставить себе диагноз, а также лечиться нельзя, ведь симптомы межпозвоночной грыжи совпадают с признаками некоторых других заболеваний. Если болезнь запустить, могут возникнуть очень серьезные последствия, вплоть до инвалидизации. Только доктор, проведя необходимую диагностику, сможет назначить правильное лечение.
источник
К сожалению, в наши дни болезни спины все чаще становятся поводом для обращения к врачу. Чтобы поставить диагноз и выяснить причину беспокойства, назначается рентгенография. Это простая процедура, предоставляющая много информации о состоянии здоровья и доступная для всех категорий пациентов. Поэтому именно она обычно используется для постановки предварительного диагноза, разумеется, с учетом других клинических симптомов и результатов анализов.
Многие люди считают боли в спине результатом повышенных нагрузок или просто усталости, но это один из главных симптомов межпозвонковой грыжи, протрузии диска, радикулита. При часто возникающих дискомфортных ощущениях следует сразу же обратиться к врачу, отсутствие лечения может привести к инвалидности.
Позвонки соединяются между собой межпозвонковыми дисками, мышцами и связками спины. Диски амортизируют, придают позвоночнику гибкость и эластичность. При грыжевых деформациях они разрушаются, их сердцевина выступает за пределы позвоночного столба. Метод рентгенографии основывается на том, что лучи свободно проходят сквозь мягкие ткани, но задерживаются на тканях с более плотной структурой, таким образом, костные изменения позвоночника будут хорошо видны. Но луч не поглощается другими тканями тела, поэтому рентген не сможет достоверно показать изменения в состоянии дисков. Покажет ли рентген грыжу позвоночника? Да, хороший врач способен по снимку предположить наличие патологии.
Что еще показывает рентген при грыжевых образованиях:
- Расстояние между соседними позвонками, наличие свободного межпозвоночного пространства;.
- Стабильность расположения позвонков и четкость их контуров;
- Характер и окраску структуры костей, их плотность и однородность, деформации в строении;
- Дополнительные костные отростки на позвонках (остеофиты);
- Искривление позвоночника, переломы, признаки сколиоза;.
- Опухоли кости;
- Первые этапы остеохондроза и остеопороза (разрушения костей);
- Микропереломы в позвоночнике пожилых людей;
- Разрастание костной ткани клювовидного характера;
- Изменение изгиба позвоночника при боковой проекции снимков.
Так можно ли на рентгене все-таки увидеть выпячивание межпозвоночного диска? Сама грыжа или протрузия на рентгене не видны, но снимок все равно будет информативным. Из-за патологии меняется состояние близлежащей костной ткани. Таким образом, деформация позвонков послужит косвенным признаком, на основании которого врач заподозрит патологию дисков.
В последнее время многие специалисты полагают, что с рентгеном лучше не спешить. Поскольку причиной болей чаще является поражение тех тканей, которые на рентгеновском снимке не видны, эффективность данной методики все же невысока. Гораздо более информативное изображение получается с помощью компьютерной томографии или МРТ (магнитно-резонансной томографии). На нем можно увидеть место защемления нерва, разрывы фиброзного кольца, отек и воспаление. Проблема в том, что далеко не каждая поликлиника имеет нужное оборудование, и данное исследование обходится недешево.
Учитывая общую симптоматику, состояние и жалобы пациента, опытный специалист по косвенным признакам может понять, что в данном случае имеется грыжа, которую не видно напрямую.
Врач-невролог назначит рентген для постановки диагноза межпозвонковой грыжи, если у пациента наблюдаются:
- Мурашки или онемение конечностей, паха, стоп, нарушается их чувствительность;
- Боли в спине, шее, под лопатками;
- Внезапное, без видимой причины, повышение давления;
- Частые боли головы, мигрени. При этом делают рентген шейного отдела позвоночника для уточнения диагноза.

Поскольку при межпозвоночной грыже возникают воспаление и отеки, пациент испытывает острую боль, он будет искать удобное положение, при котором боль будет не так сильна. Это приведет к нарушению правильного изгиба хребта, которое хорошо видно на снимках рентгена.
Если человек хочет получить качественный результат исследования, требуется определенная подготовка к его проведению. Начинать готовиться нужно за несколько дней до процедуры. Исказить реальную картину болезни могут пузыри газа и каловые «завалы». Они появляются на снимке, загораживают кости позвоночника и не дают врачу их рассмотреть. Увидеть патологические отклонения на рентгене не получится. В некоторых случаях приходится назначать повторное исследование, тратить на него время, деньги и подвергаться облучению. Если снимки получатся плохого качества, то легко ошибиться в диагнозе, тогда и лечение может быть неправильным.
Подготовка к исследованию:
- За пару дней до исследования нельзя есть еду, вызывающую повышенное газообразование: молочные продукты, фасоль, горох, капусту, газированные напитки, черный хлеб. Следует ограничить употребление свежих фруктов и овощей.
- За два дня до рентгена перед едой нужно принимать 2-3 таблетки ферментных препаратов (мезима, фестала), а после еды употреблять сорбенты — активированный уголь или полифепан.
- Последний прием пищи накануне исследования – легкий непоздний ужин.
- Для получения качественных снимков желательно выполнить очистку с помощью клизмы. Одну процедуру провести накануне вечером, а вторую — с утра в день диагностики.

Выполнять рентгенографию нецелесообразно и даже опасно при:
- Беременности и кормлении грудью;
- Нервных расстройствах;
- Тяжелом состоянии пациента;
- Ожирении;
- Онкологии;
- Невозможности отследить динамику заболевания;
- Высокой дозе облучения в старых аппаратах.
В целом, следует отметить, что рентгенографический метод имеет ряд преимуществ, среди которых простота и доступность, дешевизна, быстрое получение результата, безболезненность. К минусам относится сложность для врача точно установить диагноз без дополнительных сведений.
источник











 Малоинвазивный метод. Он предполагает воздействие на грыжу лазером. Создаваемый специальной лазерной установкой луч нагревает ядро, в результате чего происходит выпаривание из него жидкости, а это приводит к постепенному уменьшению размеров новообразования;
Малоинвазивный метод. Он предполагает воздействие на грыжу лазером. Создаваемый специальной лазерной установкой луч нагревает ядро, в результате чего происходит выпаривание из него жидкости, а это приводит к постепенному уменьшению размеров новообразования; Следите за тем, чтобы спина всегда оставалась прямой;
Следите за тем, чтобы спина всегда оставалась прямой;