Межпозвонковая грыжа достаточно часто встречается в практике неврологов медицинских центров СПб. Её развитие и рост нередко приводит к тем или иным болевым ощущениям и дисфункциям в организме человека. Диагностикой и лечением грыжи занимается врач невролог (невропатолог). Если грыжа требует операции по её удалению, пациента передают в руки нейрохирурга. Пост-операционную терапию и оценку результатов нейрохирургического вмешательства также осуществляет ваш лечащий невролог.
Содержание статьи:
Диагноз — грыжа позвоночника невропатолог ставит на основании трех комплексных действий:
Симптомы проявления грыжи межпозвонкового диска зависят от её локализации и размеров. На начальном этапе своего развития данное новообразование врачи называют протрузией. Её формирование, как правило, проходит бессимптомно. При протрузии межпозвонковых дисков гелеобразное ядро проникает через фиброзное кольцо, выходит наружу и может немного вдаваться как в полость спинномозгового канала, так и в противоположные стороны. Однако полного разрыва кольца или выпадения еще не происходит. Размеры протрузии тоже не очень велики. Обычно это образование около 2-3 мм. Если протрузию не лечить, она продолжает свой рост и развивается в более объемное и опасное образование — грыжу межпозвонковых дисков.
| Услуга | Цена по Прайсу | Цена со скидкой | Цена по Акции | Скидка месяца «Ночной ценопад» |
|---|---|---|---|---|
| Прием невролога | первичный 1100 |
повторный 900 |
бесплатный после любого МРТ позвоночника | бесплатный после любого МРТ позвоночника |
| Прием ортопеда | первичный 1800 |
повторный 1500 |
бесплатный после любого МРТ сустава | бесплатный после любого МРТ сустава |
| Консультация вертебролога | превичная 1800 |
повторная 1500 |
— | — |
| Консультация вестибулолога | первичная 2500 |
повторная 2000 |
— | — |
| МРТ одного отдела позвоночника | 3300 | с 23.00 до 8.00 2400 |
с 8.00 до 23.00 2700 |
с 3.00 до 6.00 2100 |
| МРТ одного сустава | 4000 | с 23.00 до 8.00 2900 |
с 8.00 до 23.00 3200 |
с 3.00 до 6.00 2500 |
| МРТ головного мозга или сосудов головного мозга и шеи | 3300 | с 23.00 до 8.00 2400 |
с 8.00 до 23.00 2700 |
с 3.00 до 6.00 2100 |
| Плазмотерапия | 1 сеанс 4000 |
3 сеанса 10500 |
5 сеансов 17500 |
бесплатный прием врача перед плазмотерапией |
| Блокада лечебная | 1500 | 1200 | 1200 | 1200 |
Признаками наличия грыжи в спине могут стать следующие симптомы:
- боль в шее и головокружение
- болевой синдром, отдающий в руки или ноги (в зависимости от уровня грыжеобразования)
- выпадение чувствительности в каком-то участке спины или конечностей или наоборот гиперчувствительность
- появление нарушения слуха, координации движения, зрения
- проблемы с органами малого таза (недержание мочи, кала, половая дисфункция).
Уже одного из вышеперечисленных симптомов будет достаточно, чтобы насторожиться, заподозрить у себя грыжу позвоночника и записаться на прием к неврологу.
В ходе первичного осмотра, ваш лечащий врач проверит рефлексы, пропальпирует позвоночник, найдет триггерные болевые точки и уточнит области мышечного дефанса. В обязательном порядке он даст направление на магнитно-резонансную томографию нужного отдела позвоночника. МРТ спины осуществляется по четырём областям:
Даже если боль локализуется только в одном из отделов позвоночника, невролог, как правило, назначает сделать МРТ всех соседних отделов позвоночника, поскольку грыжи и протрузии могут иррадиировать боль в разные участки спины. Например, не редки случаи, когда грыжа в шейном отделе позвоночника отдается болью в грудном отделе или наоборот. Поэтому для определения области грыжеобразования обычно проверяют три отдела — шейный, грудной, пояснично-крестцовый.
В медицинских центрах СПб неврологи в зависимости от размеров и симптомов проявления этого недуга предложат пациентам:
- либо консервативное лечение межпозвонковой грыжи
- либо оперативное лечение грыжи межпозвоночных дисков
- либо профилактическое лечение протрузии и грыжи позвоночника.
В качестве консервативной терапии межпозвоночной грыжи невролог может предложить комбинацию следующих методов:
- использование различных релаксантов, противовоспалительных препаратов, препаратов, улучшающих микроциркуляцию, инъекций витаминов группы В
- применение противонейропатических средств, антиконвульсантов или антидепрессантов
- блокада позвоночника
- кинезиотерапию
- плазмотерапию
- мягкие мануальные манипуляции
- остеопатию
- лечебную физкультуру и физиотерапию.
Невролог, выбирая метод для лечения грыжи, принимает во внимание локализацию и размеры образования, её симптоматику, возраст и состояние здоровья больного. Лечебные мероприятия при диагнозе грыжа требуют времени и дисциплины со стороны больного. В среднем курс терапии может занять от 2 до 6 месяцев.
Никто не будет спорить с утверждением, что лучшее лечение болезни — это её профилактика. Поэтому идти к неврологу лучше на этапе раннего появления дегенеративно-дистрофических изменений в позвоночнике, а не тогда, когда они уже привели к формированию грыжи.
Не секрет, что со временем структуры нашего позвоночника начинают деградировать, в результате чего возникает остеохондроз, спонделез и формируются протрузии. Не добавляет здоровья спине и наше несбалансированное питание, городская экология, сильные нагрузки на позвоночник, чрезмерно нахождение в сидячий позе, вредные привычки. Все это приводит к тому, что среди жителей Санкт-Петербурга неврологи с трудом найдут людей, которые к 30 годам по результатам МРТ не имеют остеохондроз в той или иной форме, или мелкие протрузии. Поэтому профилактические мероприятия по поддержанию здоровья своего позвоночника необходимо начинать с 25 лет. В качестве профилактики заболеваний опорно-двигательного аппарата рекомендовано:
- Посещать невролога хотя бы один раз в 3 года.
- Начиная с 30 лет раз в 2 года делать МРТ позвоночника, чтобы отслеживать прогресс дегенеративно-дистрофических изменений в позвоночнике. Пациентам после 40 лет делать МРТ спины рекомендуется каждый год.
- Проводить мероприятия по поддержанию и питанию тканей позвоночника с помощью плазмотерапии позвоночника, сосудистых капельниц и инъекций витаминов группы В.
- Снимать и корректировать мышечную нагрузку и спазмы с помощью массажей, иглорефлексотерапии, лечебной физкультуры и плавания.
- Вести активный, подвижный образ жизни с умеренной нагрузкой на структуры позвоночника.
- Употреблять в пищу продукты, полезные для вашего позвоночника.
По статистике медицинских центров СПб только в 15 % лечение данного дегенеративного образования сводится к хирургическому вмешательству. Показания для проведения операции при наличии межпозвонковой грыжи можно разделить на абсолютные и относительные. К абсолютным показаниям в первую очередь неврологи относят наличие тазовых расстройств — то есть недержание мочи, половую дисфункцию, длительные запоры или наоборот недержание кала. За эти функции отвечают структуры нервной системы крестцового отдела позвоночника, и они могут пострадать при наличии грыжи больших размеров. Такие инвалидизирующие симптомы безусловно являются показанием к оперативному лечению межпозвонковой грыжи.
Также абсолютным показанием для хирургического лечения станет синдром слабости конечностей. Если пациент жалуется на слабость в стопе, гипотрофию мышц, а МРТ исследование позвоночника показывает грыжу ощутимых размеров, невролог скорее всего предложит подумать об оперативном вмешательстве, потому что консервативная терапия зачастую в таких случаях неэффективна. Только механическое устранение грыжи может привести к положительным результатам.
Третьим абсолютным показанием для операции является нарушение чувствительности в сочетании с болевым синдромом. Например, полная анестезия какого-то участков по ходу корешка может быть показанием к операции, потому что это может привести к инвалидизации человека. В такой ситуации невролог безусловно сначала попытается полечить грыжу консервативно. Но, если явления нарушения чувствительности нарастают, и к ним присоединяется мышечная слабость, то это прямое показание для проведения хирургического вмешательства.
Относительным показанием к проведению оперативного лечения станет болевой синдрома с иррадиацией. При таком типе проявления грыжи позвоночника в первую очередь невропатолог начнет консервативную терапию. И только после длительного, 3-6 месяцев, комплексного лечения в разных формах, отсутствие улучшения являются показанием к применению интервенционных методов терапии. Обычно, в таких обстоятельствах, первым шагом станут эпидуральные блокады, а в случае их неэффективности зайдет речь об операционном вмешательстве.
источник
Грыжа позвоночника — не приговор. Советы невролога
Грыжа наряду с остеохондрозом — одно из самых распространенных заболеваний в современном мире. Причем, если раньше ее диагностировали у людей «за 40», то сейчас нередко ее обнаруживают и у 20-летних. А межпозвоночная грыжа есть практически у всех людей, страдающих остеохондрозом. Об этом нам рассказал врач-невролог Алексей Попов.
«Могу сразу вас успокоить, что грыжа межпозвоночных дисков — это не приговор. В основном, это одна из стадий остеохондроза. У 90% людей с остеохондрозом при МРТ обнаружат грыжу. Здесь главное — не бояться и, прежде всего, пойти к неврологу, он назначит лечение, и все будет в порядке. Немного сложнее, если есть ущемление нерва, тогда нужно будет носить корсет. Но и это не критическая ситуация», — отметил Попов.
Также он считает, что лечить грыжу лучше всего в больнице, прежде всего для смены устоявшегося образа жизни. «Я всегда настаиваю на том, что нужно лечить в больнице. Потому что это, прежде всего, выключает пациента из повседневной жизни. В больнице он может долго лежать под капельницей, выполнять процедуры, отдыхать. В случае же, если он попробует лечиться самостоятельно, он может как-то заскочить в маршрутку резко, поднять что-то тяжелое. А при грыжах очень важно не поднимать тяжести и не переохлаждаться», — отметил невролог.
Почему же появляется грижа? Как отмечают врачи, чаще всего она возникает из-за изнашивания межпозвоночного диска, что связано с возрастом, либо из-за получения каких-то травм. Хотя в качестве травм когут рассматриваться и постоянно повторяющиеся действия, которые давят на поясницу. Боль, вызванная грыжей, может отдавать не только в спину, но и в ноги, ягодицы. Она может быть постоянной или периодической, «стреляющей» и даже усиливаться при чихании или кашле.
Определяют наличие грыжи в украинской медицине с помощью магнитно-резонансной томографии (МРТ).
Но большинство врачей утверждают, что ничего страшного в грыже нет. У 73% пациентов улучшение наступает без хирургического вмешательства, а 50% пациентов выздоравливают уже через месяц лечения, через 6 месяцев выздоравливает большинство людей.
Методик лечения грыж существует очень много, стоит только посмотреть количество клиник, которые обещают вылечить практически любые боли в спине, и в каждой предлагают свою «особую» методику. Один из самых распространенных методов лечения — системная противовоспалительная терапия с использованием нестероидных противовоспалительных средств (НПВС), можно принимать различные болеутоляющие препараты, но в основном лечение назначается с учетом индивидуальных особенностей человека. При лечении грыжи очень важен отдых или просто уменьшение активности, но в то же время нужно заниматься зарядкой и делать укрепляющие упражнения. Многие врачи говорят о том, что при грыже не стоит ложиться в кровать и изображать «самого больного в мире человека», потому что без тех же физических упражнений не удастся держать мышцы в тонусе и тем самым защитить позвоночник от травм в будущем
И самый больной вопрос для людей, страдающих от болей в спине — операция. По статистике 10% пациентам с грыжей межпозвоночных дисков необходимо хирургическое вмешательство. Операцию назначают при ущемлении нерва, сильном онемении и слабости, или если нехирургическое лечение не дало никакого результата.
Но есть и несколько простых советов, как можно избежать грыжи межпозвоночных дисков. Во-первых, занятия спортом должны быть регулярными, если долгое время не делать никаких физических упражнений, а потом внезапно начать с больших нагрузок, очень легко не просто сорвать спину, но и заработать себе грыжу. Во-вторых, очень важно бросить курить, т.к. никотин не дает позвоночнику получать все необходимые питательные вещества из крови, а также повышает чувствительность к боли. Избыточный вес тоже может быть причиной грыжи, потому что у людей, страдающих от ожирения, часто ослабленные мышцы, что при нагрузках вызывает боли в спине. И один из самых главных факторов — это наша работа: долгое нахождение в одной позе, повторяющиеся движения, частые наклоны и толкание тяжелых предметов, и даже влияние постоянной вибрации, например у водителей автомобилей. Все это может стать причиной грыжи и остеохондроза, а значит, этим болезням подвержены большинство жителей Украины, и уменьшить влияние этих факторов, может только активный и здоровый образ жизни.
Евгения Крикун, специально для Полемики
источник
Грыжа поясничного отдела — самая частая из всех грыж позвоночного столба, отличается интенсивными болями и ограничением подвижности пациента. В КДЦ «ИнтеграМед» (ранее НДЦ) мы лечим грыжи позвоночника с помощью новейших методик.
Межпозвоночная грыжа поясничного отдела формируется в результате выдавливания сердцевины диска за пределы фиброзного кольца. При этом поврежденные дисковые ткани давят на корешки нервных волокон и провоцируют сильную боль. Грыжа позвоночника поясничного отдела чаще всего образуется между позвонками с4 и с5, болевой приступ переходит в ногу, блокируя двигательную активность, а порой и проводя к инвалидности. Диагностировать болезнь труда не составляет, а вот вылечить без хирургического вмешательства почти невозможно, особенно в запущенном состоянии.
Каждый этап развития межпозвоночной грыжи пояснично-крестцового отдела выражается своими симптомами. Всего стадий болезни четыре:
- Пролапс. Небольшое смещение диска. При отсутствии негативных факторов возвращается в естественную среду.
- Протрузия. Сильное, но в пределах границ позвоночника смещение.
- Экструзия. Выход ядра из дискового пространства.
- Секвестрация. Разрыв, растрескивание тканей.
Симптомы межпозвоночной грыжи поясничного отдела появляются по причине деформации нервного волокна, атрофии мышечной ткани ягодиц и нижних конечностей. У пациента мерзнут, немеют ноги, появляются мурашки и колкость.
Пациент не может активно двигаться, приседать, подниматься вверх по лестнице из-за слабости мышц. Работа тазовых органов нарушается, теряется ощущение контроля за опорожнением кишечника и мочевого пузыря. Среди симптомов у женщин наблюдается фригидность, у мужчин – ослабление потенции.
Грыжа межпозвоночного диска поясничного отдела – это мучительная интенсивная боль. Болевые приступы могут быть тупыми или ноющими, лишающими возможности совершать простейшие действия. Только лежа наступает некоторое облегчение.
Боли в зоне поясницы не пройдут самостоятельно, они будут интенсивнее со временем, начнутся прострелы при малейшем движении или усилии. Развивается ишиалгия.
Межпозвоночная грыжа поясничного отдела бывает обусловлена такими причинами:
- травмы спины;
- остеохондроз;
- врожденная патология ТБС;
- искривления;
- ожирение;
- метаболические нарушения;
- вредные привычки;
- сильные физически нагрузки;
- неравномерная нагрузка на позвоночник в некоторых профессиях;
- возрастные изменения;
- гиподинамия;
- наследственность.
Подтвердить наличие межпозвоночной грыжи пояснично-крестцового отдела может профессиональный врач на основе проведенного обследования, куда входит:
- рентген (в центре не проводится);
- МРТ (самый информативный метод);
- компьютерная томография (в КДЦ «ИнтеграМед» не проводится);
- рефлексография ( не проводится).
Терапия позвоночной грыжи поясничного отдела может быть консервативной или оперативной. Проблема лишь в том, что нехирургический метод может быть эффективен лишь на начальных стадиях патологии. Народная медицина не знает способов, как лечить пояснично-крестцовую грыжу.
- обезболивающие. Снятие болевого синдрома дает возможность двигаться и избежать атрофии мышц;
- блокады. Новокаиновое обкалывание снимает мышечные спазмы, скованность движений и болевые ощущения;
- противовоспалительные. Эти препараты необходимы для устранения воспаления, неизбежного при зажатии нервных корешков.
- согревание;
- иглоукалывание;
- электрофорез;
- рефлексотерапия.
Операцию при грыже пояснично-крестцового отдела проводят вследствие неэффективности остального лечения. Современные хирургические методы:
- Лазер (удаление лишней влаги из диска).
- Дискэктомия (удаление части диска).
- Полное удаление и протезирование диска.
Для профилактики болезни нужно следить за нагрузкой на позвоночник, массой тела и образом жизни.
Запишитесь на диагностику и лечение у операторов Консультативно-Диагностичесого центра «ИнтеграМед» (ранее Национальный Диагностический Центр) по телефонам, указанным на сайте. Приходите к нам и пройдите консультацию невролога БЕСПЛАТНО.
источник
Грыжа межпозвоночного диска представляет собой смещение ядра диска, которое происходит с разрывом фиброзного кольца. Самой распространенной является грыжа поясничного отдела позвоночника, она встречается примерно в 90 процентах случаев.
Намного реже встречаются грыжи в шейном отделе позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) ), а самая редкая – грыжа грудного отдела. Лечение грыжи поясничного отдела ( Отдел — таксономический ранг в ботанике, микологии и бактериологии, аналогичный типу в зоологии Отдел — стратиграфическая единица, часть системы «Отдел» — российский телесериал Отдел — структурное ) позвоночника, как и грыж других отделов, обычно проводится консервативными методами, без хирургического вмешательства. При таком лечении ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) уже через месяц более половины пациентов практически полностью избавляются от симптомов грыжи позвоночника, а через полгода выздоравливают до 95 процентов больных.
Раньше такими болезнями страдали люди среднего и преклонного возраста. Сейчас же грыжа межпозвоночного диска стала болезнью «без возраста» — она встречается даже у молодежи, хотя наиболее распространена среди людей, возраст которых превышает 30 лет.
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Как мы уже сказали, этот вид грыжи встречается чаще всего. Первопричиной этой болезни является специфичная функциональность этого отдела позвоночника – именно здесь наиболее велика нагрузка на межпозвоночные диски.
Диски в этом отделе ( Отдел — таксономический ранг в ботанике, микологии и бактериологии, аналогичный типу в зоологии Отдел — стратиграфическая единица, часть системы «Отдел» — российский телесериал Отдел ( Отдел — таксономический ранг в ботанике, микологии и бактериологии, аналогичный типу в зоологии Отдел — стратиграфическая единица, часть системы «Отдел» — российский телесериал Отдел — структурное ) — структурное ) имеют относительно большую (в сравнении с другими отделами) высоту. Именно из-за этого фактора становится частым такое явление, как выпадение межпозвоночного диска. Есть и еще один фактор – узость и слабость продольной связки, которая не может помешать образованию грыжи просто в силу анатомических особенностей.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Такой неприятный диагноз, как грыжа ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ) поясничного отдела позвоночника, предполагают при появлении таких симптомов, как сильный болевой синдром в области поясницы, которая может распространяться на ягодичную область, боли, которые распространяются по боковой или задней поверхности ног и иррадиируют в пальцы ног, снижение или исчезновение ахилловых и коленных рефлексов. В особо тяжелых случаях может происходить нарушение работы тазовых органов, при таком течении болезни практически всегда приходится проводить хирургическое вмешательство.
Причинами появления грыжи поясничного отдела позвоночника могут стать как слишком пассивный (сидячий образ жизни, низкая подвижность человека ( общественное существо, обладающее разумом и сознанием, а также субъект общественно-исторической деятельности и культуры )), так и слишком активный образ жизни человека (профессиональные спортсмены, люди ( общественное существо, обладающее разумом и сознанием, а также субъект общественно-исторической деятельности и культуры ), работа которых предполагает тяжелые физические нагрузки).
Дело в том, что межпозвоночный диск получает питательные вещества не из собственной сети кровеносных сосудов (у диска их просто нет), а посредством процесса диффузии. Именно поэтому двигательная нагрузка должна быть дозирована – при ее недостатке питание диска нарушится, в результате чего диск начнет терять прочность, а результатом будет развитие различных заболеваний позвоночника дегенеративно-дистрофического характера, среди которых межпозвоночная грыжа ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ) является наиболее распространенной.
Образовавшаяся межпозвоночная грыжа дает знать о себе такими симптомами:
- локальными болями, которые резко усиливаются при движении;
- болями, которые могут распространяться в ягодичную область, а также по наружной и задней поверхности бедра;
- в «зоне ответственности» сдавленного корешка часто возникает иннервация;
- возможно нарушение чувствительности (ослабление или усиление) в ногах;
- может быть нарушена работа органов таза.
Прежде чем заняться лечением грыжи ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ) поясничного отдела позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) ), нужно пройти тщательную диагностику, которая позволит поставить точный диагноз, на основе которого будут выработаны методы лечение. Такой диагностикой является обследование на магнитно-резонансном томографе.
Если вы рассматриваете варианты, чтобы пройти МРТ поясничного отдела ( Отдел — таксономический ранг в ботанике, микологии и бактериологии, аналогичный типу в зоологии Отдел — стратиграфическая единица, часть системы «Отдел» — российский телесериал Отдел — структурное ) позвоночника, желательно выбирать из лучших профильных клиник. В «Европейском диагностическом центре» обследуют пациентов с применением томографа экспертного класса 1.5 Тесла. Мощность аппарата позволяет делать высокоточные снимки. Следовательно, выводы для диагностирования будут основываться на наиболее достоверной базе. Опытные врачи-рентгенологи ЕДЦ по томограмме могут выявить различные заболевания в начальных фазах.
Увидеть информацию о предлагаемых «Европейским диагностическим центром» услугах можно на сайте центра. Ресурс позволяет также записаться на МРТ – нужно лишь заказать звонок представителя центра. Сотрудник запишет на нужную дату, скажет назначаемое время для процедуры, уточнит список нужных документов. Иногда, при использовании дополнительного контрастного вещества, к МРТ надо готовиться – это тоже обязательно оговаривается.
Лечение грыжи поясничного отдела позвоночника обычно проводится консервативными методами, в подавляющем большинстве случаев его вполне достаточно. Как показывают исследования, более 70 процентов пациентов в течение 12 недель лечения испытывают существенное улучшение состояния и обходятся без хирургического вмешательства. Если брать к рассмотрению более продолжительный период, то выздоровление наступает более, чем у 90 процентов пациентов.
Консервативное лечение ставит перед собой задачу купирования болевого синдрома в острый период болезни, а по его окончанию – предотвращение рецидивов болезни.
Практически всегда в острый период протекания болезни пациенту прописывается постельный режим на несколько первых дней, назначаются анальгетики и нестероидные противовоспалительные препараты. В некоторых случаях могут назначаться миорелаксанты и прочие препараты по назначению врача. Нередко применяются лечебные блокады, хотя такая практика одобряется не всеми врачами – считается, что уколы проводятся в воспаленную область, внося дополнительное раздражение, поэтому они препятствуют скорейшему выздоровлению. В любом случае лечение и конкретные препараты назначаются врачом исходя из результатов диагностики и симптомов.
После ( дипломатический представитель высшего ранга своего государства в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) того, как болевой синдром отступил, количество применяемых препаратов уменьшается, а упор делается на лечебную гимнастику, массажи и физиотерапевтические процедуры. Основной целью является улучшение состояния мышечного корсета и связочного аппарата. Само консервативное лечение предполагает, что человек в дальнейшем сам будет заботиться о здоровье своей спины, т.е. будет избегать провоцирующих движений, несколько изменит двигательный стереотип, и сам будет регулярно выполнять упражнения ЛФК.
Хирургическое лечение, как крайняя мера лечения ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, )
Оперативное вмешательство считается крайней мерой. Оно применяется только в тех случаях, когда долгое время не удается справиться с болевым синдромом, или же если болезнь начала негативно сказываться на работе внутренних органов (что довольно часто бывает при грыже ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ) поясничного отдела позвоночника).
Ранее для лечения такого заболевания применялась классическая операция, которая предполагала создание довольно большого трепанационного окна. Грыжа успешно удалялась, но именно повреждения мышц приводили к тому, что они не могли быстро восстановиться, что приводило к регулярным рецидивам болезни. Именно поэтому начали разрабатываться хирургические методы, предполагавшие максимально возможное уменьшение хирургической травмы.
На данный момент «золотым стандартом» хирургического лечения ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) грыжи ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ) межпозвоночного диска является микродискэктомия. По сути это нейрохирургическая операция, которая проводится при очень большом увеличении с помощью налобной лупы или операционного микроскопа. Благодаря этому серьезно уменьшается необходимый разрез (до 3-4 см.), соответственно риск рецидивов и послеоперационных осложнений становится минимальным.
Также большую популярность сейчас получает эндоскопическое удаление грыжи, хотя это направление достаточно новое, поэтому оно подвергается серьезной критике и сравнениям с другими методами. У этого метода есть свои сильные и слабые стороны. С одной стороны, размеры разреза в данном случае минимальны (до 2,5 см), соответственно минимален риск рецидивов и осложнений, при этом пациент может ходить на следующий день после операции, а выписывается из стационара через 3-4 дня. А с другой стороны этот метод имеет определенные ограничения по расположению и размеру грыжи диска.
- Причины развития и терапия анкилоза коленного сустава
- Из-за чего возникает боль под лопаткой слева?
- Что за положение гидроксиапатитная артропатия?
- В Израиле лечат перелом позвоночника за 2 дня
- Особенности, проявления и терапия разрыва связок локтевого сустава
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) )
- Травмы ( повреждение, под которым понимают нарушение анатомической целостности или физиологических функций органов и тканей тела человека, возникающее в результате внешнего воздействия ) позвоночника
- Упражнения для спины
- Это интересно
-
13 октября 2018
- Как дальше лечиться при боли и слабости в ноге
Вопрос по лечению при защемлении нерва
Артроз 3 степени — можно ли восстановить хрящевую ткань
Правильно ли говорит врач и что нужно делать?
Синдром мышечной скованности — посоветуйте, что делать
Каталог клиник по лечению позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) )
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
Травма позвоночного столба может привести к инвалидности, если больным правильно не заниматься, особенно это относится к компрессионным переломам поясничного отдела.
Лечением компрессии позвоночника в любом отделе должен заниматься только врач!
В арсенале медиков есть много методик, которые позволяют поставить человека на ноги, но еще большее значение имеет само желание пациента стать здоровым. Если травма не тяжелая применяется консервативное лечение. Более тяжелые травмы, при которых есть признаки повреждения спинного мозга или нервов, потребуют оперативного вмешательства. Но обо всём по порядку.
Используется эта методика наиболее часто и включает в себя при компрессионном переломе ( многозначный термин, означающий: Перелом кости Общие Автоперелом Маршевый перелом Отрывной перелом Патологический перелом ( многозначный термин, означающий: Перелом кости Общие Автоперелом Маршевый перелом Отрывной перелом Патологический перелом Стрессовый перелом Конкретные Перелом бедренной кости Перелом голени ) Стрессовый перелом Конкретные Перелом бедренной кости Перелом голени ) прием медикаментов, которые избавляют человека от боли и ограниченной двигательной активности. Основным этапом является постельный режим, длящийся примерно 3 месяца. За этот период проводятся рентгенограммы или КТ, которые дают понять специалисту об эффективности проведенных мероприятий и степени сращения позвонка.
Для того чтобы избавить человека от боли, в арсенале врача есть много препаратов. Начать можно с самых простых, а если эффективности от них не наблюдается, переходят к более сильным по действию. Не исключено применение при тяжелых и множественных переломах и наркотических анальгетиков.
Обезболивающие препараты снимают только боль, но на процесс сращения не оказывают никакого воздействия.
В обязательном порядке ограничивается двигательная активность, это приводит к тому, что переломы срастаются намного быстрее. Человек должен меньше стоять и сидеть, противопоказано поднятие тяжестей, как и выполнение действий, увеличивающих нагрузку на позвоночный столб. Оптимально просто как можно более лежать на спине, особенно в первое время после травмы. Люди ( общественное существо, обладающее разумом и сознанием, а также субъект общественно-исторической деятельности и культуры ) старше 50 лет соблюдают постельный режим в обязательном порядке, связано это с тем, что с увеличением возраста сращение происходит намного медленнее.
Ограниченная активность способствует быстрому и полноценному сращению, если постельный режим не соблюдать, то это может привести к тяжелым последствиям, вплоть до параличей.
Компрессионный перелом позвоночника можно и фиксировать, определенное положение и ограничение движений будут способствовать скорейшему сращению. С этой целью можно использовать гипс, но он будет тяжелым и громоздким, поэтому лучше применить специальный ортопедический корсет. Корсет готовится индивидуально, он должен максимально соответствовать контурам тела.
Врачи в последнее время стали располагать методиками минимального хирургического вмешательства при компрессионных переломах поясничного отдела позвоночника. Методик пока всего две:
При помощи кифопластики удается восстановить полностью или частично высоту просевшего при переломе позвонка. Врач получает возможность изменить положение позвонка. Анестезия местная, а сама манипуляция производится через два небольших разреза, через которые вводится баллон, располагаемый в дальнейшем в теле позвонка. Чтобы полностью восстановить высоту, баллон раздувают, а после заполняют при помощи специального цемента. Застывая, цемент восстанавливает высоту и форму позвонка ( составляющий элемент (кость) позвоночного столба ).
Вертебропластика способна восстановить целостность позвоночника, избавит его от повреждения. Многие клиники Европы используют эту методику для лечения компрессионного перелома поясничного отдела позвоночника. Вмешательство выполняется через прокол небольших размеров, по нему в позвонок вводится стержень. С его помощью полость тела позвонка заполняется специальным составом, который укрепляет пораженную часть позвоночного столба. Проводят процедуру под местным обезболиванием, и длится она примерно час. Манипуляция проводится с обязательным рентгенологическим контролем. Исследования показывают, что положительный эффект достигается примерно в 90% случаев, а пострадавший быстро возвращается к привычной работе и образу жизни. После ( дипломатический представитель высшего ранга своего государства в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) проведения процедуры рекомендовано 2 часа полежать. На протяжении суток как можно меньше передвигаться. В некоторых случаях потребуется прием обезболивающих препаратов.
И та и другая процедура позволяют вернуть человеку способность двигаться в кратчайшие сроки и восстановить сдавленный позвонок. Уходят боль и дискомфорт, человек в скором времени возвращается к работе и привычному для него образу жизни.
Оперативное вмешательство показано при неэффективности консервативного лечения, сильном сдавлении позвонка, поражении спинного мозга, нервов или его оболочки. Суть операции состоит в удалении части позвонка, если при переломе есть осколки. После в 2-3 выше- и нижележащих позвонка вводятся специальные имплантаты, которые фиксируют участок позвоночного столба. Операция такого типа носит название заднего или переднего корпородеза, или транспедункулярного остеосинтеза. Все зависит от доступа, если он со стороны спины – остеосинтез задний, а когда через живот – передний.
Этот этап ( понятие, имеющее следующие значения: пункт для ночлега, отдыха и питания проходящих (передвигающихся) по военным дорогам войсковых частей (воинских частей), команд, оборудованный участок пути ) является неотъемлемой частью лечения при компрессионном переломе ( многозначный термин, означающий: Перелом кости Общие Автоперелом Маршевый перелом Отрывной перелом Патологический перелом Стрессовый перелом Конкретные Перелом бедренной кости Перелом голени ) позвоночника. Есть пословица: «Даже самая мастерски проведенная операция – ничто без адекватной реабилитации». Цель реабилитации – помочь человеку вернуться к жизни, которая у него была до получения травмы. Все они помогают укрепить мышцы спины, которые потом способны удерживать поврежденный позвонок в правильном положении. С этими целями применяется много методик, в частности:
Выполнять упражнения ЛФК можно и дома, но на начальном этапе лучше под контролем опытного специалиста.
В курсе реабилитации выделяют три основных этапа, которые позволяют укрепить мышцы и улучшить работу внутренних органов. На первом этапе восстанавливается работа органов и систем, после укрепляется мышечный корсет, на третьем этапе человека подготавливают к вертикальному положению. Заканчивают все нагрузками в вертикальном положении.
Срок реабилитации устанавливается индивидуально для каждого пациента в зависимости от тяжести травмы.
Длительность этой части периода реабилитации составляет примерно две недели. Упражнения направлены на поддержание общего тонуса организма, дыхательная гимнастика, с обязательным участием мышц рук и ног.
Выполнять упражнения необходимо с таким условием, что человек не будет отрывать ног от постели. Оптимальным положением будет, если лечь на спину, так как когда ноги отрываются от постели, напрягается мышца около позвоночника (подвздошно-поясничная), а это будет способствовать усилению боли.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Сжимают пальцы рук в кулак, одновременно сгибаются локтевые суставы, пальцы ног тянутся на себя. Кратность выполнения составляет 10 раз.
- Руки располагают на бедрах, после по очереди сгибают ноги в коленях, стопы опираются на кровать. После ноги возвращаются в исходное положение. Кратность выполнения упражнения составляет от 7 до 8 раз.
- Ладони укладываются на область плечей, в таком положении проводятся круговые движения в области плечевых суставов. Достаточно выполнить 4 упражнения для каждого сустава.
- Левая рука располагается на животе, а правая в области груди, в таком положении производится медленный вдох и выдох. При помощи рук контролируются движения ребер и диафрагмы. Кратность повторений составляет от 6 до 7 раз.
- Руки расположены перед грудью. Поочередно каждая рука отводится в сторону, туда же поворачивается и голова. Кратность выполнения составляет от 5 до 6 раз.
- Руки укладываются на поясе, после чего ноги по очереди отводятся в сторону, от постели их отрывать не нужно. Всего выполнить это упражнение нужно 6 раз для каждой ноги.
- Заканчивается гимнастика спокойным и глубоким дыханием.
Длительность этого этапа ( понятие, имеющее следующие значения: пункт для ночлега, отдыха и питания проходящих (передвигающихся) по военным дорогам войсковых частей (воинских частей), команд, оборудованный участок пути ) может составлять примерно 4 недели, и все действия его направлены на то, чтобы укрепить мышцы и подготовить человека к более активному периоду. Выполняют упражнение в положении на животе. Важно выполнять все точно, а длительность гимнастики составляет всего от 20 до 25 минут на протяжении дня.
Начинают все в положении на спине:
- Руки через стороны поднимаются вверх, после ( дипломатический представитель высшего ранга своего государства в иностранном государстве (в нескольких государствах по совместительству) и в международной организации; официальный представитель ) чего нужно потянуться. Кратность выполнения составляет примерно от 6 до 7 раз.
- Руки располагаются на поясе, а после выполняется сгибание ног в области голеностопного сустава в тыльную сторону. Кратность исполнения от 12 до 15 раз.
- Хватают края кровати, а после имитируют езду на велосипеде при помощи ног. Ноги при этом поднимают не выше 45 градусов, кратность исполнения составляет от 15 до 20 раз.
- Заканчивается все ровным и спокойным дыханием.
Далее, нужно перекатиться на живот:
- Руки сгибаются в локтевых суставах, а после опираются на предплечья и кисти, в таком положении приподымается плечи и голова. В таком положении необходимо продержаться на протяжении 10 секунд, кратность выполнения составляет от 4 до 6 раз.
- Руки приводятся к плечам, после приподнимается голова, часть туловища и плечи, необходимо постараться свести лопатки. В таком положении необходимо продержаться на протяжении 15 секунд, кратность выполнения от 4 до 6 раз.
- Руками захватывают спинку кровати и в таком положении приподнимают прямые ноги, до тех пор, пока не появится боль.
- Заканчивают все, как обычно, ровным и спокойным дыханием.
Длительность этого периода составит примерно две недели, на начальном этапе формирование крепкого мышечного корсета продолжится, а после уже можно постепенно переходить к вертикальному положению. Дополняется все упражнениями на коленях, за счет этого восстановится не только функция вестибулярного аппарата, но и подвижность позвоночника.
- По очереди отводятся руки в стороны с одновременным подъемом головы.
- По очереди поднимаются руки вверх, одновременно с головой.
- По очереди двигают руками с одновременным поворотом головы в соответствующую сторону.
- По очереди прямые ноги поднимаются и отводятся назад.
- Необходимо подвигаться в положении на коленях по кругу, то в левую сторону, то в правую.
- Наклоны туловищем влево и вправо, амплитуда движений при этом должна быть незначительной.
- Движения на коленях вперед и назад.
Начать его можно по прошествии 2 месяцев после получения травмы при условии удовлетворительного состояния и полного отсутствия осложнений. Человек постепенно приучается ходить прямо с дозированной нагрузкой. Длительность прогулок увеличивают, но она не должна превышать 15-20 минут на протяжении дня.
Во время ходьбы постоянно обращают внимание на то, чтобы осанка была правильной, а позвоночник в области поясницы сохранял свое естественное положение.
Гимнастику начинают практически сразу после того, как человек стал ходить, примерно через неделю. Уделяется внимание нормальной разработке мышц ног.
Производить наклоны вперед в положении стоя категорически запрещено!
К концу 3 месяца после получения травмы длительность ходьбы можно растянуть до 2 часов, параллельно с этим выполняются общеукрепляющие упражнения. Выполнять можно упражнения, которые применялись в предыдущих этапах, или просто поднимать прямые ноги, находясь лежа в постели.
Помогает эффективно восстановить работу позвоночника посещение бассейна. Полезно будет и просто посетить курорт, о работе, которая связана с физической нагрузкой или длительным стоянием придется забыть на срок от 8 до 10 месяцев, все зависит от тяжести перелома. Параллельно с гимнастикой выполняется и массаж.
Лечение ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы, патологического состояния или иного нарушения жизнедеятельности, ) и реабилитация у детей
Детский организм существенно отличается от взрослого и это учеными всего мира уже давно доказано. Есть некоторые нюансы в лечении и последующей реабилитации, что тоже важно учитывать. Происходит все так же поэтапно, только вот сроки сращения намного меньше.
Лечением ( процесс, целью которого является облегчение, снятие или устранение симптомов и проявлений того или иного заболевания или травмы ( повреждение, под которым понимают нарушение анатомической целостности или физиологических функций органов и тканей тела человека, возникающее в результате внешнего воздействия ), патологического состояния или иного нарушения жизнедеятельности, ) и реабилитацией компрессионного перелома поясничного отдела позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) ) у ребенка должен заниматься только детский хирург или травматолог.
После установления верного диагноза необходимо немедленно снять нагрузку с позвоночного столба. Сделать это максимально эффективно поможет постельный режим, важно его полностью соблюдать и родители должны осуществлять за этим тщательный контроль. В стационаре ребенку могут назначить реклинаторы (подкладка под спину) или корсеты, которые дополнительно помогут снять нагрузку.
Корсет назначается только при условии присутствия осложнений или если повреждено более двух позвонков ( составляющий элемент (кость) позвоночного столба ). Сам процесс лечения компрессионного перелома позвонка предусматривает три этапа.
На первом идет борьба с болевым синдромом, а также происходит разгрузка позвоночного столба. Назначается строгий постельный режим на кровати со щитом под углом наклона поверхности на 30 градусов. Длительность этапа составляет 5 дней с момент получения травмы.
На втором восстанавливается нормальный кровоток в месте повреждения. Достигается это при помощи физиопроцедур:
Обязательным компонентом на этом этапе, который длится примерно 10-15 дней, является массаж.
Третий этап длится на протяжении 10 дней и за его период необходимо укрепить мышечный корсет спины. Постельный режим продолжается, как и период вытяжения с курсом физиотерапии. После того как третий этап ( понятие, имеющее следующие значения: пункт для ночлега, отдыха и питания проходящих (передвигающихся) по военным дорогам войсковых частей (воинских частей), команд, оборудованный участок пути ) прошел, назначается лечебная физкультура.
Детский организм постоянно растет и развивается, поэтому процесс лечения и реабилитации заметно ускоряется. Поврежденный позвонок ( составляющий элемент (кость) позвоночного столба ) приходит в норму без особых проблем, но полного восстановления необходимо ждать не ранее, чем через 1,5 – 2 года.
источник
Если вдруг заподозрили вероятность позвоночной грыжи, не нужно искать в интернете методы самолечения, ведь заболевания, связанные с позвоночником, очень серьезны. Самостоятельная постановка диагноза не может быть верной, поскольку похожая симптоматика у многих недугов. Последствия неправильного лечения чрезвычайно опасны для пациента. По этой причине, первым делом следует обратиться в поликлинику для определения диагноза.
Борьба с такой серьезной болезнью как позвоночная грыжа занимает длительный период и состоит из нескольких этапов. Во время них пациент посещает разных специалистов. Какой врач лечит грыжу позвоночника?
Больной приходит на прием к участковому терапевту для постановки диагноза, если он подтвердится, направляет его к профессионалу узкой специализации. Об этом по порядку. Вначале врач выяснит, какие присутствуют жалобы, и на их основе назначит сдачу определенных анализов. После того как их результаты станут известными, определится тот факт, какой специалист будет назначать лекарства. На этом консультации и с терапевтом будут завершены.
Скорее всего, пациента с подозрением на грыжу позвоночника направят на осмотр к ортопеду (вертебрологу). Этот врач специализируется на болезнях опорно-двигательного аппарата, в частности – позвоночника. Он займется локализацией недуга, выявив очаг проблемы. Это достигается благодаря опросу пациента о характере, частоте, и месте боли, а также – по результатам ранее проведенных анализов. Перед назначением лечения, доктор направит на более подробный анализ в виде рентгена или МРТ. Все зависит от того, какое оборудование доступно в медицинском заведении.
Вполне вероятно, что терапевт не направит пациента к ортопеду. Это связано с нехваткой медицинского персонала. Такого врача в клинике может просто не оказаться, особенно, если город небольшой. Но ничего страшного не произойдет, если пациента примет невропатолог, а иногда и травматолог. Специализация невропатолога также распространяется на проблемы с позвоночником и нервной системой. Травматолог не хуже разбирается в заболеваниях позвоночника, ведь грыжа может стать последствием травм спины.
В случае, если мануальный терапевт не смог оказать достойную помощь, он, скорее всего отправит вас по назначению к невропатологу. Зачем? Часто грыжа нарушает работу спинного мозга, и провести продуктивное лечение без проведения комплексных мер просто не представляется возможным. Невропатолог проверит, не защемлены ли нервы, и нормально ли кровообращение в спине. Возможно, он сможет определить причину выпадения грыжи.
Если будет назначена операция по удалению межпозвоночной грыжи, только консультация невропатолога может спасти от окончательной инвалидности.
В крайне редких случаях, вас могут назначить к врачу остеопату. Он, как и терапевт, может назначить курс индивидуальной физиотерапии (кардинально отличающейся от привычного ЛФК), а также выписать комплекс экспериментальных средств. К остеопатам отправляют только в том случае, если это последний рубеж перед операционным вмешательством. Экспериментальные методы помогают вылечить позвоночную грыжу в 35% случаев, что позволяет избежать скальпеля. Еще в 10% случаев, остеопатия позволяет избежать рецидивов выпадения грыжи.
Если вас направили к хирургу – знайте, все плохо! В редких случаях, хирурги помогают вылечить грыжу без операции. Но зачастую это самый эффективный метод избежать подобных рецидивов, ведь грыжа позвоночника:
- Может защемить нерв, вызывая постоянные болезненные ощущения во время ходьбы, сидения, сна;
- Может нарушить положение позвонков, тем самым вызвав лордоз. Искривление позвоночника гораздо труднее вылечить, чем прооперировать грыжу;
- Может привести к инвалидности, в виду воспаления тканей спинного мозга.
Любой из этих исходов малоприятен для пациента. Хирург назначает комплексное обследование и проводит предоперационную терапию. Если она не дала результатов – выход только один, ложится на операцию.
В зависимости от вашего самочувствия и запущенности состояния, вас будут отправлять к разным специалистам. Помните, что небольшую грыжу, возникшую в результате простого перенапряжения можно вылечить. Но если рецидивы повторяются регулярно, возможно придется вырезать. В особенности этим часто страдают тяжелоатлеты. Не запускайте себя до критического состояния, и тогда вашим лечением займется терапевт, а не хирург.
источник
Среди многочисленных неврологических проблем лидирующее место занимает межпозвоночная грыжа. В данном случае наблюдается серьезная деформация фиброзного кольца межпозвоночного диска, где и происходит разрыв. Через этот разрыв выпячивается некоторая часть студенистого ядра, и, в результате, человек ощущает острую боль и дискомфорт. В основном, описанное заболевание встречается у людей от 25 лет и старше. Можно в течение долгих лет и десятилетий жить с этой проблемой и не знать о ее существовании. Считается, что такая деформация – одна из самых тяжелых форм остеохондроза. Среди осложнений при межпозвоночной грыже значится частичная или полная утрата трудоспособности, и даже инвалидность.
Неврологи едины во мнении: главная опасность такого заболевания – это сужение позвоночного канала, в результате чего может воспалиться оболочка спинного мозга и нервные корешки. Как результат, возникает паралич мышц нижних конечностей, нарушение работы органов таза, снижается чувствительность. Современные неврологические центры в большинстве случаев принимают пациентов с межпозвоночной грыжей уже в запущенной стадии, когда люди с трудом передвигаются и уже не могут выполнить элементарные действия. А ведь, обратившись своевременно к специалисту, этих проблем можно было избежать!
Среди основных методов профилактики межпозвоночной грыжи эксперты выделяют 5 основных.
- Метод №1 – умеренные и регулярные физические нагрузки. Банальная зарядка поможет удерживать ось позвоночника в правильном направлении. Также рекомендовано регулярно «вытягивать позвоночник», повиснув на турнике, или с помощью плавания. Специалисты в области лечебной физкультуры настаивают: для людей в возрасте 30+ регулярные занятия спортом – обязательны. Выбрать необходимые виды спорта можно, проконсультировавшись с неврологом, которого Вы точно найдете на сайте DocDoc.ru. Своевременная помощь эксперта – это основа профилактики любого заболевания позвоночника!
- Метод №2 – правильный матрас. Необходимо выбирать матрас со средней или высокой степенью жесткости, на котором мышечный корсет спины будет располагаться равномерно. Спать на кожаных диванах, старых кроватях – строго противопоказано. Сэкономив однажды на качественном матрасе, в зрелом возрасте можно серьезно поплатиться собственным здоровьем.
- Метод №3 – оптимальное потребление продуктов с высоким содержанием кальция и витамина С. Молоко, сыр, цитрусовые, яблоки, натуральные фреши – все это поможет наладить водно-солевой обмен в организме и обеспечить оптимальное функционирование мышечной ткани. Не рекомендуется злоупотреблять кофе, а лучше – заменить его травяными чаями, которые в разы полезнее и не менее вкусные!
- Метод №4 – регулярный профилактический массаж. Чтобы выбрать специалиста и вид массажа, можно в качестве профилактики записаться на консультацию к неврологу. Эксперт составит курс профилактического массажа и даст дельные рекомендации.
- Метод №5 – отказ от вредных привычек. Печень синтезирует коллаген, то есть волокно, входящее в состав межпозвоночных дисков. Следовательно, курение, прием алкогольных напитков, неправильное питание – все это рано или поздно приводит к повреждению дисков позвоночника.
Также эксперты рекомендуют регулярно повышать иммунитет, избегать стрессов, не находиться долгое время в одном и том же положении (например, при сидячей работе или вождении авто), носить качественную обувь с хорошими супинаторами (ношение обуви на высоких каблуках провоцирует развитие заболеваний позвоночника).
Следует обращать внимание и на состояние позвоночника наших детей. Ранняя профилактика сколиоза у школьников поможет сформировать правильную осанку как раз тогда, когда хрящевая ткань позвонков еще эластичная и поддается исправлению. Здоровый сон, хорошее питание и оптимальные физические нагрузки – это основа профилактики межпозвоночной грыжи и многих других заболеваний. Будьте здоровы!
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ материалы:
- Бесплатные книги: «ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать» | «6 правил эффективной и безопасной растяжки»
- Восстановление коленных и тазобедренных суставов при артрозе — бесплатная видеозапись вебинара, который проводил врач ЛФК и спортивной медицины — Александра Бонина
- Бесплатные уроки по лечению болей в пояснице от дипломированного врача ЛФК . Этот врач разработал уникальную систему восстановления всех отделов позвоночника и помог уже более 2000 клиентам с различными проблемами со спиной и шеей!
- Хотите узнать, как лечить защемление седалищного нерва? Тогда внимательно посмотрите видео по этой ссылке .
- 10 необходимых компонентов питания для здорового позвоночника — в этом отчете вы узнаете, каким должен быть ежедневный рацион, чтобы вы и ваш позвоночник всегда были в здоровом теле и духе. Очень полезная информация!
- У вас остеохондроз? Тогда рекомендуем изучить эффективные методы лечения поясничного , шейного и грудного остеохондроза без лекарств.
источник
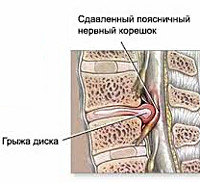
Межпозвоночная грыжа поясничного отдела — выпячивание межпозвонкового диска за пределы тел позвонков в поясничном отделе позвоночного столба. Клинически манифестирует люмбалгией и позвоночным синдромом. Осложняется дискогенной радикулопатией и миелопатией. Диагностируется преимущественно по данным МРТ позвоночника. Лечение может быть консервативным (противовоспалительные средства, миорелаксанты, вытяжение, мануальная терапия, физиотерапия, ЛФК, массаж) и хирургическим (лазерная вапоризация, электротермальная терапия, микродискэктомия, дискэктомия, установка B-Twin-импланта).
Межпозвоночная грыжа поясничного отдела выступает серьезным осложнением остеохондроза позвоночника. Ее формирование может быть обусловлено как пониженной двигательной активностью, так и чрезмерными нагрузками на позвоночный столб. Наиболее часто грыжа локализуется в дисках, расположенных между последними 2-мя поясничными позвонками (L4 и L5) или между последним поясничным позвонком (L5) и первым крестцовым (S1). В отдельных случаях наблюдается поражение дисков между 3-м и 4-м поясничными позвонками (L3 и L4), крайне редко — в верхних дисках поясничного отдела.
Заболеванию подвержены люди в возрастной категории 30-50 лет, чаще мужчины. Межпозвоночная грыжа поясничного отдела может манифестировать яркой клинической картиной на ранних стадиях, а может иметь длительное субклиническое течение вплоть до развития осложнений. Распространенность, трудоспособный возраст пациентов, вероятность инвалидизируюших осложнений ставят поясничную грыжу в ряд актуальных проблем современной вертебрологии, неврологии и ортопедии.
Межпозвоночная грыжа поясничного отдела формируется вследствие происходящих в межпозвонковом диске дегенеративных изменений, причиной которых являются локальные дисметаболические нарушения. Расстройство трофики диска сопровождается понижением его гидрофильности и эластичности. В таких условиях травма или неадекватная нагрузка на позвоночник приводят к образованию трещин или надрывов межпозвонкового диска, в результате чего он выпячивается за пределы тел позвонков, между которыми находится. Образуется протрузия диска. Дальнейшее развитие заболевания приводит к разрыву фиброзного кольца диска с выпадением пульпозного ядра. Формируется экструзия диска. Зачастую она становится причиной таких осложнений поясничной грыжи, как компрессия спинномозгового корешка и сдавление спинного мозга. В первом случае развивается корешковый синдром (радикулит), во втором — компрессионная миелопатия.
Среди причин нарушения трофики межпозвонкового диска наиболее распространенными являются недостаточная двигательная активность и неправильное распределение нагрузки на позвоночный столб. Последнее может быть обусловлено аномалиями развития позвоночника, приобретенным искривлением позвоночника (чрезмерным поясничным лордозом, сколиозом), статической или динамической нагрузкой в неудобной позе, подъемом тяжестей, перекосом таза (например, вследствие дисплазии тазобедренного сустава), ожирением. К основным этиофакторам поясничной грыжи относят также перенесенные травмы позвоночника (перелом поясничного отдела позвоночника, ушиб позвоночника, подвывих позвонка), дисметаболические процессы в организме, различные заболевания позвоночника (болезнь Бехтерева и другие спондилоартриты, спондилоартроз, болезнь Кальве, туберкулез позвоночника и др.).
В своем клиническом развитии межпозвоночная грыжа поясничного отдела обычно проходит несколько стадий. Однако у ряда пациентов отмечается длительное латентное течение, и манифестация грыжи происходит только на стадии возникновения осложнений. Основными клиническими синдромами выступают болевой и позвоночный.
Болевой синдром в начале заболевания имеет непостоянный характер. Возникает преимущественно при физической нагрузке на поясницу (наклоны, подъем тяжести, работа в позе наклона, длительное сидение или стояние, резкое движение). Боль локализуется в пояснице (люмбалгия), имеет тупой характер, постепенно исчезает в удобном горизонтальном положении. Со временем интенсивность болевого синдрома нарастает, люмбалгия становится постоянной и ноющей, разгрузка позвоночника в горизонтальном положении приносит пациентам лишь частичное облегчение. Присоединяется позвоночный синдром, возникает ограничение двигательной активности.
Позвоночный синдром обусловлен рефлекторными мышечно-тоническими изменениями, возникающими в ответ на хроническую болевую импульсацию. Паравертебральные мышцы приходят в состояние постоянного тонического сокращения, что еще более усугубляет болевой синдром. Мышечный гипертонус, как правило, выражен неравномерно, вследствие чего происходит перекос туловища, создающий условия для развития сколиоза. Уменьшается объем движений в поясничном отделе позвоночника. Пациенты не способны до конца разогнуть спину, наклониться, поднять ногу. Наблюдаются затруднения при ходьбе, при необходимости встать из положения сидя или сесть.
Корешковый синдром (радикулопатия) манифестирует, когда межпозвоночная грыжа поясничного отдела увеличивается настолько, что начинает соприкасаться со спинномозговым корешком. Вначале происходит раздражение корешка, что проявляется трансформацией болевого синдрома из люмбалгии в люмбоишиалгию и появлением сенсорных нарушений по типу парестезии (ощущение покалывания и «ползанья мурашек»). Боль становиться стреляющей, распространяется от поясницы в ягодицу и ниже по ноге со стороны вовлеченного в патологический процесс корешка. Пациенты характеризуют болевой синдром как прострел, возникающий при движениях в пояснице и ходьбе. Наиболее благоприятной позой, облегчающей боль, становиться сгибание больной ноги в положении лежа на здоровой стороне.
По мере увеличения поясничная грыжа начинает сдавливать спинальный корешок, приводя к появлению и прогрессированию симптомом выпадения. Наряду с парестезиями в ноге пораженной стороны отмечается онемение и понижение чувствительности. Возникает слабость и гипотония мышц ноги, вследствие чего пациент не может подняться на носки, присесть, поднять ногу на ступеньку. Пораженная нога истончается, возникает сухость кожи или гипергидроз, трофические расстройства, особенно выраженные на стопе.
Дискогенная миелопатия наблюдается, когда поясничная грыжа начинает сдавливать вещество спинного мозга. Вначале ее симптомы затрагивают только пораженную сторону, но в последующем могут приобретать двусторонний характер. Болевой синдром теряет свою интенсивность. На первый план выходит моторный и сенсорный неврологический дефицит. Развивается периферический вялый парез нижней конечности с выпадением сухожильных рефлексов. Присоединяются тазовые расстройства. Вследствие сенсорных нарушений наблюдается сенситивная атаксия.
Заподозрить образование поясничной грыжи в начальных стадиях затруднительно, поскольку ее клиническая картина сходна с симптомами неосложненного остеохондроза и дебютом других патологических процессов (поясничного спондилеза, поясничного спондилоартроза, люмбализации, сакрализации и пр.). Сами пациенты зачастую обращаются к неврологу, ортопеду или вертебрологу только на стадии корешкового синдрома.
В случае поясничной грыжи рентгенография позвоночника имеет лишь вспомогательное значение, поскольку не позволяет «увидеть» мягкотканные образования. Она может выявить признаки остеохондроза, уменьшение межпозвонкового расстояния, наличие деформации позвоночника. Визуализировать поясничную грыжу можно при помощи КТ или МРТ позвоночника. Томография также позволяет определить наличие и степень спинальной компрессии, что имеет основополагающее значение для выбора лечебной тактики.
На ранних стадиях, до развития осложнений, и даже при наличии корешкового синдрома возможно консервативное лечение поясничной грыжи. Симптомы дискогенной миелопатии являются поводом для решения вопроса о неотложном хирургическом вмешательстве, поскольку, чем дольше они существуют, тем более необратим развивающийся неврологический дефицит. Малоинвазивные способы оперативного лечения грыж межпозвоночных дисков применяются на более ранних стадиях, до развития спинальной компрессии. Однако они могут давать некоторые осложнения (инфицирование, кровотечение).
Консервативная терапия поясничной грыжи носит комплексный характер. Медикаментозная составляющая включает противовоспалительные (кеторолак, мелоксикам, диклофенак, нимесулид), миорелаксирующие (толперизона гидрохлорид, тизанидин), метаболические (витамины гр. В) фармпрепараты. Для купирования интенсивного болевого синдрома назначаются паравертебральные блокады. Наряду с этим используются методы мануальной терапии или вытяжение позвоночника, позволяющие скорректировать анатомическое расположение структур поясничного отдела и увеличить расстояние между поясничными позвонками. Применение постизометрической релаксации, рефлексотерапии и физиотерапии (УВЧ, фонофорез, лекарственный электрофорез) направлены на снятие болевого и тонического синдромов.
Первостепенное значение в лечении поясничной грыжи имеет индивидуально подобранная лечебная физкультура. Покой необходим пациенту лишь в период купирования болевого синдрома. После того, как воспалительные явления идут на убыль, необходимо приступать к специальным гимнастическим упражнениям, со временем позволяющим нарастить мышечный каркас, удерживающий структуры позвоночного столба в нормальном положении. Кроме того, физические упражнения (особенно в сочетании с массажем) способствуют улучшению трофики. Таким образом, правильно подобранный при помощи врача ЛФК или реабилитолога комплекс гимнастики с постепенным наращиванием нагрузки препятствует дальнейшему пролабированию грыжи. Следует сказать, что для предупреждения возникновения новых проблем с позвоночником пациенту необходимо будет выполнять специальную гимнастику весь последующий период жизни.
Хирургическое лечение поясничных грыж большого размера носит радикальный характер: производится дискэктомия или микродискэктомия. При меньшем размере грыжи (не более 0,6 мм) возможна эндоскопическая микродискэктомия. После удаления грыжи для поддержания межпозвонкового расстояния и стабилизации позвоночника может проводиться установка B-Twin-имплантата. На начальных этапах формирования поясничной грыжи для увеличения прочности диска и предупреждения его дальнейшей протрузии могут применяться внутридисковая электротермальная терапия и пункционная лазерная вапоризация.
источник
Лечением и диагностикой данного заболевания занимаются неврологи и мануальные терапевты.
Мы подобрали 24 врача , лечащих межпозвоночную грыжу в Нижнем Новгороде:
Позвоночник состоит из расположенных друг над другом маленьких позвонков, между которыми располагаются прокладки, называемые дисками. Они амортизируют движения позвонков, предотвращая их трения между собой.
По ряду объективных и необъективных причин межпозвоночные диски могут смещаться, вытесняя хрящевую ткань между позвонками внутрь или наружу от ствола позвоночника. Такое образование называется грыжа.
Что представляет собой грыжа позвоночника
Изменения, возникающие на различных участках спины по классификации, подразделяются на грыжи в шейной области, грудного отдела, поясницы и участка крестца.
Грыжи могут быть врождёнными или приобретёнными. Они способны защемить нервные окончания, расположенные рядом с позвоночным столбом, вследствие чего возникают сильные боли.
Со временем наблюдаются дистрофические изменения и дегенерация тканей в этой области. При запущенных формах кольцо фиброзное разрывается, ядро пульпозное смещается или вовсе вытекает.
Причины, влияющие на возникновение межпозвоночных грыж
Причины возникновения грыж полностью не изучены. Большинство ведущих врачей в этой области склоняются к первой основной причине появления и развития грыжи — это наличие у больных остеохондроза.
Существует множество других моментов, влияющих на возникновение данного заболевания:
- повышенная масса тела;
- врождённое или приобретённое искривление позвоночника;
- нарушение процесса метаболизма;
- травмированный позвоночник;
- работа в условиях повышенной вибрации;
- малоподвижный образ жизни (гиподинамия);
- нарушение осанки;
- повышенные постоянные или временные нагрузки на позвоночник;
- наследственные факторы;
- перенесённые инфекции.
Ткани самого диска позвоночника не имеют сосудов, которые снабжали бы их кровью. Питание идёт за счёт активной диффузии, когда метаболиты (питательные ингредиенты) попадают в диск. Достигается это умеренной нагрузкой — ходьбой пешком.
Спокойная прогулка ровным шагом примерно около двух часов способна через 20 мин. после начала наладить процесс поступления нужных веществ к диску и восполнить суточную норму.
Виды межпозвоночных грыж
Среди всех видов межпозвоночных грыж наиболее часто выявляют:
Дорсальная грыжа — это частичное выпадение межпозвоночного диска за его границы в незаполненную область канала позвоночника. Вызывает защемление нервных тканей (корешков). Боли сосредоточены в пояснице, отдают в ногу.
Медианная грыжа. Причины её появления неизвестны до сих пор. Боли бывают часто непостоянные. Они переходят из сильных болей в менее сильные и наоборот. Возникают как бы без причины и исчезают без лечения.
Центральная грыжа (грыжа Шморля). Это отклонение считается результатом врождённого дефекта. В данном случае имеется повреждение (вдавливание) либо позвонка, либо самого диска, полученное при рождении или сформированное в утробе.
Секвестрированная грыжа — это нарушение целостности самого диска между позвонками, которое влечёт за собой вытекание пульпозного ядра.
Этот вид грыжи чаще поражает шейную область и отдела поясницы позвоночника. Грыжа этого вида сильно влияет на психоэмоциональное и физическое состояние больного.
Симптомы развития грыжи позвоночника
При поражении шейного отдела наблюдаются головокружения и головные боли, давление нестабильное, чувство онемения нижних поверхностей, боли в плечевой области и руках.
В поясничной области — появление болей в ногах, отдающих в бедренную часть ноги, спускаясь до самой стопы. Локализуются боли в пояснице, присутствуют в икрах и ступнях, немеют ноги и область паха.
В грудной области — когда присутствует болевой синдром в груди, часто сочетаемый со сколиозом. Этот редкий вид грыжи, встречается у швей, сварщиков, хирургов.
Для крестцового отдела симптомы схожи с симптомами поясничного отдела.
Точный диагноз можно поставить после рентгенологического исследования.
Лечение и профилактика
В современной медицине хирургическое вмешательство при лечении грыж позвоночника происходит всё реже и реже.
В медицинской практике достаточно много эффективных и безопасных методов лечения и способов профилактики:
Медикаментозное лечение предусматривает приём препаратов (нестероидных), обезболивающие и противовоспалительные (Аспирин, Диклофенак, Ибупрофен, Индометацин и др.), различные мази, гели, бальзамы (Кетонал, Вольтарен, Капсикам, бальзам Дикуля, крем Софья), хондропротекторы.
Физические упражнения — пилатес (система упражнений по имени её создателя). Используется спортивный инвентарь и тренажёры. Разгружается позвоночник, снимаются спазмы мышц, укрепляются мышцы, находящиеся глубоко. Занятие фитнесом напоминает лечебную физкультуру (ЛФК). Обеспечивает стабильность позвоночника, поддерживает тонус мышц.
Плавание и аквааэробика. При нахождении в воде расслабляется всё тело и мышцы, снижается горизонтальная нагрузка, что тем самым позволяет снять спазмы, улучшить кровоснабжение.
Упражнения, направленные на выносливость организма (силовые), такие как велотренажёр, махи с гантелями в горизонтальном положении и полулёжа, поднятие штанги без блинов или с малым весом, подъём ног лёжа, подтягивание на турнике.
Выбор правильного ортопедического матраса, чтобы позвоночник во время сна принимал правильное положение. Матрас должен быть в меру жёстким.
Данные мероприятия, физические упражнения с правильной силовой нагрузкой действуют и как профилактика появления межпозвоночных грыж. Вытесняя лишнюю жидкость в дисках, освобождают пространство для расслабления позвонков.
Потребление достаточного количества жидкости для человека должно быть нормой. Рекомендуется выпивать один стакан воды, натощак нормализуя тем самым процесс пищеварения, обмен веществ, разжижение и выведение застойной жёлчи. Правильное питание продуктами, содержащими кальций и витамин С.
Диагностировать межпозвоночную грыжу можно в клиниках неврологии.
Мы подобрали 15 подходящих клиник в Нижнем Новгороде:
источник
Лечение позвоночной грыжи состоит из нескольких этапов. Вначале проводится консервативное лечение с использованием физиопроцедур, массажа, иглорефлексотерапии, приема таблетированных лекарственных препаратов, возможно внутримышечных инъекций и внутривенных вливаний, ношение ортопедического корсета. Если же консервативное лечение, проводимое в полном объеме в течение 2-3 месяцев не дало результата, т.е. острые боли ушли, но остались тупые, ноющие боли, мешающие нормально жить, заниматься профессиональной деятельностью, спортом и Вас это не устраивает, то нужно обратиться к нейрохирургу за консультацией о возможных вариантах лечения, в т.ч. хирургических. При неэффективности консервативных методов возможно минимально инвазивное лечение: напрмер гидропластика.
Метод лечения заключается в проведении нуклеотома через специальную 4мм канюлю в полость диска. Затем, на наконечник нуклеотома под высоким давлением подается физиологический раствор, который выходя через узкокалиброванное отверстие со скоростью 900 км/ч, удаляет ткани диска, после чего эвакуируется вместе с резецированным материалом. После выполнения манипуляции и извлечения инструментов ткани диска сдвигаются не оставляя рубцов. Благодаря бережному и малотравматичному проведению манипуляции ткани диска не подвергаются некрозу, а межпозвонковый диск продолжает выполнять свою амортизирующую функцию. Эффект данной манипуляции заключается в уменьшении внутридискового давления и т.о. снижении давления мп грыжи на спинномозговой корешок. Данный метод лечения грыжи позвоночника успешно используется в клиниках США и Западной Европы уже более 15 лет.
Если же эта процедура оказалась неэффективной или имеются противопоказания к ней, то используется микрохирургическое или эндоскопическое удаление грыжи диска. «Золотым стандартом», т.е. признанном во всем мире методом хирургического грыжа позвоночника лечения мп грыжи диска является микрохирургическое удаление грыжи. Именно этот метод позволяет предотвратить дальнейшие хронические боли по ходу нервного корешка.
Существует 3 показания к операции удаления грыжи м/п диска: два абсолютных (т.е. когда операцию нужно выполнять обязательно и немедленно) и одно относительное (когда операцию нужно выполнять при определенных условиях).
- Нарушение тазовых функций (задержка или учащенное мочеиспускание, запоры, нарушение эрекции).
- Неврологические нарушения (слабость и/или атрофия мышц ног).
- Неэффективность консервативной терапии в течение 1,5-2 месяцев.
Теперь рассмотрим эти показания подробнее.
1) Нарушение тазовых функций в виде задержки или учащенного мочеиспускания, запоров, нарушение эрекции является грозным симптомом и является показанием к экстренной операции удаления грыжи межпозвонкового диска поясничного отдела позвоночника. По другому, эти нарушения еще называют синдромом «конского хвоста». Спинномозговые корешки, идущие от спинного мозга и отвечающие, в том числе, за тазовые функции отходят от спинного мозга в виде расходящегося пучка. Это послужило первым исследователям сравнить эти нервные корешки с конским хвостом, так что этот термин дошел в таком виде до наших дней. Термин «экстренно» означает немедленное обращение к нейрохирургу за выполнением хирургического вмешательства. Данная тактика лечения обусловлена тем, что чем меньше времени пройдет с момента возникновения данных симптомов, тем быстрее и полнее будет восстановление утерянных функций. Если операция не будет выполнена в первые сутки с момента появления указанной симптоматики, то скорее всего частичное нарушение тазовых функций останется навсегда. Данные симптомы часто связаны со сдавлением этих корешков больших размеров межпозвонковой грыжей L5-S1. По истечению определенного времени в этих корешках нарушается кровообращение и спинномозговые корешки «отмирают», а функции, за которые они отвечают, нарушаются. Качественно выполнить операцию удаления грыжи межпозвонкового диска в условиях «экстренности», а нарушение тазовых функций может возникнуть и в выходные и праздничные дни, не всегда возможно. Поэтому, при первых проявлениях нарушения тазовых функций нужно немедленно обратиться к нейрохирургу.
2) Следующим абсолютным показанием к операции является слабость (парез) и/или атрофия мышц ног. Наиболее часто при грыжах межпозвонкового диска поясничного отдела позвоночника страдает функция сгибания и разгибания стоп. Это также связано с нарушением работы, а в худшем случае, с отмиранием определенного нервного корешка и выпадением функции сгибания или разгибания стопы. Пациент самостоятельно может проверить наличие у него, так называемого, неврологического дефицита: если при вставании на пятки одна стопа не поднимается или поднимается ниже другой, значит имеется неврологическое ухудшение работы нервного корешка (обычно L5). В случае, если пациент не может встать на мысок подняв при этом другую ногу, то страдает сгибание стопы (поражение нервного корешка S1). Если операцию не выполнить при появлении данных симптомов, эти изменения могут остаться навсегда. Считается, что при наличии пареза в стопе более 30 дней шансов на восстановлении стопы даже после хирургической операции практически нет.
Часто бывает, что во время обострения заболевания пациент из-за интенсивного болевого синдрома не замечает развившейся слабости в стопе. Когда боль уменьшается, пациент радуется что болезнь прошла, а через некоторое время замечает изменение походки: стопа начинает «шлепать». Уменьшение боли связано с отмиранием нервного корешка, а вместе с этим нарушилась и его функция удерживать стопу в определенном положении. К сожалению, помочь такому пациенту восстановить походку, в большинстве случаев нет. Поэтому при первых признаках слабости в стопе необходимо обратиться за нейрохирургической помощью.
Атрофия мышц обычно одной ноги также свидетельствует о поражении нервных волокон. При сравнении нижних конечностей пациенты сами замечают, что одна нога становится «худее» другой. При своевременно выполненной операции и проведении курса реабилитации можно восстановить мышечную массу ноги.
3)Заключительным показанием к операции удаления грыжи межпозвонкового диска является неэффективность консервативной терапии в течение 1,5-2 месяцев. Это показание является относительным, т.к. обусловлено индивидуальным свойством переносить боль и связанный с ней дискомфорт. Обычно, в начале заболевания пациент лечится амбулаторно (без госпитализации). Если это не помогает, он «ложится» в неврологический стационар, где проводится полный курс консервативной терапии, включающий: внтуримышечное и внутривенное введение лекарственных препаратов, проведение физиотерапии, массажа, различных блокад и т.д. При отсутствии желаемого результата через 1,5-2 месяца активного лечения, включающего курс стационарного лечения, в случае если острые боли ушли, но остались ноющие боли, мешающие нормально жить, заниматься профессиональной деятельностью, спортом, требующие приема анальгетиков и Вас это не устраивает, то Вам показано оперативное лечение. Конечно же, сроки и вид хирургического вмешательства, которых в данный момент достаточно много, решаются в индивидуальном порядке на консультации у нейрохирурга с учетом особенностей Вашего организма.
Главный недостаток консервативной терапии: указанный метод лечения не воздействует на причину заболевания — грыжу м/п диска, а только лишь снимает воспаление нервного корешка, сдавленного грыжей. При возобновлении прежней двигательной активности м/п грыжа диска вновь надавливает на нервный корешок и воспаление возобновляется с новой силой.
Как известно, консервативное лечение межпозвонковой грыжи диска занимает достаточно длительное время от 2 недель до 2-4 месяцев, так как убрать восплаение корешка при его сдавлении очень сложно. Кроме того, приходится принимать большое количество лекарств, неблагоприятно воздействующих на слизистую оболочку желудка и 12 перстой кишки, вызывая гастриты и язвы. Если у пациента уже имеется язва желудка, то из-за болей в желудке прием препаратов иногда становится вовсе невозможным. Так же при этом страдает печень и почки, которым приходится «перерабатывать» все эти препараты. Очень часто развивается аллергия на лекарства. Физиолечение, включающее различные прогревания и т.д., так же имеет свои ограничения в применении.
Для решения вопроса о выборе метода лечения необходимо записаться на консультацию к нейрохирургу Дурову Олегу Владимировичу по телефону: +7 (499) 390-35-72.
источник