-
- Неправильная осанка (сколиоз, кифосколиоз), неразвитый мышечный корсет, патологические двигательные и позиционные стереотипии.
- Малоподвижный образ жизни, длительное пребывание в однообразной позе, статические нагрузки.
- Силовые и контактные виды спорта, неправильное поднятие тяжестей.
- Травмы.
- Врожденные аномалии развития костной, хрящевой, соединительной ткани, позвоночного столба.
- Возрастные изменения, остеопороз.
Грыжа диска – патология, при которой части поврежденного и измененного пульпозного ядра выдавливаются через дефект фиброзного кольца, провоцируя его разрыв или чрезмерное выпячивание за нормальные физиологические границы, выпадают в полость позвоночного канала или «вдавливаются» в тело позвонка.
Если фиброзное кольцо сохранно, его выпячивание под действием секвестров измененного студенистого ядра обозначается как протрузия (выпячивание) диска.
Часто термин «протрузия» используется для обозначения размера грыжи, что ведет к неправильному толкованию состояния.
Клиническая картина и тяжесть заболевания будут зависеть от того, в каком участке фиброзного кольца произошел разрыв. Итак, различают такие виды грыж межпозвоночных дисков:
• Пролабирование — грыжа выпячивается на 2-3 мм• Протрузия — выпячивание грыжи от 4-5 до 15 мм• Экструзия — выпадение ядра межпозвоночного диска за границу (свисание в виде капли).
По расположению межпозвоночные грыжи бывают:
• заднебоковая• переднебоковая• боковая• срединная• комбинированная.
Протрузия диска — 1 стадия формирования грыжи межпозвоночного диска, во время которой происходит повреждение внутренних волокон фиброзного кольца без разрыва внешней оболочки, которая удерживает студенистое ядро в своих границах, образуют подвижный фрагмент.
Энтрузия (выход) — 2 стадия формирования грыжи межпозвоночного диска, во время которой происходит повреждение и внутренних и наружных волокон фиброзного кольца диска в сочетании с выходом пульпозного ядра за пределы фиброзного кольца в полость спинномозгового канала.
На этом этапе принято считать, что процесс формирования межпозвоночной грыжи закончен.
В случае прерывания связи основной части пульпозного ядра с вышедшим фрагментом происходит секвестрация (фрагментирование), вышедшей в спинномозговой канал части пульпозного ядра. В дальнейшем, возможно, частичное рассасывание с рубцеванием ткани в месте разрыва фиброзного кольца.
В первую очередь межпозвоночная грыжа проявляется болью. Неприятные ощущения дают о себе знать в момент резкой смены положения (прыжки, наклоны, повороты), во время кашля или смеха.
Когда происходит обострение заболевания, мышцы спины быстро устают, поэтому к концу дня появляется усталость. Также пациенты нередко жалуются на нарушение чувствительности.
Стоит отметить, что боль проявляется не только в самом месте, где локализируется грыжа, но также она распространяется на руки и ноги. При этом если у вас грыжа расположена на левой стороне, то и болеть будет левая нога больше.
Иногда боль в ногах появляется до того, как начнет болеть поясница, поэтому подобные признаки межпозвоночной грыжи важно замечать.
Показателями того, что грыжа потенциально опасна и ущемлены нервные корешки, являются:
- слабая чувствительность в ногах;
- изменение походки;
- чувство онемения области промежности;
- нарушения процессов дефекации и мочеиспускания.
При выявлении любых описанных выше симптомов, следует как можно скорее обратиться за помощью к квалифицированному врачу для постановки диагноза и скорейшего начала лечения.
Все симптомы можно разделить на 2 группы: раздражения и поражения.
Основной жалобой является боль. Выпячивание дисков (протрузия) с их дальнейшим выпадением в просвет позвоночного канала (грыжа межпозвоночного диска) чаще всего приводят к компрессии нервных корешков, вызывая боли по ходу сдавливаемого нерва.
Поэтому боли могут «отдавать» в ногу, руку, затылок, шею, межрёберные промежутки (в зависимости от сдавливаемого нерва) с ослаблением силы мышц, а также мышечными болями в участках их иннервации и нарушением чувствительности.
Чаще всего при этом от сдавливания страдают седалищные нервы в виду их анатомического местоположения.
В первую очередь больному необходимо записаться на прием к невропатологу. Врач проведет общее обследование и составит предварительный анамнез по существующим жалобам.
Для постановки точного диагноза необходимо пройти аппаратные исследования. Наиболее точные результаты дает МРТ (магнитно-резонансная томография).
На конечном снимке доктор сможет увидеть, на сколько мм грыжа выпячивается из диска, в каком месте произошел разрыв, есть ли отек и другие детали.
При наличии характерных симптомов и жалоб человека осматривает невропатолог. Врач определяет мышечный тонус, кожную чувствительность, а также состояние рефлексов. Для подтверждения диагноза больному следует пройти инструментальные исследования.
Наиболее доступным методом является рентгенография позвоночного столба в прямой и боковой проекциях. На снимках межпозвоночные диски не визуализируются, а потому грыжу определить не удастся.
Но с помощью рентгенографии можно выявить причину развития заболевания: травмы позвонков, признаки остеохондроза, врожденны аномалии.
Самым результативным исследованием является магнитно-резонансная томография. Этот метод позволяет оценить состояние мягких тканей. С помощью полученных снимков можно изучить состояние межпозвоночных дисков, а также наличие грыжи.
Диагноз заболевания ставится при наличии описанных выше симптомов. Таким больным необходима консультация невролога.
Чтобы правильно поставить диагноз и не ошибиться с лечением, необходимо провести специальное обследование с применением магнитно-резонансной томографии (МРТ), методов рентгенографии, ультразвукового исследования.
Бороться с грыжей позвонков можно различными способами. Главное не заниматься самолечением и прислушиваться к рекомендациям профессиональных докторов.
Самая радикальная мера, применимая для лечения этого заболевания – операция. Оперативным вмешательством заканчиваются около 5-10% грыж.
Такой маленький процент обусловлен тем, что операция несет в себе множество рисков и неблагоприятных последствий. К такому варианту прибегают только в самых запущенных и безнадежных случаях, когда грыжа становится опасна для жизни.
Решение делать или не делать операцию должно приниматься только опытными специалистами после того, как другие методы борьбы оказались не эффективными. В остальных 90-95% случаях с грыжами можно бороться безопасными консервативными способами.
Поскольку межпозвоночная грыжа причиняет пациентам боль и мешает вести привычный образ жизни, в первую очередь врачи стараются снять обострение заболевания и убрать болезненные ощущения.
Для этого используются различные препараты, которые выпускаются в форме мазей, инъекций, таблеток. В качестве лекарств применяются нестероидные противовоспалительные средства и миорелаксанты.
Для восстановления упругости и эластичности межпозвоночных дисков врачи назначают препараты с гиалуроновой кислотой. При этом вы должны максимально ограничить свои передвижения на 1-3 дня, чтобы спина расслабилась, но злоупотреблять постельным режимом также не стоит.
Если грыжа находится на 2-3 стадии, выпячивание колеблется между 5 мм и 15 мм и боль носит тяжелый характер, больному может быть рекомендовано проведение эпидуральной блокады.
Такая процедура выполняется под рентгеном. Врач вводит специальный состав из гормонов и обезболивающих веществ непосредственно к месту, где наблюдается обострение и воспаление.
Проводить подобную манипуляцию можно не более 1-3 раз. Облегчение носит временный характер, но часто именно блокада является спусковым крючком на пути к выздоровлению в случае сильных и затяжных болей.
При начальных проявлениях болевого и неврологического синдромов, вызванных грыжей диска, применяют фармакотерапию. Используют анальгетики, стероидные и нестероидные противовоспалительные средства, витаминотерапию, хондропротекторы, миорелаксанты, антиконвульсанты, препараты, улучшающие кровообращение.
Медикаментозную терапию хорошо сочетать с физиотерапевтическим лечением. Положительно зарекомендовали себя такие методы, как воздействие диадинамических токов, магнитотерапия.
Существуют методики введения определенных лекарств в область поражения с помощью электрофореза.
При снижении выраженности болевого синдрома можно прибегнуть к помощи мануального терапевта, массажиста. Полезно использовать такие методики, как постизометрическая релаксация, подводное и сухое вытяжение, упражнения на доске Евминова.
И, конечно, лечебная физкультура для формирования правильной осанки и мышечного корсета.
Не стоит забывать об иглорефлексотерапии, фармакопунктуре.
Существуют методы хирургического лечения грыж межпозвонковых дисков. Показания к таким операциям очень ограничены: нарастающий парез, нарушение функций тазовых органов, инвалидизирующий болевой синдром.
Некоторые доктора считают, что наличие секвестрирующей грыжи тоже является показанием к оперативному вмешательству. Существует несколько способов оперативного лечения, выбирают наиболее подходящий метод для каждого больного индивидуально.
Любой из методов лечения подразумевает изменение образа жизни, формирование правильных стереотипий физической и статической деятельности, работу над собой. Без этого лечение будет неэффективным и болезнь может вернуться.
Телеканал «Россия-1», передача «О самом главном» на тему «Межпозвоночная грыжа»:
О САМОМ ГЛАВНОМ Межпозвоночная грыжа
Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Межпозвоночная грыжа»:
Межпозвоночная грыжа: симптомы и признаки
Не все межпозвоночные грыжи нуждаются в активном лечении. Так пациенты с протрузией межпозвоночного диска до трех миллиметров и отсутствием симптомов нуждаются только в наблюдении.
При наличии выраженной боли избежать приема медикаментов не удастся. С этой целью применяются препараты, относящиеся к группе НПВС (диклофенак, мелоксикам, кеторол).
При межпозвоночных грыжах с выраженным воспалительным процессом прибегают к использованию мазей, содержащих глюкокортикостероиды (флуцинар, триакорт, эсперон, дермовейт).
Достаточно распространенной и эффективной процедурой является проведение лечебной блокады. Это введение анестетиков (лидокаина, новокаина) в эпидуральное пространство.
Задача процедуры — устранение боли и мышечного спазма. Облегчение пациент испытывает уже спустя пару минут.
Эффект от блокады может сохраняться несколько недель.
Дополнительно врач может назначить витамины группы В (нейровитан, мильгамма), которые обеспечивают регенерацию разрушенных нервных волокон, а также улучшение проведения нервного импульса. Для репарации хрящевой ткани дисков назначают хондропротекторы (структум, алфутол).
Если, несмотря на консервативную терапию, боль не покидает человека и с каждым днем беспокоит все больше, значит, необходимо рассмотреть вариант хирургического лечения. Безотлагательного оперативного вмешательства требует сдавление конского хвоста.
Операции проводятся открытым способом, а также эндоскопически. Во время операции врач удаляет грыжу и восстанавливает целостность фиброзного кольца. Если межпозвоночный диск сильно поврежден, проводят операции по его замене имплантатом.
В острый период болезни нельзя проводить массаж, мануальную терапию. Это допустимо только в восстановительный период. Это правило распространяется и на физиопроцедуры, лечебную гимнастику.
Григорова Валерия, медицинский обозреватель
источник
Любому заболеванию позвоночника, тем более межпозвоночной грыже, характерен один очень яркий симптом – боль. Но как определить грыжу позвоночника, если признаки заболеваний спины практически одинаковые? Подозрения вызывают постоянные сильные боли, которые усиливаются после сна, физической деятельности, резких движений – те симптомы, которые люди предпочитают списывать на переутомление и другие факторы, отдаляющие диагностику заболеваний. А тем временем , болевые ощущения возникают из-за грыжи позвоночника .
Ранняя диагностика межпозвоночной грыжи – важный этап, от которого зависит здоровье человека. Ведь грыжа – серьезное заболевание, связанное с искривлением и надрывом фиброзного кольца позвоночника. При этом происходит выпад части студенистого ядра. Заболевание поражает людей различной возрастной категории, исключая детей и подростков.
Причинами грыжи становятся малоподвижный образ жизни, травмы, искривленный позвоночник, специфическая инфекция, врожденные патологии и нарушенный обмен веществ.
В лечении таких серьезных заболеваний важна каждая деталь. Определение причины грыжи необходимо для исключения этого фактора из жизни пациента. Таким образом можно увеличить шансы на выздоровление. Чтобы определить грыжу позвоночника мало обладать знаниями о внешней симптоматике заболевания. Подтвердить диагноз, поставленный на основе жалоб пациента и элементарной пальпации, можно только путем проведения аппаратной диагностики.
Симптомы грыжи позвоночника различаются в зависимости от того, какой вид заболевания присутствует и какой отдел поражён. А интенсивность и характер боли зависит от степени разрушения позвоночного диска.
Стоит обратить внимание на следующие симптомы, расположенные в хронологическом порядке от начала заболевания:
- Появляется резкая боль в шее и задней части головы: периодически отдает в плечо и руку. Болевые ощущения становятся сильнее при движении, однако прекращаются, стоит только присесть;
- Снижается чувствительность пальцев, иногда происходит полное онеменение;
- Повышается артериальное давление;
- Периодически происходит потеря сознания, под глазами появляются круги, и нарушается координация. Отмечается звон в ушах и легкое головокружение. Так как симптоматика вызвана нехваткой кислорода для мозговой деятельности, то лечение анальгетиками не имеет действия;
- Учащается чувство тошноты, появляется рвота;
- Кожные покровы меняют цвет с белого на ярко-красный, несмотря на то, что для таких изменений нет видимой причины;
- На последней стадии снижается слух, наступает частичная потеря зрения.
Советуем прочитать: виды грыж позвоночника.
Как видно из симптомов, самостоятельно понять, что происходит развитие грыжи позвоночника затруднительно. У любителей самолечения в ход идет местное лечение от головной боли или давления, которое либо ненадолго снимает симптомы, либо не помогает вовсе.
Распознать межпозвоночную грыжу грудного отдела еще сложнее. Симптомы смазаны и зачастую проявляются поздно. Основные признаки, по которым врачи диагностируют заболевание:
- Появляется слабость в ногах, ощущение ватности и постоянной напряженности;
- Появляются специфичные боли в районе грудной клетки. Симптомы напоминают сердечные болезни. После приема таблеток, призванных улучшить кардиологические функции не приходит облегчение;
- Ощущается дискомфорт в области кишечника и мочевого пузыря. При обследовании этих органов патологии не выявляются.
Диагностировать заболевание в поясничной зоне проще. Локализация болей соответствует месту, в котором появилась грыжа и проявляется ярким букетом симптомов:
- При движениях и физических упражнениях проявляется резкая боль. Со временем она переходит в ноющую и не покидает больного;
- Со временем болевые ощущения переходят на область ягодиц и ног. Начинают болеть стопы, пальцы ног немеют
- Появляются сопутствующие заболевания: кифоз и сколиоз;
- Грыжа, образовавшаяся между четвертым и пятым позвонками, способствует появлению мурашек на больших пальцах ног;
- Грыжа между пятым поясничным и первым крестцовым позвонками вызывает боль в лодыжке и коленях;
- Запущенная стадия грыжи поясничного отдела неминуемо заканчивается инвалидностью: происходит частичный или полный паралич туловища, нарушаются процессы мочеиспускания и дефекации.
Грыжа позвоночника имеет несколько стадий, в течение которых есть возможность обнаружить заболевание и не допустить прогрессирования:
- Первая стадия: происходит смещение диска на расстояние в 2 мм. Больной испытывает ноющую боль, которая проходит в спокойном состоянии. Диск не выпячивается, поэтому обнаружить грыжу на этой стадии не всегда возможно;
- Со второй по четвертую стадию происходит постепенный разрыв фиброзного кольца, пульпозное ядро вытекает, способствуя отмиранию нервных корешков. Из-за прошедших процессов развивается корешковый синдром, который характеризуется мышечной слабостью в ногах и ягодицах. Отмечается асимметрия фигуры.
При проявлении любых симптомов грыжи позвоночника нельзя заниматься самолечением. Неправильно назначенные препараты или усиление физической деятельности приводят к ухудшению состояния здоровья.
Не пытайтесь самостоятельно диагностировать межпозвоночную грыжу и назначать себе лечение. Итогом такого халатного отношения к своему здоровью может стать полная потеря трудоспособности.
Как распознать типичные симптомы заболевания знают такие специалисты, как невропатолог, терапевт и ортопед. Обращение к ним необходимо для правильной постановки диагноза межпозвоночной грыжи. Аппаратная диагностика будет проведена сразу после обработки жалоб пациента.
Чтобы поставить верный диагноз, врач должен узнать обо всех жалобах больного и собрать анамнез. Для этого специалист уточнит подробности личной жизни человека, чтобы понять, откуда берет начало данное заболевание. Понимая, что устно озвученная симптоматика подходит под описание грыжевой болезни, врач проводит:
- Пальпирование и визуальный осмотр позвоночной зоны: рефлекторное сокращение мышц спины позволяет понять, какой именно участок позвоночного столба подвергся разрушению;
- Диагностику рефлексов в коленях, ахилловом сухожилии: снижение рефлекторной деятельности свидетельствует о запущенных стадиях грыжи;
- Оценка повреждения спинномозговых корешков: проверять это необходимо при помощи действий, направленных на выявление ослабленности мышц в нижней части тела.
После завершения стандартного обследования, врач ставит предварительный диагноз и направляет пациента на следующие тестирования. Они призваны указать точное расположение грыжи и определить возможные осложнения.
Последующие методы диагностики принято называть дополнительными, на самом деле, методы аппаратной диагностики наиболее точные. Во всяком случае, визуальное подтверждение диагноза поможет врачу определиться с методом лечения. Возможно пациенту уже давно требуется операция по удалению грыжи. Рассмотрим методы, применяемые в медицине для постановки точного диагноза:
Рентгеновское излучение применяется повсеместно, однако, считается устаревшим видом диагностики. Рентген показывает наличие повреждений позвоночника или костные дефекты. Применяется и для проверки на образование грыжи, но в этом случае считается малоинформативным.
Современная методика, в основе которой лежит рентгеновское облучение. Изображение, послойно обработанное компьютером, указывает на смещение межпозвоночных дисков. Считается, что метод томографического исследования более совершенный, однако он не дает врачу информацию о патологиях и травмах мягких тканей.
Такая методика оптимальна и позволяет увидеть определенный массив информации: костные структуры позвоночника, нервные корешки и мягкие ткани в зоне повреждения. Врачи, имеющие возможность назначить данный вид диагностики, могут пренебречь остальными методами, так как МРТ является наиболее точным.
Оценивает скорость проведенного по спинномозговым нервам импульса и указывает на качественные показатели. Если они отличаются от общепринятой нормы, то однозначным диагнозом можно считать повреждение нервных структур грыжей.
Иногда перечисленные методы применяются в комплексе, однако чаще увидеть полную картину заболевания позволяет один аппарат МРТ.
источник

Статистика показывает, что примерно 25% людей моложе 40 лет жалуются на грыжи межпозвоночного диска или дегенерацию диска. И почти 60% людей в возрасте старше 40 лет страдают от этих же проблем.

Межпозвонковые диски — это подушки, которые действуют как амортизаторы между каждым из позвонков в позвоночнике. Мягкое ядро диска служит в качестве основного амортизатора. Между всеми позвонками есть один диск. Каждый диск имеет сильное внешнее волокнистое фиброзное кольцо и мягкий, желеобразный центр (студенистое ядро, внутренний желеобразный слой, который защищает спинной мозг от сдавления его позвонками). Кольцо является наружным слоем диска и сильнейшей его областью. Кольцевое пространство – это сильные связки, которые соединяют все позвонки вместе.
Грыжа межпозвонкового диска в пояснице происходит, когда внешние волокна межпозвонкового диска (кольца) повреждены, и мягкий внутренний материал из студенистого ядра разрывает свое нормальное пространство. Если кольцо разорвано возле позвоночного канала, материал пульпозного ядра, стекая через образовавшуюся трещину за пределы диска, может нажать на спинномозговой канал.
Поясничные позвонки. Всего пять поясничных позвонков, они расположены в нижней части спины. Эти позвонки получают наибольшее напряжение и являются несущей частью спины. Поясничные позвонки позволяют осуществлять движения, такие как сгибание и разгибание, а таже некоторые боковые сгибания и скручивания.

Диски могут разорваться внезапно из-за слишком большого давления на них с разных сторон. Например, падение с лестницы и посадка в согнутом положении может вызвать большое давление на позвоночник. Если сила достаточно мощная — либо позвонки могут сломаться, либо диск может привести к разрыву. На изгибах между каждым позвонком большое давление на диски. Если вы сгибаетесь и пытаетесь поднять что-то слишком тяжелое, это может привести к разрыву диска.
Диски могут также разорваться и от небольшого давления — как правило, из-за ослабления волокнистого кольца от повторных травм, которые наслаиваются с течением времени. Когда кольцо ослабевает, в какой-то момент человек может что-то поднять или согнуть таким образом, что это приведет к слишком большому давлению на диск. Ослабленный диск разрывается, хотя пять лет назад это же самое не вызвало бы проблем. Таков процесс старения позвоночника.
Грыжа диска вызывает проблемы в двух направлениях. Во-первых, материал имеет разрыв из пульпозного ядра в спинномозговой канал, что может вызвать давление на нервы в позвоночном канале. Существуют также некоторые свидетельства того, что материал пульпозного ядра вызывает химическое раздражение нервных корешков. И давление на нервные корешки, и химическое раздражение могут привести к проблемам с работой нервной системы. Комбинация и того, и другого может вызвать боль, слабость и / или онемение в теле.
Грыжа межпозвоночного диска обычно связана с ослаблением внешнего слоя диска и в результате — изменением его скольжения (его изливанием, выпячиванием), что может приводить к сокращению пространства между двумя соседними позвонками и, таким образом, приводить к боли из-за давления на спинной мозг, выступающий из-за данной части позвоночника.
Некоторые из основных причин, приводящих к нарушениям скольжения диска в нижней части спины:
— Ожирение. Это условие приводит к тому, что усиленные и резкие, внезапные физические нагрузки провоцируют сильное давление на позвоночник, что ослабляет какой-либо из дисков и провоцирует тем самым начало его дегенерации;
— Подъем тяжелых предметов. Это может быть еще одной причиной выпячивания (выпадения фрагментов) диска;
— Старение организма. С увеличением возраста человека межпозвонковые диски начинают слабеть, что также может привести к их выпячиванию;
— Курение. Некоторые из практикующих врачей уверены, что курение является одной из основных причин выпячивания диска, потому что сниженная доставка в организм кислорода приводит к дегенерации диска;
— Частое и длительное сидение на одном месте. Частое сидение на месте в течение длительного времени — основной фактор проблем с заболеваниями спины;
— Пол. Считается, что у мужчин в возрасте до 50 лет по сравнению с женщинами более вероятно развитие грыжи межпозвоночного диска.
Симптомы настоящей грыжи межпозвонкового поясничного диска не обязательно включают в себя боль в спине. Симптомы грыжи межпозвонкового диска появляются от давления на нервы и их раздражения. Тем не менее, многие люди имеют боли в спине и из-за других проблем, в том числе — разрывов диска. Симптомы грыжи межпозвонкового диска обычно включают:
— Боль в спине. Выпячивание диска начинается с боли в спине, которая прогрессирует медленно и уменьшается тогда, когда больной лежит на плоской поверхности.
— Боль в ногах, которая переносится в одну или обе ноги;. Выпячивание диска также вызывает боль в ягодице и бедрах из-за давления на седалищный нерв, расположенный в нижней части тела, от ягодиц к стопе.
— Другие пострадавшие нервы. Если выпячивание диска влияет на любые другие нервы, то (в крайних случаях) это может привести к параличу и онемению мышц с последующей потерей контроля над мочевым пузырем.
— Синдром конского хвоста (ощущения в паху и внутренней поверхности бедер, напоминающие ощущение всадника, скачущего верхом на лошади). Этот синдром вызывает подавление нерва, расположенного в нижней части спинного мозга. Это, в свою очередь, вызывает паралич и онемение ног, боли в бедрах и потерю контроля над мочевым пузырем.
— Онемение или покалывание в одной или обеих ногах;
— Мышечная слабость в определенных мышцах одной или обеих ног;
— Потеря рефлексов в одной или обеих ногах.
Все эти симптомы зависят от того, какие нервы были затронуты в поясничном отделе позвоночника. Таким образом, расположение симптомов помогает определить диагноз. Знания, где боль локализуется, дает врачу лучшее представление о том, какой диск, вероятно, разорван.
Диагностика грыжи пульпозного ядра начинается с полной истории вопроса и медицинского осмотра. Основные вопросы врача пациенту будут такие:
— Были ли у вас травмы?
— Где болит?
— Есть ли у вас онемения? Где?
— Есть ли у вас слабости? Где?
— Были ли у вас эти проблемы или что-то вроде этого раньше?
— Были ли у вас потеря веса, лихорадка или другие заболевания в последнее время?

Врач может предложить сделать рентген нижней части спины. Регулярные рентгены не покажут грыжу межпозвонкового диска, но дадут доктору информацию о том, сколько износа присутствует в позвоночнике, и может показать другие причины проблемы.
Наиболее распространенный тест сегодня для диагностирования грыжи межпозвонкового диска – магнитно-резонансная томография (МРТ). Этот тест является безболезненным и очень точным. Насколько известно, он не имеет никаких побочных эффектов и почти полностью заменил такие тесты, как миелограмма и компьютерная томография (КТ), а лучший тест делается после рентгена, если подозревается грыжа межпозвонкового диска.
Иногда МРТ не раскрывает всю историю. Тогда могут быть предложены другие тесты. Миелограмма, как правило, в сочетании с КТ, может быть необходима, чтобы дать пациенту столько информации, сколько возможно. Тем не менее, если не было подтверждено, что боль исходит от грыжи межпозвонкового диска, могут быть проведены дополнительные, более специализированные тесты. Электрические испытания (например, ЭМГ и ССП) могут подтвердить, что при боли в ноге, на самом деле, задействованы ближайшие из поврежденных нервов. Эти испытания могут потребоваться до принятия решения приступить к операции.
— Медицинский осмотр. После принятия истории врач назначит пациенту медицинский осмотр. Это позволит врачу исключить возможные причины боли и постараться определить источник проблемы. Будут рассмотрены те области тела пациента, в которых он испытывает боль – в шее, нижней части спины, руках, ногах и т.д.
Ниже приведены некоторые моменты, которые проверяются при типичном обследовании:
— Движение позвоночника и шеи. Есть ли боль, когда пациент крутится, изгибается или двигается вперед? Если да, то где? Он потерял некоторую гибкость?
— Слабость. Мышцы будут проверены на прочность. Пациента могут попросить, чтобы он попытался толкнуть или поднять руку или ногу.
— Боль. Врач может попытаться определить, есть ли у пациента слабость и боль в определенных областях.
— Сенсорные изменения. У пациента спросят, может ли он почувствовать определенные ощущения в конкретных областях ноги или руки.
— Рефлекторные изменения сухожильных рефлексов могут быть подвергнуты испытанию, например, под коленной чашечкой и под ахилловым сухожилием на лодыжке.
— Двигательные навыки. Пациента могут попросить походить на носках или пятках.
— Неврологический тест. Выпячивание диска связано со спинномозговыми нервами, поэтому врач будет оценивать сенсорную реакцию разных частей тела, которые могут пострадать от выпячивания диска.
Прямой тест на ноги. Это испытание проводится врачами для пациентов в возрасте до 35 лет. В этом тесте больной ложится прямо на плоскую поверхность, и врач поднимает его больную ногу с прямым коленом. Если пациент сообщает о боли, то врач может диагностировать, что он страдает от выпячивания диска в нижней части спины.
Пациенту может быть предложен ряд диагностических тестов. Тесты должны выбираться с учетом того, что по подозрению врача является причиной боли. Ниже приведены наиболее распространенные диагностические тесты:
— Рентгеновские лучи. Рентген — безболезненная процедура, которая использует радиоактивные материалы, чтобы сфотографировать кости. Если врач подозревает позвоночную дегенерацию, Х-лучи могут быть использованы для проверки уменьшения высоты пространства между дисками, костных шпор, нервного пучка склероза, грани гипертрофии (увеличения) и нестабильности во время сгибания или расширения конечностей. Рентген показывает кости, но не мягкие ткани. Таким образом, они будут использоваться, если подозреваются переломы, инфекции или опухоли. Во время рентгена пациенту будет предложено лежать неподвижно на столе и занимать определенные положения тела во время фотографирования его позвоночника.
— МРТ — довольно новое испытание, которое не использует излучение. При использовании магнитных и радиоволн, МРТ создает компьютерную графику. Лучи МРТ могут «прорезать» несколько слоев позвоночника и показать возможные аномалии мягких тканей – таких, как нервы и связки. МРТ также может быть целесообразно для проверки потери воды в диске, аспекта совместной гипертрофии (увеличения), стеноза (сужения позвоночного канала) или грыжи межпозвонкового диска (выступ или разрыв межпозвонкового диска). Во время МРТ пациент должен лечь на стол. Сканер компьютера сделает множество фотографий, которые будут затем наблюдаться и контролироваться специалистами. Некоторые новые МРТ-машины, называемые «открытой магнитно-резонансной томографией», вероятно, будут более удобными для пациентов, которые испытывают клаустрофобии. Процедура занимает 30-60 минут.
— КТ. Это тест, который похож на МРТ и рентген, потому что может показывать и кости, и мягкие ткани. Компьютерная томография также в состоянии производить рентгеновские «срезы» из позвоночника, что позволяет каждому отделу быть рассмотренным отдельно. Сканирование формирует набор изображений поперечного сечения, которые могут показать такие проблемы диска и дегенерации костей, как остеогенез или цилиндрическую грань гипертрофии. Томография не так ясно видна, как рентген или МРТ. Для того, чтобы мягкие ткани легче увидеть, нужно делать КТ в сочетании с миелограммой.
Как и МРТ, при КТ-сканировании пациент должен лечь на стол, который вставляется в сканер. Сканер, по существу, рентгеновская трубка, которая вращается по кругу и делает множество фотографий. Процедура занимает 30-60 минут.
— Миелограмма. Миелограмма — исследование, которое используется, чтобы исследовать позвоночный канал и спинной мозг. В ходе этого испытания в спинной мешок вводится специальный рентгеновский краситель. Это потребует спинномозговой пункции, выполняемой врачом. Эта процедура выполняется путем введения тонкой иглы в нижнюю часть спины и спинномозговой канал. Через иглу вводится краситель, который смешивается со спинномозговой жидкостью. Краситель появляется на рентгеновских лучах. Поэтому, при проявлении рентгеновских снимков, могут быть видны контуры спинного мозга и нервных корешков, то есть, проблемы диска и кости шпор.
Для проведения миелограммы пациент лежит на вращающемся столе. Рентгеновские лучи с потоком красителя через спинную область помогают врачам определить, есть ли какие-либо необычные углубления или ненормальные формы. Эти углубления могут быть от грыжи или выпуклого диска, поражения, опухоли, травмы или корешков спинномозговых нервов. Миелограмма часто сочетается с КТ – в целях получения лучшего представления спинного хребта в поперечном сечении.
Во многих случаях МРТ заменяет и миелограмму, и КТ. Иногда миелограмма показывает проблему лучше, чем МРТ, но она используется реже, чем МРТ.
— Сканирование костей. Сканирование костей может быть использовано для обнаружения проблем в области позвоночника. Для этого вводят радиоактивные химические вещества в кровь через капельницу. Эти вещества прикрепляются к любой области кости, в которой в данный момент происходят быстрые изменения. Специальная камера делает снимки той области скелета, в которой имеется проблема.
Проблемные зоны бывают показаны как темные области на пленке. Это потому, что химический индикатор направляется прямо в места, где есть проблема. В течение нескольких часов множество индикаторов накапливается в проблемной области. Химические радиоактивные вещества посылают излучения, которые могут быть обнаружены камерой. Камера определяет «горячие точки» или конкретные проблемные области.
Сканирование костей очень полезно, когда неясно, где именно проблема локализуется в костях человека. Возможность сделать снимок, на котором загораются области, где есть проблема, кажется, позволяет врачу точно определить, где искать следующую. После определения проблемных участков могут быть сделаны другие тесты, которые покажут больше аспектов этих конкретных участков. Сканирование костей может помочь определить проблемные области – такие, как опухоли костей и компрессионные переломы. Сканирование костей также может быть использовано для определения плотности костной ткани и для разжижения костей в состоянии остеопороза.
— Электромиограмма (ЭМГ). ЭМГ — это тест, который выявляет функции нервных корешков в позвоночнике. Тест проводится путем вставки крошечных электродов в мышцы нижних конечностей. Глядя на аномальные электрические сигналы в мышцах, ЭМГ может показать, раздражен ли или защемлен нерв, когда он покидает позвоночник. Проанализируйте, как вы проверяете провода на лампе. Если вы поместите рабочую лампочку в лампу, и лампочка загорается, вы предположите, что проводка в порядке. Однако что, если лампочка не загорается? Можно смело предположить, что, вероятно, что-то не так с проводкой или произошло короткое замыкание. Используя мышцы как лампочку в лампе, ЭМГ способна определить состояние нервов, которые обеспечивают эти мышцы напряжением, как провода в лампе. Если машина ЭМГ считает, что мышцы (лампочка) не работают должным образом, врач может предположить, что нервы (электропроводка), должно быть, где-то зажаты.
— Аспект совместной блокировки. Как и любой сустав в организме, суставы могут вызвать боль, если они раздражены или воспалены. Аспектом совместной блокировки представляет собой процедуру, в которой местные анестетики (такие, как Лидокаин или Новокаин) вводят в аспект совместной блокировки. Этот же тип препаратов используется у стоматолога, чтобы заглушить челюсть или зашить разрыв. Лидокаин фактически замораживает области вокруг аспекта совместной блокировки. Если все боли пациента уходят, врач может предположить, что в аспекте совместной блокировки есть проблемы.
— Анализ крови. Могут быть сделаны лабораторные исследования, чтобы проверить проблемы, которые не связаны с ухудшением позвоночника. Другие тесты могут помочь определить наличие таких серьезных проблем, как инфекции, артрит, рак, аневризма аорты. Наиболее частым тестом в лаборатории является забор крови.

— Дискография. Дискография – это рентгенологическое исследование межпозвонковых дисков. Этот тест используется, чтобы определить, какой диск (какие диски) повреждены и нужна ли операция. Испытание проводят путем введения красителя в центр трещины в диске (ах). Краситель делает диск хорошо видным на рентгеновской пленке и экране флюороскопа. Этот тест лучше, чем рентген или миелограмма для определения, есть ли проблемы в диске. Краситель помогает врачу поставить точный диагноз. Простой рентген показывает только позвонки, а миелограмма лучше для оценки позвоночного канала.
Грыжа диска не обязательно означает, что нужно делать операцию. В большинстве случаев грыжа межпозвонкового диска не требует хирургического вмешательства. Лечение ее зависит от симптомов, а также зависит от того, симптомы становятся все хуже и хуже — или же они становятся все лучше. Если симптомы становятся все хуже и хуже, более вероятно, что врач может предложить операцию. Если симптомы становятся все лучше, он может предложить смотреть и ждать, не исчезнут ли симптомы совсем. Многие люди, которые изначально имеют проблемы, связанные с грыжей межпозвонкового диска, считают, что они полностью решаемы в течение нескольких недель или месяцев.
В зависимости от индивидуального состояния больного, могут быть рассмотрены следующие типы лечения грыжи межпозвоночного диска:
— хирургическое лечение. Этот вид лечения включает постельный режим. Лежание длительный период времени на плоской, ровной поверхности может ослабить симптомы. Если повреждение не глубокое, его можно вылечить достаточным количеством отдыха;
— противовоспалительные препараты. Эти препараты в значительной степени помогут уменьшить воспаление;
— физиотерапия. Полезна для людей с выпячиванием межпозвоночного диска. Некоторые предписанные упражнения помогают облегчить боль и уменьшить симптомы;
— стероидные инъекции. Стероиды вводят, чтобы снизить воспалительную реакцию.
— Наблюдение. Не нужно никакого лечения, кроме осмотра врача, чтобы убедиться, что проблема не прогрессирует. Если боль терпимая, и нет прогрессирования слабости или онемения, врач может предложить просто наблюдать за симптомами и ждать.
— Отдых. Если боль является более серьезной, то, возможно, потребуется несколько дней перерыва в работе и уменьшения деятельности на некоторое время. После нескольких дней пациент должен мобилизовать себя: начать постепенно программы пешеходных прогулок и увеличивать расстояние ходьбы каждый день.
— Обезболивающие. В зависимости от тяжести боли могут быть использованы различные подходы, чтобы помочь управлять болью с помощью лекарств. Обезболивающие без рецепта – такие, как Ибупрофен, Тайленол и некоторые новые противовоспалительные препараты могут помочь уменьшить боль. Пациент должен убедиться, что он точно следует инструкциям. Если эти типы лекарств не контролируют боль, то врач может прописать таблетки сильнее — наркотические и ненаркотические обезболивающие. Наркотические обезболивающие очень сильны, но и очень затягивают. Ненаркотические обезболивающие меньше затягивают, но несколько менее эффективны, чем наркотики. Большинство врачей не любят прописывать наркотики более чем на несколько дней или недель.
— Эпидуральная инъекция стероидов (ЭИС). ЭИС, как правило, зарезервирована для более сильных болей из-за грыжи межпозвонкового диска. ЭИС обычно предлагается, если операция не сразу становится вариантом лечения, чтобы попытаться уменьшить боль. ЭИС успешна, вероятно, только в сокращении боли от грыжи межпозвонкового диска примерно в половине случаев из всех, в которых она используется.
Хирургическое лечение необходимо для пациентов, которые не реагируют на любой другой безоперационный метод. Хотя оно назначается редко, но оно необходимо в некоторых случаях. Хирургические методы лечения могут включать микродискэктомию – это наиболее распространенный хирургический метод, включающий удаление дисковых фрагментов, которые давят на спинномозговой нерв. Хотя этот хирургический метод имеет и некоторые «плюсы», в некоторых случаях он может быть не эффективным (есть и «минусы»). Хирургическое вмешательство в ряде случаев может вызвать такие осложнения, как: воспаление, повреждение нервов, гематома (скопление крови вокруг нерва) и рецидив грыжи межпозвоночного диска.

Эта процедура выполняется через разрез в центре задней области грыжи межпозвонкового диска. Как только разрез делается через кожу, мышцы перемещаются в сторону так, что хирург может увидеть заднюю часть позвонков. Во время операции могут потребоваться X-лучи, чтобы убедиться, что выбран правильный позвонок. Между двумя позвонками — там, где диск разрывается, делается небольшое отверстие. Это позволяет хирургу увидеть спинномозговой канал. Ламинотомия исходит из того, что обычно небольшое количество костной пластинки должно быть удалено, чтобы освободить место для работы и увидеть спинномозговой канал.
Как только это сделано, хирург перемещает нервные корешки на другие пути, чтобы увидеть межпозвонковый диск. Хирург находит в диске материал, в котором имеется разрыв в спинномозговой канал, и удаляет его. Таким образом, устраняется любое давление и раздражение на нервы позвоночника. Используя небольшие инструменты, которые помещаются внутри самого диска, он также удаляет большую часть материала из пульпозного ядра внутри диска настолько, насколько это возможно. Это делается для того, чтобы предотвратить грыжу диска снова после операции. После завершения процедуры мышцы спины возвращаются в нормальное положение вокруг позвоночника. Разрез кожи отремонтирован со швами или металлическими скобами.
— Микродискэктомия. В последнее время были улучшены инструменты для работы спинного хирурга, выполняющего ламинотомию и дискэктомию. Процедура по существу такая же, как традиционный способ удаления разрыва диска, однако она требует гораздо меньшего разреза. Преимущество этой процедуры по сравнению с традиционным подходом — то, что во время операции делается значительно меньшее повреждение нормальных отделов позвоночника. Пациент может быстрее восстановиться.

— Эндоскопическая дискэктомия. Во многих хирургических процедурах произошла революция с помощью специальных телекамер. Процедуры все те же, но теперь делаются совсем небольшие надрезы, чтобы вставлять специальные, увеличенные телекамеры в спинномозговой канал, чтобы хирург мог видеть материал диска. Через эти небольшие разрезы вводятся камера и некоторые другие хирургические инструменты. Врач наблюдает за операцией не через микроскоп, а на экране телевизора — в то время, как он пользуется специально разработанными инструменты для удаления материала диска.
Хрящи коленного сустава теперь обычно удаляются с помощью артроскопа, а желчные пузыри — лапароскопически. Такой же подход развивается в хирургии позвоночника. Есть мнение, что если микродискэктомия может меньше нанести ущерба из-за меньшего разреза, эндоскопическая дискэктомия могла бы быть еще более безопасной. Эта хирургическая процедура все еще развивается и пока широко не используется. Она имеет то преимущество, что допускает самые меньшие повреждения нормальных тканей вокруг позвоночника во время операции. Это может привести к еще более быстрому восстановлению и меньшим осложнениям.
— До операции. Еще до операции могут быть осложнения грыжи межпозвонкового диска. Самое серьезное осложнение — развитие синдрома конского хвоста. В результате очень большой фрагмент материала диска разрывается в спинномозговой канал в области, где нервы, прежде чем они покинут позвоночник, контролируют кишечник и мочевой пузырь. Давление на эти нервы может вызвать в них необратимые повреждения. В этом случае пациент может потерять возможность контролировать свой кишечник и мочевой пузырь, а это серьезная проблема. К счастью, она также и редкая. Если врач подозревает, что это происходит, он будет рекомендовать операцию немедленно, чтобы попытаться убрать давление от нервов.
— Во время операции. Многие осложнения могут возникнуть во время операции. Всегда во время какой-либо операции существует риск осложнений из-за анестезии.
Осложнения, которые возможны во время удаления грыжи межпозвонкового диска:
— повреждение нерва. Удаление грыжи межпозвонкового диска требует работы вокруг нервов позвоночника. В ходе операции эти нервы могут быть повреждены. Если это произойдет, у пациента, возможно, будет необратимое повреждение нерва. Это может привести к необратимому онемению, слабости или боли в области ноги, куда нерв передвигается;
— дуральный мешок — мешок водонепроницаемой ткани, твердой мозговой оболочки, охватывающей спинной мозг и спинномозговые нервы. Слеза в этом покрытии может произойти во время операции. Это не редкость — дуральная слеза во время любого типа хирургии позвоночника. Все просто ремонтируется и обычно заживает без осложнений. Иначе слеза не может зажить. А значит, может продолжать течь спинномозговая жидкость. Позже это может вызвать проблемы. Утечка спинной жидкости может привести к спинной и головной боли. Утечка также может увеличить риск заражения спинномозговой жидкости – так называемому «спинному менингиту». Если дуральную утечку не отгородить быстро, то, возможно, потребуется вторая операция для восстановления слезы в твердой мозговой оболочке.
— После операции. Некоторые осложнения не показывают до окончания операции, некоторые появляются довольно быстро, а некоторые могут стать очевидными лишь спустя несколько месяцев. К ним относятся:
— Инфекция. Любая хирургическая операция, в том числе операция на позвоночнике, дает небольшой риск инфекции. Заражение может произойти в разрезе кожи, внутри диска или в спинномозговом канале вокруг нервов. В случае появления инфекции, которая включает только разрез кожи, могут потребоваться только антибиотики. Если инфекция включает области спинномозгового канала или диска, может потребоваться повторная операция для ее уничтожения. Антибиотики после второй операции также будут нужны.
— Повторные грыжи. Существует всегда шанс (около 10-15 процентов), что на том же диске грыжа может возникнуть снова. Это наиболее вероятно в первые шесть недель после операции, но может произойти и в любое другое время. Пациенту в таком случае может понадобиться повторная операция.
— Постоянные боли. Иногда эти операции не работают. Пациент может продолжать испытывать боль по многим причинам. Иногда нервы, на самом деле, страдают от давления со стороны грыжи диска и могут не восстановиться полностью. Также может возникнуть рубцовая ткань вокруг нервов через неделю после операции, что вызывает боль, похожую на ту, что была у больного до операции. Боль также может быть от других проблем в спине, которые не были исправлены удалением грыжи межпозвонкового диска.
— Остеохондроз. Любое повреждение диска может привести к дегенерации спинного сегмента. Диск, который был прооперирован, и часть которого была снята, определенно был ранен (травмирован). Разработка дополнительных проблем со спиной в области, где диск был удален, дает не уверенный, но высокий шанс. Эта ситуация может потребовать повторной операции, если боль от дегенеративного процесса становится тяжелой. Это обычно занимает несколько лет.
Упражнения являются жизненно важными для восстановления и поддержания здорового позвоночника. Это часть долгосрочного управления здоровьем и снижения рисков. После операции врач скорее всего порекомендует показаться физиотерапевту, прежде чем начать тренировки. Регулярные физические упражнения являются самым основным способом борьбы с проблемами спины. Пациент должен вполне убедиться, что выбранные им упражнения являются эффективными и безопасными для его конкретного случая.
Реабилитация зависит от степени боли и от других симптомов, которые также принимаются во внимание.
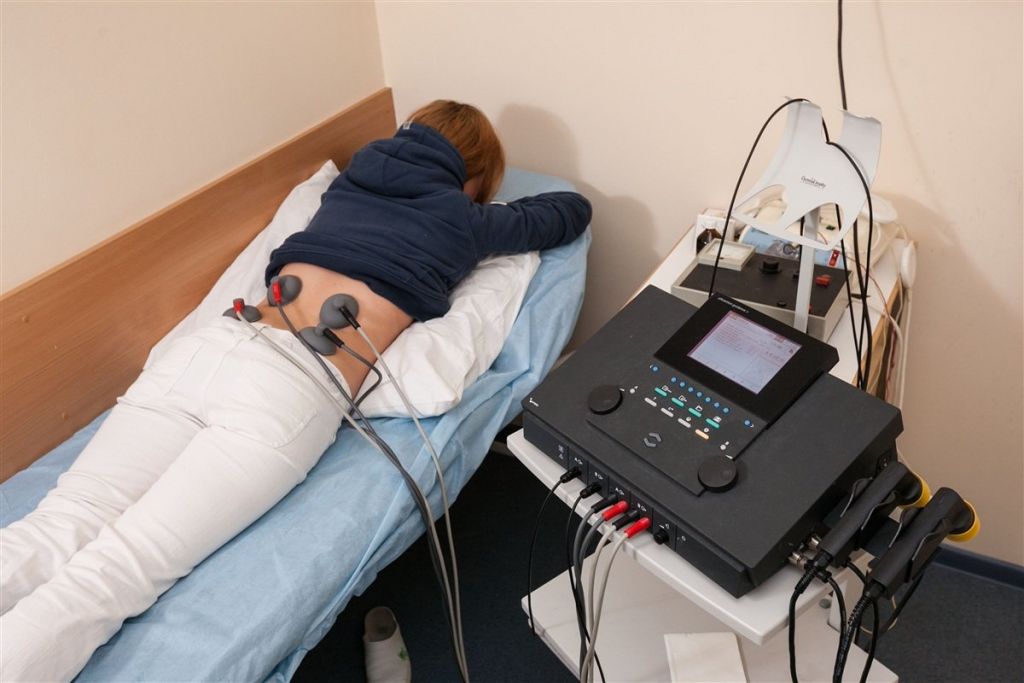
— Электростимуляция. Этот физиотерапевтический метод включает размещение электродов как можно ближе к области выпячивания диска.
— Лазерная терапия. Она включает в себя свет определенной интенсивности, который подается на пораженной участки.
— Ультразвуковая терапия. Это аналогичное светотерапии лазерное лечение. Разница состоит в том, что здесь вместо световых волн используются ударные волны.
— «Горячая» или «холодная» терапия. Прямое применение горячих и холодных пакетов (или ванн) уменьшает симптомы и обеспечивают успокаивающее действие. Как правило, это можно сделать легко даже у себя дома.
Научные исследования показали, что люди, которые регулярно занимаются спортом, имеют гораздо меньше проблем со своей спиной. Это помогает укрепить мышцы спины, которые соответствуют позвоночнику. Это может снизить риск падений и травм, укрепить мышцы живота, руки и ноги, помочь спине. Растяжка снижает риск мышечных спазмов. Кроме того, упражнения с подшипниками помогают предотвратить потерю костной массы, вызванную остеопорозом, и снизить риск компрессионных переломов. Аэробные упражнения, которые дают прилив адреналина и частоту пульса, показаны как хорошие обезболивающие. Природные химические вещества для борьбы тела с болью — эндорфины — во время тренировок высвобождаются и фактически уменьшают боль.
Поскольку есть различные причины травмы спины, чрезвычайно важно содействие в осведомленности широкой общественности о том, как избежать или предотвратить боли в спине. Образованность и осведомленность должны распространяться среди людей, особенно тех, чей вес выше допустимой для них нормы. Плохая осанка часто бывает у малоподвижных людей, поэтому все те, кто вынужден много сидеть в течение длительного времени, должны сделать все, чтобы выровнять свою спину и сохранить ее правильное положение — так, чтобы не возникло деградации межпозвоночных дисков.
Упражнения. Это самая важная практика, которая спасает от различных проблем спины. 8 лучших упражнений при грыже межпозвоночного диска, указанных ниже, могут помочь больному после травмы и помочь предотвратить дальнейшее вырождение диска, а также — в других, связанных с этим, проблемах.
Следующие виды исследований осуществляются разными учеными и медицинскими работниками с целью найти методы терапии для лечения ряда заболеваний спины:
— лечение стволовыми клетками. Это техника, благодаря которой некоторые взрослые стволовые клетки индуцируются в пострадавший участок ткани – для того, чтобы можно было вылечить больную ткань. Стволовые клетки обладают эффективной и мощной дифференциацией в клетках, в которые они имплантированы. Медицинские исследователи утверждают, что стволовые клетки в ближайшем будущем помогут вылечить диабет, рак, болезнь Хантингтона (хорея Гентингтона) и неврологические заболевания. Кроме того, доклиническое действие этой терапии необходимо для более глубокого понимания возможностей работы этих стволовых клеток в организме человека и их взаимодействия с больной или вырожденной тканью;
— замена межпозвоночного диска искусственным диском. Проводилось исследование, в котором 350 пострадавших человек получили заменитель диска, поскольку какой-то из их родных межпозвоночных дисков был практически вырожденным. Эта операция показала значительные положительные результаты у 50 пациентов, у других – хоть и медленное, но восстановление, и только 12 из испытуемых нуждались в повторной операции. Таким образом, эта терапия помогает в лечении этого заболевания в течение длительного промежутка времени. Дальнейшее продвижение в этой технике приведет к всемирному принятию этого метода лечения межпозвоночного диска.
источник
Межпозвоночная грыжа — одно из следствий остеохондроза, представляющее собой выпячивание межпозвонкового диска между телами позвонков. Манифестирует болями, тоническим мышечным напряжением и ограничением движений в пораженном участке позвоночника. Может приводить к сдавлению спинальных корешков, сосудов и спинного мозга. Визуализируется при помощи КТ, МРТ или контрастной миелографии. Лечение преимущественно консервативное (медикаментозное, ЛФК, массаж, тракционная терапия). Операции по удалению дисков (дискэктомия, эндоскопическая дискэктомия) проводятся по строгим показаниям и могут повлечь за собой тяжелые осложнения.
Всего в позвоночном столбе находится 24 межпозвонковых диска. Они имеют разный размер: наиболее маленький — у дисков шейного отдела, а наиболее большой — у поясничных дисков. Во всех отделах диски характеризуются однотипным строением: пульпозное ядро, окруженное фиброзным кольцом. Ядро на 90% состоит из воды, его консистенция напоминает гель. Фиброзное кольцо сформировано проходящими в различных направлениях волокнами. Вместе компоненты диска обуславливают его эластичность, упругость, устойчивость к скручиванию и сгибанию. Межпозвонковые диски обеспечивают подвижные соединения между телами позвонков и амортизацию позвоночника.
Межпозвонковый (межпозвоночный) диск в норме располагается строго между телами двух смежных позвонков. Когда он выходит за пределы этого пространства, говорят о межпозвоночной грыже. Наиболее часто грыжи формируются в поясничном отделе, ведь он несет основную нагрузку при движениях и подъеме тяжестей. На втором месте по частоте образования грыж находится шейный отдел, в котором осуществляются сложные движения большого объема (скручивание, сгибание). Возраст пациентов, у которых диагностирована межпозвоночная грыжа, обычно колеблется в пределах 30-50 лет. При прогрессировании межпозвоночная грыжа может стать причиной ряда серьезных следствий, ивалидизирующих больного. В связи с этим ее своевременное выявление и диагностика являются актуальными задачами практической вертебрологии и неврологии.
Основным фактором развития грыж выступает остеохондроз позвоночника. В результате происходящих при остеохондрозе дегенеративно-дистрофических изменений межпозвонковый диск теряет воду и утрачивает свою эластичность. Высота диска уменьшается, он с трудом выдерживает оказываемое на него давление позвонков и легко травмируется при чрезмерных физических нагрузках. В такой ситуации под действием различных неблагоприятных факторов происходит смещение части диска за пределы пространства между позвонками. Начинает формироваться межпозвоночная грыжа.
Более ранее развитие остеохондроза наблюдается у лиц с аномалиями развития позвоночника (клиновидными позвонками, люмбализацией, слиянием позвонков, синдромом Клиппеля-Фейля и др.), дисметаболическими заболеваниями (сахарным диабетом, гипотиреозом), перенесенными ранее травмами позвоночника (переломом позвоночника, позвоночно-спинномозговой травмой). Причиной раннего остеохондроза могут являться аномалии развития, приводящие к неравномерной нагрузке на позвоночный столб (например, дисплазия тазобедренного сустава). Провоцирующими формирование грыжи факторами выступают подъем тяжести, ушиб позвоночника, вибрация, резкие движения, длительное пребывание в позе сидя (у автомобилистов, работающих за компьютером лиц и т. п.), ожирение, неправильная нагрузка на позвоночный столб вследствие кифоза, лордоза и других видов искривления позвоночника, при нарушении осанки и работе в неудобной позе.
На начальном этапе происходит незначительное смещение диска до 2-3 мм, именуемое пролапсом диска. Дальнейшее смещение (на 4 мм и более) обозначается термином протрузия диска. При этом пульпозное ядро смещается, но располагается в пределах фиброзного кольца. Клинически манифестируют симптомы раздражения расположенного рядом спинномозгового корешка. Дальнейшее прогрессирование межпозвоночной грыжи приводит к трещине или расслоению фиброзной капсулы диска и выпадению пульпозного ядра за ее пределы. Это состояние называется экструзия диска. На данном этапе межпозвоночная грыжа может передавливать спинальный корешок и кровоснабжающий его сосуд, обуславливая радикулопатию и радикуломиелоишемию — корешковый синдром с симптомами выпадения неврологических функций. Стадия, на которой выпавшее пульпозное ядро свисает как капля за пределами межпозвонковой щели, обозначается как секвестрация диска. Как правило, она приводит к разрыву фиброзной капсулы и полному истечению ядра. На стадии экструзии и секвестрации межпозвоночная грыжа достигает таких размеров, что может вызвать сдавление спинного мозга с развитием компрессионной миелопатии.
В начале своего формирования грыжа межпозвонкового диска зачастую имеет латентное течение. Затем появляются боли в том отделе позвоночника, где локализуется грыжа. Первоначально боли носят тупой транзиторный характер, усиливаются при статической и динамической нагрузке, полностью проходят в положении лежа. Пациент старается щадить больную зону позвоночного столба, ограничивая движения в ней. Параллельно с болевым синдромом развивается мышечно-тоническое напряжение на соответствующем участке паравертебральной области.
По мере увеличения грыжевого выпячивания отмечается нарастание болевого и мышечно-тонического синдромов, ограничение движений. Боль принимает постоянный характер, может сохраняться в положении лежа. Мышечное напряжение более выражено со стороны расположения грыжи и может провоцировать перекос позвоночника, что создает дополнительную нагрузку на него и усугубляет клинические проявления. При дальнейшем прогрессировании грыжи межпозвонкового диска развиваются осложнения. В ряде случаев грыжа имеет субклиническое течение и манифестирует только при возникновении последних.
Межпозвоночная грыжа может иметь ряд клинических особенностей в зависимости от отдела позвоночника, в котором она локализуется. Так, межпозвоночная грыжа шейного отдела сопровождается болями в шее и рефлекторной мышечной кривошеей; может осложниться синдромом позвоночной артерии. Межпозвоночная грыжа грудного отдела зачастую имитирует клинику соматических заболеваний (стенокардии, язвенной болезни желудка, острого панкреатита); способна спровоцировать диспепсию, дискинезию кишечника, затруднение глотания, ферментную недостаточность поджелудочной железы. Межпозвоночная грыжа поясничного отдела проявляется симптомами люмбаго и люмбоишиалгии, затрудняет ходьбу и наклоны туловища.
Корешковый синдром возникает при воздействии грыжи на расположенный рядом с ней спинномозговой нерв. Корешковый синдром может иметь этапное развитие: вначале наблюдаются симптомы раздражения корешка, а затем выпадение его функций. В первом случае характерен интенсивный болевой синдром, описываемый пациентами как «прострел» или «удар электрическим током», провоцируемый движениями в пораженном отделе позвоночника. В зоне иннервации корешка отмечаются парестезии. Выпадение функций корешка приводит к появлению в области его иннервации мышечной слабости и гипотонии, понижения чувствительности. Со временем развивается вялый парез с мышечными атрофиями, угасанием сухожильных рефлексов и трофическими расстройствами.
Дискогенная миелопатия формируется, когда образовавшаяся грыжа вызывает сужение позвоночного канала и сдавление спинномозгового вещества. В первую очередь страдает двигательная функция. На уровне поражения развивается периферический парез. Затем присоединяется выпадение чувствительности и сенситивная атаксия. При грыже поясничного отдела возможны тазовые расстройства. Как правило, вначале проявления миелопатии носят односторонний характер. Без проведения соответствующего лечения возникающие в спинном мозге изменения становятся необратимыми, и сформировавшийся неврологический дефицит не подлежит обратному развитию.
Синдром позвоночной артерии возникает, если грыжа шейного отдела сдавливает проходящую вдоль боковой поверхности тел позвонков позвоночную артерию. Проявляется головокружениями, вестибулярной атаксией, ушным шумом, транзиторными скотомами и фотопсиями, обмороками. Может служить причиной преходящих нарушений мозгового кровообращения (ТИА) в вертебро-базилярном бассейне.
Начальные проявления грыжи межпозвонкового диска малоспецифичны и сходны с клиникой неосложненного грыжей остеохондроза позвоночника. Рентгенография позвоночника позволяет диагностировать остеохондроз, искривление позвоночника, аномалии его развития и др. патологию костных структур. Однако межпозвоночная грыжа на рентгенограммах не видна. Заподозрить грыжу в таких случаях можно по упорному характеру болевого синдрома и его прогрессированию. В ходе диагностики неврологу и вертебрологу необходимо дифференцировать грыжу межпозвонкового диска от миозита, плексита, грыжи Шморля, спондилоартроза, гематомы и опухоли позвоночника.
Обнаружить грыжу позволяют томографические методики исследования — МРТ и КТ позвоночника. Причем МРТ позвоночника более информативна, поскольку дает лучшую визуализацию мягкотканных структур. При помощи МРТ удается не только «увидеть» грыжу, установить ее локализацию и стадию процесса, но и определить степень сужения позвоночного канала. При отсутствии возможности проведения томографии, для подтверждения диагноза «межпозвоночная грыжа» может применяться контрастная миелография.
Межпозвоночная грыжа шейного отдела, сопровождающаяся симптоматикой сдавления позвоночной артерии, является показанием к проведению сосудистых исследований: РЭГ, УЗДГ позвоночных артерий. Обследование, как правило, проводят с функциональными пробами (повороты и наклоны головы). Пациенты с грыжей в грудном отделе, в зависимости от клинической картины, могут нуждаться в консультации кардиолога, гастроэнтеролога, пульмонолога с проведением ЭКГ, обзорной рентгенографии ОГК, гастроскопии и т. д.
Консервативная терапия является наиболее предпочтительной лечебной тактикой при грыже межпозвонкового диска. Она носит комплексный характер. Медикаментозная составляющая включает препараты для купирования болевого синдрома (кетопрофен, ибупрофен, диклофенак, напроксен, мелоксикам и др.), миорелаксанты для снятия мышечно-тонического синдрома (толперизона гидрохлорид), необходимые для поддержания нервной ткани витаминые комплексы (В1, В6, В12), противоотечные средства. С целью купирования интенсивного болевого синдрома применяется локальное введение кортикостероидов и местных анестетиков в виде паравертебральных блокад. В начальных стадиях эффективны хондропротекторы (хондроитинсульфат, глюкозамин и пр.).
Межпозвоночная грыжа в остром периоде является показанием для назначения УВЧ, ультрафонофореза с гидрокортизоном, электрофореза. В период реконвалесценции для восстановления паретичных мышц применяется электромиостимуляция, рефлексотерапия, грязелечение. Хороший эффект оказывает тракционная терапия, при помощи которой происходит увеличение межпозвонкового расстояния и значительное уменьшение нагрузки на пораженный диск, что обеспечивает условия для остановки прогрессирования грыжевого выпячивания, а на начальных стадиях может способствовать некоторому восстановлению диска. Мануальная терапия способна заменить вытяжение позвоночника, но, к сожалению, на практике имеет большой процент осложнений, поэтому может быть проведена только опытным мануальным терапевтом.
Важнейшая роль в лечении межпозвоночной грыжи отводится лечебной физкультуре. Специально подобранными упражнениями может достигаться и вытяжение позвоночника, и укрепление его мышечного каркаса, и улучшение кровоснабжения пораженного диска. Регулярные упражнения позволяют настолько укрепить мышцы, удерживающие позвоночник, что рецидив грыжи или ее появление в других отделах позвоночного столба практически исключаются. Хорошо дополняет ЛФК курсовое проведение массажа, а также плавание.
Хирургическое лечение необходимо лишь тем пациентам, у которых комплексное применение консервативной терапии оказалось безрезультатным, а имеющиеся тяжелые осложнения (некупируемый более 1-1,5 мес. болевой синдром, дискогенная миелопатия, синдром позвоночной артерии с ТИА) имеют тенденцию к прогрессированию. Учитывая возможные послеоперационные осложнения (кровотечение, повреждение или инфицирование спинного мозга, травмирование спинального корешка, развитие спинального арахноидита и др.), не следует спешить с операцией. Опыт показал, что хирургическое вмешательство действительно необходимо примерно в 10-15% случаев грыжи межпозвонкового диска. 90% пациентов успешно лечатся консервативным способом.
Целью операции может быть декомпрессия позвоночного канала или удаление грыжи. В первом случае производится ламинэктомия, во втором — открытая или эндоскопическая дискэктомия, микродискэктомия. Если в ходе вмешательства осуществляется полное удаление диска (дискэктомия), то для стабилизации позвоночника выполняется установка B-Twin-импланта или фиксация позвоночника. Новыми способами хирургического лечения являются лазерная вапоризация, внутридисковая электротермальная терапия. В послеоперационном периоде важнейшим является постепенное наращивание двигательной нагрузки с анатомически правильным выполнением всех движений. В восстановительном периоде обязательно ЛФК.
Примерно у половины пациентов при адекватной консервативной терапии уже через месяц межпозвоночная грыжа перестает о себе напоминать. В других случаях для этого необходим более длительный период, варьирующий от 2 до 6 мес., а для полного восстановления может потребоваться до 2 лет. В «идеальном» варианте выпавшее пульпозное ядро рассасывается за счет процессов резорбции, и межпозвоночная грыжа уменьшается в размере. Примерно в трети случаев этот процесс занимает около года, но может продолжаться до 5-7 лет. Неблагоприятный прогноз возникает в случаях длительно существующей миелопатии. В таких условиях неврологический дефицит сохраняется даже после оперативного удаления грыжи и приводит к инвалидизации пациентов.
Поскольку в большинстве случаев межпозвоночная грыжа — это следствие неправильных нагрузок на позвоночник, то ее основная профилактика состоит в обеспечении адекватного функционирования позвоночного столба. Полезны активные движения, плавание, регулярная гимнастика для укрепления мышц. Необходимо избегать неправильного положения позвоночника (сутулость, гиперлордоз и т. п.), поднятия чрезмерных тяжестей, длительного вынужденного положения, набора избыточного веса.
источник
Поясничный отдел позвоночника – самый встречаемый (80%) среди населения вид локализации межпозвонковых грыж. Патология чаще поражает людей трудоспособного возраста – 25-50 лет. У преобладающей части пациентов патогенез является следствием запущенного остеохондроза, в результате чего диски между поясничными позвонками сплющиваются и выпячиваются. Все это сопровождается воспалением, отеком, механической компрессией нервных корешков и спинного мозга, что вызывает жуткие боли по ходу затронутых нервов.
Заболевание не только психологически изрядно выматывает, но и делает невозможным нормальное выполнение, порой, элементарных физических задач. Тем самым, отдаляя человека от социальной, бытовой и профессиональной сфер деятельности. Ввиду высокой заинтересованности пациентов в выздоровлении, мы подготовили полезный материал об основных методах лечения грыж поясничного/пояснично-крестцового отдела, и о том, какого эффекта от них можно реально ожидать. По традиции, сначала введем в курс дела относительно специфики и стадий самого заболевания.
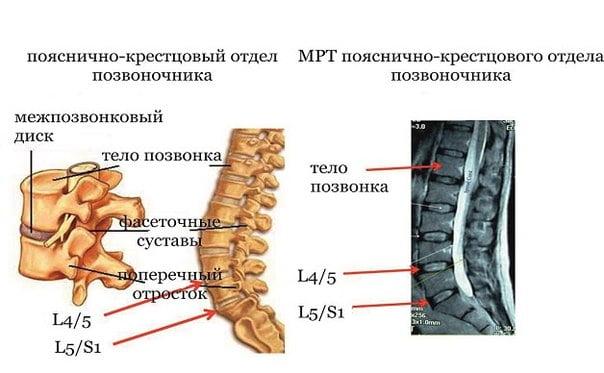
Поясничный отдел включает в себя 5 позвонков (L1, L2, L3, L4, L5), между ними находятся межпозвоночные диски. Каждый диск представлен фиброзно-хрящевым образованием, состоящим из фиброзного кольца (занимает периферическую часть позвонка) и пульпозного ядра, которое находится внутри этого кольца. Фиброзный элемент представляет собой волокнистую соединительную ткань, вроде сухожилия, образующую слои в виде колец. Пульпозный компонент – это хрящевая ткань гелеподобной консистенции, состоящая из воды (на 80%) и коллагеновых волокон.
В целом диск любого отдела, не только поясничного, в первую очередь отвечает за амортизирующие функции, то есть он поглощает и смягчает нагрузки на позвоночник в момент физической активности. Также он поддерживает оптимальную гибкость и опоропрочность позвоночной системы на каждом из уровней.
Грыжа начинает формироваться по причине прогрессирующих дегенеративно-дистрофических процессов в позвоночнике, которые затронули любой из элементов между двумя смежными позвонками. В нашем случае – между поясничными позвонками, например, между костными телами L4 и L5, кстати, поражения на данном уровне чаще всего и определяются. Также распространенная локализация – L5-S1, однако здесь уже поражение диска констатируется между последним поясничным позвонком и первым крестцовым.
Развитию заболевания также может поспособствовать травматический фактор, но этиологическую основу все же чаще составляет именно дегенеративно-дистрофическая патология (остеохондроз). Дегенерации диска образуются на почве нарушенного клеточного метаболизма в конкретной позвоночной зоне, из-за чего он испытывает дефицит питания. В результате межпозвонковая прокладка начинает терять влагу и истончаться, на фиброзном кольце образуются трещины. В дефект кольца перемещается пульпозное ядро, деформируя и выпячивая диск за анатомические ориентиры. Далее происходит разрыв фиброзного кольца, через который студенистый фрагмент выходит наружу – чаще в спинномозговой канал. Это и есть грыжа поясничного отдела позвоночника.
Патогенез принято классифицировать на виды согласно локализации, характеру и степени выпячивания. Локализация очага может быть зафиксирована в ходе диагностики на одном или сразу нескольких уровнях:
Как мы ранее оговорились, наибольшее количество случаев приходится на два последних уровня (около 90%). Эти участки страдают чаще остальных, поскольку не только отличаются высокой мобильностью, но и являются фундаментом позвоночного столба, ежедневно принимая на себя основную долю вертикальной нагрузки.
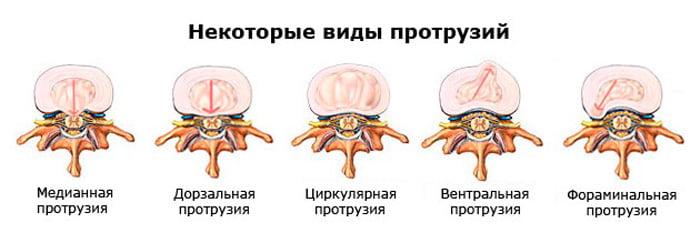
Грыжевые образования в пояснице по характеру выступания, то есть по направлению деформации относительно зон позвоночника, бывают следующих видов:
- передние – выпячиваются кпереди от позвонковых тел (редкие и клинически благоприятные);
- задние – направлены в спинномозговой канал (частые и одни из наиболее опасных, так как вызывают сильные неврологические боли и могут оказывать компрессию на спинной мозг);
- боковые – выступают латерально от позвоночного канала, то есть сбоку – справа или слева (тоже небезопасные и имеют широкое распространение, ущемляют корешки спинного мозга, проходящие через фораминальное отверстие);
- грыжа Шморля – при них происходит вдавливание выбухающей хрящевой ткани внутрь губчатых структур прилежащего позвонка, что может стать причиной разрушения костного тела и компрессионного перелома (поражение в поясничном отделе – редкость, а если и обнаруживается, то по большей мере на участке L2- L3).
Болезнь также классифицируют по степени тяжести, а именно клинической стадии ее формирования от начального до последнего этапа.
- Протрузия, пролапс (1 ст.) – начало развития, смещение диска незначительное, обычно от 1мм до 4 мм. Фиброзное кольцо истончено, его слои имеют небольшие трещины. Однако целостность тыльной части кольца сохранена, поэтому сместившееся к периферии ядро все еще находится в его пределах.
- Экструзия (2-3 ст.) – окончательно сформировавшаяся грыжа, как правило, с размерами более 5 мм. Фиброзный обод разрывается, ядро прорывается сквозь сквозной дефект и свисает каплей в межпозвонковое пространство, удерживаясь за счет продольной связки. В зависимости от размеров провисания, которые могут достигать 12-15 мм, экструзия у разных людей варьирует от средней (5-8 мм) до тяжелой стадии (9 мм и более).
- Секвестрация (4 ст.) – критическая степень, сопровождающаяся фрагментацией провисшего элемента ядра. Оторвавшийся от диска и ядра в частности хрящевой фрагмент (секвестр) попадает в позвоночный канал с возможной миграцией по анатомическим просторам позвоночной системы. Предшествовать секвестрации может любой этап экструзии, наивысшую степень риска имеют люди с образованием более 8 мм. Стадия секвестрации чревата параличом и тяжелым аутоиммунными реакциями, в 80%-90% случаев приводит к инвалидности.
Межпозвоночная грыжа в пояснично-крестцовых сегментах на любой из стадий способна нанести урон как опорно-двигательному комплексу, так и внутренним органам. Нервно-сосудистые образования, проходящие на данном участке, могут раздражаться, пережиматься деформированным диском даже на этапе протрузии.
Первые боли на начальном этапе развития в большей мере обусловлены раздражением и возбуждением болевых рецепторов, которыми снабжены внешние слои фиброзного кольца. Импульсы из ноцирецепторов кольца передаются в спинной мозг по ветвям синувертебрального нерва, что рефлекторно вызывает мышечный спазм в пояснице и иммобилизацию поврежденного отдела.
Саногенетические (защитные) механизмы в дальнейшем, по мере прогрессирования патологии, сменяются прямым повреждением грыжей прилегающего спинномозгового корешка и соответствующего ему нервного узла. То есть происходит уже воспаление, отечность, механическая компрессия конкретно спинальных нервов в нижнем отделе позвоночника. Клиническая картина порождает радикулопатию с ярко выраженным болевым синдромом.
Симптоматика заболевания может доставлять постоянный дискомфорт, порой, невыносимый. У некоторых пациентов она возникает время от времени в более терпимом проявлении. Типичными для заболевания признаками являются:
- болевой синдром в пояснице в комплексе с болью в одной нижней конечности (ощущения в ноге обычно выражены сильнее);
- одностороння боль в одной из ягодиц и относящейся к ней ноге (одновременно правосторонняя и левосторонняя боль практически не встречается);
- болезненный синдром, который появляется в пояснице или ягодичной зоне, затем по нерву крестцового сплетения распространяется на бедро, голень, стопу;
- парестезии (онемения, покалывания, пр.) в нижней конечности, бедрах, паху, ягодицах;
- усиление парестезии и болевых признаков в вертикальном положении, при двигательной активности, в момент сидения;
- сниженный потенциал амплитуды движений в пояснице, сложности при ходьбе, слабость в стопе (синдром «свисающей стопы»), невозможность поднять пальцы стоп или пошевелить ими;
- нарушение осанки из-за боли и ощущения блока в спине, пациент в связи с этим начинает сильно сутулиться;
- вегетативные расстройства в виде побледнения кожных покровов поясницы и ног, появления белых или красных пятен на данных участках;
- в запущенных случаях – недержание мочи и/или кала, стойкая потеря чувствительности ноги (возможен паралич).
Признаки боли на последних стадиях, как правило, носят резкий жгучий и/или простреливающий характер с иррадиацией в зоны, расположенные ниже очага поражения. На ранних стадиях грыжа обычно дает непостоянную тупую и ноющую боль в пояснице.
Для постановки диагноза используются неврологические тесты и инструментальные методы исследования. Тестирование на неврологический статус проводится невропатологом, ортопедом или нейрохирургом. Специалист при первичном осмотре на основании результатов тестов, подразумевающих оценку мышечной силы и сухожильных рефлексов, может заподозрить наличие грыжи люмбальной локализации. Для подтверждения диагноза пациента направляют МСКТ или МРТ обследование.
Иногда КТ/МРТ предшествует рентгенография, которая позволяет выявить свойственные патологии структурные изменения в костных тканях и сужение межпозвонкового промежутка. Но рентген не визуализирует сам диск, спинной мозг, нервно-сосудистые образования, относящиеся к мягким тканям. Поэтому рентгенография может применяться лишь на первом этапе обследования. Она даст понять, имеются ли структурные и позиционные отклонения в телах позвонков и нужно ли дообследовать пациента посредством более информативных методов визуализации.
Наибольшую клиническую ценность в диагностике представляет магниторезонансная томография. МРТ качественно определяет состояние дисков, а также:
- локализацию, характер, размер выбухания;
- разрывы фиброзного кольца;
- степень дислокации студенистого ядра;
- факт сдавления спинного мозга и компрессии нервных ганглиев;
- ширину позвоночного канала;
- свободные секвестры;
- нарушения функций кровоснабжения;
- все сопутствующие патологии на обследуемом опорно-двигательном участке.
За невозможностью пройти МРТ пациенту могут рекомендовать мультиспиральную КТ – многосрезовое сканирование поясничного отдела рентген-лучами. Однако КТ в любом виде уступает возможностям МРТ в достоверности диагноза, в объеме получаемой информации по клинической картине, в безопасности для здоровья пациента.
Среди медикаментозных средств местного и внутреннего назначения, широко применяемых в практике лечения боли на уровне поясницы, известны:
- традиционные нестероидные противовоспалительные препараты (Диклофенак, Индометацин и пр.) – да, эффективны, но больше в купировании боли и воспаления на 1-2 ст. диагноза;
- мощные анальгетики (Кеторолак, Кетонал и пр.) – назначаются при сильных и длительных болях на 2-3 ст., эффективность оценивается как 50/50 (после прекращения, обычно мучения возобновляются);
- опиоидные препараты (Трамадол и др.) – ненадолго прописываются только самым тяжелым пациентам с ужасными и нестерпимыми болями на время подготовки к оперативному вмешательству;
- уколы глюкокортикоидных гормонов или лидокаина в позвоночник – подобные блокады используются в редких случаях, когда обострение боли невыносимое, а обычные НПВС не действуют (такая клиника срочно требует оперативного вмешательства).
Любой обезболивающий медикамент, прием которого осуществляется, не может применяться длительно из-за негативного влияния на функционирование ЖКТ, почек, печени, сердца и сосудов, системы кроветворения. Местные препараты в виде мазей более щадящие, но не располагают достаточной проникающей способностью, чтобы нормально успокоить воспаленный спинальный нерв.
Жить только на одних лекарствах, всячески избегая операции при ее необходимости, – будет пациенту стоить дорого. Это – тупик, который неизбежно ведет к инвалидности по поводу прогрессирующей грыжи, необратимой атрофии нервной ткани и к получению в придачу дополнительных медицинских проблем. Нельзя не сказать, что неконтролируемое использование лекарств вызывает привыкание и в ряде случаев полное отсутствие эффекта.
Пациентам дольно часто врачи назначают препараты из серии хондропротекторов. Хондропротекторы улучшают питание хряща диска, но опять же, если диск еще не деформирован критически. Поэтому хондропротекторные средства целесообразны при изолированном остеохондрозе или протрузиях межпозвоночных L-дисков, в остальных случаях они не работают.
Можно ли держать грыжу под контролем, используя специальные физические упражнения для поясничного отдела? Гимнастические упражнения, чтобы принесли пользу, должны быть рекомендованы опытным реабилитологом, который в руках держит ваш МРТ-снимок и полностью знаком с вашими физическими данными и состоянием здоровья. Первый курс должен осуществляться под бдительным контролем доктора по ЛФК. Самостоятельное апробирование гимнастических чудо-тренировок из интернета чревато увеличением и/или смещением грыжевой массы в опасную зону с усилением неврологического дефицита.
Благотворное воздействие гимнастических упражнений, разработанных индивидуально под каждого пациента, заключается в активизации кровообращения в зоне поражения, укреплении и разгрузке мышц, распрямлении позвонков и увеличении межпозвоночного пространства. Регулярные, правильно спланированные тренировки благоприятствуют уменьшению частоты рецидивов, улучшению двигательных возможностей. Хорошим дополнением к ЛФК станут занятия в бассейне под наблюдением врача-инструктора по плаванию и аквагимнастике.
Однако в острый период заниматься противопоказано до тех пор, пока признаки обострения не будут ликвидированы покоем и медикаментами. Кроме того, физическое воздействие (тракционное в особенности) на поясницу при грыжах крупных размеров (>8 мм), даже с лечебной целью, может принести больше вреда, чем пользы. Поэтому специалисты акцентируют, что таким пациентам прежде всего нужно как можно раньше прооперировать грыжу, а уже после заниматься продуктивным восстановлением костно-мышечной системы и ЦНС посредством лечебной физкультуры.
Массажные тактики нацелены на улучшение трофики тканей (повышение кровотока и лимфооттока, снабжение клеток питанием и кислородом), снятие мышечного напряжения, профилактику атрофии, снижение давления на межпозвоночные диски. К ним запрещено обращаться, как и в случае с ЛФК, в острые периоды болезни. Массажные и мануальные процедуры проводятся строго по показаниям высокого уровня специалистом по части «неврология-ортопедия», так как грыжа грыже рознь.
Любая рефлексотерапия должна выполняться очень осторожно и профессионально, без дергания, скручивания, чрезмерного давления на позвоночник, чтобы не повредить слабый диск еще больше и не направить выпячивание в неблагополучную сторону. Нежелательно по этой же причине использовать всевозможный тактики вправления грыжи, эффект может быть полностью противоположный.
У массажа для данной области много противопоказаний: объемные выпячивания (3 ст.), секвестрация, гипертония, заболевания почек и пр. Массажные техники, если они не противопоказаны, должны рассматриваться исключительно в контексте базового лечебного процесса, а не как единственный способ лечения. Массаж, мануальная терапия – не панацея, они не вылечат грыжу без хирургического вмешательства, но могут быть весьма полезными при «молодой», только зарождающейся грыже. Неоценимую пользу массаж оказывает в восстановлении позвоночника после уже проведенной операции.
Физиотерапевтические сеансы – один из составляющих элементов профилактического лечения. К полному выздоровлению физиопроцедуры не приведут, повернуть вспять деструкцию фиброзно-хрящевой межпозвонковой прокладки тоже не в их полномочии. Но приостановить прогрессирование фиброзно-хрящевых и костных дегенераций в проекции поясничного отдела, используя физиотерапию, вполне достижимо. Ремиссия достигается за счет сокращения отека вокруг пораженного диска, восстановления хорошей циркуляции крови, снятия мышечного гипертонуса.
Электро- и фонофорез, магнитолечение, импульсная терапия, ультразвук, лазеротерапия, электромиостимуляция – стандартные процедуры, рекомендуемые в определенном сочетании людям с таким диагнозом. Скольким пациентам они помогли снизить или полностью убрать болезненные симптомы? Статистика неутешительная. Только 50% людей после полноценных курсов физиотерапии поясничного отдела отмечают заметное и стойкое облегчение.
Примерно в 10% случаев физиотерапия не улучает и не ухудшает самочувствие. И целых 40% людей терпят полное фиаско от физиотерапии, жалуясь на появление и усиление боли. Все дело в том, физиотерапевтические методы в большинстве своем основываются на принципах глубинного разогрева мягких тканей или электрической нервно-мышечной стимуляции. Подобные физиоманипуляции могут содействовать не устранению, а, напротив, увеличению отека на воспаленном нервном стволе, что провоцирует усиление болезненных признаков.
Поясничные, пояснично-крестцовые грыжи позвоночника при неправильном и несвоевременном лечении приводят к нарушению иннервации тазовых органов, мышц нижних конечностей, нарастанию неврологического дефицита. Самым неблагополучным последствием, более распространенным на 3-4 ст., является синдром конского хвоста, который проявляется:
- мучительными интенсивными корешковыми болями;
- периферическим параличом или парезом ног с преобладанием в дистальных отделах;
- выпадением всех видов чувствительности и рефлексов в нижних конечностях и в области промежности;
- тяжелыми расстройствами функций сигмовидной и прямой кишки, мочевыделительного тракта, мужской и женской репродуктивной системы (каловая инконтиненция, неконтролируемое мочеиспускание, импотенция, бесплодие и пр.).
При обнаружении хотя бы одного из перечисленных признаков поражения конского хвоста больной как можно скорее нуждается в нейрохирургическом лечении. Никакие консервативные тактики в данном случае не спасут! От того, сколько прошло времени с момента появления синдрома до операции, всецело будет зависеть прогноз восстановления нервной иннервации и функциональных нарушений.
Восстановить целостность фиброзного кольца и уменьшить размер сформированной грыжи невозможно консервативными тактиками лечения. Симптоматикой поясничных грыж трудно управлять консервативно на запущенных стадиях, так как источник мучительного состояния никуда не девается. По факту нет ни одного пациента, кто при таком серьезном диагнозе избавился бы от грыжи и ее последствий без операции.
Безоперационный подход может быть оправданным только на раннем этапе, когда деформация незначительная и еще не привела к разрыву соединительнотканных волокон диска, поражению нервных окончаний. Только при начальной форме реально добиться стойкой ремиссии за счет проводимой комплексной терапии регулярными курсами в течение всей жизни. Иными словами, консервативное лечение будет производить поддерживающий профилактический эффект благодаря стимуляции кровообращения и метаболизма, что позволит притормозить процессы разрушения и не допустить перехода протрузии в экструзию.
На предпоследней и последней стадиях консервативные методики утрачивают свою актуальность. Как бы этого не хотелось, ими не получится втянуть грыжу обратно, рассосать секвестр, срастить разорванное кольцо. В этом плане все безоперационные способы бессильны. На поздних сроках максимум, чем они могут помочь, так это снизить интенсивность болевого синдрома. Да и то, как показывает практический опыт, в единичных случаях.
- Консервативная терапия не может быть альтернативой хирургическому вмешательству, поскольку она не устраняет грыжу, а оказывает лишь симптоматический эффект.
- За данными клинических наблюдений, не менее 40% пациентов, которых лечили консервативно, имеют неудовлетворительные результаты. Спустя 6-12 месяцев они оперируются по причине неэффективности предыдущего лечения или развившихся осложнений.
- При заболевании 3 стадии и 4 стадии показано оперативное вмешательство (микродискэктомия, эндоскопия). На 4 стадии ввиду высокой угрозы необратимого повреждения спинного мозга и нервных пучков секвестром операцию по удалению секвестра и коррекции диска назначают в экстренном порядке.
- Если неинвазивный подход на 1-2 ст. патологии в течение 6 месяцев не увенчался успехом в борьбе с болью или отмечается прогрессирование на МРТ, целесообразно рассмотреть малоинвазивный способ удаления грыжи (эндоскопию, нуклеопластику).
Начавшиеся симптомы утраты чувствительности – нехороший знак, предвещающий в ближайшем будущем возникновение параплегии. Чтобы можно было избежать драматического исхода в виде паралича, от которого бывает и хирургия не спасает, важно в ограниченные сроки пройти нейрохирургическую операцию.
https://cyberleninka.ru/article/v/oslozhneniya-razlichnyh-vidov-hirurgii-gryzh-poyasnichnyh-mezhpozvonkovyh-diskov
https://cyberleninka.ru/article/v/kompleksnoe-lechenie-mezhpozvonkovyh-gryzh-poyasnichno-kresttsovogo-otdela-pozvonochnika
https://cyberleninka.ru/article/v/sovremennaya-diagnostika-retsidivov-gryzh-poyasnichnyh-mezhpozvonkovyh-diskov
https://cyberleninka.ru/article/v/opyt-lecheniya-bolnyh-s-gryzhami-mezhpozvonkovyh-diskov-na-poyasnichnom-urovne
https://www.spine-health.com/conditions/herniated-disc/surgery-lumbar-herniated-disc
https://www.webmd.com/back-pain/surgery-for-herniated-disk#1
источник