Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
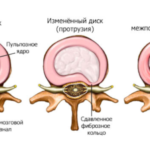
Грыжа позвоночника может образоваться в любом из его отделов. Чаще других поражается поясница (до 90% всех случаев), потом шея. В грыжа в грудном отделе образуется реже всего. Поясница больше всех остальных участков спины подвержена физическим нагрузкам. Под их действием происходит деформация межпозвонковых дисков. Выпячивание их за естественные границы называется протрузией, и считается нормальным явлением, если проходит с исчезновением нагрузки. Когда изменения сохраняются и развиваются, можно говорить о патологии. Лечение грыжи позвоночника напрямую зависит от ее размеров и тяжести течения заболевания.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
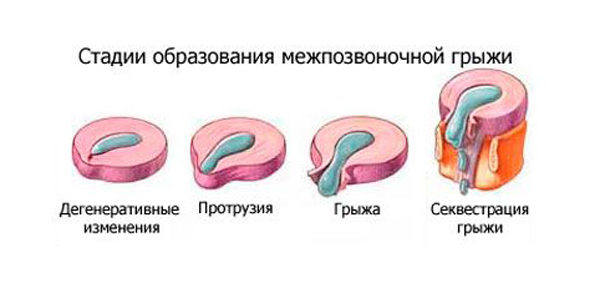
При постоянных или избыточных нагрузках, с возрастом, в межпозвонковом диске возникают дистрофические процессы. Содержание жидкости в нём уменьшается, фиброзное кольцо теряет прочность и эластичность. Постоянное и неравномерное давление на него пульпозного ядра вызывает появление микротрещин и, со временем, если не лечиться, неизбежно приводит к разрыву. Разделить такой патологический процесс можно на несколько стадий:
- Начальные дегенеративные изменения в межпозвонковом диске.
- Протрузия (выпячивание).
- Грыжа (пролапс или свисание).
- Секвестрация (отделение фрагмента пульпозного ядра).
Грыжа может выступать наружу (наиболее безопасный вариант), внутрь позвоночного канала или в бок (оба состояния опасны). Степень тяжести заболевания определяется не только направлением выпячивания, но и его величиной. Для каждого участка позвоночника размер появившейся патологии имеет свое значение. Если для поясничного отдела выпячивание в 1–3 мм будет считаться скорее протрузией, то для шейного это уже полноценная межпозвонковая грыжа, причём довольно большая и опасная.
- От 1 до 5 мм – небольшая протрузия. В шейном отделе до 2 мм, в грудном и пояснично-крестцовом до 5.
- От 6 до 8 мм – протрузия среднего размера. Если локализация находится в шейном отделе, то её 5–6 мм можно считать большой, а 2–4 мм средней. Для грудного и поясничного максимальный показатель 8 мм.
- От 9 до 12 мм – большая межпозвонковая грыжа. Выпячивания таких размеров характерны для грудного или поясничного отделов.
- От 12 мм и более – большой пролапс или секвестрация.
Размер грыжи не всегда имеет главное значение. Гораздо важнее направление выпячивания. Если грыжа выступает в позвоночный канал, то опасность представляет даже самая маленькая (1–3 мм). Компрессия спинного мозга может вызывать сильные боли и привести к скорому параличу.
Лечить межпозвонковую грыжу можно разными способами – консервативно или оперативно, всё зависит от размера.
Патология шейного отдела считается самой сложной в лечении из-за малых размеров этой части позвоночника, небольшой величины как позвонков, так и разделяющих их дисков. Но чаще всего пациенты обращаются с жалобами не на шею, а на пояснично-крестцовую область. Здесь встречаются образования до 15 мм.
Поясничная и шейная грыжи считаются наиболее опасными. В шее они способны вызвать парезы верхних конечностей и ишемию головного мозга, в пояснице мешают полноценному функционированию опорно-двигательного аппарата и влияют на работу внутренних органов.
Без операции можно обойтись при грыже в пояснице до 8 мм, в шее – до 2–4. Лечение в этом случае симптоматическое (снятие боли, устранение напряжения) и улучшающее гибкость позвоночного столба:
- Медикаментозное.
- ЛФК.
- Мануальная терапия.
- Физиотерапия.
Главное при консервативном лечении межпозвонковой грыжи – не упустить момент, когда оно еще может быть эффективным.
Базовая терапия медикаментами включает несколько направлений: устранение причин, снятие симптомов, блокировка болевого синдрома при необходимости. Основные группы препаратов для лечения межпозвонковой грыжи:
- Нестероидные противовоспалительные средства (НПВС). Часто применяют Диклофенак или Мовалис (НПВС). Препараты блокируют выработку циклооксигеназы, участвующую в воспалительном процессе, снижают жар и хорошо ослабляют болевой синдром.
- Хондропротекторы и препараты на основе гиалуроновой кислоты. Обычно назначают Терафлекс или Алфлутоп (хондропротекторы). Они хорошо переносятся пациентами, питают хрящевую ткань межпозвонкового диска и укрепляют его структуру, тем самым предотвращая разрушительный процесс и тормозя прогрессирование болезни. Карипаин Плюс или Румалон – препараты, содержащие гиалуроновую кислоту. Они помогают повысить уровень жидкости в пульпозном ядре и увеличить эластичность фиброзного кольца.
- Миорелаксанты. Мидокалм расслабляет скованные мышцы. Применяется только по назначению врача.
- Улучшающие кровоснабжение. Трентал или Пентоксифиллин укрепляют стенки сосудов, расслабляют гладкую мускулатуру и, при комплексной терапии с Мильгаммой (витамины группы В) и Актовегином (нейропротектор), уменьшают нехватку кислорода.
- Средства для защиты ЖКТ. Гастал или Альмагель предотвращают повреждение ЖКТ при использовании НПВС. Их назначают в комплексе с нестероидными препаратами.
- Антидепрессанты. Сертралин или Инсидон позволяют полноценно восстановиться организму во время сна.
Спазм и болевой синдром купируется при помощи инъекции анестетиков и кортикостероидов. Действие этой процедуры может продлиться до нескольких недель. Продолжительность зависит от способа введения препаратов и ответной реакции организма. Блокада при грыже поясничного отдела позвоночника делится на два вида:
Определить необходимость назначения блокады и решить, каким способом она будет проведена, может только квалифицированный специалист, имеющий опыт такого лечения. Врач должен выяснить, не имеет ли пациент противопоказаний, и учесть все риски при возможных осложнениях.
Использование блокады при межпозвоночной грыже разных размеров имеет ряд преимуществ:
- Быстрый результат. Анестетик подается непосредственно к очагу поражения.
- Минимальное влияние вводимых препаратов на весь организм из-за местного применения.
- Многократное применение процедуры дает устойчивое, долговременное купирование болевого синдрома и быстрое устранение воспалительного процесса.
Выполнять ее можно только после консультации с врачом. Характер и нагрузка упражнений должны соответствовать предшествующей терапии (например, операции), если таковая проводилась, или отвечать определенным задачам, при использовании в качестве лечения.
В отличие от упражнений для шейного отдела, которые выполняются сидя, гимнастика для поясничной зоны должна проходить в положении лежа. Для верхней части позвоночника упражнения расслабляющие, а для нижней в обязательном порядке подключаются комплексы, укрепляющие мышцы поясницы.
Допустимый комплекс ЛФК при поясничной грыже:
- Лежа на спине ноги выпрямить вместе, руки вытянуть вдоль туловища.
- Напрячь и расслабить мышцы пресса.
- Слегка приподнять таз и задержаться в таком положении 10 секунд.
- Лежать на спине поочередно притягивая к себе согнутые в коленях ноги, стараться прижать их к груди.
Лечебную физкультуру назначают при грыжах в поясничном отделе размером не более 6 мм. В других случаях используют как восстанавливающую процедуру после операции.
Кроме основного лечения, межпозвоночной грыже поясничного (грудного, шейного) отдела, существуют вспомогательные меры, позволяющие усилить его эффект, закрепить и не допустить рецидивов заболевания.
Массаж при межпозвоночной грыже назначают исключительно в период ремиссии. Основная цель – снизить мышечный тонус, улучшить кровоток, облегчить боль и ускорить реабилитацию. Манипуляции массажиста должны быть мягкими и осторожными. При разминании пациент не должен чувствовать боли.
Лечение при помощи слабых токов давно и успешно применяется. Это, например, диадинамическая его разновидность или электрофорез. Прикрепленные к коже больного электроды под небольшим напряжением оказывают либо местно-раздражающий эффект, либо помогают проникнуть лекарству к очагу поражения.
Процедуры электрофореза с Новокаином или Лидокаином при лечении межпозвонковой грыжи позволяют значительно снизить объем применяемых нестероидных препаратов, тем самым уменьшить негативное влияние последних на организм.
Хирургическое вмешательство при лечении грыжи поясничного отдела считается мерой крайней необходимости при размерах выпячивания 12–15 мм. Воспользоваться этим способом целесообразно только в случае долгой и безрезультатной борьбы, сильного влияния на внутренние органы с самого начала развития патологии или при критическом обострении.
Операция проводится под большим увеличением или микроскопом. Нейрохирург при минимальном разрезе (до 2 см) и почти ювелирным инструментом удаляет межпозвоночную грыжу любой разновидности. Повреждения от манипуляций доктора незначительные (частично удаляется жёлтая связка и в редких случаях иссекаются дужки позвонков), поэтому рецидивы сведены к минимуму.
Показанием к проведению микродискэктомии обычно считается:
- Не проходящий болевой синдром даже при использовании блокады.
- Компрессии позвоночного канала.
- Грыжа размером до 5–6 мм.
Период восстановления занимает незначительное время, так как в ходе операции не затрагиваются мышцы и связки. Пациент сразу может сидеть, болевой синдром незначительный.
Операция по последнему слову техники. Делается микроразрез (не более 0,5 см), в который вводится эндоскоп. С его помощью осматривается грыжа, а затем проводится её удаление. Все манипуляции хирург видит на мониторе.
Главным преимуществом этой методики является отсутствие реабилитационного периода. Пациент на ногах сразу после процедуры. Слабая сторона – это ограничение ее использования в зависимости от размеров выпячивания. Возможность проведения этой малоинвазивной операции определена размерами грыжи до 6 мм.
Удаление межпозвонковой грыжи при помощи лазера может являться как самостоятельным лечением, так быть применено в комплексе с обычной операцией (на заключительной стадии эндоскопической микродискэктомии). Введенный через пункционное отверстие световод нагревает выпячивание. Превратившаяся в пар жидкость удаляется через иглу.
Метод позволяет убрать грыжу, не нанося пациенту никакого вреда. Лазерная нуклеопластика – малоинвазивная процедура с минимумом возможных осложнений, однако в стационаре пациенту придётся провести не меньше 3 суток. Операция эффективна у молодых пациентов с размером грыжи не более 6 мм.
Даже самый современный способ лечения требует ответственного отношения к восстановительному периоду после операции. Соблюдайте рекомендации лечащего врача, ведите здоровый образ жизни, не избегайте посильных физических нагрузок и регулярно проходите обследование, чтобы не допустить образования новых межпозвонковых грыж.

- Иглоукалывание при грыже позвоночника
- Эффективность иглотерапии
- Как проводится иглотерапия
- Плюсы акупунктуры
- Противопоказания
- Отзывы об иглоукалывании
Самыми эффективными методиками устранения выпячивания межпозвонкового диска являются местные, то есть те, которые воздействуют непосредственно на больной участок. К таким относится иглоукалывание. Это физиотерапевтическая процедура, которая проводится в специализированных медицинских учреждениях, позволяющая снять неприятные симптомы и предупредить осложнения.
Выпячивание диска – это хроническое заболевание, от которого нельзя полностью избавиться, потому рекомендовано пробовать различные методики, включая иглоукалывание при грыжах позвоночника. Отзывы об этом методе неоднозначные, так как эффективность лечения зависит от многих факторов, дополнительных мер профилактики, степени тяжести.
Лечение при грыже позвоночника в поясничном отделе отличается для каждого пациента, что зависит от причины недуга и формы течения. Это заболевание сложно полностью остановить, так как разрушенные диски не могут самостоятельно вернуться на прежнее место и принять нормальную форму. Все это приводит к тому, что отсутствие каких-либо мероприятий усугубляет состояние позвоночника, позвонки быстрее изнашиваются и в тяжелом случае может случиться ущемление и сдавливание спинного мозга.
Предупредить последствия можно при помощи различных физиотерапевтических методик. Иглоукалывание при грыже, как показывают отзывы, хорошо проводить в период стихания симптомов, дабы восстановить кровотечение и снять болезненность.
Иглотерапия обязательно комбинируется со следующими методиками лечения:
массаж или мануальная терапия – выбор зависит от тяжести патологического процесса, чаще врач рекомендует пройти курс оздоровительного массажа;
- физиотерапия – вытяжение позвоночника проводится обязательно, а также важно заниматься лечебной гимнастикой, выполняя специальные упражнения для укрепления мышц спины;
- применение поддерживающего бандажа – эта мера необходима для профилактики осложнений, специальный поясничный пояс нужно носить во время повышенной физической активности, при обострении хронического заболевания, а также во время выполнения лечебной физкультуры;
- медикаментозная терапия – лекарственные препараты не могут воздействовать непосредственно на очаг патологии, но они помогут снять неприятные симптомы, воспаление.
В комплексе такое лечение поможет избавиться от основных проявлений грыжи в поясничном отделе – боли, скованности движений, дискомфорта, усталости.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Иглоукалывание применяется для достижения следующих результатов:
- купирование боли, которая присутствует практически всегда у людей с грыжей позвоночника;
- улучшение местных обменных процессов, стимуляция кровообращения;
- снижение воспалительных процессов, предупреждение прогрессивной дистрофии;
- освобождение защемленных нервов, которые располагаются в области выпадения межпозвонкового диска;
- устранение спазма мышц, расслабление, тонизация всего организма.
Перед началом лечения иглоукалыванием важно найти квалифицированного специалиста, ведь процедура может как оздоровить, так и подпортить здоровье, если этим будет заниматься неопытный врач.

Курс лечения рассчитан на 5-10 сеансов, и в этот период не нужно забывать о других методиках оздоровления спины, которые вместе повысят эффективность. Отзывы людей с грыжей в поясничном отделе позвоночника подтверждают результативность лечения иглоукалыванием, но при условии соблюдения всех дополнительных рекомендаций врача до и после процедуры.
Методика получила много хороших отзывов за счет следующих преимуществ:
- влияние непосредственно на патологический очаг, улучшение питания тканей в месте появления грыжи;
- купирование болевого синдрома без необходимости постоянного употребления медикаментов;
- стимуляция мышечной ткани и нервных окончаний, что исключает дистрофию и застойные процессы в области грыжи;
- устранение напряжения организма, после процедуры позвоночник и мышцы расслабляются.
Иглотерапия при грыже повышает шансы на благоприятный исход лечения без проведения операции. Основной задачей терапии является сохранение диска, максимально возможное восстановление его функции без вреда для других органов и систем. Комплексное лечение позволит исключить тяжелые осложнения, которые в самом худшем случае могут привести к параличу, так как сдавливаются спинномозговые корешки, а затем и спинной мозг.
Этот вариант лечения полезен, но не для каждого человека. Есть список строгих и относительных противопоказаний, которые требуют отложить процедуру или вовсе о ней забыть.
Иглотерапия при грыже противопоказана в таких случаях:
психические расстройства и заболевания нервной системы, повышенная возбудимость организма;
- период беременности, детский возраст;
- наличие в организме доброкачественных или злокачественных новообразований;
- острая или хроническая инфекция, обострение воспаления;
- высокая температура тела, ОРЗ;
- патологии кровеносной системы.
Чтобы лечение оказалось эффективным, и время на процедуры не было потрачено зря, нужно параллельно следовать диете и заниматься ЛФК. Лечебная физкультура закрепляет результат, помогает держать мышцы в тонусе. Легкие упражнения постепенно формируют естественный поддерживающий корсет, что приостановит патологический процесс.
Пациенты, испробовавшие иглотерапию, отзываются об этом методе по-разному. Отзывы отличаются потому, что каждый врач имеет уникальные навыки, разную подготовку, и не каждый опыт оказывается удачным.
В этой статье мы расскажем о эффективных методах диагностики и способах лечения межпозвоночных грыж различной локализации. Будет определен алгоритм лечения в период обострения. Отдельно остановимся на противопоказаниях к применению каких-либо методов лечения. Ответим на вопрос, как лечится междисковая патология во время ремиссии? Поговорим о специализированных реабилитационных центрах для больных с грыжами позвоночника. Перечислим рекомендации, соблюдение которых улучшит качество жизни пациентов с заболеваниями спины.
Межпозвоночная (межпозвонковая) грыжа – это нарушение состояния анатомо-физиологического консенсуса между диском и близлежащими позвонками. Межпозвоночный диск представляет собой однородную субстанцию с пульпозным ядром в середине и полностью зависит от окружающих тканей: позвоночник и мышцы спины осуществляют механическую защиту, кровеносные и лимфатические сосуды доставляют питательные вещества. В составе межпозвонкового диска нет нервных волокон. Боль в спине возникает в результате раздражения спинномозговых нервов образовавшейся межпозвоночной грыжей.
Что делать пациенту с подозрением на грыжу межпозвонкового диска? Срочно диагностировать ее расположение, размеры, степень повреждения. Разобраться, какой врач лечит грыжу позвоночника. Затем найти специалиста, вместе с которым выбрать методы лечения.
Грыжевое выпячивание можно разделить на:
- переднее (вентральные грыжи);
- заднее (срединные; латеральные (боковые, околосрединные); фораминальные (в области боковых отверстий позвонков) грыжи).
Это имеет важное диагностическое значение при выборе способа оперативного доступа и вида хирургического вмешательства.
Какой может быть спинная боль? Она, как правило, не бывает локальной. Клиническая картина соответствует раздражению определенного спинномозгового нерва. Боль иррадиирует в руку, шею, лопатку, ногу, паховую область. Иногда избавиться от неё помогает смена положения туловища (анталгическая поза больного). Это не относится к фазе обострения.
Данное состояние (обострение) является ургентным (неотложным), а значит, становится необходимым:
- круглосуточно наблюдать и лечить пациента в условиях стационара;
- провести экстренную диагностику с применением магнитно-резонансной томографии МРТ (грыжевой мешок может увеличиться или некротизироваться);
- следовать назначениям врача (снять боль, остановить воспаление).
Как развивается спинная боль? Поражение межпозвоночного диска случается не в один день. Это состояние хроническое. На фоне выраженного диффузного остеохондроза в каком-либо отделе позвоночника образуется грыжа. К синдрому боли присоединяются нарушения движений, чувствительности, тазовых функций. Больной не может выполнять наклоны, приседания, повороты, что значительно снижает его адаптивность в быту и приводит к психофизическому дисбалансу.
Лечение межпозвоночной грыжи не принесет положительных результатов без плана диагностических мероприятий, составленного врачом-неврологом. Как можно выявить патологию дисков? В современной медицине существуют различные методы диагностики. Оценив клиническую картину, длительность заболевания и выраженность боли, врач направляет пациента на диагностику позвоночной патологии.
Видно ли на рентгене грыжу позвоночника? Читайте в статье по ссылке.
Современная диагностика межпозвоночной грыжи:
- общепринятые лабораторные методы исследования (анализы крови, мочи, посев биологических жидкостей на флору, чувствительность к препаратам и так далее);
- магнитно-резонансная томография (МРТ): проводится без предварительной подготовки, можно делать снимки разных отделов позвоночного столба, безвреден (нет рентгеновской нагрузки), информативен (оценивается состояние всех структур), имеются дополнительные методики (контрастирование, ангиография и другие);
- измерение давления спинномозговой жидкости: процедура люмбальной пункции дополняется измерением давления ликвора в миллиметрах ртутного столба; этот метод позволяет определить степень сужения внутри позвоночного пространства (в месте деформации давление возрастает в три раза), а далее, выбрать вид декомпресссионной операции;
- электромиография: выявляет происхождение двигательного дефицита;
- ультразвуковое исследование: неинвазивный метод, не требует специальной подготовки, позволяет заподозрить наличие межпозвонковых нарушений;
- дуплексное сканирование сосудов шеи: при развитии головокружения шейного происхождения;
- электрокардиограмма: для исключения сердечной патологии;
- УЗИ внутренних органов: для исключения панкреатита, язвенной болезни, патологии тазовых органов.
Чтобы лечение межпозвоночных грыж было эффективным, врач-невролог, при необходимости, привлекает к диагностике и терапии врачей других специализаций (нейрохирурга, ортопеда, физиотерапевта, мануального терапевта, рефлексотерапевта).
Мануальные терапевты и иглорефлексотерапевты могут работать по специальности только при наличии двух сертификатов (по основной специализации и неврологии).
Эффективное лечение межпозвоночных грыж – процесс длительный. Он требует от больного терпения и желания избавиться не только от боли, но и от патологического состояния своего позвоночника.
Как вылечить грыжу позвоночника и можно ли достичь успехов в лечении? Нужно выполнить следующее:
- снять болевой синдром и уменьшить отек тканей;
- избавиться от спазма мышц спины;
- улучшить нервную позвоночную проводимость;
- наладить трофическую (питательную) функцию;
- убрать признаки воспалительного процесса;
- восстановить физиологическое межпозвоночное пространство.
Лечение межпозвонковой грыжи диска проводится по нескольким направлениям:
- Консервативное лечение:
- медикаментозная терапия;
- немедикаментозная терапия.
Медикаментозная терапия занимает основное положение в лечении болезней позвоночника:
- нестероидные противовоспалительные средства (ортофен, нимесил, мелоксикам, ксефокам и др.) – уменьшают явления воспаления, боли;
- миорелаксанты (мидокалм, сирдалуд, баксолан, ксеомин, мемантин и другие) – уменьшают рефлекторный мышечный спазм;
- гемореологические средства, ангиопротекторы (актовегин, пентоксифиллин) – улучшают периферический кровоток, что способствует хорошему питанию поврежденных межпозвоночных дисков;
- антиконвульсанты (карбамазепины) – устраняют нейропатическую боль ;
- витаминотерапия (группа В) – восстанавливает нервную проводимость;
- хондропротекторы (терафлекс, алфлутоп, карипаин, хондроксид и другие) – улучшают состояние хрящевой ткани.
К немедикаментозным видам консервативной терапии относятся:
- физиотерапевтическое лечение (магнитотерапия, ультразвук, диадинамические токи, электрофорез, амплипульс, дарсонвализация, парафинотерапия, грязелечение, ванны и другое);
- рефлексотерапия (введение одноразовых игл в триггерные зоны или игл с лекарственными веществами осуществляет врач-рефлексотерапевт);
- мануальная терапия (приведение в норму биомеханического процесса движения).
Физиотерапия часто совмещается с медикаментозным лечением, поскольку ускоряет адресную доставку действующих веществ. Например путем электрофореза с димексидом вводят в проблемную область Карипаин Плюс.
Его действие основано на способности монотиоловой цистеиновой эндопротеазы (папаина) разрушать нежизнеспособный белок, оставляя нетронутыми здоровые ткани. В состав препарата входит растительный фермент папаин, антибактериальный агент лизоцим, моногидрат лактозы, бромелайн, коллагеназа и хлорид натрия.
Любые самостоятельные двигательные манипуляции больному можно начинать после снятия обострения. К такой активности относятся занятия в спортивном зале с инструктором, на тренажерах, фитнес.
Прежде чем врач примет решение о необходимости операции, следует провести грамотную диагностику последствий грыжи позвоночника (определить степень стеноза позвоночного канала).
Все виды операциий направлены на устранение раздражающего спинномозговой нерв препятствия.
- декомпресссионные операции: удаление поврежденного диска, позвонка или артродез (соединение двух и более позвонков с целью укрепления позвоночника);
- трансплантация диска аутоматериалом или искусственным диском.
- Реабилитационное лечение
Этот раздел комплексной терапии грыжи позвоночника включает в себя медикаментозные, физио- и психотерапевтические методы лечения. Психотерапевтическая коррекция позволяет больным избавиться от депрессивных состояний. Победить неврологические проявления спинной грыжи можно с помощью ежегодного санаторно-курортного оздоровления в профильных учреждениях.
Лечение межпозвоночной грыжи при обострении заключается в том, чтобы уменьшить боль. Существуют различные методы лечения грыжи диска позвоночника и снятия боли:
- постельно-охранительный режим, госпитализация;
- традиционная медикаментозная терапия (НПВС, диуретики, спазмолитики, анальгетики, витамины в терапевтических дозах);
- хороший эффект дают внутривенные инфУЗИи лекарственных средств (капельницы): с их помощью уменьшают явления отека, воспаления тканей; есть возможность пролонгации обезболивания, улучшения питания мышц и хрящей;
- фармакопунктура (блокада триггерных зон введением лекарственных веществ) – ввести внутримышечно паравертебрально (с обеих сторон от позвоночного столба) смесь лекарственных средств: раствор новокаина 0,5%, 5 мл (лидокаина 20 мг/лм, 2 мл), преднизолона 25 мг/мл — 2 мл, витамина В1(тиамина) 50 мг/мл – 1 мл;
- можно рассматривать вариант обращения к мануальному терапевту (при себе иметь МРТ снимки позвоночника).
Противопоказания для лечения межпозвонковой грыжи могут быть абсолютными (строго запрещено) и относительными (не следует применять).
Неврологи не спешат назначать процедуру лечебного массажа в острый и острейший периоды болезни. Больному следует соблюдать постельный режим в течение 7 дней.
Говоря об излечении от болезни дисков, следует помнить, что только через 6 недель от начала заболевания, диск начинает восстанавливаться. Но вероятность повторного разрыва фиброзного кольца остается высокой до 6 месяцев. Противопоказано заниматься спортом или фитнесом без специальных корсетов.
Вылечить, то есть убрать грыжу, можно только хирургическим путем. Операция показана после 4-8 недель отсутствия эффекта от консервативной терапии.
Что делать, если помимо предоставленных прав на получение адекватной терапии, пациент хочет быстрее вылечить межпозвоночную патологию? Или как вести себя после операции? Что делать можно, а что противопоказано? Порой не каждый врач амбулаторной службы имеет желание или время для составления индивидуальных рекомендаций. Иногда больной может услышать только название какого-нибудь центра или фамилию врача. Тогда к желанию победить болезнь присоединятся специалисты медицинских профильных центров.
Специализированные центры работают по оригинальным запатентованным методикам или комплексу консервативных мероприятий. Все варианты основаны на принципах мануальной терапии или лечебной физкультуры.
Перечислим некоторые центры реабилитации:
- медико-реабилитационные центры Дикуля: осуществляется комплексное восстановление больных; имеется сайт центра;
- центр доктора Бубновского: применяется запатентованная методика кинезитерапии; имеется сайт центра, онлайн-консультация;
- клиника доктора Игнатьева: центр мануальной терапии использует запатентованные методики, есть собственный сайт, где на вопросы пациентов отвечает онлайн-консультант, имеется возможность записи на лечение, длительность курса 1-1,5 месяца; методика основана на восстановлении процессов биомеханики, нарушение которых влечет за собой образование межпозвоночного дефекта дисков;
- реабилитационный центр «Преодоление»: подбирается индивидуальная программа занятий (физические упражнения) с целью укрепления костно-мышечного корсета;
- клиника доктора Блюма, центр реабилитации «Три сестры»: комплексный подход в спинальной реабилитации оперированных больных;
- клиника доктора Бобыря: эффективные методики лечения проблем позвоночника;
- клиника вертеброревитологии Данилова: воздействие на позвоночную грыжу осуществляется авторским методом вертеброревитологии.
Необходимо соблюдать рекомендации:
- наблюдение врача-невролога по месту жительства;
- курсы поддерживающей терапии 1-2 раза в год;
- во время обострения необходима госпитализация, исключение двигательной активности (плавание в бассейне, гимнастика, массаж и так далее);
- использовать ортопедическую мебель для сна (кровати с ортопедическим дном, матрацы средней жесткости, ортопедические подушки) и работы (ортопедические кресла физиологической высоты);
- следить за своей осанкой во время сидения и ходьбы;
- нормализовать вес тела, соблюдать правила правильного питания;
- никогда не забывать о совеем диагнозе «остеохондроз» и научиться с ним правильно жить.
Лечение позвоночных грыж всегда имеет положительный результат. Пусть иногда минимальный, труднодостижимый. Даже маленькая победа в борьбе с болезнью намного лучше бездействия, ожидания того, что «может само пройдет». Не нужно ждать полного истощения ресурсов вашего межпозвоночного пространства. Следует идти к врачу! Желаем вам здоровья!
источник
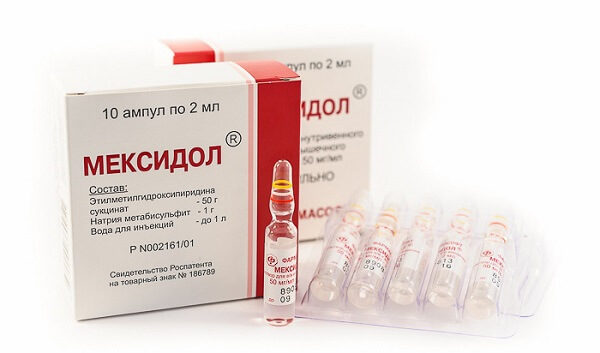
Представлены результаты исследования эффективности применения антиоксиданта Мексидола (2-этил-6-метил-3-гидроксипиридина сукцинат) 205 пациентами с клиническими проявлениями пояснично-крестцовых радикулопатий (ПКР). Больные были распределены в две группы и далее в подгруппы в зависимости от наличия двигательных нарушений. Всем больным был проведен курс общепринятого медикаментозного лечения и физиотерапии, в основной группе дополнительно применяли Мексидол. В дальнейшем был проведен клинико-неврологический контроль отдаленных результатов лечения в подгруппах больных. Результаты исследования показали, что применение Мексидола в составе комплексной терапии больных ПКР по сравнению с общепринятой терапией значительно и стойко уменьшает выраженность болевого синдрома, ускоряет восстановление функции спинномозговых корешков и периферических нервов.
Ключевые слова: пояснично-крестцовые радикулопатии, болевой синдром, двигательные нарушения, нейропротекторные средства, Мексидол
The article presents the results of evaluation of the effectiveness of use of antioxidant Mexidol (2-ethyl-6-methyl-3-hydroxypyridine succinate) in 205 patients with clinical manifestations of lumbosacral radiculopathy (LSR). Patients were divided into two groups, and further were divided into subgroups depending on the presence of motor disturbances. All patients received a course of conventional medical treatment and physiotherapy; main group additionally received Mexidol. Thereafter, clinical-neurological control of long-term results of treatment in subgroups of patients was performed. The results showed that the use of Mexidol in the combined therapy of patients with LSR lead to significant and persistent reduction of severity of pain syndrome and rapid recovery of function of spinal roots and peripheral nerves compared with conventional therapy.
Key words: lumbosacral radiculopathy, pain syndrome, motor disturbances, neuroprotective agents, Mexidol
Пояснично-крестцовые радикулопатии (ПКР) достаточно часто встречаются в клинической практике, а в структуре патологии периферической нервной системы занимают ведущее место, составив 70% [8]. По числу лиц с временной утратой трудоспособности радикулопатии занимают второе место после травм.
По современным представлениям, причиной ПКР могут быть вертеброгенные (чаще всего остеохондроз позвоночника) и невертеброгенные факторы. Корешковые синдромы выявляются среди 37,4% больных остеохондрозом позвоночника [11]. По данным собственных наблюдений, провоцирующим фактором развития ПКР в 13,7% случаев было переохлаждение, в 4,4% — перенесенная вирусная инфекция, в 30,7% — тяжелая физическая нагрузка, а подавляющее большинство (51,2%) больных указывают на сочетание 1-3 факторов. При вертеброгенном поражении корешка, связанном со сложностью его взаимоотношений с образованиями позвоночного канала, проявляется действие вегетативно-сосудистых, реактивно- воспалительных, застойных и других факторов, а клинические проявления корешковых расстройств зависят от степени вовлечения корешков в патологический процесс [1]. Сегментарная демиелинизация, возникающая при таком типе повреждения, тем выраженнее, чем интенсивнее и продолжительнее фактор давления [20]. Повреждение волокон нервного корешка в результате механического воздействия на него грыжи межпозвонкового диска носит смешанный характер: часть волокон подвергается сегментарной демиелинизации, другая часть — валлеровскому перерождению [21, 23]. Нарушение ультраструктуры нервных волокон корешка приводит к негативному изменению его физиологических функций — страдают проведение электрических импульсов и аксональный транспорт. Блокада электрических импульсов приводит к двигательным и чувствительным расстройствам в соответствующих миотоме и дерматоме. Несомненным является тот факт, что при ПКР в условиях гипоксии и отека корешка нарушается одна из важнейших функций нервной клетки — обеспечение трофическими факторами и обмен веществ между телом нейрона и его отростками. Блок аксонального транспорта в ортоградном направлении угнетает трофическое влияние нерва на иннервируемые ткани. Блок ретроградного транспорта сказывается на жизнедеятельности нервной клетки, угнетает и изменяет ее метаболизм, вызывая увеличение ее регенеративного потенциала. Замечено, что чем ближе к телу клетки повреждается аксон, тем более грубая дегенеративная реакция в нервной клетке и тем больше риск ее гибели. Поэтому повреждение нервного корешка может приводить к более существенным, чем повреждение периферического нерва, последствиям [11, 15].
Имеются работы, посвященные роли перекисного окисления липидов (ПОЛ) в развитии гипоксии нервной ткани, при которой происходит усиление свободно-радикального окисления в липидном слое ее биологических мембран. В частности, у больных ПКР отмечается активация ПОЛ, проявляющаяся в повышении уровня диеновых конъюгатов и малонового диальдегида [7, 17]. При ПКР продукты распада и токсины из мест дегенерации корешка за счет большего проксимально-дистального аксоплазменного градиента стремительно переносятся в нижние отделы сплетения, периферические нервы, вызывая там процессы, которые клинически проявляются дистальными парезами. С помощью ретроградного транспорта те же продукты распада попадают в тело нервной клетки, нарушая работу ее цитоплазменных структур и изменяя защитную функцию всего неврального аппарата. В результате происходят уменьшение выработки миелина, дальнейшее повреждение гемато-неврального барьера (вторичная демиелинизация), в итоге — хронизация заболевания [8].
Лечение пациентов с данной патологией комплексное. Важнейшим должно быть этиологическое лечение, однако принципы его в настоящий момент недостаточно разработаны.
Основные направления лекарственной терапии:
- купирование основных механизмов раздражения синувертебрального нерва, устранение сосудистых и дистрофических изменений в области экстравертебральных очагов (стероидные и нестероидные противовоспалительные средства, сосудистые препараты, миорелаксанты);
- активизация трофических процессов (биогенные стимуляторы, протеолитические ферменты, хондропротекторы, препараты витаминов, анаболические препараты);
- симптоматическая терапия (транквилизаторы, антидепрессанты, гастропротекторы).
Этот далеко не полный перечень основных медикаментозных средств, которые можно применять в лечении ПКР, позволяет выбирать индивидуальную схему для конкретного больного в зависимости от патогенеза ведущих клинических симптомов. Основная часть лекарственных препаратов, используемых в консервативной терапии ПКР, имеет много противопоказаний и побочных эффектов.
Поэтому тактика лечения должна быть направлена на рациональное назначение лекарственных препаратов, не допуская полипрагмазии.
В связи с этим лечение нервных расстройств, в основе которых лежит дефицит трофических веществ, должно заключаться в восполнении этого дефицита. С учетом общности патогенетических механизмов поражения центральной и периферической нервной системы при ряде заболеваний представляет интерес изучение эффективности применения при ПКР отечественного нейропротекторного препарата Мексидол.
Мексидол (2-этил-6-метил-3-гидроксипиридина сукцинат) является антиоксидантом, ингибитором свободных радикалов, мембранопротектором, уменьшает активацию ПОЛ, повышает активность антиоксиднтной системы, активируя физиологическую систему ферментов (супероксиддисмутазу, каталазу, ферменты системы глутатиона). Мексидол подвергается метаболизму в печени, и в процессе гидролиза из него освобождается сукцинат. Протективное действие Мексидола в печени можно объяснить его мембраностабилизирующим действием, в результате которого наблюдаются угнетение ПОЛ мембран и изменение их фосфолипидного состава, а также нормализация функционирования мембраносвязанных ферментов. Наряду с этим сукцинат Мексидола легко проникает в клетки и окисляется в цикле трикарбоновых кислот, что способствует поддержанию уровня макроэргов при стрессорной гипоксии [7]. Нейропротекторное действие Мексидола проявляется в восстановлении нарушенных при различной патологии структуры и функций мембран; модулирующем влиянии на мембраносвязанные ферменты, ионные каналы, транспортеры нейромедиаторов, рецепторные комплексы, в т. ч. бензодиазепиновый, γ-аминомасляный, ацетилхолиновый; оптимизации синаптической передачи между структурами центральной нервной системы. Мексидол улучшает мозговой метаболизм и кровоснабжение мозга, улучшает реологические свойства крови; подавляет агрегацию тромбоцитов, улучшает деятельность иммунной системы. Антигипоксическое действие Мексидола проявляется в снижении потребности нейронов в кислороде в условиях гипоксии. Мексидол оказывает антиатерогенное действие, вызывая регресс атеросклеротических изменений в артериях и восстанавливая липидный гомеостаз путем уменьшения уровня общего холестерина и липопротеидов низкой плотности, замедляет процесс старения. Таким образом, Мексидол обладает широким спектром фармакологических эффектов, проявляющихся как на нейрональном, так и на сосудистом уровнях. Он оказывает церебропротекторное, противогипоксическое, транквилизирующее, антистрессорное, ноотропное (улучшение памяти, внимания, умственной работоспособности), антиалкогольное, противосудорожное, противопаркинсоническое, вегетотропное действия. У Мексидола практически отсутствуют побочные эффекты (кроме индивидуальной непереносимости), он имеет низкую токсичность.
Целью исследования был сравнительный анализ применения Мексидола в составе комплексного лечения ПКР.
Материал и методы
Проведено обследование и лечение 205 больных с клиническими проявлениями ПКР (104 женщины и 101 мужчина). Возраст больных составил от 18 до 74 лет. Больные были разделены на две сопоставимые по полу и возрасту группы — основную (ОГ) и группу сравнения (ГС). Численность ОГ составила 110 человек (56 мужчин и 54 женщины), ГС — 95 (49 мужчин и 46 женщин). В исследовании также участвовали 30 практически здоровых человек в качестве группы контроля. Наличие пареза отдельных мышц либо пареза мышц стопы (сгибательной и/или разгибательной группы) стало основным критерием, по которому больные были разделены на подгруппы, поскольку именно двигательные нарушения свидетельствуют о выраженных клинических проявлениях ПКР, приводящих к длительной нетрудоспособности или инвалидизации больных. В 1-ю подгруппу ОГ (ПОГ-1) вошли 87 (79,1%) пациентов с чувствительными и рефлекторными нарушениями, в 1-ю подгруппу ГС (ПГС-1) — 79 (83,2%). Подгруппы 2 (ПОГ-2 и ПГС-2) составили пациенты с чувствительными и рефлекторными нарушениями в сочетании с периферическим дистальным парезом мышц нижней конечности численностью 23 (20,9%) и 16 (16,8%) соответственно. Всем больным проведен курс общепринятой медикаментозной и физиотерапии, в ОГ дополнительно применен Мексидол по 2 мл 5%-ного раствора 2 раза/сут внутримышечно или внутривенно 10-20 дней в зависимости от клинической картины и тяжести состояния больного. Затем Мексидол принимали перорально по 250 мг (2 таблетки) 3 раза/сут до 2 месяцев, т. е. пациенты продолжали прием препарата в амбулаторных условиях.
В динамике в обеих группах провели тщательное неврологическое обследование, клинико-лабораторное и биохимическое исследования (уровни сиаловых кислот, фибриногена, С-реактивного белка), стимуляционную электронейромиографию (ЭНМГ), нейровизуализирующие методики (компьютерную томографию, ядерно-магнитнорезонансную томографию). Клинико-неврологические методы исследования дополнили обследованием пациентов по шкалам и опросникам: визуальной аналоговой шкале боли (ВАШ); опроснику Роланда-Морриса «Боль в нижней части спины и нарушение жизнедеятельности»; Шкале оценки адаптационного статуса больных с патологией позвоночника [4, 18, 22, 25]. Магнитно-резонансная томография (МРТ) в положении лежа в сагиттальной и фронтальной плоскостях проведена на аппарате «Образ-2 » (Россия) с напряженностью магнитного поля 0,14 Тс, толщиной «среза» 4 мм. ЭНМГ проводилась по стандартным методикам [2, 3] на аппарате «Нейромиан» (Таганрог, Россия) всем больным ОГ и 55 пациентам ГС. С помощью стимуляционной определяли прямой мышечный ответ (М-ответ), амплитуду измеряли в милливольтах (мВ) от пика до пика [3]. Кроме амплитуды оценены латентный период (мс), скорость проведения импульса (СПИ). С помощью параметров F-волны (частоты ее возникновения, латентности) оценили состояние мотонейронов и их аксонов на самом проксимальном участке. В качестве нормативов были использованы показатели контрольной группы (30 практически здоровых людей). Статистическая обработка полученных данных осуществлялась с помощью программы С. Гланца «Медико-биологическая статистика» [9].
Результаты исследования
Диагноз ПКР был поставлен пациентам обеих групп на основании подробного сбора анамнеза и тщательного неврологического обследования. Следует отметить, что в ОГ у 19 (17,3%) больных заболевание было выявлено впервые, у остальных 91 (82,7 %) — повторно, в ГС — 14 (14,7 %) и 81 (85,3%) соответственно. Практически всем обратившимся за стационарной помощью был проведен курс амбулаторного лечения, который или не дал положительного результата, или ожидаемый эффект был неполным. Так как все больные в сравниваемых группах испытывали болевые ощущения в той или иной мере, большое внимание уделялось оценке регресса болевого синдрома. Наиболее простым и информативными тестом для количественной оценки восприятия боли, по мнению ряда исследователей [4], является визуальная аналоговая шкала (ВАШ), которая представляет собой отрезок прямой линии длиной 10 см, где начальная точка (ноль) соответствует отсутствию боли, а конечная (десять) — невыносимым болевым ощущениям. Больному предлагали на данном отрезке изобразить силу испытываемой боли ежедневно в течение всего периода обследования, что позволило оценить динамику восприятия пациентом своих болевых ощущений и эффективность проводимой терапии. В ГС выраженный болевой синдром (7-10 баллов) наблюдался у 29,4% пациентов, средней интенсивности (4-6 баллов) — у 53,6%, умеренный (1-3 балла) — в 16,8% случаев (28, 51 и 16 человек соответственно). В ОГ те же показатели распределились следующим образом: 7-10 баллов — 26,4% (29), 4-6 балла — 51,8% (57) и 1-3 балла -21,8% (24). После завершения курса лечения при оценке болевого синдрома в ОГ снижение боли на 5 и более баллов отмечено у 48 (43,6%) пациентов, снижение на 1-4 балла — у 62 (56,4%). В ГС снижение на 5 баллов и более наблюдалось у 8 (8,4%) пациентов, на 1-4 балла — у 48 (50,5%), без динамики — у 38 (40%), усиление боли отмечено в 1 (1,05%) случае. Таким образом, при проведении комплексной терапии с использованием Мексидола результаты по уменьшению интенсивности болевого синдрома в ОГ значительно оптимистичнее, нежели в ГС.
Динамика снижения интенсивности болевого синдрома в процессе лечения представлена на рис. 1а, б, на котором видно, что в ОГ наибольший темп снижения боли происходит с 10-го по 20-й день лечения, причем ко дню выписки (25-30-й день) более чем у 50% пациентов болевой синдром полностью купируется, у остальных становится умеренным, что требует применения обезболивающих средств лишь периодически. В ГС (рис. 1б) также наблюдается регресс болевого синдрома, но менее значительный, чем в ОГ. К моменту завершения курса лечения в ГС преобладают пациенты (51,6%) с умеренным болевым синдромом, однако остается значительным (25,3%) число лиц с болью средней интенсивности, требующей постоянного приема обезболивающих средств.
Рис. 1. Динамика интенсивности болевого синдрома по ВАШ
У больных ПКР в сравниваемых группах до лечения выявлена различная неврологическая симптоматика в виде анизорефлексии, симптомов натяжения (Ласега, Нери, Дежерина, Бонне, Вассермана, Сикара), изменения статики и динамики позвоночника, мышечно-тонический синдром, выпадение чувствительности в соответствующих дерматомах, вегетативно-трофические расстройства (сухость кожи, поредение волосяного покрова на нижних конечностях, гиперкератоз стоп), в ряде случаев отмечено снижение силы в отдельных мышечных группах.
Подавляющее большинство пациентов: 92 (83,6%) — в ОГ и 88 (92,6%) — в ГС имели одностороннее поражение, 18 (16,4%) и 7 (7,4%) человек соответственно — двустороннее. Оценивая динамику клинических симптомов в обеих группах, следует отметить, что в ОГ все пациенты, кроме одного, претерпели обратное развитие мышечно-тонического синдрома, тогда как в ГС — только 6 (33,3%) из 18; у 72 (69,2%) больных ОГ купировались симптомы натяжения, в ГС — лишь у 11 (11,6%). Наблюдалась динамика в рефлекторной сфере: восстановление (полное или частичное) зарегистрировано в ОГ у 40 (42,6%) больных, в ГС — у 14 (16,3%). У остальных пациентов динамики не отмечено. Положительная динамика в восстановлении чувствительности имела место в ОГ у 36 (36,7%) пациентов, в ГС — у 13 (14,6%); мышечной силы в ОГ у 5 (21,7%) пациентов, в ГС — у 1 (6,3%). Отрицательной динамики не отмечено. Таким образом, наиболее значительный регресс неврологического дефицита был достигнут в ОГ, особенно в отношении мышечно-тонического синдрома и симптомов натяжения, которые вкупе с болью причиняют больным наибольшие страдания.
Кроме того, следует отметить более быстрое, нежели в ГС, восстановление рефлексов и чувствительности, что может свидетельствовать об уменьшении воспалительных и гипоксических нарушений в корешке и периферических нервах, уменьшении отека, а также начавшихся процессах ремиелинизации. В ОГ отмечена положительная тенденция в восстановлении двигательной активности у пациентов с дистальными парезами: у 5 (21,7%) — полное восстановление, у остальных 18 (78,3%) — положительная динамика; в ГС-полное восстановление у 1 (6,2%) больного, положительная динамика — у 4 (25%) пациентов, без динамики — у 11 (68,8%). Следует отметить, что полное восстановление было зарегистрировано среди пациентов с изначально нетяжелыми парезами (3,5-4,5 балла) и относительно небольшим «стажем» заболевания (до 6 месяцев). При субъективной оценке эффективности лечения в ОГ «улучшение» отметили 108 (98,2%) пациентов, в ГС — 37 (38,9%).
Данные опросника Роланда- Морриса «Боль в нижней части спины и нарушение жизнедеятельности» до лечения выявили выраженное нарушение всех сторон жизнедеятельности больных, особенно активного пердвижения вне дома и эмоционально-психической сферы, сна. Общее число пунктов у больных составило в ПОГ-1 — 11,6 ± 0,4; в ПГС-1 — 11,3 ± 0,6; в ПОГ-2 — 13,2 ± 0,9 и в ПГС-2 — 14,2 ± 0,8. Наличие дистального пареза значительно ухудшало многие стороны повседневной жизни больных (p 0,05). Результаты терапии оценивали по коэффициенту эффективности проведенного лечения. Отличные результаты наблюдались только в ПОГ-1. В основном у больных в группах преобладали хорошие и удовлетворительные результаты лечения с явным преобладанием хороших оценок в ОГ (рис. 2). Неудовлетворительные результаты в ПГС-2 превысили 30%.
Рис. 2. Объективная оценка эффективности проведенного лечения у больных ПКР
По данным рентгенологического исследования и МРТ, у всех больных обеих групп выявлены признаки остеохондроза позвоночника, спондилеза и спондилоартроза (от 1-2 позвонков до полного поражения пояснично-крестцового отдела). Грыжи Шморля диагностированы в 9 (4,4%) случаях, у 1 больного множественные; в 100% случаев выявлены межпозвонковые задние протрузии и (или) грыжи: у 28 (13,7%) — срединная, у 147 (71,7%) — парамедианная, у 30 (14,6 %) — боковая, в т. ч. множественные у 25 (12,2%) больных. Локализация протрузий и грыж была следующей: у 128 (62,4%) пациентов на уровнях L5-S1, у 71 (34,6%) — L4-L5, у 4 (1,95%) — L3-L4, по одному (0,5%) — на уровнях L2-L3 и L1-L2. В 133 (64,8%) случаях протрузии и грыжи компремировали переднюю стенку дурального мешка, в 20 (9,8%) — отмечено нарушение ликвородинамики. Поясничный стеноз был выявлен в 47 (22,9%) случаях.
При сопоставлении клинической картины с результатами МРТ в 181 (88,3%) случае выявлено соответствие уровня локализации и направления выпячивания с уровнем выявленной радикулопатии, что говорит о высокой чувствительности данного метода обследования. В остальных случаях локализация протрузии или грыжи не соответствовала стороне и уровню радикулопатии. К примеру, у больного З. были выявлены задние срединные протрузии дисков L1-L2 и L2-L3 размером 3,0 и 3,5 мм без признаков компрессии дурального мешка, а клинически и по результатам ЭНМГ определена двусторонняя радикулопатия L5, S1 c вторичным аксонально демиелинизирующим поражением обоих большеберцовых нервов.
Результаты ЭНМГ представлены в таблице.
Таблица Динамика ЭНМГ в подгруппах больных ПКР (M ± m)
5,12 ± 0,28
3,54 ± 0,64*
4,98 ± 0,53
2,22 ± 0,84 #
4,98 ± 0,39
3,14 ± 0,55 *
4,81 ± 0,41
2,24 ± 0,35 #
5,52 ± 0,32
5,94 ± 0,22 *
5,73 ± 0,29
6,98 ± 0,45
4,65 ± 0,34
5,21 ± 0,33
4,66 ± 0,42
5,63 ± 0,3
42,9 ± 1,32 **
39,9 ± 1,24 **,#
38,6 ± 1,65 ##
33,5 ± 1,74 ##
40,6 ± 1,12*
37,9 ± 1,27 *, #
38,7± 1,28
34,6 ± 1,4 #
39,54 ± 2,1 *
41,23 ± 2,8
45,12 ± 1,9 #
48,11 ± 1,8 #
35,24 ± 2,8 *
37,12 ± 2,2 *
43,58 ± 2,1 #
44,08 ± 2,3 #
41,2 ± 7,6 *
40,3 ± 6,5 *
59.3± 6,8 #
61,5 ± 7,4 #
32,4 ± 8,6 *
41,2 ± 7,6 *
56,5 ± 8,5#
62,4 ± 9,6 #
Статистически значимые различия между показателями у пациентов до и после лечения (* p
По данным ЭНМГ, до лечения в обеих группах, даже при клиническом отсутствии двигательного дефицита, у пациентов с рефлекторными и чувствительными нарушениями выявлены признаки демиелинизации не только спинномозговых корешков, но и периферических нервов (см. таблицу). При этом формирование периферического дистального пареза мышц нижних конечностей возникало при аксонально-демиелинизирующем поражении периферических нервов, о чем свидетельствовало снижение амплитуды М-ответа (во вторых подгруппах p 0,05), показатели в подгруппах (ПОГ-1 — 33,2 ± 1,6 мс, ПОГ-2 — 35,6 ± 1,8, ПГС-1 — 32,9 ± 1,3, ПГС-2 — 36,1 ± 1,7 мс) были повышены и достоверно отличались от ГК (p 0,05); в ГС полученные результаты значительно отличались от ГК (p 0,05), полученные результаты (кроме СПИ по малоберцовому нерву в ПГС-1) знаметно отличались от таковых в ГК (p 0,05). Лишь в ПГС-2 положительный эффект был незначительным (34,3 ± 1,6 мс).
Клинико-неврологический контроль отдаленных результатов лечения в подгруппах больных
Для проверки стойкости достигнутых результатов лечения и их оценки в более отдаленные сроки нами были обследованы 38 пациентов с ПКР спустя 6 месяцев после завершения лечения. На повторный визит явился 21 человек из ОГ (11 — из ПОГ-1 и 10 -из ПОГ-2) и 17 — из ГС (8 — из ПГС-1 и 9 — из ПГС-2). Сохранение или даже улучшение клинического эффекта на протяжении полугода было зарегистрировано у 17 (81,0%) из 21 больного в ОГ: 8 (72,7%) пациентов — из ПОГ-1 и 9 (90,0%) — из ПОГ-2 и лишь у 3 (17,6%) из 17 пациентов ГС (все из ПГС-1). Ухудшения состояния в виде усиления болевого синдрома в ОГ не отмечено, в ГС боли возобновились или усилились у 14 (82,4%) больных, а 6 (35,3%) пациентов в течение этого периода времени повторно проходили курс лечения. При исследовании динамики интенсивности боли в подгруппах ОГ отмечено существенное (p
Литература
1. Антонов И.П. Вопросы классификации и формулировка диагноза вертеброгенных (спондилогенных) заболеваний нервной системы// Периферическая нервная система 1983. № 6. С. 49-56.
2. Бадалян Л.О. Клиническая электронейромиография: Руководство для врачей /Под ред. Л.О. Бадаляна, И.А. Скворцова. М., 1986. 365 с.
3. Байкушев С.Т. Стимуляционная электромиография и электронейрография в клинике нервных болезней / Под ред. С.Т. Байкушева, З.Х. Мановича, В.П. Новиковой. М., 1974. 144 с.
4. Белова А.Н. Шкалы, тесты и опросники в медицинской реабилитации/ Подред.А.Н.Беловой, О.Н. Щепетовой. М., 2002. 440 с.
5. Васильев П.П. Клинико-магнитно-резонансные соотношения при остеохондрозе пояснично-крестцового отдела позвоночника / Под ред. П.П. Васильева, В.И. Шмырева / Клиническая вертебрология: Сборник материалов Московского мануалогического общества. М., 1996. № 1. С. 81-4.
6. Веселовский В.П. Клиническая классификация вертеброневрологических синдромов / Под ред. В.П. Веселовского, А.П. Ладыгина, О.С. Кочергина // Неврологический вестник 1995. Т. XXVII. Вып. 3-4. С. 45-50.
7. Воронина Т.А. Механизм действия и обоснованиепримененияпрепаратамексидол в неврологии / Под ред. Т.А. Ворониной, Л.Д. Смирнова, И.И. Горейновой / Научно-практическая конференция по неврологии. М., 2000. С. 2-4.
8. Герасимова М.М. Цитомедины в комплексной терапии пояснично-крестцовых радикулопатий. В кн.: Кортексин — пятилетний опыт отечественной неврологии / Под ред. А.А. Скоромца, М.М. Дьяконова. СПб., 2005. С. 156-67.
9. Гланц С. Биомедицинская статистика. Пер. с англ. 1999. 459 с.
10. Дривотинов Б.В., Ходосовская В.М.. Роль аутоиммунных реакций в патогенезе рецидивов и ремиссий корешкового болевого синдрома при поясничном остеохондрозе // Периферическая нервная система 1978. № 1. С. 62-67.
11. Жулев Н.М. Остеохондроз позвоночника: Руководство для врачей / Под ред. Н.М. Жулева, Ю.Д. Бадзгарадзе, С.Н. Жулева. СПб., 2001. 592 с.
12. Заславский Е.С. Болевые мышечно-дистрофические синдромы (этиология, патогенез, клиника, лечение). Дисс. докт. мед. наук. М., 1980.
13. Клюшник Т.П. Аутоантитела к фактору роста нервовпринервно-психическихзаболеваниях и нарушениях развития нервной системы. Дисс. докт. мед. наук М., 1997.
14. Коган О.Г. Иммунопатологические аспекты остеохондроза позвоночника и его неврологических синдромов // Проблемы аутоаллергии 1975. С. 224-25.
15. Крыжановский Г.Н. Общая патофизиология нервной системы: Руководство. М., 1997. 352 с.
16. Сороковиков В.А. Хирургическое лечение дискогенного пояснично-крестцового радикулита с иммунокоррекцией. Дисс. канд. мед. наук. Иркутск, 1995.
17. Бабенков Н.В., Халецкая В.А., Клачкова Л.Б., Ваулина Т.С. Применение мексидола при дискогенных радикулопатиях // Кремлевская медицина: Клинический вестник 2001. № 2. С. 59-62.
18.Ульрих Э.В. Вертебрология в терминах, цифрах, рисунках / Под ред. Э.В. Ульрих, А.Ю. Мушкина. СПб., 2002. С. 154-57.
19. Brunner C, Lassman H, Waehneldt TV, et al. Differential ultrastructural localization of myelin basic protein, myelin — oligodendroglial glicoprotein and 2,3-cyclic nucleotid 3- phosphodiesterase in the CNS of adult rats. 1989; 52:296-304.
20. Giles LGF. Innervation of spinal structures. In: Clinical anatomy and management of low back pain. Oxford, Butterworth-Heinemann 1997:219-31.
21. Ochoa J. Histopathology of common mononeuropathies. In: Nerve Repair and Regeneration. Edited by Jewett DL, McCarroll HR, Louis Jr-St, Mosby CV. 1980:36-52.
22. Roland MO, Morris R. A study of the natural history of back pain; part 1: development of a reliable and sensitive measure of disability in low -back pain. Spine 1983;8:141-43.
23. Ross JS, Masaryk TJ, Schrader M, et al. MR imaging of the postoperative lumbar spine: assessment with gadopentetate dimeglumine. Amer J Roentgenol 1990;155:867-72.
24. Rydevik В, Lundborg G, Bagge U. Effects of graded compression on intraneural blood flow -an in vivo study on rabbit tibial nerve. J Hand Surg 1981;6:3-12.
25. Stratford PW, Binkley JM. Measurement Properties of the RM — 18: a modified version of the Roland-Morris disability scale. Spine 1997;22:2416-21.
26. Wilder RL. Neuroendocrine-immune system interactions and autoimmunity. Ann Rev Immunol 1995:13:307-38.
источник
Шейный остеохондроз – это заболевание (преимущественно хроническое) шейного отдела позвоночника, в основе которого лежит дистрофия хрящевого волокна, составляющего основную массу межпозвоночного диска. Одним из осложнений данной патологии является нарушение мозгового кровообращения, которое может привести к хронической гипоксии головного мозга и нарушению его функций, включая рефлекторную активность. Одним из препаратов, которые используются для коррекции эндогенной интоксикации и нормализации кислородного обмена при остеохондрозе шейного отдела, является «Мексидол». Несмотря на то, что эффективность препарата в лечении остеохондроза не была подтверждена методами доказательной медицины, средство часто используется при нарушениях 3-4 степени в комбинации с другими препаратами, что позволяет сделать субъективные выводы о стабильной результативности и высокой вероятности положительной динамики проводимой терапии.
«Мексидол» по фармакологическим свойствам входит в группу антиоксидантов и антигипоксантов (средств, стимулирующих разрушение циркулирующих в крови молекул кислорода и повышающих резистентность тканей и органов к гипоксии). Действующее вещество препарата (биологически активный компонент) — этилметилгидроксипиридина сукцинат – выводит из крови свободные радикалы, нестабильные молекулы кислорода, токсины и повышает восприимчивость организма к воздействию различных патогенетических факторов.
К другим фармакологическим свойствам «Мексидола» также относится:
- повышение текучести и снижение вязкости мембранных оболочек;
- ингибирование перекисного окисления жиров, позволяющее нормализовать липидно-белковые связи;
- повышение активности некоторых ферментов (в первую очередь, связанных с клеточной мембраной);
- повышение концентрации дофамина (нейромедиатора) в клетках головного мозга;
- стимулирование движения крови и лимфы в кровеносных сосудах микроциркуляторного русла;
- снижение агрегации (слияния) тромбоцитов;
- восстановление сократимости миокарда (среднего мышечного слоя сердца) при обратимых нарушениях сердечной функции.
Этилметилгидроксипиридина сукцинат обладает высокой абсорбцией и быстро связывается с белковыми компонентами плазмы, проникая в ткани и органы. После приема внутрь в рекомендованных терапевтических дозах средний период удержания препарата в организме составляет не менее 4-5 часов.
Обратите внимание! Метаболиты выводятся из организма вместе с мочой, поэтому препарат следует осторожно назначать лицам с тяжелыми функциональными и органическими поражениями почечной системы.
Остеохондроз – это, в первую очередь, дегенеративная патология, при которой происходит деформация межпозвоночных дисков (позвонки сжимаются и раздавливают расположенный между ними диск). Межпозвонковым диском называется образование из фиброзно-хрящевых кольцевых пластин, заполненное студенистым желеобразным ядром и окруженное соединительнотканной оболочкой. При остеохондрозе происходит сжатие двух расположенных по соседству позвонков, которые давят на диск и вызывают смещение пульпы, которая начинает выпирать и выпячиваться через фиброзную оболочку. Такие смещения называются грыжами и протрузиями.
Если вы хотите более подробно узнать, чем отличается протрузия от грыжи межпозвонковых дисков, а также рассмотреть причины проявления, диагностику и методы лечения, вы можете прочитать статью об этом на нашем портале.
Грыжи и протрузии могут вызывать не только компрессию спинномозговых окончаний, но и сдавливание кровеносных сосудов, по которым обогащенная минералами и кислородом кровь поступает в клетки головного мозга. Мешать току лимфы и крови также может мышечный спазм и отек паравертебральных мягких тканей. Клинически нарушение кровообращения при шейном остеохондрозе 3 степени проявляется хроническими головными болями, нестабильностью кровяного давления, расстройством зрительной и слуховой функции.
«Мексидол» позволяет не только наладить микроциркуляцию жидкостей в кровеносных и лимфатических сосудах, но и улучшить нейротрофические показатели тканей, а также снизить степень эндогенной интоксикации, вызванной разрушением компонентов межпозвоночного диска.
Клинически значимый эффект лечения препаратом проявляется следующим результатом:
- купирование или значительное снижение интенсивности цервикогенных головных болей и головокружений;
- устранение шума и писка в ушах;
- восстановление нарушенной зрительной функции (исчезновение мушек, мелькания, ряби перед глазами);
- уменьшается выраженность неврологических нарушений (парезов и парестезий).
Обратите внимание! Основной терапевтический эффект применения «Мексидола» в составе комплексного лечения дистрофии и дегенерации межпозвоночных дисков в шейном отделе позвоночника заключается в улучшении кровообращения и профилактике гипоксии головного мозга.
Остеохондроз не только негативно влияет на функциональное состояние позвоночника, но и отрицательно сказывается на работе некоторых внутренних органов (особенно в случаях, когда шейный остеохондроз сочетается с дегенерацией грудного отдела): головного мозга, сердца, дыхательных путей. По этой причине «Мексидол» может назначаться больным с остеохондрозом как для коррекции кровообращения в сосудах головного мозга и профилактики гипоксии, так и для уменьшения негативных последствий, связанных с возможными осложнениями основного заболевания.
Вторичными показаниями для применения средств на основе этилметилгидроксипиридина сукцината на фоне шейного и шейно-грудного остеохондроза являются:
- панические и транзиторные ишемические атаки, являющиеся следствием острой гипоксии тканей и клеток головного мозга;
- дисциркуляторное поражение головного мозга (энцефалопатия дисциркуляторного типа);
- вегетативно-сосудистая дистония;
- когнитивно-диссонансные расстройства;
- синдром хронической усталости (астения);
- обострение неврозов и неврозоподобных расстройств в период острого течения основного заболевания;
- хроническая интоксикация организма этиловым или винным спиртом.
Показанием для назначения «Мексидола» и его аналогов с профилактической целью является шейно-грудной остеохондроз, осложненный ишемической болезнью сердца (строго в составе комплексного лечения).
«Мексидол» практически не имеет абсолютных противопоказаний, и все ограничения для его использования носят условный характер. Достаточно весомым противопоказанием для прохождения подобной терапии являются тяжелые болезни почек или печени, так как метаболизм этилметилгидроксипиридина сукцината происходит в гепатоцитах, а его метаболиты выводятся из организма почками вместе с мочой (часть из них – в неизменном виде). Больным, склонным к аллергическим реакциям и имеющим в анамнезе случаи аллергии на препараты данной группы, лечение «Мексидолом» противопоказано.
Важно! «Мексидол» и его аналоги в западных странах в официальной медицине не применяются, а препараты на основе этилметилгидроксипиридина сукцината не имеют запатентованного международного названия. Отсутствие достаточных данных о безопасности «Мексидола», полученных при использовании методов доказательной медицины, не позволяет использовать его для лечения несовершеннолетних больных, беременных и кормящих женщин.
Терапию «Мексидолом» целесообразнее проводить с использованием инъекционных форм (раствор 5% для капельного и струйного введения). Раствор быстрее проникает в ткани и органы, обладает более высокой биодоступностью, а эффект от его применения наступает уже в течение 1-2 часов. При легком и среднем течении заболевания обычно используются десятидневные курсы внутримышечных уколов. При тяжелых поражениях и острой гипоксии головного мозга показано капельное инфузионное введение (капельницы).
Таблетки для лечения шейного остеохондроза используются редко, так как одной из основных задач лечения является купирование стадии декомпенсации и восстановление временно утраченной нетрудоспособности.
Если вы хотите более подробно узнать, какие таблетки от остеохондроза шейного отдела позвоночника, а также рассмотреть лучшие препараты, вы можете прочитать статью об этом на нашем портале.
Дозировка препарата определяется не только степенью дегенеративно-дистрофических изменений в межпозвоночных дисках и связанных с этим осложнений, но и особенностей течения патологического процесса (стадия субкомпенсации или декомпенсации). Схема использования «Мексидола» в стадии декомпенсации (когда положительной динамики не удается добиться, несмотря на грамотную и своевременную медикаментозную коррекцию) приведена в таблице ниже.
Таблица. Дозировка «Мексидола» при остром остеохондрозе
| Форма применения | Дозировка |
|---|---|
| 1-2 ампулы в день. При струйном вливании время вливания должно быть не менее 5-7 минут. Курс лечения – 3-10 дней. | |
|
|
2 ампулы (развести 200 мл изотонического физраствора с концентрацией солей 0,9%). Рекомендованная продолжительность лечения составляет 3-5 дней. Скорость вливания – 60 капель в минуту. После этого срока следует переводить больного на прием пероральных лекарственных форм или внутримышечные инъекции. |
|
Для комплексного лечения субкомпенсированного болевого синдрома «Мексидол» используется в форме уколов 2 раза в день по 1-2 ампулы мг. Препарат в форме таблеток обычно назначается в дозировке 125-250 мг 2-3 раза в день. Длительность терапии зависит от степени гипоксии и имеющихся осложнений и определяется индивидуально.
Мнения врачей и пациентов относительно эффективности и целесообразности применения «Мексидола» в составе комплексного лечения остеохондроза шейного отдела расходятся. Некоторые считают, что средство необходимо включать в схему лечения остеохондроза, так как тяжелые формы данного заболевания в некоторых случаях могут спровоцировать синдром позвоночной артерии – редкое осложнение, развивающееся на фоне нарушения микроциркуляции крови в вертебральных артериях. Часть специалистов полагают, что препарат не оказывает выраженного влияния на динамику проводимой терапии, поэтому для его назначения должны быть весомые и экстренные показания. Однозначного вывода о необходимости лечениями препаратами на основе этилметилгидроксипиридина сукцината сделать нельзя, но можно точно сказать, что «Мексидол» эффективен только в сочетании с другими лекарствами при условии соблюдения пациентом назначенного режима и врачебных рекомендаций. «Мексидол» имеет несколько фармацевтических эквивалентов (структурных аналогов с таким же действующим веществом). В их числе: В случае выявления аллергии на этилметилгидроксипиридина сукцината врач может подобрать препараты с похожим терапевтическим действием и фармакологическими свойствами. Некоторые из них приведены в таблице ниже. Таблица. Аналоги «Мексидола» с похожим действием |
Восполняет дефицит витаминов, необходимых для нормального функционирования нервной системы и головного мозга, нормализует метаболизм в тканях, оказывает умеренное обезболивающее и нейропротективное действие. |
| Относится к группе антиоксидантов и антигипоксантов, улучшает транспорт кислорода и обеспечивает профилактику гипоксии тканей. Препарат также улучшает трофику тканей и корректирует микроциркуляцию лимфатической жидкости и крови. | |
|
Чтобы лечение было максимально эффективным и помогло достичь стабильной ремиссии и регресса болевых и неврологических симптомов, одних лекарств недостаточно. Больной также должен посещать назначенные физиотерапевтические процедуры и занятия в специальном классе лечебной физкультуры, которые организованы обычно на базе поликлиник или больниц. В числе рекомендаций для успешного лечения шейного остеохондроза также могут быть:
При необходимости приема лекарственных препаратов важно обращать внимание на особые указания. Например, «Мексидол» может вызвать повышенную сонливость, поэтому на период лечения следует отказаться от работ на высоте и управления автотранспортом. «Мексидол» – препарат, который считается одним из самых назначаемых при остеохондрозе шейного отдела 3-4 степени. Несмотря на противоречивые мнения специалистов, большинство пациентов отмечают положительный эффект после курсового лечения, поэтому в большинстве случаев назначение «Мексидола» считается оправданным. Применять лекарство рекомендуется в минимально эффективной дозировке с возможностью увеличения суточной дозы спустя два дня после начала терапии.
источник Сохранившиеся рукописи свидетельствуют, что остеохондрозом люди страдали еще в давние времена. Так как болезнь прогрессировала медленно и первый срыв компенсации происходил в преклонном возрасте, ее считали уделом пожилых людей. Сегодня можно говорить о более быстром ее прогрессе и раннем проявлении, которое вызвано в первую очередь изменением образа жизни. Лечение остеохондроза должно быть разносторонним; для подбора эффективной терапии изучается этиология болезни и основы анатомии позвоночника. Глубокое знание заболевания позволяет использовать такие нетрадиционные препараты, как Мексидол при остеохондрозе. |



 массаж или мануальная терапия – выбор зависит от тяжести патологического процесса, чаще врач рекомендует пройти курс оздоровительного массажа;
массаж или мануальная терапия – выбор зависит от тяжести патологического процесса, чаще врач рекомендует пройти курс оздоровительного массажа; психические расстройства и заболевания нервной системы, повышенная возбудимость организма;
психические расстройства и заболевания нервной системы, повышенная возбудимость организма;




 Еще одним эффективным средством при остеохондрозе является никотиновая кислота. Она отлично справляется с симптомами заболевания, насыщает кровь кислородом. Как правильно ее принимать, а также о показаниях и противопоказаниях к назначению препарата, можно подробно узнать на нашем сайте.
Еще одним эффективным средством при остеохондрозе является никотиновая кислота. Она отлично справляется с симптомами заболевания, насыщает кровь кислородом. Как правильно ее принимать, а также о показаниях и противопоказаниях к назначению препарата, можно подробно узнать на нашем сайте.