Грыжа, по сути, является выпячиванием внутреннего органа или его части за пределы анатомической локализации. В образовании данной патологии решающую роль играют два фактора:
- Повышение внутреннего давления;
- Разрушение барьера, отгораживающего внутренние органы.
При длительно текущем воспалительном процессе происходят дистрофические изменения фиброзного кольца. Расстояние между волокнами увеличивается, появляются трещины. Однако боли при грыжах позвоночника появляются не от того, что разрушается хрящевая ткань, а от сдавления нервных окончаний и сосудистых пучков позвоночника выпавшей тканью пульпозного ядра, мягкая и эластичная структура которого вне пределов анатомической локализации подвергается окостенению – оссификации. Образовавшиеся костные гребни сдавливают нервные окончания и мелкие сосуды.
При выходе части ядра позвоночного диска в ту или иную сторону происходит сдавление нервных пучков, исходящих из ствола спинного мозга в области каждого позвонка. Центральная нервная система спинного мозга имеет сегментарное строение. Различают следующие отделы иннервации определенных областей:
Нервные волокна, исходящие из позвоночного столба по обе стороны тела обеспечивают двигательную активность и чувствительность правой или левой половины. Соответственно, появляются боли при грыжах позвоночника в тех отделах, где локализуются анатомические разрушения межпозвонковых дисков.
Какие боли при грыже позвоночника при локализации в разных отделах спинного мозга
Боли при грыжах межпозвонковых дисков отличаются не только по интенсивности, но и по локализации.
Грыжи шейного отдела провоцируют болевые ощущения в верхних конечностях и плечевом поясе, а также характеризуются сильными, приступообразными головными болями. При прогрессировании заболевания боли при грыжах позвоночника шейного отдела провоцируют мышечный спазм. В результате больной не может повернуть голову. Часто грыжи шейного отдела позвоночника сопровождаются головокружениями, обусловленными перепадами артериального давления. Пациентам выставляется диагноз: вегето-сосудистая дистония, которая лечится симптоматически. Однако причина не устраняется. Тем временем, грыжа межпозвонкового диска прогрессирует. Головная боль при такой патологии имеет некоторые особенности. Она проявляется не на стороне поражения позвоночного столба, а имеет диффузный характер. Начинаясь с затылочной области, головные боли при грыжах позвоночника распространяются по всей черепной коробке. Человек не может принять удобное положение для сна. С высокой подушкой болит голова, с низкой – интенсивность болевых ощущений не снижается. Развивается бессонница. Снотворные средства не имеют никакого эффекта, поскольку торможение центральной нервной системы не устраняет механической причины сдавления нервных корешков.
Поражение межпозвонковых дисков грудного отдела появляется межреберной невралгией, которая поначалу имитирует сердечную патологию. Появляются боли за грудиной вследствие поражения нервного сплетения. Дальнейшее развитие заболевания приводит к нарушению иннервации сердца и к сбою автоматизма миокарда. Аритмии без участков анатомического поражения миокарда часто сопровождают грыжи грудного отдела позвоночника.
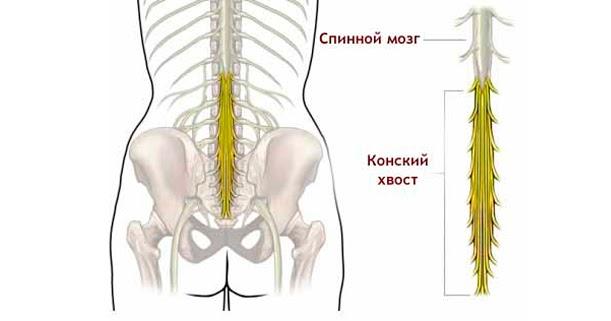
Поясничный отдел физиологически объединяют с крестцовым. В области пояснично-крестцового сочленения локализуется анатомическое образование, именуемое «конским хвостом спинного мозга». При его поражении боли при грыжах позвоночника сопровождаются расстройствами функций тазовых органов. Нарушается мочеиспускание в виде задержки или недержания мочи, запоры перемежаются с диареей.
Начальная стадия заболевания характеризуется острыми болями по типу прострела – люмбаго. В момент острого приступа человек замирает, не может ни согнуться, ни разогнуться. Вот какие боли при грыже позвоночника настораживают в первую очередь, потому что при длительно текущем остеохондрозе пациент мало-помалу адаптируется к болевым ощущениям, привыкает к тому, что движения его ограничиваются болью. Если образуется грыжа межпозвонкового диска, все прежние усилия по её преодолению прекращают быть эффективными.
Иннервация нижних конечностей зависит от конкретных сегментов позвоночника, точнее, от исходящих нервных пучков в области четвертого и пятого поясничных позвонков. При поражении межпозвонкового диска между L4 и L5 (латинская буква «L» – «люмбалис», означает «поясничный») развивается корешковый синдром с поражением бедренного нерва. При этом болит нога при грыже позвоночника по внешней стороне: от бедра до мизинца. Когда образуется грыжа на уровне L5-S1(«люмбалис-сакралис»: в пояснично-крестцовом отделе), боль в нижней конечности распространяется по ходу седалищного нерва. Болевая зона начинается от ягодицы и продолжается по задней поверхности бедра до большого пальца ноги. При дальнейшем прогрессировании заболевания развиваются нарушение чувствительности и мышечная атрофия.
Острая боль, сопровождающаяся параличом ног или рук, не снимается никакими медикаментами. Расстройства тазовых органов в виде «синдрома конского хвоста» подлежат только оперативному лечению. Обезболивание в таком случае дает подача общего наркоза, а последующее удаление межпозвонкового диска и его секвестра гарантирует отсутствие болей после операции.

Сторонники активной тактики предлагают снимать боли при грыжах позвоночника с помощью упражнений, вытягивающих позвоночный столб. Вытяжка снимает нагрузку на позвонки и давление внутри пульпозного ядра. В результате уменьшаются боли, либо исчезают совсем.
Активная методика требует контроля врача, так как самостоятельные попытки вытяжки позвоночника могут привести к выпадению части диска и образованию секвестра.
Видео с YouTube по теме статьи:
источник
Доказано, что грыжа пояснично-крестцового отдела одинаково часто возникает и при недостаточной физической нагрузке, и при ее избытке – и в том, и в другом случае нарушаются процессы тканевого кровообращения в связках и мышцах, окружающих позвоночник.
Причиной развития дегенеративно-дистрофических изменений становятся особенность кровоснабжения и метаболизма в этом отделе организма – питание хрящевая ткань межпозвоночных дисков у взрослых может получать только путем осмоса из окружающих тканей, и если эти процессы нарушаются, то в хряще начинаются склеротические процессы, разрушение однородной структуры хряща и создаются предпосылки для развития грыжи.
Чаще всего межпозвоночная грыжа пояснично-крестцового отдела возникает на фоне:
- травм или повреждений диска и позвоночного столба;
- гиподинамии и ослабления мышечного корсета спины;
- чрезмерной динамической или статической нагрузки на позвоночный столб;
- врожденных дефектов развития костно-мышечного аппарата;
- остеохондроза;
- сколиоза;
- вредных привычек, которые провоцируют нарушения кровоснабжения и иннерваций дисков, окружающих мышц, связок.
Если у больного развивается грыжа шейного отдела позвоночника – симптомы заболевания могут проявляться не только выраженным болевым синдромом и нарушениями движений в верхней части туловища, но и нарушениями кровообращения головного мозга (часто возникают транзиторные ишемические атаки или ишемические инсульты).
В том случае, когда развивается грыжа пояснично-крестцового отдела – симптомы могут быть связанными с невозможностью движения, выраженным болевым синдромом и различными неврологическими нарушениями. В некоторых случаях, при развитии протрузии диска, у больного могут появляться признаки, напоминающие симптомы травматического повреждения спинного мозга вплоть до развития парезов и параличей туловища ниже уровня локализации выпячивания.

О том, что больному немедленно требуется лечение грыжи пояснично-крестцового отдела, может свидетельствовать:
- скованность в пояснице, затруднение или полная невозможность самостоятельного движения, которые возникают при физической нагрузке;
- появление онемения, жжения, боли в зоне расположения корешков спинномозговых нервов – люмбаго, ишиас на стороне поражения;
- одностороннее понижение температуры кожи на ноге;
- гипотонус мышц нижней конечности, прогрессирующая односторонняя гипотрофия и атрофия мускулатуры;
- компенсаторные позы тела.
Вопрос о том, возможно ли лечение грыжи позвоночника без операции с применением всех современных методов терапии заболевания (медикаментозного, физиотерапевтического, мануального воздействия) или требуется проведение хирургического вмешательства, может быть решен только после обследование пациента. Важно помнить, что при обострении симптомов заболевания одновременно должна назначаться медикаментозная терапия, помогающая купировать болевой синдром и спазм мускулатуры, и комплексное обследование, помогающее выявить истинную причину формирования грыжи и начать ее лечение.
Если это правило выполняться не будет, то все назначенное лечение будет иметь только кратковременный успех и после отмены нестероидных противовоспалительных препаратов и миорелаксантов возможно быстрое развитие рецидива.
Гимнастика при грыже должна назначаться индивидуально для каждого пациента и подбираться в зависимости от стадии заболевания. При развитии обострения гимнастика противопоказана, но по мере стихания обострения тренировки помогут восстановлению мышечного скелета спины.
Грыжа пояснично-крестцового отдела позвоночника — проявление остеохондроза. Согласно статистике, она поражает 60-80% взрослого населения (чаще — мужчин ) и приводит к временной или постоянной нетрудоспособности.
Что представляет собой эта проблема, как проявляется и как с ней бороться — рассказываем далее.
Грыжи обычно появляются в пояснично-крестцовом отделе позвоночника: в отличие от грудного и шейного отдела. он испытывает наибольшее напряжение — как динамическое, так и статическое.
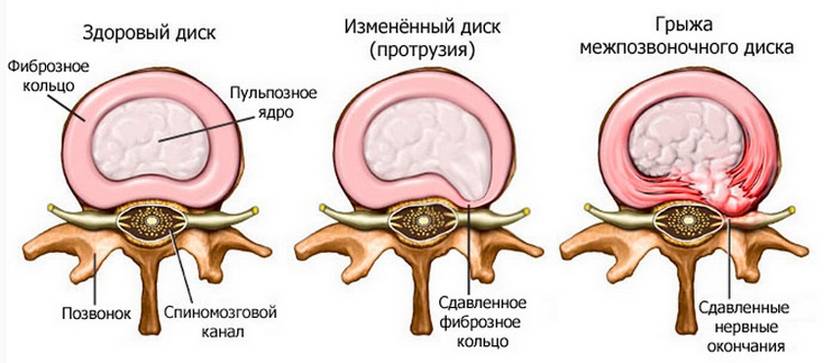
В этом отделе пять позвонков, амортизацию между ними обеспечивают диски, состоящие из плотной оболочки (фиброзного кольца) и полужидкого пульпозного ядра. Грыжа — это дистрофия и распад диска, сопровождающиеся разрушением фиброзного кольца.
Принято считать, что пояснично-крестцовая грыжа появляется из-за нарушения обмена веществ в позвоночном столбе, независимо от того, приходится ли на него избыточная нагрузка (подъем тяжестей, резкие движения) или он страдает от малоподвижности.
Заболевание является следствием дегенеративно-дистрофических изменений позвоночного столба, и одна из главных причин этих изменений — нарушения кровообращения, а следовательно, поступления питательных веществ к хрящевым тканям и околопозвоночным мышцам.
В межпозвоночных дисках нет сосудов, они получают питание из близлежащих тканей. Но это происходит только при определенном объеме подвижности позвоночника.
Но диски могут недополучать питание даже в случае достаточной нагрузки: недостаток микроэлементов и витаминов становится серьезной проблемой.
Необходимо отдавать предпочтение экологически чистой, витаминной пище и избавиться от вредных привычек, которые приводят к нарушению нервной проводимости и кровоснабжения.
Помимо остеохондроза, можно выделить следующие причины развития грыжи пояснично-крестцового отдела:
- травмы позвоночника;
- врожденные патологии развития костно-мышечной системы;
- дисплазия тазобедренного сустава
- сколиоз.
«Пусковыми» факторами называют лишний вес, наследственность, естественное старение организма, переохлаждение или инфекцию.
Грыжа становится заметной не сразу. Она начинается с протрузии — небольшого выпячивания диска без разрыва фиброзного кольца, и ранние проявления можно принять за обычную усталость в спине.
Естественно, «полноценных» болей, от которых невозможно даже спать, дожидаться не стоит. Нужно быстрее пройти обследование, если имеются такие симптомы:
- чувство скованности/онемения в пояснице, особенно при физических нагрузках;
- ограниченность подвижности;
- внезапные боли (прострелы);
- жжение, покалывание или другие необычные ощущения в пояснично-крестцовой области;
- болезненность при изменении положения тела, особенно при поворотах или наклонах ;
- неприятные ощущения по внешней стороне ног («лампасы»);
- кожа одной ноги кажется холоднее или горячее, чем другой ноги;
- гипертонус/гипотонус мышц одной ноги;
- стремление принять позу, в которой боль, ломота или «усталость» проходят (компенсирующая/анталгическая поза).
Даже незначительные симптомы подобного рода или приступы, которые повторяются нечасто, могут свидетельствовать о серьезной проблеме.
Кроме того, если своевременно не обратиться за врачебной помощью, пострадавший сегмент позвоночника так и останется малоподвижным, а другие сегменты, выше или ниже, примут на себя его нагрузку и тоже начнут деформироваться.
Таким образом, ситуация со временем ухудшается, не говоря уже о высоком риске развития дисфункции тазовых органов и даже паралича конечностей.
Непременно найдите время для визита к врачу, чтобы сразу начать лечение, и тогда у вас намного больше шансов на скорейшее выздоровление.
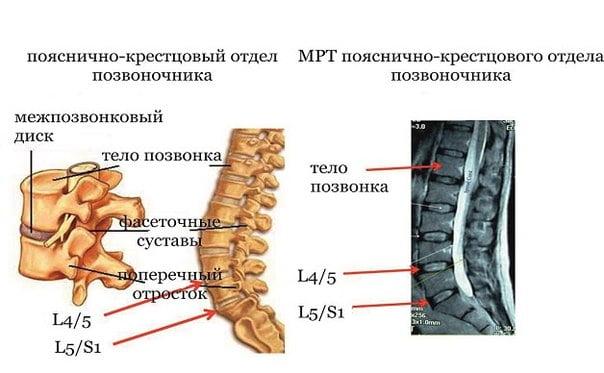
Чаще всего грыжа поражает позвонки L5-S1 — это пятый позвонок поясничного и первый позвонок крестцового отдела, а также четвертый и пятый поясничные позвонки (L4-L5).
Если все симптомы налицо, диагностика подтверждает предположения врача и у вас действительно обнаружена межпозвоночная грыжа, доктор сделает все, чтобы избежать хирургического лечения.
Терапия может занять от трех до шести недель. Обязательно учитываются пол, возраст, особенности пациента и, конечно, степень тяжести заболевания.
Вначале, особенно при острых болях в пояснично-крестцовом отделе, необходим постельный режим, после которого доктор разрешает понемногу двигаться. Все это сопровождается медикаментозным лечением. Применяются:
- анальгетики — при упорном болевом синдроме;
- нестероидные противовоспалительные препараты — для снятия отека, воспаления и, следовательно, болезненности, которая возникает при компрессии нервных окончаний;
- миорелаксанты — для снятия мышечного спазма;
- хондропротекторы — для поддержания нормального состояния хрящевой ткани.
После снятия основных симптомов лечение продолжается с использованием физиотерапевтических процедур. которые улучшают обмен веществ и подвижность пострадавшей области.
Может быть показан массаж. мануальная терапия (в частности, можно устранить имеющийся подвывих позвонков, который стал причиной грыжи).
При размере грыжи до 6 мм (протрузия) может быть показана операция. например, лечение лазером. В межпозвонковый диск вводится игла, через которую пропускается лазерный световод.
Энергия, подающаяся через световод, выпаривает жидкость из диска, пар выводится через иглу, и внутри диска снижается давление.
Недостаток подобного метода — он не является радикальным, так как объем межпозвоночного диска уменьшается, но не до прежних размеров. Возможно, потребуется повторить процедуру.
Важно соблюдать некоторые рекомендации — как после окончания консервативного лечения. так и в послеоперационный период и в дальнейшем.
- Снижение массы тела — до идеального в данном возрасте и при данном росте. Таким образом позвоночник не будет испытывать сильное напряжение. Рекомендуется регулярное здоровое питание, умеренная физическая нагрузка.
- Укрепление мышц спины — с помощью ежедневных специально подобранных упражнений. Они будут лучше держать позвоночный столб, снимая с него часть осевой нагрузки. Также рекомендуется плавание — 2-3 раза в неделю, и каждое занятие — не менее 45 минут.
- Отказ от значительных нагрузок.
- Отказ от вредных привычек.
Несмотря на то, что межпозвоночную грыжу в пояснично-крестцовом отделе «вправить» невозможно, уже доказано, что в большинстве случаев (90%) консервативная терапия очень эффективна. Главное, чтобы пациент был достаточно дисциплинированным для того, чтобы соблюдать все назначения.
Грыжа пояснично крестцового отдела обычно возникает от пассивного образа жизни и сидячей работы.
В современное время остеохондроз является очень распространенным заболеванием. При этом симптомы болезни появляются не только у людей пожилого возраста (как было раньше), но и у молодого населения.
Это связано, в первую очередь, с уменьшением физических нагрузок, сидячей работой и другими факторами, характерными для нынешнего общества. Чаще всего остеохондроз обуславливает появление межпозвонковой грыжи. И особенно часто – это грыжа крестцового отдела (в 90% случаев), поскольку именно на эту зону приходится центр массы всего тела. Она представляет собой выпячивание или разрыв диска, обусловленное неравномерной нагрузкой на позвонки крестцового отдела. Симптомы болезни крайне неприятные и существенно ограничивают естественные возможности организма. Так, зачастую признаки грыжи – это скованность движений, очень сильные болезненные ощущения, ощущения покалывания и «ватности» в месте возникновения болезни, а также в конечностях. Поэтому лечение межпозвоночной грыжи поясничного отдела нужно осуществлять вовремя, потому что игнорирование болезни очень часто приводит к различным осложнениям и даже к инвалидности.
Если вы заметили даже незначительные симптомы межпозвонковой грыжи, то сразу необходимо приступать к лечению. Очень важно начать его как можно раньше, поскольку в запущенном случае возникают такие патологии, которые не подвергаются излечению, в том числе и с помощью операции. А в начальной стадии, когда симптомы только начинают проявляться, проблему успешно можно решить консервативным путем. И, как правило, эффективность такого лечения почти стопроцентная. Нужно заметить, что операции при грыже крестцового отдела применяются лишь в десяти процентах всех случаев.
Цель лечения болезни – избавление от боли и скованности при движениях, создание мышечного корсета, балансировка суставов, а также устранение подвывиха позвонков.
На разных этапах грыжи крестцового отдела применяется, лечение некоторым образом отличается. Рассмотрим этапы заболевания и сопутствующее лечение:
- Ранняя грыжа. Признаки: несильные тянущие боли, которые проявляются на протяжении достаточно длительного времени (могут присутствовать до полугода) и иногда усиливаются во время движения, наклонов, физических нагрузок. При этом болевые ощущения наблюдаются в основном в одном месте. На данной стадии лечение заключается в самостоятельной корректировке жизненного уклада. Это включение в рацион всех необходимых для нормального функционирования позвоночника микроэлементов, витаминов. Необходимо также употреблять больше жидкости. Кроме того, нужно соблюдать оптимальный режим отдыха и физических нагрузок обязательно включить в распорядок дня физкультуру или гимнастику.
- Зрелая грыжа. Симптомы: присутствие так называемого синдрома «конского хвоста» (компрессия нервных волокон, обусловленная выпячиванием ядра позвонка), острая боль, напоминающая прострел (ишиас), которая отдает в ягодицы и нижние конечности, а в лежачем положении на боку с согнутой «больной» ногой уменьшается. Также могут быть такие признаки, как мышечный спазм и отечность в поясничной или крестцовой зоне, сколиоз с искривлением позвоночника в противоположный бок от локализации грыжи. Лечить грыжу на такой стадии необходимо уже консервативными методами. Какими способами именно, будет описано ниже.
- Поздняя грыжа. Симптомы: длительное защемление нервных окончаний (вследствие чего происходит их постепенное отмирание, называемое некротизацией), уменьшение болевых ощущений вплоть до их полного исчезновения, падение мышечного тонуса, появление покалывания, слабости, онемения, чувства холода в нижних конечностях. На грыжу поздней стадии указывают также такие симптомы, как самопроизвольное подгибание коленок при движении, трудности при приседании, сгибании стопы, вставании на цыпочки, недержание или, наоборот, задержка кала и мочи, чувство онемения в промежности. Лечить заболевание в такой стадии возможно только посредством операции. При этом не исключено появление рецидивов болезни и вследствие такой операции нормальное функционирование крестцового отдела может восстановиться не полностью.
Лечение грыжи без операции является очень эффективным в 92% всех случаев, за исключением очень запущенной стадии болезни. Применяется несколько методов консервативной терапии:
При лечение грыжи пояснично-крестцового отдела часто применяют анастетики
Медикаментозное лечение для борьбы с болевым синдромом. Для этого применяются нестероидные средства для снятия воспалительного процесса и отека, такие, как мовалис, индометацин, нимесил, ибупрофен. Последний препарат является самым действенным. При сильно выраженных болях назначаются болеутоляющие средства – анальгетики. Если все вышеперечисленные медикаменты не помогают, тогда применяются кортикостероиды, главное действующее вещество которых – гормон кортизол. Такие средства очень эффективны для снятия болей, отеков и уменьшения воспалительного процесса. Но применять их больше шести дней нельзя, так как они являются достаточно вредными и могут обусловить зависимость, поэтому и назначают их в самом крайнем случае. Для расслабления спинной мускулатуры и снятия спазмов используются миорелаксанты, представленные такими препаратами, как Диазепам, Орфенадрин, Карисопродол и другие. При необходимости могут быть назначены хондропротекторы. Это в том случае, если есть повреждения межпозвоночных суставов и угроза развития дегенерации пораженного участка.
Операции при грыже пояснично-крестцового отдела проводятся только тогда, когда присутствуют серьезные нарушения неврологического характера, при застарелых формах грыж, а также при неэффективности консервативного лечения. Операции, которые применяются при грыжах позвонков: ламинэктомия, эндоскопия, эпидуральная катетеризация, чрескожная дискэктомия, дискэктомия, холодноплазменная хирургия.
источник
Симптомы и лечение межпозвоночной грыжи поясничного отдела: помогает ли что-то, кроме операции?
Поясничный отдел позвоночника – самый встречаемый (80%) среди населения вид локализации межпозвонковых грыж. Патология чаще поражает людей трудоспособного возраста – 25-50 лет. У преобладающей части пациентов патогенез является следствием запущенного остеохондроза, в результате чего диски между поясничными позвонками сплющиваются и выпячиваются. Все это сопровождается воспалением, отеком, механической компрессией нервных корешков и спинного мозга, что вызывает жуткие боли по ходу затронутых нервов.
Заболевание не только психологически изрядно выматывает, но и делает невозможным нормальное выполнение, порой, элементарных физических задач. Тем самым, отдаляя человека от социальной, бытовой и профессиональной сфер деятельности. Ввиду высокой заинтересованности пациентов в выздоровлении, мы подготовили полезный материал об основных методах лечения грыж поясничного/пояснично-крестцового отдела, и о том, какого эффекта от них можно реально ожидать. По традиции, сначала введем в курс дела относительно специфики и стадий самого заболевания.
Поясничный отдел включает в себя 5 позвонков (L1, L2, L3, L4, L5), между ними находятся межпозвоночные диски. Каждый диск представлен фиброзно-хрящевым образованием, состоящим из фиброзного кольца (занимает периферическую часть позвонка) и пульпозного ядра, которое находится внутри этого кольца. Фиброзный элемент представляет собой волокнистую соединительную ткань, вроде сухожилия, образующую слои в виде колец. Пульпозный компонент – это хрящевая ткань гелеподобной консистенции, состоящая из воды (на 80%) и коллагеновых волокон.
В целом диск любого отдела, не только поясничного, в первую очередь отвечает за амортизирующие функции, то есть он поглощает и смягчает нагрузки на позвоночник в момент физической активности. Также он поддерживает оптимальную гибкость и опоропрочность позвоночной системы на каждом из уровней.
Грыжа начинает формироваться по причине прогрессирующих дегенеративно-дистрофических процессов в позвоночнике, которые затронули любой из элементов между двумя смежными позвонками. В нашем случае – между поясничными позвонками, например, между костными телами L4 и L5, кстати, поражения на данном уровне чаще всего и определяются. Также распространенная локализация – L5-S1, однако здесь уже поражение диска констатируется между последним поясничным позвонком и первым крестцовым.
Развитию заболевания также может поспособствовать травматический фактор, но этиологическую основу все же чаще составляет именно дегенеративно-дистрофическая патология (остеохондроз). Дегенерации диска образуются на почве нарушенного клеточного метаболизма в конкретной позвоночной зоне, из-за чего он испытывает дефицит питания. В результате межпозвонковая прокладка начинает терять влагу и истончаться, на фиброзном кольце образуются трещины. В дефект кольца перемещается пульпозное ядро, деформируя и выпячивая диск за анатомические ориентиры. Далее происходит разрыв фиброзного кольца, через который студенистый фрагмент выходит наружу – чаще в спинномозговой канал. Это и есть грыжа поясничного отдела позвоночника.
Патогенез принято классифицировать на виды согласно локализации, характеру и степени выпячивания. Локализация очага может быть зафиксирована в ходе диагностики на одном или сразу нескольких уровнях:
Как мы ранее оговорились, наибольшее количество случаев приходится на два последних уровня (около 90%). Эти участки страдают чаще остальных, поскольку не только отличаются высокой мобильностью, но и являются фундаментом позвоночного столба, ежедневно принимая на себя основную долю вертикальной нагрузки.
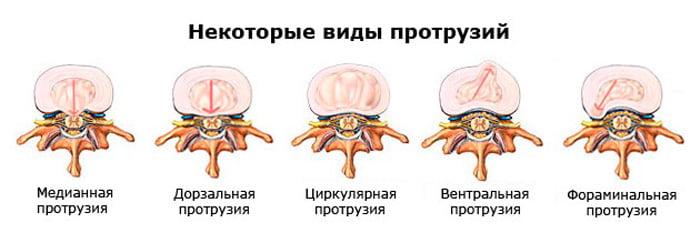
Грыжевые образования в пояснице по характеру выступания, то есть по направлению деформации относительно зон позвоночника, бывают следующих видов:
- передние – выпячиваются кпереди от позвонковых тел (редкие и клинически благоприятные);
- задние – направлены в спинномозговой канал (частые и одни из наиболее опасных, так как вызывают сильные неврологические боли и могут оказывать компрессию на спинной мозг);
- боковые – выступают латерально от позвоночного канала, то есть сбоку – справа или слева (тоже небезопасные и имеют широкое распространение, ущемляют корешки спинного мозга, проходящие через фораминальное отверстие);
- грыжа Шморля – при них происходит вдавливание выбухающей хрящевой ткани внутрь губчатых структур прилежащего позвонка, что может стать причиной разрушения костного тела и компрессионного перелома (поражение в поясничном отделе – редкость, а если и обнаруживается, то по большей мере на участке L2- L3).
Болезнь также классифицируют по степени тяжести, а именно клинической стадии ее формирования от начального до последнего этапа.
- Протрузия, пролапс (1 ст.) – начало развития, смещение диска незначительное, обычно от 1мм до 4 мм. Фиброзное кольцо истончено, его слои имеют небольшие трещины. Однако целостность тыльной части кольца сохранена, поэтому сместившееся к периферии ядро все еще находится в его пределах.
- Экструзия (2-3 ст.) – окончательно сформировавшаяся грыжа, как правило, с размерами более 5 мм. Фиброзный обод разрывается, ядро прорывается сквозь сквозной дефект и свисает каплей в межпозвонковое пространство, удерживаясь за счет продольной связки. В зависимости от размеров провисания, которые могут достигать 12-15 мм, экструзия у разных людей варьирует от средней (5-8 мм) до тяжелой стадии (9 мм и более).
- Секвестрация (4 ст.) – критическая степень, сопровождающаяся фрагментацией провисшего элемента ядра. Оторвавшийся от диска и ядра в частности хрящевой фрагмент (секвестр) попадает в позвоночный канал с возможной миграцией по анатомическим просторам позвоночной системы. Предшествовать секвестрации может любой этап экструзии, наивысшую степень риска имеют люди с образованием более 8 мм. Стадия секвестрации чревата параличом и тяжелым аутоиммунными реакциями, в 80%-90% случаев приводит к инвалидности.
Межпозвоночная грыжа в пояснично-крестцовых сегментах на любой из стадий способна нанести урон как опорно-двигательному комплексу, так и внутренним органам. Нервно-сосудистые образования, проходящие на данном участке, могут раздражаться, пережиматься деформированным диском даже на этапе протрузии.
Первые боли на начальном этапе развития в большей мере обусловлены раздражением и возбуждением болевых рецепторов, которыми снабжены внешние слои фиброзного кольца. Импульсы из ноцирецепторов кольца передаются в спинной мозг по ветвям синувертебрального нерва, что рефлекторно вызывает мышечный спазм в пояснице и иммобилизацию поврежденного отдела.
Саногенетические (защитные) механизмы в дальнейшем, по мере прогрессирования патологии, сменяются прямым повреждением грыжей прилегающего спинномозгового корешка и соответствующего ему нервного узла. То есть происходит уже воспаление, отечность, механическая компрессия конкретно спинальных нервов в нижнем отделе позвоночника. Клиническая картина порождает радикулопатию с ярко выраженным болевым синдромом.
Симптоматика заболевания может доставлять постоянный дискомфорт, порой, невыносимый. У некоторых пациентов она возникает время от времени в более терпимом проявлении. Типичными для заболевания признаками являются:
- болевой синдром в пояснице в комплексе с болью в одной нижней конечности (ощущения в ноге обычно выражены сильнее);
- одностороння боль в одной из ягодиц и относящейся к ней ноге (одновременно правосторонняя и левосторонняя боль практически не встречается);
- болезненный синдром, который появляется в пояснице или ягодичной зоне, затем по нерву крестцового сплетения распространяется на бедро, голень, стопу;
- парестезии (онемения, покалывания, пр.) в нижней конечности, бедрах, паху, ягодицах;
- усиление парестезии и болевых признаков в вертикальном положении, при двигательной активности, в момент сидения;
- сниженный потенциал амплитуды движений в пояснице, сложности при ходьбе, слабость в стопе (синдром «свисающей стопы»), невозможность поднять пальцы стоп или пошевелить ими;
- нарушение осанки из-за боли и ощущения блока в спине, пациент в связи с этим начинает сильно сутулиться;
- вегетативные расстройства в виде побледнения кожных покровов поясницы и ног, появления белых или красных пятен на данных участках;
- в запущенных случаях – недержание мочи и/или кала, стойкая потеря чувствительности ноги (возможен паралич).
Признаки боли на последних стадиях, как правило, носят резкий жгучий и/или простреливающий характер с иррадиацией в зоны, расположенные ниже очага поражения. На ранних стадиях грыжа обычно дает непостоянную тупую и ноющую боль в пояснице.
Для постановки диагноза используются неврологические тесты и инструментальные методы исследования. Тестирование на неврологический статус проводится невропатологом, ортопедом или нейрохирургом. Специалист при первичном осмотре на основании результатов тестов, подразумевающих оценку мышечной силы и сухожильных рефлексов, может заподозрить наличие грыжи люмбальной локализации. Для подтверждения диагноза пациента направляют МСКТ или МРТ обследование.
Иногда КТ/МРТ предшествует рентгенография, которая позволяет выявить свойственные патологии структурные изменения в костных тканях и сужение межпозвонкового промежутка. Но рентген не визуализирует сам диск, спинной мозг, нервно-сосудистые образования, относящиеся к мягким тканям. Поэтому рентгенография может применяться лишь на первом этапе обследования. Она даст понять, имеются ли структурные и позиционные отклонения в телах позвонков и нужно ли дообследовать пациента посредством более информативных методов визуализации.
Наибольшую клиническую ценность в диагностике представляет магниторезонансная томография. МРТ качественно определяет состояние дисков, а также:
- локализацию, характер, размер выбухания;
- разрывы фиброзного кольца;
- степень дислокации студенистого ядра;
- факт сдавления спинного мозга и компрессии нервных ганглиев;
- ширину позвоночного канала;
- свободные секвестры;
- нарушения функций кровоснабжения;
- все сопутствующие патологии на обследуемом опорно-двигательном участке.
За невозможностью пройти МРТ пациенту могут рекомендовать мультиспиральную КТ – многосрезовое сканирование поясничного отдела рентген-лучами. Однако КТ в любом виде уступает возможностям МРТ в достоверности диагноза, в объеме получаемой информации по клинической картине, в безопасности для здоровья пациента.
Среди медикаментозных средств местного и внутреннего назначения, широко применяемых в практике лечения боли на уровне поясницы, известны:
- традиционные нестероидные противовоспалительные препараты (Диклофенак, Индометацин и пр.) – да, эффективны, но больше в купировании боли и воспаления на 1-2 ст. диагноза;
- мощные анальгетики (Кеторолак, Кетонал и пр.) – назначаются при сильных и длительных болях на 2-3 ст., эффективность оценивается как 50/50 (после прекращения, обычно мучения возобновляются);
- опиоидные препараты (Трамадол и др.) – ненадолго прописываются только самым тяжелым пациентам с ужасными и нестерпимыми болями на время подготовки к оперативному вмешательству;
- уколы глюкокортикоидных гормонов или лидокаина в позвоночник – подобные блокады используются в редких случаях, когда обострение боли невыносимое, а обычные НПВС не действуют (такая клиника срочно требует оперативного вмешательства).
Любой обезболивающий медикамент, прием которого осуществляется, не может применяться длительно из-за негативного влияния на функционирование ЖКТ, почек, печени, сердца и сосудов, системы кроветворения. Местные препараты в виде мазей более щадящие, но не располагают достаточной проникающей способностью, чтобы нормально успокоить воспаленный спинальный нерв.
Жить только на одних лекарствах, всячески избегая операции при ее необходимости, – будет пациенту стоить дорого. Это – тупик, который неизбежно ведет к инвалидности по поводу прогрессирующей грыжи, необратимой атрофии нервной ткани и к получению в придачу дополнительных медицинских проблем. Нельзя не сказать, что неконтролируемое использование лекарств вызывает привыкание и в ряде случаев полное отсутствие эффекта.
Пациентам дольно часто врачи назначают препараты из серии хондропротекторов. Хондропротекторы улучшают питание хряща диска, но опять же, если диск еще не деформирован критически. Поэтому хондропротекторные средства целесообразны при изолированном остеохондрозе или протрузиях межпозвоночных L-дисков, в остальных случаях они не работают.
Можно ли держать грыжу под контролем, используя специальные физические упражнения для поясничного отдела? Гимнастические упражнения, чтобы принесли пользу, должны быть рекомендованы опытным реабилитологом, который в руках держит ваш МРТ-снимок и полностью знаком с вашими физическими данными и состоянием здоровья. Первый курс должен осуществляться под бдительным контролем доктора по ЛФК. Самостоятельное апробирование гимнастических чудо-тренировок из интернета чревато увеличением и/или смещением грыжевой массы в опасную зону с усилением неврологического дефицита.
Благотворное воздействие гимнастических упражнений, разработанных индивидуально под каждого пациента, заключается в активизации кровообращения в зоне поражения, укреплении и разгрузке мышц, распрямлении позвонков и увеличении межпозвоночного пространства. Регулярные, правильно спланированные тренировки благоприятствуют уменьшению частоты рецидивов, улучшению двигательных возможностей. Хорошим дополнением к ЛФК станут занятия в бассейне под наблюдением врача-инструктора по плаванию и аквагимнастике.
Однако в острый период заниматься противопоказано до тех пор, пока признаки обострения не будут ликвидированы покоем и медикаментами. Кроме того, физическое воздействие (тракционное в особенности) на поясницу при грыжах крупных размеров (>8 мм), даже с лечебной целью, может принести больше вреда, чем пользы. Поэтому специалисты акцентируют, что таким пациентам прежде всего нужно как можно раньше прооперировать грыжу, а уже после заниматься продуктивным восстановлением костно-мышечной системы и ЦНС посредством лечебной физкультуры.
Массажные тактики нацелены на улучшение трофики тканей (повышение кровотока и лимфооттока, снабжение клеток питанием и кислородом), снятие мышечного напряжения, профилактику атрофии, снижение давления на межпозвоночные диски. К ним запрещено обращаться, как и в случае с ЛФК, в острые периоды болезни. Массажные и мануальные процедуры проводятся строго по показаниям высокого уровня специалистом по части «неврология-ортопедия», так как грыжа грыже рознь.
Любая рефлексотерапия должна выполняться очень осторожно и профессионально, без дергания, скручивания, чрезмерного давления на позвоночник, чтобы не повредить слабый диск еще больше и не направить выпячивание в неблагополучную сторону. Нежелательно по этой же причине использовать всевозможный тактики вправления грыжи, эффект может быть полностью противоположный.
У массажа для данной области много противопоказаний: объемные выпячивания (3 ст.), секвестрация, гипертония, заболевания почек и пр. Массажные техники, если они не противопоказаны, должны рассматриваться исключительно в контексте базового лечебного процесса, а не как единственный способ лечения. Массаж, мануальная терапия – не панацея, они не вылечат грыжу без хирургического вмешательства, но могут быть весьма полезными при «молодой», только зарождающейся грыже. Неоценимую пользу массаж оказывает в восстановлении позвоночника после уже проведенной операции.
Физиотерапевтические сеансы – один из составляющих элементов профилактического лечения. К полному выздоровлению физиопроцедуры не приведут, повернуть вспять деструкцию фиброзно-хрящевой межпозвонковой прокладки тоже не в их полномочии. Но приостановить прогрессирование фиброзно-хрящевых и костных дегенераций в проекции поясничного отдела, используя физиотерапию, вполне достижимо. Ремиссия достигается за счет сокращения отека вокруг пораженного диска, восстановления хорошей циркуляции крови, снятия мышечного гипертонуса.
Электро- и фонофорез, магнитолечение, импульсная терапия, ультразвук, лазеротерапия, электромиостимуляция – стандартные процедуры, рекомендуемые в определенном сочетании людям с таким диагнозом. Скольким пациентам они помогли снизить или полностью убрать болезненные симптомы? Статистика неутешительная. Только 50% людей после полноценных курсов физиотерапии поясничного отдела отмечают заметное и стойкое облегчение.
Примерно в 10% случаев физиотерапия не улучает и не ухудшает самочувствие. И целых 40% людей терпят полное фиаско от физиотерапии, жалуясь на появление и усиление боли. Все дело в том, физиотерапевтические методы в большинстве своем основываются на принципах глубинного разогрева мягких тканей или электрической нервно-мышечной стимуляции. Подобные физиоманипуляции могут содействовать не устранению, а, напротив, увеличению отека на воспаленном нервном стволе, что провоцирует усиление болезненных признаков.
Поясничные, пояснично-крестцовые грыжи позвоночника при неправильном и несвоевременном лечении приводят к нарушению иннервации тазовых органов, мышц нижних конечностей, нарастанию неврологического дефицита. Самым неблагополучным последствием, более распространенным на 3-4 ст., является синдром конского хвоста, который проявляется:
- мучительными интенсивными корешковыми болями;
- периферическим параличом или парезом ног с преобладанием в дистальных отделах;
- выпадением всех видов чувствительности и рефлексов в нижних конечностях и в области промежности;
- тяжелыми расстройствами функций сигмовидной и прямой кишки, мочевыделительного тракта, мужской и женской репродуктивной системы (каловая инконтиненция, неконтролируемое мочеиспускание, импотенция, бесплодие и пр.).
При обнаружении хотя бы одного из перечисленных признаков поражения конского хвоста больной как можно скорее нуждается в нейрохирургическом лечении. Никакие консервативные тактики в данном случае не спасут! От того, сколько прошло времени с момента появления синдрома до операции, всецело будет зависеть прогноз восстановления нервной иннервации и функциональных нарушений.
Восстановить целостность фиброзного кольца и уменьшить размер сформированной грыжи невозможно консервативными тактиками лечения. Симптоматикой поясничных грыж трудно управлять консервативно на запущенных стадиях, так как источник мучительного состояния никуда не девается. По факту нет ни одного пациента, кто при таком серьезном диагнозе избавился бы от грыжи и ее последствий без операции.
Безоперационный подход может быть оправданным только на раннем этапе, когда деформация незначительная и еще не привела к разрыву соединительнотканных волокон диска, поражению нервных окончаний. Только при начальной форме реально добиться стойкой ремиссии за счет проводимой комплексной терапии регулярными курсами в течение всей жизни. Иными словами, консервативное лечение будет производить поддерживающий профилактический эффект благодаря стимуляции кровообращения и метаболизма, что позволит притормозить процессы разрушения и не допустить перехода протрузии в экструзию.
На предпоследней и последней стадиях консервативные методики утрачивают свою актуальность. Как бы этого не хотелось, ими не получится втянуть грыжу обратно, рассосать секвестр, срастить разорванное кольцо. В этом плане все безоперационные способы бессильны. На поздних сроках максимум, чем они могут помочь, так это снизить интенсивность болевого синдрома. Да и то, как показывает практический опыт, в единичных случаях.
- Консервативная терапия не может быть альтернативой хирургическому вмешательству, поскольку она не устраняет грыжу, а оказывает лишь симптоматический эффект.
- За данными клинических наблюдений, не менее 40% пациентов, которых лечили консервативно, имеют неудовлетворительные результаты. Спустя 6-12 месяцев они оперируются по причине неэффективности предыдущего лечения или развившихся осложнений.
- При заболевании 3 стадии и 4 стадии показано оперативное вмешательство (микродискэктомия, эндоскопия). На 4 стадии ввиду высокой угрозы необратимого повреждения спинного мозга и нервных пучков секвестром операцию по удалению секвестра и коррекции диска назначают в экстренном порядке.
- Если неинвазивный подход на 1-2 ст. патологии в течение 6 месяцев не увенчался успехом в борьбе с болью или отмечается прогрессирование на МРТ, целесообразно рассмотреть малоинвазивный способ удаления грыжи (эндоскопию, нуклеопластику).
Начавшиеся симптомы утраты чувствительности – нехороший знак, предвещающий в ближайшем будущем возникновение параплегии. Чтобы можно было избежать драматического исхода в виде паралича, от которого бывает и хирургия не спасает, важно в ограниченные сроки пройти нейрохирургическую операцию.
https://cyberleninka.ru/article/v/oslozhneniya-razlichnyh-vidov-hirurgii-gryzh-poyasnichnyh-mezhpozvonkovyh-diskov
https://cyberleninka.ru/article/v/kompleksnoe-lechenie-mezhpozvonkovyh-gryzh-poyasnichno-kresttsovogo-otdela-pozvonochnika
https://cyberleninka.ru/article/v/sovremennaya-diagnostika-retsidivov-gryzh-poyasnichnyh-mezhpozvonkovyh-diskov
https://cyberleninka.ru/article/v/opyt-lecheniya-bolnyh-s-gryzhami-mezhpozvonkovyh-diskov-na-poyasnichnom-urovne
https://www.spine-health.com/conditions/herniated-disc/surgery-lumbar-herniated-disc
https://www.webmd.com/back-pain/surgery-for-herniated-disk#1
источник
Позвоночный столб человека состоит из 24 небольших костей (позвонков) и кольцеобразных дисков между ними. Именно последние обеспечивают человеческому позвоночнику подвижность и являются природными амортизаторами между позвонками.
Но иногда случается так, что целостность диска нарушается и его внутреннее содержимое выпячивается наружу – это называется межпозвоночная грыжа. При этом возникнуть недуг может на любом участке позвоночного столба. Чаще всего грыжа формируется в поясничном отделе. При этом человек испытывает сильные боли, внешне это выглядит так, как будто человек застыл в нелепой позе и ходит, подволакивая ногу. Одновременно возникает вопрос о том, как снять боль при грыже позвоночника.
Различают следующие виды позвоночных грыж:
- Грыжа шейного отдела;
- Грудного отдела;
- Пояснично-крестцового отдела.
Характер боли при межпозвоночной грыже во многом зависит от ее вида или локализации.
Из всех видов заболевания именно при этом виде ощущаются самые сильные боли. Как показывает медицинская практика, пациенты называют их невыносимыми.
Боли имеют различный характер – тупая, колющая, тянущая, ноющая, при этом они постоянные. Чем дальше «развивается» болезнь, тем интенсивность болей возрастает.
Несмотря на непрерывность болей, имеются так называемые периоды «затишья», когда интенсивность болей немного снижается, человек при этом испытывает сильное желание присесть. Говоря о том, как болит грыжа позвоночника, следует отметить присутствие онемения мышц бедер и усталость даже при недлительной ходьбе.
От индивидуальных особенностей человека будет зависеть распространение болей – только в одну сторону или по всей пояснице. Но в любом случае человек теряет способность нормально передвигаться, при движении старается сильно наклоняется вперед или вбок, в зависимости от локализации болей.
При диагностировании специалист должен выявить именно ту причину, которая привела к появлению грыжи. Ведь именно от этого зависит эффективность лечения.
- Остеохондроз является довольно частой причиной возникновения грыжи. Неправильный образ жизни приводит к тому, что у человека хрящевая ткань дегенерирует с одновременным развитием остеохондропатии. Свою роль играет и наследственный фактор, ведь именно генетическая предрасположенность становится частой причиной начала дегенеративного поражения межпозвоночных дисков, что и вызывает грыжи;
- Искривления позвоночника. При не сильно выраженных вариантах любого искривления – лордоз, сколиоз или кифоз – опасности в формировании грыжи нет, но вот при сильных формах такие условия имеются;
- Травмы позвоночника, они возможно при активной жизни. И не важно будь то спортивные занятия, выраженный физический труд. Даже в повседневной жизни резко подняв какую-то тяжесть человек, может получить травму позвоночника. При этом она не обязательно должна быть тяжелой. Грыжу могут вызвать даже мелкие микротравмы, которые ведут к нарушению питания хрящевой ткани диска, тем самым, ослабляя ее;
- Опухоли вызывают разрушение тела диска, тем самым, позволяя сформироваться грыже. Процесс формирования выпячивания тела диска долог, но он неизбежен. Любая опухоль позвоночника вызывает образование протрузии, что со временем превращается в грыжу;
- Инфекции, особенно хронические часто становятся причиной разрушения хрящевой ткани. А это, как уже известно, практически всегда ведет к появлению грыжи;
- Другие случаи. В этот список входят – стрессы, малоподвижная работа, особенно сидячая и т.д.
Опытный врач-невропатолог сразу заметит следующие признаки заболевания:
- Вынужденная поза – сильная боль при грыже приводит к тому, что человек принимает неестественную позу. Она является защитным приемом организма на боль. Тем самым пациент пытается снизить интенсивность боли;
- При позвоночной грыже часто происходит неадекватное сокращение мышц спины. Это можно заметить даже невооруженным глазом при осмотре – мышцы с одной стороны позвоночника сильно напряжены, тогда как с другой стороны они полностью расслаблены. Медики это также относят к защитным реакциям организма на боль;
- Опытный врач может по походке пациента диагностировать грыжу. Дело в том, что при этом мышцы нижних конечностей сильно ослабевают. И при ходьбе кажется, что человек идет с большим трудом. Единственное что для этого грыжа должна быть немаленькой – как минимум 5-6 мм, но обычно такая походка появляется, когда грыжа достигает 8 и более мм;
- При больших размерах грыжи (10-11 мм и более) у пациента часто возникают непроизвольные акты мочеиспускания и дефекации.
Но кроме внешнего осмотра врачу рекомендуется внимательно выслушивать жалобы пациентов. Так как именно они могут дать наиболее полную картину.
Из самых первых симптомов отмечают боль – она же основной и постоянный симптом. Меняется только локализация и интенсивность. Кроме того, первичные боли при грыже в поясничном отделе позвоночника могут носить систематический характер, периодами утихая, а затем возвращаясь вновь с заметным усилением.
На ранней стадии заболевания характер болей в спине тупой, ноющий. Она усиливается, если человек совершает резкие движения, поднимает тяжести или находится длительное время в сидящем положении, без движения. Интенсивность болевого синдрома снижается при лежачем положении.
Вторым по значимости считают так называемый позвоночный симптом. И характерной особенностью этого периода является то, что больной не может полностью разогнуть спину. Поэтому он постоянно сутулится, а в некоторых ситуациях его перекашивает на сторону. Вследствие этого осанка нарушается, походка неуверенная и неустойчивая, при этом спина болит не особенно интенсивно, проявляя себя при резких движениях.
И третьим симптомом межпозвоночной грыжи является корешковый синдром. С увеличением размера грыжи происходит сдавливание корешков спинного мозга, из-за чего происходит их отмирание. Окружающие позвоночник ткани начинают получать меньше питания. Все это приводит к тому, что у больного происходит:
- Ослабление мышц нижних конечностей. Пациент не может приседать, стоять на цыпочках, прыгать и подниматься по высоким ступенькам. И это только на ранней стадии сдавливания корешков;
- В дальнейшем мышцы ног атрофируются. Происходит утрачивание навыков ходьбы. Ягодичная складка сглаживается. Появляется видимая асимметрия фигуры;
- Нарушается чувствительность кожных покровов. Пальцы ног постоянно зябнут и немеют. Пациенты жалуются на постоянные мурашки по коже;
- В зоне действия поврежденного корешка больной ощущает либо постоянную сухость, либо постоянную повышенную потливость;
- При дальнейшем росте грыжи могут развиться параличи нижних конечностей, что в итоге приводит к полной инвалидности пациента.
Как уже говорилось, для постановки диагноза «межпозвонковая грыжа» врач должен вначале опросить пациента, провести визуальный осмотр. Кроме этого широко используются традиционные методы — рентгенография означенного участка позвоночника и проверка при помощи специального молоточка сухожильного рефлекса.
Но не стоит бояться того, что для постановки правильного диагноза используются дедовские методы. Имеются в арсенале врачей и вполне современные методы диагностирования – это магнитно-резонансная томография (МРТ) и компьютерная томография. У этих методов несомненное преимущество перед рентгенографией:
- Во-первых, при КТ облучение гораздо меньше, а при МРТ оно полностью отсутствует;
- Во-вторых, данные методы гарантированно дают более точное определение состояния позвоночного столба, его окружающих тканей, смежных с позвоночником органов.
Многие пациенты любят ставить себе диагнозы и потом «успешно» лечится. И если с банальной простудой это в той или иной мере срабатывает, то в нашем случае этого делать категорически не рекомендуется. Все дело в том, что основные симптомы грыжи совпадают с признаками многих других заболеваний и можно легко ошибиться и начать «лечить» совсем другую болезнь. А это зачастую приводит к осложнениям, самое серьезное из которых это инвалидность. Но и в остальных мало приятного.
Их немало, расскажем о самых распространенных.
- Люмбалгия или прострел в области поясницы. Основной симптом – это острая боль, усиливающаяся при движении. Это может продолжаться до нескольких недель;
- Нарушение функции суставов нижних конечностей. Человек при этом теряет способность самостоятельно передвигаться. Инвалидность;
При выпячивании грыжи назад происходит сдавливание ствола спинного мозга. Резкие движения, поднятие тяжестей может привести к полному сдавливанию спинного мозга. Результатом этого может стать паралич или даже летальный исход. Такие грыжи имеют собственную симптоматику:
- Нарушение функционала органов малого таза. При этом часты непроизвольные акты мочеиспускания и дефекации. Они могут чередоваться с задержками;
- Влияет на половую способность человека: у мужчин снижается потенция, а женщины становятся фригидными и в дополнении получают гинекологические проблемы;
- Отмечается так называемая перемежающая хромота, когда человек проходит небольшое расстояние и вынужден остановиться на передых из-за сильных болей в ногах.
В первую очередь это, конечно, постельный режим. В зависимости от тяжести недуга врачи рекомендуют следующие способы лечения:
- Гимнастические упражнения;
- Консервативное лечение;
- Хирургические методы;
- Народная медицина.
Итак, лечебная гимнастика. В качестве лечебных гимнастические упражнения используют на ранней стадии образования грыжи. Комплекс упражнений снимает напряжение и ускоряет кровоток. Они помогут пациенту снять (уменьшить) боли в спине и вернуть утраченные функции нижним конечностям.
- Вытягивание с наклоном вперед – необходимо лечь на опору животом (высота опоры на уровне колен). Делаем упор на ноги и руки, и в таком положении нужно максимально расслабиться;
- Вытягивание с боковым наклоном. Под тот участок, который болит, кладем валик. И ложимся на него. Практически повторяем то, что описано вверху, только упор на этот раз боковой;
- Хождение на четвереньках. Несмотря на нелепость ситуации. Данное упражнение является одним из самых эффективных.
Методика заключена в следующем:
- Все движения делаются с осторожностью, никаких резких движений и поворотов;
- Массаж и вытягивание позвоночника;
- Пациенту назначают противовоспалительные препараты, анальгетики, средства расслабления мышц;
- Для купирования болевого синдрома широко используются различные блокады из новокаина;
- Использование мягкого корсета.
Используется только в том случае, если вышеупомянутые методики не подходят. Метод имеет очень много противников, в том числе и среди медиков. Этому есть свои причины. Но в некоторых случаях без него не обойтись, особенно если возникнет опасность появления тяжелых осложнений. Грыжа удаляется хирургическим путем, далее следует специальная форма восстановления.
Использование народных средств предусматривает следующие пункты – масла, мази, отвары и компрессы. Но должен быть постоянный медицинский контроль, иначе вместо лечения можно получить тяжелые осложнения.
источник