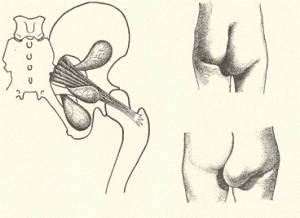
Промежностная грыжа – это редкая патология у людей любого возраста, характеризующаяся выпадением определенного органа тазовой полости сквозь диафрагму или мышцы тазового дна. Этот тип грыж встречается чаще у женщин, чем у мужчин, что объясняется особенностями в анатомическом строении. Рассмотрим, как можно выявить и вылечить промежностную грыжу.
При отсутствии отклонений сальник, мочевой пузырь и часть кишечника удерживаются на анатомическом месте с помощью тазовой диафрагмы. В случае нарушения ее целостности или повреждения мышц тазового дна опора становится непрочной и внутренние органы, под действием своего веса, проникают под кожу. Так образуется промежностная грыжа, имеющая по международной классификации болезней МКБ-10 код Q-00 – Q-99.
Патология чаще всего встречается у женщин. Для женской промежности характерно особое строение мочеполовой диафрагмы и прилегающих к ней мышц. У мужчин же мочеполовая перегородка имеет небольшое отверстие, через которое проходит мочеиспускательный канал, поэтому патология встречается значительно реже и возникает в задней части промежности.
Строение промежности у мужчин
Причинами промежностной грыжи могут стать следующие факторы:
- ослабление тазового дна;
- нарушение целостности мочеполовой диафрагмы при оперативных вмешательствах;
- формирование доброкачественной или злокачественной опухоли в тазовой полости;
- беременность и роды;
- некоторые заболевания (у мужчин – аденома простаты или простатит) и ожирение.
Промежностная грыжа у людей формируется, как и паховая грыжа: из участка кишечника, сальника или мочевого пузыря. В очень редких случаях возможно формирование патологии у женщин из внутренних половых органов.
Всего можно выделить два типа грыж описываемой локализации: заднюю и переднюю. Каждая имеет свои особенности.
Передняя промежностная грыжа встречается только у женщин. В этом случае внутренний орган проходит спереди поперечной мышцы промежности, раздвигает мягкие ткани и выходит, чаще всего, под большую половую губу. Одновременно выпячивается передняя стенка влагалища. Патология выглядит, как небольшая шишка, часто не обнаруживается визуально, а только при ощупывании.
Задняя промежностная грыжа встречается у людей независимо от пола. В этом случае внутренний орган проходит сзади поперечной мышцы промежности через щели между мышечной тканью, начинающейся от копчика, и сфинктером. Проявляется задняя промежностная грыжа незначительной припухлостью в области края ягодиц. У женщин патология часто осложняется выпадением прямой кишки.
Кроме классификации по характеру возникновения и локализации может применяться группирование грыж по течению. Наиболее опасными в этом случае являются ущемленные промежностные грыжи, которые трудно поддаются хирургическому лечению из-за сложного операционного доступа.
Недостаточно знать, как выглядит промежностная грыжа – схожую локализацию имеют паховый и седалищный виды. Поэтому врачам сложно поставить диагноз без дополнительного обследования. Особенно это касается грыж небольших размеров, расположенных под подкожной клетчаткой и не проявляющихся выпячиванием.
Анатомия женской промежности
Основные симптомы такие же, как и при грыжах других видов:
- боль ноющего характера внизу живота;
- ощущение тяжести и давления в промежности;
- нарушение акта дефекации – запоры;
- проблемы с мочеиспусканием, если грыжа сформирована мочевым пузырем.
При ущемлении промежностной грыжи возможно повышение температуры тела. В некоторых случаях развивается острая боль, особенно во время наклонов и приседаний.
Диагноз ставится на основании собранного анамнеза, пальпации и данных инструментального обследования. Врач спросит о том, что предшествовало развитию патологии, какие меры принимались самостоятельно, узнает у вас о симптоматике. После чего приступит к ощупыванию выпячивания.
В некоторых случаях не удается определить расположение грыжевых ворот и характер грыжи при пальпации промежности. Поэтому потребуется исследование влагалища у женщин и прямой кишки у мужчин. Промежностная грыжа оказывает давление на эти органы, поэтому ее удается обнаружить.
Для более точного диагноза применяется рентгенография и компьютерная томография. С помощью этих методов можно получить сведения о характере грыжи и содержимом грыжевого мешка. Собрав все данные и исключив схожие патологии, врач принимает решение о лечении.
Промежностная грыжа лечится только хирургическим путем. Экстренная операция необходима только в случае осложнений, угрожающих жизни больного, например, при ущемлении грыжи. Во всех остальных случаях операция проводится в плановом порядке.
Задняя промежностная грыжа
Операция проводится комбинированным методом под общим наркозом. В некоторых случаях может применяться промежностный доступ, но он имеет существенный недостаток – при ущемленной грыже и омертвении кишечника невозможно удалить прилегающие здоровые ткани. Поэтому окончательное решение о технике операции врач принимает на основании предварительной диагностики.
Промежностная грыжа часто сопровождается рецидивами. Связано это с особенностями анатомического строения тазового дна, при которых невозможно сделать пластику грыжевых ворот. Поэтому на протяжение всей жизни человеку, которому была проведена операция по удалению патологии, нужно проходить обследования.
Нет каких-либо мер, способных предупредить образование промежностной грыжи. Можно не допустить развития осложнений. Для этого необходимо систематически посещать врача и не игнорировать боли в области низа живота.
Промежностная грыжа встречается очень редко. Чаще всего патологию диагностируют у женщин, что связано с анатомическими особенностями строения тазового дна и промежности. Операция – единственный метод лечения, но и она сопряжена с высокой частотой рецидивов. Поэтому людям, у которых была обнаружена промежностная грыжа нужно периодически проверяться у врача и, при необходимости, проходить обследование.
источник
Промежностная грыжа — грыжевое выпячивание абдоминальных или тазовых органов в мягкие ткани промежности. Проявляется наличием эластичного образования в перинеальной области, периодическими или постоянными тянущими болями, дискомфортом при ходьбе, нарушениями мочеиспускания, дефекации. Диагностируется с помощью физикального осмотра, влагалищного, пальцевого ректального исследования, УЗИ грыжевого образования, органов брюшной полости, таза. Устраняется путем проведения промежностной, брюшнополостной или комбинированной герниопластики с ушиванием дефекта, использованием ауто- или аллотрансплантатов.
Перинеальные (промежностные) грыжи принадлежат к категории редких грыжевых образований, локализуются в тканях тазового дна. Обычно встречаются в возрасте 40-60 лет, у женщин выявляются в 5 раз чаще, чем у мужчин. По наблюдениям специалистов в сфере общей хирургии, герниологии, гастроэнтерологии, андрологии, акушерства и гинекологии, у женщин преобладают передние перинеальные грыжи, у мужчин — задние, что связано с анатомическими особенностями строения мочеполовой диафрагмы у представителей разного пола. Основными особенностями промежностных грыжевых образований являются преимущественно небольшие размеры, сложность диагностики из-за нетипичного расположения и развитой жировой клетчатки в области ягодичной складки, промежности, частое рецидивирование, склонность к ущемлению, обусловленная недостаточной эластичностью грыжевых ворот.
Возникновение перинеальных грыжевых выпячиваний вызвано несостоятельностью тазовой мускулатуры, неспособной противостоять нормальному или повышенному давлению в брюшной полости. Вероятность образования грыжевого дефекта в области промежности повышается при наличии у пациента родственников с различными грыжами, ожирения или истощения, астенического телосложения. В группу риска входят больные со стигмами врожденной дисплазии соединительной ткани (миопией, подвывихом и вывихом хрусталика, сколиозом, плоскостопием, косолапостью, варикозной болезнью, геморроем и т. п.). Анатомической предпосылкой промежностного грыжеобразования является наличие пузырно-маточной, маточно-прямокишечной ямок у женщин, пузырно-ректальной ямки у мужчин. Непосредственными причинами формирования перинеальной грыжи становятся:
- Ослабление мышц дна таза. Вероятность расхождения пучков мышечных волокон, образования дефектов в связочно-фасциальных образованиях, формирующих мочеполовую и тазовую диафрагму, увеличивается при частых родах, вынашивании многоплодной беременности или крупного плода. Это связано с повышенной механической нагрузкой на тазовое дно, возникающей во время гестации и родов.
- Повреждение промежностной мускулатуры. Целостность тазовых мышц нарушается при перинеотомии, эпизиотомии, разрывах промежности в родах. Грыжи тазового дна наблюдаются у больных, перенесших операции с абдоминально-перинеальным и перинеальным доступом — брюшно-промежностную экстирпацию прямой кишки, иссечение дермоидных кист, радикальную простатэктомию и др.
Выходу содержимого брюшной полости через ослабленные участки промежности способствует значительное разовое, периодическое или постоянное повышение внутриабдоминального давления. Грыжевое выпячивание может формироваться при потугах во время родов, натуживании при запорах, затрудненном мочеиспускании у пациентов с аденомой предстательной железы, надсадном кашле, поднятии тяжестей. Возможно образование грыжи при наличии больших и гигантских объемных образований в полости живота (забрюшинных шванном, нефробластом, гемангиоэпителиом печени и пр.).
Механизм образования промежностной грыжи основан на постепенном истончении слоев тазового дна в слабых зонах при повышении давления в абдоминальной полости. Под давлением собственного веса внутренние органы с покрывающей их париетальной брюшиной внедряются в участки мочеполовой или тазовой диафрагмы, расслаивают их мускулатуру, растягивают фасции, проникают в подкожную клетчатку, образуя грыжевые ворота и выпячивание. Сформировавшаяся грыжа имеет грыжевой мешок, представленный париетальной серозной оболочкой, содержит тазовые или брюшнополостные органы и зачастую отличается склонностью к увеличению размеров. Обычно брюшина, вышедшая за пределы грыжевых ворот, утолщается и подвергается фиброзному перерождению за счет асептического воспалительного процесса.
Систематизация промежностных грыж проводится с учетом их расположения. Анатомический подход максимально учитывает особенности формирования грыжевого выпячивания и его содержимого. Как и другие грыжи, перинеальные образования могут быть неполными и полными, вправимыми и невправимыми. Ориентиром для отнесения выпячивания к определенному анатомическому типу является межседалищная линия, разделяющая область промежности на передний и задний отделы. Соответственно различают:
- Передние промежностные грыжи. Начинаются в мочепузырно-маточной тазовой ямке, проходят между седалищно-пещеристой, передней промежностной, луковично-пещеристой мышцами, выпячиваясь в большую половую губу. В грыжевом мешке чаще всего содержатся мочевой пузырь и женские половые органы.
- Задние промежностные грыжи. Происходят из маточно-ректального или мочепузырно-ректального углубления тазовой брюшины. Проходят через мышцу, поднимающую задний проход, в седалищно-прямокишечную ямку. Обычно содержат кишечник, сальник, могут сочетаться с выпадением прямой кишки.
Клиническая картина заболевания развивается постепенно. По центру большой половой губы или возле анального отверстия появляется мягкое эластичное выпячивание. В начальном периоде у пациента периодически возникают тянущие боли в промежностной области или внизу живота, которые со временем становятся постоянными, могут иррадиировать в ногу, поясницу. При увеличении образования в размерах иногда отмечается дискомфорт при ходьбе. У женщин наблюдаются болезненные ощущения во время полового акта. Симптомы грыжи зависят от органов, заполняющих грыжевой мешок. При попадании в выпячивание мочевого пузыря выявляются дизурические расстройства, недержание мочи, боли при мочеиспускании. Зачастую развиваются хронические запоры, обусловленные вовлечением в процесс прямой кишки. Общее состояние пациентов с грыжей промежности не нарушено.
Если содержимым грыжи является петля кишечника, может формироваться кишечная непроходимость, проявляющаяся сильными болями в животе, задержкой стула, газов, многократной рвотой. При длительном течении заболевания, травмировании выпячивания, присоединении инфекции возможна промежностная флегмона, для которой характерно нарушение общего состояния больного (возникновение фебрильной лихорадки, озноба, головной боли, тошноты), появление местных признаков воспаления. Наиболее серьезное осложнение болезни — ущемление промежностной грыжи, которое приводит к ишемии и некрозу содержимого грыжевого мешка. При отсутствии лечения повышается риск присоединения вторичной инфекции с развитием перитонита.
Постановка диагноза может быть затруднена на начальных этапах заболевания, когда грыжевой мешок имеет маленькие размеры и визуально не определяется. Подозревать наличие грыжи промежности следует у представителей группы риска при наличии характерной клинической картины. Диагностический поиск направлен на тщательное обследование больных для исключения другой патологии. Для диагностики грыжи наиболее информативны:
- Физикальный осмотр. Пальпация и перкуссия являются основными способами, с помощью которых определяются локализация и размеры образования. У мужчин дополнительно осуществляют пальцевое исследование прямой кишки для выявления задней грыжи промежности, а также сопутствующей патологии (простатита, аденомы простаты).
- Влагалищное исследование. Осмотр половых органов женщины на гинекологическом кресле необходим для обнаружения передней промежностной грыжи, которая пальпируется в виде небольшого выпячивания на передней стенке влагалища. Во время осмотра берут мазок для бактериологического анализа микрофлоры с целью исключения инфекционного процесса.
- УЗИпромежностного выпячивания. Ультразвуковое исследование выполняется для подтверждения диагноза, позволяет врачу оценить размеры и содержимое грыжевого мешка, состояние органов, входящих в его состав. Сонография имеет высокую диагностическую ценность при проведении дифференциального диагноза с другими объемными образованиями.
Изменения в лабораторных анализах крови (повышения уровня лейкоцитов, увеличение СОЭ) наблюдаются только в случае развития осложнений. При попадании мочевого пузыря в грыжевой мешок в клиническом анализе мочи может обнаруживаться белок, слизь, повышенное содержание лейкоцитов и эритроцитов в поле зрения. Для исключения патологии со стороны абдоминальных, тазовых органов производится обзорная рентгенография, УЗИ брюшной полости, цистоскопия, ректороманоскопия.
Дифференциальная диагностика осуществляется с паховой, седалищной, бедренной грыжами, паховой лимфаденопатией, доброкачественными и злокачественными образованиями промежностной области, кишечной непроходимостью, у женщин — с бартолинитом, скинеитом, у мужчин — с варикоцеле, гидроцеле, опухолью или эктопией яичка. Кроме осмотра хирурга пациенту рекомендованы консультации гастроэнтеролога, проктолога, гинеколога, уролога, андролога, онколога.
Единственным методом устранения дефекта является герниопластика. Хирургическое вмешательство обычно проводят в плановом порядке. Экстренная операция требуется при ущемлении грыжи. При неосложненном течении заболевания предпочтителен промежностный доступ, через который после выделения и иссечения грыжевого мешка удобнее закрывать грыжевые ворота. При хорошо сохраненной тазовой мускулатуре дефект между мышцами ушивается. При мышечной атрофии выполняется аутопластика фрагментом большой ягодичной мышцы, апоневротической тканью или аллопластика с установкой сетчатого синтетического имплантата. Возможное ущемление грыжевого выпячивания становится показанием к лапаротомии или комбинированному вмешательству, позволяющему провести качественную ревизию органов и при необходимости осуществить их резекцию в пределах здоровых тканей.
При своевременной диагностике и адекватном хирургическом лечении у большинства пациентов наступает выздоровление. Прогноз благоприятный. В отдельных случаях наблюдается рецидив промежностной грыжи. Меры профилактики перинеального грыжеобразования у больных из групп риска неспецифичны, предполагают ограничение веса поднимаемых тяжестей, регулярные физические нагрузки, направленные на укрепление тазовых мышц, снижение массы тела, своевременное опорожнение мочевого пузыря, нормализацию стула, адекватную терапию заболеваний, сопровождающихся повышением внутрибрюшного давления.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Грыжа в области суставов еще называется гигромой. Это образование, внешне напоминающее небольшой шарик под кожей.
Шарик является грыжевым мешочком, который образуется из оболочки сустава. Внутри находится суставная жидкость, которая в свою очередь, отвечает за размер грыжи.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Грыжа может образовываться практически в любом суставе, однако чаще всего встречаются гигромы на кисти руки, на запястье.
Часто можно диагностировать появление грыжи на внутренней стороне ладони.

Со временем оболочки сустава постепенно начинают все больше выпирать, происходит своеобразное проникновение гигромы между сухожилиями и связками суставов.
Этот процесс может занимать длительное время и развиваться годами, при этом пациент не будет чувствовать каких-либо дискомфортных ощущений или боли.
Именно такое длительное и малосимптомное развитие приводит к тому, что на начальном этапе многие пациенты игнорируют появление проблемы.
Постепенно гигрома все более увеличивается в размерах и начинает задевать связки и сухожилия, при этом пациент уже начинает испытывать болевые ощущения.
Здесь нужно отметить, что если грыжа достигает большого размера, боль будет присутствовать не только при движениях и нагрузках на кисти руки или запястья, но и в состоянии покоя.
При среднем или небольшом размере грыжи болевые ощущения возникают только при нагрузке, которая оказывается на пораженную область.
Помимо этого проблема грыжи может усложняться тем, что грыжевой мешок сообщается с полостью суставов, поэтому в некоторых моментах случается так, что суставная жидкость начинает попадать в суставную полость.
Это приводит к тому, что визуально будет казаться — гигрома полностью исчезла, однако по прошествии времени грыжа снова появляется на том же месте.
Досконально причины возникновения грыжи так до сих пор и не установлены. Почему они появляются на кисти руки или на запястье, каковы истинные механизмы развития, все это еще предстоит узнать.
Однако сегодня медицина выделяет наиболее вероятное причины и факторы, которые приводят к появлению гигромы:
- Однообразная работа верхними конечностями. Грыжа чаще всего поражает швей, машинистов, игроков в бадминтон, наборщиков текста, вязальщиц, пианистов, скрипачей. То есть все эти профессии напрямую связаны с тем, что на сухожилия и суставы кисти оказываются постоянные нагрузки и происходит травматизация их оболочек.
- Генетические факторы и наследственная предрасположенность.
- Не менее часто фактором, вызывающим образование грыжи, выступает травма. Особенно это касается растяжения связок, а также сильных ушибов, переломов и вывихов кисти.
- Воспалительные заболевания суставов. Особенно это касается воспаления суставной сумки — бурсита и воспаления оболочек сустава – тендовагинита.
- В редких случаях грыжа является следствием операции на кисти. В данном случае гигрома выступает одним из послеоперационных осложнений.
Сама по себе грыжа делятся на два вида, это однокамерная, которая состоит из одной капсулы, и многокамерная грыжа, которая состоит из нескольких капсул и относится к осложненному или запущенному варианту гигромы.

Как мы уже писали выше, боль усиливается при физической нагрузке, а при большом размере грыжи боль может быть перманентной и присутствовать в состоянии покоя.
Внешние симптомы проявляются в виде уплотнения на коже. В некоторых случаях грыжа может расти достаточно быстро, однако в подавляющем числе диагностируется длительное развитие гигромы. Еще одним симптомом выступает отечность.
В лечении грыжи в области сустава применяется несколько методик, это:
- Физиотерапия,
- Пункция,
- Хирургическое вмешательство.

Для полного удаления грыжи в области кисти необходимо проведение оперативного вмешательства. Поэтому в лечении предпочтения всегда отдается хирургической операции.
Здесь также существуют два метода проведения операции и удаления гигромы:
- Иссечение грыжи. В ходе операции грыжа полностью иссекается, а здоровые ткани пришиваются к подкожно-жировой клетчатке. Максимальная длительность иссечения — 30 минут. Проводится операция под местной анестезией, после оперативного вмешательства накладывается тугая повязка на запястье, если операция проводилась на кисти, швы можно снимать уже через 10 дней.
- Второй метод, это удаление грыжи лазером. Он относится к современному и достаточно популярному способу избавления от гигромы. Капсула от грыжи выжигается лазерным лучом, при этом здоровые ткани не страдают. Одним из главных преимуществ лазерного метода удаления является то, что рецидив возникает крайне редко и реабилитация после удаления занимает короткое время.
Что касается функции то этот вид лечения используется на начальных стадиях развития грыжи специальная шприцом с длинной иголкой содержание капсулы отказывается из грыжевого мешочках.
Кроме того функция используется для определения наличие раковых клеток грыжа данный метод лечения используется все более реже так как обусловлен высоким риском Быстрова рецидива без того чтобы удалить капсулу нельзя исключить повторное наполнение суставной жидкости
И отдельно стоит добавить, что не стоит в домашних условиях заниматься самолечением, а тем более прокалыванием капсулы грыжи, так как это может привести серьезным осложнениям и инфицированию ткани суставов и к появлению гнойного абсцесса. Таким образом, лечение будет намного более длительным.
Опорно-двигательный аппарат человека составляет основу всего организма и включает в себя кости и их сочленения, сухожилия и мышцы. Благодаря ему внутренние органы защищены от внешних повреждений, человек имеет возможность передвигаться, совершать точные скоординированные движения. Однако подвергаясь нагрузке и другим неблагоприятным воздействиям, костно-мышечная система изнашивается. 
Разделение артритов суставов на группы из-за разнородности причин и механизмов возникновения весьма затруднительно. Поэтому ревматологи до сих пор пытаются систематизировать данную группу болезней. Чаще всего используется классификация принятая еще в 1958 году. Выделяют:
- инфекционные артриты: в свою очередь подразделяются на стрептококковые артриты (ревматизм), инфекционный неспецифический, реактивный артрит и артриты, вызванные установленным возбудителем (при гонорее, сифилитический, дизентерийный, туберкулезный и т.д.);
- дистрофические (дегенеративные) артриты: хронический деформирующий остеоартрит, воспаление суставов, возникающие при обменных нарушениях (сахарный диабет, избытке солей мочевой кислоты);
- травматические артриты;
- аллергические и иммунные артриты (ЮРА, болезнь Стилла, болезнь Бехтерева);
- вторичные артриты суставов, связанные с другими заболеваниями (псориаз, саркоидоз, системная красная волчанка, опухоли и проч.);
- редкие формы артрита: лекарственные, при отравлениях, сывороточные и т.д.
По количеству пораженных суставов выделяют:
- моноартрит, как правило, имеет свое название от имени единственного сустава: коленный – гонит, тазобедренный – коксит, крестцово-подвздошный артрит – сакроилеит, локтевого сустава– эпикондилит и т.д.
- олигоартрит – воспалительный процесс затрагивает более четырех суставов одновременно;
- полиартрит – множественное поражение, часто сочетается со всевозможными внесуставными проявлениями со стороны других органов и систем.
- острый – начинающийся бурно, с яркими симптомами, обычно имеет благоприятное течение и проходит бесследно;
- подострый – более стертая и длительно текущая форма;
- хронический – возникает как исход двух предыдущих вариантов, либо возникает как первично хроническая самостоятельная форма, прогноз чаще всего неблагоприятный.
В отдельных случаях этиологический фактор четко установлен: например при инфекционных артритах, поскольку удается выделить возбудителя из синовиальной жидкости сустава. В других установить причину невозможно (аллергические, аутоиммунные, псориатические и др.). Пусковым механизмом, запускающим воспаление, могут стать:
- травмы;
- переохлаждения;
- ультрафиолетовое излучение (как солнечное, так и искусственное);
- наследственность;
- профессиональные и бытовые вредности, употребление алкоголя, наркотических и токсических средств;
- длительный прием определенных лекарств;
- введение вакцин;
- тяжелые физические нагрузки.
Артрит суставов не щадит никого, ему подвержены не только пожилые люди, но и дети, и даже младенцы. Частота встречаемости у каждой из форм различна. Аутоиммунные процессы типа ювенального ревматоидного артрита, реактивный артрит в большинстве случаев наблюдается у детей, тогда как ревматизм и подагра – удел людей старшего возраста. Несмотря на всю палитру симптомов, при любом артрите суставов пациенты будут жаловаться на:
- боль – от легкой, быстро проходящей до выраженной, постоянной;
- ограничение подвижности, скованность – от утренней, проходящей до сильной, приводящей к обездвиживанию;
- изменение кожных покровов в месте поражения — покраснение или бледность, возможно сыпь, появление специфических узелков, тофусов, свищей и т.д.
- локальное повышение температуры над суставом;
- отек или припухлость, грыжи.
Артриты сопровождаются неспецифическими симптомами воспалительного процесса:
- лихорадка, которая может быть высокой при остром течении или маловыраженной, субфебрильной при подостром и хроническом;
- интоксикация – слабость, недомогание, головная или мышечная боль, потливость, озноб, снижение аппетита;
- похудание;
- анемия;
Часто при артрите суставов встречаются сопутствующие поражения мышц и сухожилий: бурситы, тендениты, синовииты, возникающие из-за нарушений кровоснабжения и отека.
Это может приводить к потере эластичности суставной капсулы и возникновению грыж, подвывихов. Постепенно развиваются деструктивные изменения, приводящие к деформации костей, структурным изменениям хряща, разрастаниям внутри сустава, что приводит к нарушению конфигурации и ухудшению функции. С течением болезни формируются анкилозы, артрозы и контрактуры, приводящие к инвалидности.
Внесуставные проявления также нередки, особенно при системных генерализованных формах. Со стороны сердечно — сосудистой системы это поражение оболочек – перикардит, эндокардит, а также непосредственно сердечной мышцы – миокардит. Иногда миокардиты протекают бессимптомно и выявляются только при диагностическом исследовании. Грозным осложнением может стать поражение почек – амилоидоз, исходом которого становится хроническая почечная недостаточность, зачастую приводящая к летальному исходу. Симптомы поражения других органов мочевыводящей системы могут быть первичны, как проявления инфекции, вызвавшей артрит сустава, например хламидиозный уретрит или цистит. Возможны поражения легких, печени, сосудистые изменения. В ряде случаев встречается сопутствующая патология глаз – увеит.
Согласно статистике артрит суставов хотя бы раз в жизни беспокоил больше половины населения старше пятидесяти лет. Группа артропатий огромна, и поставить правильный диагноз иногда очень затруднительно. Патологией суставов занимается врач – ревматолог, однако пациенты чаще приходят с жалобами на боль к хирургу или терапевту. Обследование начинается с тщательного сбора анамнеза и конкретизации жалоб, внимательный опрос позволяет определить начало артрита и установить как развивались симптомы. Осмотр пораженного сустава и физикальные исследования: прощупывание, измерение температуры и т.д. позволяют выявить характерные признаки данной патологии.
Иногда при некоторых формах артрита суставов, особенно в случаях серонегативности (отсутствии в крови и синовиальной жидкости ревматоидного фактора) решающим значением в диагностике становится рентгенологическое обследование. Рентгенография, компьютерная томография позволяют не только поставить диагноз артрита, но и определить стадию болезни, степень повреждения, наличие остеопороза, дефектов костной ткани, разрастаний, анкилозов. Более информативным является современный метод магнитно — резонансной томографии, выявляющий не только изменения сустава и прилегающих костей, но и окружающих мягких тканей.
Артроскопия применяется как для диагностики, так и для лечения артритов. Во время пункции можно провести биохимический анализ синовиальной жидкости, сделать забор материала для посева и выявления возбудителя, взять биопсию, ввести в полость лекарственные вещества. Вспомогательным методом считается проведение ультразвукового сканирования суставов, чаще УЗИ используют для проверки других органов на наличие патологических изменений. При наличии внесуставных проявлений потребуется проведение электрокардиографии, аллергопроб, консультации врачей – специалистов: кардиолога, невролога, эндокринолога, гинеколога, уролога, окулиста. При подозрении на наследственный характер болезни рекомендуют генетическое обследование, с целью выявления аутоиммунного артрита – консультацию иммунолога.
Терапия любого артрита должна быть комплексной, длительной и регулярной. Выделяют:
- Консервативные методы: лекарственная терапия, физио, массаж, ЛФК и т.д.
- Оперативные: хирургическое вмешательство – операции, пункции и пр.
Лечение острых артритов или обострения хронических проводят в ревматологическом стационаре. Показано уменьшение нагрузки, в отдельных случаях полная иммобилизация с помощью шин, гипса, лангет.
Консервативная помощь применяется при всех вариантах болезни, даже в сочетании с хирургическими методами. Выбор лекарственных препаратов связан с этиологией, либо механизмом возникновения артрита. При всех формах основными средствами стали нестероидные противовоспалительные (НСПВС) – немисулид, диклофенак, вольтарен, нурофен, в некоторых случаях аспирин. Они уменьшают отек, купируют болевой синдром, понижают температуру. 
Если этиологический фактор известен (например, выявлен возбудитель) показано длительное применение антибиотиков. При иммунных процессах показана базисная терапия цитостатиками (метотрексат, д- пеницилламин, сульфасалазин). Широко используются новейшие препараты – блокаторы фактора некроза опухоли.
Физиопроцедуры: лазер, УВЧ, электрофорез, криотерапия подбираются индивидуально на фоне стихания процесса. В некоторых случаях хороший эффект дает мануальная терапия и массаж. Важное значение имеет лечебная физкультура: даже в остром периоде можно использовать терапию положением, а при уменьшении клиники – постепенное увеличение нагрузки. Комплекс упражнений для каждого пациента разрабатывается индивидуально.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Популярными методами считаются нетрадиционные народные рецепты. С древних времен известны полезные свойства многих трав, соков, отваров.
- Лавровый лист применяют в отваре для приема внутрь, так и заваривают в качестве наполнителя для ванн.
- Принимать внутрь рекомендуется отвар березовых почек.
- В качестве компрессов народная медицина советует размятый отварной картофель, свежие капустные листья, спиртовый настой цветков сирени.
Другие рецепты для лечения артрита можно посмотреть в данном видео:
Хирургическое вмешательство в качестве основного метода лечения показано только при гнойных септических артритах – вскрытие и дренирование сустава. Во всех остальных случаях применяется редко, в качестве восстановительной реконструктивной помощи при значительных деформациях, контрактурах и утрате подвижности.
Специфических мер не разработано. Однако сделать организм более здоровым, а суставы подвижными позволит соблюдение следующих правил:
- ведение активного здорового образа жизни;
- отказ от вредных привычек;
- закаливание;
- занятия физкультурой;
- полноценное питание и борьба с лишним весом;
- устранение всех очагов хронической инфекции (кариес, тонзиллит).
Помните, что предупредить болезнь, не допустить ее развитие легче, чем потом длительно и порой безуспешно ее лечить. Берегите свое здоровье.
Даже если вам показана операция по удалению позвоночной грыжи, дальнейшая терапия вам необходима. Кроме того, современные методы консервативного лечения помогут вам избежать операции.
Позвоночник состоит не только из позвонков, но и из межпозвонковых дисков, которые в свою очередь состоят из наружного слоя (твердый, он же фиброзное кольцо) и пульпозного ядра (желеобразное). Если наружный слой повреждается (разрывается), содержимое ядра обязательно попадет в область расположения спинного мозга, нервов и сосудов. Сместившись, ядро будет давить на корешки нервов и провоцирует сильнейшие боли, а также нарушение работы многих органов.
Такая проблема есть у каждого сотого жителя мира, чаще всего она встречается у мужчин. Может возникать в любом отделе позвоночника, будь то шейный или грудной, но чаще всего в поясничном. Иногда появляется сразу в нескольких отделах. Делится на несколько видов:
- при протрузии происходит выпячивание до 3 мм;
- при пролапсе выпячивание достигает 5 мм, все это сопровождается болями;
- развитая грыжа начинается с 6 мм, позвонок и диск изменяет форму, фиброзное кольцо разрывается.Лечением занимается хирург и невропатолог.
Больше всего это зависит от типа грыжи и от того,каких результатов вы ожидаете от лечения. Так, при простом выпячивании диска операция не нужна и лечение в домашних условиях возможно.
При грыже с разрывом оболочки ядра операция необходима, кроме того, диск в первоначальное состояние вернуть даже после хирургического лечения будет невозможно.
Кроме того,операция не нужна на ранних стадиях. Первые три месяца болезнь лечат только консервативно. Если три месяца лечения результата не дали, операция будет нужна.
Методик существует очень много. Вот лишь самые распространенные.
Оно нужно в любом случае. Обычно применяются следующие группы лекарств:
- анальгетики и нестероидные противовоспалительные;
- обезболивающие опиоидные;
- средства, улучшающие кровоснабжение (Берлитион, Актовегин);
- миорелаксанты (при спазмах), например, сирдалуд;
- хондропротекторы (Дона, глюкозамин с хондроитином);
- кортизон (инъекции).
- Растяжение позвоночника
Для него применяются специальные столы, помогающие восстановить диск. Они нужны для увеличения расстояния между позвонками, воздействия на нервные окончания и снижения давления на диски. Столы могут быть как профессиональные, так и домашние. А также следует знать:
- При растяжении позвоночника снимаются отеки и разжимаются корешки нервов, благодаря чему грыжа сходит на нет.
- Также применяется растяжение под водой, например, в ванной или бассейне.
- Мануальная терапия
Чтобы не навредить еще больше, вам нужен очень хороший мануальный терапевт. Мануальная терапия бессмысленна при острой боли, если грыжа больше сантиметра и если она осложнена остеофитами, то есть костными разрастаниями, а также если позвонки изменили свою подвижность:
Они нужны в обязательном порядке, но подбирает комплекс только врач. Упражнения нужны для ускорения процесса восстановления дисков. Чаще всего применяется ЛФК и кинезитерапия, то есть, упражнения на растяжение позвоночника, улучшающие кровоснабжение диска и расслабление позвоночника в целом. Здесь используются специальные тренажеры, мячи и грузы. Существует и комплекс, который можно делать дома. Чуть менее популярна йога, но она хороша при незначительном выпячивании и первое время нужно заниматься с толковым инструктором (желательно, чтобы у него имелось медицинское образование).
В этом видео вы можете посмотреть примеры упражнений для лечения позвоночной грыжи.
И кинезиотерапия, и йога, и ЛФК назначаются только в том случае, если нет обострения и сильных болей. В этом случае занятия могут навредить.
Её целью тоже является улучшение кровоснабжения позвоночника, а также расслабление и снятие болей. Применяются такие виды физиотерапии, как электрофорез (чаще всего с никотиновой кислотой), УВЧ, магнитотерапия.
Одним из самых популярных методов физиотерапии является лечение карипазимом. Препарат используется только в сочетании с ультразвуком или магнитотерапией. Карипазим устраняет ущемление, размягчает соединительные ткани (но при этом укрепляет межпозвонковые диски), а также обновляет клетки.
Лазерная терапия может использовать либо для улучшения кровоснабжения, либо как вариант операции, при котором выпаривается жидкость внутри диска. От операции отличается тем, что восстановление происходит быстрее.
- Ношение корсетов и бандажей
Это дополнение к любым методам лечения. Корсеты носят для снятия нагрузки с позвоночника несколько раз в неделю и во время физических нагрузок.
- Дополнительные методы
- Вакуумная декомпрессия. Вакуум раздвигает диски и способствует тому, что они получает обильное питание жидкостью.
- Гомеопатия. Гомеопатические препараты при грыже вводятся инъекционно.
- Гирудотерапия. Благодаря активным компонентам пиявок небольшое выпячивание может рассосаться.
- Лечение плазмой. Специальный электрод выжигает в хряще небольшое отверстие, в которое помещают выпячивание.
- Иглоукалывание, массаж активных точек.
На этот вопрос ответить может лишь врач. Обычно операцию назначают в следующих случаях:
- если выпячивание больше 7 мм;
- если блокады и противовоспалительные средства не помогают;
- если с начала лечения прошел один квартал, а терапия результатов так и не дала;
- если боль не дает жить уже больше двух месяцев;
- если нарушены функции тазовых органов;
- если вы не ощущаете свои конечности даже когда их колют иголками в кабинете невролога;
- если развился паралич (или есть риск его развития).
Без операции межпозвоночную грыжу вылечить можно. Но все зависит от вида грыжи и от того, насколько правильно подобраны методы лечения. Также вы можете ознакомится с видеороликом, где рассказывают о том как проводилось лечения пациента.
источник
Промежностной грыжей у женщин называется выпячивание, проходящее через мочеполовую перегородку (diaphragma urogenitales) или между мышечными волокнами мышцы, поднимающей анус, или между ней и другими промежностными мышцами. Анатомические особенности строения промежности с образованием углублений брюшины могут служить предрасполагающими моментами в образовании этой грыжи.
Винкель предлагает у женщин различать 3 вида грыжевых образований:
- переднюю (Hernia perinaealis anterior), которая выходит между mm. constrictor cunni, m. ischio-cavernosus,
- среднюю (Hernia perinaealis media), которая выходит между mm. constrictor cunni, m. transversus perinei profundus
- заднюю (Hernia perinaealis posterior) – выходит из маточно-прямокишечного углубления брюшины.
Задние грыжевые выпячивания обычно больше передних. Они сопровождаются частым выпадением прямой кишки, а при передней грыжке выпадением влагалища или матки. Промежностные грыжевые образования делят также на полные и неполные, причем последние остаются в тканях промежности.
Содержимым промежностных грыж у женщин бывают мочевой пузырь, половые органы, в задних грыжках чаще всего находятся кишечник и сальник.
Симптомы бывают разными, зависимо от величины грыжевого выпячивания, ее содержимого и вправимости. При неполных грыжах жалобы бывают неопределенными. Во всяком случае боли в промежности, не объясняемые заболеванием прямой кишки и половых органов, должны заставить врача произвести исследование больного в отношении возможного наличия промежностной грыжи. Нахождение в грыже мочевого пузыря сопровождается дизурическими явлениями.
Передние грыжевые образования выходят в большую губу, что может дать повод к путанице с паховой грыжей. Промежностные грыжи у женщин, выходящие на промежность, не создают трудностей для их распознавания, но задние грыжи могут находиться под краем ягодицы и тогда напоминают седалищную грыжу, хотя исследование грыжевых ворот при вправимой грыже легко позволяет поставить правильный диагноз. Вправимые промежностные грыжи редко дают повод к ошибочной диагностике. Но при невправимых грыжках грыжевое выпячивание принимали иногда за новообразование даже во время операции, что служило поводом к повреждению кишечника, сальника и других органов.
Распознавание невправимых грыжевый образований является трудным и требует исследования через влагалище, прямую кишку, дополнительных исследований мочевого пузыря, рентгенологического исследования кишечника.
Лечение может быть только оперативным. Оперативные вмешательства производятся промежностным путем, с помощью лапаротомии и комбинированным способом. При всех методах операции последняя слагается из 2 моментов — выделения и резекции грыжевого мешка, и второго – закрытия грыжевых ворот. Их легче закрыть через промежность, зашивая в мышцах щель. При мышечной атрофии применяют апоневротическую пластику или мышечную пластику из большой ягодичной мышцы, аллопластику.
Из осложнений основным является ущемление, которое чаще других дает повод к операции путем лапаротомии. Для ущемленных и невправимых грыжевых выпячиваний рекомендуется комбинированная операция — лапаротомия и промежностный способ.
источник

Грыжи такого типа часто врожденные и передаются по наследству, и их развитие увеличивается с возрастом. В редких случаях они могут быть связаны с такими заболеваниями, как синдром Марфана (генетическое заболевание соединительной ткани, характеризующееся несоразмерно длинными конечностями). Приобретенные грыжи промежности также встречаются довольно редко и происходят из-за увеличения внутрибрюшного давления, вагинальных родов, ожирения или хронического заболевания тазовой диафрагмы.
Промежностная грыжа может быть вызвана из-за заболевания простаты и мочевых путей, которые в свою очередь ослабляют тазовое дно. Они часто также вызваны через хирургию реконструкции тазового дна. Такая реконструкция становится еще более трудной, если через данную операцию пришлось удалить копчик или дистальную крестцу. Также причиной возникновения данного заболевания может быть запор и диарея.
Ранние симптомы грыжи промежности включают ощущение дискомфорта и давления вокруг прямой кишки. Основными признаками возникновения данных выпячиваний является наличие опухолевидного образования в промежности. Если выпячивание включает мочевой пузырь, то у пациента будет четко выраженное дизурические расстройство. Симптоматика данных выпячиваний довольно похожая к другим типам заболевания, как киста бартолиновой железы (воспаление железы и ее протоков), липома (доброкачественная опухоль из жировой ткани), и поэтому для определения грыжи промежности необходимо провести детальную диагностику. Также симптомами являются дискомфорт и боль во время усадки, эрозия кожи над грыжей, кишечная непроходимость, а также затрудненное мочеиспускание.
При диагностировании очень важным шагом является отделить симптомы от других заболеваний данной области. Так, как этот тип выпячиваний встречается преимущественно у женщин, то одним из методов диагностики является пальцевое исследование через влагалище, так как во время этой процедуры можно определить тип выпячивания, предварительно прощупав область между влагалищем и седалищной костью.
Существуют два метода удаления выпячивание в области таза, такие как чрезбрюшинный и промежностный. Хирургический подход к лечению промежностной грыжи у женщин включают использование трансабдоминального способа (удаление через брюшину) через нижний срединный разрез, который дает прекрасную возможность для реконструкции тазового дна. После удаления грыжевого мешка поврежденное место зашивается с помощью местных тканей или специальной сетки с помощью аллопластика.
Подход удаления грыжи путем промежностного способа дает меньшее воздействие по сравнению с трансабдоминальной техникой, но в это же время является менее болезненным. Как метод изолированной техники, это может быть наиболее полезным для удаления врожденной грыжи, так как этот способ почти не вызывает рецидивы у пациентов.
источник
Выходят из брюшной полости через заднюю её стенку, чаще в области пространства Грюнфельда-Лесгафта и треугольника Пети (рис. 172). Они встречаются исключительно редко. Так, по И.И. Булынину, в мировой литературе описано всего 25 клинических наблюдений. В отечественной литературе за период с 1903 по 1965 гг. приведены 22 наблюдения [Т. Юсупов, 1965].
Рис. 172. Поясничные грыжи живота. 1, 3 – m. obliquus internus abdoninis; 2, 5 – m. latissimus dorsi; 4, 6 – m. obliquus externus abdominis; 7 – ala ossis ilii dexter.
На нашем клиническом материале поясничная грыжа не встретилась ни разу.
Поясничные грыжи бывают врождённые и приобретенные. Первые выявляются сразу после рождения ребёнка или в течение первых месяцев жизни. Их появление связано с аномалиями в развитии мускулатуры поясничной области или с пороками развития. Приобретенные грыжи образуются под влиянием факторов, резко ослабляющих или разрушающих заднюю стенку живота. Среди них Т. Юсупов выделяет физиологические и патологические причины. Это многократная беременность и роды, старческая атрофия мышечного аппарата, ожирение, асцит, хронический бронхит, запоры, травмы брюшной стенки и операции, воспалительные процессы, полиомиелит и др.
Поясничные грыжи встречаются в любом возрасте. Чаще они бывают у мужчин. Содержимым грыжи может быть сальник, восходящая или нисходящая кишка, тонкий кишечник. Клиника. Распознавание поясничных грыж особых трудностей не представляет. К общим признакам такой грыжи относится наличие грыжевого выпячивания в типичном месте (в области поясничных треугольников) или в других пунктах поясничной области, например, по ходу послеоперационных рубцов. Больные предъявляют жалобы на боли в области грыжи, которые носят постоянный характер, если грыжевое выпячивание выходит через щель, где проходит нерв. Боли усиливаются при физическом напряжении. Поясничные грыжи могут достигать больших размеров и становятся невправимыми. Ущемление, как и при других грыжах живота, сопровождается резким усилением болей и появлением симптомов кишечной непроходимости.
Лечение. Выбор метода операции зависит от величины грыжевого выпячивания. Если поясничная грыжа небольших размеров, достаточно после вправления содержимого грыжи и удаления грыжевого мешка сшить края мышц, участвующих в образовании грыжевых ворот. Например, при грыжах треугольника Пети швы накладывают на края наружной косой мышцы живота и широкой мышцы спины, при грыжах пространства Грюнфельда-Лесгафта – между краем продольной мышцы позвоночника и краем косых мышц живота. Большие грыжевые дефекты закрывают с помощью мышечных лоскутов из широкой мышцы спины или с помощью пластических материалов.
Выходят из брюшной полости на промежность через дефекты диафрагмы таза. Встречаются исключительно редко. Н.С. Епифанов (1961) обнаружил в мировой литературе описание лишь 64 клинических случаев. Различают врождённые и приобретенные промежностные грыжи. Врождённые грыжи являются следствием аномалий в развитии мускулатуры тазового дна, приобретенные – возникают под влиянием причин, среди которых выделяют: а) слабость тазового дна; б) нарушение целостности тазового дна после оперативных вмешательств или травм; в) наличие внутритазовой, субперитонеальной опухоли [Т. Юсупов, 1965].
По анатомическому расположению бывают передние и задние промежностные грыжи. Граница их деления – межседалищная линия или глубокая поперечная мышца промежности. Грыжи, выходящие впереди этой мышцы, называют передними, а выходящие сзади – задними. Передняя промежностная грыжа у женщин развивается из пузырно-маточного углубления брюшины и проходит в щель между m. constrictor ani и m. ischiocavernosus. Далее она расслаивает ткани, проходит в большую половую губу, выпячивая центральную её часть. У мужчин передние промежностные грыжи практически не наблюдаются. Этому препятствует плотная мочеполовая перегородка с отверстием только для мочеиспускательного канала. Задняя промежностная грыжа у мужчин начинается из пузырно-прямокишечного углубления брюшины, у женщин – из маточно-прямокишечного. Далее грыжа проходит кзади от межседалищной линии и через межкишечные щели выходит в клеточное пространство седалищно-прямокишечной впадины. Наиболее частым местом прохождения грыжи через диафрагму таза являются щели между подвздошно-копчиковой мышцей и мышцей, поднимающей задний проход, между подвздошно-копчиковой и копчиковой мышцами, а также щели в мышце, поднимающей задний проход.
Клиника промежностных грыж. Больные предъявляют жалобы на ноющие боли в нижних отделах живота, чувство тяжести в области промежности, запоры, затруднённое мочеиспускание. Ущемление промежностных грыж наблюдается как казуистика. Клинически ущемление протекает остро, с явлениями интоксикации и кишечной непроходимости. Содержимым грыжи обычно является тонкий кишечник, но в грыжевом мешке может оказаться сальник или мочевой пузырь. Распознавание промежностных грыж очень затруднительно, особенно в тех случаях, когда грыжевое выпячивание небольшое и не достигает подкожной клетчатки. Для уточнения диагноза совершенно обязательно обследовать больных через влагалище и прямую кишку.
Передние промежностные грыжи выпячивают переднюю стенку влагалища, задние – заднюю стенку влагалища и переднюю стенку прямой кишки.
Лечение. Применяются три основных доступа к грыжевым воротам: нижнесрединная лапаротомия, промежностный и комбинированный. При чревосечении затруднена пластика тазового дна и не всегда удаётся вывернуть грыжевой мешок из-за наличия спаек между ним и окружающими тканями. Промежностный доступ наиболее удобен, создаёт хорошие условия для пластики, но при ущемлённых грыжах, в случае омертвения кишечных петель, не позволяет произвести резекцию в пределах здоровых тканей. В последнем случае предпочтительнее комбинированный доступ. Вначале производятся лапаротомия и брюшнополостной этап операции, а затем промежностный разрез и пластика тазового дна. Закрытие грыжевого дефекта осуществляется за счёт сшивания узловыми швами окружающих мышц.
источник
Промежностная грыжа – нарушение целостности мышц диафрагмы таза с последующим выпадением содержимого тазовой и/или брюшной полости в подкожную клетчатку промежности.
В зависимости от локализации дефекта мышц диафрагмы, промежностная грыжа может быть каудальной, седалищной, вентральной и дорсальной (см. ниже). Также, различают одно- и двустороннюю промежностную грыжу.
Точные причины заболевания не определены. В качестве вероятной причины рассматривается нарушение баланса половых гормонов, ввиду предрасположенности к заболеванию у не кастрированных кобелей. Также, к вероятным предрасполагающим факторам можно отнести различные патологические состояния сопровождающиеся тенезмами, такие как хронические запоры и гиперплазия простаты. У кошек, промежностная грыжа может развиться как редкое осложнение предшествующей промежностной уретростомии.
Развитие промежностной грыжи обусловлено дегенеративными изменениями мышц диафрагмы таза, что приводит к смещению ануса из нормального физиологического положения, что вызывает нарушение акта дефекации, тенезмам и копростазу, что еще больше ухудшает ситуацию. Вероятно смещение в полость грыжи органов брюшной полости, таких как простата, мочевой пузырь, и тонкий кишечник. При ущемлении мочевыводящих путей вероятно развитие жизнеугрожающей почечной недостаточности.
Заболеваемость
Промежностная грыжа характерна для собак, у кошек встречается достаточно редко. У собак в подавляющем большинстве случаев (порядка 93%) отмечается у не кастрированных кобелей. Вероятна предрасположенность у собак с коротким хвостом. У кошек промежностная грыжа чаще встречается у кастрированных котов, однако кошки женского пола поражаются чаще по сравнению с суками. Возрастная предрасположенность – животные среднего и пожилого возраста, со средним возрастом возникновения заболевания как у собак так и у кошек составляет 10 лет.
История заболевания
Основные первичные жалобы – трудности с дефекацией, иногда владельцы животного отмечают припухлость сбоку от ануса. При ущемлении мочевыводящих путей вероятно развитие признаков острой постренальной почечной недостаточности.
Данные физикального обследования
При осмотре вероятно обнаружение одно- или двустороннего припухания в области ануса, но оно обнаруживается не всегда. Результаты пальпации данного припухания зависят от содержимого грыжи, оно может быть твердым, флюктуирующим или мягким. Диагноз основывается на обнаружении слабости диафрагмы таза при ректальном исследовании. Также, при ректальном исследовании вероятно обнаружение переполнения прямой кишки и изменение ее формы.
Данные визуализации
Средства визуализации при данном заболевании используются лишь как вспомогательные методы. Обзорная радиография может выявить смещение органов в грыжевую полость, но для данных целей лучше использовать различные методы контрастной рентгенографии (пр. контрастная уретрограмма, цистограмма). Также, для оценки положения внутренних органов применяется ультразвуковое исследование.
• Дивертикул прямой кишки без промежностной грыжи
Цели лечения – нормализация дефекации, предотвращение дизурии и ущемления органов. Нормальную дефекацию иногда удается поддерживать посредством слабительных, смягчителей стула, коррекции кормления и периодической эвакуации содержимого толстого отдела кишечника посредством клизм и мануального опорожнения. Однако, длительное использование данных методов противопоказано, ввиду вероятности развития ущемления внутренних органов, и основу лечения составляет хирургическая коррекция.
Для хирургической коррекции чаще всего используются две методики герниорафии: традиционная методика (методика анатомической репозиции) и транспозиция внутреннего обтуратора (внутренней запирательной мышцы). При традиционной методике создается большее напряжение в зоне операционной раны и возникают определенные трудности при закрытии вентрального края грыжевых ворот. Методика транспозиции внутренней запирательной мышцы требует большего профессионализма со стороны хирурга (особенно при выраженной атрофии обтуратора), но создает меньшее напряжение в зоне дефекта и позволяет достаточно легко закрывать вентральный край грыжевых ворот. Другие методики герниорафии могут включать использование поверхностной ягодичной, полусухожильной и полуперепончатой мышц, широкой фасции, применение синтетической сетки, подслизистого слоя тонкого кишечника а также сочетание данных техник.
При двусторонней промежностной грыже, часть врачей предпочитают проводить две последовательные операции на каждую сторону с интервалом 4-6 недель, но также вероятно проведение одномоментного закрытия дефекта. При последовательном закрытии дефекта снижается вероятность временной деформации ансуса и уменьшается послеоперационный дискомфорт и тенезмы, но выбор методики чаще зависит от предпочтений хирурга.
Хотя данные по эффективности несколько противоречивы, у не кастрированных кобелей во время операции все же показано проведение кастрации в целях снижения вероятности рецидивов грыжи а также для уменьшения размеров простаты при ее доброкачественной гиперплазии. Ушивание прямой кишки при подозрении на дивертикул проводится крайне редко, ввиду значительного повышения риска развития послеоперационной инфекции. Колопексия может снизить вероятность формирования послеоперационного выпадения прямой кишки. Вероятно также проведение цистопексии, но данная процедура проводится достаточно редко ввиду вероятности развития ретенционного цистита.
Предоперационная подготовка
За 2-3 дня до операции рекомендовано назначение смягчителей стула и слабительных. Непосредственно перед операцией проводится эвакуация содержимого толстого отдела кишечника посредством мануального опорожнения и клизмы. При смещении в полость грыжи мочевого пузыря – проводится его катетеризация. Антибиотики вводятся в целях профилактики внутривенно, сразу после седации животного.
Подготовка операционного поля и укладка
Операционное поле готовится на расстоянии 10-15 см вокруг промежности во все стороны (краниально над хвостом, латерально за седалищными буграми и вентрально за семенниками). Укладка животного на животе с оттягиванием и фиксацией хвоста. Оптимально проводить операцию у животного с приподнятым тазом.
Хирургическая анатомия
Диафрагму таза помимо фасции формируют две парные мышца (подниматель ануса и хвостовая мышца) и наружный сфинктер ануса. Подниматель ануса (m. levator ani) берет начало от дна таза и медиальной поверхности подвздошной кости, проходит латерально от ануса, затем сужается и прикрепляется вентрально к седьмому хвостовому позвонку. Хвостовая мышца (m. coccygeus) начинается на седалищной ости, ее волокна проходят латерально и параллельно поднимателю ануса, прикрепляется вентрально на II-V хвостовых позвонках.
Прямокишечно-копчиковая мышца (m. rectococcygeus) состоит из гладких мышечных волокон, начинается от продольной мускулатуры прямой кишки и прикрепляется вентромедиально на хвостовых позвонках.
Крестцовобугровая связка (l. sacrotuberale) у собак соединяет конец боковой части крестца и поперечный отросток первого хвостового позвонка с седалищным бугром. У кошек данное образование отсутствует. Седалищный нерв лежит непосредственно краниально и латерально по отношению к крестцовобугровой связке.
Внутренний запиратель – веерообразная мышца покрывающая дорсальную поверхность полости таза, он начинается на дорсальной поверхности седалищной кости и симфиза таза, проходит над малой седалищной вырезкой вентрально к крестцовобугровой связке. Внутренняя срамная артерия и вена а также срамной нерв проходят каудомедиально на дорсальной поверхности внутреннего запирателя, латерально к хвостовой мышце и поднимателю ануса. Срамной нерв расположен дорсально к сосудам и разделяется на каудальный ректальный и промежностный нервы.
В большинстве случаев грыжа формируется между наружным поднимателем ануса и самим анусом, и именуется кадуальной. При формировании грыжи между крестцово-бугровой связкой и ягодичной мышцей – грыжа именуется как седалищная. При формировании грыжи между поднимателем ануса и хвостовой мышцей, она именуется дорсальной. При формировании грыжи между седалищно-уретральной, бульбокавернозной и седалищно-кавернозной мышце, грыжа именуется вентральной.
Операционный доступ
Разрез кожи начинается под хвостом в зоне прохождения хвостовой мышцы, затем следует над припухлостью грыжи на 1-2 см латеральнее ануса и заканчивается на 2-3 см вентральнее дна таза. После рассечения подкожных тканей и грыжевого мешка, проводится идентификация грыжевого содержимого и рассечение фиброзного прикрепления его к окружающим тканям с последующим вправлением его в брюшную полость. Поддержание репозиции органов в брюшной полости проводится посредством влажного тампона или губки расположенных в грыжевом дефекте. Затем проводится идентификация мышц участвующих в формировании диафрагмы таза, внутренних срамных артерий и вен, срамного нерва, каудальных ректальных сосудов и нервов и крестцовобугровой связки. Далее проводится герниорафия в зависимости от выбранной методики.
Традиционная (анатомическая) герниорафия
При данной методики проводится сшивание наружного сфинктера заднего прохода с остатками хвостовой мышцы и поднимателя ануса а также с крестцовобугровой связкой и с внутренним обтуратором . Ушивание дефекта проводится узловатым швом, монофиламентной не рассасывающейся или длительно рассасывающейся нитью (0 — 2-0). Первые швы накладываются на дорсальном крае грыжевых ворот, постепенно перемещаясь вентрально. Расстояние между стежками шва не более 1 см. При наложении швов в область крестцовобугровой связки оптимально проходить через нее а не вокруг, ввиду вероятности захвата седалищного нерва. При наложении швов между наружным сфинктером и внутренним обтуратором следует избегать вовлечения срамных сосудов и нерва. Подкожные ткани собираются обычным образом с использованием рассасывающихся нитей, затем проводится ушивание кожи не рассасывающимся материалом.
Герниорафия с транспозицией внутренней запирательной мышцы.
Проводится рассечение фасции и периоста вдоль каудальной границы седалищной кости и места происхождения внутренней запирательной мышцы, затем при помощи периостального элеватора внутренний обтуратор приподнимается над седалищной костью и проводится транспозиция данной мышцы дорсомедиально в грыжевые ворота с расположением ее между наружным сфинктером, остатками мышц диафграмы таза а и крестцовобугровой связкой. Вероятно отсечение сухожилии внутреннего обтуратора от места прикрепления для облегчения закрытия дефекта. После чего накладываются узловые швы как при традиционной технике, медиально внутренний обтуратор соединяется с наружным сфинктером, а латерально с остатками мышц диафрагмы таза и крестцовобугровой связкой.
Послеоперационный уход
Для снижения боли, потуг и вероятности формирования выпадения прямой кишки – проводится адекватное послеоперационное обезболивание. При возникновении пролапса прямой кишки – проводится наложение временного кисетного шва. Антибактериальная терапия, в отсутствии значительных повреждений тканей, прекращается через 12 часов после операции. Также, после операции проводится мониторинг состояния швов, на предмет вероятной инфекции и воспаления. В течение 1-2 месяцев проводятся коррекция диеты и назначаются препараты для смягчения стула.
Прогнозы чаще благоприятные, но во многом зависят именно от профессионализма хирурга.
Валерий Шубин, ветеринарный врач, г. Балаково.
источник

Промежносная грыжа: причины, диагностика и лечение 
Среди собак почти всегда она появляется у самцов, из которых около 80% являются некастрированными. У самок, в отличие от самцов, вес мышц, формирующих дно таза, является заметно большим, что и обуславливает большую крепость этой анатомической структуры. Наиболее частый возраст больных животных – 7-9 лет. Существует породная предрасположенность, более всего предрасположены собаки пород пекинесы (как самцы, так и самки), боксеры, колли, корги.
Первые клинические признаки обычно выглядят как простая припухлость в области сбоку от основания хвоста и не вызывают никакого дискомфорта у животного. С дальнейшим увеличением отверстия и, соответственно, вхождением в грыжевой мешок жизненно важных органов симптоматика развивается вплоть до тяжелых расстройств дефекации и мочеиспускания. Со стороны кишечника наблюдаются затрудненная дефекация вплоть до запора, болезненные и безрезультатные позывы к дефекации. Со стороны мочеполовой системы симптомы очень сходны – болезненное мочеиспускание по каплям, болезненные позывы, связаны они с выпадением мочевого пузыря, которое наблюдается у 20-25% больных животных. В тяжелых случаях наблюдается инфицирование кожи грыжевого мешка, ее изъязвление, нарушение целостности с выпадение содержимого наружу.
Для диагностики грыжи в большинстве случаев достаточно обычного осмотра, пальпации и ректального обследования во время которого находят расширенную прямую кишку, которая своей стенкой контактирует непосредственно с кожей (рис.2) 
Дополнительно проводят УЗИ грыжевого мешка для определения наличия в нем мочевого пузыря, состояния простаты, наличия петель кишечника и свободной жидкости. Диагностические процедуры должны приводить к точной диагностике данной патологии, т.к. множество других заболеваний приводят к похожей припухлости в области ануса и прямой кишки – это опухоли прямой кишки и параанальных желез, абсцессы параанальных желез, инородные тела прямой кишки, новообразования самого ануса.
Лечение промежностной грыжи всегда комплексное. Легкие случаи можно корректировать терапевтически, но это никогда не приведет к полному вправлению содержимого грыжи и исчезновению всех симптомов заболевания. Только комбинируя терапевтический и хирургический метод можно избавить животное от данной проблемы. Терапевтическая помощь заключается в назначении препаратов, которые облегчают акт дефекации – слабительных. Также для улучшения опорожнения кишечника используют рационы кормления богатые клетчаткой, регулярные очищающие клизмы. Основной метод лечения в любом случае промежностной грыжи хирургический. Большинство операций проводится в плановом порядке, но в случаях, когда в грыжевой мешок попадает мочевой пузырь и/или петли кишечника оперативное вмешательство необходимо проводить экстренно.
Существует несколько техник закрытия грыжевого дефекта: 1) традиционный – когда дефект закрывают мышцами, между которыми произошло выпячивание (рис.3). 2) транспозиционный – для закрытия дефекта дополнительно используют внутреннюю запирательную мышцу. Он является более надежным, т.к. создается более мощная конструкция из собственных мышц больного животного (рис.4) . 3) использование сетчатых трансплантатов (рис.5).
При двусторонней грыже, если позволяет состояние больного животного, лучше провести операцию сразу с двух сторон, в противном случае повторное оперативное вмешательство проводят через 3-4 недели. Во время операции на самой грыже настоятельно рекомендуется сделать ряд других операций, которые уменьшат риск повторного выпадения. Кастрация – у некастрированных кобелей риск рецидива увеличивается почти в 3 раза по сравнению с теми, которые были кастрированы во время грыжесечения и совершенно необходима кастрация тем кобелям у которых на момент диагностики промежностной грыжи была диагностирована гипертрофия простаты. Колонопексия и цистопексия – подшивание стенки соответственно толстого кишечника и мочевого пузыря к брюшной стенки изнутри для уменьшения их подвижности и возможности повторного появления грыжи.
После операции животному строго ограничивают физическую активность на срок до 4-х недель, на 2-3 дня назначают обезболивающие и слабительные препараты.
В любом случае промежностной грыжи у животного выбор наилучшей методики операции зависит от врача, который после оценки общего состояния животного, проведения дополнительных анализов и инструментальной диагностики решает какой объем оперативного вмешательства будет выполнен для получения наилучших результатов.
Главный врач, хирург, ортопед ВЦ “Алден-вет”
источник
О том, возможно ли лечение грыжи без операции, задумывается каждый, кто столкнулся с этой проблемой. Мы тоже поговорим об этом с читательницами женского сайта «Красивая и Успешная».
Чаще всего, если по результатам МРТ обнаружена грыжа больших размеров, врачи предлагают срочно оперироваться, убеждая пациента в том, что это оптимальное решение проблемы, иначе «не будете ходить» и «не сможете контролировать мочеиспускание и дефекацию».
По крайней мере, именно эти аргументы напугали в свое время меня и тех, кто лечился со мной в палате после дискэктомии – именно так называется операция по удалению межпозвоночной грыжи.
А ведь очень часто именно отсутствие полной информации о других методах лечения толкает людей на решительный шаг.
Мне удалили межпозвоночную грыжу. Согласилась бы я на это, если бы хорошо знала об альтернативных методах лечения грыжи позвоночника без операции? Трудно сейчас ответить.
Для меня убедительными аргументами в правильности принятого решения стали следующие:
- Моя межпозвоночная грыжа поясничного отдела была 7 мм.
- Она защемила нервный корешок, и боль не проходила более 2 месяцев.
- Мне совсем не помогали блокады и лечение противовоспалительными препаратами.
- Я уже не чувствовала стопы и не могла передвигаться без посторонней помощи.
- Когда невропатолог при осмотре колол иголочкой ногу, я вообще не ощущала боли.
- Плюс ко всему и операция, и лечение межпозвонковой грыжи без операции стоит немалых денег. У меня были средства выбрать что-то одно. Я не знала точно, можно ли избавиться от позвоночных грыж без операции альтернативными методиками, а вот в положительном исходе микродискэктомии я была уверена – было несколько знакомых, которым успешно удалили грыжу.
- К тому же, для меня в тот период первостепенным было снятие боли, а после операции этот симптом исчезал сразу, тогда как при других методиках нужно было время – несколько сеансов.
Итак, давайте с вами посмотрим, что предлагают сегодня для избавления от этого недуга, кроме операции?
Мы не будем останавливаться, какие медикаменты назначают для лечения грыжи позвоночника, так как это должен делать только невропатолог, а лишь расскажем о том, чем можно и нужно дополнить консервативное медикаментозное лечение:
- Физиотерапия при лечении грыжи диска без операции очень полезная процедура. Практикуют УВЧ, магнитотерапию, электрофорез с никотиновой кислотой и другие физиопроцедуры.
- Важной частью лечения грыжи являются физические упражнения на растяжение позвоночного столба. Специальные комплексы помогут снизить компрессию дисков. Упражнения назначает инструктор ЛФК, учитывая протекание болезни.
- При грыже диска также рекомендуется 2–3 раза в неделю носить мышечный жесткий корсет (пояс), который снимет нагрузку на поврежденный диск. Также этот пояс нужно надевать во время физической работы.
- А вот массаж при грыже в стадии ее обострении не рекомендуется. Можно разминать ногу, которую тянет, разрабатывать стопу, но вот массаж спины при грыже может привести к нежелательным последствиям.
Многие считают мануальную терапию очень эффективной для лечения позвоночной грыжи без операции, особенно в том случае, когда наблюдается смещение позвонков. Мануальщик (не массажист!) диски ставит на место именно руками – вправляет. После сеанса снимается спазм мышц, снижается давление на диск, восстанавливается кровоснабжение в сегментах позвоночника.
Но всегда ли показана мануальная терапия при грыже диска?
- Если помимо межпозвоночной грыжи обнаружены остеофиты – костные разрастания, и наблюдается изменения подвижности позвонков, то мануальная терапия бесполезна.
- Если болезнь находится в стадии обострения, мануальная терапия противопоказана. То есть, при острых болях не рекомендуется обращаться к мануальщику.
- Не каждый мануальный терапевт сможет «загнать» обратно в диск выпячивание больших размеров, поэтому при грыже свыше 9–10 мм мануальная терапия считается малоэффективным методом. Хотя есть положительные отзывы о лечении грыжи позвоночника без операции с помощью мануальной терапии, в которых рассказывают, как после лечения уменьшились даже большие выпячивания.
Вот небольшой отзыв, который подскажет читателям sympaty.net несложный способ профилактики межпозвоночной грыжи:
- Однажды мне мануальщик посоветовал очень простой и действенный прием профилактики межпозвоночных грыж. Нужно сразу после того, как вы проснетесь и встанете с кровати, подпрыгнуть 40 раз двумя ногами с приземлением на полную стопу. Диски всегда будут оставаться подвижными и эластичными, и никакая грыжа не страшна. Игорь.
В основе многих современных методик лечения грыжи без операции лежит вытяжение позвоночника. Если говорить образно, то суть процедуры следующая: раздвигаются позвонки – снижается давление — снимается отек – уменьшается грыжа – разжимается корешок нерва — боль отступает.
Но это метод лечения вызывает споры медиков, и нет однозначного ответа на вопрос, в каких случаях можно лечить грыжу диска этим способом?
Принцип работы Бубновского, который широко практикует лечение позвоночных грыж без операции: «Человек ленив и слаб! Нужно заставить работать мышцы!»
Основной акцент этой методики – движение, упор на всевозможные тренажеры, которые растягивают мышцы и заставляют их работать. После занятий расслабляется позвоночник, улучшается кровоснабжение.
Регулярные упражнения на этих устройствах снимают отек, и боль в спине проходит.
Также Бубновским разработан комплекс, которые можно выполнять дома. Все это описано в его многочисленных книгах, одна из которых «Грыжа позвоночника – не приговор». Но этот метод лечения грыжи без операции тоже подходит не всем:
- Я занимался на тренажерах в центре Бубновского 5 дней. С мячом и грузами. Мне все пытались растянуть мышцы. В одну ночь я не мог спать из-за сильных болей, а утром перестал ходить. Через день меня прооперировали. Конечно же, многим подходит лечение грыжи без операции по Бубновскому, но, скорее всего, если нет обострения болезни. Если у вас есть боль, то лучше не заниматься. А как для профилактики грыж позвоночника – отличная система. Николай
В одной статье невозможно подробно рассказать обо всех способах избавления от грыжи без операции, поэтому предлагаем краткий обзор еще нескольких методик.
В определенные точки на теле, которые знает специалист, вводятся иголки. Происходит снятие отечности, уменьшается защемление нервного корешка, и снимается боль. Данный метод не всегда эффективен в лечении грыж позвоночника в запущенной стадии, но вот снять боль в период обострений с помощью иголок можно. То есть, рекомендовать это метод лечения как альтернативу операции sympaty.net не может. Но многие люди, у которых есть грыжи, практикуют использование аппликаторов с иголками в домашних условиях.
Одним из методов избавления грыж позвоночника без операции является гирудотерапия, а попросту говоря, лечение пиявками. Они впрыскивают в грыжу активные компоненты, которые рассасывают выпячивание. Таким образом, грыжа небольших размеров уменьшается.
Немногие слышали о лечении грыжи плазмой – новой методике избавления от грыжи без операции. Процедура проводится амбулаторно. С помощью тонкого электрода, который вводится в область грыжи, в хряще плазмой выжигается место, куда помещается выпячивание. Лечение плазмой безболезненное, человек в тот же день уходит домой.
Сегодня большой популярностью пользуется медицинский препарат Карипазим для лечения грыж позвонков. Он вводится через электрофорез и сушит выпячивание. Есть положительные отзывы об этом препарате. Но есть и предостережения о том, что тяжело купить не подделку.
Эта методика более эффективна для лечения смещенных дисков, но также оказывает дополнительное действие «втягивания» небольшой межпозвоночной грыжи. Вакуум способствует щадящему раздвиганию сжатых дисков, в образовавшееся пространство поступает жидкость, которая начинает питать диск, и он восстанавливает свои объемы.
Через специальные иглы в область межпозвоночной грыжи вводится гомеопатический препарат, который снимает основные симптомы при грыже позвоночника: отечность, спазм, боль.
Существуют и другие методики, которыми проводят лечение грыжи без операции. Но, как говорил один врач, при острой боли, которую вызывает грыжа, больной начинает бросаться из крайности в крайность – ищет лучшие способы, как вылечить грыжу без операции? Но острая боль стихает постепенно сама по себе в течение 3 месяцев. Лечить небольшую грыжу диска не надо.
Что успевает за 3 месяца пациент? Он лечит грыжу вытяжением – не помогает, лежит на иголках – не действует, занимается на тренажерах – ноль эффекта. А потом идет к знахарю и – о чудо! – от грыжи диска спасли травки. Нет! Просто прошло время.
Ведь хождения в поисках лучшего метода лечения грыжи без операции могло начаться в обратном порядке со знахаря, и тогда помогло бы вытяжение позвоночника.
Заняться лечением грыжи лучше до ее появления! Следите за своим здоровьем, выполняйте специальные упражнения для позвоночника, и никакие операции вам не будут нужны.
источник