Грыжей называется выход органов или их частей из полостей, занимаемых ими в нормальных условиях через существующие или вновь появившиеся отверстия. Грыжи бывают самыми разнообразными в зависимости от анатомической зоны, где они появляются, по механизму образования, по органам входящим в состав грыжи.
На начальном этапе грыжи проявляют себя наличием образования на передней брюшной стенке, легко вправляются, исчезают в горизонтальном положении тела. Болевые ощущения, как правило, не беспокоят больных. Однако всегда со временем происходит увеличение дефекта, появляются болевые ощущения, грыжи перестают вправляться, возникает опасность развития грозных хирургических осложнений.
Лечение пупочной грыжи исключительно хирургическое.
К настоящему времени предложены сотни способов оперативных вмешательств. Современное представление об оптимальной хирургической методике заключается в использовании ненатяжных методик с обязательной имплантацией сетчатого эндопротеза. Такой подход достоверно улучшил результаты лечения пациентов с грыжами. Накоплен большой опыт применения сетчатых имплантов, разработаны различные способы их установки и фиксации. Однако до сих пор не решены все проблемы.
Открытые операции, когда выполняется рассечение кожных покровов для осуществления доступа к грыжевому дефекту, имеют один, но весомый недостаток. После завершения пластики дном раневого канала всегда является сетчатый имплант. Существует риск попадания инфекции с кожи по ходу раны в зону инородного тела. В самой ране существуют небольшие гематомы, зоны ишемизированных тканей, которые являются благодатной почвой для развития микробного процесса. Некоторые из методик подразумевают расположение сетки в подкожно-жировом слое, что провоцирует длительное поддержание сером.
Подобных недостатков лишена одна из наиболее современных методик операции — лапароскопическая IPOM-герниопластика. Философия вмешательства заключается в полном разобщении импланируемого устройства от ран передней брюшной стенки. В данном случае сетка располагается внутри брюшной полости и укрепляет заднюю поверхность живота, все слои которого не подвергались хирургической агрессии (разрез, диссекция) т. е. полностью интактны. Раны передней брюшной стенки находятся на значительном расстоянии от зоны операции.
При использовании троакарных гильз в момент введения сетчатого импланта полностью отсутствует контакт с потенциально инфицированными кожными покровами. Все это снижает риски воспалительных осложнений, реже возникают послеоперационные серомы. Расположение сетки внутри брюшной полости имеет еще одно преимущество — при повышении внутрибрюшного давления сетка плотно прижимается к брюшной стенке, что также уменьшает риск рецидива грыжи после операции.
В нашем отделении лапароскопическая IPOM-герниопластика применяется при пупочных грыжах, грыжах белой линии живота, послеоперационных вентральных грыжах, грыжах спигелевой линии.
Мы используем две методики IPOM-герниопластики — лапароскопическая герниопластика и трансвагинальная герниопластика с лапароскопической ассистенцией.
При первой операции все точки хирургического доступа, а это небольшие разрезы 5 и 12 мм выполняются на животе, при второй основные этапы операции выполняются через проколы заднего свода влагалища. При сопоставимой эффективности и безопасности трансвагинальная операция обладает лучшим косметическим эффектом, легче переносятся больными. Отделение обладает большим опытом выполнения подобных операций.
Хорошие результаты операций, наблюдаемые в течение ряда лет, быстрая реабилитация после операции, комфортное послеоперационное течение позволяют нам предложить современное, эффективное решение непростой проблемы вентральных грыж.
источник
История лапароскопической герниопластики началась с 1982 г., когда R. Ger опубликовал сообщение о первом лапароскопическом вмешательстве по поводу паховой грыжи. В 1990 г. независимо друг от друга L. Shultz и J. D. Corbitt сообщили о своем опыте лапароскопического закрытия грыжевого деффекта с помощью сетки. Уже в 1993 году эти операции начали выполнять в Самаре.
За прошедшее время в мире выполнено большое количество лапароскопических герниопластик. Доказана высокая эффективность, безопасность данного метода. На сегодняшний день говорить о новизне методике не совсем корректно.
Современная тактика в отношении грыж заключается в том, что наиболее эффективным считается укрепление мышечной стенки с использованием для этого сетчатых протезов — так называемая ненатяжная методика. Ранее применявшиеся способы закрытия грыжевого дефекта собственными тканями давали большой процент рецидивов, так как сшивались растянутые, истонченные ткани.
Используемые сегодня современные хирургические сетки, обладают достаточной прочностью для противодействия силам выталкивающим внутренние органы через грыжевой дефект при повышенном внутрибрюшном давлении. Кроме того они являются каркасом, на который нарастает соединительная ткань. За счет этого через 1,5-2 месяца в области операции формируется прочный соединительнотканный слой, армированный проленовой сеткой. В арсенале современного хирурга широкий выбор специальных инструментов для надежной фиксации сетки и разнообразные имплантанты — титановые, полимерные, частично рассасывающиеся, покрытые специальным отталкивающим покрытием для предотвращения прилипания к сетке внутренних органов.
Традиционные способы герниопластики подразумевают классический хирургический подход к грыже через разрез передней брюшной стенки. Большинство этапов операции хорошо знакомы хирургам по старым методикам герниопластики, чем объясняется простота освоения данной методики. Частое применение в большинстве стационаров традиционной операции связано с простотой освоения, отсутствием необходимости в закупке дорогостоящего эндоскопического оборудования, расходного материала в виде эндоскопических герниостеплеров, фиксирующих сетку к тканям титановыми или полимерными фиксаторами. Конечно, наличие протяженного разреза дает больший процент послеоперационных болей.
Доказано, что операция через проколы реже сопровождается инфицированием или образованием гематом, позволяет пациенту раньше вернуться к обычной жизни, имеет лучший косметический эффект. Кроме того за многие годы нами накоплен достаточный опыт выполнения подобных вмешательств, поэтому в своей работе именно лапароскопическую герниопластику мы предпочитаем другим видам оперативных вмешательств.
- Курение.
- Хроническая обструктивная болезнь легких (ХОБЛ).
- Аневризма брюшной аорты.
- Длительная работа, связанная с подъемом тяжестей.
- Положительный семейный анамнез.
- Аппендэктомия.
- Простатэктомия.
- Перитонеальный диализ.
Факторы, способствующие образованию грыж, можно разделить на предрасполагающие и производящие.
К предрасполагающим факторам относят наследственность, возраст (например, слабая брюшная стенка у детей первого года жизни, атрофия тканей брюшной стенки у старых людей), пол (особенности строения таза и большие размеры бедренного кольца у женщин, слабость паховой области и образование пахового канала у мужчин), степень упитанности (быстрое похудание), травма брюшной стенки, послеоперационные рубцы, паралич нервов, иннервирующих брюшную стенку. Эти факторы способствуют ослаблению брюшной стенки.
Производящие факторы вызывают повышение внутрибрюшного давления; к ним относят тяжелый физический труд, трудные роды, затруднение мочеиспускания, запоры, длительный кашель. Усилие, способствующее повышению внутрибрюшного давления, может быть единственным и внезапным (подъем тяжести) или часто повторяющимся (кашель).
Причиной образования врожденной грыжи является недоразвитие брюшной стенки во внутриутробном периоде: эмбриональные пупочные грыжи, эмбриональная грыжа (грыжа пупочного канатика), незаращение влагалищного отростка брюшины. Вначале формируются грыжевые ворота и грыжевой мешок, позже в результате физического усилия внутренние органы проникают в грыжевой мешок.
При приобретенных грыжах грыжевой мешок и внутренние органы выходят через внутреннее отверстие канала, затем через наружное (бедренный канал, паховый канал).
источник
«Самый лучший гинеколог из всех! Назначила курс лечения, который сразу же помог решить мою сложную проблему! Вести свою беременность доверю только ей!»
«Николаева! Николаева! и еще раз Николаева. уже много лет только она одна. И всем советую только ее! Спасибо Вам Елена Владимировна. »
«Спасибо Вам за безболезненно поставленную эпидуральную анестезию и за позитив, который от Вас исходит!»
«Очень хороший, профессиональный хирург, порядочный, тактичный, внимателен к пациентам. Рекомендую.»
«Очень хороший врач, профессионал своего дела, все понятно и доступна объясняет. Помог решить мою проблему, за что я очень ему благодарна. Ни капли не сожалею, что попала к нему на прием. Замечательный врач. Рекомендую всем Ларцева Ю.В..»
«В местной поликлинике не могли поставить диагноз на протяжении 2-х лет. Попала к Красновой Н. А., взяли полностью все анализы и поставили правильный диагноз. Анализы, конечно, выходят дороговато, но самое главное — результат! Спасибо огромное!»
«Спасибо ей за достойное отношение к нашим детям и за профессионализм, который помогает бороться и добиваться успехов в лечении. Мы в Вас верим. »
«Хочу выразить свою благодарность Зиновию Яковлевичу за его профессионализм, и в буквальном смысле этого слова, спасение моей жизни! Великолепный специалист с большой буквы!»
«Слава Богу, я редко обращаюсь к врачам. Просто необходимости в этом нет. Но когда надо, как-то умудряюсь всегда попадать к очень хорошим специалистам. Вот и сейчас надо было проконсультироваться у хирурга, и я встретила замечательного врача Олега Владимировича. »
«Я не часто оставляю отзывы, но после того, как мене сделали операцию в гинекологическом отделении Самарской городской больницы № 7, хочу сказать спасибо врачам и медсёстрам этого отделения. Все, с кем мне пришлось общаться в этой больнице, относились. »
«Огромное спасибо профессору, офтальмологу и отличному специалисту Развейкину И.В.! Пришла к нему с диагнозом, который очень меня напугал: ВМД, влажная форма левого глаза. Один несчастный случай спровоцировал кровоизлияние на сетчатку ещё в позапрошлом. »
«Большое спасибо молодому, но очень внимательному врачу УЗИ — Городновой В. В.! Она не просто смотрит, а пытается понять почему обратились, почему болит. Не просто отдает заключение, как многие делают, а советует к какому врачу обратится. Большое спасибо!»
«Недавно мой сын проходил принудительное лечение в десятом отделении Самарской психиатрической больницы. Приятное впечатление оставило общение с заведующим отделением, Каторгиным Владимиром Анатольевичем. Поразили не только профессиональная этика, культура. »
«Так получилось, что своего хирурга до операции я так и не увидела. Только когда уже пришла в сознание, познакомилась с этим замечательным доктором, который не только успешно провел мне операцию, но и после наблюдал и контролировал состояние, мне потом. »
«Спасибо большое, В. В.Приданову , за Ваше умение успокоить, вселить оптимизм, удачи Вам во всем и благодарных пациентов.»
«Очень рады и благодарны, что попали именно к ней! Доктор от бога! Спокойная и грамотная, назначила лечение, направила на анализы, которые опровергли все худшие опасения, которые были!»
«Поздравляем с Днём медицинского работника! Библиотека — филиал № 27 МБУК г. О. Самара «СМИБС», ваш партнер.»
«В ГКБ 3 -я попал случайно-15.03.16г -находясь в р-не Хлеб.площади. Почувствовав себя плохо-сильнейшую головную боль. тошноту и головокружение .Меня довели до приемного покоя больницы( раньше я уже перенес -инсульт ) где оказался -гипертонический. »
«Михнова С. И. — отзывчивый доктор! Спасибо! Мужу моему очень помогла! Внимательно отнеслась к нашей проблеме. Главное — с нашим бюджетом пенсионеров, смогла назначить недорогое, эффективное лечение. Спасибо.»
источник
Найдена информация о 5 подходящих медицинских центрах. Удаление грыжи — цены и отзывы. Сравнительная таблица медицинских центров Самары, где есть удаление грыжи. Как лечить грыжу?
Грыжа является выпячивание внутренних органов или их каких-то частей под кожу, во внутренние полости или межмышечные пространства через отверстия в анатомических образованиях, при этом не приводя к нарушению целостности кожного покрова. Грыжа у взрослых не является редкостью, диагностику и лечение этого заболевания проводят врачи-хирурги.
На нашем портале собраны телефоны и адреса частных клиник или медицинских центров Самары, в которых назначается лечение или проводится операция по удалению грыжи. Мы собрали стоимость консультации врачей, а также цены на проведение хирургического вмешательства, позволяющего удалить грыжу. Оценить квалификацию хирургов и оценить их подход помогут отзывы пациентов, уже прошедших лечение грыжи.
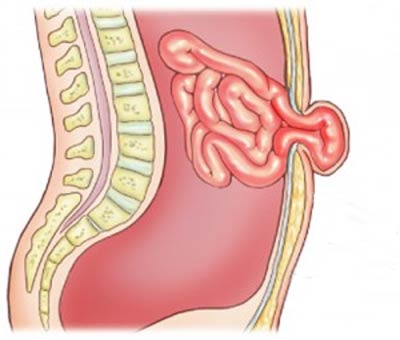
В зависимости от состояния пациента врач выбирает наиболее подходящую технику оперирования, при которой вправляется грыжевое выпячивание, после чего ушиваются края грыжевого дефекта. В зависимости от показаний, передняя брюшная стенка укрепляется сетчатым эндопротезом, который гарантирует исключение рецидива в дальнейшем и уменьшает сроки восстановления после хирургического вмешательства.
В большинстве случаев оперировать грыжу нет необходимости, со временем стихают симптомы болезни и наступает ремиссия. Около 70% пациентов наблюдает улучшение состояния в течение 12 недель, процент увеличивается на более продолжительных сроках. Хирургическая операция на грыжу требуется в редких случаях, как крайняя мера, если консервативные методы лечения оказываются бессильными перед болевым синдромом.
Диагноз врач выносит на основании слов и осмотра пациента, после оценки состояния его пахового канала. В некоторых случаях для диагностики используется УЗИ, но зачастую специалист может определить заболеваний и без его назначения.
Удаление паховой грыжи возможно только при помощи операции, во время которой вскрывается грыжевой мешок, а выпяченные органы помещаются обратно в брюшное пространство. После этого хирург проводит пластику в области пахового канала. Также может использоваться укрепление оболочки пахового канала при помощи специальной сетки из синтетического материала: дакрона, капрона, тефлона и других.
Операция по удалению паховой грыжи с последующей пластикой проводятся под местной анестезией, иногда врач может назначить общий наркоз. Если развивается двусторонняя грыжа, повторная операция на второй грыже проводится только через несколько месяцев — единовременная операции не выполняется.
На протяжении двух дней после удаления грыжи пациенту положен постельный режим. Исключаются всевозможных физические нагрузки, которые могут привести к повышению внутреннего давления и негативному влиянию на состояние послеоперационного шва.
источник
заместитель Главного врача по стационару, хирург, врач высшей категории
детский хирург,
врач высшей категории
хирург, врач высшей категории
Круглосуточная неотложная и плановая хирургическая помощь
Круглосуточный стационар
Малая травматичность хирургических вмешательств, высокая технологичность и знание дела – основа работы хирургического корпуса ЛДК «Медгард».
Хирургия ЛДК «Медгард» многопрофильна. Операции проводятся почти по всем хирургическим направлениям: общая хирургия, гинекология, урология, проктология, пластическая хирургия, отоларингология, ортопедия, травматология, торакальная хирургия (хирургия органов грудной клетки), флебология (хирургия вен) и другие.
Внедрены новейшие научно-технические достижения по приоритетным направлениям медицины: эндоскопическая хирургия, литотрипсия, андрологическая и гинекологическая пластика и другие. Используются новейшие средства и методы при лечении урологических заболеваний, заболеваний желудочно-кишечного тракта, органов дыхания и других систем. Проводятся операции любой категории сложности.
Необходимость хирургического вмешательства устанавливается на основе всесторонних клинических и функциональных исследований организма и лишь в том случае, когда консервативные методы лечения становятся неэффективными.
Специалисты «Медгарда» имеют большой опыт практической хирургии.
Операционные оснащены самой передовой техникой, в том числе лазерохирургической (используются лазерные скальпели-коагуляторы «ИРЭ-Полюс» ПС-0,97) и эндоскопической (установлены эндоскопические стойки Karl Storz). В абдоминальной хирургии и проктологии для гемостаза («заваривания» крупных сосудов) применяется система лигирования LigaSure.
В отделении реанимации имеется все необходимое для проведения неотложных жизнесберегающих мероприятий. Применяются импортные обезболивающие препараты и современное наркозное оборудование Multiplus и CrossVent. Имеются возможности использования любого вида анестезии: регионарной (перидуральной, проводниковой, спинномозговой, филд-блоков) и общей (внутривенной и ингаляционной, в том числе с искусственной вентиляцией легких).
Операционные оснащены автоматической системой очистки, стерилизации и фильтрации воздуха ламинарными потоками.
Услуги хирургического отделения ЛДК «Медгард»:
- амбулаторно-консультативный прием хирурга
- профилактические осмотры
- круглосуточная неотложная и плановая хирургическая помощь
- комплексная диагностика заболеваний желудочно-кишечного тракта
- комплексная диагностика варикозной болезни
- лапароскопическая диагностика (торакоскопия)
- консервативное лечение заболеваний желудка и двенадцатиперстной кишки (язвенной болезни и др.), желудочно-кишечных кровотечений, заболеваний желчного пузыря, печени, поджелудочной железы (холециститов, панкреатитов и др.)
- биопсия кожи и подкожной клетчатки
- малоинвазивная хирургия (лапароскопия, мини-доступ) в лечении заболеваний желчного пузыря и желчевыводящих путей (желчекаменной болезни и др.)
- неотложная и плановая хирургия грыж передней брюшной стенки (паховых, пупочных, послеоперационных и др.) с применением синтетических материалов (ненатяжные методики)
- лазерохирургическое и хирургическое лечение доброкачественных образований кожи и подкожной клетчатки (атеромы, липомы, папилломы и т. п.)
- иссечение келлоидных рубцов с косметическим эффектом
- эндовазальная (внутрисосудистая) лазерная коагуляция варикозной болезни вен нижних конечностей
- хирургическое лечение варикозной болезни вен нижних конечностей
- аппендэктомия при острых и хронических аппендицитах с использованием лапароскопических методик, мини-доступа
- хирургия при травмах брюшной полости и грудной клетки (при переломах ребер, пневмотораксе, гемотораксе)
- оперативное лечение язвенной болезни желудка и двенадцатиперстной кишки при стенозе (сужении) выходного отдела желудка, перфорации, кровотечении
- трансуретральная резекция аденомы простаты
- малоинвазивное лечение геморроя
- хирургическое лечение острой кишечной непроходимости
- ЛОР-хирургия
- пластическая хирургия
- андропластика и андропротезирование
- и многое другое
Лапароскопия – малотравматичная оперативная технология, при которой делаются несколько небольших (1-2 см) разрезов для доступа хирургического инструментария и видеоэндоскопа, передающего изображение на видеоэкран и позволяющего контролировать все производимые хирургом манипуляции. При проведении лапароскопических операций в брюшную полость вводится углекислый газ для наддува полости и обеспечения доступа к органам.
Мини-доступ – малотравматичная оперативная технология, при которой делается один разрез 3-4 см. Через него и проводится операция, для чего в месте разреза устанавливается система специальных приспособлений (ранорасширителей), позволяющих визуально контролировать ход операции и работать на глубине от 5 до 20 см. Мини-доступ является альтернативой лапароскопической операции в случаях, когда пациент ранее уже оперировался или имеет сопутствующие сердечно-легочные заболевания.
Ненатяжная методика – современная технология, применяемая в хирургии грыж различной локализации. Она была предложена около 20 лет назад Лихтенштейном и позволила значительно снизить количество послеоперационных осложнений. Это способствовало ее широкому внедрению в практику.
Данная технология обеспечивает хороший лечебный эффект и практически полностью гарантирует отсутствие рецидива грыжи.
При операциях, часто осуществляемых лапароскопически, место удаленной грыжи покрывается полипропиленовой сеткой (имплантатом), которая фиксируется к нормальным тканям. Операция выполняется в течение 15-20 минут. Операционные боли в большинстве случаев отсутствуют. Выписка после операции производится либо в этот же день, если грыжа была небольших размеров, либо в течение 1-2 дней. В послеоперационном периоде необходимо 1-2 осмотра.
В «Медгарде» применяются имплантаты ведущих мировых производителей: Ethicon, C. R. BARD и других. Их особенностью является абсолютная безопасность для здоровья пациента, полное отсутствие воспалительной реакции окружающих живых тканей на материал и простота в применении. Это подтверждено многочисленными клиническими и лабораторными исследованиями.
Лазерные скальпели-коагуляторы «ИРЭ-Полюс» ПС-0,97 предназначены для рассечения и удаления мягких тканей, а также остановки кровотечений в общей, косметической, гинекологической, ЛОР, лапароскопической, эндоскопической и других областях хирургии. Могут применяться для проведения процедур силовой лазерной терапии, например, лазерной термопластике хрящей. Использование аппаратов позволяет уменьшить операционные и послеоперационные боли, потери крови, дает возможность хирургу работать на сухом операционном поле, ускорить излечение, зачастую заменить госпитализацию амбулаторным лечением. При хирургическом воздействии лазерное излучение убивает патогенную микрофлору и опухолевые клетки, снижает риск инфекций, в том числе привитых (СПИД, гепатиты и т. д.)
Эндоскопическое оборудование Karl Storz позволяет выполнять широкий спектр хирургических операций с максимально щадящим вмешательством, резко снижая их риск и обеспечивая короткий период послеоперационной реабилитации пациента.
Медицинское эндоскопическое оборудование Karl Storz является признанным мировым стандартом качества, надежности и ценности для диагностики и лечения. Нет уголка на нашей планете, где бы врачи не были бы знакомы с этой выдающейся медицинской техникой. Сегодня Karl Storz — это предприятие мирового значения, с заводами в Германии, Швейцарии, США и Франции и представительствами на всех континентах. Большое число ведущих лечебных учреждений оснащены эндоскопическим оборудованием этой компании.
Сегодня спектр областей применения оборудования Karl Storz необычайно широк. От традиционных: оториноларингологии, хирургии, гинекологии, урологии, до ультрасовременных: эндовазкулярной хирургии и фотодинамической диагностики.
Система лигирования (заваривания) сосудов LigaSure.
В отличие от традиционных коагуляторов система «Лига-Шу» не высушивает ткани, а расплавляет белки сосудистой стенки, формируя их в гомогенную прочную рассасывающуюся пломбу (коллагенат). Прочность полученного коллагената в несколько раз превышает величину систолического артериального давления в сосуде, и сравнима лишь с клиппированием или перевязкой сосуда. Заживление проходит без отторжения коллагената. Воспалительный процесс обычно на неделю короче, чем при лигировании сосудов шовным материалом в аналогичных условиях.
Система обеспечивает точно дозированную подачу энергии к тканям. Автоматическое завершение воздействия происходит через 2-6 сек. Обеспечивается надежный гемостаз (прекращение кровотечения) при работе с сосудами до 7 мм.
С помощью системы можно обрабатывать раны. Заваривание прядей тканей происходит без выделения сосудов (вены или артерии). В ране не остается инородного материала клипс, лигатур и др.
источник
Абдоминопластика — пластика живота выполняется по показаниям:
- при наличии избыточного отложения подкожно-жировой клетчатки в области передней брюшной стенки;
- нависающая кожно-жировая складка внизу живота;
- при наличии уже сформированного рубца в нижнем отделе живота (после кесарева сечения, аппендэктомии) и нависающей складки кожи над ним;
- при наличии дефектов передней брюшной стенки: грыжи белой линии живота, расхождение (диастаз) прямых мышц живота, дряблости мышечного каркаса передней брюшной стенки;
- при появлении полос растяжения на коже (растяжки), дряблости кожи, лишней кожной складки;
- при наличии вертикального рубца и избыточного кожно-жирового слоя передней брюшной стенки.
В зависимости от степени рекомендуют стандартную абдоминопластику с горизонтальным или вертикальным рубцом, миниабдоминопластику.
Миниабдоминопластика показана пациентам с 1 степенью изменений мягких тканей передней брюшной стенки, без выраженной складки и избытка кожно-жирового слоя. Данный метод позволяет убрать неэстетичный рубец внизу живота после ранее выполненных операциях и наличии небольшой складки или растянутой кожи над ним.
Стандартная абдоминопластика с вертикальным рубцом показана при наличии избытков кожи, подкожно-жирового слоя, растяжек или рубцов в околопупочной области. Данный метод позволяет сформировать хорошую талию, мышечный каркас, но оставляет заметный протяженный рубец от мечевидного отростка грудины до лобка. Очень часто техника с горизонтальным рубцом дополняется вертикальным компонентом, в связи с наличием большого избытка возле пупка, которые невозможно убрать при доступе только над лобком.
Также важно оценить состояние кожных покровов, тонус и эластичность мышц. В ряде случаев только наличие кожных растяжек может стать причиной для коррекции передней брюшной стенки.
Одной из причин деформации передней брюшной стенки является релаксация мышечно-апоневротического «каркаса», которая может служить причиной для расхождения прямых мышц живота, с нарушением их сократимости и формирования грыж. При расслаблении прямых, в некоторых случаях и боковых мышц передней брюшной стенки происходит выпячивание живота в передне-заднем направлении. Одним из способов коррекции мышечного каркаса является имплантация синтетического материала с умеренным натяжением. Это позволяет не только сформировать фиброзный рубец, стабилизирующий брюшную стенку в послеоперационном периоде, но и создать наиболее оптимальную форму живота и талии. По мнению многих хирургов, имплантация синтетической сетки по типу «sublay» является оптимальным вариантом операции. Как правило, кандидатами на данную операцию являются пациенты с многоплодной или многократной беременностью, у которых при минимальной толщине подкожно-жирового слоя отмечается выраженная деформация брюшной стенки, реже пациенты с выраженным кожно-жировым «фартуком» приводящим к значительному перерастяжению мышечно-апоневротического «каркаса».
Противопоказания делятся на абсолютные и относительные.
К абсолютным противопоказаниям относятся:
- артериальная гипертензия 3,4 степени
- ишемическая болезнь сердца
- некомпенсированный сахарный диабет
- глаукома
- инсульт
- инфаркт
- аутоиммунные заболевания в острой стадии
- гнойно-воспалительные заболевания
К относительным противопоказаниям следует отнести:
- планируемую беременность в ближайшее время;
- нестабильный вес пациента;
- наличие значительных послеоперационных рубцов в эпигастральной области;
- воспалительные заболевания кожи;
- нарушение свертывающей системы крови.
По мнению большинства специалистов, наилучшие результаты получаются у пациентов с умеренной или нормальной массой тела. Так как при выраженном ожирении, и значительной толщине мягких тканей появляется риск осложнений, например серома – локальное скопление жидкости и других местных, общих осложнений. Поэтому перед операцией рекомендуется подготовка: снизить массу тела до максимально возможных значений, активно ввести физические нагрузки, диеты.
Абдоминопластика относится к продолжительным и серьезным оперативным вмешательствам, необходимо тщательное обследование и оценка всех факторов риска (курение, заболевания соединительной ткани, склонность к келоидным рубцам и т.д.), оценка состояния кожи и подкожно-жировой клетчатки. При наличии дефектов мышечного каркаса врач может назначить дополнительные исследования, такие как УЗИ передней брюшной стенки или компьютерную томографию для определения величины расхождения мышц живота, наличие грыж.
Для адаптации органов брюшной полости к новым условиям повышенного внутрибрюшного давления в послеоперационном периоде, на протяжении пяти дней пациент тренирует себя с помощью бандажа, одевая его на несколько часов в день.
Также рекомендуется для сохранения нормального кровоснабжения и заживления послеоперационных ран отказаться от курения за две недели до операции и после, придерживаться низкокалорийной диеты и обеспечивать себя физической нагрузкой. Накануне перед операцией принять душ с антисептическим мылом и провести всю необходимую личную гигиену, быть натощак с 18:00 вечера и с утра отказаться от еды и питья полностью перед операцией.
Подготовиться к госпитализации взяв все необходимое из перечня в разделе пациенту.
Использование перидуральной анестезии или общего наркоза с интубацией и мышечной релаксацией. Перидуральная анестезия предполагает меньший риск, так как заключается во введении анестетика (лидокаина) в перидуральное пространство, говоря простым языком – укол в области позвоночника. Через короткое время наступает полное онемение нижних конечностей вплоть до верхнего плечевого пояса. Плюс данного вида анестезии при абдоминопластике заключается в ранней реабилитации, активации пациента, Вы скорее может встать с постели, не ограничены в питье и еде после операции и быстрее возвращается к привычному образу жизни.
После анестезии проводится оперативное вмешательство. Очень часто абдоминопластика выполняется в комбинации с липосакцией жировых «ловушек». Это дает уменьшение толщины жирового слоя без агрессивной техники и лучшей подвижности передней брюшной стенки для оптимального ее натяжения.
Разрез выполняется в зависимости от выбранной техники. При стандартной абдоминопластики он проходит на 8-10 см от спайки больших половых губ и тянется до гребней подвздошных остей (выступающие тазовые кости по бокам), при этом очень важно располагать доступ в скрытой зоне под нижним бельем, чтобы в будущем всегда была возможность спрятать рубец.
При выполнении миниабдоминопластики разрез проводится в той же зоне, но менее протяженный до 10-15 см в длину.
После формирования доступа к мышцам хирург определяет зону расхождения передних мышц живота и необходимости наложения стягивающих швов, установки сетчатого имплантата или мышечной пластики с целью укрепления мышечного корсета, формирования талии и ровной передней брюшной стенки.
Проводится перемещение пупка при стандартной абдоминопластике и фиксация его на новом месте.
Следующим этапом проводится натяжение кожно-жирового лоскута вниз и его сшивание с умеренным натяжением.
В обязательном порядке устанавливаются дренажи в зоне лобка на 1 сутки.
По окончании операции одевают компрессионное белье, которое придется носить в течение ближайшего месяца.
Пациента переводят в палату отделения, где ему выполняется медикаментозная симптоматическая терапия и надлежащий уход.
Является важным этапом в достижении успеха всей операции и сохранения здоровья пациента. Необходимым с целью профилактики осложнений является ранняя активация. Боль в послеоперационном периоде купируется анальгетиками и сохраняется очень короткое время. Рекомендуется соблюдать вынужденное положение при ходьбе, отказаться от курения и избыточного приема пищи, принимать антибиотики, выполняются перевязки и медикаментозная терапия, физиотерапия. При необходимости проводят УЗИ контроль передней брюшной стенки. На вторые сутки после операции пациент покидает палату отделения и наблюдается амбулаторно. Выраженный отек и гематомы проходят ко второй недели, швы снимаются при необходимости использования не рассасывающегося шовного материала на 7-10 сутки. Пациент носит компрессионное белье 1-2 месяца и после возвращается к привычному образу жизни, приобретая новый стройный силуэт и подтянутый живот.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Вопреки общему мнению, пупочная грыжа бывает и у взрослых, а не только у детей. Осложнения от этого заболевания могут быть весьма значительны. Поэтому лечиться необходимо своевременно, не запуская болезнь.
Врачи в большинстве случаев предлагают оперативный путь лечения, также как и при грыже живота. Больные предпочитают убрать грыжу без операции. В принципе, если не произошло защемление грыжи, она еще не вызывает дискомфорта и болей, можно попытаться вправить ее домашними средствами. Но при этом стоит всегда помнить, что перед началом лечения все же стоит проконсультироваться со специалистом.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Пупочная грыжа представляет собой выпячивание органов брюшной полости через пупочное кольцо. Чаще всего выпячиванию подвергаются кишечные кольца. У детей область выпячивания достигает 10–15 мм, у взрослых – до нескольких сантиметров.
Причиной заболевания может быть возрастающее давление внутри брюшной полости, напор которого не в состоянии сдержать мышцы брюшной стенки. Вторая причина – растяжение и утончение мышц пупочного кольца.
- Наследственная предрасположенность.
- Анатомические особенности строения организма больного.
- Перенесенные травмы.
- Ожирение или, напротив, излишняя худоба.
- Частое поднятие тяжестей, непосильный физический труд.
- Долгий и частый кашель или плач.
- Патологические запоры.
У некоторых женщин пупковая грыжа появляется после беременности, что и понятно. Ведь в течение нескольких месяцев беременная постоянно поддерживала своими мышцами будущего ребенка.
На первом этапе болезни грыжа не доставляет неприятных ощущений. Затем начинаются боли, сопровождающиеся тошнотой.
Основной симптом – выпячивание в зоне пупка, которое становится меньше или пропадает в лежачем состоянии. Если больной увидел, что пупочное кольцо расширено, это тоже признак грыжи.
Во время физической работы или сильного кашля могут появиться боли в области пупка. На более поздних стадиях возникают запор, отрыжка, неполадки с мочеиспусканием. Все эти признаки являются поводом обратиться к хирургу.
Самым серьезным осложнением пупочной грыжи является ее ущемление. При этом боли резко усиливаются, появляется тошнота и рвота. Ущемление приводит к непроходимости кишечника, отмиранию ущемленных тканей, перитониту. Возникает угроза жизни больному. Поэтому, если у страдающего от грыжи появились боли, речь о лечении в домашних условиях уже не идет. Необходимо вызвать скорую помощь.
Если пупочная грыжа пока беспокоит в основном только внешним видом, можно прибегнуть к народной медицине.
Считается, что если у ребенка или у взрослого человека пупочная грыжа, то операции ему не избежать. На самом деле не все так страшно – можно попробовать консервативное лечение. Благо, есть много проверенных средств.
Если у больного диагностирована пупковая грыжа, лечение можно провести при помощи народной медицины.
Народные способы избавления от пупочной грыжи – это либо прием внутрь сборов и настоев, либо прикладывание компрессов к больной области:
- В 1/5 стакана молока капнуть 6 капель скипидарного масла. На голодный желудок утром и на ночь делать по паре глотков этой смеси. Ею же намазывать пупок. Лечиться надо в течение 10 дней. При необходимости сделать перерыв на неделю и повторить курс еще раз.
- Мелко порезать семена подорожника и принимать их внутрь по 0,5 чайной ложки 10 раз в сутки. Курс продолжать 3 месяца. Такое лечение укрепляет пупочное кольцо. Грыжа постепенно уйдет.
- Делать компресс из печеного репчатого лука. Разрезать приготовленную луковицу на 2 части и привязывать к грыже на 3 часа, фиксируя положение лука поясом или эластичным бинтом. Компрессы накладывают каждый день в период 2–3 месяцев.
- Если боль несильная, есть возможность снять ее солью. Сшейте мешочек из плотной ткани, насыпьте туда соль (по общему объему с грецкий орех), свяжите. Намочите его теплой водой и прижмите к грыже. Когда соль высохнет, боль уйдет. Если с первого раза не помогло, намочите узелок с солью еще раз и повторите процедуру.
- Высокую эффективность в лечении показывает рыжая глина. Она содержит много микроэлементов, за счет чего питает и восстанавливает мышцы пупка. Возьмите кусок рыжей глины, размочите, соорудите из нее лепешку и приложите к больному месту.
- В народе с успехом применяют для лечения золу. Зимой или весной отламывают от дерева вишни 15 см верхушки, сушат эти ветки и сжигают. Затем чайную ложку золы заливают стаканом кипятка. Смесь размешивают и пьют по 1/3 стакана перед принятием пищи 3 раза в день. Лечение проводят в течение 1 месяца. Есть отзывы, что такой метод также помогает иногда избежать операции.
- Еще один способ, при котором не надо ничего принимать внутрь – обливание. В литре прохладной воды растворяют 1 ст. л. уксуса. Раствором обливают зону пупка дважды в сутки. Лечение проводят 1 месяц.
- Кору лиственницы измельчить. 6 ст. л. запарить 4 стаканами крутого кипятка и дать настояться в термосе 8 часов. Эту смесь принимать по 250 мл за 40 минут до принятия пищи четырежды в сутки. Лечение продолжать 2 недели, затем 1 неделя — перерыв и снова курс лечения. Таких курсов можно проводить до 10.
- Более щадящие методы – компрессы. Настоять дубовую кору или купить в аптеке, прикладывать к грыже смоченный в ней ватный тампон на 3–4 часа.
- Другой компресс – размешать равные части меда, йода, прополиса и сливочного масла и приложить смесь к грыже на 6 часов, потом кожу промыть. Делать нужно от 1 до 2 месяцев.
Можно комбинировать компрессы с приемом рекомендованных трав и смесей внутрь.
Если такое лечение не уберет у больного пупочную грыжу совсем, то, по крайней мере, не даст болезни развиваться.
Если оперативное вмешательство больному противопоказано, чтобы не допустить ущемления пупочной грыжи, доктор советует ношение бандажа. Это специальный пояс, предотвращающий выпадение внутренних органов в грыжевой мешок путем закрытия грыжевого отверстия. Они также препятствуют увеличению и ущемлению грыжи.
Бандажи подбираются по размеру. Они надеваются под верхнюю одежду, надежно скрыты от посторонних глаз и никаких комплексов у больного не вызывают. Бандажи удобны тем, что:
- Сделаны из эластичного трикотажа.
- Не вызывают у больного аллергии.
- Не способствуют потливости.
- Не трут и не жмут.
- Их можно носить долго.
- Они просты в уходе – легко стираются и не нуждаются в глажке.
Никакого дискомфорта при ношении противогрыжевого бандажа не чувствуется.
Больным, которым противопоказана операция, доктор назначит массаж, как действенное средство устранения пупочной грыжи. Будет удобно, если массаж больному сделает член семьи (а лучше, если профессионал) – сделанный самостоятельно не приведет к такому высокому результату.
- Поглаживание живота в области грыжи по часовой стрелке.
- Пощипывание болезненной зоны, но не сильное.
- Растирание мышц в области грыжи.
Если сочетать массаж с гимнастикой, эффект будет еще выше. Гимнастика полезна больным, которые не страдают сердечными патологиями. Ее нельзя делать в периоды повышения температуры тела. Нельзя чересчур сильно напрягаться, иначе эффект будет отрицательный.
Основные упражнения лечебной физкультуры для убирания пупочной грыжи:
- Лежа на спине, приподнять грудную клетку, вернуться в исходное положение.
- Лежа на спине, приподнять от пола (кровати) тазовую часть, опустить.
- Лежа на спине, делать повороты направо и налево.
- Делать дыхательные упражнения – поднять руки, вдох, опустить руки, выдох.
Особенное внимание на способы устранения пупочной грыжи без операции стоит обратить беременным. Им необходимо носить бандаж.
Маленьким детям специалист в поликлинике вправляет грыжу пальцем, после чего кожа вокруг пупка стягивается и заклеивается лейкопластырем на несколько дней. Через 5–7 дней процедуру повторяют. Таким образом, постепенно грыжа вправляется, но для укрепления мышц и их способности удерживать внутренние органы на положенном месте надо провести не один курс массажа и зарядки.
Для взрослых, страдающих пупочной грыжей, есть похожая по смыслу процедура. На ровную поверхность кладут клубок шерстяных ниток. Больной ложится на него так, чтобы клубок оказался под пупком. Это болезненная процедура, но боль пройдет, когда грыжа вправится. Чтобы она не появилась вновь, надо носить бандаж.
Лапароскопическая герниопластика является, по сути, операцией без скальпеля. Вместо разрезов делают лишь микроскопические проколы. Через них с помощью современной медицинской аппаратуры выполняется вся работа.
Такая операция длится всего 1 час. Поэтому больному не надо делать наркоз на длительное время. Мышечная ткань практически не травмируется, поэтому болевые ощущения минимальны. Шрамов на теле нет.
Восстановление после лапароскопической герниопластики занимает 2 дня. Рецидивов грыжи не происходит, поскольку во время этой операции в брюшной полости ставят синтетическую заплатку.
В некоторых случаях народные способы и массаж с зарядкой не помогут. К ним относятся грыжи:
Сюда же можно отнести такие случаи:
- Пожилой возраст пациента.
- Непроходимость кала в кишках.
- Ущемление кишечника.
- Спайки.
- Истончение пупочной кожи, ведущее к разрыву грыжевого мешка.
Если у больного появились резкие боли, кровь в кале, рвота, запор, надо немедленно обращаться к врачу.
Гораздо проще не допустить болезнь, чем потом ее лечить. Самым действенным средством профилактики пупочной грыжи является ношение бандажа. Его, как правило, носят беременные женщины. Но и все остальные люди при перспективе занятий физическим трудом или перед поднятием тяжестей должны надеть поддерживающий пояс. Выписать его вам согласится любой хирург, если рассказать ему о постоянной необходимости поднимать тяжести или заниматься другим физическим трудом.
К профилактическим мерам относится каждодневная физкультура, укрепляющая мышцы живота. Не надо делать упражнения с максимальной нагрузкой, это может навредить. Обычная утренняя гимнастика даст потрясающий эффект.
Неплохо время от времени проводить курсы массажа у профессиональных массажистов, если нет противопоказаний к таким процедурам.
Большое значение имеет правильное питание. Свой вес надо контролировать, бороться с ожирением. Излишняя худоба тоже не принесет пользы.
Самара — один из городов — миллионщиков России, областной центр Самарской области, располагающийся в среднем Поволжье. Основан город был в 1568 году как сторожевая крепость, а на настоящий день в самом городе и в пригородной зоне проживает более 2, 5 миллионов человек. Это крупный промышленный и научный центр нашей Родины.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечение позвоночника в Самаре осуществляется с применением самых эффективных современных методик. Следует отметить, что, весь спектр патологии позвоночного столба считается здесь одной из самых распространённых проблем со здоровьем. Возникают болезни позвоночника и у детей, и у взрослых, причем преимущественно поражают лиц трудоспособного возраста, могут быть генетической или профессиональной предрасположенности, а также развиться в результате травм.
Самарский университет был организован в 1919 году. Его научно-образовательными базами являются многие клиники города, в которых разрабатываются и применяются передовые технологии и методы лечения, проводятся сложнейшие операции. При этом важным моментом взаимодействия профессорского состава кафедр и врачей является коллегиальность и единство в применении знаний фундаментальной науки и клинической медицины.
Одной из баз университета является при клиниках отделение ортопедии и отделение детской ортопедии.
Адрес: г. Самара, проспект Карла Маркса, дом 165 Б
Записаться на прием врача-специалиста можно по телефонам:
+7 (846) 276-77-63,
+7 (846) 264-78-71
Основным направлением Клиники является лечение неврологических заболеваний, основную группу которых представляют заболевания позвоночника и патологии ЦНС. Здесь можно пройти ультразвуковое исследование сосудов головного мозга, позвоночника и суставов, выполнить электроэнцефалографию (ЭЭГ), электромиографию (ЭМГ), реовазографию (РВГ), реоэнцефалографию (РЭГ) и другие виды исследований. В клинике применяют такие методы лечения, как мануальная терапия и остеопатия, иглорефлексотерапия и вытяжение позвоночника, медицинский массаж. Лечение можно получать на базе дневного стационара.
Адрес: г. Самара, улица Аксакова, дом 3А
В клинике для лечения заболеваний опорно-двигательной системы применяется комплексный подход. При этом используются и общепризнанные методы (медикаментозное лечение, физиопроцедуры, массаж, рефлексотерапия), и авторские разработки с использованием новейшего оборудования (тракционное лечение на аппарате DRX9000 для поясничного отдела позвоночника, околосуставное введение гомеопатических средств и озонотерапия).
Адрес: г. Самара, улица Академика Платонова, дом 10
Проезд городским транспортом: Остановка: «Гос. университет» («Глазная больница») на трамваях №№ 5, 20, 20к, 22 и автобусах №№ 50, 61, на маршрутках №№50, 61, 97, 206, 225, 232, 243, 261, 297
Как и во всех крупных городах, здесь имеется Центр кинезитерапии С.М. Бубновского. Лечение патологии позвоночного столба, в том числе и лечение грыжи позвоночника, здесь осуществляется с помощью авторской методики — кинезитерапии.
Адрес: г. Самара, улица Ново-Вокзальная, дом 61
Медицинский центр «Мануал» — это специализированная клиника лечения позвоночника в Самаре. Здесь быстро возвращают трудоспособность при болях в спине благодаря методам традиционной и альтернативной медицины. Использование инновационного массажного и диагностического оборудования при лечении патологии опорно-двигательной системы является альтернативой хирургическому лечению многих заболеваний.
Адрес: г. Самара, улица Стара-Загора, дом 52
В клинике применяют современные подходы к диагностике и лечению заболеваний спины. Прием ведут ортопеды и нейрохирурги, из применяемых методик основной является мануальная терапия. Здесь лечат и взрослых и детей. В клинике работает специалист по детскому массажу, в том числе и массажу детей грудничкового возраста. Физиотерапевтический кабинет оснащен по последнему слову техники.
Адрес: г. Самара, улица Ерошевского, дом 20
Телефон: (846) 2405161, 2405171
В центре предоставляются консультации невролога, остеопата, мануального терапевта, физиотерапевта и педиатра. Успешно проводится лечение грыжи межпозвоночного диска, позволяющее избежать хирургического вмешательства, остеохондроза, головных болей и головокружения, тазовых дисфункций и синдрома хронической усталости. В центре проводятся реабилитационные мероприятия после травм и операций. С хорошим результатом врачи клиники лечат у детей плоскостопие, гидроцефальный синдром, задержку речевого развития, гипервозбудимость и быстрой утомляемости.
Адрес: г. Самара, улица Мяги, дом 7А, кабинет 401
Телефон: (846) 2609256, 9901356
Остеопатический центр Гераськова предоставляет медицинские услуги в лечении заболеваний позвоночника и суставов методами мануальной терапии и остеопатии. Перед тем, как приступить к лечению, пациента осматривает опытный врач-невролог, выясняя попутно сопутствующую патологию и противопоказания к тому или иному методу лечения, после чего назначается индивидуальный курс. Здесь применяют авторские методики при лечении межпозвоночных грыж.
Адрес: г. Самара, улица Губанова, дом 20А (на пересечении улиц Новосадовой и Аминева)
Телефон: (846) 2313420, 89277662962
 Медицинский центр доктора Кузьмина
Медицинский центр доктора Кузьмина
Эффективное лечение заболеваний позвоночника и суставов. Мягкие остеопатические методики. Многолетний опыт успешной работы.
Адрес: Самара, Демократическая, 170
Основной номер телефона: 8(902)375-92-03
Часы работы: с 07:30 до 15:00
 НУЗ “Дорожная клиническая больница на ст. Самара ОАО “РЖД”
НУЗ “Дорожная клиническая больница на ст. Самара ОАО “РЖД”
Часы работы: с 07:00 до 20:00
Контакты:
Адрес: ул. Льва Толстого, дом 91
Вебсайт клиники: http://www.klinika4.ru
Часы работы: с 08:00 до 20:00
Лечение позвоночника в Самаре можно также получить в поликнинике или многопрофильной больнице по месту жительства.
Если вашей клиники нет в списке и вы хотите добавить информацию о ней — заполните эту форму.
- Болезнь Рейтера
- Боли в спине на поздних сроках беременности (третий триместр, 27-40 недель)
- Что за положение гидроксиапатитная артропатия?
- Признаки и лечение гематомы на позвоночнике
- Классификация, симптомы и терапия гемангиобластома спинного мозга
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
22 октября 2018
- Насколько опасно такое заключение рентгена?
Как лечиться при таком заключении рентгена?
После занятий в тренажерном зале появился дискомфорт в пояснице
После биопсии желудка появились боли в затылке — что делать?
Насколько опасна операция по удалению кисты Тарлова?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
источник
Cовременные медицинские технологии в Самаре
Удаление грыжи живота – самая распространенная операция в хирургии брюшной полости (абдоминальной хирургии). Герниология – медицинская наука, изучающая причины, развитие и течение заболевания, виды и расположение грыж и разрабатывающая методы их профилактики и лечения.
По данным общества герниологов России 10-15% всех операций, выполняемых в общехирургических отделениях, составляют грыжесечения. У 3% взрослого населения выполняют операции по удалению паховых грыж. Грыжи встречаются в 25 раз чаще у мужчин, чем у женщин.
К сожалению, традиционная операция не гарантирует полного успеха лечения, наблюдается существенный процент рецидивов заболевания.
Грыжа – это заболевание, при котором через различные отверстия брюшной стенки происходит выпячивание внутренностей. Часто грыжи являются врожденными. При рождении у человека в брюшной стенке может присутствовать слабое место, которое со временем становится грыжей. Такие грыжи не вызываются поднятием тяжестей и физическими усилиями. Некоторые люди испытывают весьма значительные нагрузки, например, спортсмены-тяжелоатлеты, однако, среди них грыжи развиваются не чаще, чем у остального населения. А вот рецидивные грыжи могут вызываться поднятием тяжестей или физическими усилиями, когда дефект формируется в зоне послеоперационного рубца.
Грыжи делятся в зависимости от их расположения. Наиболее распространены пупочные, эпигастральные, паховые, бедренные и диафрагмальные грыжи. Другие виды встречаются редко. Часто встречаются послеоперационные (вентральные) грыжи. Их расположение не ограничивается какой-либо одной анатомической областью.
К сожалению, грыжи не уменьшаются со временем, человек не молодеет и не становятся здоровее. Если не предпринимать никаких мер, то может сформироваться невправимая грыжа или ущемление грыжи.
При невправимых грыжах внутренние органы срастаются с грыжевым мешком и грыжа не может быть вправлена обратно в брюшную полость. Грыжи такого типа обычно имеют большой грыжевой мешок и небольшой диаметр грыжевых ворот. Безболезненные невправимые грыжи могут оперироваться выборочно, но такое состояние может потребовать и срочного хирургического вмешательства.
Об ущемлении говорят, когда имеется нарушение кровоснабжения органов, формирующих грыжу. Нарушения кровообращения возникают, когда давление в грыжевом мешке становится выше венозного. При этом увеличивается отток крови от органов, формирующих грыжу, что в свою очередь нарушает артериальный кровоток. Эти приводит к развитию гангрены. При ущемлении грыжи всегда требуется немедленная хирургическая операция.
Разработано множество различных методик лечения грыж (более 400). Нехирургическое лечение бандажами представляет только исторический интерес. Этим методом непродолжительное время могут контролироваться лишь небольшие вправимые паховые грыжи, однако, с возрастом грыжа все равно будет увеличиваться. Хирургическое вмешательство, называемое герниопластикой, является единственным методом лечения грыж.
Все методы хирургического лечения грыж могут быть разделены на два типа. При операциях первого типа соединение тканей происходит с их натяжением. Иногда такие операции называются «традиционными». При втором типе операций натяжение тканей отсутствует, используются синтетические сетчатые имплантанты.
В последнее столетие большинство операций выполнялось под «натяжением», принцип которого впервые был предложен в 1884 году хирургом из Падуи Бассини. Разработанная им концепция реконструкции дна пахового канала произвела революцию в оперативном лечении паховых грыж.
К настоящему времени применяется большое количество модификаций и усовершенствований данной техники различными хирургами. Но полностью удовлетворяющий всех метод так и не разработан. Использование шовного или скрепочного ушивания грыжевых ворот в ряде случаев может оказаться невозможным или неэффективным в связи с большими размерами или слабостью тканей брюшной стенки. Частота рецидивов после традиционных методик, остается высокой (в сложных случаях до 30%), поскольку основной их причиной является сшивание с натяжением разнородных тканей, что противоречит биологическим закономерностям заживления ран.
В поисках путей уменьшения количества рецидивов в 1991 году известный хирург Лихтенштейн разработал концепцию «ненатяжной» методики с применением сетчатых имплантантов. Их использование для герниопластики позволило значительно уменьшить процент рецидивов и постепенно становится основным принципом хирургии грыж.
Практическое внедрение этого принципа стало возможным благодаря появлению высококачественных синтетических материалов, отличающихся биосовместимостью и механической прочностью.
Современные технологии герниопластики не так давно появились и в Самаре. Например, в хирургическом отделении лечебно-диагностического комплекса «Медгард» хирургическое лечение грыж всех видов проводится с применением ненатяжных методик и использованием имплантантов ведущих мировых производителей Ethicon, C. R. BARD и других. Технология обеспечивает очень хороший лечебный эффект и практически полностью гарантирует отсутствие рецидива грыжи.
При таких малотравматичных операциях место удаленной грыжи покрывается полипропиленовым сетчатым имплантантом, который фиксируется к живым тканям. Операция выполняется в течение всего 15-20 минут. Операционные боли в большинстве случаев отсутствуют. Выписка после операции производится либо в этот же день, если грыжа была небольших размеров, либо в течение двух дней. В послеоперационном периоде необходимо всего один-два осмотра.
Лисин Евгений Геннадьевич
заведующий отделением хирургии
лечебно-диагностического комплекса «Медгард»
Григорьев Станислав Георгиевич
доктор медицинских наук, профессор
источник
Медицинский центр «Самарский» ВПЕРВЫЕ в САМАРЕ представляет новую методику лечения межпозвоночной грыжи и суставов БЕЗ БОЛИ И ОПЕРАЦИЙ!
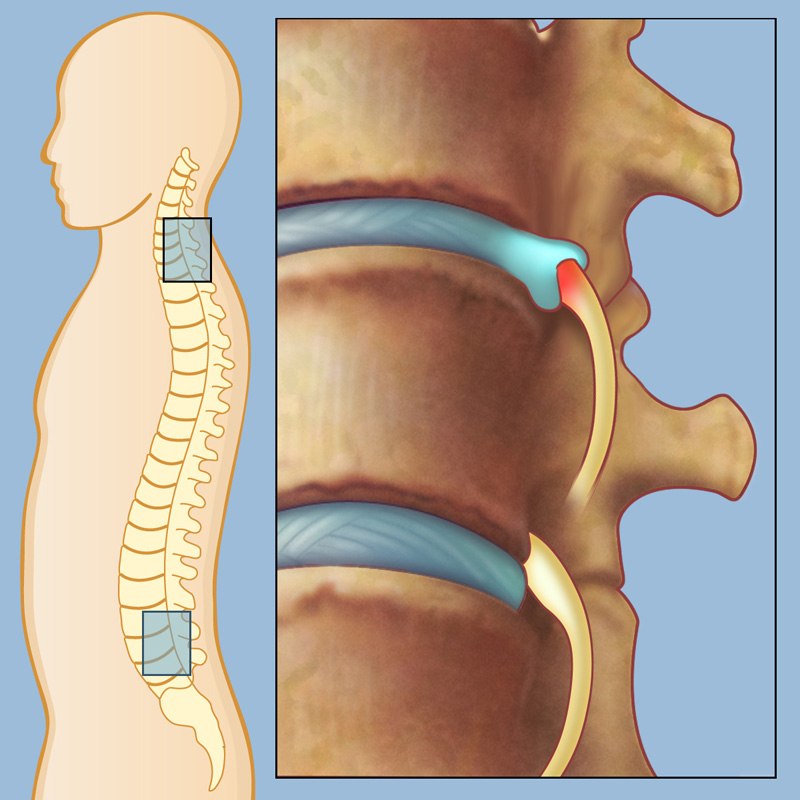
Межпозвонковой грыжей принято называть смещение пульпозного ядра межпозвоночного диска, приводящее к разрыву фиброзного кольца. Заболевание наиболее часто возникает в районе поясницы, реже образуется в грудном/шейном позвоночных отделах.
Как правило, грыжа появляется вследствие увеличенного давления в межпозвоночном диске. К этому могут приводить разные факторы, среди которых наиболее частые — гормональные изменения, нарушения обмена веществ, осложнения после остеохондроза, поднятие тяжестей, травмы спины, повышенный вес тела, наследственные причины, различные виды искривления позвоночника и др.
Наибольшее влияние на возникновение грыжи имеет сидячая работа, недостаточная двигательная нагрузка на позвоночник, в связи с чем нарушается кровоснабжение, ухудшается снабжение питательными веществами и кислородом.
Межпозвонковая грыжа пояснично-крестцового отдела характеризуется болью в поясничной зоне, отдающей в ягодицу, слабостью/онемением нижних конечностей. В особо тяжелых ситуациях могут возникнуть нарушения менструального цикла, проблемы с мочеиспусканием, потенцией, дефекацией.
В шейно-воротниковом отделе дегенеративные изменения проявляются в виде иррадиирующих в плечо/руку болей, скачков давления, онемения верхних конечностей, головокружений.
Для грыжи грудного отдела характерны боли в груди/районе сердца, болезнь часто сочетается со сколиозом/кифосколиозом.
При появлении болей в спине, усиливающихся в положении лежа и затихающих в вертикальном положении на протяжении семи и более дней, сопровождающихся повышенной температурой, слабостью в ногах во время движения или онемением рук, необходимо пройти обследование в медицинском центре у специалистов. Диагностированием и лечением межпозвонковых грыж занимаются нейрохирурги, мануальные терапевты, ортопеды, вертебрологи.
Современное диагностирование грыжи позвоночника производится методом ядерно-магнитного резонанса/компьютерной томографии, которые помогают выяснить размер грыжи, ее нахождение относительно сосудов/нервных окончаний и позволяют применить правильные способы лечения.
В зависимости от размера и степени развития межпозвонковой грыжи, ее местонахождения, имеющихся осложнениях назначается консервативное или оперативное лечение.
Консервативные методы включают массаж, ЛФК, вытягивание позвоночника, физиотерапевтические процедуры, обезболивающие/противовоспалительные лекарства, ношение корсета.
В случаях, когда консервативные методы не дают нужного эффекта, показано оперативное вмешательство. В зависимости от показаний оно производится немедленно или с отсрочкой. Если грыжа давит на нервные окончания спинного мозга/кровеносные сосуды — это единственно возможный способ предотвращения серьезных осложнений.
Самолечение в случаях возникновения позвоночной грыжи полностью исключается, поскольку заболевание может быть неправильно диагностировано, выбраны неэффективные методы терапии, не учтена индивидуальная непереносимость лекарственных препаратов и т.д. Лечение может быть назначено только врачом на основании результатов медицинской диагностики.
Для профилактики межпозвонковой грыжи важно:
- держать правильную осанку;
- не находиться долго в сидячем положении;
- избегать резких поворотов, неудобных поз;
- исключить поднятие тяжестей;
- не допускать переедания, появления лишнего веса;
- организовать правильное питание, содержащее все необходимые организму витамины и микроэлементы;
- во время сна использовать ортопедические матрас и подушку;
- укреплять мышцы спины (плавание, йога, пилатес, лечебная физкультура, массаж).
источник
Грыжа пищеводного отверстия диафрагмы. Лечение грыжи пищеводного отверстия диафрагмы в Самаре (причины, симптомы, диагностика)
Грыжей пищеводного отверстия диафрагмы (параэзофагеальной, диафрагмальной) называют выпячивание некоторых отделов желудочно-кишечного тракта, в норме расположенных под диафрагмой, через пищеводное отверстие в грудную полость. В грыжевом мешке могут содержаться абдоминальная часть пищевода, кардиальный отдел желудка и даже петли кишечника.
Это состояние встречается довольно часто, и с возрастом вероятность формирования грыжи значительно возрастает. У женщин грыжи пищеводного отверстия диафрагмы встречаются чаще. Отсутствие специфической симптоматики, а иногда и вовсе бессимптомное течение являются причиной гиподиагностики – очень часто грыжи становятся случайной находкой при обследовании по поводу других состояний.
В некоторых случаях грыжи пищеводного отверстия диафрагмы могут быть врожденными, связанными с патологией внутриутробного развития плода. Такие ситуации требуют хирургического вмешательства для восстановления проходимости и нормальной функции пищевода. Врожденная предрасположенность к формированию грыж, в том числе и диафрагмальных, имеется у лиц с патологией соединительной ткани (например, синдром Морфана).
Гораздо чаще встречается приобретенная грыжа, причиной которой становится ослабление связочного аппарата пищеводного отверстия. Это связано с возрастными изменениями соединительной ткани: снижение эластичности и общая атрофия. В результате пищеводное отверстие диафрагмы становится шире, и через него могут беспрепятственно перемещаться части пищеварительной системы, расположенные в брюшной полости. Такие же изменения могут быть связаны с общей астенизацией организма при недостаточном питании или хронических заболеваниях.
И все же одного ослабления стенок отверстия недостаточно, для образования грыжевого выпячивания необходимо воздействие дополнительных факторов. Это могут быть резкие движения, подъем тяжестей, травмы, увеличение внутрибрюшного давления, например, при асците, запорах. Очень часто грыжа пищеводного отверстия диафрагмы образуется при беременности, особенно при повторной. Провоцировать образование грыжи может сильный кашель, например, при бронхите, пневмонии, бронхиальной астме. Нарушение моторики желудочно-кишечного тракта также может привести к формированию грыжи.
По механизму образования выделяют 3 вида грыж:
1. Аксиальная (скользящая, осевая) грыжа пищеводного отверстия диафрагмы – желудок и абдоминальная часть пищевода перемещаются вдоль своей оси и возвращаются обратно. Это наиболее часто встречающийся вид диафрагмальной грыжи.
- кардиальными;
- кардиофундальными;
- субтотальными;
- тотальножелудочными.
2. Параэзофагеальная грыжа – дистальная часть пищевода остается неподвижной, а желудок или его часть смещается относительно него в грудную полость.
3. Смешанная грыжа объединяет в себе эти два механизма.
Очень часто грыжа протекает бессимптомно, не причиняя своему хозяину никаких проблем. Боли при грыже пищеводного отверстия диафрагмы – самый частый симптом. Они локализуются в эпигастрии, могут иррадиировать в спину и распространяться вверх по ходу пищевода. Боли появляются после еды, при кашле, наклоне вперед, физических нагрузках и проходят в покое, после глубокого вдоха, питья воды. Боли связаны с забросом желудочного содержимого в пищевод (гастро-эзофагеальный рефлюкс, ГЭР) или с ущемлением желудка и пищевода стенками отверстия.
Признаком грыжи пищеводного отверстия диафрагмы является дисфагия – нарушение прохождения пищевого комка, поэтому рекомендуется диета с употреблением полужидкой пищи оптимальной температуры.
ГЭР приводит к развитию гастроэзофагеальнойрефлюксной болезни (ГЭРБ), симптомами которой являются отрыжка (воздухом или желудочным содержимым), горький вкус во рту, изжога. ГЭРБ может вызывать даже хронический кашель, связанный с попаданием кислого содержимого из желудочно-кишечного тракта в дыхательную систему, а при длительно существующем рефлюксе – аспирационную пневмонию.
Выявить наличие грыжи пищеводного отверстия диафрагмы можно при помощи визуализирующих методов исследования. Это могут быть:
Преимуществом эндоскопического исследования (ФГДС) является возможность осмотреть слизистую пищевода и желудка изнутри, выполнить биопсию для определения характера изменений, исключения онкологии.
Если имеет место бессимптомное течение грыжи, тактика сводится к наблюдению и соблюдению режимных моментов для исключения ущемления. Лечение грыжи пищеводного отверстия без операции включает назначение препаратов, нормализующих кислотность в желудке, а также диетические рекомендации (частое дробное питание с последним приемом пищи не позднее, чем за 3 часа до сна).
При серьезных клинических проявлениях, снижающих качество жизни, показано оперативное лечение.
- Пластика пищеводного отверстия: ушивание грыжевых ворот и укрепление пищеводно-диафрагмальной связки (крурорафия).
- Фиксация желудка (гастропексия, фундопликация).
Лечение грыжи пищеводного отверстия диафрагмы народными средствами помогает облегчить течение заболевания. Раствор соды нейтрализует кислотность при ГЭРБ, а настои из ромашки, мяты и других трав с противовоспалительными свойствами улучшают состояние слизистых и уменьшают боли. Гимнастика при грыжах пищеводного отверстия диафрагмы способствует укреплению организма, но она не должна включать упражнения с наклонами вперед, перевороты на голову.
Поиск «хирургов» в Самаре для лечения и профилактики заболевания «грыжи пищеводного отверстия диафрагмы» — запись на приём, адреса клиник, отзывы, цены
В нашей базе найдено 17 хирургов в Самаре с возможностью записаться на приём через Интернет.
- Выберите ваш регион.
- Выберите специализацию врачей.
- Выберите врача, к которому хотите записаться на приём.
- Заполните анкету, указав ваше имя и номер телефона.
- Подтвердите запись.
Сервис «samara.MedCentr.Online» дает возможность записаться к врачу без звонков в регистратуру клиники. Нет необходимости выходить из дома, набирать номер телефона регистратуры клиники и ждать на линии пока операторы смогут ответить на ваш звонок. Самозапись к хирургу в Самаре доступна в любой момент времени суток.
Найти хорошего хирурга в Самаре, вам помогут оценки рейтингов и анкеты хирургов с информацией об их опыте работы, образовании, а также отзывы пациентов побывавших на приёме у этих врачей.
источник






 Медицинский центр доктора Кузьмина
Медицинский центр доктора Кузьмина НУЗ “Дорожная клиническая больница на ст. Самара ОАО “РЖД”
НУЗ “Дорожная клиническая больница на ст. Самара ОАО “РЖД”