Межпозвоночная грыжа вызывает не только боли в спине, но и нарушает работу внутренних органов. В зависимости от зоны поражения спинного мозга и нервных корешков появляется соответствующая симптоматика. Лечение заболевания нужно проводить в специализированных клиниках, которые имеют современное оснащение и подготовленный персонал. Удаление межпозвоночной грыжи лазером является большим преимуществом перед открытыми хирургическими вмешательствами.
Удаление межпозвоночной грыжи лазером
В России применение лазера активно началось только 10-15 лет назад. Тогда были созданы микроинструменты, способные сфокусировать лучи в необходимую точку. Преимуществом лечения лазером считают минидоступы на коже, короткий послеоперационный период, проведение процедуры под местным обезболиванием. Недостатком является излечивание только 5% больных, эффективность не поднимается выше 75%, высокая стоимость и необходимость повторных операций. Нейрохирурги разделяют две методики удаления грыжи позвоночника лазером:
Во время лазерной вапоризации межпозвонкового диска происходит испарение пульпозного ядра. Аппарат работает на полную мощность, применяя высокую температуру, при которой начинает испаряться водная часть хряща. Лазерная реконструкция проводится при умеренной мощности заряда, который повышает температуру тканей до 70 гр. по Цельсию. Вследствие этого межпозвонковый диск нагревается, ускоряются обменные процессы. Все это стимулирует разрастание хрящевых клеток, соединительной ткани.
Основным симптомом, который тревожит при межпозвоночной грыже, считается боль в зоне поражения. Если поражен поясничный отдел, то помимо дискомфорта в спине, пациенты чувствуют прострелы в ногу, нарушения чувствительности. При патологии шейного отдела могут появиться сильные головные боли, головокружения, скачки давления, изменения чувствительности на руках. Поражение крестцового отдела может нарушить мочеиспускание, половую функцию. Врачи выделяют следующие показания для удаления межпозвоночной грыжи лазером:
- постоянные и сильные боли в спине или шее.
- Нарушение тактильной и температурной чувствительности в конечностях, пояснице.
- Ишиас – резкие боли в пояснице, которые отдают в заднюю поверхность бедра.
- Нарушение мочеиспускания и дефекации.
- Ограничение движений шеи, когда резкий поворот ее сопровождается головокружением, тошнотой, рвотой.
- Частичная потеря движений в руках или ногах, связанная с грыжей шейного отдела.
- Размер грыжи до 6 мм.
- Отсутствие секвестрации (отломившийся участок) межпозвонкового диска.
- Возраст от 20 до 55 лет.
- Отсутствие дегенеративных или аутоиммунных поражений дисков.
В случае, когда размер межпозвонковой грыжи больше 6 мм, удалить ее лазером не получится. Таким методом нельзя достигнуть положительного эффекта. Лазер может испарить только 30% воды, находящейся в центре диска. При большем воздействии высокой температуры на соединительную ткань можно повредить фиброзное кольцо. В этом случае возникает секвестральная грыжа, лечение которой требует открытого оперативного вмешательства.
Пациент должен четко понимать, что любая операция, даже малоинвазивная, имеет свои показания и противопоказания. Для предупреждения неприятных последствий необходимо всеобще обследовать больного. Если есть малейшее отклонения от нормы у пациента, связанные с сопутствующей патологией, нужно удержаться от операции. Нейрохирурги определили перечень противопоказаний к лечению межпозвонковой грыжи лазером:
- сердечно-сосудистая недостаточность.
- Острый инфаркт миокарда.
- Мерцательная аритмия, тахисистолическая форма.
- Инсульт в остром периоде.
- Возраст после 55 лет.
- Почечная и печеночная недостаточность.
- Остеохондроз последней степени тяжести.
- Аутоиммунные заболевания позвоночника.
- Секвестральная грыжа.
- Гнойничковые процессы кожи в месте манипуляции.
Лечение лазером грыж позвоночника требует от хирурга достаточных навыков. Подготовленный персонал тщательно обследует больного, выявит сопутствующие заболевания, определит показания к операции. В случае, когда существуют противопоказания, врач прописывает консервативное лечение. После лечебного курса пациент подлежит повторному обследованию, чтобы назначить окончательный метод лечения межпозвоночной грыжи.
В первую очередь надо пройти осмотр у нейрохирурга. Врач соберет анамнез болезни, проведет неврологические пробы, оценит состояние рефлексов. Затем нужно оценивать лабораторные показатели крови. Потом делают инструментальные исследования. Нейрохирурги до операции по удалению позвоночной грыжи назначат:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- коагулограмма;
- сахар крови;
- ЭКГ;
- рентгенографию органов грудной полости;
- СКТ позвоночника, если необходимо;
- консультация смежных специалистов;
- МРТ поясничного, крестцового, шейного или грудного отделов.
До операции пациент тратит около 1 недели для проведения всего объема диагностически манипуляций. Стоимость МРТ одного отдела позвоночника в разных городах различна: Москва – около 5 тыс. руб., Санкт-Петербург – 3500 руб., Ростов-на-Дону – 2800 руб. Иногда для постановки точного диагноза требуется выполнение магнитно-резонансной томографии всего позвоночника. В этом случае стоимость передоперационного периода увеличивается в 2-3 раза.
Лечение лазером грыж позвоночника с помощью метода вапоризации предусматривает удаление до 30% жидкости из межпозвонкового диска. Вследствие чего, давление в пульпозном ядре уменьшается, выпячивание втягивается в тело хряща. При этом с помощью высокой температуры разрушают внутреннее строение диска. Нейрохирурги проводят операцию по следующей схеме:
- под местной анестезией в ядро пораженного диска вводится специальная игла, длиной до 12 см.
- Вся манипуляция контролируется рентгеноскопом на экране монитора.
- Сквозь иглу к месту межпозвонковой грыжи внедряют кварцевый гибкий световод. Идет подача мощной энергии, которая вызывает закипание жидкости ядра диска. Таким образом, хрящ уменьшается в размере.
- Непосредственно воздействие лазера длится 5-10 минут.
- Пар, вследствие испарения, удаляют через просвет иглы.
- После этого выполняют контрольный рентгеновский снимок и МРТ пораженного участка.
- Больному приписывают постельный режим на протяжении 12 часов.
Пациент ощущает облегчение сразу же после удаления позвоночной грыжи. На 2-3 день по окончании операции больной указывает на резкое уменьшение болевого синдрома, возвращается чувствительность в конечностях. Если процедура прошла успешно, на следующие сутки пациента выписывают из клиники. Врачи рекомендуют носить поддерживающий бандаж для поясничного отдела на протяжении 1-2 месяцев, избегать нагрузок, сидеть разрешают не дольше 5-10 минут. На протяжении 1-2 недель пациенты должны принимать противовоспалительные средства (Нимесил) один раз в день после еды.
источник
По возможности межпозвоночные грыжи современная медицина старается лечить консервативными методами, чтобы максимально уберечь позвоночник от хирургических манипуляций. Но в некоторых случаях приходится прибегать к оперативному лечению грыжи способом лазерной вапоризации.
- Возраст пациентов от 20 до 50 лет.
- Грыжа межпозвоночного диска небольшого размера, до 6 миллиметров. При такой патологии лазерная вапоризация оказывается максимально эффективной.
- Не запущенная форма заболевания, то есть его давность должна составлять не более полугода.
- Когда не получается достигнуть желаемого результата при лечении грыжи медикаментами.
- Если нет эффекта от применения нелекарственных способов лечения, таких как вытяжение и др.
- Остеохондроз позвоночника. С помощью лазерной вапоризации диска происходит стимулирование роста хрящевых клеток и восстановление «состарившихся» дисковых тканей.
- Такое сдавление под воздействием грыжи спинного мозга, которое может привести к параличу или парезу конечностей.
- Выраженные нарушения спондилёзного характера.
- Наличие секвестрированной грыжи, при которой происходит выпадение пульпозного ядра диска в спинномозговой канал. При этом задеты нервы спинного мозга и его твердая оболочка. Такое состояние сопровождается сильнейшими болями и может вылиться в осложнение в виде паралича.
- Возраст старше пятидесяти лет.
- Дегенеративный стеноз корешкового и позвоночного каналов.
Лазерная вапоризация проводится больному только в случае неосложнённой грыжи!
Операция лазерная вапоризация грыж межпозвонковых дисков делается под местным обезболиванием.
Хирургический процесс состоит из нескольких этапов:
- После обезболивания нейрохирург вводит пункционную иглу в хрящевую ткань межпозвоночного диска. Прокол производится на глубину около двух сантиметров;
- Через иглу пропускается тонкая кварцевая нить, представляющая собой световод;
- Положение иглы и её направленность обязательно контролируется на всех этапах операции с помощью компьютерного томографа или рентгеновского аппарата;
- Световод излучает лазерную энергию, нагревающую ядро диска до очень высоких температур — порядка 70 градусов по Цельсию;
- За счет сильного нагрева содержащая в диске вода испаряется, параллельно идет процесс денатурации белка. Размер диска благодаря этому становится меньше, студенистая ткань дискового ядра при этом не видоизменяется;
- Вместе с диском меняется в размерах грыжа — она вытягивается.
В 30 процентах случаев пациенты уже в процессе операции ощущают, что боль проходит.
Часть пациентов чувствуют, что боль прошла, уже на третий или четвёртый день после операции.
У остальных восстановительный процесс, начавшийся благодаря лазерному воздействию, развивается на протяжении примерно шести месяцев, принося постепенное улучшение.
В ходе операции происходит также укрепление и восстановление целостности межпозвоночного диска за счет рубцевание (фиброза) его тканей. Фиброз служит отличной профилактикой возникновения повторных грыжевых образований.
После операции лазерная вапоризация грыжи пациенты находятся в стационаре от пяти до семи дней под наблюдением врача. Это необходимо, чтобы предотвратить возможные послеоперационные осложнения.
Операция лазерная вапоризация грыжи проводится в России во многих клиниках. Цена процедуры зависит от клиники, в которой она проводится, а также от города, где расположена клиника.
Лазерный способ оперативного вмешательства достаточно нов, поэтому медицинская статистика пока не располагает данными об отдаленных последствиях вапоризации грыж.
Тем не менее, к этому методу лечения межпозвоночных грыж обращаются сегодня нередко, поскольку он имеет ряд существенных преимуществ:
- Малую инвазивность.
- Очень небольшую травматичность в ходе операции.
- Короткий реабилитационный период.
- Вследствие операции в тканях происходят лишь небольшие структурные изменения.
В клиниках Москвы на операцию лазерная вапоризация межпозвонковой грыжи цены колеблются в пределах от пятнадцати до восьмидесяти тысяч рублей.
В зарубежных странах подобные операции стоят более десяти тысяч евро. При лазерной вапоризации применяются оборудование и расходные материалы, которые стоят немалых денег. Поэтому и операция достаточно дорогая.
Пациенты, перенесшие вапоризацию грыжи, особенно отмечают заметное облегчение болей уже через несколько дней после неё.
Кроме того, больным нравится, что операция делается очень быстро и практически безболезненно. И при этом пациентам не приходится испытывать разрушительного воздействия общего наркоза. А время нахождения в клинике ограничивается несколькими днями.
Реабилитация после операции происходит тоже быстрыми темпами. Человек возвращается к нормальному образу жизни и к работе, имея лишь некоторые ограничения.

источник
Лазерная вапоризация грыжи позвоночника проводится по принципу выпаривания жидкости в пульпозном ядре диска. У этой процедуры есть ряд преимуществ, благодаря которым она часто применяется. Однако нужно учитывать и противопоказания, в частности возрастные ограничения, а также необходимость предварительного определения размера патологического образования. В процессе воздействия лазерного излучения высота и диаметр диска не меняются.
Лазерная вапоризация грыжи позвоночника проводится по принципу выпаривания жидкости в пульпозном ядре диска.
Прогревание тканей деформированного межпозвоночного диска способствует нарушению термостабильности пульпозного ядра. Этот процесс исследуется на протяжении длительного периода, благодаря чему сегодня можно оценить эффективность методики. Прежде всего, отмечают возможность быстрого удаления грыжевого выпячивания, что позволяет устранить неприятные симптомы. Данный факт поспособствовал росту распространения методики.
Во время проведения процедуры ткани прогреваются до критических температур, что приводит к испарению жидкости, но не провоцирует деформацию тканей. В результате диск возвращает естественную форму. При этом его высота и диаметр не меняются. Исчезает только патологическое образование, сформировавшееся при выпадении пульпозного ядра за пределы оболочки диска.
По окончании процедуры отмечается облегчение, однако это лишь видимое улучшение состояния.
В результате лазерной вапоризации появляется термотравма тканей, развивается отечность. В действительности диск набухает внутри, за счет чего и поддерживается его естественная форма. Через некоторое время (средняя продолжительность периода — 6 месяцев) отмечается ухудшение состояния обработанных тканей: отечность проходит, в структуре диска остаются погибшие клетки.
Это объясняет, почему врачи в современных клиниках рекомендуют провести повторную операцию через полгода. Как раз к окончанию данного периода симптомы возвращаются: появляются боли, ограничивается подвижность, возникает онемение и др. Это происходит по причине потери свойств диском. Он должен выполнять амортизационную функцию, находясь между позвонками. Однако ткани пульпозного ядра и хрящей теряют эластичность.
Через полгода симптомы возвращаются: появляются боли.
В результате происходит сращивание позвонков. Вскоре отмечается существенное ограничение подвижности, на фоне этого ослабляется опорная функция позвоночника. Развиваются более тяжелые осложнения. На прежнем месте или между соседними суставами позвоночника (в шейном, поясничном или грудном отделе) развивается еще одна грыжа. Увеличивается вероятность компрессионного перелома, что является следствием нарушения структуры позвонков при их сращении.
Широкое распространение данная техника операции получила благодаря положительным качествам, среди которых следующее:
- отсутствие кровопотерь, что обусловлено тепловым воздействием, при этом в процессе выпаривания запаиваются поврежденные сосуды;
- минимальный уровень болевых ощущений, отмечается лишь дискомфорт при введении инструмента со светодиодом, продуцирующим излучение;
- для проведения хирургических манипуляций не требуется выполнение общего наркоза, достаточно местной анестезии;
- быстрое восстановление (3-4 дня), т. к. во время операции не нарушается целостность наружных покровов и мышечных волокон, окружающих пораженный участок позвоночника, в результате не снижается его опорная функция;
- непродолжительный период для выполнения манипуляций (от 1 до 2 часов);
- через несколько часов после окончания процедуры пациент может отправиться домой;
- можно одновременно удалить несколько грыжевых образований;
- при проведении лазерной вапоризации вероятность развития осложнений минимальная;
- после операции шрамы не остаются.
источник

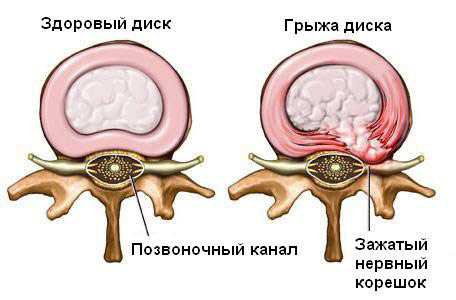
Хрящевая ткань, из которой состоят диски, имеет различное строение внутри и снаружи. Центром межпозвоночного диска является пульпозное ядро, которое характеризуется водянистой структурой и предназначается для амортизации при движении. Фиброзное кольцо находится вокруг этого ядра и удерживает его в нужном положении. В состав кольца входят волокна упругой структуры, составляющие мощное переплетение. Для крепления межпозвоночного диска к позвонку предусмотрен гиалиновый хрящ.
Межпозвонковая грыжа появляется тогда, когда изменяется структура фиброзного кольца вследствие тяжелых нагрузок в работе, после возрастного нарушения обменных процессов в организме и как результат недостаточного питания хрящей. Волокна фиброзного кольца теряют упругость, повреждаются, не могут воспринимать сильные нагрузки, а пульпозное кольцо становится менее эластичными, выпячиваются через кольцо в месте его разрыва. Выпячивание образует грыжу межпозвоночного диска.
Диагноз грыжи позвоночника обозначает, что к лечению нужно приступать со всей серьезностью и как можно скорее. Симптомами прогрессирования заболевания является невозможность полноценного движения, сильные боли, мышечный спазм, скованность, нарушение чувствительности ног, онемение, чувство жжения, жара и покалывания в спине и конечностях.
В зависимости от того, в каком отделе позвоночного столба располагается грыжа, ей присваивается наименование:
- позвоночная грыжа шейного отдела проявляет себя быстро нарастающей болью в шее, сразу после этого болевые ощущения возникают в грудной клетке и лопатке, руке и предплечье, движение больной стороны ограничено, нарушается кровоснабжение мозга, что приводит к головным болям и головокружениям;
межпозвоночная грыжа грудного отдела начинается с развития компрессионного сдавливания корешков спинного мозга или его самого, это вызывает боль в груди, в области ребер, в спине, провоцирует развитие сердечных, желудочных и дыхательных заболеваний, хирургическое лечение проводится редко, в основном используется консервативный метод;
- межпозвоночная грыжа в поясничном участке характеризуется постоянными болевыми ощущениями в спине, которые увеличиваются при выполнении даже простых движений, дальнейшее заболевание провоцирует опускание боли в бедро, ягодицы, колени, голени и стопы, появляется слабость в ногах, чувство покалывания и онемения.
Поляризованный свет, который производится генератором электромагнитного излучения в оптическом диапазоне, называется лазером. Сила воздействия на организм человека зависит от длины волны, временного промежутка действия, мощности испускаемого луча и многих других параметров. Лазер вызывает нагрев ткани, коагуляцию, фотополимеризацию, испарение, дробление, стимулирует заживление и запускает биологические процессы, снимает болевые процессы. Этот способ активно применяется для диагностики и лечения заболеваний в различных областях медицины:
- стоматологии;
- косметологии;
- офтальмологии;
- гинекологии;
- онкологии.
В последние годы способ лазерной терапии нашел широкое применение в излечении межпозвоночных грыж. Лазерная терапия предусматривает два варианта. Оба врачи используют в начале заболевания, не позднее 6 месяцев после появления выпячивания. Лечение лазером показано в случае, если медикаментозная терапия не дала должных результатов. Пациент не должен иметь определенных противопоказаний.
Показания к проведению лазерного лечения в следующих ситуациях:
- сильные боли постоянного характера;
- нарушение чувствительности участков нижних конечностей;
- отсутствие результата при лечении другими средствами;
- жжение и покалывание в шейном отделе, спине;
- частые головокружения, головные боли, немеют пальцы на руках;
- необходимо избавление от грыжи на период вынашивания плода и вскармливания.
Применяется для восстановления волокон хряща и применяется в следующих случаях:
- после удаления межпозвонковой грыжи лазерной вапоризацией чтобы предупредить возникновения рецидивов;
- если МРТ показала, что боли возникают в связи с изменением состава хряща, началом его разрушения, лазерная реконструкция позволяет восстановить структуру.
Лечение лазером или полное удаление не назначается, если присутствует ряд условий, которые являются противопоказаниями:
- позвонки от рождения развиты неправильно, с аномалией;
- диагностика определила, что у больного секвестрированная грыжа;
- если выпячивание межпозвоночной грыжи обострено воспалительными процессами;
если присутствуют комбинированные стенозы и нарушена целостность и структура канала позвоночного спинного мозга;
- возраст больного выше 50 лет;
- грыжа достигла размера больше чем 6 миллиметров;
- если жизнедеятельность пациента связана с сидячей работой и малоподвижным образом жизни.
Способов лечения межпозвоночной грыжи существует великое множество. Лазер является одним из действенных методов и самых молодых. Методика удаления и лечения грыжи лазером имеет ряд неоспоримых преимуществ и серию недостатков:
- применение нового метода позволяет снизить повреждения позвоночника и свести их к нулю, но разрушенная структура диска не позволит позвонкам срастись друг с другом, а, следовательно, пространственная модель хребта полностью не воспроизведется;
- так как коррекция лазером выполняется без применения наркоза, то это хорошо для тех пациентов, которые испытываю аллергию или в период беременности, но во время операции возможно чувство небольшого дискомфорта;
- боль после лечения лазером проходит быстро, в течение 5 дней после манипуляции;
- операция лазером относится к бескровным методам, после нее на коже не остается рубцов и других следов;
удалять или лечить грыжу лазером можно на нескольких участках позвоночника одновременно, но следует тщательно подойти к выявлению воспалений хрящевой ткани, применение метода может усугубить ситуацию;
- операция лазером или лечебная терапия по времени занимает всего один час, в стационарных условиях пациент лежит 1–3 дня;
- восстановительный и реабилитационный период длится приблизительно два месяца.
Не изучен список осложнений после проведения лечения лазером. Несмотря на молодой возраст, срок использования метода позволяет сделать выводы об обострениях после проведенного лечения. Некоторые пациенты жалуются на возникновение рецидивов. Но следует досконально изучать каждый отдельно взятый случай, чтобы сделать вывод о причинах появления осложнений. Вполне возможно, что они возникли по вине больного, не выполняющего предписания врача после лечения. Очень важным является изменение образа жизни, уменьшение веса тела, укрепление мышечного корсета, занятие физкультурой и гимнастикой.
Лазернаятерапия является недешевой процедурой, и позволить его себе может не каждый больной. Межпозвоночный диск прогревается облучением до 70ºС. Это позволяет испарить выступающую часть пульпозного ядра, не разрушая хрящевое кольцо. Ядро уменьшается в размерах и перестает давить на нервные окончания. Процедура лазерной терапии позволит изменить размеры грыжи в меньшую сторону и уменьшить негативное воздействие на самочувствие.
Лазер стимулирует развитие и рост хрящевой ткани и восстанавливает ее разрушения. В процессе лечения, которое может длиться полгода, поврежденные волокна сменяются новыми. Иногда лазерное воздействие используют для скорейшего заживления шва после оперативного вмешательства. Операция предусматривает несколько этапов.
В независимости от выбранного метода лечения, на начальном этапе выполняется стандартное обследование, включающее в себя процедуры:
исследование крови и мочи;
- проведение обследования позвоночника с помощью компьютерной томографии;
- определение состояния сердечной системы (электрокардиограмма);
- осмотр и консультация у терапевта, анестезиолога, нейрохирурга;
- врач может направить пациента на дополнительные анализы или осмотры.
Производится местное обезболивание участка, на котором будет проводиться операция, применяются анестезирующие средства. Игла аппарата вводится в деформированный диск методом кожного прокола. К проблемной зоне в области хребта подводится световод, предназначенный для поступления электрических импульсов.
Подача электротока приводит к испарению жидкости выступающего пульпозного ядра, пар удаляется через иглу. Уменьшаются размеры грыжи и боль проходит. Операция проходит под контролем рентгеновского просвечивания, которое выполняется при минимальной мощности, безвредной для пациента.
При операции чрезкожной реконструкции после введения иглы подаются лазерные импульсы такой мощности, которые не позволяют испаряться веществу, а только нагревают ткань диска до 60–70ºС, при этом сохраняя и регенерируя волокнистую структуру.
Все пациенты находятся под наблюдением в течение суток, находясь в стационаре, при плохом самочувствии доктор продлевает срок. Больные принимают противовоспалительные медикаменты.
После полного выздоровления переходят к легким видам спорта, например, очень полезны занятия плаванием, лечебная гимнастика. Физиотерапевтические процедуры и массаж рекомендуются для укрепления мышц вокруг позвоночника.
Цена определяется различными факторами и обстоятельствами. Иногда для операции требуется осмотр и консультация целого ряда специалистов, среди которых могут находиться известные врачи с приличным опытом работы. Стоимость их услуг значительно превышает аналогичные услуги молодых докторов. Цена консультации известного нейрохирурга или хирурга доходит до 3 тыс. рублей, ортопед соответствующего уровня в Москве или Санкт-Петербурге попросит 1 тыс. рублей.
Стоимость лазерной корректировки или удаления зависит от репутации и рейтинга клиники в Москве:
- в центральной железнодорожной больнице №1 стоимость двух видов лазерного вмешательства стоит от 15 тыс. рублей;
- в центре клинической диагностики им. Сеченова И.М. те же манипуляции будут стоить от 80 тыс. рублей;
- центральная больница Российской академии запросит от 60 тыс. рублей;
- нейрохирургическая малоинвазивная клиника возьмет от 50 тыс. рублей.
В Санкт-Петербурге удаление грыжи лазером будет стоить в различных клиниках от 80 до 100 тыс. рублей. В указанных суммах не включена стоимость процедур реабилитационного периода. В зависимости от патологий и осложнений, возникших в дооперационный период, стоимость операции лазером на позвоночнике повышается до 100–150 тыс. рублей.
источник
Остеохондроз и межпозвоночные грыжи зачастую называют расплатой человека за его образ жизни: большую часть суток позвоночник людей находится в вертикальном положении, что увеличивает нагрузку на хрящевые диски, малая же подвижность становится причиной нарушения кровообращения и питания хрящевой ткани. Со временем дегенеративные процессы усиливаются, стенки межпозвоночных дисков истончаются и становятся хрупкими, а затем и вовсе разрываются, выпуская в межпозвоночный канал фиброзное ядро. Опасность грыжи заключается в возможности ущемления нервных стволов и кровеносных сосудов, что становится причиной сильной боли и даже паралича.
Широта применения лазера в современной медицине обусловлена различием свойств в зависимости от длины волны и мощности излучения: небольшие импульсы разогревают ткани, улучшают кровообращение и стимулируют регенеративные процессы, в то время как интенсивное воздействие приводит к разрушающему эффекту. Лечение межпозвоночной грыжи лазером также возможно в двух вариантах, выбор между которыми производится на основании информации, полученной в ходе исследования позвоночника.
- Вапоризация – испарение ядра диска, при котором хрящевая оболочка стягивается и принимает форму, близкую к физиологической.
- Реконструкция – стимуляция хрящевой ткани лазером, которая приводит к восстановлению структуры диска и постепенному уменьшению его объема.
Лазерная вапоризация (или денуклеация) — операция, при которой производится выпаривание диска изнутри, в результате чего он втягивается, а ущемленные сосуды и нервы высвобождаются от гнетущего воздействия грыжи. Операция производится в один этап, а период реабилитации после нее составляет 3-4 дня.
Вапоризация показана при небольших грыжах и протрузиях, без секвестрации диска. Важен и тот факт, что она эффективна лишь для пациентов в возрасте до 50 лет – когда хрящевые оболочки сохраняют способность к самостоятельному восстановлению нормальной формы диска.
Восстановление хрящевой оболочки с помощью лазера редко используется в качестве самостоятельного метода лечения, чаще всего оно применяется в качестве профилактики при риске повторного образования грыжи. Методика реконструкции требует на порядок больше времени, нежели вапоризация: на хрящевую оболочку диска методично воздействуют лазером в течение 3-4 дней, каждый из сеансов может занимать до часа.
Удаление грыжи позвоночника лазером часто выбирается пациентами из соображения простоты операции и кратких сроков реабилитационного периода. Между тем, подготовка к вапоризации и реконструкции не менее серьезна, нежели к традиционному иссечению межпозвоночного диска – перед операцией следует получить достоверные данные о величине и форме грыжи, месте ее локализации, а также об общем состоянии здоровья пациента.
Предоперационное исследование включает:
- КТ или МРТ позвоночника;
- Общие анализы крови и мочи;
- Коагулограмму и исследование крови на уровень сахара;
- ЭКГ;
- Осмотр у терапевта и консультация анестезиолога.
За десять часов до операции больному запрещается прием пищи и воды.
Одним из основных преимуществ использования лазера является отсутствие необходимости в широких разрезах и общем наркозе – все манипуляции производятся под местной анестезией, а источник лазерного излучения подводится к диску через небольшой прокол в коже с помощью специальной иглы.
Олег Табаков поделился своим секретом успешной борьбы с высоким давлением.
В целом же этапы операции имеют следующую очередность:
- Первым делом выполняется местная анестезия, потому как лазер нагревает ткани до высоких температур, что сопровождается болью.
- Производится прокол в коже и под контролем рентгена в ядро диска или его хрящевую оболочку подводится источник лазерных лучей.
- Далее производится непосредственное воздействие лазером на ткани: при вапоризации ядро диска выпаривается, а пар выводится через иглу, при реконструкции стимулируются поврежденные участки хряща.
Отсутствие необходимости в общей анестезии и разрезах, а также кратчайшие сроки реабилитации сделали лазерное лечение весьма популярным. Но наряду с преимуществами существует и целый ряд недостатков, которые следует иметь в виду при рассмотрении альтернатив:
- Стоимость удаления грыжи лазером составляет 60-80 тысяч рублей в зависимости от клиники и места ее расположения, в то время как цена традиционного иссечения грыжи находится в пределах 15-25 тысяч рублей.
- Наряду с высокими расценками, эффективность операции невысока – всего 75%, полного излечения удается добиться лишь в 5% случаев, а повторное образование грыжи после операции наблюдается у 20% пациентов.
- Лазерное лечение не приносит результатов при секвестрированных грыжах, а также у людей, старше 50 лет, потому как требует и действия естественных природных механизмов для сжатия и реконструкции диска.
Удаление межпозвоночной грыжи с помощью лазера – новейшая методика, которая позволяет избавиться от боли за считанные часы и вернуться к полноценной жизни уже через 3-4 дня. Между тем, при некоторых обстоятельствах она может не принести желаемых результатов, поэтому выбор метода лечения лучше доверить специалисту.
Лазерная деструкция межпозвоночных дисков относится к малоинвазивным операциям по удалению патологических структур позвоночного пространства. Лечение лазером может быть дополнительным методом, завершающим стандартную операцию или самостоятельным вариантом устранения межпозвонковой патологии. Операция при грыже дисков проводится с целью уменьшения их объема или полного удаления с заменой на имплантат. Лазерная вапоризация предполагает снижение давления в межпозвоночном пространстве, путем нагрева лазерным лучом патологического диска. Пульпозное ядро в результате лазерного влияния сжимается, и тогда уменьшается раздражение нервных корешков.
Лечение грыжи позвоночника лазером показано пациентам с патологиями на ранней стадии, когда еще есть возможность восстановления без радикального подхода. Лазерное облучение межпозвонковой грыжи также выступает заключительным этапом удаления дисков, что позволяет ускорить восстановление тканей позвоночника, и сократить период реабилитации. Лазерная вапоризация при грыже, как показывают отзывы, эффективна для больных разного возраста, за исключением людей с противопоказаниями.
Сразу после проведения лазерной вапоризации больному становится легче, купируется болевой синдром, уходит скованность движений. Под влиянием лазера клеточные структуры начинают восстанавливаться, что происходит еще несколько месяцев после проведения процедуры.
Лечение грыжи позвоночника лазером не оставляет следов после операции, больной уже в первый день после операции по удалению выпячивания может вернуться к привычной жизни. Удаление дисков лазером исключает риск послеоперационных осложнений и повтора заболевания, кроме того, операция не требует наркоза, потому такое лечение идеально подходит для людей с непереносимостью обезболивания.
Удаление остаточных тканей после операции по удалению дисков проводится путем облучения операционной зоны, как заключительный этап лечения. Но лазерная вапоризация относится к самостоятельным методам лечения межпозвонковой патологии. Интенсивность облучения оптимальна для частичного испарения жидкости, но хрящевая ткань не разрушается, в процессе чего диск постепенно становится на место. Продолжительность воздействия лучей 10-20 минут, после чего больной, как показывают отзывы, ощущает легкость относительно предоперационного состояния.
Удаление лишней жидкости приводит к обратному развитию заболевания, дефект возвращается в тело диска. Перед началом процедуры проводится местное обезболивание тканей в месте введения иглы, и вся процедура контролируется компьютерным томографом.
- Операция проводится под местной анестезией, потребности в общем наркозе нет.
- Игла прокалывает межпозвоночный диск на 2 см.
- Через иглу вводится световод из кварцевого волокна.
- Происходит воздействие лазером на диск.
Улучшение состояния больного наблюдается уже в момент процедуры, когда происходит удаление жидкости. Это подтверждают отзывы пациентов, прошедших лечение межпозвоночной грыжи лазером. Операция при поражении шейного отдела позвоночника наиболее эффективна, выздоровление происходит уже через несколько недель после процедуры. Дефект поясничного и грудного отдела восстанавливается дольше, весь период сморщивания дисков занимает полгода, но симптомы проходят уже в течение двух месяцев, о чем сообщают отзывы пациентов.
Лазерная вапоризация не проводится в таких случаях:
- острое воспаление в области позвоночника;
- опухоль любой локализации;
- период беременности;
- токсическое отравление, нервное перевозбуждение, психические заболевания;
- инфекции острого или хронического характера.
Соблюдение мер безопасности, и правильно выбранная операция будет эффективным вариантом лечения позвоночной грыжи с минимальным риском рецидива (0,2%).
Стоимость лазерного лечения межпозвоночного диска в Москве от 20 000 до 100 00 рублей, в то время как стабилизация позвоночника с установкой имплантата стоит в несколько раз дороже – от 350 000 рублей.
Выбирая вариант лечения, необходимо ориентироваться на отзывы пациентов, мнение лечащего врача и сопоставить свое состояние с ожидаемым результатом после операции. Немаловажным преимуществом лазерной операции, который нужно учитывать при выборе лечения, является возможность неоднократного лазерного воздействия на диск. По истечении определенного срока, когда операционная зона восстанавливается, операция повторяется для закрепления результата (не обязательно).
Лечение лазером уже давно и эффективно применяется для диагностики разных заболеваний в стоматологии, офтальмологии, косметологии, гинекологии, онкологии…. И ортопедия – не исключение! Операции лазером на межпозвоночную грыжу сегодня очень популярны, широко применимы и действенны! Результаты поражают! Но чем же так уникальна лазеротерапия, как она «работает», и какие проводятся операции по удалению межпозвоночной грыжи лазером? Давайте узнаем:
Лазер являет собой поляризованный свет, генерируемый специальным генератором в оптическом радиусе. Эффект реакции лазерного влияния на живые ткани зависит от мощности волны, ее длины, времени и других факторов.

Что же касается непосредственно грыжи позвоночника, то тут зачастую применяются следующие ее методы «лечения»:
операции лазером на позвоночную грыжу:
- Лазерная реконструкция – облучение лазером невысокой мощности, приводящее лишь к нагреву диска, активизирующему рост хряща.
- Вапоризация – испарение участка диска, как лазерное воздействие на межпозвоночный диск в разрушающем виде.
Основа операции — нагрев диска, приводящий к активации роста хрящевых клеток, состоящих из базирующих веществ межпозвонкового диска. Новые возникшие клетки хрящевой ткани за 3–6 месяцев заполняют дисковые трещины, образовавшиеся при его деформации, делая структуру диска цельной и крепкой. При таком методе облучения диск не рушится, а наоборот, восстанавливается (обновляется).
Подготовка к операции:
1. Обследование и консультация врача нейрохирурга, включающие:
— исследования мочи и крови;
— дополнительные анализы по назначению врача.
2. Обследование терапевтом #8212; с целью выяснения каких-либо противопоказаний к проведению данных действий.
3. Консультирование анестезиолога и подбор необходимого обезболивающего лекарства.
За десять часов до операции запрещено употреблять пищу и жидкость.
Система проведения лазерного восстановления
Сам процесс проводится под местным обезболиванием в виде прокола иглой без разреза. Эта игла вставляется в пораженный диск, и потом через нее проводится лазерный кабель. Под воздействием лазерного излучения диск нагревается до 70° C, и поэтому не разрушается. Вся процедура проходит в стационаре и продолжается примерно 2–3 дня.
После операции рекомендовано:
— Наблюдать пациента в течение суток стационарно. При положительном состоянии можно проводить выписку через одни сутки после операции.
— В течение месяца носить корсет для позвоночника (на соответствующей его части) при выполнении нагрузок.
— Употреблять противовоспалительные лекарства.
— Исключить физические активные нагрузки и занятия спортом.
— Не делать массаж и физиотерапевтические процессы в зоне отдела позвоночника, на котором происходила операция.
— Изменить образ жизни для укрепления мышечного корпуса и уменьшения нагрузки на диски.
— По завершении периода ограничений назначается комплекс лечебных и профилактических действий, включая физиотерапию, лечебную физкультуру, массаж, плаванье.
Лазерную реконструкцию применяют как в качестве самостоятельного лечения, так и для профилактики, предупреждения вторичного возникновения межпозвоночной грыжи.
В процессе вапоризации больной диск «высушивается» и давление внутри диска снижается почти на 30%. Этот способ еще называется – пункционная лазерная денуклеация межпозвонковых дисков, так как его суть заключается в разрушении ядра диска – грыжа как будто втягивается назад. Основывается данный метод на том, что межпозвонковый диск приблизительно на 3/4 состоит из воды и при его «сушке» он уменьшается в размерах, то есть грыжа «утягивается».
Подготовка к операции проходит по тому же порядку, что и при проведении лазерной реконструкции.
Система проведения лазерной нуклеопластики
— Сначала выполняется местная анестезия.
— Через прокол в коже вводится специальная игла в поврежденный диск под присмотром цифрового аппарата.
— Через иглу проводят кварцевый световод.
— По световоду подводится дозированный луч энергии, который способен разогревать грыжу до высокой температуры и преобразовывать жидкость диска в пар – получается испарение и, таким образом, понижение внутридискового давления.
— Образовавшийся пар выходит через иглу.
После операции некоторые пациенты сразу же могут ощущать уменьшение боли и облегчение. А у некоторых #8212; боли могут пропасть только через несколько дней после процедуры. Окончательный эффект отмечается примерно через месяцев 2-6, когда диск сморщивается полностью.
Такой метод лазерного лечения показан:
-при аномалии фиброзного кольца не больше 6 мм (это начальная стадия).
-пациентам от 20 до 50 лет;
Лазерная вапоризация не поможет:
-в зрелом возрасте (больше 50 лет);
-при сокращении грыжи (присутствие отделившейся части диска);
-при существенно степени дегенеративных изменений (когда диски закостеневают).
Кроме лечебного результата, эта операция лазером позвоночной грыжи оказывает и профилактическое действие, т. к. после испарения в диске формируется склерозирование и фиброз. Такой диск в будущем становится практически неподвижным и уже не смещается.
Процесс лазерной вапоризации проходит в условиях стационара и длится 1–2 часа, включая 25–30 минут самого лазерного воздействия.
- Довольно невысокая цена лечения и восстановительного процесса по сравнению с оперативным лечением.
- Операция лазером на грыжу на позвоночнике проводится за несколько дней (реконструкция) или часов (вапоризация), что дает возможность избегать госпитализации и долгого пребывания пациента в больнице.
- Не нужно использовать общую анестезию, которая может быть противопоказана.
- Это процедура без скальпеля.
- Нет постельного режима.
- Нет рубцов после операции.
- Короткий реабилитационный период.
- Маленький процент осложнений.
- Безболезненность.
Не скроем и недостатки лазерной операции:
- пациент может чувствовать дискомфорт, так как операция лазером на межпозвоночную грыжу происходит под местной анестезией;
- полное излечение лишь в 10% случаев;
- эффективность не больше 75%;
- уменьшение грыжи, а не полное ее удаление (но и это достаточно облегчает состояние);
- часто необходимо повторное проведение манипуляции #8212; через пару месяцев.
источник
Иногда консервативные методы при лечении грыжи оказываются малоэффективными. В таких случаях требуется оперативное вмешательство.
Разработано множество методов хирургического удаления патологии. Но с недавних пор достойную альтернативу подобным методикам составил лазер.
В чем же преимущества лазерного удаления? Есть ли у него недостатки? Кому показано воздействие лазером? Существуют ли противопоказания к использованию лазера? Как подготовиться к операции? Как проходит лечение? Какие ограничения следует соблюдать в послеоперационный период?
Использование лазера рекомендовано на ранних стадиях болезни (на протяжении полугода после формирования межпозвоночной грыжи), когда диаметр патологического выроста не превышает 6 миллиметров.
Лазерное воздействие производят двумя способами. Различают лазерную вапоризацию (удаление) и чрезкожную лазерную реконструкцию (лечение) грыжи.
К лазерному удалению прибегают при:
- непрекращающихся сильных болях;
- покалывании (постоянном или периодическом) и жжении в области спины и шеи;
- ослаблении чувствительности;
- головных болях и головокружениях, онемении пальцев на руках (эти симптомы свидетельствуют о том, что патология локализуется в шейном отделе позвоночника);
- беременности и лактации, когда противопоказано классическое операционное вмешательство;
- отсутствии результатов при консервативном лечении.
Чрезкожная лазерная реконструкция – процедура, обеспечивающая регенерацию и рост хрящевой ткани. Она назначается при острых болях, вызванных нарушением хряща, входящего в состав диска, а также поле проведения лазерной вапоризации, чтобы избежать рецидивов.
Восстановительные процессы имеют индивидуальный характер и могут растянуться на 3-6 месяцев.
Рекомендуется сочетать воздействие лазером с массажем, иглоукалыванием, лечебной физкультурой.
Противопоказаны лазерные технологии при:
- аномалиях в структуре позвонков;
- нарушении строения спинномозгового канала (наличии комбинированных стенозов);
- секвестрированной грыже;
- воспалениях в межпозвоночных дисках.
Нежелательно использовать лазер, если:
- диаметр грыжи превысил 6 миллиметров:
- пациент старше 50 лет;
- больной мало двигается.
В наше время известно много различных методов лечения грыжи межпозвоночного диска. Самый молодой среди них – воздействие лазером на поврежденный диск, что имеет свои преимущества и недостатки.
Преимущества использования лазера многочисленны:
- малоинвазивность;
- нет необходимости в общем наркозе;
- не требует много времени (манипуляции занимают не более часа);
- можно воздействовать одновременно на несколько участков, расположенных в любых отделах позвоночного столба;
- травмирование позвоночника сводится к минимуму;
- процедура бескровная;
- не оставляет рубцов;
- болевой синдром исчезает через 4-5 дней;
- госпитализация не превышает трех дней;
- может применяться для лечения беременных и лактирующих женщин (при традиционных методах необходим наркоз, а при воздействии лазера достаточно местной анестезии).
Но есть у этого метода и недостатки. Несмотря на то, что позвоночник почти не повреждается, из-за разрушения структуры межпозвоночного диска и сращивания позвонков существует вероятность, что прежняя биомеханика позвоночного столба не восстановится.
Все манипуляции проводят под местной анестезией. Конечно, в некоторых случаях это может быть полезно (например, при аллергии на некоторые медикаменты, беременности, кормлении грудью), но пациент при поведении манипуляций может ощущать дискомфорт.
К тому же пока еще не полностью изучены возможные осложнения. Лазер для лечения и удаления грыжи применяется недостаточно продолжительное время, чтобы можно было судить о рецидивах.
Многие пациенты жалуются, что через некоторое время после лазерного воздействия болезнь возвращается. Но подобная ситуация может быть вызвана несоблюдением предписаний врача в период реабилитации.
К тому же если вы решитесь на удаление межпозвоночной грыжи лазером, цена окажется достаточно высокой. Но все же она ниже, чем стоимость операционного лечения.
Перед проведением как к лазерной вапоризации, так и к чрезкожной лазерной реконструкции, пациенту потребуется пройти стандартное исследование, которое включает:
- компьютерную томографию позвоночника;
- электрокардиограмму;
- общий анализ крови и мочи;
- анализ крови на сахар.
При необходимости врач направит на дополнительные обследования.
Также понадобится записаться на прием к нейрохирургу, терапевту и анестезиологу.
Удаление межпозвоночной грыжи лазером производится в несколько этапов. Сначала делают местное обезболивание. Затем прокалывают кожный покров и вводят иглу необходимого диаметра в пораженный межпозвоночный диск. К диску подводят гибкий световод, служащий для подачи энергетического потока. Под воздействием лазерного луча жидкость, заполняющая диск, переходит в парообразное состояние и испаряется, проходя через иглу.
В результате операции уменьшаются размеры грыжи, понижается давление внутри диска, что приводит к мгновенному исчезновению болевого синдрома. При этом облучение сводится к минимуму.
Технология лазерного лечения несколько отличается от методов лазерной вапоризации. Сначала, как и при удалении грыжи, делают местное обезболивание. Затем к месту локализации патологии через иглу внедряют лазерный кабель. Он нагревает диск до 60-70 градусов, но не повреждает его структуру.
Чтобы закрепить полученный результат, минимизировать риск появления послеоперационных осложнений и предотвратить рецидивы, после лечения межпозвонковой грыжи следует строго придерживаться рекомендаций лечащего врача на протяжении всего периода реабилитации, занимающего 1-2 месяца.
Первые сутки придется провести в стационаре. Если лечащий врач решит, что состояние пациента неудовлетворительное, он продлит время госпитализации.
Обязательно следует принимать назначенные доктором противовоспалительные лекарства.
На пару месяцев придется отказаться от занятий спортом и ограничить физические нагрузки.
После окончания реабилитационного периода придется пересмотреть свой образ жизни: избавиться от лишних килограммов, что может потребовать кардинального изменения рациона, укрепить мышечный корсет, что поможет ослабить нагрузку на позвоночник, регулярно заниматься спортом (особенно рекомендовано плавание). Существенную пользу (но только после полного выздоровления) принесут массаж и физиотерапевтические процедуры.
Если необходимо удаление межпозвоночной грыжи лазером, цена будет зависеть от уровня сложности оперативного вмешательства, а также репутации хирурга и клиники. Стоимость процедуры рассчитает доктор, учитывая степень и тяжесть болезни, возраст пациента и наличие других заболеваний.
источник
Удаление межпозвонковой грыжи диска с использованием микроскопа. Операция проводится из разреза 2-3 см в зависимости от конституции пациента. Использование микроскопа позволяет лучше визуализировать нервную ткань, которая во время операции находится в глубине раны, что позволяет минимализировать травму тканей во время операции.
Эндоскопические операции — это минимально-инвазивный метод лечения с использованием пункционного доступа (через прокол-разрез). Операции выполняются под общим или местным наркозом в зависимости от каждой конкретной ситуации. Рекомендациями ведущего нейрохирургического института России микродискэктомия (удаление грыжи диска под микроскопом) признана золотым стандартом, однако, метод эндоскопического удаления грыж межпозвонковых дисков также рекомендован к использованию в качестве метода лечения грыж межпозвонкового диска. Метод эндоскопического удаления грыж диска имеет определенные преимущества.
Через разрез длинной около 1.5 см под рентгенологическим контролем вводится дилататор, который расширяет мягкие ткани и позиционируется в положении оптимального доступа к патологии по поводу которой выполняется оперативное вмешательство. Затем удаление грыжи диска проходит под непосредственным визуальным контролем, в водной среде, то есть в рану постоянно подается физиологический раствор, что позволяет уменьшить рубцово- спаечный процесс, а также улучшает послеоперационное восстановление нервного корешка и мышц спины.
В зависимости от локализации грыжевого выпячивания межпозвоночного диска смещение нервного корешка может быть значительным, что может привести к возникновению легкого онемения или слабости в ноге, которые проходят через 2-3 дня после операции. Это в послеоперационном периоде может потребовать назначения нейротропной (питающей нервную ткань) терапии. Поэтому в нашей клинике мы придерживаемся тактики послеоперационного нахождения в стационаре в течение 3-5 дней. Однако, после эндоскопического удаления межпозвонковой грыжи в исключительных случаях возвращение к труду возможно уже на следующий день после операции, при условии соблюдения пациентом строгих рекомендаций. Относительно утверждения о том, что после операции по удалению грыжи межпозвонкового диска неельзя сидеть в течение 1 месяца возможна дискуссия. Мы не нашли исследований, указывающих на то, что при условии того, что пациент не садится после операции в течение месяца, у него не возникает рецидива грыжи диска. Скорее это зависит от того насколько склерозирован диск, какое количество ткани межпозвонкового диска удалено и насколько большой разрыв произошел в фиброзном кольце межпозвонкового диска. При этом рекомендации относительно запрета на положение сидя в послеоперационном периоде по большей части обусловлены тем, что в положении сидя нагрузка на межпозвонковый диск увеличивается на 200 %, и в этом случае оставшиеся ткани диска выпадают в просвет позвоночного канала.
Есть статистические данные, по которым рецидив грыжи межпозвонкового диска встречается в 4-6% случаев. В случае возникновения рецидива повторное оперативное вмешательство решает проблему на 100 процентов. При этом основной проблемой при операциях по поводу рецидива грыжи межпозвонкового диска является рубцово- спаечный процесс. При возникновении рецидива грыжи диска после эндоскопического удаления грыжи межпозвонкового диска рубцово- спаечный процесс минимален, поэтому при возникновении данного неприятного и для пациента и для хирурга осложнения повторная операция имеет меньше рисков, чем повторная операция после микродискэктомии.
 Размеры надреза |
 Рентгеновский контроль |
|||||||||||||
 Рентгеновский контроль |
 |

Перед латеральным доступом часто приходится проводить компьютерную томографию пояснично-крестцового отдела позвоночника для предоперационного планирования траектории введения тубуса, чтобы предотвратить повреждение внутренних органов. В послеоперационном периоде при отсутствии выраженного неврологического дефицита до операции, возможна выписка из стационара на 3 сутки, если неврологический дефицит до операции существовал длительное время, может потребоваться время для проведения курса консервативной терапии.
Операция проводится без разреза под местной анестезией, через прокол под контролем рентгеновского аппарата в диск вводится лазер и “выпаривает” диск.
Операция также проводится под местной анестезией. В диск вводится под рентгеновским контролем специальный прибор, который механическим путем уменьшает давление внутри диска. На следующий день после операции нужно встать на ноги. Около месяца (по самочувствию две-три недели) с момента подъема на ноги придется провести в положении стоя и лежа, включая прием пищи. При освобождении кишечника и мочевого пузыря можно садиться, опираясь на унитаз полусогнутыми руками и тем самым разгружая позвоночник. Вставать из этого положения необходимо, удерживая стабильным естественный поясничный изгиб (поясничный лордоз). В этот период нужно начать отработку наклонов и выходов из наклона с сохранением поясничного лордоза и повороты тела вокруг оси вместо осевого скручивания поясницы.
Продолжается отработка наклонов и поворотов. Новое: в течение первой недели второго периода восстановления нужно начать сидеть. Можно присаживаться на пять–семь минут пять–семь раз в день в начале недели и довести время пребывания в положении сидя до одного часа два-три раза в день в ее конце. Со второй недели второго периода сидеть можно столько, сколько требуют обстоятельства. Необходимо обращать внимание на сохранение поясничного лордоза при опоре на спинку стула или кресла и удержание лордоза стабильным при вставании. Со второй недели начинается отработка поворотов на стуле всем корпусом, с удержанием таза и плеч в одной плоскости, и наклоны в положении сидя с сохранением поясничного лордоза, а также вставание с кровати из положения лежа через переход в положение сидя.
Продолжается отработка движений первого и второго периодов. Новое: отрабатывается умение безопасно ложиться на пол и вставать с пола из положения лежа. По прошествии трех месяцев после операции можно возвратиться к обычной жизни с учетом того, что вредные движения теперь недопустимы. От грыжи диска вас защищает новый, отработанный вами в восстановительный период двигательный стереотип. Он и называется защитным двигательным стереотипом. Что бы вы ни делали, мышечный корсет должен удерживать поясничный лордоз, защищая его от сгибания и разгибания, а плечи и таз должны быть всегда в одной фронтальной плоскости, чтобы позвоночник не скручивался. Под физической культурой следует понимать всю двигательную активность в течение дня и даже ночи, то есть весь двигательный стереотип. Все существовавшие ранее виды физкультуры и спорта создавались до открытия механизма образования грыж дисков и не обеспечивают безопасности вашего позвоночника. Ни соображения спортивного характера, ни советы тренеров не должны спровоцировать вас на вредные движения. Бытует иллюзия: в водной среде позвоночник разгружен и любые упражнения безопасны. Но и пловцы, использующие в воде сгибание, разгибание и скручивание спины, страдают от грыж межпозвонковых дисков, потому что силы мышц, которые обеспечивают эти движения, достаточно, чтобы выдавить часть диска в позвоночный канал. Поэтому и техники плавания, и упражнения в воде должны соответствовать принципам защитного двигательного стереотипа. Если во время выполнения физических упражнений вы почувствовали боль в спине и ноге – не пытайтесь устранить ее усиленной мышечной нагрузкой, снять ее посещением сауны, не просите друзей и массажистов растереть больные места и размять ноющие мышцы. Обратитесь к врачу, если невозможно – добирайтесь до дома, где лягте на полужесткое ложе, на спину с согнутыми ногами или на бок, в эмбриональной позе, и вызывайте врача. Возможно, все обойдется одними-двумя сутками боли и лечения, возможно, вопрос встанет острей. источник Межпозвоночная грыжа – сложное и крайне опасное заболевание, поражающее локомоторную систему человека. Данная болезнь является одной из наиболее распространённых из всех вторичных последствий остеохондроза. Межпозвоночная грыжа не оставляет в покое никого. Ею может заболеть любой от мала до велика. И оттого она становится еще опаснее. Одним из оперативных способов лечения данной проблемы является лазерная вапоризация грыж межпозвоночных дисков. Её применение позволяет избавиться от такого недуга за короткое время. В данной статье вспомним о том, что заставляет грыжу появляться и как вапоризация помогает от неё избавляться. Возникновение такого рода недуга всегда сопряжено с какими-либо проблемами со здоровьем человека. Как правило, межпозвоночная грыжа – последствие появления следующих заболеваний позвоночного столба: Но первоочередным заболеванием позвоночника, провоцирующим возникновение рассматриваемого в данной статье недуга, остаётся остеохондроз. Как правило, именно по причине дегенеративных изменений (потеря воды, а также эластичности) межпозвонковые диски уменьшаются в плане высоты. Им становится все труднее выдерживать оказываемое на них давление со стороны позвонков. Травмы появляются все чаще. В итоге – смещение межпозвоночного диска, а затем – начало формирования межпозвоночной грыжи.
Кроме того, такой недуг возникает при нарушениях питания дисков. Если рассматривать строение межпозвоночных дисков, то сразу видно, что у них отсутствуют кровеносные сосуды. Питание в таком случае происходит благодаря движениям глубоких мышц спины. Если нагрузка отсутствует или она очень мала, то диски питаются хуже, а их прочность уменьшается.
Прогрессирование грыжи межпозвоночных дисков можно пронаблюдать среди людей, у которых имеются различного рода аномалии, связанными с развитием позвоночного столба:
Также проблемы с межпозвоночными дисками есть у тех, у кого обнаружили дисметаболические аномалии:
К факторам риска появления грыжи межпозвоночного диска относятся:
В медицинской практике врачи выделяют всего три вида межпозвонковой грыжи.
Межпозвоночная грыжа обладает большим количеством симптомов. Они значительно отличаются друг от друга. Зависят они, как правило, от расположения и размера грыжи. Если нерв не пережимается грыжей, то протекание болезни будет бессимптомным. Максимум, что может почувствовать больной человек – слабые боли в пояснице. Стоит отметить, что такой случай – редкость. По большей части поражение позвоночника межпозвоночной грыжей сопровождается неуёмной болью и спазмами мышц. Если компрессия нервных окончаний все же произошла, то боль будет. Кроме того, больной будет чувствовать слабость или у него уменьшится чувствительность конечностей или других частей тела, к которым относятся пережатые нервные окончания. Например, если грыжа образовалась в пояснице, то боль иррадиирует в ягодицы и в ноги, включая колени и ступни. Это объясняется защемлением седалищного нерва. Если говорить о ногах, то болит в большинстве случаев лишь одна из двух. Боль не постоянная – она нарастает постепенно и уходит через некоторое время. Если в пояснице нервные корешки слишком пережаты, то человек теряет контроль над мочевым пузырем или кишечником. При условии, что грыжа была обнаружена в области нижних ребер, у больного боль будет ощущаться в бедре. Негативное влияние грыжи, которая расположена в грудном отделе позвоночника, распространяется на грудь, плечи и руки. Они, как правило, болят и, спустя время, начинают неметь. Боль при межпозвоночной грыже усиливается при следующих факторах:
Боль способна унять такая поза, при которой уменьшается нагрузка, оказываемая на поврежденный межпозвоночный диск и позвоночный столб в целом. Если не начать лечение вовремя, то межпозвоночная грыжа вызовет серьёзные осложнения. Как правило, у человека начинают проявляться признаки аритмии сердца, гастрита, радикулита и хронического бронхита. Кроме того, нарушается питание головного мозга и увеличивается риск возникновения инсульта. Межпозвоночная грыжа способна вызвать колит хронической формы или же создать условия для появления заболеваний поджелудочной железы. Крайне опасный случай возникает при сдавливании спинного мозга в следующих областях: Если запустить болезнь, то у больного нарушается функционирование органов малого таза. Также у него уменьшается чувствительность верхних и нижних конечностей, и даже возможен их паралич. При защемлении спинного нерва возникает корешковый синдром, который развивается поэтапно:
В процессе этого у больного появляется интенсивная боль в виде «прострела». Она напоминает «удар электрическим током». Ослабление роли корешка ведет к гипотонии и уменьшению чувствительности. Кроме того, появляются признаки мышечной атрофии, замедление рефлексов сухожилий и пареза. Помимо защемления спинного нерва, межпозвоночная грыжа образовывает дискогенную миелопатию. Она образовывается при сужении позвоночного канала и сдавливании его содержимого – спинномозгового вещества. Как правило, это нарушает двигательные функции, а впоследствии – уменьшает чувствительность конечностей. Также возникает парез. Если не проводить своевременно лечение, то изменения в спинном мозгу становятся перманентными и обратить дегенеративный процесс вспять становится невозможным. Неврологический дефицит закрепляется навсегда, не давая покоя человеку в дальнейшей его жизни. Последний серьёзный синдром, который может возникнуть – синдром позвоночной артерии. Он появляется при сдавливании позвоночной артерии, которая проходит вдоль тел позвонков сбоку. Данный синдром вызывает следующего рода проблемы:
Как правило, когда межпозвоночная грыжа начинает свое развитие – она мало чем отличается от остеохондроза. Чаще всего врачи направляют на рентгенографию, где производят снимок позвоночника. За счет него врачи могут обнаружить следующие моменты:
Однако интересно другое – таким образом межпозвоночную грыжу обнаружить нельзя. Наличие грыжи можно предопределить (но не подтвердить), изучая характер боли и её развитие. Это поможет таким врачам, как невролог и вертебролог, определить, относятся ли изучаемые характеристиками к признакам межпозвоночной грыжи или к любым другим заболеваниям из нижеследующего списка: Если врачам требуется снимок межпозвоночной грыжи, то больному назначают магнитно-резонансную или же компьютерную томографию позвоночника. Следует отметить, что при выборе между КТ и МРТ стоит предпочесть последний вариант, поскольку данная процедура является более информативной. Она предоставляет трехмерное изображение структур мягких тканей. Также при помощи данного рода процедуры становится возможным проследить развитие грыжи, выявить её точное местонахождение, определить стадию, а также то, насколько сильно сужен позвоночный канал. Если нет возможности пройти МРТ или КТ, то врач может назначить контрастную миелографию. При межпозвоночной грыже, расположенной в шейном отделе и сдавливающей позвоночную артерию, назначается диагностика сосудов. Она бывает двух видов:
Такие обследования требуют осмотра артерий и вен с разных точек зрения, для чего больным производятся движения головой в виде различных поворотов, а также наклонов. Тем, у кого обнаружена такая грыжа в груди, требуется консультация со следующими врачами: Они могут назначить проведение диагностических процедур:
Данная процедура является одним из видов хирургических операций, направленных на лечение межпозвоночной грыжи. Как правило, в процессе нуклеопластики хирург воздействует на ядро межпозвоночного диска, стараясь изменить его состояние.
В целом, процедура проста – во внутрь ядра межпозвонкового диска врач вводит электрод, иглу, световод или любой другой необходимый объект посредством пункции (процесс контролируется через интраоперационный рентген). Через них врач:
Посредством нуклеопластики врач добивается испарения ядра межпозвонкового диска, что в дальнейшем ведет к уменьшению нагрузки, оказываемой на фиброзное кольцо. За счет этого оно уже выпирает не так сильно, а значит – не так давит на нервный корешок. Таким образом врач может значительно уменьшить боль. Существует несколько видов данной операции. Таблица № 1. Виды нуклеопластики.
Последний вид операции будет как раз-таки рассматриваться ниже. Лазерная вапоризация – хирургическая операция, которая назначается, как правило, на ранних этапах развития остеохондроза. Она подразделяется на два одинаково эффективных в лечении межпозвоночной грыжи типа:
Вапоризацию лазером могут назначать людям от двадцати до пятидесяти лет. Пациентам более старшего возраста и тем, у кого выраженный остеохондроз, данная методика лечения не всегда будет подходить. Все зависит от индивидуальных особенностей здоровья человека. Автоматизированная декомпрессия – один из видов вапоризации, при которой части повреждённого межпозвоночного диска извлекаются наружу по принципу винта Архимеда. В ходе операции на этот самый «винт» накручивается межпозвоночный диск, который требуется удалить. Данная операция позволяет уменьшить давление, которое оказывается на позвоночный столб, поскольку с помощью винта Архимеда грыжа «втягивается». После автоматизированной декомпрессии оставшаяся часть от повреждённого межпозвоночного диска обрабатывается при помощи лазера. Одним из наиболее продуктивных и, к тому же, малоинвазивных методов лечения межпозвоночной грыжи считается выпаривание диска. При применении данной методики врачи достигают значительного сокращения затрат на лечение больного. Кроме того, реабилитационный период значительно уменьшается. Суть операции в следующем – ядро межпозвоночного диска подвергается воздействию медицинского лазера, в результате чего оно начинает уменьшаться в размерах вплоть до испарения. Сам диск также претерпевает изменения в своих размерах. Итог – грыжа втягивается, давление на нервные корешки больше не оказывается и болевые симптомы исчезают. Также в ходе операции лазер воздействует на нервные окончания, находящиеся в очаге поражения. Обжигая их, врачи добиваются прерывания импульсации. Итак, напоминаем, что нужно больному для подготовки к вапоризации. Ему требуются результаты, полученные при проведении следующих диагностических процедур.
Чаще всего лазерная вапоризация назначается при межпозвоночных грыжах небольшого размера (в среднем их объем должен составлять до пяти-шести миллиметров). Есть только два варианта расположения грыжи, при которых данная процедура может принести пользу для здоровья больного:
Если нервные корешки подвергнуты слишком сильному защемлению со стороны межпозвоночной грыжи и имеется явное её выпячивание, которое вызовет парез, – лазерная вапоризация будет считаться неэффективной. Также данная процедура малоэффективна при нарушениях чувствительности или выпадении рефлекса. Это и считается самыми первыми противопоказаниями. Ещё один важный пункт, который может помешать проведению процедуры – наличие секвестрированной грыжи, особенность которой заключается в выпадении ядра межпозвоночного диска в спинномозговой канал. По причине этого нервы сильно защемляются, что становится причиной сильных болей. Хирургическая операция лишь повысит шанс развития паралича. Кроме того, лазерную вапоризацию нельзя проводить пожилым людям старше пятидесяти лет и тем, у кого имеется стеноз позвоночника. Таким людям назначают длительный приём медикаментов, которые способны лишь принести облегчение и то – временно.
Несмотря на то что лазерную вапоризацию начали применять в современной медицинской практике не так уж и давно, она уже успела завоевать внимание врачей за счет ряда имеющихся у неё преимуществ:
Да, процедура и правда эффективна, но, как и у всех остальных инструментальных методов лечения – у неё есть и свои недостатки:
Несмотря на то что такая операция – малоинвазивный метод, больному все же требуется хотя бы какая-то реабилитация, которая закрепит результаты лечения и улучшит самочувствие.
Грыжа межпозвоночного диска – серьёзное заболевание позвоночника, которое, как правило, развивается в шейном или поясничном отделе – самых уязвимых отделах позвоночного столба. Грыжу сопровождают боли в различных частях тела, слабость, уменьшение чувствительности конечности и прочие симптомы. Лечение межпозвоночной грыжи сильно зависит от времени её обнаружения. В большинстве случаев достаточно консервативного лечения, но при его неэффективности производится хирургическое вмешательство. Лазерная вапоризация – одна из современных операционных малоинвазивных методик, которая способствует быстрому и безопасному избавлению от межпозвоночной грыжи. Уже спустя одну процедуру человеку становится лучше, что лишний раз доказывает эффективность данной операции. источник |




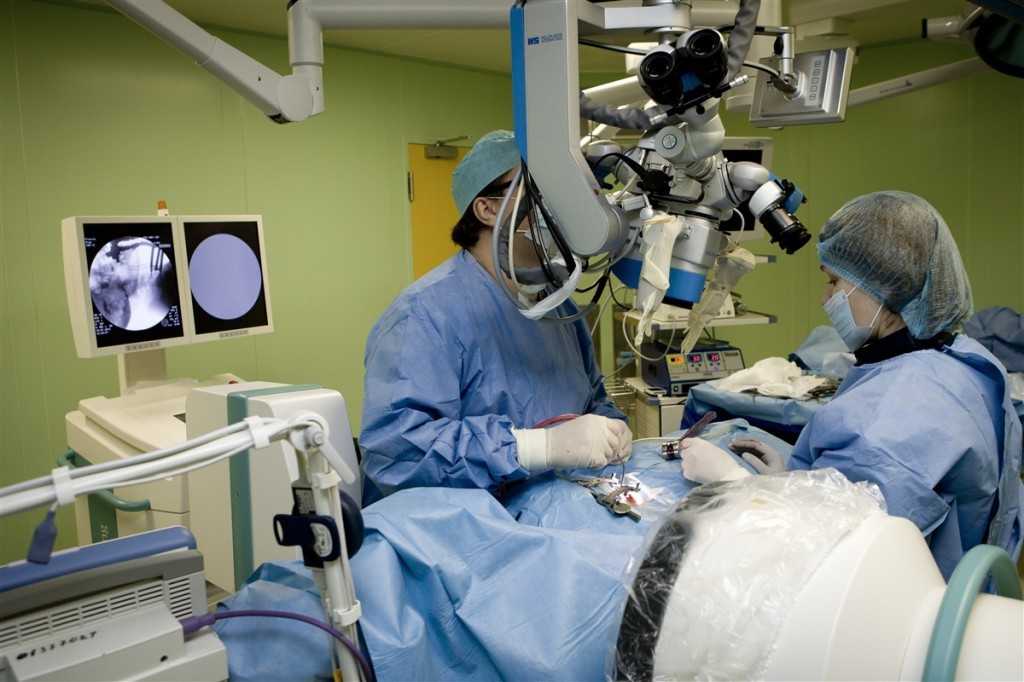
 межпозвоночная грыжа грудного отдела начинается с развития компрессионного сдавливания корешков спинного мозга или его самого, это вызывает боль в груди, в области ребер, в спине, провоцирует развитие сердечных, желудочных и дыхательных заболеваний, хирургическое лечение проводится редко, в основном используется консервативный метод;
межпозвоночная грыжа грудного отдела начинается с развития компрессионного сдавливания корешков спинного мозга или его самого, это вызывает боль в груди, в области ребер, в спине, провоцирует развитие сердечных, желудочных и дыхательных заболеваний, хирургическое лечение проводится редко, в основном используется консервативный метод; если присутствуют комбинированные стенозы и нарушена целостность и структура канала позвоночного спинного мозга;
если присутствуют комбинированные стенозы и нарушена целостность и структура канала позвоночного спинного мозга; удалять или лечить грыжу лазером можно на нескольких участках позвоночника одновременно, но следует тщательно подойти к выявлению воспалений хрящевой ткани, применение метода может усугубить ситуацию;
удалять или лечить грыжу лазером можно на нескольких участках позвоночника одновременно, но следует тщательно подойти к выявлению воспалений хрящевой ткани, применение метода может усугубить ситуацию; исследование крови и мочи;
исследование крови и мочи;



