Удаление грыжи пахового канала совершается путем радикальной операции, которая показана всем больным с развитием осложнений. Паховая грыжа – врожденный или приобретенный недуг, сопровождающийся выпиранием органов брюшины через естественные отверстия пахового канала. Визуально грыжа пахового канала проявляется округлым выпячиванием, которое может быть болезненным и провоцировать постоянный дискомфорт, снижая качество жизни. Радикальное лечение грыжевого дефекта проводится в случае неэффективности консервативного лечения и появления осложнений таких как, ущемление сальника и петли кишечника, ишемия, некротическое поражение и перитонит.
Удаление грыжи пахового канала совершается путем радикальной операции, которая показана всем больным с развитием осложнений.
Хирургическое лечение с установкой сетки проводится в специализированных частных клиниках или государственных учреждениях, от чего зависит стоимость и подход к лечению.
Стоимость оперативного лечения грыжи в паховом канале зависит от следующих факторов.
- Престижность и отзывы о медицинском учреждении.
- Профессионализм и опыт врача.
- Качество устанавливаемого имплантата (поддерживающей сетки).
- Запущенность патологического процесса, наличие тяжелых осложнений.
- Время проведения лечения (плановое, экстренное).
- Сопутствующие заболевания пациента, которые могут сказаться на радикальном лечении.
Продолжительность операции в среднем – от получаса до двух часов, что зависит от стадии патологического процесса и течения самой операции.
Средняя стоимость платной хирургии по устранению выпячивания пахового канала – от 15 500 рублей до 50 000 рублей.
Виды оперативного удаления паховой грыжи и стоимость.
- Лапароскопия – малоинвазивный вариант хирургического лечения. Операция проводится у мужчин и женщин, путем создания небольших проколов на животе. Через проколы вводится видеокамера и необходимые хирургические инструменты. Восстановление после лапароскопии проходит быстро, но в случае установки поддерживающей сетки, есть риск неполной фиксации и развития рецидива. Для мужчин с двухсторонним выпячиванием средняя стоимость лапароскопии с установкой сетки – 50 000 рублей; стоимость устранения одностороннего выпирания у мужчин и женщин – 45 000 рублей.
- Удаление грыжи с открытым доступом – проводится путем разреза брюшной полости для полного доступа к операционному полю, то есть грыжевому мешку. Применяется несколько методик удаления грыжи открытым доступом: по Лихтенштейну, Янову, Бассини. Наиболее оптимальным вариантом остается удаление по Лихтенштейну с установкой сетки. Средняя стоимость операции для мужчин с двусторонней грыжей – от 40 000 рублей; стоимость удаления одностороннего выпячивания у мужчин и женщин – от 35 000 рублей.
Лапароскопия проводится у мужчин и женщин, путем создания небольших проколов на животе.
Важно! Разница в стоимости операции обусловлена послеоперационным восстановлением. Цена на лапароскопию выше, так как после нее практически не остается следов, стоимость операции с открытым доступом ниже, что связано с последствиями в виде шрамов.
Перед проведением оперативного вмешательства необходима правильная подготовка и выбор безопасной анестезии. Плановые хирургические операции по устранению грыжевого дефекта проводятся под местной анестезией или общим обезболиванием.
В случае экстренной операции проводится только общий наркоз.
Стоимость наркоза уже входит в цену на проведение операции, что в среднем составляет от 15 500 до 50 000, зависимо от сложности и выбранной методики.
Подготовительный этап включает проведение следующих мероприятий:
- комплексное обследование – УЗИ, КТ, рентгенография органов брюшной полости;
- выявление сопутствующих заболеваний хронического и острого течения;
- опрашивание пациента по поводу приема лекарственных средств;
- отказ от алкогольных напитков, соблюдение диеты;
- непосредственно перед операцией проводится очищение кишечника клизмой.
Перед проведением оперативного вмешательства следует отказаться от употребления алкоголя.
Важно! За 8 часов до проведения удаления выпячивания пациент должен отказаться от пищи, можно пить только чистую воду.
Независимо от стоимости хирургической операции и профессионализма врача всегда есть риск развития осложнений, как в момент операции, так и в период послеоперационного восстановления.
Негативные последствия хирургического удаления паховой грыжи.
- Рецидив выпячивания в случае неправильной установки сетки.
- Вторичное инфицирование раны после ушивания (с целью профилактики вводятся антибиотики).
- Кровоизлияние, образование гематомы (в таком случае на операционное поле прикладывается пузырь со льдом).
- У лежачих пациентов повышен риск тромбообразования вен голени.
- Нарушение чувствительности по причине повреждения нервов.
- У мужчин устранение паховой грыжи может закончиться повреждением семенного канатика, развитием водянки яичка.
- Нарушение целостности внутренних органов, повреждение сосудов.
Важно! Все послеоперационные осложнения легко устраняются консервативным методом или повторным проведением хирургии.
У лежачих пациентов после операции повышен риск тромбообразования вен голени.
На современном этапе большое распространение приобрела лапароскопия грыжи пахового канала. Это мероприятие имеет два ключевых преимущества перед иными методиками.
- Минимальная травматичность при проведении лапароскопии – после удаления грыжевого дефекта на животе не остается следов, а в процессе самого удаления совершается только 2-4 небольших проколола.
- Быстрое послеоперационное восстановление пациента – уже через 2-3 дня после радикального лечения больной может вернуться к привычной жизни, соблюдая правила профилактики.
Недостатком лапароскопии является риск рецидива при установке поддерживающей сетки. После лечения полное восстановление происходит уже в течение двух недель, но соблюдать рекомендации специалиста необходимо на протяжении всей жизни для исключения повтора патологии и развития осложнений.
ВНИМАНИЕ! Цены, представленные в статье, несут ознакомительный характер и могут отличаться от реальных, в зависимости от медицинского учреждения и состояния больного!
Если вы желаете узнать точную стоимость удаления паховой грыжи — позвоните в клинику!
источник
Грыжа – это не просто выпячивание части органа через естественное образование или патологическое отверстие в различные полости, а еще и болезненный и эстетически неприятный дефект тела. Грыжи бывают разной локализации, поэтому дают различную симптоматику и, соответственно, требуют разного вида лечения.
Но не нужно бояться и выжидать «подходящего» момента обращения к врачу, когда состояние организма становится критическим. В настоящее время, удаление грыж в Нижнем Новгороде проводится в медицинском центре лучевой диагностики и эндоскопической хирургии «ТОНУС ПРЕМИУМ», где высококвалифицированные и опытные хирурги оказывают качественную помощь в восстановлении Вашего здоровья!
Перед проведением операции — удаление грыжи на передней брюшной стенке пациенту необходимо провести специальную подготовку:
- Предоперационное обследование:
предварительно врач назначает сдать анализ общие анализы крови и мочи, биохимический анализ крови, сделать рентгенографию грудной клетки, снять ЭКГ - Необходимо сообщить врачу о приеме лекарственных средств
- За несколько дней до операции
нужно отказаться от употребления алкоголя, курения, приема наркотических средств - Не принимать пищу за 8 часов до операции
и за 2-3 дня не употреблять пищу, которая способствует газообразованию в кишечнике - Соблюдение личной гигиены
— принять душ перед операцией
Пупочная грыжа – патологическое выпячивание внутренних органов через пупочное кольцо. Встречается у новорожденных и взрослых. Обратиться к хирургу нужно сразу после ее обнаружения, даже не смотря на то, что сначала грыжа легко вправляется в брюшную полость.
Своевременное удаление грыжи позволяет избежать ее защемления, которое может произойти в любой момент. Защемление грыжи приводит к некрозу (омертвению) клеток органа в грыжевом мешке, воспалению и перитониту.
Методы современной хирургии по удалению пупочных грыж сводят риск возникновения рецидива к нулю и обеспечивают короткий срок реабилитации:
- Удаление грыжи открытым методом (традиционным):
Содержимое пупочного мешка возвращают в брюшную полость, а пупочное кольцо закрывается специальным эндопротезом – стерильной полипропиленовой сеткой, которая замечательно воспринимается организмом. Она обрастает окружающими тканями, и рецидив не возникает. - Удаление грыжи методом лапароскопической пластики:
Удаление грыжи производится под общей анестезией через небольшие проколы в брюшной полости с помощью специальных манипуляторов и видеокамер. Грыжевой мешок рассекают изнутри, вправляют внутренние органы и устанавливают эндопротез.
Используются современные сетчатые эндопротезы импортного производства (Европа или США).
Если есть защемление, то при удалении пупочной грыжи проводят:
- иссечение омертвевших тканей и дальнейшее восстановление структур покровных тканей.
- при нагноении – удаление грыжевого мешка с его содержимым.
После удаления участка защемленной кишки на концы здоровых петель накладывают анастомоз.
Паховая грыжа – это выпячивание органов в полость пахового канала, который расположен с обеих сторон в паховых областях живота. В норме у мужчин в паховых каналах размещены семенные канатики, а у женщин – круглые связки матки. Иногда случается так, что содержимое грыжевого мешка, спускаясь по паховому каналу, выпадает в мошонку. В таком случае, выбухание будет не только в области паха, но и в мошонке. Это пахово-мошоночная грыжа.
При удалении пупочной грыжи лапароскопическим методом послеоперационный период протекает быстрее и легче, чем при эндопротезировании.
Операцию по удалению паховой грыжи проводят под общей анестезией. Выполняют:
- Открытую (традиционную) операцию по Лихтенштейну:
Через разрез по вдоль паховой связки и надлежащих тканей, извлекают и иссекают грыжевой мешок. После, производят пластику пахового канала — устанавливают сетчатый имплантат на переднюю паховую стенку для предотвращения рецидива. После удаления грыжи паховой области открытым методом вставать с постели разрешается через 2-3 дня, швы снимают на 10 день. После выписки нужно исключить физические нагрузки в течение 3-4 месяцев. - Лапароскопическое удаления паховой грыжи:
Заключается в удалении грыжи через 3 прокола в передней брюшной стенке и закреплении переднего отверстия пахового канала сетчатым имплантатом.
Преимущества этого метода:
- короткий послеоперационный период
- небольшой болевой синдром
- быстрое возвращение к трудовой деятельности
Кроме этого, в период реабилитации после удаления грыжи также не рекомендуется принимать в пищу продукты, способствующие газообразованию в кишечнике.
Цена на операцию по удалению грыжи в Нижнем Новгороде учитывает вид грыжи, метод удаления и используемые материалы. Составляется индивидуально для каждого пациента в соответствии прайс-куранту.
Записаться на прием в МЦ “ТОНУС ПРЕМИУМ” вы можете по телефону 8 (831) 411-13-13
источник
Найдена информация о 5 подходящих медицинских центрах. Удаление грыжи — цены и отзывы. Сравнительная таблица медицинских центров Нижнего Новгорода, где есть удаление грыжи. Как лечить грыжу?
Грыжа является выпячивание внутренних органов или их каких-то частей под кожу, во внутренние полости или межмышечные пространства через отверстия в анатомических образованиях, при этом не приводя к нарушению целостности кожного покрова. Грыжа у взрослых не является редкостью, диагностику и лечение этого заболевания проводят врачи-хирурги.
На нашем портале собраны телефоны и адреса частных клиник или медицинских центров Нижнего Новгорода, в которых назначается лечение или проводится операция по удалению грыжи. Мы собрали стоимость консультации врачей, а также цены на проведение хирургического вмешательства, позволяющего удалить грыжу. Оценить квалификацию хирургов и оценить их подход помогут отзывы пациентов, уже прошедших лечение грыжи.
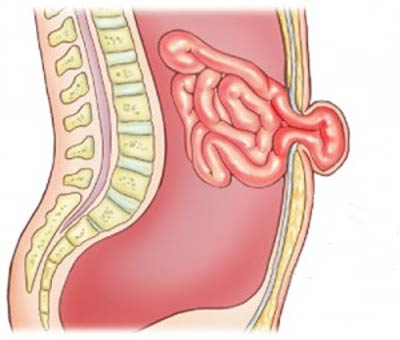
В зависимости от состояния пациента врач выбирает наиболее подходящую технику оперирования, при которой вправляется грыжевое выпячивание, после чего ушиваются края грыжевого дефекта. В зависимости от показаний, передняя брюшная стенка укрепляется сетчатым эндопротезом, который гарантирует исключение рецидива в дальнейшем и уменьшает сроки восстановления после хирургического вмешательства.
В большинстве случаев оперировать грыжу нет необходимости, со временем стихают симптомы болезни и наступает ремиссия. Около 70% пациентов наблюдает улучшение состояния в течение 12 недель, процент увеличивается на более продолжительных сроках. Хирургическая операция на грыжу требуется в редких случаях, как крайняя мера, если консервативные методы лечения оказываются бессильными перед болевым синдромом.
Диагноз врач выносит на основании слов и осмотра пациента, после оценки состояния его пахового канала. В некоторых случаях для диагностики используется УЗИ, но зачастую специалист может определить заболеваний и без его назначения.
Удаление паховой грыжи возможно только при помощи операции, во время которой вскрывается грыжевой мешок, а выпяченные органы помещаются обратно в брюшное пространство. После этого хирург проводит пластику в области пахового канала. Также может использоваться укрепление оболочки пахового канала при помощи специальной сетки из синтетического материала: дакрона, капрона, тефлона и других.
Операция по удалению паховой грыжи с последующей пластикой проводятся под местной анестезией, иногда врач может назначить общий наркоз. Если развивается двусторонняя грыжа, повторная операция на второй грыже проводится только через несколько месяцев — единовременная операции не выполняется.
На протяжении двух дней после удаления грыжи пациенту положен постельный режим. Исключаются всевозможных физические нагрузки, которые могут привести к повышению внутреннего давления и негативному влиянию на состояние послеоперационного шва.
источник

Если возникает дефект стенки той или иной полости и через этот дефект за пределы этой полости выпячивается орган, находящийся в этой полости или его часть, такое явление называется грыжей соответствующей полости или грыжей стенки соответствующей области. Например, выпячивание содержимого брюшной полости через дефект в диафрагме в грудную полость называется диафрагмальной грыжей.
Проще говоря, передняя брюшная стенка представляет из себя многослойный мешок, в котором удерживаются кишечник и другие органы брюшной полости. Если через все слои этого мешка образуется дыра, то через нее под кожу выходят кишечник, сальник, реже другие органы брюшной полости.
- Такие дефекты могут быть врожденными или приобретенными.
Врожденной часто бывает пупочная грыжа, когда после рождения не зарастает пупочное отверстие, через которое проходили сосуды плаценты, питающие ребенка в материнской матке.
Врожденной может быть паховая грыжа у мужчины, когда яичко, которое зарождается около почки а потом спускается в мошонку через отверстие в паховой области (паховый канал), и это отверстие остается открытым а не зарастает, как ему положено.
- Приобретенные грыжи – те, что возникают в течение жизни после рождения.
Местами образования таких грыж являются слабые места брюшной стенки. Чаще всего это щели между мышцами брюшной стенки в местах их прикрепления или естественные отверстия, через которые из брюшной полости выходят пучки сосудов и нервов. При напряжении брюшного пресса, натуживании, поднятии тяжестей в брюшной полости возникает повышенное давление. Если такое отверстие слишком велико, или края его слабые, то при повышении внутрибрюшного давления такое отверстие растягивается и через него начинает выпячиваться петля кишечника или другой орган.
Кроме того, грыжу можно приобрести за счет расхождения внутренних швов раны после операции выполненной на брюшной полости. Такие грыжи называются послеоперационными.
Опасность грыж обусловлена двумя основными причинами:
- Сдавление грыжевым выпячиванием соседних органов. Например грыжа межпозвоночного диска может сдавливать спинной мозг или его корешки вызывая серьезные осложнения со стороны нервной системы.
- Выпадение органов брюшной полости через дефект в диафрагме в грудную полость приводит к сдавлению легких или смещает сердце, ухудшая их работу.
- Сдавление выпавшего органа в грыжевом отверстии, через которое он выпячивается (ущемленная грыжа), приводит к сдавлению сосудов, питающих выпавшую часть органа и его омертвению через непродолжительное время.

- Лечение грыж – только оперативное.
- Лечение грыжи возможено двумя способами.
- Закрыть дефект стянув нитками ее края.
- Поставить «заплатку».
Удаление паховой грыжи является распространенной операцией. Еще не так давно у хирургов была возможность пользоваться только первым способом — хирургическими швами. Изобреталось множество способов наложения друг на друга и сшивания отдельных слоев мышц брюшной стенки, которое должно было повысить надежность шва. Однако, если отверстие было велико, а края его слабые, мог возникнуть рецидив – когда все эти швы прорезались и грыжевое отверстие становилось еще больше.
Достижения химической промышленности наконец осуществили давнюю мечту хирургов — создали материалы для «заплатки», которые не отторгаются организмом человека. Из таких материалов стали изготовлять специальные сетки, которые и используют в качестве заплатки при оперативном лечении грыж. После операции эта сетка вызывает рост на ней собственной рубцовой ткани, и через месяц — полтора закрытый сеткой дефект удерживается уже не сеткой, а собственными выросшими на ней прочными рубцовыми тканями, а сама сетка в значительной степени рассасывается.

Эффективность лапароскопических операций при грыжах передней брюшной стенки по мере накопления опыта их применения сравнялась с эффективностью открытых операций, а по данным статистик последних лет даже превосходит их.
В то же время по комфортности послеоперационного периода и срокам реабилитации у лапароскопических операций неоспоримое преимущество. Лапароскопические операции требуют наличия специального оборудования, специфической квалификации хирургов, более кропотливы в исполнении.
Выполняя операции мы располагаем рядом преимуществ, обеспечивающих полную безопасность пациента как во время операции, так и в послеоперационный период:
- Непрерывный компьютеризированный контроль глубины наркоза каждого пациента с постоянным снятием электроэнцефалограммы
- Единственная клиника с непрерывной поставкой стерильного воздуха в операционную и палаты реанимации (инфекционных осложнений — 0%)
- Бесперебойное, независимое от городских систем, снабжение операционных и реанимации электричеством, отоплением, горячей водой
- Эксклюзивное самое современное оборудование для проведения наркоза
- Препараты для наркоза, используемые нашими анестезиологами — абсолютно нетоксичны и безвредны, дозировка их рассчитывается строго индивидуально
- Пребывание каждого пациента после операции в реанимации под 24 часовым контролем анестезиологов
- Операционная бригада с лучшими хирургами города, имеющая 10-летний опыт проведения операций в нашей клинике
- Анестезиологи и медсестры — анестезистки высшей квалификационной категории
- Подготовка к операции и реабилитация после операции пациента физиотерапевтами, гинекологами, косметологами (после пластических операций).
источник
Лабораторное обследование перед операцией
Видеоэндоскопическое грыжесечение с установкой сетки (без стоимости сетчатогоимплантата и герниостеплера)
Многокомпонентая эндотрахеальная анестезия (до 2-х часов)
Палата пребывание 1 сутки
Грыжа является распространенным хирургическим заболеванием, наблюдающимся у 2 % населения. При грыже внутренние органы частично выходят из полости, где они находятся, через дефекты в ней («грыжевые ворота»). Как правило, заболевание наблюдается у мужчин. Одним из наиболее эффективных методов ее лечения является лапароскопическая операция на грыже (герниопластика). Рассмотрим этот метод поподробнее.
Грыжи можно вылечить лишь оперативным методом. Важно помнить, что любая грыжа может ущемиться, в результате чего давление внутри брюшины может измениться. При этом происходит нарушение кровообращения, а ущемленный орган начинает отмирать. Наибольшую опасность представляет собой ущемление петли кишки, ведущее к перитониту. Цель операции – ликвидация всех компонентов грыжи, сохранение структуры брюшной стенки и семенного канатика, полное восстановление трудоспособности пациента.
По лапороскопической методике можно излечить прямые и косые паховые грыжи, включая бедренные и билатеральные грыжи, а также всевозможные рецидивы грыж.
Среди общих противопоказаний лапароскопической операции на грыже следует отметить большие пахово-мошоночные грыжи, проведенные ранее операции на брюшине и ущемления грыжи. Относительные противопоказания – сердечные, легочные и онкологические заболевания, женщинам на поздней стадии беременности и пр.
Пациент должен пройти ряд исследований перед лапароскопической операции на грыже: рентгенография, исследование крови и ЭКГ.
Желательно до операции принять душ. При наличии проблем с кишечником требуется использование очистительной клизмы. Незадолго до операции строго запрещено есть и пить.
Лапароскопическая операция на грыже – укрытие грыжевого дефекта с помощью синтетической сетки, которая вводится через маленькие проколы брюшной стенки. При этом используется видеохирургическое оборудование. Для закрепления стенки устанавливаются титановые скобы посредством специального сшивающего аппарата. Впоследствии на сетке формируются собственные ткани организма и укрепляют это место.
Для обеспечения профилактики процесса спайки сетка укрывается брюшиной. Следует отметить, что при операции кровопотеря является небольшой (до 5 мл), дренаж брюшной полости не обязателен. Из брюшины удаляют инструменты, а раны зашивают.
Лапароскопическая операция осуществляется под наркозом. Ее продолжительность не превышает 1 часа. Пациенту, как правило, необязательно находиться после операции в стационаре.
Примерно через 2 дня боль в месте проколов стихает, и пациент может начать заниматься несложными работами. При этом поднимать предметы массой более 6 кг ему строго запрещено. Уже через 2 недели после операции пациент может вернуться в обычный жизненный ритм.
1. Низкая травмоопасность. Во время операции хирургом выполняются 3 прокола брюшной стенки с минимальным надрезом кожи. Благодаря этому мышечная ткань не травмируется, так что пациенты не ощущают боли и могут быстро вернуться к обычной жизни.
2. Низкая вероятность рецидива. При лапароскопическом методе происходит равномерное распределение нагрузки на сетку. Таким образом, рецидив грыжи маловероятен.
3. Отсутствие рубцов на брюшной стенке.
4. Возможность осуществления нескольких операций одновременно.
5. Возможность лечения двусторонних грыж.
2. Необходимость использования общего наркоза.
После операции осложнения довольно редки. Существует вероятность кровотечений, нарушения функционирования семявыносящего протока, проникновения газа под кожу, а также водянки яичка. По данным статистики, вероятность рецидивов – до 1%, осложнений – до 3 %.
В целом, лапароскопическая операция является современным и эффективным методом устранения паховых грыж с минимумом осложнений и рецидивов. Её можно успешно выполнить большей части пациентов. Однако лишь лечащий врач сможет решить вопрос её целесообразности.
источник

Стационар краткосрочного пребывания ГБУЗ НО «Клинический диагностический центр» является стационаром хирургического профиля, в котором выполняются оперативные вмешательства, не требующие длительной госпитализации. Основным направлением работы являются «малоинвазивные операции», различной степени сложности, предусматривающие как местные, так и общие виды обезболивания, а также манипуляции под контролем ультразвуковой визуализации.
Малоинвазивные операции – это операции при которых травма, наносимая хирургом сведена до минимума. Такие операции, как правило, не требуют госпитализации, или сроки госпитализации минимальны. К малоинвазивным относятся эндохирургические операции.
Эндохирургические операции — это такие операции, при которых к месту непосредственного вмешательства хирурги добираются не путем больших разрезов, а через естественные отверстия (внутрипросветная эндохирургия) или через небольшие проколы (лапароскопия, торакоскопия и т.п.). При этом место операционного вмешательства хирург видит при помощи высококачественной оптики и электронных видеосистем. Эти операции выполняются при помощи сложного современного оборудования и специальных тонких инструментов.
Лапароскопические операции — эндохирургические операции на органах брюшной полости. Эти операции несравнимо легче переносятся больными, после них быстрее выписываются из стационара и гораздо быстрее возвращается трудоспособность. После таких операций практически не образуется спаек в брюшной полости.
К малоинвазивным также относятся различные пункционные вмешательства – производится прокол тонкой или толстой иглой, через которую производятся необходимые манипуляции – взятие клеток или тканей на анализ, уничтожение патологического очага и т.п. Эти манипуляции проводятся совместно с врачами отдела УЗИ.
В нашем стационаре краткосрочно и эффективно пребывание пациентов, прооперированных по поводу варикозного расширения вен нижних конечностей и доброкачественных заболеваний молочных желез. После данных операций обеспечен не только лечебный, но и прекрасный косметический эффект.
Преимущества нашего стационара краткосрочного пребывания
Наше отделение имеет самый большой в городе опыт лапароскопических операций – с 1999 года врачами нашего стационара было сделано более 6000 операций.
Операция в день госпитализации.
Госпитализация не более 1-5 дней.
В лапароскопической хирургии для остановки кровотечения при разрезах применяется прижигание электротоком – электрокоагуляция. В отделении в течение 12 лет применяется разработанный уникальный метод электрокоагуляции (ББК), который объединяет в себе и дополняет достоинства двух других ранее применяемых методов электрокоагуляции (монополярной и биполярной) и лишен их недостатков, что позволяет производить операции менее травматично, более надежно и быстро останавливая кровотечение, практически нет послеоперационного болевого синдрома.
Большое внимание уделяется косметическому эффекту – активно используются атравматичные материалы, внутрикожный шов, «бесшовная хирургия» при операциях по поводу варикозной болезни нижних конечностей (нет швов на коже).
Операции производятся врачами, имеющими большой личный опыт в открытой хирургии брюшной полости, сосудистой хирургии и один из самых больших в городе опыт лапароскопических операций.
Квалифицированные и приветливые медсестры.
Комфортабельные условия (во всех палатах телевизор, санузел, санитарная комната с биде и душевой кабиной).
Диетическое 3-х разовое питание.
Посещение родственников (с 15:00).
1. Холецистэктомия
Операция по удалению желчного пузыря при его хроническом воспалении и наличии в нем камней
2. Герниопластика (грыжесечение) пропиленовой сеткой паховых и небольших послеоперационных грыж
Закрытие изнутри живота специальной сеткой грыжевых отверстий в брюшной стенке при паховых грыжах и послеоперационных грыжах небольших размеров
1. Лапароскопической диагностика и лапароскопическое оперативное ЛЕЧЕНИЯ ЖЕНСКОГО БЕСПЛОДИЯ
Лапароскопическая диагностика женского бесплодия — осмотр внутренних женских половых органов для выяснения причин бесплодия, проверка проходимости маточных труб. При наличии воспаления, по желанию пациентки, производится забор материла для определения микроба, который вызвал воспаление, что резко повышает эффекстивность лечения
- Адгезиолизис, сальпингоовариолизис
Рассечение и удаление спаек между органами малого таза женщины, что очень часто приводит к восстановлению проходимости маточных труб (чаще всего сочетается с хромосальпингоскопией).
При синдроме поликистозных яичников делаются насечки по всей поверхности яичников для облегчения выхода яйцеклетки
2. Лапароскопические операции на придатках матки (маточных трубах и яичниках)
При запаянном выходном отверстии маточной трубы в брюшную полость, оно искусственно создается заново
- Лапароскопическая стерилизация женщин
Операция известная в народе, как перевязка труб. Пересечение маточных труб, которое приводит к полной невозможности забеременеть естественных образом. Выполняется женщинам, которые не планируют больше беременности.
Выполняется под полным наркозом. Длительность ее в наших условиях занимает около 6 минут. Сразу после пробуждения от наркоза женщина может ходить, есть, пить. Болезненность только в местах проколов — незначительная. Не требуется даже анальгина. На следующее утро, или, если очень нужно, в тот же вечер женщина уходит домой.Не нужно путать лапароскопическую стерилизацию с кастрацией (удалением яичников), когда без специального лечения резко меняется гормональный фон, возникают изменения внешности. Никаких отрицательных последствий на организм женщины лапароскопическая стерилизация не оказывает. Наоборот, женщины прошедшие стерилизацию, говорят, что, только избавившись от страха возникновения нежелательной беременности и возни с предохранением, они по настоящему оценили, наконец, все прелести секса. Единственное, что нужно хорошо осознать — после лапароскопической стерилизации
Естественным путем забеременеть будет невозможно никогда.
Обратного хода нет. Лапароскопическая стерилизация по закону может быть выполнена женщинам, имеющим 2 детей с 30 лет. С 40 лет независимо от наличия детей.
На западе до 60% женщин, не планирующих больше беременность, выполняют стерилизацию, несмотря на то, что там она там достаточно дорого стоит.
- Лапароскопическая кистэктомия
- Лапароскопическая тубэктомия, овариэктомия
Удаление маточных труб и яичников вместе или по отдельности, с обеих сторон или с одной (при необходимости)
3. Лапароскопические операции на матке
- Консервативная миомэтомия— удаление выступающих над поверхностью матки фиброматозных узлов
- Надвлагалищная ампутация матки без придатков или с придатками
Удаление тела матки вместе с трубами и яичниками, или только тела матки, с сохранением ее шейки.
4. Малоинвазивные гинекологические операции:
- Гистероскопия — осмотр полости матки и цервикального канала с биопсией или раздельным выскабливанием
- Гистерорезектоскопия — удаление полипов и субмукозных миоматозных узлов, рассечение синехий в полости матки
Операции при варикозной болезни нижних конечностей
Сафенэктомия
Операции по удалению расширенных вен при варикозном расширении вен нижних конечностей с применением «бесшовной» методики – нет швов на коже. Возможно комбинированное лечение – оперативное со склерооблитерацией (см. ниже).
При необходимости выполнения этапа разделения поверхностных и глубоких вен, эта операция (пересечение коммуникантных вен) производится без большого разреза — эндоскопически.
Резекционная пункционная биопсия предстательной железы, почек, печени
При выявлении опухоли или подозрении на неё, под контролем УЗИ производится её точный прокол специальной иглой и забор на исследование для определения доброкачественного или злокачественного процесса. От данной операции зависит дальнейшая тактика лечения пациента
Цитологическое и гистологическое исследование операционного материала проводится на базе Диагностического центра в отделе клинической патоморфологии
После консультации хирурга или гинеколога по месту жительства, или врача Диагностического центра, вы можете обратиться в кабинет 936 (с 13 до 14 часов). Вас проконсультирует специалист — хирург или гинеколог который будет вас оперировать, вы будете осмотрены, будет решен вопрос о необходимости операции, ее возможности в наших условиях, вопрос о сроках проведения операции.
Если у вас есть результаты ранее проведенных обследований их нужно иметь при себе.
Будут подробно освещены все вопросы, касающиеся проведения операции.
Вам будет выдан список анализов, которые необходимо собрать перед операцией.
При невозможности приехать для записи на операцию, ваш лечащий врач может вас записать по телефону.
Запись на операцию по телефону самими пациентами не производится, так как неквалифицированное освещение пациентом состояния своих дел, и недостаточное понимание наших требований приводят к обилию ошибок, отмене операции, напрасным поездкам и затратам со стороны пациента.
При необходимости переноса уже назначенной операции, об этом можно договориться по телефону.
Операции для граждан Н.Новгорода и Нижегородской области выполняются бесплатно за счет средств обязательного медицинского страхования!
При госпитализации необходимо иметь направление в ГБУЗ НО «КЛИНИЧЕСКИЙ ДИАГНОСТИЧЕСКИЙ ЦЕНТР» и анализы согласно приказу № 632 министерства здравоохранения Нижегородской области от 16.06.2009г.
источник
Стоимость операции по лапароскопическому удалению паховой грыжи в Москве — 4 5 000 рублей.
После заполнения формы доктор Ельшанский Игорь Витальевич свяжется с Вами и подтвердит Вашу запись на прием.
Грыжа — это выпячивание внутренних органов под кожу через определенные «слабые» места брюшной стенки.
Есть места, потенциальной слабости брюшной стенки. Районы, в которых наиболее часто развиваются грыжи — это пупок, паховые области и там, где был разрез брюшной стенки (после операций).
У пациентов-мужчин через паховые кольца проходят кровеносные сосуды, семенной канатик. Это создает слабую область, где может развиться паховая грыжа. Напряжение мышц живота (подъем тяжестей, хронический кашель, запоры) может увеличить это слабое место и заставить выходить через него под кожу органы брюшной полости, что приводит к развитию грыжи. Паховые грыжи могут возникать и у женщин, хотя реже. Через паховые кольца у них проходит круглая связка матки.
Другие причины включают разрезы от старых операций, что может привести к ослаблению брюшной стенки, если они не заживают должным образом. Прочность мышечной стенки ухудшается с возрастом, а также при низкой физической активности.
Существует ряд причин для выполнения операции паховой грыжи.
В порядке уменьшения значимости они таковы:
- Возможность ущемления кишечника в грыжевом мешке, что вызывает кишечную непроходимость. Без срочного хирургического вмешательства это может привести к некрозу ущемленной петли кишки. Это, в свою очередь, вызывает перитонит, что опасно для жизни.
- Боль или дискомфорт в области грыжи, особенно стоя в течение длительного времени или при ходьбе на большие расстояния. У пациентов-мужчин боли при паховой грыже могут иррадиировать в яичко.
- Прогрессивное увеличение размеров грыжи с увеличением вероятности вышеуказанных осложнений и возрастающей сложности операции.
- Наличие выпуклости которая может быть видима и вызывать косметический дефект.
Избавиться от грыжи можно только хирургическим путем. Различные формы операций были использованы на протяжении многих лет. Дефект в паховом кольце может быть восстановлен путем сшивания мышц с каждой стороны дефекта вместе и позволяет им зажить, тем самым закрывая отверстие. Это традиционный способ операции. Грыжа может также быть ликвидирована путем подшивания синтетической сетки через разрез в паховой области, чтобы закрыть отверстие в мышечном слое. Ткани организма будут потом расти через сетку, создавая прочный новый слой, таким образом закрывая грыжу. При лапароскопическом методе операции также используется сетка, но она подшивается к дефекту изнутри, со стороны брюшной полости через маленькие проколы на брюшной стенке.
Считается, что лапароскопическая операция является менее травматичной, чем традиционные вмешательства, как в краткосрочной, так и долгосрочной перспективе. Это позволяет сделать госпитализацию более короткой, и пациенты могут вернуться к нормальной деятельности на более ранней стадии, чем после традиционной операции. После лапароскопического удаления остаются менее заметные рубцы. Недостатки состоят в том, что процедура требует общей анестезии, а также больше оборудования и расходных материалов, что увеличивает стоимость вмешательства.
Под общим наркозом, делают три небольших разреза на брюшной стенке. Крупнейшим из них является вертикальный надрез около 2 см чуть ниже пупка. Через него в рану вводится инструмент для введения газа. Инструмент располагают между мышцами и брюшиной, которая покрывает внутренние органы и продвигают вниз, к лобковой кости. После нагнетания газа создается пространство между мышцами и брюшиной, что позволяет найти грыжевые ворота. Во время этой процедуры нет проникновения в брюшную полость, тем самым значительно снижается вероятность повреждения органов брюшной полости или производства спаек.
Еще два разреза по 0,5 см делаются между пупком и лобковой костью на брюшной стенке для прокола в пространство, созданное нагнетанием газа для размещения операционных инструментов. Вся грыжа втягивается обратно в это пространство. Дефект замещают гибкой полипропиленовой сеткой. Сетка удерживается на месте с примерно 8-10 крошечными рассасывающимися клипсами, после чего инструменты извлекают, проколы на брюшной стенке ушивают.
Через 1-2 дня пациента выписывают из стационара, трудоспособность восстанавливается быстро.
Стоимость операции в Москве — 4 5 000 рублей с учетом нахождения в стационаре, расходных материалов и др.
Теоретически возможна выписка из стационара и в день операции, но обычно рекомендуется наблюдение на протяжении 1-2 дней для исключения осложнений.
Лица, работа которых не связана с физической нагрузкой, могут быть трудоспособны уже через несколько дней после операции. Работники физического труда могут возобновить работу через 3-4 недели.
Локальный дискомфорт и скованность уменьшаются в течение 2-3 недель. Небольшие боли могут возникать при физической нагрузке до нескольких месяцев после операции.
Могут появляться синяки в области половых органов, которые не болезненны и исчезают в течение 1-2 недель.
Подавляющее большинство паховых грыж, в том числе рецидивирующие, подходят для этой процедуры. Вмешательство может быть противопоказано пациентам, у которых ранее были операции на нижнем этаже брюшной полости (аорто-бедренное шунтирование, гинекологические операции и др).
Осложнения бывают крайне редко.
Потенциальные осложнения включают:
- Наркозные осложнения, такие как анафилактический шок, сердечно-сосудистые нарушения.
- Повреждение кровеносных сосудов, которое может потребовать перехода на открытую операцию, чтобы остановить кровотечение.
- Рецидив грыжи. Встречается редко, чаще всего связан с ранними физическими нагрузками.
- Инфицирование сетки. Это может потребовать ее удаления.
- Повреждения нерва. Некоторые из нервов, снабжающих кожу верхней трети бедра лежат рядом с местом операции. Воздействие на них может вызвать временную боль по внешней части бедра.
- Гематомы. Обычно рассасываются сами, в редких случаях требуют дренирования.
- Пневмонии и другие легочные осложнения. Возникают реже, чем при традиционных вмешательствах в связи с ранней активизацией пациента.
- Тромбоз глубоких вен нижних конечностей и легочная эмболия. Встречаются не чаще, чем при традиционных вмешательствах, а при надлежащей профилактике сводятся к минимуму.
Частота осложнений на сегодняшний день является очень низкой.
>Для записи на прием в Москве звоните 8(495)532-57-12


источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Операция по удалению грыжи поясничного отдела позвоночника проводится редко. Прямохождение привело к тому, что поясница берет на себя максимум нагрузки, и данный структурный дефект выявляется намного чаще, чем грыжа крестцового отдела позвоночника. Лечение обычно выполняют терапевтическими методами, но иногда только хирургическое вмешательство позволяет избавить пациента от патологии.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Операция по удалению грыжи позвоночника показана:
- При «синдроме конского хвоста», когда выявлены нарушения в функциональности органов малого таза, провокатором которых становится межпозвоночная грыжа. При данном синдроме отмечается нарушение актов дефекации и мочеиспускания, снижение эрекции у мужчин. Если не прибегать к операции, последствия грыжи приобретают необратимый характер. Такая клиническая картина обычно наблюдается, если присутствует крупная межпозвоночная грыжа.
- В случае пареза и атрофии мышечных тканей нижних конечностей. Осложнение сопровождается слабостью конечностей — ноги с трудом удается согнуть и выпрямить. Если операция не будет проведена, парез, вызванный повреждениями нервных волокон, спустя всего месяц после первых признаков способен привести к необратимой атрофии мышц нижних конечностей.
- Когда дефект характеризуется выпадением пульпозного ядра. В этом случае грыжа провоцирует сдавливание нервных корешков, что приводит к острым болезненным ощущениям. Отсутствие оперативной помощи нередко заканчивается параличом нижних конечностей.
Эти показания являются абсолютными. Но операция на позвоночнике может быть также рекомендована, если терапия прочими методами не дает положительной динамики.
В современной хирургии применяют следующие виды операций:
- эндоскопический;
- лазерный;
- гидропластика;
- ламинэктомия;
- микродискэктомия;
- деструкция фасеточных нервов.
Стоит отдельно рассмотреть каждый вид операционного вмешательства, чтобы понять его достоинства и возможные недостатки.
Эндоскопический метод рекомендован, если выявлена грыжа небольшого размера, а терапия не дает положительной динамики. В области поясницы делают прокол, через который водят эндоскоп. Вся процедура отслеживается с помощью рентгеновского аппарата, что позволяет избежать травмирования спинномозгового канала.
Используют 2 метода эндоскопии: холодноплазмовую нуклеопластику, при которой пульпозное ядро расплавляется электродом, и хемонуклеозис — введение препаратов, разжижающих ядро.
Преимущества метода — незначительное нарушение целостности кожных покровов и мышечных тканей. Спустя 3 дня после оперативного лечения пациент покидает стационарное отделение. Физические нагрузки разрешены после 2–6-ти недель реабилитации.
Недостаток процедуры заключается в том, что не к каждой грыже можно подобраться с помощью эндоскопа.
Лазерный метод позволяет выпарить жидкость, что приводит к высыханию грыжи и уменьшению ее размера. Процедура выполняется через прокол, в который вводят иглу со светодиодом.
Среди преимуществ лазерной вапоризации — быстрое восстановление и отсутствие шрама. Отмечается практически моментальное устранение боли, что происходит в результате освобождения ранее защемленных нервных окончаний. Оперативное лечение продолжается не более часа даже при необходимости лечения нескольких сегментов. Еще один плюс процедуры состоит в том, что воздействие лазерным пучком ускоряет восстановление хрящевой ткани.
Недостаток — невозможность данного типа операции в лечении крупных дефектов.
Для повышения положительного эффекта лечение грыжи лазером дополняют традиционными методами: массажем, комплексом ЛФК. Таким образом укрепляется мышечный корсет и снижается нагрузка на поясничный отдел позвоночника, что помогает избежать повторного развития дефекта на данном участке.
Метод вымывания поврежденных фрагментов позвоночного диска называют гидропластикой. Сначала вводят нуклеотом, который разрушает грыжу. Жидкость, физиологический раствор, подается под давлением через небольшой прокол и вымывает разрушенные резектором ткани.
Преимущества гидропластики: минимальный риск травмирования, быстрая реабилитация, отсутствие рубцов и спаек.
Недостатки: разрешена процедура только при наличии грыжи небольшого размера, до 66 мм. Процедура обладает рядом противопоказаний: присутствие дефекта крупного размера, нарушение целостности фиброзного кольца, инфекционные процессы, подозрение на онкологию.
Подобная операция на грыжу позвоночника подразумевает иссечение фрагмента позвонка и части расположенного ниже диска. Второе название процедуры — открытая декомпрессия. Выполняется манипуляция с помощью обширного разреза, поэтому обязательна анестезия. Процедура длительная, нередко продолжается 3 и более часов.
Основная задача хирургов — создать вокруг нервного корешка свободное пространство и таким образом устранить характерную для грыжи симптоматику. При иссечении значительных фрагментов костной ткани устанавливают имплант.
Преимущество метода заключается в возможности устранения крупного дефекта.
Недостатки — необходимость подготовки к хирургическому вмешательству, длительный период реабилитации, присутствие шрама, возможность появления спаек, применение общей анестезии. К работе пациент может приступить спустя 1–2 недели, но с ограничением физических нагрузок до полного восстановления.
В отличие от ламинэктомии микрохирургическое удаление грыжи межпозвонкового диска проводится при наличии минимальных повреждений костной ткани. Микрохирургическая операция проводится с помощью операционного микроскопа, который располагается вне тела больного.
Преимущества микродискэктомии: минимальный риск повреждения окружающих грыжу тканей, в частности нервных волокон. К обычной жизни пациент возвращается спустя 2–3 дня, восстановление занимает всего несколько суток, о чем свидетельствуют отзывы прошедших процедуру. Микродискэктомия считается «золотым стандартом» в лечении позвоночных грыж.
Цель операции — в устранении болевых рецепторов, расположенных в межпозвоночных, фасеточных суставах. Решение по проведению операции данного типа принимается только после подтверждения фасеточного синдрома. Для этого выполняют блокировку нервных окончаний. В случае положительной реакции прибегают к пункции.
Радиозонд вводят непосредственно к нерву и воздействуют на участок не более 2-х минут. Даже такая короткая процедура позволяет убить рецепторы и полностью избавить пациента от боли. Продолжительность операции в общем составляет 30 минут.
Преимущества деструкции фасеточных нервов состоит в быстром устранении симптоматики. Недостатки — необходимость разреза и местной анестезии.
Программа реабилитации во многом зависит от наличия осложнений, размера грыжи позвоночника, операции, проведенной при конкретном дефекте, от того, сколько длится хирургическое вмешательство, от возраста и состояния больного. Но существуют стандарты восстановительных процедур, к которым желательно прибегать после любой операции.
- На протяжении 2-х недель после оперативного лечения рекомендуется носить поддерживающий корсет и не увлекаться физическими нагрузками. Но общее время ношения корсета в течение дня не должно составлять более 3-4-х часов.
- Пациентам, перенесшим открытую операцию, показано передвигаться сидя в каталке.
- Во время реабилитации запрещено поднимать предметы, чей вес превышает 3 кг.
- Рацион должен одержать полный набор элементов и витаминов, способствующих процессам регенерации.
- Необходимо принимать все прописанные врачом препараты. В послеоперационном периоде возможна быстро проходящая боль. Если проводилась открытая операция при грыже, назначают обезболивающие препараты. Противовоспалительные средства позволяют избежать осложнений.
Оперативное лечение грыжи поясничного отдела позволяет устранить проблему, убрать характерные для патологии симптомы, предотвратить рецидив патологии, о чем свидетельствуют положительные отзывы. Но все эти изменения возможны только при полном соблюдении назначений врача в реабилитационном периоде.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы

- Грыжа позвоночника
- Различные виды грыж позвоночника
- Удаление грыжи позвоночника при помощи лазера
- Лазерная вапоризация (удаление) грыжи позвоночника
- Чрезкожная лазерная реконструкция (лечебный метод)
- Противопоказания для применения лазерного метода
- Положительные особенности лечения позвоночной грыжи лазером
- Что представляет собой лечение лазером?
- Обследование состояния больного
- Технологические особенности операции
- Реабилитация после воздействия лазером
- Стоимость проведения лазерного удаления межпозвоночной грыжи
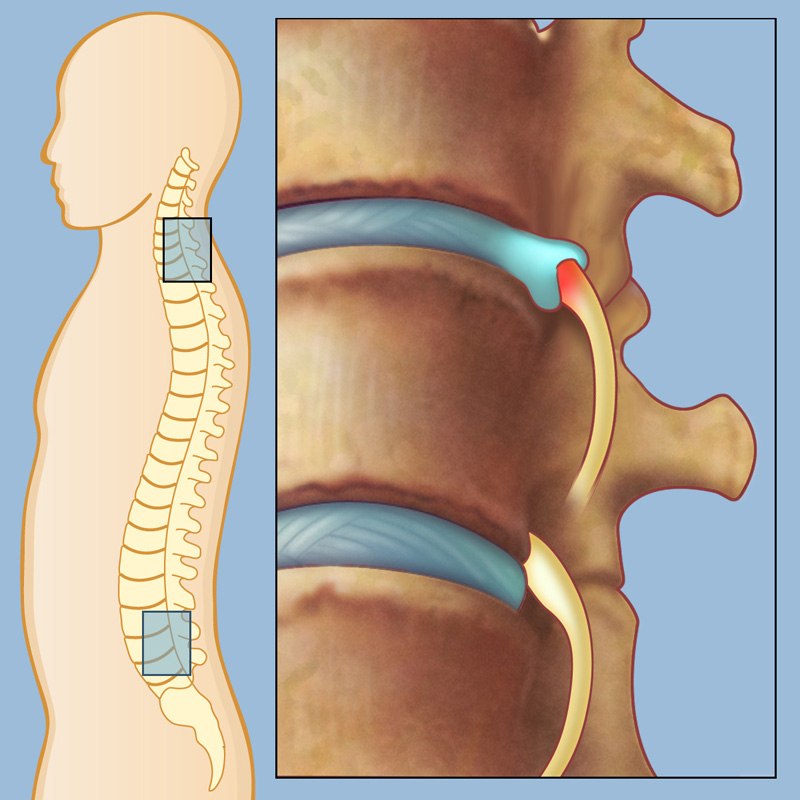
Хрящевая ткань, из которой состоят диски, имеет различное строение внутри и снаружи. Центром межпозвоночного диска является пульпозное ядро, которое характеризуется водянистой структурой и предназначается для амортизации при движении. Фиброзное кольцо находится вокруг этого ядра и удерживает его в нужном положении. В состав кольца входят волокна упругой структуры, составляющие мощное переплетение. Для крепления межпозвоночного диска к позвонку предусмотрен гиалиновый хрящ.
Межпозвонковая грыжа появляется тогда, когда изменяется структура фиброзного кольца вследствие тяжелых нагрузок в работе, после возрастного нарушения обменных процессов в организме и как результат недостаточного питания хрящей. Волокна фиброзного кольца теряют упругость, повреждаются, не могут воспринимать сильные нагрузки, а пульпозное кольцо становится менее эластичными, выпячиваются через кольцо в месте его разрыва. Выпячивание образует грыжу межпозвоночного диска.

Диагноз грыжи позвоночника обозначает, что к лечению нужно приступать со всей серьезностью и как можно скорее. Симптомами прогрессирования заболевания является невозможность полноценного движения, сильные боли, мышечный спазм, скованность, нарушение чувствительности ног, онемение, чувство жжения, жара и покалывания в спине и конечностях.
В зависимости от того, в каком отделе позвоночного столба располагается грыжа, ей присваивается наименование:
- позвоночная грыжа шейного отдела проявляет себя быстро нарастающей болью в шее, сразу после этого болевые ощущения возникают в грудной клетке и лопатке, руке и предплечье, движение больной стороны ограничено, нарушается кровоснабжение мозга, что приводит к головным болям и головокружениям;
межпозвоночная грыжа грудного отдела начинается с развития компрессионного сдавливания корешков спинного мозга или его самого, это вызывает боль в груди, в области ребер, в спине, провоцирует развитие сердечных, желудочных и дыхательных заболеваний, хирургическое лечение проводится редко, в основном используется консервативный метод;
- межпозвоночная грыжа в поясничном участке характеризуется постоянными болевыми ощущениями в спине, которые увеличиваются при выполнении даже простых движений, дальнейшее заболевание провоцирует опускание боли в бедро, ягодицы, колени, голени и стопы, появляется слабость в ногах, чувство покалывания и онемения.
Поляризованный свет, который производится генератором электромагнитного излучения в оптическом диапазоне, называется лазером. Сила воздействия на организм человека зависит от длины волны, временного промежутка действия, мощности испускаемого луча и многих других параметров. Лазер вызывает нагрев ткани, коагуляцию, фотополимеризацию, испарение, дробление, стимулирует заживление и запускает биологические процессы, снимает болевые процессы. Этот способ активно применяется для диагностики и лечения заболеваний в различных областях медицины:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В последние годы способ лазерной терапии нашел широкое применение в излечении межпозвоночных грыж. Лазерная терапия предусматривает два варианта. Оба врачи используют в начале заболевания, не позднее 6 месяцев после появления выпячивания. Лечение лазером показано в случае, если медикаментозная терапия не дала должных результатов. Пациент не должен иметь определенных противопоказаний.
Показания к проведению лазерного лечения в следующих ситуациях:
- сильные боли постоянного характера;
- нарушение чувствительности участков нижних конечностей;
- отсутствие результата при лечении другими средствами;
- жжение и покалывание в шейном отделе, спине;
- частые головокружения, головные боли, немеют пальцы на руках;
- необходимо избавление от грыжи на период вынашивания плода и вскармливания.
Применяется для восстановления волокон хряща и применяется в следующих случаях:
- после удаления межпозвонковой грыжи лазерной вапоризацией чтобы предупредить возникновения рецидивов;
- если МРТ показала, что боли возникают в связи с изменением состава хряща, началом его разрушения, лазерная реконструкция позволяет восстановить структуру.
Лечение лазером или полное удаление не назначается, если присутствует ряд условий, которые являются противопоказаниями:
- позвонки от рождения развиты неправильно, с аномалией;
- диагностика определила, что у больного секвестрированная грыжа;
- если выпячивание межпозвоночной грыжи обострено воспалительными процессами;
если присутствуют комбинированные стенозы и нарушена целостность и структура канала позвоночного спинного мозга;
- возраст больного выше 50 лет;
- грыжа достигла размера больше чем 6 миллиметров;
- если жизнедеятельность пациента связана с сидячей работой и малоподвижным образом жизни.
Способов лечения межпозвоночной грыжи существует великое множество. Лазер является одним из действенных методов и самых молодых. Методика удаления и лечения грыжи лазером имеет ряд неоспоримых преимуществ и серию недостатков:
- применение нового метода позволяет снизить повреждения позвоночника и свести их к нулю, но разрушенная структура диска не позволит позвонкам срастись друг с другом, а, следовательно, пространственная модель хребта полностью не воспроизведется;
- так как коррекция лазером выполняется без применения наркоза, то это хорошо для тех пациентов, которые испытываю аллергию или в период беременности, но во время операции возможно чувство небольшого дискомфорта;
- боль после лечения лазером проходит быстро, в течение 5 дней после манипуляции;
- операция лазером относится к бескровным методам, после нее на коже не остается рубцов и других следов;
удалять или лечить грыжу лазером можно на нескольких участках позвоночника одновременно, но следует тщательно подойти к выявлению воспалений хрящевой ткани, применение метода может усугубить ситуацию;
- операция лазером или лечебная терапия по времени занимает всего один час, в стационарных условиях пациент лежит 1–3 дня;
- восстановительный и реабилитационный период длится приблизительно два месяца.
Не изучен список осложнений после проведения лечения лазером. Несмотря на молодой возраст, срок использования метода позволяет сделать выводы об обострениях после проведенного лечения. Некоторые пациенты жалуются на возникновение рецидивов. Но следует досконально изучать каждый отдельно взятый случай, чтобы сделать вывод о причинах появления осложнений. Вполне возможно, что они возникли по вине больного, не выполняющего предписания врача после лечения. Очень важным является изменение образа жизни, уменьшение веса тела, укрепление мышечного корсета, занятие физкультурой и гимнастикой.
Лазернаятерапия является недешевой процедурой, и позволить его себе может не каждый больной. Межпозвоночный диск прогревается облучением до 70ºС. Это позволяет испарить выступающую часть пульпозного ядра, не разрушая хрящевое кольцо. Ядро уменьшается в размерах и перестает давить на нервные окончания. Процедура лазерной терапии позволит изменить размеры грыжи в меньшую сторону и уменьшить негативное воздействие на самочувствие.
Лазер стимулирует развитие и рост хрящевой ткани и восстанавливает ее разрушения. В процессе лечения, которое может длиться полгода, поврежденные волокна сменяются новыми. Иногда лазерное воздействие используют для скорейшего заживления шва после оперативного вмешательства. Операция предусматривает несколько этапов.
В независимости от выбранного метода лечения, на начальном этапе выполняется стандартное обследование, включающее в себя процедуры:
исследование крови и мочи;
- проведение обследования позвоночника с помощью компьютерной томографии;
- определение состояния сердечной системы (электрокардиограмма);
- осмотр и консультация у терапевта, анестезиолога, нейрохирурга;
- врач может направить пациента на дополнительные анализы или осмотры.
Производится местное обезболивание участка, на котором будет проводиться операция, применяются анестезирующие средства. Игла аппарата вводится в деформированный диск методом кожного прокола. К проблемной зоне в области хребта подводится световод, предназначенный для поступления электрических импульсов.
Подача электротока приводит к испарению жидкости выступающего пульпозного ядра, пар удаляется через иглу. Уменьшаются размеры грыжи и боль проходит. Операция проходит под контролем рентгеновского просвечивания, которое выполняется при минимальной мощности, безвредной для пациента.
При операции чрезкожной реконструкции после введения иглы подаются лазерные импульсы такой мощности, которые не позволяют испаряться веществу, а только нагревают ткань диска до 60–70ºС, при этом сохраняя и регенерируя волокнистую структуру.
Все пациенты находятся под наблюдением в течение суток, находясь в стационаре, при плохом самочувствии доктор продлевает срок. Больные принимают противовоспалительные медикаменты.

После полного выздоровления переходят к легким видам спорта, например, очень полезны занятия плаванием, лечебная гимнастика. Физиотерапевтические процедуры и массаж рекомендуются для укрепления мышц вокруг позвоночника.
Цена определяется различными факторами и обстоятельствами. Иногда для операции требуется осмотр и консультация целого ряда специалистов, среди которых могут находиться известные врачи с приличным опытом работы. Стоимость их услуг значительно превышает аналогичные услуги молодых докторов. Цена консультации известного нейрохирурга или хирурга доходит до 3 тыс. рублей, ортопед соответствующего уровня в Москве или Санкт-Петербурге попросит 1 тыс. рублей.
Стоимость лазерной корректировки или удаления зависит от репутации и рейтинга клиники в Москве:
- в центральной железнодорожной больнице №1 стоимость двух видов лазерного вмешательства стоит от 15 тыс. рублей;
- в центре клинической диагностики им. Сеченова И.М. те же манипуляции будут стоить от 80 тыс. рублей;
- центральная больница Российской академии запросит от 60 тыс. рублей;
- нейрохирургическая малоинвазивная клиника возьмет от 50 тыс. рублей.
В Санкт-Петербурге удаление грыжи лазером будет стоить в различных клиниках от 80 до 100 тыс. рублей. В указанных суммах не включена стоимость процедур реабилитационного периода. В зависимости от патологий и осложнений, возникших в дооперационный период, стоимость операции лазером на позвоночнике повышается до 100–150 тыс. рублей.
Лечение грыж позвоночника не всегда возможно консервативным способом. При неэффективности традиционного лечения применяется удаление грыжи позвоночника оперативным путем. Благодаря проведению операции по удалению грыжи позвоночника удается остановить прогрессирование заболевания, избежать тяжелых последний, устранить боль из-за сдавления спинного мозга и его корешков.
Содержание статьи:
Симптомы грыж
Показания
Виды
Отзывы
Грыжи позвоночника наиболее часто развиваются после чрезмерных физических нагрузок на позвонки и различных дегенеративно-дистрофических болезнях:
- излишние физические нагрузки;
- травмы позвоночника;
- дисплазия тазобедренных суставов;
- регулярная вынужденная однообразная поза;
- патология осанки;
- вредные привычки;
- остеохондроз позвоночника.

Остеохондроз проявляется дегенерацией хрящевой ткани диска, что приводит к потере их упругости, сужению межпозвонковой щели. В результате это становится местом повышенного давления, что провоцирует развитие грыжи диска.
При врожденной дисплазии тазобедренных суставов происходит хроническое перекашивание тазобедренных костей. Это в свою очередь вызывает неравномерную нагрузку на позвоночник и ставится причиной спинномозговых грыж.
Грыжами страдают люди с малоподвижным образом жизни, с каждодневной сидячей работой. Регулярная умеренная нагрузка на спину важна для профилактики болезней позвоночника. Провоцирующим фактором является длительная неудобная поза у людей с некоторыми видами профессий.
Курение, злоупотребление алкоголем и другие пагубные пристрастия не являются непосредственной причиной развития грыж. Они нарушают процесс обмена веществ, кровообращение, питание тканей кислородом, чем также способствуют образованию грыж.
В большей степени нагрузку на себя принимает поясничный отдел позвоночника, поэтому чаще поражается грыжами. Наибольшее давление обычно происходит на участке между 4-5 поясничным позвонком или между первым крестцовым и крайним поясничным.
Однако данная патология может развиваться на всем протяжении позвоночного столба.
Типичными симптомами являются:
- болевой синдром;
- изменение чувствительности;
- ослабевание и дистрофия мышц.
Грыжа давит на позвоночный канал, повреждая спинной мозг и его корешки. Это вызывает боль от умеренной в начале болезни до невыносимой, обездвиживающей больного.

В конечностях появляется неприятное ощущение «ползания мурашек». Больного беспокоит ощущение холода и онемение пальцев рук или ног. Эти жалобы усиливаются после длительного сидячего или стоячего положения.
Грыжи шейного отдела позвоночника вызывают нарушения в работе внутренних органов. Это может проявляться в сбоях сердечной деятельности, патологии ЖКТ, легких.
Образование грыжи в пояснично-крестцовой области проявляется болью в области колена с иррадиацией внутрь бедра и лодыжку. Из-за нарушенной иннервации мышц, они ослабевают.
Операция назначается после курса консервативной терапии в случае ее неэффективности и считается относительным показанием.
Также существуют прямые показания:
- образование секвестра грыжи;
- сдавление грыжей спинного мозга.
Выпавшее пульпозное ядро межпозвонкового диска называют секвестром. Оно давит на спинной мозг и его корешки, вызывая сильную боль и неврологические симптомы вплоть до паралича.
В случае сдавления грыжей спинного мозга необходимо безотлагательное проведение операции, так как выжидание чревато серьезными осложнениями, а консервативное лечение неэффективно. У больного нарастает потеря чувствительности конечностей и двигательные нарушения.
Операцию по удалению позвоночных грыж проводят малоинвазивным методом и при помощи классической операции.
Малоинвазивный способ называется лазерной вапоризацией. Через небольшой разрез вводят светодиод, и ткань хряща нагревается до высокой температуры лазером. Нагревание диска испаряет в нем воду, он уменьшается в объеме вместе с самой грыжей.

Противопоказанием к лазерной вапоризации является секвестрация грыжи. При этом применяется только радикальная операция — дискэктомия.
При старой методике ламиэктомии для доступа к грыже приходилось удалять часть костной ткани позвонка. Удалялась грыжа или весь диск целиком с заменой его металлическим протезом.
В целом, такие операции довольно травматичны, с длительным реабилитационным периодом. В оперированном суставе существенно страдает подвижность, из-за чего атрофируются мышцы и связки, могут возникать рецидивы.
Современным методом оперативного лечения грыжи позвоночника является микродискэтомия. Она проводится открытым способом с применением специального хирургического микроскопа или закрытым при помощи эндоскопа.
Микродискэктомия имеет массу преимуществ перед традиционной операцией:
- минимальный разрез;
- быстрая редукция болевого синдрома;
- малая степень травматизации;
- кратчайшие сроки стационарного лечения;
- быстрое восстановление;
- благоприятный послеоперационный период;
- сохранность функции позвонковых суставов;
- доказанная эффективность.

Перед проведением оперативного лечения проводится стандартное обследование. Измеряется артериальное давление, врач уточняет наличие болезней сердца и сосудов. Пациент сдает кровь для общего анализа и определения ее свертываемости. Необходимо обязательно уведомить врача про аллергические реакции прошлом.
Для оценки степени повреждений, точного места образования грыжи и определения оперативного доступа обязательно проводится магнитно-резонансная томография позвоночника.
С учетом аллергических реакций, состояния больного, наличия сопутствующих общих хронических заболеваний, врач выбирает метод обезболивания.
Существуют варианты хирургического удаления грыжи позвоночника под наркозом (общим обезболиванием) и местной анестезией. В последнем случае применяют перидуральную анестезию.
Для проведения операции достаточно маленького разреза размером от 1,5 до 3 сантиметров. Чтобы добраться до ущемленного корешка спинного мозга частично удаляют желтую связку, а иногда и отчасти дужку позвонка.
Мышцы не повреждаются, а разводятся по сторонам. При доступе к корешку его также отодвигают, иссекают грыжу межпозвонкового диска или удаляют секвестр.
Благодаря малой травматизации максимально сохраняются здоровые ткани и функция межпозвонковых суставов, а вживления искусственных материалов не требуется. Частота рецидивов не превышает 10%.
После операции сохраняется определенный риск повторных образований грыж. Возможно формирование спаек и рубцов, воспаление оболочек спинного мозга.
Длительность операции обычно занимает около 15 минут. Пациент пребывает в стационаре от одного до нескольких дней.
После операции больной сразу чувствует явное облегчение, но болезненность в месте защемления нервного корешка не проходит тот час же. Это зависит от степени повреждения нерва и длительности его сдавления.

Активность пациента восстанавливается весьма быстро. Ему разрешают вставать уже на следующий день после операции, а в некоторых случаях непосредственно после процедуры.
В послеоперационном периоде следует временно ограничить физические нагрузки. Пациенту противопоказано делать резкие наклоны, потягивания, поднимать тяжести. Стоит повременить с вождением автомобиля.
Не менее месяца прооперированному важно воздерживаться от длительного стояния и сидения, а также несколько недель носить специальный корсет.
Пациентам с небольшой физической нагрузкой разрешают приступать к работе через 2-4 недели. Для работников физического труда, связанной с вибрацией, поднятием тяжестей выжидают не менее 6-8 недель.
В восстановительном периоде назначаются курсы массажа, ЛФК, физиотерапии.
«Проблемы со спиной были с 16 лет, а сейчас мне 40. Несколько лет назад сильно прихватило спину после игры в хоккей и с каждым годом становилось все хуже. Препараты и массаж уже не помогали, мучили сильные боли, не мог ходить из-за чего согласился на операцию. После операции на ноги встал на следующий день, выписали через 6 суток, а на работу вышел уже через месяц. По прошествии года чувствую себя хорошо.»
«Проблема с позвоночником обострилась после беременности. Началась с боли в пояснице, а в итоге от боли уже не могла встать. Уколы и таблетки почти не помогали. Новокаиновые блокады приносили лишь временное улучшение. Ноги онемели, а спина болела невыносимо. Оперировалась у Бакланова. После операции сразу стало легче. Боли еще некоторое время беспокоили, но я смогла ходить. Прошло 3 месяца, боль прошла, гуляю с детьми, хожу в бассейн»
Операцию микродискэктомии в Москве проводят:
- Центр болезней позвоночника Бакланова имеет современную аппаратуру. Сотрудники наработали обширный опыт удаления межпозвонковых грыж. Лечение проводится под перидуральной анестезией. В стоимость от 86000 руб. включена МРт и расходные материалы.
- Медицинские центры «Открытая клиника». Имеет большой опыт работы лечения опорно-двигательного аппарата и современную аппаратуру. Стоимость лечения 70000 руб
- «Клиника семейная» – это сеть центров с собственной лабораторией и диагностическим оборудованием. Большинство врачей с высшей категорией и учеными степенями. Стоимость операции 65000 руб.
Современные операции удаления грыж позвоночника являются малотравматичными и эффективными. Пациент сразу чувствует улучшение и достаточно быстро возвращается к привычному образу жизни.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник
















 межпозвоночная грыжа грудного отдела начинается с развития компрессионного сдавливания корешков спинного мозга или его самого, это вызывает боль в груди, в области ребер, в спине, провоцирует развитие сердечных, желудочных и дыхательных заболеваний, хирургическое лечение проводится редко, в основном используется консервативный метод;
межпозвоночная грыжа грудного отдела начинается с развития компрессионного сдавливания корешков спинного мозга или его самого, это вызывает боль в груди, в области ребер, в спине, провоцирует развитие сердечных, желудочных и дыхательных заболеваний, хирургическое лечение проводится редко, в основном используется консервативный метод; если присутствуют комбинированные стенозы и нарушена целостность и структура канала позвоночного спинного мозга;
если присутствуют комбинированные стенозы и нарушена целостность и структура канала позвоночного спинного мозга; удалять или лечить грыжу лазером можно на нескольких участках позвоночника одновременно, но следует тщательно подойти к выявлению воспалений хрящевой ткани, применение метода может усугубить ситуацию;
удалять или лечить грыжу лазером можно на нескольких участках позвоночника одновременно, но следует тщательно подойти к выявлению воспалений хрящевой ткани, применение метода может усугубить ситуацию; исследование крови и мочи;
исследование крови и мочи;