Какие у вас были симптомы? Как лечили? Удалось ли вам справиться с ней хоть как-то? Неужели нет другого выхода, кроме операции?
Узнай мнение эксперта по твоей теме
Психолог. Специалист с сайта b17.ru
Психолог, Семейный психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Семейный детский психолог. Специалист с сайта b17.ru
Психолог, Семейный психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, -консультант. Специалист с сайта b17.ru
Психолог, Клинический психолог. Специалист с сайта b17.ru
Психолог, Практический психолог. Специалист с сайта b17.ru
У меня есть, 4 мм кажется (уже забыла что там в заключении МРТ написано). Даже не знаю когда именно появилась. Симптомы остеохондроза были лет с 24-х, а МРТ пошла делать когда было обострение, мне было уже 35. Обострение почему-то случилось сразу после того, как удалила грыжу в поясничном отделе. Симптомы — появлялось онемение в пальцах правой руки, мурашки, боли несильные — в плечах, руках, между лопаток. Еще в голове были неприятные ощущения, как будто тяжесть временами приливала к затылку. Я тогда сгоряча попыталась напроситься чтобы грыжу в шее тоже удалили, но врачи сказали — нет показаний. И действительно, постепенно обострение прошло, это было 9 лет назад и все эти годы грыжа меня почти не беспокоит, иногда если долго за компьютером сидеть — появляется скованность и боли несильные, но само всё проходит.
От размера грыжи еще зависит, вот с поясницей у меня без вариантов было — только резать.
У меня есть, 4 мм кажется (уже забыла что там в заключении МРТ написано). Даже не знаю когда именно появилась. Симптомы остеохондроза были лет с 24-х, а МРТ пошла делать когда было обострение, мне было уже 35. Обострение почему-то случилось сразу после того, как удалила грыжу в поясничном отделе. Симптомы — появлялось онемение в пальцах правой руки, мурашки, боли несильные — в плечах, руках, между лопаток. Еще в голове были неприятные ощущения, как будто тяжесть временами приливала к затылку. Я тогда сгоряча попыталась напроситься чтобы грыжу в шее тоже удалили, но врачи сказали — нет показаний. И действительно, постепенно обострение прошло, это было 9 лет назад и все эти годы грыжа меня почти не беспокоит, иногда если долго за компьютером сидеть — появляется скованность и боли несильные, но само всё проходит.
От размера грыжи еще зависит, вот с поясницей у меня без вариантов было — только резать.
NУ меня есть, 4 мм кажется (уже забыла что там в заключении МРТ написано). Даже не знаю когда именно появилась. Симптомы остеохондроза были лет с 24-х, а МРТ пошла делать когда было обострение, мне было уже 35. Обострение почему-то случилось сразу после того, как удалила грыжу в поясничном отделе. Симптомы — появлялось онемение в пальцах правой руки, мурашки, боли несильные — в плечах, руках, между лопаток. Еще в голове были неприятные ощущения, как будто тяжесть временами приливала к затылку. Я тогда сгоряча попыталась напроситься чтобы грыжу в шее тоже удалили, но врачи сказали — нет показаний. И действительно, постепенно обострение прошло, это было 9 лет назад и все эти годы грыжа меня почти не беспокоит, иногда если долго за компьютером сидеть — появляется скованность и боли несильные, но само всё проходит.
От размера грыжи еще зависит, вот с поясницей у меня без вариантов было — только резать.
Что вы делали, чтобы прошло обострение и сколько для этого потребовалось времени?
есть специально суставная гимнастика есть гимнастика для позвоночника есть йога для позвонника есть лечебно-профилактическая физкультура лфк
есть турник
есть бассейн
есть массажисты
а самое — главное — меняйте стол-стул и комп чтобы все было правильной высоты
это называет эргономика рабочего места
дома не лежать с ноутбуком
массаж плеч и шеи сами себе научитесь делать
компрессы фиг тут помогут так припарка разогрев
йогу начинайте делать или бодифлекс тоже хорошо
например упражнения кошка и рыба и змея — идеально
кататься на спине туда-сюда
Очень серьезное заболевание, если вовремя не начать лечение это может даже к параличу привести. У моего дяди такое было. Он уже в возрасте, диагностировали в этом году грыжу. Много обследований проходил. Лечение может быть не только хирургическое, вот почитайте здесь pozvonochnik.guru/gryzha/gryzha-shejnogo-otdela.html , это могут быть и медикаменты, и массаж, иглотерапия. Но если случай запущенный, то скорее всего операция.
мне помогает спорт и растирания салвисаром при обострении. ну и вес еще сбросила лишний, сейчас держу себя в форме, неприятные ощущения крайне редки.
Да? А Мне вот растирания ничего не дают, как и массаж. А заняться спортом не хватает силы воли.
ну, мне тоже какие-то растирания не помогали, а мазь салвисар врач же и посоветовал, он очень облегчает жизнь, если боль застала врасплох. а со спортом вы сами смотрите, дело ваше, грыжа же и усугубится может.
Так вы просто обезболивающим мажете и вам надолго помогает?
смотрите, салвисар — это мазь не только обезболивающая, но и лечебная, там яд гадюки в составе, скипидар, салицилка. одного нанесения часов на 12 хватает, иногда больше, потом снова наношу. с каждым разом боль все меньше, а интервал между нанесением больше.
У меня есть, 4 мм кажется (уже забыла что там в заключении МРТ написано). Даже не знаю когда именно появилась. Симптомы остеохондроза были лет с 24-х, а МРТ пошла делать когда было обострение, мне было уже 35. Обострение почему-то случилось сразу после того, как удалила грыжу в поясничном отделе. Симптомы — появлялось онемение в пальцах правой руки, мурашки, боли несильные — в плечах, руках, между лопаток. Еще в голове были неприятные ощущения, как будто тяжесть временами приливала к затылку. Я тогда сгоряча попыталась напроситься чтобы грыжу в шее тоже удалили, но врачи сказали — нет показаний. И действительно, постепенно обострение прошло, это было 9 лет назад и все эти годы грыжа меня почти не беспокоит, иногда если долго за компьютером сидеть — появляется скованность и боли несильные, но само всё проходит.
От размера грыжи еще зависит, вот с поясницей у меня без вариантов было — только резать.
У меня грижа шейного отдела личилась долго капельници електро фарез прошло пол года палец онемевший досихпор типерь опять начинае все болеть мне так и сказали нехочиш делать опирацию будеш капаца каждие полгода
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник
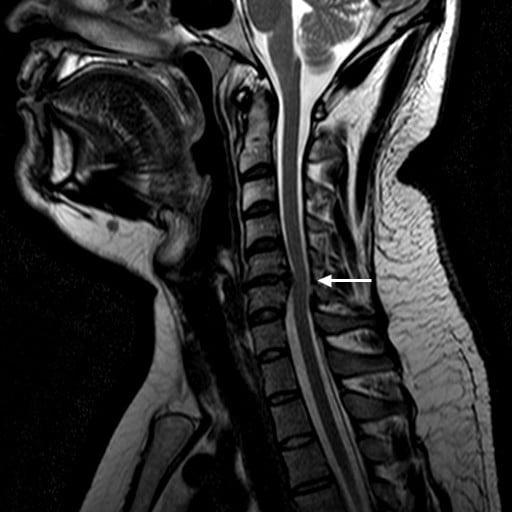
Шейный отдел позвоночника является наиболее подвижным по сравнению с грудным и поясничным. Вместе с этим, шея испытывает большие нагрузки, результатом которых становится смещение ядра межпозвоночного диска, то есть грыжа.
Эта патология очень распространена, однако многие пациенты не воспринимают всерьез степень опасности и не проводят лечение грыжи. В результате болезнь переходит в запущенную стадию, когда единственным шансом избавить пациента от страданий является операция.
Оперативное лечение грыжи шейного отдела имеет очень много противопоказаний и проводится только в крайних случаях. Это объясняется тем, что в районе шеи проходит множество основных кровеносных сосудов, питающих головной мозг, и нервных окончаний, отвечающих за основные процессы жизнедеятельности. Поэтому операцию назначают в тех случаях, когда угроза жизни пациенту значительно превышает риск развития послеоперационного осложнения. 
- частичный или полный паралич вследствие защемления нервных окончаний;
- прогрессирующая атрофия мышц;
- нарушение мочеиспускания;
- нарушение координации движения.
Относительными показаниями к операции являются:
- отсутствие результатов длительного лечения консервативными методами;
- ухудшение состояния больного, несмотря на применение множества методик;
- ухудшение зрения, слуха;
- частые приступы мигрени;
- постоянная боль в шее, которую невозможно снять никакими препаратами;
- онемение рук и ног;
- скачки давления, частые обмороки.
Даже при наличии показаний не всегда возможно провести операцию на шейном отделе. Противопоказаниями к оперативному вмешательству являются:
- серьезные проблемы с сердцем, при которых пациент не сможет перенести наркоз;
- инфекционные заболевания в острой фазе;
- метастазы в позвоночнике;
- серьезные нервные расстройства;
- беременность.
Выбор метода удаления грыжи зависит от стадии процесса, состояния пациента, степени разрушения позвонков. В медицинской практике применяют следующие виды операций:
- Передняя и задняя дискэктомия.
- Дискэктомия со спондилодезом.
- Микродискэктомия.
- Лазерная вапоризация.
- Лазерная реконструкция дисков.
- Криодеструкция.
- Деструкция фасеточных нервов.
Некоторые из них проводятся под общим наркозом, другие — под местной анестезией. Также при разных видах лечения будет по-разному проходить реабилитационный период.
Это вид хирургического вмешательства с открытым доступом через разрез на передней поверхности шеи. Во время операции удаляется разрушенный диск. Если на его место устанавливают титановую пластину, то этот метод называют дискэктомия со спондилодезом. Через некоторое время происходит сращение позвонков.

Этот метод входит в «золотой стандарт» лечения грыжи шейного отдела. Правда, применять такой вид операции возможно лишьпри небольших грыжах. Доступ осуществляется через маленький разрез в районе поврежденного позвонка, куда вводится эндоскоп. Хирург контролирует свои действия с помощью внешнего микроскопа. Фрагменты ядра диска удаляются, для закрепления результата рекомендуется провести последующее облучение диска лазером.
Данный метод является малоинвазивным, не требует долгой реабилитации, практически не имеет осложнений. Единственным недостатком метода является высокий процент рецидивов грыжи.
Также проводится посредством эндоскопа. Особенность данного вида операции в следующем:делают два разреза по бокам шеи, поврежденный диск полностью удаляют и заменяют на титановую пластину из специального сплава В-Twin. Лазерная вапоризация
Этот вид оперативного вмешательства применяют при грыжах маленьких размеров (до 5 мм). Через небольшой разрез вводят лазерную иглу. Затем проводят «выпаривание» жидкости внутри грыжи лазерным лучом. В результате грыжа становится меньше или исчезает совсем. Операцию проводят под местной анестезией, поэтому ее можно делать беременным или людям с сердечными заболеваниями. Из недостатков лазерного лечения отмечают большой риск повторного развития грыжи.

Этот метод предполагает воздействие на грыжу с помощью низких температур. Иглу вводят в диск, затем «замораживают» грыжу при помощи холодного вещества. Происходит уменьшение размеров грыжи. Данный метод хирургического вмешательства также предполагает применение местной анестезии.
Это щадящий вид хирургического лечения грыжи, основанный на блокировке нервных окончаний, передающих болевые сигналы в мозг. Через ткани шеи пропускают высокочастотный ток, который достигает окончания нервов и блокирует их. Денервация показана при небольшом размере грыжи. Данный метод лечения не имеет осложнений, пациент отправляется домой через пару часов после процедуры. Противопоказаниями являются: инфекционные заболевания, онкология, тяжелая неврологическая симптоматика (паралич, слабость мышц, нарушение работы внутренних органов, повреждение спинного мозга). После деструкции исключаются физические нагрузки на позвоночник, длительное нахождение в сидячем положении, подъем тяжестей.

Ранний начинается сразу после операции и длится до 25-30 дней, пока не снимут швы. После операции пациент находится в стационаре от 5 до 10 дней, в зависимости от проведенного вмешательства. Первые два дня больному показан постельный режим. На третий день разрешается вставать. Делать это следует очень осторожно, через бок, опираясь на руки.
Для снятия болевого синдрома и предотвращения отека врач выписывает противовоспалительные и обезболивающие препараты.
Швы снимают примерно через месяц. Весь месяц нельзя сидеть, принимать ванну, оказывать нагрузку на позвоночник. Следует избегать резких движений, спать рекомендуют на твердой поверхности, всегда держать позвоночник ровно.
Необходимая вещь для реабилитации — это послеоперационный ортопедический корсет со специальной шиной для шеи. Он помогает поддерживать позвоночник в правильном положении, снимает излишнюю нагрузку с шеи и спины. То, какой вид бандажа нужно выбрать, определит лечащий врач.
Затем наступает поздний период реабилитации,который длится от одного года до двух лет, в зависимости от вида операции. Он направлен на сохранение результатов операции, восстановление подвижности позвоночника. На этом этапе больному назначается специальный комплекс физических упражнений, который выполняется под контролем инструктора-реабилитолога. Также больной проходит различные физиопроцедуры, выбор которых зависит от вида проведенного хирургического вмешательства и состояния пациента. Это могут быть: элекрофорез, мануальная терапия, массаж, иглоукалывание.
Пациентам после хирургического лечения грыжи придется всю жизнь соблюдать некоторые ограничения для предотвращения рецидивов. Следует четко придерживаться врачебных рекомендаций, избегать физических нагрузок на позвоночник, исключить некоторые виды спорта (штангу, спортивные танцы, спортивную гимнастику). Необходимо регулярно делать МРТ позвоночника.
Современные технологии проведения операций и предварительное проведение необходимых обследований практически исключают тяжелые последствия. Однако не стоит исключать индивидуальную реакцию на наркоз, разную скорость восстановления после данного вида лечения. Некоторые пациенты в первые дни после хирургического вмешательства могут столкнуться с такими последствиями:
- Тяжелое восстановление после наркоза (тошнота, рвота, головокружение), этот период может длиться от нескольких часов до двух суток.
- Боли в прооперированной области позвоночника. В этих случаях показан прием обезболивающих препаратов.
- Трудности с глотанием (учитывая близость гортани к области грыжи).
- Слабость мышц рук.
Если пациент соблюдает все рекомендации лечащего врача, то негативные симптомы проходят в течение нескольких дней.

Самые распространенные осложнения:
- Во время операции повреждаются спинно-мозговые корешки. Это чревато исчезновением чувствительности в районе нерва и параличом.
- При несоблюдении правил антисептики рана может быть инфицирована. Это приводит к развитию серьезных воспалений, нагноений, сепсису.
- У больного обнаруживается аллергическая реакция на применяемые во время операции препараты, наркоз или материал, используемый для зашивания разрезов. В особо тяжелых случаях развивается анафилактический шок, что приводит к летальному исходу.
- Также при дискэктомии иногда позвонки срастаются не полностью.
- Если во время операции не использовались специальные компрессионные чулки или бинты, то есть риск развития тромбоза.
- Крайне редко могут быть повреждены кровеносные сосуды или трахея.
- Одним из наиболее частых осложнений после операции является рецидив грыжи.

- Кардиограмма сердца.
- Флюорография.
- УЗИ брюшной полости для исключения болезней ЖКТ.
- Заключение ЛОРа об отсутствии воспалительных процессов в носоглотке.
- МРТ позвоночника.
- Рентген позвоночника.
- Анализы крови на ВИЧ, гепатит, сифилис.
- Общий анализ крови и мочи.
- Анализ крови на свертываемость.
Перед операцией за 12 часов нельзя принимать пищу и воду. За неделю следует исключить алкоголь и препараты, влияющие на свертываемость крови. Для укрепления иммунитета можно принимать витаминно-минеральные комплексы.
Ниже вы можете больше ознакомиться с операцией при грыже шейного отдела позвоночника
Оперативное удаление грыжи шейного отдела является сложным и опасным методом, поэтому применяется в крайних случаях, когда развивающиеся патологические процессы в позвоночнике несут прямую угрозу жизни и здоровью пациента. В остальных ситуациях врачи стараются добиться излечения консервативными методами.
источник
Операция по удалению грыжи шейного отдела, согласно статистике, требуется 2% пациентов, имеющих в анамнезе данную патологию с локализацией в шее. И в основном это люди, у которых выпячивание пульпозного ядра превышает 6 мм. Почти в 80% случаев основной причиной грыжевого образования в шейных межпозвонковых дисках является запущенный остеохондроз, или дегенеративно-дистрофический процесс последних стадий, развившийся в очень подвижной и определенно нагруженной анатомической зоне позвоночного столба.
Как свидетельствуют официальные медицинские источники и отзывы специалистов, межпозвоночная грыжа в шейно-хребтовой части встречается не так уж и часто, примерно в 6% случаев. Эта цифра указывает на то, что заболевание с такой локализацией по частоте возникновения уступает поясничному отделу, который поражается почти в 15 раз чаще. Недуг преимущественно поражает лиц трудоспособного возраста, людей от 25 до 55 лет.
- По мнению специалистов, эффективно ликвидировать грыжу шейного отдела можно только радикальным хирургическим способом. Да, нередко цена такого вмешательства – лишение позвоночника одной из биологической структуры (всего шейного диска). Но с современными нейрохирургическими технологиями функциональность прооперированного отдела и позвоночника в целом благополучно сохраняется за счет установки инновационных стабилизирующих систем и уникальных имплантатов диска. Эффективность полноценного хирургического лечения составляет 94%-100%. Риск повторного возвращения патологии составляет не более чем 5%, но при условии идеально произведенного удаления.
- Пункционные тактики, вроде выпаривания ядра лазером, хоть и имеют меньшую степень опасности в плане последствий, их результативность намного ниже, чем у проверенных временем полноценных операций. Лазерные методики в 20%-25% случаев не дают эффекта или приводят к ранним повторным рецидивам. У большинства людей, которым выполняли лазерную нуклеопластику, спустя короткий отрезок времени снова на том же месте формируется грыжа, что является поводом для повторной хирургии, причем преимущественно ее уже проводят согласно микрохирургическим и эндоскопическим технологиям.
Грыжа и клювовидные остеофиты.
Познавательно! Верхняя часть позвоночного столба сильно предрасположена к появлению дегенераций и травм, которые перерастают в сложную проблему в виде дисковых деформаций, поскольку данная зона отличается одновременно и гипермобильностью, и слабо развитым мышечным аппаратом.
Как несложно понять из вступительной речи, все преимущества на стороне стандартной микродискэктомии, которую можно выполнять под контролем микроскопа или эндоскопа. Это наиболее перспективная методика на сегодняшний день, обладающая наивысшими возможностями при не такой уж и большой инвазии (разрез 1-4 см). Микрохирургия диска назначается при наличии серьезной угрозы жизни и трудоспособности пациента. Ей нет альтернативы, если диагностирован крупный (от 6 мм) размер грыжи, для операции подобного типа руководствуются и другими показаниями. Например, нужно ли оперировать пациента, специалист с большой вероятностью ответит «да» при таких клинических показателях, как:
- длительный и сильный болевой синдром, не поддающийся консервативной анальгезии;
- отсутствие эффекта после 1,5 месяцев качественного курса обычного лечения (физические методы + медикаментозная терапия);
- критическое ущемление нервных корешков и стеноз позвоночного канала;
- секвестрированная межпозвоночная грыжа шейного отдела (нужно срочное вмешательство!);
- прогрессирующее снижение двигательных функций верхних или нижних конечностей, плечевого пояса, в том числе парезы рук или ног;
- сосудистые нарушения, в числе которых особую опасность вызывают выраженные нарушения кровообращения головного мозга, что в любой момент может стать причиной инсульта даже у молодых людей.
Что касается лазеролечения, суть которого состоит в целенаправленном прямом воздействии энергией лазера на внутреннее содержимое диска через малюсенький прокол, благодаря чему грыжа не удаляется, а только втягивается, однозначно критиковать такой метод будет неправильно. Он менее распространен ввиду ненадежности, но и у него есть достоинства: успешная декомпрессия лазером практически мгновенно избавляет от боли, нуклеопластика отличается самой минимальной травматизацией, послеоперационное восстановление протекает ускоренными темпами и практически безболезненно. Однако стоит принять к сведению, что, спектр показаний к лазеропластике довольно узкий, поскольку уместной она может быть только если:
- неврологическая симптоматика вызвана грыжей, не превышающей 6 мм;
- целостность фиброзного кольца не нарушена;
- от начала развития патогенеза прошло не более полугода;
- не обнаружены признаки стеноза позвоночника;
- нет грубых расстройств мышечного тонуса;
- отсутствуют парез, паралич рук, ног или других частей тела;
- возраст пациента – не старше 50 лет.
Нельзя сразу не акцентировать на том моменте, что операция и послеоперационная реабилитация являются неразделимым понятием. То есть, если вам будет проведена процедура частичного или полного удаления пораженного шейного диска вместе с грыжей, на благополучный эффект от проделанных манипуляций можно рассчитывать сугубо при правильном и строгом соблюдении в дальнейшем индивидуальной реабилитационной программы.
На территории России цена на оперативное пособие, предполагающее резекцию грыжи на любом из шейных уровней, на порядок выше, чем на других участках позвоночника. Объясняется этот факт тем, что провести манипуляции в достаточно непростом по анатомическим параметрам отделе – очень ответственная, повышенной сложности и «ювелирной» точности задача. Ориентировочный диапазон цен на полноценное вмешательство – от 100 тыс. до 300 тыс. рублей. Несложно догадаться, что стоимость будет увеличиваться при сочетании процедуры удаления со стабилизацией (установка эндофиксаторов, протезов, трансплантатов и пр.) прооперированной зоны.
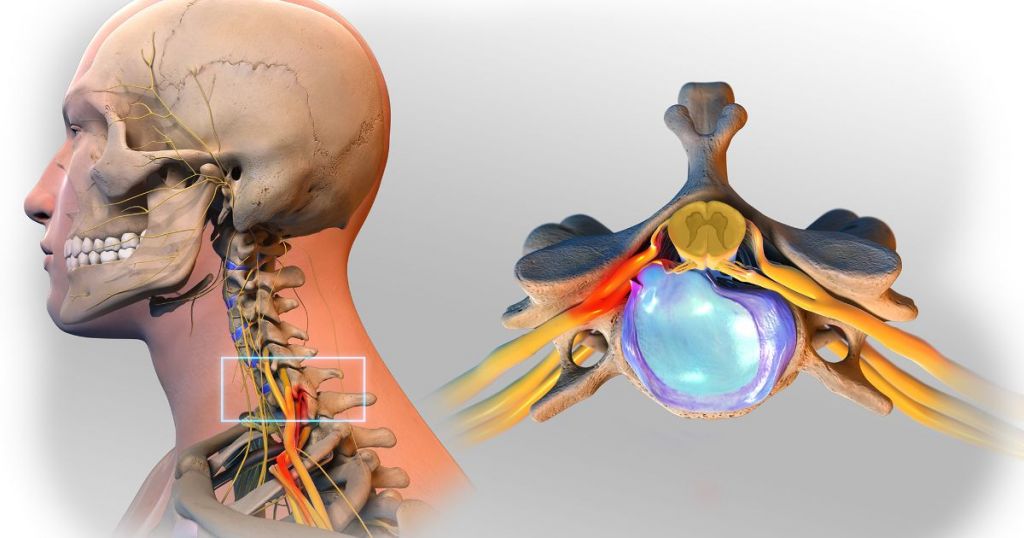
Этот отдел буквально пронизан нервными сплетениями, а также сосудистыми ветвями, питающими одновременно и головной, и спинной мозг. Позвонки шейного сектора имеют мелкие размеры, их отростки снабжены отверстиями, служащими в качестве путей для прохождения вертебральных артерий, которые в свою очередь транспортируют необходимый объем крови к головному мозгу. Повреждения нервов, сосудов, спинного мозга в шейном отделе вызывают довольно серьезные последствия, так как они имеют непосредственную взаимосвязь с органами головы, верхними конечностями, дыхательным центром.
Как несвоевременно выполненная операция по поводу шейной грыжи, так и ошибки хирурга в ходе операционного процесса чреваты тяжелыми двигательными, координационными расстройствами, парезом и парализацией верхних конечностей, параличом диафрагмы, нарушением слуха и зрения, гипоксией мозга и пр. Мы не пытаемся вогнать пациента в страх, просто считаем необходимым заранее внести ясность в понимание необходимости прохождения хирургического сеанса в самые ближайшие сроки, если он был рекомендован, и в важности выбора лучшего оперирующего нейрохирурга.
Перейдем конкретно к теме операции, а видео о том, как проходит процесс хирургического лечения шейной грыжи позвоночника, позволит четче представить все, о чем мы расскажем далее. Итак, в зависимости от показаний удалению подлежит либо патологическая выступившая ткань хряща с небольшой частью диска, либо весь видоизмененный межпозвоночный диск. Наиболее продуктивными тактиками, о чем говорят в отзывах специалисты, являются микродискэктомия и эндоскопическая дискэктомия.
При обоих видах операций наиболее применимо создание операционного доступа на передней поверхности шеи, задний доступ практически не используется в нейрохирургической практике в связи с повышенными рисками травматизации нервных корешков и кровеносных сосудов.
- Микродискэктомия – микрохирургическая процедура, предполагающая удаление грыжи шейного отдела под контролем операционного микроскопа, который располагают над оперируемой зоной. Анестезия, как правило, применяется общая. В области проекции проблемного сегмента врач делает разрез (3-4 см), затем осторожно раздвигает мышцы. Чтобы открыть путь к поврежденному диску, производится частичное удаление желтой связки, экономное спиливание края дужки позвонка, после чего открытый нервный корешок аккуратно сдвигается в сторону. Потом, собственно, выполняется удаление элементов пульпозной массы, которые провисли, секвестров, а в случае крайней необходимости диск удаляется тотально. Может понадобиться провести установку позвонковых фиксаторов, выполнить спондилодез или установить межтеловый имплант.
- Эндоскопическая дискэктомия – вид микрохирургии позвоночника, предназначенный в целях резекции грыжи в области шеи, манипуляции при котором выполняются с использованием видеоэндоскопа, введенного внутрь позвоночной полости через естественное отверстие между позвонками. Наркоз при этой операции используется местный. После введения в позвоночник через крохотный разрез (примерно 1 см) эндоскопического зонда начинается процесс тщательного осмотра проблемного участка. Затем в рабочий порт введенного спинального эндоскопа вставляется микрохирургический щуп, которым резецируется смещенная дисковая ткань, захватываются и извлекаются наружу обнаруженные свободные фрагменты хряща. Связочный аппарат и костные структуры, как правило, остаются нетронутыми, при этом диск полностью не удаляется, а только очищается от грыжи.
Внимание! Установку шейных имплантов и стабилизаторов, в чем часто возникает потребность, выполнить эндоскопически невозможно ввиду слишком малого доступа. Для внедрения «заместителей» лишенной части диска или всего диска, стабилизаторов позвонков нужен достаточных размеров доступ, как при микродискэктомии. Не произведенная необходимая стабилизация на уровнях шеи, как показывает клинический опыт, увеличивает риски возникновения нестабильности верхнего отдела позвоночника и формирования повторного грыжеообразования.
На следующий день после оперативного вмешательства разрешается вставать и дозировано ходить, постепенно увеличивая нагрузку. Сразу назначается и начинает внедряться в действие программа восстановления, разработанная индивидуально для каждого отдельного пациента. Одной из особенностей реабилитационного режима является ношение воротника Шанца в течение 2-3 месяцев, сначала его используют круглосуточно, потом постепенно время ношения сокращают до 3 часов в сутки. В течение реабилитации запрещено поднимать тяжести выше 3 кг и делать резкие движения.
Послеоперационное восстановление обязательно предполагает использование медикаментозных препаратов (НПВС, сосудистых средств, витаминов, антибиотиков и пр.). Занятия лечебной физкультурой – важная составляющая часть реабилитации, способствующая предупреждению осложнений (рецидивов в том числе), восстановлению функционального потенциала костно-мышечного аппарата в целом и нормализации работоспособности шеи, плечелопаточного комплекса, конечностей.
В комплексе с медикаментозной терапией и ЛФК прописывается курс физиотерапии. Физиотерапию включают примерно спустя 2 недели после операционных манипуляций, начинают обычно с магнито- и лазеротерапии, а еще через 14 суток вводят электролечение, на завершающих этапах – тепловые и водные процедуры. Прописывается и массаж, поначалу его выполняют только на конечностях, а вот массажные тактики для шейной области могут осуществляться не ранее чем через 1,5 месяца после операции и только профессиональным массажистом-реабилитологом. Через 6-8 недель, когда закончится основной курс реабилитации, рекомендуется санаторно-курортное лечение.
Важно! Хирургическое и реабилитационное лечение должны осуществляться исключительно под контролем хороших специалистов. Правильный подход к лечебному процессу, включая выбор достойного медучреждения по спинальной нейрохирургии и восстановлению, позволит не допустить дооперационных, интра- и послеоперационных осложнений, быстро восстановиться и вернуться к нормальному, активному образу жизни.
Отечественные клиники сегодня не пользуются успехом, так как во всем мире они имеют наиболее высокий процент неудачно проведенных оперативных вмешательств. Российские и украинские пациенты больше предпочитают лечиться за границей, где им обеспечат максимальные перспективы на благополучный прогноз. Самым популярным направлением среди отечественных граждан, нуждающихся в качественном удалении грыж шейного отдела и безупречном восстановлении, является Чешская Республика.
Центральный военный госпиталь г.Прага.
В медцентрах Чехии (Artusmed) успешно практикуют самые передовые нейрохирургические методики и всегда предоставляют после операции высокоспециализированную реабилитационную помощь в полном объеме. Чешские нейрохирурги и реабилитологи, без преувеличения будет сказано, – настоящие маги и волшебники, передовые специалисты, которым нет равных во всем мире. Благодаря высокому профессионализму им удается возвращать к полноценной жизни даже самых тяжелых пациентов, клиническое состояние которых расценивалось в других странах как безнадежное. И что самое приятное, цены на высокотехнологичную хирургию позвоночника в Чехии существенно ниже, минимум в 2 раза, чем в том же Израиле или Германии.
https://cyberleninka.ru/article/v/endoprotezirovanie-mezhpozvonochnogo-diska-posleudaleniya-gryzhi-diska-na-sheynom-urovne
https://cyberleninka.ru/article/v/sheynaya-mikrodiskektomiya-vybor-metoda-i-hirurgicheskoy-taktiki
https://www.apex-spine.com/cervical-disk-surgery.html
добрый день . Скажите при моих показателях мрт но при сильных головных болях , есть ли необходимость проведения операции по удалению грыжи шейного отдела. И если есть необходимость то возможно ли у вас сделать операцию по ОМС, заранее благодарю
последняя МРТ головного мозга; картина зоны кистозно-глиозных изменений с преобладанием кистозного компонента правой лобной доли. Единичные очаги хронической ишемии. Латеровентрокулоассиметрия. Заместительная наружная гидроцефалия .Арахоидальая ликворная киста вариант развития, умеренная атрофия мозжечка.
МРТ шейного отдела.-картина дистрофических изменений шейного отдела позвоночника. Осложненных грыжеобразованием С 6/7, протрузией дисков с3-с6. Признаки диформирующего спондилеза на уровне с4-с7 сегментов. Спондилоатрозов на уровне с2-с7. Гемангиомы тел Th1,с5 позвонков. Ассиметрия диаметра v2 сегментов экстракраниальных отделов позвоночных артерий,
К сожалению, по полису ОМС у нас лечиться нельзя. Что касается описания Вашего состояния, то этого так же очень мало, чтобы сделать заключение о небходимости хирургического лечения. Такое решение всегда принимается на основании целого перечня обследований и актуальных жалоб пациента.
источник
Добро пожаловать в клинику А.Н. Бакланова! Мы предлагаем надёжные и безопасные технологии в лечении позвоночника.
Лечение пациентки с диагнозом «спинальная мышечная атрофия Кугельберга-Веландера»
Элина Абдрашитова, 15 лет — спинально-мышечная амиотрофия Верднига-Гофмана
История пациента с диагнозом СМА, 20 лет
Операция при грыже шейного отдела позвоночника
Наш Центр успешно занимается удалением грыж шейного отдела позвоночника. На все ваши вопросы мы ответим по телефону: +7 (499) 746-99-50. Также вы можете задать вопрос, заполнив форму обращений представленную ниже.
Грыжа шейного отдела – это разрыв фиброзного кольца (“оболочка диска”) и выход пульпозного ядра (внутреннее содержимое диска) в позвоночный канал со сдавлением нервов спинного мозга.
Грыжа шейного отдела позвоночника давит на нерв спинного мозга вызывая в нем нарушение кровоснабжения. Недостаток кровообращение приводит к воспалению в нерве и развитию боли.
Пациента беспокоят боли в руке которые могут “отдавать” в пальцы. Так же боль распространяется в плече и лопатку, усиливается при поворотах и наклонах головы. Если сдавление нерва сильное то может возникнуть онемение в пальцах покалывание в руке, мышцы могут поддергиваться или возникает их спазм. Очень редко если процесс запущенный возникает слабость и атрофия (уменьшение) мышц бицепса, трицепса, кисти.
Больной иногда обнаруживает симптомы сразу после сна, травматическая причина может отсутствовать.
Некоторые пациенты чувствуют облегчение от приподнятого положения руки, что связано с уменьшением давления на нерв.
- Грыжа может образоваться из-за травмы или спонтанно.
- Из-за поднятия тяжестей на шеи грыжа не может образоваться так как шейный отдел позвоночника не несет нагрузки при поднятии тяжести
- Курение, алкоголизм, генетическая предрасположенность, профессиональные вредности ускоряют процесс старения и дегенеративных изменений в шейном диске.
С чего начать пациенту с грыжей шейного отдела?
Нужно сделать МРТ шейного отдела позвоночника-безопасное (нет облучения) безболезненное исследование, с помощью магнитного поля получают картинку позвоночника и спинного мозга. При МРТ очень хорошо видны нервы и межпозвонковые диски.
Компьютерная томография — безопасное, неинвазивное, безболезненное исследование с помощью компьютерных лучей .
Метод подходит пациентам которые по каким либо причинам не могут сделать МРТ.
В течении нескольких минут мы получаем срезы позвоночника где можно увидеть наличие грыжи шейного отдела ,смещение позвонков, переломы позвоночника.
Метод который позволяет увидеть нестабильность шейного отдела позвоночника, а также грубую патологию (переломы, смещения позвонков).
На рентгеновском снимке также можно увидеть костные разростания,изменения в фасеточныз суставах.
Тоненькие иголочки или электроды устанавливаются на мышцы, результаты ответа записываются специальной машиной. Грыжа сдавливает нерв и он не может передавать импульсы с обычной скоростью. Данное исследование покажет на сколько серьезно давит грыжа на нерв и нуждается ли пациент в оперативном лечении.
- обезболивающие
- нестероидные противовоспалительные средства
- витамины групп В
- мышечные релаксанты:
- Нестероидные противовоспалительные средства (НПВС) — снимают восполение,болевой синдром,отек.
- Обезболивающие средства — лечит боль.
- мышечные релаксанты — снимает мышечный спазм
- Витамины –улучшают профодимость зажатого нерва,” подпитывают” нерв.
Также проводят паравертебральну блокаду — введение в зону грыжи стеройдных препаратов которые в течении недели снимают воспаление с “зажатого” нерва.
В случае прогрессирования симптомов и неэффективности лечения требуется оперативное вмешательство.
При планировании операции стоит учитывать такие факторы как возраст человека, длительность заболевания, другие медицинские проблемы, предшествующие операции на шее.
Хирург делает небольшой разрез на передней поверхности шеи. Мышцы, сосуды и нервные волокна отодвигаются в сторону для получения доступа к позвоночнику и диску . Используя специальные инструменты удаляется диск вместе с грыжей которая давит на спинномозговой нерв. В образовавшуюся полость вводят протез диска
Существуют разные 2 вида протезов межпозвонкового диска:
Статический протез и динамический.
Какой протез поставить решает оперирующий врач обсуждая этот вопрос с пациентом!
В нашем центре прооперирован пациент 31 год с диагнозом: Шейный остеохондроз. Грыжа м/п диска С5-С6 слева. Боль в левой руке.
Проведено оперативное лечение: Удаление грыжи м/п диска С5-С6 слева из парафарингиального доступа. Дискэктомия С5-С6. Установка пиковского межтелового кейджа (статический протез) м/п диска С5-С6.
В послеоперационном периоде прошли боли в левой руке.Пациент выписан с регрессом неврологической симптоматики.
источник
Операции по удалению шейной грыжи показаны в случае прогрессирования симптомов, безрезультативности лечения медикаментами и иными терапевтическими методами на протяжении длительного времени.
Операция проводится такими способами:
- Метод задней дискэктомии направлен на удаление диска или его части. Достаточно сложен, травматичен, чреват осложнениями по причине скопления именно с задней стороны шейного отдела позвоночника большого количества сосудов и нервных окончаний.
- Микодискэктомия назначается при выпячивании грыжи, защемлении нервных окончаний, результативен наряду с иными методами. Осложнения после операции отсутствуют, ткани и нервные окончания не травмируются.
- Метод лазерного удаления путем введения иглы с лазерным излучением через небольшой разрез на коже эффективен при небольшом выпячивании грыжи. Под воздействием излучения лазера скопившаяся жидкость между позвонками выпаривается, ущемление в результате снижения давления на них проходит. Операция лазером малотравматична, проводится за считанные минуты, боль в области шеи быстро проходит, период восстановления организма минимален.
- Метод эндоскопии проводится под наркозом путем введения инструмента через небольшой разрез. Операция по удалению нетравматична, пациент через 2-3 дня уже готов к выписке, осложнения возникают довольно редко.
- Метод криооперации заключается в замораживании области шеи, подверженной образованию грыжи. Через небольшой прокол вводится специальная игла, по которой проходит плазма сверхнизких температур. Ткань на месте выпячивания грыжи разрушается. Минус методики — высокий риск появления рецидивов грыжи.
Операция назначается при дегенеративных изменениях в позвоночнике, приведших к ухудшению общего самочувствия пациента, усилению побочных симптомов:
- не проходящим головным болям;
- потере координации движения;
- расстройствам мочеполовой системы;
- онемению конечностей;
- снижению или утрате слуха, зрения.
Ухудшить состояние грудного и шейного отдела позвоночника могут неправильно проводимые манипуляции, проведение массажа неумелыми руками с превышением силы, приведшей к осложнениям, спазмам в сосудах, вытягиванию позвонкового столба, разрыву нервных окончаний, обездвиживанию шеи.
Шейная область насыщена сосудами и нервными окончаниями, питающими мозг. Неправильно совершенные манипуляции могут привести к серьезным осложнениям, не поддающимся коррекции, и проведение операции — последний выход, способный облегчить участь больного, предотвратить развитие серьезных дегенеративных изменений в тканях и мышцах шеи.
Консервативные методы лечения, мануальная терапия уже не помогут при:
- развитии остеомиелита;
- болезни Бехтерева;
- сильной деформации межпозвонковых дисков;
- запуске необратимых процессов в тканях шейного отдела;
- эндокринном заболевании, онкологии, приведших к дегенерации тканей;
- травмировании костной системы в результате неправильного проведения техники массажа.
Сначала перед удалением шейной грыжи проводится комплексная диагностика. Пациент проходит начальный курс терапии с учетом индивидуальных показателей: физических, физиологических и психических.
Методы диагностики назначаются врачом. Все зависит от стадии патологических изменений в области шеи, возраста пациента, особенностей организма к показанным методикам. Врачу важно адекватно оценить текущее состояние больного. В учет берутся симптомы, степень их проявления. Возможна индивидуальная непереносимость больным некоторых лекарств, о чем нужно заранее осведомить лечащего врача. Ранее проведенные операции на шее могут негативно повлиять на текущее ее состояние. В итоге — осложнения. Также тщательно изучается история болезни пациента, наличие серьезных хронических патологий.
Метод операции выбирается в зависимости от сложности заболевания, состояния позвоночной артерии, кровеносных сосудов, нервных окончаний, от которых напрямую зависят двигательные функции человека.
Манипуляции на шее должны быть ювелирно точными, проводят операции только опытные врачи-хирурги высшей категории и с большим опытом работы.
Операция по удалению, проведенная на позвоночнике по современным методикам, может не дать полной гарантии избавления от недугов и полного выздоровления. Неправильные действия хирурга или отсутствие лечения может привести к серьезным последствиям:
- инфицированию спинномозговой жидкости;
- повреждению спинного мозга, пищевода, трахеи, сосудов кровеносных;
- дисфункции возвратного нерва;
- рецидивам, новому росту грыжи;
- необходимости повторной операции для устранения погрешностей, допущенных после первого хирургического вмешательства;
- временной нетрудоспособности и даже к инвалидности больного.
Защемление между позвонками, скопление в них жидкости может привести к потере чувствительности в руках и ногах, полой обездвиженности конечностей.
После операции дополнительно назначается лечение медикаментами.
Важно максимально восстановить функции позвоночника, урегулировать процесс обмена веществ в организме, не допустить дегенеративных изменений, способных начать вновь свое развитие.
Шея — достаточно ранимая часть тела человека, требующая щадящего к ней отношения на протяжении всего реабилитационного периода. Важно:
- соблюдение постельного режима на протяжении 2-3 дней после проведенной операции;
- уменьшение давления нагрузки на позвоночник при вставании с постели, нужно сразу опираться на руки;
- устранение любых резких движений во избежание рецидивов, появления болей в области шеи, головокружения;
- держание спины в ровном положении для быстрого сращивания швов;
- принятие водных процедур только через месяц после снятия швов.
Все предписания и рекомендации врача после операции больной должен неукоснительно соблюдать. Если появилась боль, тревожные неприятные симптомы, то обращение к врачу должно быть незамедлительным.
Рекомендовано всем пациентам, перенесшим подобную операцию, ношение специального корсета ортопедического. О том, как его правильно носить и как выбрать, расскажет лечащий врач.