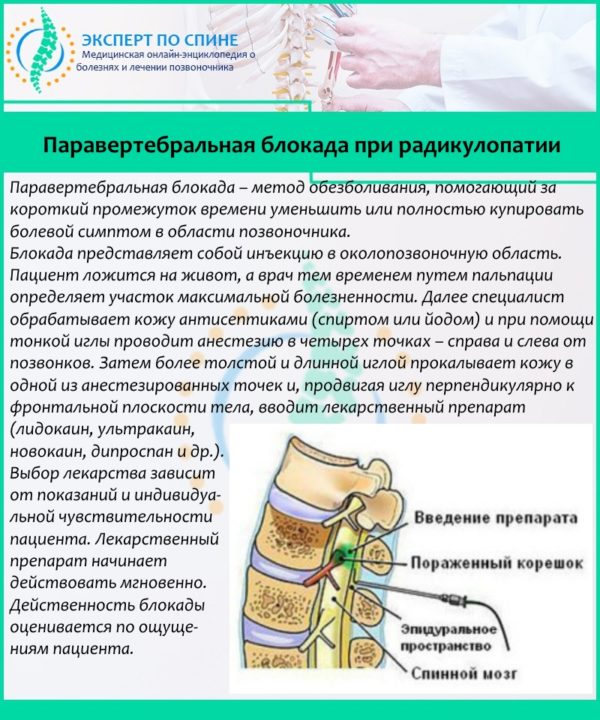
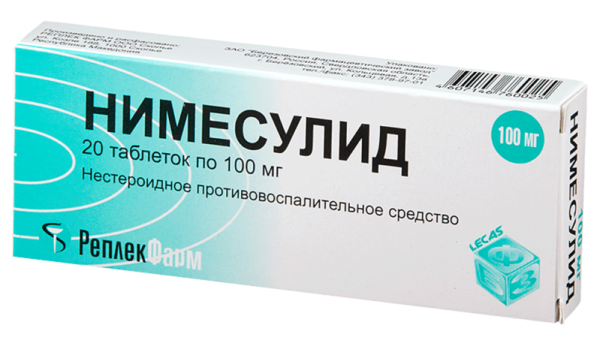
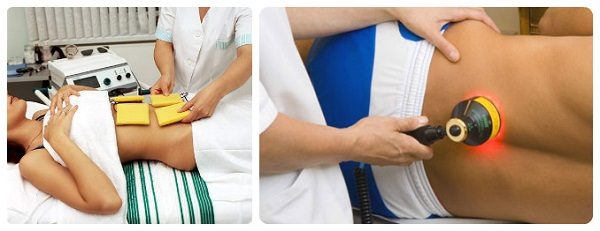
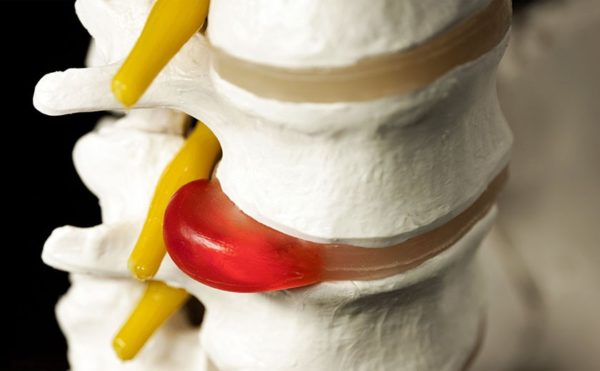
Основная нагрузка на скелете человека ложится на пояснично-крестцовый отдел позвоночника. Во время объективных изменений в организме хрящи в данной области тела разрушаются, и, таким образом, нарушается подвижность позвоночника.
Отложения солей, интенсивные физические нагрузки, нарушение обмена веществ и другие процессы приводят к развитию остеохондроза , который может привести к неприятным для спины последствиям.
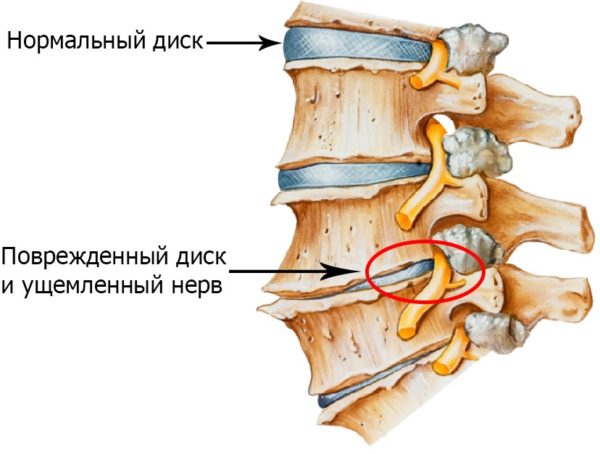
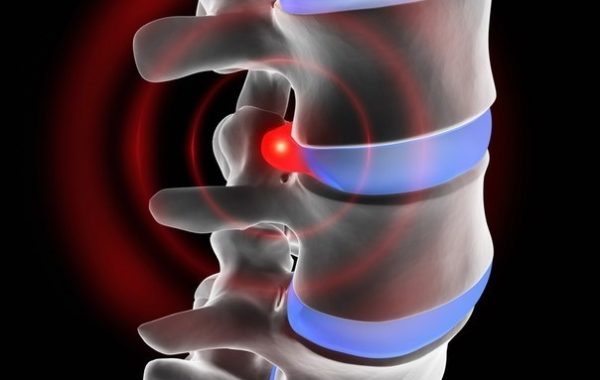
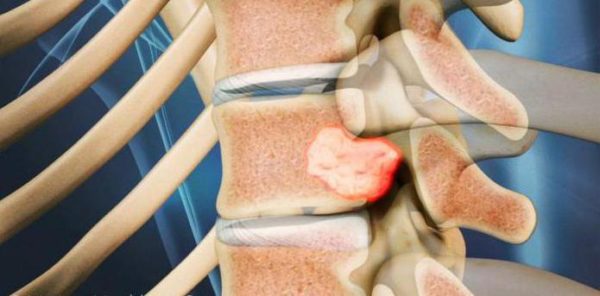
В частности, разрушение хрящей и выпячивание межпозвоночных дисков приводит к последовательному образованию грыжи в пораженном участке.
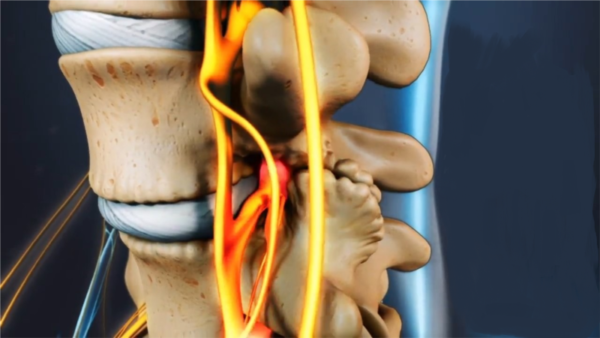
Нервные корешки при этом выходят из спинного мозга на уровне грыжи и происходит их сдавливание. Так, подобное заболевание получило название «грыжа позвоночника с корешковым синдромом».
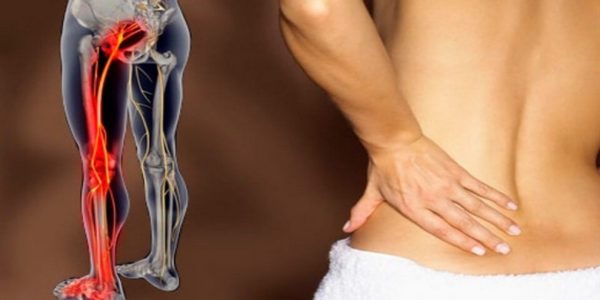
Нервные окончания, расположенные в поясничной области, отвечают за чувствительность и движение ног.
Поэтому при поражении межпозвонковых дисков в районе позвонка L5 и крестца S1 возникают специфические симптомы, которые могут привести к серьезному заболеванию и даже инвалидности, если своевременно не обратиться к врачу.
Из основных симптомов корешковой грыжи поясничного отдела следует обратить внимание на такие:
- Сильная боль в поясничной области, приобретающая более интенсивный характер при дополнительной нагрузке. Мышцы в пояснице напрягаются и человеку проще находиться в полусогнутом состоянии;
- В зоне выпячивания грыжевого мешка возникают прострелы, отдающие в боковую поверхность бедра, ягодиц, голени, ступни и под коленками. В этом случае человеку очень больно наступать на ногу;
- На задней части голени могут возникать судороги и чувство онемения. Иногда ощущаются мурашки или покалывания в пальцах ног (особенно это заметно на мизинцах);
- Происходит ослабление задней группы мышц ног. В этом случае больной не может привстать на носочки или совершить другие простые действия;
- Мышцы в области икры существенно ослабевают, из-за чего может измениться походка. Создается впечатление, что пациенту трудно передвигаться и он тянет ноги.
При межпозвоночной грыже с корешковым синдромом симптомы наиболее ярко выражены, поскольку этот диск имеет нетипичное расположение суставов.
Крестец и нижний поясничный позвонок L5 находятся по отношению друг к другу под небольшим углом. Поэтому хрящевая пластинка имеет специфическую выгнутую форму.
Грыжа L5-S1 – данная аббревиатура буквально означает следующее:
- L — люмбар. Переводится как поясничный отдел позвоночника;
- S — сакрум. Крестцовый отдел позвоночника;
- Цифры указывают на порядковый номер межпозвонковых дисков. L5 расположен в самой нижней части спины, а S1 — в верхней части ягодиц.
Выпячивание корешковой грыжи поясничного отдела проявляется следующими симптомами:
- Боли различной степени интенсивности в указанном отделе спины, отдающие в одну из ног, или сразу в обе;
- Чувство онемения нижних конечностей. При этом снижается температурная чувствительность. Кожа становится сухой, нарушается механизм выделения пота, на ощупь нога холоднее других участков тела;
- Ослабление мышц в области стопы. Тестом на проверку служит отсутствие ахиллова рефлекса. Невропатологи часто применяют прием с постукиванием специальным молоточком по сухожилию в области стопы, которая должна в этот момент сгибаться;
- Снижение или полное отсутствие сокращения икроножных мышц. Встать на носок в этом случае больной практически не может.
При корешковом синдроме грыжи L5-S1 боль от спины распространяется по задней поверхности ног вплоть до стопы.
Если неприятные ощущения появляются ниже колен, то это свидетельствует о том, что грыжа достигла достаточно крупных размеров и начала своё разрушительное действие на нервный корешок.
Боли носят различный характер. Это могут быть ощущения прострела, удара током, выкручивания мышц, подергивания, судороги, тянущие боли и другие. Единственное, что их объединяет, — это необходимость принимать удобное положение, чтобы уменьшить болевой порог.
Подтвердить диагноз грыжи позвоночника поясничного отдела с корешковым синдромом стоит после консультации с нейрохирургом, который обязательно назначит проведение магнитно-резонансной томографии (МРТ) в нижней части спины.
В ходе приема врач учитывает индивидуальные особенности расположения грыжи по отношению к нервным окончаниям корешка.
При грыже позвоночника корешковой может быть назначен обычный курс терапии, включающий обезболивающие блокады , хондропротекторы , противовоспалительные препараты , массаж и ЛФК либо хирургическое вмешательство .
Распространенный среди обывателей миф о повреждении спинного мозга при корешковой грыже не имеет под собой оснований, поскольку сам мозг заканчивается за несколько сантиметров до позвонка L1.
Поэтому во время операции при корешковом синдроме грыжи позвоночника повредить центральную нервную систему невозможно физически.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Остеохондроз – коварное заболевание, симптомы которого начинают интенсивно проявляться лишь тогда, когда болезнь перешла на более поздние стадии. Рассмотрим такие осложнения остеохондроза, как корешковый синдром и грыжа.
Согласно статистике Mинздрава, такие осложнения, как грыжа, корешковый синдром, при остеохондрозе за последние десять лет помолодели и диагностируются чаще, нежели 25-30 лет назад. Если, например, раньше грыжу межпозвонковых дисков обнаруживали у 8-10 пациентов из 100, то сегодня с этой проблемой сталкивается каждый второй пациент. В большинстве случаев остеохондроз осложняется поясничной грыжей, реже – грыжей шейных позвонков. Диагностика грыжи межпозвонковых дисков свидетельствует о прогрессировании остеохондроза третьей стадии.
Развитие грыжи при остеохондрозе вызвано дегенеративно-дистрофическими изменениями в структуре межпозвонковых дисков, происходящими вследствие постоянного нахождения человека в одной позе, а также в результате венозного застоя, чрезмерных физических нагрузок, нарушения кровоснабжения.
Проблема остеохондроза берет корни с детства. Часто дети, делая уроки, сидят часами в одной позе за компьютером или столом. В школе на уроках наблюдается аналогичная картина. Все это постепенно приводит к развитию костно-хрящевой патологии – остеохондроза.
С возрастом развитие заболевания осложняется, формируется первая стадия остеохондроза, которая может протекать несколько лет с незначительной симптоматикой. По завершении этого этапа костно-хрящевая патология приводит к разрушению пульпозного ядра межпозвонкового диска на секвестровы.
При второй стадии остеохондроза проявляются изменения фиброзного кольца, местом расположения которого является периферия диска. При выполнении тяжелых физических нагрузок, резких движениях, нарушении опорно-двигательного аппарата на фоне ослабления фиброзного кольца кусочки распавшегося ядра надрывают некоторые ослабленные волокна кольца, вследствие чего возникает протрузия межпозвонкового диска.
Третья стадия остеохондроза характеризуется наличием межпозвонковой грыжи, возникновение которой происходит вследствие выхода дискового секвестра за пределы фиброзного кольца.
Обострение грыжи может быть и у пациентов с незначительными проблемами позвоночника, а также у людей, у которых не подтвержден диагноз «остеохондроз». Подобное случается при травмировании позвоночника либо на фоне тяжелого физического переутомления вследствие сильной нагрузки.
Чаще всего грыже подвержен поясничный отдел. Ослабленные мышцы не способны полноценно осуществлять защитную функцию позвоночной структуры, в результате чего от перенапряжения смещается пульпозное ядро. Спустя какое-то время оно может выйти в позвоночный канал сквозь грыжевые ворота.
Возникновение болей в спине при наклонах, в сидячем положении, при ходьбе, в состоянии покоя чаще всего свидетельствует о заболеваниях позвоночника, таких как остеохондроз, позвоночная грыжа, корешковый синдром. Симптоматика болевых проявлений зависит от позвоночного отдела, в котором они локализируются.
Для грыжи в поясничном отделе характерна следующая симптоматика:
- притупление чувствительности;
- онемение сегмента поясницы;
- мышечная слабость в нижних конечностях;
- болевые ощущения в области локализации с выраженной иррадацией в ноги;
- изменение функционирования органов мочеполовой системы.
При поражении шейной области симптомы будут кардинально отличаться. Для пациентов на фоне грыжи шейного отдела характерны:
- скачки артериального давления;
- гипотрофия мышц;
- онемение пальцев рук и верхних конечностей;
- головные боли;
- прострелы в области шеи, резко отдающие в область нижней челюсти, верхней части грудной клетки, языка, верхней конечности или надплечья.
Грыжа грудного отдела диагностируется редко, лишь в 1 % всех случаев подтверждения остеохондроза. Среди наиболее выраженных симптомов стоит отметить покалывающие боли в месте локализации, отдающие в область сердца, грудной клетки либо в подлопаточную область. Часто пациенты путают такие боли с выраженной стенокардией.
Интенсивность болей при грыже грудного отдела позвоночника нарастает при покашливании, наклонах, глубоком вдохе.
Корешковому синдрому предшествует поражение корешков спинного мозга. Таким образом, корешковый синдром отличается болевыми проявлениями по ходу иннервации определенного спинномозгового корешка.
Главной и, пожалуй, единственной жалобой, предъявляемой пациентами, у которых диагностирован корешковый синдром, являются сильные приступообразные боли. Они могут носить постоянный характер. Их распространение наблюдается по ходу локализации защемленного нерва. Характер и интенсивность болей изменяется в зависимости от активной деятельности человека, состояния его нервной системы (при стрессах интенсивность боли резко возрастает), наличия/отсутствия переохлаждений.
Часто боли сопровождаются нарушениями чувствительности. Больные ощущают покалывания в пальцах, онемение конечностей, «ползание по коже мурашек», потерю тактильной чувствительности. Усугубление болезни чревато трофическими поражениями нерва, снабжающего импульсами органы и ткани организма. С учетом степени поражения спинномозговых нервов остеохондроз, осложненный корешковым синдромом, отличается особыми признаками.
К примеру, у пациентов с диагнозом «ишиас» (синдром S1-корешка) наблюдаются болевые ощущения в области ягодицы на пораженной стороне, отдающие в стопу и провоцирующие потерю чувствительности в области пораженного сегмента либо вызывающие онемение нижней конечности. При остром корешковом синдроме больные жалуются на уменьшение объема мышц нижних конечностей, «прострелы» по ходу пораженного нерва, нарушение опорно-двигательной функции.
Корешковый синдром может возникать на фоне различных патологий позвоночника, в том числе при остеохондрозе и дисковых грыжах. Прогнозируя успех лечения, стоит учитывать причины, повлекшие данное заболевание, определить которые может только врач после комплексного обследования.
Выбор тактики лечения определяется с учетом причин возникновения заболевания. В обостренной стадии больным предписан постельный режим. Особый акцент делается на рекомендации относительно поверхности для сна. Она должна быть ровной, средней жесткости. Для устранения болей врач назначает обезболивающие и успокаивающие препараты. При невыносимых болях показано стационарное лечение с введением в места локализации боли новокаиновых блокад.
Также больным предписываются диеты. Запрещено употреблять острые, соленые, копченые блюда, поскольку они задерживают в организме воду. Также противопоказано употребление в пищу крепких бульонов, жирного мяса и рыбы. Рацион должен состоять из вегетарианских супов, каш, фруктов, овощей.
С целью устранения воспаления пациентам назначается физиотерапия. Массажи позволяют снять мышечное напряжение, комплекс лечебных упражнений и мануальная терапия – устранить боль. Исключение составляют лишь состояния, когда у больного помимо остеохондроза диагностирована опухоль.
Наивысшие показатели лечения достигаются за счет рефлексотерапии корешкового синдрома. Поскольку рефлекторная терапия показана при любой стадии болезни, она способствует быстрому и эффективному выздоровлению. В большинстве клиник рефлекторные методы лечения используются в полном объеме, включая аурикулярную, корпоральную иглорефлексотерапию, лазеропунктуру, вакуумную терапию, фармакопунктуру и др. методы.
В некоторых случаях пациентам назначаются фармаппликации. Это процедуры, при которых в места локализации боли втираются специальные обезболивающие крема, лосьоны. Также рекомендуются растирки мазями на основе муравьиного спирта, змеиного яда, меновазина. Реже применяют подводную и сухую вытяжку позвоночника.
ВАЖНО. Вытяжение позвоночника при корешковом синдроме назначается с учетом стадии и динамики заболевания. Данный метод лечения показан не всем пациентам.
Хирургические операции при остеохондрозе проводятся в тяжелых случаях, когда у больного затруднены движения, имеются осложнения грыжи межпозвонковых дисков, наличие опухолей.
Не стоит забывать, что корешковый синдром при остеохондрозе – это не отдельное заболевание, а один из симптомов различных заболеваний позвоночника. Своевременная постановка диагноза и подбор эффективного лечения являются залогом быстрого выздоровления. Помните, что самолечение чревато утяжелением дегенеративно-дистрофических изменений, происходящих в позвоночнике, которое впоследствии может привести к инвалидности.
источник

Грыжа поясничного отдела позвоночника симптомы и лечение которой мы осветим в статье, может быть как у взрослого человека, так и у совсем юного. Причины для образования грыж одни и те же для всех:
- недостаточная активность;
- чрезмерная физическая нагрузка;
- врожденные дефекты в строении позвоночника;
- остеохондроз.
Наш организм работает без сбоев, пока в нем соблюдается строгий баланс и равновесие. Поэтому позвоночник остро реагирует на любое изменение и переизбыток чего-либо. Если человек усиленно занимается спортом, то его диски изнашиваются значительно быстрее от постоянных нагрузок. Они истончаются, перестают выполнять полноценно свои первичные функции, образуются протрузии. Сначала это незначительные микротрещинки, со временем диск разрушается полностью.
У малоподвижных людей нарушается питание тканей за счет плохого кровообращения и постоянного пребывания в одном положении. Точно также начинаются деструктивные изменения, которые приводят к остеохондрозу и грыжам в последующем.
В норме поясничный отдел самый сильный, он максимально укреплен и поэтому способен выдерживать многое. Его главная опора и защита – межпозвоночные диски. Строение последних предельно простое: пульпозное ядро, которое окружено плотным фиброзным кольцом. Когда развивается остеохондроз или действует внешний разрушительный фактор, именно в фиброзном кольце начинается развитие трещин. Со временем оно слабеет и может разрушиться. В этом случае ядро выльется в спинномозговой канал и приведет к необратимым изменениям. Именно выпячивание ядра за пределы фиброзного кольца получило название грыжа дисков поясничного отдела позвоночника.

На первой стадии появления лечение грыжи поясничного отдела позвоночника обычно не наступает потому, что она почти не проявляет себя. Больной лишь эпизодами может чувствовать легкую боль в пояснице при поднятии чего-то тяжелого для себя. Здесь не имеется ввиду, что сам вес должен быть значительным. У каждого человека своя норма тяжести: для одного тяжело 10 кг, для другого 50 кг.
Симптомы поясничной грыжи условно объединили в три группы:
- болевой синдром;
- прогрессирующий позвоночный синдром;
- нервный (корешковый) синдром.
Каждая группа требует более детального рассмотрения, поскольку лечение и симптомы грыжи связаны между собой. На основании жалоб пациента выстраивается предварительный диагноз и назначается схема лечения с учетом особенности этих жалоб.

Сначала боль будет чувствоваться незначительная и только при явных провокациях: сильной усталости или после подъема чего-то тяжелого. Хуже будет становиться при длительном сидении или пребывании в неудобной позе, неудачном повороте или наклонах. Но такая боль будет проходить полностью, если человек будет лежать. В расслабленном состоянии боль может исчезать полностью на первых этапах.
Такое состояние может длиться годами, все зависит от образа жизни больного. Но поясничная грыжа будет прогрессировать, даже при вялотекущем процессе. Со временем грыжа будет становиться больше и проносит более выраженный болевой синдром. Болезненность уже проявиться в ягодице, будет отдавать в ногу. Иногда в самой пояснице боль будет почти стихать, но при этом в ноге или ягодице нарастать до критической, когда невозможно станет даже наступить на конечность. При поворотах головы, при попытках поднять ногу боль становится заметнее.
Изменится и сам характер синдрома. Если сначала это ноющая боль, то постепенно она станет пульсирующей, простреливающей. В зависимости от того, какой именно зажат нервный корешок, может добавиться боль не только в ноге или ягодице. Довольно часто поясница проявляет себя болью в паховой области с захватом промежности. Мужчины могут чувствовать боль в области простаты, женщины в самом низу живота.
Боль в этом случае приобретает характер острой, схваткообразной, не поддается купированию. Определить причину без детального обследования невозможно. Проходит она обычно в лежачем положении. Это фаза, когда болевой синдром сочетается с корешковым – мощным и агрессивным синдромом.

- меняется мышечный тонус;
- слабеет бедро, голень, стопа. Человек не может полноценно совершать движения;
- сглаживается складка ягодицы, что дает резкую ассиметричность для тела;
- появляется непроходящая хромота;
- меняется чувствительность в области конечности, поясницы, голени;
- ограничивается возможность движения, вероятность паралича.
Имеет значение направление выпячивания грыжи. Если она выступит к спинномозговому каналу, то зажмет мозговой столб. Не так часто, но бывает, что это приводит либо к мгновенному параличу, либо к смерти из-за несовместимости наступившего состояния с жизнью. Чаще, когда грыжа все же затрагивает спинной мозг, вопрос приходится решать только операбельно. Такие больные жалуются на невозможность контролировать естественные процессы: отхождение кала, мочеиспускания. Из-за сдавливания эти процессы происходят произвольно.
Дополнительно могут проявляться половые нарушения. Например, снижение половой активности, невозможность завершить половой акт у мужчин. У некоторых женщин могут обостриться гинекологические заболевания или создается абсолютная имитация таковых при полном здоровье.
Чаще всего корешковый синдром затрагивает конечность, вызывая сильную боль и хромоту. Синдромы настолько сильные, что больной вынужден передвигаться с длительными передышками по пути.
Нередко к такой картине добавляется такой признак как люмбаго. Яркие и острые прострелы в пояснице – симптомы и лечение возможно только комплексное. Люмбаго является осложнением поясничной грыжи, вызывает острые боли не только в пояснице. Боль с прострелами может появиться в коленях, тазобедренном суставе. Длиться может и неделю, и несколько подряд. По мере отмирания корешка симптомы складываются, наслаиваются и ситуация приводит к инвалидности.
Боли в пояснице, прострелы приводят к тому, что больной прекращает сгибать спину. Стараясь подстроить свои движения так, чтобы меньше провоцировать боль, человек дает дополнительную нагрузку мышцам. Последние при грыже и так постоянно пребывают в напряжении, что вызывает сильные спазмы мышечного слоя и добавляет боль. Теряется правильная осанка, уверенность при походке. Туловище невольно и постепенно приобретает некоторую перекошенность, чем усложняет состояние и дает дополнительную нагрузку поясничному отделу.
Чаще всего признаки грыжи проявляются в нижних частях поясничного отдела. Затрагиваются, как правило, либо 4 и 5 позвонки поясницы или 5 поясничный и 1 крестцовый. Каждый из этих позвонков “привязан” к строго определенным функциям и органам. Поэтому именно от них зависит как будет проявляться грыжа в каждом конкретном случае.
При вовлечении 5 позвонка поясницы страдает наружная голень, тазобедренная часть, стопа, большой палец. Если вовлекается первый крестцовый, то боль будет чувствоваться в крестце, мизинце, пятке или же бедре с задней части. По таким косвенным признакам можно предварительно определить очаг поражения. Однако лечение грыжи назначается только специалистом после обследования.

После того, как болевой порог снижается, можно постепенно восстанавливать активную форму жизни. Необходим ортопедический пояс с целью уменьшить нагрузку на поясницу и крестец. Назначается мануальная терапия, если боль купирована полностью. Обязательно назначение лечебных упражнений.
Если обычная терапия не дала результатов, человеку назначают дискэктомию. Это операция, при которой устраняют грыжу и укрепляют диски. Если сохранить и укрепить разрушенный диск невозможно, его тоже удаляют. В некоторых сллучаях вживляют специальные каркасы, призванные стабилизировать позвоночник.
В любом случае сначала проводится интенсивная терапия и лишь по ее результатам назначается хирургическое вмешательство. Лишь в тех случаях, когда поясничная грыжа выпячиваясь назад, повреждает позвоночный столб и вызывает паралич или нарушения внутренних органов, такое вмешательство проводится немедленно.
источник
Боли в пояснице, позвоночнике всегда вызывают опасения.
Но не многие люди знают, что они могут быть спровоцированы опасными заболеваниями, которые требуют немедленного хирургического вмешательства. Так, грыжа пояснично-крестцового отдела позвоночника, симптомы которой имеют разнообразный характер, является следствием травмы позвоночного столба или остеохондроза. В большинстве случаев крестцовая грыжа появляется у мужчин трудоспособного возраста в диапазоне 30-50 лет.
Но в медицинской практике есть множество случаев, когда грыжа в крестцовом отделе позвоночника развивалась даже у детей. Причин возникновения грыжи – огромное множество, так как спровоцировать рост грыжи может подъем тяжестей, нездоровый образ жизни и многое другое.
Основными проявлениями грыжи в позвоночном столбе являются:
- болезненные ощущения в спине;
- радиокулопатия;
- корешковый, позвоночный синдром;
- распространяющаяся боль в ягодицах, бедрах и голенях;
- нарушения функции опорно-двигательного аппарата.
Корешковый синдром характеризуется переходом болей от спины и поясницы к другим частям тела и органам. Например, болеть могут нижние конечности, тазобедренные суставы, шея. При этом болезненные ощущения имеют ноющий или стреляющий характер. Такое состояние медицинские работники называют ишалгией.
Возникающие боли могут быть спровоцированы травмирующим фактором. Например, падением, ударом в области позвоночника. Диагностировать заболевание может только специалист с помощью рентгенографии позвоночного столба. Для того чтобы определить размеры и стадию развития грыжи, используют МРТ, компьютерную томографию.
Острая фаза грыжи сопровождается сильнейшими болями и общим недомоганием. При этом необходим пастельный режим и полный покой. Лечат грыжу медикаментозной терапией, которая включает в себя обезболивающие, противовоспалительные и общеукрепляющие препараты. Помимо лекарственных средств назначают лечебный массаж и физические упражнения, которые способствуют укреплению мышечных тканей поясничного отдела.
Пояснично-крестцовая грыжа, симптомы которой имеют индивидуальный характер, в каждом отдельном случае проявляется по-разному. Один больной может испытывать стреляющие боли, а другой – неприятные ощущения и упадок сил.
Грыжа в первую очередь проявляется в виде боли. Она может менять характер, степень, локализацию. При этом она может сопровождаться другими симптомами. На ранней стадии наблюдаются боли в области поясницы, поврежденного диска. Неприятные ощущения усиливаются при резких движениях, нагрузках, а также при нахождении больного в одном положении. Временно избавиться от них можно только в том случае, когда человек принимает лежачее положение.
Именно на начальной стадии можно полностью излечиться от грыжи, если изменить образ жизни человека. Лечение грыжи пояснично-крестцового отдела позвоночника осуществляется только медикаментозным способом и физическими упражнениями. Если лечить заболевание самостоятельно, то возможны опасные последствия. Поэтому необходимо обратиться за медицинской помощью к специалисту, так как возможно ухудшение состояния и прогрессивное течение болезни.
Когда крестцовая грыжа начинает увеличиваться в размерах, наблюдается синдром сдавливания корешков, оболочек головного мозга. При этом боль может увеличиваться, если больной наклоняет голову. Чтобы выявить недуг, врач обычно простукивает по отросткам позвонком. Если диск поврежден, то пациент чувствует острую боль.
Грыжа пояснично-крестцового отдела позвоночника сопровождается позвоночным синдромом. При постоянных болях мышечные ткани позвоночного столба находятся в спазмированном состоянии. При этом больной может чувствовать сильные боли и не может нормально сгибать, разгибать спину. Кроме того, нарушается осанка, координация, а походка становится шатающейся и неуверенной.
Грыжа чаще всего возникает в нижних отделах позвоночного столба. Чтобы уменьшить позвоночный синдром, необходимо принять удобное положение, избегать перенагрузки.
Мышечные ткани позвоночника не получают необходимое количество питательных веществ в том случае, если происходит сдавливание корешков спинного мозга. Кроме того, данный процесс может привести к отмиранию клеток мозга и значительно ухудшить состояние больного. В большинстве случаев могут наблюдаться боли в нижних конечностях. Например, резко заболеть стопы, голень или бедро.
Поэтому может развиться их атрофия. Конечности истончаются и слабеют, а также нарушаются их основные функции. Более того, у больного может появиться асимметрия фигуры. Чаще всего врачи назначают специальный комплекс упражнений, который облегчает симптоматику пояснично-крестцовой грыжи. Упражнения необходимо выполнять каждый день, но ни в коем случае нельзя перенагружать организм.
Помимо этого может наступить онемение конечностей, пальцев, а также нарушиться чувствительность кожных покровов. Больной может почувствовать повышенную потливость, сухость кожи в области больного места. При запущенной стадии грыжи может наступить паралич. Но такое встречается крайне редко. Если долго не обращаться к врачу, то возможны ограничения в движении, а иногда и полная инвалидность.
По мере роста грыжи происходит сдавливание ствола спинного мозга. Постоянные нагрузки или резкие движения приводят к полному сдавливанию. А такой процесс становится причиной тяжелого паралича или может привести к осложнениям, которые несовместимы с жизнью человека.
Симптоматика грыжи на последней стадии характеризуется:
- эректильной дисфункцией;
- нарушением чувствительности кожных покровов в области локализации образования;
- перемещающейся хромотой;
- нарушением функций малого таза и мочеполовых органов.
Иногда пациент может столкнуться с таким проявлением, как люмбалгия, которая характеризуется прострелами в пояснице. Болезненное состояние может длиться 2-3 недели. Если человек не обратится к специалисту, то возможны неприятные последствия.
Стать источником появления грыжи могут многие факторы, как внешние, так и внутренние. Основными причинами развития позвоночной грыжи являются:
- резкие, усиленные физические нагрузки;
- недостаточная физическая активность;
- сидячий образ жизни;
- неправильно, несбалансированное питание;
- генетическая предрасположенность;
- наличие других заболеваний позвоночного столба.
Так как позвоночный диск не обладает собственными кровеносными сосудами, поэтому его питание осуществляется с помощью диффузии. Когда человек начинает двигаться, то в позвоночнике образуется гидростатическое давление, которое доставляет все необходимые питательные вещества в ткани диска.
Если человек мало двигается, то позвоночный диск теряет свою прочность, а значит, возможен его разрыв. Но и чрезмерные нагрузки могут негативно сказаться на позвоночнике, так как происходит истирание или разрушение позвонков. Такое явление может продолжаться длительное время, а иногда может быть более 2-3 лет.
Грыжа пояснично-крестцового отдела, симптомы которой начинаются резко и болезненно, требует обязательного хирургического вмешательства. Так как человек, страдающий грыже, практически теряет свою нормальную трудоспособность. Он не может нормально ходить, бегать. Даже во время сидения больной может ощущать неприятные ощущения. На последней стадии грыжи боли могут проявляться при чихании или кашле.
Межпозвоночная грыжа пояснично-крестцового отдела позвоночника, лечение которой должно носить комплексный характер, чаще всего проходит без операции. Консервативное лечение в 90% случаях является эффективным и результативным.
Лечение грыжи пояснично-крестцового отдела осуществляется в несколько этапов. На первом этапе пациенту назначается постельный режим, который длится 3-4 дня. При этом обеспечивается полный покой и ограничение физической активности. В лечебном учреждении больной проходит медикаментозную терапию, которая борется с проявлениями недуга.
Грыжа крестцового отдела лечится нестероидными препаратами. Они снимают отеки и воспалительные процессы, что способствует уменьшению компрессии нервных окончаний и улучшению состояния пациента. Основным недостатком подобных лекарственных средств являются нарушения в работе желудочно-кишечного тракта. Следовательно, во время лечения пациент может столкнуться с поносом или запорами. Именно поэтому лечащий врач назначает своим пациентам дозы лекарств, которые будут эффективны и с наименьшими последствиями.
Когда боли нестерпимые, назначают обезболивающие средства. Но они не лечат заболевание, а устраняют симптоматику. При этом больной может почувствовать облегчение и начать повышенную двигательную активность, что ведет к дополнительным проблемам.
- хондопротекторы;
- миорелаксанты;
- физиотерапевтические процедуры;
- лечебно-физкультурная гимнастика;
- массаж.
Миорелаксанты снимают спазмы в мышечных тканях, а хондопротекторы защищают межпозвонковые суставы от дальнейшего разрушения. Грыжа пояснично-крестцового отдела позвоночника лечится чаще всего на ранней стадии. Если грыжа стала большой и уже нарушена двигательная активность, координация, то без хирургического вмешательства тут не обойтись.
Дополнительные процедуры в лечении недуга играют большую роль, так как они способствуют адаптации организма больного к изменившейся обстановке. На данном этапе происходит выработка совершенно нового двигательного стереотипа.
После лечения межпозвоночная грыжа пояснично-крестцового отдела позвоночника полностью не исчезает, поэтому больному предстоит научиться жить с данной проблемой. Она может уменьшиться, перестать давать о себе знать, но удалить ее полностью можно только оперативным путем.
Для лечения грыжи в домашних условиях можно использовать специальные массажеры, которые продаются в аптеке. Они бывают различных размеров и конфигураций, но при начальной стадии недуга они являются очень эффективными. Но выполнять процедуры можно только после консультации с лечащим врачом.
Также в домашних условиях можно принимать общеукрепляющие препараты, витаминные комплексы. Не рекомендуется постоянно принимать анальгетики, так как они могут вызвать привыкание, тем более они не лечат, а маскируют боли и неприятные ощущения в спине, пояснице.
Помочь могут и такие процедуры, как гирудотерапия, рефлексотерапия или мануальная терапия. Они улучшают состояние больного и позволяют устранить симптомы, проявления болезни. Проводить данные манипуляции должен квалифицированный специалист. Самостоятельно применять их нельзя, так как неправильные действия могут причинить непоправимый вред.
Чтобы не допустить возникновение грыжи, следует вести здоровый образ жизни. Кроме того, нужно правильно питаться. Если человек занимается спортом, то ему необходимо научиться распределять физические нагрузки равномерно. При появлении первых признаков недуга, нужно обратиться к терапевту, который назначит необходимое обследование и анализы. Самодиагностикой заниматься нельзя, так как она может еще больше навредить.
Межпозвоночная грыжа пояснично-крестцового отдела позвоночника является серьезным заболеванием, которое доставляет множество проблем и неприятностей. Чтобы исключить его появление, нельзя поднимать тяжести. Данное правило распространяется на детей и женщин. Также нужно укреплять позвоночный столб и его мышцы и принимать витаминный комплекс.
источник
Корешковый синдром — симптомокомплекс, формирующийся в результате различных по своей этиологии поражений спинального корешка и проявляющийся симптомами раздражения (боль, мышечное напряжение, анталгическая поза, парестезии) и выпадения (парезы, снижение чувствительности, мышечные гипотрофии, гипорефлексия, трофические расстройства). Диагностируется корешковый синдром клинически, его причина устанавливается по результатам рентгенографии, КТ или МРТ позвоночника. Лечение чаще консервативное, по показаниям проводится хирургическое устранение фактора компрессии корешка.
Корешковый синдром — распространенный вертеброгенный симптомокомплекс, имеющий вариабельную этиологию. Ранее в отношении корешкового синдрома использовался термин «радикулит» — воспаление корешка. Однако он не совсем соответствует действительности. Последние исследования показали, что воспалительный процесс в корешке зачастую отсутствует, имеют место рефлекторные и компрессионные механизмы его поражения. В связи с этим в клинической практике стал употребляться термин «радикулопатия» — поражение корешка. Наиболее часто корешковый синдром наблюдается в пояснично-крестцовом отделе позвоночного столба и связан с поражением 5-го поясничного (L5) и 1-го крестцового (S1) позвонков. Реже встречается шейная радикулопатия, еще реже — грудная. Пик заболеваемости приходится на среднюю возрастную категорию — от 40 до 60 лет. Задачами современной неврологии и вертебрологии является своевременное выявление и устранение фактора, вызывающего компрессию корешка, поскольку длительное сдавление влечет за собой дегенеративные процессы в корешке с развитием стойкой инвалидизирующей неврологической дисфункции.
С двух сторон от позвоночного столба человека отходит 31 пара спинномозговых нервов, которые берут свое начало в спинальных корешках. Каждый спинальный (спинномозговой) корешок образован выходящими из спинного мозга задней (сенсорной) и передней (моторной) ветвью. Из позвоночного канала он выходит через межпозвоночное отверстие. Это наиболее узкое место, где чаще всего и происходит сдавление корешка. Корешковый синдром может быть обусловлен, как первичной механической компрессией самого корешка, так и его вторичным сдавлением вследствие отека, развивающегося в результате компрессии корешковых вен. Сдавление корешковых сосудов и расстройство микроциркуляции, возникающее при отеке в свою очередь становятся дополнительными факторами поражения корешка.
Наиболее распространенной причиной, провоцирующей корешковый синдром, выступает остеохондроз позвоночника. Снижение высоты межпозвоночного диска влечет за собой уменьшение диаметра межпозвоночных отверстий и создает предпосылки для ущемления проходящих через них корешков. Кроме того, фактором компрессии может являться формирующаяся как осложнение остеохондроза межпозвоночная грыжа. Корешковый синдром возможен при компрессии корешка образующимися при спондилезе остеофитами или измененными вследствие спондилоартроза частями дугоотростчатого сустава.
Травматическое повреждение спинального корешка может наблюдаться при спондилолистезе, травмах позвоночника, подвывихе позвонка. Воспалительное поражение корешка возможно при сифилисе, туберкулезе, спинальном менингите, остеомиелите позвоночника. Корешковый синдром неопластического генеза встречается при опухолях спинного мозга, невриноме спинномозгового корешка, опухолях позвонков. Нестабильность позвоночника, влекущая за собой смещение позвонков, также может выступать причиной корешкового синдрома. Способствующими развитию радикулопатии факторами выступают чрезмерные нагрузки на позвоночник, гормональные сбои, ожирение, гиподинамия, аномалии развития позвоночника, переохлаждение.
Клиника корешкового сидрома складывается из различных сочетаний симптомов раздражения спинального корешка и выпадения его функций. Выраженность признаков раздражения и выпадения определяется степенью сдавления корешка, индивидуальными особенностями расположения, формы и толщины спинальных корешков, межкорешковыми связями.
Симптомы раздражения включают болевой синдром, двигательные нарушения по типу крампи или фасцикулярных мышечных подергиваний, сенсорные расстройства с виде ощущения покалывания или ползания мурашек (парестезии), локального чувства жара/холода (дизестезии). Отличительными особенностями корешковой боли является ее жгучий, пекучий и стреляющий характер; появление только в зоне, иннервируемой соответствующим корешком; распространение от центра к периферии (от позвоночника к дистальным отделам руки или ноги); усиление при перенапряжении, резком движении, смехе, кашле, чихании. Болевой синдром обуславливает рефлекторное тоническое напряжение мышц и связок в области поражения, которое способствует усилению боли. Для уменьшения последней пациенты принимают щадящее положение, ограничивают движения в пораженном отделе позвоночника. Мышечно-тонические изменения более выражены на стороне пораженного корешка, что может привести к перекосу туловища, в шейном отделе — к формированию кривошеи, с последующим искривлением позвоночника.
Симптомы выпадения появляются при далеко зашедшем поражении корешка. Они проявляются слабостью иннервируемых корешком мышц (парезом), снижением соответствующих сухожильных рефлексов (гипорефлексией), уменьшением чувствительности в зоне иннервации корешка (гипестезией). Участок кожи, за чувствительность которого отвечает один корешок, называется дерматом. Он получает иннервацию не только от основного корешка, но и частично от выше- и ниже- лежащего. Поэтому даже при значительной компрессии одного корешка наблюдается лишь гипестезия, тогда как при полирадикулопатии с патологией нескольких рядом распложенных корешков отмечается полная анестезия. Со временем в иннервируемой пораженным корешком области развиваются трофические нарушения, приводящие к мышечной гипотрофии, истончению, повышенной ранимости и плохой заживляемости кожи.
Корешок С1. Боль локализуется в затылке, зачастую на фоне боли появляется головокружение, возможна тошнота. Голова находится в положении наклона в пораженную сторону. Отмечается напряжение подзатылочных мышц и их пальпаторная болезненность.
Корешок С2. Боль в затылочной и теменной области на стороне поражения. Ограничены повороты и наклоны головой. Наблюдается гипестезия кожи затылка.
Корешок С3. Боль охватывает затылок, латеральную поверхность шеи, область сосцевидного отростка, иррадиирует в язык, орбиту, лоб. В этих же зонах локализуются парестезии и наблюдается гипестезия. Корешковый синдром включает затруднения наклонов и разгибания головы, болезненность паравертебральных точек и точки над остистым отростком С3.
Корешок С4. Боль в надплечье с переходом на переднюю поверхность груди, доходящая до 4-го ребра. Распространяется по задне-латеральной поверхности шеи до ее средней 1/3. Рефлекторная передача патологической импульсации на диафрагмальный нерв может привести к появлению икоты, расстройству фонации.
Корешок С5. Корешковый синдром этой локализации проявляется болью в надплечье и по латеральной поверхности плеча, где также наблюдаются сенсорные расстройства. Нарушено отведение плеча, отмечается гипотрофия дельтовидной мышцы, понижен рефлекс с бицепса.
Корешок С6. Боль от шеи распространяется через область бицепса на наружную поверхность предплечья и доходит до большого пальца. Выявляется гипестезия последнего и наружной поверхности нижней 1/3 предплечья. Наблюдается парез бицепса, плечевой мышцы, супинаторов и пронаторов предплечья. Снижен рефлекс с запястья.
Корешок С7. Боль идет от шеи по задней поверхности плеча и предплечья, достигает среднего пальца кисти. Ввиду того, что корешок С7 иннервирует надкостницу, данный корешковый синдром отличается глубинным характером боли. Снижение мышечной силы отмечается в трицепсе, большой грудной и широчайшей мышце, флексорах и экстензорах запястья. Понижен трицепс-рефлекс.
Корешок С8. Корешковый синдром на этом уровне встречается достаточно редко. Боль, гипестезия и парестезии распространяются на внутреннюю поверхность предплечья, безымянный палец и мизинец. Характерна слабость флексоров и экстензоров запястья, мышц-разгибателей пальцев.
Корешки Т1-Т2. Боль ограничена плечевым суставом и областью подмышки, может распространяться под ключицу и на медиальную поверхность плеча. Сопровождается слабостью и гипотрофией мышц кисти, ее онемением. Типичен синдром Горнера, гомолатеральный пораженному корешку. Возможна дисфагия, перистальтическая дисфункция пищевода.
Корешки Т3-Т6. Боль имеет опоясывающий характер и идет по соответствующему межреберью. Может быть причиной болезненных ощущений в молочной железе, при локализации слева — имитировать приступ стенокардии.
Корешки Т7-Т8. Боль стартует от позвоночника ниже лопатки и по межреберью доходит до эпигастрия. Корешковый синдром может стать причиной диспепсии, гастралгии, ферментной недостаточности поджелудочной железы. Возможно снижение верхнебрюшного рефлекса.
Корешки Т9-Т10. Боль из межреберья распространяется в верхние отделы живота. Иногда корешковый синдром приходится дифференцировать от острого живота. Бывает ослабление среднебрюшного рефлекса.
Корешки Т11-Т12. Боль может иррадиировать в надлобковую и паховую зоны. Снижен нижнебрюшной рефлекс. Корешковый синдром данного уровня может стать причиной дискинезии кишечника.
Корешок L1. Боль и гипестезия в паховой области. Боли распространяются на верхненаружный квадрант ягодицы.
Корешок L2. Боль охватывает переднюю и внутреннюю поверхность бедра. Отмечается слабость при сгибании бедра.
Корешок L3. Боль идет через подвздошную ость и большой вертел на переднюю поверхность бедра и доходит до нижней 1/3 медиальной части бедра. Гипестезия ограничена расположенной над коленом областью внутренней поверхности бедра. Парез, сопровождающий этот корешковый синдром, локализуется в четырехглавой мышце и аддукторах бедра.
Корешок L4. Боль распространяется по передней поверхности бедра, коленному суставу, медиальной поверхности голени до медиальной лодыжки. Гипотрофия четырехглавой мышцы. Парез большеберцовых мышц приводит к наружной ротации стопы и ее «прихлопыванию» при ходьбе. Снижен коленный рефлекс.
Корешок L5. Боль иррадиирует от поясницы через ягодицу по латеральной поверхности бедра и голени в первые 2 пальца стопы. Зона боли совпадает с областью сенсорных расстройств. Гипотрофия большеберцовой мышцы. Парез экстензоров большого пальца, а иногда и всей стопы.
Корешок S1. Боль в нижнем отделе пояснице и крестце, отдающая по заднелатеральным отделам бедра и голени в стопу и 3-5-й пальцы. Гип- и парестезии локализуются в области латерального края стопы. Корешковый синдром сопровождает гипотония и гипотрофия икроножной мышцы. Ослаблены ротация и подошвенное сгибание стопы. Понижен ахиллов рефлекс.
Корешок S2. Боль и парестезии начинаются в крестце, охватывает заднюю часть бедра и голени, подошву и большой палец. Зачастую отмечаются судороги в аддукторах бедра. Рефлекс с ахилла обычно не изменен.
Корешки S3-S5. Сакральная каудопатия. Как правило, наблюдается полирадикулярный синдром с поражением сразу 3-х корешков. Боль и анестезия в крестце и промежности. Корешковый синдром протекает с дисфункцией сфинктеров тазовых органов.
В неврологическом статусе обращает на себя внимание наличие триггерных точек над остистыми отростками и паравертебрально, мышечно-тонические изменения на уровне пораженного сегмента позвоночника. Выявляются симптомы натяжения корешков. В шейном отделе они провоцируется быстрым наклоном головы противоположно пораженной стороне, в поясничном — поднятием ноги в горизонтальном положении на спине (симптом Ласега) и на животе (симптомы Мацкевича и Вассермана). По локализации болевого синдрома, зон гипестезии, парезов и мышечных гипотрофий невролог может установить, какой именно корешок поражен. Подтвердить корешковый характер поражения и его уровень позволяет электронейромиография.
Важнейшей диагностической задачей является выявление причины, спровоцировавшей корешковый синдром. С этой целью проводят рентгенографию позвоночника в 2-х проекциях. Она позволяет диагностировать остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева, искривления и аномалии позвоночного столба. Более информативным методом диагностики является КТ позвоночника. Для визуализации мягкотканных структур и образований применяют МРТ позвоночника. МРТ дает возможность диагностировать межпозвоночную грыжу, экстра- и интрамедуллярные опухоли спинного мозга, гематому, менингорадикулит. Грудной корешковый синдром с соматической симптоматикой требует дополнительного обследования соответствующих внутренних органов для исключения их патологии.
В случаях, когда корешковый синдром обусловлен дегенеративно-дистрофическими заболеваниями позвоночника, используют преимущественно консервативную терапию. При интенсивном болевом синдроме показан покой, обезболивающая терапия (диклофенак, мелоксикам, ибупрофен, кеторолак, лидокаино-гидрокортизоновые паравертебральные блокады), купирование мышечно-тонического синдрома (метилликаконитин, толперизон, баклофен, диазепам), противоотечное лечение (фуросемид, этакриновая кислота), нейрометаболические средства (витамины гр. В). С целью улучшения кровообращения и венозного оттока назначают эуфиллин, ксантинола никотинат, пентоксифиллин, троксерутин, экстракт каштана конского. По показаниям дополнительно используют хондропротекторы (экстракт хряшей и мозга телят с витамином С, хондроитинсульфат), рассасывающее лечение (гиалуронидазу), препараты для облегчения нейрональной передачи (неостигмин).
Длительно протекающий корешковый синдром с хронической болью является показанием к назначению антидепрессантов (дулоксетина, амитриптилина, дезипрамина), а при сочетании боли с нейротрофическими расстройствами — к применению ганглиоблокаторов (бензогексония, ганглефена). При мышечных атрофиях применяют нандролона деканоат с витамином Е. Хороший эффект (при отсутствии противопоказаний) оказывает тракционная терапия, увеличивающая межпозвонковые расстояния и тем самым уменьшающая негативное воздействие на спинальный корешок. В остром периоде дополнительным средством купирования боли может выступать рефлексотерапия, УВЧ, ультрафонофорез гидрокортизона. В ранние сроки начинают применять ЛФК, в период реабилитации — массаж, парафинотерапию, озокеритолечение, лечебные сульфидные и радоновые ванны, грязелечение.
Вопрос о хирургическом лечении возникает при неэффективности консервативной терапии, прогрессировании симптомов выпадения, наличии спинальной опухоли. Операция проводится нейрохирургом и имеет целью устранение компрессии корешка, а также удаление ее причины. При грыжах межпозвонковых дисков возможна дискэктомия, микродискэктомия, при опухолях — их удаление. Если причиной корешкового синдрома является нестабильность, то производится фиксация позвоночника.
Прогноз радикулопатии зависит от основного заболевания, степени компрессии корешка, своевременности лечебных мероприятий. Длительно протекающие симптомы раздражения могут привести к формированию сложно купируемого хронического болевого синдрома. Вовремя не устраненное сдавление корешка, сопровождающееся симптомами выпадения, со временем обуславливает развитие дегенеративных процессов в тканях спинального корешка, приводящих к стойкому нарушению его функций. Результатом становятся инвалидизирующие пациента необратимые парезы, тазовые расстройства (при сакральной каудопатии), нарушения чувствительности.
источник
Корешковый синдром поясничного отдела – распространенное осложнение диффузно-дегенеративных болезней позвоночника. В большинстве случаев поясничная радикулопатия наблюдается в межпозвоночном диске между позвонками L5-S1, которые располагаются в пояснично-крестцовом отделе.
Диагностику заболевания проводит специалист, к которому необходимо обратиться после появления первых признаков. Это может быть ревматолог, ортопед или обычный терапевт, который проведет предварительный осмотр пациента. При своевременном обращении к врачу высокая вероятность того, что больному поможет консервативная терапия, и удастся избежать хирургического вмешательства.
Остеохондроз различной этиологии является главным фактором появления радикулопатии L5. Причинами, стимулирующими патогенез, считают стресс, нервное напряжение и нарушенный обмен веществ. Радикулопатия S1 развивается на фоне межпозвоночной грыжи L5 S1, которая вызывает компрессию нервных ганглиев и корешков спинного мозга.
Ее формированию способствуют нарушенный метаболизм в хрящевой ткани, который приводит к дистрофическим и дегенеративным изменениям в межпозвонковом диске. Со временем в этом месте начинает формироваться выпуклость диска, при которой фиброзное ядро разрывается. Это приводит к зажатию нервных волокон.
Радикулопатия пояснично-крестцового отдела позвоночника также может быть вызвана такими причинами:
- врожденные деформации позвонков и хрящевой ткани;
- гормональный дисбаланс, который приводит к нарушению обмена веществ в позвоночном столбе;
- чрезмерные физические нагрузки на позвоночник;
- сидячий образ жизни и низкий уровень активности;
- травмы, переломы и поражение межпозвоночных дисков;
- онкологические образования;
- снижение плотности костной ткани;
- инфекционно-воспалительные заболевания (остеомиелит, простуда, ОРВИ);
- депрессия, переутомление и хронический стресс.
В роли этиологического фактора может выступать генетическая предрасположенность к болезням соединительной ткани. В комплексе с вредными привычками (злоупотреблении алкоголем и табачными изделиями) это вызывает развитие патологии.
Симптомы корешкового синдрома поясничного отдела имеют выраженный характер, так как защемление спинномозговых корешков вызывает острую пронзительную боль иррадиирущую в нижние конечности, задний проход и другие части тела. Для этого патологического процесса в поясничном отделе позвоночника характерна следующая симптоматика:
- пронзительная боль, которая усиливается после физических упражнений, ходьбы или наклонов;
- резкие прострелы в конечности и другие отделы спины;
- ощущение покалывания, онемение и снижение чувствительности в нижних конечностях;
- отечность в месте локализации патологического процесса (справа или слева от позвоночного столба);
- покраснение кожных покровов в месте поражения;
- нарушение работы внутренних органов малого таза (мочевого пузыря, простаты, прямой кишки).
После проявления первых признаков больной не должен откладывать поход к врачу, так как патология со временем только обостряется. Для постановки диагноза пациенту необходимо обратиться в специализированную клинику или больницу. Как правило, первым, к кому обращаются больные, является терапевт – специалист, который знает признаки большинства заболеваний. Этот доктор проводит тщательный осмотр и направляет пациента на рентгенографию позвоночного столба.
Инструментальная методика диагностирования позволяет получить детальное изображение костных структур, связок и нервных ганглиев, которые поддались патологическому процессу. Полученное фото поддается расшифровке, после чего терапевт может сказать точный диагноз.
Если на рентгенографии пораженный участок просматривается плохо или вовсе не просматривается, лечащий врач направляет пациента на компьютерную или магнитно-резонансную томографию позвоночника. При множественном поражении прибегают к миелографии – диагностике, которая подразумевает введение контрастного вещества в полость спинного мозга и дальнейшее исследование на рентгеноскопии.
После постановки диагноза невропатолог назначает пациенту комплекс процедур, которые помогут в борьбе с радикулопатией. В первую очередь рассматривается консервативная терапия. Если после терапевтического курса пациент не добился желаемого результата, его направляют на хирургическую операцию.
При возникновении острой формы патологии больному требуется соблюдать постельный режим 4-5 дней, пока прострелы и боль станут менее выраженными. За течением острой формы должен наблюдать лечащий врач, поэтому лечение лучше проводить в стационаре. Если такой возможности нет, то больному следует обеспечить полную неподвижность и покой.
Во время пребывания в стационаре пациенту назначаются физиотерапевтические процедуры: электрофорез, мануальная терапия и магнитотерапия. Все они влияют на метаболические процессы, активизируя приток крови к позвоночнику и повышая проводимость нервного импульса. Одна процедура не окажет лечебного эффекта, поэтому больному в обязательном порядке необходимо пройти полный курс физиотерапии.
Помимо физиотерапевтических методов медицинские работники следят за питанием пациента. Из рациона убирают следующие продукты: спиртные и газированные напитки, специи, соль и сладкое, острую пищу и копчености, жирную еду. Некоторые продукты могут усиливать воспаление, другие же – снижают его, поэтому рациону уделяется такое внимание.
Медикаментозная терапия – ключевой этап в купировании острой боли. С помощью уколов, таблеток, капсул и других лекарственных форм пациент уменьшает выраженность болевого синдрома. Все медикаменты назначаются врачом после диагностики пациента, так как на некоторые препараты у больного может быть аллергическая реакция.
Наиболее распространёнными лекарственными средствами при радикулопатии считаются:
- обезболивающие – группа средств, большую часть которой занимают НПВС (нестероидные противовоспалительные средства) и анальгетики (Баралгин, Кетопрофен, Мовалис);
- наркотические анальгетики – группа препаратов, которые действуют на ЦНС больного и выписываются врачом в запущенных случаях, при выраженном болевом синдроме (Налбуфин, Тебаин и другие);
- миорелаксанты – медикаменты, которые снижают мышечный тонус и убирают спазмы мышц в пораженном участке (Мидокалм, Сирдалуд);
- новокаиновые и лидокаиновые блокады позвоночника – инъекции, которые производятся непосредственно в очаг воспаления для купирования острой иррадиирующей боли;
- успокаивающие и снотворные препараты – лекарства, назначающиеся при расстройствах нервной системы больного, бессоннице и стрессах.
Обезболивающие и противовоспалительные препараты не способны вылечить саму патологию. Они лишь снижают выраженность симптоматики. То же касается миорелаксантов и блокад.
Радикальное лечение корешкового синдрома поясничного отдела проводится в том случае, когда обезболивающие препараты больше не купируют боль, а функциональность конечностей полностью нарушена. В основном, это состояние паралича нижних конечностей и обострение грыжи межпозвоночных дисков.
Операция проводится только после того, как пациент пройдет полную диагностику на выявление противопоказаний и сопутствующих болезней. При наличии межпозвоночной грыжи проводится хирургическая операция по удалению образования и зачистки пораженного участка. Вся процедура проходит под общим наркозом.
Если больной не придает значения поставленному диагнозу и не принимает никаких мер относительно ее лечения, то высокая вероятность того, что возникнет дискогенная радикулопатия крестцово-поясничного отдела позвоночника. Это острая форма патологии, которая характеризуется пронзительной болью в конечностях, пояснице и внутренних органах.
Помимо этого, повреждение нервных корешков спинного мозга может спровоцировать появление таких патологий:
- хромота;
- плоскостопие;
- бессонница и психоэмоциональная нестабильность;
- полная потеря чувствительности и паралич.
Появление этих болезней, как и радикулопатии поясничного отдела, можно предотвратить, придерживаясь элементарных правил профилактики. К ним относят:
- Регулярные занятия спортом, гимнастикой и йогой. Плавание и гимнастические упражнения позволят привести мышцы спины в норму, улучшить микроциркуляцию крови и обмен веществ.
- Снижение массы тела, если имеется лишний вес. Контроль собственного веса помогает снизить нагрузку на позвоночник и пересмотреть свой рацион. Правильное питание и активные виды спорта помогут человеку привести свое тело в норму.
- Посещение специальных салонов. Лечебные массажи, иглоукалывание и другие физиотерапевтические процедуры подходят для профилактики дегенеративных болезней позвоночного столба.
- Правильное питание. Употребление большого количества овощей, фруктов и продуктов, содержащих витамины и микроэлементы, положительно влияет на пищеварительный тракт и опорно-двигательную систему. Организм постоянно нуждается в кальции, калии, витаминах группы В, которые необходимы для нормальной работы нервной и скелетно-мышечной систем.
- Равномерное распределение труда и отдыха. Усталость, физический и психоэмоциональный износ организма негативно сказываются на всех системах человеческого тела.
Корешковый синдром приносит массу неудобств больному и требует усилий для его устранения. Поэтому человек не должен пускать все на самотек, если симптоматика болезни уже проявилась. В таком случае нужно обратиться в специализированную клинику, где ему окажут медицинскую помощь.
источник
Среди 420 больных с грыжей поясничных межпозвонковых дисков с корешковым синдромом мужчии было 252, женщин — 168 (3: 2). Преобладание мужчин среди таких больных отмечено миогимп авторами.
Среди обследованных нами больных в возрасте от 19 до 20 лет было 3 человека, от 21 до 25 лет— 10, от 26 до 30 лет — 31, от 31 до 40 лет— 151, от 41 до 50 лет— 149, от 51 до 58 лет — 76 человек. Таким образом, большинство больных (78,9 %) были 26—50 лет.
Наши данные о возрасте больных с грыжами поясничных дисков соответствуют имеющимся в литературе. Так, среди больных, наблюдавшихся Е. В. Макаровой (1965), лиц в возрасте от 20 до 50 лет было 89,4 %. А. №у1ог (1962) отмечает, что наиболее часто грыжи диска возникают в возрасте 41—50 лет.
Среди больных преобладали лица, занимающиеся тяжелым физическим трудом (грузчики, слесари-сантехники, слесари-сборщики, вальцовщики, формовщики, прокатчики, проходчики метро, трубоукладчики, укладчики шпал, водители автотранспорта и др.). Больных подобных профессий было 251 (59,8 %). Лиц, занимающихся легким физическим трудом (электромонтеры, швеи-мотористки, вязальщицы, мотальщицы и др.) было 92 (21.9 %), лиц, занятых умственным трудом,— 77 (18,3%). Преобладание среди больных с грыжей поясничных межпозвонковых дисков лиц, занимающихся физическим трудом, отмечено многими авторами <Сараджишвили П. М., 1959; Холоденко М. И.,
1959; Эсперов В. Н., 1962; 2|’гре1 Р., 1972). Среди больных, оперированных Б. Н. Эсперовым, лиц, занимавшихся физическим трудом, было 73,9 %.
Возникновение заболевания 256 больных связывали с физическим напряжением (поднятие и перемещение тяжести и т. п.), 30 — с травмой (ушиб), 17 — с переохлаждением, 5 — с психической травмой, 1 больная — с родами. Не могли указать причину заболевания 111 больных.
ТИ. Л^оиапше, О. РеШ-Ои1аПП5 (1930) выделяют
2 формы грыжи межпозвонкового диска: грыжу студенистого ядра при неизмененном диске, возникшую только в результате травмы, и грыжу дегенеративно измененного диска. С. Лгясгп (1957) также считает, что имеется 2 формы грыж диска: истинная грыжа, возникающая в результате непосредственной травмы или сильного физического напряжения, и симптоматическая грыжа при дегенеративных изменениях в диске или костно-связочном аппарате. Л. С. Кадин (1952), Э. И. Злотник (1960), Л. Л. НегЬсг1 (1949) и другие авторы считают, что грыжи межпозвонковых дисков не образуются при их неповрежденной структуре. Гистологические исследования показали, что выпадающая часть диска представляет собой дегенеративно измененную хрящевую ткань. А. И. Осна (1965) изучил роль травмы в происхождении грыжи диска в экспериментах на трупах. Он отмечает, что тяжелая одномоментная травма может вызвать разрыв не только дегенеративного, но и здорового диска, травма средней тяжести вызывает разрыв только дегенеративного диска, причем чем тяжелее дегенеративный процесс, тем меньшая травма вызывает разрыв диска.
Среди обследованных нами больных длительность заболевания до 1 года была у 87 человек, от 1 до 5 лет— у 123, от 5 до 10 лет —у 90, от 10 до 20 лет —у 95, от 20 до 30 лет — у 25 человек. Большинство больных поступили в больницу с листком нетрудоспособности большой длительности. Так, нетрудоспособность до 1 мес была у
6 больных, от 1 до 3 мес — у 206, от 3 до 4 мес — у 114, от 4 до 5 мес — у 57, от 5 до.6 мес — у 18, от 6 до 7 мес — у 14. Кроме того, 2 человека до поступления в больницу часто были нетрудоспособными, 3 больных поступили в больницу без листка нетрудоспособности. Таким образом, продолжительность последнего периода нетрудоспособности до направления в больницу у 48,4 % больных превышала 3 мес.
Начало болезни с боли в пояснице и ноге или только с боли в ноге, т. е. с возникновения корешкового синдрома, отмечено у 84 больных. У 3 больных появлению боли в ноге предшествовала непостоянная тупая боль в пояснице. У 333 больных заболевание началось с резкой острой боли в пояснице. Эту начальную стадию принято называть поясничным прострелом (люмбаго). Длительность этой стадии от первого приступа болей в пояснице до появления корешкового синдрома колебалась от 2 мес до 15 лет.
С. Агзегп (1957) отмечает начало болезни с поясничных болей у 80 % больных. А. И. Арутюнов, М. К. Бротман
(1962) указывают, что в 80—90 % случаев вначале появляется люмбаго, обычно рецидивирующее. Существенное значение имеют причины корешкового синдрома у больных с люмбаго в анамнезе. У 139 больных корешковый синдром возник после значительного физического напряжения (поднятие тяжести, резкое движение и т. п.), у
7 больных — после травмы (ушиб при падении), у 31 человека— после охлаждения, у 19 — после инфекционного заболевания (грипп, ангина), у 4 человек — после оперативного вмешательства, у 4 человек — после курортного лечения (грязевые аппликации), у 129 больных причину корешкового синдрома выяснить не удалось. Таким образом, у 43,9 % больных значительное физическое напряжение и травма способствовали переходу первой фазы заболевания во вторую. У 15 % больных развитию корешкового синдрома способствовали перенесенные инфекционные заболевания и переохлаждение. В таких случаях при игнорировании люмбаго в анамнезе может возникнуть предположение о первичном инфекционном поражении корешков. На возможность подобных ошибок указывают П. М. Сараджишвили (1959), А. И. Арутюнов, М. К. Бротман (1960). Развитие корешкового синдрома после охлаждения, инфекции, аппендэктомии, грыжесечения свидетельствует о роли в его патогенезе не только механических, но и других факторов.
По мнению 5. с1е Зёге (1949), наряду со случаями, где значение компрессии не вызывает сомнения, имеются случаи с более сложным механизмом — развитием отека, спаечного процесса, венозного застоя. Возникает, по выражению 5. с!е Зёге, «дискорадикулярный конфликт». По нашему мнению, охлаждение, инфекции, оперативное вмешательство по поводу другого заболевания, психическая травма могут стать причиной появления или рецидива корешкового синдрома в таких случаях. Вторичными изменениями в виде отека, спаек между корешками или между корешком и оболочкой, циркуляторных расстройств и объясняется наблюдаемое в ряде случаев несоответствие между степенью компрессии корешка и выраженностью клинических симптомов. Р. Эииз, О. КаЫаи, М. Кгйске (1951), К. Л. 2й1сЬ (1955) считают, что корешок, подвергшийся даже небольшой компрессии, становится более чувствительным к инфекционным, температурным, аллергическим факторам.
Больные предъявляли жалобы на боль в пояснице и ноге, чаще по наружной или задней поверхности бедра, голени, наружной или внутренней поверхности стопы. У 309 больных (73,6 %) боль локализовалась в пояснице и одной ноге, у 52 (12,4%)—только в ноге, у 59 (14%) — в пояснице и обеих ногах.
У половины больных боль была резкой, усиливалась при ходьбе, движениях, кашле, чиханье и физическом напряжении. Интенсивность боли зависела от положения больного. Чаще больные отмечали уменьшение боли в положении лежа на здоровой стороне с согнутой в тазобедренном и коленном суставах больной ногой. Некоторые отмечали уменьшение боли в положении на спине, другие — в положении на животе. Ряд больных в период резкой боли лучше себя чувствовали сидя и спали в таком положении. У нескольких больных боль усиливалась при сидении, и они ели стоя или лежа. Некоторые больные с резким болевым синдромом отмечали уменьшение боли в коленнолоктевом положении.
Мы не могли подтвердить мнение Д. С. Губер-Грица
(1960) об усилении боли при грыжах поясничных дисков в положении на животе, однако зависимость интенсивности боли от положения больного при грыжах поясничных дисков несомненна и может служить одним из критериев дифференциальной диагностики.
У большинства больных наблюдалось изменение конфигурации позвоночника: у 317 больных (75,5 %) отмечалась сглаженность или отсутствие поясничного лордоза,

Сколиоз — так называемый ишиалгический сколиоз (рис. 26)— наблюдался у 247 больных.
По данным литературы, сколиоз является очень частым симптомом задней (заднебоковой) грыжи поясничных межпозвонковых дисков с поясничным и пояснично-крестцовым корешковым синдромом.
Б. Н. Эсперов (1962) наблюдал сколиоз у 86,6 % больных, В. А. Шустин
Дривотинов (1979) — у 78,7%. Г. С. Юмашев и М. Е. Фурман (1984) — у 77 %. Р- К. ВгадГогй,
К- С. ЗригНпд (1947) — у 65 %, 5. де 5ёге (1955)
— у 60 % больных. У 178 наблюдаемых нами больных сколиоз был обращен выпуклостью в сторону больной ноги, у 63 человек — выпуклостью в сторону здоровой ноги. У 6 больных имелся альтернирующий сколиоз. Наши данные о преобладании больных со сколиозом выпуклостью в сторону больной ноги соответствуют данным литературы [Динабург А. Д., Модель А. А., 1953; Злотник Э. И., 1960; Эсперов Б. Н., 1962; Бротман М. К-, 1964].
В литературе часто употребляют термины «гомолате- ральный» и «гетеролатеральный» в противоположном смысле. Д. А. Шамбуров (1954), Б. Н. Эсперов (1962) считают, что при обозначении сколиоза лучше указывать его направление. Мы определяли сколиоз по направлению наклона туловища, указывая сторону наклона (сколиоз вправо или влево, в здоровую или больную сторону либо сколиоз выпуклостью в сторону здоровой или больной ноги).
Генез изменений конфигурации позвоночника авторы
трактуют неодинаково. Так, 5. Ое 5ёге (1955), 5. Вегсд- У1С1-Ргоп(1а (1957), 3. Ь. Апп54гоп§ (1958) объясняют
отклонение позвоночника при сколиозе соскальзыванием корешка с грыжи диска, при котором натяжение корешка уменьшается. По мнению В. А. Шустина (1963), ведущим фактором в возникновении сколиоза является рефлекторная реакция мышечного аппарата, придающая позвоночнику положение, нужное для смещения корешка с грыжевого выпячивания и уменьшения его натяжения. При сколиозе выпуклостью в сторону здоровой ноги корешок обычно смещен с грыжи латерально и плотно прижат к желтой связке, грыжа располагается несколько медиаль- нее корешка. При сколиозе выпуклостью в сторону больной ноги имелось более латеральное расположение грыжи и корешок смещался медиально. Альтернирующий сколиоз наблюдаеся при небольших грыжах, имеющих сферическую форму и широкое основание, при которых корешок смещается через точку максимального выпячивания грыжи вправо или влево.
По мнению М. К. Бротмана (1964), соотношение корешка и грыжи диска еще не определяет тип сколиоза. Гак, из 76 оперированых больных с односторонней грыжей диска 1-1У—Ьу У 13 корешок располагался но наружной поверхности грыжи диска или был оттеснен кнаружи. У 9 из 13 наблюдался сколиоз выпуклостью в сторону больной ноги и только у 4 был обнаружен сколиоз выпуклостью в сторону здоровой ноги. При грыжах диска 1-1у — Ьу смещение корешка Ьу кнутри не всегда сопровождалось сколиозом выпуклостью в сторону больной ноги.
Участие смещения корешка с грыжи диска в происхождении сколиоза не подтверждают обнаруженные при операции сращения корешка с грыжей или с задней продольной связкой. Такие сращении наблюдали Э. Ю. Берзинь
(1961) , Б. Н. Эсперов (1962), М. К. Бротман (1964), 2с1. Кипе (1949). Б. Н. Эсперов (1962) описал больных с гомологическим сколиозом, у которых корешок был припаян к грыже (как при выпячивании, так и при выпадении) и, безусловно, не мог соскользнуть с нее. М. К. Бротман (1964) отмечает, что корешок в подобных случаях распластан и натянут на грыже диска и предполагать его смещение и соскальзывание нет оснований.
При альтернирующем сколиозе М. К. Бротман наблюдал двустороннюю грыжу диска с компрессией парных корешков.
Гомологический сколиоз (выпуклостью Ь сторону здоровой ноги), часто наблюдаемый при грыже диска Ьу— 5ь Эе Зёге (1955) связывает с низким отхождением корешка 81 из мешка твердой мозговой оболочки, ограниченной подвижностью Ьу, преимущественно нарамедианной локализацией грыжи и обусловленным всем этим расположением корешка кнаружи от грыжи. Р. РеШ-ОиЫШз (1945) объясняет такой сколиоз рефлекторной установкой позво- вочника в связи с тем, что корешок 81 сращен с муфтой твердой мозговой оболочки.
М. К. Бротман (1964) на основании исследования 111 больных, оперированных по поводу грыж межпозвонкового диска Цу — Ьу и Ьу — 5ь пришел к выводу, что направление сколиоза определяется главным образом участием того или иного корешка в патологическом процессе. Он считает, что сколиоз, обращенный выпуклостью в сторону здоровой ноги, обусловлен участием корешка 81 в формировании клинической картины заболевания. Из 44 больных при грыжах двух нижних дисков с поражением поясничных корешков такой сколиоз был отмечен только у 2, а при поражении корешка 81 он был обнаружен у 21 из 67 больных. По мнению М. К. Бротмана, при симптомах поражения диска Цу — Ьу сколиоз выпуклостью в здоровую сторону весьма достоверно свидетельствует о компрессии дуралыюго мешка и значительном объеме грыжи диска, нередко прорывающей заднюю продольную связку; без симптомов поражения диска 1^у — Ьу такой сколиоз указывает на дегенеративные изменения диска Ьу — 81.
Сколиоз выпуклостью в сторону больной ноги А. Е. Ру- башова (1953), Я. И. Гейнисман (1953), А. §1сш
источник
Неврологическая патология, которая носит название корешковый синдром, может развиваться в любом из отделов позвоночника. Второе название – радикулопатия. Чаще всего заболевание распространяется в области поясницы, из-за того что происходит сдавливание спинномозговых корешков. Они воспаляются, и начинается патологический процесс.
Еще заболевание известно как радикулит, и это наиболее распространенное в народе название, означающее явление не опасное и особого лечения не требующее. Подумаешь, спину прихватило. Классическое изображение согбенных старичков и старушек советской поры, которые, охая, держатся за поясницу, иллюстрируя радикулит, сегодня сменили более молодые пациенты. А болезнь из разряда не опасных, переходит в ранг серьезных патологий, поскольку информированность населения растет, и уже многие знают, что радикулопатию не стоит лечить скипидаром или тертой редькой.
Кстати. Рецепты от радикулита – огромный раздел народной медицины, который включает в себя многочисленные самодельные препараты разной степени адекватности. Данный способ лечения врачи признают и не запрещают, но лишь в качестве вспомогательного, чтобы помочь лекарствам снять отек, воспаление и боль. Причины корешкового синдрома народные средства устранить не в силах.
Синдром, при котором нервные корешки воспалились – это осложнение, причем самое часто встречающееся из всех осложнений болезней позвоночника. Например, остеохондроз, осложненный корешковым синдромом – классическое следствие того, что своевременное лечение данного заболевания не предпринималось. Образуются и разрастаются остеофиты, уменьшаются межпозвоночные промежутки, деформируются и сужаются отверстия, защемляются нервные окончания. Именно поэтому боль при радикулопатии – это не симптом, а синдром.
Протрузии и грыжи в равной степени могут стать причиной защемлений. В этом же списке – травмы, опухоли и нестабильность позвоночника. И, конечно, возраст, с которым истощается запас питательных веществ, необходимый позвоночным хрящам. Позвонки «проседают» и давят на нервные окончания.
Важно! Практически любая проблема с позвоночником, вызвавшая нарушение его функционирования, может стать причиной корешкового синдрома.
Патология позвоночника, возраст, лишний вес или травма, особенно если к ним прибавить провоцирующие факторы, становятся причиной проседания позвонков. Спинномозговой нерв выходит из своего канала, поскольку деформируется вся позвоночная конструкция. Сужаются отверстия, по которым проходят нервы. Начинается воспаление корешков, отек и боль, которую отечность усиливает.
Чаще всего, несмотря на то, что радикулит может быть и шейным, и грудным, название болезни связывают именно с областью поясницы, и вот почему. На эту зону приходится самая большая нагрузка, как от работы, тяжелых физических действий, так и от самого человеческого существования, ознаменовавшегося способностью ходить на двух ногах. Поясница – самый подвижный отдел позвоночника (кроме шеи, но нагрузка на них несравнима). Именно в этой зоне чаще всего возникают различные патологии.
Причины корешкового синдрома:
- остеохондроз, если его не лечить;
- опухоли в позвоночнике;
Кстати. Патология может развиться интенсивнее, если имеются провоцирующие факторы. К ним относят ожирение и малую подвижность, возраст и физические перегрузки, переохлаждение и прием некоторых лекарств (в этом случае речь идет о псевдокорешковом синдроме).
Прежде чем перечислить симптомы, стоит обратиться к классификации. У данного заболевания она не является слишком сложной. Патологию не делят на врожденную и приобретенную, поскольку большинство врачей считает ее приобретенным синдромом. Нет у нее и ярко выраженных степеней развития (сложности), которые повлияли бы на диагностические и лечебные мероприятия. Единственная классификация – по зонам позвоночника, и даже здесь существует исключение.
Корешковый синдром может проявляться в шейной зоне, в грудной и (наиболее часто) в поясничной. В крестце и копчике радикулит наблюдается настолько редко, что это считается исключением, и в классификацию не вносится.
Основных симптомов у этого заболевания всего три:
- боль;
- мышечная слабость;
- чувствительные нарушения.
Они могут быть разной интенсивности. При поясничном синдроме ощущаются непосредственно в пояснице, а также в ягодице, бедре, ноге, в зависимости от того, какой именно корешок и в каком месте защемлен.
Кстати. Боль значительно усиливается, если пациент наклонится вперед, сделает резкое движение, поднимет что-то тяжелое. Переохлаждение и стрессовое состояние тоже могут усилить болевую симптоматику.
Иногда болевые ощущения распространяются не только в нижние конечности, но и на внутренние органы, расположенные в малом тазу. Боль – простреливающая или ноющая, развивается спустя недолгое время после защемления, и по мере нарастания отека тканей усиливается.
Наступает мышечная слабость в той стороне тела, где располагается защемление. Чаще всего при поясничной радикулопатии мышечный тонус теряет одна нижняя конечность, поскольку корешок обычно бывает защемлен с какого-то одного бока, а не по обе стороны от позвоночника. Нарушение функций мышц происходит вследствие повреждения нервов, которые отвечают за функционирования определенной области. Это нарушает работоспособность органов, в данном случае нижних конечностей.
Нарушается чувствительность в том месте, где защемлен нерв. Это может проявляться в парестезии (когда по коже «бегают» мурашки и поверхность ее ощущается как прохладная). Иногда чувствительность может уменьшаться в зоне гениталий.
Кстати. В редких осложненных случаях симптомом радикулопатии могут стать нарушения работы органов малого таза, в частности дисфункция репродуктивной системы, сбой работы прямой кишки и мочевыводящих органов.
Чтобы поставить диагноз, врачу понадобится проведение осмотра и инструментальных исследований. Обращаться с данным синдромом следует к невропатологу. Желательно озвучить конкретные жалобы, обращая внимание на максимально точное описание симптомов. Врач проведет неврологический осмотр, в ходе которого будут выявлены зоны пониженной чувствительности, мышечной атрофии, болевые точки. Благодаря физикальному осмотру будет выяснено, в зоне какого именно позвонка произошло нервное защемление.
При диагностике обязательно необходимо пальпировать болезненную область, где должно обнаружиться при этом мышечное напряжение.
Кстати. Во время пальпации, когда врач проходит наиболее болезненные участки, пациент невольно будет отклоняться в сторону, чтобы уменьшить боль.
Далее пациент получит направление на рентген или компьютерную томографию. Если диагноз останется не уточненным, возможно проведение МРТ или электронейромиографии (это исследование покажет патологии передачи нервных импульсов в мышцы).
Если вы хотите более подробно узнать, как проходит процедура МРТ позвоночника, а также ознакомится с подготовкой и проведением, вы можете прочитать статью об этом на нашем портале.
Кстати. Самым точным диагностическим тестом, выявляющим корешковый синдром, является магнитно-резонансная томография. Но проведение процедуры не всегда возможно не только из-за имеющихся у пациента противопоказаний (например, несъемные металлические протезы), но и в силу высокой стоимости исследования.
Как и при других заболеваниях позвоночника, специфика лечения может зависеть от причины возникновения корешкового синдрома и степени его выраженности. Но отличия не кардинальны, и состоят, главным образом, в том, что прежде чем применить хирургическое лечение, врач испробует все консервативные терапевтические методы.
Важно! К оперативному вмешательству при радикулопатии прибегают только в том случае, когда консервативное лечение в течение длительного периода не приносит эффекта, либо состояние пациента начинает стремительно ухудшаться.
Самое главное, что стоит запомнить, лечение радикулита не осуществляется дома, во всяком случае, без обращения к врачу, и ограничившись самостоятельной постановкой диагноза. Возможно, если симптомы не проявляются в крайней степени и не влияют на жизненный ритм и качество, врач посоветует ограничить физическую активность, сбалансировать рацион и записаться на прием к массажисту. Но если боль сильная, ни в коем случае не нужно пытаться справиться с ней без помощи врача.
При острой симптоматике, сильных болях и выраженном мышечном спазме назначаются обезболивающие и противовоспалительные препараты. Сначала таблетированные формы или внутримышечные инъекции, а также наружные мази. Если боль таким образом снять не удается, проводится паравертебральная блокада.
Данный этап лечения предусматривает прием нестероидных препаратов, таких как «Диклофенак», «Нимесулид» и другие.
Если вы хотите более подробно узнать, какие виды существуют обезболивающих уколов, а также правильное их использование, вы можете прочитать статью об этом на нашем портале.
Чтобы расслабить спазмированные мышцы, назначаются миорелаксанты. Для снятия отеков тканей пациенту рекомендуется принимать мочегонное.
Как только удается избавить пациента от боли и остановить воспалительный процесс, можно приступать ко второму терапевтическому этапу, не менее важному, чем первый. Он включает лечебную физкультуру, массаж и физиотерапию, рефлексотерапию, иглоукалывание, мануальную терапию и другие процедуры.
ЛФК проводится только с инструктором. Массаж и физиотерапевтические действия – только специалистом. При правильном использовании данных методов в комплексе происходит значительное уменьшение мышечного спазма, проходит воспаление, улучшается кровообращение и усиливается проводимость в тканях нервных импульсов.
По мнению многих врачей физиотерапия является одним из лучших методов борьбы с корешковым синдромом. Применяется электрофорез с лекарствами. Электроимпульсы, которые успешно устраняют мышечное напряжение и нормализуют питание атрофированных тканей. Помогает иглоукалывание, хоть метод и не относится к средствам традиционной медицины.
Все физиотерапевтические действия дают возможность:
- избавиться от воспалительного очага;
- снять остаточные болевые ощущения;
- усилить метаболические процессы в защемленных нервах;
- восстановить в полном объеме пострадавшую мышечную трофику.
Но, пожалуй, самым важным моментом в лечении корешкового синдрома является устранение патологии, которая стала его причиной. Если это остеохондроз, понадобятся хондопротекторы, специальный курс ЛФК. При грыжевых образованиях или опухолях единственным вариантом может стать операция. Также оперировать придется, если симптомы корешкового синдрома снять не удается даже нестероидными средствами, а блокады помогают лишь временно.
Хирургическое лечение проводится:
- когда боль не уменьшается, а прогрессирует;
- если конечности перестают функционировать и полностью утрачивают активность;
- в костной системе и связочном аппарате наблюдаются необратимые изменения;
- диагностируется обострение грыжи межпозвоночного сегмента.
Операция осуществляется под наркозом. В ходе ее удаляются фрагменты позвоночника, которые мешают нормальному расположению нервного корешка. При грыже отсекается выступающий участок. Не обращать внимания на радикулит, не идти к врачу, лечиться самостоятельно – все эти действия могут привести к осложнениям.
Также патологический процесс может затронуть спинной мозг, что послужит причиной для развития других опасных заболеваний.
Можно ли не допустить развития осложнений? Да, и это довольно просто. Правила, которые нужно соблюдать, несложные.
| Иллюстрация | Метод профилактики |
|---|---|
 |
Утренняя зарядка, целью которой является мышечная разминка. |
 |
Контроль веса, недопущение ожирения. |
 |
Периодически, минимум дважды в год – сеансы профессионального массажа, особенно если есть факторы, провоцирующие развитие радикулопатии. |
 |
Полноценное питание, в котором присутствуют все вещества, необходимые для развития хрящевой ткани. |
 |
Соблюдение режима работа-отдых. |
 |
Снижение вероятности травм и нагрузок. |
Корешковый синдром относится к заболеваниям, которые можно предотвратить. Во всяком случае, диагностировать в ранней стадии и вылечить, не доводя до хирургического лечения. Соблюдая профилактические меры и проходя регулярные осмотры, даже в преклонном возрасте можно не держаться за спину, иллюстрируя радикулит.
источник