Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
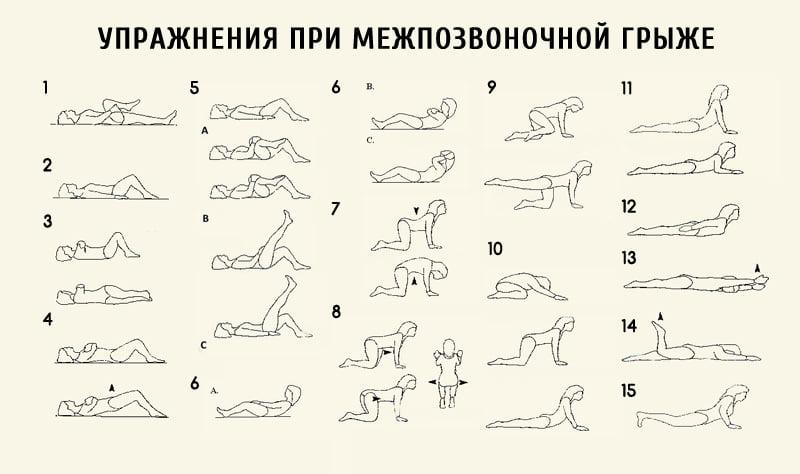
Упражнения после операции на позвоночнике поясничного отдела при грыже — необходимый реабилитационный комплекс физических упражнений. Каждому человеку, перенесшему эту серьезную операцию, надо понимать, что без надлежащей реабилитации и физкультурных нагрузок невозможно встать на ноги и вернуться к активной жизни. Что представляет собой гимнастика после удаления грыжи поясничного отдела позвоночника, в чем ее польза и как выполнять такие упражнения, чтобы они не принесли вреда пациенту.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Выполнение специальных упражнений в рамках восстановительной физкультуры — важнейшая задача любой реабилитационной программы. Цель ЛФК в ходе реабилитации после удаления межпозвонковой грыжи — помочь человеку быстрее начать активно двигаться.
Конечно, операция по поводу удаления такой грыжи очень тяжелая и требует высокого мастерства нейрохирурга. И чтобы сгладить отрицательные последствия такого вмешательства в деятельность позвоночника, пациенту необходимо как можно раньше начать проводить систематические упражнения. Причем в позднем и отстроченном реабилитационном периоде следует не только делать все упражнения после удаления межпозвоночной грыжи, но и побольше двигаться: плавать, ходить, участвовать в спортивных играх и др.
Необходимость выполнения лечебных упражнений после такого серьезного вмешательства определяется следующими целями:
- избавление от боли;
- восстановление нормальных функций участка, подвергавшегося операции;
- нормализация активности позвоночного диска и всего позвоночника в целом;
- укрепление мышц и недопущение их атрофии;
- восстановление двигательной активности;
- устранение физических ограничений в постоперационном периоде.

Такие ограничения необходимы, чтобы исключить осложнения на позвоночник, рецидив болезни и другие явления. В результате после такого серьезного вмешательства путь восстановления нарушенных функций позвоночника будет очень трудным. Однако его необходимо пройти, чтобы быстрее начать активную жизнь.
Физкультура в послеоперационный период является обязательной. Пациент выписывается из больницы приблизительно через месяц в случае, если операция была проведена открытым методом, и приблизительно через 2 недели, если она была сделана с помощью эндоскопии. Однако и в том, и в другом случае необходима не только зарядка, но и комплексные меры по восстановлению подвижности позвоночника.

На раннем восстановительном этапе проводятся следующие упражнения для реабилитации:
- Аккуратное сгибание ноги в позиции на спине. При этом надо стараться прижимать колени к груди. В указанном положении надо побыть около 45 секунд, после чего медленно возвратиться в прежнюю позу.
- В положении на спине раскинуть руки. Нижние конечности сгибаются в коленях. В таком положении надо постараться поднять таз. На первых порах надо постараться выдержать такую позу около 10 секунд, затем постепенно увеличивая это время.
- Поворачивать ноги (на спине), при этом сами конечности согнуты в коленях.
- В позе с опорой на колени и руки надо одновременно вытянуть противоположные конечности в горизонтальном положении. Стараться удержать их в такой позе не менее 5 секунд. Потом нужно поменять руки и ноги местами.
- В позиции на животе необходимо поднимать прямую нижнюю конечность вверх, причем таз от пола не отрывается. Кроме того, не отрывая таз, надо опустить нижнюю конечность.
В раннем реабилитационном периоде такие упражнения являются интенсивными. И если у человека возникают болевые ощущения во время выполнения гимнастических упражнений, ему необходимо либо снизить интенсивность нагрузок, либо же временно прекратить их выполнение.
Конечно, после интенсивной реабилитации гимнастика не прекращается. Ее надо выполнять регулярно и без перерывов, чтобы не допустить ухудшения и рецидива межпозвонковой грыжи поясницы.

- сжать ладони в кулаке и подтянуть стопы, немного поднять голову, затем вернуться в прежнюю позицию;
- одновременно подтягивать к груди колени (это надо делать так, чтобы в ягодицах ощущалось напряжение);
- расставить согнутые нижние конечности и попробовать наклонить правое колено к противоположной пятке (затем надо выполнять для противоположной ноги);
- вытянуть широко руки и в такой позе дотянуться левой рукой до правой ладони (при этом бедра должны быть неподвижными), такое же повторить для правой руки;
- стопы расположить вместе и согнуть нижние конечности, между коленями поместить мяч, поочередно сдавливать и расслаблять колени;
- опираясь ступнями на пол, осторожно поднимать таз;
- давить ногами пол в лежачем положении по очереди;
- над грудью сложить ладони и сдавливать их силой;
- поворачивать стопы, при этом нижние конечности расположить как можно шире;
- выполнять лежа упражнения типа «велосипед».
Параллельно необходимо выполнять несложные гимнастические упражнения, лежа на животе. При этом надо помнить, что если лежать на левом боку, то правая конечность располагается под головой (или наоборот). Несколько простых упражнений на боку:
- подтягивать колени к животу (при этом надо делать выдох);
- приподнимать обе ноги, делая их прямыми;
- поднять ногу на вдохе, а на выдохе опустить (далее, перевернувшись, проделать то же и для левой конечности);
- вытянуть вперед верхние конечности и попытаться немного поднять туловище;
- поднимать ногу (руки при этом надо расположить под подбородком).
А вот простые упражнения, которые выполняются на животе:
- положив на руки подбородок, опереться стопами и поднимать колени (должно ощущаться напряжение мышц в ягодицах);
- подтягивать колено к локтю (делать поочередно для правой и для левой стороны);
- сгибать в колене ногу, при этом поворачивать голову.
Несмотря на то, что такие упражнения являются простыми, их не нужно выполнять продолжительное время. Необходимо следить за самочувствием и уменьшать нагрузку, если появится сильная боль.
В поздний реабилитационный период пациент под присмотром врача начинает работать над восстановлением мышц. При этом он может рассчитывать на значительное увеличение интенсивности физических нагрузок. Эти же факторы способствуют укреплению мышц и дальнейшей активизации образа жизни человека.

И чтобы физкультура принесла максимум пользы, такому человеку необходимо:
- не поднимать вещи, тяжелее 9 кг;
- не прыгать и длительно не находиться в стоячем положении;
- стараться не допускать переохлаждения (для этого надо носить платок или специальный пояс на пояснице);
- корсет в это время уже не понадобится (более того, он может быть вредным, потому что способен вызвать атрофию).
Усилия, потраченные на лечебную физкультуру, могут быть напрасными, если человек не будет придерживаться основных рекомендаций врача. Они несложные, но именно от них будет зависеть лечение межпозвонкового диска:
- Категорически запрещается переохлаждаться. После занятий надо принимать душ (теплый), чтобы расслабить мышцы. В холодное время года следует тепло одеваться. Даже в теплую погоду надо укутывать поясницу.
- Не рекомендуется длительно сидеть. Периодически нужно менять положение тела, чтобы избежать излишнего перенапряжения позвонков.
- Нельзя и длительно стоять. Если это делать долго, то в позвонках могут быть болезненные ощущения. Когда же нет возможности немного прилечь, то лучше походить или осторожно выполнить немного приседаний.
- Тяжести поднимать строго запрещено. Даже в первый год после операции нельзя поднимать вещи более 3 кг. В дальнейшем нагрузку можно будет увеличить.
- Все предметы рекомендуется поднимать только с прямой спиной.
Физкультура после операции по удалению межпозвонковой грыжи жизненно необходима пациенту. Ошибочно мнение, что необходимо стараться меньше двигаться. Без двигательной активности невозможна нормальная работа любых органов человеческого тела. Кроме того, позвоночник сможет нормально работать после такого вмешательства, его надо только правильно нагружать. Однако делать это нужно очень осторожно и только под присмотром высококвалифицированных специалистов.
Антон Игоревич Остапенко
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
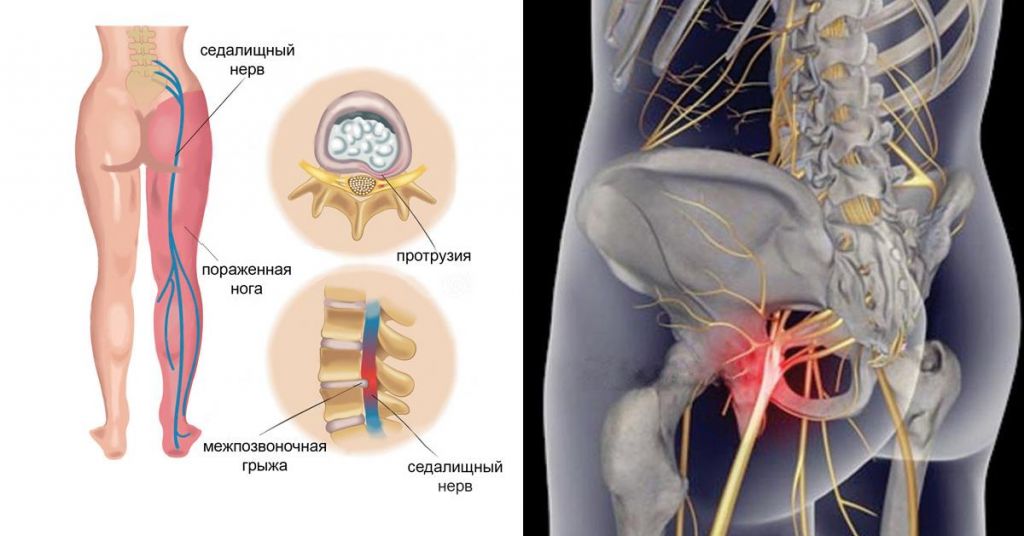
Дегенеративно-дистрофические процессы в позвоночнике часто диагностируются в запущенной стадии. В моменты, когда острая боль в поясничном отделе мешает движениям, пациент спешит за медицинской помощью. Однако фиброзное кольцо, окружающее межпозвонковый диск, оказывается разорванным, а пульпозное ядро значительно смещено в боковую сторону. Так развивается самое частое осложнение остеохондроза поясничного сегмента – грыжа диска. Если болезнь поражает структуры ниже, в области крестцового отдела позвоночника, то болевые ощущения еще сильнее, иррадиируют в ногу, что мешает функции ходьбы.
Несмотря на множество вариантов консервативного и оперативного лечения заболевания, без лечебной гимнастики не обходится ни один из них. Многие упражнения выполняются дома. Популярна методика Сергея Бубновского, эффективная при грыже Шморля поясничного отдела позвоночника (продавливание хрящевой тканью губчатого вещества соседнего позвонка без разрыва фиброзной капсулы – псевдогрыжа). Видео занятий представлено на канале Ютуб, где все упражнения можно внимательно изучить.
Главная задача физической нагрузки – укрепить каркас поясницы. Это достигается ежедневными дозированными нагрузками, которые стабилизируют положение межпозвонкового диска. Хотя все упражнения эффективны, они не в состоянии полностью справиться с болезненным состоянием. Радикальное лечение грыжи – операция.
Все физ. тренировки должны отвечать следующим требованиям:
- быть посильными больному;
- улучшать кровоток в поясничной зоне;
- эффективно воздействовать на мышечный каркас;
- быть простыми и удобными для занятий;
- обладать эффектом за максимально короткий период.
Существует несколько групп физических нагрузок. Лечебная гимнастика специально разработана медицинскими специалистами, поэтому она учитывает состояние пациента при грыже поясничного отдела. Однако лечебные упражнения имеют главный минус – они слабые, так как подходят даже нетренированным людям. Поэтому укрепление мышц достигается в течение длительного времени, а больному необходимы поддерживающие лекарственные препараты для обезболивания.
Другая группа упражнений – силовые. Они требуют значительной тренированности пациента, но приводят к скорейшим результатам при формировании защитного каркаса спины. Укрепление позиций межпозвонкового диска происходит в минимальные сроки, что значительно быстрее приводит к отказу от введения анальгетиков. Но силовые физические нагрузки показаны только тем людям, которые изначально имеют неплохую спортивную форму.
Но упражнения не в состоянии вылечить грыжу поясничной зоны позвоночного столба. Смещение межпозвонкового диска замедлится, что будет способствовать снижению болевого синдрома и увеличению двигательной активности. Но из-за инволюционных изменений в самом организме проблема снова даст о себе знать. Поэтому единственный вариант радикального лечения – это выполнение корригирующей операции, а уже затем стабилизация мышечного каркаса с помощью упражнений для профилактики рецидивов грыжи.
Несмотря на кажущуюся простоту физических тренировок, некоторые занятия вредят больному с межпозвонковой грыжей в поясничном сегменте. Общие принципы запрещенных упражнений – что нельзя делать:
- резкие движения туловищем;
- бегать с ускорениями и замедлениями;
- заниматься тяжелой атлетикой;
- планировать резкую нагрузку на поясницу;
- участвовать в спортивных соревнованиях;
- поднимать спортивные снаряды весом более 5 кг;
- наклоняться, не сгибая колени.
Общие принципы подходят ко всем тренировкам, но есть также вредные упражнения, которые нежелательны при заболевании. Ниже описаны наиболее опасные из них, приводящие к ухудшению состояния межпозвонкового диска:
- прыжки на твердой поверхности. Не хватает амортизации для поясничного отдела позвоночника. Грыжа продолжает смещаться, что при частом повторении прыжков может приводить к осложнениям;
- подтягивание или просто висение на турнике. Несмотря на популярное мнение, что позвоночник расправится, этого не происходит. Лопнувшее фиброзное кольцо растягивается, что ускоряет прогрессирование болезни, усиливает болевой синдром;
- грубый самомассаж в зоне поясницы. Многие руководства предлагают массировать спину после тренировок. Однако при неверно выбранной нагрузке легко еще больше сместить межпозвонковую грыжу, что приведет к резкому обострению всех имеющихся симптомов;
- скручивание туловища. Эти занятия приводят к неравномерной нагрузке на грыжевое выпячивание. Результат – уже после 3 дней тренировок болезненные ощущения в пояснице и ноге резко усилятся;
- прыжки в длину. Для этого упражнения характерны резкие перенапряжения мышц поясницы, что совершенно противопоказано при наличии грыжи;
- силовые упражнения для тренировки ног. Они выполняются, лежа на спине, с напряжением прямых мышц спины. Это недопустимо, так как вокруг фиброзного кольца мышечная сила уменьшается. В результате болезнь прогрессирует.
Правильные физические нагрузки очень полезны для укрепления позвоночника. Но их выполнение должно быть согласовано с лечащим специалистом, чтобы в комплекс занятий не попадала запрещенная гимнастика.
Лечебная физкультура при поражении поясничного или крестцового отдела позвоночника назначается обязательно. Она помогает стабилизировать работу мышц в пострадавшей зоне, что благоприятно сказывается на купировании болевого синдрома или реабилитации после операции. Комплекс занятий включает однотипные упражнения для облегчения страданий больного. Однако все методы ЛФК делятся на 2 большие группы: гимнастика в период обострения, когда уровень болевых ощущений чрезвычайно высок, а также в период ремиссии для профилактики рецидива.
Ниже представлены простые упражнения, применяемые в период выраженной болевой реакции. Суть этих занятий – стабилизация позвоночника путем выбора специальных расслабляющих позиций:
- поза №1 – лежа на спине, со сгибанием ног в коленях под углом, близким к прямому. Под поясницу можно положить округлый валик для улучшения кровотока в пораженной зоне. Продолжительность пребывания в этой позиции – 30 минут, но вставать нужно очень медленно, не допуская скручивания туловища;
- поза №2 – в положении на животе, лицом вниз. Для возвышенного положения поясницы под переднюю брюшную стенку желательно положить округлый валик, не превышающий 10 см в диаметре. Поза подходит не слишком тучным людям, так как при наличии лишней массы тела возможны дыхательные затруднения. Продолжительность пребывания в этой позиции — не более 20 минут;
- глубокое дыхание. Это простая тренировка поможет улучшить насыщение кислородом пораженной зоны. Лежа на спине, необходимо очень глубоко вдохнуть, задержать дыхание, спустя несколько секунд медленно выдохнуть. Повторить до 15 раз. Дыхательные движения лучше совершать с участием диафрагмы и живота;
- движения стопами. Исходное положение – лежа на спине. Ноги немного разведены в стороны, а стопы подняты под прямым углом по отношению к полу. Суть упражнения: попеременно менять положение стоп, опуская и поднимая их. Количество повторов — любое. Важно, чтобы тренировка осуществлялась без усилий поясницы. Длительность занятий — до 3 раз в сутки по 15 минут;
- сгибание ноги. Это упражнение немного сложнее, поэтому при резкой болезненности в поясничной зоне им придется пренебречь. Положение на спине, можно прямо в кровати. Обе ноги разогнуты и лежат на твердой поверхности. Необходимо поочередно сгибать коленный сустав, но пятку не отрывать от пола или кровати. Количество повторов для пострадавшей конечности должно быть в 2 раза больше, чем для противоположной. Общее время тренировки — до 30 минут в день.
Даже при секвестрированной грыже, когда имеются вдавления костной ткани, упражнения можно использовать в период обострения. Болевой синдром уменьшится, а облегчение состояния пациента наступит быстрее.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При межпозвонковой грыже в период ремиссии или затихающего обострения, когда симптомы болезни уже выражены незначительно, существует более расширенный комплекс занятий: подойдут они и при грыже Шморля с болевым синдромом, так как в этой ситуации фиброзное кольцо не страдает. Ниже описаны наиболее популярные упражнения ЛФК:
- сгибание ног. Практическая польза этой несложной тренировки очевидна: укрепляются мышцы не только спины, но и конечностей, где также улучшается кровоток. Исходное положение – лежа на спине, ноги сведены вместе и разогнуты в коленном и тазобедренном суставе. Суть тренировки – попеременные подъемы нижних конечностей со сгибанием в колене и тазобедренном сочленении. Количество повторов — не принципиально, важно выдержать продолжительность нагрузок в течение 20 минут;
- подъемы туловища. Исходное положение – лежа на спине. Руки и ноги разогнуты. Необходимо поднимать корпус тела, сгибая его в поясничном отделе позвоночника до принятия полусидячего положения. Затем медленно возвращаться в исходную позицию. Количество повторов – не более 20 в день, тренированным людям можно увеличить интенсивность занятий до 30;
- плавание. Отличный способ восстановить кровоснабжение поясницы. Давление воды на пораженный отдел создаст дополнительную нагрузку для стабилизации мышечного корсета. Стиль плавания не важен, лучше в позиции на животе. Продолжительность занятий — до 40 минут в день. Открытые водоемы оказывают более эффективное воздействие на позвоночник, чем хлорированная вода в бассейне;
- симуляция езды на велосипеде. Упражнение, которое известно с детства. Суть его заключается в медленном поочередном сгибании и разгибании конечностей в коленных и тазобедренных суставах в ритмичном темпе. Выполняется, лежа на спине. Продолжительность непрерывной тренировки не должна превышать 3 минут. После каждого подхода нужен перерыв не менее 10 минут, за это время рекомендуется выполнение других упражнений;
- мостик. Исходная позиция – лежа на спине. Ноги сомкнуты, руки прижаты к полу. Суть тренировки – подъемы таза с помощью усилий конечностей и мышц поясницы. Тело принимает дугообразную форму с опорой на пятки и верхние конечности. Целесообразно чередовать упражнение с симуляцией езды на велосипеде.
Эти же упражнения можно использовать для поздней реабилитации после удаления грыжи. В ранний послеоперационный период подойдут занятия по методу Сергея Бубновского.
Физические тренировки помогут полностью избавиться от грыжи после ее оперативного устранения. Регулярные занятия до и после удаления грыжи способствуют сокращению реабилитационного периода и скорейшей нормализации качества жизни. Комплекс упражнений для формирования мышечного каркаса, который оптимально подходит большинству пациентов:
- подъемы головы. Исходное положение – лежа на животе. Руки убраны под голову, под ноги в области голеней подложен валик. Суть упражнения – подъемы головы с напряжением всех мышц позвоночного столба. Количество повторов – до 15;
- прогибание спины. Исходное положение – коленно-ладонная позиция, при которой пациент опирается на согнутые колени и расправленные руки. Суть упражнения – движение скользящих по полу рук вперед с одновременным отклонением таза назад. Завершенное положение – руки лежат на твердой поверхности полностью, а голова и спина возвышаются над ними. Количество повторов – не более 20 за день;
- ласточка. Это сложное упражнение совершенно не подходит в ранний послеоперационный период и при секвестрированной грыже. Позиция – коленно-ладонная. Суть тренировки — в одновременном поднимании руки и ноги с вытягиванием конечностей в противоположные стороны. Если в момент напряжения поясницы усиливается боль, следует прекратить выполнение гимнастики и посоветоваться с инструктором по ЛФК;
- растягивание задней поверхности ноги. Исходное положение – лежа на спине. Правая конечность согнута в коленном суставе, левая полностью разогнута. Суть занятия – поднятие и удерживание пятки на согнутом колене. Затем поменять конечности местами. Повторять в медленном режиме до 20 минут в течение суток;
- разгибание рук и сгибание ног. Исходная позиция – лежа на спине, руки расположены на груди, ноги разогнуты, сведены вместе. Суть гимнастики – разгибание рук совместно со сгибанием ног в коленных суставах. Повторять не менее 20 раз за одну тренировку.
Физическая планка тренировок может быть увеличена в зависимости от состояния организма больного. Если упражнения вызывают дискомфорт, то даже при грыже Шморля Л4-Л5 поясничных позвонков следует уменьшить нагрузки.
При межпозвонковой грыже эффективна йога. Популярные асаны (позиции):
- Апанасана.
- Паванмуктасана.
- Вирабхадрасана.
- Падангуштхасана.
- Ардха Шванасана.
- Шавасана.
Применение йоги должно обязательно проводиться под контролем специалиста. При позвонковой грыже крестцового отдела у неподготовленных пациентов возможно усиление болевого синдрома. Полное видео занятий йогой при грыже поясничного сегмента:
Авторские методики довольно популярны для улучшения движений в поясничном отделе позвоночника. Наиболее актуальна гимнастика Сергея Бубновского. Несколько упражнений этого автора:
- подъем таза. Упражнение аналогично мостику. Суть — в медленном поднятии таза с помощью мышц ног, поясницы и силы рук. Тренировка выполняется медленно, но с постепенным усилением интенсивности по мере снижения болевого синдрома;
- выгибание спины. Исходная позиция – стоя на четвереньках. Необходимо прогибать спину в поясничном отделе максимально вниз и возвращаться к исходной позе. Количество повторов не имеет значения, важна интенсивность. Суть всех упражнений Бубновского – укрепление мышечного каркаса путем постепенного увеличения нагрузки. Поэтому начинать тренировки следует с 5 минут, постепенно доводя их до 30 минут в день;
- движения ягодиц. Изначально пациент сидит на них, ноги выпрямлены, а руки приведены к затылку. Суть упражнения – своеобразная «ходьба ягодицами», за счет поднятия таза силой поясницы и нижних конечностей. Допускается перемещение по всей площади помещения для занятий.
Лечение суставов Подробнее >>
Кроме методики Бубновского, известна и гимнастика Дикуля. Это силовые упражнения, направленные на скорейшее формирование защитного корсета. Однако такие занятия не подходят малотренированным людям, так как необходимы значительные физические усилия. Занятия Дикуля не предназначены для восстановительного периода после операции, так как требуют сильного напряжения мышц.
Не только врачи предлагают упражнения для лечения грыжи поясничного отдела позвоночника. Последователей также имеет гимнастика Шамиля Аляутдинова, который является имам-хатыбом Московской мечети. Суть упражнений, которые проводятся в позиции на животе и спине — в расширении межпозвоночных пространств с целью облегчения болевых ощущений. Медицинского обоснования методика не имеет, поэтому широкого применения в медицинских кругах не нашла.
Лечебная физкультура — часть терапевтического процесса избавления от патологии. Она назначается как до, так и после операции, чтобы стабилизировать работу мышц поясницы. При позвоночной грыже лечебная физкультура сочетается с консервативными препаратами, облегчающими движения больного. Нагрузки должны быть строго дозированными, но в следующих ситуациях лучше воздержаться от занятий:
- острый и подострый период инфаркта;
- наличие доказанных аневризм крупных сосудов;
- фракция выброса сердца менее 30%;
- общее тяжелое состояние пациента;
- тромбоэмболические осложнения в послеоперационном периоде или высокий риск их появления;
- для некоторых упражнений – масса тела более 150 кг, так как возможны дыхательные нарушения.
После удаления грыжи все нагрузки должны согласовываться с врачом. Даже патология Шморля иногда приводит к серьезному болевому синдрому, но при отсутствии повреждения фиброзной капсулы физические упражнения могут проводиться не в щадящем режиме. В этой ситуации подойдет методика Дикуля, так как необходимо быстро защитить межпозвонковое пространство.
Для позвоночника актуальное значение имеет сохранение физиологических изгибов, которые закладываются генетически. Те занятия, которые не учитывают естественные искривления позвоночного столба, считаются неправильными, поэтому их применение мало обосновано.
Лекарственное лечение спинномозговых грыж не всегда происходит успешно: возникают осложнения, прогрессирование болезни. В этом случае проводят операцию по удалению грыжи поясничного отдела позвоночника.
Причиной грыж в поясничном отделе позвоночника чаще всего бывают различные механические факторы и дегенеративные процессы:
- травмы спины;
- чрезмерные физические нагрузки;
- долгое нахождение в однообразной позе;
- дисплазия тазобедренных суставов;
- вредные привычки;
- сколиоз;
- остеохондроз позвоночника.
Содержание статьи:
Показания к оперативному лечению
Виды
Как проходит реабилитация
Где проводится в Москве
Травматизация происходит в быту, у спортсменов, при ДТП. В последнем случае происходят так называемые «хлыстовые травмы»: резкое смещение вперед, а затем назад.
Дисплазия тазобедренных суставов в детском возрасте вызывает перекос тазовых костей. Такая неравномерная и длительная нагрузка со временем становится причиной грыж в пояснице.

Пагубные привычки самостоятельно не вызывают грыжи, но являются способствующими факторами. Они нарушают обменные процессы, падает насыщение крови кислородом, в межпозвонковых дисках нарушается кровообращение.
Малоподвижный образ жизни и работы, недостаток полезной нагрузки, чрезмерное напряжение позвоночника в быту и на работе — все это также нередко вызывает болезнь.
Грыжи между позвонками развиваются в любом месте позвоночника. Но чаще всего они появляются в поясничном отделе на уровне 4-5 позвонка или между пятым поясничным и первым крестцовым. Это происходит из-за повышенной нагрузки в области поясницы.
- боль;
- нарушения чувствительности;
- слабость мышц.
Больной жалуется на скованность движений и болезненность поясницы. Она распространяется на верхнюю половину ноги, ягодицу, большой палец стопы. Появляется чувство ползания мурашек, онемение в пальцах стоп после долгого сидячего положения.
Пояснично-крестцовая грыжа вызывает боль в области колена. Она проходит по внутренней поверхности бедра до лодыжки. Ощущается онемение в ногах.
Считается, что грыжу позвоночника необходимо начинать лечить консервативным путем и лишь в случае сохранения симптомов или осложнений назначается операция.
Обязательные показания к оперативному лечению:
секвестрация грыжи;
- сдавление грыжей спинного мозга.
Относительным показанием является неэффективность консервативного и немедикаментозного лечения.
Секвестр грыжи – выпадение пульпозного ядра диска в место расположения нервных корешков и оболочек спинного мозга. Это вызывает выраженную боль и может вызвать паралич.
Операция также обязательна при сдавлении спинного мозга, так как консервативная терапия неэффективна, а промедление чревато серьезными последствиями. Нарушается чувствительность конечностей, возникают параличи.
Оперативное лечение грыж позвоночника делится на две основные группы:
- удаление грыжи малоинвазивным способом;
- классический метод.
В первом случае применяется лазер, а сам метод называется лазерной вапоризацией. В ткань хряща вводится светодиод, а затем мощным лазером диск нагревают до высокой температуры.
Под действием тепла в диске испарятся вода, а сам он значительно уменьшается в объеме. Вместе с диском уменьшается и грыжа.
Преимущества лазерного метода в низкой травматичности, небольшой степени повреждения тканей, быстрой реабилитации.
Такой способ очень популярен, но также имеет свои недостатки. После лечения лазером в месте операции возникает отек и возможно воспаление. Диск теряет амортизационные качества, что приводит к снижению движения в суставе.

Если развились осложнения грыжи позвоночника, образовался секвестр, необходимо проводить радикальную операцию – дискэктомию.
Ранее классическим способом была ламинэктомия. Через произведенный разрез удалялась часть костной ткани позвонка, а затем иссеклась грыжа позвоночного диска. В некоторых случаях диск приходилось удалять и заменять его металлическим протезом.
У этого метода есть серьезные недостатки в виде достаточно крупной травмы для доступа к грыже, существенно ограничивается подвижность в прооперированном суставе.
Заживление места операции достаточно длительное, реабилитационный период занимает продолжительное время, ослабевают мышцы и связки, что приводит к рецидивам.
В настоящее время разработаны и широко используются прогрессивные методы. При открытом способе используется хирургический микроскоп, закрытая операция производится с помощью эндоскопа. Такая операция называется микродискэктомия и имеет массу преимуществ:
- малый размер разреза;
- низкая травматизация;
- быстрое исчезновение боли;
- короткие сроки стационарного лечения;
- небольшой период временной нетрудоспособности;
- высокая эффективность;
- сохранение подвижности позвоночника.
Микрохирургическая операция позволяет удалять грыжи любого расположения и размера. Благодаря применению увеличительно оптики сводится к минимуму риск повреждения здоровых тканей, позвоночного канала, нервов и сосудов.
Перед проведением операции пациент проходит стандартную подготовку. Необходимо сдать общий анализ крови, коагулограмму (исследование сворачиваемости крови). Измеряется артериальное давление.
Обязательным условием является проведение магнитно-резонансной томографии места будущей операции. Это позволяет точно оценить степень и характер заболевания, выбрать методику лечения.

Операция делается через меленький разрез размером от 1,5 до 3 сантиметров. Для обеспечения доступа к корешку спинного мозга частично удаляется желтая связка, а также иногда небольшой участок дужки позвонка.
Хирург не разрезает мышцы, а отводит их по сторонам. Когда врач доходит до нервного корешка, он отводит его в сторону и удаляет грыжу межпозвонкового диска или отделившийся участок пульпозного ядра.
При микрохирургической операции не применяется вживление искусственных материалов вместо удаленных тканей. Благодаря такому щадящему методу здоровые ткани практически не травмируются. Восстановление функции позвоночника происходит быстрее, чем при радикальном способе, а реабилитация более эффективна. По статистике, количество случаев рецидива болезни не превышает 10%.
Важным преимуществом микрохирургического лечения межпозвонковой грыжи является сохранение здоровой части межпозвонкового диска и восстановление функции позвоночного сустава. В настоящее время накоплен достаточно богатый опыт микродискэктомии, а методика применяется все чаще.
Последствиями операции являются возможность повторного образования грыжи, формирование спаек и рубцов, воспаление оболочек спинного мозга.
Вся операция обычно длится до 15 минут. Пациент находится на стационарном лечении от одного до нескольких дней.
После операции больной чувствует себя намного лучше. Однако боль в месте ущемления нервного корешка обычно не проходит сразу же полностью. Для этого должно пройти некоторое время, что зависит от степени сдавления и времени с начала компрессии.

После микродискэктомии активность пациента восстанавливается быстро. Доктор разрешает вставать уже на следующий день, а иногда это необходимо делать вскоре после операции.
В послеоперационном периоде существуют временные ограничения физических нагрузок. Не следует резко наклоняться, потягиваться и поднимать груз весом более 2,5 килограммов. До разрешения врача не рекомендуется водить автомобиль.
Необходимо ограничивать время длительного сидячего или стоячего положения на протяжении не меньше месяца. На несколько недель назначается специальный корсетный пояс.
К работе с умеренной физической нагрузкой разрешается приступать через 2-4 недели. Если работа предполагает поднятие тяжестей, вибрацию, необходимо выждать паузу от 6 до 8 недель.
В периоде реабилитации назначается физиотерапия, лечебная физкультура, массаж.
В Москве операция микродискэктомии проводится в таких клиниках:
- Центр патологии позвоночника Бакланова. Клиника располагает современным оборудованием. Для операции используется перидуральная анестезия. Сотрудники имеют большой опыт удаления межпозвонковых грыж. Стоимость лечения вместе с расходными материалами и МРТ от 86000 руб.
- Сеть семейных медицинских центров «Клиника семейная». Клиника имеет высококачественную лабораторию и диагностическое оборудование. У большинства специалистов ученые степени и высшие врачебные категории. Цена операции составляет 65000 руб.
- Сеть медицинских центров «Открытая клиника» – одна из ведущих по профилактике и лечению болезней опорно-двигательного аппарата. Опыт работы более 10 лет. Стоимость операции 70000руб.
Современное оперативное лечение по удалению грыж позвоночника в поясничном отделе является малотравматичным. После лечения пациент сразу чувствует улучшение, а процесс реабилитации не занимает много времени.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник
Сегодня заболеваемость межпозвоночными грыжами среди населения и количество проведенных операций по случаю прогрессивного течения патологического процесса достигли невероятных масштабов. Статистика показывает, что примерно 25% людей в возрасте 25-30 лет начинают ощущать первые клинические признаки коварного недуга. А к 50 годам межпозвонковые грыжи доставляют существенные неприятности 80% мужчин и 60% пациенткам женского пола. Нередко болезнь носит неконтролируемо агрессивный характер, что неизбежно требует хирургического лечения.
Выпячивание на рентгене.
К счастью, несмотря на неизлечимость дегенеративно-дистрофического патогенеза данного вида, современные способы операции в основном отлично справляются со своей терапевтической задачей: напрочь ликвидируют патологический фактор (грыжевый компонент), который провоцирует компрессию спинномозговых структур. Таким образом, после операции достигается полная декомпрессия, а вместе с тем исчезают мучительные болевые ощущения, устраняются функциональные расстройства со стороны опорно-двигательного аппарата и внутренних органов.
Однако не стоит думать, что оперативное вмешательство при грыжах поясничного отдела и другой расположенности – это единственный и окончательный этап лечения. Нет, чтобы проделанные манипуляции действительно привели к заветному выздоровлению, предельно важно пройти от начала и до конца качественное послеоперационное восстановление. После операции по удалению грыжи межпозвонкового диска реабилитационный период должен быть грамотно спланирован профессионалом.От пациента потребуется весь установленный врачом срок реабилитации, а на это уйдет в среднем 3 месяца, очень ответственно соблюдать рекомендованную им послеоперационную программу лечения. В зависимости от того, как проходит восстановительный процесс, сколько длится заживление раны и пр., сроки, в принципе, могут быть сокращены или продлены. Продолжительность восстановления у каждого будет своя, как и сема лечебных мероприятий. Стоит отметить, что наилучших результатов достигают люди, которые восстанавливались положенное количество времени под наблюдением опытных реабилитологов.
После операции по удалению грыжи поясничного отдела, как и выпавшего хряща шейного или грудного диска, восстановительный период необходим для:
- быстрого устранения болевого синдрома;
- предупреждения возможных осложнений (инфекций, тромбоза, рубцов и пр.);
- приведения общих показателей здоровья в норму;
- восстановления мышечной силы ног, рук, спины, живота;
- поэтапного возобновления работоспособности позвоночника;
- овладения навыками правильного распределения нагрузки;
- исправления дефектов походки, осанки;
- возвращения к нормальной жизни с минимумом ограничений;
- минимизации рисков развития повторного грыжеобразования.
Условно весь период реабилитации подразделяется на 3 этапа, где 1-й – это наиболее тяжелый этап, в момент которого будут беспокоить боли в районе шва, у некоторых людей еще могут присутствовать вместе с этим и остаточные неврологические симптомы, что является нормой после такого вмешательства при данном диагнозе. В течение недели болезненные признаки в области операционного разреза пройдут, рана уже хорошо заживет, и тогда восстановление будет переноситься гораздо легче.
Длится ранний этап около 2 недель, лечебные меры в эту фазу нацелены на устранение отечности и боли, поддержание органов дыхания в норме, нормальную регенерацию травмированных мягких тканей, предупреждение инфекционного патогенеза, недопущение мышечной атрофии, а также тромбообразования в нижних конечностях. Физическая активность пока еще положена облегченного вида, вставать и ходить вам показано уже спустя 24 часа, сидеть запрещено. Кроме того, рекомендуется специальная дыхательная гимнастика и несложные упражнения в постели, ношение корсета.
На 2-м и 3-м этапах лечебный процесс по большей мере базируется на ЛФК, она уже более активная и разнообразная, при этом параллельно с ней показаны сеансы физиотерапии. Ближе к финальной стадии назначаются процедуры массажа и мануальной терапии, лечебная гимнастика в воде, занятия плаванием.
Главное для вас сейчас, настроиться на продолжительную, усердную и плодотворную работу, не лениться и не падать духом, не отступать от поставленной цели. Вы обязательно поправитесь, станете жить полноценной жизнью, освободитесь от боли и ограниченной подвижности, которые годами сковывали вас цепями, в буквальном смысле слова, по рукам и ногам. Повторим, что благополучный исход возможен исключительно при идеальном исполнении реабилитационных требований.
В ЛФК главным принципом является согласованность в рекомендуемых упражнениях и самочувствии пациента, дозированность, постепенность и регулярность. При удовлетворительном состоянии спектр занятий следует очень аккуратно расширять, при этом внимательно прислушиваться к собственным ощущениям, не допуская появления болезненного дискомфорта или обострения остаточных болей и чувствительных нарушений в конечностях.
Если при выполнении какого-либо упражнения вы почувствовали боль в зоне поясничного отдела или в другом месте, где вам провели удаление грыжи, а также в руках или ногах, имеет смысл снизить амплитуду движений. Но лучше сразу прекратить использовать данный прием гимнастики, показаться врачу и подробно ему описать ситуацию. Квалифицированный доктор произведет осмотр и грамотно откорректирует схему физических нагрузок.
Как оперативное вмешательство при грыжах межпозвонковых дисков у каждого отдельного пациента имеет свою специфику и уровень сложности, более того, оно может применяться на абсолютно различных участках позвоночного столба, так и не может быть универсальным для всех комплекс ЛФК. Дополнительно отметим, что обязательно в учет берется возраст, весовые критерии и статус здоровья пациента. Таким образом, вам должен только специалист составлять упражнения, видео и любые другие источники использовать крайне рискованно.
Запомните, что при неправильном подходе, самоназначении лечебной гимнастики, как и ее отсутствии или нерегулярности, вы рискуете ухудшить реабилитационный прогноз. Даже такой момент, как, можно ли приседать на корточки и когда, и то решается доктором. К слову, обычно не рекомендуется принимать положение глубокого приседа до полугода, хотя и этот временной параметр, как несложно понять, тоже подчинен принципу индивидуальности. Мы осветим еще несколько важных аспектов, касающихся непосредственно физической реабилитации:
- тренировки – это не занятия спортом, а специальная лечебная (!) разминка, где целью является оптимизированное и корректное восстановление утраченных функций опорно-двигательного аппарата;
- нельзя делать в начале восстановления классические отжимания, сначала ограничиваются отжиманиями от стены;
- в ходе реабилитации избегайте интенсивных и резких движений, не допускайте махов ногами, прыжков, глубоких наклонов, резких поворотов корпуса по оси, висов на турнике, любых силовых и ударно-толчковых нагрузок;
- не поднимайте тяжести, максимально допустимая масса груза для вас – 4 кг, старайтесь и по окончании восстановления не поднимать тяжелые предметы;
- на момент тренировок всегда надевайте специальный ортопедический корсет или воротник;
- не принимайте положение «сидя» ровно столько недель, сколько вам сказал лечащий врач;
- обязательно ежедневно включайте в свой режим спокойные пешие прогулки, лучше на свежем воздухе, но не переусердствуйте с продолжительностью и чередуйте ходьбу с получасовыми перерывами на отдых.
Ранний комплекс, который преимущественно назначается реабилитологами в самые первые дни после операции (выполняется в кровати), базируется на таких приемах, как:
- кругообразные вращения в голеностопе, запястье;
- движения стопами вверх/вниз;
- сгибание/разгибание ног в коленном, локтевом суставе;
- поочередное подтягивание коленей к животу;
- напряжение/расслабление отдельных групп мышц;
- дыхательная гимнастика.
Но это только начало, дальше будут задействоваться куда более сложные упражнения, которые уже предусматривают выполнение разнообразных активных задач на растяжку и укрепление мышц спины, шеи, брюшной стенки, нижних и верхних конечностей в нескольких положениях: лежа на животе, лежа на боку, стоя на четвереньках. Кроме того, в позднем периоде активно практикуют занятия на специальных тренажерах, аквагимнастику и плавание в бассейне.
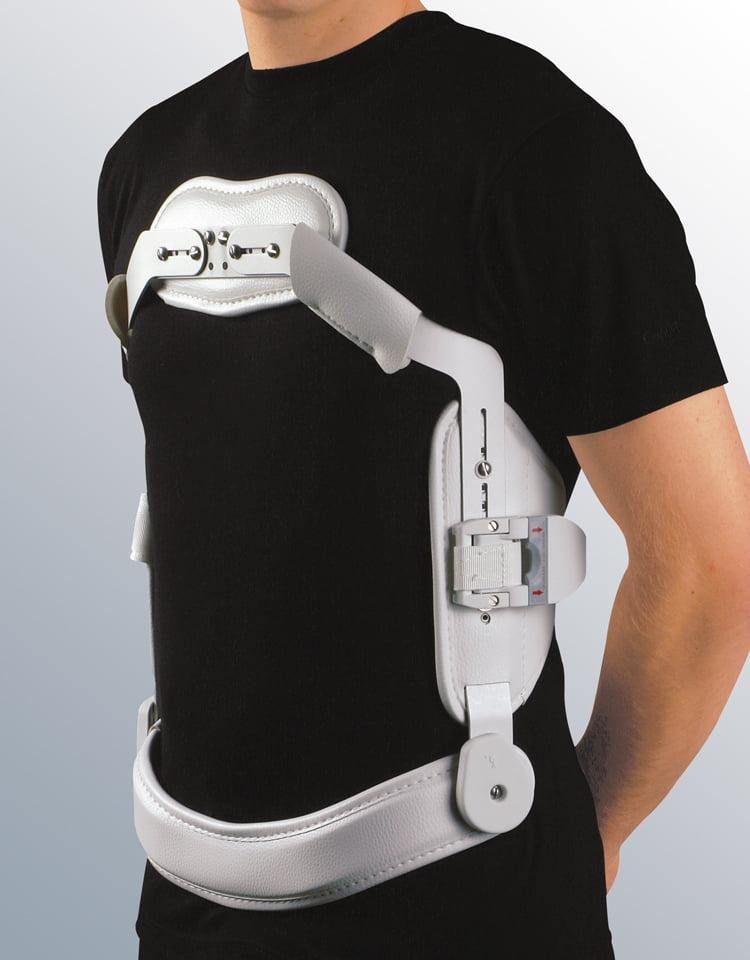
Обязательным условием для каждого, кто перенес операцию, является ношение корсета. Для начала сориентируем, сколько носить вам нужно будет ортопедическое приспособление. Согласно послеоперационным нормам, применять его необходимо на протяжении минимум 2 месяцев по 3-6 часов в сутки.
Надевают корсет на время занятий физкультурой, домашними делами, прогулок. Поездки в транспорте и машине сейчас противопоказаны, но если такая необходимость остро возникнет, непременно в момент поездки вы должны быть в корсете. Снимают поддерживающее изделие каждый раз перед ночным сном и дневным отдыхом, для этого сначала нужно лечь, а потом снять корсет.
Ортопедическое устройство должно быть полужесткого типа. Оно выполняет фиксирующую и поддерживающую роль, обеспечивая надежную опору и снятие нагрузки с позвоночника. С ним прооперированная зона быстрее восстановиться, так как будет максимально защищена от перегрузки и недопустимых резких двигательных маневров. Кроме того, корсет хорошо помогает сократить болезненные явления.
Самостоятельно решать, когда можно садиться, запрещено, данное ограничение вправе снимать сугубо компетентный специалист. В зависимости от тяжести операции, как правило, полный запрет на принятие положения «сидя» продолжается ориентировочно 4-6 недель. После отмены ограничения, вас научат, как садиться правильно, но поначалу можно будет только присаживаться, не давая нагрузку на копчик. Перед тем как начинать это делать, позаботьтесь, чтобы поверхности для сидения не были занижены. Как правильно занимать позу, какой прогиб позвоночника сохранять, как вставать и так далее, все это вы узнаете в положенное время. Сначала допустимо только присаживаться на край стула, при этом колени должны находиться ниже тазобедренных суставов. Сидеть и вставать необходимо, опираясь руками на колени или подлокотники стула.
В ходе реабилитации, особенно в ранней стадии, могут какое-то время сохраняться остаточные явления, которые были в дооперационном периоде. И самое распространенное из них – боль в ноге. В том, что болит нога или все еще сохранилось онемение, ничего удивительного нет, объясним почему. Долгое время нервные структуры контактировали с грыжей, которая давила на них и раздражала. Пораженные нервы после произведенной декомпрессии не могут тут же восстановиться, как только удалили патологический раздражитель. Именно поэтому все еще болит голень или, к примеру, тянет бедро, тревожат онемения и слабость в ноге.
На возобновление чувствительности проблемного корешка и нормальной нервной проводимости, возможно, уйдет не одна неделя. Но в любом случае в ближайшие сроки прогресс должен быть. Если улучшения не наступают, боли и парестезии имеют тенденцию к усилению, либо на фоне полного благополучия нога вдруг стала болеть и неметь, – это тревожные знаки, часто указывающие на развитие осложнений или рецидива заболевания. Не стесняйтесь задавать вопросы своему доктору, спрашивайте, почему болит нога и нормально ли это в вашем случае, в конце концов, это в ваших интересах. Чем раньше будет диагностирован негативный фактор, тем больше шансов на положительный прогноз.
Да, такой исход, к сожалению, не исключается. Вероятность такого осложнения, как рецидив, нельзя сказать, что ничтожно мала, она составляет от 5% до 10%. И гарантий, что в будущем не случиться повторное обострение, как на том же диске, так и любом другом, вам не даст ни один хирург, даже при идеально выполненной операции. Чаще возникают повторные приступы в нижней части спины, после поясничного отдела, но с меньшим количеством случаев, поражаются шейные диски. Самые распространенные причины – ошибки хирурга, плохо организованная реабилитация, пренебрежение пациентом пожизненных правил.
Заподозрить подобное осложнение нетрудно, тем более людям, которым не понаслышке знакома клиническая картина грыж. Помимо болевого синдрома, потери чувствительности и снижения двигательных функций конечностей, человека также могут тревожить расстройства со стороны органов малого таза. Некоторые жалуются, что подтекает моча, как следствие нарушенной иннервации мочевого пузыря, которая контролируется спинномозговыми нервами. Акцентируем, что данные симптомы могут указывать как на рецидив, так и на повреждение спинного мозга, нервной и сосудистой ткани хирургическими инструментами, а также на серьезные атрофические процессы и т. д.Не пытайтесь решать проблему с осложнением, обращаясь к остеопатам и прочим нетрадиционным целителям, можно усугубить состояние до необратимости. Хотя остеопатия и имеет некоторое признание в лечении нейрогенных синдромов, исходящих из позвоночника, но у нас, откровенно говоря, данная сфера медицины не освоена вообще. А вот дилетантов и шарлатанов в России, предлагающих некачественные остеопатические сеансы, огромное количество. Но речь сейчас не о том, важно понимать, что последствия после хирургии – это всегда серьезно и опасно, так как они могут быстро превратить человека в инвалида. А потому их диагностику и лечение должны проводить нейрохирурги и неврологи!
Чтобы максимально оградить себя от повторения приступа и прочих последствий, проходить процедуру нужно у хорошего нейрохирурга с многолетним стажем успешной работы в данном направлении и, безусловно, беспрекословно выполнять все требования к реабилитации и дальнейшему образу жизни.
По факту все мероприятия после удаления преследуют достижение главных задач:
- возвратить пациенту трудоспособность;
- не допустить развития негативных реакций после хирургической инвазии;
- воспрепятствовать формированию новых межпозвонковых грыж.
Как мы ранее сказали, реабилитационная программа состоит из 3 этапов. Какие лечебно-восстановительные меры подразумеваются под ними, сейчас рассмотрим.
| Этапы | Сроки (примерные) | Лечебный подход |
| Первый
(раннее восст. лечение) |
0-15 суток |
|
| Второй
(реадаптация пациента) |
с 3-й нед. до 2 мес. после операции |
|
| Третий
(возвращение в обычные условия жизни) |
с 9-й недели до полного восстановления |
|
Нельзя не озвучить очень важный момент, касающийся женщин детородного возраста. Во избежание рецидива не планируйте беременность в течение первого года. Пока позвоночник и костно-мышечный каркас основательно не окрепнут, повремените с зачатием ребенка. Также предупредим всех пациентов, независимо от пола и возраста. Строго соблюдайте инструкцию по ограничениям и сохраняйте тот физический режим, после окончания 2-3 месяцев к которому вы пришли, минимум год. Такие рекомендации дают врачи, объясняя тем, что после поясничного вмешательства послеоперационный период в течение первых 12 месяцев имеет наивысшую степень риска развития повторного грыжевого выпячивания.
Многие интересуются, дают ли инвалидность после эктомии межпозвоночной грыжи? В большинстве случаев нет, но если по окончании полного лечебно-восстановительного курса состояние больного крайне неудовлетворительное, тогда на основании результатов всесторонней диагностики комиссией МСЭ решается вопрос о возможности присвоения группы. Статус нетрудоспособности в основном дается временно, обычно сроком на полгода. О том, как получить инвалидность и сможете ли вы вообще рассчитывать на нее, вас проконсультирует наблюдающий доктор.
Людям с положительной динамикой и без осложнений больничный лист обычно закрывают сразу по окончании срока реабилитации. То есть, длительность больничного составит примерно 2 или 3 месяца, после чего можно будет выйти на работу.
Полезно знать! Болевой синдром в отдаленные периоды может указывать на спайки после удаления межпозвоночной грыжи в зоне поясничного отдела или другого отдела, где проводились хирургические манипуляции. Патологические образования, выявленные несвоевременно, чреваты сильным огрубением и хронизацией процесса, без хирургии тогда вряд ли получится обойтись. Поэтому их проще не допустить, чем потом ложиться из-за образовавшихся массивных и плотных тяжей в позвоночнике на операционный стол снова. Лучшее средство профилактики – регулярная лечебная физкультура. Заметим, что клинически значимые послеоперационные спаечные эпидуриты, которые в буквальном смысле «замуровывают» нервные корешки, встречаются в 3%-3,5% случаев.
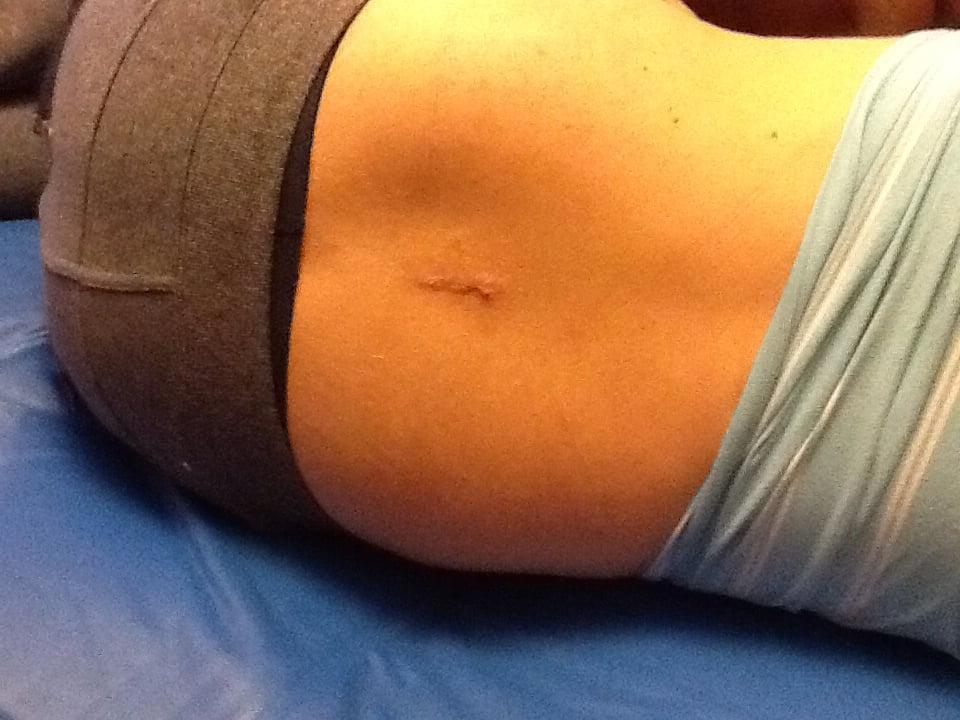
Через 7-10 суток после удаления грыжи поясничного отдела шов снимают. К этому времени разрез (размер 2-5 см) уже хорошо заживает, локальные отеки и воспаления проходят, поэтому хирург удаляет шовный материал. При хорошем самочувствии пациента сразу после снятия швов из стационара выписывают, объясняя, как вести себя дальше и что делать. Сразу ответим на два часто задаваемых вопроса: можно ли париться в бане и когда разрешается мочить рану (принимать душ)? Посещать баню/сауну нельзя минимум 6 месяцев, а вот принимать теплый душ можно уже через 3 суток после снятия швов.
Итак, госпитализация в стационаре окончена, теперь больной обязан продолжить свое восстановление в поликлинических условиях или реабилитационном центре. Но поскольку некоторые пациенты не считают нужным все реабилитационные мероприятия проходить под наблюдением высококвалифицированных реабилитологов и инструкторов по ЛФК, что очень плохо, у многих из них на той или иной фазе случаются разного характера эксцессы, о которых в безотлагательном порядке следует сообщить специалисту. Не дожидаясь планового осмотра, который мог быть назначен через 6 и 12 недель, бросайте все и направляйтесь к нейрохирургу, если у вас:
- горит спина, печет, жжет;
- нарушилось мочеиспускание;
- нижняя конечность немеет, теряет силу;
- появилась боль в животе;
- стала болеть нога, рука;
- повысилась температура;
- внезапно появилась боль в спине и усиливается;
- спазмировались мышцы спины;
- опухла или сочиться послеоперационная рана.
В целом, современные микрохирургические тактики позволяют с максимальной безопасностью и минимальными интра- и постоперационными рисками перенести хирургическое лечение. Однако, как после любого оперативного вмешательства, вероятность развития негативных реакций существует. В клинической практике редко, но встречаются такие последствия, как:
- поверхностное и глубокое инфицирование раны;
- гнойное воспаление клетчатки спинного мозга (эпидурит);
- вторичный стеноз позвоночного канала;
- остеомиелит, спондилит;
- прогрессирование остеохондроза;
- рубцово-спаечные дефекты в пределах операционного доступа;
- нарушение функций тазовых органов;
- мышечная слабость ног, рук;
- повторная межпозвоночная грыжа.
И если часть из перечисленных проблем удается ликвидировать путем интенсивной консервативной терапии, то рецидив – это показание к еще одной операции, возможно, нужно будет полностью удалять диск и устанавливать стабилизирующие системы.
Как показывает статистика отзывов, после оперирования поясничного отдела по поводу позвонковой грыжи в основном беспокоят боли в одной из конечностей и в районе разреза. Нередкая жалоба больных – сниженная чувствительность нижней части ног, преимущественно стоп. Если болевой синдром не вызван осложнениями, а трактуется как остаточные явления или как естественный физиологический ответ на операцию, он постепенно стихает и исчезает где-то за 2 недели. Для устранения боли врачи назначают в индивидуальном порядке медикаменты с выраженным противоболевым эффектом (селективные препараты НПВС, иногда кортикостероиды).
На основании отзывов, также можно сделать вывод, что в рамках стран СНГ с последствиями того или иного характера имеет дело чуть ли не каждый второй прооперированный человек. Объяснить подобную статистику просто: это – следствие неудачно проведенных вмешательств и неправильной реабилитации в силу недостаточно высокой компетенции медперсонала и низкой технологической оснащенности отечественных больниц. Поэтому настоятельно рекомендуется оперироваться и восстанавливаться только в медзаведениях, соответствующих мировым стандартам современной нейрохирургии и реабилитологии по всем критериям.
Если вы еще только собираетесь пройти оперативное вмешательство или ищете достойное реабилитационное медучреждение, советуем обратить внимание на Чехию. Чешские клиники нейрохирургии позвоночника – мировые лидеры по спинальной хирургии и реабилитационной терапии людей после вмешательств любой сложности. Пациенты, прошедшие операцию и восстановление в Чехии, в многочисленных отзывах выражают свое полное удовлетворение по поводу пройденного лечения, что является самым лучшим фактом подтверждения высокого профессионализма чешских специалистов. И главное, цены здесь на первоклассную медицинскую помощь примерно на 50% ниже от Германии или Израиля.
источник



























 секвестрация грыжи;
секвестрация грыжи;