Появление первых симптомов грыжи не всегда сопровождается визуализацией заболевания, иногда болезнь может протекать скрытно, давая осложнения на другие внутренние органы. Боль в месте возникновения грыжи может быть острой или ноющей, усиливаясь при физических нагрузках, кашле и натуживании. Чтобы поставить правильный диагноз и приступить к лечению, необходимо обратиться к доктору и пройти полное обследование организма. К какому же врачу следует обратиться при грыже, мы рассмотрим более детально.
В первую очередь, для постановки первоначального диагноза и прохождения последующего обследования, нужно обратиться к участковому терапевту. Им будет назначен обязательный анализ крови и мочи, на основе которого пациент получит направление к профильному врачу и на дальнейшие диагностические процедуры.
На первых этапах возникновения болезни пациент жалуется на боль в спине, которая может локализоваться в разных ее частях. Онемение нижних конечностей, слабость, изменения в походке и «сковывание» спины свидетельствуют об образовании межпозвоночной грыжи. В некоторых случаях, заболевание может вызывать патологические процессы со стороны кишечника, органов таза, сердца, легких и сопровождаться мигренью. Зачастую достаточно первичного осмотра терапевта, результатов анализов и рентгенологического исследования позвоночника, чтобы постановить диагноз грыжи позвоночника.
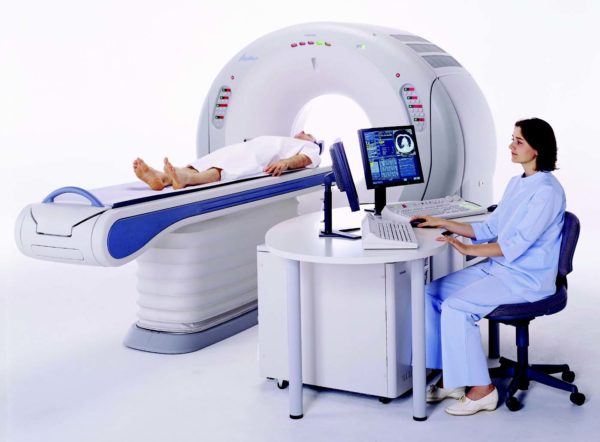
Перед началом лечения, больного должен осмотреть ортопед, так как именно он занимается лечением заболеваний, связанных с опорно-двигательным аппаратом. Имея рентгеновский снимок, пациенту необходимо пройти магнитно резонансную томографию и ультразвуковое исследование. Данные методы диагностики покажут не только точное размещение грыжи, но и размеры образования. Если у пациента наблюдаются сопутствующие заболевания, которые могут быть спровоцированные грыжей, не лишним будет консультация травматолога и невропатолога.
Помимо медикаментозного лечения грыжи позвоночника, пациент нуждается в специальной лечебно профилактической физкультуре, массаже, курсе мануальной терапии. Подбор упражнений для восстановления поврежденный частей позвоночника осуществляет физиотерапевт, а массажные процедуры проводит профессиональный массажист.
В случает осложнений межпозвоночной грыжи и безрезультативности консервативных методов лечения, пациент направляется к хирургу, который специализируется на вертебральной хирургии.
Грыжа Шморля сопровождается патологическими изменениями в позвоночнике и негативно сказывается на жизнедеятельности человека. Боль в спине, изменение походки, быстрая утомляемость и изменение центра тяжести — основные симптомы заболевания. Перечень специалистов, занимающийся лечением грыжи Шморля практически идентичный, как и при диагностике позвоночной грыжи.
Начальный осмотр проводится терапевтом, который выписывает направление на сдачу анализов и прохождение рентгенографии. Далее, пациент обращается к ортопеду, который проведет дополнительную диагностику организма и назначит необходимое лечение. На ряду с этим, больной может получить консультацию невропатологи и остеопата.
Основными методами исследования грыжи Шморля является магнитно-резонансная томография и УЗИ. С их помощью можно подтвердить или опровергнуть диагноз. Если на фоне возникшей грыжи, наблюдается ряд сопутствующих расстройств, используют дополнительные диагностические меры: электромиографию, дискографию, электронейрографию или миелографию.
Паховая грыжа у мужчин легко визуализируется невооруженным глазом. Выпуклость в области паха трудно не заметить, тем более что новообразование доставляет дискомфорт при ходьбе. Кроме того, больной жалуется на боль при мочеиспускании, запоры, повышенную температуру тела, рвоту, тошноту. Лишь в редких случаях, паховая грыжа может протекать бессимптомно.
Обнаружив паховую грыжу, необходимо безотлагательно обратиться к терапевту. Изучив симптоматику заболевания и проведя физикальное обследование, больной должен сдать общий анализ мочи и крови, а также анализ каловых масс на наличие в них крови.
Дальнейшим лечением пациента будет заниматься хирург, который назначает дополнительные диагностические меры: УЗИ мошонки и пахового канала, брюшной полости и мочевого пузыря. Для получения более точных характеристик грыжи, проводится рентген с контрастным усилением.
При возникновении грыжи у взрослого, единственный способ избавиться от нее — это хирургическое вмешательство. Консервативные методы лечения и народная медицина способны лишь снять симптоматику, но полностью выпячивание не уйдет. У детей паховая грыжа часто носит врожденный характер и имеет склонность к самоизлечению. Если к двум годам у ребенка не происходит улучшений, проводится операция.
Возникновение пупочной грыжи у взрослых не всегда сопровождается ярко выраженной симптоматикой. Выпячивание в области пупка не мешает вести привычный образ жизни, оно не вызывает дискомфорта и легко вправляется. Когда грыжа начинает расти в размерах, нарушается нормальное функционирование внутренних органов и может произойти ущемление содержимого грыжевого мешка. Чтобы не допустить некроза тканей, проводится операция.
источник
Если вдруг заподозрили вероятность позвоночной грыжи, не нужно искать в интернете методы самолечения, ведь заболевания, связанные с позвоночником, очень серьезны. Самостоятельная постановка диагноза не может быть верной, поскольку похожая симптоматика у многих недугов. Последствия неправильного лечения чрезвычайно опасны для пациента. По этой причине, первым делом следует обратиться в поликлинику для определения диагноза.
Борьба с такой серьезной болезнью как позвоночная грыжа занимает длительный период и состоит из нескольких этапов. Во время них пациент посещает разных специалистов. Какой врач лечит грыжу позвоночника?
Больной приходит на прием к участковому терапевту для постановки диагноза, если он подтвердится, направляет его к профессионалу узкой специализации. Об этом по порядку. Вначале врач выяснит, какие присутствуют жалобы, и на их основе назначит сдачу определенных анализов. После того как их результаты станут известными, определится тот факт, какой специалист будет назначать лекарства. На этом консультации и с терапевтом будут завершены.
Скорее всего, пациента с подозрением на грыжу позвоночника направят на осмотр к ортопеду (вертебрологу). Этот врач специализируется на болезнях опорно-двигательного аппарата, в частности – позвоночника. Он займется локализацией недуга, выявив очаг проблемы. Это достигается благодаря опросу пациента о характере, частоте, и месте боли, а также – по результатам ранее проведенных анализов. Перед назначением лечения, доктор направит на более подробный анализ в виде рентгена или МРТ. Все зависит от того, какое оборудование доступно в медицинском заведении.
Вполне вероятно, что терапевт не направит пациента к ортопеду. Это связано с нехваткой медицинского персонала. Такого врача в клинике может просто не оказаться, особенно, если город небольшой. Но ничего страшного не произойдет, если пациента примет невропатолог, а иногда и травматолог. Специализация невропатолога также распространяется на проблемы с позвоночником и нервной системой. Травматолог не хуже разбирается в заболеваниях позвоночника, ведь грыжа может стать последствием травм спины.
В случае, если мануальный терапевт не смог оказать достойную помощь, он, скорее всего отправит вас по назначению к невропатологу. Зачем? Часто грыжа нарушает работу спинного мозга, и провести продуктивное лечение без проведения комплексных мер просто не представляется возможным. Невропатолог проверит, не защемлены ли нервы, и нормально ли кровообращение в спине. Возможно, он сможет определить причину выпадения грыжи.
Если будет назначена операция по удалению межпозвоночной грыжи, только консультация невропатолога может спасти от окончательной инвалидности.
В крайне редких случаях, вас могут назначить к врачу остеопату. Он, как и терапевт, может назначить курс индивидуальной физиотерапии (кардинально отличающейся от привычного ЛФК), а также выписать комплекс экспериментальных средств. К остеопатам отправляют только в том случае, если это последний рубеж перед операционным вмешательством. Экспериментальные методы помогают вылечить позвоночную грыжу в 35% случаев, что позволяет избежать скальпеля. Еще в 10% случаев, остеопатия позволяет избежать рецидивов выпадения грыжи.
Если вас направили к хирургу – знайте, все плохо! В редких случаях, хирурги помогают вылечить грыжу без операции. Но зачастую это самый эффективный метод избежать подобных рецидивов, ведь грыжа позвоночника:
- Может защемить нерв, вызывая постоянные болезненные ощущения во время ходьбы, сидения, сна;
- Может нарушить положение позвонков, тем самым вызвав лордоз. Искривление позвоночника гораздо труднее вылечить, чем прооперировать грыжу;
- Может привести к инвалидности, в виду воспаления тканей спинного мозга.
Любой из этих исходов малоприятен для пациента. Хирург назначает комплексное обследование и проводит предоперационную терапию. Если она не дала результатов – выход только один, ложится на операцию.
В зависимости от вашего самочувствия и запущенности состояния, вас будут отправлять к разным специалистам. Помните, что небольшую грыжу, возникшую в результате простого перенапряжения можно вылечить. Но если рецидивы повторяются регулярно, возможно придется вырезать. В особенности этим часто страдают тяжелоатлеты. Не запускайте себя до критического состояния, и тогда вашим лечением займется терапевт, а не хирург.
источник
Появление любых изменений кожных покровов и нижележащих тканей в паховой области должно настораживать и мужчин, и женщин. Грыжи пахового канала считаются очень распространенной проблемой среди мужского населения. Ошибочно полагать, что такое состояние организма является безвредным и не повлечет за собой серьезных последствий. Если вы заметили появление опухоли (или шишки) в паху, то следует сразу проконсультироваться у врача.
Для начала нужно выяснить, к какому специалисту обращаться, а также как происходит процесс диагностики и лечения этого патологического состояния. При обнаружении у себя основных симптомов паховой грыжи немедленно обратитесь к хирургу для прохождения обследования.
Врачи различают два вида грыж пахового канала у мужчин – косые и прямые. Однако, вне зависимости от вида, основными проявлениями этого патологического состояния являются:
- Появление новообразования в паховой области (справа или слева). На начальных стадиях грыжевое выпячивание выглядит как обычная припухлость, однако со временем шишка может приобретать значительные размеры. В положении лежа выпячивание обычно пропадает (если не произошло ущемление грыжевого мешка).
- Ощущение болезненности или жжения в месте выпячивания, дискомфорт усиливается во время физических нагрузок.
- Ограничение передвижения и подвижности в бедренном суставе чаще всего наблюдается у пациентов с запущенными формами болезни, когда грыжа приобретает очень большие размеры.
Идти к врачу нужно сразу после того, как вы заметили припухлость или выпячивание в паховой области. Не следует заниматься самолечением или пытаться самостоятельно вправить грыжу, так как это может привести к серьезным осложнениям.
При таком патологическом состоянии, как грыжа пахового канала, возможно развитие следующих осложнений:
- воспалительные заболевания яичек (из-за нарушения нормальной микроциркуляции крови);
- воспаление грыжевого мешка;
- ущемление;
- появление симптомов кишечной непроходимости.
При резких болях в области выпячивания, подъеме температуры тела или изменениях кожных покровов над опухолью нужно срочно обратиться к врачу или вызвать бригаду скорой помощи.
Паховая грыжа у мужчин не считается редкой патологией.
Это заболевания может развиться вследствие следующих провоцирующих факторов и причин:
особенности анатомического строения пахового канала;
- патологические изменения в мышечной системе (при аутоиммунных или наследственных заболеваниях);
- интенсивные физические нагрузки: у мужчин симптомы грыжи чаще всего появляются при тяжелой работе, связанной с подъемом тяжестей;
- склонность к запорам, хронические заболевания дыхательной системы: при длительном кашле или натуживании в процессе дефекации, отмечается существенное повышение давления в брюшной полости, что приводит к образованию грыж;
- перенесенные оперативные вмешательства в паховой области;
Врач диагностирует грыжу при помощи опроса пациента и осмотра пораженного участка. Для диагностического процесса больного могут попросить покашлять, натужиться, принять горизонтальное положение. Также врач проводит пальпацию грыжевого выпячивания, обращает внимание на болезненность, температуру и цвет тканей над грыжей. Врач проводит пробное вправление грыжевого мешка и исследование наружного отверстия пахового канала.
Поскольку появление выпячивания может встречаться и при других заболеваниях, то врачи иногда прибегают к ультразвуковому исследованию опухоли.
Доктор лечит паховую грыжу исключительно хирургическим путем. Операция не отличается особой сложностью и не представляет проблему для опытного хирурга. Путем проведения последовательных хирургических манипуляций врач рассекает грыжевой мешок и его содержимое вправляется обратно в брюшную полость. Для укрепления пахового канала используют специальные сетки из синтетического материала, которые подшивают к живым тканям. Заключительным этапом оперативного вмешательства является зашивание операционной раны.
При развитии такого грозного осложнения, как ущемление грыжи, необходимо срочное проведение операции. Если содержимое грыжевого мешка подверглось некротизации, то врачи производят полное его удаление в пределах жизнеспособных тканей. В послеоперационном периоде важно избегать тяжелых физических нагрузок и предотвращать появление запоров.
В некоторых случаях у мужчин имеются серьезные противопоказания к операции (тяжелые заболевания дыхательной или сердечнососудистой системы). Поэтому для улучшения их состояния врачи рекомендуют использование специальных поддерживающих бандажей. Ношение бандажа также обязательно для мужчин, перенесших оперативное вмешательство на паховом канале.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
источник
Межпозвоночная грыжа – заболевание серьезное. И оно в обязательном порядке требует лечения. В противном случае можно получить массу проблем со здоровьем – некоторые из них могут быть даже не связаны непосредственно с позвоночником, так как внутри позвоночного столба находится спинной мозг, управляющий большей частью органов. И в результате формирования грыжи он может быть ущемлен. Но какой врач лечит грыжу позвоночника? К кому обращаться за помощью? Ведь в больницах сейчас работает большое количество медиков различных специальностей, и порой даже не знаешь, к кому нужно записываться на прием.
При первых признаках развития межпозвонковой грыжи требуется сразу же обращаться за помощью – пробовать самоизлечиться или пускать все на самотек не стоит. Это может привести к серьезным проблемам со здоровьем.
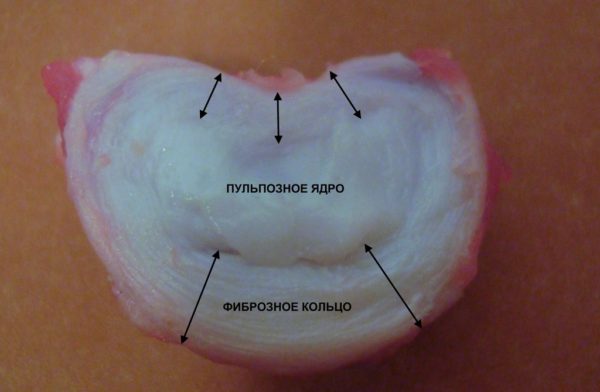
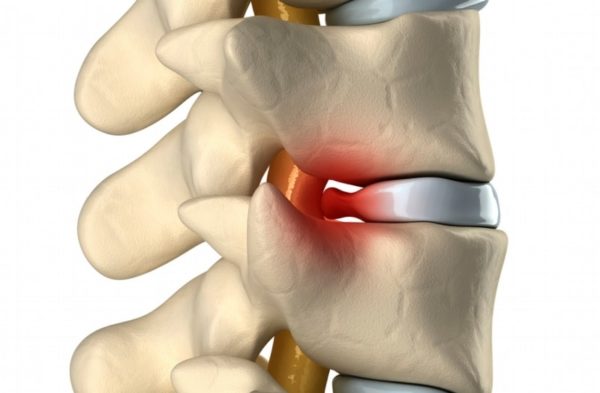
Межпозвонковая грыжа – заболевание, связанное с нарушением целостности фиброзного кольца. Это один из элементов межпозвонкового диска, который представляет собой небольшое фиброзно-хрящевое образование, выполняющее функцию некоего амортизатора, и находится между двумя соседними позвонками. Внутри диск имеет мягкое ядро, которое при повреждении фиброзной оболочки смещается, выпячивается – так и формируется межпозвонковая грыжа.
На заметку! Чаще всего грыжа развивается в области пояснично-крестцового отдела, однако появиться она может практически в любом отделе позвоночника.
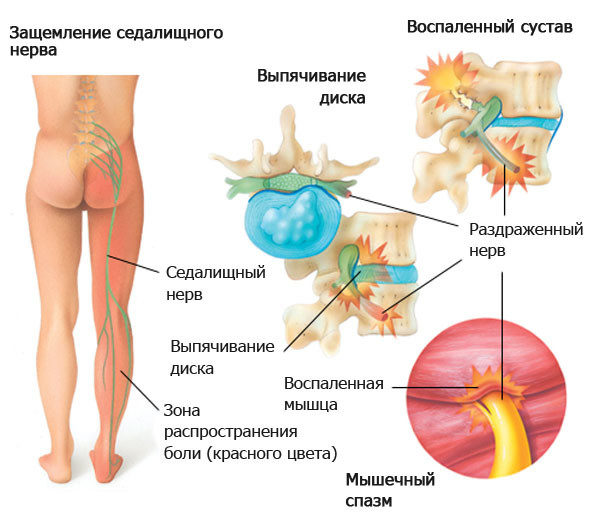
Признаками развития межпозвонковой грыжи являются:
- сильные болевые ощущения в определенном месте позвоночника;
- онемение конечностей;
- чувство «мурашек»;
- снижение работоспособности;
- слабость;
- трудность передвижения.
Симптомы грыжи между позвонками могут отличаться в зависимости от того, где локализована патология. Заболевание также может сопровождаться головными болями, непроизвольным мочеиспусканием, проблемами с другими органами внутри тела, в том числе с сердцем, легкими, почками и т. д.
Ни в коем случае не стоит заниматься самодиагностикой и самолечением. Дело в том, что ряд перечисленных выше признаков может сопровождать и другие патологии. Поэтому очень важно обратиться к врачу. Чем раньше будет поставлен точный диагноз, тем быстрее можно будет начать правильное лечение, которое будет успешным.
Если вы хотите более подробно узнать, как определить грыжу позвоночника, а также рассмотреть основные признаки заболевания и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Почувствовав первые признаки появления межпозвонковой грыжи, человек, заботящийся о своем здоровье, решит обязательно посетить специалиста. Но возникает закономерный вопрос – к какому специалисту идти? К тому, кто непосредственно занимается опорно-двигательной системой, к неврологу или, возможно, к терапевту?
Специалист, который будет непосредственно заниматься лечением межпозвонковых грыж, должен обладать определенными навыками и умениями, а также соответствующими знаниями. Также требуется проходить ряд обследований при помощи сложной аппаратуры. В целом, лечение межпозвонковой грыжи достаточно сложное. Исходя из этого, можно отметить, что один человек вряд ли справится. Таким образом, посещать придется несколько специалистов.
Первым делом стоит в любом случае идти к терапевту. Не всегда симптомы могут говорить о развитии именно межпозвонковой грыжи. Медик-терапевт – врач широкого профиля, он, осмотрев пациента, сможет дать направления к другим врачам узкой специализации, то есть скоординирует дальнейшие действия больного.
На приеме терапевт обычно сразу интересуется причиной визита, узнает жалобы пациента, осматривает его. Далее направляет на сдачу необходимых анализов – это могут быть общий анализ крови, биохимия, анализ мочи и т. д. После этого обычно поле диагностики значительно сужается и врач уже выписывает направления к узкому специалисту, который и будет заниматься лечением непосредственно.
На заметку! Терапевт также будет наблюдать за динамикой лечения пациента.
В ряде случаев терапевт может отправить больного к травматологу. Но обычно это происходит только в небольших городах и клиниках, что связано с недостаточной укомплектованностью больниц персоналом. Необходимого врача может просто не оказаться в клинике, и тогда лечением будет заниматься именно травматолог. Он разбирается в заболеваниях опорно-двигательного аппарата (в том числе и главной опоры человека – позвоночника) не хуже, чем другие, специализирующиеся только на заболеваниях позвоночного столба врачи.
Врачи этих специальностей также могут помочь больному с межпозвонковой грыжей. И направление от терапевта к ним вполне логически оправдано. Так, межпозвонковая грыжа способна серьезно нарушить работу спинного мозга и его нервных окончаний, а это как раз – сфера работы невропатолога и невролога.
На заметку! Чаще всего лечение межпозвоночной грыжи вообще не обходится без этих врачей.
Невропатолог проверяет, нет ли защемления нервов, правильно ли происходит процесс кровообращения в пораженной области. Также он способен выявить причину появления грыжи. Этот врач дает обязательную консультацию, если возникает необходимость хирургического вмешательства.
Невролог способен поставить итоговый диагноз, определить степень поражения диска позвоночника. Врач назначит лечение на основании проведенной ранее диагностики.
Если пациент получает направление к хирургу, то, скорее всего, заболевание уже достигло серьезной стадии. Только в редких случаях здесь не подразумевается хирургическое вмешательство. Хирург также назначает обследование и может рекомендовать определенную терапию перед самой операцией – если она не даст результатов, то операции не избежать.
На заметку! С небольшой межпозвонковой грыжей справиться можно консервативным методом. А вот постоянно рецидивирующую или крупную придется лечить с помощью операции.
Хирурги на приеме определяют, нужна ли действительно операция, непосредственно ее проводят после предварительной подготовки, после – ведут пациента и контролируют итоговые результаты вмешательства. После операции врач назначит реабилитационные мероприятия. К хирургу пациент приходит только после посещения других врачей.
Ортопед занимается непосредственно диагностикой и лечением различных патологий опорно-двигательного аппарата, то есть и позвоночника в том числе. Как правило, на момент посещения кабинета этого врача у больного уже имеются на руках результаты необходимых анализов и обследований. Но, тем не менее, ортопед сам опрашивает пациента, чтобы определить точное время возникновения и место локализации боли, проводит пальпационное обследование, пытается выявить проблемы с неврологическими рефлексами.
На заметку! Чтобы поставить точный диагноз, страдающему межпозвонковой грыжей необходимо пройти МРТ и сделать рентгенографию.
На стыке ортопедии, хирургии и неврологии сейчас сформировалась определенная врачебная специальность – вертеболог. Именно этот узкий специалист занимается как раз лечением позвоночного столба. Найти его можно далеко не в каждой клинике. Но если есть возможность, то следует обязательно идти на прием к нему.
Этот специалист не ставит диагноз и не назначает лечение. Но он как раз и производит все необходимые и требуемые обследования, в том числе выполняет рентгенографию, расшифровывает снимки, выдает итоговые результаты на руки пациенту. Он также может проконсультировать больного в общих чертах, дать некоторую информацию о патологии.
Таблица. Инструментальные методики диагностирования грыжи.
Шаг 1. Для начала необходимо посетить всех врачей. Важно сразу сходить к терапевту, а он уже выдаст направления к другим специалистам, отправит на различные методы исследований и т. д. Медики проконсультируют относительно возможной эффективности терапии, а также порекомендуют лечение, которое будет включать в себя прием препаратов, физиопроцедуры, сеансы массажа или работу со специалистом мануальной терапии.
Если вы хотите более подробно узнать, как проводится мануальная терапия позвоночника, а также рассмотреть основные техники и их влияние на организм, вы можете прочитать статью об этом на нашем портале.
Шаг 2. Важно обязательно выполнять все предписания врачей и пройти полные курсы занятий с мануальным терапевтом, массжай и т. д.
Шаг 3. Если был назначен ЛФК, то важно заниматься регулярно и выполнять только те упражнения, которые посоветовал специалист. Иначе есть риск навредить спине еще больше.
Шаг 4. Следует обязательно уделить внимание процессу укрепления мышц туловища – они помогут снизить нагрузку на позвоночный столб, если будут хорошо развиты.
Шаг 5. Требуется контролировать вес. Чрезмерная масса тела значительно ухудшает работу всех органов тела, усиливает и без того серьезную нагрузку на позвоночник.
Шаг 6. Необходимо создать комфортные условия для работы. Место должно быть эргономичным и ориентированным на то, что у человека больная спина.
Шаг 7. Следует позаботиться и о спальном месте – рекомендуется купить хороший матрас и поддерживающие спину подушки.
Важно помнить, что лечение межпозвонковой грыжи – процесс сложный и длительный. За один месяц ничего не пройдет, даже несмотря на то, что врачи сейчас используют новые методы лечения и высокоэффективные препараты. Так что не стоит торопить события – достаточно лишь стремиться выздороветь и выполнять с точностью до мелочей все рекомендации врачей.
источник
Грыжа — это выпячивание органа или его части через отверстие в окружающих тканях.
Грыжа позвоночника (межпозвоночная грыжа, грыжа диска) — это распространенное заболевание, которое чаще развивается на фоне остеохондроза. В результате износа межпозвонковых хрящей, под действием нагрузки, плотное хрящевой кольцо межпозвоночного диска лопается, и его эластичное содержимое — ядро, смещается в сторону, образуя грыжу. Грыжа позвоночника может проявляться болями в спине и нарушением чувствительности, но нередко протекает бессимптомно, обнаруживаясь как случайная находка при проведении МРТ. Для лечения и диагностики грыжи диска нужно обратиться к неврологу.
В этой статье мы более подробно расскажем о грыжах передней стенки живота. Грыжа живота — это выпячивание внутреннего органа из брюшной полости через дефект в передней стенке живота. Грыжи создают эстетический и психический дискомфорт, нередко сопровождаются болевыми ощущениями, а в случае ущемления могут представлять угрозу для жизни. Среди грыж выделяют:
- Наружные грыжи живота — самый частый вариант болезни. В этом случае внутренний орган через слабые места в передней брюшной стенке выпячивается под кожу живота и заметен на глаз.
- Внутренние грыжи живота — редкое заболевание, когда орган или его часть выходят за пределы своей анатомической области в соседнюю, например, в грудную полость через диафрагму. Такие грыжи невозможно определить самостоятельно, их находят только во время медицинского обследования.
Наружные грыжи живота — очень распространённое заболевание, которое является причиной 10–15% всех хирургических операций в мире. В России диагноз грыжи ставится около 220 тысяч раз в год. Заболеваемость грыжей возрастает после 50 лет, несколько чаще болеют мужчины, чем у женщины. Бывают случаи врожденных грыж у новорожденных детей.
Среди наружных грыж чаще всего встречаются:
- паховые грыжи — составляют 70–80% всех наружных грыж, чаще встречаются у мужчин; выпячивание располагается в области паха, иногда спускается в мошонку или ткани большой половой губы у женщин;
- бедренные грыжи — встречаются в 5–6% всех наружных грыж, чаще у женщин в пожилом возрасте; по внешнему виду напоминают паховую грыжу, иногда могут приводит к отеку ноги, в результате сдавления бедренных кровеносных сосудов;
- пупочная грыжа диагностируется в 3–5% наружных грыж, чаще встречается у полных женщин старше 30 лет; грыжевое выпячивание находится в области пупка.
Значительно более редкими являются грыжи белой линии живота, боковые грыжи, поясничные грыжи, тазовые и другие, а также грыжи послеоперационного рубца. Месторасположение грыжи зависит от её причины.
Иногда грыжи протекают бессимптомно, особенно на начальных стадиях. Наиболее частыми проявлениями грыжи являются заметное на глаз выпячивание и тянущие боли в области грыжи, в животе, паху, области таза. Опасным осложнением грыжи является её ущемление (сдавление). Если вовремя не будет оказана медицинская помощь, ущемление грыжи может привести к развитию гнойного воспаления в животе и смерти.
Самоизлечение возможно только у детей при некоторых видах грыж. В большинстве случаев, лечение грыжи живота — хирургическое. Техника операции зависит от размеров и расположения грыжи. В случае наличия противопоказаний к операции (плохое общее состояние пациента, наличие тяжёлых хронических заболеваний), назначается консервативная терапия — ношение бандажа, специальная диета, профилактика запоров. Без операции невозможно излечиться от грыжи, но консервативное лечение помогает замедлить развитие болезни и предотвратить ущемление грыжи.
Главным признаком грыжи является появление заметного на глаз выпячивания под кожей, подобного опухоли, обычно на животе или в паховой области, которое быстро меняет свои размеры и может полностью исчезать.

Реже встречаются невправимые грыжи — ее размеры остаются постоянными вне зависимости от нагрузки и положения тела. Отличить невправимую грыжу от опухоли можно с помощью симптома кашлевого толчка: во время кашля палец или ладони, приложенные к грыже ощущают толчок.
На ранних стадиях, когда грыжа только начинает формироваться, заметного выпячивания может не быть. Тогда признаками возможной грыжи часто являются:
- тянущие боли в области формирующейся грыжи (в животе, паху);
- определяемый на ощупь дефект в стенке живота, под кожей — грыжевые ворота, откуда при напряжении (во время кашля, опорожнения кишечника и пр.) может выходить небольшое выпячивание.
Если вы заметили у себя похожие симптомы, найдите время для визита к хирургу. Лечение грыжи на ранних стадиях имеет большую эффективность, реже приводит к осложнениям и рецидивам (повторному грыжеобразованию), а также позволяет избежать ущемления грыжи.
При ущемлении грыжевое выпячивание оказывается плотно зажатым в грыжевых воротах — мышцах передней брюшной стенке. В результате сдавления нарушается кровообращение того органа, который является содержимым грыжевого мешка (кишечник, сальник и др.). Признаки ущемления грыжи:
- грыжа не вправляется обратно;
- появляется резкая интенсивная боль в области грыжи и грыжевых ворот;
- отсутствует симптом кашлевого толчка, так как содержимое грыжи разобщается с брюшной полостью;
- возможно присоединение тошноты и рвоты;
- спустя несколько часов грыжа несколько увеличивается в размере, становится плотнее, резко болезненной при прикосновении.
При появлении признаков ущемления грыжи необходимо вызывать скорую помощь. Без хирургического вмешательства, в течение нескольких часов может произойти омертвение — некроз грыжевого содержимого (части кишки, сальника, брыжейки и др.) и развитие перитонита (воспаления брюшной полости) — смертельно опасного состояния.
Грыжи образуются в результате нарушения баланса между давлением внутри живота и силой передней брюшной стенки, которая это давление сдерживают. На передней брюшной стенке человека есть «слабые места» — участки наименьшего сопротивления тканей. Эти уязвимые места анатомически обусловлены и есть у каждого из нас, например:
- паховая область,
- пупок,
- белая линия живота (срединная линия живота),
- а также некоторые анатомические каналы между мышцами, сухожилиями и связками.
В этих местах чаще всего образуются грыжи.
Ряд дефектов в стенке живота могут появиться в течение жизни, например:
- после операций и травм — в области рубца;
- после родов — в результате перерастяжения брюшной стенки);
- при ожирении, дистрофии, малоподвижном образе жизни, в старческом возрасте,- когда сила мышц брюшного пресса — нашего защитного корсета, снижается.
Дополнительным фактором риска образования грыжи является врожденная дисплазия соединительной ткани. При этом состоянии связки и сухожилия имеют склонность к перерастяжению и плохо выполняют свою механическую функцию. У людей с дисплазией соединительной ткани часто встречаются вывихи, плоскостопие, гиперподвижность суставов (они могут притянуть большой палец руки к предплечью и пр.), пролапс митрального клапана.
Повышение давления в брюшной полости при наличии описанных выше дефектов стенки живота может приводить к выпячиванию наружу внутренних органов. Повышение давления в брюшной полости обычно происходит при:
- поднятии тяжести;
- трудностях с опорожнением кишечника (запорах);
- беременности и родах.
В большинстве случаев, для выявления грыжи достаточно осмотра, однако для уточнения типа грыжи и тактики лечения требуется дополнительное обследование.
При подозрении на грыжу вы можете обратиться за помощью к врачу широкого профиля: терапевту, семейному врачу, врачу общей практики, но лучше сразу записаться на прием к хирургу, так как именно этот врач будет заниматься углубленной диагностикой и лечением грыжи.
На приеме хирург расспросит вас о жалобах, осмотрит, пропальпирует (ощупает) выпячивание, проверит симптом кашлевого толчка. Иногда проводится перкуссия (простукивание пальцами) грыжи, чтобы установить, какой орган является содержимым грыжевого мешка. Затем врач может предложить вам самостоятельно вправить грыжу и пропальпирует грыжевые ворота, чтобы установить их размеры.
Иногда (например, у тучных людей или при наличии совсем небольшой грыжи) могут возникнуть сложности с диагностикой. Тогда врач может назначить вам дополнительные исследования, самые распространенные из которых:
- компьютерная томография (КТ) брюшной полости — метод рентгеновского исследования органов живота, который позволяет установить размеры грыжи, характер ее содержимого и некоторые другие факторы, которые важны для разработки тактики операции;
- ультразвуковое исследование (УЗИ) грыжевого выпячивания — метод диагностики с помощью ультразвука, помимо прочего, позволяет выявить особенности кровоснабжения грыжи;
- перитонеорентгенография — более редкий метод исследования при грыже; в брюшную полость вводят раствор рентгеноконтрастного вещества, а затем делают серию рентгеновских снимков, что позволяет распознать сложные для диагностики виды паховых и бедренных грыж.
В крайне редких случаях прибегают к проведению диагностической лапароскопии. Это мало инвазивное вмешательство: после обезболивания на передней брюшной стенке делают несколько точечных разрезов, через которые в полость живота вводят тонкий гибкий прибор — лапароскоп, снабженный источником света и камерой. Камера передает на внешний экран подробное изображение внутренних органов.
Если вы решитесь на операцию, то в рамках подготовки к хирургическому вмешательству потребуются другие обследования и анализы, чтобы проверить работу и состояние жизненно важных органов: сердца, легких, почек и печени. Перечень предоперационных анализов будет зависеть от вашего общего состояния, возраста и наличия хронических заболеваний.
Вылечить грыжу у взрослого человека можно только с помощью хирургической операции — грыжесечения, с последующей пластикой передней брюшной стенки.
Любая грыжа у взрослого человека является показанием для операции, даже если она имеет небольшие размеры и не причиняет дискомфорта. Такая тактика связана с определенной особенностью грыж: они никогда не проходят самостоятельно, а наоборот, склонны к постепенному росту. При выявлении грыжи и отсутствии противопоказаний вам будет рекомендована плановое грыжесечение.
- декомпенсированный сахарный диабет;
- тяжелая артериальная гипертензия (III стадии);
- нестабильная стенокардия или недавно перенесенный инфаркт миокарда;
- декомпенсированный цирроз печени.
При наличии противопоказания к грыжесечению назначается консервативное лечение.
Консервативная терапия помогает замедлить развитие болезни и избежать ущемления грыжи, однако излечить грыжу без операции не возможно. В рамках консервативного лечения рекомендуется:
- соблюдать диету, богатую клетчаткой (овощи, фрукты, черный хлеб, макаронные изделия, крупы, соки с мякотью), чтобы избежать запоров и излишнего напряжения мышц живота во время опорожнения кишечника;
- избегать тяжелого физического труда, особенно поднятия тяжестей;
- носить бандаж — специальное приспособление, которое создает дополнительную поддержку для мышц живота.
Бандаж представляет из себя приспособление из ткани с жесткими и полужесткими вставками, которое оборачиваются вокруг тела и фиксируются липучками. Конструкция бандажей может быть различной в зависимости от вида грыжи и строения тела, а также для мужчин и женщин. Подбирать бандаж нужно под контролем хирурга.
Специальный крой бандажа и укрепляющие вставки оказывают давление на мышцы пресса и слабые места в брюшной стенке, тем самым, препятствуя выходу грыжи и ее ущемлению. Бандаж одевается поверх белья и почти незаметен под одеждой. Одевают его только в положении лежа. При невправимых грыжах носить бандаж нельзя.
Операция по лечению грыжи состоит из двух этапов. Обычно оба эти этапа выполняются в ходе одной операции.
- Удаление грыжи (грыжесечение): рассечение кожи и грыжевого мешка, вправление содержимого грыжи в брюшную полость, перевязка и удаление грыжевого мешка;
- Надежное закрытие грыжевых ворот (герниопластика) — слабого места на стенке живота, через которое грыжа выходила наружу.
Плановой операции по иссечению грыжи предшествует период подготовки, когда вам потребуется пройти обследование, чтобы врачи смогли оценить состояние и работоспособность внутренних органов. При наличии хронических заболеваний, перед операцией необходимо привести их в состояние компенсации (например, нормализовать давление, уровень сахара в крови, показатели вентиляции легких и пр.).
При наличии сопутствующей хирургической патологии в брюшной полости, планируется ее устранение вместе с операцией по грыжесечению. Так как все последующие оперативные вмешательства на брюшной полости могут нарушать механические свойства стенки живота и приводить к повторному появлению грыжи.
При грыжесечении могут применяться самые различные методы обезболивания. Выбор анестезии в основном зависит от вашего состояния здоровья, вида грыжи и типа операции, которая предстоит. Однако при общении с хирургом и анестезиологом будут учтены и ваши пожелания. Чаще всего при грыжесечении используют следующие виды обезболивания:
- Местная анестезия — введение в место разреза раствора обезболивающего средства, которое пропитывает ткани и приводит к потере чувствительности на некоторое время. Перед проведением анестезии назначается премедикация — укол успокаивающего средства, что поможет вам справиться с волнением. Во время операции вы будете в сознании, но в сонливом состоянии. При правильной анестезии болевых ощущений быть не должно. При этом виде обезболивания лучше проходит послеоперационный период, нет тошноты, меньше боли в месте разреза.
- Спинальная анестезия — введение обезболивающего средства в пространство, вокруг спинного мозга. Спинальная анестезия устраняет болевую чувствительность, а вы остаетесь в сознании. Для проведения анестезии обезболивают кожу в месте укола (в поясничной области) и вводят длинную иглу в межпозвоночное пространство, куда затем поступает раствор обезболивающего вещества. Спинальная анестезия чаще используется при осложненных грыжах, так как несколько облегчает работу хирургу.
- Общая анестезия — это обезболивание под влиянием средств, которые действуют на весь организм в целом, приводя к утрате сознания, расслаблению мышц и полной потере чувствительности. Этот вид анестезии сейчас применяется редко, обычно в тех случаях, когда параллельно с грыжесечением выполняется операция и на других органах брюшной полости.
Для того, чтобы предотвратить повторное образование грыжи, после ее удаления, проводится пластика передней брюшной стенки в месте разреза — ее дополнительное укрепление.
Раньше пластика грыжевых ворот (слабого места брюшной стенки) проводилась с помощью собственных тканей человека. Сейчас для этих целей чаще используют синтетические материалы в виде плоских сеток или объемных имплантов, которые вшиваются в брюшную стенку и придают ей дополнительную прочность. Различают:
- Рассасывающиеся сетки — они состоят из материала, который спустя некоторое время полностью разлагается организмом, к этому моменту на месте разреза должен сформироваться прочный рубец. Рассасывающиеся импланты применяют только у молодых людей, с хорошо развитыми мышцами.
- Нерассасывающиеся сетки — состоят из материалов, которые устойчивы к разложению (биодеградации). Такие импланты не теряют своих механических свойств со временем.
- Композитные сетки — имеют два слоя из описанных выше материалов. В первые дни после операции оба слоя выполняют защитную роль, а спустя время, когда рана достаточно заживет, один слой растворяется, освобождая место для собственной соединительной ткани, которая прорастает поры сетки и создает вместе с ней надежную защиту для внутренних органов.
Операции по удалению грыжи проводятся как с применением мало инвазивной техники — лапароскопии, так и с помощью широкого разреза — лапаротомии. Вид операции определяет врач, в зависимости от вида и размера грыжи, а также наличия сопутствующих заболеваний.
При наличии технической возможности предпочтение отдают лапароскопической операции, так как в этом случае меньше травмируются ткани, реже развиваются осложнения и быстрее происходит заживление раны.
Плановые операции по грыжесечению редко имеют осложнения и обычно приводят к полному излечению. Чем меньше размер грыжи и раньше проведена операция, тем выше ее эффективность. Вероятность повторного появления грыжи (рецидива) составляет 0,8–16% и выше у тучных людей, ведущих малоподвижный образ жизни.
При ущемлении грыжи требуется срочная операция по жизненным показаниям. В этом случае нет времени на полноценную подготовку. Таким образом, срочное хирургическое вмешательство сложнее, тяжелее переносится организмом и имеет меньшую эффективность. Поэтому, лучшей профилактикой осложнений и рецидивов грыжи является своевременное плановое ее удаление.
У детей грыжи нередко являются врожденной патологией или развиваются в первые годы жизни. Причиной являются врожденные дефекты или слабые места в брюшной стенке.
Предрасполагающими факторами к развитию грыжи у детей могут быть:
- дисплазия соединительной ткани — врожденное нарушение развития связок и сухожилий, что снижает их механические свойства;
- тяжелые длительные заболевания, которые замедляют развитие мышц передней брюшной стенки;
- заболевания связанные с длительным кашлем (например, коклюш);
- недоношенность (когда дети рождаются раньше срока, со слабой, недоразвитой брюшной стенкой).
У детей возможны различные виды грыж передней брюшной стенки, самыми частыми из которых являются паховая и пупочная грыжи.
Распространенный вид грыж у детей, особенно у девочек. После рождения область пупка — пупочное кольцо, — еще не достаточно сформировано и легко растягивается, становясь воротами для выхода грыжи.
Признаки пупочной грыжи становятся заметны в первые дни после рождения: в области пупка образуется округлое опухолевидное образование, которое увеличивается при крике и активных движениях малыша и уменьшается, когда новорожденный спокойно отдыхает.
Пупочная грыжа обычно легко вправляется и редко ущемляется. В 60% случаев наступает самоизлечение к 2–3 годам. Поэтому родителям деток с пупочной грыжей рекомендуется:
- ежедневно проводить массаж животика малыша;
- регулярно делать гимнастику с ребенком, почаще выкладывать малыша на животик;
- по возможности избегать длительного плача и капризов;
- пройти с малышом курс лечебной физкультуры под руководством врача, а затем повторять упражнения дома;
- оформить ребенка в специальные группы плавания для малышей.
Если к 5 годам грыжа не исчезла, планируется хирургическая операция. В более позднем возрасте самоизлечение уже практически не возможно, так как пупочное кольцо уплотняется. В дальнейшем, без лечения, грыжа будет прогрессировать.
Паховая грыжа — самый частый вид грыж у детей, мальчики болеют в 8–10 раз чаще, чем девочки. Обычно грыжа формируется справа.
Признак паховой грыжи — наличие выпячивания в области паха, иногда в мошонке (у мальчиков). Грыжа, как правило, безболезненная и легко вправляется. Появляется (или увеличивается) при плаче, в вертикальном положении, при активных движениях ребенка.
Паховые грыжи у детей часто ущемляются, что сопровождается следующими признаками:
- появление острой боли в области грыжи, беспокойство и плач ребенка;
- многократная рвота;
- отек и покраснение кожи в области грыжи — поздний признак ущемления.
Если своевременно не оказана медицинская помощь, развивается омертвение (некроз) тканей грыжи, перитонит (воспаление брюшной полости), часто — кишечная непроходимость. Все эти осложнения являются смертельно опасными. При наличии признаков ущемления грыжи нужно вызвать скорую помощь.
В связи с частым ущемлением, паховая грыжа подлежит плановому удалению у детей старше 6 месяцев. При ущемленной грыже показана экстренная операция, независимо от возраста ребенка.
Хирургическое вмешательство всегда пугает родителей маленьких детей. Действительно, в этом возрасте, операция — серьезное испытание для организма. Поэтому многие мамы и папы деток с грыжами ищут спасения у народных целителей и магов, которые обещают излечить малыша без скальпеля и крови.
Однако, прежде чем обратиться к услугам волшебников, изучите подробнее причины образования грыж. Тогда станет понятно, что, к сожалению, никакими заговорами и молитвами невозможно избавить малыша от этого заболевания. Усилия магов и народных целителей в лучшем случае будут бесполезны, в худшем — приведут к задержке с лечением, что при паховой грыже может стоить здоровья и даже жизни малышу.
А вот счастливые случаи избавления от пупочных грыж целители нередко приписывают на свой счет, хотя на самом деле, заслуги принадлежат самому ребенку. Именно он, без конца ползая, двигаясь и тренируясь, укрепляет свои мышцы, что приводит к самостоятельному сужению пупочного кольца, и исчезновению грыжи. Вы можете помочь своему ребенку, занимаясь с ним гимнастикой и плаванием. Не тратьте время и деньги на магию, когда все в ваших собственных руках!
С помощью сервиса НаПоправку вы можете найти хорошего герниолога — специалиста по лечению грыж или надежную клинику абдоминальной хирургии, если планируете операцию.
источник
Паховую грыжу (сокращенно — ПГр) диагностируют в короткие сроки. ЕЕ определение не вызывает особых затруднений. При обращении к врачу во время нахождения болезни в спокойной стадии, точность диагностики повышается.
Осмотр проводит хирург. На основании его заключения опирается последующие решения на предмет излечения проведения операции.
Паховая грыжа может проявиться внезапно, а может давать о себе знать постепенно. В качестве примера можно привести грыжу, возникшую из-за поднятой тяжести. Такую грыжу просто увидеть. А если ПГр имеет плавающее состояние, то визуальное проявление произойдет при соблюдении определенных условий.
Существует несколько методов диагностирования грыжи. Все они зарекомендовали себя и могут дополнять друг друга.
Симптомы паховых грыжевых проявлений бывают схожи с признаками иных заболеваний.
Гидроцеле – проявление водянки оболочек яичек. Проявляется в виде увеличенной мошонки. Из-за этого на начальной стадии гидроцеле может быть перепутана с ПГр.
Варикоцеле — проявление варикозного расширения семенного канала. Сопровождается болями паховой зоны. Мошонка увеличивается в размерах.
Лимфаденит – похож по симптомам на варикоцеле. Является воспалением лимфатических узлов.
Бедренная грыжа проявляется чуть ниже семенного канала.
Начальные стадии всех перечисленных заболеваний схожи между собой и напоминают ПГр. Поэтому для установления точного диагноза и назначения лечения, требуется выполнить полное обследование.
Существует несколько этапов осмотра больного хирургом для уточнения диагноза. Нередко, дополнительно хирург назначает УЗИ для подтверждения диагноза.
Вначале врач делает осмотр паховой зоны. И проводит опрос пациента для уточнения таких моментов, как: есть ли боли в паху, период грыжевого проявления, какие нагрузки испытывает пациент в быту и в профессиональной деятельности.
Проявления ПГр в ряде случает незаметно для больного. В других случаях человек ощущает боли ноющего характера внизу живота. Возможно их усиление при физических нагрузках. Бывает легкое перенапряжение уже провоцирует грыжу к проявлению.
При начальном ущемлении возникают резкие боли с эффектом невправляемости грыжи. Такой диагноз может предварять направление на операцию.
Пациент находится в положении стоя. Доктор должен оценить выпячивание по его расположению, размерам и определить тип грыжи — прямая, косая, комбинированная.
При опущении ПГр в мошонку вероятен косой тип. При нахождении над семенным каналом и без конкретных границ — вероятна прямая ПГр, также находящаяся над лобковой костью или рядом. При нахождении ниже лобка преимущественно наружу — признаки бедренной грыжи.
Опросив и осмотрев пациента, врач переходит к пальпации образования. Это происходит в положении лежа. Доктор попробует вправить грыжу и затем надавит на паховое кольцо. Далее при покашливании пациента, на основании реакции образования, врач диагностирует тип ПГр — косая или прямая.
При наличии скользящей грыжи, она, вероятно, не проявится во время осмотра классическими методами диагностики. Тогда подключаются другие технологии, к примеру — УЗИ.
УЗИ — ультразвуковое исследование мошонки и паховых каналов это один из способов исследования грыжевого выпячивания. Опытный специалист может обойтись без него.
УЗИ используется, если образование сложно диагностируется из-за своих малых размеров или при наличии у доктора определенных сомнений.
Метод ультразвукового исследования эффективен только с момента, когда грыжевой мешок заполнен, то есть в нем уже находится выпавший туда орган. Иначе УЗИ не покажет ничего.
При отсутствии выпячивания грыжи можно предположить, что грыжевой мешок пуст.
Для составления достоверной картины, дополнительно выполняют УЗИ брюшной полости. Для женщин актуально исследование малого таза.
Метод, определяющий паховый нарост — ирригоскопия. Применяется он при подозрении на скользящую грыжу со слабо выраженной симптоматикой.
Эта грыжа тяжела в диагностировании. Поэтому на помощь приходит рентгеновское исследование.
Во время ирригоскопии исследуют толстую кишку и выполняют рентген-снимки.
Перед исследованием рекомендуется очищение кишечника, что увеличит качество диагноза. Для этого за несколько дней назначается диета без фруктов и овощей. Основным продуктом становится мясо. Перед процедурой исключаются ближайшие ужин и завтрак. Разрешено только пить воду без газа.
При ирригоскопии в толстую кишку вводят специальное вещество, затем рентгеноконтрастный аппарат. Данный метод предоставляет способ изучения кишечника, диагностировать его дефекты, заболевания.
При скользящей грыже допустимо использование цистоскопии, цистографии, и УЗИ мочевого пузыря.
Популярный метод диагностирования ПГр — герниография. Заключается во введении через иглу в брюшную полость пациента специального вещества.
Затем пациент ложится на живот, натуживается и кашляет. Одновременно делаются рентген-снимки, содержащие отображение грыжевого мешка.
Основное использование данного способа — наличие сомнений о присутствии грыжи с противоположной стороны.
источник
Эффективное лечение пупочной грыжи возможно только после проведения комплексной диагностики этого заболевания. Выпячивание органов брюшины долгое время может проявляться бессимптомно, но при появлении первых признаков необходимо обратиться к терапевту или хирургу с подробным описанием ощущений. Дабы понять, как выглядит пупочная грыжа, необходимо разобрать механизм ее образования. Выпячивание пупка можно увидеть визуально, часть кишечника выходит за свои пределы и может ущемляться, для чего характерно болезненность при надавливании. Сопутствующими проявлениями пупочного выпячивания можно выделить кишечную непроходимость, специфические щелчки при попытке вдавливания пупка.
Выпячивание в области пупка обычно вызвано развитием пупочной грыжи, требующим лечения
Появление выпячивания пупка уже является основным поводом обратиться на обследование. На осмотре врача необходимо ответить на все вопросы хирурга, подробно описывая все симптомы с момента появления патологии, дабы в дальнейшем провести лапароскопию.
Распознать пупочную грыжу необходимо своевременно для профилактики защемления части кишечника, развития кишечной непроходимости. Важно также провести дифференциальную диагностику, так как под этим заболеванием может скрываться развитие злокачественного образования.
Основными диагностическими признаками при визуальном обследовании выделяют:
- незначительное или существенное выпячивание пупка наружу;
- при надавливании на пупок врач слышит щелчки;
- пальпация провоцирует болезненность и дискомфорт;
- большое выпячивание может не становиться на свое место, что уже говорит об осложнении.
Помимо осмотра пупка, врач проводит обследование близлежащих структур, ощупывает лимфатические узлы, прослушивает сердце и дыхание. Осмотр пациента проводится в разных положениях: сидя, лежа, стоя. Хирург в процессе осмотра может попросить пациента покашлять, глубоко вдохнуть, чтобы услышать характерные звуки в районе брюшной полости.
Врач, пальпируя живот пациента, выявляет наличие пупочной грыжи
Типичные вопроса хирурга на обследовании касаются времени появления выпячивания, странных ощущений в районе пупка, кишечника. Врач узнает о наличии диспепсических явлений: рвоты, диареи, метеоризма, отрыжки или ощущения тяжести в брюшной полости. Правильная диагностика пупочной грыжи возможна после сбора анамнеза заболевания и жизни больного, после чего назначаются инструментальные методы: эндоскопия, ультразвуковое исследование, рентгенография, а также лабораторные методы для подтверждения диагноза.
Пупочная грыжа имеет менее шокирующий вид, чем другие типы грыж живота, но тоже опасна и требует лечения
Симптоматический комплекс пупочного выпячивания схож с иными вариантами заболевания, потому проведение дифференциальной диагностики обязательно с грыжей белой линии брюшной полости, паховой и бедренной, опухолью желудка и кишечника, эндометриозом. Важно на этапе диагностики исключить хронические заболевания органов пищеварения, язвы желудка и двенадцатиперстной кишки, инфекционные и злокачественные заболевания.
При диагностике пупочной грыжи необходимо тщательное всестороннее обследование пациента на предмет других заболеваний внутренних органов
Какие симптомы учитывает хирург в диагностике грыжи живота?
- Первые проявления начались после поднятия тяжести или тяжелой физической работы.
- В районе выпячивания появляется болезненность и ощущение инородного тела.
- Прогрессирование патологического процесса приводит к диспепсическим явлениям.
- Первые дни заболевания больной может самостоятельно вправить выпячивание.
Бессимптомное течение этой патологии опасно, так как больной часто не придает значения небольшому дефекту пупка, и не обращается к специалисту. Это приводит к распространению грыжи, усилению выпячивания, и уже тогда начинают проявляться все клинические симптомы.
Больным с грыжей, которым показана операция лапароскопия, необходимо пройти ряд инструментальных диагностических мероприятий, чтобы убедиться в точной локализации и стадии патологического процесса. До того как определить пупочную грыжу необходима подготовка, о которой рассказывает врач.
- Ультразвуковое исследование показывает размер грыжевого образования, структуру, локализированную в грыжевом мешке, а также количество и наличие спаек. Проводиться УЗИ брюшной полости стандартным методом, больной ложиться на кушетку, в области брюшной полости растирается гель, и врач проводит исследование специальным ультразвуковым датчиком. Такая методика проводится перед лапароскопией и в случае осложнений.
- Герниография проводится для тщательного изучения мешка грыжи. В брюшную полость пациента вводится контрастное вещество, после чего патологическая область четко визуализируется. Перед лапароскопией и в случае сомнений этот метод позволяет подтвердить наличие пупковой грыжи.
- КТ (компьютерная томография) – метод инструментальной диагностики при выпячивании органов брюшной полости. Диагностика показана для исключения злокачественного разрастания тканей, для дифференциальной оценки заболевания. Врач получает изображение послойной структуры органов.
Среди прочих исследований, пациенту назначается компьютерная томография области живота для исключения онкологических заболеваний
Дополнительные диагностические мероприятия: рентгенография пассажа бария, оценка непроходимости кишечника, исследование содержимого мешка грыжи.
Пупочная грыжа проявляется яркой симптоматикой в запущенной стадии, когда уже требуется провести лапароскопию. Перед удалением выпячивания также назначается диагностика, включающая следующие мероприятия:
- лабораторное исследование крови, биохимический анализ, коагулограмма;
- электрокардиограмма, рентгенография;
- анализ мочи и кала.
Резузьтаты анализов интерпретирует хирург, после чего делает заключение о возможности проведения лапароскопии или консервативного лечения грыжи брюшной полости.
источник
Если вдруг заподозрили вероятность позвоночной грыжи, не нужно искать в интернете методы самолечения, ведь заболевания, связанные с позвоночником, очень серьезны.
Самостоятельная постановка диагноза не может быть верной, поскольку похожая симптоматика у многих недугов. Последствия неправильного лечения чрезвычайно опасны для пациента.
По этой причине, первым делом следует обратиться в поликлинику для определения диагноза.
Борьба с такой серьезной болезнью как позвоночная грыжа занимает длительный период и состоит из нескольких этапов. Во время них пациент посещает разных специалистов. Какой врач лечит грыжу позвоночника?
Больной приходит на прием к участковому терапевту для постановки диагноза, если он подтвердится, направляет его к профессионалу узкой специализации. Об этом по порядку.
Вначале врач выяснит, какие присутствуют жалобы, и на их основе назначит сдачу определенных анализов. После того как их результаты станут известными, определится тот факт, какой специалист будет назначать лекарства.
На этом консультации и с терапевтом будут завершены.
Скорее всего, пациента с подозрением на грыжу позвоночника направят на осмотр к ортопеду (вертебрологу). Этот врач специализируется на болезнях опорно-двигательного аппарата, в частности – позвоночника. Он займется локализацией недуга, выявив очаг проблемы.
Это достигается благодаря опросу пациента о характере, частоте, и месте боли, а также – по результатам ранее проведенных анализов. Перед назначением лечения, доктор направит на более подробный анализ в виде рентгена или МРТ.
Все зависит от того, какое оборудование доступно в медицинском заведении.
Вполне вероятно, что терапевт не направит пациента к ортопеду. Это связано с нехваткой медицинского персонала. Такого врача в клинике может просто не оказаться, особенно, если город небольшой.
Но ничего страшного не произойдет, если пациента примет невропатолог, а иногда и травматолог. Специализация невропатолога также распространяется на проблемы с позвоночником и нервной системой.
Травматолог не хуже разбирается в заболеваниях позвоночника, ведь грыжа может стать последствием травм спины.
В случае, если мануальный терапевт не смог оказать достойную помощь, он, скорее всего отправит вас по назначению к невропатологу.
Зачем? Часто грыжа нарушает работу спинного мозга, и провести продуктивное лечение без проведения комплексных мер просто не представляется возможным.
Невропатолог проверит, не защемлены ли нервы, и нормально ли кровообращение в спине. Возможно, он сможет определить причину выпадения грыжи.
В крайне редких случаях, вас могут назначить к врачу остеопату. Он, как и терапевт, может назначить курс индивидуальной физиотерапии (кардинально отличающейся от привычного ЛФК), а также выписать комплекс экспериментальных средств.
К остеопатам отправляют только в том случае, если это последний рубеж перед операционным вмешательством. Экспериментальные методы помогают вылечить позвоночную грыжу в 35% случаев, что позволяет избежать скальпеля.
Еще в 10% случаев, остеопатия позволяет избежать рецидивов выпадения грыжи.
Если вас направили к хирургу – знайте, все плохо! В редких случаях, хирурги помогают вылечить грыжу без операции. Но зачастую это самый эффективный метод избежать подобных рецидивов, ведь грыжа позвоночника:
- Может защемить нерв, вызывая постоянные болезненные ощущения во время ходьбы, сидения, сна;
- Может нарушить положение позвонков, тем самым вызвав лордоз. Искривление позвоночника гораздо труднее вылечить, чем прооперировать грыжу;
- Может привести к инвалидности, в виду воспаления тканей спинного мозга.
Любой из этих исходов малоприятен для пациента. Хирург назначает комплексное обследование и проводит предоперационную терапию. Если она не дала результатов – выход только один, ложится на операцию.
- Рекомендуем к прочтению: упражнения при грыжах
В зависимости от вашего самочувствия и запущенности состояния, вас будут отправлять к разным специалистам. Помните, что небольшую грыжу, возникшую в результате простого перенапряжения можно вылечить.
Но если рецидивы повторяются регулярно, возможно придется вырезать. В особенности этим часто страдают тяжелоатлеты.
Не запускайте себя до критического состояния, и тогда вашим лечением займется терапевт, а не хирург.
К какому врачу обращаться при грыже позвоночника? Этот вопрос нередко озадачивает людей, страдающих болевыми проявлениями в области спины, шеи, поясницы.
Прежде всего, следует четко понять, что нельзя идти с такими болями к знахарям, а надо посетить медицинское учреждение.
Только там специалисты смогут поставить точный диагноз, установить причины патологии и назначить адекватное лечение.
При выявлении и лечении болезни могут быть задействованы разные специалисты, но важно, чтобы они опирались на научные, традиционные методики. Запущенная болезнь может стать очагом тяжелых осложнений — вот тогда обойтись без хирурга не удастся.
Грыжа позвоночника — это разрушение хрящевой ткани с выдавливанием межпозвоночных дисков за границы позвонков. Она может развиваться в разных отделах, но чаще всего фиксируется проявление грыжи поясничного отдела.
С какими симптомами сталкивается больной человек? Прежде всего, его беспокоят боли разной интенсивности в спине, по ходу позвоночного столба.
При развитии болезни проявляется ограничение подвижности, онемение конечностей, общая слабость, понижение работоспособности.
Значительное прогрессирование патологии приводит к иррадиации болевого синдрома в другие части тела, появлению признаков дисфункции органов пищеварения, легких, сердца.
Возникает естественный вопрос: какой врач лечит возникшую проблему? Дело в том, что указанные признаки могут характеризовать многие болезни, и больной человек чувствует неуверенность в ответе на данный вопрос. С учетом сложности самостоятельной оценки своего состояния, первоначально следует обратиться к терапевту.
Именно терапевт сможет поставить первоначальный диагноз, дифференцируя межпозвонковую грыжу от других болезней. Для этого проводится рентген, сдаются анализы крови и мочи. При первичном диагностировании необходимо исключить такие патологии, имеющие похожие проявления:
- болезни кишечника, легких, сердца, при которых болевой симптом иррадиирует в область спины;
- инфекционные костные заболевания, в частности, костный туберкулез;
- патологии эндокринного характера с воздействием на нервную систему, которые вызывают позвоночные проблемы (сахарный диабет) и относятся к категории диабетических невропатий;
- нервные заболевания (межреберная невралгия).
Когда больные люди обращаются к терапевту, врач ставит первоначальный диагноз — межпозвонковая грыжа. Далее он направляет пациента на углубленные обследования к ортопеду.
Существует и другой вариант: причиной проблемы с позвоночником становится травма, которая и провоцирует посттравматический артроз с перерастанием в грыжу. В этом случае есть смысл сразу обратиться к травматологу, т.к.
больной подозревает травматический характер этиологического механизма заболевания. А уже травматолог — сам или при участии ортопеда — устанавливает уточненный диагноз.
Наибольшую первоначальную информацию дает рентгенограмма, то есть невозможно обойтись без такого специалиста, как рентгенолог.
Именно он проводит съемку пораженного участка в 3-х направлениях и дает свою расшифровку полученных результатов.
На снимке обнаруживаются сужение суставной щели и рост остеофитов, деформация сустава, разрушение и выпячивание диска. Анализы крови и мочи позволяют определить наличие воспалительного процесса.
Углубленные обследования, проводимые с целью определения степени разрушения тканей, наличия осложняющих факторов проводятся с применением:
Какой врач лечит грыжу позвоночника? Этот вопрос требует особого рассмотрения. Вышеуказанные специалисты разрабатывают основную схему лечения и обеспечивают медикаментозное воздействие.
На вопрос о том, какой врач лечит межпозвонковую грыжу, можно ответить и другим образом. В современной медицине с учетом важности рассматриваемой проблемы позвоночным патологиям уделяется особое внимание.
Многие задачи оказываются на стыке разных медицинских направлений, а поэтому в настоящее время выделен специализированный медицинский раздел — вертебрология. Именно врачи–вертебрологи обеспечивают лечение позвоночника в полном объеме, объединяя знания в этой области.
Правда, надо отметить, что такие специалисты есть только в крупных и специальных медицинских учреждениях.
Помимо базовой терапии, лечение позвоночной грыжи включает и другие методики. Подбор способов и правильность их осуществления обеспечивают специалисты такого профиля:
- Физиотерапевт. Этот специалист может провести такие процедуры: магнитотерапия, лазерное облучение, УВЧ-терапия, электрофорез с введением лекарственного средства, фонофорез, стимуляция электрическими импульсами. Врач данной специальности должен оценить возможные противопоказания и назначить наиболее оптимальный режим воздействия.
- Мануальный терапевт. Рекомендации по проведению мануальной терапии дает лечащий врач, но сами процедуры должен проводить специалист в этой конкретной области. Не следует пользоваться услугами нетрадиционных лекарей, только врач обеспечивает эффективное и безопасное лечение грыжи.
- Специалист по лечебной гимнастике. ЛФК при позвоночной грыже становится важным элементом комплексной терапии, но только при правильном выборе упражнений, нагрузок, режима и длительности тренинга. Врач такой специализации назначает индивидуальный план занятий с учетом особенностей течения болезни и индивидуальных особенностей организма, возраста и пола. Лучше, если он будет контролировать и проведение занятий, по крайней мере на начальном этапе.
- Массажист. Лечебный массаж при позвоночной грыже — это достаточно ответственное мероприятие, а неправильное его проведение может привести к обострению болезни. Данную процедуру должен проводить специалист, знакомый с проблемами позвоночника.
При запущенных стадиях рассматриваемой патологии осложнения могут затронуть и другие органы.
При наличии осложнений в других системах терапевт проводит соответственное лечение или привлекает врачей, специализирующихся на нарушениях в конкретных системах, например, может привлекаться кардиолог при наличии проблем с сердечно-сосудистой системой.
Грыжа позвоночника на 3–4 стадии лечится в основном оперативным методом. Необходимость проведения операции устанавливает хирург. В крупных клиниках операции на позвоночнике находятся в ведении нейрохирурга.
Специалисты этого профиля проводят хирургическое вмешательство, при необходимости делают пластику диска, осуществляют декомпрессию нервных волокон.
Важно, чтобы они, а также реаниматолог контролировали и послеоперационное восстановление.
После рассмотрения принципов диагностирования и лечения патологии можно сделать определенный вывод. В борьбе с позвоночной грыжей должны участвовать разные врачи. Начинать следует с терапевта, а уже он после первичных анализов направит больного к специалисту более узкого профиля.
Всем набором необходимых специалистов и оборудования обладают специализированные медицинские центры, куда и следует обращаться больному человеку.
Позвоночник человека выполняет опорную функцию и содержит в себе множество нервных окончаний. Он состоит из позвонков и межпозвонковых дисков между ними, которые способствуют подвижности хребта.
Возникновение грыжи приводит к тому, что нарушается проведение нервных импульсов.
Например, появление межпозвоночной грыжи поясничного отдела приведет к проблемам с функционированием органов малого таза.
Чем дольше не лечить заболевание, тем более вероятно развитие необратимых изменений в нервах.
Клиническая картина заболевания зависит от локализации поражения. Но в каком бы отделе не возникла грыжа, у взрослых симптомы всегда будут сочетаться с болью в спине разной интенсивности.
Для поражения шейного отдела позвоночного столба характерны следующие признаки:
- болезненность в затылке;
- ограничение подвижности шеи;
- головокружения;
- проблемы с давлением;
- онемение пальцев на руках;
- распространение боли с шеи в руку и плечо.
Межпозвоночная грыжа поясничного отдела проявляется следующими симптомами:
- болезненность в области поясницы (интенсивность увеличивается при нагрузках);
- болезненность в ягодице, бедре, ноге;
- онемение нижней конечности;
- слабость в ногах;
- проблемы с функционированием органов малого таза (нарушения акта мочеиспускания, дефекации и так далее).
Для грудного отдела характерны боли в данной области и различные искривления позвоночника.
Однозначного ответа на вопрос, какой именно врач лечит заболевание, не существует, так как в терапии участвуют несколько специалистов. Сначала следует обратиться к терапевту, который предварительно поставит диагноз, и выпишет направление к узкопрофильному врачу.
- Невропатолог. Врач занимается всеми проблемами, связанными с нервной системой, а также заболеваниями позвоночника. Невропатолог назначит требуемый комплекс обследований, проведет дифференциальную диагностику и составит схему наиболее эффективного лечения.
- Вертебролог. Узкоспециализированный врач, который занимается лечением исключительно позвоночника. В его компетенцию входят такие патологии, как остеохондроз, межпозвоночная грыжа, различные искривления, травмы. Однако этот врач есть далеко не во всех медицинских учреждениях.
- Мануальный терапевт. Для лечения грыжи позвоночника врач общего профиля может рекомендовать посещение мануального терапевта. Его специальностью является лечение проблем со спиной с помощью физиотерапевтических методов. Основой терапии у данного врача является массаж. Мануальный терапевт должен быть профессиональным врачом, так как физическое воздействие на позвоночник может быть опасным.
Заниматься самолечением при межпозвоночной грыже строго противопоказано. В интернете описано множество методик терапии, перечислены медикаментозные средства, однако используя их без назначения врача, пациент лишь навредит своему здоровью еще больше.
Единственное, что может сделать пациент самостоятельно до посещения врача – снять болезненные ощущения.
Обращаться к специалисту с грыжей позвоночника следует как можно раньше, пока задетые нервные окончания не разрушились полностью.
Чем быстрее больной начнет лечение, тем меньше вероятность назначения операции.
В зависимости от степени тяжести патологии, терапия может быть консервативной или хирургической. Очень часто щадящее лечение представляет собой подготовительный этап перед операцией.
Консервативная терапия включает в себя:
- Медикаменты. Когда врач занимается лечением грыжи, он должен определенное внимание уделять симптомам патологии и облегчать жизнь пациенту. С целью снятия неприятных ощущений назначаются нестероидные противовоспалительные средства, ненаркотические и наркотические анальгетики. Какие-либо другие группы препаратов признаны неэффективными.
- Блокады. Малоинвазивная процедура, которая выполняется в том случае, если лекарства не дают эффекта. Она проводится под местной анестезией и заключается в доставке к ущемленному нерву обезболивающих средств и гормонов для снятия воспаления.
- Физиотерапию. Различные массажи, рефлексотерапия и другие подобные процедуры помогают временно снять воздействие на нервный корешок. Однако они не решают проблему с грыжей. Врач рекомендует подобное лечение лишь в качестве вспомогательной терапии.
Чтобы навсегда вылечить грыжу позвоночника, назначают операцию. Она проводится при неэффективности вышеперечисленных консервативных методик. Хирургическое вмешательство является мало травматичным и заключается в удалении грыжи.
Появление любых изменений кожных покровов и нижележащих тканей в паховой области должно настораживать и мужчин, и женщин. Грыжи пахового канала считаются очень распространенной проблемой среди мужского населения.
Появление любых изменений кожных покровов и нижележащих тканей в паховой области должно настораживать и мужчин, и женщин. Грыжи пахового канала считаются очень распространенной проблемой среди мужского населения.
Ошибочно полагать, что такое состояние организма является безвредным и не повлечет за собой серьезных последствий. Если вы заметили появление опухоли (или шишки) в паху, то следует сразу проконсультироваться у врача.
Для начала нужно выяснить, к какому специалисту обращаться, а также как происходит процесс диагностики и лечения этого патологического состояния. При обнаружении у себя основных симптомов паховой грыжи немедленно обратитесь к хирургу для прохождения обследования.
Врачи различают два вида грыж пахового канала у мужчин – косые и прямые. Однако, вне зависимости от вида, основными проявлениями этого патологического состояния являются:
- Появление новообразования в паховой области (справа или слева). На начальных стадиях грыжевое выпячивание выглядит как обычная припухлость, однако со временем шишка может приобретать значительные размеры. В положении лежа выпячивание обычно пропадает (если не произошло ущемление грыжевого мешка).
- Ощущение болезненности или жжения в месте выпячивания, дискомфорт усиливается во время физических нагрузок.
- Ограничение передвижения и подвижности в бедренном суставе чаще всего наблюдается у пациентов с запущенными формами болезни, когда грыжа приобретает очень большие размеры.
Идти к врачу нужно сразу после того, как вы заметили припухлость или выпячивание в паховой области. Не следует заниматься самолечением или пытаться самостоятельно вправить грыжу, так как это может привести к серьезным осложнениям.
При таком патологическом состоянии, как грыжа пахового канала, возможно развитие следующих осложнений:
- воспалительные заболевания яичек (из-за нарушения нормальной микроциркуляции крови);
- воспаление грыжевого мешка;
- ущемление;
- появление симптомов кишечной непроходимости.
При резких болях в области выпячивания, подъеме температуры тела или изменениях кожных покровов над опухолью нужно срочно обратиться к врачу или вызвать бригаду скорой помощи.
Паховая грыжа у мужчин не считается редкой патологией.
Это заболевания может развиться вследствие следующих провоцирующих факторов и причин:
- особенности анатомического строения пахового канала;
- патологические изменения в мышечной системе (при аутоиммунных или наследственных заболеваниях);
- интенсивные физические нагрузки: у мужчин симптомы грыжи чаще всего появляются при тяжелой работе, связанной с подъемом тяжестей;
- склонность к запорам, хронические заболевания дыхательной системы: при длительном кашле или натуживании в процессе дефекации, отмечается существенное повышение давления в брюшной полости, что приводит к образованию грыж;
- перенесенные оперативные вмешательства в паховой области;
Врач диагностирует грыжу при помощи опроса пациента и осмотра пораженного участка. Для диагностического процесса больного могут попросить покашлять, натужиться, принять горизонтальное положение.
Также врач проводит пальпацию грыжевого выпячивания, обращает внимание на болезненность, температуру и цвет тканей над грыжей.
Врач проводит пробное вправление грыжевого мешка и исследование наружного отверстия пахового канала.
Поскольку появление выпячивания может встречаться и при других заболеваниях, то врачи иногда прибегают к ультразвуковому исследованию опухоли.
Доктор лечит паховую грыжу исключительно хирургическим путем. Операция не отличается особой сложностью и не представляет проблему для опытного хирурга.
Путем проведения последовательных хирургических манипуляций врач рассекает грыжевой мешок и его содержимое вправляется обратно в брюшную полость.
Для укрепления пахового канала используют специальные сетки из синтетического материала, которые подшивают к живым тканям. Заключительным этапом оперативного вмешательства является зашивание операционной раны.
При развитии такого грозного осложнения, как ущемление грыжи, необходимо срочное проведение операции.
Если содержимое грыжевого мешка подверглось некротизации, то врачи производят полное его удаление в пределах жизнеспособных тканей.
В послеоперационном периоде важно избегать тяжелых физических нагрузок и предотвращать появление запоров.
В некоторых случаях у мужчин имеются серьезные противопоказания к операции (тяжелые заболевания дыхательной или сердечнососудистой системы).
Поэтому для улучшения их состояния врачи рекомендуют использование специальных поддерживающих бандажей.
Ношение бандажа также обязательно для мужчин, перенесших оперативное вмешательство на паховом канале.
Появление первых симптомов грыжи не всегда сопровождается визуализацией заболевания, иногда болезнь может протекать скрытно, давая осложнения на другие внутренние органы.
Боль в месте возникновения грыжи может быть острой или ноющей, усиливаясь при физических нагрузках, кашле и натуживании. Чтобы поставить правильный диагноз и приступить к лечению, необходимо обратиться к доктору и пройти полное обследование организма.
К какому же врачу следует обратиться при грыже, мы рассмотрим более детально.
В первую очередь, для постановки первоначального диагноза и прохождения последующего обследования, нужно обратиться к участковому терапевту.
Им будет назначен обязательный анализ крови и мочи, на основе которого пациент получит направление к профильному врачу и на дальнейшие диагностические процедуры.
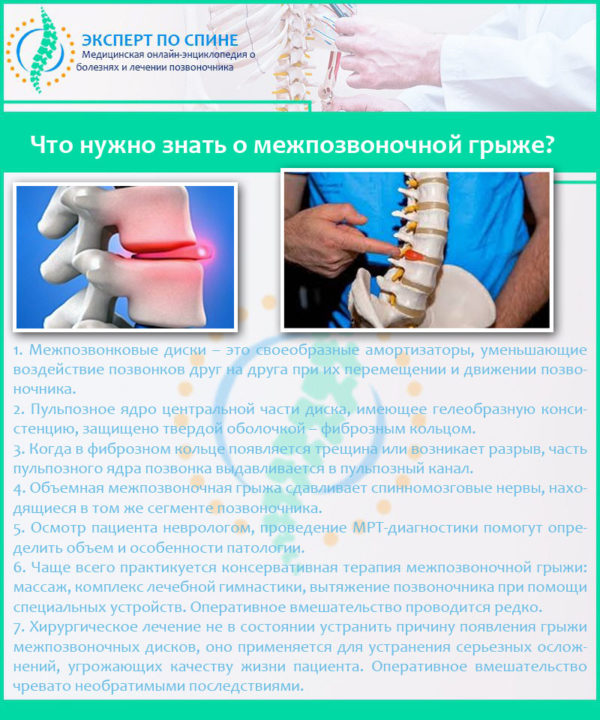
На первых этапах возникновения болезни пациент жалуется на боль в спине, которая может локализоваться в разных ее частях. Онемение нижних конечностей, слабость, изменения в походке и «сковывание» спины свидетельствуют об образовании межпозвоночной грыжи.
В некоторых случаях, заболевание может вызывать патологические процессы со стороны кишечника, органов таза, сердца, легких и сопровождаться мигренью.
Зачастую достаточно первичного осмотра терапевта, результатов анализов и рентгенологического исследования позвоночника, чтобы постановить диагноз грыжи позвоночника.
Перед началом лечения, больного должен осмотреть ортопед, так как именно он занимается лечением заболеваний, связанных с опорно-двигательным аппаратом.
Имея рентгеновский снимок, пациенту необходимо пройти магнитно резонансную томографию и ультразвуковое исследование. Данные методы диагностики покажут не только точное размещение грыжи, но и размеры образования.
Если у пациента наблюдаются сопутствующие заболевания, которые могут быть спровоцированные грыжей, не лишним будет консультация травматолога и невропатолога.
Помимо медикаментозного лечения грыжи позвоночника, пациент нуждается в специальной лечебно профилактической физкультуре, массаже, курсе мануальной терапии.
Подбор упражнений для восстановления поврежденный частей позвоночника осуществляет физиотерапевт, а массажные процедуры проводит профессиональный массажист.
В случает осложнений межпозвоночной грыжи и безрезультативности консервативных методов лечения, пациент направляется к хирургу, который специализируется на вертебральной хирургии.
Если больной страдает косолапием, плоскостопием или нарушениями осанки, обязательным является наблюдение у остеопата.
Грыжа Шморля сопровождается патологическими изменениями в позвоночнике и негативно сказывается на жизнедеятельности человека.
Боль в спине, изменение походки, быстрая утомляемость и изменение центра тяжести — основные симптомы заболевания.
Перечень специалистов, занимающийся лечением грыжи Шморля практически идентичный, как и при диагностике позвоночной грыжи.
Начальный осмотр проводится терапевтом, который выписывает направление на сдачу анализов и прохождение рентгенографии.
Далее, пациент обращается к ортопеду, который проведет дополнительную диагностику организма и назначит необходимое лечение.
На ряду с этим, больной может получить консультацию невропатологи и остеопата.
Основными методами исследования грыжи Шморля является магнитно-резонансная томография и УЗИ. С их помощью можно подтвердить или опровергнуть диагноз.
Если на фоне возникшей грыжи, наблюдается ряд сопутствующих расстройств, используют дополнительные диагностические меры: электромиографию, дискографию, электронейрографию или миелографию.
Лечением грыжи Шморля может заниматься врач вертебролог, но из-за новизны специализации, не в каждом населенном пункте есть доктор данного профиля. Его функции исполняет ортопед.
Паховая грыжа у мужчин легко визуализируется невооруженным глазом.
Выпуклость в области паха трудно не заметить, тем более что новообразование доставляет дискомфорт при ходьбе.
Кроме того, больной жалуется на боль при мочеиспускании, запоры, повышенную температуру тела, рвоту, тошноту. Лишь в редких случаях, паховая грыжа может протекать бессимптомно.
Обнаружив паховую грыжу, необходимо безотлагательно обратиться к терапевту. Изучив симптоматику заболевания и проведя физикальное обследование, больной должен сдать общий анализ мочи и крови, а также анализ каловых масс на наличие в них крови.
Дальнейшим лечением пациента будет заниматься хирург, который назначает дополнительные диагностические меры: УЗИ мошонки и пахового канала, брюшной полости и мочевого пузыря. Для получения более точных характеристик грыжи, проводится рентген с контрастным усилением.
При возникновении грыжи у взрослого, единственный способ избавиться от нее — это хирургическое вмешательство.
Консервативные методы лечения и народная медицина способны лишь снять симптоматику, но полностью выпячивание не уйдет.
У детей паховая грыжа часто носит врожденный характер и имеет склонность к самоизлечению. Если к двум годам у ребенка не происходит улучшений, проводится операция.
Возникновение пупочной грыжи у взрослых не всегда сопровождается ярко выраженной симптоматикой.
Выпячивание в области пупка не мешает вести привычный образ жизни, оно не вызывает дискомфорта и легко вправляется.
Когда грыжа начинает расти в размерах, нарушается нормальное функционирование внутренних органов и может произойти ущемление содержимого грыжевого мешка. Чтобы не допустить некроза тканей, проводится операция.
Пупочная грыжа у взрослых, в отличии от детей, не имеет склонности к самоизлечению. Чтобы полностью устранить патологию необходимо провести хирургическое вмешательство.
Когда органы брюшины выходят наружу через пупочное кольцо, грыжу трудно не заметить.
Однако, для получения более точного диагноза, безотлагательно нужно идти к врачу. Первичный осмотр проводит участковый терапевт, дальше больному необходимо сдать все анализы и уже с результатами общего анализа крови и мочи получить консультацию хирурга.
Для проведения диагностики пупочной грыжи пациенту делается рентген или ультразвуковое исследование органов ЖКТ. При выявлении сопутствующих заболеваний, человек проходит осмотр у гастроэнтеролога.
Так как пупочная грыжа лечится исключительно хирургическим путем, больной находится под постоянным присмотром хирурга. После проведения всех диагностических мер, больному делают операцию.
Пупочная грыжа у детей является довольно частой патологией. Выпячивание может появиться в первые дни жизни из-за постоянного натуживания мышц живота во время крика, или патологической слабости соединительных тканей.
Грыжу у детей диагностирует педиатр во время планового осмотра ребенка. В раннем возрасте пупочная грыжа имеет свойство проходить сама собой, по достижению ребенком 3-5 лет выпячивание может исчезнуть.
Весь этот период ребенок должен наблюдаться у хирурга, чтобы контролировать размеры грыжи и не упустить обострение болезни.
Если же после пяти лет, у ребенка грыжа не исчезла, а наоборот, продолжает расти, проводится оперативное вмешательство.
Появление выпячивания в области живота свидетельствует об образовании грыжи, которая требует безотлагательного лечения.
На первых стадиях развития болезни симптоматика практически отсутствует, грыжа легко вправляется и не мешает привычному образу жизни человека. Со временем может появиться боль в месте выпячивания, тошнота, расстройства ЖКТ, повышение температуры тела.
Чтобы не усугубить течение болезни и не допустить роста образования, больной нуждается в квалифицированной медицинской помощи.
Первый прием проводит терапевт, назначает необходимые анализы и проводит пальпацию выпячивания.
Для получения полных сведений о грыже, ее размерах, локализации и состоянии грыжевых ворот, проводится УЗИ передней брюшной стенки.
Консультация гастроэнтеролога является обязательной, так как необходимо обследовать органы ЖКТ на наличие воспалений и сопутствующий заболеваний.
Грыжа живота излечивается только путем проведения операции.
Консервативные методы лечения малоэффективны, они помогают снять симптоматику и улучшить общее самочувствие больного.
Хирург, после изучения выпячивания, назначает плановую операцию. Если грыжа на момент обращения к врачу ущемилась — проводится экстренное хирургическое вмешательство.
Грыжа пищевода или пищеводного отверстия диафрагмы сопровождается проблемами как со стороны желудочно-кишечного тракта, так и кардиологическими проблемами.
Пациент жалуется на изжогу, тошноту, трудности с глотанием пищи и боль в грудной части.
Для подтверждения диагноза и получения дальнейших установок к лечению, следует обратиться к терапевту.
Для диагностики заболевания проводит рентгенографию на основе бариевого контраста. Такой метод позволяет получить точное изображение грыжевого выпячивания. Фиброгастроскопия показывает состояние желудка и пищевода, а pH-метрия определят уровень кислотности в желудке.
Грыжа диафрагмы лечится консервативными методами, лишь при их неэффективности назначается плановая операция.
Весь период лечения пациент должен наблюдаться у гастроэнтеролога, пройти обследование у кардиолога.
Так как лечение включает в себя соблюдение правильного питания, понадобится консультация диетолога. Если спустя несколько месяцев болезнь не отступает, больного направляют к хирургу.
Лечение грыжи пищеводного отверстия диафрагмы хирургическим путем.
Многие пациенты не имеющие отношения к медицине, не знают к какому специалисту необходимо обратиться в первую очередь. Первый прием проводит терапевт, а дальнейшая диагностика и лечение будут назначены участковым врачом.
Пациенты, испытывающие проблемы со спиной (боли, онемение конечностей и другие нарушения), нередко подозревают у себя такой диагноз, как грыжа позвоночника.
При этом сразу возникает вопрос, куда нужно обратиться в первую очередь, какой врач лечит грыжу позвоночника.
Чтобы правильно на него ответить, необходимо сначала попасть к терапевту и пройти все необходимые диагностические процедуры.
Межпозвоночная грыжа образуется из-за травм или вследствие длительного давления позвонковых костей на диск, который впоследствии начинает сплющиваться. Центральная часть диска выходит за пределы нормального положения и начинает давить на кровеносные сосуды и нервные волокна спинного мозга.
В итоге человек практически всегда испытывает болевые симптомы, которые могут:
- иметь как регулярный, так и довольно редкий, несистемный характер;
- быть ноющими или резкими, даже простреливающими;
- резко усиливаться при смене позы, даже небольшой физической нагрузки;
- не давать нормально стоять на ногах, брать тяжести.
Эти симптомы нередко дополняются и другими признаками:
- наблюдается онемение рук и/или ног;
- чувство слабости, общее ухудшение самочувствия;
- головокружения, скачки артериального давления;
- в запущенных случаях – нарушения со стороны других органов (например, грыжи поясничного отдела нередко приводят к нарушениям актов мочеиспускания и дефекации).
Не стоит ставить диагноз самостоятельно и тем более проводить собственное лечение. В большинстве случаев болеющие просто теряют время, а болезнь начинает развиваться еще сильнее. Если обратиться к доктору с грыжей позвоночника как можно раньше, то и шанс на полное выздоровление гораздо выше.
Первое, что должен сделать человек – обратиться к своему участковому терапевту, который изучит историю болезни и жалобы больного.
Важно ответить на вопросы:
- как давно наблюдается боль;
- какая именно часть позвоночника болит;
- какой характер она имеет (ноющий, резкий, регулярный, редкий);
- в результате чего усиливается боль (после длительного стояния, физической нагрузки, смены позы, после ночного отдыха);
- каков характер работы;
- были ли травмы позвоночника.
Терапевт внимательно осматривает и выслушивает больного с межпозвоночной грыжей, ставит предположительный диагноз, после чего направляет его к узкому специалисту.
Основной врач по грыжам – это ортопед, который принимает людей с различными болезнями опорно-двигательного аппарата, в том числе с подозрениями на межпозвоночные грыжевые образования.
Ортопед осматривает пациента, анализирует историю болезни и жалобы.
После этого практически всегда назначаются диагностические процедуры для точного подтверждения диагноза и назначения корректного лечения (рентген, МРТ, компьютерная томография и другие методы обследования).
Если имеются грыжи позвоночника врач общей практики (терапевт) может направить и к такому специалисту, как травматолог.
Подобная практика распространена в небольших городах, где не хватает узких специалистов.
К нему человек может идти с подозрением на разные виды нарушений, а особенно часто – если происхождение болей и других симптомов напрямую связано с травмой.
Нередко негативное воздействие оказывает резкий рывок при поднятии тяжестей, спортивная травма поворот в неудобной позе и другие быстрые движения, приводящие к усилению уже развивающегося заболевания. Поэтому если говорить о том, к какому врачу обратиться в случае травм, в большинстве случаев это будет как раз травматолог.
При заболеваниях позвоночника к какому врачу обращаться в 1 очередь решает терапевт. Нередко он отправляет человека сразу к невропатологу.
Изучая результаты обследований (МРТ, компьютерной томографии и др.
), специалист определяет, насколько сильно зажаты корешки нервных волокон, можно ли их вылечить без оперативного вмешательства или без него не обойтись.
ОБРАТИТЕ ВНИМАНИЕ – При грыже позвоночника пациента нередко отправляют к невропатологу, чтобы принять окончательное решение о том, можно ли обойтись без операции.
В запущенных случаях, когда консервативное лечение не дает результата, именно решение невропатолога может привести как к хирургическому вмешательству, так и к отказу от него.
Если нужно знать, какой врач лечит грыжи позвоночника, то остеопат точно не будет стоять первым в списке специалистов.
К нему больного отправляют крайне редко.
Он может назначить курс физиотерапевтических процедур, причем если они не дадут нужного эффекта, то больному остается только отправиться на операцию
Статистика пациентов, кто посещал остеопата, говорит о том, что эффективность назначенного им курса терапии проявляется только в 33-35% от всех случаев. Поэтому при грыже позвоночника после остеопата чаще всего отправляют к хирургу, после чего проводят вмешательство.
Если терапевт или иной специалист сразу направляют больного к хирургу, это значит, что случай достаточно тяжелый, запущенный, и позвоночную грыжу предполагается лечить только оперированием. Бывают случаи, когда даже хирурги назначают курс консервативного (без вмешательства) лечения, который действительно приводит к выздоровлению, но чаще всего речь идет именно об операции.
Причина необходимости вмешательства в том, что, если не предпринять срочных мер, то:
- В результате развития болезни может произойти защемление спинномозговых волокон нервных клеток, в результате чего случится паралич нижних конечностей, и пациент утратит трудоспособность.
- При заболеваниях позвоночника к какому врачу не обратись, пройти диагностику нужно как можно скорее. Если же человек явно запустил свое здоровье, консервативное лечение не поможет – придется удалять поврежденную область на операции.
- Если защемленные нервы начнут воспаляться, боли станут нестерпимыми, и даже сильные обезболивающие могут не привести к желаемому эффекту. Таким образом, в таких случаях проведение операции практически неизбежно.
Если задавать вопросом, к какому врачу обращаться при грыже, то в случае с физиотерапевтом речь идет уже не постановке диагноза, а о конкретном курсе консервативного лечения. Курс прописывает ортопед или невропатолог, а физиотерапевт проводит соответствующие процедуры:
- магнитотерапия;
- лазеротерапия;
- УВЧ;
- электромиостимуляция;
- фоно- и электрофорез.
Читайте так же: Чем опасна грыжа: почему нельзя запускать болезнь
Этот специалист лечит особыми воздействиями рук на спину – подобно тому, как это делает массажист.
Однако в ответе на вопрос о том, какой врач лечит межпозвоночную грыжу, мануальный терапевт точно не стоит на первом месте.
К тому же такой вид лечения противопоказан, если речь идет об острых проявлениях заболевания, прогрессирующего в течение длительного времени.
Мануальной терапией можно воспользоваться, если направление дает сам терапевт.
К тому же важно учесть такие требования:
- Терапевт должен иметь соответствующий сертификат, подтверждающий его квалификацию.
- После процедуры боли должны ослабевать, общее ощущение должно давать комфортные чувства.
- Мануальная терапия не может быть единственным способом лечения, а тем более – альтернативой операции, если хирург или невропатолог приняли решение именно о вмешательстве.
ОБРАТИТЕ ВНИМАНИЕ – Несмотря на то, что массаж действительно оказывает полезное воздействие на организм, проводить его пациенту с грыжей может только профессионал. В остальных случаях рисковать недопустимо, потому что неумелыми действиями можно только навредить человеку.
Если задаться вопросом, к какому врачу идти во время восстановления после операции или же для лечения заболевания без хирургического вмешательства, то ответ будет одинаковым: это доктор, помогающий заниматься лечебными физкультурными занятиями. Специалист назначает необходимый комплекс упражнений, рекомендует определенные виды занятий дома или в спортзале, а также в бассейне (лечебное плавание).
Таким образом, к какому врачу идти с грыжевым образованием – этот вопрос решает терапевт. Первая задача человека – попасть на прием именно к нему. Сделать это нужно как можно быстрее, потому что болевые симптомы сами по себе не пройдут, а время работает только против больного.
пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник



 особенности анатомического строения пахового канала;
особенности анатомического строения пахового канала;