это печень на сто-то отреагировала не так. бяку слопали и деточку накормили. или смесь некачественная. дайте линекс. или галстену(1 капля)
было((( потом обнаружили стафилококк(
мамочка что-то не то съела.
Изменения в стуле вашего ребенка. Стул у новорожденного меняет цвет от черного до зеленого, а затем от коричневого до желтого. Первые несколько дней стул ребенка содержит черное дегтеобразное, вязкое вещество, так называемый меконий, который состоит из частиц, содержавшихся в амниотической жидкости и проглоченных ребенком. Малыш должен сходить меконием в течение первых 24 часов. Если стула нет, уведомьте своего врача. К концу 1-й недели стул становится менее вязким и имеет коричневато-зеленый цвет. Через две недели он становится желто-коричневого цвета и приобретает определенную консистенцию. Стул детей, вскармливаемых грудным молоком и смесями. Стул детей, вскармливаемых грудным молоком, сильно отличается от стула искусственно вскармливаемых детей. Если вы кормите ребенка грудью, то через 1-2 недели, когда ребенок получает больше жирного молока, выделяющегося после первого, жидкого, его кал становится желтого цвета, по консистенции напоминает горчицу. Так как грудное молоко оказывает послабляющее действие, стул у детей, находящихся на грудном вскармливании, бывает чаще, кал более желтый, мягче и имеет достаточно приятный масляно-молочный запах. Стул у искусственно вскармливаемых детей бывает реже, кал тверже, темнее, с зеленоватым оттенком и имеет неприятный запах. Хотя кал у новорожденных обычно горчично-желтый, пусть вас не беспокоит случайное появление зеленого кала, если ребенок чувствует себя нормально.
Что-то съела мама зелёное, если грудное вскармливание. В любом случае, если беспокоится малыш, лучше к врачу
Вам шуточки, шуточки. А на самом- то деле это очень страшно.
Ну я не мама,я взрослый врач,а вот вашему ребёнку необходимо подобрать правильное питание,но возможно и у него проблемы с кишечником.Надо обратиться к педиатору в детскую поликлиннику,а если ребёнок совсем не спокоен,то вызывайте скорую.
Почти у всех малышей такая проблема. Не стоит паниковать следуйте рекомендациям врача только не усердствуйте слишком. А вообще когда ребёнок адаптируется к лище эта проблема отпадёт сама по себе.
Если малыш полностью на грудном вскармливании, то цвет кала зависит от того что сьела мама. Если вы ничего нового не ели, тогда лучше педиатра спросить. Если есть температура, боли, вздутие, или совсем не спокойный ребенок — лучше вызвать педиатрическую бригаду скорой помощи.
было при заражении стафиллококом через молоко,ничего страшного, у медсестры спросите,я забыла уже как называется — лекарство от дисбактериоза . Пройдет))А молоко проверьте отдельно, в принципе если есть стафиллокок в бутылочке должен быть осадок в виде хлопьев желтого или зеленоватого оттенка.
зелень в стуле младенцев дает золотистый стафилококк. Достаточно частое явление. Лечится это стафилококковым бактериофагом 3 дня. Потом сразу надо давать либо бифидумбактерин, либо что-то другое в этом роде — длительно. Если снова позеленеет — повторить лечение. Постепенно полезные бактерии выживут стафилококк из организма. Успехов.
У моего ребенка тоже было такое.Ето нарушение кишечной микрофлоры.Причины разные-у нас например потому,что в роддоме сыну прокололи курс антибиотиков.Еще может из-за того,что Вы съели то,что ребенку через молоко передалось и не пошло т.к.он совсем маленький,кишечник очень уязвимый.Я давала сыну Линекс-результат нулевой.А помог ему бифидумбактерин сухой-3 раза в день не менее недели.Потом перерыв и еще можно.
Один знакомый гастроэнтеролог сказал:до года у детей стул имеет право быть любым.особенно совсем у маленьких.бактерии только заселились им(бактериям) надо между собой ужиться
Моя мама говорила, что у нее так же было со мной. Оказалось, что занесли стафиллакоковую палочку в роддоме.Но, возможно, что у вы просто спустя какое-то время заметили, что ребенок сходил по-большому Тогда возможно позеленение кала за счет окисления. И это нормально.Но если стул зловонный, пенистый и зеленый — это 100 % стафиллакок.
Часто зеленый кал указывает на наличие пупочной грыжи.Её лучше «заговорить».
Карина невздумай заниматься самолечением , и эксперементировать над своим крохой , идите в больницу и сдайте анализы лучше в платном медицинском центре.
если калл зеленоватого цвета то это ещё может указывать на наличие пупочной грыжи если она есть то нужно сразу её заговаривать если она с роду то будет проходит 3 недели иребёнок будет плакать давайте ему семена укропа место воды онн будет писать так как при пупочной грыжи ребёнок мало писает
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Статистика утверждает, что в числе самых распространенных заболеваний не последнее место занимают грыжи. Специалисты выделяют несколько разновидностей этой болезни, в зависимости от того, где возникает болевой очаг. Так, бывают шейная, грудная, поясничная грыжа. Надо заметить, что шейный отдел позвоночника – самый опасный в плане возникновения проблем, так как именно там по позвоночному столбу идёт снабжение кислородом таких важных органов, как сердце, лёгкие, печень. Поэтому лечение грыжи позвоночника шейного отдела – процесс очень ответственный, с которым лучше всего не затягивать, если не хотите остаться инвалидом.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Что же такое грыжа?
- Симптомы заболевания
- Диагностика грыжи шейного отдела
- Лечение грыжи межпозвонковых дисков в шейном отделе
Грыжа – это выпячивание, а иногда и выпадение диска, расположенного между позвонками, в позвоночный канал. Другими словами, диск, напоминающий по своему составу желе, прорывает более плотную оболочку в слабом месте и попадает наружу. Сравнить этот процесс можно с выдавливанием начинки из пончика. Разумеется, всё это приводит к защемлению нервных окончаний, которое дает о себе знать своеобразными болями.
Кто же более всего подвержен этому заболеванию? По наблюдениям статистики, грыжа возникает в основном в возрастном промежутке от тридцати до пятидесяти лет. Особенно сильный всплеск этого заболевания отмечается в тридцать пять-сорок пять лет. Наиболее уязвимыми являются мужчины. Что касается образа жизни, здесь у заболевания нет особых предпочтений: оно может поразить как офисного работника, ведущего малоподвижный образ жизни, в результате чего мышцы атрофируются, так и спортсмена, у которого частой причиной возникновения могут быть серьезные травмы.
Именно в силу этого, грыжа шейного отдела позвоночника опасна, и лечение нужно незамедлительное.
- Основной причиной появления болезни являются травмы. Это могут быть как родовые, так и обычные бытовые или спортивные травмы в зрелом возрасте. Поначалу они, как правило, не дают о себе знать, но с течением времени приводят к таким последствиям.
- Также к грыже могут привести такие заболевания, как спондилёз или остеохондроз.
- Врачи также отмечают риск возникновения заболевания у людей, ведущих сидячий образ жизни, имеющих неправильную осанку.
- Самая редкая из всех встречающихся причин – это дегенеративная патология.
Самым распространенным и показательным симптомом является боль. Обычно она появляется внезапно, человек ощущает тупую ноющую боль в области шеи. Так как грыжи нарушают процесс снабжения мозга кровью, то могут наблюдаться головокружения, неустойчивость походки, потеря внимания, нарушение координации движений, мигрени. Позже возможен так называемый «корешковый синдром»: защемление нервных окончаний приводит к онемению конечностей, своеобразным «мурашкам», а также к частичному нарушению чувствительности руки.
Шейный отдел позвоночника состоит из семи дисков, которым дали условное обозначение С1, С2 и т.д. Характер болей зависит от того, какой именно диск деформирован. Чаще всего грыжа возникает на уровне дисков С4-С7.
Разберемся с симптомами на каждом определенном уровне поражения.
Итак, если диск выпал в промежутке:
- С4-С5 – обычно больные жалуются на слабость в предплечье, онемения конечностей не наблюдается. Может проявляться болью в плече.
- С5-С6 – наиболее частый случай поражения. Отмечается слабость в мышцах плеча и мышцах, ответственных за разгибание конечностей. Онемение и болевые ощущения могут возникать в зоне большого пальца кисти.
- С6-С7 – второй по частоте уровень поражения. Боль в трехглавой мышце плеча. Покалывание проходит от предплечья до среднего пальца на руке.
- С7-Т1 – отмечается слабость в кисти, а также онемение руки в районе мизинца.
Все это, конечно же, общие симптомы, клиническая картина зависит от индивидуальных особенностей организма, и то, что характерно для одного больного, может отсутствовать у другого.
Ни один врач не поставит диагноз только на основе жалоб больного, он проведёт дополнительные диагностические исследования. Что же может назначить доктор?
Выделяются следующие методы диагностики:
- Магнитно-резонансная томография – относительно молодая диагностика, при которой болевые ощущения отсутствуют. Суть ее состоит в том, что при помощи магнитного поля врач получает целостную картину всех структур тела. Снимки представляют собой срезы. Переводя на общедоступный язык, можно сказать, что картина получается в виде фрагментов, подобных кусочкам колбасы, которые вы нарезаете для бутербродов. МРТ хороша тем, что можно увидеть всевозможные опухоли, абсцессы, разрастания тканевого покрова.
- Миелограмма – исследование рентгеновским аппаратом с помощью введения в спинной мозг контраста. Обследованный участок на снимке представляет собой пятно белого цвета, на фоне которого хорошо видны наросты, опухоли, а также наличие защемления нерва.
- Компьютерная томограмма – назначается обычно после миелограммы. Это абсолютно безболезненная процедура. Это позволяет получить двухмерные снимки. Особенно рекомендуется для выявления уровня повреждения позвоночника.
- Электромиография и скорость нервного проведения – определяет, с какой скоростью нервы и мышцы отвечают на электростимуляцию. Исследование проводится, чтобы подтвердить поражение нерва и мышечную слабость.
- Рентгеновское исследование – обнаруживает сужение щелей, артрические изменения в структуре позвонков, но полагаться только на одно это исследование при постановке диагноза нельзя.
Итак, диагноз поставлен и подтверждён, теперь самое время попробовать справиться с болезнью. Ни в коем случае лечение грыжи позвоночника шейного отдела нельзя осуществлять самостоятельно. Последствия могут быть самые плачевные. Только доктор сможет подобрать соответствующий именно вашему организму лечебный комплекс.
- Для удаления симптомов боли и исцеления используются различные средства.
- В основном это анальгетики с противовоспалительным действием: ибупрофен, диклофенак, индометацин.
- Можно использовать препараты, которые щадяще действуют на оболочку желудка, не приводят к бронхоспазмам. Это – найз, немесил, кеторол, кетанов.
- Из инъекций могут применяться амбене.
- Если болевой синдром очень силён и купировать его никак не получается, врачи прибегают нередко к блокадам, используя кенол, гидрокортизон с большой дозой витамина с новокаином.
- Заболевания шеи плохи ещё и тем, что затрагивают и психику больного, появляются такие симптомы, как раздражительность, плаксивость, нарушение сна. В таких случаях назначаются успокаивающие средства – радедорм, фенозепам, элениум, глицин. Помогут справиться с депрессией, улучшить настроение и снять тревогу коаксил, стимулон и другие препараты.
- Так называемыми отвлекающими средствами являются мази: троксевазин, диклофенак, финалгон.
Всё перечисленное выше считается основными консервативными (без вмешательства хирурга) методами лечения. Но существуют еще и дополнительные методы.
- Физиотерапия и упражнения. Включают в себя лечение теплом (всевозможные прогревания), ультразвуком. Также очень полезен комплекс упражнений австралийца Р. Маккензи. Основан он на прогибах в области плеч, позвоночника в разных положениях.
- Тракция, или по-другому вытяжка, осуществляется с помощью аппарата, в состав которого входят лямки. В результате этой процедуры увеличивается пространство между позвонками, что существенно снижает боль.
- Ношение корсета.
- Релаксанты для мышц, устраняющие болевые спазмы. Можно назвать некоторые из них: баклофен, мидокалм.
- Лечебный эффект дают и такие процедуры, как массаж, мануальная терапия.
Но если все перечисленные средства оказываются неэффективны, приходится отдавать себя в руки хирургов.
Самые частые операции, помогающие вылечить грыжу.
- шейная дискектомия передней поверхности шеи. Делается надрез и удаляется лишний кусочек диска, который давит на нерв. Вместо него вводится специальное костное вещество, способствующее сращению тканей;
- шейная дискектомия задней поверхности шеи. Аналогичная процедура, но делается сзади;
- замена поврежденного диска. Проводится обычно при передней дискектомии. Вместо удаленного сустава вставляется искусственный. Преимущество этого метода в том, что сохраняется подвижность, в отличие от сращения, когда косточки обездвиживаются.
- микроэндоскопическая дисектомия. Удаляется лишний кусочек кости, чтобы открыть доступ к нерву и диску, а уже потом удаляется сама грыжа.
Неправильное лечение грыжи позвоночника шейного отдела или отказ от ее лечения может привести к катастрофическим последствиям и спровоцировать другие заболевания.
- Одним из таких заболеваний является радикулит. Он может возникнуть на фоне воспаления нервных окончаний. Мало того, что заболевание довольно-таки болезненное, так еще и подвижность рук и шеи значительно ограничивается.
- При грыже сдавливаются кровеносные артерии. А это мешает насыщению головного мозга кислородом и нарушает кровоснабжение, что может послужить причиной инсульта.
- Ущемление нервных корешков, тот самый «корешковый синдром», тоже опасен своими последствиями, так как способен спровоцировать паралич конечностей, а это грозит полной обездвиженностью и инвалидностью.
Недаром говорится: «железо надо ковать, пока оно горячее», – так же и с болезнью. Лечить ее надо по горячим следам, тогда подвижность мышц и здоровье суставов сохранить можно на долгие годы.
Грыжа межпозвоночного диска или межпозвоночная грыжа — это заболевание, при котором происходит выпячивание части диска в позвоночный канал и сдавливание спинного мозга. В наше время это очень частое заболевание, которое приводит к временной потере трудоспособности или инвалидизации. 20% всех больных нуждаются в оперативном лечении. Почему? Давайте разбираться.
Каждый позвонок в позвоночнике соединяется за счет межпозвоночного диска. Он плотный по своей структуре, состоит из ядра, которое находится посередине, и колец, окружающих это ядро и состоящих из соединительной ткани. Межпозвоночные диски делают позвоночник прочным и гибким. Существует много заболеваний, которые приводят к разрушению межпозвоночных дисков, сюда относят, например, остеохондроз.
Причины болезни
Симптомы межпозвоночной грыжи
Диагностика грыжи позвоночника
Методы лечения
Лечебная физкультура
Как предотвратить появление грыжи
Чаще всего грыжа обнаруживается в поясничном отделе позвоночника, ведь именно на этот отдел приходится основная нагрузка. Крайне редко можно встретить грыжи в шейном и грудном отделе позвоночника.
Пик заболевания приходится на 25 – 50 лет. Редко можно встретить эту болезнь у детей, а если она и встречается, то является врожденной. У пожилых людей также не бывает межпозвоночных грыж, так как с возрастом уменьшается подвижность в межпозвоночном диске.
В основном грыжа позвоночника образуется как осложнение остеохондроза, различных инфекций и травм, а также из-за нарушенного обмена веществ и неправильной осанки. Кроме этого заболевание может возникнуть при резком повышении давления в межпозвоночном диске. Это может произойти при:
- сильном ударе или падении на спину;
- поднятие тяжелого предмета с земли;
- резкий поворот спины в сторону.
Как было сказано ранее, основной причиной развития болезни является остеохондроз. Поэтому люди с этим заболеванием, предрасположены к появлению межпозвоночной грыжи. Также сюда можно отнести людей с сидячим образом жизни:
Также межпозвоночная грыжа может развиться у людей, которые ежедневно поднимают тяжести, имеют лишний вес или искривление позвоночника.
Первоначальный симптом межпозвоночной грыжи – это боль. Чаще всего она появляется в момент поднятия тяжести, резком повороте спины. Вначале заболевание боль носит тупой и постоянный характер. Больной чувствует усиление боли при кашле, чихании, физической нагрузке, длительном стоянии или сидении.
Спустя некоторое время, когда грыжа увеличивается в размерах, боль появляется в бедре, ягодице и ноге. Боль становится резкой и стреляющей, появляются онемения конечностей.
Следующий симптом грыжи межпозвоночного диска – это невозможность движения в пояснице. Из-за боли, мышцы поясницы напрягаются и пациент не может полностью выпрямиться. Примерно через полгода от начала заболевания у больного появляется нарушение осанки.
Также при этой болезни нарушается стул – запор или понос, происходит задержка или недержание мочи, а также нарушение потенции.
Часто встречаются признаки поражения вегетативной нервной системы: снижение температуры кожи, ее пастозность, нарушение потоотделения и повышение сухости кожи.
Шейная и грудная грыжа проявляется аналогично. Пациент чувствует боль, онемение и покалывание пальцев рук, головокружение и искривление позвоночника.
Межпозвоночная грыжа диска является одной из самых частых причин длительных болей в спине. Но все же для постановки диагноза проводят много исследований, с целью исключить различные инфекции, опухоли, травмы, а также нарушение кровообращения в спинном мозге. Если боль в спине беспокоит на протяжении 2 месяцев, необходимо срочно обратиться к врачу. Своевременно начатое лечение поможет избежать тяжелых последствий заболевания и инвалидизации.
Очень тщательно исследуются больные, у которых признаки межпозвоночной грыжи возникли при таких условиях, как:
- недавно перенесенные травмы спины;
- детский и подростковый возраст;
- высокая температура;
- боль в спине похожа на удар электрическим током;
- боль в спине возникает в покое и не связана с движениями;
- боль в спине отдает в промежность, влагалище, живот, прямую кишку, ноги;
- боль в спине сопровождается нарушением менструального цикла;
- боль в спине появляется во время еды, акта дефекации и половых отношений;
- появление слабости в ногах, которая усиливается при ходьбе;
- болевые ощущения в спине стихают в положении стоя и усиливаются при лежании;
- боль не стихает более 7 дней и прогрессирует.
Сегодня точный диагноз такого заболевания, как межпозвоночная грыжа, помогают поставить следующие исследования: компьютерная томография и ядерно-магнитный резонанс. Эти методы диагностики помогают увидеть точные размеры грыжи позвоночника, определить структуру позвоночника на различных уровнях, выяснить отношение грыжи к спинному мозгу и нервам.
Лечение межпозвоночной грыжи — длительный процесс. Больному показан длительный постельный режим на 2 – 3 месяца. В это время пациенту назначаются обезболивающие и нестероидные противовоспалительные препараты – Найз, Диклофенак, Вольтарен и другие.
В некоторых случаях пациентам назначают кортикостероидные гормоны. Для уменьшения боли показано положение на спине с приподнятыми ногами и периодическая смена положения тела.
Примерно через месяц от начала заболевания боль стихает, но это не означает, что заболевание прошло. Для полного выздоровления необходимо не нарушать постельный режим и позволить межпозвоночным дискам восстановиться.
В острый период используется метод вытяжение позвоночника. Это довольно старый метод лечения, но последнее время используют его очень часто. При вытяжении происходит перепад давления в межпозвоночном пространстве и грыжа как бы «втягивается». Для проведения этой манипуляции нужно подобрать верное направление воздействия и соответствующую силу, чтобы не повредить позвоночник и не усугубить течение болезни.
В некоторых случаях врачи рекомендуют самому пациенту выполнять вытяжение, основываясь на болевых ощущениях. При правильном проведении процедуры болевые ощущения будут уменьшаться.
Если в течение 2 месяцев боль не проходит, появились нарушения функций тазовых органов, импотенция и онемения ног, показано оперативное лечение.
Выделяют несколько видов операций:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечение межпозвоночной грыжи лазером. Этот метод относят к малоинвазивной хирургии. Методика заключается в следующем: в межпозвоночный диск вводится световод, который нагревает элементы ядра и испаряет воду. Испарение воды ведет к уменьшению размера ядра диска и, соответственно, резкому уменьшению грыжевого выпячивания. Этот вид операции используется только при неосложненной грыже позвоночника.
Достоинства этой операции — в малой травматичности. Кроме этого, после операции остается низкая степень анатомических изменений. Эти факторы укорачивают проведение больного в стационаре после операции до 3 дней, а вся реабилитация занимает не более месяца.
Но есть в этом методе и минусы. Ведь сам лазер удаляет из диска воду, и за счет этого уменьшается грыжевое выпячивание, а другого терапевтического действия лазер не имеет и структуру позвоночного диска он не восстанавливает. Кроме этого после использования лазера в позвоночно-двигательном сегменте развивается воспаление, сопровождающееся отеком и прорастанием сосудов.
Лазеротерапия применяется сравнительно недавно, поэтому точных данных об отдаленных последствиях этой процедуры пока нет. Из выше сказанного можно сделать вывод, что возможности лазерной операции крайне ограничены.
К радикальной операции относят дискэктомию. Во время такой операции происходит удаление межпозвоночной грыжи с пораженным диском. После удаления патологически измененного диска врач ставит имплантат, чаще титановый. С помощью него сохраняется анатомическая структура позвоночно-двигательного сегмента. Такие операции проводят как при осложненных грыжах, так и при неосложненных.
Интересным является то, что в 10% случаев у больных не обнаруживается межпозвоночная грыжа. Это говорит о том, что болевые ощущения были вызваны другими причинами, на которые невозможно воздействовать хирургическим путем. Еще 15 – 20 % остаются недовольными после проделанной операции по разным причинам.
Эти факты заставляют периодически пересматривать показания к оперативному лечению заболеваний позвоночника, в том числе и грыж. Операция проводится только по строгим показаниям, а в остальных случаях все болезни лечатся консервативным путем. Восстановительный период после такого вмешательства длится несколько месяцев.
Межпозвоночный диск может выпячивать в любом направлении, поэтому при выполнении упражнений нужно следить за болевыми ощущениями. Если болевых ощущений нет – смело продолжайте его выполнять.
Если при выполнении упражнения появилась незначительная боль – не отказывайтесь от него, но делайте аккуратно, без резких движений. Если же при выполнении упражнения в позвоночнике появилась резкая боль – это означает, что его пока делать нельзя. Периодически снова повторяйте это упражнение и, если со временем боль будет уменьшаться — значит, вы на верном пути.
В начале лечение межпозвоночной грыжи избегайте упражнения на скручивание туловища. Также необходимо избегать прыжков и толчков в спину. Упражнения нужно выполнять 5 – 6 раз в день.
Комплекс упражнений разделить по 3 и каждый раз выполнять новые движения. Начинать занятие нужно с легких упражнений, постепенно переходя на более сложные. Не пытайтесь за 1 день вернуть себе здоровье – это не получится. Задача лечебной физкультуры – постепенное растягивание позвоночника и улучшение кровообращения на больном участке.
Эти упражнения выполняются с целью уменьшения болевых ощущений и создания условий для восстановления позвоночника.
- Вытяжение на наклонной доске. Это упражнение нужно делать каждый день в течение 5 – 20 минут. Для выполнения упражнения нужна широкая доска, с прикрепленными к одному краю лямками длиной 50 см. Лямки должны быть прикреплены на ширине плеч. Доску необходимо установить на высоту 1 метр или немного выше. Пациент ложится на доску на живот или на спину, продевая руки в лямки. Они фиксируют плечевой пояс больного. Во время вытяжения все мышцы туловища должны быть максимально расслаблены. Упражнение не должно причинять боль.
Вытяжение с наклоном вперед. Необходимо взять неширокую табуретку, чтобы свисали плечи, сверху положить подушку и лечь на нее животом. Вес тела нужно распределить между руками, ногами и опорой под животом. Во время выполнения упражнения мышцы должны быть максимально расслаблены, дыхание выполняется верхними отделами легких.
- Хождение на четвереньках. Передвигаться на четвереньках по комнате не сгибая рук.
- Плавание. Упражнения в воде не оказывают большой нагрузки на позвоночник. Лучше всего плавать на спине или кролем. При плавании брасом сильно напрягаются мышцы спины и шеи, поэтому на начальных этапах лучше исключить этот стиль плавания.
Цель этих упражнений — улучшить кровообращение поясничной зоны позвоночника, поэтому выполняя их, сосредоточьте внимание на пояснице.
- Лягте на спину, согните ноги в коленях, руки положите вдоль туловища. Обопритесь на лопатки, плечи и стопы и поднимите таз. Зафиксируйтесь в верхнем положении на несколько секунд и опуститесь. Повторить упражнение несколько раз.
- Встаньте на четвереньки и одновременно поднимайте противоположную руку и ногу. Зафиксируйтесь в таком положении на несколько секунд и вернитесь в исходное положение. Упражнение повторять 5 – 7 раз.
- Лягте на живот, кисти обеих рук положить под подбородок. Одновременно приподнимите руки, грудь и голову, но не отрывайте от пола ноги, таз и живот. Зафиксируйте это положение на 5 – 7 секунд, затем опуститесь. Повторять 3 – 5 раз.
Полностью вылечить непростую болезнь под названием межпозвоночная грыжа невозможно, но при соблюдении некоторых правил можно прожить полноценную жизнь без осложнений.
При подъеме тяжести нужно сгибать ноги в коленях, а не спину.
При переносе груза, его лучше держать ближе к себе. Так уменьшается давление на позвоночник.
При переносе тяжести нельзя резко сгибаться и разгибаться.
Нельзя носить тяжелые вещи в одной руки, особенно на большие расстояния. Необходимо равномерно распределять груз на обе руки.
Каждый человек знает, что лучше предотвратить развитие заболевания, чем его лечить. Особенно важным это является при болезнях позвоночника. Очень важно знать, как предотвратить развитие грыжи межпозвоночного диска.
- При ходьбе держите спину и голову прямо, не вытягивайте шею вперед.
- При сидении опирайтесь на спинку стула, спину держите прямой, ноги должны стоять на полу. Лучше использовать подставку для ног, чтобы колени были выше уровня бедер.
- Спать нужно на жестком щите, покрытым тонким матрацем. На мягкой койке можно спать на животе. Лучше всего спать на специальных ортопедических матрацах, которые изготовлены с учетом физиологии позвоночника.
Не переедайте. Лишний вес – серьезный удар для вашей спины. Правильно питайтесь. Ешьте белок для развития мышц и кальций для костей. Важно употребление калия для нормального водно-солевого обмена и витамин С, который укрепляет сухожилия и связки. Обязательно в рационе должны быть продукты животного происхождения – мясо, птица, рыба, молоко, сыр. В них содержатся аминокислоты, которые необходимы для полноценного синтеза белков. Старайтесь меньше есть консервированных продуктов и больше замороженных. Из напитков предпочтение отдавайте киселю и чаю на травах. Это может быть мята, шиповник, зверобой, череда, душица и другие травы. От кофе лучше отказаться. Также на костную систему плохо влияют соль, сахар, различные приправы, жареные и копченые блюда.
- Откажитесь от вредных привычек. Никотин оказывает суживающее действие на кровеносные сосуды, тем самым лишая межпозвоночные диски полноценного питания.
- Занимайтесь плаванием. Этот вид спорта идеально подходит людям с межпозвоночной грыжей. Если нет возможности посещать бассейн, то нужно выполнять физические упражнения дома.
Главное — помните, что нельзя заниматься самолечением и игнорировать рекомендации врачей. Своевременно начатое лечение поможет вам сохранить полноценную жизнь.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Самым распространенным и очень тяжелым проявлением остеохондроза позвоночника является грыжа межпозвоночных дисков. При развитии такого заболевания появляется болевой синдром, обусловленный компрессией нервных корешков спинного мозга, при этом он может сопровождаться параличами мышц ног, нарушениями работы тазовых органов, расстройством чувствительности и парезами. В этой статье мы разберемся, как лечить грыжу позвоночника.
Диски позвоночника с возрастом теряют свою эластичность, ухудшается питание тканей, межпозвоночный диск истончается, увеличивается риск формирования грыжи позвоночника. Рост позвоночника происходит до 30-ти летнего возраста, после чего резко ухудшается обмен веществ, он обеспечивается только благодаря движениям. Потому отсутствие регулярных нагрузок, малоподвижный образ жизни, тяжелая работа и травмы способствуют появлению грыжи позвоночника. Это заболевание может появиться в любом возрасте, но пока чаще всего им болеют мужчины среднего возраста.
Немалую роль также играют вредные привычки. Например, из-за курения понижается количество кислорода в крови, а позвоночный диск лишается жизненно важных веществ. Также часто этому заболеванию подвержены полные люди, хотя болевой синдром у них выражен меньше. А особенно тяжело течение заболевания у людей, которые находятся постоянно в сидячем положении или у тех, чья работа связана с поднятием тяжестей.
Основной жалобой практически у всех больных является болевой синдром. Обычно боли возникают еще в юношеском возрасте даже после умеренных физических нагрузок, продолжительного неудобного статического положения в постели или на рабочем месте. Нередко болезнь возникает при наклоне с резким поворотом в сторону, особенно в сочетании с поднятием тяжестей.
Характерна в данном случае неожиданная, но не слишком сильная боль в пояснице. Позже появляется слабость и боль в одной из ног, иногда она сопровождается потерей чувствительности. При резких движениях, чихании, кашле или излишнем напряжении боль резко усиливается до такой степени, что больной нуждается в постельном режиме. Некоторого облегчения в этом случае можно добиться, приподняв или положив ноги на подушку (в положении лежа, конечно).
Различают два этапа болезни.
- Первый характеризуется болью в области поясницы, что говорит о наличии дегенеративно-дистрофического процесса. Под воздействием таких изменений меняется и структура фиброзного кольца, в нем появляются трещины, что существенно снижает его прочность. Начинает выпячиваться пульпозное ядро, может возникнуть отек местных тканей, начаться спаечный процесс. В результате, когда выпячивающееся ядро достигает нерва, появляется болевой синдром.
- На втором этапе болезни меняется характер болевого синдрома. Он обуславливается компрессией и натяжением корешка, который, в свою очередь, может воспалиться, и боль начнет «отдавать» в конечности или другие части тела.
На ранних стадиях больной в большинстве случаев боли не ощущает, что является определенной проблемой, поскольку нет возможности вовремя заметить и диагностировать проблему. Но если на серии снимков магнитно-резонансной томографии врач заметил грыжу, а человек еще не ощущает последствий ее наличия – это не значит, что ее пока можно не лечить. Такая ситуация предполагает наличие остеохондроза, а значит межпозвоночная грыжа может появиться на абсолютно любом диске. Гораздо легче диагностируется это заболевание по симптомам:
- боль в пояснице, руке или ноге (дислокация зависит от места появления грыжи);
- трудности при ходьбе, тянущая боль, слабость мышц;
- чувство онемения, покалывания, «ползанья мурашек» и т.д.;
- резкая боль при наклоне головы, чихании, кашле, поднятии вперед ноги;
- в тяжелых случаях – практически невыносимая боль при ходьбе, которая не дает возможности перемещаться.
При этих симптомах следует немедленно обратиться к врачу, поскольку велика вероятность формирования межпозвоночной грыжи.
В соответствии с симптомами также определяется, в каком именно отделе позвоночника появилась межпозвоночная грыжа.
При появлении в шейном отделе:
- боль в руке, плече;
- онемение пальцев;
- головная боль и головокружение;
- скачки давления;
- нарушения сна и памяти.
При появлении в грудном отделе:
- боль в грудном отделе в сочетании с кифосколиозом или сколиозом;
- постоянная боль в грудном отделе;
- онемение некоторых частей грудной клетки;
- боли в межлопаточной области;
- боль в сердце, которая возникает при резких поворотах корпуса.
При появлении в поясничном отделе:
- боль в ноге;
- онемение пальцев ноги;
- боль в стопе или голени;
- онемение или острая боль в паху;
- постоянная боль в пояснице;
- нарушение подвижности поясничного отдела позвоночника.
Межпозвоночная грыжа диагностируется с помощью процедуры магнитно-резонансной томографии позвоночника, которая, на сегодняшний день, является одним из самых точных методов исследования.
Проходить процедуру МРТ позвоночника лучше в клинике, имеющей много положительных отзывов от пациентов. Например, можно выбрать «Европейский диагностический центр», специализирующийся именно на МРТ исследованиях. К пациентам здесь индивидуальный подход, обследование проводится на современном мощном оборудовании – томографе 1.5 Тесла.
За подробной информацией о предлагаемых «Европейским диагностическим центром» услугах можно зайти на сайт edc.ru. Здесь же, заполнив форму заявки, легко записаться на звонок из клиники. Администратор обязательно перезвонит, чтобы уточнить дату и время диагностики. Расскажет о документах, которые следует иметь с собой, о вероятной специальной подготовке к исследованию. Можно позвонить самостоятельно по контактному телефону 8 (495) 363-85-06.
Добраться до центров просто – они находится неподалеку от станций метро Нагатинская и Шаболовская. Через пару часов после диагностики у вас на руках уже будет поставленный экспертом диагноз. Кроме того, можно при желании получить электронный носитель с записанными на него результатами МРТ, либо эти данные высылаются на е-мейл пациенту.
Давайте разберемся, как можно лечить грыжу. Нужно учитывать, что организм человека обладает потрясающими способностями к самозаживлению. Это относится и к повреждениям межпозвоночных дисков. Поэтому шанс вылечиться полностью есть практически всегда.
В принципе, учитывая вышесказанное, это заболевание может пройти за 2-3 месяца покоя и постельного режима. Это лучший вариант выздоровления без осложнений. Рекомендуется также прием болеутоляющих и противовоспалительных препаратов, что не только ускорит выздоровление, но и уменьшит боли. Через 3-4 недели боли существенно ослабнут, но грыжа еще не будет залечена, так что нужно поддерживать постельный режим еще в течении месяца. Но есть в этом случае и проблема – за этот период времени существенно ослабнет мышечный корсет спины, и только избавившись от одной грыжи, мы практически сразу рискуем заработать другую. Самые надежные и быстрые способы лечения:
- ХИЛТ терапия (уменьшает грыжу)
- Электрофорез карипазима (курс на 30 дней)
- Лазеротерапия МЛС
- Хивамат (боль проходит за 2 сеанса)
Так что задумайтесь, где лечить грыжу позвоночника – предпочтение стоит отдавать известным врачам и клиникам, которые уже имеют большой опыт решения проблем такого рода.
Отдельно стоит вопрос, как лечить грыжу шейного отдела позвоночника. Шейный отдел – вообще очень проблемный, обеспечить ему покой в достаточной степени очень тяжело, обезболивающие средства не всегда снимают болевой синдром, соответственно, очень медленно проходит воспаление. А это вдвойне неприятно, потому что через шею проходит масса нервных структур и сосудов. Именно поэтому нередкими бывают случаи операций по удалению именно таких грыж. Похожие проблемы могут возникнуть и с грыжей в любом другом отделе позвоночника, тогда и встает вопрос о оперативном вмешательстве и операции.
В некоторых случаях, операция – единственное правильное решение. Но нельзя забывать, что и в этом случае есть масса сопутствующих проблем. Операцию делают только при очень серьезных показаниях к ней. Например, при грыже межпозвоночных дисков в поясничном отделе речь о оперативном вмешательстве заходит только тогда, когда у пациента наступает недержание мочи и кала, или же боль не дает возможности двигаться больше 2-3 месяцев. Но операция, решив эту конкретную проблему, имеет свои минусы – при ней приходится разрезать поддерживающие позвоночник связки, в результате чего на порядок увеличивается риск появления новых грыж.
Но превалирующим при лечении грыж межпозвоночных дисков остается все же консервативный метод. Он заключается в обеспечении постельного режима, обезболивании, снятии воспаления, мануальном воздействии (массажи или мануальная терапия), при легких состояниях – лечебная физкультура, направленная на восстановление мышечного корсета.
Но и здесь есть свои подводные камни, поэтому, если вы задумались, как лечить грыжу позвоночника без операции, то доверяйтесь только серьезным специалистам. Нередко люди едут в разрекламированные санатории, где лечат грыжу позвоночника, не зная о реальном опыте или квалификации работающих там врачей. Стоит отметить, что некоторые процедуры (особенно это касается медикаментозных методов и мануальной терапии) способны быстро снять болевой синдром на непродолжительное время. Вы уедете из санатория в полной уверенности, что уже здоровы, на самом же деле болезнь никуда не пропадет и очень скоро вновь напомнит о себе, причем речь будет идти о более тяжелом течении болезни. Почему так?
Есть ряд моментов, на которые стоит обращать внимание. Например, медикаментозные блокады. Они довольно эффективны, когда речь идет только об обезболивании, но с ними нужно быть крайне осторожным. Они имеют сиюминутный эффект, но при этом создают сразу ряд проблем. Во-первых, человек начинает активно двигаться (боли то уже нет), в итоге происходит компрессия и раздражение зажатых нервов, которые дадут о себе знать с новой силой, как только действие медикаментов пройдет. Во-вторых, лекарства вводятся в сам воспаленный очаг, что также не способствует скорейшему выздоровлению, а период реабилитации существенно удлиняется.
Очень эффективной может быть использование вытяжки позвоночника. Но только по показаниям врача и в указанных им рамках. Бесконтрольные попытки людей провести вытяжку позвоночника, чтобы ускорить выздоровление, часто дают обратный эффект. Неправильные «вытяжки» приводят к тому, что может быть защемлена уже существующая грыжа, а могут также образоваться многочисленные протрузии, которые являются первой стадией грыжи позвоночника. Если уж мы думаем, как лечить заболевание позвоночника, то нужно думать, как именно лечить, а не усугублять состояние больного.
Многие считают гарантированным способом лечения массажи и самостоятельные занятия специальной лечебной гимнастикой. На самом деле все не так просто, контроль врача все равно должен быть. Ведь массаж – это работа с мягкими тканями человека, не учитывающая специфику других частей тела. А организм нужно лечить индивидуально и в целом, а не его отдельные компоненты. Кроме того, многие массажисты не имеют достаточной квалификации, они не слишком умело используют элементы мануальной терапии, что приводит к неустойчивости (нестабильности) позвоночника и суставов, что, в сочетании с уже имеющейся болезнью, может привести к инвалидности.
Самостоятельное лечение (даже в соответствии с рекомендациями врача) далеко не всегда допустимо. Причина в том, что ощущения человека могут быть искажены в результате болезни и будут неправильно трактоваться организмом. Учитывайте, что межпозвоночная грыжа – это проблема позвоночника, больной может чувствовать онемение пальцев или участков кожи, «беганье мурашек» и тому подобные эффекты, которые способны сбить с толку при попытках самостоятельного лечения.
Еще раз повторимся, если вы думаете о том, как лечить межпозвоночную грыжу позвоночника, то обращайтесь к врачу, иначе вы рискуете не только не выздороветь, а и серьезно усугубить ситуацию, доведя дело до инвалидности.
А уберечь себя от столь неприятного развития событий не слишком сложно. Нужно просто:
- регулярно проходить медосмотр (не тот, который для «галочки», а который будет реально оценивать состояние вашего здоровья) в любом возрасте;
- поднимать тяжести правильно, т.е. сгибать ноги в коленях, удерживая спину прямой, равномерно распределяя нагрузку на позвоночник;
- избегать переохлаждений и сквозняков;
- не слишком увлекаться бодибилдингом;
- не делать резких поворотов туловища при наклоне с поднятием тяжести.

При операции малоинвазивной дискэктомии используется уникальная рентгенологическая система O-ARM, которая позволяет получить трехмерное изображение операционного поля.
На место удаленного диска устанавливается эндопротез – так называемый динамический фиксатор. Благодаря ему весь объем движения позвоночника сохраняется.
Госпитализация после операции дискэктомии в «Ассуте» составляет всего 1 день. Период восстановления длится 2-3 недели. По истечении этого срока пациент возвращается к привычному образу жизни.
Ознакомиться с ценами на лечение межпозвоночной грыжи в израильской клинике Ассута
- Симптомы и лечение тендовагинита коленного сустава
- Как сберечь красивую осанку при работе в офисе?
- Причины развития и терапия акропарэстезии
- Проявления и лечение субдурального абсцесса спинного мозга
- Почему ломит кисти рук?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
29 сентября 2018
- Что может быть причиной шума и давления в ухе?
Что делать, если прописанное лечение остеохондроза не помогает?
К какому врачу идти при таких симптомах?
Могут ли боли в пояснице появиться из-за псориатического артрита?
Можно ли заниматься единоборствами после установки импланта?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
источник
Часто у молодых родителей возникает паника, когда появляется грыжа у грудного ребенка. Патология развивается у 25% детей. У недоношенных деток процент возникновения пупочной грыжи выше. На вопрос, как понять, что у новорожденного грыжа, легко найти ответ, главное — наблюдение, ведь отчетливо грыжа у новорожденных видна во время плача.
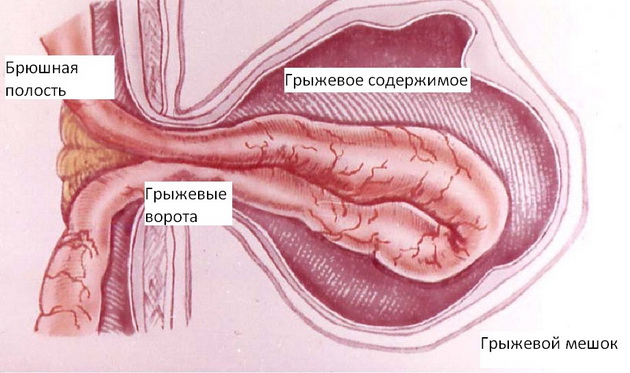
Не стоит поднимать панику при выявлении симптомов грыжи у младенца, при своевременном лечении она полностью уходит. Конечно, это лечение займет немало времени, но результат обязательно будет.
Ошибочно считается, что симптомы грыжи у новорожденного появляются из-за неправильного обрезания пуповины или наложения на нее зажима на пуповину — но это никак не влияет на развитие патологии. Главное, понять почему у новорожденного грыжа.
Грыжа у новорожденного может развиться на фоне определенных факторов как во внутриутробном периоде, так и после рождения:
- осложненная беременность;
- недоношенность плода;
- маленький вес при рождении;
- генетическая подверженность к слабости мышц пресса;
- врожденная аномалия соединительной ткани;
- рахит;
- метеоризм;
- запоры;
- частый и протяженный плач младенца;
- сильный и частый кашель;
- патология передней брюшной стенки.
Многое зависит от внутриутробного развития плода, на которое может повлиять питание матери. Ведь ткани плода формируются за счет правильного питания, а употребление крепкого кофе, большого количества острой и копченой пищи, алкоголя, а также курение приводят к формированию тканей ребенка мягкими, и без тонуса. Это впоследствии приводит к формированию пупочной грыжи у малышей.
Как определить признаки грыжи у новорожденного? Ее может заметить не только врач, но и сами родители малыша. На животике можно увидеть выпячивание пупка во время плача, крика или потуживания чада. Пупочная грыжа внешне проявляется как овальная или округлая выпуклость. Это выпячивание несложно вправляется и не доставляет ребенку лишнего беспокойства. Границы выпячивания зависят от размера пупочного кольца. 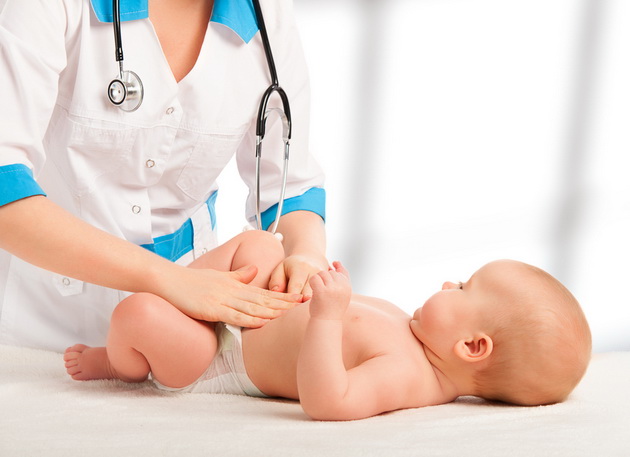
После появления грыжи в первые месяцы ее размеры могут незаметно увеличиться. При крупной величине грыжи в районе пупка постоянно имеется припухлость, которая при напряжении мышц живота увеличивается в размерах.
Со временем размер грыжи может стать больше. При надавливании пальцем на область пупка – палец проникает в брюшную полость, что свидетельствует о наличии пупочной грыжи.
Чаще эту патологию распознает детский врач и детский хирург во время планового прохождения комиссии. Параллельно с пупочной грыжей из-за слабых мышц передней брюшной стенки распознается расхождение прямых мышц живота.
Кал при грыже у грудничка не меняется, цвет может меняться от принятой пищи.
Бывает грыжа белой линии живота у новорожденных, которая у малышей считается врожденной патологией. Дети с такой грыжей плаксивы, а ее длительное развитие может привести к ущемлению, что опасно не только для здоровья ребенка, но и для его жизни.
К врожденным патологиям относятся: спинно-мозговая и мозговая грыжа у новорожденных, грыжа яичек у грудничка, черепно-мозговая грыжа у новорожденного.
Особое внимание и наблюдение требует грыжа в яичках у младенца. Подробнее о паховой грыже у новорожденных →
Чтобы правильно был поставлен диагноз, необходимо обратиться к педиатру, который при пальпации живота сможет определить есть ли пупочная грыжа. При подозрении наличия ущемленной грыжи необходимо произвести УЗИ, которое можно проводить даже грудным деткам. 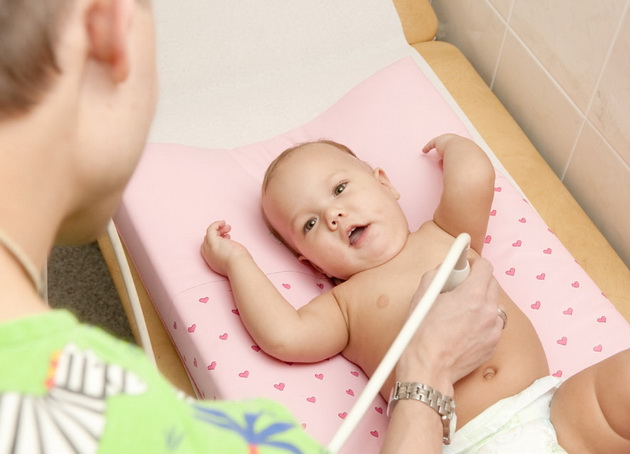
Также необходим сбор анамнеза со слов мамы ребенка, который поможет определить факторы формирования пупочной грыжи.
Если причиной являются запоры и колики – то необходимо сделать ОАК, анализ кала, капрограмму, посев на дисбактериоз.
Грыжи в некоторых случаях способны спонтанно закрываться. Но если симптомы грыжи у грудничков сохраняются более 5 месяцев, даже после консервативного лечения, необходимо с хирургом обсудить вероятность хирургического вмешательства.
К консервативным методам лечения относят:
- массаж общий;
- массаж области живота;
- частое выкладывание малыша на живот;
- лечебная физическая культура.
Лечебную физкультуру и общий массаж делают массажист или врач по ЛФК.
Массаж животика представлен как поглаживание по часовой стрелке, которое родители должны исполнять для малыша перед каждым приемом еды, а потом нужно минут на 10 выкладывать его на животик.
Выкладывание должно быть на жесткой поверхности (пеленальный столик), но не стоит ребенка оставлять одного, так как он может упасть. При таком выкладывании очень сделать легкий массаж, поглаживая спинку, ручки и ножки. Этот метод может помочь при небольшом размере грыжи. 
Можно использовать пластырь от грыжи для новорожденных. Такая повязка полоской в 4 см накладывается на 10 дней вокруг живота. Если по истечении этого срока грыжа не ушла, повязку разрешено наложить еще на 10 дней.
Если три раза по 10 дней использовать такую повязку – появляется возможность избавиться от грыжи. Но не всем этот метод подходит, так как из-за пластыря может быть раздражение чувствительной кожи новорожденного.
В вопросе, как лечить грыжу у новорожденного ребенка, прибегают к использованию народных методов.
Народное лечение грыжи новорожденных проводится:
- С помощью глины. Из глины создается лепешка, которая заворачивается в бинт и нагревается до температуры тела, потом ее необходимо расположить в области грыжи и зафиксировать пластырем. Как только глина начнет подсыхать – лепешку убирают. На следующий день процедуру необходимо повторить. При благоприятном исходе после двухразовой процедуры грыжа светлеет, а через три недели – уходит.
- С помощью чеснока. Тертый чеснок укладывают на область грыжи и через несколько часов грыжа исчезает. Но этот метод может привести к ожогу чувствительной кожи ребенка. И потом придется лечить сам ожог.
- С помощью старого медного пятака. Монету протирают и заворачивают в ткань, затем укладывают на грыжу и фиксируют пластырем. Либо монету греют в руках, а потом с помощью ее водят по животику, иногда останавливаясь на области грыжи.
Некоторые родители говорят, что сера от грыжи для новорожденных — эффективное средство. Она заказывается в аптеке и принимается внутрь.
Самое неприятное и опасное осложнение – ущемление пупочной грыжи. У новорожденных это осложнение появляется очень редко, но о нем необходимо знать. Молодых родителей должно насторожить появление следующих признаков:
- беспокойство малыша;
- сильный плач;
- отказ от еды;
- покраснение или бледность покровов в области грыжи;
- уплотнение выпячивания;
- появление рвоты у младенца.

При появлении ущемленной грыжи незамедлительно требуется оперативное лечение. Нельзя медлить, потому что может произойти некроз (омертвление) тканей, что приводит к необратимым тяжелейшим последствиям.
В первую очередь необходимо избегать чрезмерного натуживания ребенка, а для этого нужно предупреждать появление запоров и вздутия живота.
При чрезмерном газообразованиипомогут малышу Эспумизан, Беби-калм, Боботик, Плантекс, Саб-симпекс, укропная водичка. При частых запорах используют Дюфалак, Глицериновые свечи, Микролакс (микроклизмы).
Также нужно постоянно укреплять мышцы живота у новорожденного – выкладывать его чаще на животик.
Лучше предупредить недуг, чем лечить. А для этого нужно постоянно с ребенком заниматься гимнастикой, выкладывать на животик. Если все-таки не удалось предупредить появление патологии – необходимо соблюдать все рекомендации врача и не заниматься самолечением. Зная, как определить грыжу у грудничка, родители смогут вовремя принять меры.
Все описанные признаки грыжи актуальны для новорожденных мальчиков и девочек — симптомы не зависят от пола ребенка.
источник
Каловые массы человека могут многое сказать о его здоровье. Цвет, консистенция и другие параметры отображают уровень содержания тех или иных веществ в организме, а также возможные негативные процессы, которые в нем протекают.
Кал имеет свои общепринятые характеристики, которые обозначают, что со здоровьем все в порядке. Возможно, это не самая приятная тема, но каждый должен знать параметры стула.
-
Цвет. У здоровых людей, в меню которых разнообразная пища, кал имеет окраску от желтоватой, до темно-коричневой. Конечно, этот параметр варьируется в зависимости от типа продуктов, употребленных в то или иное время, но в целом не должно быть какого-то необычного цвета.
Шкала консистенции и формы стула
Количество опорожнений кишечника
Суточная норма кала от 120 до 500 г
Внимание! У некоторых людей существуют индивидуальные особенности кала, связанные с врожденными аномалиями, патологиями или образом жизни (например, вегетерианцы). Если в целом ничего не беспокоит, то не стоит опасаться за свое здоровье.
Сравнительная характеристика цвета кала и причин, его вызывающих.
· наличие в пище окрашивающих продуктов (черника, ежевика, черный виноград, чернослив);
· язва желудка или кровотечение в ЖКТ.
· малое количество клетчатки в рационе и преобладание жиров;
· применение лекарственных препаратов, содержащих витамин А или антибиотик «Рифампицин»;
· наличие язв, опухолей, полипов в ЖКТ;
· присутствие паразитов в кишечнике.
· прием препаратов растительного происхождения и БАДов;
· синдром раздраженного кишечника;
· уменьшение в желчи солей желчных кислот.
· нарушение всасывания жира;
· синдром Жильбера, в результате которого из-за сбоя в работе печени в крови накапливается билирубин;
· нарушение работы поджелудочной железы.
· закупорка желчных протоков;
· применение некоторых медикаментов, избыток поливитаминов.
· прием лекарственных препаратов с кальцием и антацидами;
· рентгенологическое исследование с применением красящего вещества (сульфат бария).
Если фекалии в течение нескольких суток продолжают быть окрашены в неестественный цвет, который не связан с употреблением препаратов или продуктов питания необходимо проконсультироваться со специалистом, чтобы выяснить природу этого явления.
Если в кале обнаруживаются примеси крови – это показание к немедленному обращению к врачу, ведь возможно это признак начала внутреннего кровотечения.
В обычной ситуации доктор собирает анамнез, беседуя с пациентом, а затем назначает ряд диагностических исследований по показаниям.
- Анализ крови: общий биохимический, а также коагулограмма (тест на свертываемость крови).
- Анализ кала на паразитов и следы крови.
УЗИ кишечника, прямой кишки
Если причина ненормального цвета фекалий не зависит от рациона и медицинских препаратов, то, скорее всего, проблема в следующих органах:
- печень;
- селезенка;
- поджелудочная железа;
- желчный пузырь;
- желудок;
- кишечник.
Наиболее распространенные заболевания, которые изменяют цвет стула.
- Гепатит и цирроз печени. Накопление токсических веществ в тканях печени ведет к ее воспалению и неспособности выполнять свои функции: производить белки и ферменты, регулировать уровень холестерина.
- Дивертикулит – воспаление тканей кишечника, с образованием небольших наростов, в которых остается пища и размножаются бактерии.
Схематическое изображение патогенеза язвы желудка
Симптомы патологии селезенки
Двенадцатиперстная кишка. Начальная часть двенадцатиперстной кишки расширена — это ампула или луковица
На схеме показана луковица 12-перстной кишки
Для справки! Окрашивание стула может происходить постоянно или эпизодически во время обострения заболеваний. В некоторых случаях, изменение цвета кала происходит на протяжении всей жизни человека, если его диагноз не поддается лечению.
Для того, чтобы вернуть стулу нормальную консистенцию и цвет, необходимо выявить причину изменений и начать лечение.
В первую очередь нормализуется рацион и исключаются вредные привычки.
Избавьтесь от вредных привычек
Если причиной атипичного зеленого стула выступили инфекции, отравление, дизентерия, назначаются препараты абсорбенты, средства восстанавливающие водно-солевой баланс, пробиотики и пребиотики, помогающие нормализовать микрофлору желудка и кишечника.
Пребиотики и пробиотики: классификация, препараты
По показаниям при остальных заболеваниях могут применяться:
- обезболивающие препараты;
- противовоспалительные;
- антибиотики;
- ферментативные препараты;
- спазмолитики;
- венотонизирующие средства;
- слабительные или наоборот, противодиарейные средства;
- антацидные препараты;
- противогельминтные препараты;
- антикоагулянты;
- гомеопатические средства.
Свечи с облепихой и «Анестезол» могут применяться при болезнях кишечника
В некоторых случаях требуется хирургическое вмешательство, например, для удаления полипов, различных новообразований, остановки кровотечения во внутренних органах.
При адекватном лечении результат наступает довольно быстро, больного перестают мучить диарея, запоры, боли и аномальный цвет кала.
Фекалии – это не просто переработанные продукты, это, как и другие выделения из организма, показатель здоровья человека. Поэтому тщательное наблюдение за цветом своего стула поможет предотвратить многие болезни.
источник
Цвет кала здорового человека может варьироваться от светло-коричневого цвета до темно-коричневого цвета. Такой окрас обуславливается наличием в кале продукта, который вырабатывается в результате процессов пигментного обмена.
Цвет либо оттенок каловых масс может изменяться по причине:
- приема некоторых лекарственных препаратов, например, гематогена, солей висмута, каломеля. В таких случаях кал может иметь черный или зеленый цвет;
- употребленных некоторых продуктов питания. Например, после употребления спаржи, листьев салата и щавеля кал приобретает зеленоватый оттенок. А после употребления ягод черной смородины, вишни и черники он может окраситься в черный цвет;
- преобладания в продуктах тех или иных пищевых веществ. Например, при употреблении большого количества молока цвет кала может стать золотисто-желтым, при употреблении мясных и колбасных изделий – черно-коричневым, а при употреблении растительной пищи – светло-коричневым.
Однако изменение цвета и оттенка каловых масс может свидетельствовать и о развитии некоторых патологических процессов в организме и являться одним из симптомов следующих заболеваний:
- цирроз печени;
- язва желудка;
- развитие злокачественных и доброкачественных новообразований;
- гепатит;
- эрозия желудка;
- кровотечения из геморроидальных узлов:
- кровотечения из прямой кишки.

Если цвет кала беспричинно изменился, то есть этому не предшествовал прием определенных медикаментов и пищевых продуктов, необходимо немедленно обратиться за медицинской помощью. Ведь своевременно поставленный диагноз поможет устранить проблему на ранних стадиях своего развития, что приведет к успешному и наиболее скорому излечению заболевания. В подобных ситуациях рекомендуется обратиться к специалистам в области:
Каловые массы, имеющие бледный оттенок (белый, серый), в большинстве случаев говорят о том, что человек накануне съел большое количество:
Если человек проходил рентгенологическое исследование с применением сульфата бария, он также будет наблюдать у себя обесцвеченный кал в течение нескольких дней.
Прием некоторых лекарственных препаратов, предназначенных для устранения диареи, также может вызвать кал серого цвета. Дело в том, что в состав данных препаратов входят такие добавки, как кальций и антациды.
Если рассмотреть вопрос о возникновении бледного кала с другой стороны, станет понятно, что желчь, выделяемая желчным пузырем, по каким-либо причинам не поступает в кишечник. Это может сигнализировать о развитии некоторых заболеваний, в том числе связанных с закрытием желчных протоков, а именно:
- панкреатита;
- опухолей желчевыводящих протоков;
- гепатита;
- камней в желчном пузыре и желчных протоках;
- рака либо цирроза печени.
Таким образом, можно сделать вывод, что если у человека присутствует кал белого цвета, значит, у него имеют место быть проблемы с желчным пузырем. Возможно, он страдает холециститом.
Красный либо красно-коричневый цвет каловых масс должен насторожить. Ведь он является предвестником развития некоторых патологических процессов в организме. Хотя в большинстве случаев красный кал говорит о том, что вы накануне съели довольно большое количество следующих продуктов питания:
- свеклы;
- красного желатина;
- томатов;
- фруктовых пуншей.
Также красный стул может говорить и о том, что человек принимал определенные антибиотики, которые поспособствовали образованию язв в кишечнике. А уже это стало причиной кровотечений. После приема таблеток калия и некоторых других медикаментов также может наблюдаться кал с присутствием крови.
Если вы заметили появление кровянистого стула, а накануне не употребляли продукты красного цвета, это может являться свидетельством наличия трещин в анальном отверстии, а также геморроя. Данные проблемы могли образоваться по следующим причинам:
- после родов;
- после полового акта;
- наличие в прямой кишке посторонних предметов;
- при частых запорах.
Также стул красного цвета может быть следствием такого заболевания, как воспаление кишечника. Для этой болезни, кроме кровяного кала, характерно наличие диареи и выраженных спазмов.
Помимо перечисленных проблем, красный кал может являться предвестником и некоторых других заболеваний пищеварительной системы органов. Так, если каловые массы окрашены в ярко-красный цвет, проблема, скорее всего, находится в нижних отделах кишечника. Очень вероятно, что имеются сбои в работе толстого кишечника, например, дивертикулит, когда небольшие участки прямой кишки воспаляются по причине присутствия инфекции. Для такого состояния характерно наличие острого болевого синдрома в нижней части живота.
Что касается каловых масс, имеющих темно-красный цвет, проблема, скорее всего, находится в верхней части желудочно-кишечного тракта, а именно:
- в тонком кишечнике;
- в желудке;
- в пищеводе.
Стул с примесью крови иногда является единственным симптоматическим проявлением рака толстой кишки, а также наличия в ней полипов. Данные полипы могут быть как злокачественными, так и доброкачественными.
Стул красного цвета может говорить и о таких проблемах:
- развитие очагов воспаления в кишечнике;
- наличие кишечной инфекции:
- наличие паразитов в кишечнике.
Однако в этих случаях, вместе с кровянистым стулом, отмечается наличие:
Светло-желтый (золотистый) кал может наблюдаться при развитии такой патологии, как бродильная диспепсия, другими словами, нарушение процессов переваривания углеводов. Данная патология может являться причиной нарушений работы органов пищеварения в части недостаточного переваривания соединительно-тканных оболочек волокон растительного происхождения. Таким образом, углеводы, присутствующие в растительной пище, становятся недосягаемыми для ферментов поджелудочной железы, а также тонкого кишечника.
Нередко желтый цвет кала у взрослого возникает по причине некачественного переваривания продуктов питания в толстом кишечнике, а также из-за недостаточности поджелудочной железы.
Стоит отметить, что у детей, которые находятся на грудном вскармливании, цвет кала может варьироваться от бледно-желтого или даже зелено-желтого до насыщенного желтого цвета, имеющего золотистый оттенок.
Зеленый цвет каловых масс может говорить о развитии некоторых заболеваний желудочно-кишечного тракта. Например, о протекании патологических процессов в тонком кишечнике, а также о развитии дисбактериоза, который провоцирует процессы брожения и гниения употребленной пищи.
Стул может окраситься в зеленый цвет благодаря приему некоторых антибиотиков. Такой окрас обусловлен тем, что в кишечнике присутствует большое количество отмерших лейкоцитов, которые скапливаются в нем на фоне возникших очагов воспаления.
Также зеленый кал характерен для такой болезни, как дизентерия, которая является кишечной инфекцией. Вместе с таким стулом у человека, как правило, отмечаются:
- существенное повышение температуры тела:
- боли в области живота;
- приступы тошноты и обильная рвота;
- ломота и слабость во всем теле.
Также кал может приобрести зеленый оттенок и вследствие окисления железа, которое присутствует в составе эритроцитов. Это происходит по причине развития осложнений язв либо злокачественных опухолей желудочно-кишечного тракта.
Еще одной причиной возникновения зеленых каловых масс являются заболевания кроветворных органов. Дело в том, что из-за распада эритроцитов, гемоглобин преобразуется в большое количество билирубина. В результате данное вещество, при поступлении в кишечник, придает калу зеленоватый оттенок.
У детей в 6-ти-8-ми месячном возрасте цвет стула также может иметь зеленый цвет. Это происходит за счет того, что в кишечник ребенка поступает неизмененный билирубин. И если никаких других симптомов не наблюдается (повышенная температура, боли в животике, примесь крови в кале), беспокоиться не стоит.
В большинстве случаев кал, который имеет черный цвет, производит на человека более шокирующее и даже зловещее впечатление, чем кровяные каловые массы.
Однако не все так печально, как может показаться на первый взгляд. Ведь распространенной причиной окрашивания кала в черный цвет становится:
- прием активированного угля;
- прием различных пищевых добавок, в составе которых присутствует железо;
- прием лекарственных препаратов, в которых содержится висмут;
- употребление черной лакрицы;
- употребление ягод черники.
Но если вы обнаружите у себя темный кал (практически черный), который при этом будет иметь вязкую консистенцию (дегтеобразный), поспешите обратиться к компетентному врачу. Ведь это может сигнализировать о наличие в каловых массах крови, которая, в процессе попадания из пищевода в нижние отделы желудочно-кишечного тракта, претерпевает изменений – становится густой, тягучей, а также приобретает темный цвет.
Распространенной причиной возникновения черного стула является злоупотребление алкогольными напитками, а также прием некоторых лекарственных препаратов и наркотических веществ, которые способствуют развитию кровотечений пищевода. К таким медикаментам можно отнести:
- ибупрофен:
- ацетаминофен;
- аспирин;
- другие нестероидные лекарства, действие которых направлено на снятие воспалительных процессов.
Что касается заболеваний, симптомом которых может являться черный стул, к ним относятся:
- гастрит;
- рак толстой кишки;
- язва двенадцатиперстной кишки (в области тонкого кишечника);
- язва желудка;
- опухолевые новообразования в области верхних отделов ЖКТ;
- воспаление внутренних стенок желудка.
В заключение необходимо еще раз напомнить, что при выявлении изменений в цвете каловых масс, рекомендуется незамедлительно обращаться за медицинской помощью. Квалифицированный специалист сможет поставить точный диагноз и назначить компетентное лечение. Будьте здоровы!
источник
Новорожденный малыш – это чудо, которого ждет любая женщина. Выносив сорок недель кроху, она надеется на скорую встречу. При этом важно, чтоб малыш был здоровым и рос всем на радость без проблем. Но так бывает редко. Обычно, кроме коликов в младенчестве звучит еще один диагноз — пупочная грыжа у новорожденных. Давайте поговорим подробней об этом.
Не стоит сразу пугаться пупочной грыжи у новорожденных. По сути, врач так обозначил слабость передней стенки брюшины и пупочного кольца. Мышцы не справляются со своей нагрузкой и нужно им с этим помочь просто.
Пупочная грыжа у новорожденных причины может иметь достаточно банальные. Ведь, слабый брюшной пресс при появлении на свет еще не способен надлежащим образом удерживать брюшину. Иногда, грыжа может появиться сама собой просто из-за этого и так же уйти.
Очень много зависит от умелости детской медсестры, которая после рождения малыша проводила манипуляции с пупом. Тут вполне может быть ее вина, которая усугубляется с течением времени.
Кроме того, пупочную грыжу может провоцировать увеличение внутреннего давления на пупочное кольцо.
А это следствие коликов, проблем со стулом и частых криков крохи. Лучше контролировать процесс дефекации малыша и не давать ему постоянно рыдать лишний раз.
Еще пупочную грыжу в редких случаях считают врожденной если есть специфическая особенность размещения внутренних органов. Обычно, будущей маме говорят об этом еще на плановом ультразвуковом обследовании, рекомендуя обратить внимание в будущем детского педиатра на это.
В зоне риска проблем с пупочным кольцом больше девочки. Кроме того, недоношенные дети и малыши с малым весом тоже в зоне риска. Это связано с тем, что организм еще не готов к элементарным нагрузкам и простой крик или даже сосание груди может провоцировать грыжу.
Пупочная грыжа у новорожденных симптомы имеет наглядные. Она не приносит никакой боли. При осмотре отмечается торчащий пуп. Часто, именно в вертикальном положении заметно выпячивание через пупочное кольцо брюшины. В горизонтальном положении оно вправляется легко без дискомфорта для крохи.
Только при наличии защемления грыжи, когда сужаются ворота, а грыжевой мешок не вправлен.
Это бывает чаще у взрослых и связано с проблемами со здоровьем более глобального характера. Крохи не страдают подобным почти никогда.
Для постановки диагноза пупочная грыжа у новорожденных достаточно осмотра педиатра. Он легко определит наличие слабости брюшного пресса и выпячивание пупа с помощью пальпации живота. Иногда, при подозрении на защемление грыжи или осложнение рекомендовано ультразвуковое обследование. Его проводят даже самым маленьким пациентам без какого либо риска.
Дополнительно, врач изучает жалобы матери для понимания причин появления пупочной грыжи.
Если проблемы с коликами и стулом приводят к выпячиванию пупа, то дополнительно рекомендуются анализы:
— посев на дисбактериоз
— капрограмма
— общий анализ кала
— общий анализ крови и мочи
Современная медицина очень сдержана касательно рекомендаций для грудничков. Пупочная грыжа у новорожденных лечение может не требовать вообще. Почти во всех вариантах, к трем годам проблема уходит даже без специального наблюдения. Брюшной пресс пока очень слабый и это способствует выпячиванию пупа. Но ведь с развитием малыша все меняется.
Главное, активно заниматься физкультурой и делать массаж.
Последний будет способствовать еще и борьбе с коликами что не мало важно до шести месяцев. Обычно, начинают с простых круговых движений вокруг пупка. Это укрепит постепенно кольцо пупка и желудок тоже будет работать лучше. Дальше, идут поглаживания и надавливания на живот. Пупочная грыжа массаж видео которого ниже, переносит хорошо и втягивается. После процедур малыша кладут на живот и так же поглаживают спину. Важно слегка надавливать для того, чтоб грыжу вправить. Все манипуляции проводятся через пол часа после еды. Важно чтоб малыш не был капризным, а с удовольствием переносил все.
Хорошо при грыже делать активную гимнастику на фитболе. Мяч дает полет фантазии для мамы. Все достаточно просто. Тут можно покатать малыша на животике или сделать целый комплекс занятий при условии нормального держания головы. Это дополнительно даст стимул для общего расслабления мышечного скелета, что хорошо при общем тонусе.
Из самых простых рекомендаций при грыже пупка можно назвать еще заклеивание пластырем.
Только лучше купить специальный, предназначенный для операционных швов или антибактериальный. Если есть таки пупочная грыжа у новорожденных как клеить пластырь видео я тоже опубликовал. Ничего трудного. Только вот при купании лучше снимать пластырь или же менять сразу после водных процедур.
В крайнем случае, если есть сильное выпячивание внутренних органов, защемление пупочной грыжи или любые другие осложнения, может быть рекомендовано оперативное вмешательство. Но его проводят после трех лет. Самый щадящий способ – лазерная подтяжка мышц брюшного пресса. Она позволяет сократить срок реабилитации и свести к минимуму кровопотерю. После операции нужно носить бандаж или утягивающее белье. Не рекомендованы физические нагрузки и подъем тяжестей.
Пупочная грыжа у новорожденных лечение народными средствами как таковое не подразумевает. Часто можно слышать про заговоры такой беды у знахарок, но это не выход. Конечно, можно попробовать прикладывать теплую овсяную кашу к пупку. Для этого, простые хлопья геркулеса проваривают и дают немного остыть. После этого, выкладывают массу в марлевый мешок и прикладывают к пупу по два раза на день. Можно чередовать компресс с настоем полыни горькой. Только, эффект будет достаточно сомнительным. По сути, такие компрессы – это простое вправление грыжи пупка у новорожденных.
Еще всем знакомо прикладывание медной монеты к пупку.
Это древний способ, который еще наши бабушки практиковали. Нужен именно медный пятак или просто хорошего качества медная монета. Ее приклеивают пластырем и оставляют на несколько дней. При этом, можно смело делать общий дополнительный массаж малышу и даже купать осторожно.
Кроме общего массажа, который признает традиционная медицина, можно еще попробовать специальные курсы плаванья в воде.
Они укрепляют брюшной пресс не хуже ЛФК. Для совсем крох есть круги на шею, которые легко дают почувствовать себя маленькой амфибией.
Кроме того, пупочную грыжу у новорожденных нужно контролировать за счет питания матери.
Если малыш грудничок, то мама обязана вводить постепенно овощи и фрукты в свое меню для послабления стула чтоб ребенок не тужился. С искусственниками немножко сложнее. Но торчит пуп у таких детей долго еще и потому что не все мамы знают нормы кормления. Переедание и плюс еще колики – это гарантированная грыжа пока не подтянется пупочное кольцо.
В общем, пупочная грыжа у новорожденных – это не приговор. Не стоит настраиваться сразу на оперативное вмешательство. Вполне может все пройти само собой к трем годам.
источник
 Вытяжение с наклоном вперед. Необходимо взять неширокую табуретку, чтобы свисали плечи, сверху положить подушку и лечь на нее животом. Вес тела нужно распределить между руками, ногами и опорой под животом. Во время выполнения упражнения мышцы должны быть максимально расслаблены, дыхание выполняется верхними отделами легких.
Вытяжение с наклоном вперед. Необходимо взять неширокую табуретку, чтобы свисали плечи, сверху положить подушку и лечь на нее животом. Вес тела нужно распределить между руками, ногами и опорой под животом. Во время выполнения упражнения мышцы должны быть максимально расслаблены, дыхание выполняется верхними отделами легких. Не переедайте. Лишний вес – серьезный удар для вашей спины. Правильно питайтесь. Ешьте белок для развития мышц и кальций для костей. Важно употребление калия для нормального водно-солевого обмена и витамин С, который укрепляет сухожилия и связки. Обязательно в рационе должны быть продукты животного происхождения – мясо, птица, рыба, молоко, сыр. В них содержатся аминокислоты, которые необходимы для полноценного синтеза белков. Старайтесь меньше есть консервированных продуктов и больше замороженных. Из напитков предпочтение отдавайте киселю и чаю на травах. Это может быть мята, шиповник, зверобой, череда, душица и другие травы. От кофе лучше отказаться. Также на костную систему плохо влияют соль, сахар, различные приправы, жареные и копченые блюда.
Не переедайте. Лишний вес – серьезный удар для вашей спины. Правильно питайтесь. Ешьте белок для развития мышц и кальций для костей. Важно употребление калия для нормального водно-солевого обмена и витамин С, который укрепляет сухожилия и связки. Обязательно в рационе должны быть продукты животного происхождения – мясо, птица, рыба, молоко, сыр. В них содержатся аминокислоты, которые необходимы для полноценного синтеза белков. Старайтесь меньше есть консервированных продуктов и больше замороженных. Из напитков предпочтение отдавайте киселю и чаю на травах. Это может быть мята, шиповник, зверобой, череда, душица и другие травы. От кофе лучше отказаться. Также на костную систему плохо влияют соль, сахар, различные приправы, жареные и копченые блюда.








