К осложнениям грыж относятся ущемление, копростаз, воспаление.
Ущемленная грыжа (herniae incarceratae).
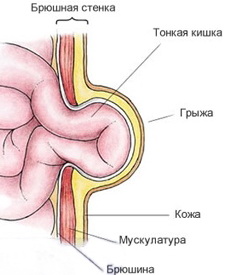
Под ущемлением грыжи (incarceratio) понимают внезапное сдавленис содержимого грыжи в грыжевых воротах. Ущемлению может подвергнуться любой орган, находящийся в грыжевом мешке. Обычно оно наступает при значительном напряжении брюшного пресса (после поднятия тяжести, при сильном натуживании, кашле и т. д.). При ущемлении в грыже любого органа всегда нарушаются егокровообращение и функция, в зависимости от важности ущемленного органа возникают и общие явления.
Различают следующие виды ущемления: эластическое, каловое, и то и другое одновременно.
При эластическом ущемлении повышается внутрибрюшное давление. Под влиянием этого и внезапного сокращения брюшных мышц внутренности быстро проходят через грыжевые ворота в мешок и ущемляются в грыжевом кольце после нормализации внутрибрюшного давления.
При каловом ущемлении содержимое переполненной кишки состоит из жидких масс с примесью газов, реже — из твердых. В последнем случае ущемление может присоединиться к копростазу.
Чаще всего ущемляется тонкая кишка. Патологические изменения в ущемленном органе зависят от срока, прошедшего от начала ущемления, и степени сдавления ущемляющим кольцом.
При ущемлении кишки на месте ущемляющего кольца образуется странгуляционная борозда с резким истончением кишечной стенки на месте сдавления. Вследствие застоя кишечного содержимого приводящий отрезок кишки значительно растягивается, питание его стенки нарушается и создаются условия для венозного стаза (застоя), в результате чего происходит пропотевание плазмы как в толщу кишечной стенки, так и в просвет кишки. Это еще больше растягивает приводящий отдел кишки и затрудняет циркуляциюкрови.
Сильнее, чем в приводящем отделе, выражены изменения в месте ущемленной кишечной петли. При сдавлении более податливых вен образуется венозный стаз и кишка принимает синюшную окраску. В просвет ущемленной петли и ее стенку пропотевает плазма, увеличивая объем петли. В результате нарастающего отека сдавленно сосудов брыжейки усиливается, полностью нарушая питание кишечной стенки, которая омертвевает. Сосуды брыжейки в это время могут быть тромбированы на значительном протяжении.
Плазма пропотевает не только в кишку, но и в грыжевой мешок, где скапливается жидкость, так называемая грыжевая вода. При узком грыжевом кольце сразу сдавливаются не только вены, но и артерии, поэтому некроз кишки наступает очень быстро.
В начале ущемления грыжевая вода прозрачна и стерильна, затем в результате поступления эритроцитов окрашивается в розовый цвет, а по мере проникновения в нее микроорганизмов становится мутной, с каловым запахом. В отводящем отрезке ущемленной кишки в большинстве случаев изменения выражены слабо.
Чаще всего ущемление наступает у больных, страдавших грыжами, в исключительных случаях оно может наступить у лиц, ранее не замечавших у себя грыж. При ущемлении грыжи появляется сильная боль, в некоторых случаях она вызывает шок. Боль локализуется в области грыжевого выпячивания и в брюшной полости, часто сопровождается рвотой рефлекторного характера.
При объективном осмотре анатомического расположения ущемленной грыжи обнаруживается невправимое грыжевое выпячивание, болезненное при пальпации, напряженное, горячее на ощупь, дающее при перкуссии притупление, так как в грыжевом мешке находится грыжевая вода.
Наиболее трудно диагностировать пристеночные ущемления, так как они могут не нарушать продвижения содержимого по кишечнику, к тому же пристеночное ущемление иногда не дает большого грыжевого выпячивания.
Насильственное вправление ущемленной грыжи недопустимо, поскольку оно может стать мнимым. При этом возможны следующие варианты:
1) перемещение ущемленных внутренностей из одной части мешка в другую;
2) переход всего ущемленного участка вместе с грыжевым мешком в предбрюшинное пространство;
3) вправление грыжевого мешка вместе с ущемленными внутренностями в брюшную полость; 4) разрыв петель кишок в грыжевом мешке. Во всех этих вариантах грыжевого выпячивания не наблюдается, а все симптомы кишечной странгуляции сохраняются.
Если ущемленная грыжа при поступлении больного в приемное отделение или стационар вправилась, то больной обязательно должен находиться под наблюдением хирурга. При отсутствии показаний к срочному оперативному вмешательству таких больных следует оперировать через несколько дней, в так называемом “холодном периоде”.
Необходимо иметь в виду и ретроградное ущемление, при котором в грыжевом мешке находятся две ущемленные кишечные петли, а соединяющая их кишечная петля находится в брюшной полости и оказывается наиболее измененной.
Больных с ущемленными наружными грыжами живота следует срочно оперировать. Перед операцией необходимо опорожнить мочевой пузырь и аспирировать толстым зондом желудочное содержимое. В тяжелом состоянии больному вводят сердечные средства, внутривенно капельно кровь, полпглюкин, 5 % раствор глюкозы.
При операции по поводу ущемленных наружных брюшных грыж должны соблюдаться следующие условия:
1) независимо от места выхождения грыжи нельзя рассекать ущемляющее кольцо до вскрытия грыжевого мешка, так как ущемленные внутренности без ревизии могут легко ускользнуть в брюшную полость;
2) при подозрении на возможность омертвения ущемленных участков кишечника необходимо проводить ревизию данных участков путем обратного их выведения из брюшной полости;
3) при невозможности выведения кишечника из брюшной полости показана лапаротомия, при которой одновременно выясняется и наличие ретроградного ущемления;
4) особое внимание необходимо уделять рассечению ущемляющего кольца и точно представлять себе расположение прилегающих кровеносных сосудов, проходящих в брюшной стенке.
Если при ревизии установлено, что ущемленный кишечник нежизнеспособный, то его удаляют, затем проводят пластику грыжевых ворот и накладывают швы на кожу. Минимальные
границы резецируемой нежизнеспособной тонкой кишки: 40 см — приводящей петли и 20 см — отводящей.
После операции больного доставляют в палату на каталке, вопрос о ведении послеоперационного периода и возможности вставания решается лечащим врачом. При этом учитывается возраст больного, состояние сердечно-сосудистой системы и характер оперативного вмешательства.
Ущемленную грыжу необходимо дифференцировать с невправимой. Последняя безболезненна и не имеет странгуляционной кишечной непроходимости.
При невправимых грыжах в кишечной петле, находящейся в грыжевом мешке, наблюдается копростаз (каловый застой).
Экле (Exier) предложил схему, которая дает возможность провести дифференциальную диагностику между копростазом и ущемлением кишки:
Возникает: постепенно, медленно
Опухоль:невправимая, увеличивается постепенно, чувствительность не особенно повышена
невправимая, увеличивается постепенно, очень болезненна и чувствительна
Напряжена незначительно, кашлевой толчок определяется
Закрытие кишечника: неполное
резко напряжена, кашлевой толчок отсутствует,
Рвота: легкая, незначительная
очень тяжелая, многократная, мучительная,часто кишечным содержимым
Общее состояние: слегка нарушено
тяжелое, нередко коллаптоидное
Лечение копростаза необходимо начинать с применения высоких клизм. При неэффективности консервативных мероприятий следует провести грыжесечение.
Воспаление грыжи (inflammatio).
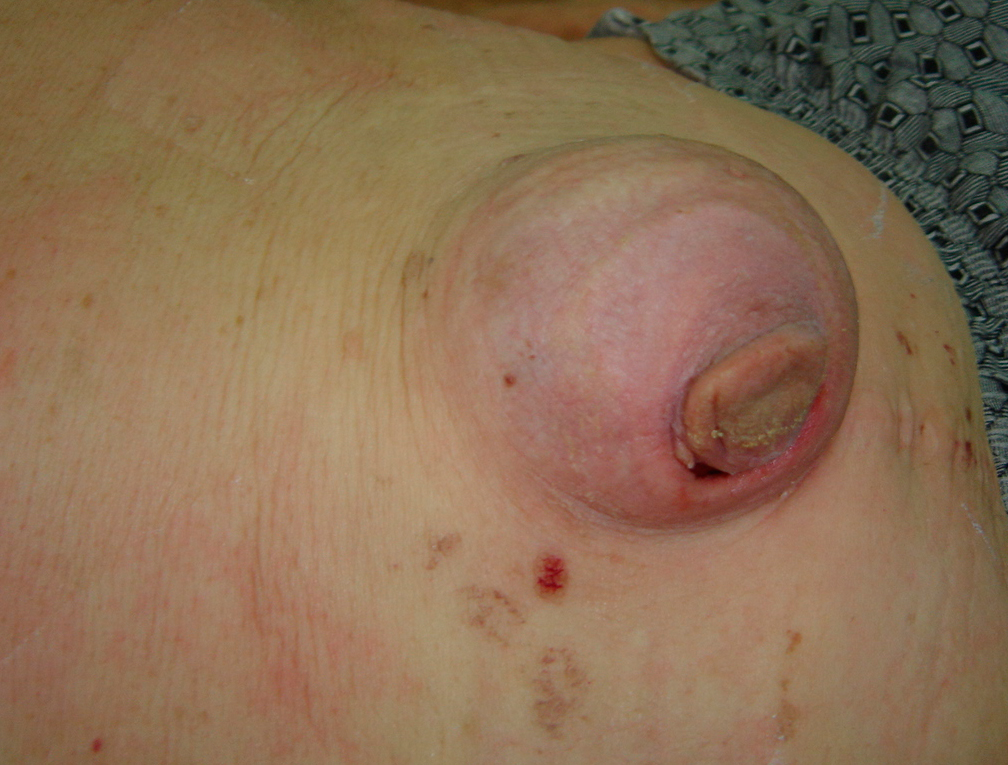
Воспаление грыжи может произойти со стороны кожных покровов, грыжевого мешка или находящихся в грыжевом мешке внутренностей. Оно бывает серозным, серозно-фибринозным, гнойным, гнилостным и протекает в острой, иногда в хронической форме. Грыжи могут инфицироваться через различные повреждения кожи, изъязвления, всевозможные раздражения. Редко первично поражается грыжевой мешок в результате травмы. Часто воспалительный процесс начинается со стороны грыжевого содержимого. При воспалении внутренних органов, находящихся в грыжевом мешке (например, червеобразного отростка, придатков матки и т. д.), воспалительный процесс переходит на грыжевой мешок, а затем на всю стенку грыжи. В грыжевом мешке может наступитьперфорация находящихся в нем органов, например червеобразного отростка, что также может явиться причиной воспаления грыжи.
При воспалении грыжи, причиной которого являются находящиеся в грыжевом мешке внутренние органы, процесс возникает остро, сопровождается резкими болями, рвотой, повышением температуры, напряжением и резкой болезненностью в области грыжевого мешка.
Поставить диагноз воспаления грыжи трудно. Его следует дифференцировать с ущемлением грыжи. Лечение — срочная операция.
При флегмоне грыжевого мешка необходимо произвести лапаротомию вдали от флегмонозного участка с наложением кишечного соустья между приводящим и отводящим концами кишки, идущими к ущемляющему кольцу. Подлежащие удалению выключенные петли кишок завязывают по концам марлевыми салфетками и достаточно прочными лигатурами. Закончив операцию в брюшной полости, вскрывают воспаленный грыжевой мешок и через разрез удаляют мертвые петли ущемленных кишок, а флегмону дренируют.
К более редким осложнениям грыж необходимо отнести повреждение грыжи, новообразование и инородные тела в грыже.
источник
Ущемление является самым тяжелым осложнением грыж, наблюдается у 3-15% больных с грыжами. В последние годы отмечается некоторое учащение в связи с удлинением продолжительности жизни – свыше 60% больных – старше 60 лет (Петровский). Ущемление – это внезапное сдавление грыжевого содержимого в грыжевых воротах, или рубцово измененной шейке грыжевого мешка с последующим нарушением питания ущемленного органа. Различают эластическое ущемление – вследствие внезапного сокращения брюшных мышц и каловое ущемление – при обильном поступлении кишечного содержимого в петлю, лежащую в грыжевом мешке. Кроме того, выделяют пристеночное ущемление (Рихтеровское) – ущемление части стенки кишки, противоположной брыжейке, в небольших по размеру грыжевых воротах (часто при бедренных грыжах или во внутреннем кольце при косых паховых) и ретроградное ущемление – ущемление промежуточной петли, лежащей в брюшной полости, и не видимой в грыжевом мешке – может сопровождаться некрозом петли в брюшной полости (при этом в грыжевом мешке определяется 2 и более петель кишки). Чаще всего ущемляется кишечная петля, затем – сальник, при этом степень наступающих изменений в ущемленном органе зависит от срока ущемления и степени сдавления.
Сильные боли в области грыжевого выпячивания, вплоть до шока; редко боли незначительные.
Невправимость, наступившая внезапно.
Увеличение в размерах грыжевого выпячивания и резкая напряженность его за счет наличия грыжевой воды (отсутствует при Рихтеровском ущемлении).
Исчезновение симптома «кашлевого толчка».
Симптомы непроходимости кишечника – рвота, переходящая в каловую, неотхождение газов и кала, вздутие живота (отсутствуют при Рихтеровском ущемлении, а также при ущемлении сальника).
Общие симптомы – бледность, цианоз, похолодание конечностей сухой язык, малый частый пульс.
Местно – в запущенных случаях воспалительные явления в области грыжевого мешка – грыжевая флегмона.
Дифференциальный диагноз проводится с невправимой грыжей, воспалением грыжи, копростазом, грыжевым аппендицитом, паховым лимфаденитом, острым орхоэпидидимитом, непроходимостью кишечника другого генеза, перитонитом, панкреонекрозом. Диагностические ошибки наблюдаются от 3,5 до 18% случаев; при установлении локализации – бедренная или паховая- до 30 %.
Решающее значение необходимо придавать анамнезу. Обязателен осмотр всех возможных грыжевых ворот при острых заболеваниях брюшной полости. «При непроходимости кишок следует прежде всего исследовать грыжевые ворота и искать ущемленную грыжу» (Мондор).
Всегда оперативное, как можно более раннее после ущемления. Через 3-е суток после ущемления летальность возрастает в 10 раз. Даже при своевременной операции смертельные исходы наблюдаются в настоящее время в 2,5% и более. Операция – устранение ущемления, при некрозе – резекция измененной кишки с последующим грыжесечением и пластикой.
Ущемляющее кольцо не рассекается до вскрытия грыжевого мешка, осмотра и фиксации ущемленных органов. Ущемляющее кольцо при бедренных грыжах рассекается кнутри.
Осторожность при рассечении кольца во избежание повреждения ущемлен-ных органов и сосудов брюшной стенки.
Помнить о возможном инфицировании «грыжевой воды» – обкладывание салфетками, отсасывание, посев.
Острожность при вправлении кишечных петель (производится после введения новокаина в брыжейку).
При наличии видимых изменений кишки- обкладывание салфетками, смоченными теплым физраствором на 5-10 минут. Признки жизнеспособности кишки : а/ восстановление нормальной окраски и тонуса. Б/ блеск и гладкость оерозы, в/ наличие перистальтики, г/ наличие пульсации сосудов брыжейки.
При наличии нескольких петель в мешке – помнить о возможности ретроградного ущемления.
Резекния кишки производится в пределах здоровых тканей, с удале-нием не менее 40 см неизмененной приводящей и и 15-20 см отводящей кишки, лучше, «конец в конец», начинающим хирургам можно и «бок в бок». При крайне тяжелом состоянии больных накладываются кишечные свищи, у особенно тяжелых больных некротизированная петля выводится наружу без резекции ее. Методы пластики применяются самые простые, малотравматичные.
При грыжевой флегмоне производится срединная лапаротомия с резекцией кишки со стороны брюшной полости, затем возвращаются к грыже и производят иссечение ущемленной части кишки одним блоком. С обязательным дренированием брюшной полости. Пластика дефекта в этих случаях не производится.
Летальность : при операции в первые сутки 2,9% , во вторые-7%, после двух- 31,3% (институт Склифосовского). Осложнения- перитонит, легочные осложнения, эмболии и тромбозы, поздние кровотечения.
Консервативное лечение – (как исключение . ) Допустимо только в первые 2 часа после ущемления и только у особо тяжело больных в состоянии сердечной декомпенсации, при инфаркте миокарда, тяжелых легочных заболеваниях, неоперабильных злокачественных опухолях и др., а также у ослабленных недоношенных грудных детей.
Опорожнение мочевого пузыря и кишечника,
Приподнятое положение таза,
Очистительные клизмы теплой водой,
Несколько глубоких вдохов,
Очень осторожное ручное вправление.
После вправления обязателен пальцевой контроль грыжевого канала с определением «кашлевого толчка». При самопроизвольном вправлении – наблюдение в стационаре с последующим плановым грыжесечением. При малейшем ухудшении состояния – срочная операция.
Профилактика – диспансерный метод активного выявления грыженосителей, своевременная плановая операция, санитарно-просветительная работа среди врачей общего профиля и населения о необходимости оперативного лечения грыж.
Копростаз – каловый застой в грыжевом мешке, наблюдается у лиц с атонией кишечника, чаще при больших невправимых грыжах, в старческом возрасте.
Особенности клиники: в отличие от ущемлений нарастание болей и увеличение выпячивания постепенное, болезненность и напряжение выпячивания незначительные, феномен кашлевого толчка сохранен. Картина частичной непроходимости кишечника. Общее состояние страдает мало.
Лечение: вправление (при вправимых грыжах), высокие клизмы, пузырь со льдом. Дача слабительных противопоказана . Операция желательна после ликвидации копростаза через несколько дней, но при безуспешности консервативных мер – срочная операция.
Воспаление – начинается чаще всего вторично, с грыжевого содержимого – грыжевой аппендицит, воспаление придатков матки и т.д., реже – со стороны грыжевого мешка или кожи (при экземе, при пользовании бандажом. Воспаление чаще серозное, серозно-фибринозное, иногда гнойное или гнилостное, при туберкулезе – хроническое.
Особенности клиники. Начало острое, боли, повышение температуры, местно – гиперемия, отек, вплоть до флегмоны. Лечение – оперативное (нередко в основе лежит ущемление, чаще пристеночное).
Невправимая грыжа – хронически протекающее осложнение – результат образования сращений грыжевого содержимого с грыжевым мешком, особенно в области шейки, при постоянной травме в момент выхождения внутренностей, при пользовании бандажом.
Особенности клиники. В отличие от ущемления невправимость протекает при отсутствии или небольших болях, отсутствии напряженности грыжевого выпячивания, явлений непроходимости кишечника. Может осложняться копростазом, частичной непроходимостью кишечника. Невправимые грыжи часто сопровождаются диспептическими явлениями, чаще ущемляются. Лечение. Грыжесечение производится в плановом порядке, при подозрении на ущемление – срочная операция.
источник
Межпозвоночная грыжа поясничного отдела не появляется у детей и людей, ведущих активный и здоровый образ жизни. Это заболевание является результатом гиподинамии, старения суставов и мышц. Самые опасные последствия межпозвоночной грыжи поясничного отдела возникают при отсутствии лечения, непонимании важности профилактических мероприятий, которые должны стать частью каждого дня.
Осложнения возникают не только по вине больного, опаснейшие последствия ожидают и при ошибке хирурга в процессе удаления грыжи. Это заболевание не всегда будет показанием к операции, но оно в любой момент может стать причиной тяжелого состояния, вплоть до инвалидности.
Грыжа межпозвонкового диска представляет собой разрыв фиброзного кольца и выход пульпозного ядра за его пределы. Начинается этот процесс с трещины, которая на фоне недостаточного питания тканей увеличивается.
Под влиянием высокой нагрузки поврежденный диск не выдерживает, кольцо разрывается.
Студенистое ядро при повреждении может стекать в образованную трещину, сдавливая спинной мозг. Это будет первой и основной причиной появления опасных состояний. Допускают и то, что такое нарушение приводит к химическому влиянию пульпозного ядра на нервные корешки, что провоцирует проблемы неврологического характера. Сочетание этих двух факторов проявляется в виде онемения, болевого синдрома и слабости.
Клиника грыжи поясничного отдела позвоночника:
- боль – основной и постоянный симптом при грыже, тревожит не только во время физической работы, но и в состоянии покоя, спина постоянно ноет;
- иррадиации боли в одну ногу – сочетается с онемением кожи, ощущением бегающих мурашек, покалыванием в области ягодиц и бедер;
- синдром конского хвоста – неприятные ощущения в паху и по внутренней стороне бедра;
- слабость мышц, потеря рефлексов;
- нарушение мочеиспускания, запор.
Чтобы подтвердить диагноз и скорее начать лечение, нужно пройти исследования – МРТ или КТ, миелограмму, спинномозговую пункцию. Определить, нужна ли операция, поможет дискография – исследование межпозвонковых дисков с применением контрастного вещества.
Последствия позвоночной грыжи до операции:
- необратимое повреждение нервов, контролирующих мочевой пузырь и кишечник – это приводит к недержанию мочи, самопроизвольному опорожнению кишечника;
- хроническая боль – это сказывается на качестве жизни, влияет на психоэмоциональное состояние, влечет за собой неврологические нарушения, больной теряет сон, вынужден постоянно принимать обезболивающие лекарства, которые сказываются на состоянии печени, почек и желудка, присоединяются заболевания ЖКТ и гепатобилиарной системы;
- атрофия мышц спины и ног – человек утрачивает способность выполнять легкую работу, ходить и стоять тяжело, любое движение дается с трудом;
- частые прострелы, болевой синдром в ягодицах.
На начальной стадии патологии поясничного отдела хребта больного тревожит умеренная симптоматика. Затем появляется люмбалгия, боль в области поясницы, затем люмбоишиалгия – с иррадиацией в ногу. Неприятные ощущения усиливаются при длительном сохранении одной позы, что случается во время работы за компьютером и вождения автомобиля.
Симптоматика нарастает по мере развития заболевания:
- наклоны головы сопровождаются болью в пораженном отделе позвоночника;
- невозможно прямо поднять ногу, чему мешает сильная боль;
- надавливание на поясничный отдел отдает болью на соседние участки.
Усиление боли может вызвать любое резкое движение и действие, в особенности чихание, наклоны, прыжки, езда на автомобиле по неровной дороге.
Когда присоединяется корешковый синдром (сдавливание нервов), это дополняется мышечным спазмом, что ведет к таким последствиям, как смена походки, сутулость, перекашивание туловища, пошатывание при ходьбе.
Чем опасна грыжа поясничного отдела позвоночника с корешковым синдромом:
- слабость мышц ниже поврежденного диска – сложно заниматься однотипной работой, монотонные движения приводят к ощущению сильного сдавливания в области поясницы и копчика, больной старается чаще приседать, что приносит временное облегчение;
- нарушение мышечного тонуса – мышцы ослабевают настолько, что больной не может выполнять никакой физической работы;
- атрофия мышц – ноги и ягодицы уменьшаются в объеме, заметна асимметрия;
- снижение или повышение чувствительности – эти нарушения проявляются в виде частого онемения ноги, покалывания, жжения, тремора, внезапной боли;
- паралич – патология прогрессирует и заканчивается инвалидностью.
После удаления межпозвоночной грыжи возможны такие последствия:
- инфекция – заражение происходит во время или после операции, для лечения применяются антибактериальные препараты, может потребоваться повторное хирургическое вмешательство;
- рецидив – грыжа случается снова у 7-10% больных после операции, основными причинами этому будут ошибки хирурга и раннее возвращение к нагрузкам;
- остеохондроз – это заболевание чаще предшествует грыже, но может появиться и после, что связано с травмой диска во время операции и нарушением в нем питания.
Предупредить последствия поможет индивидуальная программа восстановления после операции. В идеале, пациент должен находиться в реабилитационном центре, где за состоянием здоровья постоянно ведут наблюдение врачи разных специализаций, что позволяет вовремя определять и устранять нежелательные факторы.
Послеоперационное восстановление включает следующие мероприятия:
- Физиотерапевтические процедуры – электростимуляция, лазерная и ультразвуковая терапия, грязевые ванны, лечение «теплом» и «холодом».
- ЛФК – комплекс упражнений на укрепление мышц спины.
- Бандаж – регулярное ношение поддерживающего корсета после операции.
- Диета – восстановление баланса витаминов и микроэлементов, возвращение организму сил и здоровья посредством правильного питания.
После операции полезно начинать нагрузку с легкой разминки, упражнений на растяжение и расслабление мышц. Сразу поднимать тяжести и приседать со штангой не нужно, но это не исключено через несколько месяцев. Врачи, специализирующиеся на спортивной травматологии, практикуют восстановление прежней физической подготовки и даже с увеличением нагрузки, что при правильном подходе заканчивается успехом.
Если же напротив, беречь спину, опасаясь ее случайно травмировать, можно прийти к повторному заболеванию и уже с более тяжелыми последствиями. Некоторые врачи считают, что гиподинамия после грыжи опаснее спорта.
Ключевое значение после операции имеет ношение бандажа. Наличие грыжи говорит о мышечной слабости или перенесенной травме, что не сочетается с возможностью равномерного распределения нагрузки на разные отделы спины без дополнительных приспособлений. Но еще большее значение он имеет для профилактики осложнений, которые потребуют операции.
От бандажа придется постепенно отвыкать, снимать на ночь и оставлять только во время выполнения упражнений. Когда болевой синдром пройдет, от него нужно и вовсе отказаться, дабы не получить обратный эффект – атрофию мышц.
При грыже поясничного отдела больному важно соблюдать щадящий режим нагрузки на спину, исключить резкие повороты и случайные травмы. С этой целью применяется специальный поддерживающий бандаж, который можно подобрать при патологии любого отдела. Лечебный корсет нужен для временной фиксации больной спины, снижения нагрузки на поврежденный диск и профилактики сдавливания нервных корешков.
Подбирается бандаж вместе с врачом, ведь неподходящая модель может оказаться неэффективной и даже навредить.
Корсет может быть мягким, средней степени жесткости и жестким. Первый применяется с профилактической целью, когда нужно на время разгрузить определенный отдел позвоночника после тяжелой физической нагрузки или при травме мышц.
Жесткий и средней жесткости показан при грыже поясничного и грудного отдела позвоночника с целью обездвиживания, расслабления и снижения нагрузки.
По назначению лечебные корсеты для спины бывают корригирующими и фиксирующими. В первом случае бандаж будет поддерживать позвоночник в правильном положении, что важно для исправления осанки. Фиксирующий корсет назначается с целью устранения болезненности при грыже и других патологиях, когда больной отдел спины нужно на время обездвижить и зафиксировать в анатомически правильном положении.
Бандаж при грыже диска в поясничном отделе не должен быть постоянной мерой. Длительное его ношение негативно сказывается на здоровье позвонков, начинается атрофия мышц и позвоночник теряет естественный мышечный корсет.
Бандаж может предупредить последствия грыжи в пояснице за счет ряда функций:
- снижение нагрузки на поврежденный отдел;
- временное обезболивание и снятие спазма;
- профилактика сдавливания нервных корешков;
- расслабление мышц, равномерное распределение нагрузки;
- предупреждение резких движений, которые могут стать фактором осложнений;
- поддержание позвоночника в период реабилитации после операции.
Основной задачей бандажа остается фиксация поясничного, грудного или шейного отдела спины. Некоторые виды корсетов оказывают согревающее действие, что приводит к уменьшению болезненности. Есть модели с массажным эффектом, они способствуют улучшению обмена веществ и ускоряют приток крови к пораженному диску.
Важный критерий качества – материал. Он должен быть гипоаллергенным и гироскопическим, то есть не вызывать аллергической реакции и хорошо впитывать влагу.
Бандаж с магнитными вставками будет способствовать уменьшению боли после операции. Эластичный полезен при компрессии, ведь он увеличивает пространство между позвонками, а корсет с парафином стимулирует кровоток, укрепляет мышцы и связки.
Как носить бандаж для профилактики последствий грыжи диска:
- надевать его нужно на несколько часов в день, во время физической работы;
- он будет полезен в период выраженного болевого синдрома;
- на ночь корсет нельзя надевать, как и оставлять его на весь день (за исключением послеоперационного);
- важно правильно затягивать пояс, чтобы он не сдавливал и не был расслаблен;
- изготовленные дома корсеты не могут заменить заводские и не окажут никакой пользы.
Профилактика осложнений грыжи диска не может ограничиваться одним только поясом. Когда диагностирована эта патология, нужно проходить комплексную терапию, и корсет будет ее частью. Бандаж незаменим и в случае заболеваний, предшествующих грыже – протрузия и остеохондроз. Правильно подобранная модель станет важным этапом профилактики последствий до и после операции.
источник
При длительном существовании грыжи, узких грыжевых воротах, частом выходе внутренних органов в грыжевой мешок создаются условия для травматизации и асептического воспаления выходящих органов.
В результате происходит сращение внутренней поверхности грыжевого мешка с петлями кишечника и сальника, а также сращение грыжевого содержимого между собой.
Среди невправимых грыж на первом месте бедренные, затем идут пупочные и паховые. Клинические проявления; грыжа не вправляется ни самопроизвольно, ни при помощи рук; нередки запоры, связанные с нарушением двигательной функции петель кишечника, находящихся в грыжевом мешке. У ряда больных наблюдается нарушение мочеиспускания. Происходит постоянная травматиэация невправимой грыжи, что ведет к дальнейшему спайкообразованию. Невправимость может привести и к копростазу. Лечение — только оперативное. Трудности операции связаны с разделением спаявшихся органов.
Клинически проявляется болями в животе, в области грыжи, вздутием петель кишечника, задержкой газов и, прежде всего, кала. У больных может быть тошнота, рвота.
Копросгазу способствует узость грыжевых ворог, что препятствует свободному пассажу кишечного содержимого из петель, находящихся в грыжевом мешке. Кишечник переполняется каловыми массами, которые уплотняются и мешают свободному продвижению содержимого кишечника. Копростаз может переходить в каловое ущемление.
- Воспаление грыжи
Происходит вследствие проникновения инфекции в грыжевой мешок
воспалительном процессе в органах, находящихся в брюшной полости кнелиты, перитифлит и т.д.);
- воспалительном процессе в самом грыжевом мешке (редко); воспалительном процессе, развивающемся по соседству (орхит, лимфаденит, кожные заболевания).
- Воспалительный процесс захватывает грыжевой мешок или его содержимое (или все вместе). В клинике воспаления можно отметить увеличение грыжи, болезненность, покраснение кожных покровов, нарушение функции кишечника (вздутие живота, задержка газов и стула, тошнота, рвота). При нарастании воспаления (отсутствие эффекта от общей и местной противовоспалительной терапии) показана экстренная операция — вскрытие гнойника.
- При стихании воспаления образуются спайки, что в дальнейшем может привести к нсвправимости грыжи.
Наиболее часто бывает при паховых, бедренных и пупочных грыжах. Ушибы грыжевого выпячивания происходят, как правило, без нарушения целостности кожи. —
Большую опасность при ушибе представляет нарушение целостности органов, входящих в грыжевой мешок. При этом развивается перитонит, возможно кровотечение в брюшную полость. После травм содержимого грыжевого мешка возможно появление кровоизлияний под серозу петель кишечника, сальника с последующим развитием асептического воспаления. Для диагностики повреждения содержимого грыжевого мешка (особенно петель кишки) применяется лапароскопия. При подтверждении диагноза лечение только оперативное.
4.Ущемленная грыжа
Это наиболее опасное осложнение, всегда требующее экстренной операции. Особенно часто ущемляется паховая грыжа (50-58% от всех ущемлений). Среди больных преобладают мужчины (85%). У женщин более часто ущемляются бедренные и пупочные грыжи.
По механизму ущемления различают эластические и каловые. При эластическом ущемлении происходит внезапное напряжение брюшной стенки с растяжением грыжевых ворот, одновременно повышается внутри- брюшное давление с выхождением содержимого брюшной полости в грыжевой мешок. Последующее сокращение грыжевых ворот ведет к ущемлению. При каловом ущемлении вследствие переполнения приводящей петли происходит «придавливание» отводящей петли к грыжевым воротам. Более остро протекает эластическое ущемление; при этом происходит сдавление брыжейки кишечника.
Патологоанатомическне изменения в ущемленном органе:
- наличие странгуляционной борозды кишечника; изменения в ущемленном органе; изменения в приводящей кишке; наличие «грыжевой воды»; i
- ишемический некроз ущемленных органов за счет сдавления брыжейки.
Различают пристеночное (рихтеровское) ущемление, когда ущемлена стенка кишки без нарушения пассажа кишечного содержимого, и ретроградное (или двойное). В последнем случае в грыжевом мешке находятся как минимум 2 петли кишки, а соединяющая их петля располагается в брюшной полости, и в ней происходят наибольшие ишемические нарушения.
Клиническая картина ущемленной грыжи основывается на субъективных и объективных данных. Больные отмечают внезапные боли в месте выхождения грыжи, что связано с ишемией ущемленного органа. В дальнейшем появляются схваткообразные боли в животе (кишечная непроходимость). Одновременно грыжевое выпячивание перестает вправляться и может увеличиваться в объеме. Нередки диспептичоские расстройства — тошнота и рвота, в поздних случаях рвота каловым содержимым. У больных отмечается задержка газов и стула. Из местных признаков ущемления можно отметить наличие болезненности грыжи при пальпации, увеличение ее в объеме, напряженность грьЬкевого выпячивания. В Поздние сроки развивается гиперемия, вызванная развитием каловой флегмоны. При наличии ущемления нельзя ввести палец в соответствующие грыжевые ворота.
Намного труднее распознать ущемление при ранее существовавшей невправимой грыже. Однако значительное усиление болей и увеличение выпячивания, появление плотности и напряжения, а также диспепти- ческих расстройств позволяют заподозрить ущемление. В сомнительных случаях показана экстренная операция.
У некоторых больных при острых заболеваниях органов брюшной полости происходит стенание экссудата в грыжевой мешок, что принято называть ложным ущемлением (грыжа Брока).
Лечение ущемлениях грыж всегда оперативное. Во время операции вначале выделяется и вскрывается грыжевой мешок, затем удерживается ущемленный орган и только после этого рассекается ущемляющее кольцо.
Второй этап — определение жизнеспособности ущемленной кишки. Признаки жизнеспособности кишки: розовый цвет, блеск серозы, перистальтика, пульсация артерий брыжейки и проходимость вен. При нежизнеспособности кишки производят ее резекцию, причем приводящий отдел резецируют на 30-40 см, а отводящий на 10 см от некротизированной петли. В приводящей петле при странгуляционной кишечной непроходимости происходят резкие трофические нарушения: истончение стенок, нарушение питания за счет растяжения и сдавления подслизистых вен.
После резекции кишечника и наложения анастомоза показана интубация кишечника различными способами (с целью профилактики несостоятельности анастомоза). При наличии перитонита показана резекция некротизированной кишки с выведением ее концов на кожу.
При самопроизвольном вправлении ущемленной грыжи показана госпитализация в хирургическое отделение. Целесообразна лапароскопия. При нарастании перитониальных симптомов показана лапаротомия.
При насильственном вправлении ущемленной грыжи возможно так называемое мнимое , или ложное, вправление, когда грыжевое выпячивание вправлено за пределы ущемленного кольца н внешне не определяется, но ущемление остается в рубцово- измененной шейке грыжевого мешка.
источник
Основными причинами грыжи межпозвоночного диска являются остеохондроз, статические нагрузки (долго сидеть или стоять) и динамические нагрузки (поднятие тяжести, резкие наклоны, повороты и другие травмы). Если целостность наружных волокон фиброзного кольца сохранена, выбухание диска обозначается, как «выпячивание, или протрузия диска». Со временем выступающая часть диска подвергается фиброзной перестройке, истончается и при нагрузке приводит к выпадению грыжи диска в позвоночный канал.
По направлению выпадения межпозвоночные грыжи подразделяют на передне-боковые, которые располагаются за пределами передней полуокружности тел позвонков, отслаивают и прободают переднюю продольную связку, задне-боковые грыжи дисков прободают заднюю половину фиброзного кольца по средней линии (медианные позвоночные грыжи грыжи), близ неё (парамедианные) или сбоку (латеральные). Задне-боковые межпозвонковые грыжи представляют наибольшую угрозу содержимому позвоночного канала, сдавливая спинной мозг, сосуды и нервы с развитием нижних парезов и параличей.
Срединные (медианные) грыжи позвоночника часто имеют большие размеры, нередко прободают заднюю продольную связку, располагаясь эпидурально, могут проникать через твёрдую мозговую оболочку в субарахноидальное пространство. Медианные грыжи дисков сдавливают дуральный мешок и спинной мозг на шейном и грудном уровнях и конский хвост на поясничном, что служит причиной тетрапареза (паралич с уровня шейного отдела) и парапареза (паралич с уровня пояснично- крестцового отдела) с тазовыми расстройствами, такими, как задержка или недержание мочи и кала, седловидная анестезия половых органов с развитием импотенции у мужчин или снижения тонуса вплоть до опущения стенок влагалища. Сексуальные расстройства в виде снижения эрекции с ранней эякуляцией у мужчин, а у женщин снижение тонуса влагалища с развитием семейных сексуальных дисгамий могут возникать и на ранних стадиях развития позвоночной протрузии и грыжи.
Грыжа диска позвоночника в большинстве случаев осложняется асептическим воспалительным процессом в эпидуральном и субарахноидальном пространствах с хроническим болевым синдромом и полиморфными неврологическими симптомами выпадения функций.
Типичные парамедианные грыжи позвоночника двух нижних поясничных дисков вызывают компрессию соответственно корешков L5 и S1 в местах их выхода из дурального мешка. Крупные парамедианные грыжи являются причиной двухстороннего болевого синдрома с поражением ниже расположенных корешков и конского хвоста с развитием, иногда в течение нескольких часов, паралича нижних конечностей.
Чисто боковые (фораминальные) грыжи дисков располагаются в межпозвонковом отверстии и ущемляют заключённый в нём корешок , сдавливая крупную переднюю корешковую артерию, что приводит к острому нарушению кровообращения спинного мозга, развитию радикуломиелоишемии вплоть до инфаркта спинного мозга и глубокой инвалидизации.
Грыжа позвоночника проявляется целым комплексом симптомов и определяется не как отдельное заболевание, а как целая группа вертеброгенных (точнее дискогенных) расстройств. Сложность этиопатогенеза позвоночной грыжи и многообразие симптоматики требует высокой квалификации и практического опыта врача-вертебролога в лечении этой сложной патологии.
Специальной проблемой дегенеративных поражений межпозвонковых дисков являются грыжи тел позвонков (грыжи Шморля), которые возникают вследствие внедрения пульпозного ядра в губчатую ткань площадок тел позвонков через дефекты в гиалиновых пластинках в результате их конституциональной неполноценности. Центральные и боковые грыжи Шморля редко вызывают деформации позвоночника и протекают бессимптомно. Часто они диагносцируются лишь при возникновении патологического перелома поражённого грыжей Шморля позвонка. Передние грыжи Шморля образуются на верхних площадках второго и третьего поясничных позвонков и приводят к ограничению объёма движений и хроническим болям в пояснице.
Задние грыжи Шморля могут за счёт отслоения задней продольной связки, её утолщения и обызвествления способствовать развитию стеноза позвоночного канала с неврологическими двигательными нарушениями нижней половины туловища.
Срединные (медианные) грыжи шейного отдела позвоночника вызывают компрессию вентральной поверхности спинного мозга и расположенной здесь передней спинальной артерии. Чаще грыжи возникают в нижне-шейном отделе позвоночника, хотя есть наблюдения сдавливания спинного мозга грыжей на уровне зубовидного отростка с летальным исходом. Считается, что в этих случаях происходит перемещение грыжевого материала в краниальном направлении под задней продольной связкой.
При значительном пролабировании секвестров диска в позвоночный канал подостро развивается синдром псевдомиелорадикулополиневрита. Преобладает болевой синдром с локализацией боли в шейно — грудном отделе позвоночника, в руках и ногах. Боли усиливаются при движении, наклонах и разгибании головы. Отмечается снижение глубокой чувствительности пальцев рук. Снижена вибрационная чувствительность в ногах. Течение, как правило, прогрессирующее. Такая картина заболевания обусловлена реактивным эпидуритом и арахноидитом спинного мозга.
Синдром рассеянного склероза при грыжах дисков проявляется слабостью и скованностью в ногах. Это вариант характерен для высоких грыж дисков, течение неблагоприятное, через несколько месяцев или лет присоединяются парезы рук, не грубые тазовые расстройства (слабость сфинктеров, снижение эрекции) и атаксия.
Грыжи дисков шейного отдела позвоночника часто являются причиной сдавливания или окклюзии позвоночной артерии на уровне C2-C6, что может привести к острому нарушению мозгового кровообращения головного мозга и инсульту. Особенно показательна в плане осложнений грыжа шейного отдела позвоночника с локализацией грыжи между третьим и четвертым шейными позвонками.При выпадении грыжи этой локализации происходит поражение за счет компрессии нервного корешка, контролирующего тонус диафрагмы.Вследствие этого происходит релаксация диафрагмы, ателектаз легкого на стороне поражения, кишечник «выдавливается» в грудную полость со смещением органов средостения и развитием сердечно-сосудистых осложнений.
Грыжи дисков грудного отдела позвоночника чаще бывают срединные или парамедианные. Предрасполагающие факторы- это юношеский кифосколиоз, старческий кифоз, травмы позвоночника, занятие тяжёлой атлетикой или контактными видами спорта. Симптомом межпозвонковой грыжи у половины больных может быть тупая, плохо локализованная боль в спине, которая может быть с одной стороны , двухстороняя или опоясывающая. Боль умеренно выраженная, нарастает при движении, облегчается лежа. Вскоре появляется онемение в ногах, парестезии стоп, голеней и бёдер. Некоторые больные испытывают ощущения «обруча» или «пояса», боли в сердце или желудке. В большинстве случаев слабость в ногах нарастает постепенно, присоединяются тазовые нарушения, отёки на ногах, выраженный спастический паралич наблюдается на второй-пятый год заболевания. Полное выздоровление наступает крайне редко, но в 10-15% случаев наступает длительная стабилизация процесса.
Грыжи поясничного отдела позвоночника в большинстве случаев возникают, как задне-боковые (парамедианные). Особо опасна секвестированная грыжа L5S1 с каудально (направленная вниз в крестцовый канал) расположенным фрагментом, вызывающая компрессию конского хвоста с развитием в течение нескольких часов нарушений мочеиспускания и дефекации. При краниально расположенном секвестре грыжи L5S1 так же быстро может развиться ущемление корешка L4 или L5 с развитием паралича стопы и, так называемой, «конской стопы», именуемой в народе «шлёп-ногой».
Довольно часто грыжи поясничного отдела позвоночника осложняются острыми нарушениями кровообращения в корешке или нижних отделах спинного мозга. Типичным примером ишемии спинного мозга может служить так называемый паралитический ишиас, когда у больного исчезает боль в ноге (например после мануальной терапии), а наступает паралич разгибателей стопы и возможные тазовые расстройства.
Вызванный грыжами дисков длительный спазм корешковых артерий, венозный застой с хронической ликворной гипертензией могут стать причиной миелопатии (поражения спинного мозга) со слабостью в ногах, нарушением глубокой чувствительности и атаксией.
Лечение грыжи позвоночника, во избежание осложнений, обязательно должно быть своевременным. Не редки случаи, когда вопрос о качестве жизни на многие годы решается в первые дни и недели после возникновения симптомов и постановки диагноза межпозвоночной грыжи.
источник
Осложнение лечения грыжи может быть вызвано не одним состоянием, а несколькими. Любой метод терапии, даже самый безопасный, может при некоторых условиях дать нежелательные реакции со стороны организма пациента.
Понятие это собирательное, и обозначает такая патология выхождение органов или тканей в дефект оболочки, их покрывающей, или в какую-либо полость.
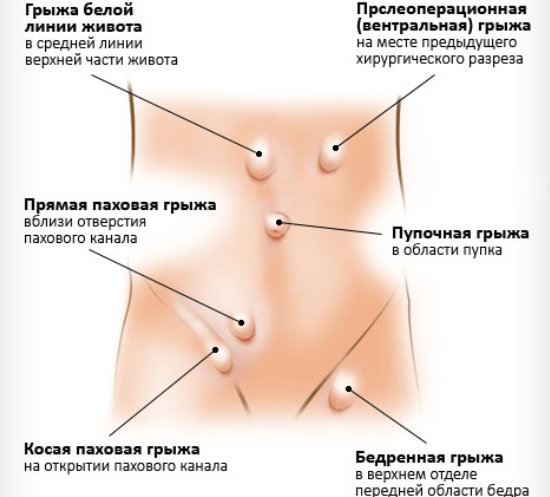
Грыжи могут формироваться в разных органах. Чаще всего они встречаются в брюшной полости. По своей локализации они бывают внутренними и наружными. К внутренним грыжам относятся пищеводные и диафрагмальные.
Иногда встречаются грыжи позвоночника. В данном случае происходит выпячивание межпозвонкового хряща в полость спинномозгового канала. Хрящ может выпячиваться в разные стороны, и в связи с этим выделяют дорсальные, центральные и срединные грыжи.
Лечение может быть консервативным и оперативным. Радикальным и более эффективным считается лечение хирургическое, поскольку оно устраняет причину заболевания, а именно дефект в оболочке органа или стенке полости. Кроме того, проводится вправление выпавшего органа внутрь. Однако при хирургическом лечении встречаются определенные осложнения.
Оперативное вмешательство при межпозвонковых грыжах — последний шаг, когда консервативная терапия не способна справиться с этим состоянием. Необходимость оперативного лечения грыж определяется лечащим врачом и смежными специалистами. Сама операция проводится нейрохирургом.
Современная медицина обладает большим арсеналом методик, способных помочь пациенту. Однако ни одна, даже самая лучшая и современная, методика не может дать стопроцентной гарантии, что никаких осложнений не возникнет.
К осложнениям, возникающим после операции, относятся:
- Повторное возникновение или усиление болевого синдрома.
- Нестабильность позвонков вследствие уменьшения объема межпозвонкового хряща.
- Повторное возникновение грыжи.
- Протрузия межпозвонкового хрящевого диска — полное его выпадение в полость спинномозгового канала.
- Смещение позвонков относительно оси позвоночника.
- Появление спаек и стриктур в позвоночном канале.
Спайки возникают как защитная реакция на повреждение тканей хирургическими инструментами. Спайки препятствуют физиологичной циркуляции ликвора. Это приводит к постоянным головным болям.
Если спайки перекрывают межпозвонковое отверстие, возникает синдром сдавления корешков — наблюдается болевой синдром и нарушение чувствительности в иннервируемом этим корешком участке тела.
Так как органы малого таза, в частности, прямая кишка и мочевой пузырь, иннервируются крестцовым сплетением, может возникнуть нарушение их функции. Это происходит при травмировании спинного мозга инструментами, что обнаруживается сразу.
Либо такое осложнение может возникнуть позднее, после развития спаечного процесса и отека в спинномозговом канале. Если спайки и отек еще можно устранить, то восстановление функции органов малого таза возможно. При травмировании спинного мозга нарушенная функция может восстанавливаться очень долго или же не восстановиться совсем.
При занесении инфекции во время операции в рану может развиться эпидурит — это воспаление жировой клетчатки, окружающей спинной мозг. Острый гнойный процесс вызывает выраженный болевой синдром и нарушение функции, выполняемой этим сегментом спинного мозга. В зависимости от уровня гнойного процесса развивается паралич верхних и нижних конечностей.
Постепенное формирование артроза позвонков. Поврежденный хрящ не может выполнять свою функцию полноценно. Смежные с этим хрящом позвонки двигаются меньше, в результате чего в них развиваются дегенеративные процессы. Соседние же позвонки, наоборот, получают повышенную нагрузку. В результате этого может возникнуть повторная грыжа, но уже в другом сегменте позвоночника.
Занесенная инфекция может попадать и в костную ткань. Это приводит к развитию остеомиелита.
Они тоже в большей степени лечатся оперативным путем. Во время такого лечения развиваются осложнения, которые могут быть ранними и поздними.
Операции при грыжах белой и спигелевой линии живота заключаются во вправлении грыжевого содержимого в брюшную полость и пластике слабых мест брюшной стенки.
Осложнения, возникающие при таких операциях, носят различный характер. Одно из них в последнее время встречается редко — отторжение пластического материала. Для укрепления мест соединения мышц, где чаще всего формируется грыжа, используются сетки из различных материалов. Некоторые из них могут отторгаться организмом, в результате чего должного эффекта от операции нет. В последнее время эти сетки создаются из гипоалергенных материалов, и возможность их отторжения сведена к минимуму.
Попадание инфекции в операционную рану приводит к развитию нагноительных процессов. Они могут быть внутренними и наружными. Сопровождаются нагноительные процессы общей интоксикацией организма — подъем температуры тела, озноб, головные боли.
Если абсцесс внутренний, он приводит к нарушению функции того органа, рядом с которым сформировался. При травмировании хирургическим инструментом крупных сосудов, которых много в брюшной полости, может развиться обильное кровотечение.
Ну и как самое неприятное осложнение — может образоваться рецидив, который потребует повторной операции.
Паховая встречается только у мужчин, потому что у женщин нет разового канала как такового. А именно в этот канал и происходит выпадение содержимого брюшной полости, точнее, малого таза. Операция для лечения грыж заключается во вправлении грыжевого содержимого и укреплении стенок пахового канала.
Какие осложнения могут возникнуть после такой операции?
- Повреждение семенного канатика. Так как он проходит в паховом канале, неосторожные движения инструментами могут привести к его ранению. А это грозит для мужчины вторичным бесплодием.
- Нарушение функции бедренного сустава. При операции затрагивается паховая связка, которая имеет отношение и к тазобедренному суставу.
- Перфорация грыжевого содержимого. Чаще всего этим содержимым является участок кишки.
- Водянка яичка. Может быть с одной или с обеих сторон.
- Инфицирование операционной раны с развитием гнойного воспалительного процесса. Он может нарушать функцию прилежащих органов.
- Рецидив. Возникает редко, но в любом случае для устранения этого осложнения требуется повторная операция.
Бедренная грыжа формируется при выпадении органов малого таза (кишка, мочевой пузырь) в бедренный канал. К осложнениям лечения грыжи относятся:
- Перфорация грыжевого содержимого.
- Повреждение нервных стволов, проходящих под одной из стенок бедренного канала.
- Повреждение семенного канатика.
- Атрофия яичка из-за сдавления семенного канатика.
Возникает обычно у детей, но есть случаи заболевания и у взрослых. Осложнений при оперативном лечении меньше. Заключаются они в:
- Инфицировании операционной раны и возникновении абсцесса или флегмоны пупочной области.
- Перфорации грыжевого содержимого.
- Рецидиве заболевания.
Операции по лечению внутренних грыж более сложные. И они не обходятся без осложнений. При оперативном лечении пищеводной грыжи должна проводиться пластика пищеводного отверстия диафрагмы, называемая фундопликацией. Это создание складки сальника вокруг отверстия диафрагмы.
Какие осложнения могут возникнуть при этой операции:
- Соскальзывание складки сальника.
- Постоянный дискомфорт за грудиной из-за неправильного осуществления пластики.
- Стеноз пищевода.
- Инфицирование операционной раны.
Любое оперативное вмешательство может вызвать осложнение, но многое зависит от квалификации специалиста и соблюдения пациентом врачебных рекомендаций в послеоперационный период.
источник