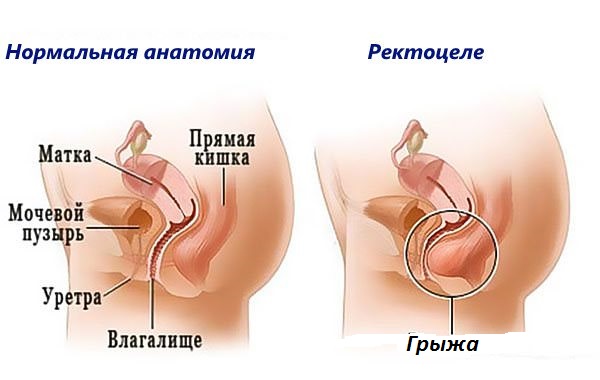
Прямая кишка подвержена различным заболеваниям из-за своего расположения в организме и выполняемых функций. Одной из распространенных болезней является грыжа прямой кишки – выпячивание ее за границы естественного положения. В чем же причина этого расстройства, по каким симптомам его распознать и как лечить?
Анальная грыжа, или ректоцеле, возникает из-за слабости или повреждения мускулатуры тазового дна. Здоровые мышцы надежно удерживают органы в правильном положении и не позволяют им смещаться, а травмированные или ослабленные ткани не могут справиться с этой функцией.
Повреждения мускулатуры тазового дна возникают при родах у женщин, особенно если они протекали тяжело или выполнялся разрез промежности. А также травмы мышц и связок возможны при оперативном вмешательстве в области тазового дна.
Помимо повреждения мышц, есть и другие причины возникновения ректоцеле:
- Запущенный геморрой;
- Пониженный уровень эстрогена в крови, из-за чего нарушается питание тканей малого таза;
- Механические повреждения ануса;
- Длительные запоры или понос;
- Тяжелая физическая работа, спортивные нагрузки;
- Наследственная предрасположенность.
Грыжа прямой кишки обычно возникает не из-за какого-то одного фактора, а по совокупности нескольких из перечисленных причин.
Ректоцеле – это выбухание кишки наружу, за пределы анального сфинктера. Это характерный признак болезни. Дополнительными симптомами являются:
- Затруднения дефекации, запоры;
- Ноющая, тупая боль в области тазового дна и промежности;
- Слизистые выделения из ануса, иногда с кровянистыми сгустками;
- При вторичной инфекции: озноб, общее недомогание.
У женщин анальная грыжа может выходить в сторону влагалища. Симптомами болезни являются:
- Появление боли и дискомфорта при половой близости;
- Чувство инородного тела или лишнего объема в области влагалища, которое уменьшается или пропадает в положении лежа;
- Дискомфорт при дефекации и мочеиспускании;
- Боли в спине и внизу живота.
Симптомы эти слабо выражены, если размер грыжи небольшой. Женщины часто не замечают или игнорируют их и не обращаются к врачу, пока болезнь не начнет прогрессировать.
Это большая ошибка, так как на начальных стадиях заболевание вылечить легко, а в запущенном случае для избавления от недуга необходима операция.
При подозрении на грыжу прямой кишки обращаются к проктологу или гинекологу. Медики выделяют 3 стадии анальной грыжи: при первой стадии выбухание маленькое и симптомы незначительные, при второй грыжа крупнее и дефекация возможна только с помощью клизмы, при третьей наблюдается полное выпадение прямой кишки, у женщин вместе с задней стенкой влагалища.
При первой стадии для постановки диагноза и назначения лечения достаточно наружного осмотра и опроса пациента, при второй или третьей назначают МРТ или УЗИ с трехмерной реконструкцией. Эти обследования помогают увидеть расположение и структуру всех органов малого таза и определить степень их повреждения. Лечащий врач может назначить дополнительные обследования органов брюшной полости и малого таза, анализы и лабораторные исследования, чтобы определить общее состояние пациента.
Схема лечения зависит от стадии заболевания. На первой назначают физиотерапевтические процедуры и лечебную гимнастику для укрепления мышц тазового дна. При необходимости используют спазмолитические и обезболивающие препараты. В случае запоров проводят клизму или применяют слабительные. Если при грыже прямой кишки возникла вторичная инфекция, назначают противовоспалительные средства, антибиотики.
Во время консервативного лечения грыжи больному рекомендуется исключить из рациона молочные продукты и пить больше жидкости, есть пищу, богатую клетчаткой.
При второй-третьей стадии заболевания консервативное лечение обычно неэффективно, и для устранения грыжи назначают операцию. Техника хирургического вмешательства зависит от расположения грыжи и ее размера. Выбухание устраняют, ушивая переднюю стенку прямой кишки и прилегающую мускулатуру тазового дна. Операцию проводят через брюшную полость, влагалище или промежность.
В современной медицине набирает популярность новый способ лечения грыжи: для устранения выпячивания прямой кишки накладывают специальную сетку, которая поддерживает органы тазового дна и укрепляет ректовагинальную перегородку у женщин. Преимущество этой операции в том, что применяется местный наркоз вместо общего и сокращается срок госпитализации больного до 2–3 суток. Хирургическое вмешательство переносится легко из-за низкого травматизма и не оставляет косметических дефектов. Но естественные роды после этого невозможны, поэтому при лечении ректоцеле у женщин, планирующих беременность, используют другие способы оперативного вмешательства.
В запущенных случаях, когда наблюдается некроз стенки кишечника и есть риск для жизни больного, прямую кишку удаляют и накладывают колостому – искусственное отверстие на передней стенке брюшной полости, через которое удаляются каловые массы. В этом случае последствия грыжи накладывают отпечаток на всю дальнейшую жизнь больного, поэтому при первом подозрении на заболевание нужно немедленно идти к врачу, чтобы вылечить болезнь на ранней стадии без осложнений.
Распространено ложное убеждение, что грыжу можно вылечить народными средствами. Но без квалифицированной медицинской помощи устранить ректоцеле невозможно. Поэтому самолечение при подозрении на анальную грыжу недопустимо. Средства народной медицины могут использоваться в комплексной терапии при начальной стадии заболевания, но только после консультации с проктологом. Их применяют для борьбы с запорами и воспалением, но не для устранения самой грыжи.
Прогноз при анальной грыже благоприятный: современная медицина легко справляется с этим заболеванием. Но очень важно соблюдать все предписания врача в восстановительный период, который может продолжаться от нескольких месяцев до года. В это время необходимо свести к минимуму физические нагрузки и отказаться от интенсивных занятий спортом, не поднимать тяжести больше 5 кг.
Предотвратить болезнь легче, чем ее лечить. Поэтому важно знать о мерах профилактики грыжи прямой кишки:
- Своевременно лечить геморрой и заболевания желудочно-кишечного тракта, вызывающие запоры или понос;
- Исключить интенсивные спортивные нагрузки и тяжелый физический труд;
- Не допускать механических повреждений ануса и прямой кишки.
Эти меры необходимо соблюдать женщинам во время менопаузы, так как в это время снижается уровень эстрогена и возможно ослабление мышц и связок тазового дна, а также роженицам и тем, кто перенес операцию в области промежности.
У женщин грыжа может протекать незаметно, если выбухание направлено в сторону влагалища, поэтому обязательной мерой профилактики является регулярное посещение гинеколога.
Анальная грыжа – заболевание прямой кишки, которое легко поддается лечению на начальных стадиях, но в запущенных случаях требует оперативного вмешательства с долгим восстановительным периодом. Болезнь нельзя вылечить самостоятельно, и только своевременная медицинская помощь позволит избавиться от выбухания.
источник
Прямая кишка считается довольно уязвимой частью организма в силу своего месторасположения и особых функций. Она часто страдает от заболеваний и патологий, среди которых анальная грыжа — ректоцеле. Это выпячивание кишки за пределы анатомического расположения. Основной причиной выбухания служат слабые мышцы тазового дна. Они не справляются с удержанием органов в правильной позиции, в результате чего образуется грыжа. Для избавления от патологии следует обратиться к опытному врачу, который поставит правильный диагноз и подберет терапевтическую схему. От анальной грыжи народные способы не излечивают.
Рассматриваются 3 стадии развития патологии. На первой отмечают:
На следующем этапе выбухание уже гораздо заметнее. К признакам 2-ой стадии относят выпячивание кишки в зону влагалища у женщин, а также дефекацию только с помощью клизм и других способов. На завершающем этапе у пациента кишка выпадает полностью. У пациенток задняя стенка влагалища и непосредственно кишка выступают за границы полового отверстия. К общим признакам грыжи прямой кишки относят:
- усугубление запоров;
- болезненные ощущения в области таза, промежности;
- выделения слизистого характера;
- мокнутие;
- каломазание.
Если к заболеванию присоединилось инфицирование, то у пациента отмечаются признаки общей интоксикации, локальные проявления воспалительного процесса. Для состояния характерны местное повышение температуры и озноб.
К выпячиванию кишки приводит нарушение целостности мышц и связок тазового дна. Есть множество причин, которые провоцируют подобные изменения. Среди них:
- низкий уровень эстрогенов;
- обычные и тяжелые роды;
- геморрой;
- оперативное вмешательство с рассечением участков тазового дна;
- механические повреждения ануса.
Анальная грыжа не редко развивается на фоне регулярных поносов и запоров. Реже слабость мышц обуславливается генетическими факторами. Довольно часто к выпадению кишки приводит совокупность нескольких состояний.
Любые хирургические вмешательства в области промежности, операции на мочевом пузыре, матке, влагалище, придатках, предстательной железе и прямой кишке могут осложняться анальной грыжей. Чтобы предотвратить это болезненное и небезопасное состояние, важно соблюдать меры профилактики после вмешательства.
Самостоятельные попытки избавиться от грыжи не дают положительных результатов и только способствуют прогрессированию болезни. При появлении первых симптомов следует записаться на прием к таким врачам как:
Для подтверждения диагноза специалист должен тщательно осмотреть пораженные участки. Также он:
- собирает жалобы пациента;
- анализирует анамнез заболевания и жизни;
- направляет на дополнительную диагностику.
Для определения тактики лечения необходимы результаты визуализирующих исследований. Для этого назначают УЗИ с 3D-реконструкцией или МРТ. Грыжа прямой кишки хорошо поддается диагностике.
Помимо непосредственно пораженной зоны, для определения грамотной тактики лечения важно уточнить состояние расположенных рядом органов и организма в целом. Для этого прибегают к лабораторным методам исследования, а также инструментальной диагностике, приемы которой в каждом случае индивидуальны. Врачу важно знать, нет ли скрытых патологий, вялотекущих инфекций и хронических заболеваний. Так он сможет предупредить нежелательные последствия терапии и добиться максимально положительного эффекта.
На начальных стадиях развития патология купируется путем укрепления мышце-связочного аппарата промежности. Для этого пациенту назначают курсы ЛФК и физиолечения. Таким образом кишку вправляют и закрепляют на месте. Однако многие пациенты запускают анальную грыжу до такого состояния, когда помочь может только хирургическое вмешательство. Вариантов его проведения достаточно много, основные методики предполагают доступ к патологии через:
Врач выбирает оптимальный способ исходя из зоны, куда произошло выпячивание, а также тяжести патологии. Если случай крайне запущен, уже развился некроз стенки кишечника, и есть угроза жизни пациента, то хирург производит резекцию части кишки. Сразу после этого накладывают колостому. Это противоестественный задний проход, выводимый на стенку живота. Через него будут эвакуироваться каловые массы. Это крайне нежелательный вариант для пациента, поскольку существенно ухудшается качество жизни, приходится привыкать к новому опорожнению кишечника. Именно поэтому важно обращаться к врачу сразу, как появились дискомфорт и первые симптомы патологии.
Хирургическое вмешательство показано пациентам, у которых грыжа прямой кишки находится на 2 и 3 стадии развития. Задачи операции: укрепить ректовагинальную перегородку у женщин, а также ликвидировать выпячивание кишки. Сегодня хирургами активно применяется специальная сетка, необходимая для:
- наименьшей травматизации;
- местного наркоза вместо общего;
- сокращения пребывания в стационаре с 2 недель до 2-3 суток.
Метод противопоказан женщинам, планирующим беременность, поскольку в процессе родов имплант не обеспечит адекватное растяжение. Одновременно с этим он позволяет укрепить ректовагинальную область и связки малого таза.
Традиционное неэндоскопическое вмешательство требует введения общего наркоза, а также увеличивает сроки пребывания пациента на стационарном лечении. Грыжу прямой кишкиу страняют, фиксируют подвижную переднюю стенку, укрепляют перегородку и корректируют сфинктер заднего прохода.
Без участия проктолога от ректоцеле не избавиться. Нетрадиционные методы могут быть направлены лишь на устранение застойных процессов и запоров. Также они благотворно сказываются на моторике и подвижности каловых масс. Грыжа анальная профилактируется с помощью:
Каждый день на ночь выпивают 250 мл кисломолочного напитка.
Натощак выпивают 1 ст. л. масла на протяжении 7-14 дней.
2 ч. л. растения смешивают с 100 г перетертого чернослива. Заливают 2/3 л кипятка и настаивают 3-4 часа. Процеживают и принимают при длительных запорах каждый час на протяжении 2 дней по 4 ст. л.
Варится компот без сахара или с минимальным его содержанием. Принимать его нужно по 2-4 стакана в течение дня.
источник
Грыжа прямой кишки (ректоцеле) – патологическое состояние, которое характеризуется выпячиванием передней стенки прямой кишки во влагалище или за область анального отверстия. Заболевание достаточно редкое и в большинстве случаев диагностируется у женщин в возрасте старше 50 лет.
Спровоцировать грыжу прямой кишки может множество причин. В некоторых случаях развитие патологии вызывают сразу несколько факторов. Это усложняет диагностику, установление истоков болезни и выбор эффективного лечения.
Чаще всего развитие ректоцеле провоцируют представленные ниже факторы.
- Повышение внутрибрюшного давления, что происходит при частых запорах.
- Беременность и естественные роды с крупным ребенком.
- Сильные физические нагрузки, которые сопряжены с подъемом тяжестей.
- Патологические роды, которые спровоцировали разрыв промежности.
- Отсутствие матки в результате проведенной операции.
- Травмы влагалища, сфинктера или мышц, которые отвечают за поднятие заднего прохода. Частые запоры, поносы или запущенная форма геморроя.
- Заболевания органов малого таза, которые вызывают истончение стенок влагалища.
Чаще всего причиной грыжи прямой кишки являются возрастные изменения, которые приводят к атрофии мышечно-связочного аппарата. Спровоцировать заболевание может также нарушение гормонального фона – снижение уровня эстрогена.
Ректоцеле имеет специфические симптомы, которые проявляются в определенной последовательности по мере развития заболевания. Изначально женщина испытывает боль и трудности во время дефекации. Для опорожнения кишечника она вынуждена прикладывать максимум усилий, но при этом часто остается чувство неполного опустошения. Такие ощущения вызваны задержкой каловых масс в грыжевом мешочке. Для улучшения дефекации и полного опорожнения кишечника пациентки пользуются слабительными средствами и клизмами. Но такие методы приносят лишь кратковременный эффект.
При запущенной форме болезни женщина вынуждена использовать ручной способ, чтобы извлечь каловые массы из грыжевого мешочка. Такая манипуляция выполняется путем надавливания на заднюю стенку влагалища. Если вовремя не удалить каловые массы, возникает риск развития воспалительного процесса, к которому нередко присоединяется инфекция. Это значительно усложняет лечение и может привести к появлению ряда осложнений: проктита, трещин в области анального отверстия, ректального кровотечения, свищевых ходов и опущения матки и влагалища.
В некоторых случаях ректоцеле проявляется выпячиванием прямой кишки за пределы анального сфинктера. Это вызывает боль и дискомфорт в промежности, провоцирует появление слизистых и каловых выделений. При инфицировании грыжи развивается общая интоксикация организма, возникают озноб и повышение температуры.
В медицине выделяют два основных критерия, по которым классифицируется тяжесть заболевания. От степени развития ректоцеле зависит выбор тактики лечения.
Первая классификация основывается на симптомах и результатах пальцевого исследования прямой кишки. При легкой степени отсутствуют любые клинические проявления патологии, а во время пальпации выявляется небольшое углубление в прямой кишке. Обнаружить патологию можно только во время профилактического осмотра у проктолога.
Средняя степень ректоцеле характеризуется углублением грыжевого кармана. Клиническая картина достаточно яркая: затрудненная дефекация и ощущение неполного опорожнения кишечника.
При тяжелой степени грыжевой карман выходит за пределы половой щели и хорошо прощупывается. Симптомы ярко выражены. Для полного опорожнения кишечника требуется мануальная процедура. Этой стадии присуще развитие осложнений и значительное ухудшение самочувствия.
Согласно второй классификации, ректоцеле делится также на три степени в зависимости от размера грыжевого мешка. Так, при легкой степени он менее 20 мм, при средней находится в пределах 20–40 мм, а при тяжелой превышает 40 мм.
Для диагностирования заболевания требуется консультация и осмотр проктолога. Врач проводит опрос, уточняя жалобы и характер симптомов. Важную роль играет сбор анамнеза и опрос о событиях жизни пациентки: количество беременностей и характер родов, наличие гинекологических заболеваний и травм органов малого таза.
Далее врач проводит осмотр пациентки. Изначально проктолог прощупывает живот, что позволяет выявить болезненность. Боль может не ощущаться, если в грыжевом мешочке не протекает воспалительный процесс. Затем врач проводит пальцевое исследование прямой кишки в двух состояниях – в покое и при натуживании.
Лабораторные анализы включают исследование крови на наличие ферментов поджелудочной железы, печени и др. и копрограмму, которая проводится для оценки работы органов пищеварительной системы. Также выполняется тест на скрытую кровь в кале, что позволяет установить наличие кровотечений в кишечнике.
Проводятся и дополнительные диагностические процедуры.
- Ректороманоскопия – это исследование помогает оценить состояние стенок кишечника и выявить выпячивание.
- Динамическая дефепроктография – процедура, которая позволяет оценить состояние мышц тазового дна во время дефекации.
- При помощи колоноскопии устанавливается месторасположение грыжи и ее размеры. С этой же целью проводится ирригоскопия.
- КТ или МРТ позволяет выявить нарушения в работе органов пищеварительной системы и своевременно обнаружить развитие осложнений.
- УЗИ проводится для оценки степени задержки каловых масс в кишке. Кроме того, процедура помогает установить состояние органов малого таза.
Выбор терапии при грыже прямой кишки зависит от степени болезни, общего самочувствия пациентки и ее индивидуальных особенностей. При легкой стадии ректоцеле врач не назначает медикаментозное или хирургическое лечение, дает ряд рекомендаций. Женщине показан регулярный осмотр у проктолога с периодичностью в 6 месяцев, чтобы оценить динамику развития болезни.
Пациентка должна соблюдать специальную диету, главные принципы которой – обогащение рациона растительной пищей, ограничение употребления жиров, острых и копченых продуктов, а также полный отказ от алкоголя. Принимать пищу необходимо часто, но небольшими порциями.
Избежать развития следующей стадии поможет выполнение простых физических упражнений. Наиболее эффективной считается гимнастика Кегеля, которая направлена на укрепление мышц тазового дна.
При появлении клинических симптомов, характерных для средней степени, применяется консервативная терапия, которая включает прием медикаментов. Лекарства направлены на устранение симптомов заболевания. Для снятия боли назначаются спазмолитики (Но-Шпа или Дротаверин), а с целью улучшения перистальтики кишечника прописываются слабительные средства. При развитии воспалительного процесса применяются антибиотики в комплексе с пробиотиками, которые предотвращают развитие дисбактериоза.
Кроме приема медикаментов пациентке рекомендуется соблюдение строгой диеты. Правильное питание нормализует работу кишечника, упреждает появление запоров и меньше раздражает стенки кишки.
Консервативная терапия только купирует симптомы, но не избавляет от их причины. В большинстве случаев медикаменты применяются до проведения оперативного вмешательства и после него. Кром того, такой вариант лечения является основным для тех, кому противопоказано проведение операции.
Если заболевание мешает нормальной жизнедеятельности и грозит развитием осложнений, то проводится хирургическое вмешательство. Главная цель операции – удаление грыжевого мешка и восстановление перегородки между влагалищем и кишечником. Оперативное вмешательство может быть проведено несколькими способами: при помощи лапароскопа, через промежность или переднюю брюшную стенку.
После операции пациентке предстоит длительный процесс реабилитации. Все действия и процедуры направлены на укрепление мышц и связок, нормализацию дефекации и нейтрализацию факторов, которые спровоцировали патологию. Прежде всего реабилитация включает выполнение физических упражнений, оптимизацию питания (обогащение рациона продуктами, которые улучшают перистальтику) и нормализацию гормонального фона.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
источник
Грыжа прямой кишки (анальная грыжа, ректоцеле у женщин) – представляет собой патологическое выпячивание (выпадение) стенки прямой кишки за пределы ее анатомического расположения (в сторону промежности или анокопчиковой связки).

Грыжи прямой кишки – патологии больше характерные для женщин, чем для мужчин из-за физиологических особенностей строения организма. Так, у женщин в 90% случаев диагностируют переднее ректоцеле (выпячивание кишечной стенки в сторону влагалища), у мужчин в очень редких случаях встречается заднее ректоцеле (выпадение кишечной стенки в сторону копчика), при этом заднее ректоцеле у женщин встречается в единичных случаях.
Основная причина деформации стенки кишки – ослабление тонуса мышц тазового дна. Их главная задача – поддерживать фиксированное положение внутренних органов малого таза. При повреждении или ослаблении мышц, риск смещения или выпадения внутренних органов повышается.
Ослабление тонуса мышечной ткани и связок тазового дна могут вызвать следующие обстоятельства:
- патологии в физиологическом строении организма (нарушения в строении ректовагинальной перегородки);
- врожденная слабость мышц малого таза;
- вынашивание многоплодной беременности;
- тяжелые роды, сопровождающиеся разрезом промежности или наложением щипцов;
- поздние роды (после 40 лет);
- период менопаузы у женщин при гормональных сбоях;
- хронический геморрой, осложненный частыми запорами, дисфункцией кишечника;
- непосильные физические нагрузки или постоянный подъем тяжестей;
- травмы, спровоцировавшие нарушение целостности ректовагинальной перегородки, в том числе воспалительные процессы, осложненные абсцессами и свищами.
Киста прямой кишки: что это такое и как ее вылечить? Читайте в этой статье.
В медицине выделяют три степени развития грыж:
- Первая степень – грыжа размером около 2 см. Не доставляет дискомфорта, может быть определена при пальпации, похожа на небольшой карман, расположенный на передней стенки влагалища.
- Вторая степень – грыжа размером 2-4 см. Легко определяется при пальпации, может доходить до начала влагалища. Прощупывается как четко выраженный карман, расположенный на стенке прямой кишки.
- Третья степень – грыжа более 4 см. Крайняя стадия, при которой очень часто диагностируется выпадение влагалищной стенки наружу (за пределы половой щели).

К основным симптомам грыжи прямой кишки относятся:
- Проблемы с дефекацией – как правило, характерны для грыж второй степени. Вначале возникают незначительные проблемы, характеризующиеся несильной болью во время эвакуации каловых масс и частыми позывами к акту дефекации, при этом характерно ощущение неполного опорожнения кишечника. С прогрессированием патологии симптомы усиливаются: боль становится сильнее, состояние отягощается тенезмами.
- Запоры – характерны для грыж в третьей степени развития. Каловые массы, задерживающиеся в кишечнике, уплотняются. Проходя по кишечнику, они травмируют его слизистую, что в дальнейшем приводит к развитию сильного воспалительного процесса.
- Обострение геморроя, анальные трещины – возникают вследствие постоянных натуживаний или тенезмов.
- Испражнения с примесью слизи и крови – характерное проявление воспалительного процесса.
Для диагностики грыжи прямого отдела кишечника и стадии ее развития применяют следующие методы:
- осмотр проктологом или гинекологом;
- УЗИ – для выявления возможного повреждения тканей других органов малого таза;
- при необходимости лабораторные исследования кала и крови.

Лечение грыжи, прежде всего, зависит от степени прогрессирования патологического процесса. В некоторых случаях, при малой деформации стенки прямой кишки допускается применять методы консервативной терапии. В нее входит комплекс мероприятий по нормализации стула (диета, слабительные препараты, оказывающие мягкое послабляющее действие, средства для стимуляции кишечной деятельности) и лечебная гимнастика, помогающая укрепить мышцы тазового дна.
В остальных случаях грыжа прямой кишки у женщин лечится только оперативно. Основная цель – укрепление ректовагинальной перегородки и ликвидация грыжи. В настоящее время применяют два метода: полостную операцию или микрооперацию, которая проводится при помощи эндоскопического оборудования. Последний вариант обладает наименьшей травматичностью, проводится под местным наркозом и требует незначительного пребывания в стационаре – всего 2-3 суток.
При противопоказаниях к хирургическому вмешательству по иссечению грыжи в полость влагалища устанавливают специальный имплантат в виде сетки (пессарий). Его устанавливают временно или постоянно для поддержания мочевого пузыря, прямой кишки и матки. Устройство не устанавливается женщинам, планирующим беременность, поскольку при родах пессарий будет препятствовать необходимому растяжению мышц влагалища.
Профилактические мероприятия заключаются в соблюдении элементарных правил: исключение тяжелых физических нагрузок, правильное питание, подвижный образ жизни, своевременное лечение любых проктологических заболеваний.
Прогноз при оперативном вправлении грыж благоприятный. Операция не вызывает осложнений и способствует полному восстановлению функций мышечно-связочного аппарата малого таза.
источник
Кишечная грыжа – это выпадение прямой кишки из заднего прохода вследствие патологического ослабления тазовых мышцы. Петли кишечника по причине плохой фиксации мышечным каркасом выходят наружу через брюшную полость или брюшные стенки.
Симптомы грыжи прямой кишки у женщин и мужчин могут несколько отличаться, но эта патология способна развиться у обоих полов. Ввиду строения женского организма и возможности забеременеть, женщины чаще подвержены подобному заболеванию. Тем не менее, ослабление мышечного тонуса может наблюдаться у любого человека.
Причинами такого ослабления мышц в области таза могут быть разные патологии: запор, геморрой на поздней стадии, диарея, эрозия кишечника, механическая травма в зоне анального отверстия. Когда тазовое дно становится ослабленным и тонус мышц в нём нарушается, то появление грыжи может быть следствием даже простого чихания или кашля.
При потугах во время дефекации появляется патологические гибкое образование, которое и предвосхищает появление грыжи. Однако верно определить риск не всегда представляется возможным, поэтому симптомы и лечение грыжи двенадцатиперстной кишки, как и толстого кишечника, могут потребовать дополнительных анализов.
Диагностика подобной патологии зачастую осуществляется с помощью УЗИ или рентгенографии. Лечение грыжи прямой кишки осуществляется лишь путём проведения хирургической операции по правлению или удалению грыжи, укреплении мышечных стенок и закрытии так называемых грыжевых ворот, через которые кишка выпала.
При нормальных условиях петли кишечника держатся за счёт связочного аппарата, а внутриполостное давление встречает на своём пути преграду в виде мускулатуры брюшной стенки. Отсутствие сильных нагрузок и слабых мест в мышечной структуре позволяет избежать развития грыжи.
Чтобы возникла грыжа нужно соблюдение двух условий: наличие бреши в мышечной структуре тазового дна и резкое изменения уровня давления в органах малого таза. Тазовое дно – это совокупное обозначение некоей системы из связок и мускулов, которые и фиксируют органы малого таза на их привычных местах.
Среди этих органов есть женская матка или мужская простата, мочевой пузырь и, конечно же, прямая кишка. Если тонус тазового дна пострадал, то органы малого таза, начинают опускаться. Так как прямая кишка имеет прямой выход наружу, то заметно увеличивается риск её выпадения.
Причин, по которым происходит выпадание прямой кишки, на самом деле можно назвать большое количество. Место выпячивания грыжи называют грыжевыми воротами. Их функцию успешно могут выполнять различные патологии, среди которых следует назвать следующие:
- врождённые или приобретённые просветы в брюшной стенке;
- дефекты тканей, которые появились в результате проведения операции;
- крупные промежутки между участками мускулатуры;
- промежутки между различными отделами кишечника;
- геморрой на поздних стадиях;
- изменения в структуре тазовой диафрагмы в результате родов;
- генетическая предрасположенность к слабости соединительной ткани.
Факторы могут сочетаться тем или иным образом. Суть проблемы в том, что факторами для возникновения грыжи являются причины, по которым образуются слабые места в мускулатуре брюшной стенки, различные отверстия и промежутки в брюшине. Истончение и растяжение мышечных стенок делает всё более вероятным появление грыжи при резких нагрузках.
Для выявления грыжи 12-перстной кишки или грыжи толстой кишки используются их симптомы, которые врач должен оценить и правильно классифицировать. В первую очередь, используются методы, не требующие инструментального вмешательства, такие как перкуссия и пальпация.
Немаловажен и метод дифференциальной диагностики, который позволяет назвать обнаруженную патологию именно грыжей, а не каким-либо иным заболеванием, имеющим сходные симптомы. Для дальнейшего уточнения диагноза предпринимается рентгенографическое или ультразвуковое исследование органов малого таза.
Обнаружив точную локализацию патологического образования, необходимо оценить уровень опущения прямой кишки. Для этого может применяться как УЗИ, так и магнитно-резонансная томография.
Для разработки последующей терапии необходимо провести ряд функциональных проб и более точно оценить состояние находящихся рядом с кишечником органов, чтобы лечение было наиболее эффективным и наименее травматичным для остального организма. В каждом конкретном случае список необходимых процедур может отличаться.
Говоря о том, как лечат грыжу прямой кишки или какой-либо ещё части кишечника, необходимо понимать, что полное исцеление возможно лишь путём проведения хирургической операции. Если условия для осуществления хирургического вмешательства на данный момент неподходящие, пациент в ожидании может носить противогрыжевый бандаж.
Суть хирургического вмешательства состоит в том, что доктор рассекает вывалившееся грыжевое тело, помещает его на изначальное место внутри брюшной полости, а также предпринимает меры по укреплению мышечной структуры грыжевых ворот.
Как правило, операцию проводят под общим наркозом. В некоторых случаях при операции обнаруживается, что грыжа была ущемлена и уже длительное время в некоторых кишечных петлях нарушено кровообращение.
Это приводит к некрозу тканей и делает необходимым их хирургическое удаление. С этой целью врач иссекает отмирающие ткани и сшивает между собой здоровые. Так формируется анастомоз, чтобы сохранить и нормализовать проходимость кишечника
Одним из важнейших этапов операционного вмешательства является пластика грыжевых ворот. Есть два основных варианта её проведения:
- Натяжение, в ходе которого бреши закрываются различными тканями самого пациента.
- Без натяжения, когда ворота блокируют синтетической сеткой, безвредной для оперируемого. Это более предпочтительный вариант закрытия грыжевых врат, так как такой способ минимизирует риск рецидива.
При лечении также могут применяться методы микрохирургического вмешательства, так называемое эндоскопическое лечение. Подобный способ подразумевает создание отверстия, через которое вводят миниатюрную камеру на эндоскопе, и осуществляют все хирургические манипуляции.
Из плюсов такого метода можно выделить более детальный обзор места операции через камеру, а также малый размер необходимого разреза, что позволяет повредить меньшее количество тканей в ходе операции и не оставляет большого шрама на теле пациента. Меньшая травматичность метода также способствует уменьшению риска осложнений и ускоряет восстановления пациента после операции.
Чтобы вовремя определить развитие грыжи необходимо наносить профилактически визиты своему проктологу хотя бы раз в несколько месяцев.
источник
Не каждый человек знает, что такое грыжа, хотя слово это часто витает в воздухе, поскольку это одна из самых распространенных болезней современности. Грыжей в медицине называют выхождение какого-либо органа из занимаемой полости, что приводит к его выпячиванию. Бывает несколько видов грыж, каждая из которых отличается своими особенностями и способами лечения.
Эта болезнь возникает из-за деформации позвоночных дисков, в результате чего возникает разрыв, который заполняет студенистое ядро позвоночника. Это сопровождается сильными болями, поэтому пропустить такой момент просто невозможно. При этом важно сразу обратиться к врачу, чтобы не запустить проблему еще больше. Если вовремя не начать лечение, проблема может наградить не только постоянными болями, но еще и снижением чувствительности ног или даже параличом.
Точная причина возникновения межпозвоночной грыжи пока неизвестна, можно только сказать, что на это могут повлиять изменения в самом организме и воздействие внешней среды. Зачастую грыжа развивается из запущенного остеохондроза – разрушения костной и хрящевой тканей отделов позвоночника.
Среди внутренних причин развития болезни выделяют недостаточное снабжение костно-суставных структур необходимым количеством питательных веществ. Это может происходить из-за неправильного питания или авитаминоза. К внешним причинам относят следующие факторы:
- травмы позвоночника;
- неправильная осанка;
- неправильно сбалансированные физические нагрузки;
- малая двигательная активность;
- ожирение.
Симптомы грыжи зависят от того, в каком отделе позвоночника она образовалась. В зависимости от этого можно ощущать следующие недомогания:
- Боли в пояснице, часто перетекающие в бедра, голени и стопы, частое онемение пальцев и стоп могут свидетельствовать о грыже в поясничном отделе. Ощущения при этом похожи на симптомы радикулита, реже они проявляются в виде обособленных тупых болей в пояснице.
- Частые головные боли, скачки давления, головокружения и обмороки, а также онемение ладоней и пальцев рук могут означать грыжу в шейном отделе.
- Боли в груди и под лопатками у женщин могут свидетельствовать о грыже грудного отдела. Она проявляется крайне редко, и распознать ее можно именно по одиночным непрерывным болям в груди.
Так как определить грыжу позвоночника сразу невозможно, поскольку ее симптомы характерны и для других заболеваний, сначала следует обратиться к врачу-терапевту. В любом случае, если вы не знаете сразу, к какому врачу следует пойти, спасает этот специалист. Он проведет первичное обследование и затем, если заподозрит наличие этого недуга, отправит вас к врачу-ортопеду. Этот специалист занимается лечением всех болезней опорно-двигательного аппарата, а значит, и позвоночная грыжа – его стезя. К нему пациент попадает уже с рентгеновским снимком и начальным набором сданных анализов, только изучив их и проведя комплексное обследование, врач сможет подтвердить или опровергнуть диагноз.
После этого ортопед назначает лечение, а если проблема запущена, выписывает направление на операцию. Вопреки устоявшемуся мнению, операция – не единственный способ побороть эту болезнь, если обратиться к врачу на ранних стадиях, можно убрать ее безопасным путем, используя упражнения, уколы, мазь и т.д.
Обычно назначается комплексное лечение. Мазь облегчает боль и уменьшает воспаление (уколы служат для этих же целей, но более болезненны, а делать их должен специалист). Специально подобранные упражнения устраняют саму проблему. Часто ортопед предоставляет видео-уроки такой гимнастики, чтобы пациент мог делать все грамотно. Кроме того, пациенту могут назначить лечебный массаж, физиотерапию, диету или ношение ортопедического корсета. Но следует понимать, что ни одна мазь не избавит от грыжи, она может только обезболить, а значит, не следует всецело доверять народной медицине, иначе можно усугубить проблему.
Этот вид заболевания представляет собой выпячивание того или иного внутреннего органа вследствие сильного давления на брюшную стенку. Выглядит это как припухлость, на фото можно сразу различить ее. Своевременная диагностика грыжи может определить успешный и быстрый исход лечения. Не стоит делать частых ошибок – не занимайтесь самолечением. Если не знаете, к какому врачу обратиться, сходите к терапевту, он проведет первичное обследование и скажет вам, что делать дальше.
По месту возникновения выделяют следующие виды:
- паховая;
- пупочная;
- бедренная или боковая грыжа;
- грыжа белой линии.
Грыжа в области живота возникает по следующим причинам:
- слабость брюшной стенки;
- дефекты брюшной стенки после перенесенных операций или травм;
- возрастная дряблость тканей;
- ожирение;
- физические перенапряжения;
- длительный запор;
- постоянный кашель.
Симптомы грыжи в области живота такие же, как и при межпозвоночной, главный из них – болевые ощущения. Однако проявляются они только на ранних стадиях развития заболевания, затем постепенно уменьшаются. Но это не значит, что проблема исчезла, ее все равно нужно лечить до полного избавления.
Пупочное кольцо считается слабым местом брюшной полости, поэтому грыжи в этой зоне – явление нередкое. Образоваться они могут и у мужчин, и у женщин, но чаще всего возникают у рожавших представительниц прекрасного пола или маленьких детей, преимущественно недоношенных. Так как проявляется грыжа сразу после образования, заметить ее нетрудно: выглядит это как овальный или круглый нарост в области пупка. Распознать в появившемся «комке» грыжу легко: когда человек ложится на спину, нарост исчезает. С течением времени у взрослых пациентов пупочная грыжа становится невправляемой, поэтому важно сразу обратиться к врачу, чтобы пройти надлежащее лечение.
У детей и взрослых отличаются методики лечения. Чтобы убрать выпячивание у ребенка до 5 лет, будет достаточно специального массажа и занятий лечебной гимнастикой. У взрослых чаще всего требуется хирургическое вмешательство. Некоторые пациенты пробуют проводить лечение самостоятельно, но следует учитывать, что приготовленная в домашних условиях мазь или компресс далеко не всегда обеспечивает положительный исход.
Это заболевание чаще встречается у мужчин, доставляя им немало хлопот, это наиболее частое проявление грыж живота, на него приходится около 70% всех зарегистрированных случаев. Это заболевание подразделяется на два вида: врожденный и приобретенный, причем первый встречается преимущественно у детей, а второй – у взрослых.
Признаки грыжи можно увидеть на ранних стадиях ее образования. Обычно она проявляется себя в момент резкой физической нагрузки человека, на теле сразу образуется твердый нарост. Кроме того, возможно постепенное возникновение уплотнения в паховой области. Сопровождается это болями в животе, дискомфортом при ходьбе, иногда рвотой. При обнаружении всех этих симптомов необходимо сразу обратиться к врачу, чтобы не запустить проблему.
Единственным способом избавиться от паховой грыжи является операция, а при ущемлении грыжи из-за игнорирования проблемы потребуется экстренная госпитализация с хирургическим вмешательством. Народные средства в этом случае не подойдут: компресс, настойка или мазь могут только уменьшить болевые ощущения. Не стоит доверять и «знахарям», которые обещают избавить от этой проблемы разнообразными заговорами, обращаться следует только к квалифицированному врачу. Как проходит операция, можно просмотреть в фото- и видео-материалах, чтобы знать, чего ожидать.
Это заболевание образуется преимущественно у женщин 40 – 60 лет. На ранних стадиях диагностировать его достаточно трудно, замечается оно обычно с образованием уплотнения. Бедренная грыжа образуется, как правило, вследствие перенесенной травмы или операции, а иногда из-за местного паралича мышц (читайте о мышечной грыже).
В качестве симптомов можно отметить боли в паховой области, дискомфорт при ходьбе, иногда бывает рвота, запоры и вздутие живота. Болевые ощущения зачастую проявляются, когда человек находится в вертикальном положении, особенно при создающемся давлении на мышцы, например, продолжительном кашле.
Если у вас появились вышеописанные симптомы и образовался нарост, сверьте его с фотографиями бедренных грыж, если ваша ситуация идентична фото, незамедлительно отправляйтесь к врачу. После осмотра терапевтом, если ваши опасения подтвердятся, вас направят к хирургу. Этот врач проводит полное обследование: осматривает вас в положении стоя и лежа, пальпирует уплотнение, просит покашлять, напрячься. После визуального осмотра назначаются анализы, после которых уже можно поставить точный диагноз и назначить конкретное лечение.
Бедренная грыжа не убирается традиционной медициной, придется делать операцию. При этом нужно будет внимательно отнестись к выбору грамотного врача, чтобы операция прошла успешно, и не возникло осложнений. Никакая мазь или компресс не поможет избавиться от этой проблемы, вы лишь потеряете драгоценное время, в результате чего ситуация может обостриться.
Белая линия живота – это место, к которому присоединяются мышцы и связки брюшного пресса, проходит она от мечевидного отростка до лобкового сращения. На ранних стадиях заболевания человека не беспокоят болевые ощущения, можно заметить только характерное выпячивание. Если вовремя не обратиться к врачу, можно заработать неприятные осложнения, например, ущемление грыжи, из-за которой пациент в обязательном порядке подвергается срочной операции. Чтобы понять всю серьезность возможных последствий игнорирования проблемы, посмотрите фотографии таких осложнений, и вы сразу решитесь на поход к специалисту.
Этот вид грыжи живота, как и все остальные, удаляется только с помощью хирургического вмешательства. Вы можете применять какую-либо обезболивающую или антисептическую мазь до операции, но она только устранит болевые ощущения, полностью излечить с помощью нее невозможно. Если вы боитесь операций и сомневаетесь, нужно ли вам ее делать, можно посмотреть видео хода такого вмешательства, где вы сможете увидеть, что для опытного хирурга это не будет сложной задачей. Положительный исход регистрируется в подавляющем большинстве случаев, главное — выбрать надежную клинику и врача.
Многие зададутся вопросом: «Чем опасна грыжа живота, если ее вовремя не обнаружить и не начать лечение?» Ответов имеется несколько.
Во-первых, может произойти ущемление грыжи – ее внезапное сдавливание в самом узком месте. Обычно это происходит из-за резкого сокращения брюшных мышц вследствие поднятия тяжестей, сильных приступов кашля и др. Деформированная грыжа уже не может самостоятельно вернуться в прежнее состояние, поэтому самостоятельное лечение исключается, помочь сможет только врач. Ущемление может повлечь за собой омертвение тканей (некроз) и воспалительный процесс с обильным гноением (перитонит).
Во-вторых, грыжу можно повредить. Это происходит из-за удара в место выпячивания, физических нагрузок, продолжительного сильного давления и т.д. В результате этого могут повредиться и внутренние органы, что может привести к внутреннему кровотечению.
В третьих, может образоваться непроходимость кишечника, если часть его попадает в грыжевой мешок. Следствием может быть ощущение вздутия живота, а при затяжном игнорировании проблемы произойдет интоксикация организма, сопровождающаяся частой рвотой.
Профилактика грыжи возможна и обязательно для тех, кто уже перенес это заболевание ранее. В основном она включает в себя комплекс упражнений, затрагивающих те или иные мышцы. Главной защитой от появления такого недуга служит активный образ жизни. Люди, которые занимаются любым видом спорта (необязательно профессиональным), будь то плавание, велоспорт, пробежки или просто частая ходьба, сводят риск возникновения грыжи к минимуму.
Для профилактики межпозвоночной грыжи в первую очередь нужно заняться осанкой. Если вы часто находитесь в сидячем положении, спину нужно держать ровно, доставать ногами до пола. Кровать, на которой вы обычно спите, должна быть в меру жесткой, чтобы спина не «проваливалась» в матрас, даже если для вас это очень удобно и комфортно.
Также нужно изменить рацион, исключить консервированные продукты, уменьшить употребление жирной и острой пищи. Сконцентрируйтесь на здоровом питании, вместо того, чтобы с утра сделать себе чашку кофе, лучше выпить ту же чашку травяного чая, а употребление соли и сахара максимально урезать. Вредные привычки тоже не лучшим образом сказываются на состоянии организма в целом, поэтому лучше постараться свести их к минимуму или совсем отказаться от них.
Самая лучшая тренировка для мышц всего организма – занятия плаванием, постоянные посещения бассейна помогут вам надолго сохранить здоровье не только спины и живота, но и всего тела. Если такой возможности у вас нет, можно просто каждый день делать зарядку, как выполнять подходящие упражнения, можно просмотреть в фото- или видео-уроках.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Смещение дисков позвоночника — это состояние, при котором один из позвонков выдвигается вперед. Патологию также называют спондилолистез. В результате в пораженном месте возникает сдавливание спинальных нервов. В поясничном отделе позвоночника патология возникает чаще всего. Это связано с тем, что поясничный отдел переносит максимальные нагрузки. Для эффективного лечения и предотвращения последствий такого состояния необходимо обратиться как можно раньше к врачу.
Вызвать смещение межпозвоночных дисков и позвонков может несколько неблагоприятных факторов:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Сильные физические нагрузки или резкие неосторожные движения могут привести к смещению. Диски позвоночника сдавливаются, из-за чего происходит смещение позвонка, а пространство для него уменьшается.
- При врожденной слабости позвоночника может произойти смещение в юном возрасте. Это может стать причиной перекоса тазовых костей.
- Смещение позвоночных дисков может появиться из-за возрастных изменений. В результате защемляются нервные окончания, что в некоторых случаях приводит к параличу конечностей.
- Спондилолистез может быть вторичной патологией, если к его появлению привели такие болезни позвоночника, как остеохондроз, травмы позвоночника или воспалительные процессы, поразившие позвоночный столб.
У многих больных патология никак себя не проявляет. Но в некоторых случаях пациенты отмечают такие симптомы:
- Боль в области поясницы. Это наиболее характерный признак, но при этом часто он может указывать и на другие болезни.
- Онемение спины, причем возникать оно может в любой ее части: при смещении позвонков шейного отдела или любого другого может неметь вся спина. Снижается возможность движений.
- После физических нагрузок возникают болевые ощущения.
- Наблюдаются признаки воспаления седалищного нерва.
- Если смещение позвоночных дисков привело к защемлению нервов, то больной ощущает онемение в конечностях и слабость в них. Как правило, при смещении шейных позвонков немеют руки, а при поражении поясничного отдела — ноги.
- Хромота.
При поражении шейного отдела наблюдаются следующие симптомы:
- мигрень;
- ограничения при наклонах головы или поворотах;
- при движении головой в шее хрустит;
- онемение в горле и языке.
При поражении поясничного отдела возникают такие явления:
- пояснично-крестцовый радикулит;
- ограничение движений в пояснице.
Выраженность симптоматики зависит от того, на какой стадии находится патология. Стадий смещения может быть 4, и характеризуются они такими признаками:
- На первой стадии боли проявляются незначительно, в этом случае смещение происходит максимум на 25%. Обычно они усиливаются, когда больной садится или наклоняется.
- Боли становятся постоянными, при активных движения их интенсивность повышается. Позвонок смещен на 26-50%.
- Туловище укорачивается, так как из-за смешения оно оседает в тазовую область. В области поясницы (при поражении поясничного отдела) движения ограничены. Смещение произошло на 51-75%.
- Ноги в коленных суставах подгибаются, походка изменяется, живот и грудная клетка вытягиваются вперед. Позвонок смещен 76-100%.
При пятой степени позвонок полностью отделяется от смежного.
В тех случаях, когда патология себя никак не проявляет, подозрение на спондилолистез может возникнуть у врача при осмотре. Если же симптоматика проявляется, необходимо обратиться к врачу как можно раньше, чтобы он проанализировал состояние пациента и назначил один из видов исследований (или их комбинацию):
- рентгенография — исследование может быть результативно, если больной сгибает и разгибает шею или поясницу в зависимости от того, в поясничном, шейном или грудном отделе позвоночника произошло смещение;
- МРТ;
- КТ.
Лечение патологии зависит в первую очередь от стадии ее развития и общего состояния больного. Возможна как консервативная терапия, так и хирургическое вмешательство.
Исправить смещение консервативными методами помогают следующие мероприятия:
- Медикаментозная терапия. Назначаются чаще всего спазмолитики и болеутоляющие препараты, так как патологическое состояние вызывает спазм мышц спины и боли.
- При выраженных болях и онемении конечностей проводится локальная блокада позвоночника. Для этого применяется Кортизон. Отек и воспаление благодаря этому проходят.
- Иглоукалывание и мануальная терапия позволяют облегчить состояние больного, снять симптомы и вернуть позвонок на место.
- В некоторых случаях больному необходимо носить специальный корсет или пояс для вытяжения позвоночника. В результате удается устранить сдавливание нервов и восстановить нормальное кровоснабжение пораженной области. Но лечить спондилолистез этим методом долго не рекомендуется, так как постоянная поддержка позвоночника корсетом или бандажом может ослабить мышцы спины.
- Для лечения смещения полезно ходить пешком. Прогулки должны быть регулярными, а их длительность увеличивают постепенно. Также полезно выполнять определенные упражнения, которые подберет врач. Это поможет укрепить мышцы спины, которые будут лучше поддерживать позвоночник.
Хирургическое вмешательство оправдано в тех случаях, когда смещение дисков позвоночника может привести к аномальным изменением в строении позвоночника — искривлениям и деформациям. В ходе операции положение дисков фиксируется специальными пластинами. В большинстве случаев исход такой операции благоприятен для пациента, поэтому хирургическое лечение не относится к опасным.
Позвонки тесно связаны с работой внутренних органов и систем, поэтому при их смещении последствия могут быть достаточно серьезными. При патологии в шейном отделе могут развиться такие последствия:
- бессонница;
- головные боли;
- хроническая усталость;
- амнезия;
- нервозность;
- головокружения;
- аллергия;
- глухота;
- косоглазие и другие болезни глаз;
- слепота;
- обмороки;
- ушные боли;
- экзема;
- прыщи или угри;
- неврит;
- аденоиды;
- катар;
- хрипота;
- ларингит;
- круп;
- тонзиллит;
- коклюш;
- бурсит;
- патологии щитовидной железы.
Конкретные нарушения зависят от того, какой позвонок смещен.
В грудном отделе позвонки связаны с другими органами, поэтому и последствия смещения будут специфическими:
- затруднение дыхания, одышка, астма, кашель;
- нарушения функций сердца;
- бронхит, пневмония, грипп;
- желтуха, холецистит;
- анемия;
- артрит;
- заболевания печени;
- изжога, спазм желудка;
- гастрит, язвенная болезнь желудка;
- крапивница, аллергия;
- нефрит, пиелит;
- хроническая усталость;
- кожные болезни;
- бесплодие;
- метеоризм;
- ревматизм.
При смещении в поясничном отделе больше всего страдают кишечник и половая система. К наиболее распространенным последствиям относятся:
- колит;
- понос или запор;
- аппендицит;
- судороги;
- нарушения менструального цикла и выкидыши у женщин;
- импотенция у мужчин;
- боли в коленных суставах;
- энурез;
- болезненное мочеиспускание;
- судороги и слабость в ногах;
- постоянно холодные ноги, онемение.
Если смещение задело крестец и копчик, то можно опасаться таких последствий:
- искривление позвоночника;
- боли в копчике;
- геморрой.
Качество жизни пациента существенно страдает при смещении позвоночных дисков, так как эта распространенная патология в большинстве случаев вызывает выраженные болевые ощущения. Поэтому необходимо обращаться к врачу как можно раньше, если появились симптомы патологии. Это позволит избежать оперативного вмешательства и позволит добиться желаемых результатов за минимальный период лечения.
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Функция стопы обеспечивает опору и передвижения человека. Большое значение в этом играют мышцы задней поверхности голени, прежде всего икроножная и камбаловидная, нижние участки которых сливаются в ахиллово (ахиллесово) сухожилие. Оно является самым крупным в теле человека не случайно, ведь призвано выдерживать существенную нагрузку. Но несмотря на свою прочность, ахиллово сухожилие очень часто подвергается различным повреждениям.
Наиболее распространены травмы сухожилия, при которых оно разрывается. Такой вид повреждения возникает из-за прямого или непрямого воздействия на заднюю поверхность голеностопа. Чаще всего это наблюдается в спорте, но и бытовые условия не ограждают человека от травм. Риск разрывов будет высоким в таких ситуациях:
- Удары (например, у футболистов).
- Резкие прыжки (в баскетболе, волейболе, легкой атлетике).
- Соскальзывание со ступенек.
- Падение с высоты.
То есть, сухожилие травмируется тогда, когда оно находится в натянутом состоянии – при резком сокращении мышц голени, тыльном сгибании стопы или прямом механическом воздействии. Случаются и разрывы, возникшие по причине ранений (чаще ножевых). Спонтанные травмы могут происходить под влиянием дегенеративных изменений в сухожильных волокнах, накапливающихся с возрастом. Этому способствуют обменно-метаболические нарушения в организме.
При длительной микротравматизации может возникать тендинит ахиллова сухожилия. Соединительнотканные волокна могут воспаляться также при ношении неудобной обуви и вследствие общей патологии, например, вирусных инфекций или ревматических заболеваний. Эти же причины способны привести к другому состоянию – ахиллобурситу, который характеризуется воспалением синовиальной сумки, призванной уменьшать трение между сухожилием и пяточной костью.
Причины травм и заболеваний ахиллова сухожилия в основном связаны с чрезмерной и длительной нагрузкой на нижние конечности в спорте или быту.
Повреждение ахиллова сухожилия сопровождается достаточно неприятными и порой очень серьезными проявлениями. Симптомы травм или воспаления, как правило, состоят из локальных признаков и не ухудшают общее состояние пациента. Однако, они способны оказать существенное влияние на психоэмоциональный фон и качество жизни.
В основном встречаются полные разрывы, но случается и простое растяжение ахиллова сухожилия, когда травмированы лишь отдельные волокна. Все зависит от силы внешнего фактора, воздействующего на заднюю часть голеностопа. При разрывах пациенты отмечают следующие симптомы:
- Внезапная и резкая боль.
- Хруст или треск в момент травмы.
- Отечность и гематома в области сухожилия.
- Снижение силы мышц задней поверхности голени.
- Невозможность совершить тыльное сгибание стопы.
Визуально в области разрыва также видна ямка – место, где волокна разошлись. Во время пальпации характерна болезненность. Гематома в течение нескольких дней достигает пальцев. Пациент не может вытянуть стопу, стать на носочки, появляется хромота. Иногда выраженная боль и вовсе не дает опереться на ногу.
Отрыв сухожильных волокон полностью выключает функцию икроножной и камбаловидной мышц, обеспечивающих движения в стопе.
Воспаление ахиллова сухожилия чаще возникает в месте его прикрепления к пяточной кости. Оно может иметь вид тендинита или энтезопатии. В последнем случае большее значение имеют дегенеративные процессы в соединительнотканных волокнах. Тендинит ахиллова сухожилия проявляется такими симптомами:
- Боль при движениях в стопе и после нагрузки.
- Локальная отечность.
- Неполное сгибание стопы в тыльном направлении.
При пальпации отмечается болезненность в месте прикрепления сухожилия к кости. Других локальных изменений не будет. Тендинит может стать причиной хронической боли в области голеностопного сустава, мешающей в повседневной жизни.
Воспаление околосухожильной синовиальной сумки может иметь инфекционный или иммунно-метаболический характер. В первом случае процесс чаще острый, а во втором – хронический. Это заболевание сопровождается следующими признаками:
- Боль не только при движениях стопой, но и в покое.
- Отечность и покраснение кожи сзади пятки.
- Ограничение тыльного сгибания стопы.
- Болезненность при ощупывании.
Понятно, что острое воспаление сопровождается более выраженными симптомами. Гнойный процесс может приводить даже к нарушению общего состояния – повышению температуры, общему недомоганию. Боли в ноге становятся сильными, нередко приобретая пульсирующий характер. Длительно существующие воспалительные изменения склонны распространяться на близлежащие образования, провоцируя тендинит ахиллова сухожилия.
Симптомы различных повреждений сухожилия икроножной мышцы имеют много общего. Поэтому для подтверждения диагноза нужны дополнительные методы – МРТ или УЗИ.
Если повреждено ахиллово сухожилие – из-за травмы или воспаления – то нужно вовремя обращаться к врачу. Ведь лечить патологию на ранних стадиях гораздо легче, а эффект наступит намного быстрее. Методы коррекции определяются видом повреждения и некоторыми сопутствующими факторами, например, возраст пациента, уровень его двигательной активности, наличие другой патологии, влияющей на результат (например, сахарный диабет или ожирение).
Лечение консервативными методами показано в тех случаях, когда подтверждается растяжение или воспаление ахиллова сухожилия. Если же произошел разрыв, то у молодых пациентов предпочтительнее оперативная коррекция. В остальных ситуациях стараются лечить повреждения такими способами:
- Ортопедическая коррекция.
- Медикаменты.
- Физиопроцедуры.
- Гимнастика и массаж.
Выбор того или иного метода осуществляется врачом. Он порекомендует наиболее эффективные средства для лечения патологии.
Консервативное лечение полных разрывов многими рассматривается как имеющее низкую результативность и высокий риск повторных повреждений.
При неполных разрывах сухожилия важно создать покой поврежденной конечности, чтобы травмированные волокна могли спокойно срастись. Для этого используют различные средства ортопедической коррекции:
Они гораздо удобнее, чем гипсовые повязки. Если произошел полный отрыв сухожилия, то нужна иммобилизация на довольно длительный срок – от 6 до 8 недель. При этом стопу фиксируют в положении с вытянутым носком.
Воспаление ахиллова сухожилия или его растяжение требуют приема определенных препаратов. В основном стараются достичь устранения боли, уменьшения отечности и стимуляции процессов заживления. Для этого в лечении используют следующие медикаменты:
- Нестероидные противовоспалительные.
- Миорелаксанты.
- Хондропротекторы.
- Витамины и микроэлементы.
Гнойные бурситы нужно лечить с применением антибактериальных средств, а иногда – и дезинтоксикационной терапии. При тендинитах, бурситах и растяжениях на область сухожилия можно наносить противовоспалительные и разогревающие мази, а также вводить в ткани гормональные средства.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Любые препараты принимаются только по рекомендации врача. Это убережет пациента от неоправданных рисков.
Устранить такие симптомы, как боль, отечность, а также активизировать кровоток в пораженных тканях можно с помощью методов физического лечения. Они же используются и в программах реабилитации после оперативного вмешательства на сухожилии. Терапевтический эффект оказывают:
- Электрофорез.
- УВЧ-терапия.
- Лазерное лечение.
- Магнитотрерапия.
- Парафинотерапия.
Лечить поврежденное сухожилие физическими методами можно даже во время иммобилизации, временно снимая лонгету или ортез.
Активно заниматься гимнастикой можно после того, как устранены острые проявления патологии, а также завершен иммобилизационный период. При растяжениях связок и тендинитах нужно стараться пораньше начинать движения стопой, постепенно разрабатывая поврежденное сухожилие. А физическое восстановление проводится параллельно с массажем области голеностопа.
Полностью восстановить ахиллово сухожилие после разрыва можно только оперативным путем. Это наиболее оптимальный метод для тех пациентов, кто хочет иметь высокий уровень физической активности и не испытывать затруднений при движении стопой. Хирург производит сшивание разошедшихся концов сухожилия, тем самым восстанавливая его целостность. Существуют различные методики таких операций, в том числе и миниинвазивные. При гнойных бурситах показана пункция сумки с дренированием и введением антисептиков и антибиотиков.
Лечить повреждение ахиллова сухожилия нужно с учетом характера патологии. Следует помнить, что консервативные методы оказываются не всегда эффективны, в частности, при полных разрывах. А вот хроническое воспаление и растяжения с успехом поддаются неоперативной коррекции.
Гигрома лучезапястного сустава является доброкачественным образованием на запястье в виде кисты, в которой содержится серозная жидкость. Эта жидкость состоит из слизи и нитей фибрина.
Опухолевидное образование развивается чаще всего на суставе, который подвергается постоянным физическим нагрузкам, трению и сдавливанию.

В том числе это заболевание возникает без явной причины.
В современной медицине гигромы подразделяются на два вида:
- Однокамерная киста, когда наблюдается одна капсула;
- Многокамерная киста обычно выявляется при запущенном заболевании.
На ранней стадии развития киста в области лучезапястного сустава может иметь небольшой размер, она не вызывает болезненности, поэтому обычно незаметна. Вырастая, образование сдавливает рядом находящиеся нервные окончания и ткани, что пациенту причиняет дискомфорт и даже боли. Спустя некоторое время гигрома начинает препятствовать нормальной работе лучезапястного сустава.
В целом гигрома может разрастаться до размеров 2-5 сантиметров. Внешне она напоминает шишку на руке.
При первых признаках появления образования нужно обратиться за консультацией к врачу, чтобы диагностировать заболевание и начать необходимое лечение.
Киста в области лучезапястного сустава может появляться по различным причинам. Среди них основными являются:
- однообразные, часто повторяющиеся физические нагрузки в виде мелкой работы, выполняемой руками;
- наличие наследственной предрасположенности;
- наличие недолеченной до конца травмы, полученной ранее.
В группу риска входят спортсмены, у которых задействуются кисти и запястья верхних конечностей. Подобное наблюдается во время игры в большой или настольный теннис, гольф, бадминтон.
Также гигрома лучезапястного сустава выявляется у музыкантов – пианистов, скрипачей, виолончелистов и так далее. В том числе из-за особенностей профессиональной деятельности гигромой нередко обладают швеи, машинистки, вышивальщицы.
Возникать шишка на запястье может при растяжении связок, падении на запястье, сильном ушибе, переломе или вывихе. Иногда киста появляется без видимых причин, при этом она диагностируется у людей любого возраста.
В некоторых случаях киста может разрываться, в результате чего жидкость попадает в полость суставов или на окружающие ткани. Это может произойти самостоятельно или при получении травмы. Если синовиальная жидкость остается в суставе, через некоторое время гигрома может заново появиться на руке.
Во время вскрытия образования повреждаются кожные покровы, что является риском для попадания в организм инфекции.

Пациенту становится трудно поднимать тяжелые вещи, двигать кистью. По этой причине человек прибегает к лечению, которое лучше осуществлять своевременно.
При обнаружения уплотнения на руке нужно обратиться к лечащему врачу, чтобы выяснить, насколько доброкачественным является образование в области лучезапястного сустава. На основании диагноза и степени развития заболевания врач назначит необходимое лечение.
Диагностируют новообразование путем осмотра пораженных суставов, пальпации места опухоли. В том числе проводится рентгенологическое исследование.
При начальной стадии гигромы обычно назначается консервативное лечение. При более сложном случае прибегают к оперативных методам.
Физиотерапия применяется при начальной незапущенной форме заболевания. Для лечения используется парафин, грязевые обертывания, метод электрофореза, прогревание и так далее.
Важно понимать, что физиотерапевтические процедуры противопоказаны, если у пациента наблюдается острый воспалительный процесс. Например, если капсула гигромы разорвалась и содержащаяся в ней жидкость вытекла в окружающие ткани.
Эффективным методом лечения являются всевозможные народные средства, которые могут избавить от нежелательного образования на запястье. Такой способ может помочь, если заболевание находится на ранней стадии развития.
- Чаще всего для этих целей используется спиртовой компресс, компрессы с добавлением целебных трав, плодов и растений.
- Не менее популярным методом считается народный способ прикладывания медного пятака на место поражения. Монета прибинтовывается к запястью и держится в таком положении не менее двух-трех дней.
- Также используются настои из хвои сосны. Для этой цели запястье или кисть, где находится гигрома, плотно перебинтовывается и повязка смачивается при помощи приготовленного настоя. По мере высыхания повязка заново обрабатывается настоем.
- Листья капусты известны своими целебными способностями снимать останавливать воспалительный процесс. Аналогичным образом применяется красная глина, которая смешивается с водой до получения кашицы и прикладывается на некоторое время к пораженному участку.
Необходимо понимать, что народные методы лечения не могут выступать в качестве самостоятельного средства борьбы с заболеванием и полностью заменять основную терапию. Обычно они используются в комплексе с традиционными способами лечения. Перед тем, как использовать те или иные народные средства, необходимо проконсультироваться с лечащим врачом.
При незапущенной гигроме может использоваться такой метод лечения, как пункция. Этот способ заключается в отсасывании жидкости, скопившейся в полости капсулы образования, при помощи шприца и длинной иглы.

Так как после подобного лечения заболевание нередко дает рецидив, пункция для удаления кисты в современной медицине используется редко. Связано это с тем, что после того, как проведена пункция, оболочка капсулы сохраняется, и через некоторое время она заново выделяет серозную жидкость.
Чтобы этого избежать, необходимо пользоваться эластичными бинтами и бандажами для фиксации лучезапястного сустава. В том числе важно снизить физическую нагрузку на пораженные суставы.
Если гигрома имеет большие размеры, нередко используется хирургический метод лечения. Киста на лучезапястном суставе удаляется при помощи двух методов: иссечения капсулы и лазерного выжигания опухолевидного образования.
В первом случае капсулу полностью иссекают, а к месту подкожно-жировой клетчатки пришивается здоровая ткань. После того, как операция проведена, на запястье и лучезапястный сустав накладывают тугую повязку. Длительность такой операции составляет около 30 минут, ее проводят под местной анестезией. Послеоперационные швы снимаются на седьмой-десятый день после хирургического вмешательства.
Удаление гигромы при помощи лазера является более современным и эффективным способом. Новообразование выжигают лазерным лучом, при этом здоровые ткани не повреждаются. Период реабилитации после такого метода лечения длится достаточно быстро, рецидив при этом практически не возникает.
источник
Прямую кишку в силу ее расположения и специфических функций можно считать одним из самых уязвимых мест организма: ее частенько поражают трещины, язвы, полипы и прочие новообразования, в том числе и онкологические. Не исключение здесь и анальная грыжа – одна из часто встречающихся кишечных патологий.
Грыжа прямой кишки или ректоцеле, по сути, является выбуханием кишки за пределы ее анатомического расположения. Происходит это по причине слабости мышц тазового дна, удерживающих располагающиеся там органы в правильном положении. Такое выпячивание кишки, в большинстве случаев, происходит вследствие постоянных запоров, или наоборот поносов, осложненного геморроя, механических повреждений ануса.
Кроме того, грыжа может быть следствием перенесенных хирургических операций на промежности. При сильно ослабленной тазовой мускулатуре прямая кишка может выпадать даже при незначительном физическом напряжении, кашле и чихании.
Врачи отмечают 3 степени ректоцеле:
- Первая степень – выбухание незначительное, затруднение дефекации, дискомфорт.
- Вторая степень – заметное выбухание. У женщин наблюдается выпячивание кишки в область влагалища (грыжа ректовагинальной перегородки), дефекация возможна лишь с применением клизм или других вспомогательных методов.
- Третья степень – полное выпадение кишки. У женщин задняя стенка влагалища вместе с выпяченной кишкой выступают за пределы полового отверстия (см. фото).
Выпячивание прямой кишки, как уже говорилось, происходит в силу ослабления тонуса мышц тазового дна, удерживающих у мужчин мочевой пузырь, предстательную железу и прямую кишку, а у женщин – влагалище, матку вместе с придатками и также мочевой пузырь и прямую кишку. Если этот мышечно-связочный аппарат по какой-либо причине ослаблен или поврежден, возникает риск смещения или выпадения этих внутренних органов, находящихся в малом тазу.
Какие же основные причины могут приводить к ослаблению мышц и связок тазового дна, или иначе – тазовой диафрагмы:
- Менопауза у женщин, характеризующаяся снижением выработки эстрогенов, что ухудшает обмен веществ в тканях органов малого таза
- Роды, в ходе которых тазовая диафрагма испытывает сильные нагрузки, а порой и травмы
- Оперативное вмешательство при родах, когда происходит рассечение промежности или иных участков тазового дна
- Запущенный геморрой.
В ряде случаев возможно и сочетание вышеперечисленных факторов.
- Выбухание дистального отдела кишки за пределы ануса
- Трудности с опорожнением кишечника
- Патологические запоры
- Тянущие боли в области промежности и анального сфинктера
- Слизистые и калообразные выделения.
В случае развития воспалительного процесса и присоединения инфекции могут проявиться симптомы интоксикации: озноб, плохое самочувствие и местное повышение температуры.
У женщин при выпячивании кишки в область влагалища могут присутствовать такие симптомы:
- Частые воспаления органов мочеполовой сферы
- Ощущение заполненности влагалища, присутствия там постороннего предмета
- Чувство тяжести и тянущей боли в надлобковой зоне, спине и в области ануса, которые облегчаются в положении лежа на спине
- Нарушение акта дефекации и мочеиспускания, чувство неполного опорожнения прямой кишки и мочевого пузыря
- Боль и дискомфорт во время сексуального контакта
- Во время осмотра гинеколога во влагалище обнаруживается выпячивание.
Следует заметить, что если кишка выпятилась во влагалище незначительно, женщина вполне может и не придать этому значения. Симптомы грыжи в данном случае могут быть выражены слабо, и пациентки просто игнорируют умеренный дискомфорт во влагалище, не догадываясь о том, что ощущение постороннего предмета там может быть вызвано выпячиванием кишки.
Нетрудно догадаться, что и к врачу такие женщины не торопятся до тех пор, пока прогрессирующее заболевание не создаст им серьезные проблемы со здоровьем. И совершенно напрасно: на начальной стадии возникновения недуга прямой кишки есть шанс избежать хирургического вмешательства.
На видео – о вреде запоров:
Для того чтобы диагностировать грыжу, в первую очередь необходимо пройти осмотр проктолога и гинеколога. Кроме того, врач проанализирует симптомы и назначит необходимые уточняющие обследования, позволяющие выявить поврежденные ткани тазовой диафрагмы и степень выпячивания кишки.
Прямая кишка может быть успешно обследована с помощью магнито-резонансной томографии (МРТ) или УЗИ, позволяющей выявить состояние и расположение органов малого таза.
Для выработки стратегии лечения во внимание принимается не только прямая кишка и ее состояние, но и состояние органов, соседствующих с ней. Кроме того, очень важным фактором является уровень здоровья больного, который оценивается с помощью целого комплекса анализов и обследований.
Как уже отмечалось, на этапе возникновения заболевания порой бывает достаточно того, чтобы прямая кишка была вправлена на место, после чего необходимо провести комплекс физиотерапевтических процедур и курс лечебной гимнастики для укрепления стенки влагалища и мышц тазового дна.
Однако, к великому сожалению, в большинстве случаев эффективное лечение прямой кишки возможно только с помощью хирургического вмешательства. В арсенале хирургов существует целый спектр возможных операционных методик – операции могут выполняться через промежность, брюшную стенку (разрезом и лапароскопически) и через влагалище.
Выбор способа проведения оперативного вмешательства зависит от того, куда выпятилась прямая кишка, и как к ней удобнее подобраться.
В сложных случаях, если произошел некроз кишечной стенки, хирург вынужден удалить участок прямой кишки и наложить колостому – противоестественный задний проход на стенке живота для эвакуации каловых масс. Безусловно, это крайне нежелательный вариант для больного, серьезно ухудшающий качество его последующей жизни. Отсюда вывод: ни в коем случае не следует затягивать визит к врачу, закрывая глаза на возможные последствия заболевания.
После устранения ректоцеле оперативным путем, необходимо выполнять соответствующие профилактические мероприятия, помогающие предотвратить рецидив заболевания. Рекомендуется заниматься лечебной физкультурой, бороться с появлением запоров, избегать факторов, вызывающих воспалительные заболевания органов мочеполовой сферы и чрезмерных физических нагрузок.
источник