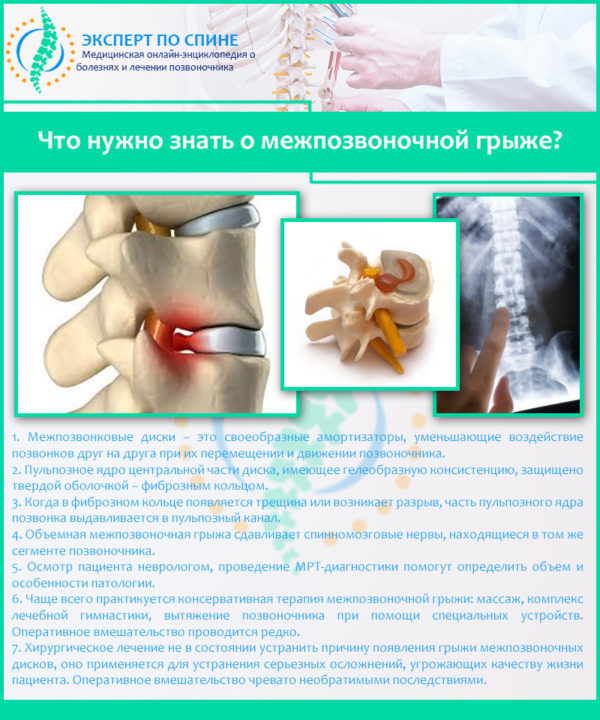
Любому заболеванию позвоночника, тем более межпозвоночной грыже, характерен один очень яркий симптом – боль. Но как определить грыжу позвоночника, если признаки заболеваний спины практически одинаковые? Подозрения вызывают постоянные сильные боли, которые усиливаются после сна, физической деятельности, резких движений – те симптомы, которые люди предпочитают списывать на переутомление и другие факторы, отдаляющие диагностику заболеваний. А тем временем , болевые ощущения возникают из-за грыжи позвоночника .
Ранняя диагностика межпозвоночной грыжи – важный этап, от которого зависит здоровье человека. Ведь грыжа – серьезное заболевание, связанное с искривлением и надрывом фиброзного кольца позвоночника. При этом происходит выпад части студенистого ядра. Заболевание поражает людей различной возрастной категории, исключая детей и подростков.
Причинами грыжи становятся малоподвижный образ жизни, травмы, искривленный позвоночник, специфическая инфекция, врожденные патологии и нарушенный обмен веществ.
В лечении таких серьезных заболеваний важна каждая деталь. Определение причины грыжи необходимо для исключения этого фактора из жизни пациента. Таким образом можно увеличить шансы на выздоровление. Чтобы определить грыжу позвоночника мало обладать знаниями о внешней симптоматике заболевания. Подтвердить диагноз, поставленный на основе жалоб пациента и элементарной пальпации, можно только путем проведения аппаратной диагностики.
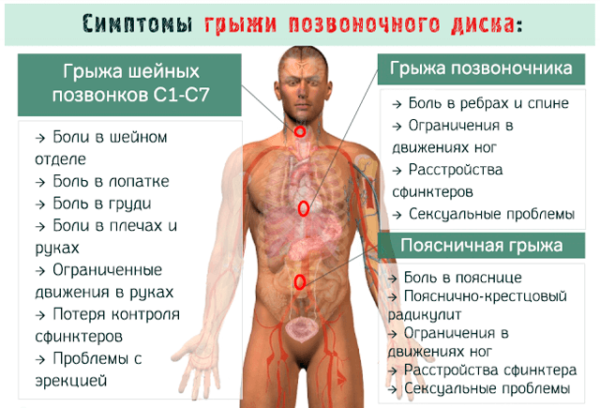
Симптомы грыжи позвоночника различаются в зависимости от того, какой вид заболевания присутствует и какой отдел поражён. А интенсивность и характер боли зависит от степени разрушения позвоночного диска.
Стоит обратить внимание на следующие симптомы, расположенные в хронологическом порядке от начала заболевания:
- Появляется резкая боль в шее и задней части головы: периодически отдает в плечо и руку. Болевые ощущения становятся сильнее при движении, однако прекращаются, стоит только присесть;
- Снижается чувствительность пальцев, иногда происходит полное онеменение;
- Повышается артериальное давление;
- Периодически происходит потеря сознания, под глазами появляются круги, и нарушается координация. Отмечается звон в ушах и легкое головокружение. Так как симптоматика вызвана нехваткой кислорода для мозговой деятельности, то лечение анальгетиками не имеет действия;
- Учащается чувство тошноты, появляется рвота;
- Кожные покровы меняют цвет с белого на ярко-красный, несмотря на то, что для таких изменений нет видимой причины;
- На последней стадии снижается слух, наступает частичная потеря зрения.
Советуем прочитать: виды грыж позвоночника.
Как видно из симптомов, самостоятельно понять, что происходит развитие грыжи позвоночника затруднительно. У любителей самолечения в ход идет местное лечение от головной боли или давления, которое либо ненадолго снимает симптомы, либо не помогает вовсе.
Распознать межпозвоночную грыжу грудного отдела еще сложнее. Симптомы смазаны и зачастую проявляются поздно. Основные признаки, по которым врачи диагностируют заболевание:
- Появляется слабость в ногах, ощущение ватности и постоянной напряженности;
- Появляются специфичные боли в районе грудной клетки. Симптомы напоминают сердечные болезни. После приема таблеток, призванных улучшить кардиологические функции не приходит облегчение;
- Ощущается дискомфорт в области кишечника и мочевого пузыря. При обследовании этих органов патологии не выявляются.
Диагностировать заболевание в поясничной зоне проще. Локализация болей соответствует месту, в котором появилась грыжа и проявляется ярким букетом симптомов:
- При движениях и физических упражнениях проявляется резкая боль. Со временем она переходит в ноющую и не покидает больного;
- Со временем болевые ощущения переходят на область ягодиц и ног. Начинают болеть стопы, пальцы ног немеют
- Появляются сопутствующие заболевания: кифоз и сколиоз;
- Грыжа, образовавшаяся между четвертым и пятым позвонками, способствует появлению мурашек на больших пальцах ног;
- Грыжа между пятым поясничным и первым крестцовым позвонками вызывает боль в лодыжке и коленях;
- Запущенная стадия грыжи поясничного отдела неминуемо заканчивается инвалидностью: происходит частичный или полный паралич туловища, нарушаются процессы мочеиспускания и дефекации.
Грыжа позвоночника имеет несколько стадий, в течение которых есть возможность обнаружить заболевание и не допустить прогрессирования:
- Первая стадия: происходит смещение диска на расстояние в 2 мм. Больной испытывает ноющую боль, которая проходит в спокойном состоянии. Диск не выпячивается, поэтому обнаружить грыжу на этой стадии не всегда возможно;
- Со второй по четвертую стадию происходит постепенный разрыв фиброзного кольца, пульпозное ядро вытекает, способствуя отмиранию нервных корешков. Из-за прошедших процессов развивается корешковый синдром, который характеризуется мышечной слабостью в ногах и ягодицах. Отмечается асимметрия фигуры.
При проявлении любых симптомов грыжи позвоночника нельзя заниматься самолечением. Неправильно назначенные препараты или усиление физической деятельности приводят к ухудшению состояния здоровья.
Не пытайтесь самостоятельно диагностировать межпозвоночную грыжу и назначать себе лечение. Итогом такого халатного отношения к своему здоровью может стать полная потеря трудоспособности.
Как распознать типичные симптомы заболевания знают такие специалисты, как невропатолог, терапевт и ортопед. Обращение к ним необходимо для правильной постановки диагноза межпозвоночной грыжи. Аппаратная диагностика будет проведена сразу после обработки жалоб пациента.
Чтобы поставить верный диагноз, врач должен узнать обо всех жалобах больного и собрать анамнез. Для этого специалист уточнит подробности личной жизни человека, чтобы понять, откуда берет начало данное заболевание. Понимая, что устно озвученная симптоматика подходит под описание грыжевой болезни, врач проводит:
- Пальпирование и визуальный осмотр позвоночной зоны: рефлекторное сокращение мышц спины позволяет понять, какой именно участок позвоночного столба подвергся разрушению;
- Диагностику рефлексов в коленях, ахилловом сухожилии: снижение рефлекторной деятельности свидетельствует о запущенных стадиях грыжи;
- Оценка повреждения спинномозговых корешков: проверять это необходимо при помощи действий, направленных на выявление ослабленности мышц в нижней части тела.
После завершения стандартного обследования, врач ставит предварительный диагноз и направляет пациента на следующие тестирования. Они призваны указать точное расположение грыжи и определить возможные осложнения.
Последующие методы диагностики принято называть дополнительными, на самом деле, методы аппаратной диагностики наиболее точные. Во всяком случае, визуальное подтверждение диагноза поможет врачу определиться с методом лечения. Возможно пациенту уже давно требуется операция по удалению грыжи. Рассмотрим методы, применяемые в медицине для постановки точного диагноза:
Рентгеновское излучение применяется повсеместно, однако, считается устаревшим видом диагностики. Рентген показывает наличие повреждений позвоночника или костные дефекты. Применяется и для проверки на образование грыжи, но в этом случае считается малоинформативным.
Современная методика, в основе которой лежит рентгеновское облучение. Изображение, послойно обработанное компьютером, указывает на смещение межпозвоночных дисков. Считается, что метод томографического исследования более совершенный, однако он не дает врачу информацию о патологиях и травмах мягких тканей.
Такая методика оптимальна и позволяет увидеть определенный массив информации: костные структуры позвоночника, нервные корешки и мягкие ткани в зоне повреждения. Врачи, имеющие возможность назначить данный вид диагностики, могут пренебречь остальными методами, так как МРТ является наиболее точным.
Оценивает скорость проведенного по спинномозговым нервам импульса и указывает на качественные показатели. Если они отличаются от общепринятой нормы, то однозначным диагнозом можно считать повреждение нервных структур грыжей.
Иногда перечисленные методы применяются в комплексе, однако чаще увидеть полную картину заболевания позволяет один аппарат МРТ.
источник
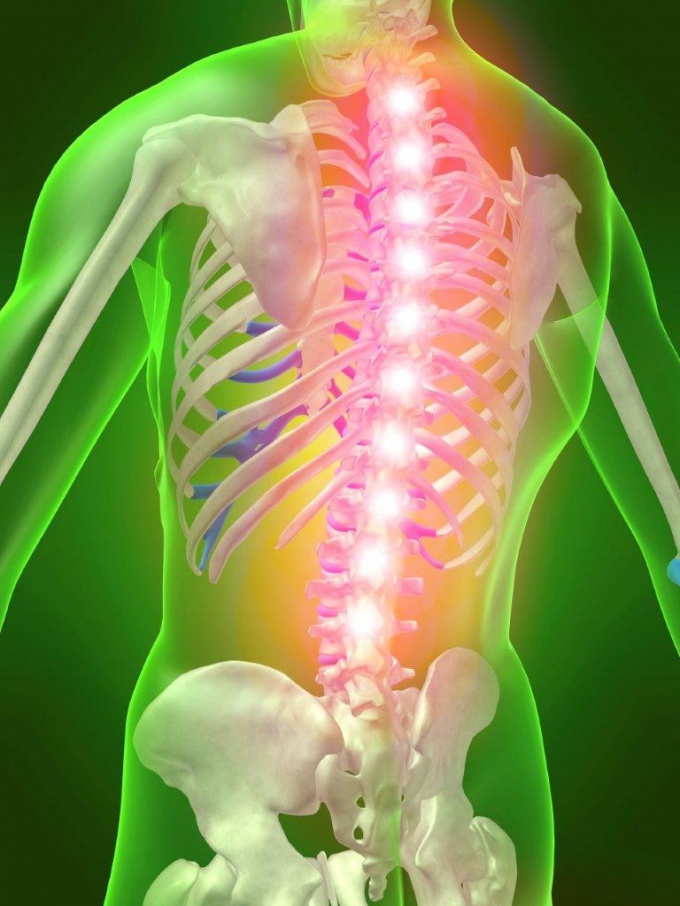
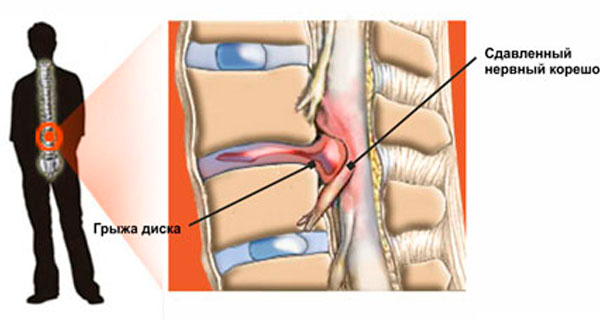
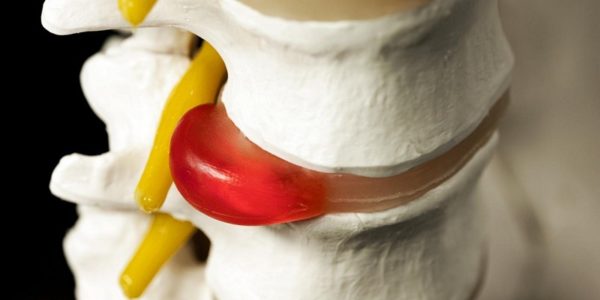
Межпозвоночная грыжа — этап дегенеративного процесса, происходящего в позвоночнике, который характеризуется выпячиванием межпозвоночного диска за пределы позвоночного столба с разрывом фиброзного кольца. Иными словами, это выход диска за пределы своих естественных границ.
Постепенно межпозвоночные грыжи сдавливают (ущемляют) нервные корешки, что ведет к постоянной боли не только в области поврежденного диска, но и в другие части тела. В зависимости от расположения грыжи это могут быть ноги, руки, голова, плечи.
Основной причиной развития протрузии, а после и грыжи позвоночника, является остеохондроз. Вовремя невылеченное заболевание продолжает свое развитие и приводит порой к необратимым процессам разрушения в межпозвоночных дисков. Остеохондроз может появиться даже у молодых людей в возрасте двадцати лет. Он часто является следствием травм, чрезмерных нагрузок, лишнего веса, искривления позвоночника, нарушения осанки.
Еще одна причина развития грыжи — изменение структуры межпозвоночного диска. Он питается за счет близлежащих мышц, поэтому чрезмерные нагрузки на них, неудобное статическое положение и даже психоэмоциональное напряжение способствуют развитию дистрофических процессов в диске. Понижается количество жидкости, а значит и его упругость, эластичность. Постепенно толщина диска уменьшается, структура фиброзного кольца нарушается, и из-за снижения его прочности постепенно формируется грыжа.
Признаками, указывающими на протрузию или уже сформированную грыжу межпозвоночных дисков, могут быть следующие: боли в области поврежденного диска, онемение близлежащих к нему конечностей. Обычно боль усиливается при наклонах. Самый опасный участок позвоночника — шейный, и при формировании в нем грыжи вы будете чувствовать не только боль в шее, но и мигрени, головокружения, боль в руках и плечах, онемение пальцев рук, резкие скачки давления.
Грыжей называют выпячивание диска на расстояние более пяти миллиметров (в шейном отделе — более трех). Если вы ощущаете на себе хотя бы несколько из вышеперечисленных симптомов, стоит обратиться к врачу. Возможно, поврежденные диски еще находятся на стадии протрузии, то есть меньшем выпячивании без разрыва фиброзного кольца, и вы имеете шанс восстановить их в короткие сроки.
Грыжа может быть как паховой, так и бедренной, в зависимости от локализации. Она причиняет человеку не только эстетический дискомфорт, но и болевые ощущения, порой очень сильные, поэтому при возникновении грыжи необходимо обратиться за медицинской помощью.
В большинстве случаев грыжа бывает паховой. Она возникает там, где нижняя передняя часть брюшной стенки соединяется с верхней частью бедра. Паховая грыжа может быть и у мужчин, и у женщин. Возникает она по многим причинам: из-за поднятия тяжелых грузов, большого избыточного веса, беременности, слабого развития мышц нижнего отдела брюшного пресса.
Паховая грыжа иногда возникает даже из-за такой деликатной причины, как запоры, когда опорожнение кишечника происходит лишь при сильном напряжении.
Бедренная грыжа случается гораздо реже, как правило, у женщин. Она возникает либо из-за избыточного веса, либо во время беременности, немного ниже паховой связки.
Каковые признаки паховой грыжи? При такой грыже человек чувствует периодические боли в нижней части живота. Мышцы возле паха либо твердеют (порой возникает ощущение, что они сведены судорогой), либо, напротив, становятся слишком мягкими, расслабленными. Отчетливо различим «выпавший» участок кишечника в виде полукруглой выпуклости. Болевой синдром может внезапно стать очень сильным, то есть грыжа дает о себе знать молниеносно.
При сильной боли необходимо немедленно обратиться к врачу, поскольку это может свидетельствовать об ущемлении выпавшего участка кишечника мышцами брюшной стенки. А такое ущемление может вызвать гангрену этого участка кишки, с последующим воспалением брюшной полости.
Поэтому при появлении сильных болей незамедлительно вызовите «Скорую помощь».
Если у вас паховая грыжа, старайтесь не понимать тяжести. Если же этого избежать не удастся, не наклоняйтесь за грузом, а приседайте. Выпрямляясь, держите спину прямо, чтобы главная нагрузка приходилась на мышцы ног, а не спины и брюшного пресса.
Наиболее распространенный способ лечения – это хирургический. При этом выпавший участок кишечника вправляется обратно в брюшную полость, а ослабевший участок мышечной стенки живота укрепляется (подшивается). Операция довольно простая и практически никогда не вызывает осложнений, поэтому не следует отказываться от нее. Заниматься самолечение (например, посредством народных средств) опасно для здоровья.
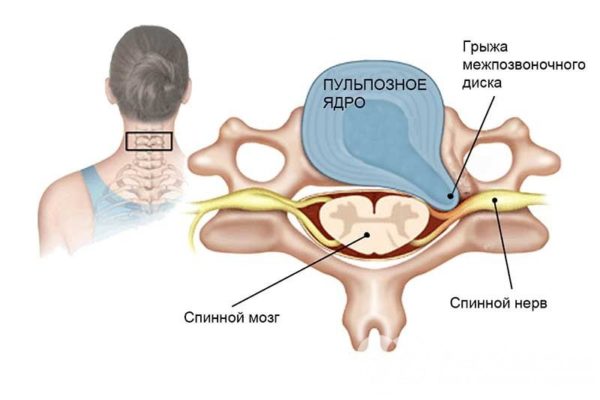
Пульпозное ядро представляет собой мягкую подушку, которая находится между каждым позвонком позвоночника. Эта «подушка» с возрастом становится более жесткой, постепенно теряет свою эластичность и становится более уязвима к травмам. Когда фиброзное кольцо, окружающее пульпозное ядро разрывается, часть ядра выталкивает за пределы своего нормального положения — это называется грыжей межпозвоночного диска. И когда грыжа межпозвоночного диска выпирает из пространства между позвонками, она защемляет спинномозговые нервы в месте их выхода из спинномозгового канала, что и приводит к сильным болям.
Грыжа диска может произойти внезапно, например, при падении или аварии, а может происходить постепенно при частом деформировании позвоночника. Часто люди, которые имеют грыжу межпозвоночного диска, также имеют стеноз позвоночного канала, проблему, которая вызывает сужение пространства вокруг спинного мозга и спинномозговых нервов. При возникновении грыжи межпозвоночного диска пространство для нервов уменьшается, что приводит их раздражению.
Когда спинной мозг или спинномозговые нервы сжаты, они не могут работать должным образом. Они начинают отправлять неправильные сигналы в головной мозг. Общие симптомы грыжи межпозвоночного диска включают в себя:
— боль в конечностях, как при поражении электрическим током;
— покалывание и онемение в руках и ногах;
— мышечная слабость;
— проблемы с кишечником и мочевыделением.
Эти симптомы являются важным показателем для обращения за медицинской помощью.
Врач сможет поставить диагноз грыжи межпозвоночного диска после тщательного медицинского осмотра или, для достоверного результата, отправить пациента на МРТ. Диагноз грыжи межпозвоночного диска и план лечения зависят от симптомов, испытываемых пациентом, результатов физического осмотра и результатов исследований визуализации.
Чаще всего лечение грыжи межпозвоночного диска начинают консервативно, то есть обычно рекомендуют отдых, специальные физические упражнения, а также рекомендуют избегать тех действий, которые спровоцировали появление грыжи.
Значительно уменьшить болевые симптомы и облегчить мышечные спазмы поможет лед. Его необходимо прикладывать к пораженным болью местам.
Нестероидные противовоспалительные препараты, как правило, назначают для облегчения боли, связанной с грыжей диска. Уменьшая воспаление, эти препараты могут облегчить давление на сжатые нервы. НПВП следует применять строго под наблюдением врача.
Стероидные препараты могут быть очень полезны в эпизодах острой (внезапной) грыжи диска. Как и НПВП, эти мощные противовоспалительные препараты уменьшают воспаление вокруг сжатых нервов, тем самым облегчая симптомы.
Другие лекарства, содержащие наркотические обезболивающие вещества, полезны для тяжелой краткосрочные боли. К сожалению, эти лекарства могут вызвать сонливость и привыкание. Важно использовать их как можно реже.
Мышечные релаксанты используются для лечения спазм мышц спины. Часто бывает, что мышечный спазм хуже, чем боль от сдавливания нервов.
Инъекции кортизона могут быть введены непосредственно в зону сжатия нерва. При использовании инъекций лекарство доставляется непосредственно в область грыжи диска.
Лечение грыжи диска обычно начинается с простых шагов, перечисленных выше. Тем не менее, хирургическое лечение грыжи межпозвоночного диска может быть рекомендовано после травм, при значительном сжатии нервов. Операция проводится для того, чтобы удалить грыжу межпозвоночного диска и освободить место вокруг сжатого нерва. В зависимости от размера и расположения грыжи и связанных с этим проблем (например, стеноз позвоночного канала , спинного артрита и др.), операция может быть сделана несколькими способами: эндоскопическое, микроскопическое иссечение грыжи, дискэктомия и др.
источник
Заболевания позвоночника, развитые в той или иной степени, сейчас встречаются практически у каждого человека старше 30 лет. Однако в последнее время они «молодеют» и вопрос сохранения здоровья опорно-двигательной системы остается актуальным для людей любого возраста. Одно из наиболее опасных и нередко встречающихся заболеваний – межпозвоночная грыжа. Она способна сильно изменить жизнь человека в худшую сторону. Но если лечение начато вовремя, то прогнозы могут быть относительно благоприятными. Определение наличия этого заболевания возможно только при правильной и своевременной диагностике. Как определить грыжу позвоночника у себя?
О грыже слышал каждый, но не каждый знает, что это за заболевание, какие у него особенности. Грыжа межпозвоночного диска – это патология, связанная с нарушением структуры диска, расположенного между двумя рядом находящимися позвонками. При грыже внешняя оболочка диска – фиброзное кольцо – нарушает свою целостность, а внутреннее его содержимое – студенистое ядро – выпячивается наружу в той или иной степени.
На заметку! Наиболее часто грыжа диска диагностируется у пациентов, достигших возраста 30-50 лет. Но в ряде случаев она может быть обнаружена и у более молодых людей, кроме разве что детей и подростков.
В качестве главных причин формирования грыжи и провоцирующих ее развитие факторов можно обозначить следующие:
- низкая физическая активность или крайне значительная нагрузка на позвоночник;
- искривления позвоночного столба;
- слабость мышц спины и тела в целом;
- проблемы с обменом веществ;
- травмирование позвоночника;
- падение со значительной высоты;
- таскание тяжестей;
- развитие остеохондроза.
Все позвоночные грыжи можно разделить на несколько типов – существует ряд определенных классификаций. Так, выделяют грыжи как первичные, так и вторичные. Первый вариант развивается в случае травмирования позвоночника или при значительной нагрузке на него. Второй связан с появлением дегенеративных изменений в позвоночном столбе, когда происходит нарушение структуры дисков.
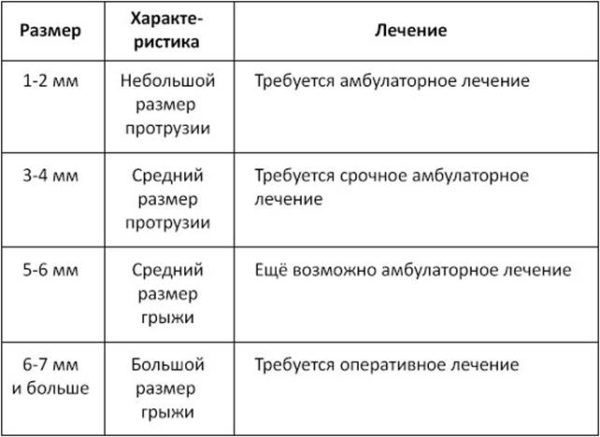
Таблица. Классификация грыж в зависимости от размера.
| Наименование | Размер выпячивания, мм |
|---|---|
| Протрузия | До 3 |
| Пролапс | До 6 |
| Развитая | В пределах 6-16 |
Классифицировать грыжи можно и по ряду анатомических особенностей. Например, есть грыжа перемещающаяся, которая представляет собой некий вывих диска и закрепление его в определенной позиции – как правило, патологической. Блуждающая грыжа характеризуется отсутствием связи диска и выдвинувшейся части. Как правило, из-за нее возникает компрессия спинного мозга, развиваются воспалительные процессы. При свободной грыже диск и элемент, выпятившийся наружу, сохраняют связь, но внутренняя часть диска выходит через продольную связку.
Грыжи могут быть поделены на типы в зависимости от места их локализации. Но об этом будет сказано далее отдельно.
Последствия грыжи межпозвоночного диска опасны. Может развиться радикулит – воспаление нервных окончаний. Это самый распространенный вариант. Человек испытывает боль при передвижении, поднятии чего-то тяжелого, жалуется на прострелы в спине.
Самое опасное последствие патологии – это паралич конечностей, как правило, нижних. Он может возникнуть при компрессии спинного мозга из-за выпячивания диска. Также отмечаются проблемы с мочеиспусканием и дефекацией, происходит онемение половых органов.
Внимание! Данные виды патологий не поддаются лечению! Часто даже при некоторых типах грыж человек может уже получить инвалидность.
К счастью, грыжа не развивается бессимптомно. Практически любое заболевание спины имеет определенные признаки. Но на ранних стадиях человек может просто не обратить на них внимания. Поэтому важно внимательно относиться к своему здоровью и следить за малейшими изменениями и сигналами о неполадках, которые подает организм. Основными признаками развития заболевания являются следующие.
-
Ощущаются боли в определенной части позвоночника – как раз там, где находится грыжа. Боль жгучая, может отдавать в конечности (верхние или нижние – зависит от места локализации патологии). Также болевой синдром может быть ноющим, по ощущениям напоминающим мышечные боли. Иногда боли могут быть настолько сильными, что человек просто не может встать с кровати.
В зависимости от того, где находится грыжа, симптомы могут несколько меняться. Поэтому самостоятельно, даже зная все основные признаки, выявить заболевание не получится.
На заметку! Порой симптомы межпозвонковой грыжи можно перепутать с признаками других заболеваний спины или внутренних органов.
Таблица. Симптоматика грыжи в зависимости от ее расположения.
| Место расположения грыжи (отдел позвоночника) | Основные симптомы |
|---|---|
| Если расположить их в хронологическом порядке, то картина будет следующей: сначала появляются именно боли в области шеи и головы (задней ее части), отдающие в конечность, но боли, как правило, ощущаются только в движении. Далее нарушается чувствительность пальцев, начинает прыгать давление, человек может терять сознание, координацию в пространстве, жалуется на звон в ушах. После часто испытывает тошноту, на последней стадии отмечаются проблемы со зрением и другими органами чувств. | |
| Боли в области грудной части позвоночного столба, боли во внутренних органах, напоминающие сердечные, человек жалуется на слабость в нижних конечностях или чрезмерную их напряженность. Пациент также отмечает появление неприятных ощущений в области мочевого и кишечника. | |
| Болевой синдром в ноге – периодический или постоянный (обычно – в области бедра, а также могут быть отмечены в голени, стопе), онемение области паха, пальцев ног. Боли особенно четко отслеживаются при выполнении каких-либо упражнений. Постепенно они переходят в область ягодиц. Развиваются сколиоз и кифоз. Если грыжа расположилась в области 4-5 позвонка, то пациент жалуется на тех самых мурашек. А при локализации патологии на стыке поясничного и крестцового отделов боли появляются в области коленей и лодыжки. Если грыжу не начать лечить вовремя, может произойти паралич конечностей. | |
| Как таковой грыжи тут не бывает, так как крестец – это сросшиеся между собой 5 позвонков, и дисков между ними нет. Крестцовой грыжей можно назвать как раз ту самую, что появилась на стыке крестца и поясничного отдела. Боли в этом случае чувствуются в области поясницы, достаточно резкие или изматывающие, жгучие. Поясница скованная. При попытке пациентом сменить положение тела боль усиливается. Функции органов таза и половых органов нарушаются вплоть до импотенции у мужчин. |
Если человек отметил у себя хотя бы один симптом из перечисленных выше и тот постоянно повторяется, то стоит задуматься о посещении специалиста. Записываться на прием нужно к невропатологу, неврологу, вертеброневрологу или другим специалистам. Они дадут направления на ряд процедур аппаратной диагностики (например, МРТ), результаты которых позволят поставить точный диагноз. Но иногда заподозрить грыжу можно и после самодиагностики.
Если вы хотите более подробно узнать, как проходит процедура МРТ позвоночника, а также рассмотреть, когда показано магнитно-резонансное исследование, вы можете прочитать статью об этом на нашем портале.
Важно помнить, что самостоятельно с высокой точностью определить наличие грыжи невозможно – можно только предположить развитие патологии. Так что ниже приведена информация только для ознакомления.
- Пальпирование и осмотр – то же самое делают и врачи, но они знают, что, где и как смотреть. Обычно они замечают рефлекторное сокращение мышц спины.
- Поведение – нужно понаблюдать за тем, как хочется сесть или лечь. Порой позы могут быть совершенно неестественными, человек принимает их для того, чтобы уменьшить боль или неприятные ощущения. Также все движения больного будут плавные и аккуратные.
- Характер боли. Например, боль ноющая – компрессии корешков нервов нет. Тут как раз актуально воспользоваться таблицей выше.
Только благодаря аппаратным методам исследований можно поставить точный диагноз и определить, действительно ли у пациента имеется в наличии межпозвонковая грыжа. Самые основные методы следующие.
- Рентгенография. Недорогой, достаточно информативный, но устаревший метод. Он покажет только дефекты костной ткани. В отношении грыжи малоинформативен, но иногда может быть полезен.
- МРТ – пожалуй, самый информативный вариант в отношении позвоночной грыжи. Исследование демонстрирует все – и кости, и мягкие ткани, и нервные окончания. Если пациент сделал МРТ, то от других методов исследований можно просто отказаться.
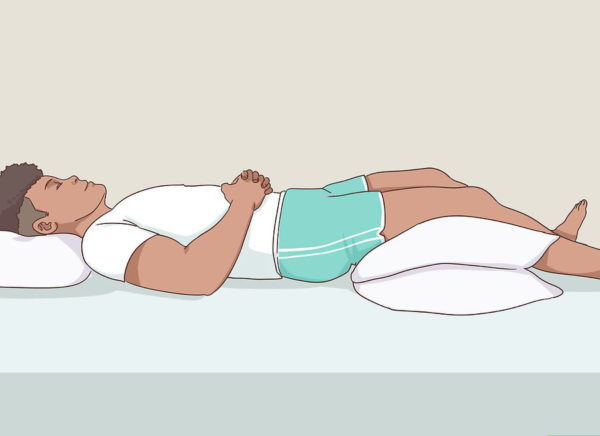
Коль уж случилось так, что страшный диагноз подтвердился, то имеет смысл начать лечение как можно скорее и изменить образ жизни. Например, узнать, как нужно спать при наличии позвоночной грыжи.
Если вы хотите более подробно узнать, как определить грыжу позвоночника, а также рассмотреть основные признаки заболевания и методы лечения без операции, вы можете прочитать статью об этом на нашем портале.
Шаг 1. При наличии позвоночной грыжи спать лучше всего на боку. В этом случае нагрузка на пораженный диск буде меньше. Можно принять позу эмбриона, используя подушку для тела.
Шаг 2. На животе спать не рекомендуется. Это самый плохой вариант позы для сна для человека, страдающего грыжей позвоночника.
Шаг 3. Требуется приобрести небольшую подушку, которую можно подкладывать под колени во время сна на спине. То есть спать требуется со слегка согнутыми ногами.
Шаг 4. Нужно купить достаточно жесткий матрас, который будет в состоянии поддерживать позвоночник. Мягкие матрасы для сна в этом случае непригодны.
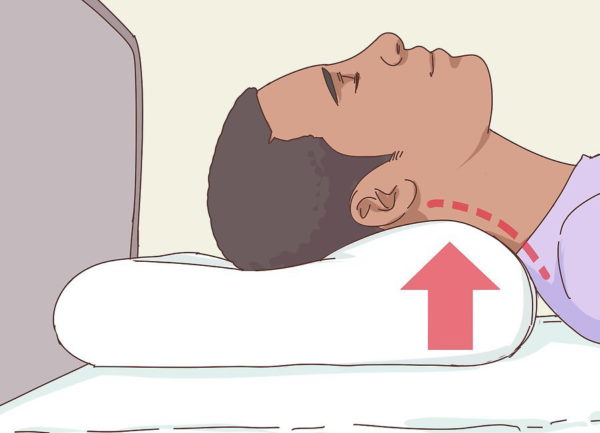
Шаг 5. Желательно потратить деньги и на специальную подушку, оснащенную валиком для шеи, поддерживающим ее. Нагрузка на позвоночник в этом случае будет минимальной.
Шаг 6. Спать нужно ложиться только тогда, когда появляются признаки сонливости. В этом случае во сне человек будет ворочаться меньше.
Грыжа позвоночная – опасное заболевание, но оно не является приговором. С ней вполне можно вести почти обычную жизнь, если вовремя выявить и заняться ее лечением. Кстати, в ряде случаев грыжу можно вылечить окончательно.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
Как безошибочно определить межпозвоночную грыжу? Распознать межпозвоночную грыжу, отличить ее от обычного обострения радикулита или последствий старой травмы поясничного отдела, а также выяснить точное расположение патологии в позвоночнике может опытный врач после осмотра пациента и проведения дополнительных обследований. Чаще всего межпозвоночная грыжа — это осложнение остеохондроза, которое проявляется нарушением кольца диска позвонка и смещением или выпячиванием ядра.
Причинами появления патологии могут стать:
- постоянное неправильное положение спины при выполнении ежедневных обязанностей, например, при работе за компьютером;
- недостаточном водно-питьевом рационе;
- патологическом нарушении обмена веществ в организме или чрезмерной физической нагрузке.
Немалую роль в развитии заболевания играет и наследственный фактор. В зону риска попадают люди старше 30-35 лет достаточно высокого роста (выше 175 см), страдающие излишним весом, особенно женщины.
Как определить межпозвоночную грыжу? Симптомы межпозвоночной грыжи имеют определенные критерии и зависят от вида патологии. Грыжа пояснично-крестцового отдела встречается довольно часто. Это один из самых распространенных видов заболевания. Недуг сопровождается резкими болями в нижней части спины и области паха, болевые ощущения могут быть в ягодице или ноге. Грыжа поясничного отдела часто вызывает онемение в нижних конечностях.
Шейный отдел тоже подвержен развитию патологии, хотя встречается реже. Симптомы такой патологии выражены в болезненных ощущениях в области головы, плеч или шеи. Больной постоянно жалуется, что у него кружится голова и немеют пальцы рук. У пациента может повышаться артериальное давление, появляться шум в ушах. Развитие патологии приводит практически к полной потере слуха и зрения, у больного нарушается координация движений и равновесие.
Грыжа межпозвоночного диска грудного отдела проявляется болями в груди, которую не могут облегчить сердечные лекарственные препараты. Болезненные ощущения могут появляться и в руке, часто вызывая ее неподвижность. Такая грыжа достаточно редко встречается, но, тем не менее приносит много страданий пациенту.
При обнаружении некоторых из перечисленных симптомов больному следует немедленно обратиться к грамотному врачу-невропатологу.

- нарушает работу сердечно-сосудистой системы;
- вызывает патологии желудочно-кишечного тракта;
- приводит к развитию практически неизлечимого радикулита;
- обостряет течение хронического бронхита.
В связи с нарушением кровообращения происходит кислородное голодание мозга, в результате чего повышается риск развития инсульта. В запущенной стадии патология приводит к необратимым изменениям органов таза, потере чувствительности и даже параличу верхних и нижних конечностей. При постановке правильного диагноза и назначении грамотного лечения существует возможность практически полностью избавиться от проблемы или же минимально снизить развитие и проявление неприятных симптомов.

- расстройство чувствительности, особенно в зоне травмирования нервного корешка;
- наличие вертеброгенного синдрома, который проявляется ограничением движения в определенной части позвоночника и постоянным тонусом мышц;
- сбои компенсации движений и снижение естественных рефлексов.
Выявить грыжу позвоночника позволяют данные некоторых исследований:
- компьютерная томография;
- рентген позвоночника;
- МРТ спинной области.
В арсенале врачей имеется достаточный набор точных исследований, результаты которых помогают достоверно обнаружить и проверить наличие межпозвоночной грыжи. При внимательном осмотре пациента пальпация проблемной зоны помогает нащупать месторасположение патологии и степень ее развития. Окончательный диагноз ставится на основе жалоб больного, определения локализации патологии, ее характера на основе специфических тестов для исследования силы мышц и реакции рефлексов.
Самостоятельно определить грыжу позвоночника в домашних условиях практически невозможно: исследования должны быть точными, глубокими и всесторонними. Тем более нельзя ставить себе самому диагноз и назначать лечение, ведь симптомы этой патологии часто совпадают с признаками других заболеваний.
Есть один симптом, на который следует обязательно обратить внимание, — появление неестественных рефлексов при попытке сесть или встать. Очень часто больной с межпозвоночной грыжей вынуждено принимает неудобные, на первый взгляд, позы, но именно так он перестает испытывать болезненные ощущения и может слегка расслабить тонус мышц. При этом все движения человека, страдающего грыжей позвоночника, всегда более плавные и достаточно аккуратные.
Несвоевременное и неправильное лечение или его отсутствие приводят к развитию достаточно серьезных осложнений вплоть до инвалидизации больного: травмированные нервные волокна со временем перестают функционировать и вызывают паралич той или иной части тела.
Самое распространенное последствие межпозвоночной грыжи — радикулит. Пораженные нервные волокна позвоночника в области патологии воспаляются и вызывают резкую боль при ходьбе или поднятии тяжестей. Боль может появиться и при совершении резких и неловких движений.
При появлении подобной патологии чаще всего применяют оперативное вмешательство. Существует насколько видов такой терапии, и подбираются они индивидуально для каждого больного с учетом всех особенностей организма. Послеоперационный период для больного с грыжей позвоночника длится достаточно долгое время — до полугода. Восстановительная терапия включает в себя:
- постоянный прием лекарственных препаратов;
- физиопроцедуры;
- обязательную лечебную гимнастику;
- массаж;
- иглоукалывание;
- методы мануальной терапии.
Отдельно следует рассказать о методах народной терапии.
Заметив первые даже незначительные симптомы межпозвоночной грыжи, следует незамедлительно обращаться к врачам-профессионалам: терапевту, хирургу или невропатологу, чтобы узнать точный диагноз. Только врач сможет поставить правильный диагноз и подобрать оптимальное эффективное лечение, что поможет пациенту сохранить работоспособность и восстановить здоровье.

- Описание
- Механизм действия
- Способ применения
- Показания
- Противопоказания и побочные действия
- Цена на карипазим
- Отзывы пациентов
Препарат применяло большое количество страдающих от грыжи позвоночника пациентов, которые о нем оставили свои многочисленные отзывы.
Уже в течение десяти лет карипазим применяется для лечения позвоночной грыжи. Он положительно влияет на коллагеновые и хрящевые ткани, способен расщеплять отмершие ткани и разжижать накапливающуюся в них жидкость, кровяные сгустки и секреты.

В России лечение грыжи позвоночника карипазимом происходит по методике профессора НИИ Нейрохирургии имени Бурденко В.П. Найдина. С помощью разработанной методики под воздействием препарата размягчаются хрящевые ткани, в результате чего грыжа становится эластичной, а ущемленные нервы высвобождаются. Кроме этого, препарат восстанавливает позвоночные ткани и обновляет клеточный состав.
Очень эффективен карипазим в сочетании со скипидарными ваннами, сделанными по методике А.С. Залманова. Параллельно с такими процедурами показана укрепляющая гимнастика.

Курс лечения устанавливает врач, но обычно специалисты назначают три курса по 20-30 процедур. В каждом курсе процедуры делаются ежедневно. Промежуток между самими курсами должен быть от одного до двух месяцев.
Кроме того, что карипазим хорошо помогает при лечении грыжи позвоночника, его применяют при следующих заболеваниях:
остеохондрозе позвоночника;
- туннельном синдроме;
- неврите лицевого нерва;
- спинальном и церебральном арахноидите;
- плече-лопаточном периартрите;
- артрозах и артритах крупных суставов:
- коллоидных рубцах различного происхождения;
- грыже Шморля;
- дискогенном радикулите.
Для ускорения очищения и отторжения ран от остатков некротических тканей препарат применяется при ожогах 3 степени.
Карипазим противопоказан при следующих состояниях:
- фораменальном расположении секвестра и секвестрации грыжи диска;
- острых воспалительных процессах в тканях;
- индивидуальной непереносимости компонентов препарата;
- беременности;
- лактации.
При применении препарата возможно обострение основного заболевания. Такое состояние самостоятельно проходит через 3–5 дней. У некоторых пациентов на компоненты карипазима может возникнуть аллергическая реакция. В этом случае применяется местная обработка гидрокортизоном и таблетки диазолин или тавегил.
Цена на препарат во всех аптеках практически одинакова. Один флакончик препарата может стоить от 270 до 300 рублей. Упаковка с десятью флаконами имеет цену в пределах 2700 рублей. В интернет аптеках препарат предлагается за более дешевую стоимость. Однако покупать лекарственное средство лучше всего с гарантией качества в проверенных аптеках.
Как с высокой степенью вероятности определить наличие грыжи позвоночника? Не обычное обострение радикулита, которое уже бывало и раньше; не последствия старой травмы позвоночника, которая периодически беспокоит, а именно грыжевое выпячивание в области межпозвоночного диска. Опытный врач сможет ответить на этот вопрос после стандартного осмотра и проведения дополнительного обследования.
В первую очередь осуществляется следующие этапы:
- Выяснение жалоб с подробным описанием локализации симптомов.
От понимания того, что беспокоит пациента, зависят дальнейшие действия доктора по поиску возникшей проблемы или возможной болезни. Жалобы при грыже позвоночника, которые будет озвучивать больной человек:
- разнообразные по интенсивности боли, которые могут возникать в области поясницы, груди, шеи;
- изменения в руках и ногах, проявляющиеся или колющими болями, или необычной мышечной слабостью;
- невозможность совершать движения телом в том объеме, который был до начала болезни. Врач сможет увидеть эти проявления в виде неестественной позы и плавности движений, словно пациент боится двигаться;
- неприятные нарушения при отправлении естественных надобностей, которые возникают не всегда, но сильно мешают жить больному человеку.
- Подробный опрос пациента с целью выяснения всех подробностей возникновения проблемы позвоночника.
Очень важно чётко и в деталях выяснить как начиналось заболевание и что предшествовало появлению первых симптомов, как быстро процесс стал прогрессировать и ухудшать жизнь пациенту, проводилось ли какое-либо лечение и дало ли оно результаты. Опытный доктор коротко и ясно очертит круг вопросов, на которые хочет получить чёткие ответы. Если пациент сможет ответить на них подробно и правдиво, то это будет первый шаг к тому, чтобы выявить позвоночную грыжу.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
На этом этапе специалист-невропатолог совершает обычное обследование с применением рутинных методик, которые включают:
- визуальное и пальпаторное обследование зоны, где болевой синдром наиболее выражен и где врач может увидеть рефлекторное сокращение мышц, приводящее к вынужденной позе;
- исследование рефлексов в типичных местах (ахиллово сухожилие, коленный сустав), которое продемонстрирует значительное снижение рефлекторной активности в этих зонах;
- определение чувствительности и оценка мышечной силы в нижних конечностях, что позволит понять, насколько задействованы в патологическом процессе спинномозговые нервы.
По завершении обычных методик обследования врач уже может поставить предварительный диагноз и распознать межпозвоночную грыжу. Чтобы узнать точное расположение грыжевого дефекта позвоночника, выяснить насколько выражено поражение позвоночного диска и определить возможные осложнения, невролог использует дополнительные диагностические методы.
Можно назвать их дополнительными, но требуются они всегда:
- Рентгеновские снимки позвоночника.
В отдаленных районах, где нет современных методов обследования, эта устаревшая методика до сих пор используется. Информации она дает мало, но вполне может показать наличие костных дефектов, переломов или межпозвоночных суставных проблем.
- Послойные томографические снимки.
В основе методики тоже используется рентгеновское излучение. Компьютерная томография может дать больше информации врачу, но не покажет патологию мягких тканей в области позвоночника.
- Томографическое исследование, имеющее в своей основе магнитно-резонансный эффект (магнитно-резонансная томография).
Оптимальная методика выявления любой патологии позвоночника, потому что позволяет увидеть как костные структуры позвоночного столба, так и оценить состояние межпозвоночных дисков, спинномозговых нервов и окружающих мягких тканей.
Дополнительная методика, дающая возможность оценить качество и скорость проведения импульса по спинномозговым нервам. При отклонении показателей от нормы можно уверенно говорить о повреждении нервных структур грыжевым выпячиванием.
Когда возникает сильная боль в пояснице, следует своевременно обратиться к врачу. Осмотр врача и проведение МРТ диагностики позволит с высокой точностью определить грыжу позвоночника и сразу начать лечение.
источник
Как проверить себя на наличие грыж, которые случаются в области живота или груди. Грыжа может влиять на различные области тела по-разному, хотя грыжи в области живота могут быть наиболее распространенным типом. Эти грыжи включают в себя:
- Хиатальная грыжа пищеводного отверстия диафрагмы случается в верхней части живота. Хиатус представляет собой отверстие в диафрагме, которая отделяет область грудной клетки от брюшной полости. Есть два типа грыж пищеводного отверстия диафрагмы: скользящая или параэзофагеальная. Грыжа пищеводного отверстия диафрагмы встречается чаще у женщин, чем у мужчин.
- Эпигастральная грыжа происходит тогда, когда небольшие слои жира выпирают через брюшную стенку между грудиной и пупком. Такая грыжа может повторяться. Хотя эпигастральной грыжи часто протекают без симптомов, иногда может потребоваться хирургическое вмешательство.
- Инцизионная грыжа возникает после неправильного ухода после абдоминальной хирургии, в результате чего через хирургический шрам появляется выпуклость. Часто доктора неправильно устанавливают при операции сетчатую подкладку, и кишечник, выскальзывая из сетки, образует грыжу.
- Пупочная грыжа особенно распространена среди младенцев. Если ребенок плачет, то посмотрите, нет ли у него выпуклостей вокруг пупка.
Виды грыж, возникающих в области паха. Грыжи могут также возникать в паху, тазу, бедрах, или когда кишечник выходит за пределы брюшной стенки, в результате чего образуются неприятные, болезненные уплотнения в этих областях.
- Паховая грыжа возникает в вашей паховой области и происходит тогда, когда часть тонкой кишки выходит через брюшную стенку. Иногда для паховых грыж требуется операция, так как осложнения могут стать опасными для жизни.
- Бедренная грыжа возникает в верхней части бедра, прямо под пахом. Хотя она может быть безболезненна, она выглядит как выпуклость в верхней части бедра. Как грыжи пищеводного отверстия диафрагмы, бедренные грыжи чаще встречаются у женщин, чем у мужчин.
- Анальная грыжа возникает тогда, когда ткани начинают выпячиваться вокруг анальной мембраны. Анальные грыжи встречаются редко. Их часто путают с геморроем.
Другие виды грыж. Грыжи могут появляться в других местах тела, кроме живота и паховой области. В частности, следующие грыжи могут представлять медицинские проблемы:
- Грыжа межпозвоночного диска происходит тогда, когда диск в позвоночнике разрывается, начинает выпячиваться и зажимать нерв. Позвоночные диски являются амортизаторами, но могут быть смещены какой-нибудь травмой или болезнью, в результате чего возникает грыжа.
- Внутричерепные грыжи возникают в голове. Они происходят, когда мозговые ткани, жидкость и кровеносные сосуды отходят от своих обычных положений в черепе. Особенно опасно, если грыжи внутри черепа происходят вблизи ствола мозга – их надо лечить немедленно.
Межпозвоночные диски – это своеобразная прокладка между позвонками, главная функция которой – амортизация позвоночного столба. Благодаря им человек может безболезненно бегать, прыгать, долго находиться в вертикальном положении и поднимать разного рода тяжести. Ряд причин и заболеваний приводит к смещению и повреждению дисков, что называется межпозвоночной грыжей. Каковы основные симптомы межпозвоночной грыжи?
Симптомы зависят от месторасположения грыж и степени выраженности патологии. При незначительном смещении характерные признаки могут отсутствовать. Жалобы будут появляться с прогрессированием заболевания. Наиболее часто встречаются следующие признаки межпозвоночной грыжи:
- Сильная пронизывающая боль
- Чувство скованности мышц
- Нарушение чувствительности в частях, которые иннервируются нервом, проходящим в области грыжи
- Онемение, покалывание, жжение.
При локализации грыжи в шейном отделе позвоночника симптоматика очень яркая. Начало болезни, как правило, начинается с головных болей и головокружения, которые не купируются обычными препаратами для лечения мигрени. Возможны даже скачки артериального давления у лиц, которые раньше и не знали о гипертонии. Характерно чувство жжения и онемение в плече и кисте, отмечается потеря чувствительности пальцев рук. Болезненны резкие повороты головой, наклоны.
Симптомы при межпозвоночной грыже грудного отдела выражаются постоянными болями. Обычно у больных уже имеется сколиоз или кифосколиоз. Межпозвоночная грыжа в этом отделе встречается редко, ввиду его защищенности костями грудной клетки. Обычно диагностируется у лиц, долгое время пребывающих в сидячем положении.
При грыже в области поясничного отдела наблюдаются регулярные болевые ощущения при наклонах, поднятиях тяжести, поворотах с боку на бок во сне. Боль иррадиирует в пах, бедро, ягодицы. Боли в ноге возникают обычно через пару недель после появления дискомфорта в пояснице, сопровождаются покалыванием, онемением пальцев ног. При запущенном заболевании изменяется походка, возникает хромота на стороне повреждения, боль и чувство онемения в области паха и промежности, нарушаются процессы мочевыведения и отхождения каловых масс.
Межпозвоночный диск окружен плотной фиброзной оболочкой, межпозвонковая грыжа представляет собой деформацию этой оболочки. После деформации происходит разрыв с выпячиванием содержимого диска. Через позвоночный столб, как известно, проходит спинной мозг, и от него отходят ветви нервов. При патологических изменениях в позвонках и дисках происходит давление на нерв, которое и дает болевые ощущения. Нагляднее образование грыжи показано на фото.
В зависимости от локализации выделяются грыжи:
- Шейного отдела
- Грудного отдела
- Поясничного отдела.
Наиболее распространено данное заболевание у людей от 40 лет и старше. Это объяснимо, так как с возрастом возникают явления дегенерации межпозвоночных дисков, ухудшается их питание и, в результате, они утрачивают упругость, благодаря которой происходила амортизация. Однако, этот вид грыжи встречается среди лиц всех возрастных групп, включая детей.
Частой причиной заболевания служит лишний вес. Это связано с постоянной значительной нагрузкой, в особенности на нижние отделы позвоночника, равносильной ношению тяжелого груза на спине.
У курильщиков грыжи встречаются чаще. Это связано с тем, что курение приводит к дефициту кислорода в крови, тем самым нарушает трофику дисков.
В группе риска люди многих профессий. Это представители профессий, связанных с сильной физической нагрузкой, с долгим положением в одной позе (работа за компьютером, швейными машинами и пр.), а также люди с высоким ростом: мужчины выше 180 см и женщины выше 175 см.
Не пытайтесь определить межпозвоночную грыжу самостоятельно. При первых подозрениях нужно обратиться к врачу-неврологу, который и будет выставлять диагноз. Врач выслушает жалобы и проведет неврологическое обследование.
Диагностика межпозвоночной грыжи на сегодняшний день не является проблемой. В специализированном учреждении должно быть все необходимое оборудование. Основными методами диагностики служат:
- Рентгенография. Данный метод утрачивает свою популярность, т.к. позволяет увидеть лишь изменения в костной ткани и не выявляет патологию в мягких тканях.
- Компьютерная томография. Преимущество перед рентгеном в отсутствии вредного рентгеновского излучения, детальнее показывает изменения в костных структурах, однако, не информативен в отношении мягких тканей. Используется ионизирующее излучение.
- Магнитно-резонансная томография – самый лучший метод для диагностики данного заболевания. Позволяет визуально оценить все изменения в мягких тканях и нервных ветвях, увидеть диски и межпозвоночные грыжи. Является безвредным.
- Электронейромиография. Исследование позволяет определить, на каком участке нерва произошло повреждение.
На основании анамнеза и диагностических данных врач ставит диагноз и составляет план лечения. О симптомах, диагностике и лечении смотрите видео:
Этим вопросом должен заниматься профессионал. Все методы разделяют на нехирургические и хирургические. Если лечение начато, как только появились первые признаки межпозвонковой грыжи, то оно сводится к назначению обезболивающих препаратов и постельному режиму. Дать отдых позвоночнику просто необходимо, и, возможно, другого лечения не потребуется. Также, врач может назначить препараты, защищающие костную ткань и восполняющие её состав (хондропротекторы), но они эффективны только на начальных стадиях болезни.
Назначение массажа и занятия лечебной физкультурой – неотъемлемая часть терапии, однако нагрузки должны быть дозированы, а массаж должен выполняться профессионалом. В руках неквалифицированного массажиста можно усугубить течение заболевания. Подкрепить лечебный эффект можно физиопроцедурами: УВЧ, грязелечениями, электростимуляциями.
Если предыдущие методы лечения не дают результата, необходимо хирургическое вмешательство. Современная нейрохирургия имеет возможность проводить операции с сохранением межпозвоночного диска, удаляя лишь поврежденную его часть. Также есть метод лазерного лечения межпозвоночных грыж. С помощью лазера происходит удаление всех жидких составляющих межпозвоночного диска, и тот просто уменьшается в размере.
Основные меры профилактики направлены на исключение факторов риска. Необходимо укреплять мышечный каркас, который держит все органы, т.е. заниматься дозированной физической нагрузкой. Не просиживать в одной позе долгое время, если работа сидячая, то вставать каждые 15-20 минут. В свободное время заниматься плаванием, ходьбой. Нужно избавиться от вредных привычек, в частности, курения.
Рекомендуется профилактическое ношение мягкого корсета в течение дня для поддержания правильной осанки, а если человек относится к группе риска, то корсет обязателен.
Грыжа – это своеобразное выпячивание тканей. Опасность грыжи состоит в ее ущемлении и омертвлении внутренних органов, которые находятся в грыжевых воротах. Межпозвоночные грыжи могут привести к сдавлению корешков и вещества спинного мозга. Чтобы не допустить таких последствий, необходимо своевременно распознать грыжу.

Существует множество причин, которые способствуют появлению грыж. К основным относятся:
- дисплазия соединительной ткани;
- заболевания соединительной ткани (системная красная волчанка, болезнь Бехтерева, ревматизм);
- генетические дефекты обмена веществ;
- аномалии строения сосудов;
- недостаточное количество физических нагрузок;
- избыточный вес;
- повышенное количество эстрогенов в организме;
- потеря эластичности связочного аппарата в результате физиологического старения;
- мышечные дистрофии;
- травмы;
- оперативные вмешательства (для грыж брюшной полости);
- опухолевые заболевания.
Грыжи межпозвоночных дисков могут являться итогом различных патологических состояний:
Заметить у себя патологическое состояние и определить, что это именно грыжа, не просто. Особенно, если речь идет о межпозвоночных грыжах, которые образовались на фоне хронических заболеваний позвоночника.
Указывать на грыжу брюшной полости или пахового кольца будут следующие симптомы:
- наличие видимого выпячивания;
- появление болевых ощущений и дискомфорта при выполнении физической нагрузки (даже привычной);
- мягкая эластичная консистенция выпячивания;
- возможность вправить грыжу самостоятельно без дискомфортных ощущений;
- самостоятельное исчезновение грыжи при переходе в горизонтальное положение на первой стадии заболевания;
- дискомфортные ощущения во время ходьбы.
Проявление межпозвоночной грыжи имеет свои особенности:
- хронические боли в области позвоночника;
- радикулит;
- нарушения иннервации.
Нарушения иннервации зависят от пораженного сегмента.
Так, грыжа пояснично-крестцового отдела может привести к нарушению работы органов мочеполовой системы. Для такой грыжи характерно появление болей и судорог по внутренней поверхности бедра. Грыжи грудного отдела позвоночника часто имитируют стенокардию .
Проявления грыжи пищеводного отдела диафрагмы таковы:
- нарушения прохождения пищи по пищеводу;
- боли во время или сразу после приема пищи;
- появление болей в грудной полости в области сердца;
- дискомфортные ощущения при переходе в горизонтальное положение.
В любом месте организма может сформироваться грыжа. Наиболее часто грыжи классифицируют следующим образом:
- прямые паховые;
- косые паховые;
- комбинированные паховые грыжи;
- грыжи пупочного кольца;
- грыжа белой линии живота;
- грыжа Гассельбаха (мышечная бедренная);
- латеральная бедренная грыжа;
- медиальная бедренная грыжа;
- тотальная бедренная грыжа;
- посттравматическая грыжа;
- постоперационная грыжа;
- грыжа пищеводного отверстия диафрагмы;
- межпозвоночная грыжа (шейная, грудная, поясничная, пояснично-крестцовая);
- передняя и задняя межпозвоночная грыжа.
Разновидностью задних межпозвоночных грыж являются парамедиальные, медиальные и фораминальные. Паховые и бедренные грыжи могут быть односторонними или двухсторонними.
Определить грыжу не всегда бывает просто. Поставить диагноз паховой грыжи или грыжи передней брюшной стенки может любой хирург. Сложнее установить так называемые внутренние грыжи – диафрагмы и межпозвоночных дисков.
Чтобы поставить диагноз грыжи пищеводного отверстия диафрагмы, потребуется консультация следующих специалистов:
- кардиолог;
- терапевт;
- гастроэнтеролог;
- хирург;
- врач лучевой диагностики.
Подтвердить наличие грыжи межпозвоночных дисков могут:
- нейрохирург;
- вертебролог;
- врач лучевой диагностики;
- невропатолог.
Подтвердить диагноз без использования лабораторных и инструментальных методов диагностики невозможно. Наиболее часто применяются:
- общеклиническое исследование мочи;
- общеклиническое исследование крови;
- УЗД;
- ангиография;
- ирригография;
- фиброгастродуоденоскопия;
- рентгенография (для выявления межпозвоночных грыж и грыжи пищеводного отверстия диафрагмы);
- спиральная компьютерная томография;
- МРТ.
Данные методы позволят не только установить наличие грыжи, но также определить ее точную локализацию.
МРТ и КТ хорошо визуализируют содержимое грыжевого мешка. При подозрении на межпозвоночную грыжу данные методы исследования позволяют оценить степень ущемления корешков спинного мозга грыжевым выпячиванием.
Предотвратить развитие грыжи невозможно, однако есть вероятность снизить риск ее возникновения. Для этого необходимо:
- отказаться от вредных привычек – наркомании, курения, употребления алкоголя;
- составить полноценный рацион питания и следовать ему;
- подобрать адекватную физическую нагрузку;
- если работа связана с длительным нахождением в одной позе – делать перерывы и разрабатывать все группы мышц;
- делать ежедневную зарядку;
- контролировать вес, не допуская повышения индекса массы тела выше установленных норм.
Для кого-то такие рекомендации – это кардинальное изменение образа жизни. Однако именно их выполнение позволит увеличить качество жизни и сохранить свое здоровье.
От появления грыжи не застрахован ни один человек. Знание симптомов грыжи поможет заметить ее на ранних этапах и своевременно обратиться к врачу для получения полноценного лечения.
источник
Главная » Грыжи » Почему развивается и как проявляется грыжа живота у взрослых и детей
Опытные хирурги знают, как проводится удаление грыжи живота. Это патологическое состояние, при котором внутренние органы (чаще всего желудок и петли кишок) выходят под кожу. Причины — слабость связочного аппарата и дефект в области мышц, окружающих орган. Данная патология диагностируется преимущественно у взрослых и требует оперативного вмешательства.
Краткое содержание статьи
Провоцирующими факторами появлениями грыжи передней брюшной стенки могут быть следующие состояния:
- врожденные отклонения, неполное закрытие пупочного кольца или пахового канала;
- хроническое травмирование передней брюшной стенки;
- высокое внутриутробное давление;
- беременность и роды;
- острые травмы брюшной полости с нарушением целостности мягких тканей.
Зависимо от причины появления, грыжа передней брюшной стенки имеет специфические проявления, которые часто появляются только в момент осложнения заболевания, что не позволяет поставить диагноз вовремя.
Это приводит к необходимости немедленного хирургического лечения и установки поддерживающей сетки для возвращения органов на свое место. В связи с этим врачи делают все необходимо для возможности своевременной диагностики и безоперационного устранения дефекта живота.
Главное причиной развития данной патологии можно с полной уверенностью назвать ослабление брюшной стенки, обусловленное анатомическими особенностями. Также стоит отметить дефекты, связанные с травмой или операцией брюшной полости.
Причем, развитие грыж, как правило, осуществляется незаметно для человека. Однако существуют и другие факторы, провоцирующие подобные последствия. К ним обязательно следует отнести:
- тяжелые физические нагрузки;
- запоры;
- проблемы с лишним весом;
- затрудненное мочеиспускание;
- затяжной кашель (при наличии заболеваний легких хронического характера);
- метеоризм (чрезмерное образование газов в кишечном тракте).
Не стоит оставлять без внимания и наследственный фактор, возрастные изменения, резкое похудение из-за голодания, а также растяжение стенок брюшной полости в период беременности.
Причины, способствующие ослабеванию брюшной стенки:
- Особое строение тела
- Болезни, передающиеся по наследству (плоскостопие, варикозные расширения, миопатия, сколиоз)
- Излишний вес
- Травмирование брюшной стенки
- Беременность.
Причины, способствующие увеличению давления в животе:
- Длительные запоры
- Тяжелые и затянувшиеся роды
- Болезни системы дыхания, сопровождающиеся кашлем
- Труд, подразумевающий физическую активность и поднятие тяжестей.
Грыжа живота – это выпячивание из брюшной полости внутренностей вместе с покрывающим их пристеночным листком брюшины через «слабые» места брюшной стенки под кожу или в различные карманы и сумки брюшины. Отличительный признак грыжи живота — сохранение покровных оболочек (брюшины).
Грыжа живота является самой распространенной патологией, требующей оперативного вмешательства. Страдают данным заболеванием до 50 человек на 10 000 населения. Грыжи живота наблюдают в любом возрасте, но наиболее часто у детей дошкольного возраста и у людей после 50 лет.
У мужчин грыжа живота образуется чаще, чем у женщин. Наиболее часто формируются паховые (75-80%), затем послеоперационные (8-10%) и пупочные (3-8%).
По происхождению выделяют врожденные или приобретенные грыжи брюшины. Зависимо от места появления выпячивания бывают наружные и внутренние. Грыжи также разделяют, зависимо от локализации поражения. Чаще диагностируется пупочная врожденная грыжа у детей, паховая грыжа у мужчин и выпячивания структур полости живота в период беременности.
В связи с особенностями строения мужского организма у маленьких мальчиков и мужчин чаще диагностируется паховая грыжа, у женщин – пупочная.
Усугубление заболевания происходит в момент сокращения мышц брюшной стенки и уменьшения отверстия выпячивания.
Опасная осложненная грыжа может привести к следующим тяжелым состояниям:
- острая или хроническая кишечная непроходимость;
- интоксикация организм, сепсис;
- внутреннее кровотечение;
- почечная или печеночная недостаточность;
- перитонит.
Выпячивание брюшины может закончиться летально, если не провести немедленное лечение, путем операции по удалению мертвых тканей и восстановлению органов.
Есть несколько видов грыж. Необходимо более подробно рассмотреть, какими бывают грыжи и каковы их особенности. Классификация проводится по месту развития патологии, поэтому существуют грыжи:
- паховые, бедренные, пупочные;
- послеоперационные;
- белой линии живота;
- внутренние.
Какие бывают грыжи? Не менее редко встречаются следующие типы патологии:
- Грыжи белой линии живота. В этом случае повреждение происходит по средней линии брюшной стенки на любом ее этаже. Симптомы будут в виде характерного выпячивания, которое чаще всего происходит в верхней части, появляется тошнота, которая нередко заканчивается рвотой, сильные болевые ощущения, мышцы расходятся по средней линии живота.
- Пупочные грыжи. Если развивается пупочная грыжа, симптомы будут проявляться в виде выпячивания в соответствующей области живота. При нахождении человека в горизонтальном положении образование исчезает. У мужчин данная патология встречается намного чаще. Кроме этого, могут быть болевые ощущения, рвота и расширение пупочного кольца. Лечение проводится только оперативным путем, при этом используются методы ненатяжной пластики (как обычной, так и лапароскопической).
- Боковые грыжи характеризуются выпячиванием через дефект брюшной полости, который образовался на боковой поверхности живота.
- Грыжи спигелиевой линии расположены по ходу наружного края прямой мышцы живота.
- Грыжа пищеводного отверстия диафрагмы (ПОД). Грыжа ПОД — что это такое ? Данный вопрос можно услышать от многих. В этом случае происходит расширение отверстия диафрагмы, что приводит к поднятию всего желудка или его части в грудную полость. В результате этого из желудка и двенадцатиперстной кишки желудочный сок попадет в пищевод, что приводит к развитию гастроэзофагеальной рефлюксной болезни. В таких случаях человека мучает изжога, после приема пищи появляется боль за грудиной.
Если человек будет знать, какими бывают первые признаки грыжи брюшной полости, то сможет вовремя обратиться к врачу и вместе с ним принять необходимые меры для лечения указанной патологии. Несмотря на то, что существуют разные типы указанного заболевания, его симптомы будут во всех случаях практически одинаковыми.
В некоторых ситуациях признаки развития недуга могут проявляться мгновенно, а иногда они развиваются постепенно.
Специфические симптомы грыж живота похожи и проявляются в момент повышения нагрузки. В области живота появляется шишковидное выпирание, которое в момент расслабления или при надавливании исчезает. Симптомы боли в большинстве случаев отсутствуют, что связано с продолжением нормального функционирования выпавших органов.
На начальной стадии заболевания единственные верные симптомы — выпячивание и легкий дискомфорт в области живота.
В случае осложнения грыжи живота присоединяются следующие симптомы:
- диспепсические нарушения: тошнота, рвота, диарея, вздутие живота;
- тупая или периодическая резкая боль в области выпячивания;
- нарушение аппетита, отрыжка, изжога;
- ухудшение общего самочувствия.
При ущемлении грыжи (сжатии грыжевых ворот) состояние больного сильно ухудшается, появляются симптомы интоксикации: тошнота, головная боль, повышение температуры тела, резкая боль в районе живота, бледность кожи, холодный пот и помутнение сознания.
Когда происходит защемление внутренних структур, все симптомы усиливаются, и выпирания не становится на свое место. Опасность заключается в прекращении нормального кровообращения защемленных тканей с последующим некрозом.
При таком состоянии необходимо немедленное хирургическое лечение с восстановлением функции органов или частичной резекцией (удаление пораженной части органа).
Основным симптомом грыжи брюшной полости является наличие выпячивания. Форма этих грыж округлая, при давнем происхождении иногда неправильная или грушевидная, поверхность гладкая.
Реже появляются отрыжка, тошнота, рвота, общее ухудшение состояния, запоры и боли.
Боли обычно умеренные, тупого ноющего характера. Нередко боли носят отраженный характер и ощущаются больными в подложечной области, пояснице, в области мошонки и т.д. Иногда болевые ощущения отсутствуют, и больной даже не подозревает о существовании у него грыжи.
Одно из самых частых хирургических заболеваний – брюшная грыжа, которая образуется на передней стенке живота.
Грыжа брюшной стенки, выявленная на ранних стадиях развития, может быть устранена без оперативного вмешательства. При подозрении данного заболевания пациента направляют на ряд обследований, в число которых входит рентгенологическое исследование мочевого пузыря, желудочно-кишечного тракта, печени и грудной клетки.
Главным признаком, который указывает на наличие проблемы, служит заметное смещение тонкой кишки. В норме она располагается во всей нижней половине живота. При этом в левой части располагается тощая кишка, а в правой – подвздошная.
В таком случае также может быть проведена дифференциальная диагностика. Исследование проводится в разных положениях тела. Не проходит диагностика без ультразвукового исследования.
Если грыжевая опухоль появляется на обычных для грыж местах (паховая, бедренная, пупочная области), то грыжу узнаеть легко. Появление такой опухоли на промежности, в седалищной области или в области запирательного отверстия прежде всего заставляет подумать о ее возможности.
Вторым характерным признаком грыжи является «кашлевой толчок». Если положить руку на опухоль и заставить больного кашлять, то рука ясно ощущает толчок. Постукивание, ощупывание грыжевой опухоли, а также пальцевое исследование грыжевых ворот устанавливают диагностику.
Лечение выпячивания органов брюшиной полости заключается в предотвращении осложнений и возвращении структур на анатомическое место. При дефектах передней стенки живота предпочтение отдается хирургическим методам: проводится удаление грыжи, путем возвращения органов и их фиксации.
Выпячивания живота не имеют обратного развития, потому лечение нужно проводить радикально с последующим консервативным восстановлением.
Успешная операция гарантирует полное устранение заболевания с минимальным риском рецидива. Больной после лечения должен некоторое время ограничивать физические нагрузки, следовать диете.
После заживления швов показана гимнастика для укрепления мышц брюшины, бассейн, медитация. Есть грыжи, которые могут проходить без операции с применением одной только гимнастики и поддерживающего бандажа.
Пупочная грыжа у детей зачастую исчезает самостоятельно, если носить бандаж противогрыжевой на брюшную стенку и заниматься с ребенком леченой физкультурой.
Как проходит операция по удалению выпячивания?
- Создание доступа к грыжевому мешку, путем нескольких проколов на животе;
- Введение инструментов и камеры через проколы;
- Оценка состояния внутренних органов;
- Установка на месте грыжи специальной сетки, которая срастается с тканями и удерживает внутренние органы;
- Наложение швов.
После операции больной несколько часов находится в состоянии покоя, после чего может передвигаться, и уже на следующий день выписывается. Послеоперационное восстановление длится около месяца, после чего человек возвращается к привычной жизни, но избегает нагрузок и следит за питанием.
С целью профилактики врачи рекомендуют заниматься укреплением мышц живота, регулярными упражнениями. Женщины в период беременности должны обязательно носить поддерживающий бандаж, а питание должно исключать появление запоров и других нарушений пищеварения.
Люди с большим весом и отсутствием нагрузок должны пересмотреть образ жизни, так как относятся в группу риска развития грыж передней брюшной стенки.
Существуют разные типы заболевания, но лечение грыжи брюшной полости, как правило, связано с проведением оперативного вмешательства. Необходимо помнить, что при помощи консервативных методов терапии избавиться от указанной патологии нельзя.
Если у пациента была диагностирована грыжа брюшной полости, лечение, как правило, предусматривает хирургическое вмешательство. Такая патология не способна самоустраниться или исчезнуть под действием медикаментов. Более того, выпячивание постепенно приобретает более серьезный характер и имеет свойство увеличиваться в размерах.
Лечение вентральных, в области бедер и паха, грыж одинаковое. Операция – единственный способ устранения заболевания.
Применение корсета, бандажа, пелотной повязки не может избавить от патологии насовсем, а лишь на какое-то время замедляет ее развитие. Ношение взрослым человеком повязки с пелотом считается вынужденным либо временным средством лечения.
Бандаж имеет смысл применять в том случае, если нет возможности выполнить операцию в ближайшем будущем. Ношение корсета длительное время содействует еще большему ослабеванию мышц брюшного пресса, при этом шишковидное образование начинает расти быстрее.
Операция имеет противопоказания :
- Возрастной фактор
- Наличие онкологического заболевания
- Беременность.
Современная медицина пока не может предложить гарантированного метода профилактики и предотвращения рецидива грыж брюшной полости. Необходимо поддерживать свое здоровье и физическое состояние в норме, а чтобы уменьшить вероятность развития данной патологии, требуется соблюдать определенные правила:
- Питание должно быть здоровым и сбалансированным. Это не позволит развиваться запорам и сохранит здоровье мышц.
- Контролируйте свой вес, при наличии избыточной массы принимайте меры, чтобы привести состояние в норму. Это поможет снизить давление на мышцы брюшной полости.
- Постоянно выполняйте физические упражнения небольшой интенсивности, чтобы укреплять и поддерживать мышцы пресса.
- Не поднимайте слишком большие грузы, если приходится носить тяжести, то делайте это правильно.
- Бросьте курить, так как хронический кашель не только может привести к развитию грыжи, но и является тем фактором, который часто провоцирует ее рецидивы.
Ознакомившись с основными рекомендациями, при ответе на вопрос о том, как лечить грыжу, каждый сможет дать положительный ответ. Чтобы устранение патологии было эффективным, необходимо следить за своим здоровьем и при появлении первых симптомов недуга обращаться к врачу.
Только специалист сможет правильно поставить диагноз, определить вид грыжи и лечение. Нельзя заниматься самостоятельной терапией, так как это, возможно, усугубит состояние и приведет к развитию серьезных осложнений, а иногда — и к угрозе для жизни.
источник













 остеохондрозе позвоночника;
остеохондрозе позвоночника;





