Паховая грыжа у женщин не так часто встречается, как у представителей сильного пола, но, несмотря на это, существует высокий риск осложнений, которые могут привести к серьезным последствиям.
Частая локализация грыж в паховом промежутке объясняется сложным строением и физиологической слабостью мышц данной области, особенно у женского пола. Паховый канал состоит из стенок, которые представляют собой несколько слоев фасций. Также данное анатомическое образование имеет два отверстия – внутреннее и поверхностное кольца. Состав пахового канала у женщин представлен нервами, артериальным сосудом и круглой маточной связкой.
Из-за слабой конституции, генетической предрасположенности, тяжелых родов или других неблагоприятных факторов стенки пахового канала могут выпячиваться через наружное кольцо, вследствие чего и образуется паховая грыжа.
Признаки паховой грыжи у женщин очень схожи с признаками заболеваний органов репродуктивной системы, поэтому необходимо проводить тщательную дифференциальную диагностику этих патологий. С этой задачей может справиться, конечно, только специалист. Но заподозрить у себя наличие паховой грыжи женщина может самостоятельно, прислушиваясь к сигналам своего организма.
В данной теме мы подробно расскажем вам, что собой представляет, какими симптомами проявляется и чем опасна паховая грыжа, а также разберем современные методы лечения данной патологии. Кроме этого, вы сможете просмотреть видео о паховых грыжах.
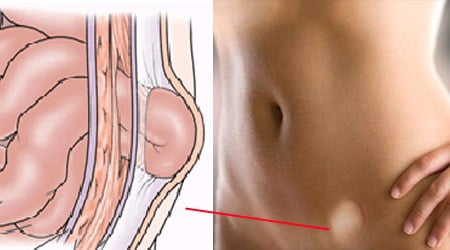
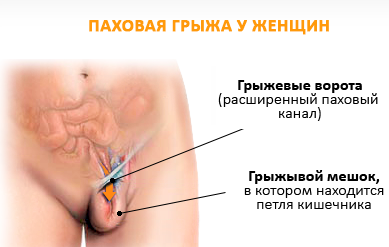
Паховой грыжей называют проскальзывание органов брюшной полости и малого таза в паховый канал через его внутреннее кольцо. Грыжа состоит из ворот, мешка и ее содержимого. Воротами в данном случае выступает внутреннее кольцо пахового канала. Грыжевой мешок образуется из фасций, брюшины, мышц, подкожной клетчатки и кожи. У женщин чаще всего содержимое паховой грыжи – это сальник, часть тонкой кишки и/или толстой кишок, матка и/или ее придатки (маточные трубы, яичники), а иногда и селезенка, желчный пузырь или желудок.
Как выглядит паховая грыжа, можно увидеть на представленных фото.
В зависимости от того, с какой стороны расположен грыжевой мешок, различают следующие типы паховых грыж:
- левосторонняя;
- правосторонняя;
- двухсторонняя.
Также грыжи в зоне паха принято классифицировать по локализации, а именно:
- прямые паховые грыжи (грыжевой мешок проходит только через внутреннее кольцо пахового канала). Данный вид грыж также называют внутренним;
- косая паховая грыжа (грыжевой мешок проходит через латеральную паховую ямку, которая является самым распространенным видом грыж);
- поверхностная подпузырная паховая грыжа (грыжевой мешок проходит между серединной и медиальной пупочными складками брюшины).
Если говорит о степени вправляемости грыж, то нужно сказать, что одни могут вправляться самостоятельно в определённом положении тела, например, когда больной ложится на спину. Другие паховые грыжи вправляются тяжело или не вправляются совсем. Грыжи становятся невправляемыми из-за спаек, появившихся вследствие воспалительного процесса стенок и органов, которые проскользнули в паховый канал.
Риску обрести паховую грыжу подвергаются не все женщины, а только те, у которых присутствует совокупность факторов, обеспечивающих благоприятную почву для грыжевой болезни. К таким факторам принадлежат следующие:
- слабая конституция;
- гиподинамия;
- генетическая склонность к грыжевой болезни;
- врожденная патология мышечного и связочного аппаратов паховой области.
Также присутствие вышеперечисленных факторов у женщины не является признаком того, что у нее обязательно появится паховая грыжа, поскольку для этого еще необходимо наличие провоцирующего фактора.
Рассмотрим провоцирующие факторы паховой грыжи.
1. Повышение давления внутри брюшной полости, которое может быть вызвано различными причинами, а именно:
- частыми и длительными криками или плачем, особенно в младенческом возрасте;
- хроническим кашлем;
- частыми поносами, запорами и/или рвотой;
- нарушением оттока мочи из мочевого пузыря;
- тяжелыми родами;
- особенностями профессии (игра на духовом инструменте, подъем тяжелых грузов, выдувание стекла и т. д.).
2. Слабость мышечного аппарата передней стенки живота, появление которой может быть обусловлено такими причинами, как:
- малоподвижный образ жизни;
- гиподинамия;
- лишний вес;
- «сидячая» профессия (кассир, программист, клерк, рукодельника и прочие);
- беременность;
- тяжелые роды;
- травмы живота;
- лапаротомия.
Такую тенденцию можно объяснить содержимым и особенностями формирования пахового канала.
У плода мужского пола придатки формируются внутри полости живота, после чего еще до рождения они опускаются в мошонку, хотя бывают случаи, когда этот процесс опаздывает и происходит в первые месяцы жизни мальчика.
Таким образом, яичники, направляясь в мошонку через паховый канал, формируют благоприятную почву для появления грыж в будущем. У девочек яичники во время пренатального периода и после рождения находятся в брюшной полости, то есть никуда не опускаются, поэтому и риск возникновения грыж незначительный.
Определить паховую грыжу у женщин можно по следующим симптомам:
- визуализация опухолевидного выпячивания в паху;
- боли внизу живота и паху, которые могут иррадиировать в поясничную область, крестец и копчик. Болевой синдром может нарастать из-за чихания, кашля, физической нагрузки, месячных;
- диспепсические явления в виде поноса, запоров, метеоризма.
При паховой грыже небольших размеров симптомы могут отсутствовать или быть стертыми.
При паховой грыже могут возникать различные осложнения, среди которых чаще всего встречаются следующие:
- воспалительный процесс;
- кишечная непроходимость;
- защемление паховой грыжи.
Воспаление содержимого и/или стенок грыжевого мешка может проявляться в виде острого аппендицита, колита, оофорита, сальпингита, сальпингоофорита и т. д. Как и воспалительной процесс любой локализации, воспаление паховой грыжи сопровождается симптомами интоксикации (повышение температуры тела, общая слабость, быстрая утомляемость). Также важно понимать, что воспаление способствует образованию спаек, вследствие чего грыжа не может вправляться. Такое осложнение, как острый аппендицит, требует оперативного лечения.
Кишечная непроходимость при пазовой грыже возникает в том случае, когда в грыжевом мешке располагается часть толстой кишки. Каловая закупорка грозит некрозом участка кишки, что также лечится оперативно. Чаще всего кишечная непроходимость появляется в пожилом возрасте или у лиц с ожирением.
Защемление грыжи является самым опасным осложнением грыжевой болезни, поскольку оно развивается практически молниеносно. При ущемлении содержимое грыжевого мешка, то есть органы и ткани брюшной полости или малого таза, поддаются компрессии, что чревато нарушением кровотока и иннервации.
Защемление грыжи проявляется определенным симптомокомплексом, а именно:
- ранее вправляемая грыжа резко перестает вправляться;
- сильные боли в паху или всему животу, вплоть до болевого шока особенно при ущемлении матки или ее придатков;
- грыжа становится напряженной и плотной;
- тошнота и рвота;
- лихорадка.
После сбора жалоб и анамнеза заболевания врач-хирург приступает к осмотру и пальпации паховой грыжи.
При осмотре можно увидеть наличие опухолевидного образования в области паха, которое вправляется или не вправляется при принятии пациентом горизонтального положения.
При пальпации доктор обязательно определяет симптом «кашлевого толчка», который может быть отрицательным и положительным. Для этого больную просят покашлять, и если вибрация передается на грыжу, то это значит, что симптом положительный.
Также для паховой грыже, которая возникла на фоне спаечного процесса, характерен симптом «натянутой струны». При этом симптоме у женщины появляется чувство натяжения мышц передней брюшной стенки при выпрямлении тела.
Степень вправляемости грыжи диагностируют с помощью ультразвукового исследования, которое визуализирует органы, попавшие в грыжевой мешок.
Ректовагинальное гинекологическое обследование позволяет узнать, входят ли матка или ее придатки в содержимое грыжевого мешка.
Удаление паховой грыжи у женщин проводят обязательно с пластикой канала, чтобы сделать минимальным риск рецидива болезни.
Виды операций при паховой грыже.
- Натяжная герниопластика. В процессе операции проводится удаление грыжевого мешка с последующим стягиванием тканей и их сшиванием в области ворот. Данный метод сегодня является устаревшим и применяется редко, поскольку существует высокий риск рецидива. К тому же для этой операции характерен длительный реабилитационный период.
- Ненатяжная герниопластика. В данном случае выполняется пластика стенок пахового канал с использованием синтетических материалов. Чаще всего отечественные хирурги для этого применяют сетку, которая подшивается к апоневрозу. Ненатяжную герниопластику можно проводить методом открытой лапаротомии или путем лапароскопии. Преимуществами данной операции являются низкий риск рецидивов и осложнений, а также малотравматичность, отсутствие больших косметических дефектов и быстрое восстановление больного после операции
- Эндовидоскопическая внебрюшинная герниопластика. Синтетическая сетка устанавливается над брюшиной под кожей во время лапароскопии. Преимущество данного метода заключается в отсутствии спаечного процесса внутри брюшной полости. Но из-за сложности техники этот вид операции может провести только врач-хирург, который имеет опыт подобных операций.
Длительность периода реабилитации и нетрудоспособности напрямую зависит от вида герниопластики, а также наличия осложнений и определяется лечащим доктором индивидуально.
После оперативного лечения при выраженном болевом синдроме назначаются болеутоляющие препараты.
Бандаж при паховой грыже рекомендуется использовать в предоперационном периоде, а послеоперационном периоде он не понадобится. Также лечащий доктор скажет, когда можно начинать выполнять упражнения для укрепления мышц брюшного пресса.
В послеоперационном периоде возможны такие осложнения, как:
- инфицирование послеоперационной раны;
- рецидивы паховой грыжи.
Рецидив паховой грыжи может появиться из-за неопытности врача-хирурга, который проводил герниопластику, инфицирования послеоперационной раны и не соблюдения пациентом рекомендаций лечащего доктора.
При беременности симптомы грыжи в паху такие же, как и у небеременных женщин.
Женщин беспокоит опухолевидное выпячивание в зоне паха с дискомфортом и болями. Причем интенсивность болей зависит от срока беременности, поскольку с увеличением размеров матки повышается внутрибрюшное давление. Также женщины замечают, что размеры грыжи увеличиваются после физической нагрузки.
Кроме описанных симптомов, будущая мама ощущает неудобства при ходьбе или физической нагрузке, особенно если размеры грыжи достаточно большие.
Решение о методе родоразрешения принимает врач-акушер-гинеколог совместно с врачом-хирургом. На выбор метода влияют размеры грыжи, осложнения грыжи и особенности течения беременности.
При небольших неосложненных грыжах возможны естественные роды, в процессе которых доктор будет придерживать грыжевой мешок, чтобы избежать ущемления.
При небольших осложненных и больших паховых грыжах, а также когда присутствует патология беременности, роды проводятся путем кесарева сечения.
На протяжении всей беременности женщины, страдающие грыжевой болезнью, должны носить бандажи, которые минимизируют риск увеличения грыжи и возникновения осложнений. Купить такой бандаж можно в аптеке или магазинах, где продаются товары медицинского назначения. Также нужно избегать чрезмерных физических нагрузок и подъемов тяжестей.
Существую специально разработанные комплексы упражнений, которые способны укрепить мышцы живота.
Кроме того, диета является обязательным компонентом лечения паховой грыжи.
У большинства женщин после рождения ребенка паховая грыжа проходит без какого-либо лечения.
Снизить риск появления паховой грыжи помогут следующие рекомендации:
- активный образ жизни;
- регулярные занятия спортом с целью укрепления мышц передней брюшной стенки;
- здоровое и сбалансированное питание;
- контроль веса;
- применение специальных защитных приспособлений при занятиях видами спорта, при которых может быть травмирована паховая область;
- при наличии предрасполагающих факторов ограничение физических нагрузок.
В итоге можно сказать, что паховая грыжа, в отличие от пупочной, не может исчезнуть самостоятельно, поэтому без операции в данном случае не обойтись. Также важно вовремя обратиться за помощью к специалисту – врачу-хирургу, поскольку существует риск осложнений, опасных не только для здоровья, но и для жизни женщины.
Мы так любим Вас и ценим Ваши комментарии, что готовы каждый месяц дарить по 5000 руб. (на телефон или банковскую карту) лучшим комментаторам любых статей нашего сайта (подробное описание конкурса)!
- Оставьте комментарий к этой или любой другой статье.
- Ищите себя в списке победителей на нашем сайте!
Вернуться к началу статьи или перейти к форме комментария.
Работаю врачом-терапевтом более 5 лет и с удовольствием делюсь с Вами своими знаниями из области медицины.
источник
Паховая грыжа у женщин – это патологическое выпячивание некоторых внутренних органов за пределы передней брюшной стенки через паховый канал.
Паховые грыжи у женщин практически всегда являются приобретенными. Они бывают как односторонними, так и двусторонними. В грыжевой мешок могут входить петли толстого или тонкого кишечника, сальник, яичник, мочевой пузырь, маточные трубы.
Паховый канал – это парное анатомическое образование, представляющее собой щели длиной от 4 до 6 см, которые располагаются в нижнем отделе паховой области слева и справа. Через это образование у женщин проходит круглая связка матки, а у мужчин семенной канатик. Стенки пахового канала образуются апоневрозом наружной косой мышцы живота, поперечной фасцией, волокнами поперечной и внутренней косой мышцами живота, желобом паховой связки. У женщин диаметр пахового канала меньше, чем у мужчин. Кроме того, апоневроз наружной косой мышцы живота крепче, а ограничивающее наружное кольцо пахового канала волокна соединительной ткани переплетаются более плотно, чем у мужчин. Именно поэтому у женщин паховые грыжи наблюдаются редко.
Основными причинами формирования у женщин паховых грыж являются состояния, приводящие к повышению внутрибрюшного давления, при наличии слабости мышц, формирующих наружное кольцо пахового канала. К таким состояниям относятся:
- значительные физические нагрузки (поднятие тяжестей, занятия тяжелой атлетикой, выполнение упражнений на пресс);
- хронические запоры;
- повторная беременность;
- тяжелые роды (крупным плодом, в тазовом предлежании);
- избыточный вес;
- заболевания бронхолегочной системы, сопровождаемые хроническим кашлем.
К факторам, повышающим риск развития паховой грыжи у женщин, относятся:
- резкое изменение массы тела;
- врожденная слабость мышц;
- гиподинамия;
- частый крик и плач в детском возрасте;
- наследственная предрасположенность.
Единственным методом лечения паховой грыжи у женщин является ее удаление хирургическим путем.
Паховые грыжи у женщин бывают только прямыми, что объясняется отсутствием в женском паховом канале семенного канатика.
Грыжевое выпячивание может быть вправимым (в положении лежа его размеры уменьшаются или оно полностью исчезает) и невправимым.
При сдавливании грыжевого мешка в области грыжевых ворот развивается ущемленная паховая грыжа у женщин.
Особенно опасны скользящие паховые грыжи. Они образуются висцеральной и париетальной листами брюшины и склонны к частым ущемлениям.
Основной признак паховой грыжи у женщин – появление в области паха характерного опухолевидного выпячивания. Его размеры могут быть различными и никак не влияют на риск развития ущемления. Грыжи небольшого размера обычно в положении лежа и в расслабленном состоянии самопроизвольно вправляются, а при натуживании появляются снова.
Признаки паховой грыжи у женщин зависят и от того, на какой стадии находится заболевание. При начинающейся грыже объемное образование в паху не определяется, болевые ощущения отсутствуют. Заболевание проявляет себя лишь тем, что у некоторых пациенток под влиянием интенсивных физических нагрузок в паховой области возникает чувство тяжести, дискомфорта.
При сформировавшейся паховой грыже у женщин симптомы становятся более яркими. В области паховой складки или в области больших половых губ появляется опухолевидное выпячивание. Появляются боли, со временем их интенсивность нарастает, они становятся постоянными и не исчезают даже после продолжительного отдыха, что существенно снижает трудоспособность. Грыжевые выпячивания значительного объема создают выраженный дискомфорт при движении, выполнении обычной повседневной работы.
Другие симптомы паховой грыжи у женщин во многом определяются тем, какие именно органы наполняют грыжевой мешок. При выходе через паховый канал матки, маточной трубы или яичника женщины предъявляют жалобы на боли в нижних отделах живота, иррадиирующие в крестец или поясницу. Характерно усиление интенсивности болевых ощущений в дни менструального кровотечения.
Выход в грыжевой мешок петли толстого кишечника клинически сопровождается метеоризмом, кишечными коликами, хроническими запорами.
При скользящей паховой грыже в грыжевой мешок часто входит стенка мочевого пузыря, а иногда и мочеточник. В этом случае признаками паховой грыжи у женщин становятся дизурические расстройства (частые, болезненные мочеиспускания).
При ущемлении паховой грыжи у женщин возникают симптомы острого живота:
- резкие боли внизу живота;
- сильная тошнота, неоднократная рвота;
- задержка отхождения газов и каловых масс;
- сильное напряжение мышц передней брюшной стенки защитного характера (доскообразный живот);
- положительный симптом Щеткина – Блюмберга, свидетельствующий о раздражении брюшины.
Паховые грыжи у женщин бывают только прямыми, что объясняется отсутствием в женском паховом канале семенного канатика.
Диагностика паховой грыжи у женщин обычно не представляет сложностей и основывается на характерных клинических признаках заболевания (наличие в паховой области опухолевидного образования в сочетании с болевым синдромом определенной локализации), а также данных инструментального обследования, включающего:
- ультразвуковое исследование органов брюшной полости, малого таза (мочевой пузырь, матка, яичники);
- герниографию – рентгенологический метод исследования грыжевого мешка с введением в него контрастного вещества инъекционным путем;
- ирригоскопию – рентгенологическое исследование толстого кишечника после заполнения его бариевым контрастом;
- цистоскопию – эндоскопический метод, позволяющий осмотреть внутреннюю поверхность мочевого пузыря.
Единственным методом лечения паховой грыжи у женщин является ее удаление хирургическим путем. Операцию желательно выполнять в плановом порядке, до развития ущемления и осложнения. Консервативная тактика возможна только при наличии противопоказаний к плановому вмешательству (беременность, пожилой возраст, наличие тяжелых сопутствующих заболеваний). В этом случае пациенткам рекомендуют:
- ограничивать уровень физических нагрузок;
- систематически носить бандаж.
Бандаж подбирается хирургом индивидуально. Надевать его следует утром, не вставая с постели, следя за тем, чтобы уплотняющие вкладки располагались точно над грыжевым выпячиванием. Бандаж необходимо регулярно стирать с использованием нейтрального моющего средства. Ношение бандажа не позволяет вылечить заболевание, его цель – приостановление прогрессирования грыжи, снижения риска развития ущемления. Если все-таки происходит ущемление паховой грыжи у женщин, то единственным методом лечения становится хирургическое вмешательство, которое выполняется по жизненным (витальным) показаниям.
В настоящее время для удаления паховой грыжи у женщин используют следующие хирургические методики:
- Натяжная (классическая) герниопластика. Закрытие грыжевых ворот осуществляется за счет стягивания участков мышц, фасций. Данная методика в настоящее время применяется крайне редко и только при незначительных грыжевых выпячиваниях, так как после нее нередки рецидивы. Кроме того, в области стянутых тканей могут наблюдаться нарушения кровообращения той или иной степени выраженности.
- Лапароскопическая герниопластика. Вмешательство выполняется при помощи современного эндоскопического оборудования через небольшой разрез (не более 1 см) в брюшной полости. Главными преимуществами этой операции при паховой грыже у женщин являются малая травматичность мягких тканей, незначительный объем кровопотери, низкий риск развития осложнений и короткий период реабилитации.
- Ненатяжная герниопластика. Данная методика подразумевает закрытие грыжевых ворот при помощи специального сетчатого протеза. Через его ячейки в дальнейшем прорастают волокна соединительной ткани и надежно закрывают просвет пахового канала. Главным преимуществом данной операции является низкая частота рецидивов. Однако есть и недостаток – сетчатый протез представляет собой чужеродный для организма материал и у незначительного числа пациенток происходит его отторжение.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
В послеоперационном периоде с целью профилактики присоединения инфекционно-воспалительных осложнений назначают антибиотикотерапию. Ее продолжительность определяется хирургом исходя из особенностей заболевания, состояния пациентки и вида оперативного вмешательства.
Лапароскопические операции при паховой грыже у женщин нередко проводятся в амбулаторных условиях, и пациентка в этот же день может покинуть клинику. В других случаях срок госпитализации составляет 7–14 дней.
В послеоперационном периоде рекомендуются занятия лечебной физкультурой и диетическое питание, включающее в себя легкоусвояемые блюда, богатые витаминами и микроэлементами.
Осложнения паховой грыжи у женщин могут развиться в случае ее ущемления. К ним относятся:
- некроз органов, входящий в грыжевой мешок (яичника, петли кишечника, стенки мочевого пузыря);
- перитонит;
- копростаз;
- кишечная непроходимость.
Вероятность повторного возникновения паховой грыжи у женщин составляет примерно 10%. Рецидивы чаще всего возникают после выполнения классической герниопластики.
Некоторые женщины полагают, что регулярные физические упражнения помогут им накачать мышцы пресса и избавят от паховой грыжи без операции. На самом деле это мнение ошибочно. Если грыжа уже сформировалась, то избавиться от нее можно исключительно хирургическим путем. Кроме того, интенсивная физическая нагрузка грозит ущемлением паховой грыжи и развитием потенциально опасных для жизни осложнений.
Лечебная физкультура может быть эффективной только как метод профилактики развития заболевания (при наличии наследственной предрасположенности, но до появления первых симптомов заболевания), а также его повторного возникновения в дальнейшем. После грыжесечения приступать к занятиям лечебной гимнастикой следует с разрешения лечащего врача. Подбор упражнений и контроль их правильного выполнения осуществляет инструктор по ЛФК. После того как пациентка освоит технику каждого упражнения, она может заниматься самостоятельно в домашних условиях.
Вероятность повторного возникновения паховой грыжи у женщин составляет примерно 10%. Рецидивы чаще всего возникают после выполнения классической герниопластики.
При своевременном выявлении паховой грыжи и ее удалении прогноз благоприятный. Трудоспособность женщины полностью восстанавливается в короткие сроки.
При ущемлении грыжевого содержимого и присоединении осложнений прогноз значительно ухудшается. Наиболее серьезен он при развитии разлитого перитонита, показатель летальности в таком случае по данным различных авторов составляет от 5 до 20%.
Основными мерами профилактики формирования паховых грыж у женщин являются:
- поддержание нормальной массы тела (индекс массы тела в пределах 18,5–24,99);
- предотвращение травм паховой области;
- ношение во время беременности и в послеродовом периоде специального бандажа;
- при занятиях женской тяжелой атлетикой обязательное использование специальных защитных бандажей;
- своевременное и активное лечение заболеваний органов дыхания, которые сопровождаются кашлем;
- активное лечение хронических запоров.
Видео с YouTube по теме статьи:
источник
Паховой грыжей называется заболевание, при котором происходит выпячивание органов брюшной полости в паховый канал за пределы стенки живота с сохранением целостности покрывающей оболочки. Внешне грыжа выглядит как шарообразное вздутие в области паха.
Данная патология для женщин является скорее исключением, чем правилом, поскольку около 90% лиц с данным заболеванием являются мужчинами. Женский организм имеет ряд особенностей, которые оберегают ее от грыжи. Прежде всего, это небольшой паховый промежуток — отверстие пахового канала у женщин значительно уже, чем у мужчин. Апоневроз наружной косой мышцы значительно крепче, а пучки коллагеновых волокон, ограничивающие поверхностное паховое кольцо, сконцентрированы более плотно.
Кроме того в паховом канале у женщин отсутствует семенной канатик (кстати именно из-за его отсутствия у представительниц слабого пола никогда не бывает косых паховых грыж), который ослабляет сопротивление стенки давлению изнутри. Тем не менее, паховые грыжи у женщин все-таки бывают.
Паховая грыжа у женщин – это выход внутренних органов по паховому каналу наружу. Проникновение происходит по естественным отверстиям пахового канала. В грыжевом мешке может оказаться любой орган, который располагается в полости брюшины.
Чаще остальных грыжа бывает представлена тонкой кишкой или сальником. Несколько реже в грыжевом мешке оказываются яичники, матка и её трубы, толстый кишечник и селезенка. Случается, что грыжу образует желудок и желчный пузырь.
Паховая грыжа рассматривается, как патологический процесс. Выпячивание внутренних органов происходит по ряду причин.
- длительная рвота;
- осложнения во время родов;
- травмы живота;
- повышенное давление внутри брюшной полости;
- сильный кашель, непрекращающийся долгое время;
- труд, связанный с подъемом тяжестей;
- излишняя масса тела.
- генетическая предрасположенность;
- слабый мышечный аппарат, обусловленный врожденными особенностями организма;
- недостаточная физическая активность;
- хрупкая конституция тела.
Возраст также влияет на возникновение патологии. Имеется 2 периода в человеческой жизни, когда увеличивается вероятность развития недуга:
- 1 этап — возраст от 12–24 месяцев;
- 2 этап — возраст старше 40 лет.
Паховая грыжа в детском возрасте появляется из-за врожденных особенностей опорно-двигательного аппарата. Причинами грыжи в более позднем возрасте становятся производящие факторы.
Паховую грыжу у женщин классифицируют по двум признакам. Это локализация грыжевого мешка, а также степень вправляемости грыжи. Различают также образование мешка слева или справа. Редко встречается двусторонний тип.
В зависимости от расположения выделяют следующие виды:
- Прямая – выпячивание происходит через внутреннее паховое отверстие (внутренняя паховая ямка).
- Косая – содержимое мешка выходит через наружную паховую ямку. Этот вид встречается наиболее часто.
- Наружная подпузырная – здесь выпячивание мешка проходит через надпузырную ямку.
По степени вправляемости грыжевого мешка различают грыжи, которые легко вправляются (этого можно достичь, заняв лежачее положение), а также тяжело вправляемые грыжи. Пациенту тяжело самостоятельно добиться выпрямления грыжевого мешка даже в положении лежа.
Выпячивание может иметь различные размеры – от едва заметного до очень крупного образования, причиняющего неудобство при ходьбе. Размер выпячивания мало влияет как на интенсивность болей, так и на риск развития ущемления. При неосложненных образованиях небольшого размера выпячивание возникает в положении стоя и при напряжении брюшного пресса, а при расслаблении и в положении лежа грыжа самопроизвольно вправляется.
Основными признаками паховой грыжи у женщин являются боль и наличие объемного образования в паху. Выраженность симптомов зависит от стадии грыжи (начинающаяся или сформировавшаяся):
| Сформировавшаяся | Начинающаяся грыжа |
| Пациентки предъявляют четкие жалобы, по которым врач любой специальности может легко поставить диагноз. | Отзывы женщин о симптомах неопределенные, и чаще всего сводятся к описанию периодического дискомфорта. |
| Постепенно боли становятся интенсивнее, отмечаются в покое или мучают пациенток постоянно – то усиливаясь, а то затихая. | Болевые ощущения в паховой области отсутствуют или незначительно беспокоят женщин, возникая лишь время от времени (при интенсивной физической нагрузки, после долгого пребывания в положении стоя). |
| Объемное образование в паху в виде выпячивания в паховой складке, над лобком, в области больших половых губ. | Никаких объемных образований при внешнем осмотре не определяется. |
Симптомы паховой грыжи у женщин зависят также от того, какой именно орган выходит через паховый канал. Так, при выходе петель толстого кишечника развиваются хронические запоры, а при выходе яичника, маточной трубы или матки женщин беспокоят боли внизу живота, отдающие в поясницу или крестец, резко усиливающиеся во время менструаций.
Ущемление считается самым опасным осложнением. Под воздействием определенных причин, в грыжевых воротах происходит ущемление содержимого мешка. Этот процесс приводит к нарушению кровообращения и отмиранию здоровых тканей.
К признакам ущемления относятся:
- сильная боль;
- невозможность вправить содержимое мешка;
- при ущемлении матки боль может вызвать потерю сознания;
- тошнота, недомогание, рвота;
- нередко повышается температура.
При обнаружении подобных симптомов необходимо срочно обратиться к врачу. Своевременная реакция и грамотная медицинская помощь помогут избежать тяжелых последствий в будущем.
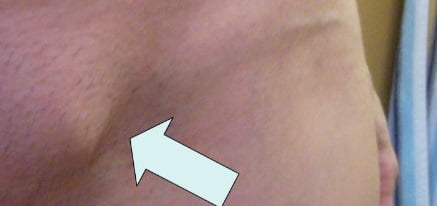
На фото ниже показано, как проявляется заболевание у женщин.
На приеме гинеколог или хирург проведёт внешний осмотр и пальпацию, а также попробует вправить грыжу. Соберет полный анамнез, который позволит выяснить, что привело к развитию заболевания.
Для постановки точного диагноза пациентке с подозрением на паховую грыжу будут назначены одно или несколько дополнительных исследований, таких как:
- УЗИ органов малого таза и брюшной полости, в том числе и грыжевого выпячивания. Это необходимо для определения содержимого грыжевого мешка.
- Герниография – метод рентгеновского исследования, помогающий увидеть ход грыжевого канала и выяснить, какие органы в нем находятся.
- Ирригоскопия – ещё одна рентгенологическая методика. При её использовании применяется контраст для определения местоположения кишечника.
- Бимануальное исследование. Метод диагностики путем ручного исследования через влагалище и кишечник, необходим при попадании в грыжевой мешок половых органов заболевшей женщины.
В первую очередь обратите особое внимание на неэффективность лечения консервативными методами! Упражнения при паховой грыже, физиотерапия, компрессы, бандажи, и другие способы могут временно облегчить состояние, но не излечат пациентку!
Время, потраченное впустую, может привести к осложнениям, о которых еще будет упомянуто далее по тексту. И, если пупочная грыжа может «пройти» сама по себе, то с паховой этот номер не пройдёт – пациентке в любом случае будет необходима операция.
Помните, что на сегодняшний день подавляющее большинство недугов прекрасно лечится, но только при том условии, что пациент будет подходить к лечению правильно и ответственно!
Главное правило лечения паховой грыжи у женщин: операция – единственный эффективный метод. Упражнения, физиотерапия, компрессы, бандажи, а также многие другие антинаучные методы не в состоянии исцелить от этого недуга.
- Натяжная герниопластика. Метод основывается на обычном стягивании тканей и сшивании их в месте расположения грыжевых ворот. Это один из наиболее недорогих, простых и старых методов. В современной медицине такой метод применяется редко, поскольку главным его недостатком является выраженный рубец, долгое восстановление, частые рецидивы.
- Ненатяжная герниопластика. Способ основан на укреплении стенки пахового канала синтетическими материалами. Одна из вариаций – операция Лихтенштейна – стала самой распространенной в большинстве российских клиник. Сетчатый протез подшивается к апоневрозу. Мышцы при этом не травмируются, а отсутствие натяжения снижает риск рецидивов до минимума. Современные полипропиленовые сетки не аллергены, не рассасываются и почти никогда не вызывают инфицирование. При этом продолжаются поиски «идеального» материала для протезирования. Подшивание стенки возможно путем открытого и лапароскопического доступа. Последний имеет преимущества в виде малой травматичности и минимального косметического дефекта. Но многие опытные хирурги предпочитают работать через открытые разрезы, считая их более эффективными и безопасными. Кроме того, лапароскопический доступ обязательно требует общего наркоза.
- Внебрюшинная эндовидоскопическая герниопластика. Главная особенность метода заключается во внебрюшинном доступе во время операции. Установка протеза осуществляется под кожу без затрагивания брюшины. Главным достоинством этого метода является отсутствие в брюшной полости спаек. Основной недостаток – сложность выполнения. Этот метод является, по сути, не натяжным. Благодаря анатомическим особенностям лечение паховой грыжи у женского пола требует меньше усилий и времени. Поэтому невелико и число неудачных операций.
- Внебрюшная эндовидоскопическая герниопластика. Этот вид оперативного вмешательства является разновидностью ненатяжного метода. Его основной отличительной чертой является установка протеза над брюшиной, то есть доступ для проведения манипуляций осуществляется вне брюшины. Протез в этом случае располагается прямо под кожей. Этот метод позволяет избежать образования спаек в дальнейшем, однако он довольно сложен к выполнению. В связи с тем, что анатомические особенности строения женского тела не требуют много времени и сил в отношении лечения паховой грыжи, количество неудачных операций минимально.
Лечение паховой грыжи у женщин требует меньше времени и усилий в связи с анатомическими особенностями. Поэтому число неудачных операций также невелико.
Срок нетрудоспособности пациента зависит от типа оперативного вмешательства. При проведении открытой операции срок восстановления увеличивается, при лапароскопии проведение манипуляций осуществляется практически амбулаторно. Современные методы операций довольно безопасны и малотравматичны.
Изредка пациентам назначают обезболивающие препараты с целью снятия болевых ощущений. Также врач дает индивидуальные рекомендации по возвращению к физическому труду. Укрепление мышц брюшного пресса очень важно для профилактики рецидивов, но приступать к занятиям сразу после герниопластики недопустимо. Ношение послеоперационного бандажа при паховой грыже не требуется, хотя возможно по желанию пациента.
Осложнения возможны при любом хирургическом вмешательстве и герниопластика не является исключением. Чаще всего встречается инфицирование раны, снижение перистальтики кишечника, вплоть до полного её торможения и развитие проблем в работе сердца и легких. Особенно это актуально для больных, страдающих хроническими заболеваниями. Однако осложнения от самого грыжевого выпячивания встречаются намного чаще, например, после её ущемления часто происходит отмирание кишки. Поэтому так важно найти действительно профессионального хирурга и своевременно обратиться за врачебной помощью.
Иногда операция не решает проблему навсегда. Рецидивы грыжи случаются даже после своевременного её удаления профессиональным хирургом, имеющим высокую квалификацию.
Причиной повторного выпячивания может служить:
- Врачебная ошибка.
- Инфекции после проведенного вмешательства.
- Тяжелый физический труд.
- Анатомические особенности, связанные со слабыми тканями паховой зоны.
- Хронические заболевания кишечника и дыхательной системы.
Устранить рецидивирующее выпячивание довольно сложно, поэтому врачи стараются применить метод, который не был использован для его удаления при первой операции.
При своевременном выявлении паховой грыжи и ее удалении прогноз благоприятный. Трудоспособность женщины полностью восстанавливается в короткие сроки.
При ущемлении грыжевого содержимого и присоединении осложнений прогноз значительно ухудшается. Наиболее серьезен он при развитии разлитого перитонита, показатель летальности в таком случае по данным различных авторов составляет от 5 до 20%.
источник
Выпячивание пупка, которое в медицине называют пупочной грыжей, проявляется у женщин не менее часто, чем у представителей сильной половины. Грыжа — это состояние, при котором выпячивается даже не сам пупок, а внутренние органы, находящиеся в брюшной полости.
Проблема возникает вследствие ослабления околопупковых тканей. У женщин пупочная грыжа часто появляется после родов. Нередко заболевание возникает вследствие большого количества жировых отложений на животе. Это вызывает значительное ослабление пупочного кольца вследствие чрезмерного давления на него внутренних органов. Сначала грыжа маленькая, но если есть условия для ее развития, она начинает разрастаться, вызывая неприятные ощущения. Опасность этого заболевания заключается в том, что процесс выпячивания может дойти до выпадения желудка, а не только тонкого кишечника. Это происходит, если пупочную грыжу не лечить.
Пупочная грыжа у женщин может проявиться внезапно, но есть случаи, когда недуг развивается постепенно. Уже на том этапе, когда грыжа маленькая, можно понять, что в организме что-то не так. Поначалу править грыжу легко в положении лежа, но со временем сделать это невозможно. Факторы, которые способствуют проявлениям этого заболевания:
- ожирение;
- травмирование области брюшины;
- постоянные запоры;
- врожденная предрасположенность к грыже;
- состояние беременности и послеродовой период;
- опухоль ЖКТ;
- резкая потеря веса, приводящая к ослаблению мышц живота;
- послеоперационный период.
Проявиться симптомы пупочной грыжи у женщин могут и вследствие постоянных физических нагрузок и подъема тяжестей. Те мышцы, которые работают постоянно, перегружаются, перенапрягаются, в результате чего и возникает грыжа.
Если грыжа большая, недуг проявляется явно, но если новообразование маленькое и при этом постепенно увеличивается в размерах, женщина не чувствует проявлений заболевания. Если при этом у дамы есть лишний вес, выпячивание не очень заметно.

Пупочную грыжу можно вправить самостоятельно на начальном этапе, но если заболевание запущено, образовавшиеся спайки не дадут исправить ситуацию. У разных пациенток процесс развития грыжи проходит неодинаково. У одних он длится годами и не зависит от явных факторов, которые влияют на рост грыжи. Но часто женский организм не очень долго сопротивляется заболеванию, и спайки образуются вскоре после начала течения недуга.
Поздние стадии болезни характеризуются следующими проявлениями:
- периодическое подташнивание;
- рвота;
- частая отрыжка;
- сильные запоры;
- нарушения мочеиспускания.
Если не обратиться к специалисту, грыжа станет весьма опасна нарушением кровообращения органов брюшной полости, выпадением тонкого кишечника. Часто приходится прибегать к хирургическому вмешательству, которое является единственной методикой лечения грыжи на момент, когда ее невозможно вправить.
В зависимости от размеров новообразования врачи делят заболевание на несколько стадий:
- Начальная, когда грыжа достигает 3 см в диаметре.
- Средняя (интенсивное развитие) — до 10 см.
- Запущенная, при которой размер нароста составляет 20-25 см.
После родов чаще наблюдаются начальная и средняя стадии. Статистически этот показатель у женщин делится 50/50. Вовремя замеченный недуг устранить проще.
Если грыжу не пытаться устранить при помощи квалифицированных специалистов, в процессе ее развития могут наступить следующие осложнения:
- Воспалительный процесс в околопупковой зоне.
- Сильный застой кала, который значительно серьезнее простого запора.
- Ущемление грыжевого мешка.

После родов у многих женщин отмечаются запоры. Они быстро проходят вследствие постепенной нормализации всех процессов в организме. Если наблюдается задержка кала, выпячивание околопупочной зоны, следует начать лечить грыжу. Часто она возникает вследствие тяжелого течения беременности, сложных родов.
В запущенных случаях возможно развитие перитонита, сильных болей в пупке, симптомов интоксикации, вызванных защемлением внутренних органов в зоне ЖКТ. Могут повыситься температура тела, появиться боли в мышцах.
Пупочная грыжа у женщин, лечение которой большинство докторов предлагают лишь хирургическое, удачно устраняется применением разного рода методик. Послеродовые грыжи оперируют не сразу, а спустя полгода. Терапия нередко дает поверхностный результат, однако корень проблемы препаратами не устранить. Операцию делают стандартным способом, либо при помощи лапароскопии. Долгое время после манипуляции женщине приходится носить бандаж для уменьшения нагрузки на брюшную полость. Со временем после ряда упражнений и диеты все приходит в норму.
Если патология незначительная, грыжу допустимо устранять медикаментозно или с применением народных рецептов. Это уменьшает боли и замедляет рост новообразования. Процедуры нужно проводить ежедневно. Только упорные долгосрочные усилия помогут решить проблему.
Необходимо смешать стакан кипяченой теплой воды с ложкой уксуса 6%. Следует смочить в растворе кусочек ткани и прикладывать к больному месту. После нужно провести еще одну процедуру с настоем коры дуба. Сырье заваривают в кипятке и дают настояться в течение пары часов. Можно готовить более сложный состав: желуди, листья, кора дуба измельчают и смешивают с терпким вином. Состав переливают в тару из темного стекла и выдерживают в прохладном месте в течение месяца. Из этого снадобья ежедневно делают примочки после того, как обработают раствором уксуса.

Компрессы из настойки лиственной коры. Растение распространено в северной части страны, но сырье можно найти в аптеках. Необходимо измельчить и заварить ложку коры в стакане кипятка, потомить на небольшом огне и дать остыть. Делать компресс желательно ежедневно.
Отвар из почек вишни против выпячивания пупка. Это средство — природный антисептик и прекрасный помощник в лечении грыжи. Нужно заварить сырье в очень горячей воде, варить средство не нужно. Дать остыть и делать компрессы или примочки.
Верное средство во все времена — обычная поваренная соль. Ее нагревают и кладут в льняной мешочек, после чего еще теплой (ни в коем случае не горячей) прикладывают к больному месту. Узелок допустимо смочить в теплой воде и делать примочки.
Молоко и скипидар. Понадобится 30 мл молока и несколько капель скипидара. Примочки можно делать каждый день курсами с недельным перерывом, пока заболевание не начнет отступать.
Мед и продукты пчеловодства. Поможет смазывание небольшим количеством жидкого меда больного места в течение пары недель. Процедура делается ежедневно на ночь. Сверху можно положить чистую материю или толстый лист бумаги и прижать. На животе компресс крепится полотенцем или тонким шарфом. Утром мед смывают, а вокруг грыжи рисуют йодом кольцо.
Нутряной жир и прополис. Жира нужно примерно 50 гр, прополиса — маленькая ложка, которую следует положить в растопленный жир. Средство для компресса готово. Его делают на ночь, а с утра смывают остатки лекарства и рисуют йодный круг вокруг пупка.
Есть средство, которое следует принимать внутрь. Это настойка сабельника. Она делается на водке, выдерживается в темноте пару недель и принимается по несколько капель натощак по утрам в течение пары месяцев. Затем делается перерыв в неделю и снова принимается снадобье, параллельно используются и наружные средства.
Грыжа у женщин может свидетельствовать о разных недугах, которые протекают в организме: от ожирения до онкологии. Лечить новообразование рекомендовано хирургически, но если выпячивание небольшое, допустимо применение средств народной медицины.
источник
Согласно имеющейся статистике можно утверждать — паховая грыжа является приобретенной патологией, хотя у небольшого процента пациентов заболевание передается по наследству.
В данном случае речь идет о генетической предрасположенности, которая реализуется в заболевание только при наличии провоцирующих факторов. Выпячивание может возникать как с одной, так и сразу с двух сторон.
- Как правило, паховая грыжа выявляется у женщин после 40 лет.
Что это такое?
Паховая грыжа – это выход наружу органов брюшной полости через паховый канал. При развитии патологии в нижней части брюшной полости образуется щелевидное образование. При этом внутри него проходит связка матки (круглая), не имеющая никаких отклонений от нормы.
У женщин с диагнозом «паховая грыжа» (см. фото) наблюдается выход петли тонкого или толстого кишечника через паховый канал. Также из отверстия могут выходить наружу (за пределы брюшной полости, а не через кожу) такие органы мочеполовой системы:
- почка;
- сальник;
- мочеточник;
- фаллопиевы трубы (маточные);
- яичник;
- мочевой пузырь;
- в редких случаях селезенка.
Быстрый переход по странице

1. Косая паховая грыжа у женщин. Патология может быть как наследственной, так и приобретенной. После появления выпячивание выходит из наружной паховой ямки через внутреннее кольцо.
2. Комбинированная грыжа. Данный вид относится к категории сложных патологий. Грыжа этого типа состоит из нескольких мешочков, которые не имеют сообщения друг с другом. Они выходят через разные паховые отверстия.
3. Скользящая грыжа (паховая). Представляет собой образующийся в париетальной области брюшины мешок, в который могут входить разные органы: стенка мочевого пузыря, яичники, фаллопиевы трубы, матка, слепая кишка и т. д. Данное выпячивание покрывает соскальзывающий орган.
4. Прямая грыжа. Выпячивание является приобретенной патологией. Оно выходит из внутренней паховой ямки и располагается ближе к средней линии.
5. Рецидивная грыжа. Обычно данный вид появляется у тех пациентов, которым проводилось хирургическое вмешательство по грыжесечению с техническими погрешностями.
Неправильно выбранный метод герниопластики (так называется операция, выполняемая по удалению грыжи) также может привести к развитию патологии.
Паховая грыжа у женщин, симптомы которой позволяют практически безошибочно диагностировать тип патологии, может развиваться на фоне следующих факторов:
- ожирения (избыточный вес чаще всего приводит к развитию данной патологии);
- беременность или тяжелые роды;
- сильные приступы кашля;
- запоры;
- сильные физические нагрузки, поднятие тяжестей;
- анатомические особенности мышечных тканей живота;
- врожденные дефекты пахового канала;
- слабый брюшной пресс.
У женщин паховая грыжа выглядит как мягкий на ощупь выступ, способный при любых физических нагрузках значительно увеличиваться в размерах.
Перед тем, как патология начнет внешне проявляться, у пациенток может наблюдаться следующая симптоматика:
- Болевой синдром, появляющийся во время менструального цикла (альгодисменорея развивается в том случае, когда в грыжевый мешок попадает либо яичник, либо фаллопиевая труба);
- Болевые ощущения разной интенсивности, локализирующиеся в области поясницы, нижней части живота, крестца, паха;
- Метеоризм или запоры;
- Болевой синдром, развивающийся при выходе слепой кишки в грыжевый мешок (неприятные ощущения пациенты испытывают в области кишечника);
- Учащенное мочеиспускание, рези и болевые ощущения в области уретры и над лоном;
- Тошнота и головокружение;
- Лихорадочные состояния и т. д.
При появлении выпячивания в паховой области женщина (в начальной стадии заболевания) может самостоятельно вправлять его в брюшную полость. При этом она будет ощущать урчание и непривычный звук.
Выпячивание может самостоятельно исчезать в момент принятия пациенткой горизонтального положения. Оно появится как при возвращении женщины в вертикальное положение, так и при любом физическом воздействии, оказанном ею на область брюшины: чихании, кашле, напряжении.
Паховая грыжа может иметь различные размеры, от которых будет зависеть как интенсивность болевого синдрома, так и дискомфорт, ощущаемый при ходьбе.
Если пациентка не обратит внимания на появившееся выпячивание в области паха, оно очень быстро может увеличиться в размерах и станет причиной развития ущемления.
Чтобы назначить правильное лечение пациенткам, у которых наблюдается выпячивание в области паха, узкопрофильные специалисты проводят комплексное обследование, включающее лабораторные и аппаратные методики.
На приеме врач (уролог или хирург) внимательно осматривает женщину, осторожно пальпирует область выпячивания (чтобы определить размер и форму) и пробует вправить грыжу. Параллельно собирает анамнез заболевания, помогающий выявить факторы поспособствовавшие развитию паховой грыжи.
Для постановки точного диагноза пациентке с подозрением на паховую грыжу назначаются дополнительные обследования:
- УЗИ органов малого таза и брюшной полости, в том числе и грыжевого выпячивания;
- Герниографию – метод рентгенологической визуализации, помогающий оценить ход грыжевого канала и выявить, какие органы в него попали;
- Ирригоскопию – рентгенологическая методика с применением контраста для определения местоположения кишечника (не попал ли он в грыжу).
Паховые грыжи, появляющиеся у женщин определенной возрастной категории, не поддаются ни медикаментозному, ни физиотерапевтическому лечению. Единственной возможностью избавиться от патологии является операция грыжесечения.
Сегодня в российских медицинских клиниках, специализирующихся на лечении грыж, используются следующие хирургические методики герниопластики:
- Натяжная (во время операции врач задействует ткани пациента, поэтому второе название — аутогерниопластика);
- Ненатяжная (при хирургическом вмешательстве используется сетчатый протез).
Удаление паховой грыжи у женщин чаще всего проводится посредством синтетического импланта. Во время оперативного вмешательства хирург укрепляет грыжевые ворота изнутри при помощи специальной сетки, выполненной из полипропилена.
Впоследствии она будет выступать в качестве каркаса, препятствующего выходу за границы брюшной стенки внутренних органов.
Сеточная герниопластика в настоящее время рассматривается как главный метод хирургического лечения паховых грыж, уступая аутогерниопластике.
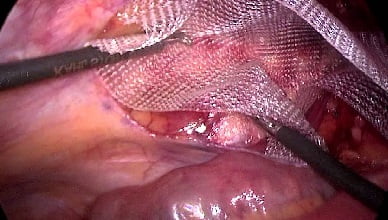
операция по удалению грыжи фото
Хирургическое лечение паховых грыж сегодня проводится как посредством полостного вмешательства, так и более щадящими методами, например, лапароскопией.
В некоторых случаях врачи пробуют безоперационные способы лечения паховой грыжи и назначают пациенткам бандаж. Такая методика показана больным, не имеющим показаний к экстренному хирургическому вмешательству, а также пациентам со следующими патологическими состояниями, когда операция может представлять высокий риск :
- заболевания сердца и сосудов;
- юный или преклонный возраст (после 60 лет);
- болезни легких;
- ранний рецидив паховой грыжи и т. д.
Регулярное ношение бандажа позволит предотвратить увеличение размеров выпячивания и минимизирует риск ущемления.
Реабилитация после хирургического лечения паховых грыж
При правильно проведенном хирургическом вмешательстве пациенты проходят период реабилитации без осложнений. Они не нуждаются в стационарном наблюдении, поэтому буквально через несколько часов после операции, выполняемой под местным обезболиванием, могут отправляться домой.
Если хирургом была задействована более сложная методика, требующая общей анестезии — пациенту придется ночь провести в больнице, под наблюдением медицинского персонала. Домой он сможет пойти на следующий день, если не будет осложнений после наркоза или после операции.
После хирургического вмешательства необходимо соблюдать предписания лечащего врача, в этом случае женщины буквально через месяц смогут вернуться к обычному ритму жизни.
- Соблюдение рекомендаций позволит предупредить рецидив заболевания, особенно при отягощенной наследственности.
При хирургическом лечении паховых грыж врачи, как правило, дают положительные прогнозы своим пациенткам. В единичных случаях у них развивается рецидив или случается осложнение в виде ущемления или воспаления аппендикса.
После возвращения к привычному жизненному ритму женщины должны более внимательно относиться к своему здоровью. Им категорически противопоказаны сильные физические нагрузки на брюшную полость – запоры, подъем тяжестей, кашель в связи с курением и т.д..
Многие женщины после хирургического лечения паховых грыж успешно выносили не одну беременность, так как соблюдали все наставления специалистов.
- В этом случае бандаж рекомендовано носить с ранних сроков – примерно с 11-12 недель.
Пациентки, которые планируют испробовать нетрадиционные терапевтические методики должны понимать — это бессмысленно для такой патологии, как паховая грыжа женщин — лечение без операции народными средствами не принесет желаемого результата.
Применение различных народных рецептов (настойки из клевера, цветков васильков, листьев крыжовника и т. д.) позволит ненадолго отсрочить хирургическое вмешательство. Иногда это может приводить к формированию осложненных форм заболевания.
Паховая грыжа представляет собой опасную патологию, которая может стать причиной серьезных осложнений. Если пациентке не будет своевременно проведено хирургическое лечение, то возможно развитие ущемления грыжи — это состояние развивается внезапно.
Изначально пациентка ощущает острый болевой синдром в области паха. При попытке вправить выпячивание обратно в брюшную полость женщина ощутит под пальцами плотную и напряженную грыжу, которая не меняет своего положения.
Очень быстро появляются симптомы, требующие незамедлительного хирургического вмешательства:
- частая рвота;
- постоянная тошнота;
- скопление газов, запор;
- во время дефекации каловые массы содержат примесь крови;
- лихорадочные состояния.
Если женщина своевременно обратится за медицинской помощью — будет проведена хирургическая операция. В целом прогноз благоприятный (при своевременном обращении!).
Предотвратить появление паховой грыжи можно при регулярном проведении профилактических мероприятий:
- отказ от сильных физических нагрузок (не рекомендуется сильно качать пресс);
- постоянный контроль веса;
- употребление в пищу полезных продуктов;
- нормализация процессов дефекации (борьба с запорами);
- ведение здорового образа жизни и т. д.
Чтобы избежать больших проблем и экстренного хирургического вмешательства, каждая женщина должна внимательно относиться к своему здоровью. Регулярные профилактические осмотры позволят выявить выпячивание на ранней стадии и устранить его при помощи щадящей оперативной методики.
Как мне поступить??у меня пуповая грыжа в 25 мм нужно срочно оперировать?? Спосибо..
Здравствуйте! Вы совершенно правы – оперировать нужно, и, конечно, в плановом порядке пока никакой срочности нет, но это значит только то, что «скорую» можно не вызывать. Вы должны в ближайшее время посетить своего хирурга и получить направление на госпитализацию, либо быстро, в пару дней сделать все это платно.
К сожалению, пупочные грыжи склонны к ущемлению, они также могут быть многокамерными. Если грыжа достигает больших размеров, то нарушается функция кишечных петель, которые в ней находятся: появляется клиника – запоры, боли в грыжевой области, тошнота и рвота.
У вас дефект небольшой (25 мм), поэтому пластике пройдет быстро и без особых проблем.
Но если вы в плановом порядке не соперируетесь, то грыжа будет только расти. И тогда закрытие грыжевого дефекта уже будет проводиться не обычным швом, например, кисетным, а потребует добычи аллотрансплантата, например, вашего мышечного лоскута. Кроме того, ущемление грыжи – это осложнение, которое в отсутствии медицинской помощи может быть очень опасным: если произойдет некроз петли кишечника, а затем ускользание ее обратно в брюшную полость, то это вызовет перитонит и кишечную непроходимость. Поэтому нужно избавляться от пупочной грыжи как можно скорее, «на холодную».
Добрый день! Хотела Вас спросить. У мамы (81 год) двусторонняя паховая грыжа, хотели прооперироваться, но к сожалению при подготовке к операции, обнаружили рак желудка. Операцию отменили. Боли периодически бывают, и грыжа появляется. Что нам нужно делать? Неужели нельзя ни чем помочь?
В данном случае нужно четко различать, в чём состоит наибольшая опасность и наибольший вред: от двусторонней паховой грыжи или от рака желудка. Конечно, наибольшая опасность даже для жизни заключается в наличии раковой опухоли, именно ее нужно лечить в первую очередь.
В данном случае оперативное вмешательство на желудке может быть возможным только в том случае, если организм пациента, несмотря на преклонный возраст, является сохранным (нет выраженной артериальной гипертонии, диабета и другой патологии). Тогда можно выполнить операцию, особенно в том случае, если раковая опухоль является незначительной, не имеет метастазов и нет вырванного клинико-лабораторного нарушения со стороны крови и иммунитета.
В том случае, если же выявлен желудка с наличием обширных метастазов, то в таком случае действительно, лечение паховой грыжи нужно отменить до стабилизации состояния. В вашем случае можно посоветовать ношение специального бандажа, который профилактирует ущемление грыжи в грыжевом кольце. Также нужно следить за стулом и регулярно применять слабительное, чтобы избежать натуживания. Именно натуживание чаще всего приводит к резкому повышению внутрибрюшного давления, а также кашель. Скорее всего, речь идет о появлении двусторонней прямой грыжи живота, которая чаще всего и бывает у женщин.
В том случае, если с этими явлениями удалось справиться, то можно не переживать о таком грозном осложнении грыжи, как ее ущемление. В первую очередь нужно заняться лечением рака желудка.
Скажите, у меня паховая грыжа в 12 мм. Мне 47лет, занимаюсь фитнесом. Какие упражнения нужно исключить и нужна ли операция? Грыжа не беспокоит, за исключением, метеоризма.
Здравствуйте. К сожалению, вы не уточнили, с какого возраста у вас диагностирована паховая грыжа, и какая она у вас: прямая, косая или скользящая. Также важно, увеличивается она, или нет. Но даже без уточнения, можно посоветовать вам следующее:
1. Метеоризм не является симптомом, который относится к грыже. Метеоризм, или вздутие кишечника, скорее всего, является результатом нарушенного пищеварения, возможно, хронического панкреатита, или ферментной недостаточности, и вам желательно сдать кровь на ферменты поджелудочной железы, сделать общий анализ кала, и УЗИ поджелудочной железы;
2. Нужна ли операция? Показаниями к оперативному вмешательству являются две диаметрально противоположные ситуации. Первая — это состояние, при котором грыжа ущемилась, и есть риск некроза петель кишечника, ускользания некротизированных петель сквозь грыжевое кольцо обратно в брюшную полость с риском развития перитонита. Это неотложное показание. Вторая ситуация, которую вы можете предложить сами хирургам — это Ваше желание, и это идеальный вариант, поскольку в этом случае пластика грыжи проводится «на холодную», то есть без спешки и без риска инфекционно-токсических осложнений, и без риска резекции петли кишечника.
3. Если вы занимаетесь фитнесом, то вам необходимо исключить все упражнения, при которых существует напряжение мышц брюшного пресса. Но идеальный вариант — это ваша самостоятельное решение ликвидировать вашу грыжу в плановом порядке, и после этого вы сможете выполнять совершенно любые упражнения. Не забывайте о том, что ваш возраст увеличивается, а чем ближе к пожилому возрасту, тем меньше тонус мускулатуры, меньше эластичность соединительной ткани, появляется повышенная дряблость грыжевых ворот, и в пожилом возрасте у Вас могут появиться совсем другие симптомы, например , расстройства мочеиспускания.
Большое спасибо за развёрнутый ответ
Ещё один уточняющий вопрос по поводу соединительной ткани. У меня было выпадение матки после родов. И профессор, оперировавшийся меня, сказал что у меня слабая соединительная ткань. Могло ли это повлиять на образование грыжи, образуются ли грыжи повторно, и что нужно делать для профилактики, чтобы грыжи не беспокоили. Понятно, что не носить тяжёлое, я и не носила. Возможно ли как-то укреплять эту ткань?
Одними из главных принципов лечения при опущении матки и при слабости соединительной ткани являются сеансы лечебной физкультуры, которые специально направлены на укрепление на малого таза и его мышц, а также брюшного пресса. Здесь речь идёт о особых методы гимнастики по Кегелю, по Юнусову. Кроме этого, регулярно по направлению врача следует посещать сеансы гинекологического массажа, по показаниям проводится заместительная терапия эстрогенами препаратами, которые укрепляют связочный аппарат матки. Показано местное лечение, а также изменения условий труда, в том случае, если у женщины тяжелая физическая работа.
Что касается предположения о слабости соединительной ткани, то необходимо подтверждение этого факта, а не просто замечание профессора. Существуют некоторые врождённые заболевания, при которых действительно соединительная ткань не достаточно плотная. Примером может служить синдром Марфана, либо синдром Элерса-данлоса. Конечно, это редкость, но необходима при выраженной дисфункции соединительной ткани консультация генетика со всеми необходимыми анализами, либо консультация врача ревматолога.
источник
Грыжа живота является очень распространенным заболеванием. Она может возникнуть у любого человека, независимо от возраста и пола. Данная патология развивается у многих млекопитающих из-за ослабления мышечной и соединительной ткани брюшной стенки. Поэтому те, у кого есть домашние питомцы, могли видеть грыжу на животе у котенка или собаки. Почему появляется грыжа, и как ее лечить?
Брюшная стенка представляет собой сложную анатомическую структуру, образованную большей частью соединительной и мышечной тканью. Ее функция — поддерживать внутренние органы в брюшной полости. Вырабатывается определенное равновесие между внутрибрюшным давлением и сопротивляемостью брюшной стенки. Иногда это равновесие нарушается, и внутренние органы начинают выходить из брюшной полости через слабые места под кожу, образуется грыжа живота, фото или внешний вид которой красноречиво говорит о наличии заболевания. Спутать его с другой патологией практически невозможно.
Причинами грыж являются:
- наследственная или приобретенная слабость брюшной стенки;
- заболевания соединительной ткани;
- возрастные изменения;
- длительное голодание;
- ожирение;
- асцит;
- беременность;
- физические перенапряжения;
- потуги при родах;
- хронический кашель;
- запоры;
- поднятие тяжестей.
Способствовать развитию грыжи могут также травмы и послеоперационные рубцы. Грыжа может появиться в результате хирургического вмешательства при допущенных ошибках во время сшивания операционной раны. Поэтому нередко факторами, влияющими на развитие грыжевого образования, выступают послеоперационные последствия, особенно если они гнойного характера. Причиной внутренней грыжи является аномалии эмбрионального развития и хронические перивисцериты.
В зависимости от того, какаю слабая грыжевая точка, не выдержав внутрибрюшного давления, позволила внутренним органам выйти за пределы брюшной стенки, различают следующие виды грыж живота:
- Паховые грыжи —патологическое выпячивание органов под кожу через ослабленные мышцы в паху. Чаще всех встречаются в медицинской практике. Как правило, такому виду грыж подвержены мужчины от 40 лет. При этом у мужчины может выходить за пределы семенной канатик или петля кишечника, у женщин – матка, яичник или мочевой пузырь.
- Промежностные — располагаются в области тазового дна с выпячиванием под кожу. Проходя сквозь мышечную ткань, грыжа может выпячиваться в переднюю стенку прямой кишки или влагалища, промежностную ямку или нижнюю часть внешней половой губы. Такой вид грыжи чаще всего диагностируется у женщин.
- Грыжи белой линии живота —выход сальника и других внутренних органов брюшины за пределы через отверстие, которое образуется по средней линии живота. Патология берет начало у лобка и через пупок проходит к области грудной клетки. Заболевание редко протекает бессимптомно.
- Бедренные — возникают у женщин от 30 лет. Такая грыжа достигает внушительных размеров, правда реже подвергаются ущемлению. В большинстве случае ее содержимым выступает сальник или петля кишки. Провоцирующими факторами возникновения бедренной грыжи являются чрезмерные физические нагрузки, беременность и хронические запоры.
- Пупочные — возникают при выходе внутренних органов из брюшной полости за пределы пупочного кольца. Причиной такой патологии является снижение тонуса брюшных мышц. Пупочная грыжа встречается достаточно редко и преимущественно у женщин, чаще – у рожавших.
- Боковые — могут появиться в зоне влагалища, а при травме – в любом месте. Причиной их возникновения выступает ожирение, нарушение иннервации мышц, воспалительные процессы. Проникающий в отверстия сосудов жир способствует их расширению, что позволяет создать прекрасные условия для развития грыжевого образования.
- Спинномозговые — являются врожденной аномалией. В данном случае позвонки не способны смыкаться в месте нахождения остистых отростков, формируя, таким образом, щель. Именно в него и проникает спинной мозг с его оболочками. Если несросшихся позвонков слишком много, то заболевание будет носить серьезный характер.
Клиника грыжи живота неспецифична, но вполне распознаваема. При определении грыжи живота самым явным признаком заболевания является болевой синдром, который сопровождается распирающим ощущением. Также могут отмечаться схваткообразные боли, отличающиеся по остроте выраженности и периодичности.

Самыми явными симптомами и признаками заболевания являются боль тянущего характера и выпячивание. Поэтому вопрос, как определить грыжу живота, не представляет особой сложности. Часто пациенты ставят себе этот диагноз самостоятельно.
Патологическая припухлость на ранних стадиях выпирает сильнее при напряжении, кашле, чихании, а в состоянии покоя может исчезать. Позже, когда грыжевые ворота еще больше расширены, грыжа значительно увеличивается в размерах, появляется риск ее ущемления и развития различных осложнений. Поэтому любая грыжа считается опасной и требует лечения.
При подозрениях на грыжу очень важна детальная диагностика, чего можно добиться только при комплексном обследовании организма. В такой ситуации обязательным будет рентгенологическое обследование мочевого пузыря, грудной клетки, желудочно-кишечного тракта и печени. Процедура проводится с использованием бария, который позволяет увидеть на снимке место расположения грыжи.
Если произошло смещение тонкого кишечника, то этот признак свидетельствует о развитии грыжи. Дополнительно может назначаться дифференциальная диагностика или ирригоскопия.
УЗИ тоже является эффективным методом обследования. С его помощью можно отличить невправимые выпячивания от доброкачественных и лимфоузлов в паховой области. УЗИ позволяет изучить анатомию полости, в которой обнаружена грыжа, и запланировать подходящий способ ее удаления.
Компьютерная томография дает возможность распознать характер и величину дефекта с высокой точностью.

- серьезная интоксикация организма;
- непроходимость кишечника;
- перитонит – воспалительный процесс брюшной полости;
- нарушение работы почек и печени.
В очень редких случаях грыжа поддается консервативному лечению и коррекции с помощью лечебной физкультуры и массажа. Чаще она требует хирургического вмешательства. А если ущемление жизненно важных внутренних органов уже произошло, то операция проводится в экстренном порядке.

Существуют категории пациентов, которым хирургическое вмешательство противопоказано или назначается только в экстренных случаях, когда риск, связанный с осложнениями грыжи значительно превышает опасности проведения операции. К таким пациентам относят детей в возрасте до 1 года, беременных женщин, людей, страдающих хроническими или инфекционными заболеваниями, болезнями, связанными с нарушением обмена веществ, например, сахарный диабет.
Часто, если развитие грыжи живота связано с общим ослабленным состоянием соединительной или мышечной ткани, то операция не гарантирует, то через какое-то время грыжа появится снова, но уже в другой области. Поэтому профилактические мероприятия по укреплению брюшного пресса, корректировку питания и образа жизни рекомендуют всем больным.
Какой бы легкой ни казалась ситуация с грыжей, единственный способ справиться с такой проблемой – сделать операцию. Подобные патологии не исчезают самостоятельно. Со временем величина выпячивания только увеличивается и создает опасность для здоровья и жизни человека.
Тем более, если грыжа находится в организме слишком долго, происходит деформация соседних тканей. А это, в свою очередь, может оказать непосредственное влияние на результат даже после операции. Даже специальный бандаж и вправление не способны решить проблемы с грыжей. Ношение поддерживающей повязки нисколько не уменьшит вероятность ущемления.
Существует единственный вид грыжи, способный исчезнуть самостоятельно – пупочная грыжа у ребенка до пяти лет. В остальных случаях без оперативного вмешательства не обойтись.
К специалисту необходимо обращаться сразу же при первых подозрениях на грыжу. Чем раньше пациент будет прооперирован, тем больше шансов на легкое восстановление без осложнений. Как только будет подтвержден диагноз, пациент должен будет пройти дополнительное обследование, включая сдачу анализов. Эти меры необходимы для того, чтобы оценить общее состояние здоровья человека. Детальный анализ всех показателей пациента и наличие сопутствующих заболеваний позволяет хирургу определиться с подходящим вариантом лечения, адаптированного под особенности организма конкретного человека.
Предоперационное обследование включает:
- анализ крови (биохимический и клинический);
- кровь на RW;
- анализ на ВИЧ;
- анализ на выявление гепатита;
- группа крови;
- анализ мочи;
- рентген грудной клетки;
- ЭКГ;
- осмотр гинеколога либо андролога;
- заключение терапевта.
Современные возможности медицины просто поражают. Операция по удалению грыжи сегодня проводится малотравматичным способом посредством лапароскопии. На соответствующем участке тела хирург делает небольшие надрезы, в которые вводится лапароскопии вместе с необходимыми инструментами. Данное приспособление дает возможность врачу контролировать каждое действие на мониторе, а наличие миниатюрных хирургических инструментов позволяет удалить грыжу без травмирования близлежащих тканей.

Операция проводится под местным или общим наркозом. Все зависит от степени тяжести заболевания и от состояния больного. Но хирурги приемлют внутривенное обезболивание, поскольку в таком случае все мышцы пациента расслаблены. Это упрощает врачу проведение необходимых манипуляций. Под местной анестезией пациент находится в напряжении, что только усугубляет операционный процесс, а это может негативно отразиться на исходе после операции.
Длительность хирургического вмешательства – 1,5-2 часа. Причем, после операции больной не утрачивает способность самостоятельно передвигаться, а через сутки он может уже отправиться домой.

До определенного момента человек может даже не подозревать о наличии грыжи в своем организме. Но рано или поздно выпячивание станет видимым при напряжении мышечной массы или надавливании. Даже спокойная грыжа может дать осложнения, если случится ее ущемление, которое обусловлено передавливанием кровеносных сосудов. Всего пару часов плохого кровообращения могут закончиться развитием гангрены. Единственное решение в такой ситуации – только операция. Чтобы исключить такие серьезные проблемы со здоровьем, следует задуматься о профилактике заболевания. Главное, — избегать непосильных нагрузок с поднятием тяжестей. Очень важно заняться нормализацией стула, поскольку запоры нередко провоцируют появление грыж. Если отмечается нарушения в работе желудочно-кишечного тракта, то восстановить его функции поможет специальная диета, богатая клетчаткой. При этом обязательно нужно следить за своим весом и поддерживать показатели тела в допустимых пределах.
Не стоит забывать и о занятиях физкультурой. Растянутая и ослабленная брюшная стенка – распространенная причина появления грыжи живота. Но укрепить мышцы можно при помощи специальных упражнений, в частности – пресс и упражнение «велосипед». Ежедневные занятия по 7-10 минут принесут хороший результат и повысят мышечный тонус живота. Также следует заняться укреплением мышечной ткани тазового дна. Для этого необходимо поочередно расслаблять, а потом напрягать мышцы анального прохода.
Чтобы предотвратить появление грыжи, нужно своевременно лечить заболевания, провоцирующие повышение внутрибрюшного давления:
- простуда, сопровождающаяся кашлем;
- проблемы с легкими;
- хронические запоры;
- урологическое заболевание с нарушенным мочеиспусканием.
Во время вынашивания ребенка, женщине следует правильно питаться, чтобы избежать запоров. Не помешают занятия фитнесом. Это будет способствовать повышению тонуса в мышцах и улучшению кровотока.
Чтобы свести к минимуму появление грыжи у новорожденного ребенка, требуется обеспечить правильный уход за областью пупка и перевязка пуповины в первые дни его жизни. Кормить малыша нужно по режиму, исключая возможность переедания. При наличии запоров, обязательно пересмотрите питание крохи и внесите определенные коррективы. Грудных детей рекомендуется 3 раза в день выкладывать на животик, что позволяет укреплять мышцы пресса. Грудного ребенка нежелательно туго пеленать и часто подбрасывать вверх.
источник