Предбрюшинная липома определяется у больных путем прямой пальпации выделенной области, на УЗИ идентифицируется как округлое уплотнение. При отсутствии должного лечения произойдет последующее вовлечение близлежащих тканей брюшины, из-за чего под кожей образуется грыжевое выпячивание, имеющее конусообразную форму.
В хирургической практике такое состояние называется эпигастральной грыжей. Образование бывает в области белой линии живота – это эпигастральная грыжа, и в пупочной области – это параумбиликальная грыжа. Диаметр грыжи обычно мал, однако она может ущемляться, из-за чего болит и доставляет дискомфорт. Липома на животе, собственно, и располагается в грыжевом «мешке». Картина болезни имеет одинаково характерные признаки как для взрослого, так и для ребенка. Эпигастральные грыжи склонны к тенденции сращивания, поэтому их нельзя вправить.
Жировики под кожей на животе (передней его стенке) не редкость, особенно у людей, страдающих от чрезмерной массы тела. Но в большинстве случаев грыжа, развившаяся в эпигастрии, абсолютно бессимптомна. И только при сращении или ущемлении появляется ряд болезненных признаков. Хирургические пациенты жалуются на боли, схожие с коликами, запор, потерю аппетита и хроническую тошноту. Чем меньше предбрюшинная липома, тем ниже шанс идентифицировать ее по клиническим признакам.
Дифференциальная диагностика основана на исключении органических поражений органов ЖКТ и поверхностных жировиков. Липома живота, не являющаяся эпигастральной грыжей, отличается показательной болью при физическом воздействии на нее и никак не проявляет себя после приема пищи. Взрослые могут пройти обследование и предварительное лечение амбулаторно, ребенка госпитализируют в стационар как при подозрении на предбрюшинную липому, так и с обычным жировиком в мягких тканях.
В обоих случаях рекомендовано делать операцию, поскольку эпигастральная грыжа может ущемляться, а клетки жировика подвержены риску перерождения в злокачественную раковую опухоль. Прямое показание к операции – боль, неприятное тянущее чувство и интенсивный рост уплотнения под кожей. Избавиться от образования можно только в хирургическом стационаре. Грыжи эпигастрия удаляются под общим наркозом, поверхностные липомы – под местной анестезией. Для ребенка врач в обоих случаях посоветует общее обезболивание.
Жировик под кожей явление достаточно неприятное, поскольку выглядит это не эстетично. Относится к доброкачественным неагрессивным новообразованиям, состоящим из видоизмененных клеток жировой ткани. Они делятся более интенсивно, и причина тому, по мнению онкологов, скорее генетическая. Кроме явной предрасположенности, липомы могут появиться как следствие пренебрежения гигиеной кожи, неправильного липидного обмена, демодекоза. Последняя причина особенно характерна для появления жировиков у ребенка.
Появление липом на передней стенке – явление достаточно частое, примерно 95% от общего количества случаев являются неопасными подкожными образованиями, и только 5% сложными опухолями, расположенными в забрюшинном пространстве, поражающими стенки внутренних органов или непосредственно стенки брюшины.
Жировики редко доставляют проблемы, они практически не разрастаются настолько, чтобы видоизмененные жировые ткани могли ущемить сосуд или нерв. Но липома может переродиться в липосаркому (и у взрослого, и у ребенка), а это злокачественная раковая опухоль.
Предбрюшинные липомы горазд патологичнее. Эпигастральная грыжа (она же грыжа белой линии живота) – это состояние, когда сухожильные волокна между мышцами по средней линии живота образуют щели, и через них сначала выходит жировая ткань, а затем происходит и выпадение органов брюшной полости. По мере роста образование становится все более болезненным, диагностируется с помощью УЗИ или МРТ и избавиться от него можно исключительно оперативным путем.
В зависимости от того, где именно относительно пупочной впадины располагается такая липома, различаются ее следующие виды:
- Надпуппочная грыжа расположена выше пупка.
- Околопупочная грыжа – рядом с кольцом пупка.
- Подпупочная грыжа – ниже пупка.
На раннем этапе формирования в забрюшинном пространстве они никак себя не проявляют или их симптомы нетипичны. Чаще всего обнаруживаются случайно, если делать общее УЗИ органов. Предбрюшинные липомы – это еще не сама грыжа, а, по сути, ее начальная стадия. Механизм формирования таков: на стадии липомы появляются щелевидные дефекты и через них начинает выпячиваться предбрюшинный жир. По мере выпячивания образуется «мешок» грыжи и с этого момента патология трансформируется в опасную. Расхождение мышц, то есть, диастаз, становится все сильнее и грыжевой «мешок» начинает увеличиваться, в него попадают сальник или участки стенки тонкого кишечника.
Как только эпигастральная грыжа сформируется полностью, в области белой линии будет прощупываться болезненное уплотнение. Это грыжевые ворота, имеющие округлую форму. Через них выйдут органы брюшной полости. В зависимости от изначального размера предбрюшинной липомы, ворота могут достигать в диаметре от 1 до 10 см. Очень часто пациент обращается к хирургу уже на той стадии, когда липомы, а соответственно и грыжи, становятся множественными, располагаясь одна над другой и сращиваясь в конгломерат.
Боль и другие характерные симптомы сопровождают предбрюшинные липомы и грыжи на каждом этапе их формирования, так как происходит смерть нервов в предбрюшинной жировой клетчатке. Есть и ряд осложнений, например, спонтанное ущемление грыжевого выпячивания на входе в ворота. Больному требуется делать срочное УЗИ и оказывать экстренную медицинскую помощь при резком появлении тошноты и рвоты, наличии кровяных включения в каловых массах, сильных запорах и проблемах с отхождением газов. У ребенка в следствии повышенной эластичности мышц симптомы ущемления могут долго не проявляться, но потом появится быстро нарастающая боль внизу живота, с иррадиацией в любую его часть. Требуется срочная операция, поскольку такую грыжу нельзя вправить.
По факту причины формирования любых липом в брюшной полости – аналогичны. Белой линией живота называют узкий участок сухожильной пластинки, размещенный между прямыми мышцами живота, по середине, относительно лобка и мечевидного отростка грудины. Прямая мышца живота, из которой и формируется эта область, имеет 3-6 сухожильных перемычек.
Причиной появления липом можно считать врожденную или приобретенную слабость соединительных тканей. Она истончается и расширяется, что позволяет в одном случае выйти наружу предбрюшинному жиру, а в другом – бесконтрольно разрастаться клеткам подкожной жировой клетчатки. Анатомически приемлемая ширина белой линии составляет максимум 3 см, а при наличии деформирующих процессов этот показатель фиксируется минимум на 10 см.
Жировики возникают вне зависимости от гендера и возраста и часто диагностируются даже у ребенка, а грыжевые выпячивания белой линии характерны для мужчин в возрасте 20+. Типичное место их локализации – область эпигастрия по белой линии.
Обобщая причины образования липом разных видов, можно выделить следующие типичные факторы:
- Наследственная или приобретенная слабость соединительных тканей и стенки брюшины.
- Излишний вес тела.
- Деформация постоперационных рубцов и шрамов.
- А также все причины, способствующие повышению внутрибрюшного давления, например, чрезмерные физические усилия, хронические запоры, беременность, асциты, постоянный надрывный кашель.
Лечение липомы в предбрюшинной полости только оперативное и проводится в стационаре. При необходимости удаления грыжи у ребенка младше 12 лет – родители обязательно должны подписать разрешение на операцию. Поверхностный подкожный жировик стенки живота удаляют с помощью традиционной хирургии, радиоволнового или лазерного метода. А от предбрюшинной липомы избавиться сложнее, поэтому процедура иссечения грыжи длится гораздо дольше, под контролем УЗИ и она опаснее для пациента.
От нее можно избавиться посредством геринопластики, так как недостаточно устранить только грыжу, нужно еще предотвратить дальнейший диастаз. Проводят пластику с использованием локальных тканей, ушивают дефективный участок белой линии и ликвидируют мышечное расширение. Но после операции всегда остается 40% возможности рецидива, поскольку соединительные ткани слабы, а нагрузка на швы – колоссальная. Поэтому пластика с применением синтетических протезов более распространена на практике, особенно если нужно избавиться от липомы у ребенка.
Для устранения апоневроза устанавливают специальную сетку сразу, как устранят мышечный диастаз. Это снижает вероятность рецидивирования до 7%. Все манипуляции выполняются под общей анестезией.
По отношению к липомам врачи практически никогда не применяют слово «лечение» в его общепринятом понимании, поскольку удалить такие новообразования возможно только одним путем прямого воздействия, если делать операцию. Используется чистка, выполненная, в большинстве случаев, хирургическим скальпелем. Пациенты, перенесшие удаление предбрюшинной липомы или поверхностного жировика, получают благоприятный прогноз и не страдают от серьезных осложнений в дальнейшем.
источник
Грыжей белой линии живота называют состояние, которое характеризуется образованием одной или нескольких щелей в сухожильных волокнах между мышцами средней линии живота, через которые выходит жировая ткань, затем органы брюшной полости. Такая грыжа проявляется возникновением болезненного выпячивания по средней линии живота. Заболевание чаще возникает у мужчин 20—30 лет.
Белая линия живота — узкая сухожильная пластина между прямыми мышцами живота, которая располагается между мечевидным отростком грудины и лобком. Основной причиной образования грыж такого типа является слабость соединительной ткани (приобретенная или врожденная) этой анатомической области.
- ожирение;
- послеоперационные рубцы;
- частые запоры;
- асцит;
- беременность;
- наследственная предрасположенность;
- физическое перенапряжение;
- длительный кашель.
В ряде случаев болезнь обнаруживается случайно, поскольку ничем не проявляется.
Есть три стадии грыжи белой линии живота:
На первой стадии происходит выпячивание предбрюшинной жировой ткани через дефекты белой линии живота. Со временем образуется грыжевой мешок. При прогрессировании процесса и расхождении мышц (диастаз) в грыжевой мешок попадает также часть сальника, участки стенки тонкой кишки. Часто наблюдаются множественные грыжи этой зоны, которые располагаются одна над другой.
Даже для ранней стадии формирования грыжи белой линии живота характерен болевой синдром, что связано с ущемлением нервных окончаний.
- обследование у хирурга (опрос, изучение анамнеза, осмотр);
- рентгенографическое исследование желудка, двенадцатиперстной кишки;
- герниография – рентгенологический метод исследования, который заключается в введении контрастного вещества в брюшную полость для исследования грыжи;
- ЭГДС (эзофагогастродуоденоскопия);
- КТ (компьютерная томография) органов брюшной полости;
- УЗИ (ультразвуковое исследование) грыжевого выпячивания.
В зависимости от расположения грыжи относилельно пупка принято различать следующие виды грыж белой линии живота:
- околопупочные – располагаются рядом с пупочным кольцом;
- надпупочные – располагаются выше пупка;
- подпупочные — располагаются ниже пупка.
Лечением грыжи белой линии живота, как правило, занимается хирург. Желательно обращаться к врачу при первых признаках дискомфорта.
Неотложная помощь необходима при ущемлении пупочной грыжи или появлении следующих симптомов:
- появление крови в кале;
- тошнота и рвота;
- быстро нарастающие боли в животе;
- отсутствие отхождения газов, дефекации;
- грыжа не вправляется в положении лежа на спине при легком нажатии на нее.
Избавиться от грыжи белой линии живота можно только с помощью хирургического лечения в условиях стационара.
Оперативное вмешательство при грыже белой линии живота называется герниопластикой.
1. Пластика местными тканями. Проводится ушивание дефектов белой линии с устранением возможного диастаза (расхождения) прямых мышц живота. В связи со слабостью соединительной ткани, а также значительной нагрузкой на швы после операции часто (20-40% случаев) возникают рецидивы болезни (повторное образование грыж).
2. Пластика с использованием синтетических протезов – проводится установка специальной сетки для закрытия дефекта после устранения диастаза прямых мышц живота, который сопровождает грыжу белой линии живота. При таких операциях вероятность рецидива мала. Оперативное вмешательство выполняется под наркозом.
Особенность хирургических вмешательств при грыже белой линии живота в том, что устранения только грыжи недостаточно. Необходима также ликвидация диастаза прямых мышц живота.
Возможно ущемление грыжи — это внезапное сдавливание в грыжевых воротах содержимого грыжи.
- правильное питание;
- ношение специального бандажа во время беременности;
- постоянная тренировка мышц живота;
- правильная техника поднятия тяжестей или избегание поднятия тяжелых предметов;
- нормализация веса.
источник
Сейчас различные заболевания позвоночника крайне распространены — практически каждый человек сталкивается с этой проблемой. Грыжа позвоночника, как правило, встречается у людей трудоспособного возраста (25-45 лет). При этой патологии происходит деформация фиброзного кольца, в котором появляется разрыв — через образовавшийся дефект выпячивается некоторая часть студенистого ядра. Нередко данное заболевание заканчивается инвалидизацией человека относительно молодого и трудоспособного возраста, поэтому его необходимо диагностировать как можно раньше. Для этого важно вовремя обратиться за помощью к опытному врачу-невропатологу, который обязательно направит пациента на обследование – именно опираясь на его результаты, доктор сможет установить точный диагноз и рекомендовать эффективное лечение.
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Если говорить о том, как определить грыжу позвоночника, то стоит отметить, что врач-невропатолог, прежде всего, ориентируется на жалобы больного — обычно люди, страдающие от грыжи позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) ), обращаются за помощью к специалистам из-за болей, возникающих даже при обычных по интенсивности физических нагрузках, и при продолжительном нахождении в неудобной позе за столом или в кровати. Причем боль может быть настолько интенсивной, что человек даже не может встать с постели.
Основные признаки этой патологии схожи с симптомами остеохондроза, такими как слабость либо боли ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ) в ноге, снижение чувствительности, ощущение «мурашек» на коже.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вначале развития грыжи ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ) возникают дегенеративно-дистрофические процессы в одном из отделов позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) ), вследствие чего прочность межпозвонкового диска снижается, и на нем появляются трещины. Постепенно в этом месте нарушается кровообращение, образуется отек, возникает боль и напряжение мышц, а также искривление позвоночника. Если на этом этапе не обратиться за медицинской помощью и не начать лечение, то болезнь неуклонно прогрессирует.
При отсутствии лечения появляется так называемый корешковый симптом, обусловленный сдавливанием и натяжением корешка. Для него характерна очень сильная боль, слабость в мышцах, а также исчезновение чувствительности в зоне, отвечающей тот участок, который иннервирует нервный корешок, пораженный болезнью. Возникают и местные симптомы, наблюдающиеся в месте расположения грыжи ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ): нарушение потоотделения и сухость кожи. В некоторых случаях (при сдавлении двигательных корешков спинномозговых нервов) могут развиваться двигательные расстройства, возникает атрофия мышц конечности. Наличие этих признаков позволяет врачу установить предварительный диагноз и порекомендовать дополнительные диагностические мероприятия.
Симптомы, зависящие от локализации грыжи ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их )
От того, где развивается патологический процесс, зависят и признаки грыжи позвоночника. Так, если болезнью поражен шейный отдел, наблюдаются следующие симптомы:
- скачки артериального давления;
- головокружение;
- боли в плече;
- боли ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ) ( это физическое или эмоциональное страдание, мучительное или неприятное ощущение ) в руке;
- чувство онемения в пальцах рук;
- головные боли;
- появление нарушений равновесия и слуха, расстройств зрения – на ранних стадиях патологического процесса эти изменения обратимы;
- головокружение.
Если же заболевание развивается в грудном отделе, пациент будет страдать от постоянных болей в грудном отделе позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) ) и во внутренних органах – часто приходится исключать наличие у больного различных форм ИБС, пневмонии, плеврита, опухолей легких и средостения. При осмотре у таких больных часто обнаруживается кифосколиоз либо сколиоз.
В том случае, если грыжа развилась в поясничном отделе, появятся следующие симптомы:
- чувство онемения в области паха;
- боль в ноге (чаще всего она локализуется на задней и боковой поверхности бедра, реже – на передней);
- боли в стопе либо голени;
- боль в пояснице на протяжении трех месяцев и более;
- ощущение онемения пальцев на ногах.
При возникновении этих симптомов необходимо обратиться к квалифицированному невропатологу для прохождения диагностики и лечения. В противном случае могут развиться серьезные проблемы со здоровьем.
Для того чтобы диагностировать грыжу ( выхождение органов из полости, занимаемой ими в норме, через нормально существующее или патологически сформированное отверстие в анатомических образованиях с сохранением целости оболочек, их ) позвоночника, врач, исходя из жалоб пациента, обнаруженных во время осмотра, и симптоматики, определяет, какой именно из его отделов поражен. После этого доктор назначает рентгенографию данного участка позвоночного столба. Также невролог может провести проверку сухожильных рефлексов с помощью простукивания специальным молоточком.
Многие современные клиники предлагают своим клиентам и такие современные методики диагностики как компьютерная и магнитно-резонансная томография. Эти исследования намного более безопасны, чем рентгенография, ведь облучение тела уменьшается (при КТ) или полностью исключается при выполнении МРТ. К тому же, они дают более точное представление о состоянии позвоночника, тканей, его окружающих, а также смежных областей и органов.
Самостоятельно ставить себе диагноз, а также лечиться нельзя, ведь симптомы межпозвоночной грыжи совпадают с признаками некоторых других заболеваний. Если болезнь запустить, могут возникнуть очень серьезные последствия, вплоть до инвалидизации. Только доктор, проведя необходимую диагностику, сможет назначить правильное лечение.
- Боль в спине на средних сроках беременности (второй триместр, 13-26 недель)
- Проявления и терапия мутилирующего артрита
- Проявления и терапия компрессионно-ишемической радикулопатии
- Возможные причины боли в пояснице в сочетании с тошнотой
- Симптомы и лечение паралича лучевого нерва
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) )
- Травмы позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) )
- Упражнения для спины
- Это интересно
-
12 октября 2018
- Избыточный вес. Не все люди с лишним весом страдают от наличия липомы, однако, у пациентов с ожирением они возникают на порядок чаще (в 10 – 15 раз), чем у людей с нормальным телосложением. При чрезмерном питании или болезнях обмена веществ (сахарный диабет, дисфункция гипофиза, щитовидной железы, коры надпочечников) жировая ткань начинает усиленно разрастаться, в следствии чего повышается риск возникновения атипичных структур.
- Травмы. При нанесении травматического повреждения любой ткани или органа возникают определённые нарушения функционирования и строения его тканей. В большинстве случаев после окончания процесса заживления ничего не происходит, однако, иногда происходят структурные изменения, обосабливающие небольшую группу клеток от влияния регулирующих систем и начинается их неподконтрольный рост и размножение.
- Спонтанное образование. В 30% случаев появление липом невозможно четко связать с каким-то из факторов.
- Формирование грыжи передней брюшной стенки с последующим ее ущемлением. Ущемляться может как сам нарост, так и петли кишечника, что чревато последующим удалением не только опухоли, но и участка кишки.
- Сдавливание внутренних органов. В зависимости от локализации новообразованием может сдавливать мочевой пузырь, мочеточники, внутренние женские половые органы, петли кишечника, желудок, желчевыводящие пути. Все это приводит к развитию задержки мочи, кишечной непроходимости, развитию желтухи. Если опухоль расположена близко к крупным сосудам (как правило, это сосуды, кровоснабжающие мышцы передней брюшной стенки), то возможно их частичное или полное сдавливание с последующей атрофией кровоснабжаемых органов.
- Следите за весом. Если у вас имеется избыточный вес – постарайтесь избавиться от него. Не делайте это одномоментно, старайтесь сочетать с дозированной физической нагрузкой для укрепления мышц тела.
- Избегайте травм. Особенно это касается спортсменов и людей, чья профессия предполагает риск получения травм (особенно колотых, резаных, огнестрельных).
- Проходите регулярный медосмотр. Квалифицированный специалист даже без наличия аппаратуры сможет заподозрить наличие новообразования после проведения стандартных диагностических процедур.
- Избыточный вес. Здесь нужно отметить, что наличие лишних килограмм еще не означает появление липомы. Но люди, страдающие ожирением, гораздо чаще подвергаются возникновению такой аномалии, нежели те, у которых телосложение хорошее. Это объясняется тем, что чрезмерное питание, а также проблемы с обменом веществ, оказывают влияние на рост жировой ткани, в результате последние начинает усиленно расти. Это значительно увеличивает шанс появления атипичных структур;
- Травмы живота в области толстой кишки. В случае, получения повреждений из-за травм, происходит нарушение работы и строения тканей. Чаще всего, после того, как происходит заживление, все нормализуется, однако в некоторых случаях могут случиться структурные изменения. Это приведет к тому, что из-за обособления группы клеток, начнется их быстрый рост;
- Спонтанное появление. Порядка трети случаев, развитие липом происходит без связи с каким-либо конкретным фактором.
- Образование грыжи в передней части брюшной стенки, а также её ущемление. При этом ущемляться будут также и петли толстой кишки, из-за чего будет необходимо проводить удаление и самого образования и части кишечника;
- Сдавливание других органов, расположенных в животе. Исходя из того, где будет находиться патология, она может сдавливать огромное множество органов, начиная от мочевого пузыря, до желчевыводящих путей. Из-за этого развиваются проблемы с их функционированием.
- Избегание избыточного веса. При появлении лишнего веса, от него необходимо постараться избавиться. Однако нельзя делать это быстро, необходимо сочетать снижение количества жировых тканей, с укрепление мышц дела, за счет применение определенных физических упражнений;
- Нужно избегать травматизма брюшной полости. В большей степени это касается спортсменов, а также людей, работа которых связана с получением различного рода травм;
- Регулярно посещать больницу, для прохождения медосмотра. Хороший специалист сумеет даже без аппаратных обследований выявить наличие новообразования, за счет проведения осмотра и пальпации живота.
- 3-12% хирургических вмешательств в гастроэнтерологии выполняется по поводу грыжи белой линии живота;
- заболевание наиболее распространено среди мужчин в возрасте 20-30 лет;
- до 40 лет грыжами белой линии живота страдают преимущественно мужчины, в более старшем возрасте – женщины;
- среди детей заболевание встречается редко – в 0,8% случаев.
- Брюшина – токая пленка из соединительной ткани, которая выстилает брюшную полость изнутри. Она покрывает все органы живота.
- Снаружи находится слой жира – это предбрюшинная клетчатка.
- Далее следует поперечная фасция – плотный листок соединительной ткани, который укрепляет переднюю брюшную стенку.
- Мышцы брюшного пресса покрывают практически всю переднюю часть живота. Они расположены справа и слева, покрыты снаружи фасцией – оболочкой из соединительной ткани.
- Над мышцами находится подкожная жировая клетчатка и кожа.
- Наследственность. Вероятность возникновения грыжи белой линии живота повышена у людей, ближайшие родственники которых страдали/страдают этим заболеванием.
- Ожирение. У людей с избыточной массой тела и большим количеством подкожного жира передняя брюшная стенка растянута, ослаблена, мышцы пресса сильнее расходятся в стороны, а ширина белой линии увеличена.
- Рубцы после перенесенных операций. Каждый послеоперационный рубец на брюшной стенке – это слабое место, в котором повышен риск образования грыжевого выпячивания.
- Травмы живота. Раны, растяжения и разрывы мышц и фасций, ушибы способствуют ослаблению передней брюшной стенки.
- Беременность. У беременной женщины растягивается передняя стенка живота, пупок, сильно расходятся в стороны мышцы брюшного пресса.
- Чрезмерные физические нагрузки, поднятие тяжестей.
- Запоры. Во время дефекации человеку приходится сильнее натуживаться, в результате повышается давление внутри живота.
- Тяжелые, продолжительные роды, крупные размеры плода.
- Заболевания расположенные внутри живота, сопровождающиеся сильным продолжительным кашлем.
- Заболевания, сопровождающиеся затруднением мочеиспускания. Например, воспаление предстательной железы у мужчин. Для того чтобы помочиться, приходится дополнительно натуживаться.
- Сильный длительный плач у маленького ребенка.
- Предбрюшинная липома (жировик). Через щель выпячивается только жир, который находится вокруг брюшины. Грыжи как таковой нет.
- Начинающееся выпячивание брюшины. Брюшина выпячивается вперед через белую линию живота, образуя подобие сумки – грыжевой мешок.
- Сформированный грыжевой мешок. В него могут выходить петли кишки и другие органы, расположенные внутри живота.
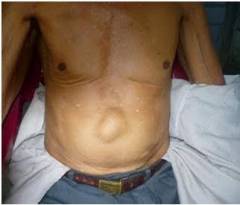
- По срединной линии живота, чаще всего в верхней части, имеется выбухание, которое заметно внешне и хорошо прощупывается. Если положить на выпячивание руку и попросить больного натужиться или покашлять, то можно почувствовать характерный толчок.
- В области выбухания имеется болезненность, которая усиливается во время физических нагрузок, резких движений, натуживания, после приема пищи.
- Боль нередко отдает под ребро, под лопатку, в поясницу.
- Отмечается тошнота, рвота, изжога, отрыжка.
- Эпигастральные (надчревные, надпупочные). Располагаются выше пупка. Это самая распространенная разновидность, которая встречается в 80% случаев.
- Параумбиликальные (околопупочные). Расположены рядом с пупком (но не в самом пупке, в отличие от пупочных грыж). Это самая редкая разновидность – встречается у 1% пациентов.
- Подпупочные (подчревные) – встречаются в 9% случаев.
- усиление болей в области грыжевого выпячивания;
- тошнота, рвота;
- запор, либо примесь крови в кале;
- боль в животе, которая усиливается со временем;
- грыжа перестает вправляться (ранее было возможно вправление при нажатии на выпячивание, в положении лежа).
- Какие симптомы беспокоят? Как давно они появились?
- Когда заболевание было выявлено впервые?
- Проводились ли ранее операции? По какому поводу?
- Беспокоят ли боли в области грыжевого выпячивания?
- Беспокоят ли запоры или другие проблемы с пищеварением?
- выявление выпадения желудка в грыжевой мешок;
- обнаружение язвы, опухоли желудка, которые могут сопровождаться такими же симптомами, как и грыжа белой линии живота.
- выявление выпадения желудка в грыжевой мешок;
- обнаружение язвы, опухоли желудка или двенадцатиперстной кишки, которые могут сопровождаться такими же симптомами, как и грыжа белой линии живота.
- отличить предбрюшинную липому от сформировавшейся грыжи;
- отличить грыжу белой линии живота от других патологических образований;
- изучить содержимое грыжевого мешка.
- выяснить, какой орган находится внутри грыжевого мешка;
- выявить заболевания, которые могут давать симптомы, сходные с симптомами грыжи белой линии живота: язвы, опухоли желудка и двенадцатиперстной кишки, холецистит, панкреатит.
- общий анализ крови;
- общий анализ мочи;
- электрокардиография;
- биохимический анализ крови;
- анализ на гепатит, ВИЧ, сифилис.
- Открытое хирургическое вмешательство с натяжной пластикой. После удаления грыжи хирург стягивает швами белую линию живота, тем самым укрепляя её – отсюда и слово «натяжная» в названии. Этот вид операции выполняется просто, но имеет недостатки: приходится делать достаточно длинный разрез (остается большой рубец), высок риск рецидивов.
Открытое хирургическое вмешательство с ненатяжной пластикой. Для укрепления белой линии живота хирург использует специальные сетчатые протезы. Этот способ сегодня применятся чаще всего, так как после него наименее вероятен рецидив.
Лапароскопическое хирургическое вмешательство. С появлением высокотехнологичного оборудования в современных клиниках этот вид операции при грыже белой линии живота стал все больше набирать популярность. Вместо разреза хирург делает три отверстия, через которые удаляет грыжу и устанавливает сетчатый протез. Лапароскопическое хирургическое вмешательство обеспечивает низкий риск рецидива и позволяет сократить реабилитационный период до 10 дней – после этого пациент может снова заниматься привычными делами. Но данную операцию нельзя проводить при заболеваниях легких и сердца. Также она невозможна, если в клинике нет соответствующего оборудования и специалистов.
- Параперитонеальное хирургическое вмешательство. Также делают три прокола, но, в отличие от лапароскопической операции, инструменты не вводят в живот, не протыкают брюшину. Между ней и окружающими тканями помещают специальный баллон и раздувают его – образуется пространство, из которого можно получить доступ к грыжевому мешку и выполнить хирургическое вмешательство. Преимущества такой операции те же, что и у лапароскопической. Однако, её выполнение технически более сложное, невозможно надежно закрепить сетчатый протез.
- в течение непродолжительного времени перед операцией, чтобы не допустить увеличения грыжевого выпячивания;
- на стадии предбрюшинной липомы, когда грыжи фактически еще нет;
- в качестве средства профилактики у лиц с ослабленной передней брюшной стенкой;
- после операции для предотвращения рецидива, уменьшения болей в области рубца;
- у людей, занимающихся тяжелой физической работой, тяжелой атлетикой;
- в время беременности;
- у пожилых и ослабленных лиц, имеющих противопоказания к хирургическому вмешательству.
- Ожирение. Лишний вес может спровоцировать развитие липомы. Как показывает медицинская практика, люди с избыточным весом чаще всего диагностируют у себя это заболевание. Обусловлено это тем, что чрезмерное употребление пищи и нарушения в работе желудочно-кишечного тракта плохо влияют на развитие жировых клеток. По этой причине жировая ткань начинает активно расти, увеличивая шанс появления атипичной структуры.
- Травмы органов малого таза. После сильного повреждения нарушается работа и строение ткани. В частых случаях все быстро заживает и возвращается в исходный вид, но иногда случается структурное изменение. Из-за этого клетки начинают быстро расти.
- Неожиданное появление. Иногда липома развивается без наличия каких-либо факторов.
- Появление грыжи в передней части брюшной стенки. Происходит ущемление толстой кишки. Лечение осуществляется только хирургическим методом. Удаляется образование и часть кишечника.
- Возникают нарушения в функционировании соседних органов, которые расположены в области малого таза.
- Сильный воспалительный процесс одного из органов или внутреннее кровотечение.
- общая слабость;
- головные боли;
- повышенная температура тела;
- чувство дискомфорта в области таза;
- боли во время опорожнения кишечника.
- Соблюдать правильное питание. Чтобы контролировать свой вес, важно правильно и сбалансированно питаться. В рационе должно присутствовать достаточное количество клетчатки. Акцент необходимо делать на овощи и фрукты. Сладкие и мучные изделия желательно исключить, поскольку организм не получает питательные вещества из этой пищи. Молочные и кисломолочные продукты положительно влияют на работу кишечного тракта и облегчают процесс дефекации.
- Если имеются лишние килограммы, то следует совмещать правильное питание с умеренными физическими нагрузками. В любом случае следует проконсультироваться с терапевтом и диетологом. При наличии других серьезных заболеваний чрезмерная физическая нагрузка может только усугубить проблему.
- Важно избегать травматизма. Больше всего это относится к тем людям, которые активно занимаются спортом.
- генетическая предрасположенность;
- врожденная слабость соединительных волокон;
- механические травмы брюшной полости;
- ожирение;
- беременность;
- послеоперационные рубцы.
- выпячивание в эпигастральной области;
- боль после еды, поднятия тяжестей, физических нагрузок, отдающая в подреберье, поясничный отдел;
- отрыжка, изжога, метеоризм;
- отсутствие аппетита;
- запоры;
- тяжесть в животе, тошнота;
- колики;
- при надавливании на жировик возникают болевые ощущения.
- нарастающие, тянущие боли в животе;
- увеличение размеров нароста;
- уплотнение брюшной стенки;
- метеоризм;
- запоры, примеси крови в каловых массах.
- генетическая предрасположенность;
- демодекоз;
- нарушение работы сальных желез;
- неудовлетворительная гигиена;
- нарушение липидного обмена.
Артроз 3 степени — можно ли восстановить хрящевую ткань
Правильно ли говорит врач и что нужно делать?
источник
Липома – доброкачественная опухоль, состоящая из клеток жировой клетчатки и соединительнотканных волокон. Чаще всего она развивается спонтанно или вследствие травм. Может поражать любые части тела и органы, но одним из самых прогностически неблагоприятных случаев является липома брюшной стенки. Это связано с тем, что по мере своего увеличения она может начинать сдавливать внутренние органы, мешать работе кишечника, желудка, осложнять отток желчи. Основной особенностью является то, что такое новообразование длительно не дает о себе знать, пока не достигнет средних или крупных размеров.
Предбрюшинная липома – новообразование из жировой клетчатки, расположенной между листком брюшины и мышцами живота. Нарост передней брюшной стенки, в отличии от предбрюшинной, располагается между мышцами, в подкожной клетчатке, а ее развитие не влияет на функционирование внутренних органов.
Любое образование состоит из нормальных клеток жировой ткани. В отличии от здоровой жировой клетчатки, они бесконтрольно растут, содержат в себе признаки тканевой атипии – неправильное расположение структурных единиц, наличие соединительнотканных перегородок, добавочных сосудов.
В коде по МКБ 10 такие новообразования принято относить к категории D17.7 «Доброкачественные образования жировой ткани других локализаций (брюшины, забрюшинного пространства)».
Не стоит путать липому с грыжами линии живота. Грыжа – выхождение внутренних органов под кожу через слабые места брюшной стенки. Они появляются, зачастую, после физических нагрузок, операций на животе, могут быть врожденными. В отличие от новообразований грыжи могут ущемляться, что приводит к некрозу органов, а при отсутствии своевременной помощи – гангрене и летальному исходу.
То, что принято называть жировиками – не более чем закупорившиеся поверхностные сальные железы или маленькие подкожные липомы. Они не представляют практически никакой опасности, если не воспаляются и не начинают усиленно расти. В случае с предбрюшинной, невозможно точно сказать о характере новообразования, его доброкачественности до того, как оно не будет удалено и направлено на гистологический анализ.
Возникать липома может по множеству причин. Окончательно так и не установлена связь между воздействием каких-либо факторов и гарантированным развитием новообразования, тем не менее, выделяют ряд факторов, увеличивающих шанс его появления:

Длительно время липомы брюшной полости или предбрюшинной клетчатки протекают бессимптомно. Проявления начинаются только по достижению опухолью крупных размеров. Она начинает сдавливать сосуды, может выпирать через стенку, провоцировать развитие грыж. Иногда нарост нарушает моторику кишечника, что приводит к острой или хронической кишечной непроходимости.
Самым грозным осложнением является риск перерождения доброкачественной опухоли в злокачественную – липосаркому. Если липома четко отграничена от окружающих тканей, не дает метастазов, то липосаркома способна прорастать в прилежащие органы, давать метастазы во многие части тела и приводит к летальным исходам. Малигнизация происходит спонтанно или под воздействием провоцирующих факторов: травм, радиации, ультрафиолетового облучения, химических веществ.
Помимо злокачественного перерождения липомы могут достигать больших размеров, что приводит к грозным, зачастую смертельно опасным, осложнениям. Самые распространенные из них:
Липома – новообразование жировой ткани, опухоль. Ни одна опухоль не поддается лечению препаратами, доступными в аптеках или иных сетях распространения товаров.
Медикаментозное лечение (химиотерапия) проводится только при наличии злокачественной патологии вместе с хирургическим удалением опухоли. Не верьте людям, убеждающим вас, что вы сможете вылечить предбрюшинную липому или любую другую приемом таблеток, особых смесей трав, заговорами и прочим.

Самым простым методом является проведение полостной операции со вскрытием брюшной стенки в зависимости от локализации новообразования, его иссечении. Сейчас подобная методика используется только при наличии осложнений заболевания или крупных размерах опухоли. В остальных случаях проводится эндоскопическая операция, во время которой производится три минимальных по величине разреза (1,5-2 см). с помощью специальных манипуляторов опухоль удаляется, а пациент выписывается уже на 2 – 3 сутки после операции. Через неделю он может приступать к трудовой деятельности, а риск развития послеоперационных осложнений сводится к минимуму.
После удаления липомы она отправляется на гистологический анализ для исключения риска развития липосаркомы.
Специфической профилактики появления или рецидива липомы не существует. Это связано с тем, что до конца не установлена точная причина ее возникновения. Однако, стоит придерживаться ряда правил, значительно снижающих риск ее развития:
источник
Грыжа белой линии (предбрюшинная липома) живота это заболевание, которое характеризуется выпячиванием грыжевого мешка и предбрюшинной клетчатки через небольшие щелевидные отверстия апоневроза вдоль средней линии живота. Эта болезнь до 40 лет чаще встречается у мужчин, а после 40 — у женщин.
Как правило, причинами возникновения грыжи белой линии живота являются приобретенные или врожденные аномалии соединительной ткани белой линии живота. Вследствие этих дефектов происходит расширение или истончение соединительной ткани, образуются щелевидные пространства, а также расходятся прямые мышцы брюшной стенки. В детском возрасте причиной появления такой грыжи становится физиологическая гипоплазия апоневроза. Среди факторов ослабляющих соединительную ткань, наиболее распространены:
• беременность;
• затруднение мочеиспускания;
• хронический сильный кашель;
• наследственность;
• длительный плач у маленьких детей;
• травмы живота;
• ожирение;
• тяжелые роды;
• запор;
• послеоперационные рубцы;
• физическое перенапряжение.
Если предбрюшинная липома находится на начальной стадии образования, то этот процесс может протекать совершенно бессимптомно и, как правило, обнаруживается случайно. Однако в случае, если грыжа сформировалась, то главным симптомом будет болезненное выбухание, которое образуется, зачастую, в эпигастральной области организма. Болевые ощущения могут значительно усиливаться во время физических нагрузок, натуживании, при резких движениях, а также после приема пищи. Нередко, вместе с вышеуказанными признаками, могут проявляться различные диспепсические расстройства, такие как: изжога, тошнота, запоры, отрыжка. Бывают случаи, когда возникает ущемление элементов грыжевого содержимого в грыжевых воротах, что в свою очередь приводит к сдавливанию имеющейся грыжи и соответственно происходит усугубление клинических проявлений: нестерпимая боль, кровь в кале, тошнота, задержка дефекации, рвота.
Чаще всего предбрюшинная липома без каких-либо усилий диагностируется при помощи физикального обследования. Во время проведения аускультации, специалист без проблем слышит звуки издаваемые содержимым грыжевого мешка. С помощью пальпации врач обнаруживает грыжевое выпячивание, которым является плотное, болезненное образование, которое имеет округлую форму, а диаметр его может колебаться от 10 до 120 мм. Если обнаруженная грыжа поддается правлению на месте, то это происходит с помощью пальпации. Также могут быть назначены дополнительные исследования: герниография, УЗИ, мультисрезовая спиральная компьютерная томография, эндоскопия.
Медикаментозного и любого другого консервативного метода лечения не существует. Оперативное вмешательство обязательно во всех случаях проявления грыжи белой линии живота.
Во время операции хирург вскрывает грыжевой мешок, проводит анализ содержимого, а в случае необходимости удаляет часть сальника. Далее устраняется диастаз прямых мышц живота: в зависимости от операции (полостная или лапароскопия) пластика проводится местной тканью или синтетической.
Если больной вовремя обратился к врачу, и операция была проведена своевременно, то прогноз благоприятный.
Если пластика была проведена местными тканями, то вероятность рецидива достигает 30%, который можно определить при помощи метода герниопластики и послеоперационным образом жизни больного.
Чтобы минимизировать возникновение грыжи белой линии живота, следует придерживаться некоторых простых рекомендаций, среди которых: рациональное питание, избегание поднятий чрезмерных тяжестей, стабильный оптимальный вес, тренировка мышц брюшного пресса, отсутствие постоянных запоров, ношение специального бандажа во время беременности.
источник
Предбрюшинная липома представляет собой доброкачественное образование, схожее по строению с кистой, в состав которого входят клетки жировой клетчатки, а также соединительнотканные волокна. Зачастую такая патология появляется случайно, либо в результате полученной травмы.
Несмотря на то, что липомы такого типа могут поражать любую часть тела, самым неблагоприятным является именно аномалия брюшной стенки. Причина в том, что из-за увеличения такой патологии, она будет сдавливать находящиеся в животе органы, начиная от толстой кишки и до желудка. Первое время своего развития, такое образование не дает о себе знать, до тех пор, пока его размеры не будут значительными.
Такая патология является новообразованием, состоящим из жировой ткани и развивающиеся между мышцами живота с одной стороны и листком брюшины с другой. Появление такого жировика обусловлено наличием тканевой атипии, когда происходит неправильное расположение и развитие структурных единиц клеток.
При этом не нужно путать липому с другой патологией, которой является грыжа белой линии живота. Последняя является выхождением органов под кожу. Это происходит из-за слабости брюшной стенки, что может наблюдаться после проведенной операции на животе, серьезных физических нагрузок или может быть врожденной аномалии. И если грыжу не лечить она может защемиться, что приведет к некрозу органов, а со временем и летальному исходу.
Липомы не представляют серьезной опасности до тех пор, пока не произойдет их воспаления или они не начнут интенсивно расти. Но если говорить о липоме забрюшинного пространства, то выявить её характер, а также доброкачественность невозможно, пока образование не удалят и не проведут гистологическое исследование.
Сразу стоит сказать, что причин появления липомы в районе толстой кишки множество. Точно установить причино-следственную связь между конкретным фактором и последующим гарантированным развитием патологии пока не удалось.
Белая линия живота представляет собой центральную линию тела, которая проходит от груди, до самого лобка. Здесь сходится все типы мышц, из-за чего она является очень слабым местом. В том случае, когда внутри начинает развиваться липома, это приводит к ослабеванию мышц в этой области. Результатом этого может стать её выпячивание под кожу и по сути превратит в грыжу.
При этом первое время жировик имеет бессимптомную форму, поэтому появляется только, когда из-за его крупных размеров происходит сдавливание сосудов, толстой кишки или других органов. При этом в случае нарушения работы толстой кишки может произойти острая кишечная непроходимость.
Наиболее серьезным и опасным осложнением липомы является риск её преобразования в злокачественную липосаркому. К тому же, если жировик отграничен от находящихся рядом тканей и является весьма безобидным образованием, то липосаркома может прорастать в находящиеся рядом органы, а также давать метастазы в любые части тела и естественно приводит к летальному исходу. Процесс малигнизации происходит очень быстро из-за определенных факторов, которыми могут быть травмы, радиация и многое другое.
Здесь важно сказать, что липома является доброкачественной опухолью, состоящей из жировой ткани. Её невозможно вылечить, используя для этого различные медицинские препараты, находящиеся в общем доступе в аптеках или других торговых сетях. К тому же, применение химиотерапии осуществляет только в тех случаях, когда патология преобразуется в злокачественную форму.
Никакие таблетки, смеси и отвары не помогут избавиться от такой аномалии. Единственным действенным способом лечения такого образования в животе, является его хирургическое удаление. При этом, чем раньше будет проведена подобная операция, тем менее велик шанс появления рецидива, а также каких-либо осложнений.
Сегодня есть большое количество различных методик, для удаления липом, локализованных в предбрюшой области. Но важно понимать, что удаление только патологического новообразования гораздо проще и безопаснее. 
Наиболее простой является полостная операция, во время которой проводится вскрытие стенки брюшной полости, с последующим иссечением образования. Однако за счет травмирования тканей, такой способ используется только в случае наличия осложнения, либо же если аномалия большая.
Все остальные образования лечатся при помощи эндоскопической операции, когда делаются три небольших разреза и через них вводится эндоскоп и хирургические инструменты. После такого вмешательства, уже на 3 сутки человек может быть выписан из больницы, а спустя неделю вернуться к работе. К тому же у такой операции минимальный шанс появления осложнений.
Важно! После проведения удаления липомы, её направляют на проведение гистологического анализа, чтобы исключить шанс появления липосаркомы.
Для того, чтобы не допустить повторного развития данного заболевания необходимо стараться придерживаться определенного свода правил, которые существенно снижают шанс появления липомы:
источник
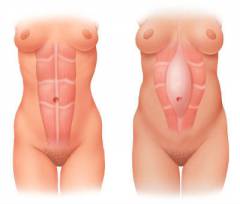
Грыжа белой линии живота – это грыжевое выпячивание на передней брюшной стенке, расположенное по срединной линии. Оно может состоять из жировой ткани или грыжевого мешка (стенки которого образованы брюшиной – тонкой пленкой из соединительной ткани), в котором находятся петли кишечника или часть другого внутреннего органа.
Факты о грыже белой линии живота:
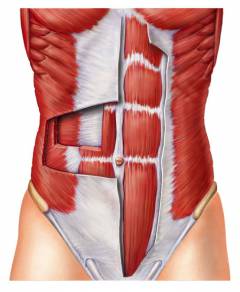
Слои передней брюшной стенки:
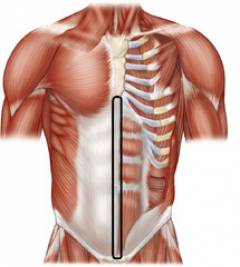
Белая линия имеет неравномерную ширину. В верхней части она более широкая (1-3 см), в нижней (ниже пупка) – более узкая. Именно в верхней части наиболее высока вероятность возникновения грыжевого выпячивания. Часто грыжа находится непосредственно под грудиной.
Причины возникновения заболевания можно разделить на две группы: связанные с ослаблением самой белой линии и с повышением внутрибрюшного давления.
| Причины, приводящие к ослаблению белой линии, появлению в ней щелей и расхождению мышц брюшного пресса (предрасполагают к возникновению грыжи) | Причины, связанные с повышением внутрибрюшного давления (провоцируют возникновение грыжи) |
|
|
|
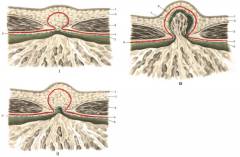
Симптомы на стадии сформировавшейся грыжи:
Чаще всего имеется только одно грыжевое выпячивание. Редко встречаются множественные грыжи белой линии живота, которые располагаются друг над другом.

Симптомы ущемления грыжи белой линии живота:
Во время ущемления грыжи попавшая в грыжевой мешок часть кишечника или другого органа сдавливается, в ней нарушается кровообращение. Постепенно она погибает, при этом состояние пациента ухудшается. Он становится бледным, возникает сильная боль в животе, мышцы брюшного пресса становятся твердыми, как доска.
Ущемленная грыжа – экстренное состояние, представляющее угрозу для жизни.
| Название исследования | Описание | Как проводится? |
| Рентгенография желудка с контрастным усилением | Желудок наполняют контрастным веществом, после чего делают рентгеновские снимки: на них хорошо видны контуры органа. Цели исследования: |
Исследование проводится натощак. Пациенту дают выпить раствор рентгенконтрастного вещества – сульфата бария. Затем делают снимки. 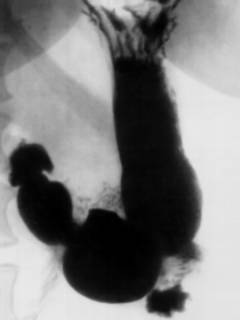 |
| Гастродуоденоскопия | Эндоскопическое исследование желудка и двенадцатиперстной кишки. Цели исследования: |
Исследование проводится натощак. Врач укладывает пациента на левый бок, проводит анестезию глотки при помощи спрея и вводит через рот гибкий эндоскоп с миниатюрной видеокамерой на конце. Проводится осмотр слизистой оболочки желудка, двенадцатиперстной кишки. 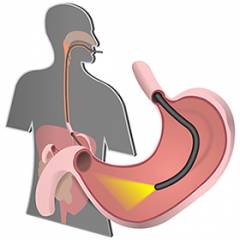 |
| УЗИ грыжевого выпячивания | Цели ультразвукового исследования:
|
УЗИ проводится обычным способом. Врач просит пациента раздеться до пояса, наносит на кожу специальный гель и проводит исследование при помощи ультразвукового датчика. 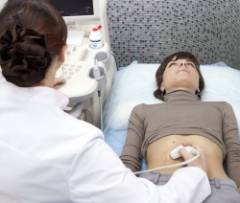 |
| УЗИ брюшной полости | Исследование дает возможность оценить состояние и расположение внутренних органов живота, обнаружить в них различные патологические процессы. Цели проведения: |
|
| Магнитно-резонансная томография, компьютерная томография живота | Эти исследования позволяют получить четкие послойные срезы любой области тела, визуализировать взаиморасположение внутренних органов, патологические образования. МРТ и КТ проводятся в сомнительных случаях, когда врач не уверен в диагнозе. |
Магнитно-резонансная и компьютерная томография проводятся в специально оборудованных кабинетах.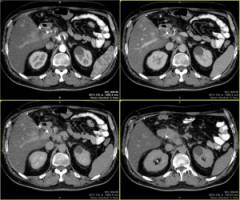 |
| Герниография | Это исследование проводится достаточно редко, в тех случаях, когда имеются сомнения в диагнозе. Делают рентгеновские снимки грыжи после её прокрашивания рентгенконтрастным веществом. | Исследование проводят в специальном кабинете, в стерильных условиях. Пациента укладывают на кушетку, проводят местную анестезию и вводят в брюшную полость иглу, через которую подают рентгенконтрастный раствор. Затем пациента просят перевернуться на живот, немного натужиться, покашлять. При этом раствор затекает в грыжевой мешок. Грыжа становится хорошо видна на снимках. |
Консервативных методов лечения грыжи белой линии живота не существует. Грыжевое выпячивание можно устранить только при помощи операции.
Хирургическое вмешательство осуществляется в плановом порядке. Врач осматривает больного, устанавливает диагноз, назначает обследование и дату госпитализации в стационар.
Предоперационное обследование:
Во время операции хирург выделяет грыжевой мешок, вскрывает его, оценивает состояние находящихся внутри органов и погружает их обратно в живот. Грыжевой мешок перевязывают, отсекают и прошивают его основание. После этого необходимо укрепить белую линию живота и устранить расхождение мышц брюшного пресса.
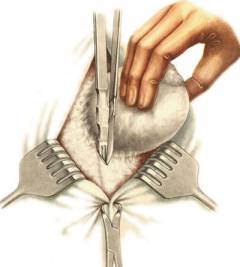
При ущемленной грыже белой линии живота хирургическое вмешательство должно проводиться в экстренном порядке. Хирург вскрывает грыжевой мешок и осматривает находящуюся в нем часть кишки. Если она погибла – её необходимо удалить. Иногда оказывается, что успел омертветь большой участок кишечника – приходится увеличивать разрез и удалять все погибшие ткани.

В целом прогноз после хирургического вмешательства благоприятен.
После открытых операций с натяжной пластикой рецидивы случаются достаточно часто: у 20%-40% пациентов грыжа белой линии живота возникает повторно. Поэтому этот вид хирургического лечения сегодня практически не применяется.
Также вероятность рецидива сильно зависит от того, насколько добросовестно пациент соблюдает рекомендации врача в послеоперационном периоде.
При помощи такого бандажа вылечить грыжу белой линии живота невозможно. Его ношение даже может привести к усугублению состояния: бандаж берет на себя функции мышц брюшного пресса, в результате чего они еще больше ослабляются и расходятся в стороны, грыжевое выпячивание увеличивается.
Люди с ослабленной передней брюшной стенкой и перенесшие операцию по поводу грыжи белой линии живота должны потреблять достаточное количество жидкости и пищи, богатой волокнами, избегать продуктов, которые способствуют запорам.
источник
Предбрюшинная липома — это новообразование доброкачественного характера, с виду напоминает кисту, в составе которой присутствует жировая клетчатка и соединительнотканные волокна. Болезнь мешает вести здоровый и полноценный образ жизни. Чтобы не допустить развития осложнений, необходимо регулярно сдавать анализы и посещать врача.
Самой распространенной причиной появления липомы является сильная травма. Брюшная стенка — это самое неблагоприятное место образования подобных патологий, поскольку, когда опухоль увеличивается, она сдавливает органы малого таза и доставляет сильный дискомфорт больному. На начальных этапах развития заболевание не дает о себе знать, лишь только когда липома значительно увеличится в размерах, появляются яркие признаки болезни. Предбрюшинная липома состоит из жировых тканей и развивается в районе мышц живота. Такой жировик появляется в том случае, если произошло нарушение в процессе формирования клеток. Многие сравнивают липому с грыжей, но это неправильно, поскольку грыжа появляется по той причине, что слабая брюшная стенка не выдерживает давление.
Если вовремя обратиться к врачу, то липома не грозит серьезными последствиями больному. В том случае, когда происходит воспалительный процесс, и опухоль начинает активно развиваться, могут появиться серьезные осложнения. Если новообразование появилось в забрюшинном пространстве, то определить, доброкачественная она или злокачественная, очень сложно. Для этого необходимо осуществить хирургическое вмешательство, после чего ткани отправят на гистологические исследования. С помощью такого метода врачи определят характер липомы.
Существует ряд факторов, под воздействием которых появляется предбрюшинная липома. К ним относят:
Центральной линией тела является белая полоса. Она проходит от грудной клетки до лобка. В этом месте находятся разные мышцы. По этой причине зона является уязвимым местом. Если развивается липома, то другие мышцы ослабевают. В результате образование выпячивается или превращается в грыжу. Если заболевание слишком запущено, то происходит сильное давление на сосуды. Они начинают сдавливаться вместе с толстой кишкой и другими органами. В результате развивается кишечная непроходимость.
Если вовремя не обратиться к врачу, то скорее всего возникнут серьезные осложнения, которые плохо повлияют на функционирование всего организма. Самое опасное то, что липома способна перерасти в злокачественную опухоль. Это заболевание опасно тем, что может прорасти в другие органы. Болезнь способна активизировать процесс метастаза в любую часть тела. Это приводит к смерти больного. Среди менее опасных осложнений выделяют:
Чтобы снизить риск возникновения серьезных осложнений, важно регулярно проходить медицинские осмотры. Специалисты утверждают, что большая часть больных узнали о наличии опухоли в процессе медицинского осмотра. Поскольку жалобы на начальном этапе развития практически отсутствуют.
В домашних условиях невозможно поставить самостоятельно диагноз. Только после проведенного медицинского исследования врач способен определить наличие болезни. Среди первых возможных симптомов предбрюшинной липомы могут быть:
Поскольку эти признаки могут указывать и на наличие других патологий, важно вовремя обратиться к специалисту. Когда болезнь запущена, то липому видно невооруженным глазом. Фото предбрюшинной липомы (его мы не можем предоставить по эстетическим соображениям) поможет определить ее наличие. Размеры могут варьироваться от гороха до человеческой головы. В момент пальпации больной ощущает боль или дискомфорт. На последних стадиях развития опухоль способна отвиснуть.
Выбор метода диагностики напрямую зависит от местоположения и консистенции липомы. Если врачу неудобно прощупывать место, то необходимо использовать дополнительный метод исследования. Это может быть рентгенография или УЗИ. С помощью рентгенологической диагностики проводится оценка структуры мягкой ткани организма. Если патология находится в забрюшинном пространстве, то специалист дополнительно использует искусственное контрастирование газом. Самым лучшим методом исследования глубоких липом есть рентгеновская томография. Этот вид исследования позволяет четко проанализировать состояние жировой ткани. Если имеются сомнения в характере образования липомы, то следует осуществить забор жидкости и провести биопсию. В случае стационарного лечения назначается клинический анализ крови и анализ на бак посев. После полученных результатов исследования врач назначает индивидуальное лечение.
Предбрюшинная липома — это доброкачественная опухоль, которая состоит из жира. Поэтому, медикаментозный метод лечения не применяется. Никакие лекарственные препараты и настои не избавят от подобных аномалий. Единственным способом лечения опухоли есть хирургическое устранение. Чем раньше провести операцию, тем лучше. Если заболевание запущено, то великий риск появления осложнений. Качество проведенной операции напрямую зависит от опыта и квалификации врача. Если специалист обнаружил предбрюшинную липому (код по МКБ-10: D17), то химиотерапию осуществляют только тогда, когда патология перешла в злокачественную форму.
Существует много методов лечения предбрюшинной липомы. Серьезные осложнения чаще всего усложняют процесс проведения операции. Предбрюшинная липома передней брюшной стенки значительно легче поддается лечению. Если аномалия больших размеров, то операцию осуществляют через стенку брюшной полости. По той причине, что повреждаются ткани, процесс реабилитации более длительный. В мире современных технологий хирурги начали использовать эндоскоп. Этот хирургический инструмент дает возможность иссекать образование через небольшой разрез, в таком случае минимальный риск возникновения кровотечений. Пациент покидает больницу спустя 4 дня. Через 2 недели уже можно возвращаться к привычной деятельности, но желательно избегать больших физических нагрузок.
Чтобы болезнь не появилась повторно, необходимо взять во внимание несколько рекомендаций. А именно:
Необходимо регулярно проходить медицинские осмотры и сдавать анализы. Опытный врач может определить наличие опухоли даже без аппаратного обследования.
Особенно тщательно нужно следить за здоровьем тем людям, в роду у которых были подобные заболевания. Это связано с повышенным риском появления патологии. Иногда у ребенка предбрюшинная липома присутствует уже с рождения, важно не затягивать с лечением. Специалисты рекомендуют проходить осмотр раз в полгода. Это позволит определить болезнь на начальном этапе развития. Если хирургическим методом удалить образование, которое еще не слишком выросло, то процесс лечения предбрюшинной липомы не затянется.
источник
Патологическое выпячивание в области брюшной стенки формируется при растяжении белой линии живота. Образовавшийся мешок сначала заполняется подкожным сальником, затем он выходит за пределы соединительной ткани в виде объемной грыжи, содержащей петли кишечника. Предбрюшинная липома не вызывает болезненных симптомов, дискомфорт появляется после интенсивных физических нагрузок, приема пищи.
Грыжа может появиться вследствие ослабления белой линии или повышения давления внутри брюшной полости. Linea alba образована фиброзными волокнами прямых мышц брюшины, расположена в средней области живота от мечевидного отростка грудины до лонного соорганения. Жировик формируется при появлении отверстий, расхождении волокон и выпячивании сальной прослойки через образовавшийся дефект.
Причины растяжения белой линии:
Повышение давления в брюшной полости может быть вызвано хроническими запорами, кашлем, тяжелыми родами, сильным плачем у маленьких детей, постоянными затруднениями во время мочеиспускания и опорожнения кишечника, тяжелой физической работой, асцитом.
Липома брюшной полости появляется чаще всего у молодых мужчин 25–30 лет, реже грыжа образуется у детей. Грыжевые ворота могут достигать 5–12 см в диаметре, чем уже их размер, тем выше риск ущемления. Жировик имеет овальную, ромбовидную или округлую форму.
Патологическое выпячивание может появляться над пупком (80%), ниже и в области самого пупочного кольца.
Чаще всего поражается эпигастральная область. Опухоли бывают одиночные или множественные, располагающиеся друг над другом. Классифицируют 3 стадии заболевания: образование предбрюшинной липомы, начальная и сформированная грыжа.
Грыжа белой линии живота в большинстве случаев останавливается на стадии образования предбрюшинной липомы и не выступает за пределы linea alba, растет медленно или не прогрессирует. Патология может протекать латентно, не доставлять человеку беспокойства и обнаруживаться случайно.
В положении лежа мешок вправляется. При резком сужении грыжевых ворот, сращении основания происходит ущемление предбрюшинной липомы, это сопровождается острыми, нарастающими болями в животе, рвотой, газообразованием. В кале появляются примеси крови, может происходить задержка стула, грыжа не вправляется.
Защемленные внутренние органы, петли кишечника не снабжаются кровью и постепенно отмирают, мышцы брюшной стенки становятся твердыми, кожные покровы бледнеют. Больному должна быть оказана неотложная медицинская помощь, состояние может привести к летальному исходу.
Липома передней брюшной стенки обнаруживается во время медицинского осмотра, доктор пальпирует выпячивание, просит больного напрячься, покашлять. При наклоне тела назад патологическое разрастание прощупывается лучше.
Дополнительно назначаются инструментальные исследования. УЗИ позволяет изучить состояние внутренних органов брюшной полости, определить содержимое грыжевого мешка, дифференцировать панкреатит, холецистит, язвенную болезнь, раковые опухоли, поверхностный жировик.
Ультразвуковое исследование области выпячивания делают для отличия предбрюшинной липомы от стадии сформировавшейся эпигастральной грыжи.
Рентген желудка проводится для осмотра органа, обнаружения язв, эрозий и опухолей, выпадения в патологическое выпячивание. Гастродуоденоскопия позволяет осмотреть изнутри кишечник на наличие симптомов воспаления, язв, онкологических процессов.
Ультрасонография брюшной стенки дает изображение глубоких тканей жировика, по результатам обследования можно оценить состояние белой линии, обнаружить участки истончения. В некоторых случаях назначается МРТ или КТ, это наиболее достоверные методы диагностики, исследования показаны при сомнительном диагнозе или подозрении на злокачественную опухоль.
На стадии предбрюшинной липомы больным необходимо носить абдоминальный бандаж, чтобы не допустить ухудшения состояния, формирования грыжи и ущемления. Бандаж помогает укрепить стенки брюшины, предотвращает растяжение белой линии у людей, занимающихся тяжелым физическим трудом или спортом.
Жировик на животе лечится только хирургическим иссечением. Перед проведением операции больной проходит обследование, сдает общий, биохимический анализ крови и мочи, электрокардиограмму. Показанием к проведению экстренной операции служат следующие симптомы:
Врач отделяет грыжевой мешок от окружающих тканей, рассекает, осматривает состояние его содержимого, вправляет выпавшие петли кишечника. Затем ушивает основание и удаляет выпячивание. В ходе операции укрепляет белую линию живота, устраняет расхождение мышечных волокон.
Чаще всего хирургическое лечение проводят открытым методом герниопластики, так как после него редко возникают рецидивы. Для укрепления белой линии вставляют сетчатые эндопротезы, они фиксируются между листками апоневроза, над или под ними. Операция с натяжной пластикой выполняется путем ушивания linea alba. После такого лечения остается большой шрам, существует вероятность повторного образования липомы.
При лапароскопической операции хирург делает несколько небольших проколов в покровных тканях и через них вводит лапароскоп, оснащенный видеокамерой, за ходом процедуры следит по экрану монитора. Через отверстия удаляется грыжевой мешок и вставляется сетка. Плюсом данного метода терапии является отсутствие швов, быстрый восстановительный период и малая вероятность возникновения рецидивов.
Если произошло защемление, операция проводится в неотложном порядке. Хирург вскрывает мешок, оценивает состояние пострадавших тканей, удаляет отмершие участки кишечника. В случае когда некротический процесс распространился за пределы выпячивания, делают больший разрез и удалят все погибшие сегменты.
Подкожный жировик – это доброкачественное образование из клеток липидной ткани. В отличие от грыжи белой линии живота поверхностные липомы абсолютно безболезненны, эластичной консистенции, не сращены с окружающими тканями.
Причины образования липомы:
Жировики могут появляться в любой части тела, страдают заболеванием преимущественно люди пожилого возраста. Встречаются множественные и одиночные липомы, при локализации на брюшной стенке они могут достигать 10–20 см в диаметре. Патология не опасна, не вызывает болезненных ощущений, является косметическим дефектом, дискомфорт может появиться только при большом размере опухоли и сдавливании нервных окончаний.
Лечение липомы мягких тканей проводится также хирургическим путем, консервативные методы терапии неэффективны.
В единичных случаях заболевание перерождается в злокачественную опухоль.
Прогноз предбрюшинной липомы благоприятный при своевременном проведении хирургического лечения. Вероятность появления рецидива зависит от методики операции и соблюдения пациентом предписаний врача в восстановительный период.
Чтобы избежать опасности появления грыжи следует укреплять брюшной пресс, следить за весом тела, правильно питаться, своевременно лечить запоры, женщинам носить бандаж во время вынашивания ребенка.
источник


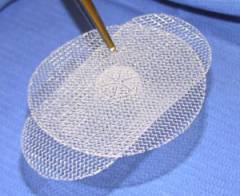 Открытое хирургическое вмешательство с ненатяжной пластикой. Для укрепления белой линии живота хирург использует специальные сетчатые протезы. Этот способ сегодня применятся чаще всего, так как после него наименее вероятен рецидив.
Открытое хирургическое вмешательство с ненатяжной пластикой. Для укрепления белой линии живота хирург использует специальные сетчатые протезы. Этот способ сегодня применятся чаще всего, так как после него наименее вероятен рецидив. 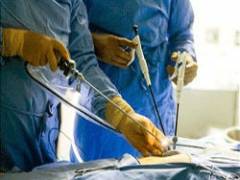 Лапароскопическое хирургическое вмешательство. С появлением высокотехнологичного оборудования в современных клиниках этот вид операции при грыже белой линии живота стал все больше набирать популярность. Вместо разреза хирург делает три отверстия, через которые удаляет грыжу и устанавливает сетчатый протез. Лапароскопическое хирургическое вмешательство обеспечивает низкий риск рецидива и позволяет сократить реабилитационный период до 10 дней – после этого пациент может снова заниматься привычными делами. Но данную операцию нельзя проводить при заболеваниях легких и сердца. Также она невозможна, если в клинике нет соответствующего оборудования и специалистов.
Лапароскопическое хирургическое вмешательство. С появлением высокотехнологичного оборудования в современных клиниках этот вид операции при грыже белой линии живота стал все больше набирать популярность. Вместо разреза хирург делает три отверстия, через которые удаляет грыжу и устанавливает сетчатый протез. Лапароскопическое хирургическое вмешательство обеспечивает низкий риск рецидива и позволяет сократить реабилитационный период до 10 дней – после этого пациент может снова заниматься привычными делами. Но данную операцию нельзя проводить при заболеваниях легких и сердца. Также она невозможна, если в клинике нет соответствующего оборудования и специалистов. 
