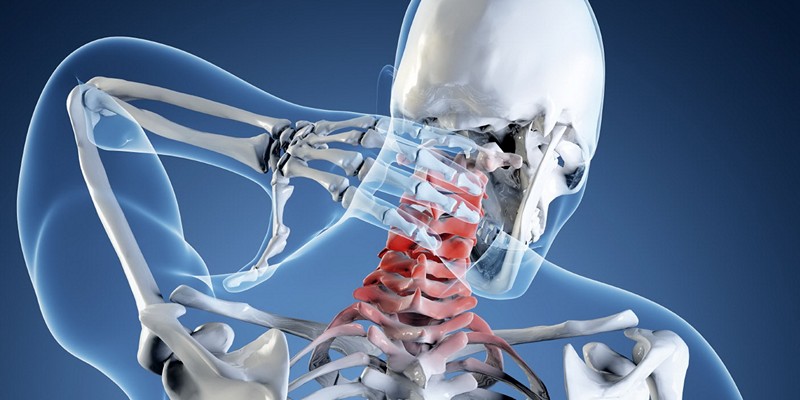
Позвоночный столб на протяжении жизни человека испытывает большие нагрузки, что может приводить к различным отклонениям в его структуре и функционировании. Одним из серьезнейших заболеваний позвоночника считается грыжа шеи. Данный вид болезни занимает второе место после грыжи в пояснице и встречается у людей разных возрастов и профессий.
Позвоночный столб имеет от природы уникальное строение – его гибкость и пластичность поддерживают межпозвоночные диски, которые соединяют между собою костные части позвоночника. Диски состоят из двух частей:
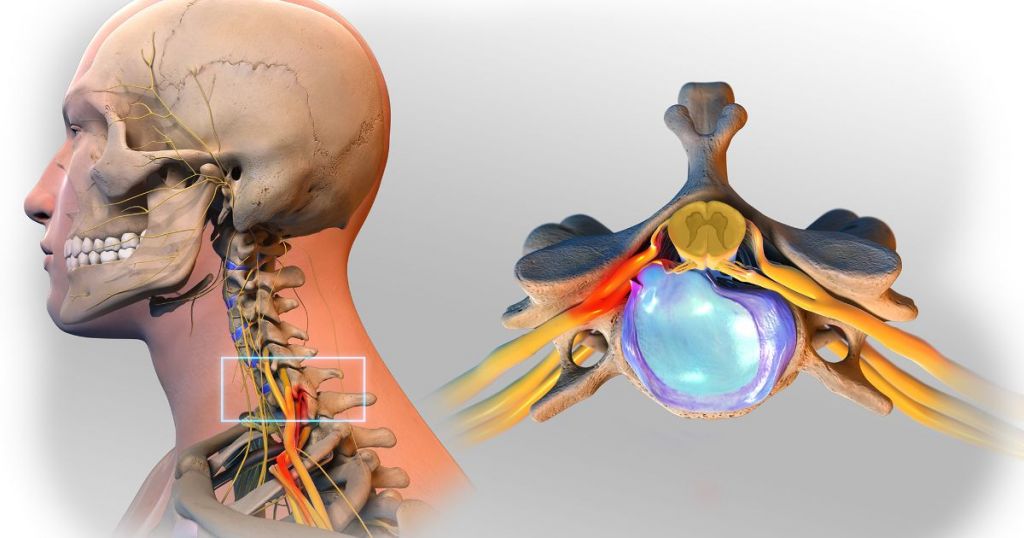
Внешняя оболочка по своей структуре плотная, она удерживает внутри себя более хрупкое и жидкое пульпозное ядро РИС 1. При нормальном функционировании диски выполняют роль прослойки между позвонками и уберегают спинной мозг от различных повреждений.
Нарушение структуры фиброзного кольца и выпячивание ядра в спинномозговой канал приводит к образованию грыжи на шее. Ядро начинает давить на спинной мозг и окончания нервов, это приводит к жуткому дискомфорту и в последствии может спровоцировать инвалидность.
Грыжа на шее опасна тем, что с 1 по 7 позвонок проходит сонная артерия, которая отвечает за питание кровью всего организма. Образование грыжи зачастую провоцирует давление на артерию, пациент начинает страдать от проблем кровообращения: наблюдается аритмия и проблемы с работой сердца.
Выделяют причины грыжи на шее:
Остеохондроз – одно из заболеваний позвоночника, при котором нарушается межпозвоночный диск РИС 2. Фиброзное кольцо не получает надобного питания и это приводит к его разрушению – оно становится хрупким, пористым, истончается. Этот процесс приводит к тому, что ядро самопроизвольно вырывается наружу из оболочки фиброзного кольца, образовывая грыжу.
Истощение организма, нехватка витаминов и полезных веществ, сказывается негативно не только на самочувствии больного, но и на качестве межпозвоночных дисков.
Образование шипов на позвонках приводит к патологическому сдавливанию дисков и трещин и надрывов их внешней оболочки.
При недостаточных физических нагрузках мышцы шеи могут атрофироваться. При неправильной работе мышечной ткани повышенную нагрузку получают межпозвонковые диски. К гиподинамии может приводить монотонная работа, когда шея находится длительное время в зафиксированном положении.
Излишняя сутулость провоцирует отклонения в работе всего позвоночника. При сидении, ходьбе в неправильном положении нагрузка распределяется неправильно, уязвимые отделы страдают в первую очередь, а это поясница и шея.
К травмам шеи относят полученные во время родов и на протяжении всей жизни пациента физические увечия. Ушибы, переломы, смещение костных структур провоцирует формирование грыжи на шее.
Достаточно часто неправильное внутриутробное положение плода приводит к врожденным аномалиям позвоночника, при которых возможность формирования грыж увеличивается в разы.
На ранних стадиях образования болезни признаки очень размыты: дискомфорт в шее после длительной монотонной работы, хруст в шее при поворотах головы, тяжело доставать подбородком к грудной клетке.
Классическими проявлениями грыжи шеи принято считать:
Боль локализируется в шейном отделе, носит постоянный характер РИС.3. Неприятные ощущения утихают, если на время откинуть голову назад, но возвращаются при малейших нагрузках на шею. При грыже шеи достаточно часто болит голова, а именно одна из ее половин, боль охватывает затылочные доли.
Головокружение характерно при грыже между первым и вторым позвонками. Грыжа между Атлантом и вторым позвонком надавливает на сосуды, что ведут к головному мозгу и это отображается на самочувствии больного.
Постоянный дискомфорт и болевой синдром в шее приводит к психическим нарушениям, больной находится в состоянии стресса, наблюдаются ничем необоснованные депрессии и апатия.
Искривление шеи характерно для грыжи в острой стадии, когда выпячивание ядра надавливает на нервные окончания.
Грыжа между 4 и 5 позвонками может приводить к воспалению лицевого нерва, это провоцирует ослабевание рефлекторных мимических движений: уголок рта опускается, глаз может не закрываться или не открываться.
Нарушения работы верхних конечностей наблюдается при локализации грыжи между 5 и 6 или 6 и 7 позвонками. При этом в начальной стадии больной ощущает «мурашки» на руках, а потом начинаются проблемы с чувствительностью.
Возможность поставить точный диагноз только из симптоматики при грыже невозможно, поэтому невропатолог назначает пациенту ряд диагностических процедур, которые помогут определить место образования грыжи.
Основные инструменты для определения грыжи шейного отдела:
Рентгеновский снимок не может показать выпуклость ядра из фиброзного кольца, но при его помощи можно определить патологические искривления и смещения позвонков. Это косвенный признак грыжи.
Данный вид исследования способно точно поставить диагноз, поскольку может визуально отобразить состояние всех тканей, включая мягкие.
Исследование с использованием аппарата компьютерной томографии проводят тем, кому противопоказано МРТ, а именно людям с металлическими элементами в организме: коронки, штифты.
В спинномозговой канал вводят жидкость — контраст, при помощи которого можно обнаружить места сужения и образования грыжи.
Для борьбы с грыжей шеи используют две методики: консервативную и оперативную. Какую из них необходимо применять решает невропатолог совместно с нейрохирургом.
Если нет опасности для спинного и головного мозга, то больному назначают консервативную терапию на 6 месяцев. При отсутствии положительной динамики решают вопрос на консилиуме о хирургическом вмешательстве.
В стадии развития болезни, когда грыжи пока нет, а наблюдается только протрузия диска избежать операции можно практически в 80%, главное вовремя диагностировать заболевание и назначить правильное лечение.
Самые популярные корсеты – воротник Шанца или отрез Филадельфия. Это приспособление разгружает больную часть позвоночника. Корсет назначает лечащий невропатолог с учетом стадии развития грыжи и места ее локализации.
Носить корсет можно при обострениях, он уменьшает боль, не дает возможности резких движений шеей. Корсеты для шеи назначают и как меру лечения на ранних стадиях заболевания. При восстановлении фиброзного кольца главное зафиксировать шею, чтобы грыжа не продолжала образовываться – это и позволяет сделать корсет.
Мануальная терапия в борьбе с грыжей шеи направлена по большей части на восстановление работы мышц шеи, возобновление нормального кровообращения и питания тканей, расслабления защемленных нервных окончаний. Выполняется массаж при грыже только медицинским работником по назначению лечащего врача.
Массаж противопоказан в периоды обострения, когда болевой синдром очень сильный. Перед началом курса необходимо пройти терапию по снятию отечностей и болей в шее и ввести заболевание в стадию ремиссии.
Массаж лучше выполнять по несколько курсов в 7 дней с перерывом по 10 дней. Массаж нужно проводить совместно с курсом лечебной физкультуры, чтобы мышцы не только расслаблялись, но и приобретали необходимый тонус.
Физкультура при болезнях позвоночника очень важна, ведь из-за нарушений кровотока и защемления нервов мышечные ткани начинают атрофироваться и позвоночник не получает нужной поддержки.
В период обострения болезни выполнять интенсивные упражнения нельзя, поэтому тренируют мышцы при помощи диафрагмы и интенсивного дыхания. Диафрагмальные упражнения проводят на протяжении 7 дней.
После можно переходить к упражнениям на руки и плечи, а шею при этом не задействуют. Выполняют круговые движения руками, кистями рук, локтями, максимально сжимают руки в кулаках.
Через 2 недели от начала лечебной гимнастики переходят к укреплению мышц шеи. Упражнения должны носить щадящий характер, без интенсивных нагрузок и поднятий тяжелых грузов:
-
Лежа на твердой поверхности спиной пытаться затылком максимально упереться в кушетку, сделать 3 подхода по 5 раз. Лежа животом на твердой поверхности пытаться лбом максимально упереться в кушетку, 3 подхода по 5 раз. Положение стоя, руки свободно свисают вдоль туловища, повороты головы в стороны. С каждым поворотом угол должен быть больше. Сидя на табуретке, руки свисают, пытаться дотянутся подбородком к руди.
Тракция — именно так называют процедуру по вытяжке шеи при грыже. Этот метод должен выполнять только квалифицированный медработник. Тракция подразумевает вправление межпозвоночных дисков при помощи собственного веса больного. Терапию по вытяжке шеи должен назначать исключительно невропатолог исходя из полученных результатов обследований.
Выделяют несколько видов тракции:
Иногда для вытяжки применяют не только собственный вес больного, но и дополнительные грузы РИС 4. Время одной процедуры может колебаться от 20 минут до нескольких часов. Поставить позвонки на место за один сеанс невозможно, для этого повторяют процедуру от 10 до 15 раз.
Питание во многом способно влиять на развитие заболеваний и их лечение. При грыже сбалансированное питание играет важную роль, чем раньше больной начнет употреблять нужные продукты, тем больше шансов на успешное выздоровление.
Чтобы снять воспаление с тканей шеи диетологи рекомендуют есть больше нежирной рыбы, это может быть судак, сельдь, хек, минтай. Из мяса стоит уделять больше внимания курице, кролику, индейке, говядине. Необходимо употреблять больше зелени, свежих овощей и фруктов.
К запрещенным продуктам при грыже относят: сахар, маргарин, орехи, мороженное, желе, колбасу, орехи, рис.
Больным с лишним весом нужно правильно балансировать свое питание, лишний вес только усугубляет ситуацию. Питаться рекомендуют маленькими порциями, но часто – по 5 -6 раз в день. Перед сном лучше ограничить себя в еде, а выпить стакан чая или нежирного кефира.
Грыжа шеи – это не приговор, своевременная диагностика и подобранное лечение способно вернуть человеку его здоровье. Чтобы избежать формирования заболевания нужно больше уделять внимания физической культуре, правильной осанке, особенно людям с монотонной работой, делать зарядку по утрам и в перерывах между работой.
источник
Грыжа шейного отдела позвоночника – серьезная патология, которая грозит потерей работоспособности. Шейная грыжа – одно из редких заболеваний, на нее приходится меньше 10%, у которых есть патология на позвоночнике. Грыжи в шейном отделе образуются путем вытеснения студенистого ядра в полость со спинным мозгом. Давление вытесняет диск за пределы тела позвонка. Заболевание опасно для жизни человека, потому что чрезмерное смещение ядра в спинномозговой проем может повлечь за собой неправильную работу органов жизнедеятельности и конечностей, а иногда и полный паралич.
Грыжа шеи хоть и встречается не часто, но вред может нанести больше, чем межпозвоночные патологии других позвоночных отделов. Образуются шейные грыжи между 4 и 7 позвонком, при этом дисков может пострадать сразу несколько. Грыжи в шейном отделе позвоночника образуется из-за ослабевания пульпозного кольца. Надеяться на то, что межпозвонковая грыжа шейного отдела пройдет сама собой не стоит, поскольку требуется хирургическая операция. Тянуть с обращением к специалисту не нужно, своевременное обращение в больницу может спасти жизнь пациенту и поможет избежать расстройств в организме.
Грыжа в шейном отделе позвоночника возникает по нескольким причинам. Они могут быть независимы друг от друга или влиять комплексно на развитие заболевания:
- Неправильная осанка. Если человек постоянно сутулится, ходит сгорбленным, при ходьбе наклоняется вперед или назад, то это может стать причиной грыжи позвоночника. При работе за компьютером или сидя за столом нужно обращать внимание на осанку и стараться сидеть ровно. Это правило нужно вырабатывать с самого детства;
- Травмы позвоночника шейного отдела. Механические повреждения могут стать причиной этого заболевания, если их вовремя не лечить. Для того, чтобы снизить вероятность заболевания нужно вовремя лечить все механические повреждения и делать после них рентген;
- Недостаток питания позвоночных дисков. Недостаток питания происходит по нескольким причинам: возрастные изменения в организме; сердечно-сосудистые заболевания, связанные с закупоркой; болезни эндокринной системы;
- Монотонная работа. Этот фактор связан с работой, когда шея постоянно находится в одном положении. Нельзя допускать однотипных работ, нужно время от времени делать зарядку для повышения тонуса мышц в шее.
Симптомы грыжи шейного отдела позвоночника разнятся в зависимости от стадии развития заболевания и от локализации заболевания в позвонках. Чем больше запущено состояние патологии, тем более выразительные и неприятные ощущения она доставляет больному.
Симптомы ранней стадии межпозвоночной грыжи первом позвонке шейного отдела:
- Частая головная боль;
- Головокружение;
- Нервное перенапряжение и раздражительность;
- Проблемы со сном, бессонница;
- Шумы в ушах;
- Резкое нарушение координации движения.
Признаки грыжи шейного отдела позвоночника на ранней стадии могут быть схожими на симптомы других заболеваний, потому на этом этапе болезнь называют «хамелеон», поставить правильный диагноз можно только после обследования шейного отдела и сопоставив симптомы. Лечащий врач на ранней стадии может выписать средство медикаментозного характера, которое уберет начало болезни и симптоматику.
Грыжа шейного отдела позвоночника на 2 и 3 позвонках имеет следующие симптомы:
- Ухудшение вкусовых качеств языка;
- Голова часто болит и потеет;
- Наблюдается искривление шеи в одном из направлений (визуально голова наклоняется вправо или влево);
- Панические атаки;
- «Звездочки» в глазах;
- Ощущение ползающих мурашек по голове;
- Постоянные депрессии.
2 и 3 позвонок несет ответственность за кровоснабжение глазных яблок, лобовой части головы и языка. Несвоевременное лечение этой патологии может привести к потере зрения и нарушению речевого аппарата.
3 и 4 позвонки отвечают за работу губных мышц, верхних дыхательных путей и рта. Грыжа шейного отдела позвоночника на 3 и 4 позвонке характеризуется следующими симптомами :
- Ухудшается зрение;
- Ухудшается слух;
- Тройничный нерв подвергается воспалению;
- Плохо различаются запахи.
Между 5 и 6 позвонками проходит корешок нервного окончания, которые напрямую отвечает за работу глотки, голосовых связок и зева. Образование в этой области защемляют нерв и вызывают его воспаление, которое дает следующие признаки:
- Частые болезни верхних дыхательных путей (ангины, простуды, инфекции);
- Хриплый голос с непонятных причин;
- Болезни глаз;
- Проблемы с запястьями на руках (вялое состояние, частичное онемение, болевые ощущения);
- Болевые ощущения в одной из рук, которые начинаются от плеча и заканчивается в кончиках пальцев;
- В горле ощущения кома.
Грыжа позвоночника на 7 крестце характеризуется:
- Заболеванием щитовидки;
- Слабостью в руках, нарушением мелкой моторики, постоянной вялостью в локтевых сгибах;
- Учащением заболеваний бронхитом и анемией.
Лечение грыжи шейного отдела позвоночника нельзя начинать, пока заболевание не подтверждено. Для диагностирования патологии нужно пройти несколько важных обследований, чтобы определить какого вида межпозвоночная грыжа шейного отдела и между каких позвонков она находится. Прежде всего нужно обратится за помощью к опытному невропатологу, который даст направления на следующие обследования:
- Рентгеновский снимок. Рентген сможет определить смещения позвоночных дисков, но достоверно подтвердить само заболевание вряд ли удастся.
- Миелограмма. Это болезненная процедура. Ее проводят только по направлению лечащего врача, если к ней нет противопоказаний. В спинной канал вводят через иглу жидкость, которая покажет на мониторе возможные защемления спинного мозга.
- Томография. С помощью томографии можно увидеть костные изменения и сдвиги, которые укажут на грыжу шейного отдела позвоночника.
- МРТ. Самый действенный метод подтверждающий что грыжа межпозвоночного диска шейного отдела имеет место быть.
Лечение межпозвоночной грыжи шейного отдела назначается лечащим неврологом. Для того, чтобы установить нужно ли хирургическое вмешательство на данной стадии заболевания или можно обойтись медикаментозным лечением шейной грыжи. Если после обследование есть возможность уменьшить симптоматику без оперативного вмешательства, то проводят терапию, на которую отводят 6 месяцев.
Если грыжа шейных позвонков не уменьшилась и продолжает давить на спинной мозг, то для назначения операции собирают консилиум нейрохирургов и находят пути решения проблемы с помощью скальпеля.
Грыжа шейного отдела позвоночника подлежит лечению на тех стадиях, когда она не мешает кровоснабжению спинного мозга, не защемляет его и не нарушает функции жизненно важных органов и конечностей. Основной задачей медикаментозного лечения является улучшение структуры фиброзного кольца, чтобы грыжа диска шейного отдела не продолжала свой рост.
Как лечить шейную грыжу при помощи медикаментов:
- Препараты, снимающие воспаление. Противовоспалительные медикаменты в обостренной фазе лучше принимать в виде инъекций, чтобы вылечить грыжу и снять воспалительные симптомы, что вызывают болевые ощущения;
- Препараты, расслабляющие мышцы. Эти препараты назначают, если есть зажатие мышц, они позволяют привести их в привычный тонус;
- Восстанавливающие. Их еще называют хондропротекторами. Они способствуют восстановлению фиброзного кольца между позвонками. Чаще всего их назначают в виде внутримышечных инъекций;
- Витаминные комплексы. Витамины при патологии назначают для улучшения обмена веществ и питания организма.
Как лечить грыжу без хирургического вмешательства, чтобы достичь результата интересует каждого больного человека этим недугом. Межпозвоночная грыжа шейного отдела требует лечения не только медикаментами, но и физиотерапевтическими методами, среди которых популярные и действенные. Массаж назначают больным, когда проходит стадия обострения патологии. Проводить процедуру лечебного массажа нужно только у квалифицированного специалиста с опытом. Нужно пройти не менее 10 сеансов каждый день или хотя бы через день. После процедуры больному нужен покой.
Вместе с массажем практикуют мануальную терапию с вправлением дисков на свои места. Метод используют, только если есть смещение дисков.
Это аналоговый метод лечения, который не везде применяется и одобряется. Межпозвоночная грыжа шейного отдела требует лечения не только причин заболевания, но и острых симптомов, которые не покидают больного и дают большой дискомфорт. Иглотерапию проводят последствием прокалывания верхнего шара кожи специальными иголками. Они раздражают рецепторы на коже и вызывают работу мышц, тем самым снимая с них напряжение и защемление.
Иглотерапию нужно проводить ежедневно и курс включает в себя 10-15 сеансов, иначе результат не будет достигнут.
Лечение пиявками известно своим положительным эффектом на большинство органов человека. Садят пиявок на участок шеи, где размещено заболевание. Пиявки выделяют ферменты, которые стабилизируют кровоснабжение в выбранном месте. Если улучшиться кровоток, то и обмен веществ так же станет активнее. Гирудотерапию не применяют в большинстве классических клиник, но ее можно проводить и дома. Для этого необходимо предварительно проконсультироваться с лечащим специалистом и взвесить все положительные и негативные моменты лечения.
Вытяжку проводят только с направления нейрохирурга. Процедура проводится на специальном аппарате и только в присутствии медиков. Шейный отдел вытягивают с помощью аппаратуры. Эта манипуляция терпима, но иногда бывают болевые ощущения. При этом вытягиваются позвонки, а межпозвоночные диски становятся на место. Вытяжка не только помогает устранить заболевания, но и действует как профилактическое мероприятие.
После прохождения медикаментозного лечения лечащий врач делает повторное обследование. Если изменения не наступили в положительную сторону и есть угроза для здоровья пациента, то необходимо хирургическим путем удалять пораженный диск.
Нынешние методы удаления патологий на позвоночнике подразумевают несложные операции, которые длятся меньше часа.
Операция по удалению поврежденного диска называют дискэктомией. После удаления нейрохирург проводит процедуру по сращиванию соседних позвонков. Этот процесс называют спондилодез. Осложнения при операции маловероятны, если ее проводят высококвалифицированные нейрохирурги. Потому следует ответственно отнестись к выбору клиники. В послеоперационный период нужно придерживаться всех указаний доктора и реабилитация пройдет быстро и безболезненно.
Но для того, чтобы не допускать появления подобных заболеваний, которые могут пагубно сказаться на жизни и здоровье человека нужно вовремя проходить плановые осмотры и лечить симптомы, даже если они не значительные.
источник
Межпозвоночная грыжа шейного отдела чаще появляется у людей в возрасте 25-50 лет. Как, правило, это связано с остеохондрозом или какими-либо травмами, малоподвижным образом жизни и неправильным питанием. Запущенная болезнь может привести к полному сдавливанию нервных корешков, что приведет к их полной дисфункции.
Межпозвонковая грыжа проявляется в разрыве фиброзного кольца межпозвоночного диска. Это приводит к выпадению или выпячиванию в позвоночный канал внутренних компонентов диска. Позже эти фрагменты оказывают давление на нервные структуры. Межпозвонковая грыжа в шейном отделе появляется чаще, чем в грудном, но реже, чем в поясничном. Поскольку самая большая нагрузка в позвоночнике сосредоточена все-таки в нижней части. При диагностике используют буквенное и цифровое обозначение. Например, С5 – это указание на расположение грыжи между 5 и 6 позвонками шейного отдела.
Как всегда, боль – это первый признак, что что-то не так. Поэтому при первом её появлении не оставляйте это без внимания.
Итак, первый симптом – боль. Проявляется она, как ни странно, в руке. Она способна пронизывать всю руку, от самого плеча до кончиков пальцев. Также может наблюдаться покалывание и онемение в верхних конечностях. Симптоматика может быть разной в зависимости от того, в каком из позвонков обнаружена проблема. Грыжа в позвоночных отделах разных цервикальных уровнях оказывает давление на нервные корешки разных позвонковых дисков. Этот отдел насчитывает 7 позвонков. Благодаря ним человек свободно двигает головой.
Межпозвоночная грыжа в шейном отделе может иметь сходные и различные признаки, располагаясь в разных участках позвонка этой области. Иногда пациенты годами ходят к терапевту и лечатся от неврозов, артериальной гипертензии. Терапевты направляют больных к травматологам с подозрениями на патологию сустава плеча. А за всеми признаками болезни может скрываться грыжа. Перечислим основные симптомы (в скобках указан номер межпозвоночного диска, в котором может быть проблема):
ВАЖНО ЗНАТЬ! Действительно эффективное средство от БОЛЕЙ В СУСТАВАХ и ПОЗВОНОЧНИКЕ, рекомендованное ведущими ортопедами и ревматологами России! Читать далее.
- перепады давления;
- головные боли, шумы в ушах;
- головокружения;
- слабость дельтовидной мышцы (5);
- боль в области плеча(5);
- слабость бицепсов и в запястье (6);
- болевые ощущения на большом пальце руки(6);
- покалывание и онемение в стороне больших пальцев на руках (6);
- слабость в трицепсах, предплечье(7);
- слабость мышц пальцев(7);
- сложность при сжатии рук (8).
Иногда пациенты годами ходят к терапевту и лечатся от неврозов, артериальной гипертензии. Терапевты направляют больных к травматологам с подозрениями на патологию сустава плеча. А за всеми признаками болезни может скрываться грыжа.
Сейчас самым надежным методом диагностики является МРТ – магнитно-резонансная томография. Этот исследование позволяет точно определить местонахождение грыжи, её размер. Врач сможет ознакомиться с общим состоянием позвоночника. Немного хуже будет видна структура грыжи при компьютерной томографии. Однако она позволяет также быстро выявить патологию. Дополнительно лечащий врач может назначить рентген и УЗИ шеи для изучения состояния сосудов.
При неправильной диагностике врач может начать лечение плечевого сустава с применением инъекций и прочих лечебных процедур. И только, когда после продолжительных мучений, результат не удается достигнуть, пациента отправляют на более серьезные исследования.
Решением проблем, связанных с позвоночником, занимаются центры вертебрологии. Врач, который проводит диагностику и назначает лечение, называется вертебролог. Не удивительно, что для изучения и лечения позвоночника выделено отдельное направление. Ведь позвоночник – это ствол нашего тела. Без его целостности и здорового состояния невозможно жить полноценно. Молодые люди все чаще обращаются за помощью. Проблемы могут диагностироваться уже в 20-летнем образе.
Также за помощью можно обратиться к невропатологу, если в поликлинике нет отдельного специалиста.
Успешное лечение гарантировано, если начато оно вовремя. Если болезнь только начала развиваться, с ней можно справиться при помощи медикаментов, мануальной терапии и физиотерапии.
Медицина располагает широким спектром процедур, которые способны вылечить это заболевание. Уже хорошо изучены и успешно используются такие лечебные методики, как кинезитерапия и специальная лечебная гимнастика, ударно-волновое воздействие.
Если уже зафиксирована полная или частичная дисфункция нервных корешков — без оперативного вмешательства не обойтись.
Врачи отмечают, что пациенты с грыжей в шейного отдела, как правило, очень раздражительны, проявляют недоверие к врачу. Связывают это с тем, что достаточно долго люди ходят с хронической болью, они плохо спят и быстро утомляются.
Чаще всего болезнь диагностируют у пациентов в возрасте 20 — 50 лет. Пожилые люди имеют другую структуру костной ткани, поэтому они достаточно редко обращаются к специалистам с подобной проблемой. Она не появляется просто так. Конечно, риск появления более высок у тех, кто имеет болезни позвоночника. Если человек ведет малоподвижный образ жизни – он тоже попадает в группу риска.
Перечислим основные причины:
- остеохондроз;
- травмы;
- спортивные нагрузки;
- спондилез;
- нарушения осанки;
- малоподвижный образ жизни;
- микротравмы в дисках.
В шейном отделе сконцентрировано множество нервных окончаний и волокон, которые связаны с сердцем, печенью и другими внутренними органами. Поэтому лечение, начатое с опозданием, грозит закончиться привести радикулитом в шее или даже инсультом.
При возникновении грыжи затрудняется кровоток и подача кислорода в мозг. С этим связаны головокружения, нарушения памяти, плохой сон, частые головные боли. Самое страшное, что может случиться – это воздействие на спинной мозг. При его ущемлении может произойти паралич.
Все люди одиннаково долго надеяться на то, что все пройдет и терпять дискомфорт достаточно продолжительное время. Но все боли, связанные со спиной, должны вызывать особое беспокойство.
Вы когда-нибудь испытывали неприятный дискомфорт в суставах, надоедливые боли в спине? Судя по тому, что Вы читаете эту статью — Вы или ваши близкие столкнулись с этой проблемой. И Вы не понаслышке знаете, что такое:
- невозможность легко и комфортно передвигаться;
- дискомфорт при подъемах и спусках по лестнице;
- неприятный хруст, щелканье не по собственному желанию;
- боль во время или после физических упражнений;
- воспаление в области суставов и припухлости;
- беспричинные и порой невыносимые ноющие боли в суставах.
Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей, обследований, и, судя по всему — ничего из вышеперечисленного вам так и не помогло. И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Именно против этого совместно выступили ведущие ревматологи и ортопеды России, представив давно известное в народе эффективное средство от боли в суставах, которое действительно лечит, а не только снимает боль! Читайте интервью с известным профессором.
источник
В некоторых случаях грыжи шейного отдела позвоночника симптомы полностью отсутствуют и её обнаруживают во время инструментального исследования проведенного по другим причинам.
Если симптомы существует, то они варьируются в зависимости от того, где расположена грыжа и какие имеет очертание; поэтому целесообразно, чтобы объяснить симптомы, прежде всего, уточнить, какая часть межпозвоночного диска пострадала от грыжи, и сжимает ли грыжа спинной мозг или нервные окончания.
Боль – это, конечно, основной симптом грыжи шейного отдела позвоночника. Её интенсивность зависит от того, затронуты ли нервные корешки (радикулопатия) и оказывает ли грыжа давление на спинной мозг (в этом случае говорят о миелопатии).
Как уже упоминалось, миелопатия шейного отдела, заключается в давлении грыжи на спинной мозг, она сопровождается неожиданными симптомами, которые развиваются в течение нескольких недель или месяцев, и которые могут привести к параличу или потери чувствительности.
Если сдавливание минимальное, пациент испытывает следующие симптомы:
- Боли в руках, шее, ригидность затылочных мышц и напряжение в мышцах.
- Трудности в движениях пальцев руки.
- Покалывание (как удар током) в руках, ногах и спине.
- Легкая слабость и онемение.
Эта клиническая картина начала болезни медленно перетекает на следующую тяжелую стадию, которая сопровождается:
- Выраженной слабостью.
- Изменением чувствительности.
- Недержанием мочи и трудностями с дефекацией.
Как сказано выше, радикулопатия заключается в сдавливании грыжей нервных корешков. Основным симптомом является расплывчатая боль и локализующаяся относительно положения межпозвоночного диска.
Обычно боль исчезает через несколько недель, и, если давление на нерв является высоким, может сопровождаться:
- Болями в шее, которая начинается от шеи и излучает в плечо и руку.
- Брахиалгией – боли в верхних конечностях, из руки в руку.
- Покалыванием.
- Потерей чувствительности.
- Ригидностью затылочных мышц, что ограничивает движения головы.
- Дефицитом силы в конечностях и кистях.
- Головокружением, сонливостью, редко – нарушениями зрения.
Такие симптомы имеют разную выраженность, в зависимости от того, где расположена грыжа, сдавливающая нервные окончания:
- Если грыжа локализуется между С7 и Т1, то потеря чувствительности будет локализоваться со стороны безымянного пальца и мизинца.
- Если грыжа локализуется между С6 и С7, то Вы будете иметь проблемы со сгибанием запястья и предплечья, чувствительностью большого и среднего пальцев и кончиками всех пальцев.
- Если грыжа локализуется между C5 и C6 или между C4 и C5, то Вы будете иметь проблемы со сгибателем плеча и предплечья, нечувствительностью плеча, руки, среднего пальца.
При грыже шейного отдела каким спортом можно заниматься?
Показано плавание, так как оно не нагружает позвоночник и симметрично тренирует мышцы.
Симптомы грыжи шейного отдела усиливаются во время беременности?
Грыжа шейного отдела позвоночника, конечно, изменяет осанку женщины во время беременности, что проявляется неестественным позиционированием шеи, головы и плечей.
источник
Грыжи диска шейного отдела позвоночника – это запущенная форма дегенерации шейных межпозвонковых сегментов, которая осложнилась смещением пульпозного ядра диска с его выходом за анатомические границы. Характеризуется болезнь выраженными неврологическими и рефлекторными проявлениями, в том числе по церебральному типу. Объясняется это тем, что в данном отделе хребет соединяется с головой, а спинной мозг переходит в головной, здесь же сконцентрирована густая нервно-сосудистая сеть. Патологический процесс в основном является осложнением долголетнего остеохондроза ШО, симптомы которого пациентами долгое время игнорировались.
Еще лет сто назад в поле зрения неврологов патология с такой серьезной локализацией попадала в разряд единичных случаев, и была она преимущественно уделом пожилых людей. Сегодня же шейная межпозвоночная грыжа – один из самых распространенных диагнозов среди всех возможных проблем с позвоночником. Сейчас же слишком часто касается он, к сожалению, трудоспособного населения. Преобладает диагноз «шейная грыжа позвоночника» у лиц 20-55 лет. Частота заболеваемости у мужчин и женщин примерно одинакова: 52% больных составляют пациенты мужского пола, 48% – женского пола.
Шейные грыжи в целом в структуре всех заболеваний человеческого организма занимают 5 место по количеству госпитализаций, 3 место по необходимости проведения хирургического лечения. Согласно данным из авторитетных источников, не менее 20% людей с грыжами шейной локализации страдают от тяжелых вертеброневрологических расстройств, которые часто приводят к инвалидности. Примерно у 35%-40% происходит хронизация болевого синдрома, по причине чего пациенты живут в постоянном стрессе и эмоциональном напряжении.
В группу риска входят люди, страдающие системными заболеваниями соединительной ткани, ожирением и различными нарушениями обмена веществ, сахарным диабетом, ортопедическими патологиями. Также высокую предрасположенность к смещению дискового фрагмента в ШО имеют профессиональные спортсмены, офисные работники, учителя, станочники, швеи, чертежники и прочие лица, у которых шейная область надолго задерживается в обездвиженном положении или выполняет однообразные монотонные движения.В чем суть диагноза? В локальных патологических изменениях в межпозвоночном диске, повлекших за собой выпадение пульпозного ядра, которое произошло из-за нарушенной целостности фиброзного кольца диска. Предшествует процессу грыжеобразования запущенный дегенеративно-дистрофический патогенез в конкретном позвоночно-двигательном сегменте. Но давайте рассмотрим, как все происходит на деле, чтобы стало более понятно. Постепенно подойдем к главному, начиная с краткого экскурса в анатомию.
- Межпозвонковых дисков в шейной хребтовой системе всего 5, а позвонков – 7. Находятся они между каждой последовательной парой тел позвонков, связывая их между собой. Между 1 и 2 позвонком (атлантом и аксисом) диск не предусмотрен природой, его нет. А значит, патология может произойти на таких уровнях, как С2-С3, С3-С4, С4-С5, С5-С6, С6-С7. Чаще всего она развивается в сегментах С5-С6 и С6-С7.
- Каждый дисковый элемент состоит из желеподобного вещества (пульпозного ядра), которое заключено в кольцевидно-волокнистый обод (фиброзное кольцо). Диск выполняет амортизационную функцию, поглощая и погашая в позвоночнике удары, сотрясения в момент физической активности человека. Он также вместе с другими структурными компонентами обеспечивает верхнюю часть хребта нужным потенциалом подвижности и гибкости.
- Основной вещественный состав диска представлен водой (80%) и коллагеновыми волокнами (15%), погруженными в матрикс из протеогликанов. Коллаген обеспечивает упругость диска и удерживает протеогликаны (гиалуроновую кислоту). А протеогликаны отвечают за притягивание, контроль баланса воды, создавая необходимое внутридисковое давление. Нормальное соотношение всех обозначенных структурных веществ возможно только при хорошем обмене веществ на позвонковых уровнях и полноценной доставке питательных веществ к ним.
- Структура диска отличается еще и аваскулярностью, или отсутствием собственной кровеносной сети. А потому снабжение его питанием происходит исключительно за счет кровеносных сосудов прилежащих позвонков, которое поступает через краевую замыкательную пластинку. В определенном позвоночном уровне с С2 до С7 процессы кровообращения и метаболизма могут угнетаться. Например, из-за постоянных физических перегрузок или малоподвижного образа жизни, возможно, при ожирении, аутоиммунных патологиях или после локальной травмы. В итоге развивается остеохондроз.
- Поскольку при остеохондрозе в позвонковых телах снижен кровоток и нарушена проницаемость краевой пластинки (склероз), транспорт важных метаболитов в диск, как мы сказали, в нужных количествах не осуществляется. Это приводит к постепенному снижению удельного содержания жидкости в фиброзных и пульпозных тканях, то есть потере их основного компонента – воды. Дегидратация служит стимулом к истончению, сплющиванию, разволокнению межпозвоночной прокладки.
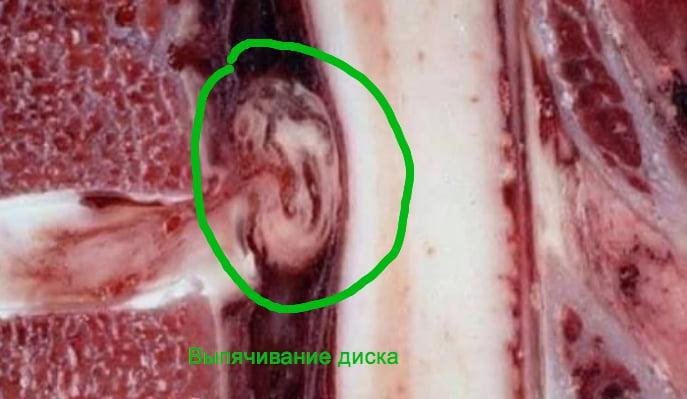
- Затем на дегенерированном кольце изнутри появляются трещины, при этом пульпозное ядро меняет свое обычное положение. Желеобразное вещество проседает, смещается в дефектную часть кольца. Как следствие, образуется деформация диска в определенном направлении, выступающая за границы позвонков.
- Сначала шейный диск проступает незначительно, но пока кольцо не разорвется, грыжа не сформируется. Этот ранний этап именуется протрузей. Как только диагностируется протрузия, это означает, что все предпосылки и благоприятные условия для появления грыжи уже созданы. Если своевременно процессы дегенерации на этапе предгрыжи не приостановлены, фиброзное кольцо продолжает разрушаться. Ядро в свою очередь все больше и больше дислоцируется к периферии, оказывает компрессию на слабую область кольца.
Грыжа и клювовидные остеофиты.
В конечном итоге происходит разрыв кольцевидной структуры с вываливанием фрагмента желеподобного хряща через образованную прореху. Открытое пролабирование части пульпозного ядра в межпозвоночное пространство через периферический сквозной прорыв диска и является грыжей шейного отдела позвоночника.
Мы рассказали, что диски могут быть в состоянии предгрыжи и истинной грыжи. На стадии протрузии в шейном отделе хрящевая прослойка считается маленькой до 0,2 см и соответствует 1 стадии патологии. Выпячивания, превышающие 0,2 см, относят к средним и большим размерам (2, 3, 4 ст.). Итак, дадим более точную характеристику каждой из стадий.
- 1 стадия – целостность диска сохранена, размер выбухания до 2 мм включительно.
- 2 стадия – средняя степень тяжести, целостность фиброзного кольца нарушена, выпячивание увеличено от 2 мм до 4 мм.
- 3 стадия – тяжелая степень, кольцо разорвано, дисковое смещение сильное, равное 4-6 мм.
- 4 стадия (экструзии или секвестрации) – критически тяжелая степень деформации, которая может в любой момент закончиться секвестрацией. Размеры грыжи на этой стадии > 6 мм, могут достигать до 8 мм и более.
Секвестрация – опаснейшая форма заболевания, когда происходит полный отрыв провисшего хрящевого фрагмента от диска с попаданием куска отмершего хряща в позвоночное пространство. Такой патогенез способен за короткий период времени вызвать серьезное необратимое повреждение нерва, в том числе его гибель, что приводит к параличу.
В общем, все пролабирования диска на уровне шеи, которые по объему выше 4-6 мм, считаются клинически крайне неблагополучными, так как серьезно нарушают мозговое кровообращение, угнетают и нарушают единство двух главных отделов ЦНС – головного и спинного мозга.
Недопустимо крупные размеры (> 4 мм) в данном отделе сопряжены самыми повышенными рисками частичного/полного обездвиживания рук, ног, а также паралича туловища от зоны поражения и ниже. Кроме парезов и паралича, с высокой частотой развивается выраженная дисфункция мочеполовых и репродуктивных органов.
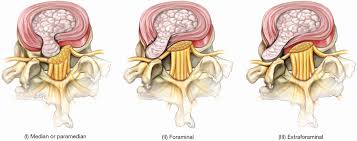
Видовое разнообразие подобного поражения диска в шейном отделе аналогичное поясничным и грудным грыжевым выпячиваниям. Патологический очаг классифицируют по его расположению (направлению) относительно позвоночного канала и тел позвонков. По данному критерию различают следующие виды грыж ШО:
- боковые, или латеральные – расположены строго по бокам от тел позвонков;
- передние, или вентральные – растут кпереди, то есть с ориентацией в противоположную сторону от спинномозгового канала (менее опасный вид);
- задние, или медианные – выбухающий компонент обращен четко в центр позвоночного канала (наиболее опасная форма);
- заднебоковые, или парамедианные – деформированный элемент отклонен на несколько градусов в сторону от серединной оси, ведущей прямо в спинальный канал.
На долю боковых и заднебоковых локализаций выпадает примерно 85%, медианных и вентральных – 15%. К сожалению, относительно благополучное расположение грыжи шеи – переднее – наименее распространено (5%) среди пациентов.
Патологический очаг в пределах ШО обычно у всех сопровождается локальной болью, которая может отдавать в определенные части тела, иннервируемые шейно-позвоночными нервами. Боль в зависимости от запущенности грыжи может носить невыносимый характер или средней терпимости. Кроме того, она бывает как простреливающей, так и жгучей или ноющей. Симптоматический спектр достаточно разнообразен, пациенты преимущественно жалуются на:
- острый болезненный синдром в шее и воротниковой зоне, усиливающийся при поворотах и наклонах головы;
- скованность движений, хруст в шее, напряженность шейных мышц;
- частые головокружения и интенсивные головные боли, в основном односторонние в затылочной части головы;
- болевые явления и парестезии в виде ползанья мурашек, покалывания, онемения, пр. неестественных признаков в руках (больше в запястьях, пальцах, предплечье);
- слабость, парез одной из верхней конечности, сложности поднятия руки вверх;
- боль в плече, в районе лопаток, диафрагмы, изредка в ноге;
- боль, онемение в одной половине лица;
- неприятные ощущения и шум ушах;
- охриплость голоса, чувство болезненности и инородного тела в горле;
- мушки перед глазами, снижение остроты и затуманенность зрения, другие зрительные расстройства;
- вестибулярные нарушения, например, шаткость, неустойчивость походки;
- плохую запоминающую способность, рассеянность, повышенную утомляемость;
- раздражительность, подавленное настроение, депрессию;
- чуткий сон или бессонницу;
- скачки артериального давления, чаще АД имеет тенденцию к повышению при тяжелом патогенезе со сдавливанием шейной артерии, питающей головной мозг.
Патология у большинства людей провоцирует мучительные боли, которые в доминирующих случаях появляются в верхней части спины, руках и голове.
При обращении пациента в поликлинику невролог первым делом собирает и анализирует анамнез больного. Далее следует тестирование ШО с использованием специальных неаппаратных тактик обследования позвоночника. Неаппаратная диагностика базируется на проведении неврологических тестов, предполагающих проверку проблемного участка спины двигательными и пальпационными методиками, благодаря чему устанавливается:
- наличие и степень неврологического дефицита;
- зависимость и характер болевого синдрома при совершении определенных движений шеей, конечностями и др.;
- состоятельность рефлекс-ответа и объем амплитуды движений шейного уровня в различных физиологических направлениях;
- нарушение чувствительности на ассоциируемых с ШО участках тела (руках, лицевой зоне и др.).
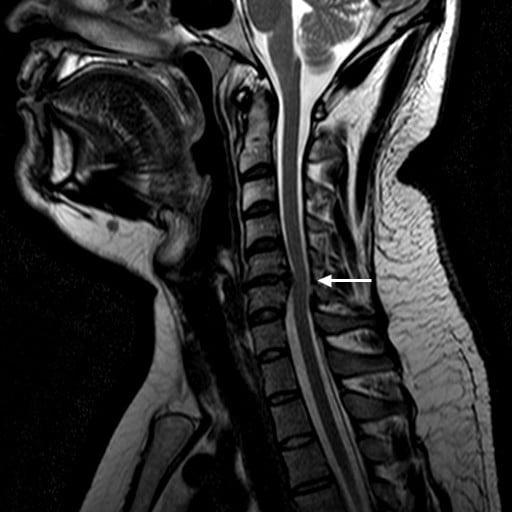
Специалист уже на основании жалоб и неврологических тестов может предварительно вынести диагноз, причем в ходе уже первичного осмотра. Но лечение не будет назначено, пока подозрения на грыжу не будут подтверждены результатами аппаратной визуализации. Общеустановленным стандартом диагностики с целью обнаружения патологии и получения достоверной развернутой информации о клинике грыжевого выпячивания является магниторезонансная томография (МРТ). Посредством объемных послойных изображений МРТ в разных проекциях, как правило, со 100% точностью констатируются факты о:
- развитии и степени структурных изменений межпозвонковых дисков на любой из стадий;
- локализации поврежденной фиброзно-хрящевой прокладки, а в случае секвестрации – количестве, месторасположении секвестров;
- специфике роста выбухания (векторе направления);
- точных размерах образования до миллиметра;
- наличии и тяжести защемлений, компрессий компонентов нервных узлов, артерий, позвоночного канала и спинного мозга;
- внутри- и околопозвоночных отеках, воспалениях, атрофии;
- состоянии мышечной ткани, связок, сухожилий, межпозвоночных суставов;
- присутствии/отсутствии сопутствующих заболеваний на обследуемой части позвоночного столба – стеноза, артроза, опухолей, проблем кровоснабжения и др.
Рентген не отражает в полной мере клиническую картину, так как визуализирует только очертания и положение костных элементов позвоночника, расстояние между позвонками, остеофиты. Рентгенография не показывает мягкие ткани, к которым относятся шейные диски, спинной мозг, нервные сплетения, сосудистые и мышечно-связочные структуры. Метод посрезовой компьютерной томографии, хоть и подразумевает применение более продвинутых радиоактивных технологий, чем обычный рентген, по ценности получаемых клинических признаков в диагностике данного заболевания тоже недостаточно информативен.
О шейной грыже на основании лишь рентген- или КТ-снимков заключение не делают, это две вспомогательные тактики, целесообразность применения которых в каждом случае определяется индивидуально. Только МРТ может досконально исследовать проблемный отдел. Магниторезонансная томография также имеет весомое преимущество – она работает на явлениях ядерного магнитного резонанса и, в отличие от аппаратов с ионизирующим излучением, не оказывает негативного влияния на организм человека.
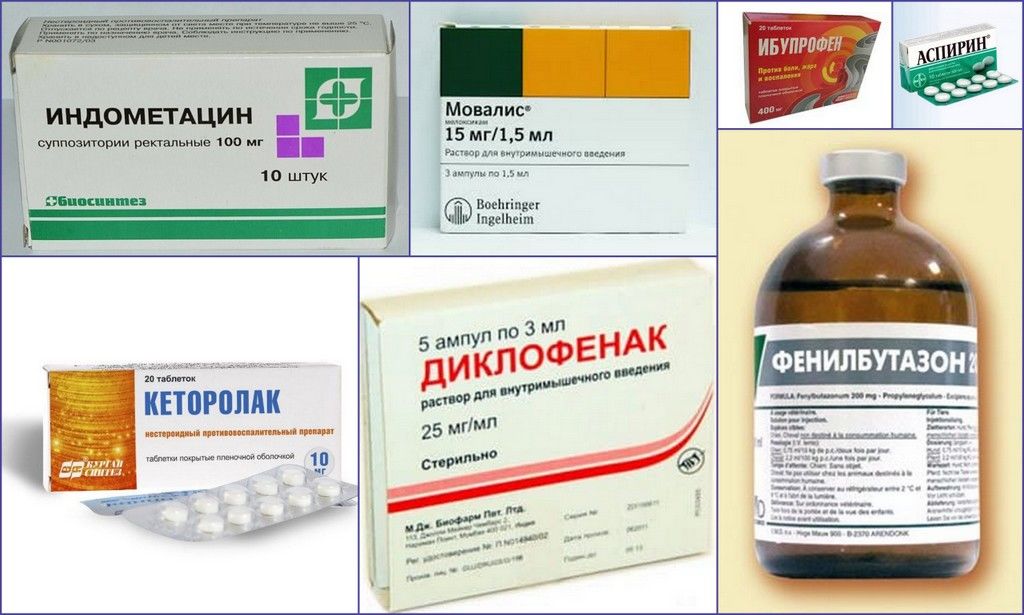
В острый период врачи для купирования болезненных проявлений заболевания прописывают медикаментозные средства от боли, воспаления и отека местного и внутреннего применения. Основу такой лекарственной терапии, составляют препараты НПВС:
Помимо нестероидных противовоспалительных средств от болевого синдрома специалисты назначают лекарства из серии анальгетиков:
Если клиническую картину отягощает гипертонус мышц, для расслабления спазмированных мышечных структур рекомендуются миорелаксанты. В числе наиболее применяемых миорелаксантов – Мидокалм и Сиралуд.
При постоянных изнуряющих болевых мучениях, с которыми НПВС и анальгетики не справляются, осуществляется переход на лечение сильными гормональными или анестезирующими препаратами. К ним относят глюкокортикостероиды, лидокаин и новокаин. На базе мощных гормонсодержащих и анестезирующих средств только по назначению врача в специализированных условиях пациенту выполняют курс блокад в позвоночник. В самом ближнем периоде человеку с такой критически небезопасной клиникой диагноза необходимо пройти операцию.
Все перечисленные препараты действуют сугубо симптоматически: никакого эффекта в плане уменьшения грыжевого компонента не произойдет. По сути, они только временно снимают боль, блокируя передачу нервно-болевых импульсов на проблемном поле. Также оказывают умеренное противовоспалительное действие. Все межпозвоночные деформации и дегенерации никуда все равно не исчезают.
Заметим, ограничиваться лишь медикаментозным способом терапии, даже если он помогает избавляться от болевых признаков, – верх безрассудства. Грыжа шейного отдела при таком подходе вскоре обязательно напомнит о себе, причем в следующий раз уже в более ярком проявлении. Но самое страшное в том, что, живя только на обезболивающих, межпозвоночный патогенез будет активно прогрессировать, с каждым днем все больше и больше увеличивать риски инвалидности.
Достичь стойкой ремиссии посредством медикаментозной схемы в комплексном сочетании с другими консервативными методиками, как показывают наблюдения, не всегда достижимо. Если первично назначенное комплексное лечение в течение 3 месяцев, максимум 6 мес., к ощутимым и стойким улучшениям не привело, пациенту рекомендовано оперативное вмешательство.
Долговременный внутренний прием лекарств от боли или инъекционный способ их введения чреват развитием побочных явлений – язвы желудка, болезней печени и почек, кроветворной и иммунной системы. Меньшими негативными реакциями обладают наружные средства – гели, крема, мази. Но по силе оказываемого противоболевого эффекта они значительно уступают пероральным препаратам и уколам.
Нельзя не сказать несколько слов о популярных хондропротекторах, действие которых нацелено на улучшение метаболизма и активизацию питания в костно-хрящевых структурах. Запомните, их польза клинически подтверждена исключительно при остеохондрозе, не перешедшем в грыжу шейного отдела. Допустимо использовать такие препараты при мелких протузиях в качестве профилактики дальнейшей дегенерации шейного межпозвоночного диска. Но! При уже состоявшемся грыжеобразовании хондропротекторы малоэффективны или вообще «не работают». Когда уже произошла глобальная перестройка содержимого диска в необратимое (!) нежизнеспособное состояние, они лечебно-профилактической пользы не несут.
Избавиться от заболевания посредством специальных гимнастических упражнений для шеи, конечно же, не получится. Зарядка, даже самая лучшая, не в состоянии обратно «втянуть» выпавший пульпозный элемент или уничтожить его бесследно, «залатать» разрыв на фиброзном кольце. Осуществить такое возможно сугубо в ходе операционного лечения.
Однако занятия ЛФК, доказано, могут улучшить самочувствие и, что существенно, предотвратить развитие атрофии мышц шейного и шейно-грудного комплекса, верхних конечностей. Сразу подчеркнем, что продуктивность действия ЛГ значительно снижается на предпоследних и последних стадиях грыжи. Наибольший вклад своеобразные физтренировки все же вносят в восстановление опорно-двигательного потенциала после хирургического устранения грыжи. В целом эффект от лечебной физкультуры и в процессе консервативной терапии, и в момент послеоперационной реабилитации, происходит благодаря:
- стимуляции кровообращения;
- активации метаболических процессов;
- повышению выработки необходимых для поддержания функций позвоночной конструкции питательных веществ;
- укреплению, повышению выносливости шейных мышц;
- корректной, щадящей разработке двигательных и опорных функций шеи;
- увеличению расстояния между позвонками, что способствует предупреждению или снижению корешковой/сосудистой компрессии.
Но чтобы от гимнастики действительно был толк, нужно получить у специалиста программу тренировок, специально разработанную именно под вас с учетом всех характеристик клинической картины по МРТ. Плюс берутся во внимание показатели возраста и массы тела, уровень физической подготовки, сопутствующие проблемы со здоровьем.
Желательно первый курс пройти в ЛФК-кабинете под контролем профессионального инструктора, чтобы хорошо усвоить и отточить технику каждого упражнения в отдельности. При выполнении тренировок важно следовать 5 правилам:
- Регулярность ЛФК.
- Постепенность в наращивании нагрузки.
- Плавность и аккуратность движений шейным отделом.
- Полная отмена физических упражнений при появлении малейших болей, изменений чувствительности в любой части тела.
- Исходя из пункта №5, срочно обращаться к лечащему специалисту, чтобы он провел качественный осмотр и внес коррективы в план лечебной гимнастики.
Самостоятельно брать и применять из интернета, наобум или по совету других пациентов любые физические нагрузки крайне не рекомендуется! В острую фазу ЛФК противопоказана! Если пренебречь этими правилами, вероятность прийти к плачевным результатам слишком высока. Следствия безграмотного похода – обострение симптомов грыжи ШО, учащение рецидивов, прогрессия смещения диска, еще большее сокращение позвоночного просвета, пережим и гибель нервных окончаний, поражение спинного/головного мозга, компрессия и сужение шейных артерий, отрыв грыжевого секвестра. В итоге, срок к проведению операции не отдалится, а заметно приблизится.
Ведущая функция массажа – создание трофического эффекта. Это значит, что массажные техники позволяют в интересуемой части повысить кровообращение, обеспечить лучший отток лимфы и поступление в клетки тканей нужных метаболитов и кислорода. Еще в задачи массажа входит предупреждение атрофических явлений в мышечных структурах, уменьшение внутридисковой компрессии. Однако отметим, что никоим образом специальные приемы массирования шейно-воротниковой зоны не могут ликвидировать грыжу и сократить ее объемы.
Данный вид лечения рекомендуется строго по показаниям, поскольку не при всех видах грыж он одинаково полезен. Особенно с осторожностью его назначают при средних и крупных выпячиваниях, нервных защемлениях в проекциях шеи. Подобные манипуляции при запущенной, осложненной клинике могут дать совершенно противоположный эффект, так как большую грыжевую массу обратить в неблагополучную сторону таким способом воздействия проще простого. Поэтому врач, прежде чем назначить массаж, должен взвесить все за и против.
В начале же развития грыжи массаж может послужить отличной мерой профилактики прогрессирования дегенеративно-дистрофического патогенеза в еще несильно измененном диске. Но акцентируем, что массажные техники, если врач дает на них добро, должны осуществляться хорошим массажистом отделения неврологии. И, наконец, это – вспомогательная лечебная тактика, применять которую есть смысл сугубо в комплексе с другими базовыми программами лечения.
Физиотерапевтические процедуры тоже не лечат грыжу, а борются с ее симптомокомплексом примерно по тому же принципу, что массаж и ЛФК. Цель стандартных сеансов физиотерапии (магнитолечения, электрофореза, лазерной и ультразвуковой терапии) – сократить отечность вокруг пораженного межпозвоночного диска, поспособствовать притоку крови к слабому отделу, снять мышечное перенапряжение.
Если указанная цель в полной мере достигается, пациент после курса физиолечения чувствует себя гораздо лучше, отмечая повышение диапазона движений в шее, стойкое исчезновение или сокращение болевого синдрома и других ранее тревожащих признаков. Но, согласно проведенным клиническим исследованиям, эффект от физиотерапии отмечает лишь 50% пациентов с данным диагнозом. В ряде случаев (до 40%, как правило, при патологии 3-4 ст.), наоборот, после лечения физиотерапией наблюдается ухудшение самочувствия.
Шейный отдел – самая узкая часть позвоночной системы, в которой проходит крупнейшая артериососудистая магистраль. Отдел включает крупнейшие артерии – левую, правую позвоночную и базилярную, каждая из которых образует до 6 групп сосудистых ветвей.
В задней части шеи также находится важный шейный нервный пучок (узел), который составляют подъязычный, малый затылочный, большой слуховой, поперечный, надключичный нервы.
Таким образом, даже небольшие деформации диска, сдвижения позвонков в чересчур узкой области, густо пронизанной нервами и сосудами, способны вызвать настоящую катастрофу:
- зажим артерий и нервных корешков, постоянную сильную боль;
- блокировку циркуляции кровотока и ликвора между спинным и головным мозгом с грубейшими церебро-вертоброгенными признаками;
- невротической природы слуховые и зрительные нарушения, частые потери сознания, расстройства координации;
- серьезные дисфункции желудочно-кишечного тракта (тошнота, рвота, недержание кала), системы мочеиспускания (неконтролируемое испускание мочи) и половых органов (импотенция, фригидность, бесплодие);
- мышечную слабость рук, включая полный или частичный их паралич;
- угнетение дыхательных функций из-за сильного повреждения спинномозгового вещества и нервных узлов, вплоть до прекращения дыхания;
- недостаточное кровоснабжение головного мозга, которое может довести до ишемии мозга, инсульта.
Как вы смогли понять, болезнь достаточно опасная и непростая в лечении. Надеяться на благоприятный исход от консервативной терапии можно лишь при своевременной диагностике и адекватно организованном терапевтическом подходе. Гарантий, что симптоматику и прогрессию сложной медицинской проблемы на запущенных стадиях удастся консервативно снизить, нет. К тому же, следует учитывать, что грыжу шейного отдела, согласно установленным нормам, лечить консервативно допускается при ее размерах до 6 мм.
Шрам после хирургического удаления.
Диагностирование больших объемов грозит инвалидизацией, поэтому от 6 мм грыжа обязательно подлежит хирургическому удалению. Если пренебречь операцией, когда она необходима, самое страшное, что может произойти – это парализовать пациента, не исключен и инсульт. Состоявшийся паралич – обозначает «смерть» нервного корешка, а следовательно, невозможность более ничего сделать, чтобы вернуть пациенту подвижность. Поэтому каждому, кто все еще всячески старается обойти стороной операцию при ее необходимости, рекомендуем руководствоваться не сказочными интернет-историями безоперационного исцеления, а здравым смыслом.
https://www.spine-health.com/conditions/herniated-disc/spine-surgery-a-cervical-herniated-disc
https://mayfieldclinic.com/pe-hcdisc.htm
https://www.aans.org/Patients/Neurosurgical-Conditions-and-Treatments/Herniated-Disc
https://cyberleninka.ru/article/v/endoprotezirovanie-mezhpozvonochnogo-diska-posleudaleniya-gryzhi-diska-na-sheynom-urovne
https://cyberleninka.ru/article/v/differentsirovannoe-hirurgicheskoe-lechenie-stenozov-pozvonochnogo-kanala-na-sheynom-urovne
https://cyberleninka.ru/article/v/opyt-lecheniya-gryzh-mezhpozvonkovogo-diska-v-sheynom-otdele-pozvonochnogo-stolba-na-primere-19-taks
У меня грыжа ц5ц6 38 летной давности 15 лет назад началось миелопатия нижних конечностей и ухудшение тазовых функции если сделать операцию все востоновииться или уже поздно?
На этот вопрос невозможно ответить, недостаточно данных.
Здравствуйте! У мужа грыжа шеи ему 31 год. Помогите пожалуйста мы из Луганска (Украина). МР — признаки остеохондроза шейного отдела позвоночника с грыжей диска С5-С6,протрузией диска С3-С4 и стенозированием позвоночного канала. Ему очень плохо. В Луганске такие операции не делают. Подскажите пожалуйста куда можно обратиться и цена операции? И какой риск? Я очень сильно переживаю за него. Помогите.
источник
Грыжей называется то заболевание, которое характеризуется патологическим выхождением структур из своего природного анатомического положения. Такая патология встречается редко (8% из всех встречающихся грыж). Часто эта болезнь сопровождает работоспособный слой населения (мужчины и женщины от 30 до 40 лет). Отдельной категорией грыж шейного позвонка является грыжа Шморля, которая чаще всего диагностируется в детский и подростковый возраст.
Образование межпозвоночной грыжи шейного отдела считается опасным явлением: в этом отделе позвоночника проходит множество важных для жизни точек регуляции, такие как центры сердцебиения или пищеварения. Кроме этого на протяжении шейного участка проходят ветви сонной артерии и яремной вены – сосуды, регулирующие кровоток головного мозга.
Для того чтоб понять механизм образования шейной грыжи, необходимо представить структуру позвоночника.
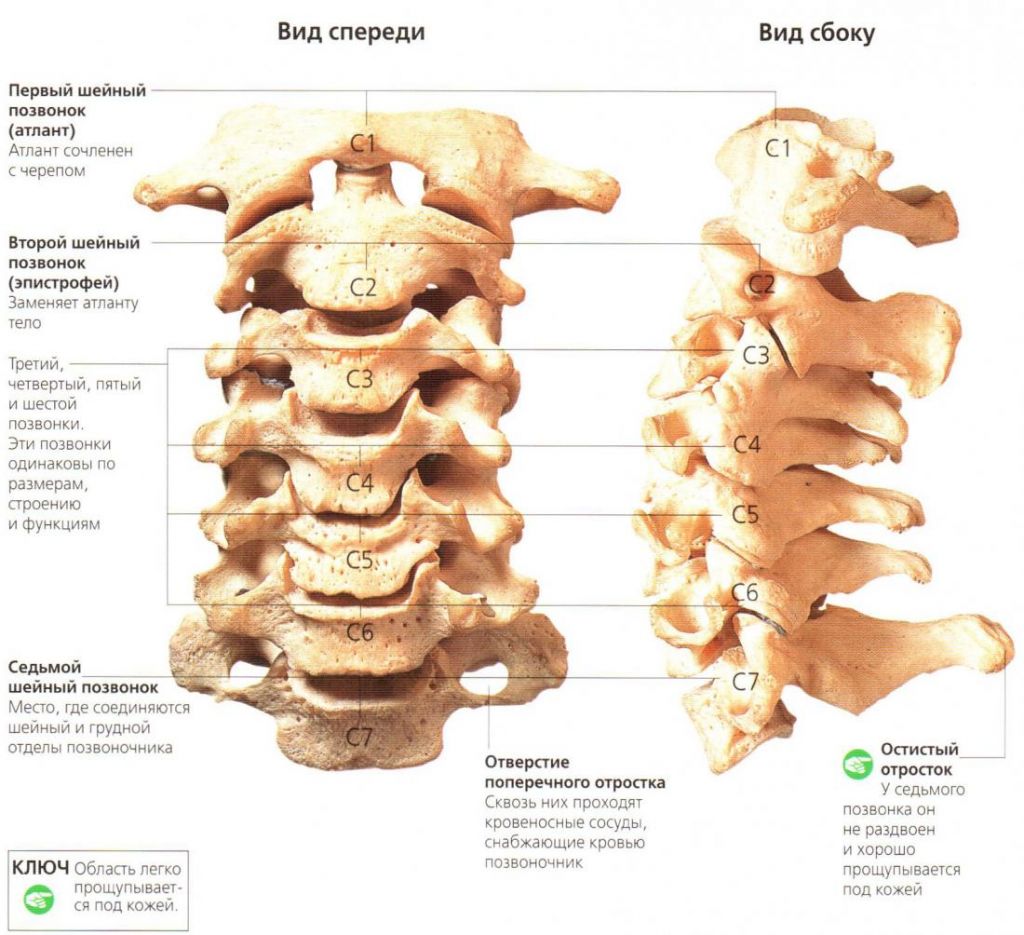
Шейный отдел позвоночника состоит из 7 позвонков, среди которых наиболее выделяются два – атлант – первый позвонок, и аксис – второй после него. Остальные пять являются стандартными и не отличающимися друг от друга.
Для того чтоб эти позвонки между собой крепко соединялись и выполняли заданную функцию, необходимо сочленение. Роль последнего играют межпозвоночные диски, представляющиеся волокнисто-хрящевыми пластинками (позвонки любого уровня не соприкасаются между собой). На периферии этих пластинок образуются фиброзные кольца, в середине которых располагается студенистое ядро, находящееся в состоянии постоянной компрессии. Его функция – амортизация нагрузки, которая возлагается на шейный отдел позвоночника. Такую целостную компактную структуру можно назвать суставом.
Собственно суть межпозвоночной грыжи шейного отдела позвоночника заключается в том, что на протяжении шейного отдела структуры межпозвоночного диска выходят за нормальные границы сустава, чаще всего во внутреннюю сторону, то есть в канал, где проходит спинной мозг.
Однако существуют и другие положения грыжи шейного отдела:
- Передние грыжи: они обращены в сторону брюшной полости. Нередко такой вид грыж вовсе не имеет клинических проявлений, так как их контур не касается нервных окончаний.
- Боковая локализация: располагаются такие грыжи по бокам от межпозвоночного диска, не заходя в канал спинного мозга.
- Грыжи позвонков на уровне С6-С7. Патология на таком уровне выделяются в отдельную категорию: грыжи такого расположения оказывают давление на проходящую артерию и нерв, вызывая при этом ряд неспецифических симптомов.
- Циркулярные или круговые: такой вариант характер при выпячивании ядра со всех сторон шейных позвонков.
Выделят такие группы причин возникновения грыжи в этом отделе:
- Инволюционные (возрастные) изменения. Они сопровождаются ухудшением кровоснабжения межпозвоночных дисков, и, как следствие – нарушение трофики ядра и окружающих его тканей. Различные травмы шеи способствуют и увеличивают риск формирования грыжи.
- Первичные болезни, на фоне которых возникает патология. Среди таких недугов на первое место становится остеохондроз и болезнь Бехтерева, которые сопровождаются разрушением межпозвоночных дисков. Также фоном для развития патологии могут служить другие заболевания, чья суть упирается в нарушенный гормональный баланс.
- Постоянные нагрузки или травмы шейного участка. Под эту категорию подпадают люди, чья жизнь связана с профессиональной нагрузкой, где им подолгу приходится принимать неестественные положения шеи. Примером могут послужить представители активных и экстремальных видов спорта (боксеры, бойцы, гонщики, велосипедисты).
- Образ жизни. Сюда входят люди, имеющие преизбыточный вес (увеличивается нагрузка на позвонки), курящие, ведущие сидячий режим.
- Генетическая предрасположенность, при котором люди имеют врожденные аномалии строения позвонков или их ненормальное взаиморасположение.
На первых этапах течения, болезнь не подает признаков своего существования. Вначале больные иногда могут жаловаться на неопределенный дискомфорт в области шеи, и даже боль, усиливающаяся при различных движениях и нагрузках. Разгар клинической картины появляется тогда, когда грыжа достигла критических размеров, и ее контуры активно соприкасаются с нервными окончаниями и проходящими сосудами. Симптомы могут быть как неспецифическими, так и специфическими.
К первой группе относится:
- неочевидная и внезапная острая боль в области шеи и рука;
- невозможность сделать полное круговое движение головой;
- парестезии (нарушение чувствительной сферы): онемения рук, чувство ползания мурашек;
- резкие и внезапные перепады артериального давления;
- головокружение;
- чувство слабости мышц;
- быстрая утомляемость;
- раздражительность и нарушение сна;
- диффузные (расплывчатые) боли в области сердца.
Специфические симптомы определяются конкретным местоположением грыжи:
- Расположение на уровне между вторым и третьим позвонком:
- хронический болевой синдром;
- онемения языка и окружающей его области. Языком становится трудно управлять, тот тяжело поддается;
- субъективное ощущение комка в горле;
- утрудненные движения головой и шеей
- ухудшение зрения.
- Расположение между третьим и четвертым:
- постоянная боль в шее, в ключицах;
- мышцы шеи трудно поддаются управлению;
- боль при поднятии плеч;
- болевые прострелы в шее.
- Локализация между четвертым и пятым:
- боли и слабость на плече с одной стороны;
- ослабление мышц-сгибателей и мышц-разгибателей плеча и трудности в отведении его в сторону.
- боль или онемения в лопатке.
- ощущение боли может усиливаться при подъеме руки.
- Расположение между пятым и шестым позвонком:
- боль чаще всего встречается на поверхности рук или локтя;
- трудности при сгибании локтевого или лучезапястного сустава;
- боль появляется в состоянии покоя мышц и позвоночного столба;
- парестезии: онемения рук, покалывания, чувство жжения кожи.
- Локализация грыжи между шестым и седьмым:
- Трудности в разгибании и сгибании пальцев рук и мышц предплечья:
- ощущения жжения, ползания мурашек и онемения.
- местоположение грыжи между седьмым шейным и первым грудным:
- слабость кистей, «ватные руки»;
- трудности в письме ведущей рукой и затруднения при выполнении всяких мелких манипуляций;
- парестезии.
При прикосновении и сдавливании грыжей сосудов появляются следующие симптомы:
- ушной шум;
- нарушение ровности походки;
- расстройства координации между мышцами-сгибателями и разгибателями;
- постоянные боли в голове;
- перед глазами возникают «мушки»;
- снижение концентрации внимания, ухудшение работоспособности.
Для такой патологии характерен корешковый синдром, который проявляется такими признаками:
- боль, начинающаяся с шеи и переходящая на область лопатки, затылок и плеч;
- кожа в этой области со временем теряет чувствительность – больному все труднее дается ощущение температуры, прикосновения или боли;
- ослабление или полная потеря мышечной силы.
При обнаружении у себя или у близких людей такой клинической картины следует обратиться к неврологу. Врач проведет дифференциальную диагностику с другими болезнями, имеющими схожу картину.
К таким заболеваниям относится:
- Доброкачественные или злокачественные новообразования спинного мозга.
- Наличие метастазов в структурах позвоночника.
- Повреждение спинного мозга на фоне сахарного диабета.
Также специалист проведет общий осмотр, и назначит инструментально-диагностические процедуры.
Исследования для диагностики:
- Магнитно-резонансная томография. Этот метод позволяет визуализировать грыжу, а именно: ее размеры, местоположение и стадию формирования выпячивания.
- Компьютерная томография.
- Рентгенография позвоночника. Метод позволяет найти признаки остеохондроза или спондилоартроза.
- Контрастная миелография. С помощью него врачам удастся изучить проходимость ликворных путей в спинном мозгу.
- Электромиография. Суть метода заключается в исследовании электрической активности мышц.
Терапия всякого недуга имеет свои цели.
При лечении грыжи врачи стараются достичь таких ориентиров:
- Иммобилизация и фиксация шейного участка позвоночника, не дающая выпячиваю развиваться и воздействовать на структуры нервной системы.
- Устранение воспалительных процессов путем использования медикаментозных средств.
- Восстановление и укрепление ослабленных мышц. Развитие мускулов, поддерживающих состояние и физиологические изгибы позвоночного столба.
В клинике рассматриваются две ветви лечения – консервативная терапия и хирургическое вмешательство. Первый вариант становится приоритетным, когда признаков расстройства кровообращения и дыхания нет, и когда в целом жизнь пациента не находится под угрозой.
Мероприятия при консервативном подходе:
- Медикаментозное лечение. Оно включает в себя использование противовоспалительных препаратов (диклофенак, ибупрофен), миорелаксирующих средств, хондропротекторов и блокады пораженных областей.
Действия миорелаксантов заключается в расслаблении напряженных мышц. Расслабление зажатых мускулов ведет к снятию мышечного блока, следствием чего является снижение давления. Хондропротекторы по своему действию укрепляют межпозвоночные диски и улучшают его питание. Блокада же позволяет снять воспаление.
- Физиотерапия. Эта ветвь лечения используется совместно с медикаментозной. Она включает себя:
- магнитотерапию;
- электрическую стимуляцию током ослабленных мышц;
- электрофорез.
- Лечебная физкультура. Упражнения назначают в первую неделю пребывания в лечебнице. Уже через семь дней и более пациенту рекомендуется выполнять упражнения в локте и лучезапястном суставе.
При состоянии, когда больной страдает нарушением кровообращения головного и спинного мозга, и когда консервативное лечение оказалось неэффективным – показано хирургическое вмешательство.
Выделяют такие виды оперативных манипуляций:
- Гидропластика грыжи. Суть операции заключается в вымывании выпячивания физиологическим раствором под высоким давлением. После операции не остается рубцов. Такое вмешательство почти не вызывает травматических осложнений.
- Лазерное грыжесечение. Лазерный луч направляется на окружающее выпячивание и заставляет его буквально испаряться.
- Эндоскопия. Этой вариант операции производится с помощью эндоскопа. Хирурги рассекают и удаляют грыжевые ткани. Проводится под местной анестезией.
- Ламинэктомия грыжи. Такая модель вмешательства предполагает удаление костной ткани позвонка. Как результат – образуется большое пространство. Таким образом восстанавливается местное кровообращение, нервы не соприкасаются с тканями и не вызывают болей.
- Дисэктомия. Этот способ является классическим в хирургии грыж. В большинстве случаев дисэктомия назначается при грыжах большого размера. Операция проводится под общей анестезией. В ее ходе удаляется грыжа и вместо поврежденного межпозвонкового диска вставляется протез, изготовленный из титанового материала.
Запущенное течение грыжи шейного отдела ведет к множеству осложнений.
Среди них выделяют:
- Нарушение двигательной функции верхних конечностей, что проявляется слабостью рук и трудностью в выполнении мелких движений. Самым опасным является развитие паралича или парез мышц.
- Ухудшение или полное исчезновение чувствительности кожи. По ходу прогрессии заболевания изначально ухудшается чувствительность на кончиках пальцев и в дальнейшем распространяется на область кистей и предплечья.
- Вынужденное неправильное положение шеи. Это явление обусловлено напряжением мышц с одной стороны и ослаблением с другой.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Как безошибочно определить межпозвоночную грыжу? Распознать межпозвоночную грыжу, отличить ее от обычного обострения радикулита или последствий старой травмы поясничного отдела, а также выяснить точное расположение патологии в позвоночнике может опытный врач после осмотра пациента и проведения дополнительных обследований. Чаще всего межпозвоночная грыжа — это осложнение остеохондроза, которое проявляется нарушением кольца диска позвонка и смещением или выпячиванием ядра.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причинами появления патологии могут стать:
- постоянное неправильное положение спины при выполнении ежедневных обязанностей, например, при работе за компьютером;
- недостаточном водно-питьевом рационе;
- патологическом нарушении обмена веществ в организме или чрезмерной физической нагрузке.
Немалую роль в развитии заболевания играет и наследственный фактор. В зону риска попадают люди старше 30-35 лет достаточно высокого роста (выше 175 см), страдающие излишним весом, особенно женщины.
Как определить межпозвоночную грыжу? Симптомы межпозвоночной грыжи имеют определенные критерии и зависят от вида патологии. Грыжа пояснично-крестцового отдела встречается довольно часто. Это один из самых распространенных видов заболевания. Недуг сопровождается резкими болями в нижней части спины и области паха, болевые ощущения могут быть в ягодице или ноге. Грыжа поясничного отдела часто вызывает онемение в нижних конечностях.
Шейный отдел тоже подвержен развитию патологии, хотя встречается реже. Симптомы такой патологии выражены в болезненных ощущениях в области головы, плеч или шеи. Больной постоянно жалуется, что у него кружится голова и немеют пальцы рук. У пациента может повышаться артериальное давление, появляться шум в ушах. Развитие патологии приводит практически к полной потере слуха и зрения, у больного нарушается координация движений и равновесие.
Грыжа межпозвоночного диска грудного отдела проявляется болями в груди, которую не могут облегчить сердечные лекарственные препараты. Болезненные ощущения могут появляться и в руке, часто вызывая ее неподвижность. Такая грыжа достаточно редко встречается, но, тем не менее приносит много страданий пациенту.
При обнаружении некоторых из перечисленных симптомов больному следует немедленно обратиться к грамотному врачу-невропатологу.

- нарушает работу сердечно-сосудистой системы;
- вызывает патологии желудочно-кишечного тракта;
- приводит к развитию практически неизлечимого радикулита;
- обостряет течение хронического бронхита.
В связи с нарушением кровообращения происходит кислородное голодание мозга, в результате чего повышается риск развития инсульта. В запущенной стадии патология приводит к необратимым изменениям органов таза, потере чувствительности и даже параличу верхних и нижних конечностей. При постановке правильного диагноза и назначении грамотного лечения существует возможность практически полностью избавиться от проблемы или же минимально снизить развитие и проявление неприятных симптомов.

- расстройство чувствительности, особенно в зоне травмирования нервного корешка;
- наличие вертеброгенного синдрома, который проявляется ограничением движения в определенной части позвоночника и постоянным тонусом мышц;
- сбои компенсации движений и снижение естественных рефлексов.
Выявить грыжу позвоночника позволяют данные некоторых исследований:
В арсенале врачей имеется достаточный набор точных исследований, результаты которых помогают достоверно обнаружить и проверить наличие межпозвоночной грыжи. При внимательном осмотре пациента пальпация проблемной зоны помогает нащупать месторасположение патологии и степень ее развития. Окончательный диагноз ставится на основе жалоб больного, определения локализации патологии, ее характера на основе специфических тестов для исследования силы мышц и реакции рефлексов.
Самостоятельно определить грыжу позвоночника в домашних условиях практически невозможно: исследования должны быть точными, глубокими и всесторонними. Тем более нельзя ставить себе самому диагноз и назначать лечение, ведь симптомы этой патологии часто совпадают с признаками других заболеваний.
Есть один симптом, на который следует обязательно обратить внимание, — появление неестественных рефлексов при попытке сесть или встать. Очень часто больной с межпозвоночной грыжей вынуждено принимает неудобные, на первый взгляд, позы, но именно так он перестает испытывать болезненные ощущения и может слегка расслабить тонус мышц. При этом все движения человека, страдающего грыжей позвоночника, всегда более плавные и достаточно аккуратные.
Несвоевременное и неправильное лечение или его отсутствие приводят к развитию достаточно серьезных осложнений вплоть до инвалидизации больного: травмированные нервные волокна со временем перестают функционировать и вызывают паралич той или иной части тела.
Самое распространенное последствие межпозвоночной грыжи — радикулит. Пораженные нервные волокна позвоночника в области патологии воспаляются и вызывают резкую боль при ходьбе или поднятии тяжестей. Боль может появиться и при совершении резких и неловких движений.
При появлении подобной патологии чаще всего применяют оперативное вмешательство. Существует насколько видов такой терапии, и подбираются они индивидуально для каждого больного с учетом всех особенностей организма. Послеоперационный период для больного с грыжей позвоночника длится достаточно долгое время — до полугода. Восстановительная терапия включает в себя:
- постоянный прием лекарственных препаратов;
- физиопроцедуры;
- обязательную лечебную гимнастику;
- массаж;
- иглоукалывание;
- методы мануальной терапии.
Отдельно следует рассказать о методах народной терапии.
Заметив первые даже незначительные симптомы межпозвоночной грыжи, следует незамедлительно обращаться к врачам-профессионалам: терапевту, хирургу или невропатологу, чтобы узнать точный диагноз. Только врач сможет поставить правильный диагноз и подобрать оптимальное эффективное лечение, что поможет пациенту сохранить работоспособность и восстановить здоровье.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Ноющие либо острые боли в плечевом суставе отражаются на настроении, жизненной активности и трудоспособности человека. При этом часто происходит ограничение подвижности, а дискомфорт распространяется на лопатки либо руки.
Как правило, неприятные ощущения в плече говорят о наличии патологий плечевого сочленения. Однако в определенных случаях это явление свидетельствует о протекании серьезной болезни, к примеру, инфаркт миокарда.
Плечо является шаровидным сочленением человеческого организма. Оно образовано головкой плечевой кости и суставной впадиной лопатки.

У плечевого сустава имеется большая капсула, необходимая для совершения разных движений. В середине сочленения находится сухожилие бицепса.
С наружной стороны плечо окружено мышцами, которые образуют вращательную манжету: малой круглой, надкостной, подкостной и подлопаточной мышц. Концы мышц соединяются сухожилием и крепятся к большому бугорку кости плеча.
Благодаря надкостной и малой круглой мышцы обеспечивается плотное прилегание плечевой головки к суставной впадине, что позволяет делать различные движения.
Помимо этого, в суставной области имеются крупные ветви артерий и нервные окончания плечевого сплетения.
Боль в плечевом суставе заставляет человека обратиться к врачу, который определяет факторы ее появления. Так, дискомфорт в плече разделяют на две категории:
- Боли, относящиеся к плечевому суставу и окружающим его структурам.
- Болезненные ощущения, развивающиеся из-за других причин.
К первой категории относят такие разновидности болей, как капсулит. Для него характерна болезненная нарастающая мышечная скованность в плече. Причем боль не позволяет поднять руку, поэтому человеку становится сложно даже поднести ложку ко рту.
Воспалительный процесс, происходящий во вращающейся плечевой манжете, в основном появляется после интенсивного физического труда. При этом, если поднять конечность вверх в плечевом суставе появляется острая боль. Интересно, что даже если обратиться к врачу, то рентгенологическое исследование ничего не покажет.

Для этих патологий характерны интенсивные болевые ощущения, отдающие в шею и руку. Вместе с тем в плечевом суставе наблюдается ограниченная подвижность.
Еще к первой группе болей относят дегенеративные процессы и воспаления, протекающие в плече. Наряду с этим, сустав отекает, болит, а во время его движения слышится треск.
Ко второй категории относят межпозвоночную грыжу шейного отдела позвоночника и остеохондроз. В таких случаях боль локализуется в предплечье и самом суставе.
К тому же причиной дискомфорта в плечевом суставе, заставляющего человека обратиться к врачу, могут являться отдаленные боли, отдающие по нервным волокнам. К примеру, левое плечо может болеть при стенокардии или инфаркте миокарда.
Более того, болевой синдром может появиться из-за таких факторов:
- малоактивный образ жизни;
- искривленная осанка;
- некомфортная поза в период сна;
- старые травмы плеча;
- интенсивные физические нагрузки.
К заболеваниям, из-за которых появляется дискомфорт в плече, относится бурсит и тендинит. Эти болезни появляются в случае сильной нагрузки сустава либо из-за совершения однообразных движений.
Кроме того, боль в конечности при ее отведении либо подымании может возникнуть при синдроме «столкновения». Для этой патологии характерно скопление кальция в сухожилии под ключицей и лопаткой. Как правило, заболевание появляется после 30 лет.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Следующие причины боли в плечевом суставе кроются в наличии опухоли. Но к какому врачу следует обратиться при подозрении на злокачественное или доброкачественное образование? Лечением таких патологий занимается врач-онколог.
При плечелопаточном периартрозе интенсивность болей медленно нарастает, а подвижность суставов существенно затрудняется.
Вместе с тем некоторые болезни внутренних органов тоже могут вызывать суставную боль:
- шейный радикулит;
- заболевания печени;
- аллергия;
- инфаркт миокарда;
- миофасциальный синдром;
- пневмония;
- нейропатия;
- стенокардия;
- артрозы и артриты;
- импигментный синдром;
- ревматизм;
- опухоли средостения.
При суставной боли необходимо записаться на врачебный прием, чтобы определить причину ее появления. После осмотра врач проведет более тщательную диагностику, которая может состоять из:
- УЗИ;
- рентгенографии;
- артроскопии;
- ЭКГ;
- Биопсии и позитронно-эмиссионную томографии при подозрении на онкологию;
- КТ, МРТ;
- анализа крови (ревмопробы).
Так, к какому врачу обратиться при наличии боли в плечевом суставе? В таком случае больной приходит к терапевту либо семейному врачу.
А затем доктор может посоветовать к какому врачу следует обратиться в дальнейшем. Это может быть:
- ревматолог;
- аллерголог;
- невролог;
- онколог;
- кардиолог;
- травматолог-ортопед.

Терапия болевого синдрома, возникающего из-за дегенеративных процессов, подразумевает прием хондропротекторов, введение ферментных препаратов и искусственного внутрисуставного вещества.
А если имеет место растяжение связок или вывих, тогда необходимо обездвижить руку с помощью гипсовой повязки. Опухоли лечатся лучевой или химиотерапией и хирургическим путем.
Кроме того, суставные заболевания можно лечить, используя рецепты народной медицины. Однако такая терапия не может заменить оперативное, медикаментозное либо комплексное лечение. Она является лишь вспомогательным способом, который применяется, при хронической боли.
Итак, чтобы убрать неприятные ощущения используют листы капусты, которые прикладывают к пораженному суставу на ночь, обматывая теплой тканью. Применение такого компресса особенно эффективно при наличии воспалительных процессов.
Кроме того, при заболеваниях суставов полезно пить чай, сваренный из ивовой коры. Он обладает анальгезирующим и противовоспалительным действием.
Еще в плечо можно втирать мазь, состоящую из 2 куриных яиц, 2 ст. л. скипидара и нашатырного спирта. Крем втирают в больной сустав в вечернее время.
О том, как можно помочь при боли в плече упражнениями, в видео в этой статье.
источник