Удаление грыжи желудка — операция, призванная устранить частичное или полное выпадение желудка в грудную полость ввиду ослабления связок пищеводного отверстия диафрагмы. Патология часто протекает бессимптомно либо же лечится медикаментозным воздействием, однако в случае игнорирования заболевания приводит к перфорированию пищевода, язвенным или онкологическим поражениям, кровотечениям, анемии и рубцеванию узкой части органа.
Желудочные грыжи в 70 % случаев диагностируются у пациентов преклонного возраста и только в 10 % случаев — у детей, потому при подготовке к операции по удалению грыжи желудка больной проходит комплексное обследование для выявления смежных заболеваний и оценки текущего состояния здоровья. Обнаружив выпячивание значительного размера или подозревая возможность его ущемления, врач назначает хирургическое лечение с обязательной предоперационной диагностикой, которая предполагает:
- биопсию стенок желудка;
- определение уровня PH;
- рентген желудка и двенадцатиперстной кишки;
- анализы мочи и крови.
За 10-12 часов до удаления грыжи оперируемому стоит отказаться от пищи, а накануне — от курения и алкоголя.
Наиболее эффективным способом удаления грыжи желудка в Москве считаются операции по методу Ниссена, стоимость которых зависит от вида доступа — открытого или лапароскопического. Фундопликация проводится для возвращения органов в их анатомически верное положение и предупреждения развития гастроэзофагеального рефлюкса.
- Открытое (лапаротомическое) хирургическое вмешательство чревато большими разрезами и многочисленными швами, длительным восстановлением, однако позволяет выполнить полную ревизию состояния брюшины и при необходимости устранить сопутствующие патологии.
- Лапароскопический метод относится к малоинвазивным, потому предусматривает малую потерю крови, незаметные шрамы от проколов и оперативность восстановления, повреждения смежных тканей ввиду точной визуализации поля поражения и высокой точности действий хирурга исключаются.
- Эндоскопический — инновационный способ устранения выпадения без проколов и повреждения тканей, с коротким реабилитационным периодом и минимальным риском возникновения осложнений.
Независимо от вида доступа к оперативному полю фундопликация предусматривает формирование циркулярной манжетки из передней и задней стенки желудка.
- Оперируя лапаротомическим способом, хирург получает доступ к зоне поражения через разрезы брюшины, где он проводит вправление и иссечение выпячивания с последующей установкой сетки из полимерных нитей или тканей пациента.
- В ходе лапароскопической процедуры инструменты и лапароскоп с камерой вводятся через небольшие надрезы, в которые нагнетается углекислый газ, увеличивающий рабочее пространство.
- Эндоскопическое вмешательство — через рот в пищевод вводится специальный аппарат, формирующий острый угол между желудком и пищеводом, а после — манжетка в районе пищеводно-желудочного соустья.
Лечащий врач определяет длительность и характер реабилитации после хирургического удаления грыжи желудка. После открытого удаления секвестра пациент соблюдает строгую жидкую диету и проводит в больнице до пяти дней, где за состоянием послеоперационных швов следит медперсонал. После лапароскопии прооперированный уже через один-два дня отправляется домой, регулярно выполняя перевязки мест проколов. По отзывам прошедших малоинвазивное удаление грыжи желудка людей, в послеоперационный период важно следовать рекомендациям докторов, носить специальный поддерживающий бандаж, ограничивать физическую активность и поднятие тяжестей, отказаться от газировки, шоколада, газообразующих продуктов, острой и кислой пищи, а после истечения четвертой недели выполнять гимнастику, усиливающую тонус мышц, делать поддерживающий массаж. Полный курс восстановления занимает от двух до шести месяцев в зависимости от сложности и объема резекции.
Цена операции по удалению грыжи желудка в Москве складывается из стоимости диагностических мер, выбранного типа оперативного вмешательства, продолжительности и объема реабилитационных мероприятий. Как правило, малоинвазивные процедуры дороже инвазивных, однако первые отличает короткое время восстановления и малая травматичность, а вторые — высокий риск развития осложнений.
Ведущие клиники Москвы проводят малоинвазивные операции по удалению грыжи желудка в амбулаторных условиях, используя современное лапароскопическое и эндоскопическое оборудование, передовые методики послеоперационной реабилитации и профилактики недугов.
источник

Хирургическое же вмешательство быстро устранит грыжу и обеспечит нормальную работу органов. О показаниях, противопоказаниях к нему, видах, особенностях процедуры, возможных осложнениях и способах их избежать читайте в данной статье.
Операция грыжи пищевода – не самая простая по исполнению. Но и заболевание не из легких. Речь идет о ситуации, когда из-за деформации мышечных пучков диафрагмы отверстие пищевода расширяется, и органы брюшины поднимаются вверх – в грудную полость. Человека при этом мучают изжога, расстройства пищеварения, срыгивание, ощущение комка в горле и другие неприятные симптомы.
При помощи хирургического вмешательства органы возвращаются на свои места – восстанавливается «анатомическая справедливость». Операция по удалению грыжи пищеводного отверстия диафрагмы (ГПОД) может проводиться открытым или закрытым способом. Первый вариант более травматичный. Предусматривает длинные разрезы на грудной клетке или передней фронтальной стенке брюшины. Имеет длительный срок реабилитации, а риск осложнений достаточно высок. В последнее время доктора все реже прибегают к нему.
Закрытое вмешательство носит название лапароскопия грыжи пищеводного отверстия диафрагмы, цена на которую может быть несколько выше, но результат лучше. Такой способ не предусматривает надрезов. Доступ к оперируемой области обеспечивается за счет проколов, сделанных лазерным скальпелем. Травматизм здесь минимален, период восстановления значительно короче. Так что когда нужна при диагнозе грыжа пищевода операция, лапароскопия – оптимальный выбор.

Удаление грыжи пищевода по Ниссену – из второй категории. Это самая часто применяемая сегодня методика. Реализуют ее в основном путем лапароскопии.
Хирургическое вмешательство считается оптимальным при лечении грыжи пищевода. Хотя в некоторых ситуациях пациенты имеют выбор: резать или бороться медикаментозно. Операция по удалению грыжи пищевода делается в обязательном порядке при наличии следующих показаний:
- консервативное лечение не приносит результата;
- открылось кровотечение;
грыжа является скользящей (высок риск ущемления);
- она очень большая, сопровождается рефлюкс-эзофагитом, транспортировка пищи по желудочно-кишечному тракту серьезно нарушена;
- оказывается давление смещенных органов на сердце;
- слизистая пищевода поддалась процессу дисплазии;
- развивается болезнь Баррета;
- в грыжевых «воротах» произошло защемление желудка.
Операция грыжи пищеводного отверстия диафрагмы не проводится:
- беременным женщинам;
- в период обострения хронических болезней;
- при активизировавшихся инфекциях;
- онкологическим больным;
- пациентам, страдающим заболеваниями крови (в частности, нарушением свертываемости);
- лицам, переживающим рецидив после уже перенесенных вмешательств при помощи абдоминального либо торакального доступа;
- в ситуациях, когда нижнюю часть пищевода невозможно вывести в брюшину.
В ходе подготовки к оперативному вмешательству пациенту необходимо пройти комплексное обследование. Ему делают рентген органов брюшины, определяют уровень кислотности желудочного сока, проводят манометрию пищевода. В обязательном порядке сдаются анализы мочи и крови. Проходятся терапевт, кардиолог, эндокринолог. Проводится консультация с анестезиологом.
Итак, если при грыже пищевода необходимо провести лапароскопическую операцию, осуществляя ее по методу Ниссена, хирург делает четыре-пять проколов в передней стенке брюшины. Это необходимо для введения эндоскопических инструментов. Далее в брюшную полость подается углекислый газ, расширяющий ее стенки (чтобы хирургу было где «развернуться»).
Диафрагма опускается сюда и ушивается. Вокруг дистального (нижнего) отдела пищевода оборачиваются и закрепляются стенки желудка. Формируется так называемая манжета, которую пришивают к ножке диафрагмы.
Все смещенные органы возвращаются хирургом на свои места (из грудной полости в брюшину). Когда анатомический порядок наведен, инструменты извлекаются. Места проколов зашиваются. Вся процедура занимает часа полтора-два. Проводится под общей анестезией.
ГПОД операция, отзывы чему доказательство, устраняет навсегда в подавляющем большинстве случаев. Риск рецидива составляет всего 3%. При лапароскопии пациент уже на следующий день может пить и вставать с постели, а домой его выписывают на вторые-третьи сутки. Спустя 14-21 день полностью восстанавливается трудоспособность.

Чтобы при диагнозе грыжа пищевода операция, цена которой зависит от клиники, дала максимальный результат, важно не допускать после нее:
- переедания;
- вздутия кишечника;
- запоров;
- сильного кашля;
- серьезных физических нагрузок;
- ношения тесной одежды, тугих поясов.
Осложнения обычно если появляются, то на раннем этапе восстановления. Могут разойтись швы, открыться кровотечение, начаться воспаление вследствие попадания в рану инфекции. Иногда у пациентов меняется голос, становясь более сиплым; нарушается процесс глотания. Самым страшным негативным последствием может стать рак пищевода.
В этом видео можно ознакомиться об одном из отзывов, который станет доказательством того, что состояние пациента улучшится после операции.
В настоящее время актуальны запросы «грыжа пищеводного отверстия диафрагмы операция отзывы», «грыжа пищевода операция лапароскопия цена», «грыжа пищевода операция отзывы» либо «грыжа пищевода операция цена лапароскопия». Обычно лапароскопия проходит хорошо. Об этом свидетельствуют многочисленные отзывы после операции на грыже пищевода реальных пациентов. Так, Татьяна из Новосибирска рассказывает:
— Два года моя мама пыталась жить с грыжей. Но в итоге та достигла больших размеров, а симптомы мучили все сильнее, и пришлось оперировать. В больнице пробыла неделю. Пила обезболивающее, но особо не жаловалась. Сейчас прошло уже полтора месяца. Признаки грыжи исчезли. Правда, диета жесточайшая…
Москвичка Светлана операцию по Ниссену перенесла всего 13 дней назад. Она говорит:
— У меня была аксиальная грыжа второй степени, сопровождающаяся рефлюкс-эзофагитом и эрозивным гастритом. Тут уже одними медикаментами не обойтись. Вообще, при грыже пищевода операция-лапароскопия цену имеет немаленькую, но мне делали по полису. Заплатить пришлось немного. Уже спустя 9 дней я вышла на работу. Прошло почти две недели. Чувствую себя нормально. Вся пища – только через блендер. И рацион расписан доктором на ближайшие полгода.
При диагнозе грыжа пищеводного отверстия диафрагмы операция стоимость действительно для многих имеет существенную. В клиниках Москвы она колеблется примерно от 90 до 135 тысяч рублей. Но жители столицы и области могут воспользоваться страховкой.
Если такой возможности нет или не хочется ждать очереди, придется раскошелиться. Дороже здоровья нет ничего на свете.
источник
Грыжа пищевода: как делают операцию, и как проходит реабилитационный период после хирургического лечения
Нужна ли операция при грыже пищевода? Не всегда. Оперативное лечение при ГПОД является единственным кардинальным методом терапии. При всех остальных методах лечения (без хирургического вмешательства) не устраняется причина болезни, все меры направлены на ослабление симптомов и предотвращение осложнений. Хирурги предпочитают консервативный путь лечения. Если есть возможность не делать операцию, то ее отодвигают на неопределенное время.
Существуют строгие показания к проведению операции:
- если консервативное лечение не дает результатов;
- большие размеры грыжи;
- осложнения ГПОД (защемление грыжи, стеноз пищевода, метаплазия слизистой, кровотечения).
При аксиальной ГПОД 1 степени и в большинстве случаев 2 степени операция не делается. Больному предписывается особый образ жизни, диета, медикаментозная терапия, используются методы народной медицины. При аксиальной грыже 3 степени операция показана. Ее делают, в основном в плановом порядке, после тщательной подготовки.
Большие размеры грыжи, конечно, являются одним из показаний для операции при ГПОД. Дело в том, что грыжа большого размера сдавливает торакальные органы, вызывая развитие кардиальной и пульмональной патологии. Кроме того, у таких пациентов часто возникает осложнения и ущемления ГПОД. Консервативное лечение таких больных практически всегда неэффективно. Ущемленные грыжи, требуют хирургического лечения, причем часто неотложного, однако выбор метода операции остается предметом дискуссии ученых.
Выделяют 4 степени ГПОД по объему:
- 1 степень – до 100 см³;
- 2 степень – до 300 см³;
- 3 степень – до 400 см³;
- 4 степень – свыше 400 см³.
Грыжи пищеводного отверстия диафрагмы 3-4 степени – это гигантские грыжи, при таких размерах оперативное лечение показано. Важным является тот факт, что отдаленные результаты операций при грыжах больших размеров весьма неудовлетворительны. До сих пор не определены четко показания и противопоказания к проведению различных вмешательств у пациентов со скользящими и фиксированными ГПОД.
- восстановления анатомически правильного расположения органов;
- устраняют грыжевые ворота;
- выполняют один из видов фундопликации, что позволяет восстановить нижний сфинктер пищевода (НПС) и угол Гиса.
Операцию проводят двумя способами:
- полостная операция с широким абдоминальным разрезом по срединной линии живота;
- лапароскопическая операция с применением эндоскопической оптики.
Операция длится 1-2 часа. Проводится операция по удалению грыжи пищевода в несколько этапов.
- Перед началом операции больному обязательно делают обезболивание. В случае ГПОД предпочтительным является местное обезболивание (возможна спинальная анестезия и общий наркоз).
- Возвращение органов в анатомически правильное положение.
- Ушивают растянутое эзофагеальное отверстие диафрагмы и делают пластику.
- Проводится один из видов фундопликации, для восстановления НПС и предупреждения рефлюкса.
Существует около четырех десятков различных модификаций операции при грыже пищевода. Каждая из них обладает своими достоинствами и недостатками. В каждом отдельном случае способ выбирает лечащий хирург, исходя из данных предварительного обследования и сопутствующей патологии пациента.
Основой операции является формирование симметричной манжетки из стенок дна желудка, ею окутывают пищевод на 270 градусов, оставляя свободным левый блуждающий нерв.
Операция по удалению грыжи пищевода по этой модификации дает меньшее число дисфагий в раннем послеоперационном периоде (по сравнению с классической фундопликацией Ниссена). Но она чаще осложняется рецидивами ГЭРБ.
Операция по методике Hill является наиболее эффективной из группы гастроплексий методикой. Она создает прочную фиксацию нижнего отдела пищевода к парааортальной фасции. Это дает возможность удержать этот отдел пищевода ниже диафрагмы, кроме того создается точка опоры для перистальтической активности органа. Отрицательной стороной методики является трудность выполнения и высокие требования, предъявляемые к оперирующему хирургу.
Операции при хиатальных грыжах пищевода проходят на фоне хронического воспалительного процесса, что нередко приводит к укорочению органа. У больных, прооперированных по классической методике, быстро наступает рецидив заболевания. По методике Черноусова часть желудка превращают в трубку сборивающими швами. Далее эту надставку пищевода симметрично окутывают желудочной стенкой, создавая манжетку, верхнюю часть которой фиксируют к пищеводу.
Метод Ниссена является самым распространенным при хирургическом лечении нефиксированных и параэзофагеальных грыжах пищевода. Основой операции является формирование из стенок дна желудка манжетки, окутывающей абдоминальный отдел пищевода со всех сторон. Если пищеводное отверстие диафрагмы очень велико, то ставят протез из нерассасывающегося синтетического материала.
Наиболее часто в настоящее время при операциях в отношении аксиальной грыжи пищевода пользуются лапароскопическим методом. Главными достоинствами лапароскопии является незначительная травматизация и короткий реабилитационный период.
При проведении лапароскопии делается 4 прокола в брюшной стенке, для введения лапароскопа и инструментария. Далее, вправляют в анатомически правильное положение органы брюшной полости, ушивают растянутое грыжевое отверстие, проводят фундопликацию по выбранному методу. При лапароскопических операциях риск рецидива минимальный, а при назначении дополнительной медикаментозной терапии, отрицательные последствия могут быть сведены к минимуму.
При лапароскопии, как при всякой другой операции, могут быть осложнения:
- кровотечения;
- перфорация внутренних органов;
- повреждение блуждающих нервов;
- вследствие раздражения поддиафрагмальной области и брюшины возможно появление болей в спине и левом плече.
Несмотря на это, лапароскопия является эффективным хирургическим методом лечения ГПОД. При правильном подходе и соответствующей квалификации хирурга, риск незначителен.
В наиболее оснащенных хирургических клиниках сейчас применяется эндоскопический метод с помощью специального аппарата Esophyx. Аппарат вводят через рот, с его помощью формируются острый угол Гиса, а также манжетка в месте соединения пищевода и желудка.
В ряде случаев во время проведения операции по поводу удаления грыжи пищевода, непосредственно после нее или через некоторое время могут возникнуть осложнения.
- Интраоперационные – последствия, возникающие в ходе операции.
- Кровотечения из паренхиматозных органов, сосудов желудка, диафрагмы.
- Перфорации пищевода, желудка.
- Повреждения стволов блуждающих нервов.
- Осложнения, возникшие после операции:
- Кровотечение.
- Перитонит.
- Непроходимость кишечника.
- Транзиторная дисфагия.
- Диарея.
- Поздние осложнения – сужение пищевода, рецидив заболевания, метеоризм.
После операции по поводу грыжи пищевода в оперируемой области в течение нескольких суток может сохраняться болезненность и отечность. Отек сужает просвет пищевода, что может вызвать преходящую дисфагию. Поэтому несколько дней больной может ощущать, что плохо проходит пища. Из-за преходящих нарушений моторики ЖКТ могут возникнуть проблемы с кишечником. Реакцией организма на операцию может быть повышение температуры до субфебрильных цифр, это не требует никакого лечения и проходит самостоятельно.
В постоперационный период назначают антибиотики, обезболивающие препараты, в случае нарушения моторики ЖКТ назначают прокинетики.
Уже на первые сутки больной может подниматься с кровати, употреблять жидкость. Швы снимаются на 7 сутки, после чего больной выписывается из стационара.
Питание после операции по поводу ГПОД такое же, как и после других полостных хирургических манипуляций.
В первый день – разрешается выпить немного воды (до 300 мл).
Во второй день – разрешено съесть немного жидкой пищи (супа-пюре на овощном бульоне, порцию жидкой каши на воде).
Постепенно прооперированный переводится на диету №1 по Певзнеру, из рациона должны быть исключены все продукты, вызывающие раздражение и метеоризм. Пища должна быть теплой и мягкой. Такой диеты больной должен придерживаться 1-2 месяца.
Если больному была сделана лапароскопическая операция, и осложнений не было, то больничный лист закрывают через 7 дней, если работа не связана с тяжелыми физическими нагрузками. Однако реабилитационный период на этом не заканчивается.
Длительность реабилитационного периода после оперативного удаления грыжи пищевода зависит от компенсаторных возможностей каждого конкретного больного, а также травматичности проведенного вмешательства.
В реабилитационном периоде следует придерживаться диеты №1 по Певзнеру не менее 2 месяцев, с последующим ее расширением под наблюдением врача. Есть надо в одно и то же время, небольшими порциями, увеличив число приемов пищи. Пища должна быть теплой, вареной (или приготовленной на пару).
В зависимости от метода, которым проводилась операция, интенсивность длительность болевого синдрома может быть различной. Так при лапароскопических операциях больной после выписки из стационара практически не испытывает болей, тогда как при полостных операциях боли могут быть длительными и сильными, зная это, врачи назначают обезболивающие средства.
Что касается физических нагрузок, занятий спортом, то их разрешают не раньше чем через 2,5 месяца после операционного вмешательства, если не было осложнений.
Очень важно исключить потребление алкоголя и курения.
Если операция прошла успешно, и больной тщательно соблюдал все врачебные рекомендации, то через 9-12 месяцев наступает полное восстановление организма и больной может вернуться к обычной жизни.
После операции по удалению ГПОД под руководством инструктора лечебную гимнастику начинают с первого послеоперационного дня в положении лежа. Инструктор показывает, как правильно надувать шарик, делать кашлевые упражнения, самомассаж ног, рук, живота. По мере расширения двигательного режима движения становятся более разнообразными, меняется исходное положение, увеличивается число повторений. Двигательный режим включает подъем и спуск по ступенькам, дозированную ходьбу в парке.
Основные задачи лечебной гимнастики сводятся к профилактике:
- бронхолегочных осложнений;
- тромбозов;
- пареза кишечника;
- контрактур плечевого сустава.
Прооперированный человек должен строго соблюдать диету в течение 8 недель. Диета после операции ГПОД должна соответствовать столу № 1 по Певзнеру. Диету назначает гастроэнтеролог, курирующий больного после операции, и только он может вносить в нее изменения. Все продукты должны быть свежими и высококачественными, не содержать консервантов и вкусовых добавок. Очень важно наладить режим приема пищи. Есть надо регулярно, в одно и то же время, маленькими порциями и часто.
После 8 недель начинается расширение пищевого режима. Процесс этот постепенный, требующий внимания пациента к своему здоровью. Если какие-то продукты вызывают боль или изжогу, от них надо отказаться. Только умеренность и постепенность дадут возможность пациенту, перенесшему удаление грыжи пищевода, перейти к общему столу без ущерба для здоровья.
Хирургическое лечение ГПОД проводится по строгим показаниям, когда отказ от операции грозит жизни и здоровью пациента. В последние годы проведено множество рандомизированных исследований по выявлению частоты осложнений ГПОД и рецидивов заболевания при проведении полостных и лапароскопических операций, по выявлению осложнений при применении различных операционных модификаций, с учетом как ранних, так и отдаленных осложнений.
В результате выявился явный приоритет лапароскопических операций над полостными. Хороший клинический эффект лапароскопии по удалению ГПОД отмечен почти во всех случаях. Рецидивы заболевания отмечались лишь в единичных случаях. Транзиторная дисфагия (до 1 месяца) чаще отмечается при циркулярной фундопликации.
Жизнь пациентов даже после успешной операции должна быть свободна от того, что вызвало заболевание. Больные должны:
- регулярно и правильно питаться,
- избегать физических и психических перенапряжений;
- полноценно отдыхать ночью,
- исключить алкоголь и курение.
Если ваш доктор рекомендует хирургическое лечение, значит, на то есть веские причины. В этом случае отказываться не стоит.
источник
Грыжа – это не просто выпячивание части органа через естественное образование или патологическое отверстие в различные полости, а еще и болезненный и эстетически неприятный дефект тела. Грыжи бывают разной локализации, поэтому дают различную симптоматику и, соответственно, требуют разного вида лечения.
Но не нужно бояться и выжидать «подходящего» момента обращения к врачу, когда состояние организма становится критическим. В настоящее время, удаление грыж в Нижнем Новгороде проводится в медицинском центре лучевой диагностики и эндоскопической хирургии «ТОНУС ПРЕМИУМ», где высококвалифицированные и опытные хирурги оказывают качественную помощь в восстановлении Вашего здоровья!
Перед проведением операции — удаление грыжи на передней брюшной стенке пациенту необходимо провести специальную подготовку:
- Предоперационное обследование:
предварительно врач назначает сдать анализ общие анализы крови и мочи, биохимический анализ крови, сделать рентгенографию грудной клетки, снять ЭКГ - Необходимо сообщить врачу о приеме лекарственных средств
- За несколько дней до операции
нужно отказаться от употребления алкоголя, курения, приема наркотических средств - Не принимать пищу за 8 часов до операции
и за 2-3 дня не употреблять пищу, которая способствует газообразованию в кишечнике - Соблюдение личной гигиены
— принять душ перед операцией
Пупочная грыжа – патологическое выпячивание внутренних органов через пупочное кольцо. Встречается у новорожденных и взрослых. Обратиться к хирургу нужно сразу после ее обнаружения, даже не смотря на то, что сначала грыжа легко вправляется в брюшную полость.
Своевременное удаление грыжи позволяет избежать ее защемления, которое может произойти в любой момент. Защемление грыжи приводит к некрозу (омертвению) клеток органа в грыжевом мешке, воспалению и перитониту.
Методы современной хирургии по удалению пупочных грыж сводят риск возникновения рецидива к нулю и обеспечивают короткий срок реабилитации:
- Удаление грыжи открытым методом (традиционным):
Содержимое пупочного мешка возвращают в брюшную полость, а пупочное кольцо закрывается специальным эндопротезом – стерильной полипропиленовой сеткой, которая замечательно воспринимается организмом. Она обрастает окружающими тканями, и рецидив не возникает. - Удаление грыжи методом лапароскопической пластики:
Удаление грыжи производится под общей анестезией через небольшие проколы в брюшной полости с помощью специальных манипуляторов и видеокамер. Грыжевой мешок рассекают изнутри, вправляют внутренние органы и устанавливают эндопротез.
Используются современные сетчатые эндопротезы импортного производства (Европа или США).
Если есть защемление, то при удалении пупочной грыжи проводят:
- иссечение омертвевших тканей и дальнейшее восстановление структур покровных тканей.
- при нагноении – удаление грыжевого мешка с его содержимым.
После удаления участка защемленной кишки на концы здоровых петель накладывают анастомоз.
Паховая грыжа – это выпячивание органов в полость пахового канала, который расположен с обеих сторон в паховых областях живота. В норме у мужчин в паховых каналах размещены семенные канатики, а у женщин – круглые связки матки. Иногда случается так, что содержимое грыжевого мешка, спускаясь по паховому каналу, выпадает в мошонку. В таком случае, выбухание будет не только в области паха, но и в мошонке. Это пахово-мошоночная грыжа.
При удалении пупочной грыжи лапароскопическим методом послеоперационный период протекает быстрее и легче, чем при эндопротезировании.
Операцию по удалению паховой грыжи проводят под общей анестезией. Выполняют:
- Открытую (традиционную) операцию по Лихтенштейну:
Через разрез по вдоль паховой связки и надлежащих тканей, извлекают и иссекают грыжевой мешок. После, производят пластику пахового канала — устанавливают сетчатый имплантат на переднюю паховую стенку для предотвращения рецидива. После удаления грыжи паховой области открытым методом вставать с постели разрешается через 2-3 дня, швы снимают на 10 день. После выписки нужно исключить физические нагрузки в течение 3-4 месяцев. - Лапароскопическое удаления паховой грыжи:
Заключается в удалении грыжи через 3 прокола в передней брюшной стенке и закреплении переднего отверстия пахового канала сетчатым имплантатом.
Преимущества этого метода:
- короткий послеоперационный период
- небольшой болевой синдром
- быстрое возвращение к трудовой деятельности
Кроме этого, в период реабилитации после удаления грыжи также не рекомендуется принимать в пищу продукты, способствующие газообразованию в кишечнике.
Цена на операцию по удалению грыжи в Нижнем Новгороде учитывает вид грыжи, метод удаления и используемые материалы. Составляется индивидуально для каждого пациента в соответствии прайс-куранту.
Записаться на прием в МЦ “ТОНУС ПРЕМИУМ” вы можете по телефону 8 (831) 411-13-13
источник
Грыжа пищеводного отверстия диафрагмы образуется в результате изменения местоположения органов брюшной полости (абдоминального отрезка пищевода, кардиальной части желудка, петель кишечника) путем их смещения в грудную полость. Заболеванию больше подвержены женщины, риск развития патологии выше в более старшем возрасте. Грыжа пищеводного отверстия диафрагмы не сопровождается специфическими симптомами, поэтому ее часто принимают за другие заболевания органов ЖКТ.
Если вас беспокоят изжога, отрыжка, боли в желудке сразу после еды или сильной физической нагрузки, при наклонах вперед, обязательно обратитесь к хирургу, чтобы подтвердить или исключить грыжу пищевода.
Высокая квалификация хирургов и опыт лечения послеоперационных грыж
Применение современных методов и сетчатых имплантов
Быстрое восстановление после операции. Пациент находится в стационаре до 3-х дней
Выбор методики лечения зависит от вида грыжи и степени заболевания. Как правило, аксиальная грыжа пищевода I–II степени поддается консервативной терапии. При диагностированной фиксированной или комбинированной грыже наши врачи проводят хирургическое лечение. Все параэзофагеальные грыжи, при которых имеются симптомы, подлежат хирургическому лечению. Кроме того, часто грыжи проявляются «внежелудочными» симптомами, такими, как кашель, боли за грудиной, иногда развивается бронхиальная астма, хронический бронхит. При этих симптомах рекомендуем обратиться к хирургу, чтобы понять, не связаны ли эти они с грыжей пищеводного отверстия диафрагмы.
Очень важно своевременно выявить и устранить патологию, поскольку ущемление грыжи пищевода способно привести к нарушению кровообращения сдавленных органов, а в худшем случае – возникновению сепсиса.
Проведение хирургического лечения грыжи пищеводного отверстия диафрагмы позволит восстановить естественное расположение смещенных органов и возобновить функционирование антирефлюксного механизма.
Хирургическое лечение грыжи – непростая задача, с которой успешно справляются специалисты Центра хирургии «СМ-Клиника».
Суть вмешательства – в создании особой «манжеты», которая позволяет сузить диафрагмальное отверстие пищевода и не пропускать туда содержимое желудка. Операция проводится через разрез (открытым) или через проколы (лапароскопическим) способом. Наши врачи выбирают наименее травматичные методики, поэтому отдают предпочтение лапароскопическим операциям:
Лапароскопическая пластика с фундопликацией
Это малотравматичная операция, отличающаяся коротким реабилитационным периодом и сниженным болевым синдромом благодаря отсутствию больших разрезов.
Высокая квалификация и опыт врачей
Хирурги Центра — высококвалифицированные специалисты, имеющие значительный опыт работы в России и за рубежом.
Крупный хирургический центр
В Центре хирургии – 10 операционных и более 80 оперирующих специалистов по всем направлениям современной хирургии.
Современные малотравматичные методики
Выполняются эндоскопические и лапароскопические операции через мини-проколы, а также радиоволновая бескровная хирургия.
Специалисты Центра разрабатывают тактику хирургического лечения и программу реабилитации для каждого пациента.
Каждый пациент находится под наблюдением лечащего врача и медицинских специалистов до самой выписки. Стационар оснащен палатами интенсивной терапии.
Круглосуточный комфортабельный стационар
Круглосуточное медицинское наблюдение, высокая квалификация врачей и медицинских сестер, комфортабельные палаты, индивидуальное меню.
Комплексное лечение с использованием современных возможностей восстановительной медицины значительно сокращает процесс реабилитации.
Транспортировка пациента из любых регионов
Собственная Служба скорой помощи обеспечивает медицинскую транспортировку и госпитализацию пациентов в наш стационар из любых городов и регионов.
По типу делятся на две категории:
- аксиальные «скользящие» грыжи,
- параэзофагеальные (грыжи рядом с пищеводом)
Параэзофагеальные грыжи делятся на четыре типа:
- I – аксиальная грыжа;
- II – параэзофагеальная грыжа, при которой кардия и дно желудка находятся в заднем средостении;
- III – параэзофагеальная грыжа, при этом большая часть желудка находится в заднем средостении;
- VI– параэзофагеальная, при которой помимо желудка в заднем средостении находятся и другие органы.
Примерно у половины больных с диагнозом «хиатальная грыжа пищеводного отверстия диафрагмы» заболевание протекает без симптомов. Подобная ситуация характерна для скользящих грыж I–II степени. В остальных случаях патология сопровождается симптомами, характерными для заболеваний ЖКТ и сердечно-сосудистой системы, что значительно усложняет постановку диагноза. Чаще всего больных беспокоят:
- изжога,
- отрыжка,
- икота,
- cложности при прохождении пищи вдоль пищевода,
- боли, которые возникают в эпигастральной области, за грудиной или в подреберье – их часто принимают за сердечные;
- хронический кашель, особенно по утрам и ночью.
Для диагностики патологии в Центре хирургии «СМ-Клиника» применяют современные методы:
- • фиброгастродуоденоскопию;
- • рентгенологическое обследование органов брюшной полости с пробой Вальсальвы;
- • pH-метрию пищевода и желудка;
- • КТ брюшной полости с пероральным контрастированием;
- • МРТ брюшной полости;
- • анализы крови, мочи, кала.
В зависимости от результатов обследований врач может рекомендовать проведение дополнительных манипуляций, например, исследование моторики желудка, эндоскопическую биопсию пищевода и др.
В начале заболевания обычно применяют консервативную терапию, направленную на снятие неприятных симптомов (изжоги, отрыжки), восстановление моторики желудка, купирование болевого синдрома. Однако часто медикаментозное лечение оказывается неэффективным. В этом случае наши врачи рекомендуют проведение эффективной операции: лапароскопической пластики грыжи с фундопликацией. Опираясь на клиническую картину, специалисты Центра хирургии «СМ-Клиника» выбирают оптимальную методику выполнения операции. В ходе вмешательства врач создает из стенок желудка манжету, которой на 360° «оборачивает» абдоминальный отдел пищевода – это препятствует забросу содержимого желудка в пищевод. Если в ходе обследования помимо грыжи была выявлена гипомоторика пищевода, при фундопликации пищевод окутывают манжетой на 180–270°. Органы, переместившиеся в грудную полость, врач возвращает на их обычное место в брюшной полости.
Лапароскопия грыжи пищеводного отверстия диафрагмы позволяет быстро избавиться от неприятных ощущений, сопровождающих заболевание, исключить риск ущемления и через 2–3 недели вернуться к обычному образу жизни.
Для уточнения цен на удаление грыжи пищеводного отверстия диафрагмы и записи на консультацию к хирургу Центра «СМ-Клиника» обращайтесь к нашим операторам по телефону +7 (495) 777-48-49.
источник
Найдена информация о 5 подходящих медицинских центрах. Удаление грыжи — цены и отзывы. Сравнительная таблица медицинских центров Нижнего Новгорода, где есть удаление грыжи. Как лечить грыжу?
Грыжа является выпячивание внутренних органов или их каких-то частей под кожу, во внутренние полости или межмышечные пространства через отверстия в анатомических образованиях, при этом не приводя к нарушению целостности кожного покрова. Грыжа у взрослых не является редкостью, диагностику и лечение этого заболевания проводят врачи-хирурги.
На нашем портале собраны телефоны и адреса частных клиник или медицинских центров Нижнего Новгорода, в которых назначается лечение или проводится операция по удалению грыжи. Мы собрали стоимость консультации врачей, а также цены на проведение хирургического вмешательства, позволяющего удалить грыжу. Оценить квалификацию хирургов и оценить их подход помогут отзывы пациентов, уже прошедших лечение грыжи.
В зависимости от состояния пациента врач выбирает наиболее подходящую технику оперирования, при которой вправляется грыжевое выпячивание, после чего ушиваются края грыжевого дефекта. В зависимости от показаний, передняя брюшная стенка укрепляется сетчатым эндопротезом, который гарантирует исключение рецидива в дальнейшем и уменьшает сроки восстановления после хирургического вмешательства.
В большинстве случаев оперировать грыжу нет необходимости, со временем стихают симптомы болезни и наступает ремиссия. Около 70% пациентов наблюдает улучшение состояния в течение 12 недель, процент увеличивается на более продолжительных сроках. Хирургическая операция на грыжу требуется в редких случаях, как крайняя мера, если консервативные методы лечения оказываются бессильными перед болевым синдромом.
Диагноз врач выносит на основании слов и осмотра пациента, после оценки состояния его пахового канала. В некоторых случаях для диагностики используется УЗИ, но зачастую специалист может определить заболеваний и без его назначения.
Удаление паховой грыжи возможно только при помощи операции, во время которой вскрывается грыжевой мешок, а выпяченные органы помещаются обратно в брюшное пространство. После этого хирург проводит пластику в области пахового канала. Также может использоваться укрепление оболочки пахового канала при помощи специальной сетки из синтетического материала: дакрона, капрона, тефлона и других.
Операция по удалению паховой грыжи с последующей пластикой проводятся под местной анестезией, иногда врач может назначить общий наркоз. Если развивается двусторонняя грыжа, повторная операция на второй грыже проводится только через несколько месяцев — единовременная операции не выполняется.
На протяжении двух дней после удаления грыжи пациенту положен постельный режим. Исключаются всевозможных физические нагрузки, которые могут привести к повышению внутреннего давления и негативному влиянию на состояние послеоперационного шва.
источник
Отделение обладает поливалентным профилем, что делает его одним из немногих в России, где выполняется весь спектр вмешательств при любых хирургических заболеваниях пищевода и желудка, как злокачественных, так и доброкачественных.
В практике отделения сохраняется приоритет больших по объёму одномоментных операций: после резекционного этапа всегда выполняется пластический этап, то есть восстановление пищеварительного тракта.
Так, эзофагэктомия (удаление пищевода) традиционно выполняется в формате его резекции с одномоментной эзофагопластикой. Для создания «искусственного» пищевода используется весь имеющийся у пациента висцеральный резерв — в первую очередь, желудок, затем толстая и тонкая кишки.
Гастрэктомия (удаление желудка) или резекция желудка при опухолевых заболеваниях всегда завершаются физиологичными способами его реконструкции.
Радикальное хирургическое лечение рака желудка, в т.ч. с переходом на пищевод — дистальная и проксимальная субтотальная резекция желудка, гастрэктомия с расширенной лимфодиссекцией D2.
На реконструктивном этапе после удаления желудка (гастрэктомии) принципиально включаем двенадцатиперстную кишку в пассаж пищи (редуоденизация) и создаём «искусственный» желудок путем клапанной или резервуарной еюно- или кологастропластики. Реконструкция после проксимальной резекции желудка выполняется путём перемещения изоперистальтического сегмента тощей кишки на сосудистой ножке между пищеводом и культей желудка (операция Merendino-Dillard’a).
Один из бесспорных приоритетов Отделения — выполнение повторных реконструктивных вмешательств на пищеводе и желудке при рецидивах заболеваний (в том числе опухолевых). Здесь проведено около 100 таких операций.
Наш опыт выполнения хирургических вмешательств при раке пищеводно-желудочного перехода один из самых больших в стране — более 150 операций.
Кроме того, в отделении выполняют различные варианты антирефлюксных вмешательств и операций на кардии, в том числе повторных. Вообще повторные реконструктивные вмешательства на пищеводе и желудке у больных, ранее многократно и не всегда удачно оперированных на этих органах, занимают особое место в практике отделения. Доступ и объём таких операций, а также способ реконструкции всегда подбираются для больного индивидуально.
Мы продолжаем традиции и сохраняем принципы классической отечественной школы пищеводной и желудочной хирургии. В то же время в спектре операций, выполняемых в отделении, наряду с современными стандартными вмешательствами используются методики реконструкции пищеварительного тракта в оригинальных модификациях, которые редко применяются даже в специализированных стационарах.
К числу новаторских методик относится эзофагогастрэктомия (удаление пищевода и желудка) с реконструкцией левой половиной толстой кишки в изоперистальтической позиции с пищеводным анастомозом на шее.
Как альтернатива традиционным способам замещения желудка после его удаления, в отделении применяются оригинальные модификации клапанной и резервуарной еюногастропластики с физиологичным восстановлением пассажа пищи по двенадцатиперстной кишке.
В отделении проводится комбинированное лечение онкологических больных раком пищевода и желудка, когда реконструктивные хирургические вмешательства дополняются системной неоадьювантной и адьювантной полихимиотерапией.
В Институте им. А.В.Вишневского разработаны протоколы периоперационного (до и после операции) ведения больных и их ускоренной реабилитации. Следование этим протоколам позволяет успешно выполнять большие по объёму и технически сложные реконструктивные вмешательства (эзофагэктомию, гастрэктомию, мультивисцеральные резекции) не только у молодых и относительно сохранных пациентов, но и у больных старше 80 лет, с тяжёлой сопутствующей патологией сердца, сосудов, легких, почек, с сахарным диабетом и др.
Наше отделение — единственное в России, имеющее опыт выполнения 200 операций эзофагоэктомии с одномоментной пластикой пищевода по протоколу рациональной ускоренной периоперационной реабилитации.
Внедрение концепции ускоренной периоперационной реабилитации (технология ERAS/fast-track) позволяет нам добиваться успешного хирургического лечения даже самых сложных категорий пациентов – тех, кто имеет тяжёлую сопутствующую патологию, а также «отказных» онкологических больных. При этом средний срок послеоперационного пребывания пациента в стационаре составляет 8,5 дней.
источник
Как лечить грыжу желудка, и что это такое? Чтобы понимать, как лечить, стоит разобраться, почему появляется такая патология. Существует немало факторов, провоцирующих развитие параэзофагиальной грыжи.
Тем не менее, заболевание может быть и врожденным. В таких случаях оно связано с пороком развития желудка еще в пренатальный период и требует обязательного оперативного вмешательства еще в детском возрасте.
Выпячивание в области ослабленной диафрагмы может отличаться, зависимо от течения и локализации:
- Фиксированная грыжа желудка отличается выходом органа в области диафрагмы без возможности обратного восстановления анатомического положения. Такое выпячивание чаще приводит к защемлению;
- Нефиксированные грыжи желудка характеризуются восстановлением анатомического положения органа в состоянии покоя. Такое заболевание легче поддерживать консервативными методами, но оно может перейти в фиксированную грыжу;
- Врожденная: развивается еще в период внутриутробного развития, диагностируется чаще уже у взрослых, может быть как фиксированной, так и нефиксированной;
- Выпячивание атипичной локализации.
Важно! Грыжи в области диафрагмы сложно выявить сразу после появления заболевания, так как внешнего дефекта, как при других видах выпячивания, не наблюдается.
Все грыжи по месту дислокации делятся на внутренние и наружные. Скользящая грыжа желудка (внутренняя) проявляется:
- выдавливанием органа через расширенное отверстие диафрагмы;
- если присутствуют врожденные дефекты диафрагмы;
- если есть истонченные ткани в верхней части диафрагмы (связано с возрастными изменениями);
- после травмы диафрагмы (трещины, разрыва).
Наружная грыжа проявляется:
- врожденных или полученных дефектах брюшной стенки;
- из-за растяжения брюшины вследствие ожирения или природной слабости мышц пресса (может быть множественной).
Примерно в 40-60% случаев протекает заболевание бессимптомно, либо отмечаются стертые клинические признаки, которые нередко не принимаются за свидетельства серьезного нарушения.
- Болевые ощущения в эпигастрии, иррадиирующие в спину или поясницу.
- Мучительная изжога, на голодный желудок в том числе.
- Удушье и кашель, особенно во время сна.
- Отрыжка и икота.
- Некоронарные кардиалгии – боли за грудиной, не связанные с сердечно-сосудистой патологией.
- Отсутствие аппетита, потеря веса.
- Также бывает экстрасистолия (внеочередные сердечные сокращения) и иные нарушения ритма.
Зачастую такие пациенты долго и безуспешно лечатся у гастроэнтерологов и кардиологов.
Не каждый больной может самостоятельно выявить заболевание, потому что не всегда оно сопровождается сильными болями. Основные симптомы, которые могут указывать на образование грыжи желудка:
- Боли в области желудка во время приема пищи,
- Сбои в работе сердца,
- Отрыжка и изжога,
- Боли во время физической активности.
Хотя все эти симптомы могут указывать и на другие заболевания. Но, тем не менее, это причины, чтобы обратиться к врачу и пройти обследование.
Поставить диагноз можно после обследований:
- УЗИ органов брюшной полости;
- Рентген;
- Эзофагогастроскопия.
Амбулаторно проводятся следующие исследования:
- Жалобы, анализ анамнеза.
- Электрокардиография, чтобы исключить кардио-васкулярную патологию.
- Эндоскопия пищевода и желудка.
- Рентгеноскопия желудка.
По показаниям могут быть назначены дополнительные консультации кардиолога (при подозрении на сердечно-сосудистую патологию) и гастроэнтеролога (для коррекции имеющегося лечения).
Обследование пациента проводит хирург и гастроэнтеролог, включая инструментальные и лабораторные методы. Правильная диагностика помогает вовремя устранить причины заболевания и начать адекватное лечение: медикаментозное или хирургическое.
Пациенту с подозрением на выпячивание в области желудка назначается рентгенологическая диагностика, определение рН желудочного сока, гистологическое исследование стенок пищевода и желудка. Обязательно проводится гастроскопия, позволяющая изучить слизистую оболочку желудка.
Исследование проводится эндоскопом, что позволяет врачу визуально оценить желудок и его нарушения.
Грыжу диафрагмы желудка диагностируют с помощью гастроскопии, рентгена грудной клетки и органов пищеварительной системы. Для постановки более точного диагноза, врачи проводят:
- биопсию желудка и стенок пищевода;
- анализ каловых масс на наличие крови;
- измерение атмосферного давления в желудке и пищеводе.
Самое распространенное осложнение – уменьшение размеров желудка. Связано это с тем, что слизистая постоянно воспалена и организм пытается это как-то компенсировать.
Пищевод уменьшается, а диафрагмальная грыжа, наоборот, увеличивается в размерах и занимает всё больше места в грудной полости.
Внутреннюю грыжу желудка чаще всего лечат медикаментами. Это заболевание всегда сопровождается забросом желудочного содержимого в пищевод, потому снятия воспаления с его стенок – первоочередная задача врачей.
Практически всё лечение направлено на защиту пищевода от агрессивного воздействия желудочного сока. Для этого врачи прописывают пациентам обволакивающие препараты.
Примерно через 2-3 недели после начала их применения боли во время еды проходят совсем.
Хиатальная грыжа желудка потребует оперативного вмешательства, если она ущемлена, провоцирует грубые нарушения пищеварения, сопровождается сильным сужением пищевода, кровотечениями и совсем не реагирует на медикаментозное лечение.
Если желудок чрезмерно мобилен, врач может закрепить в брюшной полости швами.
90% людей не задумываются о том, такое грыжа желудка, пока врач не назначит им препараты для консервативного лечения этого недуга. Вся терапия первоначально базируется на том, чтобы максимально уменьшить кислотность желудка.
Иначе грыжи желудка последствия продемонстрируют себя в виде язв и появления хронической непроходимости пищевода. Для этого используют антациды.
К ним относится алмагель, смекта и аналогичные препараты.
Прокинетики вступают в борьбу за здоровое пищеварение на втором этапе лечения. Они повышают тонус мышечного клапана, находящегося между желудком и пищеводом. Под их воздействием желудок начинает работать правильно, излишняя мобильность исчезает. Антациды и прокинетики принимают отдельно от еды.
Если вовремя не начать лечение, болезнь может иметь последствия:
- Рак желудка,
- Язвенная болезнь,
- Гастрит,
- Сужение желудка,
- Анемия.
Поэтому не стоит игнорировать симптомы и обратиться к специалисту. Все проблемы с пищеварением и органами брюшной полости взаимосвязаны, и любое из них можно вылечить на ранних стадиях. Если есть желание, можете проконсультироваться с гастроэнтерологом на нашем сайте.
Однако если диагностировать заболевание вовремя, то операции можно избежать. Если появились симптомы, необходимо обязательно придерживаться строгой диеты. Диета требует:
- Чтобы все блюда были теплыми, важно не употреблять пищу слишком горячей;
- Пища должна быть мягкой;
- Необходимо полностью исключить жареное и жирное, алкоголь и курение, ведь они зачастую представляют причины заболеваний желудка;
- Диета предполагает дробное питание маленькими порциями;
- Ни в коем случае нельзя переедать и есть перед сном.
Медикаментозное лечение должен назначать специалист. Кроме медикаментозного лечения, необходимо соблюдать все рекомендации касательно питания и образа жизни. Какие препараты может назначить врач больному с диагнозом грыжи желудка:
- Ррепараты, которые уменьшают секрецию желудка;
- Слабительные средства при запорах;
- Медикаменты, которые повышают мышечный тонус.
При диагнозе грыжа желудка лечение должно быть комплексным. На ранней стадии грыжа поддается лечению народным средствам. Можно попробовать несколько рецептов.
Грыжи ПОД лечатся медикаментозно, методами физиотерапии, изменением образа жизни и назначением строгой диеты. Но есть показания к радикальному лечению.
Операция назначается в таких случаях:
- Ущемление грыжи с риском перфорации органа.
- Предраковые процессы ЖКТ.
- Внутреннее кровотечение, перфорация.
- Тяжелые нарушения пищеварения, которые не устраняются медикаментозно.
| Города | Цена операции |
| Москва | 80 000 рублей |
| Екатеринбург | 70 000 рублей |
| Санкт-Петербург | 65 000 рублей |
| Омск | 40 000 рублей |
| Нижний Новгород | 56 000 рублей |
| Самара | 70 000 рублей |
| Волгоград | 60 000 рублей |
| Киев | 4 250 грн |
| Харьков | 3 500 грн |
Заболевание, безусловно, опасно, если оно «предоставлено самому себе», либо больной предпочитает лечение народными средствами. Клиническое течение будет представлять собой чередование обострений и ремиссий, а в итоге все может закончиться экстренной госпитализацией.
Если она полностью фиксирована, ее размеры не увеличиваются. Кроме того, относительно крупные грыжи обладают меньшей подвижностью, поэтому их рост более медленный.
Отсутствие лечения чревато осложнениями, которые существенно ухудшают прогноз и течение заболевания. Наиболее частые осложнения – появление пищеводного рефлюкса, эзофагита, а также ущемление грыжи, гастрит, язва, кровотечения и многие другие, которые развиваются в 15% случаев не леченых грыж.
Не рискуйте! Обращайтесь за медицинской помощью своевременно.
Грыжу в желудке предупредить легко, а вот лечить этот недуг непросто. Потому, если вы заметили грыжи желудка симптомы, такие как повышенное газообразование, изжогу или небольшой дискомфорт в области диафрагмы, чтобы предотвратить нежелательные последствия, пересмотрите своё меню, привычки и питание.
Если вы не хотите, чтобы грыжа диафрагмы продолжала увеличиваться в размерах, то измените своё меню. Лучше всего, если ваш рацион будет составлен в соответствии с основными постулатами дробного питания:
- Есть 5-6 раз в день маленькими порциями.
- Исключить из рациона чрезмерно жирную, солёную и сладкую пищу.
- Пить больше воды.
- Есть минимум за 3 часа до сна.
Меню должно включать побольше клетчатки, фруктов и овощей. Однако, продукты, способствующие газообразование и изжоге, следует ликвидировать из рациона. Помимо кардинального изменения меню, необходимо отказаться от газировки, алкоголя и курения. Придётся забыть о том, чтобы поспать после плотного обеда. Все физические нагрузки, даже самые лёгкие и случайные, после еды исключаются.
Меню при грыже желудка должно быть сбалансированным по калорийности. Огромные скачки энергетической ценности завтраков и ужинов недопустимы, иначе желудок опять начнёт вырабатывать повышенное количество сока.
Нужно учиться спать на правом боку, т.к. в этом положении желудочное содержимое в меньшем количестве попадает в пищевод. Пить перед едой нельзя, т.к. вкупе с пищей она снова увеличит объём желудка, вызвав обострение болезни.
Любые заболевания, которые связаны с пищеварительной системой, в том числе и с желудком, могут принести много неприятностей.
Боль в грудной клетке, изжога, отрыжка, тошнота, все это является симптомами развития желудочной грыжи. К сожалению, в группе риска находятся более 50% людей в возрасте от 55 лет .
Но при правильном подходе и своевременной диагностике, можно избежать многих осложнений.
Строение человеческого организма cформировано так, что грудной и брюшной отдел отделены друг от друга диафрагмой, в ней есть отверстие, через которое проходит пищевод. У здорового человека мышцы и соединительные волокна диафрагмы преграждают попадание брюшных органов в грудную клетку.
Заболевание, при котором, часть желудка выходит за пределы брюшины, в грудную полость, называют грыжей пищевого отверстия диафрагмы (ГПОД) или грыжей желудка. На начальных стадиях болезнь легко можно вылечить, но при запущенном случае придется прибегать к операционному вмешательству.
Это заболевание можно классифицировать следующим образом:
1 По происхождению грыжи. Различают врожденные и приобретенные.
2 По развитию клинической картины. Выделяют первичные на начальной стадии, рецидивирующие и развивающиеся вследствие травмы или операции.
3 По стадии развития. Различают начальные, при котором пищевод не выдавлен наружу, в пределах грыжевого канала и наружные. В свою очередь они подразделяются по месту локализации грыжевой опухоли.
Грыжа желудка опасна тем, что может вызвать защемление внутренних органов: желудка, пищевода, кишечника и развить такие неприятные заболевания как язва, рубцовое сужение пищевода, рефлюкс-эзафогит (болезнь при которой желудочный сок попадает в пищевод и разъедает его стенки).
Грыжа может возникнуть в результате:
1 Возрастных изменений организма, вследствие дегенерации мышечных тканей и биомеханическим ослаблением соединительных тканей.
2 Повышенного внутрибрюшного давления. Этому может быть несколько причин:
- хронический твердый стул (запор);
- скопление газов;
- чрезмерные физические нагрузки, усердное занятие спортом;
- травмы живота (сильный удар, травма при падении);
- перенесенная беременность и роды.
3 смещение внутренних органов, из-за искривления позвоночника.
4 Слабые мышцы брюшных стенок. Это так же может быть следствием многих причин:
- плохая генетика;
- резкая потеря веса;
- лишний вес;
- перенесенные тяжелые заболевания;
- плоскостопие.
5 Переедание, неправильное питание.
6 Постоянное перенатуживание, длительный кашель и сильное чихание.
7 Врожденна аномалия
Очень важно для успешного лечения заболевания, своевременно поставить диагноз и обратиться к врачу. Для этого необходимо обратить внимание на следующие симптомы, которые указывают на развитие заболевания:
1 Болевой синдром. Боль может проявляться в виде изжоги, боли в грудине, как при стенокардии. Болевые ощущения возникают в области передней стенки живота, загрудиной, реже отдавая в шею или лопатки. Это связано с тем, что при грыже, брюшные органы поднимаются выше, в сторону грудины. Боль может возникать в следующие моменты:
- после еды, особенно при переедании;
- в лежачем положении;
- при наклонах вперед/назад;
- во время или после физических упражнений.
2 Отрыжка, горьким или кислым, сразу после приема пищи. Это случается из-за того, что в пищевод проникает продукты из желудка.
3 Расстройство, нарушение акта глотания. Это указывает на тяжелую степень течения заболевания и развития пищеводной непроходимости.
4Кровотечении и кровяные следы в кале.
При наличии симптомов грыжи у пациента, ему назначают следующее обследование:
1 ФГС (эзофагогастроскопия). Метод внутривенного осмотра органов человека при помощи фиброэндоскопов, т.е.
введение через глотку, внутрь желудка человека, специального шланга, на конце которого находится микро видеокамера.
Такой способ позволяет изучить внутренние изменения, происходящие в желудке (пищеводе) и при необходимости взять образец ткани на биопсию.
2 Рентген органов пищеварительной системы. Назначается после подтверждения диагноза, для уточнения размера грыжи.
Для исключения развития осложнений, могут быть назначены дополнительные исследования:
- биопсия ткани желудка (пищевода);
- исследования кала на наличие следов крови;
- определение атмосферного давления и уровня кислотности в желудке (пищеводе).
Чаще всего грыжу желудка лечат консервативными методами. Условно выделяют три этапа терапии:
1 Строгая диета. Она заключается в принципе дробного и правильного питания.
2 Прием лекарственных препаратов, который назначает лечащий врач после постановки диагноза. Выделяют три типа лекарств для лечения желудочной грыжи:
- антисекреторные (Лансопра-зол, лансопразол, омепрозол). Они направлены на уменьшение кислотности и количества желудочного сока;
- слабительные и средства необходимые для повышения мышечного тонуса (Мотилиум, церукал);
- антациды, препараты применяемые для нейтрализации соляной кислоты, которая вырабатывается вместе с желудочным соком.
3 Отказ от вредных привычек, курения, употребления алкогольных напитков, неправильной еды.
Операционное вмешательство назначается при следующих случаях:
- большая грыжа ( желудочная грыжи оперируется если она занимает 1/3 размеры пищевода);
- защемление грыжи;
- при развитии осложнений (сужение пищевода, кровотечение);
- запущенные случаи, которые мешают нормальному пищеварению и не лечятся медикаментозно;
- тяжелая степень эзофагита (воспаление мягких тканей пищевода);
- аномальное строение пищевода.
Чаще всего для операции используют метод лапароскопии. При таком способе, операция проходит быстро и менее травматично. К противопоказаниям хирургического вмешательства можно отнести беременность, сахарный диабет, раковые опухоли, заболевания сердечно-сосудистой системы.
О методах лечения грыжи рассказывает профессор Елена Малышева в своей передачи.
Вот несколько правил, которых нужно придерживаться при соблюдении диеты больным с грыжей желудка:
1 Дробное питание, 5-6 раз в день. Такой принцип позволяет не переедать больному.
2 Последний прием пищи должен быть не позднее 3 часов до сна.
3 Рацион питания должен быть подобран таким образом, чтобы еда не раздражала желудок и усиливала уровень кислотности. Нужно отказаться от жареного, пряного, острого и сладкого.
4 Стоит убрать из рациона продукты, повышающие газообразование:
- молоко;
- черный хлеб и дрожжевая выпечка;
- бобовые;
- капуста (белокочанная, брокколи, квашеная или свежая);
- виноград.
5 Добавить в ежедневный рацион продукты, имеющие слабительный эффект:
- чернослив;
- тыква;
- хлеб с отрубями;
- семя льна;
- красная свёкла.
6 Исключите из рациона, те продукты которые провоцируют изжогу.
По статистике грыжей желудка страдает почти 70% людей пожилого возраста. Поэтому стоит уделять особое внимание своему рациону питания, чтобы уменьшить риск развития заболевания.
- Больным с диагнозом грыжа желудка нужно забыть про сон после обеда. Лучше пройдитесь на свежем воздухе около часа.
- Если вы делаете зарядку, то избегайте упражнений с позой «наклон вперед» и не занимайтесь сразу после еды.
- Следует отказаться от употребления спиртных и газированных напитков.
- Во время приема пищи не стоит запивать еду водой.
- Спать лучше на правом боку, так меньше вероятность попадания содержимого желудка в пищевод.
Конечно грыжа желудка не смертельное заболевание, но запускать ее не стоит. Таким пациентам нужно всегда помнить о диете и осторожности при чрезмерных нагрузках. При любом ухудшении самочувствия нужно сразу сообщать своему врачу. Если вы будете придерживаться советов врачей, то можно вылечить медикаментозно, без хирургического вмешательства.
Грыжа желудка относится к грыжам диафрагмального отверстия, и проявляется выходом части или всего органа за пределы диафрагмы, располагаясь рядом с пищеводом. При слабости мышечной связки диафрагмы, она уже не способна выдерживать давление желудка, растягивается и пропускает орган.
Такая грыжа опасна риском разрыва органа и выхода содержимого в грудную полость, от чего человек может умереть без своевременного оказания хирургической помощи. Желудочная патология возникает относительно часто у людей с лишним весом, у женщин в период беременности и после перенесенной травмы.
В большинстве случае грыжа желудка проявляется без выраженной клинической картины до момента развития осложнения — ущемления желудка.
Это заболевание обусловлено слабостью в области диафрагмы и бывает врожденным дефектом. Когда в период внутриутробного развития происходит нарушение формирования мышечной связки, ребенок рождается с патологией, которая может проявиться только через несколько лет.
Основные причины грыжи желудка кроются в привычках человека и негативных внешних факторах:
- Возрастные физиологические изменения: старение организма приводит к нарушению тонуса мышечной связки диафрагмы, и развивается такое заболевание, как грыжа желудка. Наиболее часто грыжа диагностируется у пожилых людей после 65 лет (70%), в то время как у детей и подростков это заболевание встречается только в 10% случаев;
- Заболевания ЖКТ: частые запоры приводят к высокому внутриутробному давлению. Грыжа желудка часто возникает у людей с вздутием живота, ожирением, частой рвотой;
- Врожденные патологии: заболевание Марфана — генетическое отклонение, характеризующееся недоразвитостью мышечной и соединительной ткани. Также в эту группу относятся эндокринные заболевания, варикозное расширение вен, плоскостопие и другие;
- Хроническая или острая травма может стать причиной ложной грыжи желудка, когда сам орган формирует мешок. Механическое повреждение тканей открывает доступ органам брюшной полости в грудную клетку.
Выпячивание в области ослабленной диафрагмы может отличаться, зависимо от течения и локализации:
- Фиксированная грыжа желудка отличается выходом органа в области диафрагмы без возможности обратного восстановления анатомического положения. Такое выпячивание чаще приводит к защемлению;
- Нефиксированные грыжи желудка характеризуются восстановлением анатомического положения органа в состоянии покоя. Такое заболевание легче поддерживать консервативными методами, но оно может перейти в фиксированную грыжу;
- Врожденная: развивается еще в период внутриутробного развития, диагностируется чаще уже у взрослых, может быть как фиксированной, так и нефиксированной;
- Выпячивание атипичной локализации.
Первые признаки заболевания в области ПОД касаются нарушения работы органов пищеварения. Больной жалуется на изжогу, диспепсические нарушения, отрыжку. Боли появляются не всегда, но связаны с наполнением желудка и повышением нагрузки.
Специфические признаки заболевания:
- ощущение комка в горле;
- дискомфорт в грудной клетке во время кашля, наклона туловища;
- появление боли после приема пищи;
- нарушение сердечного ритма, тахикардия.
Частое осложнение нелеченой грыжи — ущемление органа и отмирание тканей. Такое состояние обусловлено сокращением мышц и сдавливанием кардиального отдела желудка.
Другие менее тяжелые последствия патологии — рефлюкс-гастрит, нарушение кислотности желудочного сока.
Осложненная грыжа всегда требует хирургического лечения, так как приводит к некрозу тканей, перфорации, воспалительным процессам желудка и пищевода.
Обследование пациента проводит хирург и гастроэнтеролог, включая инструментальные и лабораторные методы. Правильная диагностика помогает вовремя устранить причины заболевания и начать адекватное лечение: медикаментозное или хирургическое.
Пациенту с подозрением на выпячивание в области желудка назначается рентгенологическая диагностика, определение рН желудочного сока, гистологическое исследование стенок пищевода и желудка.
Обязательно проводится гастроскопия, позволяющая изучить слизистую оболочку желудка.
Исследование проводится эндоскопом, что позволяет врачу визуально оценить желудок и его нарушения.
Грыжи ПОД лечатся медикаментозно, методами физиотерапии, изменением образа жизни и назначением строгой диеты. Но есть показания к радикальному лечению.
Операция назначается в таких случаях:
- Ущемление грыжи с риском перфорации органа.
- Предраковые процессы ЖКТ.
- Внутреннее кровотечение, перфорация.
- Тяжелые нарушения пищеварения, которые не устраняются медикаментозно.
Во время операции органы возвращаются на свое анатомическое место, расширенное отверстие диафрагмы ушивается, а желудок фиксируется швами. Негативные последствия проведения операции возникают при несоблюдении профилактических мер, в остальных случаях заболевание успешно устраняется и состояние больного стабилизируется.
- Разновидности грыж пищевода
Грыжа пищеводного диафрагмального отверстия, или желудочная грыжа — это патология, при которой диаметр отверстия для пищевода в перегородке между грудной и брюшной полостью (диафрагме), становится больше диаметра самого пищевода. В него свободно проходит кардиальная, верхняя часть, дно или весь желудок. Это может сопровождаться симптомами, характерными для язвенной болезни желудка или холецистита.
- Фиксированная или нефиксированная
- Параэзофагеальная
- Врожденная
- Сальниковая
- Тонкокишечная
Различают 3 степени грыжи:
1 степень – в области грудной клетки размещается нижняя часть пищевода, в то время как кардия пребывает на уровне с диафрагмой;
2 степень – нижняя часть пищевода размещена в области грудной клетки, а часть желудка вместе с кардией – на уровне с диафрагмой;
3 степень – наряду с нижней частью пищевода в полости грудной клетки располагается кардия и практически весь желудок, кроме антрального отдела.
Возникновению грыжи пищевода предшествует множество факторов. В первую очередь, это возрастные изменения, что в конечном итоге приводит к истончению соединительных связок. Грыжа пищевода диагностируется у 5% взрослого населения, причем 50% из них – это люди, перешедшие рубеж 50 лет.
- Периодическое повышение давления в брюшном отделе.
Повышенное давление в брюшине тоже влияет на появление грыжи. Виной тому могут быть тяжелые роды, травмы живота, безмерные физические нагрузки, хронические запоры. При наличии заболеваний пищеварительного тракта отмечается нарушение моторики желудка, 12-перстной кишки и желчного пузыря, что нередко становится причиной новых проблем со здоровьем.
- Генетическая предрасположенность.
Соединительная ткань может быть слабой от рождения, что часто отмечается при плоскостопии и синдроме Морфана. В таком случае грыжа пищевода может сочетаться с паховой либо бедренной грыжей. Астеническое телосложение тоже стоит отнести к предрасполагающим факторам, а именно — тонкая кость, плохо развитая мускулатура, длинные конечности, что также наследуется.
- Врожденная анатомическая аномалия.
В отдельных случаях возникновение грыжи связано с пороками такого эмбрионального развития, как грудной желудок или короткий пищевод. При такой патологии верхний отдел желудка располагается в грудной клетке, а пищевод входит в него над диафрагмой. Данное отклонение устраняют детские хирурги.
- Изжога
- Боль
- Проблематичное прохождение пищи по пищеводу
- Отрыжка
- Охриплость в голосе
Грыжа желудка, симптомы, лечение напрямую связаны с наличием сопутствующих заболеваний. Если грыжа небольшая, то симптомов может не быть, больной чувствует себя прекрасно. По мере увеличения грыжи, развиваются осложнения и присоединяются вторичные заболевания.
Может возникать изжога, отрыжка, жгучая и острая боль, локализующаяся в эпигастрии, подреберье или за грудиной. Больному кажется, что у него болит сердце, и он начинает лечиться у кардиолога.
Частый выброс желудочного сока в пищевод и ротовую полость вызывает пептический ожог, голос становится хриплым, на языке и в горле ощущается боль. Раздражение блуждающего нерва провоцирует икоту, которая носит постоянный и упорный характер, ее невозможно остановить.
Прохождение пищи по пищеводу затрудняется и вызывает боль. Это вызвано спазмом стенки пищевода. У пациента появляется болезненное ощущение застревания пищи.
Поскольку симптоматика грыжи пищевода весьма многообразна, поставить точный диагноз на основе симптоматики довольно проблематично. К тому же, ее легко спутать с заболеваниями ЖКТ. Чтобы определиться с диагнозом, специалист должен отправить пациента на прохождение рентгенографии. Также потребуется исследовать моторику пищевода посредством эзофагоманометрии.
Аксиальная хиатальная грыжа требует лечения. Оно может быть консервативным и хирургическим. Из медикаментов врач назначает обычно препараты для регуляции секреторной и моторной функции органов пищеварительной системы.
Обязательным условием успешного лечения является соблюдение щадящей диеты, лучше всего подходит стол № 1. Приемы пищи необходимо уменьшить в объеме, и разделить на 4–5 раз в день. Такое дробное питание поможет снизить нагрузку с желудка.
В качестве профилактики врачи рекомендуют пациентам отказаться от вредных привычек.
Если такое лечение не оказывает должного эффекта, то назначается операция, в ходе которой могут просто зафиксировать поднимающийся из брюшной полости в грудную клетку желудок, уменьшить пищеводное отверстие в диафрагме. При необходимости и по показаниям производят резекцию части желудка.
Причин для развития желудочной грыжи много: переедания, ожирение, беременность, травмы и др. Какие-то из них нам неподвластны, но многое в наших руках. Иногда бывает достаточно изменить образ жизни и начать правильно питаться, чтобы болезни отступили.
Существует два способа лечения грыжи пищевода: консервативное и хирургическое. Первый вариант подходит для патологии небольших размеров. Неотъемлемая часть терапии – ведение правильного образа жизни и соблюдение режима питания.
Цели консервативного лечения:
- снижение рефлюкса в желудке и пищеводе;
- уменьшение эзофагита;
- предотвращение повышения давления в брюшном отделе.
Но не всегда этого достаточно, чтобы навсегда забыть о грыже. В отдельных случаях может потребоваться хирургическое вмешательство.
Операция назначается при следующих проблемах:
- наличие большой грыжи;
- тяжелый эзофагит;
- пищевод Баррета;
- хиартальная грыжа, вызвавшая осложнения;
- околопищеводная грыжа.
В большинстве случаев применяется лапаросопия. Это позволяет провести операцию менее травматично. В процессе хирургического вмешательства на теле пациента делается надрез 2 мм на 10 мм, причем разрезы бывают еще меньше, — это зависит от размера грыжи.
При использовании лапароскопа происходит быстрое восстановление больного после операции. В некоторых случаях лапароскопическое лечение сочетают с хирургией сопутствующих патологий в брюшной полости.
Например, при калькулезном холецистите дополнительно проводится холецистэктомия.
При беременности операция не проводится. Также к противопоказаниям относят наличие сердечно-сосудистых заболеваний, сахарного диабета, злокачественных опухолей.
Избежать возникновения болезни вполне возможно, если придерживаться определенных рекомендаций. Прежде всего, нужно начать с отказа от вредных привычек (курение, алкоголь). Стараться избегать перееданий.
Чтобы не заполучить грыжу, следует грамотно распределять нагрузку на организм и не поднимать чрезмерно тяжелые предметы. Из рациона лучше исключить жареные, соленые и копченые блюда.
Правильный образ жизни и соблюдение режима питания – залог молодости, здоровья и долголетия.
- Ущемление.
- Кровотечение.
- Развитие рака в пищеводе.
- Перфорация пищевода.
- Эрозия желудка.
- Анемия.
- Язва желудка.
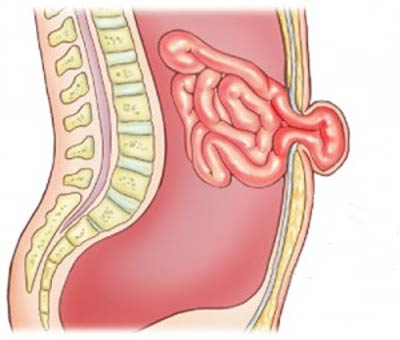
Грыжа желудка (хиатальная грыжа) – один из типов грыжи, когда желудок оказывается в грудной полости, целиком или своей частью. Рассмотрим, что это такое и как она образуется.
Диафрагма – состоит из мышечной и соединительной ткани, разделяет грудную и брюшную полости, в ней есть пищеводное отверстие, через которое проходитпищевод, его диаметр у здорового человека совпадает с диаметром отверстия. Ткани диафрагмы удерживают пищевод на месте и не позволяют органам из брюшной полости проникнуть сквозь отверстие для пищевода в грудную клетку.
- При наружной грыже диафрагмальные связки и мембраны ослабляются настолько, что органы брюшной полости вместе с брюшиной «выдавливаются» в грудную полость.
- Внутренняя грыжа желудка вызвана тем, что связки, удерживающие пищевод, ослабляются. Когда внутрибрюшное давление повышается, органы, расположенные ниже диафрагмы, через отверстие оказываются в грудной полости. Иногда случается так, что желудок проходит через отверстие целиком.
Фиксированная — образуется, если верхняя часть желудка (дно) выпячивается внутрь грудной клетки, а кардия (нижний пищеводный сфинктер на месте перехода пищевода в желудок) остается под диафрагмой.
Скользящая (блуждающая) внутренняя — получается, если часть желудка вытягивается вслед за пищеводом, грыжа выходит в образованной брюшиной грыжевой мешок, после чего из-за смены положения тела самостоятельно вправляется. Чаще всего для этого пациенту необходимо встать.
На предстоящие лечение влияет, в какой стадии находится заболевание:
- Если грыжа первой степени, то кардия находится на уровне диафрагмы.
- Грыжа второй степени диагностируется когда на уровне диафрагмы уже расположена часть желудка.
- Если практически весь желудок находится в грудной клетке, это уже 3 степень.
Обычно желудочная грыжа вызывает такие неудобства, как жжение в груди, отрыжку, изжогу, которые распространены также и при повышенной ph содержимого желудка.
Больные чаще всего не обращают на симптомы должного внимания, и грыжу случайно обнаруживают во время обследования по другой причине. Эта патология встречается чаще всего у людей пожилого возраста, у женщин реже, чем у мужчин.
Из-за естественных процессов старения связки и ткани становятся менее эластичными, а повышенное давление внутри брюшины дополнительно их растягивает.
Под желудочной грыжей принято понимать заболевание, которое характеризуется появлением отверстия между грудной и брюшной полостью, а также проникновением пищевода в соседнюю область. При такой патологии содержимое органа частично или полностью забрасывается в грудную область. Зачастую грыжа желудка никак себя не проявляет или имеет симптомы, указывающие на другую болезнь.
Чтобы понять, как развивается патология, необходимо рассмотреть анатомические детали. Под диафрагмой принято понимать особую мышечную пластинку, которая разделяет между собой грудную и брюшную полость.
Если диафрагма ослабевает, то повышается вероятность проникновения пищевода через отверстие в соседнюю область. Ослабленные мышечные структуры под воздействием брюшного давления ведут к выпячиванию участка пищевода в грудную полость.
То есть формируется отверстие в диафрагме.
Диафрагмальная грыжа зачастую диагностируется у людей пожилого возраста. На них приходится около 70% от всех случаев. Не исключается развитие заболевания у ребенка разного возраста. По статистическим данным такой патологией страдают 9% детей.
Главной причиной становятся процессы старения. Мышечные структуры постепенно ослабевают. Желудок и пищевод поддерживать в нужном положении гораздо сложнее. Ткани атрофируются, что и ведет к выпадению пищеварительных органов в грудную область.
Провоцирующим фактором является высокое внутрибрюшное давление. Врачи выделяют список людей, которые попадают в группу риска.
- регулярные запоры;
- постоянное вздутие живота и метеоризм;
- ожирение и наличие избыточного веса;
- поднятие тяжестей;
- наследственный характер;
- травмирование тупым предметом.
Причиной появления грыжи становится нарушение работы пищеварительного тракта или развитие некоторых заболеваний в виде гастрита, язвы, рефлюкс-эзофагита
Проявляется недуг и у тех людей, которые часто переедают, злоупотребляют тяжелой пищей и спиртными напитками. Даже такая вредная привычка, как курение, может неблагоприятно сказаться на работе пищеварительной системы и привести к развитию некоторых заболеваний в виде панкреатита или язвы.
У женской половины населения пищеводная грыжа формируется при беременности. Маточная полость передавливает соседние органы, тем самым выталкивая их.
В медицине заболевание принято подразделять на несколько видов.
- Скользящий тип. Это аксиальная грыжа, особенность которой заключается в свободном перемещении некоторой части желудка в грудную зону и обратном направлении. Ее еще принято называть блуждающей грыжей.
- Параэзофагельный тип. Встречается гораздо реже. Характеризуется выпячиванием нижнего участка желудка. А вот верхняя его часть остается в брюшной полости.
- Смешанный тип. Сочетаются симптомы сразу скользящей и параэзофагельной грыжи.
Понизить риск развития заболевания можно, если придерживаться здорового образа жизни.
В большинстве случаев заболевание протекает бессимптомно. Признаки появляются лишь тогда, когда заболевание осложнилось.
Выделяют общие симптомы грыжи желудка. Они проявляются в виде:
- болевого синдрома в животе;
- изжоги;
- трудностей при глотании;
- одышки;
- горьковатой или кисловатой отрыжки;
- охриплости после сна;
- сухости в ротовой полости;
- ощущения комка в желудке;
- нарушения стула. Характеризуется чередованием поноса и запора;
- повышения давления без видимой на то причины;
- тяжести в области живота;
- темного стула и рвоты с кровью в тяжелых случаях.
Также симптомы грыжи желудка и пищевода зависят от типа заболевания.
- При аксиальной грыже первой степени после приема пищи наблюдается изжога. Ее усиление происходит при употреблении жирной, жареной и острой еды. Если принять согнутое положение, то появляются болезненные ощущения, которые отдают в подложечную область.
- При аксиальной грыже второй степени. Изжога возникает без особых причин и не зависит от приемов пищи. Появляются боли в области живота, отрыжка и затруднение во время глотания. Болезненные ощущения могут ощущаться в загрудинной области. Усиление наблюдается при наклонах и в лежачем положении.
- При параэзофагельной грыже болевой синдром появляется через несколько минут после употребления пищи и при наклоне вперед. Периодически наблюдается тошнота, изжога и отрыжка.
- При комбинированной грыже сочетается сразу несколько признаков.
О возникновении патологии можно заподозрить по наличию неприятных симптомов. Перед тем как начать лечение грыжи желудка, необходимо определить причину. Для постановки точного диагноза используется сразу несколько методик в виде:
рентгенографии без использования контрастного вещества;
гастроскопии. Подразумевает использование длинной трубки. Его вводят через ротовую полость. Такой способ помогает разглядеть органы изнутри и определить состояние слизистой оболочки.
Также пациенту нужно сдать кровь и кал на анализ, провести рН-метрию для определения кислотности желудочного сока, проверить давление в брюшной полости.
Если диагноз подтвердился, то есть возможность провести лечение грыжи желудка без операции. Комплексная терапия подразумевает соблюдение строгой диеты и некоторых рекомендаций врача, прием медикаментов.
Во время лечения нужно придерживаться определенных правил.
- Спать в приподнятом положении. Под спину можно подкладывать еще несколько подушек. При этом располагаться на кровати в полусидячем положении.
- Не носить сильно обтягивающую одежду, отказаться от ремней, поясов, джинсов и узких брюк.
- Стараться избегать наклонов. Также стоит исключить сильные физические нагрузки. Если работа связана с тяжелым трудом, то нужно найти что-то полегче и поспокойнее.
При появлении неприятных признаков подключается медикаментозная терапия. Она подразумевает прием:
- лекарственных средств, воздействие которых направлено на активизирование защитных функций пищевода. Сюда относятся антациды и обволакивающие препараты;
- медикаментов для снижения кислотности желудочного сока;
- препаратов для блокирования протонной помпы. Они подавляют выработку соляной кислоты;
- лекарств для блокирования гистаминовых рецепторов;
- прокинетиков. Их воздействие направлено на блокирование рефлюкса и стабилизирование моторной функциональности.
Чтобы предотвратить возникновение недуга, следует соблюдать строгую диету. Во время лечения можно кушать:
- молочную и кисломолочную с малой долей жирности;
- все виды каш;
- диетические мясные котлеты, приготовленные на пару;
- сухари без соли и специй;
- отварную рыбу;
- отварные яйца;
- свежие или тушеные овощи;
- запеченные фрукты.
К запрещенному питанию относят:
- газированные напитки;
- кофе и какао;
- алкоголь;
- шоколад;
- специи и пряности;
- грибы и бобовые культуры;
- жареные и жирные блюда;
- соусы, кетчупы, майонез, острые блюда.
Питаться нужно до 5-7 раз в сутки. Объем одной порции не должен превышать 150 грамм. Запивать можно водой без газов, минералкой, травяным чаем, компотами и морсами.
Диета и лечение грыжи желудка нередко дополняется народными средствами. Есть несколько эффективных рецептов.
- Возьмите три ложки тысячелистника и залейте кружкой кипяченой воды. Пусть напиток настоится в течение 10-15 минут. Процедить. Принимать до 3-4 раз в сутки после приема пищи.
- Отлично помогает капустный сок. Пейте его ежедневно по 50 миллилитров. Постепенно дозировку можно увеличить до 20 миллилитров. Для приготовления берутся свежие капустные листья, измельчаются. При помощи марли выдавливается сок. Для подслащения можно добавить немного меда. Длительность лечебного курса составляет 14 дней. Если от капустного сока возникает вздутие, то одновременно принимайте и тминный настой.
- Льняное семя нормализует кислотность желудочного сока и благоприятно сказывается на работе пищеварительного тракта. Для приготовления берется ложка семян и заливается кружкой воды. Настаивается в течение 10-12 часов. Принимать напиток нужно перед сном. А разбухшие семена употреблять утром на голодный желудок.
- Хороший эффект оказывает настой из чернослива. Для приготовления потребуется от 5 до 8 плодов. Их хорошенько промываем и заливаем кипятком. Настаиваем сутки. Принимать готовое средство нужно три раза в день.
Лечение народными средствами грыжи в желудке приносит положительный результат только на начальной стадии развития недуга, когда симптомы проявляются достаточно редко.
Если в пищеводном отверстии начинает плавать желудок, то последствия могут быть печальными. В таких случаях лечить заболевание можно только при помощи хирургического вмешательства.
Показаниями к процедуре являются:
- ущемление грыжи;
- подозрения на злокачественные изменения;
- сужение пищевода;
- сильное нарушение в работе пищеварительного тракта;
- развитие внутреннего кровотечения.
Применяется классический тип операции, который подразумевает постановку желудка и пищевода в исходное положение. После этого производится ушивание образовавшегося отверстия. В некоторых случаях внутренние органы в брюшной полости фиксируют друг с другом.
Течение операции может бывать разное. Но чтобы организм быстрее восстановился, придерживайтесь некоторых правил.
- В передней брюшной стенке делают всего несколько проколов длиной не больше 10 миллилитров. Поэтому раны заживут быстро. Но от физических нагрузок придется отказаться.
- Соблюдайте строгую диету. В первые дни предпочтение отдается только жидким блюдам: супам, кашам, бульонам.
- Выписывают пациента уже на 3-4 день после операции. Но врач пропишет ряд препаратов, которые нужно будет принимать еще в течение двух-трех недель.
- После полного восстановления правильное питание должно соблюдаться еще в течение года. Это поможет избежать серьезных последствий.
Длительность реабилитационного периода составляет в среднем 1-2 месяца.
Если своевременно не обратить внимание на проблему, то может произойти некроз тканевых структур, перфорация желудочных и пищеводных стенок, воспалительный процесс в пищеварительном тракте. При появлении первых признаков лучше обратиться за помощью к доктору, который пропишет курс медикаментов и строгую диету.
Передняя брюшная стенка имеет несколько анатомически слабых участков: паховая область, пупочное кольцо и белая линии живота. В этих зонах можно наблюдать такой патологический процесс, как грыжа. Выпячивание внутренних органов под кожу и в соседнюю полость происходит под действием высокого давления на фоне мышечной слабости.
Эти факторы становятся основными причинами вентральных грыж у маленьких детей, взрослых и пожилых людей. Образование на животе требует хирургического лечения, иначе патология осложняется такими состояниями, как воспаление, ущемление, некроз, копростаз.
Операция на грыже живота выполняется планово, хирургия предлагает для этого открытый метод и лапароскопию, а выбор техники будет зависеть от тяжести заболевания и состояния пациента. Послеоперационный период имеет еще большее значение для выздоровления, и после того как удалось убрать дефект брюшной стенки, лечение только начинается.
Операция по удалению грыжи живота назначается всем без исключения, ведь никакой метод безоперационного лечения не сможет привести к закрытию дефекта брюшной стенки. Оперировать больного важно с целью возвращения органов на свое место с последующим ушиванием грыжевых ворот, которые могут закрываться собственными тканями пациента или сетчатым имплантом.
Даже полезная физическая нагрузка не будет способствовать устранению грыжи, а напротив может стать фактором ущемления органов. ЛФК назначат уже после операции по удалению образования для укрепления мышц с целью профилактики рецидива. Что касается бандажа, он также вредит при грыже, но он нужен как удерживающее средство для предупреждения выхода под кожу еще большей части органа.
Специальный пояс не лечит, он помогает до и после операции снизить нагрузку на мышцы живота.
Диетическое питание важно в любой период заболевания, ведь от качества продуктов и частоты приема пищи зависит состояние ЖКТ, а это напрямую влияет на симптоматику грыжи.
Важно предупредить вздутие живота, запоры и диарею, все те явления, которые повышают давление внутри брюшной полости и сказываются на самочувствии.
Есть несколько сотен способов грыжесечения, но все их можно объединить в три группы:
- Пластика собственными тканями.
- Лапароскопическая пластика.
- Ненатяжная пластика.
Пластика собственными тканями пациента предполагает ушивание грыжевых ворот мышцами, фасциями, апоневрозом.
Доступ к грыже делают через широкий разрез — 8-10 см, потому после операции остается косметический дефект в виде шрама. Этот вариант грыжесечения имеет много минусов.
Восстановление после натяжной пластики длится несколько месяцев, и весь период реабилитации запрещено повышение нагрузки.
Лапароскопическая герниопластика выполняется под общим наркозом с постоянным видеоконтролем. Операция выполняется изнутри брюшной полости, и доступ создается через небольшие проколы (2 см).
Три разреза на брюшной стенке нужны для введения камеры и специальных инструментов для иссечения тканей, их ушивания и фиксации сетчатого импланта. Такая операция может проводиться только планово, когда нет противопоказаний к общему наркозу.
Основной плюс методики — возможность одновременно устранить сопутствующие патологии брюшной полости.
Ненатяжная пластика или операция по Лихтенштейну — это способ закрытия грыжевых ворот с установкой синтетического импланта.
За счет отсутствия натяжения в реабилитационный период болевой синдром слабый, риск рецидива ниже, нежели при ушивании дефекта естественными тканями. Такая операция может проводиться как под местной анестезией, так и под общим наркозом.
Плановая герниопластика выполняется в амбулаторных условиях, пациент возвращается домой уже на следующий день, а вернуться к физическому труду может через несколько недель.
Грыжа живота опасна не только для здоровья, но и жизни. Выпячивание органов под кожу у взрослых и детей может протекать долгое время бессимптомно, и видно лишь небольшую припухлость в области брюшной стенки, которая никак не беспокоит. Скрытое заболевание еще более опасно, ведь в любой момент под влиянием высокой нагрузки может случиться ущемление.
Экстренная операция проводится при осложнениях, для которых типичны такие симптомы:
- острая боль в животе, твердость и напряжение брюшной стенки;
- тошнота с рвотой, выделение крови с рвотными массами;
- отсутствие дефекации или диарея с наличием крови в стуле;
- отсутствие кашлевого толчка, невправление выпячивания;
- резкое ухудшение самочувствия, бледность кожи, тахикардия;
- общее недомогание, сильная жажда, повышенная потливость.
Каждая техника оперирования имеет относительные противопоказания. Когда грыжа осложняется, хирург соотносит степень опасности состояния и потенциальный вред операции, принимая решение для сохранения жизни больного.
Плановое грыжесечение требует подготовки:
- отказ от алкоголя за неделю до операции;
- отказ от лекарственных средств за 2 недели;
- отказ от приема пищи с вечера перед операцией;
- лечение сопутствующих патологий ЖКТ;
- витаминотерапия за 2 недели до операции.
После удаления грыжи в течение нескольких дней присутствует слабая болезненность. Пациента беспокоит дискомфорт во время движения, есть сложности при ходьбе, наклонах и приседаниях. Неприятные ощущения полностью исчезают через 7-14 дней при условии соблюдения режима реабилитации. Остаточная симптоматика может беспокоить до двух месяцев, что также является нормой.
Возможные осложнения после операции и их профилактика:
- Местные — воспаление, некроз, абсцесс, ишемия, флегмона, гематома. Профилактика — соблюдение правил асептики в ходе операции, плановая обработка раны после грыжесечения, применение антисептических средств.
- Общие — тромбоэмболия, пневмония, компартмент-синдром. Профилактика — комплексное обследование перед операцией, лечение инфекционных патологий, общеукрепляющая терапия, прием антибактериальных средств.
В ранний период после операции (первые 2 недели) есть ряд ограничений и правил:
- до снятия швов нужно ходить на перевязки и следовать всем назначениям;
- важно принимать слабительные средства для исключения запоров;
- соблюдается строгая диета и режим питания;
- исключаются физические нагрузки, поднятие тяжестей, наклоны вперед;
- нужно сохранять вес после операции в течение полугода, иначе есть риск расхождения швов.
Первые недели после грыжесечения самые тяжелые, ведь есть множество факторов, которые могут привести к повышению внутрибрюшного давления и расхождению швов. Чтобы минимизировать риски, важно исключить поражение дыхательный путей, отказаться от курения, избегать вдыхания пыли, пыльцы и других раздражающих веществ.
Пациент выписывается из стационара на следующий день и может самостоятельно передвигаться, обслуживать себя, питаться и пить в привычном режиме лишь с незначительными изменениями. Уже на 3 день после грыжесечения можно выходить из дома, совершать прогулки, выполнять легкую физическую работу, но только в послеоперационном бандаже.
Диета после операции подбирается для исключения вздутия живота и запоров. Питаться в ранний период реабилитации нужно небольшими порциями несколько раз в день. Особое внимание нужно уделить рациону при лишнем весе, ведь ожирение является фактором риска развития грыжи брюшной полости.
Целью диетического питания также будет снижение нагрузки на кишечник, который больше других органов давит на область проведения операции. Основной упор в питании делается на вареные блюда и приготовленные на пару.
После грыжесечения рекомендованы нежирные супы, овощные пюре, молочные каши, салаты из овощей. Из жидкости лучше пить чистую воду, и делать это за полчаса до приема еды.
Полезными будут компоты, некрепкий зеленый чай с медом, кисели. Ни в коем случае нельзя пить сладкие газированные напитки, крепкий кофе, алкоголь.
Лечебную диету назначает врач, и ей нужно строго следовать, независимо от самочувствия.
источник
 грыжа является скользящей (высок риск ущемления);
грыжа является скользящей (высок риск ущемления);
















