Межреберная грыжа – это довольно сложная патология в торакальной хирургии, которая имеет еще несколько названий, например, легочная грыжа или грыжа легкого. Дефект представляет собой выпячивание паренхиматозной легочной ткани в жировую клетчатку – особый вид соединительной ткани, образованный жировыми клетками. Одной из основных причин межреберной грыжи являются травмы и ранения грудной клетки, так как в большинстве случаев локализацией паренхиматозного выпячивания являются отверстия (апертуры) на верхней границе ребер. Грыжей легкого также могут страдать лица с хронической обструктивной болезнью легких или курильщики с многолетним стажем. Считается, что межреберные грыжи достаточно успешно поддаются консервативной коррекции, но единственным эффективным методом лечения данной патологии хирурги называют операцию с последующей пластикой эндопротезом.
Грыжа легкого – не очень распространенный вид грыж, составляющий не более 5% от всех случаев диагностирования патологических выпячиваний (независимо от их локализации). Почти 60% межреберных грыж выявляются у новорожденных детей и являются результатом длительного напряжения в легких, приводящего к излишнему выпячиванию легочной паренхимы через физиологические отверстия между верхними ребрами. К причинам межреберной грыжи у новорожденных и младенцев первого года жизни можно отнести любые состояния, сопровождающиеся сильным или затяжным кашлем и длительным плачем: респираторные инфекции (особенно при тяжелом течении), кишечные колики, лактазная недостаточность, пупочная грыжа и т.д. Диафрагмальные грыжи у детей являются врожденным дефектом и требуют применения хирургических методов.
У взрослых пациентов причины образования межреберной грыжи могут быть различными: начиная от хронических патологий бронхо-легочной системы, заканчивая травмами и ранениями грудной клетки.
Классификация межреберных грыж по причине их возникновения
| Тип грыжи | Механизм образования |
|---|---|
| Спонтанная | Возникает при резком напряжении и стремительном повышении давления в легких при состояниях, сопровождающихся кратковременной гипоксией (нехваткой кислорода). Это может быть резкий подъем тяжелых предметов (например, жим штанги лежа от груди), критическая ситуация на воде (когда человек временно начинает тонуть, и его легкие заполняются водой) или иные ситуации, приводящие к избыточному растяжению и выпячиванию паренхиматозной ткани легких |
| Послеоперационная (постоперационная) | Постоперационная грыжа легкого является одним из осложнений торакотомии. Торакотомия – это хирургическое вмешательство на органы, расположенные в грудной клетке, с целью коррекции имеющихся патологий или диагностического обследования плевральной полости. При неудачном рассечении межреберных мышц после операции могут образовываться грыжевые дефекты, в большинстве случаев требующие повторного операционного вмешательства |
| Посттравматическая | Возникает при тупом повреждении груди с сохранением целостности кожного покрова в результате падений, ударов, ушибов или проникающих ранений (например, во время автомобильной аварии или драки). В месте травмы происходит разрыв межреберных мышц, и образуются открытые патологические дефекты грудной клетки, через которые легочная ткань выпячивается наружу, образуя грыжу или кисту |
| Хроническая вторичная | Данный тип легочных грыж характерен для заболевания бронхо-легочной системы, при которых основным клиническим проявлением является затяжной, мучительный кашель. Это может быть коклюш, бронхиальная астма, рецидивирующая пневмония, легочные формы туберкулеза, хроническая обструктивная болезнь легких |
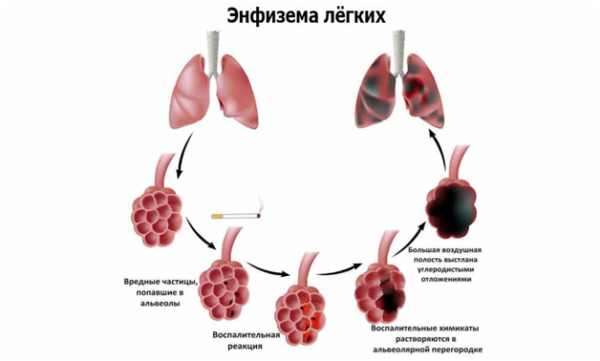
Специалисты отдельно выделяют легочные грыжи, возникающие на фоне длительной табачной зависимости (так называемые «грыжи курильщиков»). Люди, которые курят в течение многих лет (более 5 лет), нередко страдают одышкой и кашлем, которые наиболее выражены в утренние часы и проходят только после того, как человек выкурит сигарету (патологическая клиника проходит уже после 1-2 затяжек).
Кашель у курильщиков мучительный, сухой, интенсивный, может сопровождаться выделением мокроты темного цвета. Такие люди, как правило, дышат поверхностно, так как глубокий вдох провоцирует новый приступ кашля, одышку и другие расстройства дыхательной функции.
Важно! Курение – один из главных факторов риска возникновения межреберной грыжи (легочного или диафрагмального выпячивания). Люди, страдающие табачной зависимостью, подвергают опасности свое здоровье, так как у них существует высокая вероятность не только грыжи легкого, но и других заболеваний дыхательных путей: эмфиземы легкого, хронического обструктивного бронхита и бронхогенной карциномы (рак легкого).
Патофизиологические проявления в большинстве случаев выражены слабо или отсутствуют совсем. Боли, которые являются доминантным симптомом большинства подобных патологий, при грыже легкого или диафрагмы практически отсутствуют. Пациент может жаловаться на умеренную боль в месте нахождения дефекта, при этом болевой синдром почти всегда имеет четкую локализацию (человек может точно показать, где именно у него болит). При межреберной грыже четко прослеживается связь болей с кашлем, физической нагрузкой (бег, подъем по лестнице), натуживанием. В тяжелых случаях, когда образование достигает больших размеров, возможно усиление болей при переворачивании во время сна, а также изменении положения тела в статическом состоянии.
Характер болей при грыже легкого – тянущий, ноющий. Реже пациенты отмечают жгучие или режущие ощущения. Визуально дефект может в течение долгого времени не определяться, особенно если легочный мешок имеет небольшие размеры. По мере роста грыжи боли становятся более интенсивными, а другие клинические признаки – более выраженными. Типичная клиника при межреберной грыже состоит из следующих симптомов:
- припухлость и отечность кожи в месте нахождения дефекта;
- выпирание под кожей преимущественно в проекции межреберных промежутков;
- увеличение размеров выпячивания и интенсивности имеющихся симптомов после кашля или нагрузки, приводящей к чрезмерному сокращению грудных мышц.
Если грыжа достигает внушительных размеров, она может сдавливать отходящие от спинного мозга нервные окончания, вызывая невралгические нарушения – торакалгию (межреберную невралгию). Боли при осложненном течении легочной грыжи возникают не только в месте локализации выпячивания, но и могут иррадиировать в область сердца, лопатку, ключицу и по ходу расположения всей грудной клетки. Болевой синдром имеет высокую интенсивность, не проходит в состоянии покоя или во время ночного сна, имеет жгучий характер и не дает нормально дышать (одышка становится постоянной).
Обратите внимание! При тяжелом течении межреберные грыжи могут вызывать нарушение ритма сердечных сокращений и изменение артериального давления, что в совокупности с другими симптомами позволяет заподозрить наличие выпячивания в межреберных промежутках.
Спонтанные легочные грыжи, а также выпячивания, возникающие на фоне других заболеваний бронхо-легочной системы (например, хронической обструктивной болезни легких), в большинстве случаев выявляются на поздних стадиях, когда образование достигает больших размеров и вызывает стойкое расстройство сердечной и дыхательной функции. При объективном осмотре врач может обнаружить выпирание в области межреберного пространства, которое увеличивается во время кашля, натуживания или любой нагрузки, предполагающей интенсивное сокращение мышечного волокна. Во время физикального осмотра (с проведением пальпации и перкуссии) выявляются дефекты мягких тканей, ограниченные прилегающими ребрами.
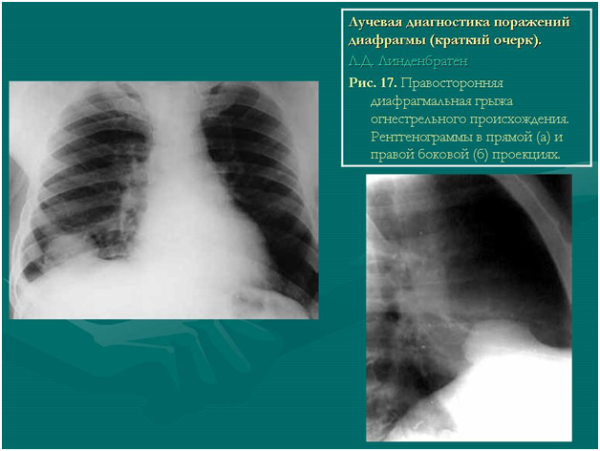
Медиастинальные легочные грыжи, возникающие преимущественно на фоне пневмоторакса (скопление воздуха в плевральной полости), диагностируются введением контрастного раствора в пространство между висцеральным и париетальным листком плевры. Диагностическим признаком медиастинальной грыжи является смещение щелевидной плевральной полости в грыжевый мешок. Для подтверждения диагноза также проводится рентгенография.
В зависимости от предполагаемых причин и наличия сопутствующих заболеваний для диагностики межреберных грыж также могут применяться магнитно-резонансное или мультиспиральное компьютерное сканирование при помощи томографа.
Консервативное лечение межреберных грыж возможно, если выпячивание имеет небольшие размеры и не оказывает существенного влияния на функционирование органов грудной клетки (легких, сердца и т.д.). В большинстве случаев для лечения применяются хирургические методы, а консервативная терапия используется в качестве подготовки для профилактики возможных постоперационных осложнений. Для предупреждения дальнейшего выпячивания легочной паренхимы пациенту назначается ношение эластичного бандажа (обычно бандаж используют в течение 4-8 недель).
Медикаментозная подготовка к оперативному лечению легочной грыжи включает прием следующих препаратов:
- Ненаркотические анальгетики («Метамизол натрия», «Баралгин»). Применяются для купирования болевого синдрома и предотвращения связанного с ним дополнительного напряжения мышц грудной клетки.
В качестве методов вспомогательного лечения используются ингаляции, растирания, массаж грудной клетки, полоскания ротовой полости, а также витаминотерапия и иммуномодулирующая терапия.
Показаниями к применению хирургических методов являются большие размеры выпячивания, а также осложненное течение патологии (например, развитие рубцовых сращений, которые фиксирует пораженное легкое в межреберном промежутке). В результате осложненного течения у пациента может развиваться не только субкомпенсированная дыхательная недостаточность, но и стойкие нарушения в работе сердца, связанные с нехваткой кислорода в тканях миокарда и перикарда.
В ходе операции врач рассекает кожу над грыжевым мешком, после чего разделяет спайки между плевральной оболочкой легких и соединительнотканными фасциями и проводит закрытие дефекта. При обширной площади вмешательств может быть показано применение дополнительных методов, среди которых:
- замена поврежденных тканей искусственными веществами или металлами;
- сетчатое эндопротезирование – пластика дефектов мягких тканей при помощи стандартного протеза из монофиламентного полипропилена (классического эсхила).
Период восстановления после хирургического лечения межреберной грыжи составляет от 2 до 8 недель.
Рецепты народной медицины при легочной грыже могут применяться только для подавления кашлевого рефлекса, так как основным методом лечения подобных патологий является хирургическая коррекция. Ниже приведены способы и рецепты борьбы с хроническим кашлем (в том числе, и у курильщиков), которые помогут снизить риск обострений и уменьшить проявления болевого синдрома у лиц с диагностированной грыжей легкого.
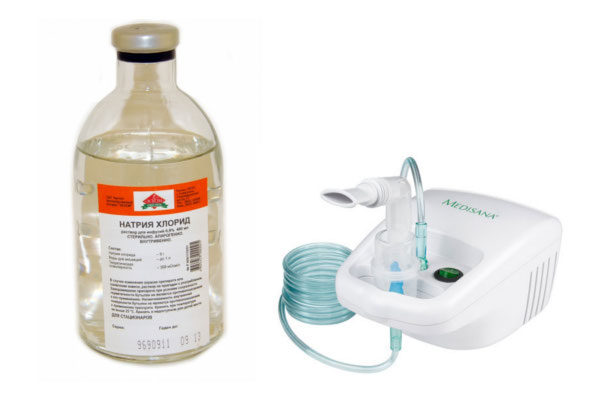
Такие ингаляции положительно влияют на функциональное состояние дыхательных путей, увлажняют слизистые оболочки и очищают их от скопившейся пыли и токсичных веществ. Делать ингаляции с профилактической целью следует 1-2 раза в день короткими курсами – в течение 7-10 дней подряд. Длительность процедуры – не более 10 минут. Количество раствора на одну процедуру для взрослого человека – 3-4 мл.
Ингаляции противопоказаны при высокой температуре или активном кровотечении.
Надо знать! Физраствор – это физиологический раствор натрия хлорида с концентрацией солей 0,9%.
При хроническом кашле полезно ежедневно выпивать по 3-4 чашки отвара или чая из ромашки, зверобоя, чабреца или душицы. Эти травы обладают противовоспалительным и антисептическим действием, улучшают отхождение мокроты и успокаивают раздраженные слизистые глотки у лиц с табачной зависимостью. Крепкий настой также можно использовать для полоскания горла.
Теплое молоко – отличное средство для борьбы с сухим и влажным кашлем, которое можно использовать практически без ограничений (исключение составляют лица с врожденной непереносимостью молочного сахара, а также пациенты с инфекционными поражениями желудка и кишечника). В теплое молоко можно добавить немного мяты, ложку натурального меда или две ложки бананового пюре. Пить такой напиток следует 2-3 раза в день в промежутках между едой в течение 5-7 дней подряд.
Лицам с диагностированной межреберной грыжей важно придерживаться определенных рекомендаций, к которым относятся:
- отказ от курения (в крайних случаях можно заменить обычные сигареты электронными аналогами и использовать жидкость, не содержащую никотин);
- контроль массы тела;
- регулирование физической нагрузки;
- своевременное лечение простудных заболеваний, сопровождающихся кашлем.
Соблюдать данные рекомендации нужно не только в период подготовки к операции, но и после нее (для профилактики возможных осложнений).
Межреберная грыжа – это достаточно редкий дефект в торакальной хирургии, который выявляется чаще всего на поздних стадиях из-за отсутствия типичных и специфических симптомов. Лечение патологии преимущественно операционное, консервативная коррекция используется в качестве подготовительного этапа или в период восстановления и реабилитации после проведенного ушивания грыжевого мешка.
источник
Грыжей называют выход внутренних органов из полости, где они должны находиться в норме. У детей грыжи встречаются довольно часто. И хотя, как правило, они не вызывают никакого дискомфорта и боли, это серьезный повод обратиться к врачу.
Грыжи у маленьких детей могут быть 3 видов:
— пупочная;
— паховая;
— диафрагмальная.
Пупочная грыжа — ниболее распространеный вид грыжи у малышей, так как у них пупочное кольцо слабое. По статистике, пупочную грыжу врачи обнаруживают у каждого 5-го доношенного ребенка и у каждого 2-го недоношенного малыша. С вероятностью 70% у малыша возникнет пупочная грыжа, если она была у его родителей в детстве. Недоношенные дети в 5 раз чаще болеют грыжей, чем доношенные.
При пупочной грыжи в области пупка появляется небольшой бугорок, который становится заметным, когда малыш плачет, тужится или кашляет. Как правило, этот вид грыжи легко вправляется, если нажать на нее пальцем. Ведь пупочная грыжа — это выход петли кишечника в пространство между мышцами живота. Поэтому когда на нее слегка надавливают, она возвращается на своё место. Диагностируют пупочную грыжу обычно в первый месяц жизни новорожденного.
У детей постарше пупочная грыжа может появиться из-за поднятия тяжести.
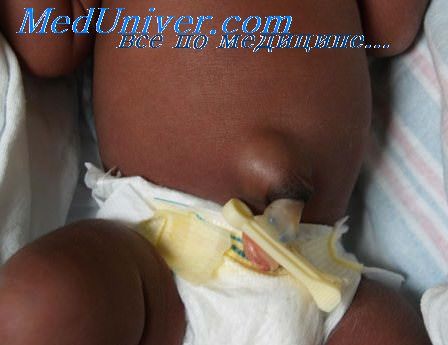
Учитывая тот факт, что пупочная грыжа, редко причиняет боль, при лечении ее педиатры выбирают выжидательную позицию. Обычно небольшие пупочные грыжи размером не более 1,5 см сами по себе проходят к возрасту 3-5 лет. В качестве консервативного лечения врач может предложить пользоваться специальным пластырем, который клеится на пупочное кольцо.
Самое неприятное, что может быть показанием к срочной госпитализации и операции пупочной грыжи — это защемление петли кишечника и некроз тканей, развившейся вследствие этого. К счастью, такое защемление у маленьких детей встречается крайне редко. Также без хирургического лечения не обойтись в случае, если грыжа не заросла самостоятельно или размеры ее больше 1,5 см.
Паховая грыжа может быть как врожденной, так и приобретенной. Этот вид грыжи у новорожденных составляет лишь 5% от всех грыж, а встречается он у мальчиков 10 раз чаще, чем у девочек. При паховой грыжи происходит выпячивание грыжевого мешка в паховую область вместе с органами брюшной полости. В этом случае грыжа прощупывается у малыша в паху. У мальчиков она может опуститься в мошонку, в этом случае ее называют пахово-мошоночной.
Часто паховую грыжу сопровождают другие болезни, например, водянка яичка, аномалии в развитии позвоночника, дисплазия тазобедренных суставов, заболевания соединительной ткани (синдром Марфана). При паховой грыжи также, как и при пупочной, ребенок не испытывает боли и дискомфорта. Но оставлять паховую грыжу без внимания нельзя. Её ущемление может привести к нарушению кровоснабжения репродуктивной системы и, как следствие, к бесплодию в дальнейшем.
Паховую грыжу консервативными методами не лечат, выход в этом случае один — операция. Проводится она через небольшое отверстие лапароскопическим способом, поэтому считается не сложной, а после операции больших шрамов на месте разреза не остается. Там где недоступен эндоскопический метод, выполняется операция открытым способом этапы и техника которой описаны в этой статье.
Диафрагмальная грыжа встречается у маленьких детей довольно редко, ее диагностируют у одного новорожденного из 2000. Причины ее возникновения наследственная предрасположенность и многоводие при беременности. При диафрагмальной грыжи возникает отверстие в диафрагме — в мышце, с помощью которой человек дышит. Опасность этого вида грыжи состоит в том, что если через отверстие «выйдут» в грудную клетку внутренние органы брюшной полости, то возникнут помехи в работе сердца и лёгких, из-за чего малышу будет трудно дышать.
Если диафрагмальную грыжу у плода удалось выявить во время беременности, то могут сделать внутриутробную операцию между 26-й и 28-й неделями беременности. Делается она также лапароскопическим методом — через небольшое отверстие в трахею ребёнка устанавливается специальный баллон для стимуляции развития лёгких. Извлекают баллон после родов.
Если же диагноз диафрагмальная грыжа был установлен только после родов, новорожденному сразу делают операцию, после которой он несколько дней находится под колпаком на искусственной вентиляции лёгких.
— Также рекомендуем посетить сам раздел «Статей по хирургии.»
источник
Что такое диафрагмальные грыжи у детей
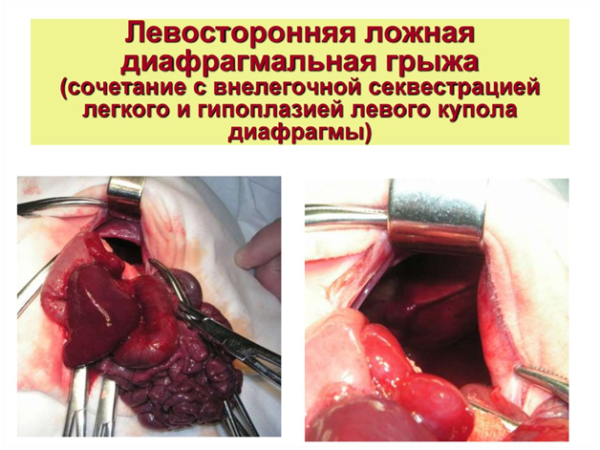
Диафрагмальные грыжи у детей – чаще всего врожденные, и, в редких случаях, приобретенные дефекты в области диафрагмы, приводящие к перемещению органов брюшной полости в грудную клетку. При этом функции органов обеих полостей страдают. В связи с появлением пренатальной скриннинговой УЗИ-диагностики выявление подобных пороков развития сегодня выросло, они встречаются с частотой один на 2-4 тысячи новорожденных.
Причины
Порок может сформироваться в сроки примерно 4 недель эмбрионального развития, когда закладывается особая перепонка между полостью перикарда и брюшной полостью. При остановке в развитии отдельных групп мышц на определенных зонах диафрагмы, возникают истинные грыжи с грыжевыми мешками и стенками из брюшного и плеврального листков. При ложных грыжах образуются отверстия в диафрагме, через которые брюшные органы свободно перемещаются в грудную полость, так как легкие там находятся в спавшемся состоянии. Зачастую врожденные диафрагмальные грыжи сочетаются с гипоплазией (недоразвитием) легких, пороками сердца и нервной системы, аномалиями пищеварительной трубки.
Приобретенные диафрагмальные грыжи возникают в результате травм грудной и брюшной полости, с травмированием диафрагмы.
Симптомы диафрагмальных грыж у детей
У детей каждый из видов диафрагмальных грыж может иметь свою специфическую симптоматику. Однако, среди разнообразия симптомов можно выделить два ведущих синдрома:
— нарушения сердечно-легочные с внутригрудным напряжением (при диафрагмально-плевральных грыжах)
— желудочно-пищеводные нарушения (при грыжах пищеводного отверстия в диафрагме).
Если в грудную полость переместилось значительное количество органов брюшной полости, быстро нарастают признаки дыхательной недостаточности, они проявляются сразу же после рождения или спустя несколько часов. Возникает синюшность и одышка, кожные покровы и слизистые становятся темно-синего цвета. Выявляется асимметрия грудной клетки с выбуханием межреберных промежутков на стороне грыжи и отсутствием движения этой части груди при дыхании. При этом, живот выглядит ладьевидным, запавшим. При прослушивании грудной клетки выявляется ослабление или отсутствие дыхания. Сердечные тоны определяются справа из-за смещения сердца, через грудную летку слышен плеск и шум кишечника.
При грыжах меньших размеров проявления менее выражены. Наблюдаются:
— одышка и синева при плаче, беспокойстве или кормлении, при изменении положения тела
— проявляются симптомы у более старших детей в виде ущемления стенок желудка с болями, тошнотой, рвотой и усилением беспокойства.
При небольших размерах грыж и правосторонней их локализации клиники может не быть, но при обследовании может выявляться некоторое смещение сердца и нарушения в его работе.
Парастернальные (окологрудинные) грыжи обычно дают клинику в дошкольном и школьном возрасте с болезненностью в области эпигастрия, тошнотой или рвотой, дыхательных и сосудистых нарушений нет.
Грыжи пищеводного отверстия диафрагмы дают срыгивания, отрыжки, рвоты формирование рефлюкс-эзофагита.
Диагностика
Основа диагностики – проведение пренатального ультразвукового скрининга в декретированные сроки беременности. При исследовании выявляется перемещение органов брюшной полости в грудную клетку. После рождения основным методом является рентгенография с выявлением петель кишечника в грудной клетке, сердце смещено в сторону, легкие поджаты. При проведении контрастного исследования петли кишечника заполняются взвесью в грудной полости. При УЗИ отмечаются перемещения органов брюшной полости в грудную клетку.
Лечение диафрагмальных грыж у детей
Как лечить диафрагмальные грыжи у детей? Ответ однозначный – только оперативно с длительной, около 48 часов подготовкой ребенка к операции. Проводится декомпрессия (сжатие) желудка катетером, а также интубация ребенка с переводом его на искусственную управляемую вентиляцию легких. Также проводят инфузионную терапию для устранения метаболических расстройств и обменных нарушений. Как лечить диафрагмальные грыжи у детей и где это делать, будет решаться сразу после рождения по общему состоянию. Обычно дети плохо переносят перевозку, поэтому терапия начинается сразу же в роддоме и продолжается в условии реанимобиля для перевозки новорожденных. После стабилизации всех жизненных показателей проводится операция.
Степень срочности операции определяется сердечно-сосудистыми нарушениями и дыхательной недостаточностью.
При операции проводится:
— перемещение органов брюшной полости из грудной клетки на свое привычное место
— ушивание или пластика дефектов диафрагмы с использованием гипоаллергенных инертных материалов или собственных тканей
— проведение после операции длительной вентиляции легких для полноценного их расправления.
Не подвергают оперативному лечению только небольшие грыжи справа с содержимым грыжи в виде печени.
Профилактика диафрагмальных грыж у детей
Специфическая профилактика врожденных диафрагмальных грыж не разработана. При пренатальной диагностике и обнаружении выраженных множественных пороков диафрагмы решается вопрос о прерывании беременности.
Осложнения
Основными осложнениями грыжи являются:
— сердечно-сосудистая недостаточность
— дыхательная недостаточность
— вторичная инфекция, особенно при длительном ИВЛ
— развитие рефлюксной болезни.
Последствия
Прогноз неблагоприятный в 30-50% случаев из-за того, что при раннем развитии грыжи легкие недоразвиты и не могут выполнять свои функции полноценно. При длительном переносе операции возможно присоединение пневмоний и сердечно-сосудистые расстройства.
Дополнительно
У детей встречаются виды грыж:
— истинные и ложные диафрагмально-плевральные грыжи
— парастернальные (окологрудинные)
— грыжи в области пищеводного отверстия диафрагмы.
источник

Заболевание встречается довольно редко – приблизительно в одном случае из 2000-4000 (согласно разным статистическим данным).
Формирование порока начинается на четвертой неделе эмбрионального развития, на этапе закладывания перепонки между брюшной полостью и полостью перикарда плода. Приостановка развития отдельных мышечных структур на некоторых участках диафрагмы провоцирует появление грыжи с грыжевым мешком.
Стенки мешка образованы серозными оболочками плеврального и брюшного листков. Таким способом происходит формирование истинных грыж.
Образование ложных грыж обусловлено перемещением (посредством сквозного диафрагмального отверстия) не покрытых грыжевым мешком органов брюшной части в грудную клетку без ограничений, в результате чего развивается синдром внутригрудного напряжения.
Наиболее часто встречающейся формой ложных грыж является грыжа Богдалека, для которой характерно проникновение органов из брюшной полости в грудную посредством щелеобразного заднего пристеночного дефекта в диафрагме.
При наличии у ребенка грыжи диафрагмы степень тяжести его состояния определяется двумя факторами:
- Объемом переместившихся частей органов;
- Наличием сопутствующих пороков, наиболее часто диагностируемыми из которых являются:
- пороки развития сердца;
- гипоплазия легких (может быть выражена в разной степени);
- проблемы с органами ЖКТ;
- почечные заболевания
- пороки развития нервной системы.
Крайне тяжелое течение характерно для врожденных диафрагмальных грыж, сопровождающихся легочной недостаточностью. В этом случае даже оперативное вмешательство не приводит к улучшению состояния малыша.
Из наиболее тяжелых сердечных патологий надо отметить так называемый “синий порок” (или тетраду Фалло) и общий артериальный ствол, при котором от основания сердца отходят не два магистральных сосуда, а один.
Поскольку наличие грыжи приводит к нарушению венозного оттока к сердцу, плод отстает в развитии и имеет недостаточную массу тела. Может развиться и гипоплазия левого желудочка.
Грыжа диафрагмы иногда является одним из компонентов заболевания при некоторых генетических нарушениях.

тяжелое течение беременности;
наличие у женщины некоторых хронических заболеваний органов дыхательной системы;
физическая нагрузка во время вынашивания ребенка;
прием некоторых лекарственных препаратов;
вредные привычки (курение, употребление алкоголя).
Результатом становится нарушение нормального процесса внутриутробной закладки органов плода, провоцирующее возникновение недостатков развития диафрагмы.
Классификация диафрагмальных грыж
Классификация грыж ведется по таким признакам, как происхождение и локализация.
Врожденный тип диафрагмальных грыж делится на:
диафрагмально-плевральные (истинные и ложные);
парастернальные окологрудинные (истинные);
грыжи пищеводного отверстия.
К приобретенной разновидности грыж относятся ложные травматические грыжи.
Самыми часто встречающимися видами являются диафрагмально-плевральные и грыжи пищеводного отверстия.
Диафрагма представляет собой способствующее акту дыхания мышечное образование, которое отделяет грудную и брюшную полости. Как уже было сказано, формирование грыжи происходит в период внутриутробного развития. В результате воздействия определенных факторов процесс формирования диафрагмы нарушается, и в ней образуется отверстие.
Проникающие через него органы оказывают давление на легкие малыша, приводят к их сплющиванию, мешают нормальному развитию.
Отверстие может образовываться практически на любой стороне диафрагмы, но в большинстве случаев оно локализуется слева. По сути диафрагмальная грыжа является результатом неполного сращивания плевроперитонеальной мембраны у плода, вследствие чего части расположенных в брюшной полости органов попадают в грудную часть.
Содержимым грыжевого мешка могут оказаться толстый и тонкий кишечник, часть желудка, селезенка. В патологический процесс вовлекаются и любые другие органы.
Самыми серьезными последствиями грыжи диафрагмы являются сдавливание легких и их гипоплазия. Специфика подобных грыж состоит в том, что при одностороннем расположении процесс распространяется на оба легких.

Если диафрагмальная грыжа имеет значительные размеры, проявление симптомов в первую очередь бывает связано с процессом сдавливания легких и нарушением нормального кровообращения в результате смещения средостения и сердца.
1. Дети с такой патологией могут рождаться на вид здоровыми, но плачут не очень сильно, поскольку легкие не в состоянии развернуться полностью, а дыхание значительно затруднено.
2. Другим важнейшим признаком болезни является цианоз. При его раннем проявлении и стремительном нарастании малыш может погибнуть в первый день после рождения.
Прогноз ухудшается прямо пропорционально времени развитии цианоза: чем раньше он проявляется, тем меньше шансов спасти ребенка.
3. Иногда цианоз возникает после приступов асфиксии, появляющихся в результате кормления. Малыш начинает задыхаться, синеет, в акте дыхания оказываются задействованными вспомогательные мышцы.
Такие симптомы могут исчезать, если держать грудничка в вертикальном положении или уложить его на бок на стороне локализации диафрагмальной грыжи.
Наличие приступов асфиксии должно стать основанием для проведения рентгенологического исследования с целью подтверждения (опровержения) диагноза “диафрагмальная грыжа”.
4. Кашель не является характерным признаком для данной патологии.
5. В отдельных случаях наблюдается рвота.
6. Сердечная деятельность сначала сохраняется в норме, но может резко ухудшиться в результате частых приступов асфиксии. Наблюдается ускорение пульса.
7. Одним из важнейших признаков грыжи диафрагмы является декстрокардия – крайне редкая врожденная аномалия, при которой значительная часть сердца располагается с правой стороны (симметрично нормальному расположению). Многие авторы уверены, что симптом “перемещенного сердца” может констатироваться клинически до проведения рентгенологического обследования. При визуальном осмотре заметна асимметрия грудной клетки: она немного выбухает и неподвижна на стороне расположения грыжи. Противоположная сторона грудной клетки западает.
8. Наличие гипоплазии легких приводит к проявлению выраженной дыхательной недостаточности с момента пережатия пуповины в связи с переходом ребенка на самостоятельное дыхание. Характерны проявления тахипноэ (учащенного поверхностного дыхания), заглатывание воздуха и последующее вздутие живота, развитие цианоза, тахикардии, брадикардии и последующее угнетение всех жизненно важных рефлексов.
Иногда дыхание сопровождается звучными металлическими шумами (так называемые кишечные перистальтические шумы) урчания кишечника. Во время дыхания эпигастральная часть западает.
9. При промедлении в оказании малышу помощи цианоз усиливается, кожный покров обретает синий цвет, недостаточность поступления кислорода приводит к значительному ухудшению процесса дыхания и постепенному удлинению дыхательных пауз. В результате новорожденный может погибнуть.
10. Вес проживших несколько недель детей не увеличивается или даже снижается. Наблюдаются также:
- полное отсутствия аппетита;
- признаки анемии;
- кровоизлияние в кишечник;
- воспаление легких.
Способы диагностирования диафрагмальной грыжи

У женщины выявляется многоводие, причиной которого становится перегиб пищевода плода вследствие смещения его внутренних органов и нарушения процесса заглатывания амниотической жидкости.
Диагноз ставится после обнаружения частей органов брюшной полости в грудной клетке.
Иногда в проекции сердечных камер можно увидеть расположенный рядом перистальтирующий кишечник с жидкостью внутри.
В качестве дополнительного симптома диафрагмальной грыжи рассматривается отсутствие в брюшной полости газового пузыря желудка.
Обнаружение в правой плевральной полости желчного пузыря свидетельствует о смещении печени в эту зону.
Характерным признаком является и оттеснение сердца и средостения под давлением грыжевого выпячивания от срединной линии.
У плода нередко фиксируется водянка, развивающаяся на фоне затрудненного венозного оттока.
Проводится дифференциальный диагноз со следующими патологиями:
- бронхогенными кистами;
- опухолями средостения;
- аденоматозной кистозной трансформацией легких.
Рост и развитие плода, а также динамика многоводия и водянки контролируются посредством серийных ультразвуковых исследований.
Важную роль в диагностировании заболевания играет амниоцентез — особая инвазивная процедура, суть которой заключается в пункции амниотической оболочки для дальнейшего получения образца околоплодных вод и проведения их лабораторного анализа.
Определение наличия компонентов легочных поверхностно-активных веществ в составе амниотической жидкости дает возможность оценки уровня его продукции со стороны гипоплазированных легких и зрелости плода.
В случае диагностирования грыжи диафрагмы необходимо проведение консилиума в составе перинатолога, генетика, акушера, реаниматолога, детского хирурга для обсуждения вопроса о прогнозе патологии, месте родоразрешения и его способе, а также следующей за ним терапии.
Сегодня не существует достаточно точных способов идентификации больных, легкие которых могут обеспечить самостоятельное осуществление газообмена. По этой причине вопрос о возможной необходимости прерывания беременности остается довольно актуальным.
Одним из критериев определения прогноза (в некоторой степени) остается индекс соотношения размеров головы и легких, который рассчитывается с использованием специальной формулы. При индексе меньше 1 смертность составляет 100%, если индекс составляет 1,4, смертность нулевая. В случае промежуточных показателей процент колеблется в пределах 50-60%.

Рентгеноскопия и рентгенография выявляют просветления неправильной формы, напоминающие пчелиные соты, с локализацией на соответствующей стороне грудной клетки. В некоторых случаях рассматриваются так называемые “круглые тени”.
Сердце в основном оказывается смещенным вправо.
Диафрагмальный купол почти неразличим.
Разбавленная суспензия сульфата бария (ее называют также “бариевой кашей”) дает возможность с точностью видеть расположение части желудка, кишечника и других органов брюшной полости в грудной части. Необходимо отметить значительный риск применения данного метода при ярко выраженном цианозе. В подобных случаях предпочтительно использование йодурона.
Во время рентгеновского исследования необходимо иметь в виду высокое расположение диафрагмы (релаксацию) –оно часто является результатом паралича при родах травматического или врожденного характера.
Дифференциальный диагноз проводится для исключения следующих патологий:
- внутричерепных кровоизлияний;
- пороков дыхания врожденного типа;
- легочной кисты;
- врожденных пороков сердца (в том числе декстрокардии);
- ателектаза (состояния, развивающегося при нарушении вентиляции альвеол, в результате чего они спадаются);
- атрезии пищевода;
- опухоли печени – такая дифференциация проводится при правостороннем расположении отверстия с пролапсом печени. В этом случае посредством сцинтиграфии исключается почечная дистопия.
При тяжелых формах грыжи диафрагмы нередко проводят внутриутробное лечение. Одна из самых передовых техник называется фетоскопической коррекцией трахеальной окклюзии плода, или FETO.
Операция проводится посредством небольшого отверстия в ткани. Осуществление процедуры целесообразно в период между 26-й и 28-й неделями беременности. Ее суть заключается во введении специального баллона в трахею ребенка. Он оказывает на развитие легких малыша стимулирующее воздействие. В дальнейшем (в течение беременности, во время родов или после появления ребенка на свет) баллон извлекается.
Осуществление фетоскопической коррекции возможно исключительно в специализированных центрах хирургии и лишь случае, когда без хирургического вмешательства шансы выживания новорожденного минимальны. Даже удачная операция не является гарантией выздоровления малыша: вероятность выздоровления составляет не более 50%.
Операция связана с определенным риском: ее проведение может стать причиной преждевременных родов или разрыва диафрагмы.
При средней тяжести или слабой выраженности грыжи операцию лучше отложить и динамично наблюдать за развитием плода.

При диафрагмальной грыже у новорожденных единственным способом лечения остается операция. В случае асфиксического ущемления или наличия признаков разрыва диафрагмы она проводится экстренно.
Во время первого этапа оперативного вмешательства у ребенка в случае малого объема брюшной полости, которая не вмещает низведенные из плевральной части органы, создается искусственная вентральная грыжа.
Второй этап проводится по прошествии срока от 6 суток до года со дня первой операции. Во время второго вмешательства искусственная грыжа устраняется. Проводится также дренирование плевральной полости.
С сожалением надо отметить, что вероятность развития осложнений после подобных операций довольно высока и составляет примерно 50%. Наиболее часто случаются:
- осложнения общего типа: лихорадочные состояния, нарушения водно-солевого баланса, угнетение дыхательного центра;
- осложнения со стороны легких: воспаление легких, отек, плеврит;
- осложнения со стороны расположенных в брюшной полости органов – в основном различные виды кишечной непроходимости;
- значительное повышение внутрибрюшного давления на фоне ограничения двигательной функции диафрагмы и сдавления нижней полой вены.
При параэзофагеальных грыжах, для которых характерно расположение рядом с пищеводом, после проведенной операции рецидивы болезни случаются наиболее часто.
Для их предупреждения после окончания периода грудного вскармливания необходимо, кроме строгого выполнения назначений врача, соблюдать лечебную диету, разработанную специально для подобных случаев.
В течение послеоперационного периода грудничок должен находиться на искусственной вентиляции легких пролонгированного типа.
Неблагоприятные последствия после проведенного хирургического лечения могут наблюдаться в 10-30% случаев.
Дополнительную информацию о заболевании можно узнать из видео:
источник
Врожденные диафрагмальные грыжи у детей — это редкая аномалия внутриутробного развития плода, которая характеризуется перемещением органов брюшной полости в грудную клетку через пищеводное отверстие в диафрагме. Такая патология у взрослых не считается опасной, но для детей этот порок может стоить жизни. Впервые диафрагмальная грыжа у плода может обнаружиться еще во время пренатальной диагностики, но смытые признаки не позволят точно поставить диагноз.
Уже после рождения у малыша можно наблюдать специфические проявления патологии в виде цианоза, пенистых выделений изо рта, слабого плача и тяжелого дыхания.
Врожденная диафрагмальная грыжа начинает свое формирование с 4 недели беременности, когда происходит закладка стенки между полостями брюшины и перикарда. В это время по различным причинам нарушается развитие отдельных мышечных структур, на диафрагме возникают дефекты, которые становятся фактором появления грыжевого мешка с содержимым в виде желудка и части кишки.
Точно установленной причины врожденной ГПОД нет, но известно множество факторов риска, которые напрямую или косвенно влияют на развитие этой патологии. У ребенка может диагностироваться истинная и ложная грыжа. В первом случае грыжевой мешок сформирован плевральным и брюшным листком. Ложные аномалии проявляются выходом органов, не покрытых мешком, в грудную полость, что провоцирует синдром внутригрудного напряжения.
Частой формой патологии у ребенка является врожденная диафрагмальная грыжа Богдалека, когда органы перемещаются через задний пристеночный дефект диафрагмы.
Кроме того, диафрагмальная грыжа может возникать у ребенка уже после рождения, тогда подход в лечении будет отличаться, и приобретенная форма патологии имеет благоприятный прогноз.
Так почему же возникает врожденная диафрагмальная (ПОД) грыжа у новорожденного:
- тяжелая беременность с токсикозом;
- обострение системных патологий у беременной;
- частые запоры, вздутие живота и другие нарушения работы ЖКТ;
- респираторные заболевания;
- прием лекарственных средств и наркотических препаратов;
- употребление алкоголя, курение;
- сильный стресс, постоянные переживания беременной.
Приобретенная диафрагмальная грыжа у новорожденных возникает уже после рождения в первые несколько месяцев жизни.
Причинами служат частые запоры, надрывной плач и сильный крик. Такое заболевание связано с аномалиями внутриутробного развития, в основном со слабостью грудобрюшной диафрагмы, но только этот фактор не сможет запустить патологический процесс. Для появления недуга нужны и другие условия, провоцирующие повышение внутрибрюшного давления.
Проникшие через диафрагму органы брюшной полости начинают оказывать давление на легкие и сердце малыша, потому нарушается и их формирование. Врожденная ГПОД часто сочетается с другими аномалиями внутриутробного развития, и это еще более усугубляет тяжелое состояние новорожденного. Чаще у ребенка диагностируется левосторонняя грыжа, но дефект может появляться в любом месте.
Симптомы патологии не будут зависеть от расположения грыжевых ворот, но на их выраженность влияет содержимое мешка, его размер и сопутствующие нарушения. Грыжа диафрагмы будет иметь тяжелые последствия для малыша, независимо от клиники, а бессимптомное течение только усугубит состояние.
Ребенок сразу после рождения внешне может казаться абсолютно здоровым.
Косвенным признаком патологии в таком случае будет слабый плач, ведь легкие раскрываются не полностью. Вместе с тем малышу может быть трудно дышать, и тогда уже можно наблюдать цианоз. Синюшность кожи появляется уже в первый день, и чем раньше это происходит, тем меньше шансов оказать адекватную помощь ребенку, сохранив жизнь.
Цианоз часто возникает после нескольких приступов асфиксии во время кормления. Ребенок начинает задыхаться, кожа синеет, мышцы напряжены. Эти проявления стихают, когда малыша положить на бок со стороны грыжи. С первым приступом асфиксии ребенку проводится рентгенологическое исследование для подтверждения заболевания.
Косвенные симптомы диафрагмальной грыжи у ребенка:
- рвота — появляется не всегда, не является специфическим проявлением;
- кашель — возникает редко вследствие застревания частичек пищи в пищеводе;
- асимметрия грудной полости — это говорит о декстрокардии, перемещении сердца;
- поверхностное частое дыхание — тахипное сопровождается тахикардией, синюшностью, вздутием живота, нарушением важных рефлексов.
Общие симптомы ГПОД с момента рождения:
- малый вес и медленный его набор;
- отсутствие аппетита;
- бледность или синюшность кожи;
- воспаление легких;
- кровь в кале и рвотных массах;
- патологии сердца и дыхательной системы.
Врожденная диафрагмальная грыжа может быть истинной и ложной. Истинная в свою очередь бывает окологрудинной, френоперикардиальной и пищеводного отверстия. Ложная может быть травматической, диафрагмально-плевральной. В редких случаях сочетаются несколько форм патологии, а наиболее часто у малышей диагностируются грыжи ПОД и диафрагмально-плевральные.
Для подтверждения формы болезни ребенку проводится УЗИ, берется анализ крови, дополнительно назначаются КТ, эндоскопическое исследование, эзофагогастроскопия.
Пренатальная диагностика возможна путем ультразвукового исследования и магнитно-резонансной томографии. Оба метода безопасны в период беременности и могут назначаться неоднократно. Косвенным признаком патологии служит многоводие вследствие нарушения заглатывания плодом амниотической жидкости.
Редко в грудной клетке можно видеть заполненный жидкостью кишечник, но диагноз ставится при обнаружении над диафрагмой любого органа брюшной полости. Специфичным признаком заболевания будет нарушение положения сердца, которое смещается в сторону. У плода также может обнаруживаться водянка вследствие нарушения венозного оттока. Дифференциальная пренатальная диагностика проводится с такими патологиями, как доброкачественное новообразование, киста и аденоматозная трансформация легких.
Уже после рождения ребенку назначается рентгенография. На снимке врач видит участки просветления в форме пчелиных сот, которые расположены на стороне дефекта. Сердце оказывается несколько смещенным вправо, купол диафрагмы практически не определяется.
Дифференциальная диагностика после рождения малыша проводится с атрезией и стенозом пищевода, кровоизлиянием в головной мозг, новообразованиями печени и нарушением вентиляции альвеол.
При обнаружении тяжелой формы патологии в период беременности лечение начинается сразу. Основной метод пренатальной терапии — коррекция трахеальной окклюзии. Операция назначается между 26 и 28 неделями. Сутью процедуры будет введение в трахею плода баллона, который стимулирует развитие легких. Извлекается он во время родов или уже после рождения малыша.
Такая операция проводится при тяжелом течении патологии и только в специализированных центрах. Прогноз заболевания зависит от многих факторов, и вероятность излечения равна 50%.
После рождения терапия начинается с вентиляции легких малыша. Единственным действенным методом избавления от грыжи будет операция. Экстренное вмешательство проводится в случае ущемления и внутреннего кровотечения. Плановая операция выполняется в 2 этапа. На первом создается искусственная вентральная грыжа для перемещения органов, а на втором она устраняется с дренированием плевральной полости.
После операции высока вероятность возникновения осложнений:
- Общие — лихорадка, утрудненное дыхание, обезвоживание и отеки.
- Со стороныЖКТ — кишечная непроходимость.
- Со стороны дыхательной системы — плеврит, отек и воспаление.
Рецидив заболевания после хирургического удаления чаще возникает после удаления параэзофагеальных грыж. Чтобы предупредить повторное развитие патологии ребенку нужно обеспечить правильное питание, режим вскармливания назначает врач. В ранний период реабилитации ребенок постоянно находится под искусственной вентиляцией легких.
Нежелательные последствия операции возникают в 15-25% случаев.
Планирование беременности и выполнение определенных правил во время вынашивания плода — это основная профилактика врожденных патологий. Женщине до зачатия важно провести санацию системных патологий, отказаться от вредных привычек и пройти курс витаминотерапии.
В период планирования и вынашивания плода рекомендованы:
- минимизациястрессовыхситуаций, а способствуют этому занятия йогой, медитация, дыхательная гимнастика, посещение психолога;
- сбалансированное и полноценное питание, и лучшим вариантом будет диета по специально созданной программе, зависимо от индивидуальных потребностей организма;
- умеренная физическая активность, регулярные пешие прогулки, здоровый ночной сон;
- полный отказ от вредных привычек, а именно наркотических веществ, табака, алкогольных и энергетических напитков.
Важным условием профилактики врожденных аномалий будет регулярное посещение гинеколога и других врачей при изменении самочувствия для своевременного обнаружения каких-либо отклонений.
источник
Грыжа – это патология, симптомами для лечения которой является выпадение определенных органов из места своей нормальной анатомической дислокации в окружающие полости при сохранении своих оболочек.
Слово грыжа происходит от латинского слова hernia и переводится как «разрыв» или «повреждение». Болезнь была известна с древних времен, первые упоминания о недуге встречаются в трудах известного древнеримского врача Клавдия Галена.
Когда говорят о грыже, прежде всего, подразумевают образование видимой выпуклости на наружной поверхности живота, однако, это понятие более широкое. Грыжи также могут образовываться во внутренних органах помимо кишечника, например, в диафрагме, легких, межпозвонковом пространстве.
Причины возникновения грыж различаются в зависимости от локализации и бывают весьма многообразными.
- Живота. Возникают из-за наличия в брюшной стенке слабых мест, обусловленных естественными и патологическими факторами – анатомией человека, наследственной расположенностью, беременностью, родами, лишним весом, запорами, интенсивным кашлем, поднятием тяжестей, перенесенными хирургическими вмешательствами. У детей младенческого возраста грыжи возникают вследствие слабости брюшных мышц из-за частых сильных криков и плача, а также при замедлении процесса срастания кольца пупка. У беременных женщин часто возникают пупочные грыжи как результат растяжения растущего живота.
- Межпозвоночная. Образуется на поверхности межпозвонковых дисков как следствие заболеваний позвоночника – сколиоза, кифоза, лордоза, остеохондроза. Также может образоваться после травмы позвоночника, резкого удара или падения. Нарушение питания дисков вследствие недостаточности физических нагрузок также способствует ослаблению внешней оболочки диска и ее разрыву. Дополнительные факторы риска – рост выше 170 см, лишний вес, переохлаждение, курение, постоянное нахождение в одном положении (за рулем или за компьютером).
- Пищевода. Появляется как следствие возрастных дегенеративных изменений связочного аппарата диафрагмы, острого или хронического повышения давления внутри брюшины из-за переедания, травм живота, сложных родов, запоров, метеоризма, неправильного положения тела при поднятии тяжестей, нарушения моторики органов пищеварения (двенадцатиперстной кишки, желчного пузыря, желудка). Также может являться врожденной патологией развития грудного желудка или короткого пищевода.
- Легочная. Располагается между ребрами и возникает в результате травм грудной клетки, болезней легких, послеоперационных осложнений, а также может быть врожденной. Этот вид грыжи может и провоцироваться сильным давлением легочной ткани на мышцы из-за кашля или интенсивного расширения легких при игре на музыкальных инструментах.
Основная часть грыж – наружные, их констатируют в 75% случаев. Частота возникновения внутренних ниже и составляет соответственно 25%.
Паховые грыжи – самый распространенный вариант брюшных грыж, диагностируются в 9 случаях из 10. Они в 25 раз чаще поражают мужчин из-за особенностей анатомического строения их пахового канала, более короткого и широкого, в отличие от женского, и хуже укрепленного мышечными и сухожильными конструкциями.
Грыжи межпозвоночных дисков чаще диагностируются у пациентов женского пола. Это может быть связано с естественной физиологической разницей в крепости мышц, поддерживающих позвоночный столб и предупреждающих развитие осложнений при травмах и нагрузках на позвоночные диски.
Независимо от локализации, они делятся на врожденные и приобретенные.
- Паховая. Проявляется выпиранием в паховую полость органов брюшины – сальника, кишечника, внутренних половых органов у женщин. Паховые грыжи разделяют на косые, прямые и комбинированные (множественные) в зависимости от расположения относительно центральной линии органов брюшины.
- Пупочная. Локализуется на пупочном кольце и вызывает его выпячивание над поверхностью живота. Она может уменьшаться в размерах или исчезать при горизонтальном положении тела человека.
- Бедренная. Это выпадение петель кишечника и фрагментов сальника через бедренную лакуну в канал под паховой складкой с выходом под кожу бедра или наружные половые органы. Может быть односторонней и двусторонней.
- Эпигастральная. Также называется грыжей белой линии живота из-за расположения вдоль центральной линии брюшной стенки, в щелях сухожильных волокон между мышцами живота. Может локализоваться над пупком, возле него или ниже его уровня.
- Вентральная. Возникает как осложнение после операции, проведенной в брюшной полости. Такие грыжи могут увеличиваться с течением времени, вплоть до выпадения в грыжевой мешок внутренних органов целиком.
- Редко встречающиеся грыжи. Боковая или спигелиевая грыжа образуется между поперечными мышцами живота и прямой мышцей. Поясничная грыжа локализуется в нижней части спины. Запирательная образуется на внутренней поверхности бедра из-за выхода брюшных органов наружу под гребешковой мышцей. Седалищные грыжи выходят под ягодичную мышцу через седалищные отверстия.
- Межреберная. Представляет собой выпячивание тканей легкого в межреберное пространство или в область шеи с сохранением целостности плевральных оболочек.
- Грыжа пищевода (хиатальная). Это внутренняя грыжа, обусловленная выходом органов из брюшной полости, прежде всего, желудка в грудную через отверстие в диафрагме. Такие грыжи бывают параэзофагиальными (располагаются над диафрагмой у пищевода) и аксиальными (локализуются под диафрагмой).
- Позвоночные. Возникают в межпозвоночных дисках после разрыва фиброзного кольца и вытекания пульпозной жидкости. Могут локализоваться в шейном, грудном и поясничном отделе позвоночного столба.
Грыжи также делятся на те, что поддаются самопроизвольному вправлению, и невправимые, требующие медицинского вмешательства.
Грыжи могут проявляться дискомфортом и болью далеко не всегда. Часто они совсем не беспокоят пациента.
- Живота. Характеризуются болевыми ощущениями различной степени интенсивности (в зависимости от стадии процесса формирования грыжи), которые усиливаются в период физической активности. Пациент чувствует общую слабость, жжение и сдавленность в области локализации грыжи. Появляется шарообразное выпячивание над поверхностью кожи, на ощупь мягкое, как правило, поддающееся вправлению вовнутрь или исчезающее в лежачем положении. Размер образования увеличивается при кашле или физической нагрузке. Появляются нарушения в работе органов ЖКТ, тошнота, пища плохо усваивается.
- Пищевода. Проявляются изжогой различной степени выраженности, особенно в ночное время, режущей и колющей болью за грудиной с иррадиацией в область сердца и межлопаточное пространство. В 70% случаев это сопровождается отрыжкой, нередко с частичным забросом пищи из пищевода в рот. Часто симптомы возникают после еды, а также при приеме больным лежачего положения. Как правило, грыжи небольшого размера не проявляются какими-либо выраженными симптомами.
- Межпозвоночная. Выраженность симптоматики зависит от локализации поврежденных дисков. Если они располагаются в верхнем отделе позвоночника, то пациент чувствует головную боль, головокружение, шум в ушах, онемение пальцев на руках, также повышается артериальное давление. Грыжа в поясничном отделе, как правило, дает сильную боль в нижнем сегменте спины с иррадиацией в ногу и ягодичную мышцу.
Со временем симптомы усиливаются, прогрессирует повреждение органов, затронутых патологическим процессом. Грыжа любого вида требует срочного обследования и постановки точного диагноза.
Диагностикой заболевания занимаются врачи-терапевты, гастроэнтерологи, кардиологи, хирурги и другие специалисты в зависимости от типа грыжи.
- Рентген соответствующих органов (желудка, двенадцатиперстной кишки, легких, позвоночника).
- УЗИ области ее локализации.
- МРТ и КТ областей патологических изменений.
- Лабораторные исследования показателей крови.
- Электрокардиограмму сердца.
- Гастроскопию нескольких видов.
- Герниографию с помощью контрастного вещества.
- Ирригоскопию толстой кишки.
В каждом конкретном случае могут применяться и другие необходимые методы обследования пациента с целью дифференциации грыж от других заболеваний, в частности, опухолей и новообразований.
Лечение грыж бывает консервативным и хирургическим, в каждом конкретном случае доктора принимают решение о целесообразности того или иного метода терапии и выбирают оптимальную тактику лечения.
Наиболее предпочтительным все же является хирургический путь лечения, который позволяет избежать неблагоприятных последствий для здоровья человека. В частности — ущемления и развития некрозов.
- На сегодняшний день самая передовая технология проведения операции – с использованием титановой сетки, что практически на 100% предотвращает риск развития рецидива грыжи.
- В большинстве случаев операция проводится со спинальной анестезией эндоскопическим методом, что облегчает ее проведение даже у пожилых пациентов и позволяет выписывать больных из стационара уже на вторые сутки.
- Как правило, восстановление после операции проходит быстро, легко и без выраженного болевого синдрома.
- У детей не ущемленные грыжи до 5 лет не оперируются, поскольку есть вероятность самопроизвольного закрытия грыжевых ворот. Проводят массажи, лечебную физкультуру, общеукрепляющее лечение.
- В 80% случаев, если межпозвоночная грыжа не отягощена иными патологиями позвоночного столба, она способна сама уменьшиться в размерах в течение 1 года.
- Медикаментозное лечение включает в себя назначение обезболивающих, нестероидных противовоспалительных препаратов для внутреннего и наружного применения.
- Блокада позвоночника назначается в случае выраженной боли и представляет собой введение в область грыжи гормональных и обезболивающих препаратов с помощью специальной иглы под рентген-контролем.
- Операция по иссечению проводится под микроскопом методом миниинвазивного вмешательства. Это позволяет выписывать пациента на следующие сутки после операции.
- Альтернативные методы лечения преследуют цель уменьшения воспаления и отека и включают в себя иглоукалывание, гирудотерапию, кинезиотерапию, массаж.
- Предпочтение отдается консервативному лечению с назначением препаратов, снижающих секрецию желудочного сока и его кислотность, а также препаратов для защиты слизистой пищевода от агрессивной кислоты желудочного сока.
- Диета, предполагающая дробное питание и ограничение некоторых групп продуктов (жирной, жаренной пищи, грубой клетчатки, мучных изделий, газированных напитков).
- Операция по иссечению грыжи пищевода назначается в крайнем случае и проводится методом лапароскопии.
Основное неблагоприятное последствие грыжи любого типа – ее ущемление, которое ведет к нарушению кровообращения, кровотечениям, анемии, воспалению и дегенеративным процессам в передавленном сегменте, возникновению некрозов тканей и гангрене.
- Паховая может вызывать застой каловых масс в толстом кишечнике (копростаз).
- Торчащая наружу грыжа живота выглядит не эстетично, вызывает дискомфорт и боль при повышении физической активности.
- Грыжи пищевода грозят появлением рефлюкс-эзофагита, язвы пищевода, гастрита, панкреатита, хронического колита.
- Грыжа позвоночника способна значительно нарушить работу сердечно-сосудистой системы и кровообращение головного мозга, а также осложнить заболевания позвоночника, вплоть до нарушения функций органов таза и паралича конечностей.
Общая профилактика грыж заключается в ведении здорового образа жизни, правильном питании, умеренных физических нагрузках, исключении алкоголя и курения. Необходимо соблюдать правильную осанку, избегать длительного пребывания в сидячем положении, спать на ортопедических матрацах. Не поднимать тяжести, во время беременности носить специальные бандажи, следить за своим весом.
При своевременном обращении к докторам и правильно выбранной тактике терапии, включающей операцию с применением передовых медицинских технологий, полное излечение грыжи составляет до 95%.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Асцит — это вторичное патологическое состояние, связанное с накоплением свободной жидкости в брюшной полости. Незначительный ее объем не вызывает никаких.
источник
Врожденная диафрагмальная грыжа является результатом нарушения внутриутробного развития плода. Патологический диафрагмальный процесс происходит на фоне аномалии мышечной связки, которая имеет физиологическое отверстие для прохождения части пищевода. Когда связка расширяется, что может происходить еще у плода, в грудную полость проникает кардиальная часть желудка и большая часть пищевода. Заболевание визуально не определяется, у новорожденных детей отсутствуют внешние признаки заболевания (при небольшом дефекте), что усложняет своевременную диагностику.
Диафрагма представляет собой пластинку из мышечной и соединительной ткани, она имеет слабые места, в которых чаще всего и формируется грыжа. Такое заболевание обусловлено нарушением развития диафрагмы у плода, что относит его к врожденным патологиям.
Очень редко заболевание имеет приобретенный характер, потому лечение детей начинается с момента рождения.
Заболевание возникает на фоне генетических мутаций плода или по причине заболеваний и поведения беременной женщины. Начало порока начинается на втором месяце беременности, когда начинает закладываться перегородка между туловищем и перикардиальной областью.
Рождение детей с грыжей более вероятно в таких случаях:
- Влияние ионизирующей радиации;
- Курение и употребление алкогольных напитков;
- Прием наркотических веществ приводит к повреждению генетического аппарата;
- Лечение беременной антибиотиками, цитостатиками и другими токсическими медикаментами, которые сказываются на формировании плода;
- Неблагоприятная экологическая ситуация и вредные профессиональные условия.
У детей может возникать истинная или ложная диафрагмальная грыжа. Истинный дефект определяется недоразвитостью мышечной связки, через которую проникают органы брюшной полости. Такое выпячивание имеет грыжевой мешок. В случае полного отсутствия мышечной связки речь идет о релаксации диафрагмы, когда органы перемещаются неограниченно.
Ложная грыжа возникает при сквозном отверстии диафрагмы, когда выходящие органы не покрыты серозной оболочкой (грыжевой мешок отсутствует).
Такая диафрагмальная грыжа у новорожденных сдавливает сердце и легкие, что приводит к другим тяжелым для детей состояниям.
Врожденные грыжи классифицируют зависимо от расположения дефекта:
- Выпячивание диафрагмально-плевральное: диагностируется наиболее часто, располагается преимущественно с левой стороны, бывает как истинным, так и ложным;
- Выпячивание пищеводного отверстия: органы проникают через расширенное отверстие пищевода, это исключительно истинные грыжи;
- Выпячивание парастернальное: расположено позади грудины, относится к истинным врожденным дефектам.
Клинические проявления отличаются на разной стадии патологического процесса и зависимо от формы.
Основные проявления диафрагмального дефекта у ребенка:
- с момента рождения наблюдается цианоз и отдышка;
- негромкий крик новорожденного, легкие полностью не раскрываются;
- состояние ухудшается с каждой минутой;
- визуально определяется асимметрия грудной клетки, отсутствует движение на стороне грыжи;
- грыжа небольшого размера дает о себе знать во время переворачивания ребенка и кормления отдышкой и затрудненным дыханием.
Врожденная грыжа может проявиться у детей уже дошкольного возраста. Ребенок жалуется на болезненные ощущения, тошноту, нарушение дыхания, что связано со сдавливанием стенок желудка и легких.
Грыжа пищеводного отверстия проявляется симптомами рефлюксной болезни, наблюдается частая отрыжка, изжога. У таких детей есть трудности с глотанием, и они плохо набирают вес.
Лечить врожденные грыжи необходимо с учетом аномалий, которые возникли еще у плода. Так как основной причиной является нарушение мышечной перегородки, проводится хирургическая операция. У детей могут возникать тяжелые осложнения, связанные с давлением на легкие, потому специальным зондом проводится удаление газа из желудка и ребенка переводят на искусственную вентиляцию легких. Уже после восстановления нормального дыхания проводится удаление дефекта.
Сейчас есть возможность внутриутробного лечения диафрагмы. Если провести штучную закупорку трахеи, легкие начнут увеличиваться за счет жидкости, которая в норме выходит в амниотическую полость. Растущие легкие будут постепенно вытеснять грыжевой мешок, и органы плода станут на место. Такая операция проводится путем вскрытия матки или небольшого разреза. Дополнительной мерой назначают кортикостероиды, которые ускоряют формирование легких.
Прогноз внутриутробного лечения благоприятный, но зависит от своевременности оказания первой помощи.
Удаление грыжи в старшем возрасте проводится в случае осложнений, угрозы для жизни. Большинство новорожденных нормально переносят грыжу небольшого размера, потому лечение назначается без операции.
Нехирургическое лечение диафрагмальной грыжи у новорожденных и детей старшего возраста подразумевает соблюдение ряда профилактических мероприятий, включая диету, равномерное распределение нагрузки на организм, исключение заболевания ССС и дыхательной системы.
Заболевание у плода без адекватного лечения имеет неблагоприятный прогноз, частота мертворожденных детей составляет 30%, общая смертности около 70%. Причиной внутриутробной гибели плода выступают сопутствующие заболевания – гипоплазия легки, легочная гипертензия, дефицит массы тела, ишемия внутренних органов.

В половине случаев грыжа у плода протекает на фоне заболевания почек, ЦНС, ЖКТ и сердца. Диафрагмальный дефект приводит к нарушению циркуляции крови, что сказывается на массе плода, заканчивается гипоплазией легких и желудочка.
Грыжа может сопровождать синдром Тернера, трисомию по 21, 18 и 13 хромосоме и другие генетические отклонения.
источник
Диафрагмальная грыжа – патологический дефект, проявляющийся в виде выпячивания внутренних органов через отверстие диафрагмы в брюшную или грудную полость. Грыжа диафрагмы наблюдается не только у взрослых, но и у детей. Патология обычно возникает из-за ослабления мышц диафрагмы. А происходит это по различным причинам.
Отчего может быть патология у ребёнка? Факторы, которые провоцируют возникновение диафрагмы грыжи, разделяются на предрасполагающие и производящие. К предрасполагающим причинам можно отнести:
- врождённую слабость мышц;
- приобретённую слабость мышц;
- получение травмы диафрагмы;
- изменения, затрагивающие мышечно-связочный аппарат.
Производящие причины возникновения диафрагмальной грыжи у ребёнка обычно связаны с повышением давления внутри брюшной полости:
- поднятие тяжестей;
- тяжёлые физические нагрузки;
- частые запоры;
- не проходящий кашель;
- истеричный, надрывный и непрекращающийся плач;
- постоянные переедания, и как следствие, лишний вес.
Как определить диафрагмальную грыжу у ребёнка? Распознать патологию у малыша можно по некоторым признакам.
- Органы брюшной полости могут быть перемещены в грудную клетку и наоборот;
- Может быть небольшое выпячивание органов в области диафрагмы.
Опредёленные признаки заболевания возникают в зависимости от органов, в которых возникает патология:
- Если у ребёнка грыжа пищевода, у него наблюдается изжога, отрыжка, болезненные ощущения вверху живота, а также в грудной клетке и области рёбер. У малыша наблюдается отдышка, увеличенный ритм сердцебиения после приёма пищи;
- В некоторых случаях у ребёнка, с грыжей диафрагмы, после еды возникает рвота, после чего наступает облегчение;
- В грудной клетке у малыша слышны урчания и булькающие звуки;
- У малыша может начаться анемия, что удаётся выявить с помощью анализов.
Диагностировать патологию у ребёнка можно при своевременном обращении к врачу-педиатру. Врач сможет при первичном осмотре определить предварительный диагноз на основании осмотра и учёта жалоб ребёнка и его родителей. Чтобы поставить точный диагноз, назначается проведение рентгенографии. С помощью контрастного вещества можно определить характер диафрагмальной грыжи.
Для определения состояния органов брюшной полости, назначается ультразвуковое исследование.
Ребёнок сдаёт анализы крови и мочи.
Чем опасно возникновение диафрагмальной грыжи у ребёнка? Некоторые виды грыжи вызвают опасные осложнения, которые могут нанести вред детскому организму.
- При возникновении скользящей грыжи, чаще всего начинается воспалительный процесс в пищеводе. Это происходит из-за регулярного воздействия желудочного сока на слизистую оболочку пищеварительного органа;
- Грыжа пищевода может осложниться дуоденогастральным рефлюксом. Симптом этого осложнения является горечь во рту после употребления пищи;
- Ущемление грыжи или соседних органов является одним из опасных осложнений. Из-за повышения давления внутри брюшной полости вероятность ущемления возрастает;
- При ущемлении происходит нарушение функциональности органов брюшной полости и грудной клетки, что может привести к летальному исходу;
- Определить ущемление грыжевого выпячивания можно по резкой боли вверху живота, а также в левой стороне грудной клетки. Может начаться тошнота и приступы рвоты, происходит задержка стула. В случае ущемления диафрагмальной грыжи необходимо экстренное хирургическое вмешательство.
Вылечить диафрагмальную грыжу у ребёнка можно только с помощью врача. Самостоятельное лечение родителями запрещено.
При появлении симптомов, малыша следует показать специалисту для осмотра и назначения правильного лечения. Часто для устранения грыжи диафрагмы назначается оперативное вмешательство. Для этого родители должны следить за питанием малыша перед операцией. Из рациона следует исключить жирную и острую пищу, сладости, полуфабрикаты и фаст-фуды.
Ребёнка следует оградить от физической нагрузки и поднятия тяжестей. Ребёнку нельзя носить бандажи и утягивающую одежду, которая провоцирует повышение внутрибрюшное давление.
Определить, как лечить диафрагмальную грыжу, врач решит после получения результатов исследования:
- Если грыжа скользящая, и не может спровоцировать ущемление, чаще всего операция не проводится. Ребёнку назначается диета с дробным питанием, которое должно происходить часто, но маленькими порциями. Малышу необходимо принимать лекарственные препараты, которые уменьшают выделение желудочного сока и снижают уровень кислотности желудка. Для устранения анемии назначаются препараты с высоким содержанием железа.
- При возникновении грыжи, которая может привести к осложнениям, назначается хирургическое вмешательство. Операция проводится детям после пяти лет. Но если в более раннем возрасте есть угроза жизни ребёнка, хирургическое вмешательство проводится в соответствии с правилами.
Как предотвратить возникновение диафрагмальной грыжи у малыша? Родители должны регулярно отводить ребёнка к врачу для обследования организма. Чем раньше будет выявлена патология, тем выше вероятность предотвращения осложнений грыжи диафрагмы:
- Питание ребёнка должно быть рациональным. В детском меню должны присутствовать продукты с высоким содержанием клетчатки, чтобы предотвратить возникновение запоров;
- Приёмы пищи ребёнком должны быть частыми, но небольшими порциями. Это позволяет избежать переедания и предотвратить набор лишнего веса;
- Малыш не должен перенапрягаться физически, не поднимать тяжести, не соответствующие его массе тела;
- Для укрепления мышц диафрагмы ребёнок должен с ранних лет приучаться к простым физическим упражнениям. Ежедневная зарядка по утрам и лечебная физкультура благотворно влияет на состояние мышечной ткани диафрагмы;
- При возникновении инфекционных заболеваний, необходимо в короткие сроки начать лечение. Родители должны с помощью врачей не допускать развития хронического кашля у малыша;
- Мамы и папы должны успокаивать малыша во время плача, чтобы предотвратить развитие надрывной истерики;
- Ребёнок должен знать правила поведения на дома, на улице, в детских учреждениях, в транспорте. Это необходимо, чтобы предотвратить получение травмы диафрагмы.
источник