Грыжа является распространенной патологией, диагностируемой у 20% младенцев. Ее основной причиной является слабость мышц и связок в несформировавшемся теле малыша. Патология протекает безболезненно, если не возникает ущемления. Механизм появления грыжи связывают с продолжительным плачем младенцев. На самом деле прямой связи нет, выпячивание внутренних органов через пупочное кольцо или в паху происходит из-за врожденного дефекта.
Гипотеза имеет основание — надрывный плач увеличивает брюшное давление, провоцирующее выпячивание органов. Даже некоторые педиатры предупреждают молодых родителей о недопустимости плача, как причины развития патологии. Заметное выпячивание вокруг пупка заставляет родителей беспокоиться о состоянии малыша.
Встречается несколько видов грыж, названных по месту локализации. По частоте возникновения у младенцев их располагают следующим образом:
- паховые;
- пупочные;
- белой линии живота;
- бедренные.
Первые два типа рассматриваются чаще остальных. У маленьких детей болезнь всегда врожденная. Ее возникновение медики связывают с наследственной предрасположенностью. Дефекты развития тканей связаны с воздействием на плод химических и биологических факторов, инфекционных заболеваний. Ребенок рождается с ослабленными структурами в области пахового и бедренного канала, пупка.
Выпирание не доставляет дискомфорта, легко вправляется при надавливании. Опасным осложнением становится ущемление, перекрывающее кровоснабжение содержимого грыжи. Симптом проблемы – острая боль в животе. В такой ситуации необходимо срочно обратиться к хирургу.
- кашель;
- метеоризм;
- напряжение при запорах;
- болезни: коклюш, бронхит, дизентерия, гипотрофия, рахит.
Патология редко защемляется и требует хирургического вмешательства. При выполнении рекомендаций по консервативному лечению к году она пропадает. Детям рекомендуется массаж, гимнастика, питание, исключающее запоры. Полезно выкладывание на живот. Врач наклеивает пластырь на несколько недель. Операция назначается при большом размере выпячивании, рецидивы очень редкие.
Самолечение патологии опасно, паховые грыжи склонны к ущемлению. К тому же легко повреждаются внутренние органы. При осложнении девочек оперируют экстренно, чтобы не допустить проблем с яичниками. Плановые операции назначаются после 6 месяцев. Хирургическое вмешательство бывает открытое и закрытое. Лапароскопия позволяет пациентам восстанавливаться в короткий срок.
С появлением и лечением грыжи у младенцев связано несколько стойких мифов:
- Малыш накричал, наплакал выпячивание у пупка. Патология возникает до рождения. У детей, не имеющих дефектов в ткани брюшной стенки, болезнь не проявляется даже после регулярного, долгого плача.
- Проблема решается наклеиванием пластыря или бандажом. Использование повязок, перетягивающих живот ребенка, крайне опасно. Ребенок испытывает кислородное голодание. Менее опасно, но бесполезно лечение капустным листом или пластырем.
- Любую грыжу нужно оперировать. Эффективную терапию хирург подбирает индивидуально. Выпячивание в области пупка убирается массажем и укреплением мышц. Паховые образования оперируют планово.
По поводу любой патологии следует консультироваться с детским врачом. Совет бабушек и заговоры знахарок могут нанести больший вред здоровью, чем сама грыжа.
источник
Добрый день Евгений Олегович! Мне очень понравилась Ваша книга и сайт, рекомендую их всем своим знакомым. Но я не согласна с Вашей позицией по поводу укачивания ребенка. А как же поступать с новорожденным, когда у него болит животик? Спокойно ждать, когда он проорется и заснет? Серзы пишут о связи между ребенком и матерью, о том, что за девять месяцев он привык к ее ритму, ее шагам и т.п. Или это все ерунда и выдумки «проклятых капиталистов»? Наша дочка была на смешанном вскармливании, и естественно, что у нее дико болел животик, она спала исключительно в движущейся коляске или на руках. Но я не думаю, что мы приучили ее к рукам, как нам предрекали, когда пришло время, она слезла с них и поползла, сейчас бегает и на руки просится только если устала. Может быть я и не права, но хочется разобраться в этом вопросе, так как это, надеюсь, не последний ребенок в нашей жизни. :)) С уважением, Анастасия.
Здравствуйте, Анастасия! Итак, укачивание. Миллиарды детей, которых качали (укачивали) родители, благополучно выросли, и никаких вредных последствий укачивания никто и никогда не обнаруживал. Таким образом, совершенно однозначно и с абсолютной уверенностью можно утверждать: укачивание ребенку не вредит. Лично меня укачивание больше волнует не с позиции здоровья малыша, а с позиции здоровья семьи. Неужели качание детеныша есть оптимальный вид занятий для современной женщины? (вариант, правда более редкий, — мужчины). Я, в общем-то, неплохо (на общем фоне) разбираюсь в физиологии человека, по крайней мере, понимаю, как работают внутренние органы и основные механизмы развития болезней. Но, даже при максимальном напряжении умственной деятельности, я не могу представить себе, как укачивание способно излечить от болей в животе. Механизм успокоения от пребывания на руках видится мне следующим образом. Человеческий детеныш от Природы в одиночку не жизнеспособен. И быть одному, не чувствовать рядом тело взрослого человека (кормильца и защитника) для него (детеныша) противоестественно. В такой ситуации Природа заложила в ребенка инстинкт — криком звать на помощь. Этот инстинкт — назовем его инстинктом страха — выражен у детей по-разному — у одних больше, у других меньше — отсюда разница в интенсивности воплей. Ребенок остался один — сработал инстинкт — начать орать. Взяли на руки, инстинкт реализовался — замолчал. Уложили в кровать — сработал инстинкт — начал орать. Подхватили, покачали — и так до бесконечности. Точнее — не до бесконечности, а до того биологического возраста, когда данный инстинкт угаснет естественным образом. Наступает это, как правило, тогда, когда начнет ходить (ползать) и изучать мир самостоятельно. Что будет, если на руки не брать? Инстинкт, не находя реализации, начнет угасать. По крайней мере, не будет вырабатываться условный рефлекс: кричу — носят на руках, молчу — не обращают на меня внимания. Итак, у родителей есть два варианта действий — поддерживать инстинкт и не поддерживать инстинкт. Почему я против укачивания? Потому, что вижу регулярно и во множестве побочные эффекты. Несчастная женщина с хроническим недосыпом. Злой мужик, который хочет, чтоб жена спала с ним, а не ходила, как зомби, ночи напролет. Поверьте, ситуация, когда два взрослых интеллигентных человека сознательно решают завести ребенка, потому, что пожив вместе несколько лет поняли: я не просто ХОЧУ его, я ХОЧУ чтобы у нас был ребенок. И когда он (ребенок) появится, то все заботы и бессонные ночи будут поровну. Но бывает такое исключительно редко. И сколько семей распались из-за детских ночных воплей, из-за того, что у женщины не нашлось времени для того, чтобы привести себя в порядок, найти время для мужа (для еды, для любви, для постирать, для погладить, для вытереть пыль. ). Вы скажите, что это мужской эгоизм, что мог бы годик и потерпеть, и постирать и погладить, и покачать, и поголодать, и повоздерживаться. Мог бы! Но не может. Таких, которые могут и готовы на «лишения» — единицы. Это норма бытия, это особенности взаимоотношения полов в нашем географическом пространстве. У вас есть кухарка, горничная, дворник, прачка? Ну и славненько! Значит есть время и для качания. Вы все успеваете — и качать, и собою заниматься, и мужа любить, и о других детях не забывать. Вот и хорошо. Качайте на здоровье! Очень важен тот факт, что смотреть телевизор, слушать музыку и читать можно не отрываясь от качания. Серзы пишут про то, что ребенок привык. Это, конечно, важно. Но и муж ведь тоже кое к чему привык. Почему мама и папа должны менять свои привычки, а ребенок не должен? Лично для меня неприемлема философия, согласно которой ребенок — главное в семье. Главное в семье — это сама семья. Если материнская любовь побеждает любовь женщины, то такое положение вещей может выйти боком именно ребенку, который рискует потерять отца. «Капиталисты проклятые» не выдумывают. Они могут делать из дитя центр вселенной, но они (по крайней мере те, для кого пишут Серзы) и не делают детей в 18 лет на 2-й день после удачных танцев, не имея ни жилья, ни работы, ни будущего. Цитата из вас: «Наша дочка была на смешанном вскармливании, и, естественно, что у нее дико болел животик. «. В том, что у ребенка на смешанном вскармливании болит животик, нет совершенно ничего естественного! Как поступать, если болит животик? Да неужели качать? Нет. Надо сделать так, чтобы животик перестал болеть. Этому (по крайней мере теоретически) обучены особые люди, их называют педиатры. Педиатр в каждой конкретной ситуации должен: — отрегулировать питание ребенка и его мамы; — обеспечить ребенку оптимальный баланс жидкости в организме температурный режим комнаты, прогулки, ванны, рассказать чем и в каких количествах поить; — произвести обследование (УЗИ органов брюшной полости, ан. кала и т.д.); — при необходимости назначить лекарства: — улучшающие пищеварение, нейтрализующие газы, активизирующие кишечную флору и т.п. Зачем все это! Где взять этого самого педиатра? Лучше будем качать. В рассматриваемом аспекте укачивание, — это способ нецивилизованного решения проблем. И я прекрасно понимаю, что цивилизованные способы часто оказываются недоступными. NB! И еще кое-что, очень важное. Укачивание не может нейтрализовать газы, не может снизить температуру, не может облегчить прорезывание зубов, не может устранить головную боль. Но постоянная практика подтверждает: если ребенок не может уснуть из-за какой-либо болезни, то, желанного для всей семьи сна, можно добиться интенсивным укачиванием. Механизмы этого не совсем понятны, я по крайней мере в специальной литературе ни о чем подобном не читал. Но факт остается фактом: болит живот — покачали уснул. Аллергический дерматит, не может спать из того, что кожа зудит — покачали — уснул и т.д. Я предполагаю, что интенсивное раздражение вестибулярного аппарата создает в головном мозге очаг возбуждения, более интенсивный, чем боль или зуд. Трудно сказать — нормален ли такой сон, сон ли это вообще. Но дитя, по крайней мере, не орет и лежит с закрытыми глазами. Но. Причины плача могут быть очень (!) серьезными. Я ведь своими глазами видел ребенка, который 3 дня орал из-за головной боли, потому, что у него был менингит, а родители 3 дня его качали. А сколько отитов качают неделями, жалуясь потом на врачей — плохо лечили, теперь на одно ухо не слышит. И таких примеров тысячи! И именно поэтому я против укачивания. Ребенок должен плакать, потому, что поводов для плаканья у него предостаточно. И было бы очень здорово, если бы мы точно знали, что желание побыть у мамы на руках к таким поводам не относится. Тогда бы и реакции наши на детский плачь стали бы нормальными — не сюсюканье и качание, а логика и здравый смысл: что он хочет и как ему помочь. Вот и все. Всего доброго. Комаровский Евгений Олегович
[Письмо]
Добрый день Евгений Олегович. Большое спасибо за ваше письмо, мы с мужем читали его «запоем» и пришли к выводу, что у нашей дочки был сильный инстинкт страха. Укачивание никак не повредило нашим семейным отношениям, потому что нам уже давно не по 18 лет (увы!) и ребенок был долгожданным и желанным. Мучает только меня один вопрос. Педиаторы, которые смотрели нашу дочку, а их было несколько, в том числе и зав. Детской поликлиникой, утверждали, что у новорожденного слабое пупочное кольцо, и нельзя ни в коем случае давать ему орать, так как может получиться пупочная грыжа. Что это? Очередная выдумка нашей педиатрии или правда? Действительно ли укачивание, как способ не давания плакать, помогает предотвратить пупочную грыжу? С уважением, Анастасия
[Ответ доктора]
Здравствуйте, Анастасия! Развиваем тему укачивания в его непосредственной связи с пупочной грыжей. Для начала, цитируем самого Комаровского (фраза из книги «Здоровье ребенка. «). Итак, цитата: » У очень многих детей первого года жизни имеется пупочная грыжа (выпячивание в области пупка, появляющееся чаще всего при крике). В подавляющем большинстве случаев она не представляет никакой опасности, не требует никакого лечения и проходит сама «. Очевидно, что приведенный текст может показаться недостаточным, особенно с учетом запугивающих рассуждений отечественных, как вы выразились, «педиаторов». Уточняю и разъясняю. Имеется такое анатомическое понятие, как «белая линия живота» — это полоса по средине живота, состоящая не из мышц, а из связок — ее легко увидеть, особенно у мужчин (разумеется, при отсутствии брюшка). В центре этой самой белой линии имеется отверстие — то самое пупочное кольцо, — через которое у плода проходит пупочный канатик (собственно говоря, пупочный канатик — это медицинский синоним слова «пуповина»). Пуповина содержит сосуды (разные) и еще кое-какие «мелочи». После рождения все эти мелочи и сосуды спадаются, зарастают соединительной тканью и перекрывают пупочное кольцо. Тем не менее, плотного и полного перекрытия часто не получается, поскольку недостаточно сформированы мышцы брюшного пресса, которые, в свою очередь, усиливают кольцо, делая его более плотным. Таким образом, для ликвидации проблем со слабостью пупка нужны две вещи: 1. Время, в течение которого неработающие пупочные сосуды заполнятся соединительной тканью и 2. Время, в течение которого окрепнут мышцы брюшного пресса. Очевидно: сразу после рождения пупочное кольцо слабое и при повышении давления в брюшной полости через него (кольцо) может выпячиваться брюшина и даже петли кишечника. Это и есть пупочная грыжа. С анатомической точки зрения в той или иной степени выраженности она (грыжа) есть у всех младенцев. А лечится она — временем. Разумеется, если пупочное кольцо слабее обычного, да плюс ребенок орет с утра до ночи (т.е. напрягается и повышает давление в брюшной полости) — грыжа действительно может стать причиной серьезных проблем. Самое страшное — это операция, которая, кстати, одна из самых несложных во всей детской хирургии, без проникновения в брюшную полость, технически напоминает штопанье носка. Повторимся: если ребенок орет, надо не качать его, а с помощью нормального квалифицированного врача выяснить причину плача и устранить ее. И грыжа тут частный случай. Кто его знает, чего он орет, вы лучше покачайте. Зачем морочить голову и разбираться. А тут и очень выгодный аргумент — наорет себе грыжу. Каждый родитель должен отдавать себе отчет в том, что зарплата врача, как впрочем и уровень жизни подавляющего большинства его пациентов, не способствует тому, чтобы сознательно общаться друг с другом, поскольку, пытаясь разбираться в причинах плача, врач тратит время и силы, не получая ничего взамен. Вот и хочется найти некие аргументы, в пользу отказа от непродуктивной суеты. Пупочная грыжа — типичный такой аргумент. Аргумент несостоятельный хотя бы потому, что давление в брюшной полости усиливается не только при крике, но и при тех же газиках, при затрудненном стуле, а когда ребенок дуется, силясь покакать — это намного опаснее любых криков. С грыжей можно бороться оптимизацией питания, недопущением перегрева, массажем, гимнастикой (дабы побыстрее формировались нормальный мышечный тонус и нормальная мышечная сила). При очень больших размерах пупочного кольца иногда делают операцию, но чаще используют специальные фиксаторы — очень многие фирмы (не нашенские разумеется) их выпускают — это такой пластырь в который заводским способом вставляется пластиковый или металлический кружок, препятствующий выпячиванию. Наш сообразительный народ с той же целью использует сочетание пластыря и пятикопеечной монеты бывшего СССР. Всего доброго. Комаровский
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Артрит – воспалительная болезнь суставов, вызываемая различными инфекционными агентами, аутоиммунной реакцией организма на собственные суставы или нарушением баланса стабильности компонентов сустава и нагрузок на него.
Артриту подвержены все категории людей: взрослые и дети, подростки и пожилые люди, мужчины и женщины. Установлено, что с возрастом болезнь поражает все больше людей, а возникает чаще именно у женщин, так как наследственные признаки заболевания передаются только им. Доказана генетическая предрасположенность к развитию артрита, поэтому заболеть им имеют больше шансов те, у кого им страдают родственники.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причины развития болезни
Симптомы + видео!
Как врачи ставят диагноз
Воспаление суставов у детей
Лечение артрита
Воспаление суставов может вызываться нарушением обмена веществ, как при подагре. Спровоцировать болезнь может длительное воздействие на суставы холода, при ведении малоподвижного образа жизни или, наоборот, чрезмерные спортивные нагрузки.
Многие разновидности артритов относятся к аутоиммунным болезням. Механизм развития заболевания таков: какой-либо стартовый фактор (применение некоторых препаратов, изменение гормонального фона, болезни, стресс и т.д.) вызывает сбой в иммунной системе, из-за которого лейкоциты человека начинают уничтожать ткани собственных суставов организма.
Иногда артрит суставов возникает из-за переохлаждения, воздействия инфекции (см. статью про ревматизм суставов) или травмы, но чаще всего его развитие провоцирует эмоциональное потрясение, тяжелый стресс. Особенно это касается затяжных обид, долго сдерживаемого гнева, ненависти, направленной на себя за что-либо, чувства вины.
Если посмотреть под микроскопом на сустав на различных стадиях развития артрита, мы увидим, как постепенно разрушаются его ткани, замещаются рубцовой и даже костной.
Боль усиливается под утро, в ночное время, может внезапно разбудить человека. Но, если она возникает не самопроизвольно, а во время движения, то это не является признаком воспаления, а может свидетельствовать о любой другой патологии суставов: артрозе, поражениях сухожилий и т.д.
При подагре чаще бывает периодичная, очень интенсивная, сильная боль в суставах ног, которая резко появляется и исчезает спустя 3-7 дней, возвращаясь через одинаковые периоды времени. Данный признак в 90% случаев указывает на подагрический артрит.
Если боль уменьшается от активной разминки или деятельности, то это также отличительный симптом артрита, так как при артрозе от движений боль только усиливается. Если болевой приступ быстро купируется нестероидными противовоспалительными, то это, скорее всего, болезнь Бехтерева или подагра. При невоспалительных болезнях суставов эти лекарства не помогают на все 100%, и их действие значительно слабее.
- Изменение цвета кожи над больным суставом – покраснение;
- Местная гипертермия над суставом – повышение температуры;
Если весь палец от основания до кончика покраснел и опух, стал напоминать формой сосиску, то это признак реактивного или псориатического артрита. Если это сопровождается еще и сильной болью, то, скорее всего, у человека подагра.
- Отек, пастозность, припухлость пораженной области;
Отечность и припухлость пястно-фаланговых суставов говорит о наличии ревматоидного или псориатического артрита, если она возникла не после травм, конечно.
Такие изменения в области лучезапястных суставов бывает и при двух указанных выше артритах, и при ревматизме или болезни Бехтерева. Отек этих суставов в 99% указывает на артрит.
- Затруднение и ограничение движений в суставе;
Скованность в теле – очень характерный симптом артрита. Это ощущение проходит в течение часа или до обеда. В первую очередь этот симптом может свидетельствовать о ревматической полимиалгии, ревматоидном артрите, болезни Бехтерева. Ощущение на руках тугих перчаток – очень явный симптом именно ревматоидного артрита, однако и он может наблюдаться при других болезнях (синдроме запястного канала, например).
- Деформация, разрастание суставов;
- Появление под кожей гороховидных узелков или даже тофусов.
При артрите суставы могут воспаляться попеременно, периодически все проявления сами проходят и появляются вновь.
Из-за протекания в организме воспалительного процесса могут проявиться и другие симптомы общей интоксикации. Это разбитость, головная боль, лихорадка, повышение температуры, резкое похудение, снижение аппетита, слабость.
При температуре тела выше 37°С, длящейся около 4 недель и сопровождающейся жалобами на суставы, чаще всего подтверждается реактивный, ревматоидный артрит, болезнь Бехтерева или суставной ревматизм.
Реактивный артрит может проявляться воспалением суставов в сочетании с аномальными выделениями из половых путей или предшествующем болезни жидким стулом. Такой артрит может протекать с воспалением кожи ступней, а также образованием пузырей. Что характерно, при данной ситуации нет зуда, что отличает болезнь от грибкового поражения ног.
Чаще всего перед врачом встает необходимость определить, артроз у человека или воспаление суставов (артрит), и от этого отталкиваться для составления наиболее эффективного индивидуального плана лечения.
Для начала следует сдать лабораторные анализы.
Анализ крови обозначает только некоторые тенденции и не указывает на то или иное заболевание, он сужает диапазон диагностического поиска. Артрит сопровождается повышением СОЭ, а при артрозе клинический анализ обычно специфических изменений не имеет. Этот признак может наблюдаться и при синовите, но тоже не достигает таких величин, как при артрите.
Повышение количества лейкоцитов говорит о воспалении где-то в организме, который мог отразиться на суставах.
Анализ крови на ревмопробы и биохимичекий анализ. Для его проведения исследуется венозная кровь, взятая натощак. При артрите обнаруживается серомукоид, С-реактивный белок, некоторые иммуноглобулины и глобулины, а также другие маркеры воспаления. При подагре анализ покажет повышение содержания мочевой кислоты, а при ревматоидном артрите – ревматоидного фактора.
Данные биохимические анализы остаются без изменений при артрозе.
рентген крестцово-подвздошных сочленений;
При присоединении инфекции может развиться гнойный артрит. Он имеет яркую симптоматику: отек, боль, чувство распирания в суставе. Гнойный артрит, не получивший своевременного лечения, осложняется флегмонами, паротитами, остеомиелитами, сепсисом, контрактурами, вывихами, анкилозами.
Течение артрита, причина его возникновения, выраженность отдельных компонентов клинической картины, распространенность патологического процесса и степень вовлеченности других органов и систем определяют особенности диагностики и терапии болезни.
У детей артрит чаще встречается в остро протекающих формах или в качестве сопровождения многих детских инфекций (кори, краснухи, эпидемического паротита). Особенности артрита у детей и подростков: острое начало, выраженность отека, припухлости, большая вероятность вовлечения в процесс крупных суставов организма и поражения других органов и систем. Нередко у детей сильно страдает зрение на фоне артрита.
Синдром Рейтера – признак, характерный для детского возраста. Синдром проявляется чаще всего сразу после диареи. Начинается остро, включает симптомы артрита, воспаления уретры, конъюнктивы, поражения кожи и слизистых оболочек. Обычно в данном случае страдают тазобедренные, локтевые, лучезапястные, коленные, голеностопные суставы, суставы стоп и кистей.
Уретрит чаще бывает у мальчиков, а у девочек имеет стертую симптоматику. Поражение глаз встречается у всех детей. При данном синдроме поражается кожа вокруг слизистых половых органов – баланопостит, баланит, и сухожилий (тендинит). Подробнее о данной болезни можно прочитать в статье Симптомы и лечение детского реактивного артрита.
Лечение воспаления суставов – сложная комплексная работа нескольких квалифицированных специалистов. Составление лечебной программы проводится индивидуально после окончательного установления и подтверждения диагноза.
уменьшение нагрузки на сустав (похудение, использование трости, надколенника, грамотный подбор обуви с фиксированной пяткой, супинатором, отстранение от тяжелого физического труда, спорта);
обезболивающие препараты (простые или НПВС) выписываются или подбираются врачом лично в каждой отдельной ситуации;
- Нанесение на область сустава гелей, мазей для наружного применения на основе нестероидных противовоспалительных препаратов;
- периартикулярное или внутрисуставное введение глюкокортикостероидов.
- удаление части необратимо измененных и поврежденных тканей;
- замена фрагмента хряща аутотрансплантатом;
- протезирование сустава и многое другое.
Не стоит пренебрегать начальными симптомами, напоминающими воспаление суставов. Запустив болезнь или переведя ее в хроническое течение, можно дождаться грозных осложнений, лечить которые будет гораздо сложнее и дороже. Нередко запущенные стадии и сложные формы артрита приходится лечить даже оперативно.
Не допускайте самолечения и избегайте его сами. Будьте здоровы!
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Коленный сустав является одним из самых крупных и сложных. Ежедневно он подвергается огромной нагрузке, поэтому неудивительно, что периодически он перестает функционировать нормально. Если болят колени, заметен их отек, причем боль практически постоянная, то необходимо обязательно обратиться к врачу. Такое патологическое состояние может быть сигналом о развитии одного из заболеваний, деформирующего сустав. Естественно, необходимо научиться различать ситуации, когда визит к врачу очень нужен. Но отсутствие лечения или самостоятельная терапия может привести к осложнениям.
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
Все поверхности, которые соприкасаются друг с другом, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, его амортизационные свойства. Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Она наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки. Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если колено стало болеть, появился отек, подвижность ограничена, а дискомфорт является достаточно сильным, необходимо срочно обратиться к врачу. Если деструктивный процесс уже начался, то полностью вылечить колено будет невозможно. Однако остановить или замедлить его прогрессирование удастся.
Итак, можно выделить такие причины боли в коленном суставе:
- гонартроз. Он встречается практически в 50% всех случаев поражения сочленения. Патология развивается очень долго. Среди симптомов этой болезни можно выделить такие: колено не болит в состоянии покоя, однако человеку становится трудно подниматься по лестнице, долго ходить, приседать и вставать с корточек. Во время движения больной слышит хруст в колене, у него снижается подвижность. Со временем, вследствие изнашивания хряща, расстояние между костными поверхностями уменьшается. При этом появляются остеофиты, нервы и сосуды сдавливаются, а само колено деформируется;
- менископатия, а также образование кисты мениска. Чаще болит только одно колено. Причиной появления патологии может стать единичная травма или периодическое повреждение сустава. Во время обострения боль острая, пульсирующая, резкая, сильная. При этом заболевании деформация суставу не грозит, но воспаление может затронуть синовиальные сумки;
- проблемы с кровообращением(некроз). При этом нарушается питание колена. Чаще всего такое состояние проявляется у подростков. Именно у них происходит слишком быстрый рост костей, при котором их питание несколько затрудняется. Если сначала боль в коленном суставе достаточно сильная, то через некоторое время ее интенсивность уменьшается. Боль обычно локализуется в одной точке, и не распространяется на все колено. Дискомфорт может усиливаться вследствие переохлаждения;
- артрит. Это воспалительная патология колена, которая может диагностироваться у молодых людей, особенно женщин. При этом болит колено очень сильно, пораженная область характеризуется отеком, кожа краснеет. Болевые ощущения ночью становятся более выраженными. Колено болит даже в состоянии покоя, при перемене погоды. Причина развития патологии заключается в чрезмерной массе тела, пожилом возрасте, слабости иммунитета;
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;
- остеохондрит наколенника. Тут происходит отслаивание хряща от суставной поверхности. На первых порах болит колено не очень сильно, но со временем ее интенсивность увеличивается, а к патологическому процессу присоединяется воспаление;
- болезнь Кенига. Тут некоторая часть хряща может отделяться от кости и перемещаться внутри сочленения. Движение при этом затрудняется, появляется неострая боль. С прогрессированием наблюдается также отек коленного сочленения. Лечение патологии у взрослых производить труднее, чем у детей;
- патология Осгуда-Шляттера. Она предусматривает образование шишки в области колена. Чаще всего болезнь диагностируется у мальчиков, а также людей, занимающихся спортом. Боль при этом резкая, усиливающаяся при сгибании и выпрямлении ноги.
Эти причины являются основными, но не единственными. Поэтому необходимо рассмотреть и другие факторы, вследствие воздействия которых появляется боль в колене.
Некоторые патологии, которые не имеют отношения к коленному суставу, могут вызывать в нем болевые ощущения:
- Фибромиалгия. Дискомфорт локализуется в мышцах и мягких тканях, но может отдавать в сочленения, расположенные поблизости. Воспалительный процесс при этом не развивается. Кроме ноющей боли в коленном суставе, человек ощущает скованность в движениях, усталость, у него могут появляться судороги.
- Дисплазия или коксартроз тазобедренного сустава. Болевой синдром в этом случае распространяется на всю ногу.
- Невропатия седалищного нерва. Его защемляют позвонки пояснично-крестцового отдела позвоночника. Сильная пульсирующая боль может отдавать в бедро и колено.
Какие системные патологии могут вызвать боли в колене? Кроме тех причин, которые уже были описаны выше, существуют и другие факторы, способствующие развитию болевого синдрома:
- подагра. Возникает представленное заболевание вследствие нарушения обмена мочевой кислоты в организме. Она плохо выводится из него, превращается в отложения солей, которые накапливаются в суставах. Болеть в этом случае может и колено. Причем боль очень острая, резкая. Чаще патология возникает у мужчин, которые злоупотребляют спиртными напитками, неправильно питаются. В области поражения кожа становится красной, а ночью коленный сустав болит сильнее. Продолжительность приступа составляет от пары дней до нескольких недель;
- остеопороз. Патология связана с низкой плотностью костной ткани вследствие ее неправильного формирования. Боль в коленном суставе при этом тупая и ноющая, убрать ее не так просто. Кости при этой патологии сильно подвержены переломам;
- ревматоидный артрит. Это системная патология, которая характеризуется воспалением соединительной ткани. Свое активное развитие она начинает при снижении защитных функций организма. Проявляется чувством скованности, которое человек может ощутить после длительного пребывания в состоянии покоя;
- остеомиелит. Представленная бактериальная патология вызывает достаточно сильные боли сверлящего характера. В области пораженного сочленения краснеет кожа, а дискомфорт усиливается при любом движении. Опасность этого заболевания в том, что его последствием является начало отмирания костного мозга;
- инфекционные заболевания. Они характеризуются болевыми ощущениями в области коленного сустава, которые проходят после курса лечения антибиотиками;
- заболевание Паджета. В этом случае костная ткань формируется неправильно, поэтому позвоночник начинает деформироваться. При этой патологии поражаются именно трубчатые кости, которые впоследствии становятся очень хрупкими. Распознать эту болезнь достаточно сложно, так как симптомы могут и не проявляться. Единственное, что может говорить о наличии патологии – это то, что больное колено болит ночью, а в месте поражения ощущается тепло.
Если боль в коленях была вызвана системным заболеванием или патологией скелета, то полностью избавиться от нее получается не всегда. Однако лечение нужно производить обязательно, чтобы болезнь не развивалась дальше или хотя бы замедлила свое течение.
Патологические процессы в этом случае могут развиваться как сразу после получения повреждения, так и через некоторое время после него. Можно выделить такие травмы коленного сустава:
- Отрыв, надрыв или разрыв связок колена. Эти травмы приводят к появлению синдрома «выдвигания» сочленения. Кроме того, человек чувствует сильную боль, развивается гемартроз сочленения, которое становится нестабильным.
- Ушиб. Тут интенсивность болевого синдрома невелика. Каких-либо серьезных последствий после ушиба не остается. Отек, а также гематома обычно исчезают самостоятельно через одну-две недели.
- Разрыв мениска. К нему приводит сильный удар в переднюю область коленного сочленения. После того как пройдет острый период патологии, болевой синдром обычно беспокоит больного во время подъема по лестнице, который осуществить достаточно трудно. В области коленного сустава наблюдается небольшой отек.
- Перелом. Он появляется при падении с большой высоты или сильном ударном влиянии. Боль при этом сильная, резкая, в пораженной области появляется отек, а кожа бледнеет. Стоять на поврежденной ноге пострадавший самостоятельно не может. Во время перелома слышится хруст и треск, а кость может прорывать кожный покров.
- Разрыв сухожилия. Эта травма встречается нечасто, однако она приводит сначала к острой, а потом к ноющей боли. При ходьбе боль левом или правом колене усиливается.
- Вывих коленного сустава. В этом случае какая-то из составляющих частей сустава может выходить из него.
Травма может вызвать хронические заболевания. Подробнее об этом смотрите в видео:
Большинство патологий коленного сочленения имеют похожие симптомы, поэтому распознать их бывает достаточно трудно. Именно поэтому самолечением заниматься не стоит, так как можно усугубить положение еще больше.
Боли в коленном суставе, хруст и отек в пораженной области у некоторых людей появляются чаще, чем у других. В группу риска входят те люди, у которых:
- Наличие первичных патологий.
- Генетическая предрасположенность.
- Постоянные спортивные перегрузки колена.
- Чрезмерный вес тела.
- Травма.
- Было оперативное вмешательство на коленном суставе.
- Недостаточно хорошее развитие мышечного аппарата коленного сочленения.
Кроме того, больше заболеваниям колена подвержены женщины, а также люди преклонного и старшего возраста.
Если человек почувствовал, что у него болят колени, то в срочном порядке ему нужно обратиться к специалисту в таком случае:
- У больного уже более двух месяцев появляется ноющая боль, которая не дает спокойно спать ночью.
- Если болевой синдром отличается высокой интенсивностью, появляется внезапно.
- В коленном суставе при ходьбе слышится хруст.
- Колени болят ежедневно, причем в определенное время, при наличии определенных условий.
- В коленном суставе время от времени чувствуется неустойчивость.
- Если присутствуют дополнительные патологические признаки: сыпь на коже, лихорадка, повышенная температура.
- Появилась ноющая боль, которая сопровождается деформацией сочленений, ограничением их подвижности.
- Болевой синдром становится постоянным спутником человека.
- Появились признаки воспалительного процесса: покраснение кожи, отек, повысилась местная температура в области поражения.
Уже этих признаков достаточно, чтобы принять решение обратиться к врачу. Затягивая визит, больной увеличивает срок и сложность терапии, а также дает возможность патологии развиваться далее.
Почему болят колени, большинство причин развития патологического состояния уже понятны. Но характер болевых ощущений может быть разным. Например, в зависимости от вызвавшего ее заболевания боль бывает следующего характера:
- резкая, острая. Ее вызывает разрыв мениска или связок, реактивный артрит, острая фаза бурсита;
- тупая, тянущая. Спровоцировать ее может бурсит или синовит;
- ноющая. Этот тип болевых ощущений характерен для артроза, гонартроза;
- пульсирующая. Ее человек чувствует при травме менисков или вследствие поражения деформирующим артрозом;
- жгучая. Она характерна для защемления седалищного нерва, а также туберкулеза костей;
- колющая. Ее вызывает киста синовиальной сумки. А еще колющая боль характерна для остеопороза, застарелой травмы менисков;
- сверлящая. Ее вызывает остеомиелит;
- периодическая. Она появляется, когда у больного развивается воспаление сухожилий или мышц;
- простреливающая. Ее вызывает защемление нервных окончаний.
Многие люди жалуются на то, что у них болят колени, что делать при этом они не знают. А ведь когда чувствуется боль и хруст в коленном суставе, необходимо обязательно пройти обследование и начать лечение.
Диагностика предусматривает использование таких процедур:
- Лабораторные анализы крови и мочи.
- Биохимический анализ крови.
- Пункция костного мозга и синовиальной жидкости.
- Мазки на наличие бактериальной микрофлоры.
- Артроскопия. Эта процедура используется и как диагностика, и как лечение при болях в сочленении. Делать ее несложно, и длительного периода реабилитации не требуется.
- Рентгенография.
- МРТ или КТ.
- УЗИ.
- Денситометрия.
Если человек ощущает ноющую или тянущую боль в ноге в области колена, прежде всего, он должен обеспечить покой конечности. Лечение в домашних условиях предусматривает прием обезболивающих или противовоспалительных препаратов — Анальгина, Парацетамола, Ибупрофена.
Снять болевой синдром можно при помощи холодного компресса. Применяется холод, как способ обезболивания, когда причиной болевых ощущений является травма. Конечность обездвиживается и кладется на возвышенность. Когда в области сочленения есть раны, их следует обработать антисептиком. Эти меры не являются полноценным лечением. Их нужно предпринимать только перед визитом к доктору.
Итак, что делать, если в суставе слышится хруст и чувствуется сильный дискомфорт? Для начала следует узнать почему появляются эти симптомы. Одним из этапов терапии является медикаментозное лечение. Итак, при болях в коленном суставе быстро снять тяжелую симптоматику можно с помощью таких препаратов:
- антибиотиков (когда дискомфорт вызван вирусной инфекцией);
- нестероидных противовоспалительных средств — Ибупрофен, Аспирин.
Лечить некоторые патологии необходимо при помощи операции. При наличии жидкости в полости коленного сочленения ее необходимо удалить. Кисту тоже можно лечить посредством операции или же гидрокортизоновой блокадой.
Если болят суставы вследствие травмы, то в некоторых случаях приходится делать вправление костей. На пораженное сочленение накладывается тугая повязка, ортез и даже гипс. Лечить конечность нужно не только при помощи таблеток. Часто больному назначается ношение или использование специальных ортопедических приспособлений, чтобы можно было снять нагрузку с колена.
Лечить системные патологии необходимо комплексно. Боли в коленях в этих случаях приходится лечить при помощи иммуносупрессоров, противовоспалительных средств, глюкокортикостероидов. Для устранения симптоматики гонартроза применяются инъекции лекарственных препаратов в сустав, хондропротекторы.
Если болит коленный сустав при вставании, слышится хруст, а дискомфорт беспокоит даже ночью, избавиться от тугоподвижности и снять болевой синдром помогут физические упражнения, а также сеансы массажа.
При этом гимнастику нужно делать, если человеку не очень больно и с позволения врача. Все упражнения выполняются медленно. Резких движений делать нельзя. Если колени при этом сильно болят, то нужно перейти на максимально простые упражнения. Еженедельно нагрузку можно увеличивать.
В положении лежа или сидя можно делать сгибание и разгибание конечностей, поочередные полуобороты, подтягивание колен к животу, отведение ног в стороны. Закончив комплекс упражнений, надо отдохнуть, после чего перейти к массажу. Эта процедура тоже очень эффективна для избавления от болей.
Больные колени можно разминать, растирать самостоятельно, но будет лучше, если это будет делать специалист. Для того чтобы избавиться от большинства симптомов, нужно выполнять курс массажных процедур, один сеанс которых длится не более 20 минут. Выполняется растирание внутренней и внешней, а также боковых поверхностей, надавливание на коленную чашечку. Во время выполнения процедур нужно следить за тем, чтобы человеку не было больно.
В данном видео доктор Одинцов проводит показательный массаж колена пациенту:
Хруст в коленях, а также болевые ощущения, появляющиеся ночью – это неприятное явление. Почему эти симптомы появляются, уже известно. Однако снять боль и восстановить нормальную функциональность сустава можно не только медикаментами. Сделать это можно в домашних условиях при помощи народных средств.
Быстро избавиться от патологии не получится. Таким способом нужно лечить колено не менее двух месяцев. Кроме того, нужно найти действительно эффективные средства, которые имеют хорошие отзывы.
Полезными могут быть следующие рецепты:
- В пол-литра кипятка следует засыпать 2 большие ложки травы сабельника, после чего нужно дать ему настояться. Пить средство следует дважды в день по 100 мл. Можно накладывать на больное колено отвар сабельника в качестве компресса на ночь.
- Избавиться от болей поможет отвар овса. Для его приготовления надо взять литр воды и стакан зерна. Смесь кипятится, после чего оставляется на ночь для настаивания. За день нужно употребить 2 стакана жидкости, разделив ее на несколько частей. Лечить суставы таким способом нужно 2 недели.
- Чтобы снять неприятные ощущения и улучшить кровообращения в пораженной области, можно применить компресс из тертого картофеля и хрена, взятого в равных пропорциях. Он поможет достаточно быстро избавиться от болей. Накладывать компресс надо на больное колено и накрывать чистой тканью. Смыть его следует через 15 минут. Чтобы снять неприятную симптоматику, достаточно всего 10 процедур.
- Неплохие отзывы получил и компресс из горчицы, который прикладывается к больной ноге на ночь. Для его приготовления берется столовая ложка горчицы, смешивается с таким же количеством меда и соды. Уже к утру компресс поможет снять сильный дискомфорт.
- Если болят коленные суставы, для растирания можно применять настойку горького перца. Половину литровой банки следует заполнить порезанным перцем, а потом залить спирт до самого верха емкости. Настаивать средство нужно неделю.
Можно проводить самомассаж колена в домашних условиях. Как это сделать, смотрите в видео:
Если уже известно, почему появились неприятные ощущения, то можно подобрать соответствующие народные методы терапии, которые помогут их снять. Но перед этим следует проконсультироваться с доктором.
Чтобы коленные суставы долго время оставались здоровыми и функционировали хорошо, необходимо соблюдать простые рекомендации врачей:
- Уменьшить нагрузку на сочленение.
- Рационально сочетать отдых и труд.
- Своевременно лечить любые инфекционные заболевания в организме.
- Не допускать переохлаждения конечностей.
- После 35 лет желательно начать принимать хондропротекторы.
- Во время занятий спортом необходимо защищать суставы наколенниками — специальными ортопедическими приспособлениями для фиксации сочленения.
- Важно нормализовать свой вес.
- Не последнюю роль в здоровье скелета играет питание. Лучше уменьшить потребление животных насыщенных жиров, белого хлеба, сладостей. Следует ввести в рацион больше клетчатки, растительных масел, овощей и фруктов. Правильное питание не только поможет снять дискомфорт, но и улучшит функциональность суставов.
Травматолог Виталий Казакевич рассказывает о реабилитации травмированного колена:
( 0 голосов, рейтинг статьи: 0 из 5)
источник
Болезни ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) сустава колена: симптомы и лечение заболеваний
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Человеческие суставы всегда несли на себе огромную нагрузку. Они имеют сложное строение, большую уязвимость и нередко страдают от заболеваний и травм.
Каждый человек, хотя бы однажды испытавший боль коленного сустава, захочет от нее поскорее избавиться, потому, как ограничения в движении конечностей мешают больному вести активный образ жизни. Заболевания ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) коленного сустава имеют различную этиологию и симптомы.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…Повседневная активная деятельность человека может в какой-то мере спровоцировать многочисленные патологические изменения в сочленениях, в том числе и болезни ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) колен. Только врач может поставить диагноз и отличить, к примеру, воспаление в коленной чашечке от другого заболевания, а ведь лечение разных патологий имеет кардинальные различия.
Растяжения связок, ушиб колена и любые травмы коленного сустава (это список можно продолжать очень долго) – рано или поздно с этими патологиями и их признаками сталкивается каждый человек. Малейшее неловкое движение при работе на даче или уборке жилища может вызвать острую мучительную боль.
«Синдром разбитых коленок» каждому помнится из детства. Зачастую люди не обращают внимания на падения и незначительные травмы, а вспоминают о них лишь тогда, когда внезапно возникают болезни ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) коленного сустава и их симптомы. Воспаление в коленной чашечке обязательно влечет за собой патологические изменения в тканях сустава и нарушение обменных процессов.
Кровообращение в коленном суставе может быть нарушено в результате неравномерного роста кровеносных путей. Чаще всего такая патология встречается в подростковом возрасте. Тело не успевает расти за органами и системами. Возникший дисбаланс может спровоцировать нарушения функциональности коленного сустава.
Хронические или острые заболевания локтевого, тазобедренного или голеностопного сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) могут вызвать воспаление в коленной чашечке. Запускать такое состояние нельзя, поскольку оно может привести к инвалидности.
Самыми коварными причинами заболеваний ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) коленного сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) являются инфекции, которые имеют вялотекущий характер.
Их провоцируют различные виды микроорганизмов. Опасность кроется в том, что больной не ощущает дискомфорта, а начинает бить тревогу только тогда, когда воспаление зашло слишком далеко.
Порой пациенты по отношению к своему здоровью впадают в две крайности. Первые бегут к доктору после того, как на суставе ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) появится незначительная царапина. Другие терпят боль долго и попадают в больницу уже тогда, когда их двигательная активность значительно сократилась.
Врачи выделяют самые характерные симптомы заболеваний ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) коленного сустава. Обнаружив их у себя, пациент должен немедленно обратиться за консультацией к доктору.
- Непрекращающаяся острая или ноющая боль в колене.
- Уплотнение или припухлость в области коленной чашечки.
- Нарушение подвижности сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ).
- При инфекционном заболевании ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) повышенная температура тела.
Основные симптомы рассекающего остеохондрита (болезни ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) в области коленного сустава):
- голень выскальзывает при ходьбе;
- нога в колене подкашивается;
- возникают сопровождающиеся болью щелчки;
- постоянная боль;
- появился отек;
- прихрамывающая походка.
Этиология болезни колен и чашечки сегодня еще до конца не изучена, известно только то, что недуг поражает молодое поколение. При обнаружении у себя подобных симптомов с походом к врачу затягивать нельзя.
Киста Беккера – это опухолевое заболевание, которое можно обнаружить при пальпации коленного сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ). Коленная капсула ослабевает, вследствие чего развивается набухание синовиальной сумки. Локализуется поражение на задней части колена. Это заболевание ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) имеет и другие названия – грыжа или бурсит подколенной ямки.
К симптомам гонартроза (артроз коленного сочленения) относятся следующие проявления:
- сильная режущая боль при нагрузках, которая стихает в состоянии покоя;
- отечность колена ( Колено ( Колено — часть воздуховода или трубы, в которой поток изменяет направление ) — часть воздуховода или трубы, в которой поток изменяет направление );
- хруст во время ходьбы;
Данное заболевание ( это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) входит в группу дегенеративно-дистрофических патологий суставных поверхностей хрящевой ткани.
Но самым распространенным заболеванием колена является артрит. Болезнь может предшествовать ревматизму или существовать самостоятельно. Симптомы, дающие сигнал о безотлагательном обращении к врачу:
- Нарастающая во время движения боль.
- Покраснение.
- Локальный отек.
Зачастую суставные недуги предназначены только для определенной группы пациентов. Такое «поведение» характерно для болезни Шляттера (остеохондроз большеберцовой кости), которая возникает преимущественно у подростков.
В группу риска входят юные спортсмены, занимающиеся футболом, волейболом, баскетболом, фигурным катанием, хоккеем, балетом, гимнастикой. Симптомы: боль и припухлость уменьшаются в состоянии покоя и усиливаются при беге или выполнении прыжков. Обычно болезнь Шляттера затрагивает только коленное сочленение. Ниже коленной чашечки появляется болезненная шишка.
Заболевание ( это состояние организма, выраженное в нарушении ( Правонарушение, действие или бездействие, противоречащее требованиям правовых норм и совершенное деликтоспособным лицом; «Нарушение», один из первых рассказов Сергея Лукьяненко ) его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз ) Шляттера развивается в период полового созревания и его причиной является быстрое развитие подростка. Чаще всего недуг поражает девочек после 11-ти лет и мальчиков в возрасте от 13-ти лет.
Остаточная деформация, которая похожа на шишки коленного сочленения наблюдается довольно редко, а ревматические признаки появляются при изменениях погоды. В период обострения болезни Шляттера сухожилия подколенной чашечки отходят от мышц передней бедренной части, из-за чего возникает тянущее ощущение.
Лечение патологии занимает достаточно много времени, но прогноз утешительный: с возрастом недуг отступает.
Помимо часто встречающихся болезней коленного диартроза существуют патологии, которые встречаются значительно реже. Вот их список:
- остеопороз;
- тендинит;
- подагра;
- мениск колена ( Колено — часть воздуховода или трубы, в которой поток изменяет направление );
- хондромаляция надколенника;
- суставная мышь.
Основное лечение суставных недугов заключается, в первую очередь, в купировании болевого синдрома, после чего следует устранение основной причины заболевания (зачастую это воспаление).
Затем лечение направляется на восстановление двигательных функций и структуры тканей сустава. Далее необходимы профилактические меры по борьбе с заболеваниями колен и их симптомами.
Не всегда местное лечение обеспечивает ликвидацию основной причины болезни. Терапевтические мероприятия должны проходить в комплексе:
- медикаменты, снимающие воспаление;
- противовоспалительные стероидные средства;
- хондропротекторы;
- лекарства, повышающие сопротивляемость иммунной системы;
- физиотерапевтические процедуры;
- лечебные диеты;
- сеансы массажа;
- лечебная физкультура;
- мануальное лечение.
Коленные суставы человека ежедневно испытывают на себе сильнейшую нагрузку. Кроме того, что они выдерживают массу тела, колени ( Колено — часть воздуховода или трубы, в которой поток изменяет направление ) ( Колено — часть воздуховода или трубы, в которой поток изменяет направление ) активно участвуют в движении. Вот почему патологические изменения в коленных суставах так часто наблюдаются у людей с избыточным весом.
Больные обязательно должны соблюдать специальную диету, при которой запрещено употреблять соленые, пряные, острые, сладкие и мучные продукты. Пациент обязан понимать, что как только он сбросит лишние килограммы со своего тела, сразу же отступит и боль в коленях ( Колено — часть воздуховода или трубы, в которой поток изменяет направление ) ( Колено — часть воздуховода или трубы, в которой поток изменяет направление ).
В период реабилитации важна лечебная гимнастика. Особый эффект обеспечивают упражнения в воде: аквааэробика и обычное плавание. Всестороннее действие на мышцы стимулирует кровообращение в хрящевой ткани. Занятия спортом следует продолжать и тогда, когда наступит полное выздоровление.
Зачастую лечение остеоартрита, болезни Шляттера и гонартроза предусматривает использование различных компрессов и примочек, приготовленных по народным рецептам.
- Свежие корни хрена необходимо очистить от кожуры и измельчить мясорубкой или теркой до состояния ( понятие, обозначающее множество устойчивых значений переменных параметров объекта ) кашицы. Массу положить в кастрюлю, добавить к ней немного воды и поставить на умеренный огонь примерно на полчаса. Остуженную массу нужно выложить на сложенную в несколько раз марлю и приложить к больному суставу ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ). Такое лечение следует проводить в период обострения патологии, при сильных болях. Когда тело ощутит жжение, процедуру следует завершить. Боль постепенно отступит, улучшится и общее состояние ( понятие, обозначающее множество устойчивых значений переменных параметров объекта ) ( понятие, обозначающее множество устойчивых значений переменных параметров объекта ) пациента.
- Аналогичного эффекта можно добиться компрессами из репчатого лука. Такой метод хорошо помогает при синдроме Шляттера и ревматическом артрите. Берут луковицы среднего размера и натирают их на терке. Полученную кашицу прикладывают к поврежденному коленному суставу, а сверху покрывают марлей. Поскольку лук может вызвать ожог, держать такой компресс нужно только до появления жжения.
- Растворят и выведут из суставов соли примочки из соды. Готовят щелочной раствор так: 1 ст. ложку соды растворяют в 1000 мл воды и смачивают этой жидкостью сложенную вчетверо марлю, которую затем прикладывают к больному суставу. Такие процедуры рекомендуется делать ежедневно до полного исчезновения болей. Длительность – 10 минут.
- Процесс выведения соли из сустава можно ускорить приемом сока из черной редьки. Ежедневно следует употреблять 2-3 столовые ложки такого напитка.
- Не менее популярным является лечение травяными ваннами. Для этого используют сборы, состоящие из коры рябины, ромашки, зверобоя, хмеля и соломы.
Перед применением любых лекарственных препаратов и народных средств, дабы не нанести вред своему организму, нужно обязательно проконсультироваться с лечащим врачом. Доктор учитывает не только общее состояние пациента, но и индивидуальную непереносимость некоторых средств.
Многие патологии коленных суставов сегодня значительно «помолодели», то есть они наблюдаются у молодого поколения. Это обусловлено негативными влияниями окружающей среды, многочасовым времяпрепровождением возле компьютера, употреблением некачественных продуктов.
Позднее обращение к врачу приводит к тому, что заболевание переходит в хроническую стадию. В данном случае прогноз очень неблагоприятный и победить недуг практически невозможно. Своевременное и полное обследование обеспечит пациенту раннюю диагностику болезни и гарантирует полное выздоровление.
источник
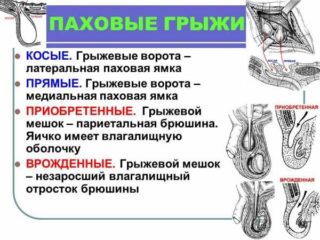
Существует несколько видов грыж, причем название соответствует месту их анатомического расположения. Пупочные грыжи располагаются в районе пупка, паховые — в паховой области.
Статистика утверждает, что чаще всего у малышей встречаются паховые грыжи (около 80 % от общего числа заболеваний), пупочные, в свою очередь, составляют около 15 %. Также существуют грыжи белой линии живота (до 3,5 %) и бедренные грыжи (до 0,5 %). При этом, в силу особенностей анатомии, грыжи чаще встречаются у мальчиков. Современная медицина пришла к выводу, что основной причиной возникновения грыж у детей являются такие факторы, как наследственная предрасположенность и внешние воздействия на плод во время беременности — физические, химические, биологические, но чаще всего инфекционные.
Чаще всего грыжа выглядит как опухолевидное выпячивание в паховой области, возле пупка или же на передней брюшной стенке. Многие мамы пугаются от одного только вида грыжи, но важно понимать, что она опасна тогда, когда ущемляется. Пупочная грыжа ущемляется крайне редко и в первые годы жизни малыша обычно пропадает самостоятельно, без оперативного вмешательства и специального лечения.
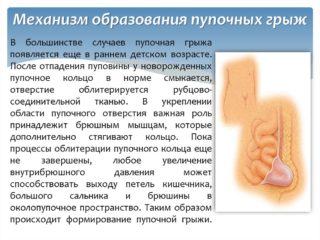
Как же возникают грыжи? Давайте попробуем разобраться в этом непростом вопросе, избегая сложных медицинских терминов. После перевязки пуповины остается так называемый остаток пуповины, который сокращается в первые недели жизни ребенка, когда формируется кожная часть пупка. Само же пупочное кольцо часто сокращается в течение более длительного времени. В результате формируется так называемое „слабое место» передней брюшной стенки, через которое может выпячиваться брюшина, образуя заметное выбухание над поверхностью живота. Чем больше диаметр пупочного кольца, тем больше времени потребуется для его сокращения.
Но не всегда выпячивание кожи над поверхностью живота связано с наличием грыжи — часто это просто следствие оставленной длинной культи пуповины, так называемый „кожный пупок». При паховомошоночной грыже у мальчиков содержимое грыжевого мешка находится в мошонке, что выражается серьезным увеличением ее размеров. В этих случаях важно отличить грыжу от водянки оболочек яичек, но диагноз может поставить только врач.
Неущемленные грыжи, как правило, протекают бессимптомно. Внешне они могут проявляться небольшим выпячиванием и не вызывают никакого беспокойства у ребенка. Поэтому диагностировать неущемленную грыжу без участия врача не получится. Если вы все-таки обнаружили грыжу самостоятельно, обязательно обратитесь за консультацией к детскому хирургу. Ущемленные грыжи проявляются в первую очередь резкой болью в животе. Часто при осмотре можно обнаружить болезненное выпячивание в области пупка или паха, которое не вправляется в брюшную полость. Тут необходима экстренная консультация в детском хирургическом стационаре. Чем дольше срок ущемления, тем серьезнее могут быть последствия для здоровья крохи. Пупочные грыжи ущемляются крайне редко, поэтому их обычно оперируют в плановом порядке в возрасте 5-7 лет. Наличие паховой грыжи всегда несет в себе потенциальный риск ущемления. К тому же у мальчиков это заболевание может негативно сказываться на кровоснабжении яичек.
Миф первый — Грыжу можно „накричать»
Многие родители считают, что ребенок может „накричать» себе грыжу, поэтому с утра до ночи носят младенца на руках, лишь бы он лишний раз не повысил голос. На самом деле появление грыжи никак не связано с плачем малыша. Врачи же утверждают, что накричать грыжу практически невозможно. У детей в дошкольном возрасте в 99 % случаев грыжа — заболевание врожденное.
Миф второй — От грыжи спасет… пластырь
Руководствуясь советами бабушек и соседок, некоторые мамы накладывают детям с пупочной грыжей пластыри или повязки, а то и вовсе перетягивают детские животики бандажами. Но эти средства никак не помогут излечить грыжу, и даже могут быть вредны новорожденным. Дело в том, что груднички дышат животом, и наложение любой повязки ограничит дыхание, что может вызвать кислородное голодание. Поэтому при пупочной грыже показано консервативное лечение: повышение общего тонуса организма и укрепление брюшного пресса. Для этого деткам назначают гимнастику и массаж в сочетании с правильным питанием.
Миф третий — Грыжу нужно оперировать
На самом деле детей беспокоят только очень большие или ущемленные грыжи, поэтому вопрос о сроках оперативного лечения решается в каждом случае индивидуально. Во-первых, некоторые грыжи, особенно пупочные, в первые годы жизни заживают сами собой. Во-вторых, грыжу можно вправить. Оперируют, как правило, всех девочек, так как это связано с будущими родами, а также ущемленные грыжи, которые невозможно вправить.
Миф четвертый — Помогут монеты и капуста
К каким только методам не прибегают отчаявшиеся мамы, лишь бы вылечить грыжу своему крохе! Даже идут к бабушкам-знахаркам, которые чаще всего советуют прикладывать к больному месту медные монетки и капустные листы. Увы, эти средства абсолютно бесполезны при любом виде грыж.
Миф пятый — Где одна грыжа, там и вторая
Часто случается так, что при паховой грыже возникает выпячивание животика и с одной, и с другой стороны. Многие считают, что вторая грыжа — следствие первой. Однако это не так. Просто у малыша слабость как правого, так и левого пахового кольца. Увидеть это можно при лапароскопических операциях, которые становятся все более популярными. Они позволяют рассмотреть изнутри оба паховых кольца и устранить вторую грыжу, если таковая найдется.
В том случае, если пупочная грыжа поддается вправлению, малышам назначают массаж в области пупка. Выполнить его под силу любой маме.
♦ Три пальца правой руки приложите к животу так, чтобы средний палец был направлен к пупку, а указательный и безымянный расположились рядом, без промежутков. Движения выполняйте вправо и влево с умеренным нажимом.
♦ Ребром ладони правой руки выполняйте движения по пупочному кольцу по часовой стрелке.
♦ Четырьмя пальцами обеих рук совершайте продольные движения по пупочному кольцу. При этом, когда одна рука идет вверх, вторая должна идти вниз.
♦ Массаж выполняйте 2-3 раза в день перед кормлением малыша. Каждое упражнение повторяйте 25 раз.
источник
Пупочная грыжа у малышей до года — проблема, которая вызывает у родителей вполне обоснованные беспокойства и тревогу. Почему она появляется и как ее лечить — вопрос, который волнует всех мам и пап, у которых малыши страдают такой патологией. Может ли такая детская грыжа пройти самостоятельно без операции, мы расскажем в этой статье.
Грыжа пупочная, как и все остальные виды грыж, является признаком слабости брюшной стенки. Она представляет собой выход некоторых внутренних органов, которые в норме должны располагаться в брюшной полости, наружу без повреждения целостности кожного покрова и подкожных тканей. Это становится возможным тогда, когда в брюшной стенке имеется отверстие.
Оно может быть как патологическим (при расхождении мышц, большом «зазоре» между тканями), так и вполне естественным, каковым и является пупочное отверстие.
У новорожденных пупочная ранка образуется по вполне физиологическим причинам. Когда кроха находится в утробе матери, пуповина соединяет его с плацентой. Детское место питает малыша, обеспечивает ему кислород и полезные вещества, необходимые для нормального роста и развития. Пуповина — своего рода транспортный путь, по которому к малышу поступает питание и кислород, она же выполняет функцию отведения отработанного углекислого газа, а также продуктов метаболизма.
Внутри пуповины есть две артерии и вена, по артериям поступает обогащенная кислородом и полезными веществами кровь от матери, по вене отводится то, что малышу уже не нужно — продукты жизнедеятельности. После рождения в пуповине больше нет необходимости, ведь плацентарное дыхание в момент появления на свет меняется на легочное, и питаться с этого момента ребенок может вполне привычным нам способом — через рот. Пуповину отсекают, пережимают место сечения, чтобы избежать кровопотери и завязывают.
Однако внутри брюшной полости у мальчиков и девочек остается часть пуповины. Она с момента рождения называется пупочным кольцом. В норме эта внутренняя часть пуповины должна закрыться соединительной тканью в течение первого месяца жизни, пока малыш считается новорожденным. Однако этот процесс может осложниться многими факторами в результате которых полного закрытия не происходит.
Таким образом, пупочное кольцо продолжает сообщаться с брюшной полостью напрямую, и часть внутренних органов, например, петли кишечника или сальник, могут выйти через этот сообщающийся «канал» наружу. Это случается, если давление в брюшной полости превышает возможность брюшины к сопротивлению.
Грыжа состоит из грыжевого мешочка, представленного той самой слабой брюшиной и ее содержимого — тех органов или их частей, которые вышли наружу. Пупочное кольцо при этом выполняет роль грыжевых ворот — места, через которое стал возможен выход. Эти термины важно запомнить, чтобы понять, что происходит с ребенком и в чем должна заключаться помощь. По статистике, грыжевая патология пупка возникает у каждого пятого доношенного младенца.
Среди малышей, которые поспешили, и пришли в этот мир раньше отведенного им акушерами срока, грыжевое образование наблюдается примерно у каждого третьего карапуза.
Пупочная грыжа — одна из немногих грыж в организме человека, которая может «рассосаться» самостоятельно, у подавляющего большинства малышей к году от нее не остается и следа. Естественно, родителям придется приложить к этому некоторые усилия. Только у 3-5% деток проблема сохраняется до 5 лет. Но и им современная медицина может помочь.
Грыжа пупка может являться свидетельством того, что в период внутриутробного развития у ребенка что-то пошло не так, и брюшная стенка не сформировалась должным образом. Мышечная слабость и слабость соединительной ткани приводит к дефектам развития брюшины, в результате чего часть внутренних органов малыша «напирает» на место соединения с пуповинным канатиком еще до рождения. Такая патология называется врожденной грыжей.
Приобретенной формой грыжевой болезни малыш может начать страдать, если акушеры допустили ошибку при отсечении и зажиме пуповины, если произошло инфицирование, и из-за того, что в первый месяц самостоятельной жизни не заросло и не сомкнулось пупочное колечко.
Более простая форма грыжи — прямая. Грыжевой мешок вместе с его содержимым «выглядывает» наружу напрямую через колечко пупка. При более сложной — косой форме — грыжевое содержимое в мешке проходит сначала через «карман» между поперечной фасцией и белой линией живота и только потом выходит через кольцо.
Грыжевые пупочные образования у грудничков почти всегда отличаются изрядной подвижностью — их можно без особых усилий вправить. Однако, хоть и редко, у деток встречают сложные невправляемые грыжи. Способность мешочка к подвижности обусловлена размером и эластичностью грыжевых ворот (в данном случае пупочного кольца). Узкие ворота — менее подвижная грыжа, широкие — более подвижная.
Выходит грыжа всегда под внутренним давлением, которое образуется в брюшной полости.
Это давление у ребенка резко повышается при определенных ситуациях:
- при сильном надрывном плаче и крике;
- при потугах во время дефекации, особенно если для этого требуется приложить усилия (запор, например);
- при сильном кашле;
- при вздутом животике у детей с повышенным газообразованием и сильными младенческими коликами.
Если есть предпосылки (слабое пупочное кольцо, медленное зарастание пупка изнутри, врожденная слабость брюшной стенки), то такие ситуации чаще всего приводят к выпадению части органов и образованию грыжи. Отдельно следует поставить причину возникновения патологии, в которой есть доля вины родителей. Ребенка слишком рано начинают сажать и ставить в вертикальное положение. Для этих целей в арсенале мам и пап есть масса приспособлений, например, ходунки и прыгунки.
Однако в вертикальном положении давление в брюшной полости увеличивается, и это фактор, провоцирующий появление патологии.
Пока ребенку не исполнилось 9 месяцев, безопаснее довериться природе, а она все устроила так, что перед тем, как принять вертикальное положение на своих двоих, ребенок проходит несколько предварительных стадий — ползание и сидение, именно они позволяют мышцам его животика окрепнуть и достойно принять потом повышенное внутреннее давление без образования грыж.
Врожденные грыжи, которые появляются у ребенка еще в материнской утробе, может увидеть еще врач-диагност на очередном УЗИ в женской консультации или в роддоме. Обычно это довольно тяжелые патологии, при которых дефект развития брюшины носит обширный характер. Чаще всего в грыжевой мешок при такой врожденной грыже выходит несколько органов — 2-3 петли кишечника, сальник, печень. Но одной только грыжевой болезнью все не ограничивается, и такие малыши в подавляющем большинстве имеют грубые генетические нарушения, диагнозы, которые несовместимы с жизнью. Приобретенные грыжи в этом плане имеют более позитивные прогнозы.
Определить грыжу пупка у грудного ребенка можно начиная с 30 суток его самостоятельно жизни вне маминого живота. К этому сроку заканчивается период новорожденности, пупочная ранка заживает.
Необязательно, что грыжа появится сразу, она может образоваться и визуализироваться в любое время – и у трехмесячного ребенка, и у полугодовалого.
Именно поэтому важно уметь распознать патологию и вовремя принять меры по предотвращению опасных последствий. Грыжа всегда определяется в районе пупочного кольца. Она имеет вид узелка округлой или овальной, а также неправильной формы. Она может быть совсем незначительной — от половины сантиметра в диаметре до достаточно крупной, диаметр которой превышает 5-6 сантиметров.
Когда в грыжевом мешочке содержатся только петли кишечника, образование выглядит слегка синеватым, если очень постараться, через нежную кожу грудничка можно разглядеть стенку кишечника. Когда в мешочке оказывается часть сальника, печени, то узел выглядит красноватым. Выглядит это, конечно, пугающе, но родители должны понимать, что сама по себе грыжа не доставляет ребенку боли и страданий. Она не болит, не чешется, не зудит, и вообще его мало волнует.
Определить у грудного малыша пупочную грыжевую патологию можно в периоды плача, кашля, когда малыш какает. В другое время, когда он спокоен, и не напрягает животик, грыжа совершенно незаметна. При легком, аккуратном нажатии на нее пальцем, взрослые могут заметить, что она сразу уходит обратно в брюшную полость, но потом, к сожалению, снова возвращается. Другие симптомы вызывают немало вопросов. Так, одни врачи утверждают, что пупковая грыжа влияет на пищеварение, поведение малыша.
Ею пытаются объяснить беспокойный сон, плохой аппетит. Однако такая позиция не выдерживает критики, ведь у многих детей без такой патологии тоже бывает плохой сон, и они ничуть не реже демонстрируют свое нежелание кушать.
Практически не влияет такой узелок в пупочной области и на интенсивность и частоту колик, запоров и других типичных младенческих проблем. А частое срыгивание и тошнота чаще всего вызваны перекормом, а не наличием грыжевого мешка в районе пупка.
Симптомы в виде рвоты, острой боли, вздутия живота от переполненности газами, свойственны только ущемлению пупочной грыжи. Если по каким-то причинам кольцо (грыжевые ворота) сжимается или в петлях внутри мешка скапливается кал, то грыжевой мешок оказывается зафиксированным снаружи, органы в нем зажаты. К петлям кишечника и другому содержимому мешочка перестает поступать кровь в нужно количестве.
Зажим вызывает сильнейший болевой приступ, ребенок не может разогнуться, непрестанно кричит. Сама грыжа в этот моменты выглядит наполненной, напряженной, болезненной. Ее уже невозможно ввести внутрь, да и пытаться не стоит. Поскольку ребенку требуется срочная операция, счет идет даже не на часы, а на минуты.
Небольшая неущемленная грыжа никакой опасности для жизни и здоровья крохи не представляет. Опасна она только тем, что имеется риск ущемления. Однако практика показывает, что защемление у деток от 0 до 12 месяцев бывает чрезвычайно редко, поскольку и пупочное колечко, и петли кишечника очень эластичны, подвижны.
Если ущемление все-таки произошло, то список возможных угроз резко расширяется. Содержимое грыжевого мешка — внутренние органы и их части, лишенные кровоснабжения, довольно быстро начинают «отмирать».
Некроз тканей развивается стремительно, и во время операции хирургу придется полностью удалить не только грыжу, но и погибшие части кишечника, сальника, печени. Промедление грозит развитием гангрены, что смертельно опасно для маленького ребенка.
Поставить ребенку соответствующий диагноз может доктор-хирург. Он будет осматривать карапуза в горизонтальном положении. Тесты с кашлем и вертикальные тесты в отношении грудничков не используются. Обычно бывает вполне достаточно визуального осмотра специалиста, при котором он пальпирует пупочную область и определяет приблизительные габариты образования и ворот.
Чтобы понять, прямая она или косая, а, кроме того, уточнить место дислокации и вероятность ущемления, будет назначено УЗИ брюшной полости. Ультразвуковой сканер позволит с большой точностью установить, какие именно органы входят в состав мешочка. Если есть опасения возможных осложнений (спаечного процесса, W-образного загиба петель кишки), ребенку придется провести специальный метод обследования — ирригоскопию.
Процедура не слишком приятная, но необходимая. Малышу сделают клизму, для которой будет использоваться не вода, а специальный раствор, который будет заметен на рентгеновском снимке. Так доктор получит детальную картину того, что происходит внутри, и сможет принять решение о тактике лечения.
Несмотря на всю серьезность ситуации, сложного и специфического лечения пупочная грыжа у ребенка до года не требует. После установления диагноза более чем в 95% случаев отдается предпочтение тактике ожидания. Единственным способом борьбы с грыжами любого происхождения и расположения на сегодняшний день является хирургическая операция грыжесечения.
Пупочная патология, в свою очередь, является единственной в своем роде, которая может начать обратное развитие, регрессировать. А потому показание к операции у новорожденных и грудничков может быть только одно — ущемление.
Во все остальных случаях лечение возможно в домашних условиях. При этом что-то лечить, давать медикаменты не придется. Но за проблемой нужно внимательно наблюдать и использовать некоторые методы и способы, которые сделают обратное развитие грыжи наиболее вероятным.
- Заклеивание пластырем. Этот метод хорошо зарекомендовал себя, правда, есть несколько важных моментов. Грыжу перед заклеиванием нужно вправить, а делать это саморучно родителям не рекомендуется, чтобы не навредить карапузу. Неумелые действия способны спровоцировать спазм колечка пупка, которое неминуемо приведет к защемлению и срочной операции.
Вправлять мешок через кожу вручную должен хирург. Он покажет родителям, как это делается, и расскажет, как правильно заклеивать лейкопластырем грыжу для более надежной и безопасной фиксации.
Затем мама с папой смогут самостоятельно менять пластырь, внимательно отслеживая, не началось ли под ним воспаление, не появилось ли у ребенка местной аллергической реакции.
Время от времени ребенка придется показывать врачу-хирургу. Если грыжа будет прогрессировать или увеличиваться в размерах может быть выбран другой метод фиксации. Родителям обязательно нужно выбрать качественный и гипоаллергенный стерильный пластырь. Купать ребенка с заклеенным пупком можно, но после водных процедур следует менять повязку.
- Бандаж. Ношение такого специального ортопедического пояса позволяет надежно фиксировать грыжевой мешок в правильном положении, внутри брюшной полости. Приспособление позволяет уравновесить внутреннее давление и внешнее сопротивление.
Носить бандаж можно и после операции, и до нее, и даже вместо нее. Но для этого доктор должен вправить грыжу и показать, как одевать и фиксировать бандаж на животике малыша.
Пояс мягкий, очень эластичный, он не доставит ребенку неприятных ощущений. Под него ничего одевать не нужно. К большинству таких изделий прилагается набор специальных вкладышей для проблемной зоны. Маленькая грыжа может успешно регрессировать уже после пары месяцев ношения бандажа. Противопоказан он только детям с поражениями кожных покровов в зоне прилегания изделия.
Если на животе имеется аллергическая сыпь, инфекционные высыпания, экземы, то бандаж носить нельзя.
- Массаж и гимнастика. Массаж и гимнастика новорожденному и грудному малышу, направленные на укрепление мышц живота, мама вполне может делать самостоятельно. Для этого не требуется финансовых затрат и диплома массажиста или доктора. Показать приемы может и хирург, который поставил диагноз, и участковый педиатр. Воздействие должно быть мягким и безболезненным. Полезны круговые движения по животу вокруг пупочной области.
Массажные манипуляции сочетают с выкладыванием карапуза на животик. Это позволяет укрепить не только мышцы пресса, но и косые мышцы живота.
Полезны и перевороты на бок из положения лежа на спине. Для этого достаточно лишь слегка потянуть малыша за противоположную ручку (чтобы он повернулся на левый бок, тянут за правую руку). Гимнастика является скорее общеукрепляющей мерой. Основные упражнения — сгибание и разгибание ножек, приведение ножек к животу, разведение ножек по дуге. Гимнастику лучше проводить один раз в день, утром, а массаж можно делать перед каждым кормлением, но не после него, чтобы не спровоцировать срыгивание.
- Народные методы. Самый любимый в народе способ — привязывание пятирублевой монетки к пупку. Он известен всем и, на первый взгляд, вопросов не вызывает. На самом деле такое «лечение» довольно опасно и бесполезно.
Пятачок недостаточно фиксирует грыжевой мешок в стабильном положении и при этом вероятность инфицирования пупка невероятно высока.
Уж если очень хочется как-то зафиксировать грыжу, лучше воспользоваться более безопасными способами — купить бандаж или лейкопластырь.
Советы поить малыша отварами ревеня, а также мазать пупок на ночь сливочным маслом и прополисом, могут лишь добавить хлопот родителям. Ведь отвары и прополис могут вызвать у грудничка сильнейшую аллергию.
Польза от таких процедур в то же время не доказана. Способностью детской грыжи пупка регрессировать часто пользуются разнокалиберные шарлатаны, которые предлагают за определенную сумму избавить ребенка от этой напасти раз и навсегда.
Родителям не стоит обращаться к таким «целителям», поскольку это всегда связано с рисками защемления в результате неумелых и неправильных действий непрофессионалов.
- Операция. Плановые операции грыжесечения делают в том случае, если грыжа не прошла к 6-7 годам. У грудных детей необходимости удалять что-то в запланированном режиме нет.
Если нет ущемления и не нужна экстренная хирургическая помощь оперировать малыша никто не станет. В неотложной хирургии используют метод герниопластики. При этом врачи уже в процессе операции решают, сохранять содержимое грыжевого мешка или нет. Это зависит от того, поражены ли внутренние органы из-за ущемления. Если нет, то доктора вправляют грыжу и ушивают грыжевые ворота.
Для фиксации используют либо собственные ткани ребенка (натяжной метод) или специальный сетчатый имплантат (ненатяжной метод). Сегодня медицина может предложить родителям не только стандартные методы, но и лазерные операции.
Чтобы грыжа не развилась, профилактические меры следует практиковать с самого рождения ребенка:
- Не допускать долгого и надрывного плача.
- Не допускать длительных запоров, при необходимости пользоваться клизмой или мягким детским слабительным.
- При сильных коликах нужно пользоваться средствами, уменьшающими газообразование, чтобы не допускать вздутия живота.
- Начиная с месячного возраста можно обучать ребенка плаванию, оно позволяет быстрее укрепить брюшную стенку.
- Вовремя и правильно лечить респираторные заболевания, связанные с появлением кашля.
- Не подбрасывать ребенка вверх, поскольку это резко увеличивает внутрибрюшное давление.
- Не увлекаться слишком долго тугим пеленанием.
О том, что такое грыжи у детей и что с ними делать, смотрите в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;





 Растяжения связок, ушиб колена и любые травмы коленного сустава (это список можно продолжать очень долго) – рано или поздно с этими патологиями и их признаками сталкивается каждый человек. Малейшее неловкое движение при работе на даче или уборке жилища может вызвать острую мучительную боль.
Растяжения связок, ушиб колена и любые травмы коленного сустава (это список можно продолжать очень долго) – рано или поздно с этими патологиями и их признаками сталкивается каждый человек. Малейшее неловкое движение при работе на даче или уборке жилища может вызвать острую мучительную боль. Этиология болезни колен и чашечки сегодня еще до конца не изучена, известно только то, что недуг поражает молодое поколение. При обнаружении у себя подобных симптомов с походом к врачу затягивать нельзя.
Этиология болезни колен и чашечки сегодня еще до конца не изучена, известно только то, что недуг поражает молодое поколение. При обнаружении у себя подобных симптомов с походом к врачу затягивать нельзя. В группу риска входят юные спортсмены, занимающиеся футболом, волейболом, баскетболом, фигурным катанием, хоккеем, балетом, гимнастикой. Симптомы: боль и припухлость уменьшаются в состоянии покоя и усиливаются при беге или выполнении прыжков. Обычно болезнь Шляттера затрагивает только коленное сочленение. Ниже коленной чашечки появляется болезненная шишка.
В группу риска входят юные спортсмены, занимающиеся футболом, волейболом, баскетболом, фигурным катанием, хоккеем, балетом, гимнастикой. Симптомы: боль и припухлость уменьшаются в состоянии покоя и усиливаются при беге или выполнении прыжков. Обычно болезнь Шляттера затрагивает только коленное сочленение. Ниже коленной чашечки появляется болезненная шишка. Коленные суставы человека ежедневно испытывают на себе сильнейшую нагрузку. Кроме того, что они выдерживают массу тела, колени ( Колено — часть воздуховода или трубы, в которой поток изменяет направление ) ( Колено — часть воздуховода или трубы, в которой поток изменяет направление ) активно участвуют в движении. Вот почему патологические изменения в коленных суставах так часто наблюдаются у людей с избыточным весом.
Коленные суставы человека ежедневно испытывают на себе сильнейшую нагрузку. Кроме того, что они выдерживают массу тела, колени ( Колено — часть воздуховода или трубы, в которой поток изменяет направление ) ( Колено — часть воздуховода или трубы, в которой поток изменяет направление ) активно участвуют в движении. Вот почему патологические изменения в коленных суставах так часто наблюдаются у людей с избыточным весом.



















































