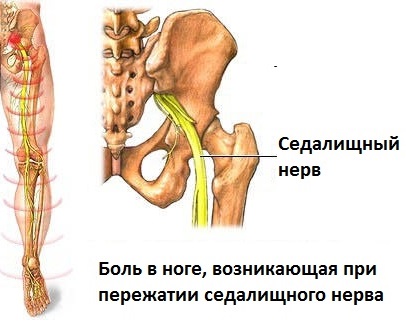
Заболевания опорно-двигательной системы становятся в последнее время все более частым явлением. Связано это с тем, что двигательная активность современного человека снижена. Особенно страдает пояснично-крестцовый отдел позвоночника, который испытывает повышенную нагрузку.
В тяжелых случаях нередко ущемляется седалищный нерв. Это заболевание часто вызывает межпозвоночная грыжа .
Деструктивные изменения в области позвоночника вызываются тем, что при отсутствии нормального движения нарушается питание межпозвонковых дисков, которые получают необходимые вещества не с кровотоком, а методом диффузии.
Этот процесс резко замедляется в том случае, если человек вынужден постоянно находиться в стационарном положении, и диск начинает атрофироваться.
Процесс может быть спровоцирован травмой , постоянными физическими перегрузками, нарушением обмена или предрасположенностью, которая передается по наследству. В результате фиброзное кольцо становится слабым, часть диска выходит за пределы позвоночного столба, образуя протрузию .
При отсутствии лечения и продолжении воздействия предрасполагающих факторов формируется позвоночная грыжа.
Если процесс развивается в пояснично-крестцовом отделе, то давлению подвергается сосудисто-нервный пучок, расположенный рядом. Давление является основной причиной развития ишиаса , поскольку грыжа давит на седалищный нерв.
Но ишиалгия может развиваться не только в результате образования грыжи межпозвоночного диска. Нередко в основе развития патологии лежит изменение губчатого вещества самого тела позвонков, происходит их смещение, которое носит в клинической практике название грыжи Шморля. И это также приводит к ущемлению седалищного нерва.
Такое отклонение часто возникает в результате наследственной предрасположенности. Синтез костной ткани при этом замедляется, и возникает проваливание одного позвонка в другой, а следом вовлекается и межпозвонковый диск.
Межпозвоночная грыжа и защемление седалищного нерва проявляются в виде болевого синдрома. Вначале он носит периодический характер, возникает после переохлаждения, физической нагрузки, может усиливаться в ночное время или в результате перенесенного стресса. Симптомы нарастают с течением времени.
По мере ухудшения состояния:
- боль усиливается, становится постоянной;
- локализуется в месте образования грыжи, иррадиирует в бедро, голень и стопу;
- усиливается при стоянии, кашле или чихании;
- сопровождается нарушениями чувствительности по ходу иннервации;
- нарушается возможность передвижения;
- при грыже Шморля , локализованной в поясничном отделе , могут наблюдаться парезы нижних конечностей ;
- теряется контроль над мочеиспусканием и дефекацией.
Лечение данного заболевания состоит из нескольких этапов. В начальной стадии практикуется снижение нагрузки и прием обезболивающих средств .
При отсутствии эффекта следует обратиться к неврологу, который порекомендует ряд лекарственных препаратов , ношение специального корсета, массаж , физиопроцедуры . Сильная боль купируется с помощью новокаиновой блокады .
Консервативная терапия подразумевает использования комплекса методов, которые могут оказывать эффективную помощь при грыже и ущемлении седалищного нерва в амбулаторных и домашних условиях .
Однако такие методики не подразумевают воздействия на причину болезни. Они только облегчают состояние больного. Если в течение 3 месяцев не наступает устойчивая ремиссия, то врач может порекомендовать консультацию нейрохирурга и проведение оперативного вмешательства.
Наименее инвазивной является проведение гидропластики. Существуют и другие, более радикальные способы, например, эндоскопическое удаление грыжи .
Положительным моментом хирургического лечения является:
- Быстрота эффекта – уже через несколько дней больной чувствует значительное облегчение и получает возможность свободного передвижения.
- Отсутствие необходимости в постоянном приеме препаратов.
Следует отметить, что возможен рецидив развития заболевания, но он составляет не более 5% от общего числа проведенных операций. Существуют также незначительные риски, связанные с проведением вмешательства, но в современных условиях они минимальны и могут купироваться при своевременном выявлении.
В любом случае, при развитии грыжи и ишиалгии, нужно своевременно обращаться за квалифицированной помощью и после обследования четко следовать советам своего врача.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Защемление седалищного нерва является очень неприятной проблемой, которая приводит к появлению такого болевого синдрома, как ишиас, который, в свою очередь, представляет собой невралгию седалищного нерва. В этом случае у человека появляется боль в спине (обычно в области поясницы ), которая может отдавать в одну из ног. Чаще всего такая боль распространяется позади колена и при этом может «добраться» даже до стопы. Часто такой болевой синдром также сопровождается мышечной слабостью. Следует понимать, особенно это важно, когда определяется лечение, что ущемление седалищного нерва хотя и служит причиной появления болей, но и оно само происходит в результате развития других заболеваний.
Это болевой синдром возникает в результате раздражения седалищного нерва. Стоит учитывать, что это самый крупный нерв в человеческом организме, который образован слиянием двух последних поясничных корешков и трех первых крестцовых корешков. Именно этот нерв дает чувствительные и двигательные ветви к нижним конечностям. Именно поэтому при поражении седалищного нерва болевые ощущения очень часто не локализуются в спине, а распространяются в ноги, создавая достаточно большую «зону боли».
Вообще же при ишиасе боль довольно своеобразная, она носит стреляющий характер и чем-то напоминает удар током. При этом может появляться чувство ползания мурашек и жжения в ноге. Также боль может быть абсолютно разной интенсивности, а онемение в одной части ноги может сопровождаться в другой части этой же ноги.
Понятно, что болевой синдром не появляется просто так, невралгия обычно вызывается раздражением (ущемлением) седалищного нерва, которое происходит из-за других заболеваний. Давайте разберемся, какие причины ущемления наиболее распространены. Это:
- грыжа межпозвонкового диска. Надо признать, что это наиболее частая причина развития ишиаса. Когда появляется протрузия. а потом и собственно грыжа, она начинает давить на нервный корешок, который выходит из межпозвоночного отверстия, в результате и развиваются различные болевые синдромы. К развитию именно ишиаса приводит межпозвонковая грыжа поясничного отдела позвоночника ;
Защемление седалищного нерва вызвано другими заболеваниями позвоночника
Существует и ряд других причин, которые встречаются довольно редко, но при этом являются очень серьезными. Это опухоли, абсцесс. тромбы, инфекции, фибромиалгия и т.д.
Лечение практически всегда зависит от причины, вызвавшей появление болевого синдрома. Но при этом можно выделить ряд медикаментов, которые применяются практически всегда.
Кстати, если вы хотите получить пошаговый план по лечению защемления седалищного нерва, то перейдите прямо сейчас на эту страницу .
В первую очередь это нестероидные противовоспалительные препараты. Их задачей является уменьшить воспаление на пораженном участке, благодаря чему уменьшается компрессия нервного корешка, соответственно слабеет болевой синдром. С другой стороны такие препараты имеют ряд неприятных побочных эффектов (понижение свертываемости крови, нарушение работы почек, раздражение слизистой оболочки желудка, в результате чего может развиться язвенная болезнь), потому их использование ограничено по времени.
При сильных болях могут применяться также стероидные препараты. Их принимают не долго (порядка 1-2 недель), поскольку при всех своих преимуществах (снимает воспаление, уменьшают отек и болевой синдром), они имеют ряд серьезных побочных эффектов и противопоказаний.
Практически всегда применяются различные обезболивающие препараты, которые призваны просто облегчить жизнь пациенту. При этом больной должен понимать, что анальгетики не лечат саму болезнь, поэтому нужно соблюдать все предписания врача.
Физиотерапевтические методы также редко могут помочь избавиться от самого заболевания, но существенно облегчают самочувствие больного. В принципе все физиотерапевтические методы в данном случае просто создают тепло в месте воспаления. Благодаря этому улучшается кровообращение и спадает отек.
Обычно также назначается массаж и лечебная физкультура, что также дает неплохой эффект.
В принципе использование народных методов лечения при таком заболевании вполне допустимо, но при этом необходимо понимать, что такие способы лечения далеко не всегда безвредны. Поэтому подбор таких методов лечения строго индивидуален, он зависит от состояния больного и диагноза, а также тяжести заболевания. Часто то, что помогло одному больному, оказывается бесполезным для другого.
Но арсенал народных средств, предназначенных для лечения ущемления седалищного нерва, достаточно богат. Здесь есть масса мазей и втираний, магнито и металлотерапия, различные настои и отвары. Основная задача всех этих средств – снять воспаление и боевой синдром.
В частности, одним из самых распространенных является метод «гонки солей», для чего используют настои петрушки и шиповника, а также порошок арбузной корки. Эти средства обладают хорошими мочегонными свойствами, благодаря чему уменьшается отек, а потом – и воспаление нервных корешков, постепенно восстанавливаются и нормализуются обменные процессы.
Весьма популярны для лечения данного болевого синдрома различные травяные ванны. Для этого используются шалфей, ромашка, спорыш и другие травы.
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ материалы:
Заболевания опорно-двигательной системы становятся в последнее время все более частым явлением. Связано это с тем, что двигательная активность современного человека снижена. Особенно страдает пояснично-крестцовый отдел позвоночника, который испытывает повышенную нагрузку.
В тяжелых случаях нередко ущемляется седалищный нерв. Это заболевание часто вызывает межпозвоночная грыжа .
Деструктивные изменения в области позвоночника вызываются тем, что при отсутствии нормального движения нарушается питание межпозвонковых дисков, которые получают необходимые вещества не с кровотоком, а методом диффузии.
Этот процесс резко замедляется в том случае, если человек вынужден постоянно находиться в стационарном положении, и диск начинает атрофироваться.
Процесс может быть спровоцирован травмой. постоянными физическими перегрузками, нарушением обмена или предрасположенностью, которая передается по наследству. В результате фиброзное кольцо становится слабым, часть диска выходит за пределы позвоночного столба, образуя протрузию .
При отсутствии лечения и продолжении воздействия предрасполагающих факторов формируется позвоночная грыжа.
Если процесс развивается в пояснично-крестцовом отделе, то давлению подвергается сосудисто-нервный пучок, расположенный рядом. Давление является основной причиной развития ишиаса. поскольку грыжа давит на седалищный нерв.
Но ишиалгия может развиваться не только в результате образования грыжи межпозвоночного диска. Нередко в основе развития патологии лежит изменение губчатого вещества самого тела позвонков, происходит их смещение, которое носит в клинической практике название грыжи Шморля. И это также приводит к ущемлению седалищного нерва.
Такое отклонение часто возникает в результате наследственной предрасположенности. Синтез костной ткани при этом замедляется, и возникает проваливание одного позвонка в другой, а следом вовлекается и межпозвонковый диск.
Межпозвоночная грыжа и защемление седалищного нерва проявляются в виде болевого синдрома. Вначале он носит периодический характер, возникает после переохлаждения, физической нагрузки, может усиливаться в ночное время или в результате перенесенного стресса. Симптомы нарастают с течением времени.
По мере ухудшения состояния:
- боль усиливается, становится постоянной;
- локализуется в месте образования грыжи, иррадиирует в бедро, голень и стопу;
- усиливается при стоянии, кашле или чихании;
- сопровождается нарушениями чувствительности по ходу иннервации;
- нарушается возможность передвижения;
- при грыже Шморля. локализованной в поясничном отделе. могут наблюдаться парезы нижних конечностей;
- теряется контроль над мочеиспусканием и дефекацией.
Лечение данного заболевания состоит из нескольких этапов. В начальной стадии практикуется снижение нагрузки и прием обезболивающих средств .
При отсутствии эффекта следует обратиться к неврологу, который порекомендует ряд лекарственных препаратов. ношение специального корсета, массаж. физиопроцедуры. Сильная боль купируется с помощью новокаиновой блокады .
Консервативная терапия подразумевает использования комплекса методов, которые могут оказывать эффективную помощь при грыже и ущемлении седалищного нерва в амбулаторных и домашних условиях .
Однако такие методики не подразумевают воздействия на причину болезни. Они только облегчают состояние больного. Если в течение 3 месяцев не наступает устойчивая ремиссия, то врач может порекомендовать консультацию нейрохирурга и проведение оперативного вмешательства.
Наименее инвазивной является проведение гидропластики. Существуют и другие, более радикальные способы, например, эндоскопическое удаление грыжи .
Положительным моментом хирургического лечения является:
- Быстрота эффекта – уже через несколько дней больной чувствует значительное облегчение и получает возможность свободного передвижения.
- Отсутствие необходимости в постоянном приеме препаратов.
Следует отметить, что возможен рецидив развития заболевания, но он составляет не более 5% от общего числа проведенных операций. Существуют также незначительные риски, связанные с проведением вмешательства, но в современных условиях они минимальны и могут купироваться при своевременном выявлении.
В любом случае, при развитии грыжи и ишиалгии, нужно своевременно обращаться за квалифицированной помощью и после обследования четко следовать советам своего врача.
Защемление седалищного нерва — это заболевание, вызванное раздражением или зажатием тканей нерва без нарушения целостности его миелиновой (внешней) оболочки.
Анатомические и физиологические особенности седалищного нерва
Является самым крупным в организме человека. Образован нерв в результате слияния всех корешков крестцового сплетения (два последних поясничных и три первых крестцовых). Тянется, проходя под большой ягодичной мышцей, вдоль поверхности бедра сзади. После чего разделяется на две части, проходящие по всей длине нижней конечности.
Обеспечивает регуляцию в зоне голени, бедра, голеностопного сустава, пальцев ног и ступни в целом. Седалищным нервом обеспечивается иннервация всех этих зон и ножных мышц. Благодаря чему происходит сгибание и разгибание в коленном, тазобедренном и голеностопном суставах.
Причины возникновения (этиология) заболевания
- Позвоночная грыжа поясничного отдела – защемление развивается как осложнение в результате смещения позвонков или грыжи.
- Остеохондроз — возможно одновременное сдавливание нерва и ягодичной артерии грушевидной мышцей или остисто-крестцовой связкой, патологически изменившей свою форму под действием остеохондроза.
- Постоянная нагрузка на поясничный отдел позвоночного столба приводит к воспалению тканей нерва (ишиас). Остеохондроз, а точнее вызванные им дегенеративные изменения анатомически нормальной формы позвоночного столба, является главной причиной возникновения защемления самого крупного нерва человеческого тела.
- Большие нагрузки физического характера на позвоночный столб и возникающее вследствие этого перенапряжение мышц – также является одной из основных причин защемления. Из-за чрезмерных нагрузок на спинной столб возникает передавливание нерва в поясничном отделе одной из мышц. Или вследствие неправильного перераспределения нагрузки происходит смещение одного из позвонков и частичное сдавливание тканей нерва.
- Заболевания инфекционного характера органов, расположенных в области таза (гонорея, сифилис) — в большинстве случаев возникает как осложнение хронического течения инфекционного заболевания.
- Травмы позвоночного столба – характеризующиеся вывихами, смещением позвонков или их подвывихами после падения, ударов и действия других факторов механического рода.
- Сдавливание нерва новообразованием, абсцессом или тромбом — из-за уменьшения объема нормального анатомического пространства абсцессом, новообразованием или тромбов происходит сдавливание тканей.
- Сахарный диабет и другие заболевания, связанные с нарушением обмена веществ.
- Беременность — в последние месяцы беременности, когда вес плода и околоплодных оболочек увеличивается до максимума возможно смещение позвонка, грыжа и как следствие защемление нерва.
Проявление невралгии при этом заболевании различны по своему характеру. Но по схожести симптоматической картины защемление седалищного нерва можно разделить на две группы:
- С проявлением невралгии, сопровождающейся болевым синдром.
- С проявлением невралгии без болевого синдрома.
Тем не менее, основным симптомом проявления остается боль.
защемление седалищного нерваБолезненные ощущения по своей силе и степени проявления варьируются от слабой едва заметной боли до острых приступов, наступающих при резком изменении положения столба позвонков. Возможны ощущения в виде сильного жжения или схожих по характеру с прохождением через тело разряда электричества. При этом возможным местом локализации является вся протяженность седалищного нерва (от поясницы и до фаланг пальцев ног).
Еще одним из самых проявляемых симптомов защемления является онемение. Возможны вариации в виде онемения одного участка ноги и проявление болевого синдрома в другой области. Безболезненное проявление защемления седалищного нерва возможно в форме онемения пальцев ног. Как правило, симптоматическая картина заболевания имеет смешанный характер и складывается из всех признаков. Человек с такой невралгией сам того не желая меняет свою походку, иногда даже тянет ногу .
Крайне тяжелое защемление может вызвать серьезное нарушение нервной регуляции процессов и работы некоторых органов. Вплоть до нарушения контроля больным акта дефекации и мочеиспускания. При таких симптомах нужна срочная госпитализация.
Для постановки диагноза кроме сочетания клинических признаков проявления используется:
- Результаты рентгена костей таза и поясницы.
- УЗИ поясничного отдела позвоночного столба.
- Результаты МРТ.
При проявлении невралгии седалищного нерва как следствия другого заболевания доктор может назначить больному прохождение дополнительных исследований и анализов в зависимости от характера возникновения первичного недуга.
Дифференцировать данное заболевание следует от межпозвоночной грыжи. В отличие от нее защемление через несколько недель может ремиссировать, а грыжа проявляется в течение более длительного периода времени (несколько месяцев). Причем в большинстве случаев невралгия является лишь первой стадией развития межпозвоночной грыжи.
С самого начала лечение защемления направлено на устранение болевого синдрома в пораженной области. Для этого применяют внутримышечные инъекции противовоспалительных и обезболивающих препаратов (диклофенак, ибупрофен).
В дальнейшем лечении используются методы мануальной терапии. Они позволяют снять напряжение и спазм с тех мышц, которые и являются причиной острой боли. Благодаря чему снижается отечность и восстанавливается кровоснабжение на пораженном участке. Кроме этого опытный мануальный врач может сразу определить смещение позвонков, которое чаще всего и является причиной защемления, и взяться за его устранение.
Для полного выздоровления больной должен пройти целый лечебный курс мануальной терапии в сочетании с лечебной гимнастикой, физиопроцедурами, и иглоукалыванием. Но нужно помнить, что применение мануальной терапии оправдано лишь при отсутствии позвоночной грыжи.
Как правило, уже после нескольких дней лечения боль утихает. Для полного выздоровления достаточно трех недель. В течение всего периода лечения и первое время после его окончания больному следует воздержаться от физических нагрузок, занятием спортом и переохлаждения.
К проверенным народным методам избавления от защемления можно отнести:
- Прикладывание компресса из измельченного чеснока или хрена на поясничную область.
- Прием внутрь настоя или сока из бузины для снятия мышечного спазма.
- Сеанс контрастного душа для устранения мышечного напряжения.
Профилактика защемления седалищного нерва аналогична общим профилактическим методам заболеваний позвоночного столба:
- Укрепление мышц пресса и спины.
- Ведение активного образа жизни.
- Не перенапрягать позвоночный столб чрезмерными нагрузками.
- Избегать сквозняков и переохлаждения поясничной области.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
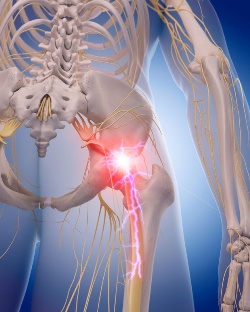
Защемление седалищного нерва — состояние, при котором нерв подвергается сдавливанию и раздражению, что нарушает его функции. Кроме того, его поражение способно привести к тяжелым осложнениям со стороны других систем и органов, так как нервная система несет ответственность за все процессы в организме, и выход «из строя» даже одного нерва может спровоцировать ряд негативных последствий.
Результатом защемления седалищного нерва могут быть как нарушения функций опорно-двигательного аппарата, так и развитие ряда заболеваний внутренних органов.
Содержание статьи:
Причины и факторы риска
Основные симптомы
Возможные осложнения
Методы лечения
Защемление седалищного нерва — одно из самых распространенных состояний, с которыми в своей практике сталкиваются неврологи и вертебрологи. Такая частота заболевания во многом обусловлена самим расположением ствола и корешков седалищного нерва, который представляет собой «продолжение» другого крупного нервного сплетения — крестцового. Именно поясничный и крестцовые отделы позвоночника подвергаются наиболее высоким нагрузкам практически при любых видах деятельности, что приводит к быстрому изнашиванию межпозвонковых дисков, их «проседанию» и ущемлению нервов.

Осложнения остеохондроза — протрузии и грыжи межпозвонковых дисков также относятся к распространенным причинам защемления. Но в этом случае поражение нерва обусловлено не давлением позвонков, а выходом межпозвонкового диска за физиологические пределы — выступающая часть диска, образованная грыжей, пережимает седалищный нерв.
Менее распространенными причинами защемления седалищного нерва являются следующие:
- опухолевые образования в тканях позвоночника;
- травмы поясницы или крестца;
- воспаление и/или повышенная спастика грушевидной мышцы, что приводит к сдавливанию седалищного нерва между нею и внутренней запирательной мышцей.
Но далеко не всегда наличие перечисленных заболеваний и обстоятельств приводит к защемлению седалищного нерва. В развитии этого состояния немаловажную роль играют факторы риска.
Сдавливание седалищного нерва намного вероятнее, если в жизни человека присутствуют следующие факторы, помимо остеохондроза, протрузий и прочих непосредственных причин:
- чрезмерные физические нагрузки любого характера (подъем тяжестей, профессиональные занятия спортом и пр.);
необходимость длительно находиться в неудобном положении или статические нагрузки (профессиональная деятельность, требующая пребывания «на ногах» — педагоги, продавцы и пр.; сон на слишком мягкой или жесткой поверхности и др.);
- переохлаждение поясничной и/или тазовой области, вследствие чего может развиться воспаление скелетных мышц этой зоны и защемлении их волокнами седалищного нерва;
- беременность и ранний послеродовый период.
Одной из «положительных» характеристик защемления седалищного нерва является сильная боль, которая возникает по ходу нерва и может распространяться на большую площадь тела. Именно благодаря болевому синдрому человек, страдающий от поражения этого нерва, вынужден обратиться к врачу. Поэтому лечение, как правило, назначается своевременно, хотя и носит «вынужденный» характер — боль практически заставляет искать помощи.
Но у болевого синдрома при защемлении седалищного нерва есть определенные особенности:
- Боль описывается пациентами как непереносимая и нестерпимая, человек может в буквальном смысле слова потерять покой и сон. При этом любое действие, даже кашель или глубокий вдох усиливает болевой синдром, что заставляет больного сознательно ограничивать все виды физической активности.
- Специфической особенностью боли при защемлении нерва является ее «тянущий» характер. Больные нередко описывают ее как ощущение «вытягивания ноги тазового сустава», а при длительном сидячем положении это тянущее чувство усиливается.
- Болевые ощущения, как правило, наблюдаются с одной стороны, начинаются в области крестца и распространяются в ягодицу, поясницу, бедро и ниже по ноге — до стопы. Но боль в крестце может отсутствовать или быть слабее «отраженной», что заставляет больного ошибочно предполагать, что причина боли — заболевания или травмы мышц и костей ноги.
Самостоятельно определить источник боли сложно, особенно, если защемление нерва случилось впервые или боль быстро распространяется на бедро, голень и пр. Если при большинстве болевых синдромов человек может точно указать на причинный орган или часть тела, то поражение седалищного нерва может успешно имитировать боль при остеохондрозе, радикулопатии и пр.
Кроме боли нередко наблюдается повышение температуры тела. Это свидетельствует о том, что седалищный нерв не только защемлен, но и воспален.
На любом этапе защемления седалищного нерва часто наблюдается хромота, вызванная снижением чувствительности в одной из ног или сильной болью.
Важно: интенсивность и характер боли при защемлении седалищного нерва может варьироваться, и описываться как ноющая, тупая, простреливающая, раздражающая и пр. Но в ряде случаев боль может быть настолько сильна, что в буквальном смысле обездвиживает человека. В этом случае необходимо экстренное обращение к врачу и проведение обезболивающей терапии, так как сильная и продолжительная боль может иметь необратимые последствия.
Диагностика собственно защемления нерва не представляет никаких сложностей. Клиническая картина, как правило, достаточно яркая, а сочетание определенных симптомов позволяет врачу определить седалищный нерв как источник жалоб на основании физикального осмотра и неврологических тестов.
Но для выявления причин этого состояния, исключения других заболеваний со схожими проявлениями и определения осложнений может потребоваться проведение полного комплекса обследования. В него входят лабораторные исследования (анализы крови, мочи), рентгенография, томография (КТ, МРТ), УЗИ, аппаратное исследование с контрастом (с введение в кровеносное русло «красящего» вещества) и пр.
Все осложнения, возникшие в результате сдавливания седалищного нерва, можно разделить на две категории: медицинские и социальные.
К первой относятся заболевания и состояния, которые развиваются практически одновременно с началом защемления и влияют на общее состояние здоровья и различные функции организма:
- болевой синдром, требующий приема анальгетиков;
- нарушения сна, вплоть до развития устойчивой бессонницы, вызванной сильной болью;
при длительном отсутствии лечения (или только при симптоматическом лечении) могут наблюдаться нарушения работы органов брюшной полости и малого таза — нарушения опорожнения мочевого пузыря и кишечника, снижение либидо, у женщин – нарушения менструального цикла, бесплодие, самопроизвольное прерывание беременности;
- обострение хронических заболеваний любого характера, обусловленное резким снижением двигательной активности больного и нарушением иннервации внутренних органов;
- быстрое прогрессирование основного заболевания, которое стало причиной защемления.
Социальные проблемы, вызванные защемлением нерва, не менее удручающие. Постоянная или периодическая боль, нарушения сна и аппетита, регулярный прием обезболивающих препаратов, недостаток физической активности и дефицит отдыха — факторы, которые сложно назвать полезными для здоровья. И при их длительном присутствии неизбежно развиваются следующие осложнения:
- повышенная раздражительность, перепады настроения;
- снижение тонуса с одновременным ростом утомляемости;
- снижение способности выполнять свои профессиональные и бытовые обязанности;
- ограничение общения, вплоть до полного отказа контактировать с окружающими;
- невротические нарушения, депрессия.
Как можно легко понять из перечисленных пунктов, защемление седалищного нерва — состояние, которое нельзя игнорировать, и приступать к его лечению следует сразу же, как только начали наблюдать первые проявления неблагополучия.
Важно: для сдавливания седалищного нерва характерно быстрое развитие сопутствующих заболеваний и нарушений. Поэтому даже при незначительно выраженном болевом синдроме лечение должно проводиться так же, как при самых тяжелых формах этого состояния.

Поэтому в терапии этого состояния используется целый комплекс методов и средств, действие которых направлено как на купирование боли и воспаления, вызванных сдавливанием нерва, так и на лечение основной болезни — причины защемления.
Для устранения болевого синдрома и облегчения воспаления и отеков в тканях, окружающих седалищный нерв, в современной практике используются НПВС (нестероидные противовоспалительные средства). В эту группу входят Диклофенак, Ибупрофен, Нимесулид и пр. Выбор конкретного наименования, формы выпуска (раствор для инъекций, таблетки или мазь) и дозировки остается за лечащим врачом.
При сильном болевом синдроме, который серьезно осложняет жизнь человека, назначаются блокады — введение комбинации анестетика и кортикостероидов в области, прилегающие к нерву.
Кроме НПВС также назначаются другие группы лекарственных препаратов, в зависимости от особенностей данной ситуации. В их перечень могут входить витаминно-минеральные комплексы, успокоительные средства, спазмолитики, миорелаксанты и пр.
При защемлении седалищного нерва хирургические методы лечения необоснованны. Но они широко применяются для устранения причин поражения нерва — травм позвоночника и костей таза, протрузий и грыж межпозвонковых дисков и пр.
При устранении болевого синдрома большое значение имеет нормализация мышечного тонуса поясницы и крестца. Для снятия повышенной спастики используется иглоукалывание, акупунктура (точечный массаж), рефлексотерапия (воздействие на биоактивные точки), физиотерапия (парафиновые и грязевые ванны, гидромассаж, миостимуляция и пр.).
Важно: комплекс лечения должен назначаться только квалифицированным специалистом, и только после проведения обследования. Только так становится возможным провести лечение, не подвергая риску общее состояние здоровья человека.
Шейная радикулопатия, которую сопровождает защемление нерва в шейном отделе, — это поражение соответствующих нервных корешков. У 60% больных патология локализуется на уровне седьмого позвонка (С7), у четверти пациентов страдает шестой позвонок (С6).
- Каковы причины защемления шейного нерва?
- Симптомы защемления нерва в шейном отделе
- Возможные последствия и осложнения
- Основные методы диагностики недуга
- Как лечить защемление нерва в шейном отделе?
- Лечение в домашних условиях
- Меры профилактики болезни
- Упражнения и массаж при защемлении шейного нерва
Заболевание встречается значительно реже, чем радикулопатия поясничного отдела. Ежегодно оно возникает у 85 человек на 100 тысяч населения.
В молодом возрасте защемление нерва возникает в результате грыжи межпозвонкового диска (25% всех случаев радикулопатии) или травмы позвоночника, что сопровождается сужением отверстий для выхода корешков мозга.
У пожилых пациентов заболевание вызывают такие состояния:
- сужение межпозвонковых отверстий костными выростами – остеофитами;
- снижение высоты диска при остеохондрозе;
- дегенеративные поражения межпозвонковых суставов.
Факторы, связанные с повышенным риском защемления нервов, включают тяжелый ручной труд, поднятие тяжестей, курение и профессиональную вредность – вибрацию.
Менее частые причины шейной радикулопатии:
- опухоль позвоночника;
- синовиальная киста межпозвонкового сустава;
- гигантоклеточный артериит сосудов, кровоснабжающих корешки;
- инфекции позвоночника и спинного мозга (остеомиелит, туберкулез и другие).
У спортсменов патология возникает в результате резких поворотов, особенно в сочетании с наклоном головы. Для пожилых людей особенно опасны в этом отношении неосторожное плавание и большой теннис.
При сдавлении корешков в межпозвонковых отверстиях нарушается кровообращение в нервной ткани, ее клетки начинают испытывать недостаток кислорода и повреждаются, выбрасывая вещества, вызывающие боль и воспаление. От спинномозговых корешков отходят нервы к шее и верхним конечностям, поэтому при их ущемлении возникают изменения в соответствующих сегментах:
- острая боль в шее, усиливающаяся при движениях и «отдающая» в руки, кисти;
- боль в плечах, руках, которая может иррадиировать в нижнюю челюсть, под лопатку;
- невозможность повернуть голову;
- слабость верхних конечностей;
- нарушение кожной чувствительности (при поражении одной пары корешков обычно не встречается);
- головокружение;
- значительное снижение работоспособности.
Осложнения включают в себя неполное восстановление чувствительности и двигательной активности, потерю подвижности шеи, образование костных наростов – остеофитов.
При своевременном лечении обострения и вторичной профилактике заболевания тяжелых последствий ущемления нерва можно избежать. Консервативная терапия эффективна у 80 – 90% больных. При ее слабом влиянии необходимо вовремя сделать операцию.
Для распознавания болезни необходим сбор анамнеза и жалоб, а также выполнение диагностических исследований:
- Рентгенография шейного отдела в прямой, боковой и косых проекциях; метод не всегда выявляет причину патологии.
- Компьютерная томография позволяет хорошо визуализировать костную ткань позвонков, обнаружить остеофиты и переломы. Она помогает в диагностике при недостаточной информативности рентгенограмм. Точность распознавания грыжи диска при КТ составляет до 90%. КТ-сканирование с одновременной миелографией повышает диагностическую эффективность до 96%, этот метод особенно полезен для оценки состояния спинного мозга.
- Мягкие ткани, окружающие позвоночник, лучше визуализируются с помощью магнитного резонанса. Этот способ томографии является самым точным методом диагностики. Однако следует учитывать, что магнитный резонанс выявляет бессимптомные изменения позвонков и корешков даже у лиц без жалоб.
Для определения состояния нервов и мышц применяется поверхностная и игольчатая электромиография. Она назначается в случае, когда необходимо отличить радикулопатию от других заболеваний, например, от повреждения лучевого или локтевого нервов. Нормальные результаты ЭМГ-исследования не исключают шейную радикулопатию.
Один из методов, позволяющих определить, насколько опасно защемление корешка, — это селективная диагностическая блокада. Она проводится при разночтениях результата МРТ, расхождении данных исследований с клиническими проявлениями или при поражении сразу нескольких позвонков. Селективная блокада помогает уточнить, какой именно корешок поврежден.
В зависимости от фазы заболевания применяют разную терапию.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В стадии обострения необходим покой, местное охлаждение и прием нестероидных противовоспалительных средств. Дополнительно могут быть назначены трициклические антидепрессанты. Многим пациентам помогают воротник Шанца и ортопедические подушки, разгружающие шейные мышцы. Такое лечение длится около месяца. Более длительное использование поддерживающего воротника может вызвать атрофию шейных мышц.
При неэффективности терапии может осуществляться эпидуральное введение глюкокортикоидов, эффективно снимающих отек и воспаление нерва. Этот способ чреват осложнениями, поэтому используется редко. Вместо шейных эпидуральных инъекций предлагается иглоукалывание и импульсная радиочастотная терапия.
После стихания боли назначаются упражнения, направленные на растяжение мышц. Постепенно переходят к процедурам, укрепляющим мышцы и позвоночник. Лечебную гимнастику рекомендуется делать постоянно, даже в стадии ремиссии заболевания. Мануальная терапия не рекомендуется из-за высокого риска повреждения спинного мозга.
Если через 2 месяца консервативное лечение неэффективно, рассматривают вопрос об операции. Она может проводиться ранее при прогрессирующей симптоматике болезни. Хирургическое вмешательство чаще всего осуществляется при грыже диска. Оно приводит к хорошим результатам у большинства пациентов.
Кроме выполнения врачебных назначений облегчить состояние помогают следующие методы:
- применение аппликатора Кузнецова на область надплечий и шеи;
- холодные компрессы для снятия острой боли; после стихания симптомов можно применять сухое тепло, грелку, но только после консультации с врачом;
- компрессы на нижнюю часть шеи из тертой черной редьки или сырого картофеля;
- натирание спиртовой настойкой цветков сирени и другими разогревающими средствами.
В остром периоде домашнее лечение должно заключаться лишь в создании покоя и локальном охлаждении воспаленных тканей.
Прежде всего рекомендуется овладеть правильной техникой при занятиях спортом, например, при плавании. Людям со склонностью к боли в руках и шее лучше отказаться от резких движений, а также избегать длительной неподвижности.
Полезна лечебная гимнастика и массаж.
При острой боли гимнастику и массаж делать не рекомендуется. Движения могут вызвать усиление защемления нерва.
В период ремиссии рекомендуется следить за осанкой, регулярно делать перерывы в работе, во время которых выполнять несложные упражнения:
- поднять плечи как можно выше, зафиксировав их в таком положении на 5 секунд, затем максимально расслабиться;
- положить ладони на лоб и стараться наклонить голову вперед, преодолевая сопротивление; сделать такое же упражнение, прикладывая ладони к вискам и наклоняя голову в стороны;
- пальцами растереть заднюю поверхность шеи, затем область над лопатками.
Для профилактики обострений полезно 2 – 3 раза в год получать по 10 сеансов лечебного массажа шейно-воротниковой зоны. Лучше доверить такие процедуры специалисту, предварительно посоветовавшись с неврологом или вертебрологом.
источник
Ишиас (пояснично-крестцовый радикулит) — причины сдавления и воспаления седалищного нерва, симптомы и диагностика, медикаментозное лечение и методы реабилитации
Ишиас представляет собой синдром, проявляющийся сильной болью в областях, где проходит седалищный нерв. Синдром обусловлен сдавлением корешков спинного мозга в поясничной области или участков самого нерва. Поскольку причин сдавления корешков спинного мозга и нерва может быть много, то и проявления синдрома, помимо боли по ходу седалищного нерва, также могут быть весьма разнообразными и полиморфными.
В настоящее время термин «ишиас» используется только для обозначения синдрома, а заболевание, проявляющееся его развитием, называют пояснично-крестцовым радикулитом. Также для обозначения вариантов ишиаса, вызванных причинами различного характера, могут использоваться термины радикулопатия, радикулоишемия и радикуломиелоишемия.
Поскольку сам термин «ишиас» переводится с греческого, как «воспаление седалищного нерва», то названия «седалищный ишиас» и «ишиас седалищного нерва» являются примером избыточного уточнения – то есть того, что в обыденной речи называют «масло масляное». Поэтому такие «распространенные», «развернутые» термины являются неправильными. Ведь когда говорят об ишиасе, всегда подразумевают, что проблема в седалищном нерве, поскольку само название патологии уже содержит указание именно на этот нерв.
При ишиасе происходит невоспалительное поражение (сдавление) седалищного нерва, который является самым крупным и длинным в организме человека, поскольку начинается от крестцового нервного сплетения и проходит по мягким тканям до самых стоп ног.
Ишиас представляет собой невоспалительное поражение седалищного нерва, возникающее вследствие его сдавления на любом участке. Соответственно, причинами ишиаса могут быть любые факторы, приводящие к сдавливанию участков тканей, по которым проходит седалищный нерв, такие, как, например, травмы ног, таза, поясничного или крестцового отделов позвоночника, компрессия нерва при длительном нахождении в неподвижном состоянии, ущемление фиброзными тяжами, опухолями, гематомами и т.д. Наиболее часто ишиас развивается у людей в возрасте 40 – 60 лет, что обусловлено накопившимися в организме патологическими изменениями, которые и могут вызывать сдавление седалищного нерва.
Чтобы четко понимать и представлять себе, чем обусловлены клинические проявления ишиаса, нужно знать, как и где проходит седалищный нерв. Данный нерв берет свое начало в крестцовом нервном сплетении, которое расположено в области крестца, рядом с позвонками. Нервное сплетение образовано корешками спинного мозга, которые находятся не внутри спинномозгового канала, образованного стоящими друг на друге позвонками, а снаружи. То есть данные корешки расположены по бокам от каждого позвонка и очень тесно сближены друг с другом, вследствие чего область их локализации и была названа крестцовым нервным сплетением.
Из этого крестцового нервного сплетения отходит крупный седалищный нерв, который далее из полости малого таза выходит на заднюю поверхность ягодицы, откуда спускается по задней поверхности бедра до самой голени. В верхней части голени седалищный нерв разделяется на две крупные ветви – малоберцовую и большеберцовую, которые проходят по правому и левому краю задней поверхности голени (см. рисунок 1). Седалищные нерв – это парный орган, то есть он имеется справа и слева. Соответственно, из крестцового нервного сплетения отходят два седалищных нерва – для правой и левой ноги.
Рисунок 1 – Схематичное изображение седалищного нерва справа.
При ишиасе, как правило, поражается только один нерв из двух, вследствие чего симптоматика касается только правой или левой конечности.
Основным симптомом ишиаса является сильная и резкая боль, возникающая на любом участке ноги или ягодицы по ходу нерва. Кроме того, по ходу пораженного нерва на задней поверхности соответствующей конечности и стопы появляются парестезии (онемение и ощущение «бегания мурашек») и слабость. Парестезии, онемение и слабость могут сохраняться годами, постепенно прогрессируя.
При осмотре при ишиасе выявляется болезненность задней поверхности голени со стороны пораженного нерва, а также неврологические симптомы, такие, как снижение рефлексов коленного, ахиллова сухожилия, симптомы Ласега и др. Примерно в трети случаев у человека имеется повышенная чувствительность наружного края стопы, в половине случаев – слабость мышц голени и стопы. При попытке повернуть кнутри согнутую в бедре и колене ногу фиксируется резкая боль в ягодице.
Для диагностики ишиаса производят рентгеновское исследование и магнитно-резонансную томографию поясничного отдела позвоночника с целью выяснения, на каком именно уровне защемлены корешки спинного мозга, а также что послужило причиной их сдавления (опухоль, гематома, грыжа межпозвоночного диска и т.д.).
Для лечения ишиаса применяют различные лекарственные препараты из групп антиоксидантов, метаболитов, минералов и витаминов, средств, улучшающих кровообращение и микроциркуляцию, миорелаксантов и НПВС. Кроме того, в составе комплексной терапии дополнительно к медикаментозному лечению применяют массаж, физиотерапию, постизометрическое расслабление, новокаиновые или гидрокортизоновые блокады. Все средства и способы лечения ишиаса направлены на устранение сдавления корешков спинного мозга, а также на купирование тягостных для человека проявлений синдрома, таких, как боли, онемение и слабость конечностей.
1. Грыжа межпозвоночного диска в поясничном отделе позвоночника (грыжевое выпячивание сдавливает корешки спинного мозга, в которых берет начало седалищный нерв, и тем самым вызывает ишиас).
2. Инфекционные заболевания (седалищный нерв поражается токсинами, выделяемыми болезнетворными микроорганизмами):
- Грипп;
- Малярия;
- Сепсис (заражение крови);
- Сифилис;
- Скарлатина;
- Тиф брюшной или сыпной;
- Туберкулез.
3.Интоксикация различными отравляющими веществами, такими, как:
- Алкоголь (ишиас может возникать на фоне хронического алкоголизма или после разового потребления большого количества низкокачественных напитков);
- Отравление тяжелыми металлами (ртутью, свинцом);
- Отравление мышьяком.
4. Хронические системные заболевания, при которых в тканях откладываются не выведенные токсические продукты обмена веществ:
- Сахарный диабет;
- Подагра.
5. Эпизоды сильного переохлаждения организма (как правило, охлаждение способствует активизации хронической инфекции, которая, собственно, и провоцирует ишиас).
6. Остеофиты позвонков поясничного или крестцового отделов позвоночника.
7. Остеохондроз и остеоартроз позвоночника (при данных заболеваниях развивается воспалительный процесс в суставах позвонков или в тканях вокруг позвонков).
8. Спондилез (воспалительные процессы в различных частях позвонков).
9. Сдавление корешков спинного мозга гематомами или фиброзными тяжами.
10. Опухолевые образования позвоночника:
- Доброкачественные опухоли, сформировавшиеся из тканей позвонков (остеома, остеобластома и др.);
- Злокачественные опухоли позвонков (остеосаркома, хондросаркома и др.);
- Метастазы злокачественных опухолей других локализаций в позвонки и межпозвоночные диски;
- Опухоли спинного мозга (астроцитомы, менингиомы, невриномы).
11. Деформации поясничного отдела позвоночника:
- Смещение позвонков поясничного отдела относительно друг друга;
- Перелом дужек позвонков;
- Остеохондроз;
- Врожденные дефекты строения позвонков (сколиоз, сращение последнего поясничного позвонка с крестцом);
- Сужение спинномозгового канала позвоночника;
- Травмы позвоночника;
- Неправильный подъем тяжестей;
- Искривление позвоночника.
12. Ювенильный ревматоидный артрит (причина ишиаса у детей).
13. Беременность (у женщин происходит смещение таза, что провоцирует сдавление седалищного нерва и, соответственно, ишиас).
В зависимости от того, какая именно часть седалищного нерва оказалась пораженной (защемленной, сдавленной), заболевание подразделяют на три следующих вида:
- Верхний ишиас – ущемлен канатик и нервные корешки спинного мозга на уровне поясничных позвонков;
- Средний ишиас (плексит) – ущемлен нерв на уровне крестцового нервного сплетения;
- Нижний ишиас (неврит седалищного нерва) – ущемление и повреждение седалищного нерва на участке от ягодицы до стопы включительно.
Неврит седалищного нерва также называют воспалением нерва. А поскольку наиболее часто встречается именно нижний ишиас, то, фактически, понятия «воспаление седалищного нерва» и «ишиас» воспринимаются в качестве синонимов, хотя это и не совсем правильно.
Поскольку при ишиасе происходит сдавление седалищного нерва, то симптоматика данного синдрома проявляется болями, неврологическими симптомами и нарушением движений, чувствительности и питания тканей по ходу нервного волокна. Рассмотрим каждую группу симптомов подробнее.

Боль при ишиасе очень резкая, острая, сильная, интенсивная, порой простреливающая. Характер боли напоминает удары ножом, кинжалом или электрическим током. Боль обычно локализуется по ходу нерва – то есть в ягодице, на задней поверхности бедра, в подколенной ямке или на задней поверхности голени. Боль может распространяться как на все перечисленные части ноги, захватывая ее полностью до самых пальцев, так и на отдельные, например, заднюю поверхность бедра и подколенную ямку, и т.д. Практически всегда боль при ишиасе локализуется только с одной стороны – в области пораженного нерва.
Болевые ощущения могут как присутствовать постоянно, так и появляться в виде эпизодических приступов. Однако чаще всего ишиас протекает именно с эпизодическими болевыми приступами. При этом интенсивность болей может варьироваться от слабых до очень сильных. При слабой интенсивности боли она не причиняет человеку страданий, вследствие чего он ее часто попросту игнорирует. Но при высокой интенсивности боль изматывает и не дает человеку покоя, заставляя его искать любые способы купировать это ужасное ощущение.
Постоянные боли обычно низкой интенсивности, поэтому при их наличии человек может вести обычный и привычный образ жизни. Эпизодические же боли всегда очень интенсивные, сильные, возникающие внезапно и буквально заставляющие человека замирать на месте, поскольку любое движение причиняет невыносимые болевые ощущения. Как правило, приступ болей провоцируется переохлаждением спины, подъемом тяжестей, неловкими движениями, длительным нахождением в неудобной позе.
В некоторых случаях при ишиасе, помимо болевых ощущений в ноге и ягодице, отмечается дополнительное распространение боли в поясницу. При этом боль в пояснице может носить характер жжения, покалывания или же резких и очень сильных «стреляющих» болей.
Чем интенсивнее боли при ишиасе – тем труднее человеку двигаться, поскольку буквально каждое, даже самое незначительное изменение положения тела вызывают резкое усиление боли.
Под неврологическими симптомами подразумевают различные нарушения нервной проводимости и рефлексов в пораженной ноге. Как правило, вне зависимости от длительности течения заболевания, неврологические симптомы всегда имеются пи ишиасе, но их степень выраженности может быть различной.
Итак, при ишиасе у человека выявляются следующие неврологические симптомы:
- Снижение ахиллова рефлекса. Ахиллов рефлекс заключается в следующем – человек лежит на кровати на животе (спиной вверх), а его стопы свободно свешиваются с ее края. При ударе молоточком или ребром ладони по ахиллову сухожилию (по тонкому вытянутому участку, расположенному прямо над пяткой с задней стороны ноги) происходит сгибание в голеностопном суставе. То есть в ответ на удар стопа уходит назад, принимая положение, будто человек хочет пройти на цыпочках или встать на пальцы. При ишиасе выраженность сгибания стопы при ударе по ахиллову сухожилию заметно уменьшается или вовсе отсутствует, и именно это состояние называется снижением или отсутствием ахиллова рефлекса.
- Снижение коленного рефлекса. Коленный рефлекс заключается в следующем – человек сидит на краю кровати, свободно свесив вниз согнутые в коленях ноги. При ударе молоточком или ребром ладони в области сразу под коленом по сухожилию, соединяющему надколенник и большеберцовую кость голени, нога разгибается в колене, то есть как бы несильно подпрыгивает вверх, частично выпрямляясь. При ишиасе выраженность разгибания ноги в колене при ударе по сухожилию очень слабая или вовсе отсутствует, и именно такое состояние называется снижением коленного рефлекса.
- Снижение подошвенного рефлекса. Подошвенный рефлекс заключается в следующем – человек сидит или лежит, расслабив стопы ног. При проведении кончиком молоточка или другим тупым предметом по подошве ноги в направлении от пятки к пальцам, стопа и пальцы на ней сгибаются. При ишиасе раздражение подошвы стопы вызывает лишь очень слабое сгибание пальцев и стопы, и именно такая ситуация называется ослаблением подошвенного рефлекса.
- Боль в области ягодицы, возникающая в ответ на попытку положить согнутую в колене и бедре ногу на внутреннюю поверхность голени и бедра.
- Симптом Ласега. Человек лежит на кровати на спине и поднимает вверх прямую ногу. В норме это не вызывает каких-либо дискомфортных ощущений, а при ишиасе на задней поверхности поднятой вверх ноги и, иногда, в пояснице, появляются боли. Далее человек сгибает поднятую ногу в колене и бедре, что при ишиасе приводит к уменьшению интенсивности или полному купировании боли. Соответственно, появление боли при подъеме прямой ноги вверх и уменьшение ее интенсивности при сгибании конечности в колене и бедре и называется симптомов Ласега, который выявляется при ишиасе.
- Симптом Бонне. Представляет собой практически полную копию симптома Ласега, но только ногу поднимает вверх и сгибает врач, обследующий больного, а не сам человек. Соответственно, симптом Бонне – это также боль при подъеме вверх прямой ноги и уменьшение интенсивности болевых ощущений при сгибании конечности в колене и бедре.
- Перекрестный синдром. Представляет собой появление болей во второй ноге, лежащей на кровати, возникающих во время подъема вверх пораженной конечности для выявления симптома Ласега. То есть если человек поднял вверх прямую ногу для выявления симптома Ласега и почувствовал боль не только в поднятой конечности, но и во второй, которая лежит в это время на кровати, то такое состояние и называется перекрестным синдромом.
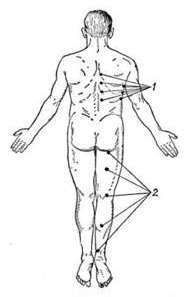
- Боль при надавливании на точки Валле (см. рисунок 2). Дело в том, что седалищный нерв в некоторых участках подходит близко к поверхности кожи, и именно эти области называют точками Валле. При ишиасе надавливание на эти точки вызывает сильную боль. Расположение точек Валле по ходу седалищного нерва отражено на рисунке 2.
Рисунок 2 – расположение точек Валле по ходу седалищного нерва (группа точек, расположенных по задней поверхности бедра, обозначенных цифрой 2).
Из-за защемления седалищного нерва в мягких тканях по его ходу развиваются различные нарушения чувствительности, движений и питания. Такие нарушения провоцируются неправильными нервными импульсами, исходящими от защемленного и раздраженного нерва.
Проявляются такие нарушения чувствительности, движений и питания следующими симптомами:
- Нарушение чувствительности кожного покрова боковых и задней поверхностей голени, а также всей стопы (например, онемение, особенно стопы, ощущение «бегания мурашек», покалывания, подергивания и др.).
- Вынужденное положение тела, при котором человек наклоняет корпус вперед и немного в сторону, поскольку в таком положении интенсивность болей несколько уменьшается. Корпус постоянно поддерживается в вынужденном положении – наклоненный вперед и в сторону, вне зависимости от совершаемых человеком движений и принимаемых поз. То есть и когда человек идет, и когда стоит, и когда сидит, он удерживает корпус наклоненным вперед и в сторону.
- Нарушение сгибания в коленном, голеностопном и суставах стопы, вследствие чего походка приобретает характерный вид, человек идет как бы на прямой негнущейся ноге. Нарушения сгибания ноги в суставах обусловлены ненормальными движениями и низкой силой сокращений мышц задней поверхности бедра. А мышцы задней поверхности бедра, в свою очередь, работают неправильно из-за того, что ущемленный нерв не передает им правильных команд на силу, длительность и частоту сокращений.
- Атрофия мышц задней поверхности бедра и голени. Из-за отсутствия полноценных движений мышцы задней поверхности бедра и голени атрофируются, что внешне проявляется уменьшением размеров и объемов данных частей пораженной ноги.
- Слабость в ноге, появляющаяся вследствие атрофии мышц и недостаточной стимуляции силы мышечного сокращения защемленным нервом.
- Полный паралич мышц стопы или задней поверхности бедра и голени. Развивается только при тяжелом течении ишиаса и представляет собой полную обездвиженность парализованного участка ноги.
- Трудности при наклонах, ходьбе и совершении любых других движений из-за плохой работы пораженной ноги и болей.
- Остеопороз с разрушением костей стопы, голени и бедра. Развивается только при тяжелом течении ишиаса с длительно существовавшим параличом конечности и выраженной атрофией мышц.
- Различные вегетативные расстройства в области пораженной части ноги (потливость, ощущение жжения на коже, похолодание конечности, чувствительность к холоду и т.д.), возникающие из-за расстройства регуляции работы сальных и потовых желез кожи и сосудов в тканях веточками седалищного нерва.
- Истончение и сухость кожного покрова пораженной конечности (кожа становится очень тонкой и легко повреждается, поскольку она вовлекается в процесс атрофии вместе с мышцами из-за недостаточного притока питательных веществ).
- Бледный или красный цвет кожи пораженной конечности. Поскольку при ишиасе нарушается нервная регуляция тонуса сосудов пораженной конечности, то их просвет может оказаться либо слишком расширенным (и тогда кожа приобретет красную окраску), либо чрезмерно суженным (в этом случае кожа станет бледной).
- Истончение и ломкость ногтей на пальцах пораженной ноги.
- Нарушение мочеиспускания и дефекации из-за неправильных нервных импульсов, подаваемых ущемленным нервом к кишечнику и мочевому пузырю.
- Нарушение рефлексов (см. неврологические симптомы).
При ишиасе могут появляться не все симптомы нарушений чувствительности, движений и питания тканей, а только некоторые. Причем комбинации симптомов могут быть самыми разнообразными, вследствие чего у разных людей общая картина проявления ишиаса, за исключением болей, оказывается различной. Однако, несмотря на различные варианты симптоматики, общим признаком ишиаса у всех людей является то, что клинические проявления локализуются в области одной конечности и ягодицы.
Поскольку при ишиасе практически всегда поражается только одна конечность, то именно ее состояние ухудшается, в то время как вторая нога остается нормальной и полноценно функционирует.
Пораженная конечность всегда приобретает характерный вид – ее кожа тонкая, сухая, ломкая, часто шелушащаяся, цвет не нормальный, а либо красный, либо, напротив, очень бледный. Наощупь нога обычно холодная. Бедро и голень имеют меньший объем по сравнению со второй, здоровой ногой. Пораженная нога плохо сгибается практически во всех суставах – коленном, голеностопе и суставах стопы, вследствие чего человек приобретает характерную походу. Одна его нога совершает нормальные движения при ходьбе, а вторая переносится вперед прямой, в результате чего шаг оказывается маленьким, неполноценным, коротким.
В пораженной ноге человек ощущает слабость, которую не может преодолеть волевым усилием. Часто слабость касается не всей ноги, а только стопы, которая буквально «повисает» на голени неким неподвижным грузом, и любые попытки совершить ей какие-либо движения оказываются бесплодными.
Кроме того, в толще тканей, а также на поверхности кожи пораженной ноги могут возникать самые разнообразные ощущения – онемение, жжение, покалывание, «бегание мурашек», повышенная чувствительность к низким температурам и другие. Их сила и интенсивность могут быть различными.
- Рентген пораженной конечности, крестца и поясницы. Результаты рентгена позволяют выяснить, связан ли ишиас с патологией позвонков и межпозвоночных дисков.
- Компьютерная томография пораженной конечности, крестца, поясницы и таза. Результаты компьютерной томографии позволяет установить точную причину ишиаса практически во всех случаях. Единственные ситуации, когда при помощи компьютерной томографии не удается установить причину заболевания – это если причины ишиаса спровоцированы патологиями спинного мозга и его оболочек, корешков спинного мозга и сосудов крестцового нервного сплетения.
- Магнитно-резонансная томография. Является наиболее информативным методом диагностики, позволяющим в любых случаях выявить причину ишиаса даже тогда, когда компьютерная томография оказывается бесполезной.
- Электронейромиография. Метод исследования, который применяется не для диагностики причин ишиаса, а для выяснения степени нарушений нервной проводимости и сократимости мышц пораженной конечности. Исследование заключается в регистрации прохождения нервных импульсов и силы мышечных сокращений в ответ на них на различных участках ноги.
Лечение данного синдрома должно быть комплексным и направленным, с одной стороны, на купирование болей и нормализацию движений, чувствительности и питания тканей ноги, а с другой – на устранение причинных факторов, спровоцировавших ущемление седалищного нерва.
Соответственно, терапия, направленная на устранение болевого синдрома и нормализацию движений, чувствительности и питания тканей пораженной конечности, является симптоматической и поддерживающей, поскольку не влияет на причину заболевания, а только уменьшает его неприятные проявления. Однако такая симптоматическая и поддерживающая терапия очень важна, она позволяет человеку вести привычный и достаточно активный образ жизни, а не мучиться от неприятных симптомов ежеминутно.
А лечение, направленное на устранение причин ишиаса, называется этиологическим. То есть такое лечение позволяет со временем полностью устранить ишиас и его причину, и избавить человека от данного заболевания.
Сочетание этиологической, симптоматической и поддерживающей терапии является наиболее правильным и полным подходом к лечению ишиаса, поскольку позволяет одновременно и купировать симптоматику, и нормализовать пострадавшие функции, и через некоторое время полностью избавить человека от синдрома.
В остром периоде ишиаса, когда боли очень сильные, проводят симптоматическую терапию. Для купирования болей применяют разнообразные обезболивающие средства, такие, как препараты группы НПВС (Аспирин, Индометацин, Диклофенак, Кетанов и др.), гормоны и миорелаксанты. Кроме того, в качестве поддерживающей терапии для ускорения окончания приступа применяют витамины группы В, антиоксиданты, миорелаксанты и сосудистые препараты, которые улучшают питание и кровоснабжение защемленного нерва и пораженных тканей, способствуя восстановлению их нормального функционирования.
В периоды ремиссии ишиаса, когда боли отсутствуют, но имеются нарушения чувствительности, движений и питания тканей, рекомендуется поддерживающая терапия. Наиболее эффективно проводить курсы физиотерапии (диадинамические токи, дарсонвализация, магнитотерапия, массаж, иглорефлексотерапия и т.д.), которые способствуют расслаблению мышц, восстановлению нормального положения костей и устранению зажима нерва с последующим полным излечением. Физиотерапия в периоды ремиссий позволяет надежно профилактировать повторение приступа ишиаса. Кроме того, поддерживающая терапия может включать в себя прием метаболических препаратов, витаминов, антиоксидантов, средств, нормализующих микроциркуляцию, и т.д.
После выяснения причины ишиаса назначается терапия, направленная на устранение этого фактора. Например, если ишиас спровоцирован инфекционными заболеваниями, то производится их лечение антибиотиками.
Оперативное лечение при ишиасе проводится крайне редко – только в тех случаях, если синдром спровоцирован опухолями позвоночника или грыжей межпозвоночного диска, которая ущемляет спинной мозг или корешки спинного мозга. В данном случае после купирования болей производится плановая операция, после которой заболевание полностью излечивается, так как ликвидируется его причина. Также оперативное лечение ишиаса производится в тех случаях, когда из-за нарушения работы седалищного нерва человек страдает от тяжелых расстройств мочеиспускания и дефекации (например, недержание мочи или кала).
- Лекарственные препараты (применяют для купирования болей, нормализации микроциркуляции, чувствительности и подвижности конечности).
- Массаж имануальная терапия (применяют для купирования болей, расслабления и нормализации тонуса мышц, а также для восстановления правильного положения позвонков, вследствие чего удается достигать длительных ремиссий или даже полностью излечивать ишиас).
- Физиотерапия (применяют для улучшения микроциркуляции, проведения нервных импульсов, восстановления чувствительности и силы мышечного сокращений и, соответственно, подвижности конечности).
- Акупунктура (иглоукалывание) – применяют для купирования болей, улучшения микроциркуляции и питания как тканей пораженной конечности, так и ущемленных корешков спинного мозга. За счет улучшения питания состояние корешков спинного мозга и тканей ноги улучшается, и в результате функции седалищного нерва восстанавливаются вплоть до нормы.
- Лечебная гимнастика – применяется в периоды ремиссии для расслабления мышц в области позвоночника и улучшения кровоснабжения спинного мозга, его корешков и крестцового нервного сплетения.
- Апитерапия (лечение укусами пчел) – применяют для купирования болей и расслабления мышц с целью устранения зажима седалищного нерва.
- Гирудотерапия (лечение пиявками) – применяют для купирования отека в области защемленного нерва, вследствие чего объем тканей уменьшается, нерв высвобождается из зажима и начинает функционировать нормально.
- Санаторное лечение (применение лечебных грязей, ванн и т.д.).
В терапии ишиаса применяют следующие группы лекарственных препаратов:
1.Нестероидныепротивовоспалительные средства(НПВС). Препараты применяют для купирования болей. Наиболее эффективными при ишиасе являются следующие препараты группы НПВС:
- Анальгин;
- Диклофенак (Биоран, Вольтарен, Диклак, Дикловит, Диклоген, Диклофенак, Наклофен, Ортофен, Раптен, СвиссДжет, Флотак и др.);
- Индометацин;
- Мелоксикам (Амелотекс, Артрозан, Матарен, Мелокс, Мелоксикам, Мовалис, Мовасин, Оксикамокс и др.);
- Лорноксикам (Ксефокам, Зорника);
- Кеторолак (Адолор, Долак, Кеталгин, Кетанов, Кетолак, Кеторолак, Кеторол и др.);
- Кетопрофен (Артрозилен, Артрум, Кетонал, Кетопрофен, Фламакс, Флексен и др.).
2.Комбинированные нестероидные и ненаркотические обезболивающие препараты, содержащие анальгин и применяющиеся для купирования болей:
- Андипал;
- Темпалгин;
- Пенталгин;
- Седальгин и Седальгин Нео;
- Баралгин.
3.Наркотические обезболивающие группы опиатов (применяются только для купирования очень сильных болей, не устраняющихся другими обезболивающими средствами):
- Трамадол (Плазадол, Трамадол, Трамал, Трамаклосидол, Трамолин и т.д.).
4.Местноанестезирующие средства. Применяются для купирования болей в виде инъекций или блокад:
- Новокаин;
- Ультракаин.
5.Кортикостероидные гормоны. Применяются для быстрого подавления воспалительного процесса и снятия отека в остром периоде приступа ишиаса. Гормональные средства используют не во всех случаях, а только при выраженном отеке в области крестцового нервного сплетения или мышц поясницы. В настоящее время при ишиасе применяют следующие препараты данной группы:
- Гидрокортизон;
- Дексаметазон;
- Преднизолон.
6.Миорелаксанты. Применяются для расслабления напряженных мышц, за счет чего устраняется защемление седалищного нерва, купируются боли и улучшается объем движений и чувствительность ноги:
- Тизанидин (Сирдалуд, Тизалуд, Тизанил, Тизанидин);
- Толперизон (Мидокалм, Толперизон, Толизор).
7.Витаминыгруппы В. Применяют препараты, содержащие витамины В1 и В6, поскольку они способствуют уменьшению выраженности неврологических симптомов и улучшают проведение нервного импульса по волокнам, тем самым способствуя нормализации чувствительности и движений. В настоящее время наиболее эффективными при ишиасе являются следующие комплексные препараты, содержащие витамины В:
- Бинавит;
- Комбилипен;
- Мильгамма;
- Нейробион;
- Нейродикловит (содержит витамины группы В и обезболивающее средство);
- Юнигамма.
8.Ангиопротекторы и корректоры микроциркуляции. Препараты улучшают микроциркуляцию крови, тем самым нормализуют питание и ускоряют восстановление поврежденных структур седалищного нерва. Кроме того, препараты данной группы уменьшают скорость атрофических изменений в мышцах и коже ноги. В настоящее время при ишиасе применяют следующие препараты группы ангиопротекторов и корректоров микроциркуляции:
- Актовегин;
- Доксилек;
- Курантил;
- Рутин;
- Солкосерил;
- Пентоксифиллин (Трентал, Плентал и др.).
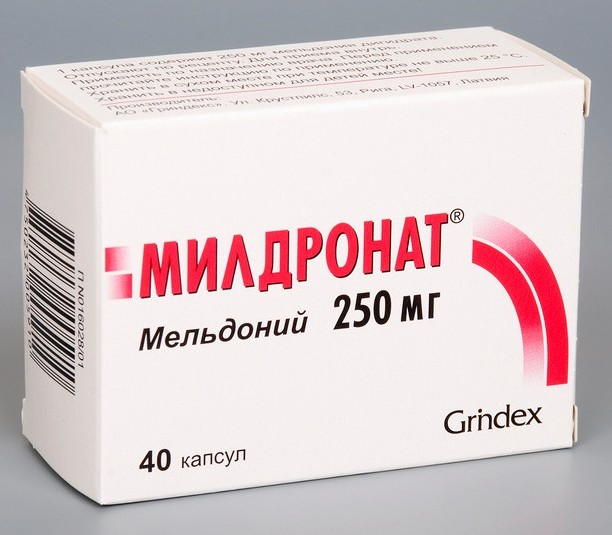
- Инозин;
- Мельдоний (Милдронат, Мельдоний, Кардионат и т.д.);
- Карницетин;
- Корилип;
- Рибофлавин;
- Элькар.
10.Антиоксиданты. Применяются для улучшения питания и уменьшения выраженности повреждений структур нерва, что способствует нормализации движений и чувствительности ноги. В настоящее время при ишиасе применяют следующие антиоксиданты:
- Витамин Е;
- Витамин С;
- Селен;
- Медь.
11.Препараты для местного лечения. Применяются для нанесения на кожу с целью купирования болей и улучшения местного кровообращения. В настоящее время при ишиасе применяются следующие препараты местного действия:
- Мази и гели, содержащие экстракт перца стручкового (Эспол);
- Мази, содержащие пчелиный яд (Апифор, Унгапивен);
- Мази, содержащие змеиный яд (Наятокс и др.);
- Мази, содержащие камфару (камфорная мазь);
- Скипидарная мазь;
- Мази, содержащие любые разогревающие и раздражающие компоненты (Капсикам, Эфкамон, Випросал, Финалгон и др.);
- Мази и гели для наружного применения группы НПВС (Вольтарен, Индометацин, Диклофенак и т.д.).
Наружные средства в виде мазей применяются в качестве средств вспомогательного лечения, поскольку их эффекты позволяют добиться только облегчения болевого синдрома. Для терапии ишиаса можно использовать любые мази с раздражающими и разогревающими эффектами, такие, как:
- Камфорная и скипидарная мазь;
- Мази с экстрактом перца стручкового (Эспол);
- Мази с пчелиным ядом (Апифор, Унгапивен);
- Мази со змеиным ядом (Наятокс и др.);
- Мази, содержащие разнообразные разогревающие и раздражающие компоненты (Капсикам, Эфкамон, Випросал, Финалгон и др.);
- Мази и гели для наружного применения группы НПВС (Вольтарен, Индометацин, Диклофенак и т.д.).
Любые мази при ишиасе следует наносить на кожу над областью поражения по 2 – 3 раза в сутки. После обработки пораженный участок можно укрывать теплой повязкой, чтобы усилить местное раздражающее действие препаратов.
В виде уколов при ишиасе могут применяться разнообразные обезболивающие препараты (например, Анальгин, Трамадол, Ксефокам и др.) и гормональные средства (Гидрокортизон, Преднизолон и др.). К инъекциям обезболивающих препаратов прибегают при сильных болях, которые не купируются приемом таблеток. В таких случаях уколы ставят только несколько дней, после чего переходят на прием обезболивающих средств в форме таблеток. Гормональные средства применяют в виде инъекций крайне редко – только когда имеется выраженное воспаление и отек в области мягких тканей поясницы, малого таза и ног.
Кроме того, местноанестезирующие препараты (Новокаин и Ультракаин) могут применяться для блокады, когда растворы вводятся в пучки седалищного нерва в области поясницы, что вызывает полную блокировку проведения нервных импульсов. Такие блокады делают только при очень сильных болях.
Хорошим эффектом при ишиасе обладают следующие физиотерапевтические методики:
- Дарсонвализация;
- Диадинамические токи;
- Лазеротерапия;
- Магнитотерапия;
- УВЧ;
- Электрофорез и т.д.
Подробнее о физиотерапии

Итак, гимнастика при ишиасе включает в себя выполнение следующих упражнений:
1. Из положения лежа на спине притягивать согнутые в коленях ноги к груди. Сделать 10 повторов.
2. Из положения лежа на спине поднимать вверх прямые ноги, на несколько секунд фиксировать их в таком положении, и затем опускать на пол. Сделать 5 повторов.
3. Из положения лежа на животе поднимать корпус на руках, установленных ладонями под плечом. Сделать 5 повторов.
4. Из положения сидя на стуле поворачивать корпус поочередно вправо и влево. Выполнить по 5 поворотов в каждую сторону.
5. Из положения сидя на коленях делать наклоны с поднятыми над головой руками. Сделать 5 повторов.
6. Из положения стоя с ногами на ширине плеч делать наклоны корпусом вправо и влево. Выполнить по 5 наклонов в каждую сторону.
Все упражнения следует выполнять медленно и аккуратно, не допуская резких движений.
В домашних условиях для лечения ишиаса можно только принимать лекарственные препараты. В принципе, этого, как правило, бывает достаточно для купирования болей и достижения ремиссии, но отсутствие комплексного лечения, включающего в себя массаж и физиотерапию, приводит к тому, что приступы ишиаса эпизодически повторяются.
Ишиас (ишиалгия): как его распознать? Строение седалищного нерва. Причины и симптомы, лечение ишиаса (препараты, мануальная терапия) — видео
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник

 необходимость длительно находиться в неудобном положении или статические нагрузки (профессиональная деятельность, требующая пребывания «на ногах» — педагоги, продавцы и пр.; сон на слишком мягкой или жесткой поверхности и др.);
необходимость длительно находиться в неудобном положении или статические нагрузки (профессиональная деятельность, требующая пребывания «на ногах» — педагоги, продавцы и пр.; сон на слишком мягкой или жесткой поверхности и др.); Самостоятельно определить источник боли сложно, особенно, если защемление нерва случилось впервые или боль быстро распространяется на бедро, голень и пр. Если при большинстве болевых синдромов человек может точно указать на причинный орган или часть тела, то поражение седалищного нерва может успешно имитировать боль при остеохондрозе, радикулопатии и пр.
Самостоятельно определить источник боли сложно, особенно, если защемление нерва случилось впервые или боль быстро распространяется на бедро, голень и пр. Если при большинстве болевых синдромов человек может точно указать на причинный орган или часть тела, то поражение седалищного нерва может успешно имитировать боль при остеохондрозе, радикулопатии и пр. при длительном отсутствии лечения (или только при симптоматическом лечении) могут наблюдаться нарушения работы органов брюшной полости и малого таза — нарушения опорожнения мочевого пузыря и кишечника, снижение либидо, у женщин – нарушения менструального цикла, бесплодие, самопроизвольное прерывание беременности;
при длительном отсутствии лечения (или только при симптоматическом лечении) могут наблюдаться нарушения работы органов брюшной полости и малого таза — нарушения опорожнения мочевого пузыря и кишечника, снижение либидо, у женщин – нарушения менструального цикла, бесплодие, самопроизвольное прерывание беременности;