По не вполне понятным причинам ортопедия и кардиология представляют собой разные направления медицины, хотя по логике вещей они просто обязаны пересекаться, а врачи, представляющие эти направления – сотрудничать при лечении почти всех своих пациентов.
Все дело в том, что проблемы опорно-двигательного аппарата и кровеносной системы только кажутся совершенно разными, никак не зависящими друг от друга.
Не секрет, что система кровообращения у нас одна на все тело.
И кровеносные сосуды ведут от сердца к мягким тканям отнюдь не минуя кости, а, наоборот, через них.
При этом примечательно, что точки, так сказать, выхода сосудов из кости располагаются не по всей ее длине, а как раз на торцах – в области сустава.
Таким образом, если этот сустав болен, патология может задеть или не задеть окружающие его ткани (на то и существует естественная преграда в виде синовиальной сумки). Но чтобы она совершенно никак не коснулась проходящего в самом центре очага сосуда, выглядит совершенно невероятным.
В этом плане особенно примечателен позвоночный столб, поскольку сквозь него (на том или ином участке, разумеется) проходит добрая половина магистральных артерий, питающих крупные участки мышц и целые органы.
А самым непосредственным образом его здоровье сказывается на кровоснабжении верхних конечностей и головного мозга.
Что касается рук, то питающие их кровью вены и артерии просто проходят через 7 позвонок – самый выступающий на уровне плеч, когда мы наклоняем голову к груди.
А питание головного мозга осуществляется с помощью всего 3 крупных артерий, из которых 2 известны нам как сонные, поскольку, если их пережать, человек может упасть в обморок.
3-я же артерия называется позвоночной. Она ведет вдоль спинномозгового канала и входит в череп со стороны мозжечка, в месте стыка позвоночного столба с черепом.
Из-за такой анатомии любые заболевания позвоночника неизбежно сказываются на состоянии и работе артерий. Особенно это касается воспалительных процессов и заметных смещений любых элементов, составляющих позвоночный столб, независимо от того, по какой причине они наступили.
Как мы понимаем, в число таких элементов входит и межпозвоночный диск – формация, заполненная внутри коллоидом, но обладающая достаточно твердой оболочкой, чтобы в случае смещения пережать сосуд любой толщины, включая коронарные артерии.
Межпозвонковая грыжа представляет собой процесс сплющивания слегка выпуклого, напоминающего своей формой «пончик», диска под давлением соседних позвонков. Старение дисков с годами, по результатам дегенерации окружающего их хряща, или вследствие травмы называется протрузией .
А когда буквально расплющенный в «блин» диск выпячивается одним своим краем в какую-либо сторону за пределы занимаемого им в норме пространства, возникает межпозвонковая грыжа.
Обычно он выпячивается как раз в направлении спинномозгового канала – просто потому, что свободное пространство имеется лишь там или, иногда, сбоку, между позвонками.
А рядом со спинным мозгом «змеятся» артерии, которые ведут в другие органы и ткани. Так что выпирающий край диска естественным образом передавливает их, нарушая кровоснабжение всего, что расположено далее по ходу этой «ветки».
На самом деле, вопрос, может ли межпозвоночная грыжа влиять на давление, вопросом не является, потому что межпозвонковая грыжа и давление взаимосвязаны местом своего, так сказать, расположения – в спинномозговом канале или рядом с ним.
Давление при грыже всегда растет, так что, рассчитывать на его снижение нам, право, не стоит. Причины тому могут быть разные:
- боль, вызываемая грыжей диска при каждом движении и даже в покое;
- попытки организма компенсировать недостаточное снабжение кровью тканей и органов, которые обслуживал сдавленный ею сосуд, путем ускорения работы альтернативных «веток»;
- снижение проходимости сосуда, подвергшегося сжатию, что вызывает его переполнение кровью на участке выше этого «перешейка».
Влияние межпозвонковой грыжи на артериальное давление особенно заметно в случаях, когда она располагается в шейном отделе – потому что это напрямую затрагивает кровоснабжение головного мозга.
Кроме того, у конечностей сосудистая сетка разветвлена сильнее, и пережатие даже крупной ветви сказывается на кровообращении в них не так сильно. Таким образом, может ли от грыжи позвоночника подниматься давление? Несомненно, поскольку головной мозг пытается компенсировать возникший дефицит кровоснабжения за счет сонных артерий.
Это неизбежно ведет к их переполнению кровью, и у больного формируется гипертония. Снять ее лекарственными средствами при таком сценарии тоже получается, но ненадолго.
Повышенное артериальное давление при грыже позвоночника всегда сохраняется столько же времени, сколько и сама грыжа. Снизить его до некоторой степени помогают лишь прогревания шейного отдела .
Они снимают сопровождающее грыжу воспаление – в частности, трапециевидных мышц плеча и затылочной мышцы, чьи нервные окончания, как правило, тоже оказываются ущемлены «расплывшимся» диском.
Но эта мера только облегчает симптомы, поскольку она не устраняет дефекта диска и, следовательно, его давления на позвоночную артерию.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Учеными доказано, что на артериальное давление влияют нарушения в шейном отделе позвоночного столба. Часто встречающееся заболевание позвоночника — остеохондроз. Почти 80% людей страдают этим недугом, начиная уже с 20-ти лет. Заболевание отличается присутствием осложнений, но самое опасное — грыжа межпозвоночного диска.
Между позвонками есть своеобразные «подушки», выполняющие функцию амортизаторов — межпозвоночные диски, которые делают позвоночный столб гибким и прочным, компенсируют колебания и толчки при движении. Диски состоят из твердой наружной (фиброзное кольцо) и полужидкой внутренней ткани (пульпозное ядро). Когда происходит разрыв фиброзного кольца, пульпозное ядро смещается за пределы диска. Такое смещение и называется грыжей. Диск выпячивается и становится похож на сдавленный воздушный шар.
Практически всегда грыже предшествует остеохондроз — дегенеративно-дистрофическое изменение в структуре межпозвоночного диска. Среди других причин возникновения называют кифоз, сколиоз, лордоз и различные травмы позвоночника. Диск питается за счет глубоких мышц спины, так как в нем отсутствуют кровеносные сосуды. При недостаточной физической активности диски недополучают питательные вещества. Поэтому фиброзное кольцо может разорваться даже при несущественной нагрузке на позвоночник.
Часто человек испытывает боли в шее, которые сопровождаются хрустом, усиливающийся при вращении или наклонах головы. Зачастую боль отдается в руки, плечи, под ключицу, лопатку и усиливается при подъеме рук вверх. Такие симптомы с большой вероятностью свидетельствуют о грыже в шейном отделе позвоночника. Болевые ощущения возникают даже при небольшом размере грыжи — 3 мм. Новообразование сдавливает оболочку спинного мозга или нерв, что и вызывает боль. Часто первопричиной мигреней и хронической ишемии служит грыжа в шейном отделе. Также формирование грыжи сопровождается такими симптомами:
- резкое снижение или повышение АД, а разница в показателях зачастую достигает 50—60 мм рт.ст.;
- головокружение, тошнота, обмороки;
- приступы головной боли;
- мышечная слабость и онемение рук;
- кратковременные нарушения зрения и слуха.
Вернуться к оглавлению
Грыжа шейного отдела позвоночника частично или полностью пережимает позвоночную артерию, из-за чего нарушается мозговое кровообращение. Мозг испытывает недостаток кислорода, и сосуды «ищут» способ улучшить кровоток. За давление отвечает участок продолговатого мозга, который в таком случае отдает команду на повышение АД. Артерии расширяются, а давление повышается. Реже наблюдается понижение АД. Это происходит тогда, когда организм не в состоянии решить проблему с кровообращением, повышая скорость кровотока. Тогда организм искусственно «замораживает» систему, понижая потребление клетками мозга кислорода. При грыже шейного отдела колебания давления скачкообразные и часто незначительные. Поэтому больной чаще не придает скачкам давления должного внимания, запуская свое заболевание.
Следует сделать УЗИ на проходимость кровеносных сосудов шеи и головы, чтобы исключить развитие артериальной гипертензии. При очень высоких показателях АД врач назначает гипотензивные препараты. Главные же лечебные мероприятия направлены на лечение основного заболевания — межпозвоночной грыжи. Для этого в обязательном порядке нужно обратиться за консультацией к вертебрологу. Определить наличие грыжи можно и при помощи МРТ. Если диагноз подтверждается, то врач прописывает больному противовоспалительные нестероидные препараты, которые уменьшают отечность. Помимо медикаментов, пациенту назначают различные физиотерапевтические процедуры, массаж и лечебную гимнастику. В отдельных случаях грыжа удаляется только хирургическим путем.
Если грыжа резко пережала нервный корешок, а обратиться к доктору нет возможности, то для облегчения состояния нужно сделать следующее:
- Лечь на спину, на твердую поверхность и обеспечить неподвижность поврежденного участка. Под голову лучше подложить валик.
- Наружное обезболивание. Для этого можно использовать специальные мази, растворы или пластыри: «Олфен», «Диклофенак», «Меновазин», «Ибупрофен» и др. При сильной боли можно принять обезболивающее внутрь.
При резком защемлении нерва категорически нельзя:
- Делать любые физические упражнения: крутить и нагибать голову, пытаясь вправить позвонок и совершать наклоны.
- Наносить согревающие мази или прикладывать грелку. Это увеличивает отек тканей.
Следует немедленно вызывать скорую помощь:
- если проведенные мероприятия не улучшили состояние больного;
- если при защемлении произошел резкий и высокий скачок давления;
- если защемление привело к потере сознания.
Но все же лучший способ лечения — профилактика. Самое эффективное средство для предотвращения остеохондроза — активный образ жизни, здоровое питание и занятия физкультурой. Чтобы сохранить позвоночник в форме нужно постоянно поддерживать в тонусе мышечный корсет. Для укрепления глубоких мышц спины врачи рекомендуют заниматься плаваньем.
источник
Часто грыжа в шейном отделе связано с повышением артериального давления (АД). Это происходит потому что при появлении патологии зажимаются артерии. Из-за этого больные зачастую жалуются на высокое АД, головокружение и тошноту. Лечение должно состоять из нескольких этапов, главная цель которых — избавиться от основного заболевания и от сопутствующего.
Иногда между позвонками возникает грыжа. Позвоночный диск состоит из фиброзного кольца из костной ткани и желеобразного наполнения, которое служит амортизатором. Когда кольцо повреждается, жидкость выходит наружу и начинает развиваться патология. Из-за этого нарушается работа кровеносной системы и нервной. Такая проблема часто возникает у людей старше 30 лет.
Грыжа шейного отдела позвоночника развивается из-за сахарного диабета, ожирения, гипотиреоза, травмирования.
Вследствие постоянного напряжения страдает шея. Заболевание развивается постепенно на фоне неправильной осанки, остеохондроза, а также напряжения в области плеч, резких движений телом. Затем начинает деформироваться опорно-двигательный аппарат, и выпячиваются пластины. Это служит причиной проявления грыжи в шейном отделе позвоночника. Заболевание также возникает вследствие сращивания позвонков, люмбализации, синдрома Клиппеля-Фейля или травмы в области спины, например, перелом. Иногда грыжа появляется из-за аномалии в развитии скелета или его искривления.
В начале развития образования основным признаком является ноющая боль в шее. Болезненные ощущения появляются, даже если грыжа имеет небольшой размер около 3 мм. Сначала она проявляется только при движении головы. Спазмы отдаются в руки, лопатки или ключицы. Появляется боль в мышцах около пораженного участка, возникает ощущение малоподвижности. Затем развивается смещение позвонков. Вследствие возникают осложнения, одно из которых высокое АД.
Больные ощущают головокружение, тошноту и онемение. Диагностируют также обмороки и частичную потерю слуха. Развиваясь, патология негативно влияет на нервную систему и сосуды. Отсюда возникают постоянные боли в шее, спине или пояснице. Диски теряют свою эластичность, что приводит к малоподвижности шее. К тому же позвоночник становится более уязвимым.
Эти два заболевания нередко связаны друг с другом. Это происходит из-за того, что возле позвоночника проходят артерии. Когда диски начинают выпячиваются, они задевают близлежащие системы, в том числе и кровеносную. Образование начинает зажимать сосуды, тем самым останавливая кровообращение к другим органам. Вследствие перегружаются другие кровеносные пути и увеличивается АД. Или же при сжатии артерии в этом месте начинает накапливаться кровь, что тоже приводит к повышению давления. Но колебания скачкообразны. Высокое АД чаще возникает, если грыжа расположена около шеи. Сосуды, пролегающие в этом отделе, связаны с кровоснабжением мозга. В таком случае давление при грыже должно лечиться только комплексными методами.
Давление и грыжу лечат одновременно. Чтобы исключить артериальную гипертензию, назначают ультразвуковое исследование. Для диагностирования грыжи пациент проходит обследование с помощью МРТ. Если была выявлена только отечность, предписывают противовоспалительные нестероидные лекарства. Хорошо помогает лечебная гимнастика.
Часто прибегают к использованию электро- или ультрафонофореза. Искусственным путем расширяют расстояние между позвонками, тем самым помогают снять напряжение в области шеи и остановить развитие новообразования. В качестве профилактики советуют делать регулярный массаж. Еще предписываются минимальные физические нагрузки, которые укрепляют позвоночник и препятствуют рецидиву. В качестве препаратов против основной болезни назначают:
- Спазмолитики:
- «Кетопрофен»;
- «Ибупрофен»;
- «Диклофенак»;
- «Меновазин».
- Миорелаксанты.
- Витамины В1, 6 и 12.
- Хондропротекторы.
Для лечения гипертонии прибегают к прогреванию шеи. Это помогает восстановить кровообращение. А также назначают лекарства, которые снижают давление. Но эти методы действуют лишь временно без комплексного лечения. В серьезных случаях врачи рекомендуют прибегнуть к хирургическому вмешательству, чтобы удалить грыжу. Но такая терапия назначается только, если не помогают процедуры и медикаменты.
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Повышенное артериальное давление и шейный остеохондроз связаны между собой, и эта связь подтверждается рядом клинических исследований. К сожалению, не все знают об этой связи, и иногда даже врачи ограничиваются купированием симптомов гипертонии, не обращая внимания на проблемы с позвоночником.
При этом комплексное лечение, учитывающее этиологию гипертонии, демонстрирует значительно лучшие результаты. Чтобы вы могли самостоятельно выявить связь между остеохондрозом и давлением, а также получить представление об адекватной терапии, вам стоит внимательно изучить эту статью.
Вопрос о том, может ли при шейном остеохондрозе повышаться давление, сегодня даже не поднимается. Ответ на него однозначен и многократно подтвержден: может!
Более того, по различным оценкам от 20 до 40% всех случаев повышения АД имеют вертеброгенную, т. е. связанную с позвоночником этиологию. Сюда же относится болевой синдром, который также находится во взаимосвязи с состоянием позвоночного столба.
Как же связаны АД и позвоночник:
- Статистика утверждает, что от повышенного давления чаще всего страдают пациенты, у которых отмечается искривление позвоночного столба, протрузии, межпозвоночные грыжи и т. д.
- Шейный остеохондроз приводит к ряду отрицательных последствий для позвоночника: межпозвоночный диск утрачивает эластичность, фиброзное кольцо деформируется, и на нем появляются трещины. В результате оно не может выполнять свою поддерживающую функцию.
- Смещение и деформация межпозвоночных дисков при остеохондрозе приводит к прямому воздействию на артерии, проходящие вдоль позвоночника. Они пережимаются, и в результате снижается эффективность кровоснабжения мозга.
- Параллельно с этим происходит и еще один процесс, провоцирующий рост АД при остеохондрозе. При смещении межпозвоночных дисков возрастает нагрузка на мышцы шеи, причем нагрузка эта носит неравномерный характер. В результате мышцы с одной стороны находятся в постоянном напряжении (для компенсации смещения фиброзного кольца) – и это тоже приводит к сдавливанию артерий.
- Скачки давления при шейном остеохондрозе провоцируются именно пережатием этих артерий. Чтобы обеспечить поступление достаточного количества крови к мозгу, организм усиливает приток. Кровь по пережатым сосудам движется неравномерно, и пульсация приводит к росту АД.
В целом же повышение давления при остеохондрозе шейного отдела позвоночного столба обусловлено воздействием на центры головного мозга. Периодическая гипоксия приводит к тому, что мозг начинает бороться с недостаточным кровоснабжением. Для этого генерируются нервные импульсы, прямо и опосредованно влияющие на сосудистую систему. Результат – повышение АД, которое сохраняется даже после того, как снимается пережатие артерии.
Как видите, высокое давление и шейный остеохондроз связаны, причем довольно тесно. При этом специалисты выделяют ряд факторов, которые повышают вероятность развития патологии (стойкого или скачкообразного повышения АД).
- деформация позвоночника (искривление, приводящее к передавливанию артерий);
- травмы шейного отдела позвоночника;
- малоподвижный образ жизни (способствует ослаблению мышц шеи);
- стрессы, нервное перенапряжение;
- гормональные изменения;
- склонность к артериальной гипертензии или гипертонии и т. д.
Стоит также иметь в виду, что с возрастом риск того, что остеохондроз будет вызывать перепады или рост давления, возрастает.
Высокое давление при остеохондрозе шейного отдела может приводить к появлению у пациента множества неприятных симптомов. К ним относятся:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- болевые ощущения в позвоночнике;
- головокружение;
- ухудшение пространственной ориентации;
- повышение внутричерепного давления;
- ухудшение зрения;
- снижение трудоспособности (как умственной, так и физической);
- учащение приступов гипертонии;
- риск учащения гипертонических кризов и т. д.
В целом наблюдается частичное наложение симптоматики остеохондроза шейного отдела позвоночника и артериальной гипертензии. Кроме того, симптомы обоих заболеваний усиливаются, потому состояние пациента дополнительно усугубляется.
Разобравшись, как шейный остеохондроз влияет на давление, можно принимать меры для борьбы с этой патологией. Но здесь основная сложность заключается в диагностике: определить, что рост АД спровоцирован или усугублён именно остеохондрозом, непросто.
Оптимальное решение – обратиться к специалисту при первых подозрениях. Как правило, для выявления причины повышения давления проводится комплексное обследование. Ключевым его этапом является магнитно-резистентная томография шейного отдела позвоночника: она позволяет зафиксировать факт пережатия сосудов вдоль позвоночного столба.
Проводятся также и другие исследования:
- рентген шейной области;
- изучение рефлексов;
- неврологические обследования;
- УЗИ артерий, проходящих вдоль позвоночника.
Помимо лабораторных методик, довольно эффективна самодиагностика, она основывается на анализе характерных признаков патологической связи заболеваний. К ним относятся:
- резкий рост АД после нагрузок на мышцы шеи;
- боли в затылке (часто односторонние);
- сложности при поворотах головы (спазмы мышц);
- повышение только систолического давления при почти неизменном диастолическом;
- быстрый рост АД, сопровождающийся тошнотой и рвотой.
И еще один, самый главный показатель: если обычные гипертензивные препараты не обеспечивают эффекта или действуют только при кратковременном скачке давления. Как правило, это говорит о том, что рост АД связан именно с воздействием на позвоночные артерии.
Если давление при остеохондрозе повысилось резко, то для нормализации состояния нужно:
- Принять горизонтальное положение (или сесть полулежа, если лечь негде).
- Шею по возможности расслабить, обеспечив поддержку для головы.
- Принять препарат, эффективно снижающий АД («Пентоксифиллин», «Нифедипин», «Каптоприл» и т. п.).
- Проконтролировать уровень АД через 20 минут после приема гипотензивного средства.
Если облегчение не наступило или АД продолжает расти, необходимо вызвать скорую помощь.
Для устранения патологии рекомендуется комплексная терапия, направленная в первую очередь на устранение отрицательного воздействия на сосуды позвоночника. Она включает:
- снятие спазма сосудов с помощь массажа, акупунктуры, физиотерапевтических процедур и приема миорелаксантов;.
- устранение отека (физиотерапевтические процедуры + противоотечные средства);
- обеспечение нормального кровоснабжения клеток головного мозга (прием сосудорасширяющих препаратов и ноотропов);
- купирование симптомов артериальной гипертензии для облегчения состояния пациента.
Если же консервативное лечение не помогает, то грыжи межпозвоночных дисков удаляются хирургическим путем. После реабилитации под руководством специалиста состояния пациентов нормализуется.
Комплекс профилактических мер также должен быть направлен в первую очередь на предотвращение развития шейного остеохондроза. К таким мерам можно отнести:
- умеренную физическую активность (регулярную зарядку, занятия спортом);
- контроль осанки для предотвращения деформации позвоночника;
- нормализацию питания;
- борьбу с лишним весом;
- употребление достаточного количества жидкости до 1,5 литра в сутки;
- избегание переохлаждения;
- минимизацию стрессов.
Хорошую результативность демонстрирует также отказ от курения (кровообращение нормализуется в первые месяцы после отказа) и прием адаптогенов.
Разобравшись, может ли при шейном остеохондрозе подниматься давление, и поняв механизм этого явления, вы можете самостоятельно спланировать комплекс эффективных профилактических мер. Если же вы отметили ухудшение состояния – вам стоит обратиться к специалисту для подтверждения (или опровержения) подозрения. В этом случае только врач может назначить адекватную терапию с учетом всех факторов.
Originally posted 2017-11-13 16:25:06.
Артериальная гипертензия или гипертония – распространенное заболевание сердечно-сосудистой системы, основным симптомом которого является повышенное артериальное давление. Обычно гипертония не развивается сама по себе, а является результатом других проблем со здоровьем. В том числе существует связь между шейным остеохондрозом и повышенным артериальным давлением.
- Причины гипертонии
- Симптомы
- Взаимосвязь остеохондроза и повышенного АД
- Последствия двух патологий
- Лечение
| Причины повышенного нижнего артериального давления |
| Нормальное ли давление 140 на 100? |
| Как снизить высокое диастолическое давление? |
| Что делать, если давление 160 на 100 у мужчин |
Шейный остеохондроз – не менее распространенная патология, которая встречается у большей части населения. Не менее пятидесяти процентов заболевших отмечают сильный болевой синдром, развивающийся из-за дегенеративных изменений в позвоночнике. Состояние вызывает множество других симптомов, которые не всегда сразу ассоциируют с заболеванием шеи.
Поэтому при наличии патологии в позвоночнике рекомендуют периодически измерять артериальное давление, чтобы пронаблюдать, не развивается ли осложнение в виде артериальной гипертензии. А при появлении признаков гипертонии нужно обследовать позвоночник, особенно если присутствуют боли в шее и другие признаки остеохондроза – в этом может быть причина высокого давления.
Причины возникновения повышенного АД могут быть внешними, зависящими от образа жизни самого человека, либо внутренними – тогда гипертония считается следствием уже существующего заболевания. В этом случае успешность ее лечения будет зависеть от результативности лечения других патологий.
В целом выделяют следующие факторы повышения артериального давления:
- частые стрессы, эмоциональные переживания;
- неправильное питание, обилие соленой, жареной, сладкой пищи в рационе;
- недостаток физической активности;
- эндокринные патологии, болезни почек, иные заболевания.
Таким образом, шейный остеохондроз может послужить причиной возникновения гипертонии. Кроме того, некоторые факторы возникновения обоих заболеваний идентичны. Недостаток физической активности, отсутствие постоянных рациональных нагрузок также ведет к остеохондрозу.
Симптоматику гипертонии на фоне шейного остеохондроза бывает легко спутать с признаками обычной усталости и переутомления. Однако если они сочетаются с тянущей или острой болью в шейном отделе, нужно измерить давление. Вероятнее всего, оно окажется завышенным. Другими симптомами гипертонии считаются:
- головокружение, сильные головные боли, сосредоточенные в затылочной части;
- учащенное сердцебиение, нарушение ритма сердца;
- возникновение тошноты, которая в отдельных случаях может доходить до рвоты;
- онемение в руках, ощущение мышечной слабости;
- общая слабость, симптомы недомогания, усталость даже при нормальном режиме сна.
Данные симптомы говорят о возможной гипертонии, поэтому нужно обязательно измерить давление. Также при повышенном артериальном давлении, сочетающимся с шейным остеохондрозом, могут наблюдаться симптомы панической атаки: чувство тревоги и страха, которым нет четкого обоснования, нарушения координации, ощущение пелены перед глазами.
При шейном остеохондрозе данные симптомы будут усиливаться после сна в неудобной позе, долгого нахождения в сидячем положении в неправильной напряженной позе, после нерациональных или слишком тяжелых физических нагрузок.
При гипертензии на фоне заболевания спины повышается вероятность возникновения гипертонических кризов – обострений болезни, характеризующихся резкими скачками давления. Гипертонические кризы опасны по нескольким причинам. В первую очередь они повышают вероятность возникновения инфаркта, инсульта, нарушения мозгового кровообращения, острой почечной недостаточности, которые могут привести к инвалидности и даже летальному исходу.
Также следует учитывать, что средства, направленные на снижение высокого артериального давления, будут менее эффективны при остеохондрозе, поскольку сама причина гипертонии в другом. Их эффект будет кратковременным и не настолько выраженным.
Шейный отдел – одна из наиболее уязвимых частей позвоночника. При неправильных нагрузках и недостатке активности ее подвижность снижается, возникает болевой синдром и патологические изменения в позвонках. Большая часть людей сталкивается с данной проблемой.
При шейном остеохондрозе позвонки смещаются, мышцы шеи становятся слишком слабыми и не справляются с появившейся нагрузкой. Все это ведет к сдавливанию сосудов в данном отделе. Кровообращение нарушается, что ведет к проявлениям артериальной гипертензии.
Основная опасность заключается в том, что нарушается нормальное питание тканей мозга, особенно той части, которая отвечает за сердечный ритм, колебания артериального давления и другие функции. Из-за этого проходят ложные импульсы о недостатке кислорода в крови, которые приводят к симптомам гипертонии.
В основном гипертония при остеохондрозе опасна недостаточным кровоснабжением в мозге. Это может привести ко многим вегетативным нарушениям, частым и интенсивным головным болям, инсульту.
Также нарушения кровообращения ведут к увеличению вероятности возникновения атеросклероза сосудов мозга. Просветы сосудов сужаются и деформируются, что еще больше ухудшает кровоснабжение в мозге. Все эти процессы часто приводят к следующим патологиям:
- нарушение микроциркуляции во всех отделах мозга;
- повышение вязкости крови;
- нарушения кровотока в основных сосудах органа.
В свою очередь данные процессы провоцируют еще большие скачки давления, нарушения кровообращения и сердцебиения. Эти последствия усиливают болевой синдром и всю симптоматику остеохондроза в целом. Зачастую возникает замкнутый круг.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если шейный остеохондроз осложняется гипертонией и присутствуют другие смежные заболевания, лечение обязательно должно быть комплексным. Если заниматься лишь терапией высокого артериального давления, оно всегда будет возвращаться и ни одно лекарство не будет достаточно эффективным.
Обычно с началом лечения остеохондроза симптомы артериальной гипертензии ослабевают, пропадает болевой синдром и другие нарушения. В некоторых случаях дополнительная терапия гипертонии вовсе не нужна.
Для лечения самого шейного остеохондроза могут применяться следующие методы:
- Лекарственные обезболивающие препараты. В первую очередь важно снять болевой синдром – с этим справляются различные обезболивающие противовоспалительные средства, например, на основе ибупрофена или нимесулида.
- Лечебный массаж, физиотерапия. Мануальные методы воздействия также важны. Они способствуют укреплению мышц и самого позвоночника, восстанавливают нормальную циркуляцию крови. Важно, чтобы воздействие производилось исключительно квалифицированными специалистами.
- Лечебная гимнастика. Специальные упражнения помогут укрепить мышцы и позвоночник, восстановить кровообращение и нормальную подвижность. Упражнения желательно подбирать с лечащим врачом – неправильное исполнение может только усугубить ситуацию.
Это основные методики лечения остеохондроза шейного отдела позвоночника. Чтобы избавиться от симптомов артериальной гипертензии используют дополнительные лекарства. Их стараются назначать только в тех случаях, когда процесс выздоровления идет медленно, а шейный остеохондроз и гипертония находятся в запущенной стадии.
Для нормализации кровообращения и снижения давления используют следующие препараты:
Многие препараты от давления имеют противопоказания и побочные эффекты, поэтому начинать прием следует после сдачи необходимых анализов и полного обследования.
Также при гипертонии, чтобы сгладить ее проявления, могут использоваться некоторые народные средства. Например, отвары различных лекарственных растений с седативным эффектом: шалфея, ромашки, мяты. Они обладают успокаивающим действием и при этом менее токсичны, чем большинство препаратов.
Если правильно подобрать лекарства и соблюдать все рекомендации врача, давление быстро начнет снижаться, скачков больше не будет. Стоит помнить, что лечение остеохондроза и гипертонии обычно длительное, зачастую требующее полной смены образа жизни и привычек, которые губительно воздействуют на организм.
Артериальное давление – это важнейший показатель работы сердечно-сосудистой системы, который определяет правильное функционирование всех органов человека и его самочувствие. Скачки давления – очень распространенная проблема лиц всех возрастов, а причин этому опасному явлению масса.
Люди зрелого и пожилого возраста не понаслышке знают, что такое повышение артериального давления, у большинства уже установлен диагноз гипертензии и назначено лечение. Однако перепады давления случаются и у молодых лиц. Что делать в таких ситуациях? Во-первых, нужно найти причину колебаний давления, во-вторых – принять меры по его коррекции.
Считается, что нормальное артериальное давление не должно достигать 140/90 мм рт. ст., и у большинства из нас оно составляет 120/80 мм рт. ст. В течение суток могут наблюдаться некоторые колебания давления, к примеру, ночью оно несколько понижается, а в период бодрствования – повышается в пределах нормальных значений. При физических нагрузках также возможно повышение давления, но у здоровых субъектов оно быстро возвращается в исходное состояние.
Говоря о том, что скачет давление, пациент не всегда имеет в виду его повышение. Речь может идти и о гипотонии, когда уменьшение цифр на тонометре объясняет ухудшение самочувствия и появление неприятных симптомов. Нижняя граница нормы артериального давления составляет около 110/70 мм рт. ст. Понятно, что все индивидуально, кому-то и 110/70 – слишком мало для хорошего самочувствия, но все же давление должно находиться в указанных пределах.
Почему опасны резкие перепады давления? Ответ прост: сосуды, внезапно ощутившие на себе избыточную нагрузку, могут просто-напросто не выдержать и разорваться, что чревато инсультами, инфарктами и другими серьезными проблемами.
У гипертоников, испытывающих постоянное повышенное давление, стенки артерий и артериол претерпевают характерные изменения – они уплотняются, склерозируются, просвет постепенно суживается. Длительную нагрузку такие сосуды способны выдерживать довольно долго, подчас не давая никакой симптоматики гипертонии, но в момент резкого скачка давления они попросту не успевают адаптироваться к изменившимся условиям и разрываются.
У молодых людей эластичные сосудистые стенки могут приспосабливаться к колебаниям давления, поэтому его скачки проявляются субъективными признаками нарушения самочувствия, но риск осложнений при этом еще не высок.
У пожилых лиц, страдающих артериальной гипертензией или атеросклерозом, сосуды ломкие и плотные, поэтому вероятность их разрыва и кровоизлияния значительно больше, что требует повышенного внимания к этой проблеме.
Гипотония встречается реже, нежели внезапные подъемы давления, но она тоже может быть опасна, ведь при снижении притока крови к органам нарушается обеспечение их кислородом и необходимыми питательными веществами, что ведет к гипоксии и серьезным нарушениям функции тканей. Снижение давления не только сопровождается неприятными симптомами в виде тошноты, головокружения, сердцебиения, но и может стать причиной потери сознания (обморок) с самыми разными последствиями.
Причины скачков давления могут быть самыми разнообразными. Наиболее распространенная – артериальная гипертензия, которая составляет отдельное заболевание. Проблема гипертензии как самостоятельной патологии очень важная и острая для современного человека, о ней можно узнать в соответствующих разделах сайта, а сейчас остановимся на иных возможных причинах колебаний давления.
Резкие скачки давления возможны при:
- Нарушениях со стороны эндокринной системы;
- Стрессах и переутомлении;
- Вегето-сосудистой дистонии;
- Злоупотреблении алкоголем, кофе и чаем;
- Изменении погодных условий, смене климатической зоны;
- Курении;
- Патологии шейного отдела позвоночника.
Эндокринные нарушения могут быть причиной перепадов давления. Наиболее распространено это явление у женщин в климактерический и предменструальный период. Во время угасания гормональной активности яичников более вероятны кризы с резким подъемом давления. Предменструальный синдром проявляется колебаниями давления по причине задержки жидкости во второй фазе цикла, а возможно причиной изменения давления станет и эмоциональная лабильность, свойственная женщинам накануне менструации. Патология надпочечников (болезнь Иценко-Кушинга, гиперальдостеронизм и др.) может провоцировать симптоматическую артериальную гипертензию с возможными кризами.
Самая частая причина перепадов артериального давления, особенно, у молодых и относительно здоровых лиц, — стрессы и переутомление. Недосыпание, повышенная нагрузка на работе, переживания могут стать поводом для гипертонических кризов.
Считается, что подобное явление чаще встречается среди женщин, более эмоциональных и неустойчивых к стрессам, нежели мужчины, однако в последнее время представители сильной половины человечества все чаще предъявляют подобные жалобы и все больше склонны принимать близко к сердцу внешние факторы. Со временем, хронический стресс и скачки давления на его фоне могут трансформироваться в первичную артериальную гипертензию, и тогда без специального лечения уже не обойтись.
Вегето-сосудистая дистония (ВСД) – очень часто выставляемый диагноз при колебаниях давления. Такое заключение очень «удобно» в случаях, когда никаких других причин к имеющимся симптомам нет. Нарушение вегетативной регуляции деятельности сердечно-сосудистой системы действительно может стать причиной перепадов давления. Особенно часто проявления вегетативной дисфункции в виде часто меняющегося давления встречается среди молодых лиц, эмоционально лабильных субъектов, нередко – в подростковом периоде.
Метеочувствительные люди очень остро воспринимают изменение погодных условий, особенно, если это происходит внезапно. Сердце и сосуды у них реагируют подъемом или падением давления, что сопровождается ухудшением самочувствия часто среди полного здоровья. Смена климатической зоны и часовых поясов, длительные перелеты также неблагоприятно сказываются на деятельности сердечно-сосудистой системы, провоцируя гипертонические кризы у предрасположенных лиц.
Характер питания играет немаловажную роль в регуляции артериального давления. Так, злоупотребление алкоголем, неумеренное потребление кофе, крепкого чая и других тонизирующих напитков способно вызвать скачок давления, что особенно опасно у людей, уже страдающих гипертонией, атеросклерозом, болезнями сердца.
Курение вредно, это знают все. Обычно его ассоциируют с риском злокачественных опухолей, инфарктом миокарда или инсультом, но далеко не каждый курильщик знает о том, что после выкуренной сигареты происходит спазм сосудов органов и тканей и колеблется давление. О связи пагубной привычки со скачками давления многие узнают тогда, когда речь идет уже об артериальной гипертензии.
Остеохондроз можно по праву считать бичом современного человека. Малоподвижный образ жизни, недостаточная физическая нагрузка, сидячая работа, нахождение за рулем или за компьютером вызывают дегенеративные изменения в позвоночнике, часто – поражение шейного отдела, что чревато компрессией сосудов и нервов со скачками артериального давления.
Провоцировать колебания давления могут резкие перемены положения тела. Обычно при этом наблюдается гипотония. Нередко пациент жалуется врачу, что при внезапном вставании закружилась голова, конечности стали «ватными», в глазах потемнело. Не стоит паниковать, если такое произошло даже ночью, вполне вероятно, что это была так называемая ортостатическая гипотония, но к врачу сходить было бы желательно.
Понятно, что внешние признаки и симптомы не всегда говорят, в какую сторону скачет давление – повышается или понижается, но все-таки гипотоников от гипертоников почти всегда отличить не очень сложно.
Гипотония характерна для лиц, страдающих вегетативной дисфункцией, а типичный гипотоник обычно худощав, субтилен, бледен и сонлив. Снижение давления может приводить к ухудшению трудоспособности, желанию прилечь или поспать. В роли гипотоников обычно выступают молодые женщины и подростки, а для улучшения самочувствия им бывает достаточно чашки крепкого чая или кофе.
Люди, склонные к периодическому повышению давления, как правило, не страдают недостатком веса. Наоборот, гипертоники — плотного телосложения и даже весьма упитанные люди, румяные и внешне «крепкие». Среди гипертоников немало женщин климактерического периода, пожилых людей обоих полов, вполне здоровых с виду мужчин.
Для организма одинаково опасно и резкое повышение давления, и его снижение. В органах и тканях на фоне неадекватного кровообращения всегда происходят изменения. При повышении давления, даже, казалось бы, незначительном, поражаются стенки сосудов, и органы недополучают необходимую им кровь. Первыми страдают головной мозг, сетчатка глаз, почки.
Сердце при частых подъемах давления, пытаясь приспособиться к меняющимся условиям, увеличивается в размерах, стенки его становятся более толстыми, но количество сосудов, питающих миокард, не прибавляется, а имеющихся коронарных артерий становится недостаточно. Создаются условия для истощения резервных возможностей сердечной мышцы и развития ее недостаточности, ишемической болезни и кардиосклероза.
Снижение давления значительно реже становится причиной серьезных расстройств, нежели гипертонические кризы. Понятно, что речь в данном случае идет о гипотониках, когда низкое давление – фактически нормальное состояние, и для восстановления сил хватает чашки тонизирующего напитка. Другое дело, когда с возрастом давление гипотоников начинается повышаться и последние переходят в разряд гипертоников. Скачки давления «бывшие» гипотоники переносят очень плохо и даже, казалось бы, небольшие подъемы для них субъективно весьма тяжелы.
Опасность представляет падение давления на фоне аллергической реакции, острой кровопотери, инфекционного заболевания, тогда пациенту требуется неотложная помощь. При обмороках, связанных с функциональными расстройствами сосудистого тонуса, нарушения работы органов не происходит, кровоток быстро восстанавливается при принятии горизонтального положения, но обмороки могут быть чреваты падением и вызванными им травмами. Особенно осторожными должны быть люди отдельных профессий, связанных с работающими механизмами, нахождением на высоте, водители и т. д., когда обморок опасен и для самого гипотоника, и для окружающих.
Хроническая гипотония, как и постоянно повышенное артериальное давление, обычно не вызывают выраженных субъективных признаков. Часто пациенты и не подозревают о наличии у них гипертонии, которая выявляется при случайном измерении давления. Другое дело, когда сильно скачет давление, внезапно повышаясь или понижаясь.
Признаками резкого повышения давления могут быть:
- Сильная головная боль, шум в голове;
- Головокружение;
- Мелькание «мушек» перед глазами;
- Дискомфорт или боли в области сердца;
- Чувство жара, потливость;
- Ощущение сердцебиения, тахикардия.
Резкое снижение давления (гипотония) протекает с потемнением в глазах, внезапной тошнотой и чувством дурноты, головной болью и часто предшествует обмороку – кратковременной потере сознания. Обычно такое явление наблюдается при резком вставании из горизонтального положения, перегреве в жаркое время года, в душном помещении. К обморокам более склонны женщины.
Сниженное давление на протяжении некоторого времени проявляется слабостью, сонливостью, сниженной трудоспособностью, ощущением недосыпания, учащением пульса. Такие гипотоники очень метеочувствительны, поэтому при перемене погоды возможны резкие перепады давления и обмороки.
Часть пациентов, страдающих нарушениями сердечно-сосудистой деятельности, жалуются, что давление то низкое, то высокое. Это, пожалуй, самая сложная в отношении диагностики и лечения ситуация.
Скачки давления то вверх, то вниз могут быть признаком формирующейся артериальной гипертензии, когда сосуды не успевают приспосабливаться к изменяющимся условиям.
Часто такие колебания сопутствуют вегето-сосудистой дистонии, климактерическому периоду и всегда требуют тщательной диагностики и обследования.
Обычно человек, заподозривший у себя скачки артериального давления, тут же берется за тонометр, чтобы узнать его значение. Если давление действительно увеличилось или, наоборот, упало, сразу же возникает вопрос, что с этим делать и как лечить.
Многие гипотоники принимают уже ставшие привычными тонизирующие препараты (женьшень, элеутерококк), пьют кофе и чай, чтобы улучшить самочувствие. Сложнее дело обстоит с гипертонией, когда снизить давление «подручными» средствами уже не получается. Более того, самолечение и приверженность народной медицине для таких пациентов опасна ввиду описанных выше возможных осложнений гипертензии.
При любых колебаниях давления следует навестить врача, первым делом, отправившись к терапевту. При необходимости он порекомендует консультацию кардиолога, уролога, эндокринолога, окулиста или невролога. Для подтверждения скачков давления нужно его систематически измерять и записывать показания. Не исключено, что после динамического контроля уровня давления будет установлен факт наличия артериальной гипертензии. Когда причина скачков будет ясна, врач сможет определиться с эффективной терапией.
Нельзя однозначно сказать, что хуже – гипотония или гипертония. И то, и другое состояние может быть скорректировано при условии обследования и назначения соответствующего лечения. Ясно только, что повышение давления куда опаснее гипотонии, ставшей привычной для гипотоника. Гипертонический криз способен вызвать инсульт, инфаркт миокарда, острую сердечную недостаточность и другие серьезные состояния, поэтому при первых признаках скачков давления стоит отправляться к врачу.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.

- Что такое межпозвоночная грыжа?
- Причины появления
- Грыжа крестцового отдела позвоночника — симптомы
- Диагностика
- Лечение грыжи
- Консервативное лечение
- Хирургическое лечение
- Рекомендации специалистов
- Заключение
Однако, даже если вы услышали от врача этот диагноз, то это не повод впадать в панику. Не стоит мириться с этим заболеванием, каким бы тяжелым оно ни было. Современная медицина располагает множеством довольно эффективных препаратов для его лечения. Статистика показывает, что не всем пациентам требуется операция. Количество больных, которым настоятельно рекомендуют согласиться на эту непопулярную меру, составляет всего лишь 10%.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Мы же рассматриваем грыжу между крестцовой скоростью и пятым поясничным позвонком. А это, надо сказать, наиболее частое место, где диагностируют этот недуг.
Любая чрезмерная нагрузка на позвоночник вызывает разрыв фиброзной оболочки, что приводит к выдавливанию диска в позвоночный канал. И уже в нем давлению подвергаются нервные корешки спинного мозга, в результате человек ощущает острую боль, и его нижняя часть тела уже не может функционировать в прежнем режиме.
Если разбить процесс развития грыжи по этапам, то можно выделить протрузию, когда происходит выпячивание диска без разрыва фиброзной оболочки, саму грыжу и секвестрированную грыжу — заключительную стадию, когда происходит полное отделение ядра от диска и его выпадение наружу. Именно во время этого этапа и отмечаются наиболее тяжелые симптомы, в результате специалисты часто предлагают больному в качестве единственно возможного метода лечения хирургическую операцию.
Чаще всего грыжу позвоночника обнаруживают у людей в возрасте от 30 до 50 лет, и это неслучайно. По достижении этого возраста человеческий организм переходит на такую стадию, при которой создаются наиболее благоприятные условия для развития грыжи межпозвоночных дисков.
К этому моменту просматриваются явные признаки остеохондроза, провоцирующего дистрофические изменения в диске, но пока ядро сохраняет гелеобразную структуру. Когда возраст человека подходит к отметке 50 лет, происходит полное отвердевание дискового ядра, и уже на этой стадии оно имеет консистенцию, близкую к своей оболочке.

Еще одной причиной появления грыжи могут быть повышенные физические нагрузки или крайне низкая активность. Если часто поднимать тяжести, то со временем диск начинает стираться, а когда человек мало двигается, фиброзная оболочка теряет необходимую прочность из-за недостатка питания.
Среди других причин стоит выделить длительное статическое напряжение, искривление позвоночника, недоразвитые слабые мышцы, обеспечивающие поддержку позвоночника, патологии опорно-двигательной системы, имеющие наследственный характер.
Не напрямую развитие межпозвоночной грыжи может вызвать неправильное однообразное питание, когда организм не получает в необходимом количестве определенные питательные вещества, витамины и микроэлементы.
Болевой синдром. Заболевание может давать о себе знать болями различной интенсивности и характером проявления. Во многом на это оказывает влияние расположение и размеры грыжевого выпячивания.
Когда боли ограничены областью поясницы, любое движение может приводить к их обострению. Чаще всего у больных наблюдаются резкие колющие и непрекращающиеся изматывающие боли.
Серьезные неудобства пациенту может доставить иррадиация боли в плечевой пояс и руку. Однако чаще всего болевой синдром отдает в ягодицу, заднюю поверхность бедер или всю нижнюю конечность.
Со временем при отсутствии соответствующих терапевтических мероприятий болевой синдром будет только усиливаться. Человеку будет достаточно совершить любое движение, даже просто кашлянуть, чтобы сразу же появилась острая боль.
Чтобы лишний раз не подвергать себя такому стрессу, человеку приходится принимать положение на здоровом боку при согнутой ноге с пораженной стороны. Но и это состояние его не сильно спасает, поскольку начинают напрягаться все окружающие мышцы, и со временем возникает боль в спазмированной мускулатуре.
Корешковый синдром. В условиях, когда нервные корешки постоянно испытывают давление, у больного наблюдаются следующие симптомы:
- Потеря чувствительности кожи в местах частого возникновения болей;
- Эффект ползающих мурашек на ногах.
- Ощущение холода, потеря чувствительности пальцев ног;
- Мышечная слабость в ногах;
- Дисфункция внутренних органов таза, что часто приводит к самопроизвольному мочеиспусканию и дефекации, у мужчин к этому может добавиться импотенция;
- Резкие перепады давления;
- При длительном прогрессировании заболевания часто отмечается полная атрофия мышц бедра, голени и стопы.

Наряду с ним используют рентгенографию, при помощи которой можно узнать о состоянии позвоночника. При необходимости может потребоваться инвазивная КТ — миелография или неинвазивная МР — миелография. Если по результатам проведенной диагностики стало ясно, что у вас грыжа позвоночника, то вам следует как можно скорее приступить к лечению межпозвоночной грыжи пояснично-крестцового отдела позвоночника.
Успешность лечения грыжи пояснично-крестцового отдела в значительной степени зависит от того, как быстро вы будете реагировать на изменение своего состояния. Для этого вам необходимо постоянно наблюдаться у хорошего специалиста.
Для лечения грыжи используют два способа: консервативный и оперативный.
При этом способе терапии грыжи пояснично-крестцового отдела главная задача, которую необходимо решить — устранить присутствующие боли, используя специально подобранные медикаменты. На протяжении ближайших недель больному показан строгий постельный режим, а после ослабления болевого синдрома разрешается сменить его на режим ограничения двигательной активности.
Этот этап лечения предусматривает прием обезболивающих и нестероидных противовоспалительных препаратов, позволяющих не только убрать болевые симптомы, но и воспаление всех больных участков и близлежащих тканей. В некоторых случаях могут потребоваться миорелаксанты, если имеются признаки ярко выраженного спазма мышц. Некоторым больным назначают хондропротекторы, которые позволяют восстановить и повысить прочность межпозвоночных дисков.
Комплекс терапевтических мероприятий включает не только медикаментозное лечение, но и вытяжение позвоночника. Здесь имеется в виду, что телу нужно придать определенное положение и направление, что должно помочь вправить грыжевое выпячивание назад на свое место.
После устранения острых болевых симптомов начинают непосредственно лечение, целью которого является освобождение межпозвоночного диска и всех пораженных нервных корешков.
Эта задача решается при помощи мануальной терапии, физиотерапевтических процедур, лечебной гимнастики. Достаточно эффективным приемом является использование специального корсета — пояса для позвоночника при грыже.
Особенно полезны при грыже пояснично-крестцового отдела лечебные упражнения, которые позволяют сделать мышцы более прочными, убрать спазмы мышц и вытянуть позвоночник.
Чтобы гимнастика была эффективной, упражнения необходимо подбирать с учетом особенностей каждого пациента и выполнять регулярно. Прекрасно себя зарекомендовал комплекс упражнений Дикуля. Его программа упражнений предусматривает три цикла, и с каждым происходит увеличение нагрузки, что минимизирует риск возврата болезни.
Естественно, тем, кому предстоит впервые выполнять упражнения при грыже пояснично-крестцового отдела, не помешает прежде познакомиться с видеоуроками, где во всех деталях показано, как необходимо делать эту гимнастику.
Добиться желаемого эффекта от массажа можно только в том случае, если его будет выполнять опытный врач. Массаж, который проводится неквалифицированным специалистом, сможет принести больше вреда, чем пользы.
Также во время лечения межпозвоночной грыжи разрешается использовать народные средства, которые часто применяют в виде компрессов и растирания пораженного участка. Хорошо себя зарекомендовали компрессы на основе корня окопника, камфорного масла, , череды, растирания из масла пихты, мумие, спиртовой настойки одуванчика.
Операция по удалению грыжи пояснично-крестцового отдела разрешается лишь тем пациентам, состояние которых соответствует следующим показаниям:
- Консервативное лечение, проводимое в течение двух месяцев, не дало желаемых результатов;
- По-прежнему наблюдается дисфункция органов таза;
- Признаки атрофии мышц ног.
Если врач одобрил проведение операции по удалению грыжи, то далее предстоит определиться с методом лечения:
Малоинвазивный метод. Он предполагает воздействие на грыжу лазером. Создаваемый специальной лазерной установкой луч нагревает ядро, в результате чего происходит выпаривание из него жидкости, а это приводит к постепенному уменьшению размеров новообразования;
- Радикальное вмешательство. В данном случае проводится полное удаление выпячивания, включая и пораженное ядро, вместо которого устанавливается искусственный имплант.
Чтобы впоследствии избежать повторного возникновения грыжи, а также ускорить процесс лечения, следует придерживаться следующих рекомендаций:
Следите за тем, чтобы спина всегда оставалась прямой;
- Во время подъема тяжестей располагайте их как можно ближе к телу;
- Не рекомендуется стоять с выпрямленными ногами;
- При наличии такой возможности начните ездить на велосипеде или займитесь плаванием;
- Обеспечьте кости необходимым питанием, а для этого включите в свое меню продукты, содержащие много кальция, для хрящей полезно употреблять любые желеобразные продукты;
- Откажитесь от употребления крепких спиртных напитков;
- Обратите внимание на кровать: она должна иметь конструкцию, максимально близко повторяющую естественные изгибы вашего тела;
- Для большего веса используйте более жесткий матрас.

И в том случае, если ваши опасения подтвердятся, вам необходимо как можно быстрее приступить к лечению. Возлагать надежды только на медикаментозные препараты не стоит. Также вам придется проводить немало и других терапевтических мероприятий: выполнять лечебную гимнастику, записаться на массаж к опытному специалисту, поменять свое питание. Все это в комплексе поможет вам быстрее справиться с болевым синдромом и вернуть радость к жизни.

Комплексный подход лечебной гимнастики обычно состоит из обучения пациента правильно двигаться и набора определенных упражнений, способствующих расслаблению спазмированных мышц и нормализации их работы, общему укреплению корсета мышц и помогающих поддерживать позвоночник в нейтральной позиций (прямо) во время повседневной деятельности.
Людям, которые страдают от боли, вызванной грыжей межпозвонкового диска, стоит избегать выполнения действий, которые создают чрезмерную нагрузку на нижнюю часть спины или требуют резких «скручивающих» движений, как, например, в футболе, гольфе, балете, и при поднятии тяжестей.
Дополнительные аэробные упражнения (с низкой интенсивностью, например, ходьба, велотренажер, плавание) возможно начать немного ранее, чем гимнастику, через две – три недели от начала терапии. Бег не рекомендован, по крайней мере, пока не исчезла боль и мышцы спины не окрепли.
Пока мышцы составляющие корсет спины не достаточно хорошо натренированы, следует избегать упражнений, создающих давление на нижнюю часть спины (например, приседания с дополнительной нагрузкой). Нужно постоянно помнить, что выполнение гимнастических элементов должно быть медленным и щадящим.
Существуют различные типы и виды физической активности, которые находят свое применение для успешного лечения болевых проявлений при грыжах позвоночника. Упражнения на растяжку наилучшим образом подходят для уменьшения симптомов боли, тогда как укрепляющие – больше способствуют восстановлению утраченных функций (увеличивают подвижность).
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Упражнения, чаще всего используемые при патологии дисков, можно подразделить на:
– Низкоинтенсивные аэробные упражнения. Сюда стоит отнести плавание, велосипедная езда и ходьба, посредством которых укрепляются мышцы живота и спины без чрезмерного напряжения. Особенно полезна водная гимнастика, так как вода способствует минимизации нагрузки на позвоночник во время выполнения упражнений.
– Йога, тай-чи, цигун. Разнообразные комплексы гимнастических упражнений, придуманные в странах Восточной Азии, сочетают в себе физические приемы с медитацией, что позволяет достичь психофизического равновесия, которое эффективно предотвращает рецидивы поясничных болей.
– Стабилизирующие упражнения (или же силовые тренировки). Занятия этим видом гимнастических упражнений приводят к возрастанию мышечной силы живота и низа спины, улучшая при этом подвижность, силу и выносливость в общем, а также дополнительно повышая гибкость в суставах бедер и коленей.
– Растяжки. Эти упражнения эффективнее всего помогают для уменьшения болезненности, однако наилучших результатов, как показывает практика, можно добиться их сочетание с силовой гимнастикой.
– Подъемы туловища (полезны, чтобы укрепить слабые мышцы верхнего пресса живота). Для их выполнения нужно лечь на спину, нижние конечности согнуть в коленях, а руки расположить на груди скрещенными. Поднимайте верхнюю часть туловища на пятнадцать – двадцать сантиметров от пола, задержитесь на 2 – 5 секунд, затем медленно опуститесь в начальное положение. Выдыхайте на пути вверх, и вдыхайте на пути вниз. Стоит стремиться к выполнению двух подходов по десять раз. Если вас при этом беспокоит боль в шее, сцепите руки за головой для поддержки.
– Для укрепления тех мышц, которые составляют пресс низа живота, ложитесь на спину и поочередно и медленно поднимайте выпрямленные ноги на 30 – 50 сантиметров от пола. Фиксируйте их в верхнем положении на десять секунд, после чего также неспеша опускайте. Стремитесь к выполнению двух подходов по десять подъемов.
– Лягте на спину (как правило, в спокойном расслабленном состоянии между спиной и полом образуется зазор). Путем напряжения мышц передней брюшной стенки, прижмите спину к полу так, чтобы исчез зазор, оставайтесь в этой позе в течение восьми – десяти секунд, вернитесь в исходную позицию. Выполняйте прием 8 – 10 раз.
– Поднятия таза. Лягте на спину, хорошо согните ноги в коленных суставах. Напрягите ягодицы и живот так, чтобы нижняя часть спины немного приподнялась над полом, застыньте в этой позе на секунду. Опуститесь обратно на пол, расслабьтесь. Старайтесь дышать равномерно. Плавно удлиняйте выполнение упражнения до 5 секунд. Затем отставьте ступни ног немного дальше от тела и попробуйте снова.
– Упражнение разгибания. Из положения лежа на животе с прижатыми к груди согнутыми в локтях руками, медленно приподнимите верхнюю часть торса на локти, держа бедра и таз на полу (рис. 4). Замрите в этой позиции на пять секунд и вернитесь обратно на пол. Постепенно увеличьте пребывание в разогнутой позиции до тридцати секунд. Повторяйте 10 раз.
Когда рассмотренное упражнение покажется вам легким для выполнения, можно перейти к более сложной его форме – поднимайтесь не на локти, а на полностью выпрямленные руки. Если вам по тем или иным причинам трудно лежать, аналогичное упражнение можно выполнять стоя, медленно выгибая спину назад, руки на бедрах. Однако, все же предпочтительно делать это упражнение лежа.
– Лежа на спине с согнутыми в коленях и поставленными вместе ногами и разведенными в стороны руками, аккуратно и медленно опускайте колени на пол из стороны в одну сторону, задерживаясь в крайних положениях по двадцать секунд.

– Находясь на спине, возьмите руками голень или бедро одной ноги и медленно потяните колено по направлению к вашей грудной клетке до максимума. Задержитесь на десять – двадцать секунд, затем аналогично проделайте с другой ногой.

– Находясь лежа на спине бережно потяните колени обеих ног к груди (рис. 9). Спустя двадцать – тридцать секунд, медленно вернитесь в начальное положение. Делайте два подхода по 6 раз.

– Сядьте на свои голени, согнитесь и, вытянув руки, потянитесь вперед с не отрывая ягодицы от пяток (рис. 10). Через двадцать – тридцать секунд, медленно возвращайтесь к исходному положению. Выполняйте два подхода по 6 раз.
– Находясь лежа на животе (можно подложить что-нибудь наподобие валика или подушки для удобства и создания возвышенности) с руками расположенными за спиной в сцепке, поднимите плечи и верх туловища. Побыв в этом положении около пяти секунд (далее увеличивая до 20 секунд), вернитесь в изначальное. Исполняйте 8-10 раз.

– Из позиции лежа на животе (причем голова и грудь опущены на пол, а руки протянуты над головой), медленно поднять руку и противоположную выпрямленную в колене ногу на пять – десять сантиметров от пола, зафиксироваться на пару секунд (постепенно увеличивая до двадцати) и возвратиться в первоначальное положение. Повторяйте от восьми до десяти раз.

– Полумостик. Из положения на спине с согнутыми в коленных суставах нижними конечностями медленно поднимите низ спины и ягодицы от пола. Зафиксируйтесь в этой позе на пять – десять секунд, затем плавно опуститесь. Выполняйте пару подходов по десять полумостиков.

– Ложитесь на живот, руки располагаете под головой. Поочередно выполняйте поднятие ног, слегка согнутых в коленях, фиксируя их в верхнем положении на пять секунд. Производите восемь – десять поднятий.

Похожие упражнения возможно проделывать находясь в 4-точечной позиции (имея в качестве точек опоры ладони и колени). При этом стоит избегать скручивание или провисание туловища.
– Поднимайте кзади и вверх поочередности ноги, незначительно согнутые в коленях, задерживая вверху на пять секунд, затем медленно опускайте. Выполняйте два подхода по десять поднятий.

– Стоя на четвереньках, одновременно поднимите выпрямленную руку и такую же ногу с противоположной стороны, удерживайте в течение трех – пяти секунд. Не забывайте, что при этом спину нужно держать прямой. Чередуя руки и ноги повторите восемь – десять раз.
Гимнастика дает прекрасную возможность повысить гибкость и выносливость, а также укрепить определенные группы мышц, которые осуществляют поддержание нейтрального положения позвоночника. Выполнение упражнений не должно быть изолировано, а являться частью более широкой программы, которая необходима для возвращения к нормальной жизни дома и на работе.
Сочетание гимнастики с психологической и мотивационной поддержкой, такой как когнитивно-поведенческая терапия, позволяет сделать усилия пациента более уверенными и целенаправленными.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Почти половина пациентов, обращающихся к неврологу по поводу остеохондроза, имеют повышенное артериальное давление. Казалось бы, какая связь между заболеванием позвоночника и болезнью сердечно-сосудистой системы? Однако организм человека – это сложная система, и все ее составляющие оказывают непосредственное влияние друг на друга. Возникает закономерный вопрос – влияет ли остеохондроз на давление?
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Четче всего прослеживается связь повышенного АД с шейным остеохондрозом. В шейных позвонках проходит достаточно крупная вертебральная артерия, кровоснабжающая головной мозг. При патологии позвоночника она может быть пережата спазмированными мышцами, отечными тканями или сместившимися в результате деструкции диска позвонками. Сужение просвета артерии приводит к кислородному голоданию мозга.
Естественной реакцией на это событие становится повышение артериального давления. За счет высокого АД организм пытается увеличить кровоток в головном мозге. Параллельно с этим учащается и сердцебиение, что тоже ведет к повышению давления.
Данными факторами объясняются скачки давления при шейном остеохондрозе и его обострении. При хронической же форме заболевания повышенное давление отмечается всегда.
Менее отчетлива связь между грудным или поясничным остеохондрозом и давлением. При этих формах болезни главным фактором, способствующим повышению АД, становится болевой синдром. Боль сопровождается постоянным выбросом адреналиноподобных веществ, поддерживающих кровяное давление на высоком уровне. Особо высокие скачки отмечаются в период обострения.
Как проявляется гипертония при остеохондрозе:
- Приступ головной боли. Боль появляется в области шеи и затылка, откуда распространяется на виски, лобную область.
- Чаще всего боль локализуется с одной стороны.
- Отмечается прямая связь между интенсивностью болевого синдрома и движениями головы. Максимальная болезненность отмечается после длительной неподвижной работы (к примеру, сидя за компьютером).
- При измерении давления цифры часто завышены.
Очень часто пациенты начинают заниматься лечением гипертонии как изолированного заболевания, не связывая ее с остеохондрозом. Они принимают антигипертензивные препараты, пытаясь снизить давление. Однако его снижение в этом случае приводит к уменьшению кровотока в вертебральной артерии, что сопровождается гипоксией мозга.
Следует отметить характерные симптомы для такой ситуации:
- головокружение;
- приступы нарушения сознания, вплоть до полной его потери;
- повышенная утомляемость и сонливость;
- двоение в глазах;
- общая слабость.
Опасность заключается еще в том, что у гипертонии, вызванной шейным остеохондрозом, нет четкой связи между дозой гипотензивного препарата и величиной снижения давления. В самом неблагоприятном случае резкое снижение АД может привести к инсульту.
Подход к лечению должен быть комплексным. В первую очередь следует выяснить, действительно ли повышение АД связано с остеохондрозом.
- Снятие болевого синдрома. При шейном, грудном и поясничном остеохондрозе используют болеутоляющие препараты. Дополнительно назначают успокаивающие средства. Уменьшение болевых импульсов снижает количество адреналина в крови, что приводит к умеренному понижению АД.
- Для этого необходимо обследоваться у невролога и кардиолога. Врач обязательно назначит МРТ позвоночника, УЗИ сосудов шеи, обследует сердце и почки. Только после этого приступают к лечению:
- Устранение мышечного спазма. Так как это одна из причин уменьшения кровотока в мозге, устранение спазма позволит убрать и гипоксию, так организму не будет нужно поддерживать высокое давление для адекватного кровоснабжения. Используют следующие методы:
- иглорефлексотерапия;
- массаж воротниковой зоны;
- массаж грудного отдела;
- физиотерапия;
- лекарства из группы миорелаксантов
- Снятие отека мягких тканей. Уменьшение перивазального отека также может восстановить просвет сосуда. Дополнительно для этого используют:
- физиотерапию;
- мочегонные препараты;
- средства, улучшающие микроциркуляцию.
- При запущенном остеохондрозе для лечения гипертонии может потребоваться удаление межпозвоночной грыжи с помощью нейрохирургической операции.
Недаром профилактику считают лучшим методом лечения! Применительно к остеохондрозу и давлению, вызванному им, профилактика подходит как нельзя лучше.
Исследования доказали, что придерживаясь некоторых несложных правил, с вероятностью в 75% можно избежать гипертензии при дистрофии позвонков.
Устраните факторы риска обострения остеохондроза:
- При повышенной массе тела следует ее снизить.
- Избегайте длительной неподвижности при работе. Если вы много работаете за компьютером, рекомендуется каждый час делать перерыв и проводить небольшую разминку для шеи (особенно актуально для шейного остеохондроза).
- Избегайте тяжелой физической нагрузки на позвоночник (актуально для грудного и поясничного типа остеохондроза).
Не забывайте регулярно обследоваться у врача, ведь выявление остеохондроза и гипертонии на ранней стадии позволит принять превентивные меры лечения и поможет избежать опасных осложнений в дальнейшем.
Если же заболевание уже выявлено, следуйте всем назначениям врача, так как оба этих заболевания хронические и добиться полного исцеления крайне сложно. В большинстве случаев необходимо проходить курсы лечения в больнице, а в домашних условиях постоянно принимать препараты.
А пока посмотрите видео «Шейный остеохондроз и артериальное давление»:
У людей, страдающих остеохондрозом очень часто развивается осложнение в виде протрузии или позвоночной грыжи грудного отдела, шейного или поясничного.
Грыжа, это осложнение при котором межпозвоночный диск частично вываливается в спинномозговой канал.
Этот вид заболевания встречается реже, чем шейный или поясничный, но приносит не меньше проблем в виде болей в области грудины, сердца и брюшных органах.
При обнаружении первых симптомов межпозвоночной грыжи грудного отдела, лечение и обследование нужно начинать не откладывая.
Болезнь может быть вызвана следующими факторами:
- Несоблюдение правильного образа (курение, алкоголизм, неправильное питание);
- Поднятие тяжестей и сложная работа;
- Избыточный вес.
К сопутствующим факторам развития грудной грыжи позвоночника относятся:
- Падение, которое приводит к перелому позвоночника;
- При тяжелой работе, любая микротравма может выльется в это неприятное заболевания. Даже старые травмы приводят к ослаблению волокон межпозвоночного диска, в результате этого он ослабевает и может «порваться» от любой нагрузки;
- Возрастные изменения;
- Генетический фактор;
- Сидячая работа, вождение автомобиля;
- переохлаждение.
Признаки заболевания проявляется не сразу и поначалу их можно спутать с другими недугами.
Сначала у пациента появляется боль, которую многие списывают на усталость или легкое недомогание.
Обратите внимание на следующие признаки образования межпозвоночной грыжи грудного отдела позвоночника:
- Сильные болевые приступы, которые особенно проявляются при кашле, чиханье, физической работе, отдавая в нижние конечности;
- Частичная потеря подвижности, напряжение в мышцах;
- При давлении грыжи на спинной мозг появляются ощущения слабости, немощности в ногах, онемение. Так же возможно чувство покалывания в грудной клетке, на спине и руках;
- Развитие импотенции, нарушение стула и функции мочеиспускания, проблемам работы прямой кишки. Это является результатом ущемления спинного мозга.
Симптоматика заболевания зависит от степени выпадения диска.
Например, при протрузии грудного отдела позвоночника, симптомы практически не проявляются, возможны лишь редкие боли при тяжелой нагрузке.
Чтобы врач смог выписать лечение межпозвоночной грыжи грудного отдела позвоночника необходимо правильно поставить диагноз. Стандартный метод диагностики этого заболевания – рентгенография, но его считают устаревшим, т.к. она указывает лишь на косвенные признаки.
Более действенным методом, предлагающейся взамен рентгенографии, считается МРТ. Эта процедура эффективная, безболезненная и дает более точные показатели. После получения результата врач уже принимает решение по лечению грыжи грудного отдела позвоночника.
Подробнее об аппаратных методах диагностики читайте в этой статье…
Запоздалое обращение к врачу и запущенность болезни может принести немало проблем. Кроме болезненных ощущений в спине, могут начаться проблемы с сердцем, нарушиться кровообращение мозга, и как результат инфаркт или инсульт.
Заболевание дает осложнение и на брюшную полость, может развиться колит, воспаление поджелудочный железы, гастрит, даже при условии соблюдения диеты и правильного питания. В особо запущенных стадиях развивается потеря чувствительности и даже паралич конечностей.
Получив подтверждение диагноза, не стоит сразу отчаиваться.
Операционное вмешательство необходимо не во всех случаях, всегда важно обращать внимание на общую картину.
В начале развития заболевания назначают консервативное лечение:
- Прописывают комплекс лекарств:
- миорелаксанты, т.е. лекарства, действующие расслабляюще на мышечную ткань (сирдалуд, мидокалм). Они улучшают кровообращение и снимают болезненные симптомы;
- Витаминный комплекс группы B. Они обладают расслабляющим действием, снижают отек нервного корешка, восстанавливают нервную ткань;
- При сильных болях могут назначить новокаиновую блокаду с кортикостероидными гормонами, которая снимает спазм и боль, уменьшает боль и воспаление поврежденного участка.
- Мануальная терапия, от 2-7 сеансов.
- Точечный массаж – разгоняет кровообращение, и улучшает мышечный тонус.
- Гирудотерапия – метод лечения при помощи пиявок. Этот вид кольчатых червей во время процедуры выпускает в кровь активные вещества, которые имеют рассасывающее свойство, улучают кровообращение и восстанавливают поврежденную структуру спинного канала.
Курс лечение от 10-12 сеансов.
Лечение протрузии грудного отдела позвоночника заключается в использовании методов мануальной терапии для снятия боли, а в дальнейшем назначаются упражнения при протрузии грудного отдела позвоночника, направленные на укрепление мышечного каркаса спины и восстановления кровообращения.
Если консервативные методы не помогли, но врач назначает оперативное вмешательство:
- Дискэктомия – удаление межпозвоночного диска, частично или полностью;
- Ламинотомия – рассечение дуг позвонка;
- Микродискэктомия – вмешательство в позвоночный диск через маленький разрез;
- Эндоскопическая дискэктомия – удаление части диска с применением современных средств слежения, т.е. при помощи введения в околопозвоночные ткани мини-камеры.
При таком диагнозе назначают специальный комплекс упражнений, например:
- Лягте на спину и подтяните колени к грудной области, 4-6 раз, а затем подбородок к груди;
- Руки поднимите наверх, левой рукой обхватите правое запястье и делайте выпады в обе стороны, а затем смените положение рук, и повторите упражнение;
- Сядьте на стул, руки поместите на затылок и выгните шею, а затем опуститесь вперед. Количество повторов 4-6 раз;
- Эффективное упражнение – ползание на коленках (четвереньках) с прямыми руками;
- Ежедневно выполнять растяжение позвоночника на наклонной доске в течении 5-20 минут.
Комплекс упражнений при грыже грудного отдела позвоночника вы найдете в видео:
Полный курс лфк при грыже грудного отдела позвоночника подбирается врачом под конкретный случай. Так же стоит учесть, что в острой стадии заболевания спорт противопоказан.
Снизить риск развития грыжи можно, главное вовремя обратиться к врачу.
Еще на стадии протрузии (состояние между остеохондрозом и грыжей) нужно начинать лечение и изменить свой образ жизни.
Действенными профилактическими методами являются:
- занятия водными видами спорта, особенно плаванием;
- правильная и ровная осанка;
- подбор правильного места для сна (ортопедическая подушка и матрас);
- полный отказ от курения, алкоголя, переход на правильное питание;
- поддержка нормального веса;
- отказ от тяжелых нагрузок;
- ежедневная гимнастика для укрепления мышц спины.
Таким образом, важно вовремя обратить внимание на симптоматику заболевания, не списывать боли на усталость.
После диагностирования, врач скажет, как лечить межпозвоночную грыжу грудного отдела позвоночника.
Эта болезнь лечиться не только операционными методами, но консервативными, назначаются специальные упражнения при грыже грудного отдела позвоночника, лфк, массаж.
Главное вовремя обратиться к врачу, слушать его рекомендации и болезнь не принесет вам больших осложнений.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Поясничный отдел позвоночника часто подвергается различным патологическим изменениям. Многие пациенты обращаются к врачам с жалобами на боли в спине, и у подавляющего числа подтверждается именно вертеброгенная природа симптомов. А источником дискомфорта нередко становятся грыжи дисков L4-S1. Поэтому нелишним будет ориентироваться в причинах развития патологии, ее видах, основных диагностических и лечебных мероприятиях, назначаемых врачом.

К межпозвоночному (МП) диску не подходят сосуды. Он питается благодаря диффузии веществ из соседних тканей, преимущественно тел позвонков. Последние имеют губчатую структуру, а потому хорошо снабжаются кровью. В общей структуре осевого скелета диски играют и стабилизирующую роль, поддерживая, наряду с суставами, связками и мышцами, позвоночник в вертикальном положении и давая ему необходимую свободу движений.
Чтобы сформировалась межпозвоночная грыжа, необходимо сочетание нескольких факторов. Диски подвергаются внешним влияниям и в то же время находятся во власти внутренних процессов. И те, и другие могут нарушать нормальные анатомо-функциональные взаимоотношения, становясь причиной развития грыжевого выпячивания. Такими факторами можно считать следующие:
- Избыточная физическая нагрузка.
- Малоподвижность (гиподинамия).
- Неправильная осанка.
- Травматические повреждения.
- Искривления позвоночника.
- Ожирение.
- Остеохондроз.
- Вредные привычки.
- Возрастные изменения.
- Метаболические расстройства.
- Наследственность.
Можно сказать, что грыжа межпозвоночного диска L5-S1 является мультифакторным заболеванием, возникающим из-за локальных нарушений в двигательных сегментах и на фоне общих расстройств в организме. Именно в месте, где заканчивается поясница и начинается неподвижный крестец, возникает основное биомеханическое напряжение с перераспределением нагрузки, что создает риск образования грыжи. Особенно опасны в этом плане движения с одновременными наклонами и поворотами туловища.
Из-за чрезмерной нагрузки повышается внутридисковое давление, что ведет к растяжению наружной капсулы. А под влиянием дистрофических процессов в ядре (потеря воды, нехватка питательных веществ) матрикс теряет эластические свойства, провоцируя снижение высоты межпозвонкового пространства. В фиброзном кольце образуются сначала микротрещины, а потом оно надрывается. После этого ядерная субстанция устремляется наружу, образуя грыжевое выпячивание.
Формирование грыжи пояснично-крестцового отдела – процесс не одного дня. Патология формируется постепенно под воздействием многих факторов.
Каждое заболевание имеет определенные разновидности, которые отражены в клинической классификации. Это относится и к грыжам поясничного отдела. При этом учитываются следующие характеристики патологии: размер и степень развития, локализация, направление выпячивания и его состав. Чаще всего возникает грыжа диска L5-S1, как сегмента, подвергающегося наибольшей нагрузке. Патология локализуется и на уровне L4, а вышележащие элементы страдают гораздо реже. Учитывая степень развития и размер образования, различают:
- 1 – протрузию (выпячивание 1–3 мм).
- 2 – пролапс (выпячивание 3–6 мм).
- 3 – грыжу (выпячивание 6–15 мм).
В составе грыжевого мешка могут находиться различные ткани. Чаще всего там обнаруживается пульпозное ядро, но бывают хрящи и даже костные фрагменты (из остеофитов). Если вещество, составляющее основу выпячивания, отделяется от диска и проваливается в подсвязочное пространство или спинномозговой канал, то говорят о секвестрированной грыже. Она может приводить к нарушениям на уровне, отличном от расположения первичного процесса. По тому, какое направление принимает выпячивание, различают такие виды грыж:
- Передняя (вентральная).
- Задняя (дорсальная).
- Боковая (латеральная).
Первая разновидность протекает сравнительно благоприятно. А наибольшую опасность представляет задняя грыжа, когда выпячивание ориентировано в направлении центрального канала спинного мозга и нервных корешков. Рассматривая ее подробнее, можно определить несколько вариантов:
- Медианная (срединная).
- Парамедианная.
- Фораминальная.
Также существует циркулярная грыжа диска L5-S1, когда выпячивание равномерное (по кругу) и охватывает сразу несколько локаций. Кроме того, в классификации должны учитываться и клинические синдромы, которые выявляются у пациента. Это дает возможность получить целостное восприятие о патологии, взглянув лишь на один диагноз.
Классификация межпозвонковых грыж включает различные характеристики: размер и степень, локализацию и направление выпячивания, его состав.
Любая грыжа поясничного отдела рано или поздно проявит себя. И чаще всего это происходит совершенно внезапно: во время какого-то неловкого движения или при переноске тяжести. Грыжа L4 L5 или патология сегмента S1 дают сходную клиническую картину, поэтому только на основании симптомов бывает нелегко разобраться, какой участок поражен. Но весомую часть диагноза все же составляют первичные мероприятия: опрос и физикальное обследование.
Грыжа диска L5-S1 приводит к раздражению и сжатию нервных путей, отходящих от спинного мозга. Это сопровождается рядом признаков, среди которых преобладает боль – основное проявление корешкового синдрома (радикулопатии). Она имеет следующие разновидности:
- Люмбаго – острый прострел в пояснице.
- Люмбалгия – ноющая и глубокая.
- Люмбоишиалгия – тянущая, отдающая от ягодицы в ногу (по задней поверхности к стопе).
Вторая составляющая симптоматики грыж – это расстройства, возникающие в участках тела, иннервируемых пораженными волокнами. Страдают двигательная, сенсорная и вегетативная функции, поэтому грыжа межпозвонкового диска также проявляется:
- Онемением, покалыванием, жжением.
- Снижением чувствительности.
- Мышечной слабостью.
- Изменением сухожильных рефлексов.
- Побледнением кожи, потливостью.
Кроме того, нарушается функция органов малого таза. Грыжи МП дисков часто приводят к стойким запорам, недержанию или задержке мочи, нарушению женской репродуктивной функции и импотенции у мужчин. Это может привести пациентов на прием других специалистов, хотя источник проблемы именно в позвоночнике.
На местном уровне – в области поясницы – регистрируется мышечный спазм, точки выхода нервов болезненны. Рефлекторно сглаживается физиологический лордоз, т. е. спина становится практически без нижнего изгиба. Функция пораженного отдела позвоночника, безусловно, нарушена. Пациентам, у которых выявлена грыжа L5-S1, трудно выполнять простые повседневные движения: нагибаться, сидеть, вставать с кровати, ходить. А если происходит компрессия спинного мозга, то возникают серьезные неврологические нарушения в виде парезов и параличей.
Грыжа позвоночника проявляется радикулопатией с болью, рефлекторными, неврологическими и вегетативно-сосудистыми нарушениями.
Диагностика грыж обязательно включает инструментальное обследование. Визуализационные методы позволяют точно установить степень и локализацию патологии, чтобы в дальнейшем можно было провести адекватное лечение. Наиболее распространенное исследование в таких случаях – томография (магнитно-резонансная или компьютерная). Но состояние мягких тканей позволяет оценить и УЗИ позвоночника.
При выявлении грыжи диска L5-S1 лечение должно включать различные средства, поскольку наибольшую результативность следует ожидать от комплексного воздействия на патологический процесс. Крайне важно устранить факторы и механизмы прогрессирования болезни, параллельно проводя коррекцию симптомов.
Пациентам с грыжей противопоказаны повышенные нагрузки на поясницу, что нужно учитывать в профессиональной деятельности и быту. Следует серьезно отнестись к нормализации веса, в чем поможет специальная диета. В качестве общего оздоровления и повышения иммунологической резистентности полезны ходьба на свежем воздухе, плавание, посещение бани. Следует бороться с вредными привычками: курением и употреблением алкоголя. Важно вовремя обращаться к врачу при болях в спине, ведь только он знает, как лечить грыжу.
Медикаментозная терапия нужна для купирования острых признаков, прежде всего боли, нормализации нервного проведения и трофических процессов внутри диска. Это осуществляется с помощью препаратов:
- Нестероидных противовоспалительных (Ксефокам, Артрозан, Ортофен).
- Миорелаксантов (Мидокалм).
- Витаминов (Нейромакс).
- Сосудистых (Актовегин).
- Хондропротекторов (Терафлекс).
Сначала применяются лекарства в инъекциях, затем в таблетках, и в последнюю очередь – местные формы (мази, крема, гели). Иногда приходится выполнять даже блокады с Новокаином и гормонами (при интенсивной и упорной боли).
Лечение грыжи межпозвоночного диска L4 L5 не обходится без лечебной физкультуры. Это является обязательным условием при любых заболеваниях скелетной системы, в том числе и позвоночника. Сначала пациент лежит на жестком щите и постепенно выполняет легкие упражнения. Каждому пациенту врач назначает свой комплекс для поясницы, который помогает расслабить мышцы и вытянуть позвоночник. Он может включать следующие моменты:
- Лежа на спине, наклониться вперед, коснувшись прямых ног лбом.
- Из того же положения приподнимать прямые ноги вверх, выполнять ими «ножницы», удерживать в одном положении.
- Упражнение «велосипед».
- Сидя на стуле, завести руки за голову и наклониться вниз.
- Стоя с руками на поясе, попеременно поднимать прямые ноги.
- Висеть на гимнастической стенке или перекладине и поднимать ноги до уровня пояса.
Упражнения следует выполнять регулярно, не менее 4 раз в неделю. Но при этом следует помнить, что гимнастика с разгибанием туловища и наклонами показана лишь тогда, когда устранены острые признаки, иначе состояние может ухудшиться.
Гимнастика – важный компонент консервативного лечения, который при правильном подходе позволяет даже обойтись без операции.
В подострой стадии лечение дополняют массажем. Болезни позвоночника, в том числе и грыжа диска L4-L5, зачастую требуют ручного воздействия, благодаря чему уменьшаются боли, улучшается кровоток и обменные процессы в тканях, восстанавливается нервная функция, предупреждаются контрактуры и трофические нарушения. Используя поглаживание, растирание, разминание и вибрацию, массируется поясница, крестец и зона седалищного нерва.
В качестве дополнительного компонента терапии грыжи используются физические методы. Как и массаж, они способствуют устранению симптомов и улучшают тканевые процессы. Могут назначаться такие процедуры:
- Электрофорез с карипазимом.
- Магнитотерапия.
- Лазерное лечение.
- УВЧ-терапия.
- Криотерапия.
- Бальнеотерапия.
Какой комплекс подойдет конкретному пациенту, скажет врач. При его назначении физиотерапевт учитывает характеристики патологии и особенности организма.
Если консервативные методы не дают эффекта, то возникает необходимость в хирургической коррекции. Основа лечения – это декомпрессия нервных корешков. Она осуществляется двумя способами: дискотомия или ламинэктомия. А все остальные техники являются по сути их модификациями. Реабилитационная программа после операции включает уже перечисленные методами. Но, несмотря на применяемые средства, нужно помнить: главное в лечении – это его раннее начало и четкое выполнение рекомендаций врача.
источник
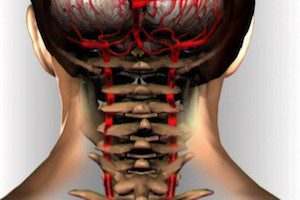

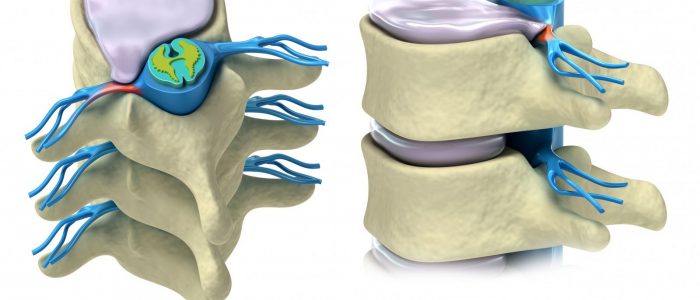









 Малоинвазивный метод. Он предполагает воздействие на грыжу лазером. Создаваемый специальной лазерной установкой луч нагревает ядро, в результате чего происходит выпаривание из него жидкости, а это приводит к постепенному уменьшению размеров новообразования;
Малоинвазивный метод. Он предполагает воздействие на грыжу лазером. Создаваемый специальной лазерной установкой луч нагревает ядро, в результате чего происходит выпаривание из него жидкости, а это приводит к постепенному уменьшению размеров новообразования; Следите за тем, чтобы спина всегда оставалась прямой;
Следите за тем, чтобы спина всегда оставалась прямой;





