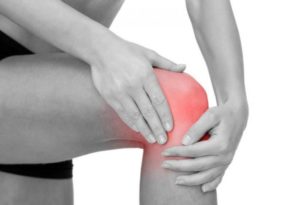
Грыжа Беккера под коленом – патологическое образование в суставе. Величина выпуклости колеблется от 3 мм до 3 см. Крупная округлая выпуклость выходит наружу в подколенной ямке.
Названо заболевание в честь доктора У. Бейкера, впервые обнаружившего грыжевое выпучивание в области колена и занимавшегося его изучением. Заболевание еще называют: подколенной кистой, бурситом подколенной ямки, грыжей коленного сустава.
Задняя поверхность нижних конечностей в части, где расположено колено, сформирована мышечной тканью и сухожильными волокнами. Прочные сухожильные тяжи соединяют и удерживают мышцы. Среди крестообразных и поперечных связок располагается сухожильная сумка.
При воспалении сустава возникает отек. Внутрисуставная жидкость обильно выделяется и скапливается в таких количествах, что начинает сочиться через соединительные ткани.
Синовиальная субстанция проникает в сухожильную сумку, заполняет ее. В результате стенки сумки растягиваются, и в коленном суставе возникает грыжевое выпячивание.
Выпуклость давит на мягкие ткани, сосуды, нервы. Она причиняет боль, вызывает дискомфортные ощущения, ограничивает подвижность коленного сустава, затрудняет ходьбу.
Развитие подколенной грыжи провоцируют дегенеративно-деструктивные процессы, вызванные старением организма. Если болезнь возникает у молодых людей, не достигших 30-летнего возраста, причинами ее появления становятся:
- артрозы;
- ревматические артриты;
- волчанка;
- гемофилия;
- остеоартрит;
- псориаз;
- остеопороз;
- деструктивные изменения хрящевых тканей;
- неадекватные физические нагрузки на нижние конечности;
- травмы коленного сустава;
- повреждение менисков;
- ушибы колена.
Болезнь возникает у людей преклонного возраста и спортсменов, испытывающих чрезмерные нагрузки в области нижних конечностей. У детей заболевание появляется редко.
Подколенный бурсит в большинстве случаев односторонняя патология. В редких случаях поражены оба колена.
При небольшой выпуклости болезнь протекает бессимптомно. Маленькое выпячивание непросто обнаружить при осмотре. На ранних стадиях развития, недуга пациентам доставляют беспокойство неприятные ощущения в колене. Признаки заболевания проявляются, когда выпуклость сильно увеличится в размерах, станет заметной при визуальном осмотре.
Разросшееся грыжевое образование, сдавливая нервные окончания, вызывает боль, отдающую в колено. Позднее боль иррадиирует в икроножную мышцу, голень и стопу.
Болезненность зависит от величины выпячивания. Крупные выпуклости причиняют сильную боль. При сгибании коленного сустава болевой синдром нарастает. Окружающие ткани онемевают, в них ощущается покалывание.
Со временем подколенная ямка видоизменяется. При визуальном осмотре в ней видно опухолевое уплотнение. При пальпации ощущается упругое округлое образование.
Нога перестает полностью сгибаться, амплитуда движений в коленном суставе снижается. Такие проявления наступают, когда грыжа прощупывается при пальпации, отдает болью после нажатия на нее. На поздних стадиях болевой синдром возникает не только в момент ходьбы, но и в состоянии покоя.
Киста у всех прогрессирует по-разному. Образование разрастается медленно. На его увеличение уходят месяцы, а то и годы. Врачами зафиксированы случаи самопроизвольного исчезновения грыжи.
Если подколенная киста появляется на фоне другого недуга, к ее симптомам присоединяются признаки сопутствующего заболевания. В этом случае возникает вторичная грыжа Беккера.
Поэтому одновременно проводят лечение болезни, спровоцировавшей возникновение выпуклости, и кисты.
Начинают диагностику с опроса пациента. Затем переходят к визуальному осмотру сустава и его пальпации. При манипуляциях анализируют амплитуду движений конечности и характер грыжевого выпячивания.
Для уточнения диагноза проводят аппаратную диагностику:
- Диафаноскопия позволяет обнаружить межсуставную жидкость в полости кисты.
- МРТ помогает проанализировать степень развития и природу выпуклости.
- Артография дает возможность обнаружить видоизменения сустава.
- Компьютерная томография и УЗИ.
Если заболевание течет на фоне повышенной температуры, у пациента берут кровь для анализа. Исследование позволяет исключить развитие раковой опухоли.
Подколенный бурсит сопровождается проникновением внутрисуставной жидкости в мягкие ткани, находящиеся рядом с суставом. Субстанция накапливается в тканях, образующих заднюю часть голени. Скопление жидкости приводит к отеку. Припухлость, сдавливая мышцы, сосуды и нервы, причиняет боль.
Подобные признаки характерны для тромбофлебита. Кроме того, грыжа развивается на его фоне. Чтобы поставить правильный диагноз, врач проводит дифференциальную диагностику.
Крупные образования придавливают венозные сосуды, что вызывает застой кровотока, формирование тромбов и образование флебитов. Изредка при грыже Беккера под коленом происходит сжатие кровеносных сосудов. Это приводит к нарушению обмена веществ и тканевого питания. В результате развиваются трофические язвы, остеомиелит, возникает отмирание тканей.
Тромбоэмболия легочной артерии – опаснейшее осложнение подколенной кисты.
Тромб, сформировавшийся в венозном сосуде нижней конечности, отсоединяется от стенки, транспортируется с кровью в легочную артерию, что вызывает рефлекторную остановку сердца и мгновенную смерть.
Врач выбирает лечение, опираясь на результаты диагностики. Используются следующие способы борьбы с патологией:
- консервативная терапия: пациенту выписывают таблетки, мази, назначают физиопроцедуры, компрессы;
- дополнительные методы к терапии: народные средства;
- хирургическое лечение: пункция сустава или оперативное вмешательство, цена которого значительно выше, чем инъекция.
Терапевтические методы направлены на снятие отека, снижение боли, устранение первопричины – сопутствующих заболеваний, к примеру, ревматического артрита или остеопороза. Для подавления симптомов выписывают нестероидные противовоспалительные средства.
Если боли не отступают, назначают блокады – обкалывание грыжи преднизолоном. Болевой синдром уходит моментально. Однако процедура дает кратковременный эффект.
Регулярное использование физиопроцедур существенно облегчает состояние больных. Благодаря им удается перевести болезнь в состояние стойкой ремиссии.
- электрофорез;
- биорезонансную терапию;
- воздействие импульсным электромагнитным излучением.
В терапевтический комплекс включают занятия лечебной физкультурой. Гимнастические упражнения по методике Евдокименко укрепляют мышечную ткань и коленный сустав. Физкультура эффективна, если болезнь спровоцирована артритом. Об этом свидетельствуют участники форума больных артритами.
Симптомы грыжи Беккера подавляют, используя народные способы лечения. Лечить заболевание помогают аппликации, для которых готовят настои из:
Эти лекарственные травы – природные анестетики. Настойки из них оказывают обезболивающее действие. Компрессы с ними устраняют отеки. Народные средства назначают в дополнение к консервативной терапии.
Хирургическое лечение проводят, когда:
- Болезнь развилась из-за травмы.
- Сформировались вторичные подколенные грыжи, лечащиеся только оперативным путем. Консервативные методики не способны их устранить.
- Грыжа сильно разрослась и причиняет невыносимую боль.
- Заболевание не поддается консервативным способам лечения.
Хирургическое вмешательство проводят 2 способами: делают пункцию и оперируют грыжевое выпячивание.
В образование вводят иглу и откачивают межсуставную жидкость, скопившуюся в сухожильной сумке. С ее помощью в очаг поражения вводят кортикостероиды. Под воздействием лекарства происходит склеивание стенок сумки.
Метод не гарантирует полного излечения. Иногда после пункции возникают рецидивы.
Хирургическое лечение проводят под местным наркозом. Над грыжевым выпячиванием разрезают кожу. Кисту отделяют, участок крепления сухожильной сумки с коленным суставом сшивают, накладывают тугую повязку. После чего иссекают грыжевую выпуклость.
Подколенные грыжи оперируют методом артроскопии. Операцию делают, используя оптический инструментарий.
Терапевтические методы улучшают состояние, сдерживают развитие болезни. После пункции случаются рецидивы. Избавиться от грыжи Беккера помогает операция.
источник
Киста Беккера — это доброкачественное новообразование, появляющееся и находящееся в области подколенной ямки. По медицинским данным, заболевание проявляется у каждого второго человека после 50 лет. Диагностирует патологию врач-травматолог на основании показаний УЗИ и МРТ сустава.
Киста Беккера — это доброкачественное новообразование, появляющееся и находящееся в области подколенной ямки.
Лечение грыжи Беккера под коленом народными средствами является лишь вспомогательным методом терапии и его обязательно необходимо согласовывать с травматологом, поскольку неправильная терапия приводит к образованию кровяных сгустков, застою кровотока, выходу жидкости из полости кисты в окружающие ткани.
У людей после 40 лет грыжа коленного сустава возникает вследствие дегенеративно-деструктивных процессов, вызванных естественным старением организма. Если же патология проявляется в более молодом возрасте, то причинами ее развития могут быть:
- чрезмерные нагрузки на сустав;
- артроз;
- остеопороз;
- гемофилия;
- травмы колена;
- деструктивные изменения хрящевой ткани;
- воспалительный процесс в мениске;
- псориаз.
В начальной стадии заболевание может никак не проявлять себя. В подколенной ямке начинает образовываться небольшая опухоль, которая постепенно растет.
По мере развития кисты Беккера больной теряет возможность полностью сгибать колено.
Изначально она не вызывает неудобств и болевых ощущений. Однако по мере роста образование давит на мягкие ткани, мышцы, сосуды, нервные узлы. Появляются проблемы с подвижностью сустава, отечность, повышается порог чувствительности, при пальпации больной испытывает сильную боль.
Кожа вокруг сустава может стать синеватого оттенка.
Спустя время больной теряет возможность полностью сгибать колено.
В домашних условиях лечение грыжи Беккера чаще всего проводят с помощью компрессов:
- 10 г гвоздики измельчают при помощи ступки, заливают стаканом кипятка и настаивают 20 минут. В отдельную емкость кладут 2 ст. л. измельченных корней одуванчика, заливают 150 мл воды и ставят на огонь. Когда масса закипит, уменьшают огонь до минимума и варят 10-15 минут. Обе массы соединяют и добавляют 1 ст. л. спирта. Готовой смесью пропитывают мягкую ткань и прикладывают к больному месту минимум на 3 часа.
- Масло подсолнечника обладает противовоспалительным действием, поэтому его также можно использовать для лечения кисты Беккера. Компрессы с маслом рекомендуется делать перед сном и держать всю ночь.
- Свежие листья герани измельчают до кашицеобразного состояния и в равных пропорциях смешивают со смальцем. Готовую мазь используют для компрессов, накладывая на больной участок на 3 часа.
- Лист капусты обдают кипятком, после чего одну сторону смазывают медом и прикладывают к больному месту. Фиксируют при помощи бинта. Держать компресс необходимо минимум 2 часа.
- 50 г плодов каштана заливают 0,5 л спирта и настаивают 2 недели, после чего процеживают. Полученное средство смешивают с 250 г аптечной желчи и 300 г измельченных в кашицу листьев алое. Готовую массу используют для компрессов.
Настои и отвары лечебных трав и растений не только ускорят выздоровление, но и помогут избежать осложнений:
- 3-литровую банку на 3/4 заполняют измельченным золотым усом (можно использовать все части растения). Остальной объем заполняют водкой. Настаивают лечебное средство в темном месте на протяжении 3 недель. По истечении времени настойку процеживают. Растительную массу используют для компрессов, а жидкость пьют по 20 мл 2 раза в день.
- Снять воспалительный процесс можно настойкой каштана. 3-литровую бутыль по плечики заполняют цветками растения, остальной объем — водкой. Настаивают средство 2 недели вдали от солнечных лучей. Процеженной настойкой пропитывают мягкую ткань, оборачивают ею колено, сверху накладывают целлофан и утепляют шерстяным шарфом. Ходят с повязкой не менее 12 часов. Процедуру повторяют до улучшения состояния.
- 1 ст. л. измельченных соцветий бархатцев заливают 0,5 л воды и проваривают в течение 5-7 минут на медленном огне. Готовый отвар настаивают под крышкой до остывания. Употребляют курсом по 150 мл 3 раза в день (2 недели пьют — 1 перерыв).
Некоторое время ощущала боль в области колена и даже поверить не могла, что это грыжа Беккера. Благодаря тому что болезнь была в начальной стадии, врач посоветовал лечение народными средствами. Каждую ночь делала компрессы с капустным листом и пила настой золотого уса. Облегчение наступило уже спустя неделю.
Долгое время страдал грыжей позвоночника, а недавно травматолог диагностировал еще и грыжу Беккера. Лечился настойкой золотого уса, регулярно выполнял физические упражнения для укрепления мышц. Терапия длилась более 3 месяцев, но результат порадовал — уменьшилось не только новообразование в коленной области, но и позвоночная грыжа.
источник
Грыжа Беккера под коленом – доброкачественное новообразование, образующееся и находящееся в области подколенной ямки. Частота недуга составляет до 50% у популяции. Такая опухолевидная структура по сути своей является кистой, содержащей жидкость.
Проблема в том, что многие не обращают на нее внимания, и расценивают новообразование как временный отек. Действительно, на первых порах заболевание представляется в виде небольшой припухлости, что никак не наводит мысль на наличие грыжи.
Размеры грыжи не превышают трех сантиметров. Как правило, такая болезнь поражает один сустав (одностороннее поражение).
Колено – крупная структура, содержащая множество мышц и связок. Оно – наисложнейший сустав в организме человека. На задней стороне коленного сочленения находятся мускулы и их удерживающие сухожилия со связками. В глубине сустава, между соединительными волокнами располагается сухожильная сумка, она и является ядром патологии, а именно ее воспаление.
При возникновении воспалительного процесса сумка увеличивается в объеме, образуется местный отек. Там же нарушается осмотическое давление, что приводит к нарушению водного баланса. Данные изменения ведут к тому, что находящаяся в сумке жидкость плавно переходит (диффундирует) в межклеточное пространство, где скапливается в больших количествах.
Это объемное наличие жидкости, выпирающее через кожу, и является так называемой грыжей коленного сустава.
Главным провоцирующим возникновение грыжи факторов является старение человеческого организма. А именно процессы, связанные с этим старением. Тем не менее, встречаются случаи, когда люди не более 30 лет также страдают этой болезнью.
К другим факторам относится:
- системная красная волчанка (у женщин);
- заболевания кожи – псориаз;
- гемофилия – нарушение свертывания крови;
- болезни суставов: остеоартроз, ревматоидный артрит;
- перенесенные травмы коленного сочленения;
- врожденные или приобретенные патологии соединительной ткани;
- повреждения элементов сустава, поражения менисков или дисков;
Учитывая род занятий, можно выделить следующие категории людей, страдающих частыми воспалениями подколенной бурсы:
- Спортсмены . Особенно те, которые занимаются серьезным профессиональным спортом.
- Люди, чей роз занятий связан с постоянными физическими нагрузками (грузчики, строители).
У детей же такой недуг встречается крайне редко.
Патогенез (механизм протекания болезни) связан с постепенным увеличением в объеме сумки. Рано или поздно акт разрастания приводит к компрессии окружающих тканей, а именно: нервов, артерий, вен, связок, сухожилий, мышц. Из этого и вытекает вся симптоматика заболевания. Однако в первое время течение недуга протекает бессимптомно, латентно, не вызывая всякий подозрений у больного.
Кроме этого, в первое время грыжа на ноге настолько мала (размер около нескольких миллиметров), что внешне даже не обращает на себя внимания. Однако же позже, когда жидкости в суставе становится все больше, она дает о себе знать.
Следует знать, что недуг развивается в течение долгого времени. На разрастание грыжи могут уйти годы.
- Внешне наблюдается быстрорастущая выпуклость , что видна без специального осмотра.
- Боль . Увеличенная сумка постоянно сдавливает нервы, вызывая их раздражение, что приводит к появлению сильных болей в пораженной области. Кроме этого, боль по ходу нерва может распространяться вверх или вниз, достигая стопы или таза. Также болевые ощущения передаются в близлежащие мышцы. Известно, что степень выраженности боли зависит от размера выпуклости, от близостей ее контакта с тканями. Боли усиливаются, когда больной пытается двигать коленом, сгибать или разгибать.
- Парестезии в области сустава : онемение, покалывание, ощущение ползания мурашек по коже, охлаждение конечности. Повышается порог чувствительности: для того, чтоб вызвать ощущение на коже, необходимо воздействие сильного раздражителя.
- При пальпации (ощупывании) больной, как правило, испытывает сильную боль. Под руками ощущается эластичное, плотное выпячивание.
- Припухлость и отек колена сзади . Кожа вокруг сустава может изменять свой окрас в сторону синеватого оттенка.
- Спустя некоторое время больной теряет всякую возможность полностью сгибать колено, также снижается амплитуда движений.
- Внешне коленное сочленение видоизменяется : оно становится больше.
- Боль в пораженной области при ходьбе .
К специфическим симптомам могут присоединяться и признаки общего недомогания:
- повышение температуры тела, часто субфебрилитет (37-38 градусов);
- головные боли;
- быстрая утомляемость на работе;
- нарушение сна;
- нарушенный аппетит;
- пониженное настроение, раздражительность.
Исследование грыжи Беккера под коленом начинается с общего осмотра врачом. В первую очередь специалист изучает жалобы, осматривает конечности, сравнивает коленки. Для врача огромное значение имеют перенесенные больным системные или местные заболевания суставов, их течение и исход.
Точный диагноз можно поставить только с помощью инструментальных методов исследования, таких как:
- Диафаноскопия . Этот инструмент изучает наличие жидкости в сумке путем освещения ярким лучом света.
- Магнитно-резонансная томография . Это отличная процедура, дающая точные характеристики параметрам новообразования.
- Артрография – рентгеновский снимок самого коленного сустава. На его основе специалист может исключить другие схожие патологии.
- Ультразвуковое исследование сочленения.
Вспомогательными являются клинические и лабораторные исследования, такие как общий анализ крови, биохимический анализ. Последние два могут исключить или подтвердить развитие злокачественной опухоли.
Лечебные мероприятия осуществляются на основе:
- консервативной терапии;
- хирургических методов;
- народных средств.
В силу того, что киста Бейкера – нетипичная грыжа, то это означает, что болезнь частично поддается традиционной медицине.
Консервативная терапия предполагает прохождение курса мазей, пилюль, лечебной физкультуры. Также сюда относятся физиотерапевтические процедуры. Если грыжа коленного сустава возникла на фоне уже имеющегося заболевания – проводится терапия основной болезни. Следует помнить, что такой способ лечения является дополнительным, но не основным.
С помощью консервативной терапии невозможно устранить причину патологии. Такой путь излечивания направлен на ликвидацию симптомов. Лечение народными средствами так же устраняют лишь клиническую картину недуга. Важно знать, что лечить народной медициной, не показавшись врачу – прямой путь к развитию осложнений и серьезных последствий.
Основной способ полностью вылечить грыжу подколенную – хирургическое вмешательство.
- большие размеры выпячивания;
- малая подвижность сочленения;
- компрессия нервных волокон;
- отсутствие эффекта от консервативной терапии, или слабый эффект от нее;
- частые повторяющиеся случаи возникновения грыж.
Операция проводится под местной анестезией. Длительность вмешательства не превышает получаса (время проведения зависит от сложности больного).
Ход операции состоит из следующих пунктов:
- Делается небольшой разрез в месте кисты.
- Хирург осматривает и оценивает ситуацию.
- Проводится манипуляции по устранению грыжи.
- Разрез зашивается.
- После наложения швов на колено пациента накладывается фиксирующая повязка или гипс.
Весь операционный процесс базируется на использовании артроскопа. После хирургического вмешательства человек освобождается на следующий день. В течение последующего месяца лечащий врач должен проводить осмотр, осуществлять мониторинг состояния и давать консультации по поводу реабилитации.
Лечить народной медициной необходимо только после операции и консервативной терапии.
Распространены такие мероприятия:
- компрессы на основе настойки листьев золотого уса;
- компрессы из листьев чистотела и лопуха;
- использование марли, пропитанной нерафинированным солнечным маслом;
- сок алоэ, смешанный вместе с соком лимона.
источник
Коленный сустав считается одним из самых крупных и подвижных в человеческом теле, имеет наиболее сложное строение. Он подвергается ежедневным большим нагрузкам. Неосторожное поведение может привести к его повреждению. Из-за этого нередко возникает грыжа коленного сустава, располагающаяся сразу под ним.
Грыжа Беккера представляет собой кисту, наполненную жидкостью. Локализуется она в районе подколенной ямки, по задней поверхности коленного сустава. Выпячивание появляется вследствие протекающего в колене воспалительного процесса.
Жидкость, собирающаяся в сочленении, сдавливает сосуды и нервные окончания. Это провоцирует болевые ощущения, а также затрудняет передвижение пациента. Размеры образования бывают разными: от пары миллиметров до трех см. Диагностируется патология у детей, а также у людей после 35 лет.
Характерной особенностью заболевания является то, что выпячивание Беккера считается односторонним поражением коленного сустава. То есть появляется оно только на одной ноге. Двустороннее повреждение отмечается крайне редко.
Развитие грыжи может быть следствием процессов старения организма, хотя часто обнаруживается недуг и у молодых людей. Вызвать его появления могут такие причины:
- системная волчанка, ревматоидный артрит;
- деформирующий остеоартроз;
- псориаз;
- патологии крови — гемофилия;
- травма самого сустава или хрящевой ткани;
- воспалительные процессы в колене;
- поражение крестообразных связок.
В группу риска можно поместить пожилых людей и профессиональных спортсменов, занимающихся активными видами спорта. С течением времени выпячивание увеличивается в размерах, доставляя массу дискомфорта человеку — он не может нормально передвигаться. Причиной всему боль, появляющаяся во время сгибания, да и сама киста ограничивает подвижность.
Лечение болезни производится только после того, как человеку будет поставлен точный диагноз. Особого труда это не вызывает, если обследование проводит действительно опытный врач. Он производит внешний осмотр пациента и пальпацию коленного сустава. При проведении манипуляций доктор отмечает такие внешние признаки патологии:
- отек в области коленного сустава, больше по задней поверхности;
- болевые ощущения в голени, отдающие в стопу;
- иногда для кисты характерно онемение кожи вследствие передавливания нервных окончаний;
- ограничение подвижности, спровоцированное большими размерами грыжи.
Иногда человек и сам отмечает округлое образование, появившееся под коленом.
Что касается дальнейшей диагностики, то врач-травматолог назначает УЗИ и МРТ сустава. Эти методики позволяют проводить диагностику мягких тканей сустава и дают четкое представление о размерах. Киста дополнительно внимательно осматривается под очень ярким световым лучом. Это дает возможность увидеть наличие жидкости в полости образования или ее отсутствие. Информативной также является рентгенография колена, позволяющая опровергнуть другие патологические изменения в нем.
Для терапии грыжи Беккера под коленом необходимо обратиться к травматологу или ортопеду. Используется консервативное, нетрадиционное или хирургическое лечение. Медикаментозная терапия является максимально эффективной, если грыжа имеет небольшие размеры. Выбор препарата зависит от врача, поскольку многие средства имеют противопоказания и способны нанести вред здоровью. Пациенту назначаются такие препараты:
- НПВС (нестероидные противовоспалительные препараты). Они помогают снять болевые ощущения, снизить интенсивность воспаления. Но избавить полностью от патологии таблетки не могут. При небольших размерах и адекватном лечении патология долго не даст о себе знать.
- Местные обезболивающие мази и гели. Наносят их два или три раза в день, а на ночь можно использовать компресс. Нанеся средство на кожу, его можно прикрыть полиэтиленом и замотать сустав теплым шарфом, после чего лечь спать. Утром повязка снимается.
- Анальгетики показаны при сильных болях.
- В некоторых случаях больному показаны спазмолитики.
Что касается народного лечения кисты Беккера, то нет данных о том, что оно дает хороший результат. Возможно, отварами трав получится снять симптомы, но не избавиться от подколенной грыжи полностью. Для устранения проявлений заболевания используют примочки настоя чистотела, золотого уса, лопуха. Стоит понимать, что это только дополнение к традиционному лечению, да и совета специалиста спросить не помешает.

- электрофорез с применением медикаментозных препаратов;
- электромагнитное излучение;
- биорезонансная терапия.
Методики физиотерапевтического лечения позволяют улучшить кровоток в тканях, снимают воспаление и боль.
Лечение грыжи Беккера должно быть комплексным, но лучше предупредить ее появление.
Наиболее эффективным считается оперативное лечение заболевания. Производится либо удаление грыжи, либо ее пункция. Вторая процедура показана в том случае, если киста имеет небольшие размеры и возникла совсем недавно. Пункцию можно делать при невыраженном болевом синдроме, а также при отсутствии ограничений движения.
В полость образования просто вводится игла, при помощи которой из нее откачивается жидкость. Далее внутрь кисты Беккера вливаются противовоспалительные гормональные препараты. Назвать пункцию 100% эффективным методом нельзя, так как после этой процедуры образование нередко появляется снова.

Операция не представляет особой сложности. Кожа над кистой Беккера рассекается, само образование отделяется от других тканей и удаляется. Более эффективной считается артроскопия. Выполняется такая процедура при помощи специального оборудования, оснащенного видеокамерами. Подобное вмешательство отличается минимальной травматичностью, уменьшением периода восстановления. После артроскопии на ноге практически не видно следов.
Параллельно с оперативным лечением необходимо устранить саму причину появления такой патологии. Делается это при помощи физиотерапевтических процедур, регулярного выполнения физических упражнений, способствующих укреплению мышц, предупреждению развития дегенеративных поражений коленного сустава.
Грыжа Беккера – это не смертельная патология, но доставить много дискомфорта она вполне может, лечить ее необходимо обязательно. Образование провоцирует такие осложнения:
- Выход жидкости из полости кисты в окружающие ткани. В этом случае пораженное место отекает, а пациент чувствует достаточно сильную боль.
- Формирование тромбозов, флебитов, а также кровяного застоя.
- Бурсит коленного сустава.
- Тромбоэмболию легочной артерии.
- Остеомиелит.
- Поражение кожи – трофическая язва.
Эти осложнения могут серьезно подорвать здоровье человека, поэтому с грыжей коленного сустава необходимо бороться. Лучше всего вообще не допускать ее появления. Нужно стараться не травмировать и не перегружать сустав. Спортсменам рекомендуется тщательнее следить за своим здоровьем. При надобности больному показано использование ортопедических приспособлений – ортезов.
источник
В мире существует большое количество заболеваний, которые по-разному называются. Чтобы как-то статистическую заболеваемость привести к общему знаменателю. Для этого было придумано международную классификацию болезней 10 пересмотра. Там представлены все варианты существующих на данный момент времени болезней.
Один из наиболее необычных заболеваний костно-связочного аппарата человека, встречающийся в МКБ-10, является грыжа Беккера, которая имеет множество названий классификаций.
Грыжа Беккера – это заболевание воспалительного характера, которое проявляется возникновением доброкачественного образования в полости коленного сустава.
- Грыжа Беккера коленного сустава.
- Киста Беккера.
- Киста коленного сустава.
- Грыжа подколенной ямки.
- Бурсит коленного сустава, осложнившийся кистой.
Причиной возникновения такого патологического состояния является воспалительный процесс. Но причина самого воспалительного процесса кроется на много глубже.
Причина возникновения кисты коленного сустава:
- Наличие лишнего веса. Особенно это касается людей, которые имеют высокую степень ожирения. Мышечный тонус в этом случае очень слабый, что вызывает патологические состояния связок и суставных поверхностей. Тем более большой вес даёт повышенную нагрузку на суставные поверхности.
- Высокая физическая нагрузка на протяжении длительного времени.
- Травма коленного сустава, которая долго заживала или осложнилась дополнительным воспалительным процессом.
Причиной воспалительного процесса может быть иммунная система. Такая патология встречается при аутоиммунных заболеваниях, когда под влиянием какого-то фактора происходит сбой в системе иммунитета человека и в организме начинают появляться антитела, по ошибке разрушающие собственные клетки организма. Так начинаются реактивные артриты, которые могут осложниться кистой Беккера.
Для того чтобы понимать процесс формирования выпуклости на коленном суставе необходимо ориентироваться в анатомическом строении колена.
Особенности анатомического строения коленного сустава и развития болезни:
- Коленный сустав представлен соединением бедренной и большеберцовой кости. Они соединены большим количеством связок и дополнительных образований, которые помогают, сохраняя целостность суставных образований, двигаться с осевой нагрузкой без особых сложностей.
- Суставные поверхности костей, связки и вспомогательные образования (мениск, тело Гоффа и т.д.) окружает суставная сумка, охраняющая сустав от воспалительных процессов рядом лежащих тканей.
Воспалительный процесс сопровождается высвобождением большого количества медиаторов воспаления, которые провоцируют образование выпот в полости сустава.
Жидкость в коленном суставе скапливается и когда места ей уже нет, он начинает выпирать в виде кисты или грыжи.
Клиника грыжи Беккера под коленом зачастую носит бессимптомный характер, но с ростом опухоли в объёме симптомы начинают появляться и очень беспокоит больного.
Учитывая этот факт можно сказать, что при заболевании киста Беккера есть общие симптомы, а есть симптомы характеризующие кисту.
Общие симптомы воспалительного процесса в коленном суставе:
- Болезненность в покое. Воспалительный процесс внутренних связок коленного сустава провоцирует увеличение продукции суставной жидкости, что сдавливает связки и создаёт ноющую тупую боль внутри сустава.
- Болезненность при движении, особенно при ходьбе по лестнице. Тут нужно дифференцировать, ведь болезненность при спуске по лестнице вызвана поражение менисков, а при подъёме на лестницу – связок коленного сустава. Если боль усиливается при повороте голени в разные стороны, то это может быть признаком поражения крестообразных связок.
- Отёчность коленного сустава. Зачастую отёк коленного сустава сопровождается увеличением его в размере по сравнению со здоровым коленом. Двустороннее поражение бывает очень редко, так как этому стало причиной либо автомобильная катастрофа или аутоиммунный процесс. Для определения истинного выпота в коленном суставе, который зачастую опасен для человека необходимо сделать пробу на наличие баллотирующего надколенника. Если он положительный выпот в полости сустава есть, что может спровоцировать наличие кисты Беккера.
- Невозможность или затруднение полностью согнуть ногу в коленном суставе.
- Онемение и дискомфортное ощущение в области коленного сустава из-за пережатия нервных окончаний, находящихся в непосредственной близости от кисты.
- Пальпаторно определяется округлое образование плотной консистенции с гладкой поверхностью, не подвижное. При пальпации возможна некоторая болезненность.
Нужно сразу отметить, что самостоятельно выставить диагноз без помощи специалиста (в данном случае травматолога, хирурга или ортопеда) невозможно, поэтому обратиться к специалистам нужно безоговорочно.
Для правильной формулировки диагноза у больного необходимо уточнить:
- Когда началось заболевание.
- Какой первый симптом он почувствовал.
- Впервые ли у него это состояние?
- Лечился ли больной самостоятельно и чем?
При оценке ответ на вышеперечисленные вопросы можно без труда предположить заболевание и направить пациента на дополнительные инструментальные исследования.
Важно! Только инструментальные исследования позволяют правильно поставить окончательный диагноз.
Инструментальные исследования при грыже под коленом сзади:
- Рентген в двух проекциях – фронтальной и сагиттальной.
- УЗИ – метод не всегда достоверный, он помогает определить количество жидкости в суставе и состояние менисков и связок.
- Компьютерная томография – метод, который позволяет довольно быстро качественно без особых трудностей оценить состояние коленного сустава. Грыжу хорошо видно в сагиттальной плоскости.
Магнитно-резонансная томография – это метод исследования очень близкий к КТ, но делается другим методом. Это исследование тоже позволяет подтвердить диагноз и найти любые изменения в болезненной области.
Лечение такого сложного заболевания исключительно комплексное:
- Хирургическое лечение – метод оперативного вмешательства, позволяющий удалить новообразование (кисту).
- Консервативное лечение – метод общего и местного лечения, который снимает воспалительный процесс.
Одним из популярных консервативных методов лечения является пункция кисты. К большому сожалению, этот метод не приносит длительного улучшения, поэтому лучше и надёжнее использовать оперативный метод при тяжелом течении болезни, а при лёгком – местное (Димексид+Анальгин+Дексаметазон, гель Диклофенак) и общее (Ибупрофен, Диклофенак в/м).
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Современной медицине известно огромное количество заболеваний, при которых скапливается жидкость в коленном суставе. В случае промедления в лечении, следствием этого процесса может стать нарушение двигательной функции.
Прочная непроницаемая соединительнотканная синовиальная оболочка окружает костный сустав и сухожилия мышц в колене. Она служит для ограничения подвижности сочленения и для предохранения его от возможных повреждений. С помощью эпителиальных клеток внутреннего слоя оболочки внутрь суставной щели секретируется специальная жидкость, являющаяся смазочным материалом для контактирующих в ходе движения ног хрящевых поверхностей и гасящая внешние удары.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Отсутствие жидкости в коленном суставе и ее избыток считают патологией, т.к. это является нарушением нормального функционирования сочленения и вызывает различной интенсивности болевой синдром.
Скопление жидкости в коленном суставе вызывает воспаление синовиальной оболочки, которое называют «синовитом». Причины его развития бывают разные:
- Воспаление асептическое. Характеризуется тем, что в результате лабораторных исследований жидкости, в ней не обнаруживается патогенных микроорганизмов и гноя. Оно может проявиться после травмы колена. Также может проявиться как следствие острой вирусной инфекции при реактивном артрите или после переохлаждения. Либо может стать следствием скопления в суставной сумке колена продуктов обмена веществ (при подагре — кристаллов мочевины).
- Воспаление гнойное. Характеризуется проникновением в сустав патогенных микроорганизмов и их размножением. Гнойный артрит бывает дизентерийным, туберкулезным, хламидийным, стафилококковым или гонорейным. Часто причиной гнойного воспаления являются травмы колена тяжелой степени.
- Воспаление иммунное. Характеризуется тем, что появление избыточной продукции синовиальной жидкости проявляется в ответ на поражение эпителия патологическими иммунными комплексами (при ревматизме, ревматоидном артрите или тяжелой аллергической реакции).
Клинические симптомы жидкости в коленном суставе следующие:
- значительное увеличение размера ноги в колене;
- ограничение двигательной функции (сковывающие ощущения при попытках полностью согнуть ногу);
- плотно-эластичная на ощупь припухлость вокруг колена;
- испытание болевых ощущений при движениях ногой;
- покраснение кожи или появление ощущения ее горячей.
Лечение в острый период заболевания начинают с предоставления поврежденной конечности максимального покоя. При этом рекомендуют ногу держать в полусогнутом положении, подкладывая под нее мягкий валик или высокую подушку для расслабления мышц.
В комплексное лечение синовитов, при которых собирается жидкость в коленном суставе, входят:
- Применение обезболивающих средств внутрь и наружно в виде гелей или мазей (парацетамол, сабельник, кеторол).
- Принятие нестероидных противовоспалительных препаратов для уменьшения боли и интенсивности патологического процесса. (ибупрофен, вольтарен, индометацин, напроксен, нимесулид).
- Применение стероидных препаратов при иммунокомплексном воспалении. Они способствуют уменьшению выработки воспалительной жидкости.
При лечении гнойных артритов используют системную и внутрисуставную антибактериальную терапию. Выбор препарата производят в зависимости от видов патогенных микроорганизмов и их чувствительности.
При лечении асептических синовитов рекомендуют сухое тепло, а также компрессы на основе ихтиола, димексида и растительных средств (мед, капустный лист, лаконос).
При травме, которая провоцирует собрание излишнего количества жидкости в коленном суставе, используют прохладные примочки.
При лечении гнойных синовитов прикладывают мази, в составе которых имеются антисептические, антибактериальные и рассасывающие компоненты.
Откачка жидкости из коленного сустава производится в процессе пункции сустава, после чего в него вводят антибиотик или стероидное противовоспалительное средство. Жидкость в коленном суставе нельзя игнорировать, поскольку заболевание может принять хроническую форму и привести к нарушению двигательной функции сустава.
Когда возникает боль в ноге от бедра до колена, причины этого симптома могут быть самыми разными. Тяжесть в нижних конечностях, болезненные ощущения различной интенсивности, локализации и характера — это актуальная проблема для большинства людей, как малоподвижных, так и ведущих активный образ жизни.
С такой жалобой к врачам в разные периоды жизни обращаются более трети населения земного шара. Боли могут быть спровоцированы сидячим образом жизни, застойными явлениями в сосудах или наоборот способны возникать вследствие длительного физического перенапряжения мышц ног, растяжений или разрывов связок. Болезненные ощущения часто свидетельствуют о развитии хронического заболевания или острого воспалительного процесса в суставах, сосудах, мышцах и сухожилиях, лимфатических узлах. Этот, на первый взгляд, совершенно несущественный симптом требует обязательной консультации специалиста.
Локализация боли в ноге от бедра до колена совершенно не свидетельствует о том, что искать причины патологических изменений необходимо в той же области. Множество нервных окончаний, которые охватывают все тело неразрывной сетью, могут создавать впечатление повреждения нижних конечностей, когда настоящая причина болевых ощущений кроется совершенно в другом месте.
Болевые импульсы, возникающие при ходьбе, физическом напряжении или в состоянии покоя, могут исходить от:
- кожных покровов и подкожной клетчатки;
- мягких тканей, мышц;
- суставов и костей, сухожилий;
- лимфатических узлов;
- крупных артерий;
- поверхностных и глубоких кровеносных вен;
- нервных структур в области поясницы и крестца;
- нервных стволов в области бедра и т. д.
Важно помнить, что не следует заниматься самодиагностикой и назначать себе «подходящую» терапию: это может обернуться только еще большими проблемами со здоровьем, ухудшить возможности своевременного определения имеющегося у пациента заболевания для медика и осложнить составление соответствующей схемы лечения. Определить точные причины и происхождение болевых ощущений и тяжести в ногах от бедра до колена может только врач!
Причины болевых ощущений могут быть различны:
- любые механические травмы костей или мягких тканей (повреждения головки бедренной кости, коленного сустава), полученные в повседневной жизни или в процессе физических тренировок;
- воспалительные гнойно-инфекционные процессы;
- поражения костной ткани, тазобедренного или коленного суставов;
- многие заболевания вен и артерий (варикозная болезнь, тромбофлебит, тромбозы, атеросклероз и др.); патологии нервной системы (грыжи межпозвоночных дисков, остеохондроз и т. д.);
- некоторые другие причины (период беременности, физическое переутомление или метеочувствительность).
Все перечисленные явления и состояния могут спровоцировать регулярные ноющие или внезапные острые боли в ногах от бедра до колена.
Болевые ощущения, причины которых сложно точно определить без консультации специалиста, являются неспецифическим симптомом, то есть становятся одним из признаков широкого круга патологий. Установить фактор, способствующий возникновению боли в нижних конечностях, и поставить правильный диагноз во многом помогает определение субстрата (происхождения) боли. Например, поражение тазобедренного и коленного суставов может свидетельствовать о наличии артрита или артроза, внутрисуставных переломов и трещин.
Поставить конкретный диагноз, основываясь исключительно на наличии болевых ощущений в этой области, их интенсивности, характере, и уточнении локализации, практически невозможно: необходимо исследовать дополнительные симптомы, анамнез (историю болезни) пациента, способствующие конкретному недугу факторы, взять во внимание наследственную предрасположенность, индивидуальные особенности организма и образа жизни человека. Только комплексное обследование специалиста поможет определить истинные причины болей в ногах от бедра до колена, диагностировать имеющуюся патологию и подобрать соответствующую терапию.
Особенно важная роль в диагностике недуга, вызвавшего болевые ощущения в нижних конечностях от бедра до колена, отводится выявлению и анализу дополнительных (сопутствующих) признаков и симптомов. Часто это чуть ли не единственная для специалиста возможность поставить пациенту верный диагноз и начать соответствующее лечение.
При этом сопутствующие симптомы могут быть признаками как одного и того же хронического заболевания или острого воспалительного процесса, так и разных, не связанных между собой недомоганий. Провести дифференциальную диагностику под силу только опытному специалисту.
Чаще всего помимо дискомфорта в области от бедра до колена у больного могут наблюдаться следующие симптомы:
- повышенная температура тела (неспецифический симптом, который сопровождает преобладающее большинство патологических изменений вне зависимости от их характера и локализации);
- синдром хронической усталости;
- отек, который обычно локализуется на небольшом участке: с левой или правой, задней или передней стороны ноги, в области бедра, коленного сустава, таза и т. д;
- появление плотного новообразования в виде опухоли;
- онемение кожи, которое чаще всего ощущается на передней части бедра, снижение чувствительности кожных покровов;
- покраснение кожи в области сосредоточения болевых ощущений (в виде округлого пятна или полосы: вертикальной или горизонтальной, иногда полностью опоясывающей конечность).
Синдром хронической усталости может быть как самостоятельным недугом, так и частым спутником многих других недомоганий, таких как:
- мышечные и суставные боли;
- сонливость или, наоборот, бессонница, беспокойный сон;
- усталость даже после незначительной физической или эмоциональной нагрузки;
- частые головные боли;
- раздражительность и перепады настроения;
- невозможность сконцентрироваться и т. д.;
В большинстве случаев пациент отмечает у себя наличие и других, более характерных для конкретных заболеваний симптомов, которые являются основополагающими в постановке окончательного диагноза.
В некоторых случаях незначительные и редкие боли нижних конечностей могут быть не признаком патологии, а реакцией организма на, например, физическое перенапряжение после интенсивных тренировок или на возобновления занятий спортом после некоторого перерыва, да и просто способны появляться после долгого и активного дня. При этом боли должны проходить самостоятельно после достаточного отдыха.
Иногда дискомфорт возникает у людей с сидячей работой, часто он ощущается страдающими лишним весом. В обоих этих случаях консультация врача желательна, так как есть риск, например, развития варикозного расширения вен, но сначала можно постараться самостоятельно исправить образ жизни в положительную сторону:
- оптимизировать режим питания, отказаться от вредной, чрезмерно жирной или жареной пищи, от блюд с большим количеством специй, полуфабрикатов, заменив их полезной едой, которая легко усваивается организмом;
- заняться посильными видами спорта, чаще гулять пешком на свежем воздухе, вместо пользования лифтом подниматься по лестнице и т. п.;
- полностью избавиться от вредных привычек (употребления спиртных напитков, в том числе слабоалкогольных, и наркотических веществ) или уменьшить влияние никотина на организм;
- своевременно диагностировать и лечить любые воспалительные процессы, хронические заболевания или другие патологии, проходить регулярные медицинские осмотры;
- придерживаться рационального режима труда и отдыха, полноценно восстанавливать силы в выходные, спать достаточное количество времени (не стандартные 7-8 часов в сутки, а столько, сколько требуется организму).
Также способствовать (или оказывать значительное влияние) появлению болезненных ощущений, которые не всегда нуждаются в дополнительном специальном лечении, может:
- прием некоторых лекарственных препаратов (тогда дискомфорт может свидетельствовать о неподходящем медикаменте или быть побочным эффектом), особенно гормональных контрацептивов;
- физиологические гормональные изменения или нарушения (менструации, климакс, половое созревание, период беременности и кормления грудью), которые оказывают значительную нагрузку на организм;
- длительное физическое или эмоциональное переутомление (если медицинским обследованием не выявлено сопутствующих функциональных нарушений сосудов, костной ткани, суставов, нервных структур и т. д.);
- возрастной фактор: пожилые люди иногда отмечают болезненные ощущения в нижних конечностях, которые часто не требуют специального лечения, а кроме того, у ребенка в период активного роста способны возникать незначительные боли;
- пол пациента: женщины чаще мужчин жалуются на дискомфорт в нижних конечностях, потому что носят высокие каблуки (дополнительная нагрузка), испытывают частые колебания гормонального фона, принимают гормональные препараты;
- индивидуальная реакция организма на смену погодных условий, сезонные факторы (симптом чаще встречается в летнее время года);
- периодические боли после давних переломов или травм нижних конечностей;
- и некоторые другие состояния.
При этом, отмечая регулярные болезненные ощущения в нижних конечностях выше колена, даже при отсутствии других тревожных симптомов необходимо проконсультироваться с врачом.
Возникновение острых болей значительной интенсивности практически всегда свидетельствует о серьезных нарушениях в организме, часто требующих срочного медицинского вмешательства и несущих значительную угрозу жизни или здоровью пациента.
Например, сильными болями различной локализации сопровождаются любые тяжелые травмы, и, если отойти от области травматологии и хирургии, «острый живот» — это комплекс симптомов, требующих неотложной помощи специалиста, в том числе любые внутренние кровотечения, сердечные приступы или гипертонические кризы.
Появление острых болезненных ощущений, локализующихся в нижних конечностях в области от бедра до колена, может свидетельствовать:
- об острых воспалительных процессах, нагноениях;
- о травматических повреждениях (при этом боль может возникать не в момент получения повреждения, а значительно позже) костей, суставов, мышц, сухожилий, связок и других структур области нижних конечностей от бедра до колена;
- о развитии острой формы тромбофлебита — образовании тромбов в венах;
- о прогрессирующей межпозвоночной грыже — увеличение в размерах, нестабильность образования.
Межпозвоночная грыжа — одна из патологий, которая характеризуется, в числе прочего, острыми болями в нижних конечностях (тянет задняя часть бедра, область ниже колена, поясница). Дискомфортные ощущения усиливаются во время чихания или кашля, при сидении или попытках наклонов. На поражение нервных окончаний указывают дополнительные симптомы:
- онемение паховой области и ног;
- сложности в координации движений (главным образом нарушения походки);
- иногда — невозможность контроля дефекации, нарушения или затрудненность мочеиспускания;
- слабость движений (в особенно тяжелых случаях — полный или частичный паралич).
Межпозвоночная грыжа не проявляет себя какими-либо симптомами, однако острая боль в бедре является серьезным признаком ухудшения состояния и, возможно, защемления нервных окончаний. Даже при наличии одного только этого симптома следует срочно (в течение 24 часов) обратиться за медицинской помощью (к нейрохирургу или вызвать бригаду медиков): промедление может привести к необратимым изменениям.
Состояние, которое характеризуется не только острой болью в нижних конечностях, но и задержкой мочеиспускания, утратой контроля дефекации и нарушением координации движения, часто требует безотлагательного хирургического вмешательства.
В легких случаях (или в период ремиссии) достаточно эффективна классическая, консервативная терапия, которая включает в себя:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- массаж, лечебную физкультуру и разогревающие процедуры;
- ношение специального корсета;
- прием противовоспалительных лекарственных средств и обезболивающих препаратов.
Не менее опасен воспалительный процесс с наличием тромбов (сгустков крови) в поверхностных или глубоких венах (тромбофлебит). Провоцирующими патологию факторами могут быть:
- наследственная предрасположенность;
- изменение состава крови;
- сложные хирургические вмешательства;
- осложнения после инсульта;
- местное (из-за постоянного ношения сдавливающих повязок или тесной одежды) или общее (при сердечной недостаточности) замедление тока крови;
- значительная кровопотеря и многие другие причины.
Тромбофлебит часто возникает на фоне варикозного расширения вен. Кроме болезненности в месте поражения вены (преимущественно в тазобедренной области или нижних конечностях), при тромбофлебите возникают следующие симптомы:
- повышение температуры тела до 38°С;
- общая слабость, головокружение, сонливость;
- увеличение лимфатических узлов в паховой области;
- усиление дискомфорта при прощупывании вены, реже — болезненность при движении;
- отечность и покраснение в области поражения.
Лечение тромбофлебита, исключая легкие формы, обязательно проводится в стационаре. Часто пациенту показано иссечение тромбов (хирургическое вмешательство), применение фармацевтических препаратов по назначению врача и восстанавливающая терапия. Прогноз при тромбофлебите напрямую зависит от своевременного выявления заболевания, возраста пациента, локализации поражения, сопутствующих патологий и других факторов.
Внимание! Недопустимо самолечение острых воспалительных процессов. При некоторых состояниях неправильная и несвоевременная терапия может привести к летальному исходу.
В ежедневной медицинской практике чаще встречается ноющая, тянущая, хроническая боль в нижних конечностях, отдающая в ягодицы, бедро, ступни или спину при ходьбе. Болезненные ощущения обычно причиняют человеку дискомфорт на протяжении длительного времени. Ощущения подобного рода не указывают на наличие острых воспалительных процессов, но тоже требуют адекватной терапии и скорейшей (но не срочной, как при резкой боли) консультации врача. Иначе можно дождаться возникновения серьезных осложнений, которые обычно приносят гораздо больше проблем, чем незначительные, но регулярные боли в нижних конечностях.
Если нога тянет, ноет, но сильный дискомфорт отсутствует, это может свидетельствовать:
- о физическом переутомлении мышц;
- о варикозном расширении вен нижних конечностей;
- об остеохондрозе позвоночника;
- о дегенеративных изменениях в суставах;
- о туннельном синдроме.
Разновидностью ноющей боли является тяжесть в ногах. Неприятное ощущение, которое хорошо знакомо многим, часто сопряжено с нарушением кровообращения, скоплением жидкости и застоем крови. Ноющая боль внешней или внутренней поверхности нижних конечностей, верхней, задней или боковых частей может быть одним из симптомов патологий:
- почек (острая или хроническая почечная недостаточность, нефротический синдром);
- сердечно-сосудистой и кровеносной систем (атеросклероз, хроническая сердечная недостаточность, эндартериит);
- суставов (подагра, артрит и т. д.);
- позвоночника.
Подобными болями могут характеризоваться нарушения оттока жидкости из лимфатических сосудов, сахарный диабет и другие заболевания.
Хроническая боль, локализующаяся в нижних конечностях — это один из признаков остеохондроза позвоночника на поясничном уровне. Именно на этот отдел опорно-двигательной системы обычно приходится наибольшая нагрузка в повседневной жизни (например, длительное сидение, особенно в неудобных позах) и оказывают значительное влияние: наличие лишнего веса, слабая двигательная активность и плоскостопие.
Ноющие боли, онемение, усиление дискомфорта при незначительной физической нагрузке, кашле или чихании, резких движениях, быстрая утомляемость, головокружения, головные боли, шум в голове, мелькание черных точек («мушек») перед глазами и периодические обмороки — все это типичные симптомы остеохондроза. При осложнениях могут возникнуть: атрофия мышц, затрудненность мочеиспускания, нарушения контроля дефекации. Подобные симптомы уже требуют срочной помощи специалиста.
Лечение остеохондроза назначается сугубо индивидуально. Терапия может предполагать инъекции, применение противовоспалительных препаратов, спазмолитиков, иммуномодуляторов и других лекарственных средств по усмотрению врача. Пациентам часто назначаются физиотерапевтические процедуры, массажи, восстанавливающая терапия и лечебная физкультура, в некоторых случаях требуется хирургическое вмешательство.
Под диагнозом дегенеративные изменения суставов может скрываться целый комплекс врожденных или приобретенных патологий, хронических и острых воспалительных процессов: артроз, разрыв межменисковых связок, артриты, опухолевые заболевания.
Диагностика, как и клиническая картина, в каждом конкретном случае различаются, поэтому при наличии любых следующих симптомов необходима консультация специалиста:
- судорожные ощущения в суставах;
- отеки болезненной области;
- периодические признаки интоксикации организма;
- щелчки при сгибании суставов;
- припухлости, покраснение кожных покровов;
- усиление болезненности при прощупывании;
- нарушения остроты зрения, постоянная краснота глаз;
- выраженные новообразования, которые прощупываются при пальпации.
При всем многообразии симптомов и сложности клинической картины, определить конкретное заболевание и назначить адекватную терапию может только специалист.
Компрессионно-ишемическая невропатия (туннельный синдром), локализующаяся в области бедра, чаще всего свидетельствует о патологиях забрюшинного пространства. При дополнительном обследовании могут обнаружиться опухоли, абсцессы, гематомы.
Лечение при отсутствии осложнений чаще всего назначается симптоматическое, то есть терапия направлена в первую очередь на снятие симптомов:
- уменьшение болей, которые характеризуются значительной продолжительностью, возникают даже в дневное время и в состоянии покоя;
- улучшение двигательной активности поврежденного сустава;
- устранение отеков и предупреждение осложнений или (при хроническом течении болезни) обострений.
Терапия предполагает использование гормональных препаратов, инъекций хлористого кальция, витаминных комплексов и противовоспалительных лекарственных средств. Пациенту часто назначаются тепловые физиотерапевтические процедуры для разработки поврежденного сустава, рефлексотерапия, нормализующая функции нервной системы, лечебная физкультура (индивидуально, в зависимости от характера течения болезни).
Важную роль в лечении занимает коррекция образа жизни больного. По возможности необходимо максимально уменьшить нагрузку на больную область и устранить так называемые стереотипные движения, которые и привели к возникновению патологии.
При болезненных ощущениях в ногах, сзади, сбоку или спереди, с правой или левой стороны снять симптомы поможет соответствующая диагностированному заболеванию медикаментозная терапия и, при необходимости, физиотерапевтические процедуры. Прежде чем начинать какое-либо лечение, следует проконсультироваться со специалистом на предмет определения (конкретизации) патологии.
Внимание! Лечить нужно не боль в ногах, а причины дискомфорта — конкретное заболевание, воспаление или патологию, — но не только симптомы.
Если дискомфорт не вызван острыми воспалительными процессами или хроническими патологиями и является причиной, например, переутомления, то быстро облегчить боль и эффективно снять усталость в домашних условиях помогут следующие способы:
- Теплые ванны с добавлением отваров лекарственных трав: липы, календулы, ромашки, коры дуба, крапивы, мяты и др. Сухие части растения (или нескольких растений) необходимо залить горячей водой, накрыть крышкой и оставить на 15-20 минут. Затем отвар остужают до комнатной температуры и принимают ванны.
- Компрессы для участков дискомфорта. Несколько кубиков льда следует завернуть в марлю или другую чистую ткань и массажными движениями протирать болезненные места несколько минут.
- Легкий массаж. Время от времени полезно делать самомассаж с применением эфирных масел или кремов. Процедуру следует проводить легкими осторожными движениями. Сильная боль уходит уже через 10-15 минут манипуляций.
- Самый известный способ облегчить тяжесть в ногах — это принять горизонтальное положение и поднять ноги выше уровня сердца. Такое положение быстро нормализует кровоток и избавит от дискомфорта.
Внимание! Некоторые способы (например, прикладывание льда) могут быть противопоказаны при определенных заболеваниях, поэтому прежде, чем применять какие-либо советы на практике, необходимо обязательно исключить наличие противопоказаний.
Хорошо помогает мятный состав от тяжести и болезненных ощущений в ногах, тканях и суставах, который можно приготовить самостоятельно. Для этого необходимо смешать 1 ч. л. любого крема без добавок (подойдет обычный детский) с 3 каплями эфирных масел мяты, лаванды и чайного дерева. Хорошо добавить в состав масло зверобоя, тыквы или виноградных косточек. Использовать смесь следует небольшими порциями, мягко втирая в кожу.
Когда болит нога от бедра до колена, избавиться от дискомфорта (если он вызван усталостью, а не различными хроническими заболеваниями и острыми воспалительными процессами) поможет спиртовая настойка, которую необходимо втирать 2 раза в день (утром и вечером) на протяжении четырех недель. Для ее приготовления потребуются по 50 г агавы, жгучего перца, сала барсука, скипидара и костного мозга голени домашнего скота, 2 ст. л. йода, ½ л водки и 200 мл камфорного масла. Все ингредиенты следует смешать в стеклянной посуде и оставить в теплом и темном месте на 5 дней, а затем процедить.
Важно знать, что нельзя применять какие-либо кремы или делать массаж при выраженных дерматологических проблемах (высыпаниях, покраснениях кожных покровов). В этом случае необходима консультация терапевта и других специалистов по его направлению.
Профилактические мероприятия от болей, локализация которых — поверхность ноги от бедра (в простонародье — ляшка) до колена, включают в себя:
- предупреждение переутомления ног (по возможности);
- обязательный переход на ношение удобной обуви;
- занятия посильными видами спорта или частые прогулки пешком на свежем воздухе;
- рациональное питание;
- своевременное диагностирование и лечение имеющихся заболеваний;
- прохождение регулярных медицинских осмотров;
- следование рекомендациям лечащего врача.
Женщинам следует иногда отказываться от высоких каблуков, отдав предпочтение удобным лодочкам или кроссовкам. Необходимо делать профилактические массажи или ножные ванночки, а главное — при первых же тревожных симптомах обязательно обращаться за консультацией к специалисту.
Когда в подколенной ямке накапливается синовиальная жидкость, развивается киста Бейкера коленного сустава. Такая патология чаще всего возникает у пенсионеров из-за возрастной деградации костных сочленений, а также у людей зрелого возраста, чья работа связана с физическими перегрузками, силовыми видами спорта. Дети страдают данным заболеванием намного реже, в основном это малыши до 7 лет. Важно своевременно начать его лечение, чтобы избежать осложнений.
Она носит имя английского доктора У. Бейкера, изучавшего особенности новообразований под коленом. Врачи называют недуг и бурситом. Выпячивающаяся киста напоминает также грыжу. Синовиальная жидкость выполняет функцию смазки. У здорового человека в подколенной сумке ее быть не должно. Однако когда сустав воспаляется, она начинает интенсивно вырабатываться. Сначала в подколенной области образуется маленькая шишка размером с вишенку. Постепенно эластичное уплотнение увеличивается, становясь доброкачественной опухолью с куриное яйцо, а то и больше, около 10 см.
Одиночная подколенная киста Бейкера представляет собой единую полость. Встречаются и множественные опухоли, состоящие из нескольких маленьких уплотнений. Поскольку новообразование оказывает давление на окружающие мягкие ткани, кровеносные сосуды, нейроны, появляется обширный отек. Из-за этого у человека возникают проблемы с ходьбой. Ему трудно подниматься по лестнице, садиться, вставать, так как каждое движение коленного сустава причиняет боль.
Если воспалительный процесс не лечить, возникает риск разрыва новообразования, и тогда синовиальная жидкость может излиться в мягкие ткани.
Согласно принятой классификации, врачи диагностируют 4 вида кист Бейкера:
- Первый тип опухоли отличается вытянутой формой. В ее середине имеется утолщение.
- Для второго типа характерна Х-образная конфигурация. Пространство новообразования полностью занято синовиальной жидкостью.
- Киста третьего типа похожа на изогнутый полукругом серп. Полость ее заполнена жидкостью не до конца.
- Опухоль четвертого типа напоминает гроздь винограда и по своим размерам является самой большой.
Наиболее распространенные причины возникновения такой патологии:
- удары, вывихи, подвывихи коленного сустава;
- хроническое воспаление его оболочек;
- избыточные спортивные тренировки;
- дегенеративные процессы в менисках;
- растяжения сухожилий;
- истончение хрящевых тканей и др.
В любом из этих случаев синовиальная жидкость продуцируется в избыточных количествах и скапливается позади коленного сустава. Однако иногда киста возникает, когда он даже совершенно здоров. Мешочки с синовиальной жидкостью образуют своего рода туннель, по которому она стекает в коленную полость. Такая причина болезни встречается в основном у малышей. У них патология может возникнуть и из-за аутоиммунных заболеваний.
Но все же чаще всего развитие кист Бейкера провоцируют травмы, воспаления и возрастная изношенность костных сочленений. Особенно велик риск появления данной болезни у тучных людей, чьи суставы испытываются на прочность многолетним непомерным весом собственного тела. Подколенные кисты нередко являются следствием таких заболеваний, как:
- ревматоидный артрит;
- хронический синовит;
- хронический остеоартрит;
- остеоартроз;
- подагра;
- гемофилия;
- псориаз.
Внешне подколенные кисты представляют собой упругие уплотнения (см. фото). Увидеть их не составляет особого труда, даже если они поначалу маленькие. Однако на ранней стадии развития опухоли многие люди долго не подозревают, что это патология, поскольку симптомы болезни отсутствуют. Только когда она достигает значительных размеров, человек ощущает, что у него появилось новообразование.
Увеличивающаяся киста заявляет о себе отеком и болями. В дальнейшем эти симптомы проявляются все отчетливее:
- покраснение подколенной ямки усиливается;
- постепенно отек охватывает весь сустав;
- боли становятся острыми;
- локально повышается температура;
- подвижность сустава ограничивается;
- походка обретает осторожный, неуверенный характер;
- тактильная чувствительность конечности снижается из-за того, что опухоль все больше сдавливает нейроны.
В редких случаях кисты Бейкера по не выясненным до конца причинам исчезают самостоятельно, безо всякого лечения. Но гораздо чаще опухоли, достигнув определенных размеров, перестают увеличиваться и длительное время резко снижают качество жизни человека. При этом возникают новые признаки прогрессирования патологии:
- покалывания, мурашки в ноге;
- частичное онемение конечности;
- боль в икроножных мышцах не только при ходьбе, но и в состоянии покоя;
- внезапные судороги.

Но даже если это и не произойдет, нельзя исключать других опасных осложнений. Из-за отложения солей стенки опухоли становятся плотными и еще больше давят на окружающие ее ткани, особенно при сгибании колена. Приседать человек практически не может. Боль значительно усиливается и становится постоянной. Кроме того, поскольку киста сдавливает сосуды и затрудняет свободный отток венозной крови, по этой причине могут возникнуть:
- гнойный артрит;
- варикоз;
- тромбофлебит;
- тромбоз с возможным отрывом тромба.
Берут ли в армию с кистой Бейкера? Это зависит от стадии заболевания. Если сустав сгибается и разгибается без усилий и болевых ощущений, такой диагноз не является основанием для освобождения от военной службы. Но если во врачебном заключении зафиксированы ограничения двигательной функции сустава, составляющие не менее 60 угловых градусов при сгибании и не более 175 угловых градусов при разгибании (или только в одном направлении), призывник зачисляется в группу «В». Согласно ст. 65, он считается ограниченно годным к службе, то есть свободным от ее несения в мирное время, но годным в случае войны.
Проверить при первых же подозрительных симптомах, есть киста Бейкера коленного сустава или нет, можно самостоятельно. Нужно сесть, поставить обе ноги на пол под прямым углом, и, расслабив их, прощупать пальцами мягкие ямки под коленями. Обнаружив плотную шишку в одной из них, можно предположить наличие кисты. К какому врачу обратиться, чтобы установить точный диагноз? К хирургу, ортопеду или травматологу.
Обследование у врача тоже начинается с пальпации подколенных ямок, проверки амплитуды движения сустава, выяснения возможных причин болезни. Подозрение на кисту Бейкера проверяется лабораторными и инструментальными методами диагностики. Это:
- анализы крови, мочи;
- УЗИ коленного сустава;
- рентгенография;
- диафаноскопия;
- компьютерная или магнитно-резонансная томография;
- пункция и бактериологический анализ внутрисуставной жидкости.
Анализы крови, мочи могут подтвердить наличие воспалительного процесса, гноя в суставе, доброкачественность патологии. УЗИ позволяет определить размеры кисты, стадию ее развития. Рентгеновский снимок дает возможность оценить состояние тканей в области воспаленного сустава и провести дифференциальную диагностику, чтобы исключить артроз, опухоли другой природы.э
С помощью диафаноскопии, когда киста просвечивается лучами яркого света, врач определяет, заполнена ли она жидкостью. Ее анализ дает ответ на вопрос, имеется ли нагноение в опухоли. Наконец, томография как наиболее информативный метод исследования позволяет окончательно уточнить диагноз и причины заболевания.
Если новообразование небольшое и не мешает пациенту при движениях, рекомендуется сначала провести ее мониторинг. В течение нескольких месяцев наблюдения она может исчезнуть, остаться без изменений или увеличиться. При развитии опухоли приступают к консервативным методам терапии. Какой врач лечит кисту подколенной ямки? Чаще всего это хирург районной поликлиники. Ортопед есть далеко не в каждом медицинском учреждении. Если киста стала следствием ушиба колена, лучше обратиться к травматологу.
Медикаментозное лечение кисты Бейкера коленного сустава должно быть комплексным — с помощью лекарственных средств и для внутреннего употребления, и для наружного применения. Чем лечить воспалительный процесс и болевой синдром, обусловленные этим заболеванием?
Наиболее эффективными медикаментами являются:
- на начальной стадии болезни — противовоспалительные средства Найз, Ибупрофен, Индометацин (таблетки), Мовалис (инъекции), Вольтарен эмульгель;
- при тяжелом течении заболевания — гормональные препараты Гидрокортизон, Дипроспан (иногда в комбинации с анестетиками Лидокаином или Прокаином);
- миорелаксант Диазепам, снимающий мышечные спазмы.
Однако лечение таблетками, гелями оказывается малоэффективным, так как они снимают боли, отеки лишь на непродолжительное время, а киста как была, так и остается. Более действенна пункция новообразования. Если опухоль большая и наполнена внутрисуставной жидкостью, ее откачивают в ходе этой малоинвазивной процедуры с помощью прокола иглой, а затем вводят гормональные препараты. Но и данный метод лечения далеко не всегда успешен: синовиальная жидкость в 50–60% случаев накапливается снова.
Вылечить заболевание чаще всего помогает только операция.
Показания к хирургическому вмешательству:
- большие размеры новообразования;
- сильные боли, резкое ограничение движений;
- быстрое прогрессирование болезни;
- частые рецидивы недуга.
Хирург делает небольшой надрез, и в подколенную ямку вводит прибор артроскоп, с помощью которого удаляет опухоль вместе с капсулой. В послеоперационном периоде восстановить функции коленного сустава помогают ортопедические средства (фиксаторы, бандажи, ортезы), физиопроцедуры (электрофорез, биорезонансная терапия, амплипульс, магнитное поле), массаж, лечебная гимнастика.
источник