До окончания 2013 года для лиц призывного возраста грыжа пищеводного отверстия диафрагмы и армия были несовместимы без уточнения деталей заболевания. С 01.01.2014 года внесены поправки в статьи Расписания болезней, поэтому ряды вооруженных сил пополнились юношами, признанными годными к службе в некоторых видах военных подразделений.
С 01.01.2014 года внесены поправки в статьи Расписания болезней, поэтому ряды вооруженных сил пополнились юношами, признанными годными к службе в некоторых видах военных подразделений.
Грыжа пищеводного отверстия диафрагмы (ГПОД) относится к редко выявляемым патологиям. Причиной могут стать: искривление позвоночника, чрезмерные физические нагрузки, надрывный кашель или рвота, врожденные дефекты и другие болезни, повышающие внутрибрюшное давление.
Военная комиссия оценивает категорию годности в зависимости от выраженности выпячивания и нарушений функций внутренних органов. В связи с этим помимо ЭФГДС для подтверждения грыжи требуются результаты рентгеноскопического исследования с укладкой в позе Тренделенбурга. К достоверным признакам ГПОД относятся расположение входного отверстия желудка на расстоянии менее 38 см от резцов по эндоскопии и выявление смещения кардиального отдела по рентгеноскопии.
Призывник признается ограниченно годным и зачисляется в запас (категория В) по следующим пунктам статьи 60:
- Пункт «в» — ГПОД 2 степени, когда кардиальное отверстие расположено над диафрагмой.
- Пункт «б» — ГПОД 3 степени, при которой, кроме грудного отдела пищевода и кардии, в грудной полости определяют дно или тело желудка, реже его антральную часть.
Если кардия не уходит выше пищеводного отверстия диафрагмы, то признают 1 степень ГПОД. В этом случае согласно пункту «г» статьи 60 Расписания болезней юноша призывается к службе в войсках по категории Б-4.
Исключение составляют лица, проходящие службу по контракту. При грыже 2-3 стадии они призываются к исполнению военной обязанности с ограничениями, а при 1 стадии признаются годными.
Военная комиссия оценивает категорию годности в зависимости от выраженности выпячивания и нарушений функций внутренних органов.
Льготы по переносу сроков призыва не по медицинским показаниям перечислены в 24 статье федерального закона № 53. В случаях, когда с хиатальной грыжей рекомендовано хирургическое вмешательство, отсрочка предоставляется на срок от 6 до 12 месяцев с присвоением категории Г. Решение об оперативном лечении принимается профильным специалистом при наличии следующих показаний:
- Выраженные клинические проявления ГПОД, ограничивающие жизнедеятельность (боли, затруднение продвижения пищи по пищеводу).
- Рефлюкс-эзофагит, отягощенный явлениями стенокардии или пищеводом Баррета, либо неподдающийся консервативному лечению.
- Осложнения ГПОД (ущемление, кровотечение, стриктура пищевода, легочные осложнения).
По истечении времени отсрочки годность к прохождению воинской обязанности определяется по результатам повторного медицинского осмотра. Освидетельствуемого признают годным к службе в случае достижения удовлетворительных результатов операции.
Если грыжа пищеводного отверстия сочетается с гастритом, холециститом, дивертикулезом толстого кишечника, язвенной, желчнокаменной или гастроэзофагеальной рефлюксной болезнями, а также другими патологиями желудочно-кишечного тракта, то категория Г предусмотрена на период стационарного лечения острых или обострения хронических заболеваний.
источник
Здравствуйте! Подскажите пожалуйста годен ли я к службе в армии с таким диагнозом: «Скользящая аксиальная кардиальная грыжа пищевого отверстия диафрагмы»
Делал рентгеноскопию пищевода. В расписании болезней грыжа ПОД- категория «В», а на комисии врач, полистав книжку и позвонив в краевую комиссию, сказал, что берут с таким диагнозом. Что мне делать?
ну что? никто не подскажет что-ли?
Дождитесь ответа, чем больше вы пишете в своей теме, тем дальше она отодвигается и тем позже вы получите ответ











Вы можете надеяться на освобождение от призыва, зачисление в запас и получение военного билета. Но к сожалению, в военкоматах этот диагноз очень не любят.
Ваша статья 60-я Грыжи
При наличии грыжи освидетельствуемым по графам I — IV расписания болезней предлагается хирургическое лечение. После успешного лечения они годны к военной службе.
Основанием для применения настоящей статьи являются неудовлетворительные результаты лечения (рецидив заболевания) или отказ от лечения, а также противопоказания для его проведения.
К пункту «а» относятся:
повторно рецидивные, больших размеров наружные грыжи, требующие для вправления ручного пособия или горизонтального положения тела либо нарушающие функцию внутренних органов;
диафрагмальные грыжи (в том числе приобретенная релаксация диафрагмы), нарушающие функцию органов грудной клетки или с частыми (2 и более раза в год) ущемлениями;
невправимые вентральные грыжи.
Однократный рецидив грыжи после хирургического лечения не дает оснований для применения пункта «а».
К пункту «б» относятся:
грыжи пищеводного отверстия диафрагмы, не сопровождающиеся указанными в пункте «а» нарушениями, при удовлетворительных результатах лечения;
умеренных размеров рецидивные наружные грыжи, появляющиеся в вертикальном положении тела при физических нагрузках, кашле;
вентральные грыжи, требующие ношения бандажа.
К пункту «в» относятся грыжи при наличии грыжевых ворот, положительного симптома кашлевого толчка, а также отсутствии грыжевого мешка и его содержимого.
Небольшая (в пределах физиологического кольца) пупочная грыжа, предбрюшинный жировик белой линии живота, а также расширение паховых колец без грыжевого выпячивания при физической нагрузке, натуживании не являются основанием для применения настоящей статьи, не препятствуют прохождению военной службы, поступлению в военно-учебные заведения и училища.
Поэтому несправедливое решение военкомата следует обжаловать в суде. За подробностями рекомендую обратиться на наш юридический форум.
источник
Всегда бесплатная юридическая помощь:
- Мск: 8 (499) 703-35-33 доб. 579
- СПб: 8 (812) 309-06-71 доб. 231
- Общий: 8 (800) 555-67-55 доб. 206
В заботе о собственном здоровье нет ничего предосудительного, поэтому без стеснения необходимо консультироваться по вопросам призыва в армию с установленным заболеванием. Если призывник имеет право получить временное освобождение или освобождение бессрочное от службы, то этого права никто не сможет его лишить. Однако приходится признавать, что военная комиссия зачастую не старается соблюдать права призывника, поэтому каждый должен заведомо знать, на что он может рассчитывать при прохождении медицинского осмотра. Серия вопросов посвящена грыжам в их самых популярных проявлениях.
Несмотря на то, что выпячивание органа из занимаемой области связано с определенным риском, ответ на вопрос, берут ли в армию с грыжей, в крайних случаях будет отрицательным. Добиться освобождения от службы будет достаточно тяжело. Исключения составляют только критические случаи, при которых наблюдаются серьезные видоизменения некоторых отдельных органов, возникновение целой плеяды грыж, длительное течение болезни.
По статистике, подавляющее большинство юношей с диагнозом грыжа либо признаются годными и им предоставляются особые условия, либо временно не годными и отправляются на лечение, и лишь небольшое количество призывников может надеяться на присвоение категории «В».
Грыжа на позвоночнике может быть локализована в любом отделе. Она представляет собой вытекание желеобразного вещества межпозвоночного диска через фиброзное кольцо. Опасность заключается в том, что деформированные диски могут привести к защемлению нерва.
Однако призывник, страдающий легкой формой, не нарушающей процесс жизнедеятельности человека, считается годным и призывается в армию с категорией «Б». Более сложные случаи рассматриваются в персональном порядке. Зачастую призывник получает отсрочку для того, чтобы в специализированном учреждении заняться лечением недуга.
Освободить юношу от армии при таком диагнозе могут лишь дополнительные факторы, которые приводят к серьезным осложнениям.
- Нарушение функций мышц.
- Потеря или значительный спад чувствительности.
- Увеличенные размеры грыжи.
- Отказ от операции.
Более легкая форма течения болезни названа грыжей Шморля. Она заключается в том, что деформированный под действием больших нагрузок диск начинает проникать в губчатое вещество. В итоге данный процесс приводит к ограничению движения.
Для лечения грыжи Шморля оперативного вмешательства не требуется. Курс лечения содержит занятия ЛФК, поэтому с данным диагнозом возьмут в армию, после предоставления отсрочки для лечения. Нельзя утверждать, что не было ни одного случая освобождения от армии. Но для этого должны быть очень веские доводы, подтвержденные лечащим врачом.
Берут ли в армию с грыжей шморля? Да, берут.
При чрезмерных нагрузках может образовываться паховая грыжа. Она характерна выпячиванием грыжевого мешка наружу между мышцами пахового кольца. Обычно болевыми ощущениями этот вид грыжи не сопровождается, но в течение длительного времени считалось, что с паховой грыжей призывника освобождают от несения службы.
Подобные грыжи бывают вправимыми и невправимыми. Если невозможно исправить область кишки в полость, это приводит к осложнениям, так как фактически происходит ее передавливание. В таком случае требуется срочная операция.
На современном этапе модернизированных подходов в лечении паховую грыжу вправляют, а дренаж усиливают специальным имплантом, поэтому после квалифицированного лечения парня с паховой грыжей обязательно возьмут служить в определенные войска. Исключением являются случаи, когда по некоторым причинам не может быть проведена операция.
Отличается пупочная грыжа от паховой лишь областью локализации грыжевого мешка. В данном случае он выпячивается в районе пупка, проникая между мышцами пупочного кольца.
Вердикт военной комиссии относительно призывников с пупочной грыжей абсолютно идентичный. В большинстве случаев парня могут взять с ограничениями или дать отсрочку для операции. Если же больной отказывается от операции, грыжа чрезмерно велика или во время медицинского осмотра произошло обострение болезни, то комиссия выдаст военный билет на руки.
Пищевод располагается одновременно в двух полостях, разделенных диафрагмой. Его проход через диафрагму обеспечен с помощью пищеводного отверстия. Ослабление мышц этого отверстия приводит к выпячиванию части пищевода в полость грудной клетки. Так образуется еще одна грыжа.
Больной может почувствовать боль, похожую на боли в сердце. Если они носят продолжительный характер и не проходят после принятия лекарств, то это свидетельствует о наличии грыжи.
В большинстве случаев обходятся без хирургического вмешательства. Назначаются определенные диеты для стабилизации работы ЖКТ. Что же касается службы в армии, то данное заболевание имеет несколько иную статистику, чем остальные виды грыж. Обычно больной освобождается от службы.
Зачастую результат работы военной комиссии зависит от того, насколько детально вы отнесетесь к посещению военкомата для осмотра. Жалобы непосредственно во время проведения осмотра обычно ни к чему не приводят. Максимум, чего можно добиться, так это более тщательная диагностика заболевания. Поэтому, если симптомы болезни начали проявляться задолго до того, как вас вызвали в военкомат, не теряйте времени и отправляйтесь к врачу. Чем более продолжительным окажется период заболевания, тем больше шансов на то, что комиссия сделает снисхождение.
Все посещения обязательно должны быть зафиксированы, а диагноз записан в амбулаторной карте, иначе можно напроситься на лаконичный и ожидаемый вопрос: «Почему не посещали врача?».
Решающим фактором может служить наличие обострений в определенное последнее время. Например, если предоставить документальные доказательства того, что пять лет назад у вас было обнаружено серьезное заболевание и произошел рецидив, то комиссия даже не будет учитывать этот факт, так как в последние пять лет наблюдалось затишье.
Реально оценивайте свои шансы на успех. Отказ от предложенной операции должен приблизить к получению билета, но на это предвзято посмотрят члены комиссии и при малейшей возможности сразу же направят на службу. Симулировать тоже не стоит, так как большинство грыж ощущается при пальпации, а обман может обойтись еще дороже.
источник
Аксиальная грыжа пищевого отверстия диафрагмы (АГПОД) – одна из самых распространенных патологий желудочно-кишечного тракта (ЖКТ).
Диафрагмой называют основную дыхательную мышцу, которая создает барьер между брюшной полостью и грудной клеткой. В данной разделительной мышце предусмотрено отверстие для пищевода. В норме пищевод должен опускаться вниз через зону грудной клетки, затем пересекать диафрагму и уже в брюшине соприкасаться с желудком. Однако порой случается так, что вследствие различных причин желудок и нижняя часть пищевода через пищеводное отверстие в диафрагме проникают в грудную клетку. Подобное явление и называется аксиальной ГПОД.
Причинами возникновения заболевания могут стать, как врожденные, так и приобретенные факторы:
-
Анатомически сформировавшиеся еще в утробе матери особенности – недостаточная развитость диафрагмы и наличие грыжевых карманов в ней, короткий пищевод или патология под названием «грудной» желудок. Недостаточная эластичность и сила соединительных тканей вследствие ряда заболеваний: геморрой, варикоз, кишечный дивертикулез, плоскостопие, синдром Марфана. Повышение внутрибрюшного давления по причине наличия таких состояний: вздутие живота, затяжные рвоты, задержки стула, брюшная водянка, поднятие тяжелых грузов, обжорство, опухолевидные образования или травмы в брюшной полости, беременность. Возрастные изменения в организме. Сокращение длины пищевода вследствие рефлюкс-эзофагита или рефлюкс-гастрита. Дискинезия ЖКТ. Воспаления и хронические заболевания ЖКТ, двенадцатиперстной кишки, печени и поджелудочной железы. Хронические болезни дыхательной системы, сопровождающиеся постоянным кашлем. Беременность и осложнения в процессе родов. Последние стадии ожирения. Наличие вредных привычек. Осложнения после операций. Воспаления внутренних органов, задевающих диафрагму.
В большинстве случаев АГПОД ничем не выдает своего присутствия. Выявить грыжу у пациентов удается лишь случайно в процессе диагностики другого заболевания.
Но все же у АКПОД существует целый ряд определенных признаков:
-
Постоянная изжога. Частые икания после приема пищи. Отрыжка с кислым привкусом. Ноющая, тупая боль за грудиной, иррадиирующая в спину и под лопатки. Нарушение глотательного рефлекса в процессе приема жидкой еды. Горечь в ротовой полости. Болезненность корня языка. Сиплый голос.
Специалисты выделяют три основные степени АКПОД, основанные на размере и проценте проникновения выпячивания в грудную клетку:
1 Первая степень считается самой легкой и излечимой без операции. Такая стадия заболевания характеризуется перемещением в область грудной клетки абдоминального участка пищевода и фиксации его нижнего сфинктера на уровне с диафрагмой. Желудок в данной ситуации остается в брюшной полости, но плотно упирается в диафрагмальное отверстие. Первая степень АКПОД может проявлять себя изжогой и болями в области чуть ниже серединного края грудины.
2 Вторая степень заболевания характеризуется тем, что складки слизистой желудка проходят в пищевое отверстие диафрагмы и его верхняя часть оказывается в полости грудной клетки. Такая стадия АКПОД проявляется постоянной изжогой (не связанной с приемами пищи), отрыжкой, тошнотой, болями в желудке и проблемами с глотанием.
3 Третья степень АКПОД считается критичной – ее лечение должно происходить безотлагательно. При наличии последней стадии заболевания в грудную полость перемещается практически весь желудок. Больной при этом испытывает постоянные боли в животе и грудине, отдышку, синюшность носогубного треугольника, тахикардию.
Грыжи пищевого отверстия диафрагмы принято классифицировать на:
В свою очередь аксиальные грыжи делятся на:
Само по себе название данного вида ГПОД говорит о том, что такое выпячивание может свободно проникать в полость грудной клетки и обратно в брюшину. Продвижение грыжи зависит от положения тела больного, давления внутри брюшной полости и состояния желудка (пустота или заполненность). Подобный вид грыжи считается менее опасным, нежели фиксированная (параэзофагенальная) грыжа, но его также нужно лечить.
Такая разновидность грыж является менее распространенной, нежели скользящая, но считается более сложным заболеванием. При фиксированной ГПОД сначала часть желудка, а затем и весь его остаток проникает в полость грудной клетки. Отличие данного вида грыжи от других видов заключается в том, что выпячивание происходит при зафиксированном положении сфинктера под диафрагмой, а назад органы брюшной полости вернуться уже не могут.
Параэзофагенальная ГПОД чаще всего приводит к ущемлению грыжи, что считается довольно опасным состоянием. Именно потому при выявлении фиксированного типа выпячивания врачи принимают решение оперировать больного.
Своим названием кардиальная ГПОД обязана кардиальному клапану (сфинктеру), разделяющему пищевод и желудок. При подобной разновидности грыжи в полость грудной клетки над уровнем диафрагмы выходит лишь этот клапан. Такой подвид аксиального выпячивания считается самым распространенным – на него приходится до 90% всех случаев.
Кардиофундальная АКПОД характеризуется проникновением сквозь пищевое отверстие диафрагмы не только сфинктера, но и верхней части желудка. На данный вид выпячивания вместе с субтотальными и тотально-желудочными грыжами приходятся оставшиеся 10% всех скользящих грыж.
В случае отсутствия своевременного лечения ГПОД могут наступить следующие последствия:
-
Гастроэзофагиальный рефлюкс. Пептические язвы. Рубцевой стеноз. Ущемление выпячивания. Разрыв пищевода. Эрозия, кровотечения в пищеводе.
После радикального лечения также возможны осложнения:
источник
Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы (параэзофагеальная, диафрагмальная грыжа) образуется при смещении в грудную полость анатомических структур, которые в нормальном положении размещаются под диафрагмой – абдоминального отрезка пищевода, кардиального отдела желудка, петель кишечника.
Осложненное течение грыжи
Сопряжено с вероятностью развития катарального, эрозивного или язвенного рефлюкс-эзофагита; пептической язвы пищевода; пищеводного или желудочного кровотечения; рубцового стенозирования пищевода; перфорации пищевода; ущемления грыжи, рефлекторной стенокардии. При длительном течении эзофагита повышается вероятность развития рака пищевода.
Параэзофагеальная грыжа может носить врожденный или приобретенный характер. Приобретенные грыжи пищеводного отверстия диафрагмы обусловлены инволютивными изменениями – развивающейся слабостью связочного аппарата пищеводного отверстия диафрагмы. Факторами, увеличивающими риск развития грыжи служат обстоятельства, сопровождающиеся систематическим или внезапное критическим повышением внутрибрюшного давления: хронические запоры, неукротимая рвота, метеоризм, асцит, тяжелый физический труд, одномоментный подъем тяжелого груза, резкие наклоны, тупая травма живота, тяжелая степень ожирения.
Грыжи пищеводного отверстия диафрагмы подразделяют на:
Объем и уровень возвышения над диафрагмой смещаемых участков позволяет разделять их на:
- кардиальные — сквозь пищеводное отверстие диафрагмы проскальзывает только кардиальный сфинктер, отделяющий пищевод от желудка (95% случаев);
- кардиофундальные — характеризуются свободным перемещением верхнего отдела желудка;
- субтотальные и тотально-желудочные — над уровнем диафрагмы оказывается либо большая часть желудка, либо все его тело.
Небольшая грыжа пищеводного отверстия диафрагмы обычно не вызывает проблем, но при увеличении её размеров появляются изжога, боли, отрыжка воздухом, нередко отмечаются загрудинные боли (некоронарная кардиалгия), которые могут приниматься за стенокардию или инфаркт миокарда. Боли появляются преимущественно после еды, физической нагрузки, при метеоризме, кашле, в положении лежа; уменьшение или исчезновение болей после отрыжки, глубокого вдоха, рвоты, смены положения тела, приема воды; усиление болей при наклоне вперед. В случае ущемления грыжевого мешка возникают интенсивные схваткообразные боли за грудиной с иррадиацией между лопатками, тошнота, рвота с кровью, цианоз, одышка, тахикардия, гипотония. Патогномоничным проявлением грыжи пищеводного отверстия диафрагмы служит дисфагия – нарушение прохождения пищевого комка по пищеводу. Дисфагия при грыже пищеводного отверстия диафрагмы чаще сопровождает прием полужидкой или жидкой пищи, слишком холодной или горячей воды; развивается при поспешной еде или психотравмирующих факторах.
Обычно грыжи пищеводного отверстия диафрагмы впервые выявляются при проведении рентгенографии органов грудной клетки, рентгенографии пищевода и желудка либо в ходе эндоскопического обследования (эзофагоскопии, гастроскопии). Рентгенологическими признаками грыжи пищеводного отверстия диафрагмы служат: высокое расположение пищеводного сфинктера, нахождение кардии над диафрагмой, отсутствие поддиафрагмального отдела пищевода, расширение диаметра пищеводного отверстия диафрагмы, задержка бариевой взвеси в грыже и др. В ходе эндоскопии, как правило, определяется смещение пищеводно-желудочной линии выше диафрагмы, признаки эзофагита и гастрита, эрозии и язвы слизистой.
Лечение грыжи пищеводного отверстия диафрагмы
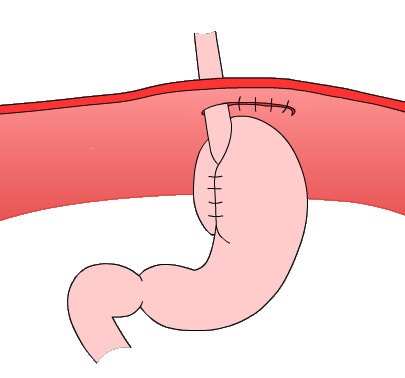
Операция при диафрагмальной грыже заключается в низведении желудка в брюшную полость и восстановлении отверстия в диафрагме сеткой различными методиками: с ушиванием грыжевых ворот и укреплением пищеводно-диафрагмальной связки (пластика диафрагмальной грыжи, крурорафия), с фиксацией желудка (гастропексия), с восстановлением острого угла между дном желудка и абдоминальным отделом пищевода (фундопликация). При формировании рубцового стеноза может потребоваться резекция пищевода.
Операции выполняют открытым и эндовидиохирургическими доступами.
источник
Диафрагма – это мощный орган, который состоит преимущественно из мышц и отделяет грудную полость от брюшной полости, а также участвует в акте дыхания. В центральной части диафрагмы существуют естественные отверстия, сквозь которые проходят крупные сосуды (аорта) и органы (пищевод), именно в этих местах очень часто формируются грыжи.
Диафрагма крепится к внутренним поверхностям ребер, позвоночнику и грудине. Имеет два купола, центральная часть которых состоит из прочной соединительной ткани. Непосредственно над куполами диафрагмы размещены легкие и сердце, а под ними – брюшная часть пищевода, желудок и печень.
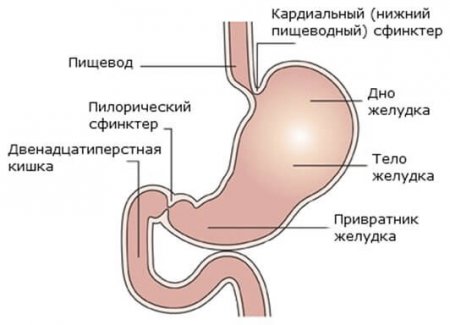
- кардиальная;
- дно желудка;
- тело желудка;
- пилорический отдел;
- привратник (сфинктер, который отделяет желудок от 12-перстной кишки).
У детей грыжа пищеводного отдела диафрагмы часто возникает при коротком пищеводе – врожденной аномалии развития, при которой кардиальный отдел желудка находится в грудной полости. При обнаружении данной патологии выполняется оперативное вмешательство.
Грыжи пищеводного отверстия диафрагмы развиваются и вследствие иных причин, среди которых можно выделить:
- возрастное ослабление связочного аппарата желудка и пищевода;
- заболевания, связанные с врожденной аномалией развития связочного аппарата (синдром Марфана, варикозное расширение вен нижних конечностей, дивертикулез сигмовидной кишки);
- воспалительные заболевания органов желудочно-кишечного тракта (язвенная болезнь желудка и 12-перстной кишки, хронический гастродуоденит, калькулезный холецистит, панкреатит);
- болезни пищевода (эзофагит, дивертикулы и ожоги пищевода, пищевод Баррета, стриктуры, варикозное расширение вен пищевода);
- травматическое повреждение диафрагмы и пищевода;
- длительное повышенное давление в брюшной полости (тяжелый физический труд, занятия тяжелой атлетикой, непрерывная рвота, длительные запоры, метеоризм, ожирение, асцит, опухолевые заболевания).
При воздействии вышеуказанных факторов пищеводное отверстие диафрагмы расширяется, вследствие чего растягивается связочный аппарат, а органы брюшной полости перемещаются в грудную полость.
Выделяют 4 типа грыж пищеводного отверстия диафрагмы:
- Скользящая (аксиальная) грыжа возникает тогда, когда абдоминальная часть пищевода и дно желудка свободно проникают в грудную полость. Вместе с тем угол Гиса (образован между пищеводом и дном желудка) с 20 постепенно доходит до 180 градусов, при этом возникает несостоятельность нижнего сфинктера пищевода. Этот тип грыжи встречается в 85-90% случаев, практически никогда не ущемляется.
- Околопищеводная (параэзофагеальная) грыжа встречается реже — в 15-10% случаев. При данной грыже пищевод фиксирован на своем типичном месте, а дно желудка или другие органы свободно выпячиваются через пищеводное отверстие диафрагмы в полость грудной клетки. Эта разновидность диафрагмальной грыжи имеют тенденцию к ущемлению, которое требует немедленного оперативного вмешательства.
- Смешанная грыжа сочетают в себе свойства двух предыдущих типов грыж.
- Приобретенный короткий пищевод образуется при травмах живота и грудной клетки или воспалительных заболеваниях, при которых поражается пищевод, что приводит к укорочению его длинны. В этом случае желудок втягивается в средостение (пространство между двумя легкими). Это требует пластической операции на пищеводе.
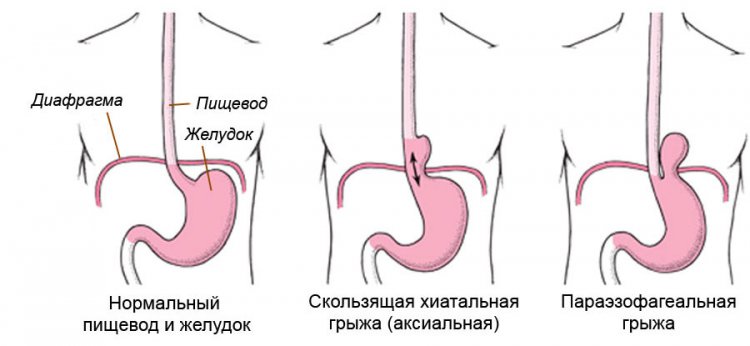
Разделяют три стадии грыжи пищеводного отверстия диафрагмы:
I стадия. Абдоминальная часть пищевода погружена в средостение, а дно желудка тесно прикасается к диафрагме.
II стадия. Кардиальный отдел желудка и дно желудка размещены в пищеводном отверстии диафрагмы.
III стадия. В средостении располагаются абдоминальный отдел пищевода, кардиальная часть, дно и тело желудка.
Общепризнанным считается, что грыжи пищеводного отверстия диафрагмы существуют бессимптомно десятилетиями и могут быть обнаруженными случайно при плановом медицинском осмотре.
Среди основных абдоминальных симптомов можно выделить:
- изжога. Встречается очень часто и имеет выраженный характер, больных тревожит чувство жжение за грудиной. Это происходит чаще после еды, в положении лежа, при сгибаниях (завязывании шнурков, работе по дому), при физических нагрузках. Изжога является ранним признаком гастроэзофагеальной болезни.
- боли за грудиной и в эпигастрии. Они связаны со сдавливанием органов, что выпячиваются через пищеводное отверстие диафрагмы. Эти боли могут быть невыносимыми, когда происходит ущемление грыжи. Также они могут маскироваться под заболевания сердца (стенокардия, инфаркт миокарда).
- отрыжка. Этот симптом сопровождается чувством горечи и кислоты во рту.
- дисфагия. Сопровождается нарушением продвижения пищи через пищевод, возникает после спешного приема пищи, обильного питья, потребления острых и жареных продуктов.
- икота, периодическая рвота.
- боли в области сердца;
- тахикардия;
- одышка;
- кашель;
- цианоз кожи лица после еды.
Обнаружив у себя 3 и больше таких симптомов, пациент должен обратиться к врачу и пройти полный курс обследования для подтверждения или опровержения наличия грыжи пищеводного отверстия диафрагмы.
Среди наиболее эффективных методов обследования, которые помогают точно поставить диагноз — грыжа пищеводного отверстия диафрагмы, можно выделить следующие:
Рентгеноскопия и рентгенография. Это старый, но достоверный метод исследования, который показывает рельеф внутренней поверхности органов пищеварительного тракта. Больному нужно выпить контрастную бариевую смесь, при этом сделать серию рентгенологических снимков в разных проекциях, где можно обнаружить наличие выпячивания в пищеводное отверстие диафрагмы и определить стадию развития болезни. На стандартных снимках грудной клетки можно разглядеть газовый пузырь желудка, который находится в грудной полости, смещение сердца и средостения в непораженную сторону.
Фиброэзофагогастроскопия. С помощью фиброскопа можно визуально обследовать слизистую оболочку пищевода и желудка на предмет эрозий, язв, стриктур (рубцовое сужение органа), дивертикулов (отдельный карман пищевода) и анатомических деформаций.
УЗД. При ультразвуковом исследовании можно выявить дефект диафрагмы, смещение границ сердца и сосудов средостения.
СКТ. Компьютерная томография является «золотым стандартом» в диагностике грыжи пищеводного отверстия диафрагмы. С помощью этого метода возможно с достаточной четкостью обнаружить размеры дефекта, его содержимое, кровоснабжение и соотношение органов брюшной и плевральной полостей.
Эзофагеальная манометрия. Этот метод позволяет оценить функциональные возможности сфинктеров пищевода и кардиального отдела желудка, эффективность проводимого лечения.
В качестве дооперационных осложнений грыжи пищеводного отверстия диафрагмы выступают:

- ущемление. Чаще всего ущемлению подвергается желудок, что может спровоцировать его гнойное воспаление и летальный исход. Больные жалуются на сильную боль в верхних отделах живота, икоту, изжогу, рвоту, боли за грудиной и общую слабость. В таких случаях необходимо немедленно выполнить операцию, освободить желудок от ущемления и наблюдать за больным в дальнейшем.
- рефлюкс-эзофагит. Часто это самый первый симптом грыжи, при появлении которого пациент приходит к врачу. При этом больной ощущает изжогу после приема пищи, физических упражнений и в горизонтальном положении.
- эрозии, язвы пищевода и желудка. Когда желудок и пищевод длительное время находятся в грыжевом мешке, эти органы перестают нормально функционировать, ослабевают сфинктеры и кислое содержимое желудка начинает поступать в пищевод. Это приводит к появлению эрозий, а потом и язв слизистой оболочки, которые приносят болевые ощущения, чувство кислоты во рту и изжогу.
- желудочно-кишечное кровотечение. Часто имеет скрытый характер и возникает на фоне язв и эрозий желудка. Проявляется рвотой с примесью крови или в виде «кофейной гущи», общей слабостью, бледностью кожи, иногда потерей сознания. Это осложнение может купироваться консервативным лечением.
Начинать лечение грыжи пищеводного отверстия диафрагмы нужно с консервативных методов, особенно на 1-2 стадиях.
Необходимо придерживаться диетического режима питания, а именно:
- принимать пищу 5-6 раз на день мелкими порциями;
- после еды на протяжении 1 часа не ложиться на кровать;
- ужин должен быть за 2-3 часа до сна;
- можно употреблять в пищу перетертые фрукты и овощи, вареное мясо и рыбу, каши, кисели, овощные супы;
- перед едой выпивать 1 столовую ложку подсолнечного или оливкового масла;
- запрещено принимать жаренную, жирную, соленую пищу;
- воспрещается курение.
Когда начинает тревожить изжога, отрыжка, боли в животе, то можно прибегнуть к медикаментозному лечению. На ночь рекомендуется принимать препараты, которые снижают кислотность в желудке (омепразол, эзомепразол), Н2-гистманоблокаторы (ранитидин, фамотидин), антациды (гидроксид алюминия). Также эффективны средства, которые стимулируют перистальтику желудка и пищевода, а именно метоклопрамид, домперидон.
Скользящую грыжу необходимо оперировать только при тяжелых клинических проявлениях рефлюкс-эзофагита, которые не поддаются консервативной терапии. Применяют как доступ из живота, так и из грудной клетки.
Околопищеводные грыжи характеризуются прочной фиксацией кардиальной части желудка к диафрагме, в то время как дно желудка или петли кишечника попадают в грудную полость через расширенное пищеводное отверстие. Этот вид грыж встречается редко, но очень часто приводит к осложнениям — ущемлению или кровотечению. Поэтому такие грыжи оперируют значительно чаще, чем скользящие. Основной принцип, которого придерживаются хирурги, сводиться к уменьшению пищеводного отверстия и фиксации дна желудка к диафрагме.
При не осложненных грыжах этот период занимает в общей сложности 7-8 дней.
В первые сутки после операции у больного стоит зонд в желудке для удаления желудочного содержимого. Больному проводится инфузионная терапия (введение солевых растворов в вену), запрещено пить и, тем более, принимать пищу.
На вторые сутки через зонд вводятся солевые растворы или глюкоза для стимулирования работы кишечника. Больному можно сидеть, стоять и помалу двигаться.
На третьи сутки разрешено пить воду в малых количествах и только в сидячем положении, зонд из желудка удаляется. С 4-х суток разрешено кушать кисели, овощной суп, печеные яблоки, мясные тефтели, распределяя прием пищи на 5-6 раз.
В позднем послеоперационном периоде нужно придерживаться диеты, отказаться от курения и кофе, ограничить тяжелые физические нагрузки.
источник
Грыжа пищеводного отверстия диафрагмы (ГПОД) относится к категории довольно распространенных патологий, риск возникновения которых увеличивается у пациентов пропорционально их возрасту.
Так, у больных, не достигших сорокалетнего возраста, они встречаются в 8% случаев, в то время как у пациентов, перешагнувших семидесятилетний рубеж, их число увеличивается до 70%, причем женщины подвержены им в большей степени.
Почти у половины пациентов данная патология отличается полной бессимптомностью протекания, так и оставшись нераспознанной. Пациенты могут годами находиться под наблюдением гастроэнтеролога и лечить сопутствующие заболевания (язву желудка, хронический гастрит, холецистит) со сходной клинической симптоматикой.
В международной классификации болезней грыже пищеводного отверстия диафрагмы присвоен код К44.9.
Диафрагмальные грыжи сопровождаются сильными загрудинными болями, аритмией, дисфагией (затрудненным прохождением пищи по пищеводу), изжогой, регургитацией (отрыжкой) и икотой.
Исходя из анатомических особенностей, грыжи пищеводного отверстия диафрагмы подразделяют на:
- Скользящие.
- Параэзофагеальные.
- Смешанные. В патологиях этого типа совмещаются проявления двух механизмов: параэзофагеального и аксиального.

Поводом для таких перемещений может быть обычное изменение положения тела.
Аксиальные грыжи пищеводного отверстия диафрагмы образуются в результате ослабления окружающих его диафрагмальных мышц.
Не будучи фиксированными, они проявляются не постоянно, а лишь при воздействии определенных факторов. Первоочередное значение имеют: положение тела, степень наполненности желудка и внутрибрюшное давление.
Ослабленные мышцы диафрагмы позволяют нижнему отделу пищеводной трубки и части желудка беспрепятственно проскальзывать как в грудную полость, так и в обратном направлении. Грыжи аксиального типа являются самыми распространенными патологиями.
Объем и уровень возвышения над диафрагмой смещаемых участков позволяет разделять их на:
- Кардиальные.
- Кардиофундальные. Грыжи этого типа характеризуются свободным перемещением верхнего отдела желудка.
- Субтотальные и тотально-желудочные. При этих разновидностях грыж над уровнем диафрагмы оказывается либо большая часть желудка, либо все его тело.
При этом виде патологий сквозь пищеводное отверстие диафрагмы проскальзывает только кардиальный сфинктер, отделяющий пищевод от желудка.
Из всей массы аксиальных грыж 95% случаев приходится на долю патологий кардиального типа. Оставшиеся 5% распределяются между кардиофундальными, субтотальными и тотально-желудочными грыжами.
Случаи параэзофагеальных грыж пищеводного отдела диафрагмы являются относительно редким явлением.
Их радикальное отличие от грыж скользящего типа состоит в том, что перемещение в область эпителиальной трахеопищеводной перегородки большой кривизны желудка, его дна, а также части петель тонкого или толстого кишечника происходит при фиксированном положении кардиального клапана: он продолжает оставаться под диафрагмой.
В результате перемещения вышеперечисленные органы оказываются ущемленными. Это нередко заканчивается серьезными механическими осложнениями.
В результате миграции перитонеального мешка, окружающего желудок, в грудную клетку происходит постепенное перемещение в нее сначала фундального отдела желудка, а затем и его большой кривизны. В процессе подъема большая кривизна обращается вверх, а малая кривизна, удерживаемая кардиальным клапаном, продолжает сохранять нижнее положение.
С течением времени в грудную полость может переместиться и весь желудок (вместе с тканями париетальной плевры). Вопреки перемещению желудка и ряда органов брюшной полости в область грудной клетки фиксация желудочно-пищеводного перехода продолжает сохранять нормальное поддиафрагмальное положение.
В очень редких случаях, когда наблюдается миграция желудочно-пищеводного перехода в грудную полость, говорят о наличии смешанной грыжи, нередко сопровождающейся недостаточностью кардиального жома (кардии).

Этим и объясняется не преходящий, а постоянный характер клинической симптоматики, сопровождающей данную патологию.
Фиксированная грыжа является достаточно редкой, но гораздо более опасной (нежели аксиальная грыжа) формой патологии, намного чаще приводящей к возникновению осложнений, требующих незамедлительной помощи квалифицированного специалиста.
Ущемление грыжи, как правило, требует выполнения хирургической операции.
Нефиксированная грыжа пищеводного отверстия диафрагмы (именуемая также скользящей или аксиальной) является хроническим заболеванием, при котором через вышеупомянутое отверстие происходит свободное перемещение (миграция) абдоминального отрезка пищеводной трубки, нижнего пищеводного жома и желудка из брюшной полости в грудную.
Будучи менее сложным видом заболевания, нежели вышеописанная патология, нефиксированная грыжа, тем не менее, требует столь же серьезной и незамедлительной терапии.
Случаи грыжи пищеводного отверстия диафрагмы выявляются у 6% взрослого населения, причем половина этих случаев приходится на людей старше пятидесяти пяти лет, в организме которых возрастные изменения (атрофия, дистрофические процессы и утрата эластичности) привели к значительному ослаблению связочного аппарата, удерживающего пищеводную трубку в правильном положении.
Еще одной категорией лиц, подверженных данному недугу, являются люди с астеническим типом телосложения или никогда не занимавшиеся спортом.
Ослабление связочно-мышечного аппарата и образование грыж пищеводного отверстия диафрагмы может произойти под влиянием:
- Анатомических особенностей организма, сформировавшихся в период внутриутробного развития плода на этапе образования мышечных структур.
- Сопутствующих заболеваний, обусловленных слабостью соединительных тканей. К этой группе недугов могут быть причислены: геморрой, плоскостопие, дивертикулез кишечника, синдром Марфана, варикозное расширение вен. У таких пациентов грыжа пищеводного отверстия диафрагмы нередко сопровождается пупочной, бедренной и паховой грыжей и предбрюшинной липомой (грыжей белой линии живота).
- Резкого повышения внутрибрюшного давления, происходящего по вине:
- метеоризма;
- неукротимой рвоты;
- брюшной водянки – состояния, сопровождающегося скоплением жидкости в брюшной полости;
- констипации (хронических запоров);
- крупных опухолей, локализованных в брюшной полости;
- травмирования живота;
- беременности;
- резких наклонов;
- тяжелых физических нагрузок;
- одномоментного подъема непомерно тяжелого предмета;
- крайней степени ожирения;
- продолжительного и очень сильного кашля, возникающего у больных, страдающих какой-либо неспецифической болезнью легких (например, бронхиальной астмой или хроническим обструктивным бронхитом).
- Дискинезии – нарушенной перистальтики пищеводной трубки и других органов желудочно-кишечного тракта – явления, сопровождающего хронический гастродуоденит, язвенную болезнь желудка и двенадцатиперстной кишки, калькулезный холецистит и хронический панкреатит.
- Продольного укорочения пищеводной трубки, возникающего вследствие рубцово-воспалительных процессов, ставших результатом термических или химических ожогов, рефлюкс-эзофагита или наличия пептической (эзофагеальной) язвы.
- Патологий, являющихся следствием пороков внутриутробного развития плода. К их числу относят «грудной» желудок и слишком короткий пищевод.

Как правило, они выявляются совершенно случайно в ходе диагностических исследований, предпринимаемых по поводу других заболеваний.
- При грыже, достигшей внушительных размеров, но сопровождающейся нормальной работой запирательных клапанов, основным клиническим симптомом являются спазматические боли, исходящие из области грудины. Возникающие в области желудка, они постепенно распространяются по пищеводной трубке, в ряде случаев иррадиируя (распространяясь) между лопатками или в спину.
- При появлении опоясывающих болей ГПОД может маскироваться под хронический панкреатит в стадии обострения.
- Грыжа пищеводного отверстия диафрагмы может привести к появлению кардиалгии – болей, локализованных в левой стороне груди и не имеющих никакого отношения к патологиям сердечной мышцы. Человек, не имеющий отношения к медицине, может принять их за проявление стенокардии или инфаркта миокарда.
- Примерно у трети больных, страдающих ГПОД, главным появлением этого заболевания является наличие нарушенного сердечного ритма, напоминающего экстрасистолию или пароксизмальную тахикардию. По вине этого симптома пациентам нередко выносится ошибочный кардиологический диагноз. Все попытки излечить несуществующую болезнь сердца заканчиваются неудачей.
Чтобы избежать ошибок в диагностировании недуга, при дифференцировании болевых ощущений следует ориентироваться на целый ряд специфических признаков. При ГПОД:
- появление болей наблюдается сразу после еды, серьезных физических нагрузок, принятия горизонтального положения и при наличии метеоризма;
- резкое усиление болевого синдрома происходит при наклоне корпуса вперед;
- смягчение или полное исчезновение болей происходит после перемены позы, глубокого вдоха, нескольких глотков воды или появления отрыжки.
При ущемлении грыжи возникают очень сильные схваткообразные боли за грудиной, отдающие в область лопаток и сопровождающиеся появлением:
- тошноты;
- одышки;
- рвоты с кровью;
- тахикардии – состояния, характеризующегося увеличением частоты сердечных сокращений;
- синюшности слизистых оболочек и кожных покровов (цианоза);
- гипотонии – понижения артериального давления.
Развитие ГЭРБ – гастроэзофагеальной рефлюксной болезни – неизменной спутницы грыжи пищеводного отверстия диафрагмы провоцирует возникновение нового комплекса клинических симптомов. У больного появляется:
- Отрыжка желчью или содержимым желудка.
- Регургитация (срыгивание пищи, не предваряемое тошнотой), возникающая в ночные часы, поскольку пациент принимает лежачее положение. Возникновению этого симптома способствует запоздалый и очень плотный ужин.
- Воздушная отрыжка.
Появлению дисфагии способствует: употребление чересчур горячих блюд, слишком холодных напитков, вредная привычка торопливо, не прожевывая, заглатывать пищу или выпивать жидкость, делая один большой глоток.
Не менее специфичными признаками ГПОД можно считать наличие:
- сильной изжоги;
- мучительной и упорной икоты;
- жжения и боли в корне языка;
- охрипшего голоса.
У больных, страдающих грыжей пищеводного отверстия диафрагмы, как правило, отмечается наличие анемического синдрома, характеризующегося сочетанием клинических признаков (бледности кожи, повышенной утомляемости, тахикардии, слабости, головокружений) и лабораторных показателей анемии, указывающих на пониженное содержание гемоглобина и эритроцитов в крови.
Как правило, анемия развивается вследствие внутренних кровотечений из желудка и нижних участков пищеводной трубки, возникающих под воздействием:
- эрозивного гастрита;
- пептических язв;
- рефлюкс-эзофагита.
Основанием для выделения степеней грыжи пищеводного отверстия диафрагмы являются данные рентгенологического исследования, позволяющие судить о том, какая часть желудка (вкупе с прилегающими к нему структурами) оказалась над уровнем диафрагмы.
- Самая легкая – первая – степень патологии характеризуется переходом в грудную полость лишь абдоминальной части пищеводной трубки. Размеры пищеводного отверстия диафрагмы таковы, что желудок не в состоянии пройти сквозь него, поэтому на этом этапе патологии главный пищеварительный орган сохраняет свое нормальное физиологическое положение.
- Заболевание второй степени сопровождается перемещением в грудную полость не только абдоминального отрезка пищевода, но и верхней части желудка: она локализуется на уровне пищеводного отверстия диафрагмы.
- При недуге третьей степени наблюдается миграция в грудную полость всех органов, располагавшихся прежде в брюшной полости – под диафрагмой. Группа этих органов состоит из абдоминального участка пищеводной трубки, кардиального клапана и всего желудка (его тела, дна и структур антрального отдела).
Грыжа пищеводного отверстия диафрагмы может быть выявлена в ходе выполнения:
- Обзорной рентгенографии органов грудной клетки.
- Рентгеноконтрастного диагностического исследования желудка и пищевода.
- Эзофагоскопии – эндоскопического обследования пищеводной трубки, проводимого с использованием оптического аппарата – эзофагоскопа.
- Эзофагогастроскопии – диагностической методики, позволяющей оценить состояние слизистых оболочек желудка и пищевода. Все манипуляции производятся при помощи гибкой оптической трубки – фиброэзофагогастроскопа.
Фото грыжи пищеводного отверстия диафрагмы на рентгенограмме
К рентгенологическим признакам ГПОД относят:
- высокую локализацию глоточного сфинктера;
- расположение кардиального клапана над уровнем диафрагмы;
- перемещение поддиафрагмального сегмента пищевода в грудную полость;
- увеличение размера диафрагмального отверстия;
- задержку рентгеноконтрастного вещества в структурах грыжевого выпячивания.
Результаты эндоскопических исследований, как правило, указывают на:
- перемещение пищевода и желудка из поддиафрагмального пространства;
- наличие симптоматики эзофагита (недуга, сопровождаемого воспалением слизистых оболочек пищевода) и гастрита.
Чтобы исключить наличие пищеводных опухолей, проводят эндоскопическую биопсию его слизистых оболочек, подвергая ткани взятого биоптата морфологическому исследованию. Для выявления скрытых кровотечений из органов ЖКТ каловые массы пациента исследуют на скрытую кровь.
Большое значение в диагностике ГПОД имеет эзофагеальная манометрия – диагностическая методика, исследующая сократительную активность пищеводной трубки и скоординированность ее моторики с работой сфинктеров (глоточного и кардиального). При оценке двигательных функций пищевода учитывают амплитуду, длительность и характер (он может быть перистальтическим или спастическим) его сокращений.
Результаты эзофагеальной манометрии позволяют сделать выводы о том, насколько успешным является консервативное лечение.
Чтобы получить данные о характере среды в желудочно-кишечном тракте, применяются диагностические методики:
- Внутрипищеводной и внутрижелудочной pH-метрии. В ходе данных исследований, призванных оценить секреторную активность органов ЖКТ, измеряют кислотность желудочного сока в разных участках пищеварительной системы, а также изучают динамику кислотно-щелочного баланса при воздействии тех или иных лекарственных средств.
- Импедансометрии – исследования функций желудка и пищевода, основанного на замерах импеданса (сопротивления), возникающего между электродами особого зонда, введенного в верхние участки желудочно-кишечного тракта через ротовую полость.
- Гастрокардиомониторинга – комбинированного электрофизиологического исследования, совмещающего электрокардиографию (методику регистрации электрических полей, возникающих при работе сердечной мышцы) и замеры кислотности пищеварительного сока.
Эндоскопические признаки ГПОД указывают на наличие:
- Уменьшенного расстояния от центральных резцов до кардиального сфинктера.
- Неполного смыкания или зияния кардиального жома.
- Патологического образования (именуемого пролапсом слизистой желудка в пищевод) – складки, образованной слизистыми оболочками желудка и смещенной в сторону пищеводной трубки.
- Гастроэзофагального рефлюкса содержимого желудка.
- Хиатального сужения пищевода, именуемого «вторым входом» в желудок.
- Проявлений гастрита и эзофагита.
- Грыжевой полости.

Чтобы устранить клинические проявления всех сопутствующих заболеваний органов пищеварения (гастритов, гастроэзофагеального рефлюкса, язв, дискинезии и эрозий), для каждого больного разрабатывают индивидуальную программу комплексной медикаментозной терапии, предусматривающую применение:
- Антацидов (представленных альмагелем, маалоксом и гасталом).
- Ингибиторов протонной помпы (эзомепразола, омепразола, пантопразола).
- H2-антигистаминных средств (чаще всего – ранитидина).
- Прокинетиков, улучшающих состояние слизистых оболочек пищевода (ганатона, мотилиума, тримебутина, мотилака).
- Витаминов группы B, способных ускорить восстановление структур желудка.
Для купирования болевого синдрома пациентам могут быть назначены нестероидные противовоспалительные препараты (представленные парацетамолом, ибупрофеном, нурофеном). В некоторых случаях прием этих лекарственных средств может спровоцировать усиление клинических проявлений, характерных для гастроэнтерологических болезней.
Для усиления эффективности медикаментозного лечения пациентам рекомендуется:
- придерживаться щадящей диеты;
- заняться нормализацией веса;
- во время ночного сна занимать полусидячее положение (благодаря приподнятому изголовью кровати);
- избегать каких бы то ни было физических нагрузок.
Показанием к необходимости хирургического вмешательства является наличие:
- полной безрезультативности медикаментозного лечения;
- осложненных форм диафрагмальных грыж;
- предраковых (их также именуют диспластическими) изменений слизистых оболочек пищевода.
Существует достаточно большое количество вариантов хирургического лечения диафрагмальных грыж. Для удобства их принято разделять на группы, в которые входят операции, направленные:
- На ушивание грыжевого отверстия (именуемого грыжевыми воротами) и укрепление пищеводно-диафрагмальной связки. К этой группе хирургических вмешательств относят крурорафию (операцию по ушиванию ножек диафрагмы) и пластику диафрагмальной грыжи.
- На восстановление острого угла между абдоминальным отделом пищеводной трубки и дном желудка. Такие задачи решает операция фундопликации. В ходе ее выполнения дно желудка оборачивается вокруг пищеводной трубки. В результате получается манжетка, предотвращающая заброс содержимого желудка в пищевод.
- На фиксацию желудка. В ходе гастропексии – именно так называется этот вид оперативного вмешательства – желудок подшивают к задней или передней брюшной стенке.
- На удаление значительной части пищевода (в пределах здоровых тканей) в ходе его резекции.
В течение первого дня после операции пациенту разрешено пить воду (не более 300 мл).
- На второй день предлагается небольшая порция низкокалорийного супа.
- Постепенно в рацион пациента вводится мягкая пища, способная без затруднений продвигаться по пищеводной трубке.
- Большое значение имеет температура употребляемых блюд и напитков: она должна быть максимально приближена к температуре тела. Соблюдение этого требования поможет пище без проблем пройти через отекший после операции кардиальный клапан. При более высоких или низких температурах он может сжаться и не пропустить пищу в желудок.
Соблюдение строгой послеоперационной диеты рекомендовано на протяжении восьми недель.
После этого переходят к более мягкому варианту питания, придерживаться которого следует в течение полугода. Далее необходимость в соблюдении диеты и приеме лекарственных препаратов, как правило, отпадает. Тем не менее, вопрос о возможности возвращения к прежнему способу питания может решить только лечащий врач.
У моей мамы грыжу пищеводного отдела диафрагмы обнаружили, когда третья часть желудка уже перекочевала из поддиафрагмального пространства. На семейном совете было приято решение сделать лапароскопическую операцию. После двух часов (именно столько продолжалась операция) волнения к нам вышел доктор и сказал, что операция прошла успешно. Мама чувствовала себя хорошо и была выписана уже на третьи сутки. На ее теле осталось четыре маленьких разреза. С момента операции прошло только две недели, но состояние мамы улучшается с каждым днем. Мы соблюдаем специальную диету и надеемся на полное выздоровление.
Хочу поделиться своей радостью по поводу избавления от грыжи пищеводного отверстия диафрагмы. Вот уже на протяжении целого месяца я чувствую себя другим человеком. У меня исчезла изжога и загрудинные боли, пища перестала забрасываться в пищевод и о подъеме давления после каждого приема пищи я уже забыл. Послеоперационной диеты приходится пока придерживаться, но, понимая, насколько это необходимо, я с оптимизмом смотрю в будущее.
Стоимость хирургического лечения диафрагмальных грыж в клиниках Москвы зависит от клинического уровня медицинского учреждения, квалификации работающих в нем специалистов и оснащенности его современной высокотехнологичной аппаратурой.
В зависимости от этого разброс расценок на операцию может быть достаточно внушительным.
- Стоимость операции по резекции пищевода колеблется в пределах от 26 000 до 80 000 рублей.
- За фундопликацию пациент может заплатить от 25 000 до 135 000 рублей.
- Средняя стоимость пластики диафрагмальной грыжи – 48 000 рублей.
- Примерная стоимость видеоэндоскопического грыжесечения с установкой сетки (лапароскопическая операция) – 30 000 рублей. В эту сумму не включена стоимость сетчатого имплантата и эндоскопического герниостеплера – инструмента, предназначенного для соединения тканей и прикрепления сетки к ним.

Использование травяных отваров и чаев помогает нейтрализовать повышенную кислотность желудочного сока, ускорить продвижение пищевого кома по желудочно-кишечному тракту и существенно снизить уровень газообразования в кишечнике.
Наибольшей эффективностью в смягчении симптоматики ГПОД отличаются:
- Чай из мяты или ромашки, устраняющий изжогу, снижающий газообразование и болезненность.
- Отвары из лекарственных сборов, содержащих шалфей, кору красного вяза или дуба, мать-и-мачеху, манжетку, льняное семя и алтей лекарственный.
- Каша из семени льна. Обволакивая слизистые оболочки желудочно-кишечного тракта, она успокаивает раздражение и помогает справиться с изжогой.
- Отвар семян моркови помогает снизить дискомфортные ощущения в структурах пищевода и желудка.
Поскольку грыжа пищеводного отверстия диафрагмы протекает на фоне нестерпимой изжоги, из рациона больного необходимо исключить продукты, способные спровоцировать ее возникновение. Столь же нежелательны напитки и блюда, употребление которых ведет к вздутию желудка.
Больному с ГПОД следует отказаться от употребления:
- Любых жирных, жареных и острых блюд.
- Жирных продуктов из коровьего молока.
- Сливочного и растительного масла.
- Кофе, шоколада и какао.
- Лука (и зеленого, и репчатого) и чеснока.
- Грубой клетчатки, содержащейся в цельных орехах и зернах, твердых сырых фруктах и овощах, отрубях.
- Блюд (в том числе напитков и соусов) из томатов.
- Солений.
- Сухариков и чипсов.
- Мороженого.
- Горчицы, кетчупа и уксуса.
- Любых газированных напитков.
Список продуктов, способных помочь организму больного человека справиться с болезнью, не менее внушителен. Рацион пациента с ГПОД требует присутствия:
- Каш, приготовленных на обезжиренном молоке или воде.
- Блюд из нежирного козьего и коровьего молока.
- Мяса и рыбы постных сортов.
- Запеченных или протертых яблок.
- Свежих бананов.
- Печеного картофеля и моркови.
- Яичных белков.
- Зеленого горошка и стручковой фасоли.
- Брокколи, приготовленной на пару.
- Мягкого печенья.
- Выпечки из рисовой муки.
- Мармелада, зефира, желе и пастилы.
Основные правила питания пациента, страдающего диафрагмальной грыжей, включают несколько пунктов, требующих обязательного соблюдения:
- Переедание недопустимо. Объем пищи, съедаемой за один прием, не должен превышать 250 г.
- Интервалы между приемами пищи должны быть не больше трех часов.
- Ужин, съедаемый за пару часов до сна, должен быть легким.
- После еды пациент с ГПОД ни в коем случае не должен ложиться, поэтому ему рекомендуются небольшие пешие прогулки (желательно по лесу или парку).
- Любые приседания и наклоны после еды запрещены.
Лучшей физической нагрузкой для пациентов с диафрагмальной грыжей являются пешие прогулки (непременно на свежем воздухе). Во время ходьбы желательно поддерживать быстрый темп, следя за правильностью осанки и напряжением мышц брюшного пресса. Такая ходьба поможет несколько снизить ощущение постоянного давления в груди.
- Очень полезны невысокие прыжки на месте. Вкупе с вертикальным положением тела они способствуют возвращению желудка в нормальное физиологическое положение.
- Для укрепления мышц живота в комплекс лечебной гимнастики обязательно включают наклоны и приседания. Главное условие – умеренность и отсутствие напряжения.
- Идеальным вариантом для больных, страдающих ГПОД, являются занятия пилатесом или йогой, поскольку они способствуют укреплению не только отдельных мышц, но и всего организма в целом.
Почувствовав сильную боль, пациент с диафрагмальной грыжей может попытаться справиться с ней следующим образом: выпив стакан чистой воды, надо встать на небольшое возвышение (вполне подойдет нижняя ступенька) и сделать с него несколько амортизирующих прыжков.
Вес выпитой воды, утяжеляющей желудок, поможет ему опуститься вниз и занять правильное положение.
- Заброс содержимого желудка в просвет дыхательных путей чреват развитием аспирационной пневмонии, трахеобронхита (диффузного воспалительного процесса, затрагивающего бронхи и трахею) и бронхиальной астмы.
- Наибольшую опасность представляет вероятность ущемления органов, проникших в грудную полость через увеличенное отверстие диафрагмы: пищевода, желудка и даже кишечных петель. Это состояние сопряжено с возникновением очень сильных болей в области груди, нарушением глотательной функции, появлением тошноты и рвоты.
- ГПОД может привести к возникновению пищеводной язвы, к рубцовому сужению или перфорации пищеводной трубки. Эти патологии могут спровоцировать начало внутреннего кровотечения (пищеводного или желудочного), представляющего серьезную угрозу для жизни больного.
- Осложненное протекание диафрагмальной грыжи может закончиться развитием рефлюкс-эзофагита – очень опасного заболевания, сопровождающегося постоянным попаданием желудочного сока в просвет пищевода. При длительном воздействии концентрированной соляной кислоты, входящей в состав пищеварительного сока, может произойти злокачественное перерождение клеток слизистых оболочек пищеводной трубки, чреватое возникновением патологических новообразований и развитием рака.
В случае несвоевременного диагностирования и при ошибочной тактике лечения грыжа пищеводного отверстия диафрагмы может спровоцировать появление:
- Рефлекторной стенокардии.
- Перфорации пищеводной трубки.
- Пептических язв пищевода и желудка.
- Разных форм (эрозивной, катаральной, язвенной) эзофагита.
- Рубцового стенозирования пищевода.
Комплекс профилактических мер должен предусматривать:
- Нормализацию массы тела.
- Неукоснительное соблюдение правильного режима питания, предписывающего принимать пищу каждые три часа.
- Полный отказ от употребления алкоголя и курения табака.
- Полноценный ночной сон на удобной постели с приподнятым изголовьем (во время сна пациент должен находиться либо в полусидячем положении, либо на правом боку).
- Отказ от интенсивных физических нагрузок. Из комплексов гимнастики необходимо исключить упражнения с наклоном корпуса вперед, уделяя особое внимание укреплению мышц живота.
- Ношение удобной одежды. Тугие корсеты, ремни и бандажи, стягивающие живот, должны навсегда исчезнуть из гардероба.
- Нормализацию работы кишечника и предотвращение запоров.
- Употребление 120 мл минеральной воды (без газа) за один час до каждого приема пищи. Идеальным вариантом является лечебно-столовая вода торговой марки «Боржоми».
Видеопередача про грыжу пищеводного отверстия диафрагмы:
источник
Как известно, в норме диафрагма отделяет брюшную полость от грудной. Это своеобразная преграда, имеющая несколько отверстий, через которые проходят сосуды, пищевод, нервы и т.д. из грудной полости в брюшную. Пищеводное отверстие диафрагмы и пищевод соединены очень тонкой соединительнотканной мембраной, которая герметично отграничивает брюшную полость от грудной. Давление в брюшной полости выше, чем в грудной, поэтому при наличии определенных дополнительных условий происходит растяжение этой мембраны, и абдоминальная часть пищевода с частью кардиального отдела желудка могут сместиться в грудную полость, образуя диафрагмальную грыжу.
Грыжа пищеводного отверстия диафрагмы (ГПОД) – хроническое рецидивирующее заболевание, связанное со смещение через пищеводное отверстие диафрагмы в грудную полость какого-либо органа брюшной полости, чаще пищевода и желудка, а иногда и петель кишечника.
Встречается у 0,5 % всего взрослого населения, у 50 % протекает бессимптомно.
ГПОД возникает вследствие растяжения соединительнотканной мембраны, которая в норме герметично отграничивает грудную полость от брюшной.
Чаще всего причинами ГПОД являются функциональные и анатомические нарушения структур, принимающих участие в фиксации пищевода и желудка в брюшной полости (врожденная слабость соединительнотканных структур, инволютивные процессы в связи с возрастом человека, у нетренированных, астенизированных людей). В соединительных структурах, укрепляющих пищевод в отверстии диафрагмы, происходят дистрофические изменения, они теряют эластичность, атрофируются.
Повышенное внутрибрюшное давление (тяжелый физический труд, ожирение, беременность, неукротимая рвота, сильный и упорный кашель, асцит, наличие в брюшной полости больших опухолей).
Заболевания пищевода и ЖКТ, вследствие которых происходит смещение пищевода кверху. При гипермоторных дискинезиях пищевода продольные его сокращения вызывают тракцию (подтягивание) пищевода кверху и могут привести к развитию ГПОД. При химических и термических язвах пищевода, пептической эзофагеальной язве, рефлюкс-эзофагите происходит укорочение пищевода в результате рубцово-воспалительного процесса и тракция его кверху (подтягивание в грудную полость) с развитием ГПОД.
Триада Кастена (ГПОД, хронический холецистит, язвенная болезнь 12-перстной кишки) и триада Сайнта (ГПОД, хронический холецистит, дивертикулез толстой кишки).
Нарушение режима питания, труда и отдыха.
Вредные привычки (курение и алкоголь).
В зависимости от анатомических особенностях ГПОД:
Скользящая (аксиальная, осевая) грыжа – абдоминальная часть пищевода, кардия и фундальная часть желудка могут через расширенное пищеводной отверстие диафрагмы свободно проникать в грудную полость и возвращаться обратно в брюшную полость (при перемене положения тела);
Параэзофагеальная грыжа – терминальная часть пищевода и кардия остаются под диафрагмой, но часть фундального отдела желудка проникает в грудную полость и располагается рядом с грудным отделом пищевода;
Смешанный вариант грыжи – сочетание аксиальной и параэзофагеальной грыж.
В зависимости от объема проникновения желудка в грудную полость:
ГПОД I степени – в грудной полости находится абдоминальный отдел пищевода, а кардия – на уровне диафрагмы, желудок прилежит к диафрагме;
ГПОД II степени – в грудной полости располагается абдоминальный отдел пищевода, а непосредственно в области пищеводного отдела диафрагмы – часть желудка;
ГПОД III степени – над диафрагмой находятся абдоминальный отдел пищевода, кардия и часть желудка.
Примерно в 50 % случаев, как мы писали выше, ГПОД может протекать бессимптомно. Симптомы ГПОД идентичны проявлениям ГЭРБ, но часто на первом плане могут быть симптомы, характерные для заболевания сердца (боли в области сердца, аритмии).
Особенности болей при ГПОД:
чаще боль локализуется в подложечной области и распространяется по ходу пищевода, у 15–20 % больных – в области сердца;
чаще появляются после еды, при физической нагрузке, наклонах вперед, в горизонтальном положении;
исчезают после отрыжки, икоты, рвоты, в вертикальном положении;
боли чаще всего умеренные, тупые, усиливаются при наклонах вперед.
При грыже пищеводного отверстия диафрагмы часто нарушается механизм замыкания кардии, в результате чего происходит заброс желудочного содержимого в пищевод. Отсюда и ощущения, которые испытывает человек – это прежде всего, изжога, отрыжка, срыгивание пищей, боль за грудиной, часто симулирующая сердечную боль.
Постоянный заброс желудочного содержимого в пищевод неизбежно приводит к хроническому воспалению слизистой оболочки пищевода, в результате чего возникает так называемый пептический эзофагит, который в свою очередь может прогрессировать вплоть до образования язв и рака пищевода (если, конечно, его своевременно не лечить).
Хотелось бы особо подчеркнуть, что обнаружить подобное состояние и поставить правильный диагноз может только врач, используя для этого современные методы обследования. Основными методами диагностики грыжи пищеводного отверстия диафрагмы и сопутствующего ей эзофагита (воспаления пищевода) являются рентгенологический, эндоскопический, рН-метрия и некоторые другие.
Большая фиксированная ГПОД имеет следующие характерные рентгенологические признаки:
до приема контрастной массы в заднем средостении определяется скопление газа, которое окружено узкой полосой (стенка грыжевого мешка);
после приема бария сульфата определяется заполнение выпавшей в грудную полость части желудка;
наличие «зарубок» на контурах желудка.
пищевод хорошо заполняется контрастной массой, далее контраст проходит мимо грыжи и достигает кардии, которая расположена на уровне пищеводного отверстия или под ним;
бариевая взвесь из желудка поступает в грыжу (часть желудка), т.е. из абдоминальной полости в грудную;
при ущемлении фундальной параэзофагеальной грыжи газовый пузырь в средостении резко увеличивается, на его фоне появляется горизонтальный уровень жидкого содержимого грыжи.
При эзофагоскопии (рис. 7.1) определяется недостаточность кардии, хорошо видна грыжевая полость, уменьшается расстояние от передних резцов до кардии (менее 39–41 см).
Рис. 7.1. Данные эндоскопического исследования: а) грыжа пищеводного отверстия диафрагмы; б) пептический эзофагит
Хронический гастрит и язва грыжевой части желудка;
Ущемление грыжи пищеводного отверстия диафрагмы;
Прежде всего, необходимо еще раз подчеркнуть, что лечение грыжи пищеводного отверстия диафрагмы и сопутствующих ей заболеваний может быть начато только после всестороннего обследования и консультации врача и может быть как консервативным, так и хирургическим (все зависит от степени запущенности заболевания и возникших осложнений).
Чтобы добиться успеха в лечении грыжи пищеводного отверстия диафрагмы и связанных с ней воспалительных заболеваний пищевода необходимо прежде всего отказаться от курения и употребления алкоголя. Уменьшение массы тела также играет далеко не последнюю роль. Важным является исключение условий, вызывающих повышение внутрибрюшного давления (переедание, запоры, тугие пояса и корсеты, тяжелый физический труд и занятия спортом, связанные с большими нагрузками и наклонами туловища).
Немаловажное значение имеет и диета, допускающая употребление только вареной пищи небольшими порциями не менее 4 раз в день. Запрещается употребление животных жиров, томатов, цитрусовых, шоколада, кофе, свежего хлеба, капусты, гороха, газированных напитков, а также острых и пряных продуктов. Ужин должен быть легким и не позднее чем за 2–3 часа до сна. После приема пищи полезно находится в вертикальном положении. Как правило, к вышеперечисленным общим мерам добавляется медикаментозное лечение, направленное на снижение кислотности желудочного сока и нормализацию моторно-эвакуаторной функции желудка.
При неэффективности всех перечисленных лечебных воздействий и прогрессировании заболевания может быть назначено хирургическое лечение.
источник
Добрый день Владимир!! Я пишу со страницы своей супруги. Зовут меня Владимир я из города Волжск. После ФГДС мне поставлен диагнос:ГЭРБ. Эрозивный эзофагит ст.А; Грыжа пищеводного отверстия диафрагмы 1 ст.; Язва луковицы 12-пёрстной кишки; РДЛ 12-перстной кишки 1 ст.; Выраженный эрозивный гастрит. Дуоденит. Замучили симптомы этих болезней- изжога. отрыжка. боль под ложечкой.выброс желчи в пищевод. Пока пью ганатон нексиум симптомы исчезают. Постоянно пить лекарства тоже не выход вот и решился на операцию.К вам можно приехать?До Пензы мне недалеко.
Юрий,после операции прошло 10 дней, есть и глотать было не больно сразу же после операции,сейчас побаливает область проколов,а так вроде ничего,ем уже твердую пищу’
Юрий,после операции прошло 10 дней, есть и глотать было не больно сразу же после операции,сейчас побаливает область проколов,а так вроде ничего,ем уже твердую пищу’
Юля,здравствуйте.Мне Ж.П удалили в 2009г и хорошо все было только около 3 лет,но я правда аж забыла,что у меня его нет-ела все и много и пила все что горит,особенно летом в саду,да после баньки,да под шашлычок(ЭХХХ).Ну и как говорится-получите,распишитесь. Я перед операцией первый раз в жизни делала ФГДС(в44г),т к заставили,чтобы язву исключить,видно порядок такой.Был только поверхностный гастрит.На данный момент имею ГЭРБ,гастродуоденит,ДГР,недостаточность привратника.Все проблемы связываю именно с удалением Ж.П ну и последующим издевательством над организмом,при таком питании,как было у меня многие и с Ж.П заболевают.Сейчас пришла очередь организма надо мной издеваться.Селяви.А вы диету тоже не соблюдали?Тоже,наверное забыли,что органа то нету?
LanaВам назначили плохое лечение ..по старинке как 20 лет назад . Вы спросите своего врача ..как давно он проходил повышение квалификации ?
Диета при ГЭРБ — это самое главное . а лекарства париет или санпраз ..или нольпаза в крайнем случае и эспумизан .
Вы знаете, доктор работает в частной хорошей клинике, она даже кандидат медицинских наук, помогала мне раньше с моими желудочными проблемами (гастродуоденитом, холециститом), когда другие гастроэнтерологи города не могли помочь мне, и как-то я доверилась ей, а теперь даже не знаю что делать.
Олег,швы сняли на 5 день’ болит там где основная работа проходила в одном месте справа около ребра,врачиговорит палец порежьте неделю болит,а здесь операция хоть и проколами,а делается также как и открытая и потом у меня повышен болевой порог.
Олег,швы сняли на 5 день’ болит там где основная работа проходила в одном месте справа около ребра,врачиговорит палец порежьте неделю болит,а здесь операция хоть и проколами,а делается также как и открытая и потом у меня повышен болевой порог.
Олег,швы сняли на 5 день’ болит там где основная работа проходила в одном месте справа около ребра,врачиговорит палец порежьте неделю болит,а здесь операция хоть и проколами,а делается также как и открытая и потом у меня повышен болевой порог.
Добрый день Владимир!! Я пишу со страницы своей супруги. Зовут меня Владимир я из города Волжск. После ФГДС мне поставлен диагнос:ГЭРБ. Эрозивный эзофагит ст.А; Грыжа пищеводного отверстия диафрагмы 1 ст.; Язва луковицы 12-пёрстной кишки; РДЛ 12-перстной кишки 1 ст.; Выраженный эрозивный гастрит. Дуоденит. Замучили симптомы этих болезней- изжога. отрыжка. боль под ложечкой.выброс желчи в пищевод. Пока пью ганатон нексиум симптомы исчезают. Постоянно пить лекарства тоже не выход вот и решился на операцию.К вам можно приехать?До Пензы мне недалеко.
Но если что -baoulin@mail.ru-это почта профессора Баулина А.А.-можете написать.
Я живу в Городе Санкт -Петербург .И познакомилась с огромным количеством кандидатов и профессоров сто лет непроходивших повышения квалификации. ))))
Они кроме кваматела -других лекарств не знают . это в особенности касается врачующих в частных клиниках )))
Попробуйте сами изучить проблему ГЭРБ .Сайт Гастросан .
Почитайте .
Подскажите, пожалуйста, адрес сайта, а то не могу что-то найти.
здраствуйте . я из таджикистана у моей мамы такойже диагноз ГПОД я хотелбы узнать в каком городе, сколько стоит операция (примерно) .
здраствуйте . я из таджикистана у моей мамы такойже диагноз ГПОД я хотелбы узнать в каком городе, сколько стоит операция (примерно) .
Ира скажите как можно с вами по общаться тоже хочу сделать операцию у пучкова
Присоеденяюсь, тоже хочу сделать операцию у него
В любом случае просто так ему эти регалии не выдавали( я о Пучкове).Раз о нем говорят, значит он действительно серьезный специалист, а не просто хирург изучающий вопрос и набирающейся опыта.. У него точно больше опыта в подобных вмешательствах и уж точно мастерства. Операция- это всегда рулетка и никто никогда не узнает , что будет после . Можно составить только прогноз на выздоровление . Так вот , из всех вводных у кого делать подобную операцию , я не вижу реального конкурента. И если бы он плохо делал подобные операции, то это распостронилось так же быстро, как и его слава. Я так думаю.
форум как качели-то за операцию то против (то за пучкова то против)
Ира здравствуйте еду к пучкову 3февраля.диагноз грыжа под и ахалазия кардии1степени.скажите пожалуйста были ли у вас сильные за грудинный боли не зависимо от приема пищи и была ли у вас температура.у меня она держится уже несколько месяцев 37,3. Диагноз у нас в пермском крае так и не поставили.прошла всех врачей и психотерапевтов,боли жуткие,отдают в позвоночник,шею,плечо.спасибо вам за раннее и поправляйтесь.
Оля здравсвуйте’у меня была грыжа и кислота все’ у вас будет все хорошо,скорей всего это все грыжа дает.пишите’.
Ира скажите пожалуйста вас в клинике до обследовали и тогда только Константин Викторович вам предложил операцию.очень переживаю лишь бы это боль была связана с пищеводом и операция мне помогла.вы решение принимали сами по операции? Доктор вам оставил выбор за вами? Или он рекомендовал, что ваши мучения могут закончиться после операции на пищевод. Огромное вам за ранее спасибо. Если не секрет каких размеров грыжа,моя 3,5 см,да еще и мне 41 год
Мне,45 лет’грыжа 2.5см’анализы я привезла все с собой,у них сдала на кровь пару анализов и флеболог сделал узи ног’к пучкову я сама напросилась на консультацию’так он бы даже не смотрел’у них там всем главный хирург занимается’документы на операцию уже все готовы были’я прямо с поезда и на операцию.Пучков меня не уговаривал,решение я принимала сама,
Верить нужно тем, кто сделал операцию, и чувствует себя полноценным человеком, А многие не сделав операцию ведут споры, это все наобходимо испытать на себе, Вот Алене2 можно верить, и не пытаться попасть в те же руки, Возможно некоторые здесь, просто раскручивают рекламу,
здравствуйте. меня зовут наталья, я из нижнего новгорода. после беременности появилась скользящая ГПОД 2 степени. постоянные изжоги и прочие симптомы, жить можно но напрягает. да и таблетки пить постоянно как то не очень хочется. мне сразу предложили прооперироваться. вот 5 марта сделали лапороскопию. скоро должны выписать. у нас тут в больнице достаточно часто делают эту операцию как я поняла. причем мне операцию сделали бесплатно, т.к. от работы отношусь к этой больнице. сегодня уже 6 день, ем нормально правда пока в основном жидкое и каши. чуть чуть чувствуется меж ребер в одной точке, но редко, не после каждого приема пищи.
каким методом делали даже не представляю, рассказали что будут делать и все.
так значит кто не сделал операцию тот человек неполноценный? полноценная вы наша тамара!
Если бы я полностью была здорова, я бы не читала все эти сообщения, Мне не понятна ваша реакция,
К сожалению, ГПОД не лечится медикаментозно. Длительная ремиссия это миф. Надо искать подходящего врача и делать операцию. Все равно рано или поздно дело ей и закончится. А пытаться жить на лекарствах не более чем способ самоуспокоения, да и лекарства очень не дешевы. Статистика такова, что на 50 удачных операций одна неудачная, хоть у Пучкова, хоть у Пупкина, хоть у кого. Как то так.
В Германии делают без проблем и вопросов, но операция и 5-7 дней в клинике обойдутся в 10000 евро минимум.
В Германии делают без проблем и вопросов, но операция и 5-7 дней в клинике обойдутся в 10000 евро минимум.
Проходил ФГДС написали кардия смещена в оральном направлении при рвотных движениях пролапс слизи желудка в пищевод в виде гриба до 2х см, что это такое, врачи поставили диагноз СГПОД, 2см это и есть грыжа или нет. Кто знает напишите. Проходил ренгеноскопию желудка стоя написали ГПОД не выявлено. Разговаривал с врачом он пояснил что ренгеноскопию сделали не правильно, нужно при таком диагнозе делать лежа. В феврале ложусь на операцию по удалению ГПОД, но не знаю есть она или нет. Один всего признак это изжога после еды, таблетки устал уже пить.
но в вашей клинике дешевле?
но в вашей клинике дешевле?
К сожалению, ГПОД не лечится медикаментозно. Длительная ремиссия это миф. Надо искать подходящего врача и делать операцию. Все равно рано или поздно дело ей и закончится. А пытаться жить на лекарствах не более чем способ самоуспокоения, да и лекарства очень не дешевы. Статистика такова, что на 50 удачных операций одна неудачная, хоть у Пучкова, хоть у Пупкина, хоть у кого. Как то так.
Уважаемый гость, Вы внимательно почитайте мои посты на стр. 106 и поймете к какой категории я отношусь. Я облазил кучу форумов, пообщался с уймой врачей, ученых и просто таких же бедолаг, как я сам и НИКТО не сказал, что ему стало лучше от приема каких либо лекарств. Чуть лучше, боли меньше, изжоги нет, но нормально не живет НИКТО, ни после года таблеток и диет, ни после 5 лет. Просто слишком велик риск напороться на плохого хирурга и потом мучаться еще больше, поэтому я и рассматриваю варианты операции в др. Стране. Пусть даже для этого придется брать кредит, лучше жить без денег, но здоровым. ИМХО.
P.S. А ждать чуда или быть неуверенным- все закончится когда скажут ВСЕ, приехали, опухоль, онкология и т.п. И операция хрен поможет.
Доброго дня всем и доброго здоровья! А также- оптимизма.
ГПОД обнаружили полгода назад (2ст.), а до этого 8 лет меня лечили от всего. пью ИПП постоянно. То есть КАЖДЫЙ ДЕНЬ, На протяжении 3 лет пила с перерывами, замещая всякими местными антацидами (ренни, альмагель и т.п.), а теперь уже 5 лет пью каждый день (если дозировка 15мг) или через день (если дозировка 30мг). На операцию не решаюсь пока, т.к. в принципе, кроме изжоги, ничего без ИПП не беспокоит, а судя по этому форуму — у бОльшей части прооперированных кардия так и не смыкается после операции.
Интересует такой вопрос:
Кто-то из вас изучал возможность пожизненного приема ИПП и как это влияет на качество жизни? Может быть есть какие-то ссылки на изучение этого вопроса или мнение компетентных врачей?
Дело в том, что я чувствую себя прекрасно и могла бы всю жизнь жить спокойно и есть все, что мне нравится (не злоупотребляю вредностями) на ИПП, но тут недавно где-то прочитала , что надо принимать дополнительно кальций, иначе на ИПП развивается остеопороз и кости сыпятся (((( Может быть есть еще какие-то подводные камни?
Мне 40 лет.
источник


 В течение первого дня после операции пациенту разрешено пить воду (не более 300 мл).
В течение первого дня после операции пациенту разрешено пить воду (не более 300 мл). Лучшей физической нагрузкой для пациентов с диафрагмальной грыжей являются пешие прогулки (непременно на свежем воздухе). Во время ходьбы желательно поддерживать быстрый темп, следя за правильностью осанки и напряжением мышц брюшного пресса. Такая ходьба поможет несколько снизить ощущение постоянного давления в груди.
Лучшей физической нагрузкой для пациентов с диафрагмальной грыжей являются пешие прогулки (непременно на свежем воздухе). Во время ходьбы желательно поддерживать быстрый темп, следя за правильностью осанки и напряжением мышц брюшного пресса. Такая ходьба поможет несколько снизить ощущение постоянного давления в груди.
