✓ Статья проверена доктором
На втором месте после сердечных недугов находятся заболевания ЖКТ, одним из самых распространенных является грыжа пищевода. В медицине оперируют термином грыжа пищеводного отверстия диафрагмы. Осложнение недуга заключается в том, что он протекает практически бессимптомно либо проявляется незначительная симптоматика, которой больной не предает никакого значения. Чаще всего обнаруживается диафрагмальная грыжа во время диагностирования организма или эндоскопического исследования.
Характерно, что больше 30% пациентов отмечают основную жалобу – возникновение боли в области сердца. Именно это заблуждение приводит к неправильной постановке диагноза с последующей неэффективной терапией. Ведь основная причина появления сердечных болей скрывается за грыжей пищевода. Объясняется это тем, что данный недуг сопровождается гастроэзофагеальным рефлюксным недугом.
Грыжа пищевода: причины возникновения
Если пищеводное отверстие в области диафрагмы расширяется, а связки пищевода начинают растягиваться, то развивается грыжа. Опасность заболевания состоит в том, что в пищевод начинает попадать желудочный сок совместно с желчью. Данный процесс вызывает воспалительный процесс с последующим патологическим изменением слизистой оболочки. В результате чего возникает риск развития злокачественного образования.
Классификация грыжи пищевода
Статистика. Множество исследований подтвердили, что отсутствие своевременных терапевтических действий уже через десять лет у пациента может возникнуть рак пищевода. Когда на протяжении семи лет больной не предпринимает никакие эффективные мероприятия, то риск развития онкологических недугов подтверждается на 40%.
Более детально о данном недуге сможет рассказать видеоролик.
Основными предпосылками к возникновению грыжи можно считать два фактора:
- Связочный аппарат становиться ослабленным.
- Отмечается повышенное внутрибрюшное давление.
Первый фактор определяется врожденной патологией, а повышение давление может произойти вследствие избыточного веса, регулярных запоров, в период беременности.
По статистике именно пожилые люди страдают от заболевания диафрагмальной грыжи, поскольку мышцы теряют с возрастом свою эластичность. Прогрессирование заболевания после 60 лет приводит к образованию патологии в виде грыжевых ворот. Под данным явлением подразумевается увеличение на пару сантиметров пищеводного отверстия.
К основной группе причин можно отнести следующие факторы:
- Возрастные изменения мышечной ткани пищевода.
- Жировая ткань, что располагается под диафрагмой, начинает рассасываться.
- В период вынашивания ребенка расположение внутренних органов начинает смещаться.
- Процесс атрофии участка печени.
- Высокое внутрибрюшное давление.
- Перенесенные операции на пищеводе.
- Укороченный пищевод вследствие рожденного порока.
- Прием слишком горячей пищи, что приводит к ожогам пищевода и, как результат образуется грыжа.
- Метеоризмы.
Схематичное изображение грыжи пищевода
Предрасполагающими показателями к развитию грыжи являются проблемы с лишним весом, недуги органов дыхания хронического характера, возрастные изменения, период беременности, асцит, частые рвотные состояния, запоры.
Грыжа пищевода достаточно сложное патологическое состояние, что практически не проявляется никакой симптоматикой. Даже развитие грыжи больших размеров может длительное время не проявляться.
Чаще всего данный вид грыжи характеризуется ярко выраженным болевым синдромом. Боль может давать о себе знать в области сердца или левого подреберья. При этом, интенсивность болевого синдрома напрямую зависит от времени употребления пищи и количества еды. Болезненность можно ощутить сразу после трапезы, если она была плотной, то интенсивность усиливается.
Также дискомфортные болезненные ощущения будут наблюдаться после физических нагрузок, после наклонов туловища. Для устранения данных болей необходимо принимать антацидные средства.
Рентгенография органов грудной клетки при грыже пищеводного отверстия диафрагмы
- Подложечная область. Здесь болевой синдром возникает, когда больной после приема пищи начинает менять свое положение тела.
- Болезненные ощущения иррадиируют в области спины либо непосредственно лопаток.
- Нередко возникает опоясывающая боль, что по своему характеру напоминает проявления панкреатита.
- Пожилые люди при грыже пищевода могут жаловаться на боли в области сердца – это объясняется наличием сопутствующих недугов, к примеру, ишемической болезни.
- Стоит отметить, что характер и длительность болевого синдрома могут зависеть от осложнений недуга (солярит, перивисцерит).
| Основной симптом | Краткая характеристика |
|---|---|
| Кислая отрыжка | После того, как больной употребил пищу, может возникнуть очень неприятное явление в виде отрыжки с привкусом горечи |
| Рвота | Когда больной после приема пищи находится в положении лежа, в особенности ночью, то возможно, возникновение срыгивания. Стоит обратить внимание, что происходит оно без предварительной тошноты. Если срыгивание становится регулярным с большим количеством выводимых масс, то значительно повышается вероятность развития аспирационной пневмонии |
| Дисфагия | Симптом носит непостоянный характер, поэтому проявляется периодически. В случае проглатывания очень холодной или горячей пищи происходит затруднительное продвижение по пищеводу. Очень важно своевременно обратить внимание на данные патологический симптом, поскольку это указывает на онкологию либо процесс ущемления грыжи |
| Изжога | Данный симптом является неотъемлемой частью симптомокомплекса грыжи пищевода. Зачастую изжога начинает тревожить по факту завершения приема пищи, в ночное время суток и когда больной находится в лежачем положении. В основном, это постоянный симптом, который свидетельствует о наличии диафрагмальной грыжи |
| Икота | Данный признак может проявиться лишь у 4% больных грыжей. Но, при возникновении доставляет большое количество хлопот, поскольку может продлиться до двух-трех дней |
| Жжение в области языка | Происходит только тогда, когда желудочный сок с другим неприятным содержимым попадает в ротовую полость, что приводит к охриплости. Считается достаточно редким симптомом грыжи |
Справка! Течение грыжи пищевода может осложняться сопутствующими заболеваниями – недугами органов дыхания. Угрожающим жизни моментом является попадание в пути дыхательных органов желудочных масс. Впоследствии чего возникает удушье или сильный кашель.
Нередко случается так, что данную патологию пищевода при диагностике путают с другими недугами ЖКТ и применяют безрезультатную терапию. Чтобы точно поставить диагноз, необходимо обратить внимание на характерные признаки:
- После того, как больной принял пищу, ощущается неприятное болезненное чувство, которое усиливается. Особенно сильным становиться болевой синдром, когда пациента кашляет или после физических нагрузок.
- Боль утихает сразу после срыгивания или рвоты. Также, если больной принял народное средство в виде воды с содой.
- Если характеризовать боль, то является умеренной ноющей, а иногда доходит до сильного болевого синдрома.
Стоит обратить внимание на важный момент – грыжа пищевода не лечится без оперативного вмешательства. Поэтому необходимо, как можно раньше обратиться за специализированной помощью во избежание таких тяжких последствий, как ущемление грыжи или куда хуже – онкологии.
Диагностика грыжи пищевода
Очень важно, что хирургическое вмешательство такого характера абсолютно не имеет противопоказаний, поэтому может быть выполнено любому пациенту вне зависимости возраста и сопутствующих недугов. Если больному требуется экстренная операция, то ее проводят при следующих показаниях:
- Если у больного диагностировано ущемление грыжи пищевода (считается одним из сложнейших недугов).
- Когда грыжа стала причиной недостаточности дыхания.
- Если последствия грыжи затронули работоспособность сердца.
- В случае ярко выраженной симптоматики в виде непрекращающейся рвоты, при острых невыносимых болях, что интенсивно усиливаются.
Внимание! Если вышеуказанные показания отсутствуют, то оперативное вмешательство проводить планово в течение нескольких недель. Для проведения операции больного отправляют в отделение торакальной хирургии.
Проведение операции по устранению грыжи пищевода
Во время проведения операции стоит главная цель – это устранить патологическое выпячивание пищевода в область диафрагмы. При этом поврежденное место диафрагмы необходимо обязательно ушить, чтобы предупредить рецидив. Также может быть применен более современный метод хирургической терапии – видеоэндоскопическая операция. О методах радикального лечения можно узнать из видеоролика.
По факту выполненной операции больному требуется период реабилитации с выполнением последующих действий:
- Ношение компрессионных чулков.
- В обязательном порядке инъекции гепарина.
Вышеуказанные мероприятия помогают предотвратить образование тромбов. В общей сложности данные манипуляции выполняются на протяжении десяти дней, в случаях прогрессирующего выздоровления достаточно одной недели.
Не следует забывать, что грыжа пищевода – это опасный недуг, угрожающий здоровью. Поэтому тактику ожидания улучшения состояния без компетентной помощи или применение народных средств лучше всего исключить во избежание возникновения последствий с необратимыми процессами.
источник
Грыжа пищевода на сегодняшний день по мнению многих специалистов относится к весьма распространенному заболеванию желудочно-кишечного тракта, занимая 3 место после язвенной болезни желудка и холецистита.
Причем, в 50% случаев диафрагмальная грыжа протекает скрыто, либо бессимптомно, либо с минимальными симптомами и дискомфортом. Зачатую ее обнаруживают случайно при прохождении эндоскопического исследования или рентгенологического обследования желудка и пищевода.
У 30% пациентов с грыжей пищевода первичными жалобами, с которыми больные обращаются к врачу являются боли в сердце — некоронарогенная кардиалгия и нарушения сердечного ритма — пароксизмальная тахикардия и экстрасистолия. Это чаще всего приводит к диагностическим ошибкам и неэффективной терапии у кардиолога, поскольку возможной причиной сердечных нарушений является грыжа.
Это заболевание, как правило, сочетается с гастроэзофагеальной рефлюксной болезнью, что приводит не только к кардиологическим расстройствам, но и к целому комплексу пульмонологических и диспепсических нарушений в организме человека.

Такое нарушение приводит к забросу желчи и желудочного сока в пищевод, постепенно возникает воспаление и изменение его слизистой оболочки, что со временем провоцирует образование злокачественных опухолей.
По данным исследований мировых гастроэнтерологических ассоциаций при отсутствии адекватной своевременной терапии грыжи через 7-10 лет у пациента увеличивается риск возникновения рака пищевода. Если в течение 7 лет лечение отсутствует, то на 280% увеличивается риск развития онкологии, если заболеванию более 10 лет, то риск возрастает до 400%.
- Боли при диафрагмальной грыже пищевода весьма разнообразны и зависят от ее вида, длительности заболевания, возраста пациента:
- Самый распространенная локализация боли — в подложечной области, она появляется при изменении положения тела, после приема пищи.
- Иногда боль может иррадиировать в область между лопатками или в спину.
- Также возможно появление опоясывающей боли, которая может напоминать симптомы, свойственны такому заболеванию как панкреатит.
- У пятой части пациентов, особенно пожилого возраста, возникают боли в области сердца, это может быть связано и с сопутствующими заболеваниями — ишемической болезнью сердца, стенокардией.
- Когда грыжа приводит к различным осложнениям, то направление, характер, интенсивность болей изменяется. При солярите боли становятся невыносимого жгучего характера, причем, интенсивность их возрастает при надавливании в эпигастральной области, а при наклоне вперед пациенту становиться легче. При возникновении перивисцерита боли носят ноющий, тупой характер, они беспрерывны и сосредоточены высоко в эпигастральной области. При ущемлении грыжевого мешочка появляются пронзительные, покалывающие боли за грудиной, отдающие в область между лопатками (см. боль в спине между лопатками)
При отрыжке во рту остается вкус горечи, желчи, либо у пациента происходят очень частые отрыжки воздухом, чаще всего они возникают после приема пищи.
Этот признак чаще всего бывает ночью, после еды или в лежачем положении, он не сопровождается тошнотой. Если количество масс при срыгивании значительно, это может вызвать аспирационную пневмонию.
Это не постоянный симптом грыжи пищевода, он может то появляться, то исчезать. При употреблении горячей или слишком холодной жидкой пищи, очень быстром проглатывании возможно возникновение затруднения при прохождении еды по пищеводу. Что касается твердой пищи, то она продвигается по пищеводу легче и быстрее. Если этот признак пищеводной грыжи начинает носить постоянный характер, это является поводом для диагностики онкологии, стриктуры, язвы пищевода, ущемления грыжи.
Самый характерный, выраженный и частый признак грыжи пищевода. Она бывает после еды, ночью и в лежачем положении. У большинства пациентов она является постоянным симптомом и играет определяющую роль в диагностике диафрагмальной грыжи.
Не самый характерный симптом, поскольку бывает только у 4% пациентов. если она возникает, то отличается длительным периодом, больной может икать от нескольких часов до нескольких дней.
Редкий симптом, он появляется только если желудочное содержимое забрасывается в ротовую полость или гортань, при этом может появиться охриплость голоса.
Чаще всего пищеводная грыжа сопровождается бронхиальной астмой, обструкгивным бронхитом, аспирационной пневмонией. Самое опасное из этих патологий — это аспирация желудочных масс в дыхательные пути. При этом у больного происходит удушье, упорный кашель и боль за грудиной.
Чтобы дифференцировать боли в пищеводе при грыже, признаки которой похожи и свойственны прочим заболеваниям, следует учитывать следующие факторы, характеризующие наличие диафрагмальной грыжи у пациента:
- После еды в большинстве случаев боли усиливаются, также интенсивность болевых ощущений возрастает при кашле, физической нагрузке, любом напряжении, даже просто в горизонтальном положении.
- После рвоты, отрыжки или срыгивания, глубокого вдоха боли ослабевают или прекращаются. Также уменьшению болей способствует прием соды, воды, лежачее положение.
- Характер болей скорее умеренный, ноющий, тупой, только в редких случаях может быть чрезвычайно сильные болевые ощущения.
Один из видов диафрагмальных грыж – это скользящее грыжевое выпячивание. В этом случае, через слабое место диафрагмы в грудную полость проникает часть пищевода или желудка. Периодически, они возвращаются в свое нормальное расположение (в полость живота), что приводит к исчезновению симптомов. Физические нагрузки, напряжение мышц живота и ряд других факторов приводит к повторному формированию грыжи пищевода.
Характерный симптом скользящих грыж – боль жгучего характера, которая располагается за грудиной или в верхней части живота. Она усиливается в положении «лежа» и при сильных наклонах, часто сопровождается отрыжкой, изжогой или тошнотой.
Одно из самых опасных осложнений диафрагмальных грыж – ее ущемление. Оно может возникать как после длительного течения болезни, так и быть первым проявлением болезни. Чтобы своевременно опознать ущемление, следует оценить наличие у больного следующих симптомов:
- Внезапной боли резкого или стреляющего характера, в нижней половине груди/в верхней трети живота. Часто, она иррадиирует в лопатку или надключичную ямку. Усиление боли провоцирует повышенная перистальтика кишечника (из-за приема пищи, жидкости, некоторых лекарств и т.д.). Интенсивность боли крайне высокая, в редких случаях она может приводить к шоку;
- Рвоты, которая не прекращается в течение длительного времени (от нескольких часов до суток). Как правило, усиливается на высоте болей;
- Выраженное вздутие живота с усилением болевого синдрома.
Наличие одного из этих признаков требует неотложного оказания врачебной помощи пациенту.
Признаки диафрагмальной грыжи чаще всего появляются у людей пожилого возраста, когда по естественным причинам изнашивается организм, а ткани, мышцы, внутренние органы теряют эластичность. При прогрессировании грыжи у некоторых больных к 60 годам могут образовываться так называемые «грыжевые ворота», когда пищеводное отверстие может увеличиваться на несколько сантиметров.
Причины образования грыжи пищевода:
- Возрастное ослабление мышц, связок пищевода
- Рассасывание жировой ткани под диафрагмой
- Изменение положения внутренних органов, к примеру, при беременности
- Атрофия левой части печени
- Дискинезия пищевода
- Метеоризм, напряжение брюшных мышц
- Повышенное внутрибрюшное давление
- Врожденные аномалии развития — укороченный пищевод
- Оперативное вмешательство на пищеводе
- Термические ожоги от горячей пищи способствуют сокращению пищевода и провоцируют образование грыжи.
Существует как бессимптомное течение заболевания, так и наоборот, у больных в комплексе с различными заболеваниями желудочно-кишечного тракта обнаруживается еще и грыжа пищевода. Так, по некоторым данным у 40-60% пациентов с язвой желудка или 12-перстной кишки, у 50% больных с хроническим гастродуоденитом, у 20-40% людей с холециститом (см. Холецистит симптомы и лечение) и панкреатитом (см. панкреатит симптомы, лечение) диагностируется диафрагмальная грыжа.
Первым этапом обнаружения диафрагмальной грыжи является поиск характерных симптомов у пациента и возможных причин. После этого, необходимо приступить к непосредственному обследованию, при котором можно обнаружить следующие признаки болезни:
- Осмотр – при грыже пищевода грудная клетка практически не двигается в процессе дыхания, из-за нарушения функции диафрагмы. Если человек долгое время страдает от этой патологии, живот становится «впалым». Этот симптом может не наблюдать у людей повышенной массы тела;
- Прощупывание живота (пальпация) – он становится плотным в верхних отделах брюшной стенки, из-за сильного напряжения мышц. Также возможно появление боли при пальпации;
- Аускультация (выслушивание фонендоскопом) – характерным признаком диафрагмальной грыжи это появление шума кишечника в грудной полости. Нормальный звук дыхания при этом, как правило, отсутствует или значительно уменьшен.
Вышеперечисленных признаков достаточно, чтобы предположить диагноз. Однако достоверно подтвердить наличие грыжи пищевода можно только с помощью инструментальных способов диагностики.
Это недостаточно информативный метод, однако он необходим для того, чтобы отличить патологию диафрагмы от болезней грудной полости (пневмоторакса, плеврита, пневмонии и т.д.). Также можно обнаружить некоторые косвенные признаки грыжи пищевода:
- Купол диафрагмы располагается выше нормы;
- Наличие кишечных петель/желудочного газового пузыря в полости грудной клетки;
- Смещение тени средостения (участок белого цвета между легкими на рентгеновском снимке) в сторону от срединной линии.
Обнаружить эти изменения на рентгенограмме/флюорографии достаточно трудно без соответствующего опыта. Поэтому важно, чтобы снимок изучал квалифицированный доктор.
При отсутствии КТ, рентгенконтрасная диагностика является лучшим способом подтвердить диафрагмальную грыжу. С этой целью, больному дают выпить раствор контрастного вещества (около 200 мл Бария сульфата), после чего выполняют рентген-снимок. Достоверный признак диафрагмальной грыжи – наличие в грудной клетке желудка или тонкой кишки.
Для оптимального качества рентгенографии следует начинать подготовку за 3 дня до процедуры:
- На этот период больному показана диета с минимальным количеством клетчатки. Следует исключить: ржаной хлеб, перловую и кукурузную крупы, молочные продукты, фрукты, овощи и их производные (соки, варенье и т.д.);
- За 12 часов до контрастной рентгенографии необходимо придерживаться «голодной» диете;
- Вечером и утром перед процедурой больному ставят по одной очистительной клизме.
Следует отметить, что принимать слабительные не рекомендуется, так как они увеличивают количество свободного газа в кишечнике и снижают качество диагностики.
Дополнительный способ, который используется при сомнительных результатах рентгенографии. С помощью ультразвука отличают петли тонкой кишки или желудок от других патологических процессов в грудной клетке. Процедура не требует какой-либо подготовки и занимает 7-10 минут.
С помощью этого дорогостоящего рентген-исследования, диафрагмальная грыжа определяется в 100% случаев. Наличие ложных результатов исключено, благодаря отличной визуализации. К сожалению, компьютерными томографами обладают больницы только крупных городов и региональных центров. Исследование, как правило, проводится платно (средняя цена – около 2000 руб.) Этим объясняется его редкое использование.
Это не просто способ диагностики диафрагмальной грыжи, а полноценное оперативное вмешательство. Принцип его прост – в определенной анатомической области (живота или груди соответственно) выполняются два разреза длиной 1-2 см. Через них вводятся в полость эндоскопический инструмент, выполненный в виде узких металлических трубочек с каким-либо рабочим наконечником (браншей). На одном из них обязательно имеется видеокамера с источником света. Таким образом, врач-хирург может непосредственно осмотреть диафрагму и выбрать дальнейшую тактику.
Необходимо отметить, что эти процедуры чаще всего используются при сильных травмах живота или груди. Как метод диагностики, лапароскопия и торакоскопия применяются редко.
В первую очередь необходимо подчеркнуть, что лечение грыжи пищевода без операции невозможно. Единственный способ избавиться от этой болезни – хирургическое вмешательство. Следует выполнить его как можно раньше, так как длительное ожидание может привести к следующим осложнениям: ущемлению грыжи, непроходимости пищеварительного тракта, дыхательной недостаточности и т.д.
Эта операция не имеет абсолютных противопоказаний для проведения, поэтому может выполняться всем пациентам. В зависимости от тяжести их состояния, ее проводят либо экстренно (в течение 2-х часов), либо планово. Экстренное вмешательство показано следующим больным:
- С ущемлением грыжи пищевода;
- При выраженной недостаточности дыхания;
- При нарушениях в работе сердца, вызванных грыжей;
- С выраженными симптомами (неукротимая рвота, интенсивная острая боль и т.д.).
В остальных случаях, операцию проводят планово (срок выполнения не ограничен, но рекомендуется в течение нескольких недель) в специализированном отделении «торакальной хирургии».
Перед хирургическим лечением анестезиолог/хирург подробно опрашивает больного о состоянии его здоровья, наличие аллергии, перенесенных в прошлом переливаниях крови и т.д. Пациенту назначается ряд исследований, которые позволят оценить функции основных органов: общие анализы крови и мочи, биохимический анализ венозной крови, кислотно-щелочное состояние, ЭКГ.
Если есть необходимость, состояние больного несколько улучшают (стабилизируют давление, деятельность сердца, функцию дыхания и т.д.). Непосредственно перед операцией, проводят очищение кишечника (если нет ущемления грыжи пищевода), катетеризируют мочевой пузырь и вводят необходимые лекарства.
Главная цель операции – вправить грыжевое выпячивание обратно в полость живота и ушить поврежденное место диафрагмы. Чтобы это сделать, хирург может выполнить один из двух доступов: разрезать переднюю стенку живота по срединной линии или сделать торакотомию (вскрыть нижние отделы грудной клетки). При ущемленной диафрагмальной грыже, врачу необходимы оба эти доступа.
Если операция выполняется планово в отделении торакальной хирургии, доктор может воспользоваться более современным методом лечения грыжи – видеоэндоскопической операцией. Как и при диагностической лапароскопии, делают два разреза по 1-2 см, через которые в грудную полость вводят специальные инструменты. Один из них обязательно оснащен видеокамерой с фонариком, через которую хирург контролирует свои действия. Второй может выполнять функцию пинцета, электрического/плазменного ножа, отсоса жидкости и т.д.
После вправления органов в брюшную полость, диафрагму ушивают и укрепляют тканями организма (чаще всего – сухожилием или апоневрозом), чтобы предотвратить повторное возникновение грыжи пищевода.
Оперативное лечение грыжи пищевода достаточно травматичное. Поэтому в послеоперационной фазе больной может испытывать боль, столкнуться с нарушением переваривания или инфекционными осложнениями. Чтобы этого избежать, врачи-клиницисты рекомендуют провести следующие мероприятия:
Как правило, для этого достаточно НПВС, которые вводят путем внутримышечных инъекций (в ягодицу). Чаще всего – Кеторолак/Кеторол. При выраженных болях, возможно введение местных анестетиков (Лидокаина или Новокаина) в операционный разрез или методом эпидурального обезболивания.
Как делают эпидуральную анестезию (обезболивание)? Доктор тупой иглой вводит препарат (Лидокаин, Новокаин) в позвоночный канал, в пространство между спинным мозгом и внутренней поверхностью позвонков. В случае необходимости, эпидуральное обезболивание можно поддерживать постоянно, если в указанное пространство установить трубочку, через которую постоянно поступает анестетик.
Диетическое лечение: грыжа пищевода часто нарушает нормальное продвижение пищи по кишечнику. Поэтому в послеоперационной фазе важно постепенно восстанавливать его функцию. Пациентам рекомендована диета, исключающая мучные, соленые, пряные и жирные блюда. В рацион необходимо включать каши (рисовую, гречневую, кукурузную), которые содержат умеренное количество клетчатки; отварное мясо (курицу или говядину); супы, приготовленные на курином бульоне;
После большинства операции есть риск развития этих осложнений. В этом случае, на стенке какого-либо сосуда у больного нарастает тромб, который может оторваться и закрыть просвет жизненно важных артерий (легочной, коронарной, позвоночной и т.д.) или попасть в полость сердца. Чтобы этого не произошло, больным рекомендуют носить компрессионные чулки и выполняют инъекции препаратами гепарина (если нет выраженных кровотечений).
Выполнение вышеперечисленных рекомендаций позволяет снизить риск осложнений послеоперационной фазы и ускорить восстановление больного. В среднем, для этого достаточно 7-10 дней.
Грыжа пищевода может стать опасным для жизни состоянием, при выборе тактики выжидания или лечении народными средствами. Поэтому после постановки диагноза необходимо определиться с датой операции и техникой ее выполнения. Если хирургическое вмешательство было проведено своевременно – прогноз для больного, в большинстве случаев, благоприятный. Правильная реабилитация и профилактика послеоперационных осложнений позволяют вернуть пациенту прежнее качество жизни в течение короткого срока.
источник
Любому человеку известно, что грыжевое образование – опасная вещь, так как может привести к защемлению входящих в него органов и спровоцировать опасные состояния вплоть до отмирания тканей. Среди гастроэнтерологических проблем очень часто встречается грыжа пищевода или диафрагмальное образование пищеводного отверстия мышечной пластины. Проявляется подобная проблема по-разному, но лечить её однозначно нужно. Чтобы лечение было назначено правильно, крайне важно установить первоначальную причину возникновения заболевания.
Грыжа пищевода представляет собой аномальное состояние, когда через расширенное пищеводное отверстие в диафрагмальной пластине часть органов пищеварительной системы перемещается из брюшной полости в грудную. Как правило, это касается части самого пищевода и желудка, но смещению могут быть подвержены даже петли тонкого кишечника. Данное явление называют грыжей пищеводного отверстия диафрагмы.
Замечание врача: у многих пациентов грыжа долгое время не даёт о себе знать вообще, протекая бессимптомно. Однако не стоит полагать, что это состояние безобидно, ведь, как и любое другое грыжевое образование, пищеводная также может сжиматься, ущемляя проходящие через отверстие органы. Состояние угрожает возникновением анемии, кровотечениями и прочими неприятными последствиями.
Грыжа пищевода — распространённое заболевание, статистика показывает, что каждый пятый взрослый человек страдает от такой проблемы. В группу риска входят люди, которые имеют хронические заболевания пищеварительной системы и (или) находятся в возрасте старше 50 лет.

В зависимости от конкретной ситуации и локализации грыжевого образования специалисты выделяют несколько разновидностей данного заболевания.
Тип грыжи пищевода
Скользящая (фиксированная и не фиксированная)
Верхний отдел желудка смещается в область выше диафрагмальной пластины (в грудную полость), тем самым участвуя в формировании грыжевого мешка. Основная особенность состояния – смещение желудка происходит не около пищеводной трубки, а по её оси. Не фиксированное «вываливание» не носит постоянного характера, оно появляется только при определённых обстоятельствах, часто не провоцируя специфических симптомов, что значительно затрудняет диагностику.
Понятие фиксированная означает, что расположение грыжи не не зависит от изменений положения тела, а непостоянная грыжа меняет своё расположение, например, при принятии человеком вертикального положения.
Смешанный тип диагностируется, когда механизм формирования нельзя отнести к той или иной разновидности.
Для назначения корректного лечения огромную важность имеет установление механизма формирования грыжи пищевода. Специалисты говорят о наличии двух основных групп причин – это слабость мышц диафрагмы и слишком высокое давление внутри брюшной полости. Такие состояния могут спровоцировать как скользящее, так и постоянное грыжевое образование. Рассмотрим общие причины более детально:
- изменения в мышцах, которые образуют само пищеводное отверстие – они расслабляются, растягиваются и образуют грыжевые ворота. Расслабление может произойти из-за ущемления нерва или травматического повреждения;
- под диафрагмальной пластиной с возрастом рассасывается жировая ткань, что вызывает ослабление мышц;
- генетическая предрасположенность;
- нетипичное подтягивание пищеводной трубки вверх (из-за нарушения её двигательной функции, укорочения из-за рубцевания на фоне химических и термических ожогов);
- закрытые и открытые травмы;
- врождённая патологическая особенность строения диафрагмальной пластины или пищеводной трубки;
- значительное повышение давления в брюшной полости тела. В силу того, что давление в грудной полости и так ниже, чем в брюшной, при его повышении оказывается давление на диафрагму, и она изгибается, во время чего и расширяется отверстие. Если такое происходит на постоянной основе, то органы могут легко сформировать грыжевой мешок. Прямой причиной такого состояния может стать: метеоризм, беременность, сильный кашель из-за хронических заболеваний дыхательной системы, подъем тяжестей, сильное ожирение, переедание и частые нарушения стула, а именно запоры;
- снижение тонуса сфинктера может быть спровоцировано злоупотреблением никотином и алкоголем, приёмом некоторых гормональных и лекарственных препаратов, что также создаёт благоприятные условия для появления грыжи.
Можно сказать и о конкретных причинах, провоцирующих определённую разновидность грыжи пищевода. Так, врождённая скользящая грыжа может формироваться во время внутриутробного развития из-за замедления процесса перемещения желудка в брюшную полость. Также может существовать предварительно сформированный «мешок» (место, куда в будущем могут опуститься органы), который образуется из-за несвоевременного или неполного заращения диафрагмальной пластины в тот период, когда желудок уже опустился. Бывает, что в число приобретённых причин, способных стать у истока появления скользящей пищеводной грыжи, входит наличие сильных рефлекторных сокращений пищеводной трубки из-за язвенной болезни или холецистита.
Постоянная околопищеводная грыжа считается более опасной, так как именно такое образование чаще всего защемляется. Помимо общих причин, спровоцировать подобное состояние может дискинезия пищеводной трубки – нарушение моторной функции без наличия поражений органического характера. Ущемиться образование может как сразу же после смещения желудка, так и через некоторое время из-за влияния определённых факторов:
- сильный смех;
- употребление пищи в большом объёме;
- физическое напряжение из-за поднятия тяжестей;
- падение с высоты;
- переполнение кишечника каловыми массами и т. д.
Избежать всех возможных причин появления грыжи невозможно, но можно значительно снизить риск её возникновения: вести здоровый образ жизни, вовремя лечить заболевания пищеварительной системы, избегать получения травм. Факторов, провоцирующих проблему, много, и большинство из них носит врождённый характер. Чрезвычайно важно следить за собственным здоровьем и здоровьем ребёнка, чтобы в случае обнаружения симптомов заболевания можно было вовремя получить медицинскую помощь.
источник
Заболеваниями пищеварительной системы страдает от 30 до 55% населения развитых стран. Большинство не понаслышке знают, что такое гастрит и колит. Но не часто сталкиваются с таким заболеванием, как грыжа пищевода, симптомы и причины возникновения которой рассмотрим ниже.
Сразу возникает закономерный интерес – что это, и почему патология опасна? Диафрагмальная, иначе хиатальная, грыжа, образуется при выпячивании кардиального отдела пищевода или дна желудка через диафрагмальное кольцо. Различаются скользящее (аксиальное) и фиксированное образование, кроме того патология классифицируется по стадии развития.
Лечение подбирается, исходя из сложности процесса и опасности возникновения осложнений. Что означает для человека постановка такого диагноза, как меняется его жизнь и каковы последствия?
- Грыжа пищевода – что это значит
- От чего бывает: причины
- Признаки и симптомы болезни
- Симптоматика
- Признаки пищеводной грыжи
- Признаки осложнений
- Классификация
- Диагностика
- Методы лечения
- Лапароскопия
- Лечение без операции
- Народные методы терапии с рецептами
- Упражнения при грыже пищевода
- Физические упражнения
- Дыхательная гимнастика
- Экстренное лечение ущемления грыжи пищеводного отверстия диафрагмы
- Диета и образ жизни
Чтобы четко ответить, что такое грыжа пищевода, следует вспомнить анатомию человека. Пищеводная трубка – полый орган длиной 25–30 см, при соединении с желудком проходит через специальное отверстие в диафрагмальной перемычке, которая делит его на грудной и брюшной отдел.
Диафрагма по сути – мышечная поперечная перегородка, участвующая в акте дыхания за счет создаваемой разницы давления во внутрибрюшном пространстве. Сквозь отверстие диафрагмы пролегает пищеводная трубка, крупные кровеносные сосуды и нервные стволы. При чрезмерном растяжении и ослаблении кольца в грудную полость выпячивается: нижняя часть пищевода вместе со сфинктером, дно желудка, другие органы. Возникновение такого выпячивания называется грыжей.
Болезнь классифицируется, в МКБ 10 как К 44.0 – проходимая грыжа и К 44.9 – грыжа с нарушением проходимости. Следующий вопрос – как лечить появившуюся патологию зависит от тяжести заболевания, а значит, важную роль играет правильная диагностика.
От чего бывает хиатальная грыжа и существует ли действенная профилактика заболевания? Часто патология имеет наследственную предрасположенность.
В иных случаях к развитию заболевания приводят:
- Слабость диафрагмальных связок, истончение жирового и соединительнотканного слоя под диафрагмой. Наблюдается: у взрослых нетренированных людей, ведущих малоподвижный образ жизни, как возрастные изменения.
- Длительное или резкое увеличение внутрибрюшного давления. Встречается при беременности, упорном кашле при обструкции, хронических запорах, поднятии тяжести.
- Поводом для возникновения грыжи пищевода становится хирургическое вмешательство при патологиях верхнего пищеварительного тракта.
- Травмы грудной клетки и живота.
В детском возрасте причины развития заболевания кроются в аномалиях внутриутробного формирования. Тогда симптомы проявляются в первые месяцы жизни ребенка, а для устранения проблемы применяются хирургические методы лечения.
Симптомы и признаки пищеводной грыжи, а также интенсивность проявлений обусловлена размерами образования. На начальных этапах клиника заболевания отсутствует вовсе или проявляться эпизодически в виде рефлюкса.
Здоровый вид пищевода и этапы формирования грыжи на фото:
Как правило, возникающие симптомы грыжи пищевода относят на счет других патологий пищеварительного тракта или связывают их с погрешностями в питании:
- Основной признак патологии – изжога. Она появляется сразу после употребления пищи, при длительном лежачем положении, после физической нагрузки с наклонами. Частые приступы изжоги вызывают развитие эзофагита – воспаления слизистой пищевода.
- Боль, локализующаяся в загрудинной или эпигастральной области – еще один характерный симптом. В некоторых случаях четко определить, где болит невозможно, так как ощущения носят опоясывающий характер.
- Воздушная отрыжка, чувство распирания в подреберье фиксируются в 70% случаев.
- Дисфагия – расстройство акта глотания, тяжесть и наличие «кома» в пищеводе – это следствие нарушения проходимости пищеводной трубки и застревание пищевого комка в месте сдавления органов.
К более редким симптомам относятся: непродуктивный кашель, навязчивая икота, охриплость голоса, одышка.
Не весь список перечисленных признаков отмечаются у одного человека. При фиксированной хиатальной грыже превалирующий симптом – болевой. Болеть может в загрудинном пространстве, в подложечной области, иррадиировать в поясницу, под лопатку, в межреберную зону. Характер боли:
Иногда подобные ощущения путают с приступом стенокардии.
Скользящая грыжа имеет свой характерный признак – изжога, и сопутствующая ей эзофагеальная болезнь. В начальной стадии такие приступы легко устраняются антацидными средствами. В дальнейшем возникает дисфагия и трудности с прохождением жидкой и полутвердой пищи.
Чем опасна грыжа пищевода, так это своими осложнениями:
- ущемление – сжатие грыжевого мешка диафрагмальным кольцом, что прекращает кровоснабжение и ведет к некрозу тканей;
- развитие воспалительного процесса в окружающих тканях.
Также пищеводная грыжа опасна постепенным формированием дыхательной и сердечной недостаточности.
Хиатальные грыжи разделяют на виды по типу образования, выделяются:
- Аксиальная (блуждающая) – это скользящее образование представлено 90% от общего числа обращений. Характеризуются свободным проникновением кардиального участка пищевода и верхних отделов желудка в диафрагмальное кольцо и грудную полость. При изменении положения тела, органы так же легко возвращаются обратно.
- Фиксированная грыжа (параэзофагеальная) отличается статической локализацией и выходом верхних отделов желудка в наддиафрагмальную область. Именно такой вид часто вызывает осложнения в виде защемления.
- Смешанная.
По степени расширения диафрагмального кольца и объему грыжевого мешка различают патологию:
- 1 степени – кардиальный сфинктер пищевода и тело желудка прилегают к диафрагме, а в кольце сдавливается только брюшной отдел пищеводной трубки.
- 2 степени – в пищеводное отверстие диафрагмы проникают и нижний сфинктер, и верхушка желудка.
- 3 степени – полное вхождение желудка в наддиафрагмальную зону, иногда туда проникает и часть тонкой кишки.
Чтобы понять, как диагностировать заболевание, и какой способ обследования выбрать, врач начинает с опроса пациента. Симптомы заболевания часто смазаны, люди длительно и безрезультатно лечат другие органы. Стандартные методы обследования позволяют выявить само заболевание, сопутствующие патологии, определить степень развития болезни:
- Рентгенография с использованием контрастного к излучению сульфата бария. Дает представление о состоянии пищеварительного тракта на всем протяжении, определяет наличие грыжевого мешка и его локализацию.
- УЗИ позволяет оценить уровень развития патологии. Определяет степень вовлечения соседних органов, размер и тип грыжевого образования.
- ФГДС – эндоскопическая диагностика позволяет визуально оценить ситуацию, определить, как выглядит слизистая пищевода, и насколько пострадал орган от сдавления.
Кроме того, диагностика грыжи включает в себя лабораторные исследования, биохимический анализы и анализ на кислотность желудочного сока.
Выделяют два направления в борьбе с хиатальной грыжей: операция или лечение медикаментозным способом. Выбор зависит от степени выраженности патологии. Консервативная терапия оправдана при небольших размерах образования и слабовыраженных симптомах. В иных ситуациях применяется оперативное вмешательство:
- Фундопликация по Ниссену – формирование «манжеты» вокруг пищеводного сфинктера верхней третью желудка, опущение органов в брюшную полость и ушивание диафрагмального кольца.
- Оперативное вмешательство по Белси применяется при 3 степени грыжевой патологии, когда имеется большая грыжевая связка. Осуществляется открытым торакальным доступом, накладываются фиксирующие швы для стабилизации положения пищевода и желудка относительно диафрагмы.
- Лапароскопия – малотравматичный метод, доступ при котором осуществляется через проколы брюшной стенки.
При небольших размерах грыжи пищевода, операция лапароскопия становится спасением для пациентов. Суть вмешательства заключается в восстановлении функциональности органа при малой травматичности и кровопотере. Лапароскопическая операция по удалению грыжи пищевода проводится через четыре прокола на передней брюшной стенке, в которые вводятся: гибкая трубка с камерой, электронож, вспомогательные инструменты.
Весь ход операции, параметры и проводимые манипуляции выводятся на монитор компьютера. Лечение сводится к освобождению органов от спаек, возвращение их в анатомически правильное положение и фиксацию по методу Ниссена.
Консервативный подход в терапии применим при незначительном выпячивании, минимальном риске осложнений и отсутствии выраженных болевых симптомов. Однако полностью вылечить грыжу в домашних условиях невозможно. Терапия нацелена на предупреждение рефлюкса и профилактику обострения эзофагита.
Назначаются: обволакивающие лекарства – антациды, прокинетики – средства, облегчающие транспортировку пищевой массы, гистаминовые блокаторы. Чтобы исключить неприятные последствия, раз в полгода проводится ФГДС – обследование для контроля над состоянием.
Необходимо осознавать, что при диагнозе: грыжа пищевода лечение народными средствами не устраняет само заболевание, а лишь облегчает его симптомы и течение. Но такой подход оправдан при невозможности немедленного обращения за медицинской помощью. Рассмотрим самые эффективные рецепты для снятия симптоматики и облегчения состояния:
- Отвар из сухих листьев крыжовника: 60 грамм сырья помещают в литр кипящей воды, и настаивают 2–3 часа. Полученное средство принимается по 0,5 стакана перед едой.
- В равных пропорциях смешиваются: мать-и-мачеха, корневища алтея, семя льна. 90 грамм смеси заливают литром кипятка и томят на огне не больше 10 минут. Лекарство принимается в охлажденном виде 4–5 раз в день по полстакана.
Народные рецепты помогают избавиться от проявлений заболевания, но затягивание с медицинским лечением опасно.
Для устранения диафрагмальной грыжи без операции применяется два вида активности: физическая и дыхательная. Занятия направлены на размещение органов в топографически правильном положении и укрепление поддерживающих связки мышц.
Занятия проводятся за 30–40 минут до еды, комплекс дает возможность устранить болевые ощущения и дискомфорт.
Выполняется лежа на спине с приподнятой головной частью, 2-ой и 3-й пальцы обеих рук располагаются под ребрами в эпигастральной области. Выдыхая пальцы вдавливаются в брюшное пространство, что заставляет желудок возвращаться в поддиафрагмальную зону.
Упражнения позволено выполнять сидя, сгорбив спину, и ослабив мышцы пресса. Расположить первые пальцы рук под ребрами, остальные посередине живота. При вдохе оказывается давление вверх, при выдохе – вниз. Физические упражнения выполняются без нагрузки и боли.
Комплекс наиболее эффективен при скользящей хиатальной грыже и помогает вылечить заболевание без операции.
Лежа с приподнятой головной частью, на вдохе надувать живот как можно больше, на выдохе – расслаблять. Спустя неделю регулярных занятий, на выдохе проводят не расслабление, а втягивание живота. Достаточно 3–5 подходов в день по 7–10 минут.
В исходной стойке на коленях, совершать наклоны в бок. При вдыхании – наклон, при выдохе – возврат в исходную точку. Через 5–7 дней переходят на стойку на ногах.
Гимнастика проводится натощак за полчаса до приема пищи. Правильное выполнение можно посмотреть на видео.
Что делать, если произошло ущемление грыжевого мешка? В этом случае лечение только оперативное. Причем исход вмешательства зависит от того, насколько быстро пациента доставят в медицинское учреждение, так как при нарушении питания сдавленные ткани быстро отмирают.
Удаление некротизированных участков и ушивание грыжевого отверстия проводится под общим наркозом открытым абдоминальным доступом. При этом создается анастомоз (искусственное соединение) между желудком и неповрежденной частью пищевода.
Питание при хиатальной грыже не имеет жестких ограничений, меню выглядит, как рекомендация к здоровому образу жизни:
- дробное принятие пищи;
- исключение алкоголя, газировки, шоколада, томатных продуктов, пряностей;
- контроль над весом;
- отказ от переедания и ночных трапез.
Диета не должна быть временной мерой для снятия неприятных ощущений, она должна стать частью жизни.
Подозревая у себя симптоматику пищеводной грыжи, к какому врачу обратиться за консультацией? Диагностикой и лечением занимается врач-гастроэнтеролог, при необходимости оперативного вмешательства – абдоминальный хирург.
источник
Диагноз «грыжа пищевода» не поставит ни один грамотный врач. Потому что такого заболевания нет в Международной классификации. Обнаружить где находится эта грыжа невозможно. Правильное название патологии — грыжа пищеводного отверстия диафрагмы (сокращенно ГПОД). Так звучит диагноз, и называют болезнь медицинские работники.
Те, кто далек от медицины и забыл анатомию, не вдаются в подробности. Главное — болезнь сопровождается признаками поражения пищевода. Поэтому мы не будем постоянно исправлять «народную терминологию». Гораздо важнее обратить внимание на симптомы поражения, предотвратить осложнения и выяснить возможности лечения без операции и с помощью хирургии.
Статистический анализ показывает, что «грыжа пищевода» наиболее распространена у женщин в возрастной категории 60 лет и старше. У людей до 50 встречается с частотой 0,7%, в период от 51 до 59 лет увеличивается в распространенности до 1,2%. Максимум приходится на показатель 4,7%.
После проглатывания пищевой комок направляется в желудок по мышечной «трубке» (пищеводу). У взрослого человека она имеет среднюю длину 25 см. Ее задача — доставить размельченную и обработанную слюной пищу для начала переваривания. Орган имеет продольные мышцы, проталкивающие содержимое по направлению к желудку, и мощные циркулярные — препятствующие возврату.
В строении выделяют 7 анатомических сегментов. Нас будут интересовать только 3 нижних отдела пищевода:
- Наддиафрагмальный — расположен в 3–4 см кверху от диафрагмы. Здесь чаще выявляют дивертикулы, варикозные вены, образуются язвы и воспаление, грыжи.
- Внутридиафрагмальный (эпикардиальный) — не более 2 см, проходит через толщу диафрагмальной мышцы, сквозь специальное отверстие, называемое «пищеводным». Кроме приведенной патологии, играет важную роль в функциональных расстройствах, участвует в механизме регуляции раскрытия кардии, имеет мощное фиброзно-мышечное кольцо, обеспечивает закрытие просвета и полную герметичность между пищеводом и желудком в покое. Окружен жировой клетчаткой, подвижен.
- Брюшной или поддиафрагмальный — размером 3–4 см, еще называют «преддверием» кардиального отдела желудка, функционально един с диафрагмальным, формирует в возрасте года угол (Гиса) с большой кривизной при впадении в желудок. Внутри угла находится складка, выполняющая функцию клапана. Он закрывается давлением внутри желудка и не допускает обратного движения пищи (регургитации, отрыжки).
Диафрагма образована плотным мышечным пластом. Она отделяет грудную полость от брюшной. Имеет сквозные диафрагмальные отверстия для прохождения пищевода, брюшной артерии, симпатического нерва и нижней полой вены. Оплетает их сухожилиями для обеспечения колебания давления и создает необходимые условия в работе органов дыхания, сердца и крупных сосудов, пищеварения.
Различают причины возникновения грыжи пищевода врожденного и приобретенного характера. Такая аномалия развития, как короткий пищевод, «вытягивает» верхнюю часть желудка в грудную полость. Недостаток коллагена в структуре мышечных волокон диафрагмы ослабляет натяжение мышц, способствует провисанию и растяжению ткани, окружающих пищевод.
К пожилому возрасту человек приобретает различные нарушения, которые организм уже не в состоянии исправить или компенсировать. К ним относятся:
- общие изменения в структуре соединительной ткани (потеря коллагена, эластина), что значительно ослабляет связки мышц;
- тяжелые физические нагрузки, особенно при резком подъеме или приседании;
- набор лишнего веса или резкое похудение, количество абдоминальной жировой клетчатки влияет на подвижность диафрагмы, внутрибрюшное давление, при значительном снижении веса изменяются биохимические процессы в мышечной ткани, происходит ее атрофия;
- беременность у женщин с крупным плодом или вынашиванием близнецов временно изменяет расположение органов внутри живота;
- склонность к запорам;
- перенесенные операции на пищеводе не обходятся без нарушения функции органа;
- хронический кашель курильщиков;
- увеличение живота за счет асцита давит на купол диафрагмы снизу;
- заболевания пищевода, связанные с нарушением моторной функции;
- травмы и ожоги пищевода (термические и химические);
- заболевания желудка, тонкого кишечника, желчных ходов, приводящие к нарушению эвакуации пищи, секрета, изменению двигательной активности мышечного слоя (например, рефлекторное сокращение продольных мышц пищевода при язвенной болезни, холецистите);
- тупые травмы живота.
Под воздействием одной или нескольких причин формируется расширенное отверстие пищеводного канала — диафрагмальные грыжевые ворота. В них могут попасть соседние органы, расположенные ниже купола: верхняя часть желудка, сальник, петля кишечника. Такие грыжи называются хиатальными. Среди всех грыж диафрагмы они составляют 90%.
Известны разные типы грыж пищеводного отверстия, они различаются по локализации и подвижности:
- аксиальная (осевая), относится к скользящим грыжам — распространена больше других (95% случаев), кардия желудка и нижняя часть пищевода свободно передвигаются по осевому направлению снизу вверх и обратно (такие грыжи еще называют «плавающими»), в результате желудок может лежать над диафрагмой, нарушается процесс прохождения пищевого комка;
- фиксированная околопищеводная (параэзофагеальная) — бывает редко (5%), не двигается, в отверстие выходит один из отделов желудка или весь орган, сальник, петля тонкой кишки, часть селезенки.
Скользящие грыжи различаются по степеням на 3 варианта:
- 1 степень — является начальной стадией, возможно проникновение в грудную полость только поддиафрагмальной части пищевода, протекает бессимптомно, лечение пищеводной грыжи не требует операции, обычно достаточно соблюдения диеты;
- 2 степень — кроме нижних отделов пищевода в грыжевое отверстие выходит верхняя часть желудка, симптомы заболевания выражены, требуется создание комбинированной схемы как лечить грыжу пищевода, если не принимать мер, дает осложнения;
- 3 степень — наиболее тяжелая по проявлениям, в пространство над диафрагмой перемещается большая часть желудка, возможно весь орган, петли кишечника, вылечить такую форму без хирургического вмешательства невозможно.
Клинические проявления заболевания пациенты ощущают только со второй стадии заболевания. Основные симптомы следующие. Боли — локализуются в области эпигастрия, чаще слева, возникают внезапно, довольно интенсивные, очень похожи на стенокардитические, тоже усиливаются при тяжелой физической нагрузке, во время передвижения.
источник
Грыжа пищевода (грыжа пищеводного отверстия диафрагмы, диафрагмальная грыжа) – это хроническое рецидивирующее заболевание, при котором происходит смещение начального абдоминального отдела пищеварительной трубки в грудную полость через пищеводное отверстие диафрагмы.
Грыже пищевода подвержены лица преклонного возраста, в возрастной группе до 40 лет патология диагностируется в 10% случаев, а у лиц старше 70 лет – в 70%. Женщины заболевают чаще, чем мужчины. Грыжа пищевода чаще регистрируется в развитых странах, что, предположительно, связано с пищевыми привычками. У пациентов с гастроэнтерологической патологией грыжи пищевода выявляются в 6 раз чаще, чем у остальных.
Пациентам с грыжей пищевода, род деятельности которых связан с длительным пребыванием в сидячем положении, рекомендуется сменить работу.
Нижний пищеводный сфинктер (кардия) разделяет пищевод и желудок и препятствует забрасыванию химически агрессивного желудочного и дуоденального содержимого в пищевод. Одностороннему движению пищевого комка способствует и угол Гиса (острый угол впадения пищевода в желудок). Дистальная часть пищевода фиксируется диафрагмально-эзофагеальной связкой, которая также препятствует перемещению кардиального отдела желудка в грудную полость при продольном сокращении желудка. Удержанию пищевода в нормальном положении способствуют поддиафрагмальная жировая прослойка и естественное расположение органов брюшной полости.
Грудная и брюшная полости разделены диафрагмой, которая состоит из мышц, фиброзной ткани и имеет куполообразную структуру. Сквозь отверстия в диафрагме проходят пищевод, кровеносные сосуды и нервы. В левой части диафрагмы расположено пищеводное отверстие, которое в норме соответствует наружному размеру пищевода. При расширении пищеводного отверстия часть анатомических структур, которые в норме расположены под диафрагмой, выпячиваются в грудную полость.
Причинами грыжи пищевода являются ослабление связочного аппарата, который фиксирует кардиальный отдел желудка, и повышение внутрибрюшного давления.
К факторам риска относятся:
- генетическая предрасположенность;
- нарушение моторики желудочно-кишечного тракта;
- избыточный вес;
- хронический метеоризм;
- частые запоры;
- беременность (особенно повторная);
- чрезмерные физические нагрузки;
- сильный длительный кашель при хроническом обструктивном заболевании легких, бронхиальной астме и пр.;
- асцит;
- неукротимая рвота;
- крупные новообразования брюшной полости;
- дисплазии соединительной ткани;
- травмы живота;
- химические или термические ожоги пищевода;
- преклонный возраст;
- неправильная осанка.
К распространенным признакам грыжи пищевода относится изжога, которая появляется после еды, при резкой смене положения тела, а также в ночное время суток.
В зависимости от анатомических особенностей выделяют следующие формы грыжи пищевода:
- скользящая (осевая, аксиальная) – свободное проникновение дна желудка, кардии и абдоминальной части пищевода через пищеводное отверстие диафрагмы в грудную клетку и самостоятельное возвращение в брюшную полость;
- параэзофагеальная – дистальная часть пищевода и кардия расположены под диафрагмой, часть желудка смещается в грудную полость и располагается рядом с грудным отделом пищевода;
- смешанная;
- врожденный короткий пищевод – длина пищевода не соответствует высоте грудной клетки, при этом часть желудка расположена над диафрагмой в грудной полости, нижний пищеводный сфинктер отсутствует.
Скользящие грыжи пищевода в зависимости от смещаемого участка подразделяют на тотальножелудочные, субтотальные, кардиофундальные или кардиальные.
Параэзофагеальные грыжи пищевода могут быть антральными или фундальными.
Клиническая картина полиморфна и зависит от формы и размеров грыжи.
Зачастую грыжи пищевода никак не проявляют себя или имеют слабо выраженные клинические симптомы. Тяжелое течение свойственно грыжам пищевода больших размеров, при которых в заднее средостение проникает большая часть желудка и кишечник.
Основным проявлением грыжи пищевода служит болевой синдром. Болевые ощущения могут отмечаться в области сердца, левом подреберье, эпигастральной и межлопаточной области, распространяться по ходу пищевода, при этом боль обычно усугубляется сразу после приема пищи (особенно при переедании), физических нагрузках, наклонах туловища, и стихает при принятии горизонтального положения тела. В ряде случаев боль имитирует приступ стенокардии. Примерно в 35% случаев у пациентов с грыжей пищевода наблюдаются пароксизмальная тахикардия и экстрасистолия.
Сильные боли, которые возникают у части пациентов после приема пищи, могут становиться причиной появления отвращения к еде и, как следствие, снижения массы тела вплоть до истощения.
К распространенным признакам грыжи пищевода относится изжога, которая появляется после еды, при резкой смене положения тела, а также в ночное время суток. Другие симптомы: рвота (часто с примесью крови), эпизоды задержки дыхания во сне, периодический цианоз кожных покровов, затруднение глотания и прохождения пищи по пищеводу (может провоцироваться приемом холодной или горячей пищи, быстрой едой, психологическими факторами), боль и жжение в языке, охриплость голоса, продолжительная икота, кашель, выбухание левой части грудной клетки, ощущение распирания в подложечной области, отрыжка. Ночные регургитации, которые обычно возникают при грыжах пищевода средних размеров, могут становиться причиной развития трахеобронхита, аспирационной пневмонии. Срыгиванию пищи, как правило, не предшествует тошнота, сокращения желудка при этом также отсутствуют. Содержимое желудка забрасывается в ротовую полость за счет сокращений пищевода, а при смене положения тела может изливаться наружу.
При сдавливании грыжевого мешка (ущемлении грыжи) отмечаются постоянные тупые или интенсивные схваткообразные боли за грудиной и в подложечной области, иррадиирующие в межлопаточную область. При этом выраженность и иррадиация боли зависят от того, какая часть пищеварительного тракта оказалась ущемленной в грыжевых воротах, а также от состояния ущемленного органа.
Причинами грыжи пищевода являются ослабление связочного аппарата, который фиксирует кардиальный отдел желудка, и повышение внутрибрюшного давления.
С прогрессированием патологического процесса нарастают нарушения запирательной функции кардии, что приводит к появлению признаков гастроэзофагеальной рефлюксной болезни. У пациентов с грыжей пищевода может наблюдаться анемический синдром, обусловленный скрытым кровотечением из нижних отделов пищевода.
Примерно треть небольших грыж пищевода, не имеющих выраженных клинических проявлений, являются случайной диагностической находкой во время обследования по другому поводу.
Основные методы диагностики грыжи пищевода – рентгенологическое исследование и эзофагогастродуоденоскопия. В ходе эндоскопического обследования обнаруживается неизмененный пищевод, вокруг его нижней части в такт дыхательным движениям ритмично смыкается диафрагма. Визуализируется кардиальный отдел желудка, который циркулярно выбухает в просвет пищевода. Однако указанные признаки могут быть следствием рвотных движений, обусловленных проведением эндоскопа через глотку, это становится причиной ошибочного диагностирования грыжи пищевода. Таким образом, эзофагогастродуоденоскопия в большинстве случаев позволяет установить только заброс содержимого желудка в пищевод.
У пациентов с гастроэнтерологической патологией грыжи пищевода выявляются в 6 раз чаще, чем у остальных.
Рентгенологическое исследование при подозрении на грыжу пищевода осуществляется в несколько этапов. Вначале проводится обзорная рентгенография органов брюшной полости, при этом регистрируется тень пищевода, расположение газового пузыря желудка и куполов диафрагмы. Далее – рентгенография пищевода и желудка с введением рентгеноконтрастных веществ в вертикальном положении. На данном этапе оценивается скорость прохождения рентгеноконтрастного препарата по пищеварительной трубке и скорость опорожнения желудка. После этого проводят рентгенографию в горизонтальном положении тела пациента и с опущенным головным концом. У клинически здоровых лиц обратного перемещения контраста в пищевод не наблюдается, а при наличии грыжи пищевода отмечается гастроэзофагеальный рефлюкс. Затем пациент возвращается в вертикальное положение с дальнейшим исследованием положения газового пузыря, наличия или отсутствия рентгеноконтрастного вещества в пищеводе.
Для подтверждения диагноза может понадобиться маномертия пищевода, в ходе которой оценивается состояние нижнего сфинктера, его способность к расслаблению при глотании, обнаруживаются эпизоды расслабления вне акта глотания.
Для обнаружения латентного кровотечения прибегают к анализу кала на скрытую кровь.
Для дифференциации грыжи пищевода с другими заболеваниями могут понадобиться ультразвуковое исследование, компьютерная или магниторезонансная томография, электрокардиография, общий и биохимический анализ крови. Дифференциальная диагностика проводится с поражениями нервов грудного отдела спинного мозга, состояниями, сопровождающимися эзофагитом, релаксацией (чаще расслаблением левого купола) или параличом купола диафрагмы, синдромом Сейнта, стенокардией, инфарктом миокарда, новообразованиями пищевода.
Лечение грыжи пищевода обычно начинается с консервативных мероприятий. Пациенту рекомендуется избегать ношения тесных ремней и поясов, спать с приподнятым головным концом, а при необходимости – нормализовать массу тела.
Пациентам с грыжей пищевода показано соблюдение щадящей диеты и режима дробного питания.
Медикаментозное лечение грыжи пищевода в первую очередь направлено на предотвращение развития гастроэзофагеальной рефлюксной болезни. В этих целях применяются ингибиторы протонной помпы в постепенно снижающейся дозе курсом до двух месяцев с последующим переводом пациента на антацидные препараты. По показаниям в схему лечения могут включаться прокинетики.
Консервативное лечение впервые обратившихся пациентов с грыжей пищевода, как правило, проводится стационаре, где тщательное обследование больного провести легче, чем в амбулаторных условиях. При развитии рецидива медикаментозная терапия начинается в амбулаторных условиях, а госпитализация показана только в случае неэффективности проводимого лечения.
При лечении грыжи пищевода на фоне других заболеваний желудочно-кишечного тракта (хронический холецистит, панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки) в первую очередь определяется и корректируется ведущая патология.
В случае развития тяжелых форм гастроэзофагеальной рефлюксной болезни, торпидного рефлюкс-эзофагита, не поддающегося консервативной терапии, пищевода Баррета пациентам показано хирургическое лечение.
Операция при грыже пищевода может быть проведена как открытым, так и лапароскопическим доступом. Среди хирургических методов лечения наибольшее распространение получили оперативные вмешательства, которые направлены на ушивание грыжевых ворот и укрепление диафрагмально-эзофагеальной связки (крурорафия), фиксацию желудка в брюшной полости (гастропексия), ликвидацию гастроэзофагеального рефлюкса (фундопликация), восстановление острого угла Гиса.
После проведенного хирургического лечения грыжи пищевода рецидивы случаются крайне редко.
Противопоказаниями к хирургическому лечению грыж пищевода являются сопутствующие патологии, которые способны стать причиной тяжелых осложнений в послеоперационном периоде (например, хронические сердечно-сосудистые болезни в стадии декомпенсации).
Поскольку параэзофагеальные грыжи пищевода встречаются сравнительно редко, тактика лечения данной формы заболевания отработана меньше. В целом отдается предпочтение хирургическому лечению таких грыж (в первую очередь у пациентов молодого и среднего возраста). Лицам преклонного возраста, особенно при наличии осложнений, рекомендуется коррекция образа жизни (в частности, ограничение некоторых видов физической активности) и соблюдение диеты (исключение из рациона продуктов, способствующих развитию метеоризма) с целью уменьшения риска ущемления грыжи.
После курса лечения пациенту показано диспансерное наблюдение у гастроэнтеролога с целью профилактики, своевременного выявления и коррекции рецидивов заболевания, а также предотвращения развития осложнений. Профилактическое обследование проводится амбулаторно не реже двух раз в год.
Трудоспособность пациентов с грыжей пищевода обычно ограничена. Больному следует избегать деятельности, связанной с чрезмерным физическим напряжением и наклонами туловища. Пациентам с грыжей пищевода, род деятельности которых связан с длительным пребыванием в сидячем положении, рекомендуется сменить работу.
Пациентам с грыжей пищевода показано соблюдение щадящей диеты и режима дробного питания. Последний прием пищи должен происходить не позднее, чем за 3 часа до отхода ко сну. Из рациона исключаются продукты, способные механически или физически раздражать слизистую оболочку желудочно-кишечного тракта, способствующие газообразованию, развитию запора (жирные, жареные, острые, копченые блюда, спиртные и газированные напитки, крепкий чай и кофе, молоко, капуста, горох, вареные яйца, виноград). В рацион следует включать достаточное количество клетчатки, нежирные сорта мяса и рыбы, печеные яблоки без кожуры. Пищу рекомендуется отваривать, тушить или запекать.
Грыжа пищевода может осложняться развитием язв пищевода, пептической язвы желудка, пищеводного или желудочного кровотечения, перфорации пищевода, рубцового сужения пищевода, рефлюкс-эзофагита (катарального, эрозивного или язвенного), ущемления грыжевого мешка в грыжевых воротах, рефлекторной стенокардии (особенно у лиц преклонного возраста), рака пищевода.
Примерно в 35% случаев у пациентов с грыжей пищевода наблюдаются пароксизмальная тахикардия и экстрасистолия.
Сильные боли, которые возникают у части пациентов после приема пищи, могут становиться причиной появления отвращения к еде и, как следствие, снижения массы тела вплоть до истощения.
При своевременной диагностике и правильно подобранном лечении прогноз для жизни благоприятный. После проведенного хирургического лечения грыжи пищевода рецидивы случаются крайне редко.
В целях предотвращения развития грыжи пищевода рекомендуется:
- своевременное лечение заболеваний, способствующих развитию данной патологии;
- регулярные профилактические обследования лиц, относящихся к группе риска;
- отказ от вредных привычек;
- рациональное питание;
- укрепление мышц передней брюшной стенки;
- избегание чрезмерных физических нагрузок.
Видео с YouTube по теме статьи:
источник
Грыжа пищевода представляет собой серьезную патологию, которая возникает в результате растяжения рефлюкса – отверстия в диафрагме, что способствует перемещению желудка и нижнего отдела пищевода в полость грудной клетки.
Это распространенное заболевание чаще отмечается у пациентов пожилого возраста, но также может возникать вследствие таких причин:
- Врожденный дефект длины пищевода
- Возрастное снижение эластичности связок диафрагмы и пищевода
- Ожирение или резкое снижение веса
- Атрофические изменения печени
- Термические повреждения стенок пищевода и травмы брюшной полости
- Высокое внутрибрюшное давление, возникающее вследствие:
- интенсивных физических нагрузок;
- заболеваний органов дыхания, сопровождающихся сильным кашлем;
- запоров;
- беременности;
- скопления жидкости в полости живота при асците;
- частого проявления метеоризма
На снижение тонуса сфинктера пищевода могут повлиять вредные привычки, прием некоторых медицинских препаратов и злоупотребление крепким кофе.
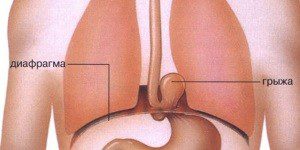
Аксиальная (осевая) – желудок или его часть сдвигается по вертикальной оси и не зависти от положения тела.
Околопищеводная (параэзофагеальная) грыжа – характеризуется смещением в район грудной клетки сальника, петли кишечника и дна желудка.
Скользящая грыжа – органы находятся в тонком мешке из соединительной ткани и смещаются из полости в полости во время изменения положения тела.
Врожденная грыжа возникает в результате генетической аномалии в строении пищевода, что приводит к размещению кардиального желудочного отдела в грудной клетке.
Смешанная — сочетает признаки аксиальной и блуждающей (скользящей) грыжи.
По степени тяжести патологии различают:
- 1 степень – выпячивание незначительного участка нижнего отдела пищевода;
- 2 степень – происходит сдвиг всего нижнего отдела кишечника за пределы брюшной; полости.
- 3 степень – в грудную клетку смещается нижний отдел пищевода, а также тело желудка.
Методики лечения разновидностей отличаются, поэтому терапия назначается только после постановки точного диагноза.
Легкая степень выпячивания грыжи часто не доставляет никаких беспокойств больному, и заболевание может обнаружиться случайно на УЗИ.
Но более тяжелые формы сопровождаются ощутимыми признаками:
- Первым проявлением заболевания является изжога. Неприятное жжение в пищеводе может ощущаться после обильной еды, приема алкоголя или в результате длительной работы в наклонном положении. Вследствие изжоги может ощущаться кисловатый или горький привкус, тошнота и чувство распирания в животе.
- Самый заметный симптом – болевые ощущения в районе живота, сердца, под ребрами и за грудиной. Ноющая боль может становиться интенсивнее в положении лежа, после наклонов и приема пищи. Облегчение наступает в момент вздоха или после рвоты.
- Отрыжка возникает после еды в результате высокого внутрибрюшного давления и спазма пищевого канала. Может сопровождаться неприятным запахом и выделением части содержимого желудка.
- Дисфагия или затруднение глотания. Такой симптом возникает в период обострения заболевания и появляется после употребления слишком холодной или горячей пищи. В тяжелых случаях больные перестают есть из-за невозможности проглотить пищу.
- Срыгивание пищи также может случаться при грыже пищевода и возникает в положении лежа, после наклонов или еды. Содержимое желудка выделяется в значительных объемах и без приступов тошноты, что доставляет больному много неудобств.
- Во время приема пищи иногда появляется чувство комка за грудиной. Причем в промежутках между едой такое ощущение пропадает.
В некоторых случаях отмечается хриплость голоса, икота. Могут возникать трудности с дыханием, сердечные боли и болезненность языка.

Решение о выборе метода лечения принимается гастроэнтерологом после консультации с хирургом.
В зависимости от сложности течения болезни может назначаться медикаментозная терапия или хирургическое вмешательство.
В большинстве случаев лечение небольшой грыжи проводится комплексно и заключается в следующих мерах:
- диетическое питание;
- лечебная гимнастика;
- медикаментозные средства;
- методы народной медицины.
Чаще всего в медикаментозную терапию входят такие группы препаратов:
- Антациды – снижают кислотность желудка. Например, альмагель, маалокс.
- Блокаторы рецепторов гистамина – снижает производство соляной кислоты: фамотидин.
- Прокинетики – нормализуют продвижение пищи по пищеварительному тракту: мотилиум, церукал.
- Желчные кислоты – устраняют воздействие желчной кислоты. Например, урохол.
Лечебная диета и комплекс физкультуры составляется с врачом с учетом состояния больного и наличия у него сопутствующих заболеваний. Также специалист может рекомендовать воспользоваться рецептами народной медицины для уменьшения симптоматики.

Для оперативного вмешательства существуют такие показания:
- состояние пациента стремительно ухудшается;
- консервативное лечение не приносит результатов;
- дисплазия слизистой пищевода;
- большой размер грыжи;
- развитие эрозий и кровотечений на фоне заболевания;
- риск возникновения ущемления грыжи.
Оперативное вмешательство проводится при обнаружении скользящей и околопищеводной грыжи, а также если в результате смещения органов возникает интенсивное давление на сердце.
Применение средств народной медицины окажет действенную помощь на ранних сроках развития заболевания. В дальнейшем целительные снадобья могут использоваться только в качестве вспомогательных мер комплексной терапии для облегчения симптомов: изжоги, вздутия живота, запоров.
Хорошо избавляет от изжоги отвар из смеси сухих апельсиновых корок и корня солодки. Взять по 7 г сырья и греть на маленьком огне в стакане воды до уменьшения объема жидкости вдвое. Поделить на три порции и пить за 15 минут до трапезы.
Легкий слабительный эффект окажет несладкий отвар из сухофруктов.
Устранит запор смесь из крушины, листьев сены и корней ревеня. Закипятить в стакане воды 2 ложки смеси и пить на ночь по половине стакана.
От вздутия живота спасет отвар цветков ромашки. Две ложки ромашки варить 10 минут в стакане воды и пить по половине стакана в течение всего дня.

По ст. л. листьев мяты, мать-и-мачехи, корней аира и льняного семени хорошо измельчить. Три ложки сырья отстаивать в течение часа в литре воды. После настаивания прокипятить и выпивать пять раз в сутки по 100 мл. Этот настой быстро облегчает проявление изжоги.
Щепотку листьев крыжовника настаивать в двух стаканах кипятка и выпивать по 80 мл трижды в сутки.
Столовую ложку смеси из цветов календулы, листьев мяты и горечавки настаивать 30 минут в стакане закипевшей воды и выпивать как чай в течение дня.
Эффективным средством от запоров является смесь из стакана кефира и ложки оливкового масла. Также эту проблему может решить сок лука, если пить его до еды.
Любые народные снадобья должны применяться после консультации с лечащим врачом, так как некоторые медицинские препараты нельзя сочетать с лекарственными травами.
Корректировка питания играет решающую роль в лечении патологии пищевода.
Прием пищи должен быть частым и небольшими порциями. Последний перекус допустим за 4 часа до сна, иначе пища не успеет перевариться, что отзовется изжогой, болью и вздутием живота. После еды не стоит принимать положение лежа, а лучше подвигаться, исключая наклоны или прогуляться.
Пища не должна содержать твердых, тяжелых для глотания кусков. Больным с грыжей пищевода показана протертая мягкая консистенция блюд. В приготовлении отдавать предпочтение варке на пару, тушению. Жарить продукты не рекомендуется.
Из рациона следует убрать продукты, вызывающие интенсивное газообразование в желудке и вздутие живота, например, бобовые, капуста, дрожжевая выпечка, газированные напитки. У некоторых людей такой эффект может возникнуть от молока.

Маринованные, копченые продукты, сладости и сдобная выпечка полностью исключаются из употребления. С осторожностью следует относиться к макаронным изделиям, блюдам из риса во избежание появления запоров.
Основой меню должны стать каши, нежирные мясные и рыбные продукты, слизистые супы. Обязательно ежедневное употребление вареных овощей. Если не наблюдается индивидуальной непереносимости молочных продуктов, то можно употреблять кисломолочные блюда с низким процентом жирности. Хлебные изделия допустимы только в подсушенном виде.
Для снижения кислотности полезно пить щелочную минеральную воду без газа и употреблять по ложке растительного масла до еды или после нее. Из сладостей допустимы кисели, мед, сухофрукты. Снизить метеоризм помогут укроп, тимьян, фенхель, тмин, а также употребление зеленого чая.
Для предупреждения неприятных ощущений спать желательно с приподнятой верхней частью тела и на правом боку.
Комплекс терапевтических мер включает обязательное выполнение физических упражнения для укрепления брюшных мышц.
- Стоя на коленях, наклоняться на глубоком вдохе в разные стороны. Выдыхая, вернуться в начальное положение. Через 7 дней все движением делаем в положении стоя.
- Лежа на правом боку. Под плечи и голову подложить подушку. Вдыхая, надувать живот, выдыхая, расслаблять мышцы. Движения делать не торопясь и не менее 10 минут 3 раза за день. После 7 дней начинать, выдыхая, втягивать в себя живот.
- Неторопливые прыжки на месте.
- Лежа на спине, поворачивать туловище в сторону – вдох, вернуться в начальное положение – выдох.
- Глубокие приседания.
Гимнастикой заниматься дважды в день, постепенно повышая количество повторов упражнения и глубину дыхательных движений. Первые результаты будут заметны уже через 2 месяца.
Нелишним будет разнообразить занятия ходьбой в ускоренном темпе, стараясь держать мышцы живота подтянутыми. Эффективно укрепляет мышцы йога или комплекс пилатеса. Главное правило – регулярность занятий.
Возможно, Вас заинтересует статья о лечении метеоризма.
Прочитав эту статью, Вы узнаете о лечении гастрита в домашних условиях.
Грыжу пищевода часто сопровождают интенсивные болевые ощущения, снизить которые помогут такие методы:
- Выпить кружку воды и спрыгивать с небольшого возвышения, например, ступеньки. Желудок вернется на место.
- Лежа на спине, массировать руками в районе грудины движениями вниз.
Для обезболивания можно принять Атропин или 3 таблетки Но-шпы. Хорошо снимает боль инъекция Баралгина. Обычно облегчение наступает через полчаса.
Грыжа пищевода – серьезный недуг, способный привести к нарушениям в работе легких и сердечно-сосудистой системы. Отсутствие своевременного лечения грыжи увеличивает вероятность развития рака пищевода. Поэтому важно вовремя диагностировать и начать терапию патологии.
Использование народной медицины, начатое на ранних стадиях и согласованное с врачом, поможет не допустить прогрессирования заболевания и исключит в дальнейшем необходимость оперативного вмешательства.
В качестве профилактики осложнений необходимо следить за своим питанием, исключая переедание и появление запоров. Свободная одежда и отсутствие сдавливания живота тугими поясами уменьшит проявление изжоги и отрыжки. Регулярные прогулки и умеренные занятия физкультурой укрепят мышцы и улучшат тонус организма.
Предлагаем Вашему вниманию видео, в котором специалист разъясняет особенности возникновения и борьбы с последствиями грыжи пищевода:
источник




 Возможно, Вас заинтересует статья о лечении метеоризма.
Возможно, Вас заинтересует статья о лечении метеоризма.