. или: Энцефалоцеле, цефалоцеле
- Видимое мягкое выпячивание на голове, лице, в носу.
- Затруднение носового дыхания: ребенок при этом дышит преимущественно ртом.
- Асимметрия глазниц.
- Широкая переносица.
- Истечение прозрачной жидкости (ликвор – цереброспинальная жидкость) из носа.
- Беспокойство ребенка: ребенок отказывается от еды, плохо спит.
- В зависимости от локализации грыжи выделяют следующие формы.
- Затылочная: грыжа расположена на затылке.
- Грыжа свода черепа:
- межлобная — грыжа расположена на лбу;
- межтеменная — грыжа расположена на темени;
- височная — грыжа расположена в области виска.
- Лобно-этмоидальная: грыжа расположена на лице, в носу, в глазницах.
- Базальная: грыжа расположена на основании черепа (его нижней части).
- В зависимости от состава грыжи выделяют следующие ее формы:
- менингоцеле — в грыжевом мешке (выпячивание, стенки которого образованы кожей и оболочками мозга) расположены только оболочки мозга;
- энцефалоцеле — в грыжевом мешке расположено только вещество мозга;
- менингоцистоэнцефалоцеле — в грыжевом мешке расположены оболочки и вещество мозга, а также часть желудочковой системы мозга.
- Точные причины образования черепно-мозговых грыж не установлены.
- В основе заболевания лежит нарушение формирования тканей головного мозга внутриутробно. Факторы, которые приводят к этому, четко не выявлены.
- Предполагается влияние вредных факторов на организм беременной женщины:
- употребление наркотиков, алкоголя;
- курение;
- злоупотребление лекарственными средствами;
- частые простудные заболевания;
- инфекционные болезни во время беременности: токсоплазмоз, краснуха.
Врач педиатр поможет при лечении заболевания
- Анализ жалоб и анамнеза заболевания (опрос родителей):
- как протекала беременность этим ребенком (были ли какие-либо инфекционные заболевания у беременной, особенно в первый триместр, принимала ли она лекарственные препараты, наркотики, алкоголь, курила ли);
- были ли в семье случаи подобного порока развития.
- Неврологический осмотр: оценка наличия опухолевидного мягкого образования на голове или лице, состояние мышечного тонуса (может быть как повышенным, так и сниженным), движений глазных яблок (может наблюдаться косоглазие, ограничение подвижности глазных яблок).
- Осмотр детским отоларингологом: осмотр полости носа, поиск грыжи в носу, оценка наличия истечения ликвора (цереброспинальная жидкость, обеспечивающая питание и обмен веществ головного мозга) из носа.
- КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) головы: позволяют послойно изучить строение головного мозга, оценить содержимое грыжевого мешка (выпячивание, стенки которого образованы кожей и оболочками мозга), размеры дефекта костей черепа.
- Возможна также консультация детского невролога, нейрохирурга.
- Лечение только хирургическое: иссечение грыжевого мешка (выпячивание, стенки которого образованы кожей и оболочками мозга), его содержимого (по возможности сохраняя мозговую ткань) и закрытие костного дефекта черепа.
- Неврологический дефект остается на всю жизнь: слабость (до полного отсутствия силы и обездвиженности) в мышцах, косоглазие, отсутствие речи, нарушение мышечного тонуса и т.п.
- Умственная неполноценность: нарушение формирования интеллекта, выражающееся в неспособности к чтению, письму, выполнению какого-либо труда (умственного и физического).
- Риск летального исхода от обездвиженности и присоединения вторичных инфекций (пневмония, пиелонефрит и др.).
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
М.С.Гринберг – Нейрохирургия, 2010 г.
H. Richard Winn et al. (eds.) — Youmans Neurological Surgery (6th ed., Vol. 1-4) – 2011 г.
Essentials of Neurosurgery (by M. B. Allen, R. H. Miller), 1994 г.
- Выбрать подходящего врача педиатр
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.

Этот канал защищает кровеносные сосуды, принимающие участие в мозговом кровообращении, и отростки спинномозговых нервов от внешних механических повреждений.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Наиболее неустойчивым положением для позвонков является наклон головы вперед, здесь позвонки держатся, в основном за счет сцепления суставов и шейных мышц, поэтому механическое воздействие в таком положении может привести к подвывиху или даже вывиху шейного позвонка.
Это может произойти при отбивании мяча головой, либо при ударе головой о лобовое стекло или руль автомобиля в ДТП, а также при падении вниз головой, даже с небольшой высоты.
Далеко не всегда подвывих шейного позвонка сопровождается болевыми ощущениями, а симптомы проявляются постепенно, и зачастую их сложно связать между собой из-за их качественных различий. Это могут быть:
- головокружения;
- сильные головные боли;
- ухудшение качества сна;
- быстрая утомляемость;
- сильная раздражительность;
- развивается мышечная слабость;
- шум в ушах;
- онемение и болевые ощущения в конечностях;
- потеря чувствительности в отдельных участках конечностей;
- покалывания в плечевом поясе, возможны судороги;
- нарушение зрения;
- боли в спине;
- может развиваться односторонний паралич.
Диагностика начинается с первичного осмотра, врач попросит пациента сделать несколько движений, в зависимости от того, какие симптомы привели к обследованию, далее последует прощупывание шеи и специализированный диагностический анализ. Для диагностики подвывиха шейного отдела позвонка используют различные виды рентгенографических исследований.
- Спондилография – позволяет увидеть состояние позвонков и межпозвонковых суставов и дисков. Если этого недостаточно, то используют другие виды рентгенограмм.
- Косые рентгенограммы – необходимы для лучшей обзорности суставных отростков, межпозвоночных отверстий. Выполняется при наклоне головы в сторону примерно на 45 ⁰.
- Рентгенограмма через рот – только этот вид исследования дает обзор на первые 2 позвонка, это важно для диагностики ротационного подвывиха атланта, первого позвонка.
Многие травмы у детей и взрослых отличаются протеканием и причинами. Подвывих шейного позвонка у ребенка не редкость из-за незрелости суставов и сухожилий, и эластичности мышц и могут возникать даже при незначительных механических воздействиях. Могут возникать вследствие неправильного течения родов.
У детей различают три вида подвывихов:
- Подвывих Кинбека – это подвывих первого позвонка, вызванный нарушением целостности второго позвонка, возникает не часто, но имеет серьезные последствия для здоровья ребенка. Утрачивается подвижность шеи, сопровождается болевыми ощущениями.
- Ротационный подвывих – довольно частый вид травмы, возникающий при резких поворотах головы, киваниях, вращениях головы. Основное проявление ротационного подвывиха шейного позвонка– формирование кривошеи, т.е. малыш наклоняет голову для облегчения боли.
- Активный подвывих (псевдоподвывих) – возникает при чрезмерном мышечном тонусе, и часто проходит самостоятельно, не приводя к особым последствиям.
Не всегда родители знают о травмах, которые получает ребенок, и развитие таких патологий как сколиоз, либо невнимательность, плохую память никак не связывают с травмами шейных позвонков. Особая сложность с родовыми травмами, симптоматика может начать проявляться только через несколько лет.
Своевременно и правильно оказанная первая помощь значительно облегчит процесс вправления и последующую реабилитацию. При малейшем подозрении на возникновение травмы подобного рода необходимо обездвижить все шейные позвонки. Без специального корсета это легче сделать, положив пострадавшего на ровную поверхность.
После этого следует наложить шины, дабы избежать малейших движений головы и шеи. После осуществления всех процедур по иммобилизации следует, во избежание отека, охладить пострадавшее место любым холодным компрессом.
Транспортировать пострадавшего самостоятельно крайне нежелательно, лучше дождаться скорую помощь.
Т.о. вся первая помощь сводится к 2-м пунктам:
Для вправления позвонков разработаны ряд методик, использование той или иной зависит от наличия осложнений, возраста пациента, вида травмы.
- Метод Витюга – применим для подвывихов, не сопровождающихся осложнениями. Заключается в местном обезболивании, вследствие чего устраняется болевой синдром и тонус мышц приходит в норму. И происходит либо самопроизвольное вправление позвонка, либо небольшими усилиями, вручную врач возвращает правильное положение.
- С помощью петли Глиссона – пациент лежит на твердой поверхности с небольшим наклоном, так, что голова выше тела. На подбородок надевают тканевую «петлю», к которой крепится груз (его вес рассчитывается индивидуально). Груз свешивают и происходит постепенное растяжение шейного отдела позвонка. Подобное вправление бывает очень длительным и не всегда эффективным.
- Рычаговым способом – одномоментное вправление структур. Возможно с использованием обезболивающих препаратов, либо без них.
После вправления любого подвывиха необходимо на некоторое время (не менее 1 месяца) обездвижить поврежденную область.
Удобно это сделать с помощью воротников Шанца, их изготавливают различных размеров, поэтому каждый сможет найти наиболее удобный для себя.
Такое консервативное лечение подвывиха шейного позвонка обеспечивает наростание хрящевой и мышечной тканей, что не позволит повториться происшедшему.
Для скорейшего выздоровления прибегают к ряду дополнительных процедур.
- Медикаментозная помощь. Для восстановления либо поддержания оптимального уровня мозгового кровообращения назначают ряд препаратов, в том числе витамины группы B. А также назначают препараты для стимулирования формирования хондроцитов (хрящевых клеток).
- Различные физиопроцедуры:
- массаж – поможет снять напряжение с мышц шеи, улучшить кровообращение в них.
- тепловые процедуры – всевозможные теплые компрессы, для снятия напряжения мышц;
- ультразвуковая терапия – ее принцип заключается в глубоком проникновении волн в ткани, происходит «микромассаж» тканей, что положительно сказывается на процессе восстановления;
- электрофорез – его функция в локальном нагревании, т.е. эффект как при тепловых процедурах;
- магнитотерапия – приводит к местному расширению сосудов, стимулирует обогащение мозга кислородом, ускоряет обмен веществ, что благоприятно сказывается на сроках восстановления.
- попытка самостоятельного вправления может закончиться разрывом связок, либо полным вывихом;
- самоназначение медикаментов – привести к нарушению функций многих органов, ведь каждый препарат подбирается индивидуально! И недостаточно прочитать инструкцию – вкладыш, необходимо знать о совместимости с другими препаратами и т.д;
- неправильно подобранное время и вид физиотерапии может стать причиной получения обратного эффекта.
Но лучшее лечение – это профилактика, поэтому лучше соблюдать технику безопасности при занятии спортом, на работе, следить за безопасностью детских площадок. Употреблять в пищу белковые продукты и регулярно выполнять физические упражнения, чтобы Ваш организм был менее подвержен подобным травмам.
Ушиб головного мозга – это закрытая травма черепа и тканей мозга, при которой происходит травмирование именно тканей. Из всех черепно-мозговых травм ушиб составляет 10-15%.
Самыми распространенными локализациями травмы являются затылочные, височные и лобные доли мозга. Вместе с ушибом разрушается некоторая часть мозговых тканей, кровеносных сосудов. Помимо этого, страдают и гистологические связки клеток, что, в свою очередь, грозит дальнейшим развитием травматического отека. Области таких нарушений могут различаться и определяться лишь в соответствии с тяжестью полученного повреждения.
Получить ушиб головы можно различными способами. К ним относят дорожно-транспортное происшествие, спортивные и бытовые повреждения, травмы на производстве, падения. Частой ситуацией бывает получение ушиба в состоянии алкогольного, наркотического или токсического опьянения. В группы риска также входят люди с заболеванием эпилепсии, когда в процессе припадка случается падение и удар человека о твердую поверхность. Тем не менее, независимо от причины, травмы мозга имеют схожести в симптоматике.
Симптомы ушиба головного мозга различаются в зависимости от тяжести травмы. Ушиб головного мозга имеет легкую, среднюю и тяжелую степень.
Ушиб головного мозга легкой степени составляет 10-15% у пациентов с травмой мозга. При такой травме происходит отключение сознания на 2-10 минут. С возвращением в сознание пациент ощущает головные боли, головокружение, тошноту. Легкую степень ушиба сопровождает амнезия, рвота, тахикардия или брадикардия, бывает наличие артериальной гипертензии.
Процесс дыхания и температура тела при этом не поддаются изменениям. Неврологические признаки, как правило, легкие (признаки пирамидной недостаточности, наличие клонического нистагма, анизокории, менингеальных симптомов), регрессируют при этом на 2-3 неделю после травмирования. Может произойти перелом костей черепного свода и субарахноидальное кровоизлияние.
Ушиб головы средней тяжести наблюдается у 7-10% пациентов. Средняя степень отключает сознание после получения повреждения на несколько десятков минут. Максимум же времени отключения сознания при средней степени составляет 7 часов. Наблюдается амнезия, мигрень, вероятность рвоты. В редких случаях происходят расстройства психики. Также допускается возможность расстройств важнейших функций: брадикардия и тахикардия, рост артериального давления, тахипноэ без нарушения работы дыхания и проходимости дыхательных путей.
Частое событие при ушибе головного мозга средней степени – выявление оболочечных и стволовых симптомов, диссоциации тонуса мышц и рефлексов сухожилий по оси туловища, двусторонних патологических знаков и пр. Видны признаки очагов, характер которых обусловливается местом ушиба головного мозга, при этом можно заметить парезы конечностей, расстройства чувствительности, речевого аппарата. Симптомы через 3-5 недель уйдут, но есть ситуации, когда они задерживаются надолго. Ушиб головы средней степени может быть вместе с переломом костей черепного свода и субарахноидальным кровоизлиянием.
Ушиб головного мозга тяжелой степени по статистике возникает у 5-8% пациентов. При таком повреждении сознание после того, как произошел ушиб мозга, отключается на несколько часов, дней и даже недель.
Тяжелая травма вызывает серьезные нарушения в работе жизненно важных органов. К ним относятся: наличие артериальной гипертензии (гипотензии), брадикардии или тахикардии, ухудшение частоты и ритмичности дыхания, сопровождающейся проблемами в проходимости верхних путей дыхания.
При тяжелом виде травмы доминирует влияние первично-стволовой неврологической симптоматики. Сюда входят: плавающий характер движений глазных яблок, нарушения в глотании, дивергенция глаз, смена тонуса мышц, чувство угнетения или увеличение количества рефлексов сухожилий, слизистой оболочки, кожи, наличие двусторонних патологических стопных знаков и пр. Регрессия симптомов происходит медленно. Ушиб головы тяжелого характера может быть вместе с переломом костей черепного свода и субарахноидальное кровоизлияние.
Даже самое незначительное повреждение головы требует обращения к врачу с целью исключить черепно-мозговые повреждения и назначить своевременную терапию при травмировании мозга. Если человек теряет сознание в результате травмы, следует вызвать медпомощь.
Обследование заключается в проведении рентген-исследования – от рентгенографии черепа и шейного отдела позвоночника до МРТ (метод обследования прямо зависит от неврологических симптомов). Другие методики обследования: осмотр у врача-окулиста, применение электроэнцефалографии, люмбальной пункции, а также осмотр у врача-нейрохирурга.
Устанавливая диагноз «ушиб головного мозга», требуется 100% госпитализация в отделение нейрохирургии.
Постельный режим составляет 1-2 недели в соответствии со степенью повреждения мозга.При тяжелом характере ушиба головы требуется проведение реанимационных мероприятий. Ушиб головного мозга с размозжением вещества либо серьезная отечность мозга предусматривает проведение операции по нейрохирургии – костнопластическую трепанацию.
Основные задачи, на основе исполнения которых осуществляется лечение ушиба головного мозга:
- строго соблюдать постельный режим, позволяющий предупреждать вторичный ушиб головного мозга нервных тканей;
- применять обезболивающие препараты;
- проводить медикаментозную седацию, то есть вводить препараты, замедляющие протекание реакций в нервных тканях (седация позволяет восстановить поврежденные структуры);
- применять антигипоксические препараты;
- нормализовать артериальное давление и частоту работы сердца;
- предупредить развитие инфекций и воспалений в нервных тканях и в организме при продолжительной иммобилизации;
- применять ноотропные средства.
Способы лечения делятся на две группы: консервативные [терапевтические] методики и хирургические. Метод терапии – устранение гипертензии внутри черепа путем применения медикаментов. Рекомендуется проводить профилактику по предотвращению развития отека.
Нейрохирургическое лечение устраняет физические факторы, вызывающие сдавливание тканей мозга. Хирургия удаляет кровоизлияния, гематомы, обломки костей в черепной коробке мозга. Такая операция называется костнопластической трепанацией.
Комплексный подход в лечении ушиба головного мозга поможет реабилитировать поврежденные нервные волокна и нормализовать работу головного мозга в дальнейшем.
Последствия ушиба головного мозга могут стать проблемой. Одно из самых «популярных и нехороших» последствий – появление опасных циркуляторных нарушений, увеличение давления в жидкости спинного мозга, отечность мозга головы. Нередко последствия ушиба головного мозга сопровождаются субарахноидальными кровотечениями. Угроза кроется в том, что продукты кровяного распада при недостатке необходимых медикаментов формируют асептическое воспаление в мозговых оболочках. Такое состояние медицина называет субфебрилитетом либо же менингиальным синдромом. Стоит отметить, что у детей раннего возраста нет менингеальных симптомов при кровоизлиянии.
Вероятность приобрести ушиб головного мозга гораздо выше у детей, чем у взрослых. Ведь для ребенка важно поскорее познать мир, оттого у детей могут возникать травмы, в том числе ушиб головы. Родителям следует знать, где его ребенка может подстерегать опасность.
Спасти детей от повреждений, к сожалению, вряд ли выйдет. Но как же все-таки попытаться уберечь детей от повреждений головы?
Пеленайте детей на диване, а не на пеленальном столике, так как ребенок легко может скатиться со столика на пол и ушибиться. Для смягчения падения ребенка следует расстелить ковер рядом с диваном или под столом. Если требуется отлучиться в какую-то часть дома, возьмите ребенка с собой.
Когда ребенок только начинает ходить, делая свои первые шаги, высока вероятность падений, поэтому лучше всего снабдить своих детей специальными носочками с прорезиненными вставочками в подошве носка, уменьшающие скольжение. Такие носочки защитят вашего ребенка при скользящем паркете или ламинате. Рекомендуется постелить коврики в местах движения ребенка, но только, чтобы они не скользили по поверхности пола. На первое время следует обернуть плотными тканями острые углы мебели, косяки дверей. Внимательными следует быть родителям и в отношении детей школьного и дошкольного возрастов. Ведь, как гласит статистика, они не меньше получают травмы.
Если произошло несчастье: падение ребенка с ударом головы, основа поведения – сохранять спокойствие и перевести все внимание на ребенка. Ушиб головного мозга требует особо повышенного внимания к состоянию ребенка. Минимальные сомнения, что у ребенка все хорошо, являются поводом для вызова медпомощи. В первые минуты после травмы порой трудно понять, какое повреждение у детей.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Первая помощь заключается в приложении смоченной холодной водой ткани либо льда в тряпочке к ушибленной области. Такая первая помощь снизит боли, отечность тканей и кровотечение. Кровотечение останавливается приложением к месту раны плотного куска сухого материала [тампона]. Если первая помощь не смогла остановить кровотечение через 15 минут, требуется вызвать «скорую медпомощь» и довериться профессионалам.
2016-05-07
источник
Спинномозговая грыжа у детей представляет собой врожденную аномалию, из-за которой один или несколько позвонков в процессе своего развития не смыкаются в области остистых отростков, в результате чего образуется щель, в которую выпадает сам спинной мозг и его оболочки. Наиболее распространена эта проблема в нижних отделах позвоночника, хотя в некоторых случаях она может встречаться и в других отделах. При этом тяжесть заболевания определяется размером участка нервных тканей, которые остались без соответствующей защиты.
Такая грыжа у плода определяется по результатам ультразвукового сканирования, таким образом вполне возможна еще внутриутробная диагностика данного заболевания.
Пока никто не может назвать точную причину развития данного заболевания, но общепринятым считается мнение, что важнейшим фактором в данном случае является дефицит витаминов.
Именно поэтому врачи всегда рекомендуют перед зачатием и на ранних сроках беременности принимать фолиевую кислоту. При выполнении таких рекомендаций серьезно уменьшается риск появления подобных дефектов.
Кроме того, данное заболевание является врожденным, но при этом не генетическим. Существует мнение, что если женщина родила ребенка с таким дефектом, то есть вероятность появления такой аномалии и при других беременностях. Но на практике в тех случаях, когда женщина начинала заботиться о получении всех необходимых витаминов и минеральных веществ для развития ребенка, появление такого дефекта практически исключено. Таким образом, врожденная грыжа вполне может быть «разовой» проблемой, и при следующей беременности она не возникнет.
Можно выделить два основных типа — грыжевое и скрытое расщепление.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Скрытое расщепление — наиболее распространенная ситуация, она считается легкой формой заболевания. В этом случае обычно немного нарушается форма только одного из позвонков. Большинство людей с этим типом заболевания не имеют никаких проблем и не замечают никаких симптомов болезни, за исключением небольшого углубления, расположенного над пораженным участком позвоночника.
Грыжевое расщепление же считается тяжелой формой заболевания, поскольку при нем дефекты позвонков намного серьезнее. Наиболее заметным признаком наличия этой болезни является грыжевое выпячивание, в котором находятся оболочки и сам спинной мозг, а также спинномозговая жидкость. Но при этом достаточно часто нервные корешки остаются неповрежденными и функционируют нормально. Гораздо сложнее ситуация, когда в грыжевом выпячивании располагается не только спинной мозг и его оболочки, а и нервные корешки и стволы. В этом случае ребенок часто рождается с рядом тяжелых чувствительных и двигательных нарушений.
Как мы уже сказали, при скрытом типе болезни симптомов практически не наблюдается. Грыжевое же расщепление заявляет о себе достаточно серьезно, при нем может наблюдаться:
- дефекты ног и неправильное положение ног;
- полный или частичный паралич ног с потерей чувствительности;
- практически всегда грыжа и гидроцефалия проявляются одновременно. При этом если такое заболевание не лечить, то в запущенной форме оно приводит к появлению серьезных нарушений в работе мозга;
- практически всегда появляются проблемы с мочевым пузырем вплоть до его паралича, что приводит к недержанию мочи, быстрому распространению инфекций и разрушению самих почек. Нередко парализованными оказываются также анус и прямая кишка.
К сожалению, это заболевание практически не поддается лечению. Это именно тот случай, когда нужно заботиться заранее о том, чтобы оно не появилось, поскольку вылечить его в полной мере практически невозможно.
В общем же случае пациент с таким заболеванием постоянно находится под наблюдением лечащего врача, что особенно важно для детей, у которых спинномозговой грыже сопутствует гидроцефалия. Чтобы избавиться от проблем с мочевым пузырем применяют гигиенические способы содержания и ряд урологических процедур. Чтобы устранить хронические запоры, вызванные проблемами в работе прямой кишки, назначают специальную диету, предполагающую большое количество грубой растительной клетчатки.
Отчасти помогают восстановить подвижность некоторые физиотерапевтические процедуры, благодаря чему больной ребенок может стать вполне самостоятельным. В противном случае понадобится инвалидное кресло.
- Причины развития и лечение корешкового синдрома поясничного отдела
- Симптомы и лечение шейного спондилеза
- Причины развития, проявления и терапия псевдоопухоли Ковтуновича
- Симптоматика и лечение теносиновита полуперепончатой мышцы коленного сустава
- Симптомы и лечение распространенного остеохондроза шейного отдела
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
05 марта 2019
- В положении лежа покалывает и немеет бедро — в чем причина?
Можно ли без операции вылечить грыжу в пояснице?
Боль в спине и коленях — в чем причина и что делать?
В каком направлении обследоваться при атрофии ноги
Напряжение в шее и затылке, головокружение, лечение не помогает
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2019 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
источник
Черепно-мозговая грыжа — довольно редкий порок развития (встречается у 1 из 4000—8000 новорожденных), при котором через дефекты в костях черепа пролабируют оболочки мозга, а иногда и его вещество. Возникновение черепно-мозговых грыж связывают с нарушением развития черепа и мозга в ранних стадиях эмбрионального периода, когда происходит закладка мозговой пластинки и замыкание ее в мозговую трубку. Среди причин, вызывающих черепно-мозговые грыжи, отмечают инфекционные и другие заболевания матери во время беременности. Большое значение придают наследственности.
Черепно-мозговые грыжи делят на:
При базилярных, наиболее редких формах грыж дефект локализуется в области передней или средней черепной ямки, грыжевое содержимое выступает в полость носа или ротовую полость. Преимущественно встречаются передние грыжи, которые локализуются в местах эмбриональных щелей — у корня носа, у внутреннего края глазницы (рис. 106). Задние мозговые грыжи располагаются в области затылочного отверстия (выше или ниже его).
Рис. 106. Передняя мозговая грыжа.
По анатомическому строению черепно-мозговые грыжи подразделяют
- на менингоцеле,
- энцефалоцеле,
- энцефалоцистоцеле (рис. 107).
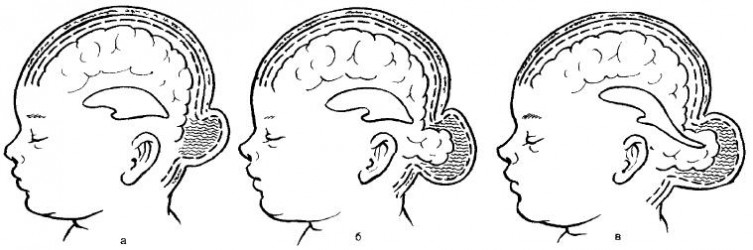
Рис.107. Формы мозговых грыж. а – менингоцеле; б – энцефалоцеле; в — энцефалоцистоцеле
Менингоцеле (meningocele)—форма, при которой содержимым грыжевого мешка являются только оболочки мозга (мягкая и паутинная) и мозговая жидкость. Твердая мозговая оболочка и мозговое вещество остаются интактными.
Энцефалоцеле (encephalocele) — истинная черепно-мозговая грыжа. Содержимым грыжевого мешка являются мозговые оболочки и измененная мозговая ткань.
А Вы знали, что 89% населения России и стран СНГ больны гипертонией? Причем большинство людей даже не подозревают этого. По статистике две трети пациентов умирает в течение первых 5 лет развития болезни.
Если у вас часто повышается давление, болит голова, вы чувствуете хроническую усталость и, практически, привыкли к плохому самочувствию, не спешите глотать таблетки и ложиться на операционный стол. Скорее всего, вам поможет простая чистка сосудов.
В рамках Федеральной программы, при подаче заявки до (включительно) каждый житель РФ и СНГ может почистить свои сосуды бесплатно. Читайте подробности в официальном источнике .
Энцефалоцистоцеле (encephalocystocele) — наиболее тяжелая форма, когда содержимым грыжевого мешка является мозговое вещество с частью расширенного желудочка мозга.
Довольно часто наблюдаются отшнуровавшиеся мозговые грыжи. Это наиболее благоприятная форма, когда сообщения с полостью черепа нет.
В тяжелых случаях мозговые грыжи сопровождаются микро- и гидроцефалией.
Клиническая картина при черепно-мозговых грыжах
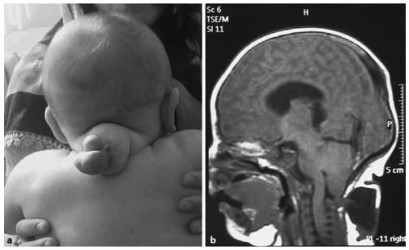
Черепно-мозговые грыжи имеют разнообразную форму и величину, что обусловливает вариабельность клинической картины. При осмотре ребенка определяется опухолевидное образование, располагающееся чаще в области переносицы, у внутреннего угла глаза или, реже, в затылочной области. Кожа над опухолью не изменена, пальпация безболезненна. При передних грыжах обращают на себя внимание широко расставленные глаза. Консистенция грыжевого выпячивания мягкоэластическая, иногда определяется флюктуация. При беспокойстве ребенка припухлость становится более напряженной; иногда удается определить флюктуацию, что свидетельствует о сообщении с полостью черепа. Значительно реже определяются края костного дефекта черепа.
При передних черепно-мозговых грыжах на первый план выступают деформации лицевого скелета (уплощение переносицы, широко расставленные глаза, косоглазие); задние мозговые грыжи, при которых головной мозг страдает сильнее, часто сопровождаются микроцефалией и умственной отсталостью.
Дифференциальный диагноз передних черепно-мозговых грыж проводят главным образом с дермоидными кистами, которые иногда располагаются у внутреннего угла глаза. В отличие от мозговых грыж дермоидные кисты обычно бывают небольших размеров (редко более 1 —1,5 см), плотной консистенции. Причиной диагностической ошибки является узурация костной пластинки, выявляемая при рентгенологическом исследовании, которую ошибочно принимают за дефект кости при мозговой грыже. Дифференциальной диагностике помогает люмбальная пункция, после которой черепно-мозговая грыжа значительно уменьшается.
Значительно реже черепно-мозговую грыжу приходится дифференцировать с липомой, гемангиомой и лимфангиомой. Спинномозговая пункция в этих случаях также является важным дифференциально-диагностическим приемом. Кроме того, при опухолях мягких тканей никогда не определяются костный дефект и пульсация, характерные для черепно-мозговой грыжи.
Отличить внутриносовую мозговую грыжу от полипа носа позволяют следующие симптомы: своеобразная деформация носового скелета в виде расширения переносья, выбухание одной из сторон его. Носовая перегородка резко отдавлена в противоположную сторону. Цвет грыжи голубоватый в отличие от серого цвета полипа носа. Грыжи, как правило, односторонние, имеют широкое основание. При пункции грыжевого мешка в пунктате обнаруживается ликвор.
Следующая информация выходит за рамки данной статьи, но не написать об этом было бы грубым неуважением к посетителям сайта. Информация крайне важная, просим прочитать ее до конца.
В России и странах СНГ 97.5% постоянно страдают от: простуд, головных болей и хронической усталости.
Неприятный запах изо рта, высыпания на коже, мешки под глазами, понос или запор — эти симптомы стали на столько обыденными, что люди перестали обращать на это внимание.
Не хотим Вас запугивать, но при наличии хоть одного из симптомов — с вероятностью в 85% можно сказать, у вас в организме присутствуют паразиты. И с ними нужно срочно бороться! Ведь глисты смертельно опасны для человека – они способны очень быстро плодиться и долго жить, а болезни, которые они вызывают, проходят тяжело, с частыми рецидивами. Большинство людей даже не подозревают о том, что они заражены паразитами.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые по словам фармацевтов вытравят всех паразитов.
Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму. Травя глистов, в первую очередь вы травите себя!
Как победить заразу и при этом не навредить себе? Известный врач — Дворниченко Виктория Владимировна в недавнем интервью рассказала про действенный домашний метод по выведению паразитов.
Оперативное вмешательство обычно предпринимают в возрасте 1—3 лет. При быстро увеличивающихся грыжах и угрозе прорыва оболочек операция производится в любом возрасте, в том числе и у новорожденных. Резкие нарушения психики ребенка являются противопоказанием к оперативному вмешательству (умственная отсталость наблюдается примерно у 16% детей с черепно-мозговыми грыжами).
При сопутствующей гидроцефалии первым этапом является операция по поводу водянки головного мозга, вторым — черепно-мозговой грыжи.
Среди предложенных многочисленных способов оперативного лечения черепно-мозговой грыжи выделяют два основных: экстра-и интракраниальный.
Экстракраниальный способ заключается в удалении грыжевого мешка и закрытии дефекта кости без вскрытия полости черепа. Его применяют при отшнуровавшихся грыжах и небольших дефектах кости у детей в возрасте до 1 года.
Для закрытия дефекта используют аутотрансплантат из большеберцовой кости, хрящевые пластинки черепа плода, расщепленное ребро, консервированную костную ткань и др. У новорожденных пластика дефекта возможна за счет мягких тканей.
Интракраниальный способ — закрытие внутреннего отверстия костного дефекта с подходом к нему из полости черепа — применяют у детей старше года. Операцию производят в два этапа. Первый этап — интракраниальная пластика дефекта костей черепа, второй этап — удаление грыжевого мешка и пластика носа (выполняют через 3—6 мес).
Известно много модификаций этой операции. Распространенной является операция Герцена в модификации Терновского. Проводят дугообразный разрез кожи по краю волосистой части головы, затем образуют фрезевые отверстия, из которых с помощью пилы Джильи выкраивают костно-надкостничный лоскут, имеющий вид бабочки (во избежание повреждения сагиттального синуса). Лоскут откидывают книзу, после чего открывается свободный доступ к ножке грыжевого мешка. После удаления грыжевого мешка производят пластику внутреннего отверстия дефекта костным трансплантатом, выкроенным из внутренней пластинки костного лоскута. Затем лоскут фиксируют на место шелковыми швами через отверстие, проделанное дрелью. Рану ушивают послойно.
При задних черепно-мозговых грыжах операцию производят в один этап.
Здравствуйте! Меня зовут
Людмила Петровна, хочу высказать свою благодраность Вам и вашему сайту.
Наконец-таки я смогла избавиться от грыжи. Веду активный образ жизни, живу и радуюсь каждому моменту!
В 45 лет у меня вылезла грыжа. Когда стукнуло 58 лет, начались осложнения, я уже практически не могла ходить, а эти страшные боли, вы просто не представляете как я мучалась, все было очень плохо. Чего только не пробовала, больницы, поликлиники, процедуры, дорогущие мази. ничего не помогало.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете . Не представляете на сколько я ей за это благодарна. Эта статья буквально подняла меня с постели. Не поверите, но всего за 2 недели я полностью вылечила грыжу. Последние несколько лет начала много двигаться, весной и летом каждый день езжу на дачу, с мужем ведём активный образ жизни, много путешествуем. Все удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 62 года.
Кто хочет прожить долгую и энергичную жизнь без грыжи, уделите 5 минут и прочитайте эту статью .
Наиболее частые осложнения в послеоперационном периоде — ликворея, нарастание гидроцефалии. Для предупреждения осложнений проводят дегидратационную терапию и систематические люмбальные пункции.
Результаты оперативного лечения черепно-мозговых грыж благоприятные.
Исаков Ю. Ф. Детская хирургия, 1983 г.
Врожденным пороком развития являются черепно-мозговые грыжи, которые встречаются с частотой 1:4000-5000 новорожденных. Эта форма порока развития формируется на 4-м месяце внутриутробного развития. Она представляет собой грыжевое выпячивание в области костного дефекта, который может быть различным по своему размеру и форме. Локализуются грыжи обычно в местах соединения костей черепа: между лобными костями, у корня носа, около внутреннего угла глаза (передние грыжи), в области соединения теменных костей и затылочной кости (задние грыжи). Чаще других встречаются передние черепномозговые грыжи. По локализации наружного отверстия грыжевого канала они дифференцируются на носолобные, носорешетчатые и носоглазничные. Задние черепно-мозговые грыжи разделяются на верхние и нижние в зависимости от того, где расположен дефект в затылочной области: выше или ниже затылочного бугра. Кроме названных вариантов черепномозговых грыж, иногда выявляются так называемые базальные грыжи, при которых имеется дефект костей основания черепа на дне передней или средней черепных ямок, и грыжевой мешок выпячивается в полость носа или носоглотки. Редко встречаются черепномозговые грыжи в области сагиттального шва.
Основными формами черепно-мозговых грыж являются: 1) менингоцеле, при которой грыжевой мешок представлен кожей и измененными мягкой и паутинными оболочками, твердая мозговая оболочка обычно не принимает участия в образовании грыжевого выпячивания, а фиксируется к краям дефекта кости; содержимым грыжевого мешка при этом является ЦСЖ; 2) менингоэнцефалоцеле — грыжевой мешок составляют те же ткани, а содержимое его, кроме ЦСЖ, составляет и ткань мозга; 3) менингоэнцефалоцистоцеле — грыжевое выпячивание, в которое, кроме тех же тканей, вовлекается и часть расширенного желудочка мозга. Из перечисленных трех форм черепно-мозговых грыж чаще встречается менингоэнцефалоцеле, нередко именуемое как энцефалоцеле. При гистологическом изучении грыжевого мешка и его содержимого выявляются утолщение и уплотнение (фиброз) мягкой и паутинной оболочек, резкая атрофия и перерождение оказавшейся в грыжевом мешке мозговой ткани.
Поверхность грыжевого выпячивания может быть покрыта неизмененной кожей или истонченной, рубцово-измененной кожей, имеющей синеватую окраску. Иногда уже при рождении ребенка в центре грыжи имеется ликворный свищ. Нередко в первые годы жизни ребенка размеры грыжевого выпячивания значительно увеличиваются, при этом его кожные покровы истончаются и изъязвляются. Возможен и разрыв грыжевого мешка с массивной ликвореей, опасной для жизни. К тому же изъязвления на поверхности грыжевого мешка и ликворные свищи зачатую инфицируются, что может обусловить развитие гнойного менингоэнцефалита. Грыжевое выпячивание бывает на ножке (заужено в основании) или же имеет широкое основание. В последнем случае оно нередко пульсирует, а при натуживании ребенка — напрягается. При пальпации грыжевое выпячивание может быть различной плотности, эластичным, флюктуирующим.
Передние черепно-мозговые грыжи вызывают обезображивание лица, деформацию глазниц, носа, при этом нередко отмечаются уплощенная широкая переносица, неправильное расположение глазных яблок, нарушение бинокулярного зрения. При назоорбитальных грыжах, как правило, выявляются деформация и непроходимость слезно-носового канала, часто развиваются конъюнктивит, дакриоцистит. Базальные черепно-мозговые грыжи, располагающиеся в полости носа или носоглотки, по внешнему виду напоминают полипы. Если грыжевой мешок находится в одной половине носа, возникает искривление носовой пере- городки; при этом дыхание затруднено, речь невнятная с носовым оттенком.
Очень крупные менингоэнцефалоцеле (есть описание передней черепно-мозговой грыжи диаметром 40 см) обычно сопровождаются выраженной мозговой патологией, и новорожденные в таких случаях оказываются нежизнеспособными. Судьба остальных больных, как правило, зависит от размеров и содержимого грыжевого выпячивания, а также возможности оперативного лечения этого порока развития. Дети нередко испытывают головную боль, головокружение. Очаговая мозговая симптоматика может отсутствовать или быть умеренно выраженной, однако возможны и очаговые неврологические симптомы, в частности центральные парезы, гиперкинезы, расстройства координации движений и пр. признаки недостаточности функций черепных нервов (I, II, VI, VII, VIII, XII). Возможны эпилептические пароксизмы, отставание умственного развития.
Вылечила грыжу дома. Прошло уже 2 месяца, как я забыла о своей грыже. Ох, как же я раньше мучалась, жуткая была боль, в последнее время толком ходить нормально не могла. Сколько раз я ходила по поликлиникам, но там только дорогущие таблетки да мази назначали, от которых не было толку вообще. И вот уже 7 неделя пошла, как грыжа ни капельки не беспокоит, через день на дачу езжу работать, а с автобуса идти 3 км, так вот вообще легко хожу! Все благодаря этой статье . Всем у кого грыжа — читать обязательно!
Черепно-мозговые грыжи могут сочетаться с другими врожденными аномалиями: микроцефалией, краниостенозом, гидроцефалией, микрофтальмией, эпикантусом, врожденным птозом верхнего века, аномалией развития сетчатой оболочки глаза и зрительных нервов, колобомами (дефекты тканей глазного яблока), врожденным гидрофтальмом, краниоспинальными аномалиями, расщеплением дужек позвонков.
Лечение мозговых грыж. Показаниями к безотлагательной операции у но- ворожденного являются ликворея из грыжевого мешка или быстрое увеличение размеров грыжи с истончением ее покровов и опасностью разрыва. При отсутствии срочных показаний к операции ребенок должен находиться под наблюдением педиатров, невропатологов, нейрохирургов, которые обычно совместно решают вопрос о возможности оказания больному нейрохирургической помощи и определяют наиболее благоприятные сроки операции. Надо иметь в виду, что оперативное лечение черепно-мозговой грыжи может быть эффективным и нередко приводит к благоприятному результату.
Противопоказаниями к операции являются воспалительные процессы в оболочках и в головном мозге, выраженные неврологические и психические расстройства (имбецильность, идиотия), проявления гидроцефалии, тяжелые сопутствующие уродства.
Хирургическое лечение заключается в выделении и иссечении грыжевого мешка с сохранением при этом его содержимого. Важными этапами операции являются герметичное зашивание твердой мозговой оболочки и тщательная пластика костного дефекта.
При сочетании носоглазничной грыжи и гипертелоризма выполняется сложная реконструктивная операция, включающая пластику костного дефекта и сближение глазниц. Затылочные мозговые грыжи могут содержать венозные синусы твердой мозговой оболочки, что необходимо иметь в виду при хирургическом вмешательстве.
Энцефалоцеле — черепно-мозговая грыжа, довольно редкий порок развития (встречается у 1 из 4000-8000 новорожденных), при котором через дефекты в костях черепа пролабируют (выпячиваются) оболочки мозга, а иногда и его вещество.
Возникновение черепно-мозговых грыж связывают с нарушением развития черепа и мозга в ранних стадиях эмбрионального периода, когда происходит закладка мозговой пластинки и замыкание ее в мозговую трубку.
Энцефалоцеле часто сочетается с микроцефалией, гидроцефалией, spina bifida, а также входит в состав синдрома Меккеля.
Синдром Меккеля — заболевание с аутосомно-рецессивным типом наследования, которое включает симптомы: затылочное энцефалоцеле, поликистоз почек и постаксиальная полидактилия (дополнительный шестой палец за мизинцем).
По анатомическому строению черепно-мозговые грыжи подразделяют на:
1. Менингоцеле — форма, при которой содержимым грыжевого мешка являются только оболочки мозга (мягкая и паутинная) и мозговая жидкость. Твердая мозговая оболочка и мозговое вещество остаются интактными.
2. Энцефалоцеле (энцефаломенингоцеле)— истинная черепно-мозговая грыжа. Содержимым грыжевого мешка являются мозговые оболочки и измененная мозговая ткань.
3. Энцефалоцистоцеле — наиболее тяжелая форма, когда содержимым грыжевого мешка является мозговое вещество с частью расширенного желудочка мозга.
Формы мозговых грыж. а – менингоцеле; б – энцефалоцеле; в — энцефалоцистоцеле
По локализации энцефалоцеле подразделяются (Суванвел и Суванвел- Гринберг) на:
I. Затылочное: часто включает сосудистые структуры.
III. Лобно-этмоидальное (синципитальное):
а) носо-лобное: наружный дефект в области назиона,
б) носо-решетчатое: дефект находится между носовой костью и носовым хрящом,
в) носо-орбитальное: дефект в передне-нижней части медиальной стенки орбиты.
а) трансэтмоидальное: выпячивание в носовую полость через дефект продырявленной пластинки,
б) сфено-этмоидальное: выпячивание в задней части носовой полости,
в) транссфеноидальное: выпячивание в основную пазуху или носоглотку через сохраненный кранио-фарингеальный канал (слепое отверстие),
г) фронто-сфеноидальное или сфено-орбитальное: выпячивание в орбиту через верхнюю орбитальную щель.
Факторы, которые влияют на неправильную закладку нервной трубки во время беременности:
• Внутренние (генетическая предрасположенность).
• Внешние: употребление наркотиков, алкоголя, курение, инфекционные болезни во время беременности (токсоплазмоз, краснуха).
Симптомы черепно-мозговых грыж:
• Видимое мягкое выпячивание на голове, лице, в носу.
• Затруднение носового дыхания: ребенок при этом дышит преимущественно ртом.
• Истечение прозрачной жидкости (ликвор — цереброспинальная жидкость) из носа.
При обнаружении у ребёнка указанных выше симтомов следует обратиться к специалистам:
1. Нейрохирургу – определяет показания к оперативному вмешательству и его сроки.
2. ЛОР – определяет объёмное образование носовой полости в случае базальных грыж, признаки ликвореи.
3. Невропатологу – оценивает наличие неврологической симптоматики, задержку темпов развития ребёнка.
4. Офтальмологу – оценивает воздействие грыжи на зрительные пути, признаки внутричерепной гипертензии по результатам осмотра глазного дна.
5. Педиатру – оценивает наличие других аномалий развития органов и систем, соматическую патологию.
6. Генетику – выявляет наличие генетического характера заболевания, вероятности аномалий других органов и систем и прогноз повторения схожей патологии у следующего ребёнка
Пренатальная диагностика черепно-мозговых грыж
Диагноз можно поставить еще во время беременности. В случае большой опухоли возможно выявление патологии на УЗИ уже в начале беременности, также можно сделать необходимые выводы по изменениям анализов крови (в случае энцефалоцеле повышается концентрация белка АФП — альфафетопротеина), а также по анализу околоплодных вод.
Дифференциальная диагностика черепно-мозговых грыж
Передние черепно-мозговые грыжи дифференцируют с дермоидными кистами, которые иногда располагаются у внутреннего угла глаза. Иногда черепно-мозговую грыжу принимают за липому, гемангиому и лимфангиому. Если имеет место внутриносовая мозговая грыжа, то ее путают с полипом носа.
Инструментальные методы обследования:
• Спиральная компьютерная томография (Sp-КТ).
• Эндоскопическое исследование полости носа.
Лечение черепно-мозговых грыж
Оперативное вмешательство обычно предпринимают в возрасте 1-3 лет. При быстро увеличивающихся грыжах и угрозе прорыва оболочек операция производится в любом возрасте, в том числе и у новорожденных.
Существует множество вариантов оперативного вмешательства при этой патологии, каждая из которых применяется в зависимости от характера черепно-мозговой грыжи.
Общий принцип – это иссечение грыжевого мешка и пластика грыжевых ворот – закрытие дефекта черепа во избежание рецидива грыжи.
Среди предложенных многочисленных способов оперативного лечения черепно-мозговой грыжи выделяют два основных: экстра — и интракраниальный .
Экстракраниальный способ заключается в удалении грыжевого мешка и закрытии дефекта кости без вскрытия полости черепа. Его применяют при отшнуровавшихся грыжах и небольших дефектах кости у детей в возрасте до 1 года.
Для закрытия дефекта используют аутотрансплантат из большеберцовой кости, хрящевые пластинки черепа плода, расщепленное ребро, консервированную костную ткань и др. У новорожденных пластика дефекта возможна за счет мягких тканей.
Интракраниальный способ — закрытие внутреннего отверстия костного дефекта с подходом к нему из полости черепа — применяют у детей старше года. Операцию производят в два этапа. Первый этап — интракраниальная пластика дефекта костей черепа, второй этап — удаление грыжевого мешка и пластика носа (выполняют через 3—6 мес).
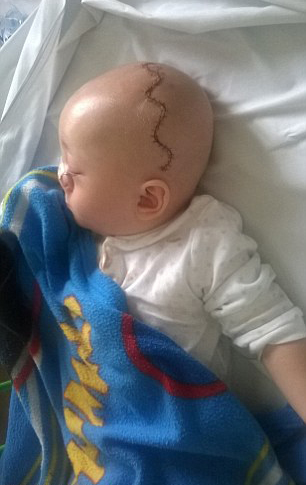
После операции ребёнок в течение суток переводится в общее отделение, где пребывает с родителями. Спустя неделю его выписывают домой.
Период наблюдения после операции
В обязательном порядке ребёнок наблюдается оперирующим хирургом и ЛОР-хирургом в течение нескольких лет после операции. Срок наблюдения зависит от формы энцефалоцеле и возраста пациента, в котором он был прооперирован.
Первое обследование после операции, как правило, проводится через 3-6 месяцев. Перед консультацией необходимо провести Sp-КТ и МРТ – исследование.
Ранняя диагностика и своевременное лечение — ключи к успеху в коррекции аномалий лица. Если удается вовремя скорригировать костный дефект, то в дальнейшем кости ребенка начинают расти нормально.
Источники: http://extremed.ru/clinicchir/17-detchir/3547-mozgovye-gryji, http://www.studfiles.ru/preview/5882075/page:6/, http://lor-clinica.com/ru/cherepno-mozgovaya-gryzha-encefalocele-meningocele-prichiny-lechenie
Дорогой читатель, я готов с тобой поспорить, что у тебя или твоих близких в той или иной степени болят суставы. По началу это просто безобидный хруст или небольшая боль в спине, колене или других суставах. Со временем болезнь прогрессирует и суставы начинают болеть от физических нагрузок или при смене погоды.
Обычная боль в суставах может быть симптомом более серьезных заболеваний:
- Острый гнойный артрит;
- Остеомиелит — воспаление кости;
- Сепс — заражение крови;
- Контрактура — ограничение подвижности сустава;
- Патологический вывих — выход головки сустава из суставной ямки.
В особо запущенных случаях все это приводит к тому, что человек становится инвалидом, привязанным к постели.
Как же быть? — спросите вы.
Мы изучили огромное количество материалов и самое главное проверили на практике большинство средств для лечения суставов. Так вот, оказалось, что единственный препарат, который не убирает симптомы, а по-настоящему лечит суставы — это Artrodex .
Данный препарат не продается в аптеках и его не рекламируют по телевизору и в интернете, а по акции стоит он всего 1 рубль.
Чтобы вы не подумали, что вам втюхивают очередной «чудо-крем», я не буду расписывать, какой это действенный препарат. Если интересно, читайте всю информацию о Artrodex сами. Вот ссылка на статью .
источник
Здесь есть девочки у кого ребенок с таким диагнозом. Отзовитесь.
Я родилась с таким диагнозом. Операцию не делали( мама в 1985 году не решилась ), никак не лечили. У нас это наследственное( у мамы была и у бабушки, но у них гораздо меньше моей)Грыжа сама уменьшилась и уплотнилась(на ощупь чувствуется, но не выпирает сильно). Мне 30 лет. Единственное в детстве освобождали от физкультуры, боялись, что на занятиях повредят. Никакого дискомфорта она мне не приносит, вспомнила про нее лишь недавно- передалась моему третьему ребенку мальчику (примерно 2 на 3 см и на 1 см в высоту). в 5 дней делала узи- мозгового вещества в ней нет, только жидкость. В связи с тем, что мне бы хотелось, чтоб сын вел активный образ жизни, рано начал заниматься спортом, думаю как правильно поступить, ищу информацию по удачным операциям. Нам пока нет и месяца, через месяц хо4у свозить в Москву на полное обследование. Выше почитала советы про прерывание беременности… мда уж.
У меня при первой беременности у ребенка обнаружили энцефалоцеле.На пятом месяце беременность пришлось прирывать.Вызывали исскуственные роды.Так как сказали что с такой болезнью ребенок не проживет, либо родится мертвым.Это очень тяжело.
3 месяца ей)было 3 операции.Как развивается ваш малыш?
Жееесть, я тоже не прервала, не смогла бы… у нас на 32 неделе грыжа 2 см, мозжечок деформирован… Будем молиться за наших малышей.
Нам тоже поставили такой диагноз еще на 11 неделе… Я надеюсь на чудо.
у вас двойня по линеечке, у одного малыша получается так? Какой участок мозга задет? Врачи рекомендуют прерывать? Я только на 22 неделе узнала… сейчас 34 недели… надеюсь что будет здорова
У нашей подружки такая болячка. Прооперировали и обычный ребятенок. Обратитесь за консультацией к нейрохирургу
А затылочная или которая на носу? И какое развитие, не отстает?
затылочная у них была. не отстает вообще. первым этапом убирали грыжу, вторым закрывали дырочку на голове, в первый этап почему-то не получилось. и в третий раз просто убирали скобки с костей черепа. девочка чудесная. сейчас чуть старше 3 лет, все по возрасту. вам бы к нейрохирургу хорошему съездить и мрт сделать, чтобы все стало ясно. я как раз мрт делала на 26-27 неделе, зато все узнала и была готова к тому, что есть. и центр нашла, где малую потом оперировали и с нейрохирургом сразу договорилась.
Мне сказали что МРТ после 30 недель((
Попробуйте позвонить в институт мозга. Мое мнение такое, если есть шанс спасти — нужно спасать, максимально нужно собрать инфо, написать за границу. Если ребенок приходит сюда, значит у него есть своя цель и задача. И сколько бы не прожил человек — это его история. Я со старшей дочерью побегала в детстве — но сейчас — она моя помощница. А скажи мне врач, о той патологии, которая у нее была во время беременности — я могла бы и прерывание сделать. В любом случае, решение только за вами. желаю вам, чтобы это оказалось неправдой. Может просто гематома. Помолитесь, Бог деткам помогает.


у кого=-то видела уже такое заболевание — прерывали
если нервы крепкие картинки в нете посмотрите по слову энцефалоцеле, но они там страшные, а мне по Узи сказали маленькая
Добавляйтесь=)можете на моей странице другие посты почитать на эту тему
я посмотрела — это же не смертельное заболевание, правильно же?


большинство детей с этимс диагнозов рождаются мертвыми… если родится живым, можно сделать ребенку операцию, но только 5 % детей после этого развиваются нормально… НО, старше 16-17 лет они не выживают, и кроме этого, с этой болезнью как правило сочетаются рахитизм, гидроцефалия и другие… то есть, ты будешь сидеть с ребенком дома на инвалидности.
я ни в коем случае не хочу тебя отговорить или уговорить, это решение долджно быть твоим, и какое бы ты не сделала — это будет твое решение… не знаю, как бы я поступила, мне было бы горько смотреть на малыша и видеть изо дня в день, как он мучается. кроме того, одной операцией это не обходится, это кучи и кучи операций по пересадке костей, тканей, которые будут брать у него же из ребер. кожу — с попы или бедер и т.д…
думаю, муж захочет еще детей. сможешь ли ты заниматься с другим ребенком, имея на руках вечного инвалида? сможет ли муж принять больного ребенка? не уйдет ли он от тебя к другой в поисках нового счастья, когда устанет от вечной больничной палаты? да, если бы мне поставили такой диагноз после первого или второго ребенка, я бы прервала такую беременность, потому что не смогу просто обеспечить двоих-троих детей, имея одного из них с таким диагнозом… это значит, что на старших детей придется забить, а тупо заниматься больныцам ребенком, в больницы-поликлиники, исследования и т.д, и т.д… старшие дети будут жить где придется и как придется… мужу придется ишачить на 5-6 работах, чтобы обеспечить и старших детей и заработать на лекарства больному ребенку… в итоге он иссякнет…
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
У человека в голове находится поистине уникальное образование, орган, который осуществляет контроль над всеми органами и системами – головной мозг. И даже если незначительно его повредить, то это серьезно отразится на жизнедеятельности организма, для этого у человека природа придумала череп. Но на ушиб этого важного органа из всех черепно-мозговых травм приходится четверть.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Древние греки считали головной мозг органом, который вырабатывает…сопли! Но никак не центральным «компьютером», который координирует работу всего организма. Казуистика связана с тем, что в полости черепа есть решетчатая пластинка, которая имеет отверстия и расположена над полостью носа, а из носа нередко у человека текут слизистые выделения. Простое сопоставление и привело к такой ошибке. Уже гораздо позже было установлено, что через это образование выходят обонятельные нервы, которые позволяют человеку распознавать и анализировать запахи.
Критериев оценки состояния тяжести человека с ушибом мозга можно привести много. Даже несмотря на это во время первичного осмотра заподозрить именно ушиб мозга бывает сложно, его путают с сотрясением мозга, которое является более легкой травмой. Все связано с тем, что нарушения функции такие же, как и при сотрясении. Также не всегда удается установить период потери сознания, остается только полагаться на выраженность общемозговой симптоматики, такой как оглушение, частота рвоты.
Часто проблема себя проявляет различными нарушениями, но все может протекать и скрыто, в зависимости от степени тяжести. Самостоятельное лечение может стать причиной неприятного исхода болезни.
При ушибе головного мозга симптоматика проявляется нарушением деятельности этого органа. Повреждение приводит к травме структур, появляются кровоизлияния, омертвения ткани. Все это приводит к отечности. Нередко ушиб головного мозга носит парный характер, при этом одно повреждение связано с ударом, а второе с противоударом о черепную коробку, осложнений при таком варианте намного больше.
Заподозрить ушиб мозга можно по симптоматике, которая в разной степени имеет место быть:
- Потеря сознания;
- Расширение зрачков, косоглазие;
- Появляется ухудшение слуха
- Головная боль, которую сопровождает тошнота и рвота;
- Потеря памяти на события, которые предшествовали травме (ретроградная амнезия) или после травмы (антероградная амнезия);
- Человек нередко теряет ощущение времени и пространства;
- Нарушаются двигательные функции.
В зависимости от тяжести, которых выделяют три, есть и свои проявления.
- Легкая степень ушиба мозга характеризуется кратковременной потерей сознания, пострадавший не может вспомнить и четко ответить, как получил травму. Все сопровождает тошнота и рвота (не всегда), голова кружится и сильно болит. Есть категория людей, у которых при ушибе мозга легкой степени повышается давление. Такая черепно-мозговая травма очень часто характерна для детей, которые падая, ударяются головой.
- При средней степени теряется сознание, которое может отсутствовать на протяжении семи часов. Когда оно возвращается, человек не может вспомнить и четко объяснить что и как с ним случилось, мучает головная боль, которая бывает невыносимой. Сердцебиение учащается, давление повышено, повышается температура тела, рвота повторяется многократно. Есть случаи, при которых наблюдаются расстройства психики.
Распознать ушиб мозга у ребенка бывает сложно, особенно у младенцев, которые не умеют читать, писать, говорить. Со школьниками проще, у них можно заметить проявляющуюся симптоматику. Помочь могут очаговые симптомы, врачи о них знают и способны проверить, к примеру, может быть разность зрачков, подбородок при сгибании головы не может достать до груди и др.
По мере взросления ребенка симптоматика более выражена, но и проходит она намного дольше.
Но у детей младшего возраста симптоматика, которая могла бы указать на кровоизлияние под оболочки мозга может отсутствовать, даже если оно массивное. При выраженном ушибе мозга в связи с этим обстоятельством, лучше сделать спинномозговую пункцию, она позволит уточнить диагноз. Помочь может и компьютерная томограмма головы, если возможности выполнить ее, нет, то делается пункция.
Симптоматика ушиба мозга проявляется по-разному и все зависит от степени поражения. Чем тяжелее степень, тем более выражены нарушения, коварство состоит и в том, что, к примеру, у детей некоторые симптомы могут вовсе отсутствовать, если они должны быть. После получения травмы симптоматики намного больше, в связи с этим обстоятельством необходимо как можно быстрее доставить человека в больницу для обследования и лечения. Главное, не пытаться самому диагностировать и выставлять диагнозы, а доверить свое здоровье профессионалу.
Патология головного и спинного мозга относится к распространенной проблеме, с которой сталкиваются врачи-неонатологи и родители. Эти заболевания занимают первое место в общей структуре врожденных пороков, выявляясь в трети случаев. А учитывая высокий риск неблагоприятных последствий для ребенка, они требуют своевременного выявления и лечения.
К тяжелым порокам центральных органов нервной системы относят спинномозговую грыжу. Она характеризуется врожденным незаращением позвоночного канала, из-за чего происходит выпячивание твердой оболочки с ликвором, вещества мозга и его корешков. Актуальными вопросами становятся следующие: почему развивается патология, чем характеризуется и как можно устранить нарушения в организме ребенка.
В основе развития спинномозговой грыжи у детей лежит аномалия нервной системы, возникающая вследствие несвоевременной закладки и задержки замыкания медуллярной пластинки. Таким образом, в мозговой трубке формируется щель, нарушается развитие позвонковых дужек, а спинномозговой канал на определенном участке остается открытым. Через костный дефект в условиях повышения ликворного давления происходит выпячивание мозга наружу. Так формируется объемное образование, покрытое мягкими тканями.
Происхождение грыжи, к сожалению, еще предстоит полностью изучить, однако большое значение придают внешнему воздействию на организм беременной и, как следствие, на плод в период внутриутробного развития. Неблагоприятное физико-химическое и биологическое влияние опосредовано различными факторами:
- Инфекционные болезни (краснуха, ветрянка).
- Загрязненность окружающей среды (пестициды, нефтепродукты, радиация).
- Дефицит витаминов и минералов (особенно фолиевой кислоты).
- Вредные привычки (алкоголь, курение, наркотики).
- Употребление лекарственных препаратов (противосудорожные).
- Наследственность.
Особенно опасно такое воздействие во время формирования нервной трубки плода – в конце первого месяца гестации (20–26 день) – что является критическим периодом внутриутробного развития. Немаловажное значение также приобретает эндокринно-обменная патология будущей матери, например, сахарный диабет или гипотиреоз, повышая риск аномалий развития у ребенка.
Грыжа спинного мозга возникает на ранних сроках внутриутробного развития, когда на организм женщины и ребенка влияют неблагоприятные факторы.
Комплекс морфофункциональных нарушений, выявляемых при спинномозговой грыже, в медицинских кругах принято называть миелодисплазией. Поскольку в патологический процесс вовлечены различные анатомические образования, развивающиеся из нервной трубки, была разработана классификация этого врожденного порока. Учитывая степень дефекта и поражение тех или иных структур спинного мозга, выделяются такие разновидности грыж:
- Менингоцеле – из-за незаращения позвонковых дужек происходит выпячивание твердой мозговой оболочки, заполненной ликвором.
- Менингорадикулоцеле – в грыжевом мешке находятся и нервные корешки.
- Менингомиелоцеле – через дефект костных структур выходит и сам спинной мозг.
- Миелоцистоцеле – мозговая ткань истончается, растягиваясь под давлением цереброспинальной жидкости, и зачастую спаяна с грыжевым мешком.
- Рахишизис – крайне тяжелый порок, когда полностью расщепляются спинной мозг и окружающие его структуры (оболочки, позвоночник, мягкие ткани).
- Скрытое незаращение дужек (spina bifida occulta) – грыжевое выпячивание не выявляется.
- Диастематомиелия – образование костного шипа, который сдавливает и разделяет спинной мозг надвое.
Исходя из локализации патологического выпячивания, бывают грыжи в шейном, грудном и пояснично-крестцовом отделах позвоночного столба. Причем последние встречаются в подавляющем большинстве случаев (70%).
Классификация врожденной миелодисплазии включает различные пороки развития – от скрытых грыж до полного расщепления спинного мозга.
Грыжа позвоночного канала с выпячиванием спинного мозга имеет очень характерную клиническую картину, заметную сразу после рождения ребенка. Визуально определяется опухолевидное образование различных размеров, расположенное по срединной линии спины, чаще всего в поясничном отделе. Грыжевой мешок покрывает истонченная кожа синюшного цвета с рубцовыми изменениями, а у основания нередко определяется избыточное оволосение или пятна сосудистого происхождения. Опухоль мягко эластичной консистенции, у ее ворот пальпируется дефект позвонковых дужек. Часто встречаются и другие признаки локального дисморфизма мягких тканей: липомы, гемангиомы, фибромы.
Наряду с местными признаками, у ребенка наблюдаются серьезные неврологические нарушения, степень которых определяется видом спинномозговой грыжи и ее размерами. К ним относят:
- Сенсорные расстройства: проводниковые, сегментарные, корешковые (выпадение чувствительности в зоне промежности и нижних конечностей).
- Угнетение или отсутствие рефлексов (коленного, ахиллова, подошвенного).
- Двигательные нарушения: снижение мышечной силы и тонуса, парезы и параличи ног.
- Отставание развития нижних конечностей: укорочение, атрофия мышц.
- Трофические изменения кожи: бледность или синюшность, сухость или повышенная потливость, язвы.
- Дисфункция тазовых органов: недержание мочи и кала, хронические запоры, нейрогенный мочевой пузырь.
В трети случаев спинномозговая грыжа у новорожденных сочетается с гидроцефалией и нарастающей внутричерепной гипертензией. Достаточно часто наблюдаются ассоциации с другими пороками развития:
- Краниостенозом.
- Аномалией Арнольда-Киари.
- Синдромом Клиппеля-Вейля.
- Незаращением верхней губы.
- Атрезией ануса.
Некоторые из указанных состояний значительно ухудшают состояние ребенка, создавая дополнительные риски. Нужно сказать, что тяжелые пороки часто несовместимы с жизнью. А изолированные скрытые грыжи, наоборот, имеют довольно благоприятный прогноз. Они длительное время могут протекать совершенно бессимптомно, проявляясь лишь в зрелом возрасте.
Грыжи спинного мозга проявляются локальными симптомами и неврологическими расстройствами разной степени выраженности, зачастую сочетаясь с другими пороками развития.
В современных условиях важно диагностировать врожденную патологию еще на этапе внутриутробного развития ребенка. Это осуществляется благодаря ультразвуковому методу, а первое исследование показано всем женщинам в срок до 12 недель беременности. Если же ребенок уже родился с грыжей, необходимо выполнить уточняющее обследование, которое может включать:
- Рентгенографию.
- Компьютерную томографию.
- Магнитно-резонансную томографию.
Методы дополнительной диагностики позволяют оценить характер патологии, ее распространенность, выявить возможные ассоциации и дифференцировать с другими состояниями.
Совершенно ясно, что лечить явную грыжу спинного мозга можно лишь хирургически. Это единственно верный метод терапии, позволяющий устранить сам субстрат и источник патологии. Операция показана сразу же после подтверждения диагноза, а ее объем и техника выполнения зависят от характера грыжи и ее проявлений. Сущность хирургической коррекции заключается в следующем:
- Резекция грыжевого мешка.
- Пластика анатомического дефекта позвонковых дужек.
- Восстановление топографических взаимоотношений в спинном мозге.
- Реконструкция проводниковых путей.
- Возобновление ликвородинамических показателей.
- Улучшение кровотока в пораженной зоне.
В периоде новорожденности оперативное лечение спинномозговых грыж проводят тогда, когда разрываются оболочки и есть риск инфицирования. В остальных же случаях менингоцеле ликвидируют при достижении ребенком возраста 1,5 года. При этом используют микрохирургическую технику.
Сложность коррекции грыж заключается не только в самой операции, но во многом определяется последующей реабилитацией, направленной на устранение неврологического дефицита и создание условий для нормальной жизни. Поэтому лечение патологии комплексное и многоэтапное, включает коррекцию работы тазовых органов и восстановление функции нижних конечностей. Для этого применяют консервативные мероприятия:
- Медикаменты (нейротропные, сосудистые, витамины и др.).
- Физиопроцедуры (электрофорез, УВЧ, магнитотерапию).
- Массаж и гимнастику.
- Ортопедические методы.
Планируя и проводя лечение, приходится учитывать многочисленные аспекты функционирования организма ребенка, поскольку только всестороннее воздействие способно оказать выраженный клинический эффект при спинномозговых грыжах. Своевременная и полноценная терапия позволит избежать осложнений, даст возможность улучшить качество жизни и станет залогом успешной социальной интеграции.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
- Симптомы заболевания
- Методы лечения
- Заключение
Остеохондроз в грудном отделе позвоночника, в отличие от шейного и поясничного остеохондроза, является большой редкостью. Все дело в строении грудного отдела: в нем больше дисков, чем в шейном и поясничном вместе взятых, диски меньше и тоньше. Подвижность данного отдела в целом ниже, а часть нагрузки принимают на себя ребра и грудина.
Свою роль играет физиологический кифоз грудного отдела (искривление, обращенное выпуклостью назад – к спине). При этом на переднюю часть позвонка и диска ложится большая нагрузка, чем на заднюю, поэтому чаще всего выпадения дисков и рост остеофитов происходят вне позвоночного столба, не влияя на спинной мозг.
Симптомы грудного остеохондроза можно разделить на две группы:
1. Боль. Она может локализоваться в спине, в основном в межлопаточной области (дорсалгия), а также существовать в виде межреберной невралгии – это опоясывающая боль по ходу межреберных промежутков, усиливающаяся при поворотах туловища, глубоком дыхании, кашле.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В грудном отделе расположена масса вегетативных* нервных волокон, поэтому признаки грудного остеохондроза могут симулировать симптомы сердечного приступа (боль в левой половине груди), воспаление желчного пузыря (боль в правом подреберье), гастрит или язву желудка.
* Вегетативная нервная система – часть нервной системы, регулирующая деятельность внутренних органов и систем (кровообращения, дыхания, пищеварения), обмен веществ и функциональное состояние тканей.
2. Неврологические симптомы:
Также осложнением грудного остеохондроза может стать опоясывающий лишай.
Симптомы остеохондроза грудного отдела настолько разнообразны и неспецифичны, что данное заболевание очень легко спутать с какой-либо другой патологией.
Перед тем как говорить о лечении заболевания, в двух словах раскроем суть проблемы. Полностью вылечить остеохондроз позвоночника нельзя, так как это дегенеративный процесс в позвоночных дисках (они разрушаются). Происходит нарушение биомеханики позвоночника и всего скелета в целом, возникает масса неврологических нарушений. Поэтому комплексная терапия должна:
Основная задача лекарственного лечения – борьба с болью. В механизме развития болезни боль играет одну из ключевых ролей. При смещении позвоночного диска и сдавлении нервного корешка возникает болевой синдром, который вызывает спазм мышц спины в пораженной области. Этот спазм нарушает биомеханику позвоночника, усугубляя сдавление. Возникает порочный круг: боль усиливает мышечный спазм, спазм усиливает боль.
Какие препараты применяются в терапии?
1. Нестероидные противовоспалительные средства (НПВС): мелоксикам, диклофенак, ибупрофен, кеторолак, нимесулид и др. Это основная группа медикаментов для лечения остеохондроза позвоночника, они подавляют болевые симптомы и снимают воспаление пострадавших нервных корешков.
Группа препаратов весьма разнородная, лекарственные средства отличаются как по силе эффекта, так и по частоте нежелательных побочных явлений. Так, кеторолак по обезболивающему эффекту вполне сравним с морфином, но может вызывать токсический гепатит с вероятностью летального исхода до 90%.
Среди побочных эффектов наиболее частые и значимые – повышенный риск язвообразования в желудке, аллергия, воспаление почек (лекарственный нефрит), снижение свертываемости крови.
2. Глюкокортикостероиды (преднизолон, дексаметазон, метилпреднизолон), они же «стероиды» – гормональные средства. Данные препараты имеют более выраженный обезболивающий и противовоспалительный эффект, однако и побочных явлений у них больше, чем у НПВС. Кроме повышенного риска язвы желудка, это: стероидный сахарный диабет, повышение артериального давления, нарушение обмена кальция, депрессия, снижение иммунитета и др.
Стероиды назначаются, когда лечение остеохондроза грудного отдела при помощи НПВС неэффективно.
3. Диуретики (мочегонные): фуросемид, гидрохлортиазид, верошпирон, диакарб. Данные средства снимают отек с «ущемленных» нервных корешков и применяются как дополнение к другим медикаментозным средствам только в остром периоде (при нарастании симптомов) и весьма непродолжительное время.
4. Средства для улучшения метаболизма нервной ткани. Многие методики лечения остеохондроза включают в себя витамины группы В, тиоктовую кислоту, пентоксифиллин, актовегин и другие средства, но эффективность такого лечения убедительно не доказана.
5. Хондропротекторы (глюкозамин, хондроитинсульфат). Производители утверждают, что данная группа препаратов восстанавливает поврежденный хрящ позвоночного диска. Однако убедительных данных эффективности хондропротекторов в лечении остеохондроза пока не получено.
Таблетки или капельницы? Извините за интимную подробность, но ягодица природой не предназначена для введения лекарственных средств. Конечно, вещество, вводимое внутривенно или внутримышечно, подействует быстрее, но лечение грудного остеохондроза не тот случай. Укол или капельница имеют скорее психологический эффект. Большинство граждан считают: «Капают – значит, лечат». Поверьте, терапия данного заболевания – дело не одного дня, и применение лекарственных средств внутрь (перорально) гораздо эффективнее и безопаснее.
Различного рода мази, кремы, гели в терапии грудного остеохондроза малоэффективны. Пораженный диск скрыт толщей мышц и реберным каркасом, поэтому добраться туда лекарство через кожу вряд ли сможет. Некоторые местные препараты могут иметь отвлекающий эффект, сравнимый с плацебо.
Отдельно стоит сказать о межреберной невралгии. Вот тут мази, гели и кремы на основе НПВС (ибупрофен, диклофенак, кетопрофен) могут быть весьма полезны.
- Наиболее эффективным методом из данной категории является массаж. Он позволяет уменьшить неприятные симптомы, расслабить напряженные мышцы спины и груди, частично восстанавливая биомеханику позвоночника. Любой уважающий себя частный центр, занимающийся проблемами позвоночника, имеет в штате квалифицированных массажистов.
- Лечебная физкультура снижает нагрузку на позвоночные диски, укрепляет и расслабляет мышцы. Также используются различные водные процедуры: плавание в бассейне, ванны, подводный массаж и др.
- Акупунктура. Квалифицированное иглоукалывание может снять боль и расслабить мышцы, поэтому используется все шире.
Видео, как расслабить пораженный отдел:
Многих интересует, как лечить остеохондроз грудного отдела в домашних условиях. Как уже было сказано, полностью вылечить данное заболевание невозможно, задача терапии – сохранить позвоночник как можно дольше в «работоспособном» состоянии.
Что может делать пациент самостоятельно для восстановления позвоночника? Прежде всего, постараться снизить нагрузку на позвоночные диски:
Соблюдение данных рекомендаций поможет замедлить прогрессирование заболевания, и положительные отзывы пациентов это доказывают.
Отвечая на вопрос «Как лечить грудной остеохондроз?», стоит еще сказать, чего делать не нужно. Не стоит обращаться к различным костоправам, колдунам, бабкам и прочим «народным целителям». На поверку большинство из них – обычные шарлатаны, пользующиеся недоверием людей к официальной медицине. Учитывая, что проблемы в грудном отделе могут сказаться на работе внутренних органов, непрофессиональное воздействие на позвоночник может привести человека к инвалидности. Стоит ли рисковать?
Важно прочитать: симптомы остеохондроза.
источник