Диафрагмальная грыжа – патологический дефект, проявляющийся в виде выпячивания внутренних органов через отверстие диафрагмы в брюшную или грудную полость. Грыжа диафрагмы наблюдается не только у взрослых, но и у детей. Патология обычно возникает из-за ослабления мышц диафрагмы. А происходит это по различным причинам.
Возникновение патологии у мам, ожидающих малыша, происходит достаточно часто. Существует несколько причин, почему может быть диафрагмальная грыжа у беременных. Во время беременности в организме будущей мамы происходят различные изменения, в том числе, которые могут спровоцировать возникновение грыжи диафрагмы:
- Врождённые проблемы мышц диафрагмы;
- Приобретённое ослабление мышц диафрагмы;
- Поднятие тяжестей;
- Большие физические нагрузки;
- Увеличивающийся в размерах живот;
- Частые запоры;
- Хронический кашель;
- Получение травмы диафрагмы;
- Ранее проведённые хирургические операции в области диафрагмы;
- Ношение тесной и обтягивающей одежды;
- Хронический кашель.
Как можно определить патологию у будущей мамы? Существуют определённые признаки, по которым можно выявить развитие диафрагмальной грыжи при беременности. Но сложность выявления заболевания заключается в том, что многие симптомы свойственны многим беременным:
- При грыже пищевода, будущая мама ощущает постоянную изжогу, боли в верхней части живота и грудной клетке. Возможно возникновение болевых ощущений в левом боку беременной девушки;
- Возможны приступы тошноты и рвоты, после чего беременная ощущает некоторое облегчение на время;
- Возможно вздутие живота, срыгивание и повышенное слюноотделение;
- Развитие анемии после шестнадцатой недели беременности;
- Обычно признаки диафрагмальной грыжи проявляются в горизонтальном положении или наклонах тела. В вертикальном положении признаки патологии ощущаются реже и в меньшей степени.
Для постановки диагноза, врачу необходимо осмотреть беременную, у которой не проходит тошнота и рвота после первого триместра, а также возникают боли в верхней части живота и в области грудной клетки:
- Если нет противопоказаний, будущей маме назначается проведение эзофагостроскопии или эзофаготонокимографии;
- Для оценки состояния органов брюшной полости назначается ультразвуковое исследование;
- Происходит изучение уровня кислотности желудка;
- Необходимо сдать анализы крови и мочи.
Чем опасна диафрагма грыжи у будущей мамы? В зависимости от характера диафрагмальной грыжи, осложнения различаются по степени опасности. Эта патология становится опасной, если происходит ущемление:
- При ущемлении грыжевого выпячивания или соседних органов, жизни будущей маме может угрожать опасность. При возникшем ущемлении проводится экстренное хирургическое вмешательство, так как это может привести к летальному исходу;
- Если грыжа скользящая, угрозы жизни для малыша и мамы не возникает. В этом случае возможно развитие воспалительного процесса в пищеводе и возникновение дуоденогастрального рефлюкса. Симптомом возникновения осложнения может стать горечь во рту после приёма пищи. Эти последствия лечатся консервативно с использованием разрешённых препаратов и соблюдения щадящей диеты.
Во время беременности самостоятельно лечить диафрагмальную грыжу нельзя. Будущая мама должна посетить специалиста, пройти необходимое исследование и придерживаться назначенного лечения. В случае возникновения симптомов осложнений, беременная должна сообщать об этом врачу.
Спать будущей маме, у которой диагностирована диафрагмальная грыжа, нужно с немного поднятой головой. Для этого используется несколько подушек. Это позволяет снизить давление внутри брюшной полости, уменьшить частоту возникновения изжоги.
Питание беременной в любом случае должно быть полноценным и рациональным. Врач расскажет будущей маме о том, какие продукты необходимо полностью исключить, а какие добавить.
Как вылечить диафрагмальную грыжу во время беременности? Необходимый метод лечения определяет доктор после получения результатов обследований. Оперативное вмешательство во время беременности проводится только в случае ущемления грыжи. Это осложнение опасно для жизни мамы, поэтому будет проведена экстренная операция.
Обычно беременным при постановке диагноза диафрагмальной грыжи назначается консервативное лечение:
- Будущей маме следует придерживаться щадящей диеты. В меню беременной с диафрагмальной грыжей не должно быть кислой, острой, жареной, копчёной продукции, сладостей и полуфабрикатов;
- Приём пищи должен происходить часто, но небольшими порциями;
- Для устранения изжоги и других неприятных симптомов назначается приём специальных средств;
- Спазмолитики применяются при возникновении постоянных и сильных болей. Но приём этих медикаментов в период беременности нежелателен;
- При возникновении анемии будущей маме назначаются препараты, с высоким содержанием железа. И чаще всего введение подобных лекарств происходит методом инъекций, чтобы не вызвать раздражение пищевода и желудка;
- Если у будущей мамы диагностирована диафрагма грыжи, родоразрешение будет происходить методом кесарева сечения. При родах естественным путём произойдёт увеличение брюшного давления, что может привести к различным осложнениям.
Можно ли предотвратить возникновение диафрагмальной грыжи у будущих мам? Если придерживаться определённых правил, то возникновение этой патологии избежать можно:
- Для того чтобы помочь мышцам живота, который увеличивается в размерах из-за растущего плода, беременным рекомендуется ношение специального бандажа;
- Питание будущей мамы должно быть рациональным и полноценным. Важно не допускать возникновение запоров. Поэтому беременным следует включить в рацион продукты с высоким содержанием клетчатки;
- В период беременности разрешено заниматься физическими упражнениями, но нельзя допускать сильной нагрузки;
- Беременным нельзя поднимать тяжести;
- Будущая мама должна спать не менее восьми часов в сутки, регулярно гулять на свежем воздухе, избегать стрессовых ситуаций;
- Одежда во время вынашивания малыша должна быть свободной и не стесняющей движения;
- Избегать возможности получения травмы области диафрагмы;
- Если беременная начинает болеть инфекционным заболеванием, необходимо как можно раньше начать лечение. Это необходимо для предотвращения осложнений и развития хронического кашля.
источник
Клинический случай скользящей грыжи пищеводного отверстия диафрагмы у беременной в третьем триместре Текст научной статьи по специальности « Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Цхай В. Б., Ермошкин О. А., Макаренко Т. А., Прохоренкова А. С., Ульянова И. О.
В статье представлен случай скользящей грыжи пищеводного отверстия диафрагмы во время беременности . В данном случае возникли существенные трудности в диагностике этой патологии у беременной женщины как в связи с редкой частотой встречаемости, так и наличием сопутствующей патологии острого пиелонефрита. Значительный интерес, на наш взгляд, представляет вопрос о сроках и способах родоразрешения при наличии у беременных грыжи пищеводного отверстия диафрагмы
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Цхай В.Б., Ермошкин О.А., Макаренко Т.А., Прохоренкова А.С., Ульянова И.О.,
CLINICAL CASE OF sl >The case of sliding hernia of esophageal opening during pregnancy was given in the article. There was a difficulty in diagnostics of this pathology in pregnant woman, because of rare frequency. Also there was additional pathology − pyelonephritis. The problem of terms and methods of delivery of pregnant women with sliding hernia of esophageal opening has significant interest
Текст научной работы на тему «Клинический случай скользящей грыжи пищеводного отверстия диафрагмы у беременной в третьем триместре»
© ЦХАЙ В.Б., ЕРМОШКИН О.А., МАКАРЕНКО Т.А., ПРОХОРЕНКОВА А.С., УЛЬЯНОВА И.О.
КЛИНИЧЕСКИЙ СЛУЧАЙ СКОЛЬЗЯЩЕЙ ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ У БЕРЕМЕННОЙ В ТРЕТЬЕМ
В.Б. Цхай, О.А. Ермошкин, Т.А. Макаренко, А.С. Прохоренкова, И.О. Ульянова
Красноярская государственная медицинская академия им. В.Ф. Войно-Ясенецкого, ректор — д.м.н., проф. И.П. Артюхов; МУЗ Городская больница №6, гл. врач — к.м.н., доцент А.М. Чихачев.
Резюме. В статье представлен случай скользящей грыжи пищеводного отверстия диафрагмы во время беременности. В данном случае возникли существенные трудности в диагностике этой патологии у беременной женщины как в связи с редкой частотой встречаемости, так и наличием сопутствующей патологии — острого пиелонефрита. Значительный интерес, на наш взгляд, представляет вопрос о сроках и способах родоразрешения при наличии у беременных грыжи пищеводного отверстия диафрагмы.
Ключевые слова: скользящая грыжа пищеводного отверстия диафрагмы, беременность.
Диафрагмальные грыжи (ДГ) составляют 2% от всех видов грыж. Это заболевание встречается в 5-7% у больных с желудочными жалобами во время рентгенологического исследования [2,5]. Под диафрагмальной грыжей следует понимать проникновение внутренних органов через дефект в диафрагме из одной полости в другую.
Грыжа пищеводного отверстия диафрагмы (ГПОД) занимает 2-3 место среди других заболеваний органов пищеварения [2,5]. Данных, указывающих на частоту встречаемости ГПОД у женщин, не существует, но известно, что в 2% у женщин данное заболевание встречается во время беременности, причем чаще у многорожавших женщин в возрасте старше 30 лет. По данным С.Г. Буркова (1994)), в 18% повторно беременных женщин обнаруживаются скользящие ГПОД, возможно, поэтому женщины страдают чаще мужчин [1].
Имеется несколько вариантов ГПОД. Ниже приведена классификация грыж, разработанная В^. Василенко с соавт. (1971) [2]:
I. Анатомическая характеристика: 1) аксиальные или скользящие
(кардиальные, кардиофундальные, субтотально- и тотально-желудочные), нефиксированные и фиксированные; 2) параэзофагеальные (фундальные и антральные), нефиксированные и фиксированные; 3) врожденный короткий пищевод с грудным желудком.
II. Клинические формы: 1) бессимптомная; 2) диспепсическая; 3)
алгическая; 4) кардиалгическая.
III. Основные осложнения: 1) пищеводно-желудочное кровотечение и анемизация; 2) пептический эзофагит (при аксиальных грыжах и врожденном коротком пищеводе): а) без заметного стенозирования и (или) укорочения пищевода, б) со стенозированием и (или) укорочением пищевода; 3) ущемление пищевода (при параэзофагеальных грыжах).
Б.В. Петровским (1962) предложена следующая классификация [4]:
I. Скользящие грыжи пищеводного отверстия диафрагмы (кардиальная, кардиофундальная, субтотальная желудочная, тотальная желудочная)
II. Параэзофагеальные грыжи (фундальная, антральная, кишечная, кишечно-желудочная, сальниковая).
Скользящая грыжа называется так потому, что задне-верхняя часть кардиального отдела желудка не покрыта брюшиной и при смещении грыжи в средостение соскальзывает по типу выхождения мочевого пузыря или слепой кишки при паховой грыже.
Причиной возникновения скользящей грыжи является патология френоэзофагеальной связки, которая фиксирует пищеводно-желудочное соустье внутри пищеводного отверстия диафрагмы. Непосредственными причинами грыжеобразования могут быть следующие факторы: повышение внутрибрюшного давления при тяжелой физической нагрузке, переедании, метеоризме, беременности, постоянном ношении тугих поясов, а также гипермоторика пищевода, связанная с частой рвотой. Скользящая грыжа встречается почти в 90% у людей с грыжей пищеводного отверстия диафрагмы: место соединения пищевода и желудка, которое в норме расположено ниже диафрагмы, перемещается выше диафрагмы. Скользящая ГПОД никогда не ущемляется [5,6].
Наиболее типичными клиническими признаками ГПОД являются: боль после еды в подложечной области, отрыжка, рвота. Больные могут жаловаться на изжогу, отрыжку, срыгивания. Появление этих симптомов обычно связано с изменением положения тела, боли усиливаются после еды. Наиболее частый симптом жжения за грудиной наблюдается в 90% случаев. Боли могут локализоваться в эпигастральной области, левом подреберье и даже в области сердца [2,5]. При длительном пребывании желудка в грыжевом отверстии диафрагмы может возникнуть расширение вен дистального отдела пищевода и кардии, проявляющееся кровавой рвотой [2,10].
Если наступает сдавление смещенной в грудную полость кардии, то нарушение кровообращения не наступает, поскольку отток венозной крови осуществляется по пищеводным венам, содержимое может опорожниться через пищевод. Скользящая грыжа часто сочетается с рефлюкс-эзофагитом [10.13].
По данным большинства специалистов, основной и наиболее часто встречающейся жалобой является изжога. Изжога является проявлением воспалительного процесса в пищеводе. Воспаление возникает в ответ на раздражение слизистой оболочки пищевода содержимым желудка или двенадцатиперстной кишки, которое забрасывается обратно в пищевод (т.н. «рефлюкс»). Причиной возникновения рефлюкса является неполное смыкание клапана между пищеводом и желудком, которое может быть обусловлено наличием грыжи пищеводного отверстия диафрагмы [9,11,12,14].
Грыжа может быть причиной развития пептических язв желудка, поскольку пассаж пищи из деформированного желудка нарушается. Эти язвы плохо поддаются лечению и часто осложняются кровотечением или перфорацией [2,5].
Неблагоприятное соотношение между величиной давления в желудке и в пищеводе способствует проникновению желудочного содержимого в пищевод. Эпителий пищевода очень чувствителен к действию желудочного и дуоденального содержимого. Щелочной эзофагит вследствие влияния дуоденального сока протекает даже тяжелее, чем пептический. Эзофагит может становиться эрозивным и даже язвенным. Постоянный воспалительный отек слизистой оболочки способствует легкой ее травматизации с кровоизлияниями и кровотечением, что иногда проявляется в виде анемии [2,9].
В диагностике скользящих грыж пищеводного отверстия диафрагмы золотым стандартом признаются рентгенологическое и эндоскопическое исследования пищевода и желудка [5,6]. Для того, чтобы выяснить тип грыжи, очень важно определить локализацию пищеводно-желудочного соустья. С помощью эзофагоскопии можно диагностировать сопутствующий эзофагит. Диагноз ставится в основном при рентгенологическом исследовании, если обнаруживается газовый пузырь в грудной полости. Исследование с барием подтверждает диагноз.
В последние годы появились сообщения о том, что эхография может стать равноправным методом диагностики скользящих ГПОД наряду с традиционными рентгенологическим и эндоскопическим методами [1].
Консервативное лечение при скользящей грыже с эзофагитом обычно не приносит большого успеха. При неэффективности консервативного лечения, повторных кровотечениях, стенозе пищевода показано оперативное лечение. Существует множество хирургических методов лечения ГПОД. К ним предъявляются в основном два требования: репозиция и удержание под диафрагмой пищеводно-желудочного перехода; восстановление постоянного острого кардиофундального угла. Чаще применяют эзофагофундопликацию по Ниссену. При рубцовом стенозе пищевода может возникнуть необходимость в его резекции. Прогноз обычно благоприятный [2,3,4].
Сегодня во всем мире широко используется лапароскопический способ по устранению грыжи [6,7]. Операция в техническом отношении достаточно сложная, и проводить ее должны хорошо подготовленные врачи с опытом работы, как в открытой, так и в эндоскопической хирургии. Суть заключается в выделении и сшивании между собой ножек диафрагмы и выполнении фундопликации [3,6,13].
Мы решили представить один клинический случай неблагоприятного течения скользящей грыжи пищеводного отверстия диафрагмы (ГПОД) у беременной в третьем триместре, приведший к досрочному родоразрешению путем операции кесарева сечения.
Больная Н. 27 лет, доставлена бригадой скорой медицинской помощи 4.02.2007 года в приемное отделение ГКБ№6 с жалобами на ноющие боли в левой поясничной области, тошноту, неоднократную рвоту. Из анамнеза заболевания выяснено, что тошнота беспокоит больную в течение последних 3-х недель, рвота появилась внезапно, как и боли в левой поясничной области, сопровождающиеся подъемом температуры тела до 38С. В приемном покое осмотрена врачом урологом и акушером-гинекологом.
Данные осмотра врача уролога. Состояние средней степени тяжести. Кожные покровы и видимые слизистые бледные. Язык влажный, у корня обложен белым налетом. В легких дыхание везикулярное, хрипов нет. Сердечные тоны ясные, ритмичные, пульс 80 в мин, АД-100/70 мм. рт.с т. Живот увеличен за счет беременной матки. Имеется умеренная болезненность при глубокой пальпации в левом подреберье. Симптомов раздражения брюшины нет. Симптом XII ребра слева «+», справа «-». Мочеиспускание регулярное, не затруднено.
Данные осмотра врача акушера-гинеколога. Последняя менструация 18.06.2006 года. Беременность — 4, роды — 1. Живот правильной продольно-овоидной формы, увеличен за счет беременной матки, соответствует 32-33 недель беременности. Матка при пальпации безболезненна, в нормальном тонусе, не возбудима. Положение плода продольное, предлежит головка, неплотно прижата ко входу в малый таз. Сердечные тоны плода ясные, ритмичные 142 уд в минуту. Околоплодные воды не изливались.
Данные внутреннего акушерского исследования: влагалище нерожавшей женщины; слизистая влагалища розовая, шейка матки сохранена, выделения умеренные, слизистые; шейка матки ретропонирована, частично размягчена, длинной до 2 см, цервикальный канал проходим для 1,5 см до области внутреннего зева; через своды определяется головка плода, неплотно прижата ко входу в малый таз; плодный пузырь цел: таз достаточной емкости.
Данные лабораторных и инструментальных методов исследования. Развернутый анализ крови: лейкоцитов — 13,0 X 109/л., п/я — 16, с/я — 63, лимф. -10, моноц. — 9, НЬ — 113 г/л., СОЭ — 43мм/ч., анизоцитоз +. Результаты биохимических показателей крови — в пределах нормы. Общий анализ мочи: кол-во — 50 мл, цвет — мутная, уд. вес — 1007, эпит. плоский — 9-11 в п/з, лейкоциты — 15-20 в п/з, эритроциты — 4-6 в п/з, слизь +, оксалаты +.
УЗИ почек — утероэктазия и пиелокаликоэктазия слева, каликопиелоэктазия справа.
На основании результатов проведенных клинико-лабораторных и инструментальных исследований выставлен диагноз: Беременность 32-33 недели. Острый левосторонний пиелонефрит.
С учетом диагноза лечебные мероприятия включали в себя проведение цистоскопии, катетеризацию левого мочеточника, постановку уретрального катетера, назначение антибактериального, противовоспалительного,
Со второго дня пребывания в стационаре отмечалась частая рвота застойным содержимым желудка, изжога, боли в эпигастральной области. При осмотре: 1-37,2; живот вздут и умеренно болезненный в мезо- и эпигастральной области, перистальтика кишечника — вялая. На основании клинических данных диагностирован парез кишечника и желудка. Через назогастральный зонд, эвакуировано около 100 мл застойного желудочного содержимого. Сделана очистительная клизма. Выполнено УЗИ органов брюшной полости, выявлены: протоковые изменения в печени и диффузные изменения в поджелудочной железе. В тоже время, данных за острую хирургическую патологию на данном этапе установлено не было. Таким образом, на первое место вышли симптомы заболевания органов желудочно-кишечного тракта, в то время как симптомы острого пиелонефрита отошли на второй план.
С утра третьих суток у больной отмечается частая рвота «кофейной гущей», стал прогрессирующе нарастать астенический синдром. Данные объективного осмотра: кожные покровы и видимые слизистые бледные; 1 — 37,1С°; язык суховатый, обложен белым налетом; в легких дыхание везикулярное, хрипов нет; сердечные тоны ясные, ритмичные; пульс 82 в минуту, ритмичный; АД — 110/70 мм. рт. ст.; живот увеличен за счет беременной матки. При пальпации отмечается умеренная болезненность в левом подреберье; матка в нормальном тонусе, не возбудима, безболезненна. Симптом XII ребра слева «+», справа «-». Мочеточниковый и уретральный катетер функционируют, за сутки по мочеточникову катетеру — 400 мл мочи, по уретральному — 900 мл, общий суточный диурез составил 1300 мл.
На основании клинических данных заподозрен синдром Мелори-Вейса, кровотечение. Больной была произведена фиброгастродуоденоскопия, по результатам которой установлено: эрозивный гастрит, грыжа пищеводного отверстия диафрагмы, остановившееся кровотечение. Forest 2“B”. К лечению добавлены гемостатические (Sol. Aethamsylati 12,5% — 4ml, Sol. Vicasoli 2ml), антацидные (Quamateli 20mg в/в), противорвотные (Sol. metoclopramidi 2,0 в/м) препараты.
В течение последующих двух суток существенной положительной динамики не отмечалось, продолжалась рвота до 8 раз в сутки, сопровождающаяся выраженным астеническим синдромом, сохранялись боли в левом подреберье и левой повздошной области. В связи с сохраняющейся выраженной рвотой и симптомами пареза кишечника к лечению добавлены очистительная клизма, с целью лечения эзофагита назначены альмагель и маалокс. На фоне положительного диуреза и нормальных показателей по данным анализов мочи были удалены мочеточниковый и уретральный катетеры.
На четвертые сутки пребывания в стационаре наступило некоторое улучшение в состоянии больной, рвота значительно уменьшилась, появился аппетит. В тот же день был собран консилиум. Решением консилиума был выставлен диагноз: Беременность 34 недели. Острый пиелонефрит слева. Скользящая грыжа пищеводного отверстия диафрагмы. Принимая во внимание, наметившуюся положительную динамику в состоянии больной на фоне проводимого лечения было принято решение на данном этапе пролонгировать беременность. В дальнейшем методом родоразрешения было отдано предпочтение операции кесарева сечения в связи с высокой вероятностью ущемления грыжи в родах. С учетом высокой вероятности досрочного родоразрешения и рождения недоношенного плода была назначена и начата профилактика РДС плода (Амбробене 500 мг в течение 5 дней). К лечению был добавлен омепразол 40 мг/сут.
В дальнейшем, несмотря на прекращение рвоты, больную продолжает беспокоить тошнота, слабость, умеренные боли в левом подреберье и левой подвздошной области. При осмотре на пятые сутки обращает внимание сохраняющаяся бледность кожных покровов. Язык влажный, у корня обложен белым налетом. АД — 110/70 мм. рт. ст. Пульс — 68 в мин., удовлетворительных свойств. Температура тела — 36,9С. Живот остается умеренно подвздутым в эпигастральной области, незначительно болезненным при пальпации. С-м XII ребра слабо положительный слева, отрицательный справа. Мочеиспускание самостоятельное, безболезненное. Диурез достаточный.
УЗИ почек: признаки уретропиелокаликоэктазии правой почки, признаки пиелокаликоэктазии левой почки. ФГДС: Эрозивный гастрит. Недостаточность кардии III ст. Скользящая грыжа пищеводного отверстия диафрагмы.
Развернутый анализ крови: НЬ — 84 г/л., лейкоцитов — 11,3Х109/л., п/я — 4, с/я — 68, л — 22, м — 5, э — 1, СОЭ — 21 мм/ч. Общий анализ мочи: кол-во — 80 мл, цвет — желтая, уд. вес — 1020, эпит. плоский — 3-5 в п/з, лейкоциты — 4-6 в п/з, эритроциты — 1-2 в п/з, слизь ++, оксалаты +. Биохимический анализ крови: общ. билирубин — 16,9; белок — 61 г/л; мочевина — 4,7; креатинин — 78,7; К — 3,5; Ка — 150; ПТИ — 110; фибриноген — 3,55; АЧТВ — 32,5.
На шестые сутки пребывания в стационаре больная повторно осмотрена консилиумом. Было решено, принимая во внимание тяжелое клиническое течение заболевания, изнуряющее больную, срок беременности 34-35 недель, достаточную зрелость плода (в течение 5 дней произведена профилактика РДС плода), рекомендовать проведение досрочного родоразрешения путем операции кесарева сечения.
Операция выполнена 12.02.2007 г. чревосечение по Пфаненштилю. Кесарево сечение в нижнем сегменте матки по Гусакову. На операции родилась живая недоношенная девочка массой 2300 грамм, с самостоятельным адекватным дыханием, с оценкой по шкале Апгар 7-8 баллов. Новорожденная с учетом профиля стационара переведена в отделение новорожденных детской больницы. Послеоперационный диагноз: Беременность 35 недель. Скользящая
грыжа пищеводного отверстия диафрагмы. Эрозивный гастрит. Острый пиелонефрит слева.
Послеоперационный период протекал удовлетворительно. Тошнота и рвота исчезли практически сразу после родоразрешения. Клинические симптомы гастрита, эзофпагита и пиелонефрита относительно быстро были купированы. Нормализовались лабораторные показатели. На десятые сутки после родоразрешения больная выписана домой в удовлетворительном состоянии.
Таким образом определенный практический интерес представленного нами клинического случая, видится нам как в редкой встречаемости скользящих грыж пищеводного отверстия диафрагмы, так и определенных трудностях проведения дифференциальной диагностики у беременных женщин. К тому же в приведенном нами случае имело место наличие сопутствующего заболевания — острого левостороннего пиелонефрита, что не только осложняло диагностику, но и существенно утяжеляло состояние больной.
CLINICAL CASE OF SLIDING HERNIA OF ESOPHAGEAL OPENING OF PREGNANT WOMAN IN THE THIRD TRIMESTER
V.B. Tshaj, O.A. Ermoshkina, T.A. Makarenko, A.S. Prohorenkova, I.O.
Krasnoyarsk state medical academy named in honour of V.F. Vojno-Yasenetskij The case of sliding hernia of esophageal opening during pregnancy was given in the article. There was a difficulty in diagnostics of this pathology in pregnant woman, because of rare frequency. Also there was additional pathology — pyelonephritis. The problem of terms and methods of delivery of pregnant women with sliding hernia of esophageal opening has significant interest.
1. Бурков С. Г. Возможности ультразвуковой оценки состояния желудка и 12-перстной кишки у беременных женщин // Рос. жур. гастроэнтерол., гепатологии. — 1994 — Т.3 — С.
2. Василенко В.Х., Гребенев А.Л. Грыжи пищеводного отверстия диафрагмы. -М.: Медицина,1978. -222 с.
3. Матвеев Н.Л., Протасов А.В., Кривцов Г.А. и др. Хирургическое лечение гacтpoэзофагеального рефлюкса // Эндоскоп. хирургия. — 2000. — №3. — С.21-25.
4. Петровский Б.В., Каншин Н.Н. Хирургическое лечение грыжи пищеводного отверстия диафрагмы // Хирургия. — 1962. — №11. — С.3 -14.
5. Пучков К.В., Филимонов В.Б. Грыжи пищеводного отверстия диафрагмы // М.: Издательство «МЕДПРАКТИКА», 2003. — 172 с.
6. Сапко Г. Грыжи пищеводного отверстия диафрагмы // Мед. вестник. -Минск. — 2006. — №7. — С.7-9.
7. Федоров А.В., Емельянов С.И., Протасов А.В., и др. Способ лапароскопического лечения гастроэзофагеального рефлюкса с использованием сетчатого имплантата // Хирургия. — 2001. — №6. — С. 45-50.
8. DiBaise J.K., Olusola B.F., Huerter J.V. et al. Role of GERD in chronic resistant sinusitis: a prospective, open label, pilot trial // Am. J. Gastroenterol. — 2002. -Vol. 97. — P. 843-850.
9. Rozmanic V., Velepic M., Ahel V. et al. Prolonged esophageal pH monitoring in the evaluation of gastroesophageal reflux in children with chronic tubotympanal disorders // J. Pediatr. Gastroenterol. Nutr. — 2002. — Vol.34. — P.278-280.
10.Tasker A., Dettmar P.W., Panetti M. et al. Is gastric reflux a cause of otitis media with effusion in children? // Laryngoscope — 2002. — Vol.112. — P.1930-1934.
11.Irwin R.S., Richter J.E. Gastroesophageal reflux and chronic cough. // Am. J. Gastroenterol. — 2000. — Vol.95. — P. 9-14.
12.Mokhlesi B., Morris A.L., Huang C.F. et al. Increased prevalence of gastroesophageal reflux symptoms in patients with COPD // Chest. — 2001. -Vol.119. — P.1043-1048.
13.Palmer S.M., Howell D.N., Tapson V.F. et al. Gastroesophageal reflux as a reversible cause of allograft dysfunction after lung transplantation. // Chest. -2000. — Vol.118. — P.1214-1217.
14.Ing A.J., Ngu M.C., Breslin A.B. Obstructive sleep apnea and gastroesophageal reflux // Am. J. Med. — 2000. — V.108. — P.120-125.
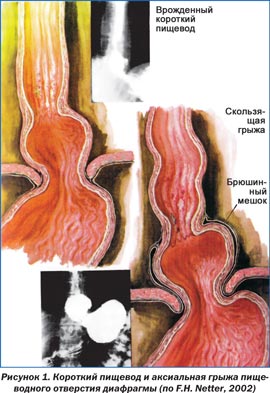
Рис.1. Нормальное строение пищеводно-желудочного перехода.
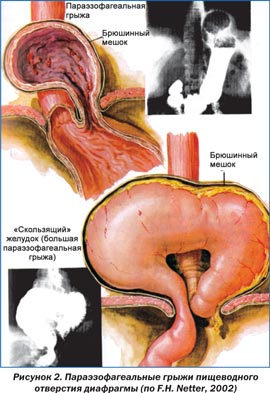
Рис.2. Грыжа пищеводного отверстия диафрагмы.
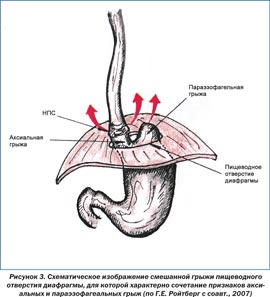
Рис.3. Варианты грыжи пищеводного отверстия диафрагмы (слева на право — норма, аксиальная грыжа, параэзофагеальная грыжа).
источник

Диафрагмой называется мышечная пластина, разделяющая полости груди и брюшины. При возникновении отверстий внутренние органы могут переместиться в грудную клетку, сдавливая легкие. Состояние считают крайне опасным для жизни малыша.
Диафрагмальная грыжа у новорожденного явление не частое и встречается у 1 грудничка из 5000. Формирование патологии начинается на 4 неделе беременности, когда закладывается перепонка между брюшной полостью. До сих пор не установлены точные причины порока. Предположительно заболевание возникает вследствие:
- запоров при беременности;
- тяжелого ее течения;
- чрезмерной физической нагрузки в период вынашивания;
- тяжелых родов;
- злоупотребления алкоголем и сигаретами;
- вредных условий работы;
- плохой экологией;
- употреблением запрещенных лекарственных средств.
Под воздействием одного из указанных факторов, процесс формирования внутренних органов может нарушиться и стать причиной возникновения диафрагмальной грыжи.
Выделяют несколько видов врожденной патологии. По месту возникновения патологию делят на истинные и ложные грыжи. Истинные образуются в слабых местах диафрагмы и характеризуются куполообразным выпячиванием. Ложные формируются в отверстиях перегородки, прохождением части органов пищеварительного тракта в грудную полость. Отверстия возникают в любом месте диафрагмы, чаще всего отмечают ее левостороннюю локализацию. Переместится в грудную клетку может часть желудка, селезенки, печени. Тяжелым последствием патологии становится сдавливание легких и их гипоплазия. Водянку ассоциируют с наличием грыж, при которых нарушается отток крови к жизненно важным органам, вызывая отек тканей.
Современная медицина способна обнаружить патологию еще на стадии беременности во время проведения скрининга. Если грыжа небольших размеров, клиническая картина возникнет после рождения малыша.
Основные симптомы патологии:
- Очень тихий плач малыша при рождении. Причина — недоразвитость легких из-за сдавливания органов.
- Синий оттенок кожных покровов.
- При кормлении грудью возникают приступы удушья.
Если при приступах не оказать своевременную помощь, возможна остановка дыханья и летальный исход. Малыши, страдающие пороком, плохо набирают вес, имеют отсутствие аппетита и частые заболевания легких. Иногда дыхание сопровождается нехарактерным шумом. Чаще всего патология вызывает порок сердца, нервной системы и почек.
Важнейшим признаком заболевания является цианоз, синюшная окраска слизистых и кожных покровов вследствие нехватки кислорода в крови. Прогноз ухудшается, если цианоз развился в первые дни жизни младенца.
Диагностика выполняется с помощью ультразвуковой и магниторезонансной томографии. Зачастую причиной многоводий является перегиб пищевода плода из-за смещенных внутренних органов. Из-за этого нарушается процесс заглатывания анатомической жидкости.
Уточняющими симптомами считают отсутствие на снимках пузыря желудочка. При постановке диагноза у плода специалисты собирают консилиум и ставят вопрос о прогнозе патологии, разрешении родов и последующем лечении новорожденного.
После рождения выполняют рентгенологическое обследование с целью подтверждения диагноза. Диафрагма на снимках выглядит как соты, сердце оказывается смещенным в правую сторону, легкие деформированы.

Такая процедура назначается при угрозе жизни плода, так как риск разрыва диафрагмы и начала преждевременных родов высок. Проведение операции возможно только в специализированных хирургических помещениях, если поставлен минимальный прогноз выживания.
При средней тяжести за плодом проводят постоянное наблюдение до момента рождения.
В первые часы после родов малышу проводят вентиляцию легких. При диагностике заболевания у новорожденных лечение диафрагмальной грыжи проводят хирургическим методом.
Операция позволяет вернуть в анатомическое положение органы брюшной полости и закрыть грыжевые ворота. Из-за перемещения органов размеры брюшины не соответствуют необходимому объему. Для этого делают искусственную вентральную грыжу. Через 6 дней проводят ее удаление и дренирование легких. Диафрагму восстанавливают, при необходимости используя синтетические материалы, которые впоследствии убирают.
В послеоперационном периоде высока вероятность различных осложнений:
- лихорадка;
- нарушение водно-солевого баланса;
- отек и воспаление легких;
- кишечная непроходимость;
- повышение внутрибрюшного давления.
Восстановление новорожденного после хирургического вмешательства является трудоемким процессом. В первые дни продолжают вентиляцию легких, параллельно вливают растворы, помогающие поддерживать уровень электролитов, проводят дренаж легких. Кормить новорожденного разрешают только на 2 сутки после операции. При благоприятном течении малыша выписывают через 14 дней.
Если обнаружена небольшая грыжа, которая не вызвала значительных смещений органов и атрофии легких, операцию проводят только в случаях осложнения. За малышом ведется постоянный контроль, необходимо соблюдение профилактических мероприятий.

Возникнуть грыжа может на любом сроке беременности. Развитие в 3 триместре считается менее опасным, так как многие органы уже сформировались.
Если при грыже желудок находится в полости живота выживаемость и после операционный период положительнее, чем его расположение в легочной зоне. Грыжи, возникающие с правой стороны, считают менее благоприятными для лечения.
При сочетании грыж и пороков других органов процент выживаемости очень низок.
Для профилактики порока будущей маме необходимо посещать все обследования скрининга и выполнять рекомендации врача. Необходимо отказаться от вредных привычек, обеспечить спокойную обстановку, избегать стрессовых ситуаций.
Современная медицина позволяет повысить шансы на выживаемость. Ученые продолжают разработку внутриутробных методов хирургии. По статистике, 80% малышей с диагнозом диафрагмальная грыжа выживает.
источник
Беременность – это очень ответственный период в жизни каждой женщины. Часто во время вынашивания ребенка старые заболевания обостряются либо появляются новые. Это нормально с физиологической точки зрения, ведь женский организм полностью перестраивается. Нагрузка, которая возрастает с увеличением живота, может ослабить мышцы брюшного отдела, поэтому у некоторых беременных женщин на животе появляется небольшое выпячивание. Грыжа при беременности – явление достаточно частое, но в большинстве случаев она не представляет опасности для будущей мамы и ее малыша.
Эта патология чаще всего развивается на фоне физиологических изменений:
- увеличения внутрибрюшного давления;
- снижения мышечного тонуса передней стенки живота;
- растяжения пупочного кольца;
- увеличения размеров живота.
Но эти изменения считаются нормальными и наблюдаются практически у каждой будущей матери. Так почему же у некоторых женщин формируется грыжа во время беременности? Если женщина решила завести ребенка, то ей следует серьезно задуматься о том, не грозит ли ей эта патология.
Существуют факторы, при наличии которых риск развития выпячивания сильно возрастает:
- Генетическая предрасположенность, если подобные проблемы были у ваших родственниц. Наследственный фактор играет в этом вопросе важную роль.
- Ранее существовавшие патологии. Стоит взять во внимание даже те выпячивания, которые наблюдались в детском возрасте. Если до беременности грыжа не была прооперирована или имелась периодически выпадающая грыжа.
- Диаметр пупка увеличивается с каждыми последующими родами. Если роды не первые, то нужно отдавать себе отчет в том, что мышцы ослабевают после повторных родов.
- Если еще до беременности у женщины наблюдается избыточный вес, то это тоже повод задуматься о риске возникновения выпячивания.
- Во время беременности может наблюдаться многоводие, которое влияет на образование грыжи. Многоплодие или слишком большой плод, увеличивают риск образования выпячивания, так как крупная матка сильнее давит на внутренние органы.
- В группе риска находятся женщины, решившиеся родить малыша довольно поздно по медицинским показателям. С возрастом эластичность и тонус мышц постепенно ослабевают.
Первый и характерный признак развития пупочной грыжи – это хорошо заметное выпячивание. Грыжа при беременности проявляется обычно, когда живот начинает быстро расти. Грыжевое выпячивание сразу становиться заметным при надавливании на шишку, в области пупка можно прощупать пустую полость.
При этом существуют две версии развития событий:
- В первом случае матка может выдавить из выпячивания внутренние органы. Само выпячивание останется, но при надавливании на него будет чувствоваться, что оно пустое. Этот вариант безопасен для матери и будущего ребенка, роды, как правило, проходят без осложнений.
- Во втором случае выпячивание может задевать внутренние органы, оно не вправляется даже в положении лежа. При кашле, потугах при хождении в туалет, при шевелении младенца в утробе, грыжа выпячивается еще сильнее, распухает, пульсирует.
Но помимо внешних признаков, могут наблюдаться неприятные симптомы. Женщину мучают боли в области пупка, наблюдается отрыжка, тошнота, запоры. Если выпячивание достигает крупных размеров, то это несет угрозу матери и ее ребенку, женщина может ощущать ложные схватки, либо наступают преждевременные роды
Важно! Не занимайтесь самолечением. При любых подозрениях на пупочную грыжу, сразу обращайтесь к своему гинекологу. Он назначит полную диагностику и направит вас к компетентному специалисту.
Обычно всем взрослым пациентам предлагают вылечить грыжу путем операционного вмешательства. В самой операции по ее удалению нет ничего страшного, так как она причисляется к разряду довольно легких, ее может провести любой врач-хирург в условиях больничного стационара.
Но в период беременности эту операцию стараются не проводить без особой на то надобности. Операция проводится только в крайних случаях, если есть риск защемления грыжи или же при других серьезных осложнениях, которые могут повлиять на роды. Обычно, грыжа у беременных находится в стадии наблюдения до того момента, пока не пройдут роды и не закончится кормление грудным молоком.
Акушер-гинеколог совместно с хирургом, должны будут выбрать правильную тактику ведения беременности, учитывая особенности выпячивания. Роды также должны проходить под наблюдением специалистов. После того как женщина перестает кормить грудью, грыжа удаляется таким же образом, как и всем другим пациентам.
Грыжа и беременность вполне совместимы. Но, если при беременности выявлена ущемленная пупочная грыжа, то операция проводится обязательно, так как это образование несет серьезную угрозу для жизни. В тех органах, которые были сдавлены, резко и быстро нарушается кровообращение, происходит омертвление тканей. Затем развивается перитонит, по-другому его называют воспалением брюшной полости.
В случае беременности риск возрастает вдвойне, так как может пострадать не только мать, но и ребенок. Врачи прекрасно понимают, что младенцу навредит наркоз и токсические вещества, которые будут использованы при операции, но этот риск оправдан, так как ущемление нанесет ребенку, куда больший ущерб.
Роды, осложненные кесаревым сечением, сейчас не представляют особую угрозу для жизни, но любая операция наносит ущерб здоровью.Грыжа после кесарева сечения – это достаточно распространенная патология. Причинами выпячивания могут стать: неправильно проведенная операция, несоблюдение женщиной правил предосторожности после того, как прошли роды.
Для предотвращения появления грыжи, нужно четко соблюдать все инструкции врача. Особенно это касается поднятия тяжестей во время восстановительного периода. Здоровая диета, прогулки на улице и регулярные, но не чрезмерные физические упражнения позволяют быстро снизить вес. При этом ослабляется давление на область надреза, и вероятность образования грыжи значительно снижается.
Правильный и точный ответ на этот вопрос может дать только врач. Быть может, он посоветует на данный момент не предпринимать ничего, только лишь носить специальный бандаж. Им рекомендуют пользоваться практически всем будущим мамам для поддержки живота, если мышцы самостоятельно не справляются с нагрузкой.
Также во время беременности полезно делать гимнастику для укрепления брюшных мышц. А так же нужно регулярно наблюдаться у специалиста, так как речь идет о здоровье будущего ребенка, которое полностью зависит от самочувствия матери.
источник
Врождённая диафрагмальная грыжа – это заболевание, при котором происходит перемещение органов брюшной полости (чаще желудка и кишечника) через щель в диафрагме вверх и сдавление ими лёгких и сердца.
Информация Встречается диафрагмальная грыжа довольно часто: 1 случай на 2000 – 4000 новорождённых. Изолированная диафрагмальная грыжа, по данным большинства исследований, чаще наблюдается у мальчиков (соотношение мужского и женского пола примерно 1.5:1).
В 50% случаев имеются сопутствующие пороки развития желудочно-кишечного тракта, почек, сердца, центральной нервной системы. Диафрагмальная грыжа также может быть одним из компонентов наследственных хромосомных заболеваний, таких как:
Порок начинает формироваться на 4й неделе беременности, когда образуется закладка перегородки между перекардиальной полостью (место расположения сердца и лёгких зародыша) и его туловищем. Спровоцировать его развитие могут следующие факторы:
- Употребление алкоголя во время беременности (он проникает через кровь матери к клеткам зародыша и повреждает его клетки);
- Наркотические вещества очень быстро проникают внутрь клетки и повреждают её генетический аппарат;
- Курение;
- Воздействие ионизирующей радиации;
- Приём лекарственных препаратов, оказывающих тератогенное действие на плод (цитостатики, некоторые антибиотики);
- Вредные условия труда (работа с химическими веществами);
- Неблагоприятная экологическая обстановка в месте проживания.
При недоразвитии мышц в отдельных участках диафрагмы возникают истинные грыжи, то есть органы брюшной полости покрыты тонкой серозной оболочкой – грыжевым мешком. При полном отсутствии мышечного слоя диафрагмы и неограниченном перемещении внутренних органов говорят о релаксации диафрагмы.
Если отверстие в диафрагме сквозное, то тогда говорят о ложных грыжах – проникающие через эту щель органы не покрыты ничем. Они обычно оказывают наибольшее сдавление лёгких и сердца, так как перемещение кишечника и желудка ничем не ограничено.
По месту расположения грыжевого отверстия различают:
- Диафрагмально-плевральные грыжи встречаются чаще других и располагаются преимущественно слева. Бывают истинными и ложными;
- Парастернальные грыжи расположены позади грудины и бывают только истинные;
- Грыжи пищеводного отверстия диафрагмы также только истинные.
Выраженность клинических проявлений напрямую зависит от вида грыжи и степени сдавления внутренних органов.
Дополнительно Для диафрагмально-плевральной грыжи особенно больших размеров, когда перемещается почти весь кишечник, характерны признаки острой дыхательной недостаточности.
Сразу после рождения или через некоторое время появляются одышка, цианоз. Крик ребёнка не громкий, так как лёгкие не могут полностью раскрыться. Кожа и слизистая оболочка синеватого цвета. Состояние новорождённого резко ухудшается. При осмотре, помимо цианоза, бросается в глаза асимметрия грудной клетки с выпячиванием на стороне поражения (как правило, слева) и с отсутствием движения этой половины грудной клетки. Живот ребёнка запавший.
При грыжах малого размера симптомы менее выражены, затруднение дыхания и одышка чаще наблюдаются во время кормления малыша, при смене его положения. Иногда ухудшение состояния может проявиться у детей дошкольного и даже школьного возраста. При ущемлении стенки желудка в грыжевом отверстии дети начинают жаловаться на боль в животе, тошноту, может возникнуть рефлекторная рвота.
При парастернальной грыже симптомы не ярко выражены и выявляются они не постоянно. Дети могут жаловаться на боль в животе, тошноту, рвоту. Нарушения дыхания бывают очень редко.
Для грыж пищеводного отверстия наиболее характерны признаки желудочно-пищеводного рефлюкса – дети часто срыгивают, у них возникают трудности при глотании, они плохо набирают вес.
Выявит большую диафрагмальную грыжу можно уже во второй половине беременности, когда на УЗИ явно видно сдавление кишечником лёгких. При небольшом отверстии симптомы могут проявиться сразу после рождения или позже. Для уточнения диагноза делают рентгенографию органов брюшной полости – и на снимке видно перемещение петель кишечника.
При остром нарушении дыхания в первую очередь при помощи специального зонда выводят газ из желудка, чтобы уменьшить степень сдавления лёгких. Затем переводят малыша на искусственную вентиляцию лёгких. После того как основные жизненные показатели нормализуются, проводят хирургическую коррекцию дефекта диафрагмы.
В последние годы разрабатываются способы внутриутробного лечения диафрагмальных грыж. Лёгкие плода постоянно вырабатывают жидкость, которая выходит через трахею в амниотическую полость. При искусственной закупорке трахеи легкие растягиваются и растут, постепенно вытесняя грыжевое содержимое обратно в брюшную полость. Данная операция выполняется либо «открытым» способом, требующим вскрытие матки, либо с помощью специальной техники через маленький (5 мм) разрез в ней. В качестве дополнительного лечения применяют кортикостероидные гормоны, которые ускоряют созревание лёгких.
Прогноз зависит от величины дефекта, сопутствующих пороков развития и качества оказания медицинской помощи.
источник
Авторы: М.А. Крюк, Донецкий национальный медицинский университет им. М. Горького
Беременность является физиологичным состоянием для женщины. Однако при этом могут возникать отклонения в нормальном функционировании организма. В том числе проблемы могут возникнуть и с пищеводом. Некоторые из них встречаются относительно редко (ахалазия кардии, пептическая стриктура), другие (грыжа пищеводного отверстия диафрагмы, рефлюкс-эзофагит) — сравнительно часто.
Эзофагит (воспаление пищевода) — одно из часто встречающихся заболеваний пищеварительного тракта у беременных. Выделяют острые, подострые и хронические эзофагиты. Острые эзофагиты возникают из-за раздражения слизистой оболочки пищевода различными химическими веществами, горячей пищей и питьем, а также могут сопровождать острые инфекционные заболевания. Подострые и хронические эзофагиты развиваются вследствие неоднократного воздействия различных раздражителей. У беременных таким раздражителем чаще всего является желудочный сок. Беременность, повышая внутрижелудочное давление, предрасполагает к желудочно-пищеводному рефлюксу, рефлюкс-эзофагиту. Симптомы рефлюкс-эзофагита во время беременности сходны с таковыми при грыжах пищеводного отверстия диафрагмы. Основными проявлениями являются изжога и срыгивание. Многие беременные также жалуются на жжение в горле и неприятный привкус во рту (чаще кислый). Периодически беспокоят боль за грудиной, дисфагия, редко кашель, боли в ухе и горле.
Диагноз устанавливается на основании эндоскопии и pH-метрии. Фиброэндоскопически при поверхностном (катаральном) эзофагите слизистая оболочка пищевода несколько отечна, гиперемирована, легко ранима, местами покрыта вязкой слизью. При пептическом эзофагите изменения локализуются преимущественно в дистальном отделе, где слизистая оболочка отечна, легко ранима, возможно, с эрозиями и язвами. Следует помнить, что при наличии клиники эзофагита данные эзофагоскопии могут быть и негативными.
Лечение данной патологии у беременных направлено на защиту слизистой пищевода от рефлюкса и ослабление агрессивного пептического фактора. Беременным рекомендуется спать с приподнятым головным концом кровати, уменьшить объем пищи и изменить ее характер; не есть перед сном и не лежать после еды; избегать тесной одежды и тугих поясов; не употреблять шоколад, чай, кофе, цитрусовые, продукты, вызывающие метеоризм. Принципы медикаментозной терапии сходны с лечением грыж пищеводного отверстия диафрагмы.
Симптомы пептической язвы пищевода напоминают клинику пептического эзофагита, грыжи пищеводного отверстия диафрагмы. Выделяют болевой, диспептический, дисфагический, геморрагический синдромы. Установление диагноза у беременных основывается на данных эзофагоскопии с желательной биопсией из краев язвы. Лечат язву пищевода так же, как рефлюкс-эзофагит.
Грыжа пищеводного отверстия диафрагмы — патологическое состояние, при котором происходит смещение абдоминального отдела пищевода, части или всего желудка из брюшной полости в грудную через расширенное отверстие. Выделяют три основных типа таких грыж: аксиальные (скользящие), параэзофагеальные, смешанные, возможно наличие врожденного короткого пищевода с грудным расположением желудка (рис. 1–3). Чаще всего встречаются аксиальные грыжи. Именно они появляются у части беременных, причем чаще у многорожавших в возрасте старше 30 лет.
Этиология и патогенез грыж пищеводного отверстия диафрагмы достаточно сложны и зависят от многих факторов. Их развитию во время беременности способствуют снижение тонуса диафрагмы и нижнего пищеводного сфинктера, повышение внутрибрюшного давления, рефлекторный эзофагоспазм при рвоте беременных.
Клиника заболевания при беременности почти не отличается от таковой у небеременных. Чаще всего женщины жалуются на боли и чувство жжения за грудиной и в эпигастрии, изжогу, дисфагию, срыгивание, усиленное слюноотделение. Как правило, эти проявления возникают и усиливаются в горизонтальном положении, при наклонах туловища. Тяжесть симптомов при аксиальных грыжах зависит, в первую очередь, от развивающихся осложнений (эрозии, язвы пищевода, кровотечения из них, воспаление слизистых оболочек), а не от размера самой грыжи. Следует помнить, что рвота у беременных более характерна для ранних сроков. Если же она возникает в последние 6–7 недель, ее не надо игнорировать. Она может быть признаком грыжи пищеводного отверстия диафрагмы. Анемия, продолжающаяся после 16 недель беременности, также является косвенным признаком грыжи пищеводного отверстия диафрагмы.
Диагноз у беременных устанавливается на основании жалоб, анамнеза, объективных данных. При отсутствии противопоказаний проводят эзофагогастроскопию, эзофаготонокимографию. При осмотре пищевода можно выявить расширение нижней трети пищевода, утолщение складок, степень смыкания и размыкания стенок пищевода на уровне диафрагмального сужения, оценить состояние розетки кардии.
Лечение грыж пищеводного отверстия диафрагмы консервативное. Рекомендуют дробное питание (не менее 5–6 раз в день), последний прием пищи за 3 часа до сна, спать с приподнятым изголовьем. Назначают щадящую диету (стол 1а в первую неделю обострения, затем стол 1 в течение месяца). Из медикаментов чаще всего используют антацидные, вяжущие, обволакивающие средства, редко спазмолитики. Во время беременности допустимо применение невсасывающихся антацидов (альмагель, фосфалюгель, трисиликат магния), вяжущих и обволакивающих средств растительного происхождения (отвар ромашки, зверобоя, ольхи, крахмал). Для достижения лучшего эффекта антациды комбинируют с обволакивающими и вяжущими препаратами. Изжогу и воспаление пищевода успешно лечат маалоксом по 1–2 таблетки через 1 час после еды. Спазмолитики и холинолитики у беременных применять нежелательно, так как они вызывают расслабление нижнего пищеводного сфинктера, что может привести к возникновению или усилению его недостаточности. Современные высокоэффективные препараты (домперидон, сукралфат, зантак, рамицидин, бетанекол) противопоказаны из-за отрицательного влияния на плод. С целью нормализации тонуса пищеводного сфинктера назначают метоклопрамид по 1 таблетке 2–3 раза в сутки 10–14 дней. Анемию корригируют препаратами железа, причем вводят их парентерально во избежание раздражения слизистых оболочек пищевода и желудка.
Как правило, течение аксиальных грыж во время беременности доброкачественное и они не оказывают значительного влияния на беременность и ее исход. А вот параэзофагеальные грыжи могут угрожать жизни матери и плода, так как склонны к ущемлению. Учитывая, что родовая деятельность может способствовать сдавлению аксиальной (особенно большой фиксированной) или параэзофагеальной грыжи в грыжевых воротах, женщинам рекомендуют оперативное родоразрешение.
Ахалазия кардии (кардиоспазм, идиопатическое расширение пищевода, мегаэзофагус) встречается крайне редко. Это нервно-мышечное заболевание пищевода, при котором отсутствует рефлекторное раскрытие кардии во время глотания, что приводит к нарушению прохождения пищи из пищевода в желудок. При беременности ахалазия кардии тесно связана с психическими переживаниями женщины. Этиология и патогенез остаются до конца не изученными.
Самыми частыми симптомами при ахалазии кардии являются дисфагия (нарушение движения пищи по пищеводу с ее задержкой в нем) и регургитация (пищеводная рвота). Регургитации способствует положение на спине, из-за чего она может быть и ночью во время сна. Иногда утром на подушке могут быть остатки пищи. Это так называемый симптом «мокрой подушки». Также могут беспокоить боли за грудиной и усиленная саливация во время еды. Со временем заболевание может привести к похуданию.
При беременности диагноз ахалазии кардии выставляют по совокупности характерных жалоб, анамнеза, клиники. При отсутствии противопоказаний проводят эндоскопическое исследование (эзофагоскопию) и эзофаготонокимографию, при которых могут выявить стертые и атипичные формы заболевания. При эзофагоскопии отмечаются следующие изменения: слизистая оболочка пищевода может быть не изменена или иметь явления воспаления, вплоть до эрозивно-язвенных поражений. Также могут обнаруживаться расширенные вены и артерии, утолщение складок. Эзофаготонокимография позволяет выявить изменение кинетики пищевода. Чаще всего это отсутствие рефлекторного расслабления кардиального сфинктера при глотании и нарушение перистальтики пищевода.
Лечение ахалазии кардии при беременности проводят консервативное. Рекомендуют диетотерапию, соблюдение режима, спазмолитики. Однако такие меры чаще всего не приносят заметного облегчения. Добавлять холинолитики к комплексной терапии при беременности не рекомендуют, хотя вне беременности их с успехом применяют. В целях профилактики аспирации пищевых масс необходимо рекомендовать последний прием пищи не позднее чем за 3 часа до сна, а также совершать прогулки после ужина. При болях за грудиной, которые при ахалазии кардии связаны со спазмом или воспалением пищевода, полезно пить воду небольшими глотками, принимать нитроглицерин по 1 таблетке под язык 2–3 раза в день до полного рассасывания. Также возможно применение антагонистов кальция (верапамил 40 мг или нифедипин 10 мг по 1–2 таблетке 2–3 раза в день). Не стоит забывать о возможности использования физиотерапевтического лечения, которое включает в себя электрофорез новокаина, ультразвук на область симпатических ганглиев, гальванический воротник по Щербаку. Если у беременной с ахалазией кардии происходит резкое нарушение питания из-за постоянного срыгивания пищи, проводят кардиодилатацию, однако только при отсутствии угрозы прерывания беременности. Расширение выполняют с предварительной премедикацией метацином, с большой осторожностью, начиная курс лечения с небольшого давления в баллоне (140–150 мм рт.ст.). Затем, при дальнейших процедурах, давление в баллоне необходимо повышать не более чем на 20 мм рт.ст. за один сеанс.
Считается, что беременность ухудшает течение ахалазии кардии. Однако прерывать беременность или преждевременно родоразрешать женщину необходимо только в случае отсутствия эффекта от лечения и/или при явлениях нарастающего истощения матери. Также следует помнить, что во время родов значительно повышается внутрибрюшное давление и женщина длительное время находится в горизонтальном положении. Все это приводит к забросу содержимого пищевода в дыхательные пути и может вызвать развитие аспирационной пневмонии. Чтобы избежать подобной ситуации, необходимо перед родами проводить промывание пищевода толстым зондом.
Варикозное расширение вен пищевода — это расстройство оттока крови из вен пищевода, которое встречается у беременных с гепатитом или циррозом печени. Серьезным осложнением данной патологии является кровотечение. Оно может быть как незначительным, так и массивным, что сразу ставит жизнь беременной и плода под угрозу. У беременных с подозрением на наличие варикозно расширенных вен пищевода необходимо как можно раньше проводить эндоскопию. При эзофагоскопии слизистая имеет синеватый оттенок с извитостью.
Лечение направлено на устранение угрозы пищеводного кровотечения. В первую очередь проводят терапию основного заболевания, профилактику рефлюкс-эзофагита. Рекомендуют в обязательном порядке соблюдение режима дня и питания. Беременность при циррозе печени в сочетании с варикозным расширением вен пищевода противопоказана. Если женщина отказывается от прерывания беременности, то она должна находиться под постоянным контролем медперсонала. В таких случаях необходимо проводить бережное родоразрешение через естественные родовые пути с обязательным выключением потуг.
Синдром Маллори — Вейсса — внезапные сильные пищеводно-желудочные кровотечения в результате надрывов слизистой оболочки кардиального отдела пищевода и желудка на фоне рвоты, которая у беременных может быть неукротимой. При эндоскопии у данной группы пациентов выявляются фиссуры на слизистой оболочке. Синдром Маллори — Вейсса необходимо дифференцировать с язвенной болезнью, осложнившейся кровотечением, с грыжей пищеводного отверстия диафрагмы, раком.
Принципы лечения синдрома Маллори — Вейсса следующие: строгий постельный режим в условиях стационара, голод, кровоостанавливающая и кровезаместительная терапия, прием антацидов, обволакивающих и вяжущих препаратов. В случае неэффективности консервативной терапии должен решаться вопрос о прерывании беременности и оперативном лечении.
В заключение необходимо напомнить, что к беременным необходим дифференцированный подход в каждом отдельном случае.
источник
Каждая мама мечтает о здоровом и крепком малыше. Однако никто не застрахован от болезней и врожденных пороков. Поэтому важно знать о патологиях, чтобы вовремя их обнаружить и нейтрализовать. Диафрагмальная врожденная грыжа встречается у 1 новорожденного из 2-4 тысяч.
Это заболевание, при котором органы брюшной полости перемещаются в грудную клетку через отверстие в диафрагме. По данным исследований, возникает диафрагмальная грыжа обычно на левой стороне и чаще всего у мальчиков. Перемещаться могут такие органы, как желудок, петли тонкого кишечника, селезенка и даже печень. Они заполняют грудную полость и не дают нормально развиваться легким и сердцу. В половине случаев у младенца также имеются сопутствующие пороки: почек, сердца, желудочно-кишечного тракта, центральной нервной системы. Кроме того, диафрагмальная грыжа может сопутствовать таким наследственным заболеваниям, как синдром Дауна, синдром Эдвардса и синдром Патау.
Дополнительную информацию об этой болезни вы сможете узнать просмотрев это видио:
Различают несколько видов такого порока:
- Истинная грыжа – органы брюшной полости, проникающие через диафрагму, покрыты тонкой оболочкой (грыжевым мешком)
- Ложная грыжа – проникающие через щель органы ничем не покрыты, вследствие чего они оказывают большее давление на легкие и сердце
- Релаксация диафрагмы – полное ее отсутствие. Внутренние органы свободно перемещаются в полости тела.
Как правило, порок плода начинает развиваться на 4-5 неделе, однако точные причины и механизмы развития грыжи пока не установлены. Все же можно выделить несколько факторов риска:
- Употребление наркотических веществ
- Употребление алкоголя
- Курение
- Ионизирующая радиация
- Прием некоторых лекарственных препаратов (цитостатиков и антибиотиков)
- Неблагоприятная экология.
Обнаружить этот порок плода можно при помощи УЗИ, начиная с 12 недели беременности. Диафрагмальную грыжу у плода лечат либо внутриутробно, либо после рождения ребенка.
Современная медицина позволяет начать лечение грыжи, пока ребенок еще находится в утробе матери. Хирургическую операцию проводят на 26-28 неделе беременности. Через маленькое отверстие в ткани в трахею плода вводят специальный баллон, который помогает развиваться легким, а затем его извлекают (уже после родов или во время беременности в зависимости от эффективности лечения). Такой метод назначают тогда, когда велика вероятность, что без операции малыш не выживет. Однако оперативное вмешательство опасно – могут начаться преждевременные роды или произойти разрыв диафрагмы.
В основном грыжу лечат после родов. Чтобы помочь новорожденному дышать, его подключают к искусственной вентиляции легких. Затем потребуется оперативное вмешательство. Хирурги вернут заблудившиеся органы в брюшную полость и зашьют отверстие в диафрагме. В среднем операция занимает около 2 часов. В некоторых случаях требуется наложение синтетического лоскута для восстановления диафрагмы. В этом случае, когда ребенок станет старше, ему понадобится еще одна операция – по замене лоскута. После операции малыша снова подключат к искусственной вентиляции легких, поскольку он будет еще очень слаб. В дальнейшем ему нужно будет соблюдать особую диету.
Врожденная диафрагмальная грыжа может представлять серьезную угрозу жизни ребенка. Прогнозы может дать только врач. В среднем шансы выжить составляют 60-80% в зависимости от тяжести и наличия сопутствующих заболеваний.
источник
Родители, которым говорили, что нужно позволить ребенку умереть, делятся историей о своем чудесном растущем младенце
Трогательная история родителей и малыша, которому поставили диагноз врожденная диафрагмальная грыжа.
Сегодня все больше родителей осведомлены о заболевании, которое называется ВДГ (врожденная диафрагмальная грыжа). Несмотря на всю серьезность данного заболевания, стоит знать, что оно не является смертным приговором вашему ребенку.

При врожденной диафрагмальной грыже органы брюшной полости (чаще всего желудок и кишечник) перемещаются через щель в диафрагме вверх, начиная давить на сердце и легкие. Такая аномалия может начать развиваться на 4-й неделе беременности, когда формируется перегородка между местом расположения сердца и легких и туловищем. Выявить развитие этого заболевания можно во второй половине беременности, когда на УЗИ будет отчетливо видно, что кишечник давит на легкие плода. Для того, чтобы поставить точный диагноз дополнительно проводят рентген органов брюшной полости. Если у ребенка действительно есть это заболевание — на рентгене будет видно перемещение кишечных петель.
Диафрагмальная грыжа нередко сопутствует таким хромосомным заболеваниям, как:
- синдром Дауна;
- синдром Эдвадса;
- синдром Патау.
Выраженность симптомов диафрагмальной грыжи зависит от того, насколько сильное давление внутренние органы.
Родители, ребенку которых был поставлен диагноз «врожденная диафрагмальная грыжа» еще в утробе, не пожелали слушать советов по поводу того, что нужно дать этому ребенку умереть, решив бороться за его жизнь до конца. И не прогадали.
Отец поделился историей своей дочери на сайте Imgur. Малышке был поставлен этот страшный диагноз на 20-й неделе.
«Шанс выжить с этим заболеванием может составлять меньше 50% — все зависит от нескольких факторов. Один из наших врачей сказал нам с женой, что лучше просто позволить «этому ребенку уйти»
— говорит отец девочки
Но такая рекомендация не устраивала родителей.
Консультация по поводу тяжести состояния их дочери, натолкнула родителей на мысль, что нужно искать помощи в месте, где специалисты хорошо осведомлены об этой болезни и уже лечили детей с подобной проблемой. Таким образом, новоиспеченным родителям пришлось отправиться в длительное путешествие из Санкт-Петербурга в Детскую больницу в Джексонвилле.
«Уже через пять минут после встречи с доктором Кейсом и его командой мы знали, что рождение каждого ребенка является правильным выбором. Наша дочь появилась на свет на 39 неделе. Ее сразу же интубировали, всячески успокаивали, для поддержания артериального давления в пределах нормы ей давали дофамин, также ей установили периферийный и центральный катетеры, некоторое время она находилась на парентеральном питании»
На четвертый день жизни ей провели операцию по восстановлению диафрагмы. Когда малышке исполнилось 29 дней, благодарный отец написал в своем аккаунте:
«Я никогда не собираюсь отпускать ее».
«Во время общения с другими родителями, мы обнаружили, что их опыт был во многом похож на наш. Их также убеждали сделать аборт, и они также отчаянно искали альтернативный вариант решения проблемы»
— рассказывает отец
Многие неправильно понимают диагноз «врожденная диафрагмальная грыжа», полагая, что он является смертельным приговором, но это не так. Есть высокие шансы, что при должной медицинской помощи, ребенок с этим диагнозом сможет избавиться от своего недуга. Герой этой истории надеется, что поделившись своим опытом, он хоть немного повысит осведомленность окружающих об этом заболевании, которое пугает многих будущих родителей, и поможет им обрести надежду на то, что несмотря на диагноз, их ребенок может вырасти здоровым и счастливым.
Если у вас есть привычки, которые вредят вашему здоровью, то они есть и у ребенка, которого вы вынашиваете. В этой…
Безопасна ли беременность после 40 лет?
Причины боли внизу живота во время беременности. Что делать?
В каких случаях угроза выкидыша повышается? Когда можно будет снова забеременеть?
О том, как гены родителей влияют на цвет глаз, волос, телосложение и характер своего будущего малыша.
источник
Врожденные диафрагмальные грыжи у детей — это редкая аномалия внутриутробного развития плода, которая характеризуется перемещением органов брюшной полости в грудную клетку через пищеводное отверстие в диафрагме. Такая патология у взрослых не считается опасной, но для детей этот порок может стоить жизни. Впервые диафрагмальная грыжа у плода может обнаружиться еще во время пренатальной диагностики, но смытые признаки не позволят точно поставить диагноз.
Уже после рождения у малыша можно наблюдать специфические проявления патологии в виде цианоза, пенистых выделений изо рта, слабого плача и тяжелого дыхания.
Врожденная диафрагмальная грыжа начинает свое формирование с 4 недели беременности, когда происходит закладка стенки между полостями брюшины и перикарда. В это время по различным причинам нарушается развитие отдельных мышечных структур, на диафрагме возникают дефекты, которые становятся фактором появления грыжевого мешка с содержимым в виде желудка и части кишки.
Точно установленной причины врожденной ГПОД нет, но известно множество факторов риска, которые напрямую или косвенно влияют на развитие этой патологии. У ребенка может диагностироваться истинная и ложная грыжа. В первом случае грыжевой мешок сформирован плевральным и брюшным листком. Ложные аномалии проявляются выходом органов, не покрытых мешком, в грудную полость, что провоцирует синдром внутригрудного напряжения.
Частой формой патологии у ребенка является врожденная диафрагмальная грыжа Богдалека, когда органы перемещаются через задний пристеночный дефект диафрагмы.
Кроме того, диафрагмальная грыжа может возникать у ребенка уже после рождения, тогда подход в лечении будет отличаться, и приобретенная форма патологии имеет благоприятный прогноз.
Так почему же возникает врожденная диафрагмальная (ПОД) грыжа у новорожденного:
- тяжелая беременность с токсикозом;
- обострение системных патологий у беременной;
- частые запоры, вздутие живота и другие нарушения работы ЖКТ;
- респираторные заболевания;
- прием лекарственных средств и наркотических препаратов;
- употребление алкоголя, курение;
- сильный стресс, постоянные переживания беременной.
Приобретенная диафрагмальная грыжа у новорожденных возникает уже после рождения в первые несколько месяцев жизни.
Причинами служат частые запоры, надрывной плач и сильный крик. Такое заболевание связано с аномалиями внутриутробного развития, в основном со слабостью грудобрюшной диафрагмы, но только этот фактор не сможет запустить патологический процесс. Для появления недуга нужны и другие условия, провоцирующие повышение внутрибрюшного давления.
Проникшие через диафрагму органы брюшной полости начинают оказывать давление на легкие и сердце малыша, потому нарушается и их формирование. Врожденная ГПОД часто сочетается с другими аномалиями внутриутробного развития, и это еще более усугубляет тяжелое состояние новорожденного. Чаще у ребенка диагностируется левосторонняя грыжа, но дефект может появляться в любом месте.
Симптомы патологии не будут зависеть от расположения грыжевых ворот, но на их выраженность влияет содержимое мешка, его размер и сопутствующие нарушения. Грыжа диафрагмы будет иметь тяжелые последствия для малыша, независимо от клиники, а бессимптомное течение только усугубит состояние.
Ребенок сразу после рождения внешне может казаться абсолютно здоровым.
Косвенным признаком патологии в таком случае будет слабый плач, ведь легкие раскрываются не полностью. Вместе с тем малышу может быть трудно дышать, и тогда уже можно наблюдать цианоз. Синюшность кожи появляется уже в первый день, и чем раньше это происходит, тем меньше шансов оказать адекватную помощь ребенку, сохранив жизнь.
Цианоз часто возникает после нескольких приступов асфиксии во время кормления. Ребенок начинает задыхаться, кожа синеет, мышцы напряжены. Эти проявления стихают, когда малыша положить на бок со стороны грыжи. С первым приступом асфиксии ребенку проводится рентгенологическое исследование для подтверждения заболевания.
Косвенные симптомы диафрагмальной грыжи у ребенка:
- рвота — появляется не всегда, не является специфическим проявлением;
- кашель — возникает редко вследствие застревания частичек пищи в пищеводе;
- асимметрия грудной полости — это говорит о декстрокардии, перемещении сердца;
- поверхностное частое дыхание — тахипное сопровождается тахикардией, синюшностью, вздутием живота, нарушением важных рефлексов.
Общие симптомы ГПОД с момента рождения:
- малый вес и медленный его набор;
- отсутствие аппетита;
- бледность или синюшность кожи;
- воспаление легких;
- кровь в кале и рвотных массах;
- патологии сердца и дыхательной системы.
Врожденная диафрагмальная грыжа может быть истинной и ложной. Истинная в свою очередь бывает окологрудинной, френоперикардиальной и пищеводного отверстия. Ложная может быть травматической, диафрагмально-плевральной. В редких случаях сочетаются несколько форм патологии, а наиболее часто у малышей диагностируются грыжи ПОД и диафрагмально-плевральные.
Для подтверждения формы болезни ребенку проводится УЗИ, берется анализ крови, дополнительно назначаются КТ, эндоскопическое исследование, эзофагогастроскопия.
Пренатальная диагностика возможна путем ультразвукового исследования и магнитно-резонансной томографии. Оба метода безопасны в период беременности и могут назначаться неоднократно. Косвенным признаком патологии служит многоводие вследствие нарушения заглатывания плодом амниотической жидкости.
Редко в грудной клетке можно видеть заполненный жидкостью кишечник, но диагноз ставится при обнаружении над диафрагмой любого органа брюшной полости. Специфичным признаком заболевания будет нарушение положения сердца, которое смещается в сторону. У плода также может обнаруживаться водянка вследствие нарушения венозного оттока. Дифференциальная пренатальная диагностика проводится с такими патологиями, как доброкачественное новообразование, киста и аденоматозная трансформация легких.
Уже после рождения ребенку назначается рентгенография. На снимке врач видит участки просветления в форме пчелиных сот, которые расположены на стороне дефекта. Сердце оказывается несколько смещенным вправо, купол диафрагмы практически не определяется.
Дифференциальная диагностика после рождения малыша проводится с атрезией и стенозом пищевода, кровоизлиянием в головной мозг, новообразованиями печени и нарушением вентиляции альвеол.
При обнаружении тяжелой формы патологии в период беременности лечение начинается сразу. Основной метод пренатальной терапии — коррекция трахеальной окклюзии. Операция назначается между 26 и 28 неделями. Сутью процедуры будет введение в трахею плода баллона, который стимулирует развитие легких. Извлекается он во время родов или уже после рождения малыша.
Такая операция проводится при тяжелом течении патологии и только в специализированных центрах. Прогноз заболевания зависит от многих факторов, и вероятность излечения равна 50%.
После рождения терапия начинается с вентиляции легких малыша. Единственным действенным методом избавления от грыжи будет операция. Экстренное вмешательство проводится в случае ущемления и внутреннего кровотечения. Плановая операция выполняется в 2 этапа. На первом создается искусственная вентральная грыжа для перемещения органов, а на втором она устраняется с дренированием плевральной полости.
После операции высока вероятность возникновения осложнений:
- Общие — лихорадка, утрудненное дыхание, обезвоживание и отеки.
- Со стороныЖКТ — кишечная непроходимость.
- Со стороны дыхательной системы — плеврит, отек и воспаление.
Рецидив заболевания после хирургического удаления чаще возникает после удаления параэзофагеальных грыж. Чтобы предупредить повторное развитие патологии ребенку нужно обеспечить правильное питание, режим вскармливания назначает врач. В ранний период реабилитации ребенок постоянно находится под искусственной вентиляцией легких.
Нежелательные последствия операции возникают в 15-25% случаев.
Планирование беременности и выполнение определенных правил во время вынашивания плода — это основная профилактика врожденных патологий. Женщине до зачатия важно провести санацию системных патологий, отказаться от вредных привычек и пройти курс витаминотерапии.
В период планирования и вынашивания плода рекомендованы:
- минимизациястрессовыхситуаций, а способствуют этому занятия йогой, медитация, дыхательная гимнастика, посещение психолога;
- сбалансированное и полноценное питание, и лучшим вариантом будет диета по специально созданной программе, зависимо от индивидуальных потребностей организма;
- умеренная физическая активность, регулярные пешие прогулки, здоровый ночной сон;
- полный отказ от вредных привычек, а именно наркотических веществ, табака, алкогольных и энергетических напитков.
Важным условием профилактики врожденных аномалий будет регулярное посещение гинеколога и других врачей при изменении самочувствия для своевременного обнаружения каких-либо отклонений.
источник