Грыжа пищеводного отверстия диафрагмы (сокращенно «грыжа ПОД» или «ГПОД») – частое заболевание. Оно встречается у 9% взрослых в молодом возрасте и почти у 70% людей старше 70 лет. Нередко патология дебютирует у беременных женщин: установлено, что каждая 5-6 повторно беременная страдает от этого недуга.
Основные симптомы грыжи пищеводного отверстия диафрагмы – это боль, рвота, изжога, отрыжка, нарушение глотания.
Несмотря на такую большую распространенность, очень часто болезнь остается невыявленной. Этому есть 2 причины:
Часто симптомы данной грыжи могут отсутствовать вовсе или быть неспецифическими.
Низкая осведомленность врачей о ГПОД. Из-за этого нередко даже при наличии ярких характерных признаков пациент продолжает безуспешно лечить неверно диагностированное заболевание.
Далее мы расскажем, как распознать и отличить симптомы, характерные именно для грыжи пищеводного отверстия диафрагмы. Это возможно, даже если жалоб совсем немного или они не выражены.
Заподозрить грыжу пищевого отверстия диафрагмы часто действительно очень сложно.
- В половине случаев патология вообще никак себя не проявляет.
- В 35% случаев основная жалоба пациентов – перебои в работе сердца и боли в грудной клетке, которые, зачастую, очень похожи на те, что возникают при ишемической болезни сердца.
- Основная часть больных – пожилые люди, у которых обычно есть уже целый «букет» проблем со здоровьем.
- Наличие грыжи пищеводного отверстия диафрагмы вовсе не исключает присутствия сердечно-сосудистой патологии.
Все это создает серьезные проблемы с диагностикой. Многие пациенты продолжают годами проходить лечение у кардиолога, и все безрезультатно, в то время как истинное заболевание продолжает прогрессировать.
По характеру боль при этих столь разных патологиях действительно может быть очень похожей: по отзывам пациентов она ноющая или жгучая, появляется за грудиной или между лопатками, может провоцироваться физической нагрузкой.
Боль при ГПОД не исчезает при приеме нитратов (препаратов для быстрого снятия боли при стенокардии) и часто сопровождается изменениями на электрокардиограмме. Поэтому пациенты нередко оказываются в стационаре с подозрением на острый инфаркт миокарда. В такой ситуации диагностика грыжи осложняется тем, что до исключения диагноза «инфаркт» противопоказано проведение эндоскопического исследования (ФГС), которое могло бы помочь в установке правильного диагноза.
У симптомов грыжи пищеводного отверстия диафрагмы и симптомов ишемической болезни сердца есть различия, о которых важно знать.
Развивается после употребления значительного количества пищи
Не связана с употреблением еды
Возникает, когда человек лежит или наклоняется вперед и вниз
Зависимости между болью и данными положениями тела нет
Связана с увеличением внутрибрюшного давления: возникает при кашле, запорах, затрудненном мочеиспускании
Кашель, чихание, запоры не провоцируют грудную боль
Возникает при повышенном газообразовании
Избыточное образование газов в кишечнике не приводит к развитию болей
Проходит вовсе или облегчается после отрыжки и рвоты; уменьшается, если человек глубоко вдохнет
Отрыжка и рвота не оказывают положительного влияния на интенсивность боли
Облегчается или проходит после употребления воды или щелочных напитков
Прием жидкостей не оказывает влияния на боль
Может становиться опоясывающей, из-за чего ГПОД можно спутать с панкреатитом
Распространенная боль в верхней половине живота не типична для стенокардии и инфаркта миокарда
Не исчезает при приеме нитратов (нитроглицерина, изокета)
Боль может провоцироваться физической нагрузкой
(если таблица видна не полностью – листайте ее вправо)
Возникают резкие колющие и жгучие боли в груди. Могут распространяться в руку, под лопатку и пр., как при инфаркте
Интенсивные боли носят жгучий или давящий характер, распространяются (иррадиируют) в нижнюю челюсть, руку, плечо
Боли сопровождаются рвотой с кровью
Рвота обычно не развивается
Нередко на фоне боли резко снижается артериальное давление
Могут сопровождаться снижением или повышением давления
Кожные покровы бледнеют или даже становятся синюшными
Могут возникать побледнение и синюшность кожных покровов
В норме нижний пищеводный сфинктер плотно замыкает отверстие между пищеводом и желудком, не давая агрессивному желудочному содержимому проникать обратно в пищевод.
При грыже пищеводного отверстия диафрагмы очень часто запирающая функция сфинктера нарушается, и содержимое желудка попадает в пищевод. При этом неизбежно возникает воспаление стенок пищевода, их химический ожог. Это проявляется изжогой, которая возникает особенно часто в положении лежа или при долгом нахождении в положении «наклон вперед».
Пациентов с ГПОД часто беспокоит отрыжка: кислым, воздухом, пищей. Обычно она появляется после еды и в зависимости от вида ГПОД может быть умеренной или очень выраженной.
Также большинство людей с грыжей диафрагмы жалуются на появление горечи во рту.
У здорового человека срыгиванию предшествует тошнота. У пациента с ГПОД срыгивание происходит неожиданно, без тошноты. Чаще всего это случается в положении лежа, например, ночью.
Очень типичными для грыж пищеводного отверстия диафрагмы являются проблемы с проглатыванием пищи. Появляется тревожное ощущение «кома в горле». Чаще всего оно возникает после употребления жидкой или полужидкой пищи, особенно если она была холодной или очень горячей.
В отличие от рака пищевода, для которого также характерно затрудненное проглатывание, при диафрагмальной грыже подобные трудности носят непостоянный характер, а сложности с прохождением твердой пищи возникают редко.
Головокружение, бледность кожи и слизистых оболочек, «немотивированная слабость» и потемнение в глазах могут являться признаками анемии.
Если при исследовании показателей крови выяснится, что уровень гемоглобина и/или эритроцитов снижен – возможно, что повреждение стенок пищевода желудочным соком привело к развитию внутреннего кровотечения. В таких ситуациях врач должен уточнить у пациента, не замечал ли он появление черного разжиженного стула.
При грыже пищеводного отверстия диафрагмы может появляться осиплость голоса, вызванная ожогом гортани желудочным соком.
Редким, но типичным симптомом становится боль в языке, обусловленная ожогом ротовой полости содержимым желудка.
Пациенты с грыжей пищеводного отверстия диафрагмы нередко просыпаются среди ночи от кашля, который сопровождается сильной болью в грудной клетке. Чаще всего это возникает в том случае, если накануне человек плотно поужинал незадолго до сна.
Причина кашля кроется в затекании желудочного содержимого в пищевод, а из пищевода в гортань, трахею и даже бронхи. По этой же причине у пациентов с ГПОД нередко развивается аспирационная пневмония, бронхиты или приступы бронхиальной астмы.
Несмотря на обилие симптомов грыжи пищеводного отверстия диафрагмы, многие из них могут возникать и при других заболеваниях. Поставить точный диагноз «ГПОД», не назначая дополнительного обследования, очень и очень сложно.
Поэтому не стоит заниматься самодиагностикой и уж тем более самолечением. При возникновении признаков, о которых мы рассказали – без промедления обратитесь к врачу за помощью. Проблемами диафрагмальных грыж занимаются гастроэнтерологи, а в самых сложных случаях – абдоминальные и торакальные хирурги.
источник
Диафрагмальная грыжа – более распространенное заболевание, чем может показаться. Она встречается у 0,5% населения, но у половины больных клиника не проявляется, они не обращаются к врачам, и диафрагмальная грыжа остается не выявленной.
Диафрагмальная грыжа образуется из-за того, что растягивается соединительнотканная мембрана, находящаяся между пищеводом и отверстием диафрагмы, через которое пищевод проходит из грудной полости в брюшную.
Причины, из-за которых пищеводное отверстие диафрагмы увеличивается в размерах, изучены не до конца. Факторы, способствующие слабости мембраны и разболтанности пищеводного отверстия диафрагмы:
- генетическая несостоятельность соединительной ткани мембраны;
повышение внутрибрюшного давления;
- склонность к икоте – судорожным сокращениям диафрагмы;
- склонность пациента к рефлюксу – обратному попаданию пищи из желудка в пищевод;
- возрастные изменения мембраны между пищеводом и диафрагмой, из-за которых она теряет упругость;
- смещение пищевода кверху.
В свою очередь смещение пищевода наблюдается при:
- дискинезиях пищеварительного тракта (нарушениях естественных мышечных сокращений);
- патологических состояниях самого пищевода – рубцах, опухолях, сужениях просвета.
Генетический фактор подтвержден тем, что грыжи пищеводного отверстия диафрагмы часто встречается у людей с другими врожденными нарушениями со стороны соединительной ткани – при:
- плоскостопии;
- синдроме Марфана (такие больные – высокие, с длинными конечностями и вытянутыми пальцами).

Непосредственная причина, наиболее часто провоцирующая возникновение диафрагмальной грыжи – повышение внутрибрюшного давления. Оно наблюдается при таких состояниях и процессах, как:
- сильный метеоризм;
- частые и затяжные заболевания органов дыхания, сопровождающиеся частыми приступами кашля;
- хронические заболевания желудочно-кишечного тракта, сопровождающиеся частой рвотой;
- свободная жидкость в брюшной полости (асцит);
- опухоли огромных размеров в брюшной полости;
- беременность.
Наиболее частая причина повышения внутрибрюшного давления – кашель.
Перед переходом в желудок пищевод проходит в брюшную полость через пищеводное отверстие диафрагмы, с которым он соединен по окружности соединительнотканной мембраной. Благодаря ей обеспечивается герметичность между брюшной и грудной полостями. Эта мембрана достаточно эластична – когда в брюшной полости нарастает давление, она способна растягиваться.
Из-за частых сокращений (или врожденной недостаточности) соединительнотканные элементы диафрагмально-пищеводной мембраны скоро изнашиваются и перестают выполнять роль амортизатора – герметичность между грудной и брюшной полостями нарушается. При последующих нарастаниях брюшного давления органы брюшной полости давят на ослабевшую мембрану – через некоторое время она уже не в состоянии удерживать органы живота, которые при повышении внутрибрюшного давления устремляются в грудную полость. Так возникает грыжа пищеводного отверстия диафрагмы.
Наиболее часто развиваются такие виды грыжи, как:
- скользящая – когда в грудную полость выходит участок, где пищевод переходит в желудок, и фрагмент самого желудка;
- параэзофагальная – пищеводно-желудочный переход остается в брюшной полости, но часть желудка проникает через пищеводное отверстие и находится выше диафрагмы.
Скользящая грыжа в большинстве случаев определяется случайно – ее обнаруживают у 40% больных, которым выполняют рентгенографию грудной клетки по какому-то другому поводу.
Часто грыжа пищеводного отверстия наблюдается не как отдельное заболевание, а входит в состав так называемых триад – состояний, когда у больного одновременно наблюдаются патологии со стороны разных органов и систем. Как пример – триада Кастена: кроме грыжи пищеводного отверстия диафрагмы, наблюдаются также хронический холецистит и язва 12-перстной кишки.
Поэтому если у больного наблюдаются нарушения со стороны желчного пузыря, желудка или кишечника, ему нелишним будет обследоваться на наличие грыжи пищеводного отверстия диафрагмы.
Самые частые и характерные симптомы, по которым у пациента можно заподозрить грыжу пищеводного отверстия диафрагмы, следующие:
- боли;
- признаки рефлюкса – обратного попадания содержимого желудка в пищевод.
Боль возникает:
при проникновении части желудка в грудную полость сдавливаются его нервные окончания;
- при рефлюксе, сопровождающем диафрагмальную грыжу, кислое содержимое желудка попадает в пищевод и раздражает его слизистую оболочку;
- из-за постоянного рефлюкса стенки пищевода растягиваются, при этом раздражаются их нервные окончания;
- реже боль возникает из-за спазм пищевода и фрагмента желудка, попавшего через пищеводное отверстие диафрагмы в грудную полость.
Характеристики боли при диафрагмальной грыже:
- по ощущению – тупая;
- по интенсивности – умеренная, больные в состоянии вытерпеть ее; сильные боли наблюдаются чрезвычайно редко;
- локализуется чаще всего за верхней третьей частью грудины;
- может распространяться вдоль пищевода;
- в ряде случаев отдает в спину и между лопатками;
- нарастает при попытке наклониться.
- В большинстве случаев боль появляется:
- после приема пищи (особенно обильной);
- во время или после физической нагрузки;
- во время кашля;
- при вздутии живота;
- в положении лежа.
Характерным является то, что такая боль исчезает после:
- отрыжки;
- рвоты (иногда больные с целью облегчения вызывают ее искусственно);
- глубокого вдоха;
- перехода в вертикальное положение;
- приема воды или щелочных растворов.
Признаки рефлюкса:
отрыжка – выход газов из желудка через рот, часто с частицами пищи;
- срыгивание – забрасывание небольшой порции пищи из желудка в пищевод, а оттуда в ротовую полость; фактически это рвота в минимальном ее проявлении;
- затруднение прохождения пищи по пищеводу;
- боль в момент проглатывания пищи;
- изжога;
- икота;
- жжение и болезненные ощущения в языке.
Отрыжка – самый распространенный признак рефлюкса. Ее характеристики при диафрагмальной грыже следующие:
- наблюдается практически сразу после еды;
- бывает очень выраженной, звучной;
- во время отрыжки во рту чувствуется кислый вкус (из-за кислого желудочного содержимого), нередко с горьковатым привкусом (из-за примеси желчи).
Срыгивание при диафрагмальной грыже имеет такие характеристики:
- чаще всего наблюдается после принятия пищи (особенно в положении лежа);
- в половине случаев может беспокоить ночью (так называемый симптом «мокрой ночной подушки»);
- наблюдается срыгивание пищей, а если повторно, через короткое время – кислым содержимым желудка;
- чаще всего срыгивается небольшой объем содержимого желудка – от 10 до 20 мл, но при обострении признаков диафрагмальной грыжи объем срыгиваемой пищи может быть больше в 2-3 раза.
Дисфагия развивается в результате нарушения проходимости по пищеводу, но это не постоянный признак диафрагмальной грыжи. Характеристики дисфагии:
- больной жалуется на неприятное давящее чувство за грудиной во время акта глотания – часто характеризует его «Словно кол стоит»;
- такое затруднение прохождения пищи по пищеводу вызывается приемом слишком горячей либо слишком холодной жидкости, приемом пищи в спешке или в стрессовой ситуации;
- наблюдается физиологический парадокс: при дисфагии твердая пища проходит по пищеводу хоть и с затруднениями, но намного легче и быстрее, чем жидкая или полужидкая.
Болевые ощущения за грудиной появляются только при наличии рефлюкса.
Изжога – это один из наиболее показательных признаков диафрагмальной грыжи. У части больных она является ведущим признаком диафрагмальной грыжи. Характеристики изжоги при грыже пищеводного отверстия диафрагмы:
- отмечается сразу же после еды;
- более выражена, если больной принял лежачее положение;
- очень часто возникает ночью, даже если после приема пищи прошло несколько часов;
- нередко по субъективному восприятию нестерпимая, больные говорят, что им легче переносить при грыже боль, чем изжогу.
Икота наблюдается у небольшого количества больных с диафрагмальной грыжей (по разным данным – от 3 до 7%). Но при отсутствии или скудности других симптомов она может натолкнуть на мысль о наличии грыжи. Икота объясняется тем, что грыжевое выпячивание раздражает диафрагмальный нерв, из-за чего начинаются хаотичные безудержные сокращения диафрагмы. Характеристики икоты при диафрагмальной грыже:
- провоцируется приемом пищи;
- проявляется в виде затянувшихся приступов длительностью в несколько часов, а в тяжелых случаях – и в несколько дней.
Жжение и боли в языке проявляются при выраженном рефлюксе – забросе кислого содержимого желудка в ротовую полость, что вызывает ожог слизистой оболочки языка. Такое содержимое может попадать также в гортань, вызывая охриплость голоса.
В большинстве случаев диафрагмальные грыжи проходят бессимптомно. В первую очередь это касается вариантов, когда в грудную полость проникает только фрагмент желудка (параэзофагальные грыжи). Скользящие грыжи клинически более показательны и в ряде случаев проявляются болью и признаками рефлюкса.
В то же время усложнения более характерны для параэзофагальных грыж.
Помимо того, что диафрагмальную грыжу могут выявить случайно, нередко ее диагностируют из-за наступивших осложнений. Разновидностей осложнений грыжи пищеводного отверстия диафрагмы много. Основные это:
- ущемление;
солярит;
- желудочно-кишечное кровотечение;
- язва пищевода;
- сужение и/или укорочение пищевода;
- прободение пищевода (образование сквозной дырки в стенке этого органа);
- смещение слизистой оболочки желудка в пищевод;
- хроническое воспаление (гастрит), а затем язва того фрагмента желудка, который из-за смещения часто оказывается в грудной полости;
- рефлекторные нарушения в работе сердца – так называемая рефлекторная стенокардия;
- анемия.
Ущемление – это самое сложное и опасное осложнение грыжи пищеводного отверстия диафрагмы. Оно происходит, когда орган брюшной полости, попав через пищеводное отверстие диафрагмы, не может соскользнуть обратно и сдавливается в грыжевом мешке, а также по окружности мешка из-за сокращения соединительнотканных элементов мембраны между отверстием и пищеводом. Признаки ущемления:
- усиление болевого синдрома;
- тошнота и многократная рвота с примесью крови;
- нарушения со стороны сердечно-сосудистой системы – выраженная одышка, ускоренное сердцебиение, резко сниженное артериальное давление, посинение кожных покровов больного;
- нижняя часть грудной клетки словно выбухает, отстает в дыхании;
- на рентгенограмме органы грудной клетки смещены в здоровую сторону.
Самый показательный признак ущемления диафрагмальной грыжи – боли. Их характеристика следующая:
- болевые ощущения резко нарастают, становятся интенсивными;
- в основном боли беспокоят в верхнем этаже живота, но могут ощущаться и в левом подреберье, а отдают в область между лопатками;
- по характеру боли сначала похожи на схватки, затем становятся постоянными;
- болевой синдром не снимается приемом пищи, воды или пребыванием в какой-либо позиции; в редких случаях боль немного утихает в положении больного на левом боку.
Солярит – это поражение солнечного сплетения. Само сплетение является клубком вегетативных нервных волокон, которые поражаются во многих случаях вторично, из-за каких-то других заболеваний – в данном случае из-за диафрагмальной грыжи. Признаки того, что диафрагмальная грыжа усложнилась соляритом:
- боли становятся более сильными, жгучими;
- болевые ощущения усиливаются, если надавить на область солнечного сплетения;
- ослабление болей происходит, если больной принимает коленно-локтевую позицию или наклоняется вперед.
Кровотечение рано или поздно усложняет диафрагмальную грыжу. Острым выраженным кровотечением страдает около 20% больных, скрытым – около 25%. Чаще всего причиной кровотечений при грыже пищеводного отверстия диафрагмы являются язвы и эрозии пищевода и желудка. Механизм такого кровотечения следующий:
- желудок или петля кишечника очень часто мигрируют из брюшной полости в грудную и назад;
- это провоцирует травматизацию сосудов, проходящих в слизистой и под ней;
- через некоторое время травматизация выливается в нарушение целостности стенок сосудов, начинается кровотечение.
Часто кровотечение, усложняющее диафрагмальную грыжу, провоцируется рвотой.
Признаки желудочно-кишечного кровотечения при диафрагмальной грыже:
- в рвотных массах проявляются прожилки крови;
- стул – темный, полужидкий;
- ухудшение общего состояния больного – слабость, апатия, вялость;
- ухудшение показателей красной крови.
При грыжах пищеводного отверстия диафрагмы анемия чаще всего развивается не из-за острых массивных кровотечений, а из-за постоянных скрытых. Это железодефицитная анемия.
Реже наступает анемия из-за того, что вследствие постоянных смещений в грудную полость атрофируется верхняя часть желудка, в которой вырабатывается витамин В12.
На внезапно появившуюся анемию у ранее не болеющего человека нужно обратить пристальное внимание, так как она может быть единственным признаком грыжи пищеводного отверстия диафрагмы (напомним, что такие грыжи часто бессимптомны). На самом деле она не внезапная, ее развитию предшествуют повторные скрытые кровотечения. Скрытые – значит, что видимых выделений крови из желудочно-кишечного тракта нет, кровь может только изменять кал (он становится полужидким и темным, как деготь – поэтому и фигурирует официально как «дегтеобразный кал»).
Проявления анемии, усложнившей диафрагмальную грыжу, довольно типичны для анемий в целом – это:
- общая слабость;
- частые головокружения;
- потемнение и «мушки» перед глазами;
- бледность кожных покровов и видимых слизистых оболочек.
Но на то, что данная анемия является железодефицитной и указывает на диафрагмальную грыжу при отсутствии других ее симптомов, свидетельствует так называемый синдром сидеропении, который включает:
- сухость кожных покровов;
- ломкость и пятнистость ногтей из-за нарушения их питания;
- извращение вкуса и обоняния.
Анемия подтверждается ухудшением анализа крови – низким содержанием:
Так как грыжа пищеводного отверстия диафрагмы в большинстве случаев проходит бессимптомно (по крайней мере неосложненная), важное значение в ранней диагностике этого заболевания имеют дополнительные методы обследования – в первую очередь инструментальные:
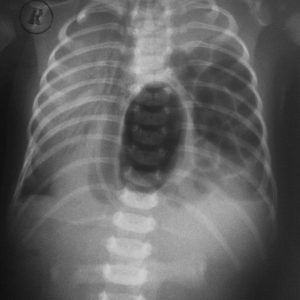
Больному дают выпить взвесь сульфата бария, который заполняет желудок, пищевод и позволяет определить их контуры на рентгенограмме. В частности, будет видно выпавшую в грудную полость часть желудка, форму, размеры и изгибы пищевода, а также расположение пищеводного отверстия диафрагмы, которое на рентгенологическом снимке проявляется в виде «зарубок» на контурах желудка.
Рентгенография с контрастом позволяет также выявить и уточнить детали при защемлении диафрагмальной грыжи – его определяют благодаря характерному «пузырю» с воздухом.
Фиброскопия – обследование с помощью зонда, оснащенного специальной оптикой, которая помогает увидеть желудочно-кишечный тракт изнутри и выявить его изменения, наступившие вследствие диафрагмальной грыжи:
- воспаление, эрозии, кровоточивость, язвы пищевода и желудка;
- укорочение пищевода, которое определяется благодаря выявлению уменьшения расстояния от клыков пациента до желудка (измеряется с помощью самого зонда).
Из-за образования диафрагмальной грыжи над диафрагмой определяется зона повышенного давления, которое и измеряют во время эзофагоманометрии. Расшифровка данных измерения поможет определить состояние пищеводного отверстия диафрагмы.
Лабораторные методы обследования особого значения в диагностике грыжи пищеводного отверстия диафрагмы не имеют. Анализ крови поможет выявить анемию и при отсутствии всяческих симптомов заподозрить скрытое кровотечение, которое может указать на наличие диафрагмальной грыжи.
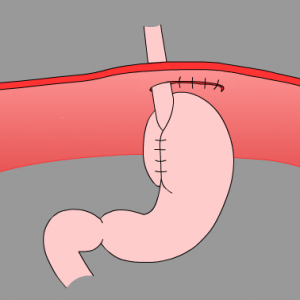
Если при повторном инструментальном исследовании наблюдается прогрессирование заболевания (увеличение диаметра пищеводного отверстия диафрагмы, увеличение времени пребывания структур живота в брюшной полости, возникновение жалоб), такую грыжу следует прооперировать, чтобы избежать риска ущемления. Цель операции – сузить расширенное пищеводное отверстие диафрагмы и укрепить его.
При ущемленной диафрагмальной грыже, если признаки не уменьшаются или даже нарастают, оперативное вмешательство проводится в экстренном порядке.
Чтобы предупредить возникновение диафрагмальной грыжи, следует устранить причины ее возникновения и провоцирующие факторы – в первую очередь болезни дыхательной системы с частым кашлем, заболевания ЖКТ с рвотами, метеоризмом, свободной жидкостью в брюшной полости. Часто диафрагмальная грыжа регрессирует после родов.
При правильном врачебном подходе прогноз благоприятный. Ущемления диафрагмальной грыжи со всеми вытекающими последствиями (в частности, некрозом ущемленного содержимого) случаются значительно реже, чем ущемления при других разновидностях грыж.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
10,852 просмотров всего, 1 просмотров сегодня
источник
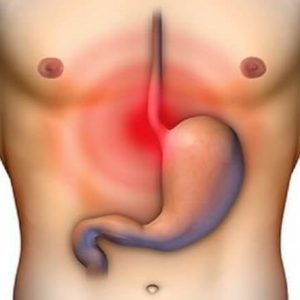
Диафрагма – основная дыхательная мышца человека. Если в ней возникает отверстие или истончение какого-то участка, и через него органы брюшной полости проникают или выпячиваются в грудную полость (реже – наоборот) – это диафрагмальная грыжа.
Нажмите на фото для увеличения
Данная грыжа опасна тем, что проникший в полость грудной клетки кишечник, желудок или пищевод сдавливает и мешает нормально работать сердцу и легким. Также такое положение органов плохо влияет на сами пищеварительные органы, т. к. они легко пережимаются в том сухожильном или мышечном кольце диафрагмы, через которое вышли.
Грыжа диафрагмы может быть острой и хронической. Хроническая грыжа может долгое время никак не беспокоить пациента. Далее возникают следующие симптомы (они же – признаки острой грыжи): боль в груди, изжога, отрыжка, затруднение дыхания, ощущение жжения за грудиной. Эти проявления болезни однозначно.
Диафрагмальная грыжа представлена в виде отверстия в диафрагме, сквозь которое органы из брюшной полости выпадают в грудную или наоборот. Опасность такой грыжи заключается в том, что выпавшие в грудную область органы мешают работе сердца и легких. Такое расположение оказывает негативное воздействие на органы пищеварительной системы, потому как они зажимаются в кольце диафрагмы.
Диафрагмальные грыжи врачи разделяют на хроническую и острую. Хроническая форма грыжи может длительное время протекать бессимптомно. Для острой формы заболевания характерны следующие симптомы:
изжога; болевые ощущения в груди; жжение; отрыжка и затрудненное дыхание.
Грыжа диафрагмы приносит значительные неудобства в жизнь человека и не позволяет вести активный образ жизни.
Причины развития заболевания зависят от вида течения грыжи. Врачи выделяют 2 вида грыжи
Диафрагмальная грыжа (грыжа пищеводного отверстия диафрагмы или хиатальная грыжа) — группа заболеваний, когда через естественное диафрагмальное отверстие или в результате повреждения или истончения диафрагмы органы брюшной полости частично проникают (втягиваются) в грудную клетку. Реже может происходить наоборот — проникновение органов из грудной клетки в брюшную полость. Опасность такого нарушения в том, что в месте проникновения органы пищевода сдавливаются диафрагмой. Кроме того, занимая часть объема грудной клетки, пищевод сдавливает легкие и сердце, мешая их нормальной работе.
Вся группа заболеваний делится на две большие категории — травматические и нетравматические. Первые, как понятно из названия, возникают в результате повреждений, полученных после падения с высоты, сдавливания брюшной полости и грудной клетки в результате автокатастроф и аварий. Зачастую повреждения диафрагмы сочетаются с.
Диафрагмальная грыжа возникает вследствие смещения части пищевода в грудную полость через отверстие диафрагмы. Частота встречаемости составляет 2% всех случае грыжи, диагностируется после рентгенологического исследования. В 5% случаев грыжа пищеводного отверстия диафрагмы обнаруживается, когда больные обращаются к врачу с жалобами на расстройства ЖКТ.
Чаще всего диафрагмальная грыжа проходит бессимптомно, однако у больных могут появляться признаки гастроэзофагеальной рефлюксной болезни, изжога, кислотный рефлекс, загрудинные боли.(Читайте также: Причины и симптомы изжоги, как избавиться от изжоги? )
Диафрагма разделяет грудную и брюшную полость, состоит из мышц, прикрепляется к позвоночному столбу и ребрам. Центральная часть практически полностью состоит из соединительной ткани, содержит мало мышечных волокон и в.
Вам всем лень для своего здоровья элементарно принимать отвар овса,принимать кисель Изотова,прополис,шрот расторопши,ромашку,тыквенное или облепиховое масло по 1 ч. ложке для пищевода,это всё самое элементарное
Тоже ни как не могла,как обеспечить себя витаминами,микро и макро элементами,ведь все фрукты и овощи,орехи для желудка из-за кислот,не возможно употреблять.И вот я нашла тут нашла совет спортивного питания,заказала и вот третий день принимаю спортивные витамины и через несколько недель напишу о пользе или о бесполезности.Альтернатива.
Для всех главное наладить и успокоить нервную,мозговую и сердечную систему.Почки,печень,селезенку и про печень не забывать.
У нашего организма в наше время резервов для восстановления нет,т.к. плохая экология,питание с ГМО,пестицидами,обезвоживания организма,паразиты и т.д..
Включайте в питание козье молоко,сыры,творог.
Очень прошу до операции поднять иммунитет,почистить организм,кишечник,подлечить.
Параэзофагеальная грыжа — это грыжа, при которой часть желудка, ее образующая, располагается рядом с пищеводом над диафрагмой. Анатомическая кардия находится под диафрагмой.
Среди всех грыж ПОД аксиальная встречается в 98,6-99,3 % случаев, из которых кардиальные — в 95,9%, кардиофундальные — в 2,3 % и субтотальные — в 0,4 % случаев. Параэзофагеальные грыжи и «врожденный короткий пищевод» составляют 0,4-1,4 % и 0,3 % случаев соответственно.
Пищеводное отверстие диафрагмы формируется в основном за счет правой внутренней ее ножки, которую образует круговая мышца Губарева. Диафрагмально-эзофагеальная связка фиксирует дистальную часть пищевода и препятствует выхождению кардиального отдела желудка в грудную полость при продольном сокращении органа. При этом связочный.
Диафрагмальная грыжа является рецидивирующим заболеванием, при котором диафрагма смещается в верхний желудочный отдел, кишечные петли, абдоминальный пищеводный отдел. Практически все грыжи протекают без симптомов. Диагноз можно подтвердить с помощью рентгеноскопии. Какие причины возникновения диафрагмальной грыжи? Возможно ли излечить диафрагмальную грыжу?
Точная причина грыжи диафрагмы неизвестна. Чаще всего заболевание развивается, если растягиваются фасциальные связки между щелью диафрагмы и пищеводом. Если грыжа является скользящей, гастроэзофагеальный переход и часть желудка находятся выше диафрагмы. В случае параэзофагеальной грыжи отверстие пищевода имеет нормальное положение, а часть желудка прилегает к пищеводу.
Статистические данные! Скользящий вид диафрагмы наблюдается у 40% больных. Для предотвращения осложнений важно своевременно диагностировать и лечить заболевание.
Диафрагма – это анатомическая перегородка, отделяющая брюшную полость от грудной полости. По периферии состоит из поперечнополосатых мышц, а в центре из соединительной ткани. Кроме этого диафрагма при сокращении участвует в дыхании, за счет увеличения объема грудной полости и расправления легких.
Диафрагмальная грыжа представляет собой дефект (отверстие или выпячивание) в диафрагме, через которое органы могут проникать из брюшной полости в грудную полость и наоборот. Встречается данное состояние довольно часто. Так у 7-8% пациентов с жалобами на боль в грудной клетке и изжогу при рентгенологическом исследовании выявляется диафрагмальная грыжа.
Причины появления диафрагмальной грыжи разнообразны и могут отличаться в зависимости от ее вида и локализации:
у новорожденных это генетические аномалии развития диафрагмы; у взрослых это состояния длительного повышения внутрибрюшного давления (кашель при хроническом бронхите.
Диафрагмальная грыжа — это патологическое смещение органов брюшной полости в вышележащие отделы через пищевое отверстие. В норме у здорового человека это не происходит. Смещению препятствуют связки, которые укрепляют пищевод. Диафрагмальные грыжи являются очень частой патологией. Чаще всего данным недугом страдают взрослые. Уровень заболеваемости увеличивается с возрастом. В группу риска входят люди старше 70 лет. У женщин эта патология развивается чаще, нежели у мужчин. Очень часто заболевание протекает в скрытой форме и обнаруживается случайно при проведении инструментального исследования. Нередко диафрагмальная грыжа ошибочно принимается за воспаление желудка или язвенную болезнь.
ОЛЬГА КИРОВЦЕВА: «Как просто вылечить гастрит в домашних условиях за 1 месяц. Проверенный способ — записывайте рецепт. » Читать далее >>
При данной патологии на фоне недостаточности.
источник
Болевой синдром в грудной клетке, преимущественно за грудиной, может возникать при диафрагмальной грыже. Последняя часто протекает бессимптомно, однако может симулировать стенокардию. В отличие от ИБС боли при грыже обычно появляются после приема пищи, в горизонтальном положении, а также в позах, вызывающих повышение внутрибрюшного давления (подтянутые к животу колени и т. п.).
Больная Ш., 52 года, жаловалась на периодические сжимающие боли в области сердца, иррадиирующие в левое плечо и лопатку. Больна 12 лет. Вначале боли появлялись только после ужина, в горизонтальном положении. Лечилась коронтином, интенкордином, но-шпой. Эффекта от лечения не отмечалось. В последние 2 года присоединились боли, возникающие после физической нагрузки. Купировались они нитроглицерином.
Объективно: состояние удовлетворительное, легкие без особенностей. Сердце: тоны приглушены, акцент II тона над аортой, пульс — 60 в минуту. АД — 110/70 мм рт. ст. Живот мягкий, печень не пальпируется. Общий анализ крови: эритроциты — 4 400 000, гемоглобин—14,9 г%, лейкоциты — 6000, СОЭ — 4 мм/ч, ACT —24—36 ед., АЛТ— 18—27 ед., общие липиды — 800 мг%, холестерин— 270 мг%, триглицериды — 83 мг%, β-липопротеины— 1280 мг%, IIA тип ГЛП. Содержание мочевой кислоты в плазме — 4,5 мг%, в эритроцитах — 9,5 мг%. ЭКГ: синусовая брадикардия, в отведении V4—5 снижен вольтаж зубца Т.
Диагностирована ИБС: стенокардия напряжения, атеросклероз коронарных артерий, атеросклеротический кардиосклероз, Н0- В связи с появлением болей в области сердца в покое при горизонтальном положении, особенно после приема пищи, обследован желудочно-кишечный тракт. Анализы желчи и желудочного сока без особенностей. Конкременты в желчном пузыре не выявлены. При рентгеноскопии желудка обнаружена параэзофагальная грыжа.
Таким образом, у больной с атеросклерозом коронарных артерий приступы болей в грудной клетке в покое при горизонтальном положении обусловливались скользящей грыжей пищеводного отверстия диафрагмы и перемещением кардиального отдела желудка в грудную полость. Это обстоятельство было причиной безуспешной коронаролитической терапии в первые годы заболевания.
Болевой синдром при стенокардии может быть очень слабым, иногда проявляется чувством неловкости, дискомфорта и т. д. Нечеткость локализации и характера болей является одной из типичных особенностей их. Боль обычно не связана с актом дыхания. Поэтому боль, возникающая в грудной клетке при дыхании, кашле, смехе, зевоте и других дыхательных движениях, скорее всего, не обусловлена стенокардией.
Наиболее важным диагностическим признаком стенокардии напряжения является возникновение болей при быстрой ходьбе, подъеме по лестнице или другом физическом напряжении. Иногда болевой приступ может отмечаться после еды, при вздутии живота. В этом случае отрыжка, прием соды или освобождение от сдавливающей одежды могут принести облегчение и одновременно быть причиной ошибочной диагностики. В то же время прием пищи может снимать приступ стенокардии. Основным фактором, способствующим возникновению болевого синдрома при этом, является гипогликемия.
При стенокардии напряжения болевой синдром, появившийся во время физической нагрузки, обычно прекращается в покое. Если во время ходьбы появились боли, достаточно остановиться, и болевой синдром уменьшится или прекратится. Коронаролитики типа нитроглицерина, как правило, быстро купируют болевой синдром. Для стенокардии напряжения характерно появление или усиление болевого синдрома в холодную ветреную погоду, когда приступы стенокардии возникают чаще, даже при меньшей физической нагрузке. Наиболее чувствительны к охлаждению передние поверхности предплечья, нос, грудь, живот. Отрицательное влияние на течение стенокардии оказывают и резкие перепады атмосферного давления, изменение ионного состава, влажности воздуха и т. д.
Патофизиологической основой приступов стенокардии является нарушение соотношения между потребностью мышцы сердца в кислороде и его поступлением через коронарные артерии к миокарду. Весьма важными критериями, отражающими такое соотношение, и, как следствие этого, в определенной степени показателями ишемии миокарда могут считаться частота сердечных сокращений, высота артериального давления и время изгнания крови из желудочков. При снижении температуры воздуха, особенно при охлаждении вышеуказанных участков тела, повышаются среднее артериальное давление и общее периферическое сопротивление, не отражаясь на частоте сердечных сокращений, минутном и ударном объеме сердца, венозном давлении. Следовательно, ведущим механизмом, обусловливающим возникновение приступов стенокардии при охлаждении, является повышение периферического сопротивления и артериального давления, что увеличивает потребность миокарда в кислороде. В то же время при сильном эмоциональном напряжении (возмущение, страх, гнев и т. п.) приступ стенокардии возникает на фоне существенного увеличения частоты сердечных сокращений, повышения систолического и диастолического давления. Механизм приступов стенокардии после приема пищи связан в основном с увеличением числа сердечных сокращений, а в некоторых случаях — с небольшим повышением артериального давления. Болевой синдром при этом обусловлен увеличением потребности миокарда в кислороде за счет повышения частоты сердечных сокращений при неизмененной доставке кислорода к сердечной мышце через коронарные артерии.
источник

Точная причина грыжи диафрагмы неизвестна. Чаще всего заболевание развивается, если растягиваются фасциальные связки между щелью диафрагмы и пищеводом. Если грыжа является скользящей, гастроэзофагеальный переход и часть желудка находятся выше диафрагмы. В случае параэзофагеальной грыжи отверстие пищевода имеет нормальное положение, а часть желудка прилегает к пищеводу.
Статистические данные! Скользящий вид диафрагмы наблюдается у 40% больных. Для предотвращения осложнений важно своевременно диагностировать и лечить заболевание.
Пищевод и отверстие диафрагмы соединяются с помощью тоненькой ткани, которая отделяет брюшную область от грудной. Чаще всего повышается давление в брюшной области, именно она подвержена растяжению.
Грыжу диафрагмы могут спровоцировать такие факторы:
- Повышенное внутрибрюшное давление.
- Слабая соединительно-тканая структура, которая должна укреплять пищевод в диафрагмальном отверстии.
- Дискинезия пищеварительного тракта.
Связочный аппарат и ткани пищеводного диафрагмального отверстия значительно ослабевают с возрастом. Чаще всего проблемы возникают у больных после 60 лет. В соединительной тканой структуре, которая должна укреплять пищеводное диафрагмальное отверстие, возникают дистрофические процессы, поэтому ткани становятся неэластичными и полностью атрофируются.
Диафрагмальная грыжа может появиться у нетренированного человека или у того, кто имеет врожденное заболевание – синдром Марфана, плоскостопие.
Чаще всего выпячивание протекает без симптомов, иногда может возникать боль в груди. Параэзофагеальный вид грыжи протекает без симптомов, но довольно часто осложняется именно этот вид – возникает ущемление, в результате может открыться желудочно-кишечное кровотечение.
Как показывает врачебная практика, диафрагмальную грыжу часто случайно обнаруживают на рентгене, после проведенной эндоскопии желудка, пищевода. При патологии может нарушаться сердечный ритм, тревожит сильная боль в сердца.
Неприятные ощущения возникают под ложечкой, редко могут отдавать в спину, между лопаток. Иногда боли являются опоясывающими, поэтому заболевание путают с панкреатитом. В некоторых ситуациях появляется сердечная боль, часто напоминает ту, которая развивается при инфаркте миокарда, стенокардии.
Боль при грыже является особенной :
- Возникает после приема пищи или физических нагрузок.
- Неприятные ощущения появляются при повышенном метеоризме, кашле, подъеме тяжелого.
- Легче становится после рвоты, отрыжки, когда человек вдыхает, меняется положение тела.
- Боль умеренная и тупая, редко может быть сильной.
- Неприятные ощущения могут усугубляться, когда человек наклоняется вперед.
- Сдавливаются сосудистые и нервные окончания кардии.
- Растягиваются пищеводные стенки в случае гастроэзофагеального рефлюкса.
- Развивается кардиологический спазм.
- Появляется пилороспазм.
Если присоединяются осложнения, боль может изменяться. В случае солярита возникают интенсивные, упорные, жгучие боли, которые увеличиваются, когда врач надавливает на солнечное сплетение.
В случае развития перивисцерита возникает ноющая, постоянная и тупая боль. Когда ущемляется грыжевой мешок появляется интенсивная загрудная боль, в некоторых ситуациях она может отдавать в область между лопатками.
Если своевременно не излечить диафрагмальную грыжу, все может закончиться язвой желудка, хроническим гастритом. Опасна грыжа, потому что часто является причиной развития анемии, кровотечения. Когда атрофируется фундальный желудочный отдел, может появиться В12 анемия.
Серьезным и опасным осложнением является ущемление грыжи пищеводного отдела. В данном случае очень важно обратить внимание на такие симптомы:
- Сильная схваткообразная боль в эпигастриальной области.
- Тошнота и рвота с кровью.
- Тахикардия, гипотония, одышка.
- Проблемы с дыханием.
Довольно часто последствием диафрагмальной грыжи является рефлюкс-эзофагит.
Врач терапевт проводит пальпацию, дополнительно расспрашивает пациента о его симптоматике. Чтобы уточнить диагноз проводится рентгеноконтрастное исследование. Для этого больной должен выпить контрастное вещество – бариевую взвесь. Обязательно выполняется эзофагогатродуоденоскопия.
Сначала при диафрагмальной грыже может быть назначена диета, при которой больной должен питаться дробно и часто. Также лечащий врач выписывает препараты, с помощью которых можно уменьшить выделение желудочной секреции и снизить кислотность. Пациенту, у которого диафрагмальная грыжа, нельзя:
- Носить тяжелое.
- Запрещено носить тугие пояса, бандажи, которые могут значительно повысить внутрибрюшное давление.
- В тяжелых случаях требуется немедленное оперативное вмешательство.
Таким образом, диафрагмальная грыжа опасна тем, что протекает без симптомов. Если ее своевременно не выявить, все может закончиться тяжелыми последствиями – заболеваниями желудочно-кишечного тракта, анемией, проблемами с сердцем. Лечение на ранней стадии заключается в приеме полезной пищи, в соблюдении щадящего режима. Операция проводится крайне редко, если пациенту становится хуже и образование приводит к тяжелым последствиям.
источник
Влияние грыжи диафрагмы на сердце. Грыжа диафрагмы: симптомы, причины возникновения, методы лечения, прогнозы
Чисто анатомически диафрагма является мышечной единицей, отвечающей за дыхание и являющейся его основой. Если в ней появляется отверстие либо один из участков становится слишком тонким, то органы могут попадать или выпячиваться в одну из полостей. Такое выпячивание носит название «диафрагмальная грыжа».
Коварна грыжа диафрагмы тем, что органы, попавшие в полость груди, мешают нормальной работе сердца и лёгких. Кроме того, органы пищеварения, попавшие в кольцо, могут быть зажаты, что вызовет их функциональную несостоятельность.
Прежде чем обсуждать признаки диафрагмальной грыжи, нужно разобраться с особенностями её возникновения. Диафрагма имеет в своей структуре две составляющие: сухожильную, находящуюся в центре, и мышечную, расположенную по окружности. Сквозь сухожильную часть проходит полая вена к сердцу, а через мышечную — пищевод.
Оба отверстия являются слабыми местами диафрагменного купола. Например, через пищеводное отверстие желудок и кишечник могут попасть в грудную полость. Вообще, пищевод, конечно же, имеет свой связочный аппарат, довольно серьёзный, но в случаях его ослабления возможны подобные происшествия.
Ещё одна особенность строение диафрагмы состоит в её разделении на грудинную, рёберную и поясничную части. В местах их соединения получаются незначительные по величине треугольные промежутки, они также могут стать воротами, в которые грыжа диафрагмы спокойно пройдет.
Существует две основные разновидности грыж:
- Травматические, возникающие в результате разного рода ранений и вмешательств оперативного характера.
- Нетравматические, появляющиеся без участия инородных факторов.
Диафрагмальные грыжи делятся ещё на два типа:
- Грыжи бывают истинными, если имеют в своей структуре грыжевой мешок. Он представляет собой плёнку брюшинного или плеврального происхождения, в которую заключены кишечник, желудок и т. д.
- Грыжи могут быть ложными, то есть без грыжевого мешка. Сами органы просто попадают в отверстия. Чаще всего образованию ложных грыж подвержены начальные отделы пищевода.
Что касается исключительно нетравматических грыж, то они могут быть:
- Врождёнными, то есть являющимися своеобразной патологией развития ребёнка.
- Невропатическими, появление которых обычно связано с нарушением нервной регуляции какого-либо участка диафрагмы, что приводит к его чрезмерной релаксации и истончению.
- Грыжами физиологических отверстий, о которых уже было сказано выше.
Диафрагмальная грыжа имеет разнообразные симптомы в зависимости от локализации. Но их нельзя назвать строго специфичными, они просто влияют на тактику дальнейшего лечения.

Предрасполагающие факторы служат условием, но никак не являются обязательными причинами недуга. К ним относятся:
- Травматические повреждения участка диафрагмы.
- Занятия видами спорта, подразумевающими поднятие тяжестей.
- Патологии соединительной ткани как врождённого, так и приобретённого характера, характеризующиеся её слабостью.
- Беременность, даже при самом благоприятном её течении.
- Длительные осложнённые роды.
- Патологии мышечного и связочного аппаратов.
- Возраст, превышающий 50 лет.
Если у пациента отмечен хоть один из данных факторов, появление грыжи вполне возможно.
Нельзя забывать и о провоцирующих факторах. Их действие может дать начало болезни. К ним относятся:
- Запоры и прочие задержки стула хронического характера.
- Употребление большого количества пищи, происходящее регулярно.
- Избыточная масса тела, ожирение различной классификационной категории.
- Разного рода патологии желудка и кишечника.
- Болезни органов дыхания, провоцирующие постоянный кашель.
- Употребление химикатов и спиртосодержащих жидкостей, которые могут вызвать ожоги и рубцовые изменения пищевода.
Как ни странно, симптомы и лечение грыжи диафрагмы напрямую зависят от её разновидности, а также от скорости её развития и степени ущемления.
Возникает внезапно, развивается быстро и стремительно. Основными её проявлениями служат:
- Боли в области груди, появляющиеся чаще всего при кашле.
- Изжога, которая значительно усиливается в положении лёжа, а также при наклонах тела. Зачастую она возникает, если принять горизонтальное положение сразу после еды.
- Нередким признаком служит отрыжка воздушными массами или кислым содержимым, появляющаяся даже во сне. Она может стать причиной развития воспалительных заболеваний бронхов и лёгких.
- Больные жалуются на трудность при глотании, при котором возникает ощущение, что в горле стоит комок, особенно это возможно при слишком быстром приёме пищи.
- Более чем у половины больных отмечаются вздутие живота и постоянный кашель.
- С полноценностью дыхания тоже возникают проблемы, больной чувствует нехватку воздуха.
- За грудиной возникает ощущение жжения, а после еды нередка тахикардия и «бульканье».

В ситуации с ущемленной грыжей всё обстоит несколько иначе:
- Пациента беспокоят безумные боли в половине груди, чаще слева.
- Аппетит снижен.
- Больного очень сильно тошнит.
- Живот вздут, газы не отходят.
- Изжога становится постоянной и мучительной.
Для постановки правильного диагноза одного лишь сбора жалоб и анамнеза недостаточно, ведь врачу нужно определить, какие органы и куда дислоцировались. Для уточнения этого обычно проводят три основных обследования.
Для диагностики диафрагмальной грыжи больному необходимо не принимать пищу 6 часов до рентгена, а непосредственно перед ним выпить барий. Пациента смотрят в скопическом режиме. Не делают одну «фотографию», а наблюдают за продвижением бария в режиме реального времени на экране монитора. Если есть подозрение, что грыжа ущемлена, никакого бария пациенту не дают, а после снимка транспортируют его в операционную.
Всем известная и не очень приятная процедура, в ходе которой больной глотает специальный шланг, оснащённый камерой. Осмотр необходимо производить строго натощак.
К сожалению, изолированно этим методом диагноз «грыжа» поставить нельзя, возможно лишь оценить, насколько повреждена слизистая пищевода и прочих органов, есть ли признаки кровотечения из сосудов органов ЖКТ. В ходе ФГДС при необходимости может быть проведена биопсия.
Такая процедура по-научному называется рh-метрия. Основана она на определении концентрации ионов водорода в пищеводе и желудке. Проводится с использованием специального зонда.

Ликвидировать диафрагмальную грыжу полностью можно только при помощи оперативного лечения. Сложность в том, что по прошествии времени она возникает вновь, а значит, операция показана только в самых тяжёлых и запущенных ситуациях.
Почти в 100% случаев врачи и пациенты предпочитают консервативное лечение, которое позволяет:
- снизить степень заброса содержимого из желудка в кишечник и обратно;
- уменьшить кислотность желудочного сока;
- лечить язву или гастрит;
- помочь перистальтике работать в правильном направлении;
Основой консервативного лечения является диета, включающая 6 основных правил:
- Нельзя употреблять в пищу много сладостей и продуктов, вызывающих брожение, которые могут спровоцировать выход желудка и других органов.
- Из рациона лучше убрать кислые продукты, провоцирующие развитие язв.
- Не следует злоупотреблять копчёностями, жареными и маринованными блюдами, так как они провоцируют выделение желудочного сока.
- Предпочтение нужно отдать еде, которая заставит органы работать, например, свёкле и черносливу.
- С изжогой помогут справиться щелочные минеральные воды.
- Порции еды должны быть маленькими, но питаться необходимо часто. Спасть сразу после еды ложиться нельзя.
Что касается медикаментозной терапии, то в ней используют несколько основных групп препаратов:
- Холинолитики, такие как Атропин и Платифиллин, способствующие значительному сокращению выработки желудочного сока.
- Спазмолитики по типу но-шпы, устраняющие повышенный тонус мышц и уменьшающие боль.
- Лекарства, уменьшающие выработку соляной кислоты, такие как Омез и Ранитидин.
- Средства, создающие защитную оболочку на желудке (по типу Де-Нола).
- Средства на основе алюминия и магния (например, Альмагель), нейтрализующие слишком высокую кислотность сока.
Комплексное применение данных средств и диеты от самой грыжи не избавит, но качество жизни улучшит значительно.
Что касается операций, то прибегают к трём основным методикам:
- Ушивание слабого места или отверстия с наложением сетки.
- Фиксация желудка после правильной его постановки.
- Подшивание желудка к пищеводу.
В любом случае методику и последовательность лечения диафрагмальной грыжи выбирает исключительно врач.
Грыжа диафрагмы — это довольно распространенная патология хронического характера, которой страдает примерно пять процентов взрослого населения. Диагностируют ее чаще всего у женщин после 60 лет, а также у беременных. В этой статье будут рассмотрены симптомы и лечение грыжи пищевого отверстия диафрагмы, а также причины ее образования.
Внутри грудной полости находится пищевод, а в брюшной — желудок. Их граница приходится на пищеводное отверстие диафрагмальной мышцы, где расположен клапан (сфинктер). В пищеводе среда нейтральная и основная его функция — это транзит пищи. В желудке — кислая, и его главное предназначение — это переваривание. В грудную полость проскальзывает часть желудка при возникновении грыжи диафрагмы пищевода.
Симптомы этого явления весьма неприятны и связаны с забросом в пищевод кислоты из желудка. Такое состояние обычно сопровождается воспалительным процессом в слизистой оболочке пищевода, т. е. эзофагитом.
Известно несколько факторов, способствующих ее образованию:
- Высокое давление в брюшине. Провокаторами такого состояния является кашель, лишний вес, длительный метеоризм или запор. В редких случаях образование грыжи связано с обструктивной болезнью легких, в результате которой появляется расширение легочной ткани, т. е. эмфизема. Все вышеперечисленные явления провоцируют увеличение брюшного давления.
- Слабый связочный аппарат, удерживающий пищевод в диафрагмальном отверстии. Изменение эластичности связок и невозможность выполнять свои функции по удержанию желудка и пищевода в нужном положении может быть на фоне патологий, связанных с недостаточностью соединительной ткани. В некоторых случаях такие изменения возникают с возрастом, и у индивида проявляются симптомы грыжи пищеводной диафрагмы.
- Нарушение моторики ЖКТ, которое в основном вызвано следующими аномалиями: гастрит с повышенной кислотностью, желчнокаменная болезнь, язвенное поражение желудка.
По механизму образования выделяют следующие виды:
- Скользящая, или ее еще называют аксиальной, осевой. В этом случае желудок, а точнее его фундальный и кардиальный отдел, а также часть пищевода, расположенная под диафрагмой, через аномально расширенное пищеводное отверстие диафрагмы перемещается вдоль своей оси в полость груди и далее, возвращается обратно. Такое явление наблюдается зачастую при смене положения индивида. Этот вид грыж диафрагмы диагностируется наиболее часто.
- Параэзофагеальная (врожденная) — желудок или его часть смещается относительно пищевода, который остается неподвижным, в грудную полость. Возникает это на стадии эмбрионального развития.
- Смешанная — объединяет два предыдущих варианта.
- Крупный дефект в диафрагме, при котором наблюдается выпадение нескольких органов брюшной полости.
Скользящие грыжи могут быть стационарными, т. е. неспособными вправляться при переходе индивида в вертикальное положение. Такое явление характерно для больших по размеру грыж.
Различают следующие степени осевых грыж в зависимости от смещаемого участка:
- первая — пищеводная;
- вторая — кардиальная;
- третья — кардиофундальная;
- четвертая — гигантская.
Параэзофагеальные грыжи бывают:
Клиника грыжи пищевода связана с попаданием в него кислотного содержимого из желудка и возникновением в грудной полости так называемого органа в виде участка кардии. Такое явление сопровождается следующими признаками:
- Болью в груди, которая по характеру давящая и жгучая. Ее легко перепутать с приступом стенокардии.
- Ощущением нехватки воздуха и даже удушьем.
- Хриплым голосом.
- Распиранием за грудиной и чувством дискомфорта, что спровоцировано поднятием желудка кверху.
- Кашлем, который в основном проявляется, когда индивид лежит.
- Мучительной и долгой изжогой, которая появляется как после еды, так и на голодный желудок. Провокаторами ее являются горячие и острые продукты.
- Отрыжкой, которая усугубляется при наклонах туловища. В некоторых случаях она доходит до попадания в ротовую полость содержимого желудка.
Многие симптомы грыжи пищевой диафрагмы неспецифичны, например кашель или загрудинная боль, что существенно затрудняет своевременную диагностику и маскирует заболевание. Давящее болевое ощущение за грудиной требует исключения такого патологического состояния, как приступ стенокардии. Поэтому пациенту всегда назначают ЭКГ. В большинстве случаев осиплость голоса и кашель присутствует при грыже пищевода. Причина этого явления кроется в забросе кислоты в гортаноглотку и на голосовые связки. В результате появляются признаки в виде покашливания и сухого навязчивого кашля, сходные с такими заболеваниями, как ларингит, фарингит или трахеит. Кроме того, симптомы грыжи пищеводного отдела диафрагмы аналогичны эзофагиту, язвенному поражению желудка.
Причинами болезни являются врожденные (природные) и приобретенные факторы. Из последних следует выделить:
- увеличенное брюшное давление;
- возрастные изменения диафрагмы;
- холецистит, язвенные поражения и сильные сокращения пищевода;
- расслабление или травма нервной ткани диафрагмы.
К врожденным факторам относится:
- несвоевременное заращение диафрагмы;
- недостаточно быстрое опускание желудка в эмбриональный период;
- недоразвитие мышц диафрагмальных ножек и расширенное пищеводное отверстие.
Кроме того, спровоцировать симптомы грыжи диафрагмы может ожирение, беременность, болезни желудка, которые повышают давление в брюшине.
Болевой синдром в области желудка и изжога — это самые характерные симптомы недуга. При осевой грыже в грудную полость перемещается верхняя часть желудка через диафрагмальное отверстие, а далее возвращается в исходное положение. На практике признаки слабовыраженные и обнаруживается грыжа совершенно случайно, например при рентгенографии. Главные симптомы скользящей грыжи пищеводного отверстия диафрагмы следующие:
- При наклоне туловища появляется боль жгучего характера в подложечной области, а также за грудиной.
- Поступление пищи в ротовую полость и пищевод при отсутствии рвоты.
- Сильная изжога, особенно после еды и при принятии индивидом горизонтального положения.
- Из-за проникновения в дыхательные пути кислого содержимого из желудка у пациентов регистрируются частые недуги верхних дыхательных путей в виде бронхитов, трахеитов.
- Рефлекторное нарушение глотания даже в период употребления жидкой пищи. Далее, при воспалении слизистой пищевода, пищевой комок проходит через нее с большим трудом.
В редких случаях наблюдается увеличение давления и слюноотделения.
В большинстве своем все симптомы грыжи диафрагмы возрастают вследствие физической активности, а особенно с поднятием тяжестей, в результате которой повышается давление на диафрагму снизу. Наиболее опасными признаны нагрузки после употребления пищи, так как в этот период желудок также оказывает давление на диафрагму. Дать толчок к возникновению признаков грыжи в течение тридцати минут после еды можно, сделав следующие действия:
- резко наклонить туловище вперед;
- принять лежачее положение.
Связано это с тем, что вышеперечисленным процессам сопутствует переход части переполненного желудка в грудную полость. При первых симптомах грыжи диафрагмы следует обратиться к доктору для обследования и последующего лечения.
Диагностирование проводят, используя инструментальные методы. Эзофагогастродуоденоскопия помогает выявить кардиальный участок желудка. Рентгенография делается в несколько этапов:
- Первый — органов брюшной полости. Выявляют расположение желудка, диафрагмы и тень пищевода.
- Второй — пищевода и желудка с использованием контрастного вещества. Проверяют скорость опорожнения желудка и анализируют прохождение по пищеварительной трубке контраста.
- Третий — снимки делают, когда индивид находится в горизонтальном положении.
- Четвертый — в вертикальном положении больного исследуют на наличие или отсутствие контрастного вещества в пищеводе, а также выявляют месторасположение пузыря желудка.
Для оценки сократительной активности пищевода используют эзофагеальную манометрию.
Для диагностики скользящей грыжи применяют следующие методы:
- рентген;
- pH-метрия пищеводная;
- эндоскопия;
- гастроскопия;
- зондирование пищевода;
- исследование пищеводно-желудочного перехода.
Грыжу диафрагмы невозможно увидеть, используя ФГДС и УЗИ. В редких случаях ее обнаруживают, делая МРТ.
Для лечения таких грыж используется консервативная терапия, включающая в себя:
- Диетическое питание. Лечение симптомов грыжи диафрагмы пищевода подразумевает прием полужидкой пищи. Причем запрещается есть перед сном, а также принимать горизонтальное положение после еды. Отварные, тушеные, паровые блюда, приготовленные из диетических сортов мяса и рыбы, круп, овощей и фруктов, составляют основу питания. Одна порция не должна быть больше 250 грамм. Следует исключить из рациона пищу, стимулирующую раздражение слизистой оболочки и производство пищеварительного сока, т. е. копченые, жареные, острые и жирные блюда.
- Изменение ритма жизни. При лечении симптомов грыжи пищеводного отверстия диафрагмы индивиду надо полностью исключить табакокурение и употребление спиртосодержащих напитков, а также снизить физическую активность. Противопоказаны все спортивные занятия, увеличивающие давление в брюшине. Полноценный дневной и ночной отдых обязателен.
- Фармакотерапия. Рекомендованы следующие группы медикаментов: уменьшающие кислотность — «Маалокс», «Гастал»; обезболивающие и спазмолитики — «Но-шпа»; подавляющие образование соляной кислоты — «Омепразол»; устраняющие изжогу и отрыжку — «Мотилиум».
При наличии небольшой грыжи пищеводного отверстия диафрагмы лечение симптомов состоит из нескольких этапов:
- дробное питание;
- лечебная диета;
- профилактика и лечение запоров;
- применение медикаментов, уменьшающих выработку желудочной секреции.
В этом случае доктора рекомендуют медикаменты, восстанавливающие моторику желудка и пищевода, понижающие секреторную активность, антигистаминные, а также антацидные препараты, которые купируют и симптомы грыжи пищеводного отдела диафрагмы. Лечение начинается сразу после установки диагноза. Широко назначаемые лекарственные средства:
Дозировку и кратность приема подбирает лечащий доктор.
Оперативное лечение симптомов грыжи пищеводного отверстия диафрагмы — это самый эффективный метод в связи с возможностью ее ущемления. Способы удаления:
- Трансторакальный доступ в седьмом-восьмом межреберном пространстве показан при левосторонних грыжах диафрагмы.
- Верхняя используется при парастернальных грыжах.
- При локализации с правой стороны операцию проводят через трансторакальный доступ в четвертом межреберном пространстве.
Все хирургические вмешательства включают в себя такие цели, как сформировать антирефлюксный барьер и убрать грыжевые ворота. Используются полостные и лапароскопические методы. Последний способ наиболее безопасен, имеет короткие сроки госпитализации. При выявлении как показаний, так и противопоказаний к оперативному лечению грыжи диафрагмы, симптомы и их выраженность, а также наличие сопутствующих заболеваний также учитывается. Например, не проводится операция при циррозе печени, тяжелой онкологической патологии, проблемах с сердцем или при декомпенсированном сахарном диабете. После хирургического вмешательства и соблюдения рекомендаций доктора в период реабилитации большинство индивидов отмечают улучшение качества жизни.
Это в первую очередь связано с исчезновением таких регулярных симптомов грыжи диафрагмы, как отрыжка и изжога. В дальнейшем пациент обязан выполнять все рекомендации врача, которые заключаются в изменении образа жизни, правильном диетическом питании, сокращении физической нагрузки и приеме некоторых медикаментов. Прогноз недуга благоприятный при условии его своевременного выявления, качественной терапии и соблюдения определенной диеты.
Для получения хороших результатов важно совмещать лечение симптомов грыжи диафрагмы и диету, соблюдение которой положительно сказывается на самочувствии больного. В рацион следует включить:
- яйца;
- сушеный хлеб;
- творог;
- каши;
- сметану;
- кисломолочную продукцию;
- макароны;
- овощи отварные или приготовленные на пару;
- рыбу и мясо нежирных сортов;
- картофель запеченный;
- куриный и говяжий бульон;
- хурму;
- сухофрукты;
- бананы;
- ягоды (смородину, клубнику и чернику);
- минеральную воду без газов.
Еду готовят на пару или тушат, запекают. Запрещена соленая, копченая, жирная, жареная и грубая пища с добавлением различных соусов, перца, лука, чеснока и приправ. Есть надо маленькими порциями не менее шести раз в сутки. Фрукты очищают от кожуры и перетирают на мелкой терке. Одна чайная ложка меда в день поможет справиться с изжогой. Употребление большого количества жидкости в сутки (два-три литра), в том числе и компотов, поможет уберечься от запоров.
От нижеперечисленных продуктов следует отказаться:
- кислые сорта ягод и фруктов: апельсины, клюква, гранат, вишня, лимоны и др.;
- шоколад;
- соки;
- молоко;
- крепкий чай;
- хлеб черный и с отрубями;
- кофе;
- газированные и спиртосодержащие напитки;
- сушки, печенье.
Не рекомендуется прием твердой пищи. Употребление капусты, бобовых культур и свежих хлебобулочных изделий желательно ограничить. Трава мелиссы и мяты способна вызвать обострение грыжи, так как способствует ослаблению сфинктера. Поэтому от принятия их следует отказаться.
На первом месте среди последствий этой патологии стоит рефлюкс-эзофагит. Он имеет несколько степеней тяжести и проявляется следующими переменами:
А также приобретенным укорочением пищевода и/или воспалительно-рубцовым сужением просвета. Нижеперечисленные аномальные состояния встречаются редко:
- перфорация пищевода;
- кровотечение пищеводно-желудочное или пищеводное острое и хроническое;
- ущемление характерно только для параэзофагеальных грыж;
- стенокардия рефлекторная;
- внедрение пищевода в грыжевую часть;
- и другие.
Соблюдение нижеперечисленных советов поможет снизить риск обострений и уменьшить выраженность симптомов грыжи пищевого отверстия диафрагмы:
- При этом заболевании не рекомендуется прием следующих медикаментов: «Диклофенак», «Ацетилсалициловая кислота», «Нифедипин», «Дилтиазем», так как они провоцируют расслабление сфинктера и усугубляют признаки недуга.
- Необходимо своевременно лечить такие патологические состояния, как метеоризм, кашель, запоры. Кроме того, обязательно надо снизить избыточную массу тела. Выполнение этих рекомендаций уменьшит внутрибрюшное давление, а соответственно, и частоту обострений основного заболевания.
- После еды около двух часов нельзя принимать полулежачее или лежачее положение.
- Не поднимать тяжелые вещи. В период ремиссии разрешается переносить незначительный вес. Однако делать это следует через час после или перед едой.
- Обуваться надо, сидя на табурете или стуле с использованием подставки для ног.
- Исключить любые наклоны. Мыть полы только шваброй.
- Кровать для сна должна быть с приподнятым изголовьем.
Профилактические мероприятия и лечение симптомов грыжи диафрагмы позволят снизить риск серьезных последствий и вероятность проведения в будущем хирургического вмешательства. Операция показана при кровотечениях и на поздних стадиях осевой грыжи.
Диафрагма — это большая и широкая мышца, отделяющая грудную полость от полости брюшной. Она как бы «натянута» между грудиной, ребрами и поясничными позвонками, к которым и прикреплена. Формирование грыжи пищевого отверстия происходит по причине его ослабления, в результате которого части расположенных ниже органов проникают в верхнюю (грудную) полость.
В большинстве случаев небольшие грыжи пищеводного отверстия диафрагмы не вызывают проблем. Если грыжа большая, желудочное содержимое забрасывается обратно в пищевод, что приводит к появлению изжоги, отрыжки, а также дисфагии и боли в груди.
Грыжа пищеводного отверстия диафрагмы (сокращенно ГПОД) диагностируется примерно у 5% взрослых. Больше половины случаев приходятся на пожилой возраст – старше 55 лет, что обусловлено возрастными изменениями – в частности, естественным процессом ослабления связочного аппарата.
Чаще всего диафрагмальная грыжа развивается вследствие того, что ткани, задача которых ограничивать пищеводное отверстие диафрагмы, становятся гораздо более эластичными, чем это необходимо. Многие даже не знают о том, что возможна подобная грыжа. А между тем это достаточно серьезная проблема, требующая квалифицированной медицинской помощи.
- Травмы живота и груди;
- Повышение внутрибрюшного давления;
- Приступы длительного кашля (астма, хронический бронхит);
- Заболевания соединительной ткани: синдром Марфана, системная склеродермия, системная красная волчанка, дерматомиозит;
- Астеническое телосложение;
Параэзофагеальная грыжа может носить врожденный или приобретенный характер. Грыжа пищеводного отверстия диафрагмы у детей, как правило, связана с эмбриональным пороком — укорочением пищевода и требует хирургического вмешательства уже в раннем возрасте.
В группе риска состоят те, кто имеет следующие болезни:
- Варикозное расширение вен
- Ожирение.
Также к развитию грыжи пищеводного отверстия диафрагмы предрасполагает нарушение моторики пищеварительного тракта при гипермоторных дискинезиях пищевода, сопутствующих язвенной болезни двенадцатиперстной кишки и желудка, хроническому гастродуодениту, хроническому панкреатиту, калькулезному холециститу.
ГПОД — это хроническое заболевание, поражающее пищеварительную систему, которое находится на 3 месте среди других болезней, таких как и двенадцатиперстной кишки, хронического холецистита. Грыжа пищеводного отверстия диафрагмы — это патология, при которой желудок скользит вверх к пищеводу.
- признаком диафрагмальной грыжи служит болевой синдром, который обычно локализуется в эпигастрии, распространяется по ходу пищевода или иррадиирует в межлопаточную область и спину
- загрудинная боль может по ошибке в диагностике привести пациента к кардиологу;
- боль может возникать после приема пищи или физического напряжения, при кишечном и после глубокого вдоха;
- изжога, жжение в горле, икота, приступы тошноты, позывы к рвоте, охриплость;
- цианоз, рвота с кровью говорят об ущемлении грыжи;
- в отдельных случаях может повышаться артериальное давление.
- ночью отмечаются сильные приступы кашля, сопровождающиеся удушьем, повышенное слюноотделение.
Причинами возникновения болей при грыже диафрагмы являются сдавливание нервов и сосудов желудка при выходе его кардиальной части в грудную полость, воздействие кислотного содержимого кишечника и желудка на слизистую пищевода и растяжение его стенок.
Болевые ощущения при грыже пищеводного отдела можно дифференцировать, основываясь на следующих признаках:
- боли появляются в основном после приема пищи, физической нагрузки, в горизонтальном положении, при повышенном газообразовании;
- они смягчаются или исчезают после глубокого вдоха, отрыжки, приема воды, смены позы;
- боль усиливается в результате наклона вперед.
- Иногда боль может носить опоясывающий характер, напоминая панкреатит.
Типичными симптомами грыжи пищеводного отдела диафрагмы являются также:
- икота;
- изжога;
- болевые ощущения в языке, чувство жжения;
- появление охриплости голоса.
Сразу обратитесь в скорую помощь если:
- вы чувствуете тошноту
- у вас была рвота
- вы не можете опорожнить кишечник или выпустить газы.
Различают такие основные типы грыж: скользящая пищевая грыжа (аксинальная) и фиксированная (параэзофагеальная) грыжа.
Аксиальной хиатальной грыжей называют выпячивание органов, расположенных ниже диафрагмы, через естественное отверстие. В подавляющем большинстве случаев (примерно 90%) грыжи диафрагмы являются аксиальными, или скользящими.
При скользящей (осевой, аксиальной) грыже отмечается свободное проникновение абдоминальной части пищевода, кардии и дна желудка через пищеводное отверстие диафрагмы в грудную полость и самостоятельный возврат (при смене положения тела) обратно в брюшную полость.
Аксиальная хиатальная грыжа начинает развиваться при пониженной эластичности мышечных соединительных тканей, ослаблении их связок. В зависимости от смещаемого участка могут быть кардиальными, кардиофундальными, субтотальными или тотальножелудочными.
Для аксиальной грыжи под пищеводом характерна различная этиология. Выделяют следующие этиологические факторы:
- Нарушение моторики органов пищеварительной системы
- Слабость связочного аппарата и других соединительнотканных элементов
- Высокое давление в брюшной полости
- Наличие хронической патологии желудка, печени Болезни респираторного тракта, сопровождающиеся интенсивным кашлем.
Среди всех заболеваний пищеварительной системы данная патология стоит на третьем месте, составляя серьезную «конкуренцию» таким патологическим состояниям, как язвенная болезнь желудка и .
Фиксированная (параэзофагеальныая) грыжа пищеводного отверстия диафрагмы встречается не так часто. В данном случае часть желудка выталкивается через диафрагму и остается там. Как правило, подобные грыжи не считаются серьезным заболеванием. Однако, существует риск того, что приток крови к желудку может быть заблокирован, что может привести к серьезным повреждениям и нуждается в неотложной медицинской помощи.
У пациентов с фиксированной грыжей может отмечаться такой симптом как отрыжка. Она появляется в результате попадания воздуха в отдел пищевода. Иногда он попадает туда с примесью желчи или желудочного сока. В таком случае отрыжка будет иметь характерные привкус и запах.
Достаточно часто больные с параэзофагеальной грыжей жалуются на интенсивную боль в области сердца. Это неудивительно, ведь та боль в грудном отделе, которую они ощущают, действительно имитирует сердечную.
Важно помнить, что ранняя диагностика заболевания поможет избежать осложнений, а лечение будет более эффективным. На первых стадиях можно обойтись и без хирургического вмешательства.
- При первой, самой легкой степени, в грудную полость поднимается отдел пищевода, который в норме находится в брюшной полости (абдоминальный). Размеры отверстия при этом не позволяют желудку подняться вверх, он остается на месте;
- При второй степени в грудной полости располагается абдоминальный отдел пищевода, а непосредственно в области пищеводного отверстия диафрагмы — уже часть желудка;
- ГПОД 3 степени — значительная часть желудка, иногда вплоть до его привратника, переходящего в 12-перстную кишку, перемещается в грудную полость.
Осложнения, которые могут возникнуть при ГПОД:
- Грыжа пищеводного отверстия диафрагмы может осложниться развитием желудочно-кишечного кровотечения. Причиной кровотечений являются пептические язвы, эрозии пищевода и желудка.
- Еще одним возможным, но редким осложнением хиатальной грыжи является ее ущемление и перфорация стенки желудка.
- Анемия является нередкое осложнение грыжи пищеводного отверстия диафрагмы.
- является закономерным и частым осложнением ГПОД.
Остальные осложнения грыжи пищеводного отверстия диафрагмы — ретроградный пролапс слизистой оболочки желудка в пищевод, инвагинация пищевода в грыжевую часть наблюдаются редко и диагностируются при рентгеноскопии и эндоскопии пищевода и желудка.
Совершенно очевидно, что в перечисленных ситуациях осложнений грыжи пищеводного отверстия диафрагмы центральной целью является лечение основного заболевания.
Чтобы поставить диагноз при грыже пищеводного отверстия диафрагмы, необходимо подробно описать свои жалобы врачу, пройти ряд обследований. Так как такое заболевание порой протекает бессимптомно, обнаружить грыжу удается при случайном обследовании по поводу других жалоб.
Диагноз грыжи пищеводного отверстия диафрагмы ставят на основании специфических жалоб и данных инструментальных методов исследования.
- К ним относят рентгенологическое исследование с контрастированием, эндоскопическое исследование и манометрию, позволяющую измерить давление в разных отделах пищевода.
- Дополнительно назначают общий анализ крови для исключения потенциального осложнения грыжи – желудочно-кишечного кровотечения.
- Когда в придачу к грыже диафрагмы у пациента имеется желчнокаменная болезнь, ему необходимо пройти ультразвуковой исследование брюшной полости.
- Поскольку диафрагмальная грыжа часто сопровождается симптомами, схожими с признаками сердечных заболеваний, дополнительно придется сделать электрокардиографию.
В любом случае, исследования назначаются индивидуально с учетом особенностей организма пациента и собранного анамнеза.
Лечение диафрагмальной грыжи начинают с консервативных мероприятий. Поскольку в клинике грыж пищеводного отверстия диафрагмы на первый план выходят симптомы гастроэзофагеального рефлюкса, консервативное лечение направлено главным образом на их устранение.
Исходя из патогенетических механизмов и клинических симптомов пищеводного отверстия диафрагмы, можно сформулировать следующие основные задачи ее консервативного лечения:
- снижение агрессивных свойств желудочного сока и, прежде всего, содержания r iici соляной кислоты:
- предотвращение и ограничение желудочно-пищеводного рефлюкса;
- локальное лекарственное воздействие на воспаленную слизистую оболочку пищевода, грыжевой части желудка,
- уменьшение или устранение пищеводной и желудочной :
- предупреждение и ограничение травматизации в грыжевых воротах абдоминального отрезка пищевода и пролабирующей части желудка.
Врач может прописать вам следующие лекарственные средства:
- антациды для нейтрализации желудочной кислоты
- блокаторы H2-гистаминовых рецепторов, которые снижают выработку кислоты
- ингибиторы протонной помпы (ИПП) — антисекреторные лекарственные препараты для лечения кислотозависимых заболеваний желудка.
- Лекарства – ингибиторы протонной помпы и блокаторы гистаминов (омез, омепразол, гастразол, ранитидин, пантопразол).
- Прокинетики для улучшения состояния слизистой желудка, пищевода, оптимизации их моторики, избавления от тошноты, боли (мотилак, мотилиум, метоклопрамид, ганатон, итомед, тримебутин).
- Витамины группы В с целью ускорения регенерации тканей желудка.
Как правило, лечение грыжи диафрагмы на 99% идентично тактике лечения рефлюкс-эзофагита. На самом деле все действия направлены исключительно на устранение симптоматики. Пациент может принимать назначенные врачом препараты, соблюдать специальную диету, и придерживаться всех предписаний доктора.
В настоящее время операция является единственным радикальным и самым эффективным способом лечения грыжи пищеводного отверстия диафрагмы. Она показана и при отсутствии результата от проведенной лекарственной терапии.
Операция на диафрагме при грыжах пищеводного отверстия обычно плановые, проводятся после тщательного обследования и подготовки. Не очень часто выполняются экстренные операции при осложненных грыжах (ущемление, прободение или кровотечение из сдавленного органа).
Операции при ГПОД проводятся разным путем. Набирает популярность фундопликация по Ниссену. При такой операции из части стенки желудка делается манжет, который фиксируется вокруг отверстия, где произошло расширение диафрагмы.
Врачи оперируют двумя способами, такими как:
- удаление открытым, полостным разрезом живота;
- лапароскопия с нескольких небольшими разрезами и применением эндоскопа с камерой и оптикой.
Противопоказания для операции:
- Острые инфекционные заболевания.
- Обострения хронических болезней.
- Заболевания сердца в стадии декомпенсации.
- Тяжелые заболевания легких с дыхательной недостаточностью.
- Некомпенсированный сахарный диабет.
- Заболевания крови с нарушением свертывания.
- Почечная и печеночная недостаточность.
- Беременность.
- Онкологические заболевания.
- Недавно перенесенные полостные операции.
В послеоперационном периоде назначаются антибиотики, обезболивающие препараты, при нарушении моторики желудочно-кишечного тракта – прокинетики (церукал, мотилиум). Швы снимаются на 7-е сутки, после чего пациент выписывается из стационара под наблюдение гастроэнтеролога.
В первые месяцы необходимо значительно снизить физическую нагрузку, связанную с активными движениями корпусом.
Наиболее часто возникающими осложнениями после операции по удалению грыжи отверстия пищевода являются:
- рецидив болезни;
- соскальзывание манжетки;
- чувство дискомфорта в грудной области;
- боль;
- затрудненное глотание;
- воспалительные процессы;
- расхождение швов.
Диета после операции должна быть жидкая — потребуется соблюдать примерно от 3 до 5 дней. Прозрачные жидкости состоят из бульона, воды или сока. Если после 3-5 дней жидкости хорошо переносится, диета будут переходит в мягкую диету.
Мягкая диета состоит из продуктов, которые легко жевать и глотать такие как продукты питания смягчен приготовления пищи или пюре, консервированные или приготовленные мягкие фрукты и овощи, или нежным мясом, рыбой и птицей. Если мягкая диета переносится в течение трех недель, а затем можно перейти на обычную диету.
Принимать пищу нужно маленькими порциями. В день должно быть 4–5 приемов пищи. После еды нежелательно отдыхать в положении лежа. Лучше посидеть или даже походить. Движение простимулирует скорейший проход пищи из желудка в другие отделы пищеварительной системы.
Диета при грыже пищевода и меню предполагают введение в рацион:
- вчерашних хлебо-булочных изделий из пшеничной муки;
- слизистых крупяных супов;
- кисло-молочной кухни;
- каш, макаронных изделий;
- мяса, рыбы, отваренных, запеченных, пропаренных;
- масла растительного и животного происхождения.
Запрещается использовать приправы и сахар в блюдах для больных грыжей диафрагмального отверстия, так как это провоцирует повышенную кислотность желудочного сока и создает риски для травматизации пищевода.
Необходимо придерживаться диетического режима питания, а именно:
- принимать пищу 5-6 раз на день мелкими порциями;
- после еды на протяжении 1 часа не ложиться на кровать;
- ужин должен быть за 2-3 часа до сна;
- можно употреблять в пищу перетертые фрукты и овощи, вареное мясо и рыбу, каши, кисели, овощные супы;
- перед едой выпивать 1 столовую ложку подсолнечного или оливкового масла;
- запрещено принимать жаренную, жирную, соленую пищу;
- воспрещается курение.
При диафрагмальной грыже лечение травами на фоне традиционной терапии позволяет улучшить состояние пациента в целом и убрать симптоматику. Описанные ниже рецепты ускоряют секрецию желудочного сока, заставляют пищу быстрее передвигаться по пищеводу, а также устраняют причины запора.
Простое средство – козье молоко, которое следует пить теплым дважды в сутки после еды. Разовое количество составляет 0,5 стакана.
- Лечение проводят, применяя отвар коры осины – берут большую ложку сырья и заваривают 200 мл кипящей воды, настаивают и фильтруют. Выпивают по 2 большие ложки до 5 раз в сутки перед едой.
- Также можно использовать ветки молодой осины и вишни. Их нужно залить литром кипятка и варить на медленном огне в течение получаса. Далее дать остыть и принимать по полстакана.
- Не менее эффективным, по мнению народных целителей, является и самый обычный мятный чай. Для его приготовления просто добавьте в кипяток несколько просушенных листьев растения, можете добавить сахара по вкусу (хотя по возможности лучше воздержаться). Пейте в течение дня маленькими глотками и вскоре вы забудете, что вас мучали боли и изжога.
- Можно смешать в равных долях семя льна, анисовые плоды, корни алтея и горечавки, пажитник. Компоненты измельчают, смешивают, трижды в сутки принимают по маленькой ложке порошка. Его допустимо смешивать с медом.
- Отвар ромашки – хорошее средство при любых проявлениях диафрагмальной грыжи. Она не просто успокаивает желудок, но и помогает улучшить пищеварение. Отличное средство, которое смело можно назвать панацеей от всех бед.
- Чай с календулой так же эффективен. Его можно заваривать вместе с ромашкой. Этот чай нужно пить не более четырех раз в день, обязательно не ранее, чем через час после еды.
Людям у которых имеется данное заболевание, рекомендуется соблюдать следующие рекомендации:
- Больным нужно в обязательно порядке соблюдать специальную диету, которая исключает продукты, вызывающие раздражение кишечника;
- Пищу принимать дробными порциями каждые несколько часов;
- Избегать наклонов туловища вперед, резких перемен положения тела – это может вызвать боли в области грудины и изжогу;
- Больным не следует поднимать тяжести более 5-б кг
- Нельзя туго затягивать пояс, носить переживающую живот одежду – это создает дополнительное давление в брюшной полости;
- Избегать тяжелых физических нагрузок, но при этом регулярно выполнять упражнения лечебной физкультуры, укрепляющие мышечный корсет и восстанавливающие тонус диафрагмы;
- Рекомендуется последний раз есть не позже, чем за 2,5-3 ч до отхода ко сну;
- Нормализовать стул – запоры и диарея повышают внутрибрюшное давление и способствуют образованию грыжи пищеводного отверстия.
- До и после приема пищи рекомендуется выпивать по чайной ложке нерафинированного растительного масла;
Помимо основных мер предупреждения гастроэнтерологических болезней (здоровый образ жизни, исключение стрессов, правильное питание) необходимо укреплять мышечную стенку брюшины – заниматься спортом, лечебной гимнастикой, качать пресс. Пациенты с диагностированной грыжей пищеводного отверстия диафрагмы подлежат диспансерному наблюдению у врача-гастроэнтеролога.
Дата публикации статьи: 03.06.2015
Дата обновления статьи: 08.11.2018
Диафрагма – основная дыхательная мышца человека. Если в ней возникает отверстие или истончение какого-то участка, и через него органы брюшной полости проникают или выпячиваются в грудную полость (реже – наоборот) – это диафрагмальная грыжа.
Данная грыжа опасна тем, что проникший в полость грудной клетки кишечник, желудок или пищевод сдавливает и мешает нормально работать сердцу и легким. Также такое положение органов плохо влияет на сами пищеварительные органы, т. к. они легко пережимаются в том сухожильном или мышечном кольце диафрагмы, через которое вышли.
Грыжа диафрагмы может быть острой и хронической. Хроническая грыжа может долгое время никак не беспокоить пациента. Далее возникают следующие симптомы (они же – признаки острой грыжи): боль в груди, изжога, отрыжка, затруднение дыхания, ощущение жжения за грудиной. Эти проявления болезни однозначно мешают вести человеку полноценный образ жизни.
Грыжи диафрагмы различных видов – очень частое заболевание пищеварительной системы. Оно встречается у каждого десятого молодого человека, а с 50 лет обнаруживается у каждого второго. Также его диагностируют у 7–8% людей, которые жалуются на боль в грудной клетке и нарушение работы сердца.
Вылечить такую грыж просто: хирург проводит операцию, на которой вышедшие органы вправляют на место, а дефект диафрагмы ушивается и укрепляется. Лекарственные препараты с проблемой не борются, а только устраняют симптомы и предупреждают осложнения заболевания.
Диафрагма – это большая мышца в форме парашюта, которая расположена ниже легких и прикрепляется к реберным дугам. В ней есть периферическая мышечная и центральная сухожильная часть. Через сухожильную часть проходит к сердцу полая вена, а в мышечном отделе расположено отверстие для пищевода.
Нажмите на фото для увеличения
Отверстие для пищевода – «слабое место», где чаще всего образуются диафрагмальные грыжи (их еще называют грыжами пищеводного отверстия диафрагмы или хиатальными). Через него пищевод, желудок, а иногда и кишечник выходят в грудную полость.
В норме у здорового человека пищевод фиксируют мышечные и фиброзные связки. Но если тонус мышцы снижается, если уменьшается (атрофируется) левая доля печени или человек худеет настолько, что исчезает жировая клетчатка, находящаяся под диафрагмой – то пищеводное отверстие «растягивается». Из-за этого ослабевают связки, удерживающие пищевод, и увеличивается угол, под которым пищевод впадает в желудок (это и вызывает заброс желудочного содержимого вверх).
Диафрагму условно разделяют на три части: поясничную, реберную и грудинную. В каждой из них мышечные волокна имеют свое направление. На стыке этих частей находятся треугольные участки, которые достаточно податливы. Это и создает условия для выхода или выпячивания здесь кишечника. Это уже другие диафрагмальные грыжи.
Строение диафрагмы и мышцы задней стенки живота.
Нажмите на фото для увеличения.
Выделяют два основных вида грыж диафрагмы: травматические (развиваются под воздействием проникающих ранений и оперативных вмешательств) и нетравматические.
Каждый этот вид разделяется еще на два подвида:
Истинные, когда имеется грыжевой мешок (то есть вышедшие органы обернуты тонкой пленкой – брюшиной или плеврой). Так могут выходить или петля кишечника, или впадающий в 12-перстную кишку отдел желудка, или они оба. Данные грыжи могут ущемляться.
Ложные грыжи – без грыжевого мешка. Органы ЖКТ просто выходят через отверстие в диафрагмальной мышце. Такое состояние возможно для пищевода или начальных отделов желудка.
Также нетравматические грыжи бывают:
- врожденными;
- невропатическими – обусловленными нарушением нервного управления участка диафрагмы, из-за чего этот участок сильно расслабляется;
- грыжами естественных отверстий диафрагмы: пищеводного, аорты и полой вены.
Симптомы различных видов не сильно специфичные, позволяющие только по признакам поставить диагноз. Для назначения человеку правильного лечения и нужна классификация.
Виды спорта и производства, где нужно поднимать тяжести
Слабость соединительной ткани (врожденная или приобретенная)
Дистрофия мышечно-связочных структур
Если имеется хотя бы одно из этих условий, то диафрагмальные грыжи очень легко появляются под воздействием провоцирующих факторов из правой колонки.
Заболевания желудка и кишечника
Болезни легких и бронхов, которые вызывают частый кашель
Прием спиртного или химических составов, которые вызывают ожоги и рубцевание пищевода
Симптомы грыжи будут отличаться в зависимости от того, травматическая это грыжа или нет.
- развилась ли болезнь остро (быстро),
- или грыжа длительное время проникала из брюшной полости в грудную (хроническое течение),
- или же произошло ущемление (пережатие) грыжи в том отверстии, откуда она вышла.
Острая диафрагмальная грыжа чаще все проявляется следующими симптомами:
- Болями в груди, которые усиливаются при кашле.
- Изжогой (ощущением жара за нижней частью грудины и кислотного содержимого во рту). Она усиливается в положении лежа, при наклонах вперед или вниз. Также изжога появляется, если лечь сразу после еды.
- Отрыжкой воздухом или кислым содержимым, которая появляется даже во сне и может быть виновницей частых бронхитов и пневмоний (из-за попадания фрагментов пищи в дыхательные пути с выбрасываемым из желудка воздухом).
- Затруднением проглатывания (появляется «комок» не в горле, а в области грудины) жидкой пищи, воды; особенно остро он ощущается при торопливом приеме пищи. При этом твердая пища чаще всего проходит нормально.
- Вздутием живота.
- Постоянным кашлем.
- Затруднением дыхания (человек ощущает, что не может «отдышаться» или ему не хватает воздуха).
- Ощущением жжения за грудиной.
- Учащенным сердцебиением после еды.
- Урчанием или «бульканьем» в грудной клетке.
Если у человека развились диафрагмальные грыжи хронического типа, то он длительное время ничего не ощущает. В дальнейшем развиваются те же симптомы, как и при остром варианте.
Симптомы ущемившейся грыжи диафрагмы:
сильные боли в одной половине грудной клетки (чаще всего – в левой),
Для того чтобы назначенное лечение было адекватным, нужно не только поставить диагноз, но и определить вид грыжи (какие органы проходят и куда, есть грыжевой мешок или нет). Для этого назначают 4 обследования:
Рентгенологическое исследование грудной и брюшной полостей. Перед процедурой 6 часов нельзя есть, а за 10–20 минут необходимо выпить бариевую смесь, которую выдают и просят выпить перед кабинетом рентгенографии. Этот метод позволяет в режиме реального времени проследить движение бария по пищеводу в желудок.
Фиброгастроскопия (ФГДС) – исследование, при котором пациенту нужно будет проглотить специальный зонд (трубку), оснащенный камерой на конце. Исследование проводят натощак. Только по данным ФГДС диагноз «грыжа» не ставят, но определяются степень повреждения соляной кислотой слизистых оболочек пищевода, желудка, 12-перстной кишки; устанавливают факт кровотечения из сосудов органов ЖКТ, находящихся в грыжевом мешке.
pH-метрия – измерение кислотности в желудке и пищеводе. Процедуру проводят с помощью тонкого зонда.
При необходимости во время ФГДС проводят биопсию слизистой оболочки пищевода.
Если врач подозревает ущемление диафрагмальной грыжи, проводят рентгенографию брюшной и грудной полостей без введения бария. В случае подтверждения диагноза больного подготавливают и оперируют в экстренном порядке.
Рентгенограмма больного с грыжей пищеводного отверстия диафрагмы. Стрелкой указана часть желудка, проникшая в грудную клетку
Полностью вылечить диафрагмальную грыжу можно только с помощью операции, особенно если грыжа истинная и в любой момент может ущемиться. Но в 4 из 10 случаев после такого лечения грыжа появляется вновь, поэтому к хирургическому методу прибегают редко (2–15% случаев).
Чаще проводят консервативную терапию (например, из-за противопоказаний или несогласия пациента на операцию).
Консервативное лечение не лечит диафрагмальные грыжи, но помогает:
уменьшить степень заброса желудочного содержимого в пищевод, а кишечного – в желудок;
снизить кислотность желудочного сока;
запустить нормальное направление перистальтики (движений кишечника, с помощью которого происходит движение пищи).
Консервативное лечение предполагает соблюдение режима дня, диеты и прием медикаментов.
Питание должно содержать 1800–2000 ккал/сутки.
Исключите простые углеводы (сладости, сдобу) и продукты, вызывающие брожение (бобовые, белокочанную капусту, газированные напитки и пиво), чтобы не провоцировать выход раздутых петель кишечника или желудка в грудную полость.
Уберите из рациона кислые продукты (кислые соки, гранат, лимоны, вишню, сырые яблоки), которые могут усугубить течение болезни и спровоцировать развитие язвы или эрозии слизистой оболочки желудка или пищевода.
Исключите продукты, которые вызывают обильное выделение желудочного сока или ферментов поджелудочной железы: копченые, жареные, перченые блюда, блюда со специями, маринованные овощи, шашлык.
Обязательно включите в рацион продукты, которые будут заставлять кишечник работать и предупреждать развитие запоров: вареную свеклу, чернослив, сухофрукты.
Полезно пить щелочные минеральные воды по 100 мл за полчаса до еды: «Боржоми», «Славянская», «Поляна Квасова», «Джермук».
Кушайте небольшими порциями, часто. Ни в коем случае не ложитесь спать после еды.
Исходя из отзывов людей, которые применяли консервативное лечение, им приходилось не только есть минимум за 3–4 часа до сна, но и спать только в полусидящем положении, не опираясь на подушки. Для сна они или покупали функциональную кровать с подголовником, у которого можно изменять высоту, или подкладывали под ножки кровати в изголовье по 1–2 кирпича.
Диафрагмальная грыжа лечится такими препаратами:
(если таблица видна не полностью – листайте ее вправо)
| Название группы | Пример препарата | Для чего применяют |
|---|---|---|

 повышение внутрибрюшного давления;
повышение внутрибрюшного давления;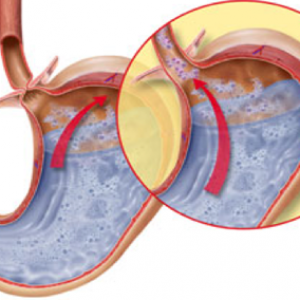 при проникновении части желудка в грудную полость сдавливаются его нервные окончания;
при проникновении части желудка в грудную полость сдавливаются его нервные окончания; отрыжка – выход газов из желудка через рот, часто с частицами пищи;
отрыжка – выход газов из желудка через рот, часто с частицами пищи; солярит;
солярит;


