Грыжа белой линии живота является одной из разновидностей грыж живота. В целом, у мужчин она обнаруживается чаще, чем у женщин. У детей обычно патология не встречается.
Вообще, в идеале апоневротические волокна, которые образуют белую линию живота, тесно переплетаются между собой. Тем самым они создают плотную и ровную поверхность.
Но бывает и так, что волокна переплетаются неплотно, образуя между собой щели разного размера, сквозь которые выпячивается брюшина. А при повышенном внутрибрюшном давлении сквозь них происходит выпячивание органов брюшной полости. Это и есть грыжа.
В этой статье вы подробнее узнаете об этой патологии. О причинах её возникновения, симптомах, вариантах лечения и профилактике заболевания. А так же о возможных рисках осложнений.
Передняя брюшная стенка на всем протяжении, кроме белой линии, имеет следующие слои: кожу, подкожножировую клетчатку, фасции, мышцы, предбрюшинную клетчатку и брюшину. В области белой линиимышцы отсутствуют. Толщина подкожножировой клетчатки 3—10 см и более.
Между верхним ее слоем, прилегающим к коже, и нижним у апоневроза имеется фасциальный листок В отдельных случаях он утолщен и напоминает апоневроз мышцы. При нижнесрединном продольном разрезе, который чаще всего используется в гинекологической практике, рассекаются кожа, подкожно-жировая клетчатка, апоневроз брюшных мышц по белой линии, поперечная фасция живота, предбрюшинная клетчатка и брюшина.
При рассечении апоневроза фасции сбоку от белой линии вскрывается влагалище одной из прямых мышцживота, которые интимноприлегаютдругк другупо направлению к лону и несколько расходятся (на 20—30 мм) у пупка. Ближе к лону над прямыми мышцами расположены пирамидальные, которые легко отделяются от средней линии. Это важно помнить, чтобы разрез проводить строго по белойлинии, не повреждая мышц.
После разведения прямых мышц в нижней части разреза видна предбрюшинная клетчатка, так как здесь задний листок влагалища прямых мышц отсутствует, а поперечная фасция по средней линии не выражена и не всегда обнаруживается.
Задняя стенка влагалища прямых мышц хорошо выражена выше пупка и на 4—5 см ниже его, заканчиваясь полукружной линией, обращенной выпуклостью кверху, а ниже этой линии пролегает тонкая поперечная фасция.
Рассечение предбрюшинной клетчатки производится осторожно, края ее разводятся в стороны, после чего обнажается и рассекается брюшина. Ближе к лону при вскрытии брюшной полости возрастает опасность повреждения мочевого пузыря, что сопровождается кровотечением, поскольку в этом месте клетчатка плотно прикрепляется к брюшине. Поэтому рассечение предбрюшинной клетчатки и брюшины следует начинать ближе к пупку и все выполнять только под контролем глаз.
Выше полукружной линии поперечная фасция интимно соединяется с брюшиной, поэтому они рассекаются вместе одновременно. У верхнего края лона в процессе разрыва вскрывается предпузырная клетчатка (cavum Retzii), которая сообщается с предбрюшинной клетчаткой передней брюшной стенки.
Это важно помнить, чтобы при введении зеркал они не попадали между брюшиной и брюшной стенкой, поскольку здесь может образоваться полость, доходящая до шейки мочевого пузыря.
Ввиду сращения поперечной фасции с брюшиной приушивании последней у пупка нередко возникает ее натяжение, чего не отмечается в среднем и нижнем отделах раны.
Нередко возникает необходимость продления разреза вверх, выше пупка. Поэтому следует помнить некоторые его особенности. С внутренней поверхности брюшной стенки в области пупка видны пупочные артерии, вена и урахус.
Они обычно зарастают и представляются в виде тяжей соединительной ткани. Артерии образуют две lig.vesicalia lateralis, урахус — lig.vesicale medium и пупочная вена — ligteres hepatis. Чтобы не повредить печеночную связку и сосуды, разрез следует удлинять, обходя пупок слева.
Урахус же может оставаться проходимым, поэтому при разрезе брюшной стенки его лучше не повредить, а в случае рассечения — перевязать, особенно нижний отрезок.
В области надлобковой складки толщина подкожножирового слоя значительно тоньше (чем в верхних отделах), поэтому эта область избрана для проведения в ней поперечного разреза брюшной стенки (по Пфанненштилю). И это позволило в число показаний кнему отнести чрезмерно выраженное развитие подкожно-жирового слоя у женщин.
В гинекологической практике возникают ситуации необходимости оперативных вмешательств в области пахового или бедренного каналов (укорочение круглых связок внебрюшинным доступом, удаление гонад при синдроме Морриса и др.).
Через паховый канал у женщин проходят круглая связка, ее артерия, подвздошно-паховый и наружный семенной нервы.
Стенками пахового канала являются: спереди — апоневроз наружной косой мышцы живота и волокна внутренней косой; сзади — поперечная фасция; сверху — нижний край поперечной мышцы живота; снизу—в виде желоба паховая связка за счет загнутых кзади и кверху волокон. Паховый канал имеет внутреннее и наружное паховые кольца, расстояние между которыми (длина канала) — 5 см.
Внутреннее паховое отверстие диаметром 1,0— 1,5 см находится на задней поверхности передней брюшной стенки в виде углубления брюшины на 1,0—1,5 см выше средины паховой связки за plicae umbilicales lateralis genitalis, которые идут от середины паховых связок, охватывая собой глубокую надчревную артерию (arteria gastrica profunda).
Через внутреннее кольцо пахового канала проходит круглая связка, увлекая за собой поперечную фасцию. При потягивании за круглую связку вместе с поперечной фасцией вытягивается брюшина из области внутреннего кольца пахового канала в виде мешковидного выпячивания, которое называется processus vaginalis peritonei.
При разрезах в области пахового канала возникает опасность при его проведении ниже паховой связки (лучше это сделать выше). Под ней расположено основание бедренного треугольника, ограниченное с медиальной стороны лакунарной связкой, с латеральной — подвздошно-гребешковой связкой,которая представляет собойуплогненный участок подвздошной фасции.
Она разделяет все пространство между паховой связкой, подвздошной и лобковой костями на два отдела: большую мышечную и малую сосудистую лакуны. Через мышечную лакуну проходят iruliopsoas, n.femoralis и ncutaneus femoris lateralis, а через сосудистую — бедренные сосуды (артерия и вена) с пояснично-паховым нервом.
Бедренные сосуды выполняют только две наружные трети сосудистой лакуны, а внутренняя ее треть, расположенная между бедренной веной и лакунарной связкой, носит название внутреннего бедренного кольца.
Внутреннемубедренномукольцусо стороны перинатальной брюшины соответствует овальная ямка, расположенная под паховой связкой. При выхождении внутренностей через это кольцо образуется бедренный канал треугольной формы длиной 1,5—2,0 см.
Его стенками являются: серповидный отросток широкой фасции спереди, гребешковая фасция сзади и внутри и влагалище бедренной вены снаружи.
Грыжевые ворота окружены кольцом из сосудов: бедренной веной снаружи, нижней надчревной артерией сверху и запирательной артерией медиально (если она отходит от нижней надчревной артерии). Все это следует учитывать при операциях в паховых областях.
Границами всей брюшной стенки являются: мечевидный отросток и реберные дуги (сверху), лонные кости, симфиз, паховые связки и гребни подвздошных костей (снизу), задняя подмышечная линия (латерально).
Брюшная полость выходит за пределы отмеченных границ в связи с увеличением ее за счет купола диафрагмы и полости малого таза.
Двумя вертикальными линиями по наружному краю прямых мышц живота и двумя горизонтальными линиями, проведенными через передние верхние ости подвздошных костей и через хрящи десятых ребер,передняя брюшная стенкаделится на 9 областей.Две подреберные и собственно подчревная составляют гипогастриум, пупочная, правая и левая латеральные — мезогастриум, надлобковая, правая и левая подвздошно-паховые области — эпигастриум.
Мышцы передней брюшной стенки, прямая начинается от мечевидного отростка и реберной дуги и прикрепляется к задней поверхности лонной кости; поперечная начинается в виде апоневроза от хрящей нижнихребер, пояснично-спинной фасции и гребня подвздошной кости, а у наружного края прямой мышцы переходит в передний апоневроз, образуя линию Спигеля (наиболее слабое место брюшной стенки);
внутренняя косая берет начало от поверхностного листкапояснично-спинного апоневроза, гребня подвздошной кости и верхней половины паховой связки.
Она веерообразно направляется сзади наперед и снизу вверх, переходя у внутреннего края прямой мышцы в апоневроз и образуя вдоль паховой связки у семенного канатика нижними волокнами мышцу, поднимающую яичко; наружная косая берет начало у 8 нижних ребер и крыла подвздошной кости, направляясь вперед и вниз, вблизи наружного края прямой мышцы живота переходит в широкий апоневроз.
Часть апоневроза, натянутого между верхней передней остью подвздошной кости и лонным бугорком, называется паховой связкой. Волокна апоневроза выше паховой связки расходятся на 2 ножки, латеральная из которых прикрепляется к лонному бугорку, а медиальная к симфизу, образуя при этом наружное паховое кольцо.
Кровоснабжение передней брюшной стенки осуществляется раздельно для глубоких и поверхностных отделов. Кровоснабжение кожи и подкожной клетчатки происходит от кожных ветвей верхней надчревной артерии (отходит от внутренней грудной) и конечных ветвей 7— 12-й пар межреберных артерий.
Нижние отделы кожи и подкожной клетчатки живота обеспечиваются тремя подкожными артериями (из системы бедренной артерии), идущими в восходящем и медиальном направлениях, анастомозируя с артериями (верхней надчревной, межреберными, внутренней срамной), исходящими из верхних бассейнов.
Кровоснабжение глубоких отделов передней брюшной стенки происходит за счет нижней и глубоких надчревных артерий (начинаются от наружной подвздошной). Наибольшая кровоточивость возникает при пересечении ветвей нижней надчревной артерии в процессе разрезов брюшной стенки по Черни или по Пфанненштилю при продлении разреза за пределы нижнего края прямой мышцы и других.
Иннервация передней брюшной стенки различается по отделам. Верхние ее отделы иннервируются межреберными нервами (7— 12-й парами). Подвздошно-подчревный и подвздошно-паховый нервы, исходящие из поясничного сплетения, обеспечивают иннервацию средней части брюшной стенки.
Нижние отделы ее иннервируются наружным седалищным нервом (генитальная ветвь половобедренного нерва). В зависимости оттого, в какой части брюшной стенки производятся разрезы, повреждаются ветви указанных нервов.
Название «грыжа» в русском языке произошло от слова «грызть», что указывает на те неприятные ощущения, которые наблюдаются при образовании грыж и проявляются в нарушении («прогрызании») целостности брюшной полости и выхождении ее содержимого.
Брюшная полость выполняет ряд важнейших задач в жизнедеятельности организма, включая функцию дыхания, регуляцию кровообращения и моторной деятельности желудочно-кишечного тракта.
Анатомически желудок, кишечник, печень, почки как бы «подвешены» связками в строго определенных местах брюшной полости или же, легко прилегая к ее задней стенке, требуют сильной поддержки спереди. И передняя брюшная стенка — сложное многослойное анатомическое образование, состоящее в основном из мышц и плотной соединительной ткани — служит настоящей опорой для внутренних органов.
Одна из ее функций — удерживать внутренние органы в естественном положении и противодействовать внутрибрюшному давлению, которое при различных нагрузках может колебаться от 5 до 50 мм рт.ст.
При ослаблении брюшного пресса происходит нарушение равновесия между сопротивляемостью брюшной стенки и внутрибрюшным давлением. Растянутые, потерявшие эластичность и упругость мышцы не в состоянии выполнять возложенные на них природой функции.
Органы пищеварения и почки теряют опору, тянут вниз, удлиняя связки, и соскальзывают со своих мест — опускаются, сдавливаются, могут перекручиваться, что уже само по себе бывает причиной многих заболеваний.
В то же время постоянное давление, испытываемое брюшной стенкой со стороны брюшной полости, вызывает постепенное ослабление и истончение слоев тканей, главным образом, в «слабых» местах, где впоследствии и образуется грыжа.
Образование грыж может остаться незамеченным, а может сопровождаться интенсивной болью. Спустя некоторое время происходит постоянное увеличение грыжи, вплоть до выпячивания в грыжевой мешок большей части кишечника.
Прежде всего следует опровергнуть распространенное, но ошибочное мнение. Безопасных грыж не бывает в принципе!
Образование «отверстия» в брюшной стенке грозит целым рядом осложнений, самым опасным из которых является ущемление содержимого грыжевого мешка в кольце.
Но и операция в этом случае не дает абсолютной гарантии. Если ущемленный орган оказывается уже нежизнеспособным, то объем операции может быть очень травматичным, а прогноз не всегда благоприятным. Ущемляются грыжи приблизительно в 10-12% случаев, чаще пупочные, паховые и бедренные.
Но даже если грыжа не имеет склонности к ущемлению, то в любом случае с течением времени грыжевое кольцо расширяется.
Тогда содержимое грыжи выходит за пределы брюшной полости. При этом возможны нарушения функций органов:
- при выходе толстой кишки – запоры,
- при выходе мочевого пузыря — рези при мочеиспускании,
- при наличии большой грыжи и выходе большого объема органов — нарушение дыхания,
ущемление органов, находящихся в грыже.
Иногда при послеоперационных грыжах передней брюшной стенки в мешке оказывается значительная часть кишечника, большой сальник, часть желудка и грыжа становится «гигантской». Случается, что больной буквально «носит гигантскую грыжу на руках», не имея возможности вправить ее в брюшную полость. Соответственно и лечение таких грыж является сложнейшей проблемой для хирурга и большим риском для пациента.
Следует помнить и о том, что в стенках и содержимом всякой большой и длительно существующей грыжи обычно наблюдаются воспалительные изменения в особенности если больной длительное время носил бандаж.
Воспаление приводит к утолщению грыжевого мешка и его оболочек и к образованию спаек мешка с выпавшими внутренностями, что, естественно, чревато крайне серьезными осложнениями.
Ну и, конечно, грыжа является заметным косметическим дефектом, который порой беспокоит пациентов даже больше, чем, например, возможность ущемления.
Но независимо от типа осложнения следует обязательно помнить, что любое из них требует немедленного обращения к врачу, госпитализации и нередко экстренного оперативного вмешательства хирурга.
Но как же узнать, есть ли у вас грыжа? Грыжа — одно из тех заболеваний, которое довольно часто пациент сам у себя определяет. Согласно данным медиков многие больные знали о существовании у них грыжи задолго до ущемления.
Более того, многие не раз устраняли его самостоятельно при помощи различных манипуляций. Известны случаи, когда у человека невправимая грыжа существовала долгие годы, и он живет с привычкой, что грыжевое выпячивание не исчезает и нередко побаливает.
Однако нередки и случаи, когда пациенты даже не догадывались о существовании у них грыжи до того момента, пока не происходило ущемление. Например, это возможно при врожденных выпячиваниях брюшины или наличии грыжевых мешков без грыжевого содержимого.
Грыжа белой линии животаможет располагаться:
- выше пупочного отверстия (надпупочная или эпигастральная грыжа),
- около пупка (параумбиликальная),
- ниже пупка по средней линии.
Последняя локализация встречается реже всего, так как ближе к лобку сухожилия теснее связаны, формируя более прочную и менее широкую структуру белой линии.
Иногда на белой линии развиваются множественные грыжи, расположенные одна над другой.
В норме белая линия от грудины до пупка составляет 10–25 мм в ширину, а ниже него суживается до нескольких миллиметров. В том месте, где развивается грыжа белой линии живота, волокна сухожилия могут расходиться на 100 и даже 120 мм, формируя грыжевые ворота разной формы (овальной, ромбовидной, круглой).
Широкие грыжевые ворота появляются не сразу – грыжевое выпячивание проходит несколько стадий развития:
- Первый этап – предбрюшинная липома. Она возникает при появлении одного или нескольких провоцирующих факторов, о которых мы говорили ранее. В этом случае через пока еще небольшие отверстия в расходящемся сухожилии выступает под кожу жировая клетчатка.
- Начальная стадия. В грыжевые ворота попадает брюшина, которая и начинает формировать оболочку для внутренних органов, выходящих под кожу. Брюшина – это тонкая оболочка, покрывающая внутренние стенки брюшной полости и поверхность внутренних органов.
Грыжа белой линии живота на стадии окончательного формирования включает в себя все положенные элементы:
- грыжевые ворота – отверстие в белой линии, откуда выходят органы;
- грыжевой мешок – брюшина;
- содержимое мешка: сальник, кишечник, стенки желудка, некоторые связок.
В зависимости от того, когда была обнаружена болезнь, зависит сложность проводимой операции.
К причинам возникновения приобретенных (не врожденных) грыж в первую очередь относят слабость брюшной стенки, связанную с анатомическими особенностями строения: наличие слабых мест в так называемых «грыжевых точках» (область пахового промежутка, пупочного кольца и белой линии живота, бедренного канала и других).
Сюда же можно отнести дефекты брюшной стенки, возникшие после операции или травмы. При этом грыжи образуются постепенно и незаметно для больного, без каких-либо физических усилий или значительных напряжений с его стороны. Их называют«грыжами от слабости». В их образовании повинна слабость мышц брюшной стенки.
Есть еще и общие факторы, ведущие к ослаблению брюшной стенки паховой области и возникновению в этом участке грыжи: наследственность, возрастная дряблость тканей, похудание в результате голодания или болезни, ожирение, растяжение брюшной стенки при беременности, асците и прочие.
Основными производящими факторами развития грыжи являются те, которые ведут к повышению внутрибрюшного давления:
-
физическое перенапряжение (в том числе и игра на духовых музыкальных инструментах или работа стеклодувом);
трудные, затянувшиеся роды;
Признаки вправимого недуга:
- появляется комок на белой линии живота;
- может вызывать боль, как в спокойном состоянии, так и во время прикосновений;
- комок может увеличиваться при изменении положения тела, или при физических нагрузках;
- может достигать больших размеров;
- болезненное грыжевое образование, которое раньше вправлялось самостоятельно или при помощи рук, а сейчас с этим возникают трудности;
- может существовать длительный период и без боли;
- неприводимые грыжи могут привести к ущемленной болезни белой линии живота;
- возникают признаки кишечной непроходимости (тошнота, рвота, запор);
- может привести к ухудшению общего состояния.
- невправимость грыжи белой линии живота;
- острая боль;
- кишечная непроходимость;
- нарушение кровоснабжения в ущемленный участок;
- лихорадка;
- приводит к обязательной и неотложной операции.
Что же касается симптомов грыжи, то, как правило, еще до появления грыжевого выпячивания, в самом начале развития грыжи, больные жалуются на боли в паховой области, в области овальной ямки бедра, пупка, по средней линии живота.
Эти боли возникают при ходьбе или физическом напряжении (кашле, натуживании, подъеме тяжестей). Обычно спустя некоторое время после появления болевых ощущений или одновременно с ними больной замечает у себя выпячивание или припухлость. Нередко по мере увеличения грыжевого выпячивания боли несколько стихают.
Появившаяся грыжа становится отчетливо заметной самому больному и в первое время легко исчезает (самостоятельно вправляется) при принятии горизонтального положения (если грыжа не вправима, то она не исчезает в положении лежа и при поднятии таза).
Можно отметить также такие симптомы, как отрыжка, тошнота, запоры, иногда рвота, расстройства мочеиспускания — они наряду с болями проявляются в основном при попадании в грыжевой мешок тонких или толстой петель кишок.
На появление грыжи может возникнуть и ответная реакция всего организма и его систем, выраженная беспокойством и общим ухудшением самочувствия. Иногда у таких больных понижается работоспособность, они не могут поднимать даже незначительные тяжести.
Очень важная роль отводится правильно поставленному диагнозу. В этом помогают специалисту диагностика и разные ее подходы.
Начинается любая консультация касательно устранения недуга с первичного осмотра. После этого, врач отправляет пациента на осмотры при помощи специальной аппаратуры. Нередко бывало, что именно благодаря современной технике удавалось развенчать сомнения в правильности первого обследования у специалиста.
Первое, что происходит, когда осуществляется диагностика грыжи белой линии живота, это первичный общий осмотр пациента. Специалист будет осматривать проявление недуга, расспрашивать о симптомах и ощущениях пациента. Врача может интересовать и медицинская история человека.
При пальпации грыжа выявляется без особых затруднений. Вначале врач осмотрит выпуклость или припухлость грыжи белой линии живота. Как правило, это происходит, когда человек лежит на кушетке. В таком положении тела можно более эффективно совершить обследование и анализ заболевания. При кашле врач положит руку на опухолевидное образование, чтобы определить наличие характерного кашлевого толчка.
В медицинской практике чаще всего заболевание этой зоны будет иметь округлую или овальную форму, и достигать в размерах от одного до двенадцати сантиметров.
Наиболее четко грыжевое выпячивание проявляется через переднюю стенку брюшины во время откидывания туловища назад. Это движение снимает напряжение по белой линии живота. Вправимая грыжа позволяет пальпировать грыжевые щелевидные ворота.
Аускультация- это достаточно специфический подход в обследовании. Использовался он еще с давних времен. Главная функция такого метода заключается с исследовании звука работающих органов. Благодаря сравнительному анализу можно узнать работает ли правильно тот или иной орган.
Аускультация позволяет прослушивать урчание, доносящееся из области, расположенной над грыжевым мешком. Если звуки сопровождаются сбоями и посторонними шумам, значит есть патологические изменения в этой части тела.
Диагностика грыжи белой линии живота также включает следующие процедуры:
- бариевая рентгенография желудка;
- эзофагогастродуоденоскопия (гастроскопия);
- УЗИ грыжи;
- МСКТ органов брюшины;
- компьютерная томография (КТ).
Рентгенография желудка при помощи бария позволяет получить максимально точную картину функционирования желудка. Обследование происходит при помощи рентгеновских лучей.
Бариевая рентгенография желудка помогает идентифицировать наличие грыжи белой линии живота. Врачу важно заметить необычное расположение внутренностей, которые попали в грыжевый мешок и их состояние. Такая диагностика помогает более четко определить ход будущего лечения.
Компьютерная томография (КТ) может быть выполнена, если необходима дополнительная информация для дальнейших клинических решений. Особенно полезна она в чрезвычайных ситуациях, когда необходимо выяснить наличие осложнений у пациента.
Длится обследование при помощи компьютерной томографии 3-5 минут. За это время врач может определить наличие разных патологий. Такой подход очень часто использую при диагностики грыжевого недуга.
Эзофагогастродуоденоскопия (ФГДС) позволяет визуально оценить состояние грыжи белой линии живота. Этот способ диагностирования известен также, как гастроскопия, видеогастроскопия или фиброгастроскопия.
При помощи специального аппарата врачу удается исследовать состояние желудка, пищевода и двенадцатиперстной кишки на наличие разных заболеваний. Вводится препарат, который называется эндоскоп, через рот. Он имеет небольшой диаметр и достаточно гибкий при манипуляциях.
Грыжи белой линии живота часто имеют похожие симптомы с другими заболеваниями. Здесь специалистам помогает дифференциальная диагностика.
Очень часто подобный недуг путают с:
- панкреатитом;
- холециститом;
- язвенной болезнью двенадцатиперстной кишки или желудка.
Отличительную диагностику грыжи белой линии живота также проводят, чтобы отличить недуг от следующих недугов:
- Предбрюшинная липома. По своей структуре предбрюшинная липома являет собой мягкое и, как правило, безболезненное формирование. Характерным для этого недуга является вываливание предбрюшинного жира сквозь дефекты в апоневрозе. При этом грыжевый мешок не возникает, а комок не вправляется на место.
- Расхождение прямых мышц живота.Диастаз прямых мышц в области живота также не образует грыжевых ворот. Особенно проявляется, когда человек поднимает голову в положении лежа на спине.
Как правило, такая клиническая картина возникает после увеличения внутреннего давления. При этом происходит расхождение соединительной ткани. Они не рвутся, но утрачивают свою упругость, которая помогает удерживать внутренности на месте. Часто возникает в результате беременности.
Следует помнить, что качественно и своевременно поставленный диагноз – это залег успешного лечения, ведь только при помощи диагностирования можно определить характер недуга, его степень развития и возможное наличие осложнений. Диагностика помогает также спрогнозировать течение заболевания и скорость восстановления после своевременного лечения.
Как уже было упомянуто выше, лечение данного недуга возможно только одним путём – с помощью операции. Она не сложная, и может проводится с помощью ненатяжной или лапароскопической герниопластики. Это современные и эффективные методы удаления грыжи.
При ненатяжной герниопластике, на место дефекта накладывается специальная хирургическая сетка, которая будет препятствовать повторному выпячиванию, тем самым обезопасит от рецидивов недуга.
Удаление грыжи белой линии живота лапароскопическим методом – это весьма практично, так как после такой операции восстановление проходит очень быстро. Вместо одного разреза, проводятся несколько небольших проколов, для введения эндоскопа и других инструментом для операции. На дефект также накладывается специальная сетка.
Грыжа белой линии живота после операции перечисленными методами больше не побеспокоит, после операции пациент очень скоро вернётся домой и за короткое время сможет вернуться к нормальной повседневной жизни.
После грыжи белой линии живота, на которую была наложенная хирургическая сетка, человек сможет, без проблем, заниматься любым видом спорта.
Также спортивные упражнения для укрепления мышц брюшной полости, будут служить отличной профилактикой данного недуга. Для девушек, которые готовятся стать мамой, во время беременности необходимо носить бандаж, так как именно в период беременности, мышцы могут потерять свой тонус в виду большой нагрузки, а бандаж станет дополнительным помощником для мышц.
Ну а если, всё-таки понадобилась помощь хирургов, то нужно выбирать только самые авторитетные клиники, где работают высокопрофессиональные специалисты, и отдавать предпочтение только самым качественным хирургическим сеткам.
Любой недуг, легче предупредить нежели вылечить – это аксиома, проверенная веками.
При возникновении подозрительных симптомов рекомендуется немедленно обратиться к доктору. Лечением такого рода заболеваний занимается хирург. Доктор осматривает больного, а затем направляет на дополнительные обследования. Чаще всего необходимость в них все же есть.
К дополнительным обследованиям можно отнести : УЗИ грыжевого выпячивания рентгенографию желудка, двенадцатиперстной кишки герниографию гастроскопию Только после полного обследования доктор сможет назначить лечение.
Современные специалисты считают, что вылечить грыжу можно только при помощи операции. Другие методы недостаточно эффективны. К тому же, для консервативного лечения может потребоваться очень много времени.
Если болезнь прогрессирует, медлить с операцией нельзя. Но есть ситуации, при которых оперативное вмешательство недопустимо. Они могут быть связаны с состоянием здоровья пациента или с его возрастом. В таких случаях врач может попытаться назначить консервативное лечение.
К безоперационным методам лечения грыжи живота относятся :
- физиопроцедуры
- массаж
- иглоукалывания
- прием таблетированных лекарственных препаратов
- внутривенные и внутримышечные инъекции
Чаще всего больным назначают витаминные препараты и препараты с коллагеном. Коллаген способствует повышению эластичности тканей и затягиванию грыжевых отверстий.
Но современным ученым удалось доказать, что все эти меры вызывают лишь временное облегчение. Никакие коллагеновые инъекции не могут способствовать полному затягиванию грыжевых отверстий и щелей. Также врачи нередко назначают препараты, снимающие боль и воспаление.
Эти лекарственные средства тоже не способствуют излечиванию пациента, а лишь снимают симптомы заболевания.
Вправление грыжи у мануального терапевта, ношение бандажей. Бандаж не дает грыже выпячиваться и фиксирует мышцы живота в определенном положении. Его ношение не позволяет грыже увеличиться в размерах и помогает избежать появления осложнений.
При консервативном лечении грыжи врачи рекомендуют своим пациентам правильное питание. Есть нужно небольшими порциями, но часто. Последний прием пищи нужно планировать, как минимум, за 3 часа до отхода ко сну. Желательно не употреблять белых хлеб, виноград и другие продукты, которые усиливают метеоризм.
Некоторые специалисты рекомендуют народные методы для лечения грыжи. К ним относится:
- Употребление настоя из листьев крыжовника. Чтобы приготовить его, столовую ложку листьев нужно залить 500 миллилитрами кипятка, настоять, а затем пить по половине стакана 2 раза в день.
- Эффективным считается и настой на корне алтея, семенах моркови.
- Облегчить боль и предотвратить появление осложнений помогает специальная дыхательная гимнастика. Выполнять ее рекомендуется только с опытным инструктором. Занятие должно состоять из приседаний и выполнения несложных дыхательных упражнений. Чаще всего врачи назначают пациенту комплексное лечение.
Применение всех существующих методов терапии в совокупности дает неплохой результат. После прохождения курса процедур больной может почувствовать себя намного лучше, боль в животе, как правило, затихает.
Но на лечение может потребоваться от 1 до 3 месяцев. За это время удается стабилизировать состояние пациента. Но, как показывает практика, консервативное лечение в большинстве случаев лишь помогает отсрочить операцию, а не избежать ее.
У такой терапии есть масса недостатков. От частого приема таблеток у человека могут обостриться заболевания желудка, кишечника. Различного рода прогревания тоже подходят далеко не всем.
В большинстве случаев данный вид регистрируется в молодом и среднем возрасте. Ущемления является самым грозным осложнением патологии, при котором происходит некроз (отмирание) содержимого патологии, в результате нарушения кровоснабжения.
К основным симптомам ущемления относят наличие резко болезненного выпячивания в области средней линии живота, не вправляющегося внутрь, покраснение кожи, боль преимущественно в верхних отделах живота, усиливающаяся при натуживании или резких движениях, возможны тошнота и рвота.
Среди всех профилактических мероприятий, помогающих избежать образования грыжи белой линии живота можно выделить следующие:
- всегда контролировать вес, поднимаемых предметов;
- следить за собственным весом;
- регулярно выполнять комплекс физических упражнений, направленных на тренировку мышц живота;
- придерживаться принципов рационального питания и не переедать;
- своевременно избавляться от запоров;
- носить бандаж в период беременности.
Что касается прогноза патологии, то он благоприятный. Но только при условии своевременного обращения за помощью, адекватного лечения и строго соблюдения всех рекомендаций специалистов.
источник
Лечение грыжи белой линии живота без операции возможно, если заболевание не запущено. Брюшная стенка многослойная и состоит из соединительных тканей, жировой предбрюшинной клетчатки, мышц, скрепляющихся сухожилиями по вертикальной середине живота. Если брюшина слабая, мышцы расходятся. Образуется отверстие между мышцами — грыжевые ворота, которые постепенно расширяются. Сквозь них выпячиваются части жировой ткани (липома), а позже и внутренних органов.
Брюшная стенка многослойная и состоит из соединительных тканей, жировой предбрюшинной клетчатки, мышц, скрепляющихся сухожилиями по вертикальной середине живота. Если брюшина слабая, мышцы расходятся.
Болезнь развивается бессимптомно, поэтому ее лечение нередко начинается с запозданием. Главный признак патологии — мягкий бугорок, шишка на животе. Часто встречается надпупочная грыжа. При физических нагрузках она увеличивается, а в положении лежа уменьшается. Характерные симптомы:
- боли при активных движениях;
- отрыжка, изжога, метеоризм;
- тошнота, рвота;
- кровь при дефекации.
Боли становятся острыми при ущемлении грыжевого мешочка. По данным осмотра пациента можно предположить обострение гастрита, панкреатита, холецистита, язвы желудка или 12-перстной кишки.
Одни врачи считают, что возможно консервативное лечение абдоминальных грыж. Необходимость хирургического вмешательства возникает только в 10 из 100 случаев. Другие доктора убеждены, что безоперационная терапия малоэффективна. Лишь во время операции можно радикально ликвидировать грыжу.
Целесообразность консервативного лечения оправдана, когда нельзя применить оперативные методы, например при беременности, онкологических, сердечно-сосудистых заболеваниях, старческом возрасте.
В комплекс безоперационной терапии входят:
- ношение бандажа;
- медикаментозное лечение;
- диетическое питание;
- массаж брюшной стенки;
- лечебная физкультура;
- дыхательная гимнастика;
- иглоукалывание.
Эти лечебные меры позволяют облегчить состояние пациента, предотвратить развитие опасных осложнений.
Лекарства применяют для устранения боли и изжоги, отрыжки после приема пищи. Практикуется лечение медикаментами различных групп. Это:
- спазмолитики и обезболивающие средства: Но-шпа, Спазган;
- антациды — препараты, связывающие соляную кислоту желудочного сока: Алмагель, Маалокс, Гастал, Ренни;
- ингибиторы протонной помпы, снижающие ее выработку: Омепразол, Пантопразол, Эзомепразол;
- блокаторы гистаминовых рецепторов, тоже подавляющие секрецию соляной кислоты: эффективно лечение Ранитидином, Циметидином, Фамотидином;
- прокинетики, нормализующие моторику желудочно-кишечного тракта: Мотилиум, Церукал, Координакс.
Следует иметь в виду, что анальгетики, снимая боль, оказывают лишь временное действие. Они создают иллюзию выздоровления.
На самом же деле лечение только одними лекарствами не может привести к ликвидации грыжи.
Кроме того, в случае ее ущемления необходима экстренная хирургическая помощь.
Лечение только одними лекарствами не может привести к ликвидации грыжи.
Абдоминальный бандаж — это пояс из эластичной ткани шириной от 15 до 25 см. Он эффективно удерживает брюшную стенку. На поясе имеется подушечка, которая должна прилегать к грыже.
В бандаж вшиты жесткие ребра, благодаря которым он не сгибается, когда человек садится.
Лечение может быть эффективным только при точном выборе размера изделия. Тесный корсет будет слишком сильно сдавливать живот, а просторный окажется бесполезным.
Носить бандаж рекомендуется:
- больным на стадии липомы, чтобы предотвратить развитие грыжи;
- пациентам со слабыми брюшными мышцами;
- лицам, занятым поднятием тяжестей;
- пожилым людям.
Но есть и противопоказания. Лечение с помощью бандажа нельзя проводить:
- при сердечной недостаточности;
- если на животе имеются воспаления, нарывы, раны, проявления аллергических или кожных болезней;
- при невправимой грыже.
Пользуясь бандажом, нужно соблюдать ряд правил. Следует:
- надевать пояс утром, лежа в постели;
- предварительно вправить выпячивание;
- разместить подушечку напротив грыжи;
- обмотать бандаж вокруг тела и закрепить липучкой;
- проверить, прижимает ли корсет грыжу и не слишком ли сдавливает торс.
При лечении грыжи невозможно избавиться от нее только посредством бандажа. Кроме того, его длительное применение ослабляет брюшные мышцы, поскольку их функции выполняет пояс. Грыжа может даже выпячиваться еще больше. Чтобы не допустить этого, необходимо одновременно с ношением бандажа укреплять брюшной пресс.
Пользуясь бандажом. следует надевать пояс утром, лежа в постели.
Лечение грыжи живота в домашних условиях можно дополнять средствами народной медицины, принимая отвары и настои. Популярные рецепты:
- При начальной стадии заболевания каждое утро следует выпивать по 1 г мумие, растворенного в воде.
- Взять 1 ст. л. травы клевера, залить 250 мл кипятка, укутать и настаивать 1 час. Пить по полстакана до еды трижды в день. Лечение — 1 месяц.
- На 0,5 л кипятка — 1 ст. л. цветков василька, настаивать полчаса, принимать по полстакана трижды в день до еды.
- Эффективна молодая кора лиственницы. Всыпать в термос 5 ст. л. измельченного сырья, залить 1 л кипятка, настаивать ночь. Утром профильтровать. Пить по стакану настоя 3-5 раз в день за полчаса до еды. Через каждые 2 недели приема — 1 неделя перерыва. Лечение можно проводить до полугода.
Лечение грыжи живота в домашних условиях можно дополнять средствами народной медицины, принимая отвары и настои.
Щадящий рацион помогает свести к минимуму боли, изжогу, тошноту. Принципы диеты:
- употребление пищи, которая легко усваивается;
- использование термической обработки для смягчения продуктов;
- исключение из меню блюд, вызывающих запоры, метеоризм;
- 5-6-разовый прием пищи;
- отказ от переедания;
- последний прием пищи за 3-4 часа до сна;
- регулярное питье щелочной минеральной воды без газа.
Действенное лечение грыжи невозможно при запорах. Чтобы их не допускать, нужно регулярно есть овощи и фрукты, богатые клетчаткой.
Перед едой полезно принимать по 1 ч. л. подсолнечного масла или 1-2 капсулы рыбьего жира.
В периоды обострения болезни следует исключить рис, сваренные вкрутую яйца, картофель, макароны.
Для предупреждения гастроэзофагеального рефлюкса специалисты советуют пить щелочные минеральные воды.
Лечение эффективно, когда основу питания составляют:
- овощные, постные мясные и рыбные бульоны, супы-пюре;
- жидкие, разваренные каши;
- отварное мясо, рыба нежирных сортов;
- парные котлеты;
- яйца всмятку;
- творог;
- некислый варенец или ряженка;
- отрубной хлеб;
- вареные овощи: свекла, морковь;
- фрукты: бананы, груши, чернослив, абрикосы, персики;
- жидкие кисели, травяные настои, компоты.
Лечение эффективно, когда основу питания составляют овощные, постные мясные и рыбные бульоны, супы-пюре.
Лечение сводится на нет, если больной употребляет:
- жирные, соленые, кислые, жареные блюда;
- острые приправы, соусы, маринады;
- колбасы, копчености;
- крутые (рассыпчатые) каши;
- алкоголь;
- бобовые, сою;
- свежую и квашеную капусту;
- подсолнечные семечки, орехи;
- сырую свеклу;
- кислые фрукты, ягоды и соки;
- сладости;
- газированные напитки, крепкие кофе и чай;
- дрожжевой хлеб и сдобу из пшеницы.
Лечение сводится на нет, если больной употребляет алкоголь.
Грыжа не возникнет, и лечение не понадобится, если:
- вести активный образ жизни;
- тренировать брюшной пресс;
- избегать физического перенапряжения;
- снижать лишний вес;
- правильно питаться;
- пить ежедневно не меньше 1,5-2 л воды;
- контролировать регулярное опорожнение кишечника;
- носить бандаж во время беременности;
- выкладывать на живот младенцев, делать им массаж.
Если же эти рекомендации нарушены, и грыжа живота развилась, необходимо своевременно провести ее лечение.
Грыжа не возникнет, и лечение не понадобится, если вести активный образ жизни и снижать лишний вес.
Бездействие может привести к деградации внутренних органов, а ущемление грыжи часто угрожает жизни больного. Поэтому при первых же симптомах патологии нужно обследоваться у гастроэнтеролога.
источник
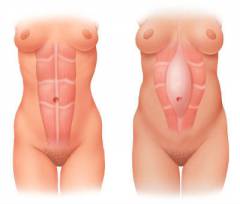
Грыжа белой линии живота – это грыжевое выпячивание на передней брюшной стенке, расположенное по срединной линии. Оно может состоять из жировой ткани или грыжевого мешка (стенки которого образованы брюшиной – тонкой пленкой из соединительной ткани), в котором находятся петли кишечника или часть другого внутреннего органа.
Факты о грыже белой линии живота:
- 3-12% хирургических вмешательств в гастроэнтерологии выполняется по поводу грыжи белой линии живота;
- заболевание наиболее распространено среди мужчин в возрасте 20-30 лет;
- до 40 лет грыжами белой линии живота страдают преимущественно мужчины, в более старшем возрасте – женщины;
- среди детей заболевание встречается редко – в 0,8% случаев.
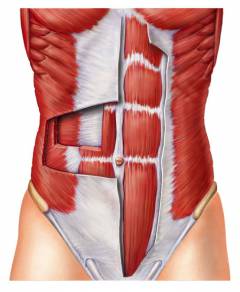
Слои передней брюшной стенки:
- Брюшина – токая пленка из соединительной ткани, которая выстилает брюшную полость изнутри. Она покрывает все органы живота.
- Снаружи находится слой жира – это предбрюшинная клетчатка.
- Далее следует поперечная фасция – плотный листок соединительной ткани, который укрепляет переднюю брюшную стенку.
- Мышцы брюшного пресса покрывают практически всю переднюю часть живота. Они расположены справа и слева, покрыты снаружи фасцией – оболочкой из соединительной ткани.
- Над мышцами находится подкожная жировая клетчатка и кожа.
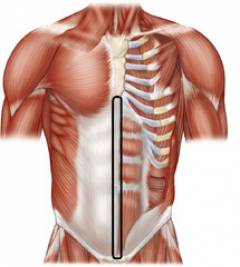
Белая линия имеет неравномерную ширину. В верхней части она более широкая (1-3 см), в нижней (ниже пупка) – более узкая. Именно в верхней части наиболее высока вероятность возникновения грыжевого выпячивания. Часто грыжа находится непосредственно под грудиной.
Причины возникновения заболевания можно разделить на две группы: связанные с ослаблением самой белой линии и с повышением внутрибрюшного давления.
| Причины, приводящие к ослаблению белой линии, появлению в ней щелей и расхождению мышц брюшного пресса (предрасполагают к возникновению грыжи) | Причины, связанные с повышением внутрибрюшного давления (провоцируют возникновение грыжи) |
|
|
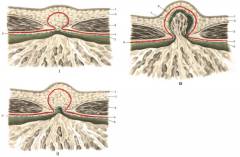
- Предбрюшинная липома (жировик). Через щель выпячивается только жир, который находится вокруг брюшины. Грыжи как таковой нет.
- Начинающееся выпячивание брюшины. Брюшина выпячивается вперед через белую линию живота, образуя подобие сумки – грыжевой мешок.
- Сформированный грыжевой мешок. В него могут выходить петли кишки и другие органы, расположенные внутри живота.
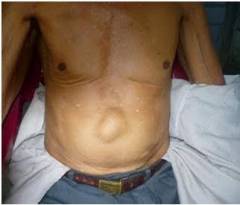
Симптомы на стадии сформировавшейся грыжи:
- По срединной линии живота, чаще всего в верхней части, имеется выбухание, которое заметно внешне и хорошо прощупывается. Если положить на выпячивание руку и попросить больного натужиться или покашлять, то можно почувствовать характерный толчок.
- В области выбухания имеется болезненность, которая усиливается во время физических нагрузок, резких движений, натуживания, после приема пищи.
- Боль нередко отдает под ребро, под лопатку, в поясницу.
- Отмечается тошнота, рвота, изжога, отрыжка.
- Эпигастральные (надчревные, надпупочные). Располагаются выше пупка. Это самая распространенная разновидность, которая встречается в 80% случаев.
- Параумбиликальные (околопупочные). Расположены рядом с пупком (но не в самом пупке, в отличие от пупочных грыж). Это самая редкая разновидность – встречается у 1% пациентов.
- Подпупочные (подчревные) – встречаются в 9% случаев.
Чаще всего имеется только одно грыжевое выпячивание. Редко встречаются множественные грыжи белой линии живота, которые располагаются друг над другом.

Симптомы ущемления грыжи белой линии живота:
- усиление болей в области грыжевого выпячивания;
- тошнота, рвота;
- запор, либо примесь крови в кале;
- боль в животе, которая усиливается со временем;
- грыжа перестает вправляться (ранее было возможно вправление при нажатии на выпячивание, в положении лежа).
Во время ущемления грыжи попавшая в грыжевой мешок часть кишечника или другого органа сдавливается, в ней нарушается кровообращение. Постепенно она погибает, при этом состояние пациента ухудшается. Он становится бледным, возникает сильная боль в животе, мышцы брюшного пресса становятся твердыми, как доска.
Ущемленная грыжа – экстренное состояние, представляющее угрозу для жизни.
- Какие симптомы беспокоят? Как давно они появились?
- Когда заболевание было выявлено впервые?
- Проводились ли ранее операции? По какому поводу?
- Беспокоят ли боли в области грыжевого выпячивания?
- Беспокоят ли запоры или другие проблемы с пищеварением?
| Название исследования | Описание | Как проводится? |
| Рентгенография желудка с контрастным усилением | Желудок наполняют контрастным веществом, после чего делают рентгеновские снимки: на них хорошо видны контуры органа. Цели исследования:
|
Исследование проводится натощак. Пациенту дают выпить раствор рентгенконтрастного вещества – сульфата бария. Затем делают снимки. 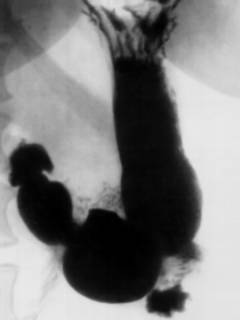 |
| Гастродуоденоскопия | Эндоскопическое исследование желудка и двенадцатиперстной кишки. Цели исследования:
|
Исследование проводится натощак. Врач укладывает пациента на левый бок, проводит анестезию глотки при помощи спрея и вводит через рот гибкий эндоскоп с миниатюрной видеокамерой на конце. Проводится осмотр слизистой оболочки желудка, двенадцатиперстной кишки. 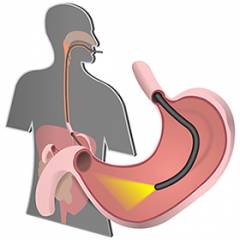 |
| УЗИ грыжевого выпячивания | Цели ультразвукового исследования:
|
УЗИ проводится обычным способом. Врач просит пациента раздеться до пояса, наносит на кожу специальный гель и проводит исследование при помощи ультразвукового датчика. 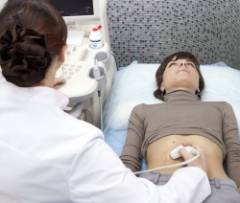 |
| УЗИ брюшной полости | Исследование дает возможность оценить состояние и расположение внутренних органов живота, обнаружить в них различные патологические процессы. Цели проведения:
|
|
| Магнитно-резонансная томография, компьютерная томография живота | Эти исследования позволяют получить четкие послойные срезы любой области тела, визуализировать взаиморасположение внутренних органов, патологические образования. МРТ и КТ проводятся в сомнительных случаях, когда врач не уверен в диагнозе. |
Магнитно-резонансная и компьютерная томография проводятся в специально оборудованных кабинетах. |
| Герниография | Это исследование проводится достаточно редко, в тех случаях, когда имеются сомнения в диагнозе. Делают рентгеновские снимки грыжи после её прокрашивания рентгенконтрастным веществом. | Исследование проводят в специальном кабинете, в стерильных условиях. Пациента укладывают на кушетку, проводят местную анестезию и вводят в брюшную полость иглу, через которую подают рентгенконтрастный раствор. Затем пациента просят перевернуться на живот, немного натужиться, покашлять. При этом раствор затекает в грыжевой мешок. Грыжа становится хорошо видна на снимках. |
Консервативных методов лечения грыжи белой линии живота не существует. Грыжевое выпячивание можно устранить только при помощи операции.
Хирургическое вмешательство осуществляется в плановом порядке. Врач осматривает больного, устанавливает диагноз, назначает обследование и дату госпитализации в стационар.
Предоперационное обследование:
- общий анализ крови;
- общий анализ мочи;
- электрокардиография;
- биохимический анализ крови;
- анализ на гепатит, ВИЧ, сифилис.
Во время операции хирург выделяет грыжевой мешок, вскрывает его, оценивает состояние находящихся внутри органов и погружает их обратно в живот. Грыжевой мешок перевязывают, отсекают и прошивают его основание. После этого необходимо укрепить белую линию живота и устранить расхождение мышц брюшного пресса.
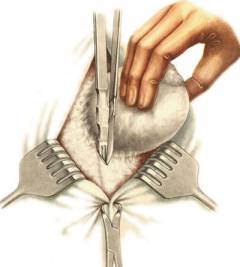
- Открытое хирургическое вмешательство с натяжной пластикой. После удаления грыжи хирург стягивает швами белую линию живота, тем самым укрепляя её – отсюда и слово «натяжная» в названии. Этот вид операции выполняется просто, но имеет недостатки: приходится делать достаточно длинный разрез (остается большой рубец), высок риск рецидивов.
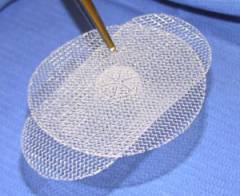
Открытое хирургическое вмешательство с ненатяжной пластикой. Для укрепления белой линии живота хирург использует специальные сетчатые протезы. Этот способ сегодня применятся чаще всего, так как после него наименее вероятен рецидив.
Лапароскопическое хирургическое вмешательство. С появлением высокотехнологичного оборудования в современных клиниках этот вид операции при грыже белой линии живота стал все больше набирать популярность. Вместо разреза хирург делает три отверстия, через которые удаляет грыжу и устанавливает сетчатый протез. Лапароскопическое хирургическое вмешательство обеспечивает низкий риск рецидива и позволяет сократить реабилитационный период до 10 дней – после этого пациент может снова заниматься привычными делами. Но данную операцию нельзя проводить при заболеваниях легких и сердца. Также она невозможна, если в клинике нет соответствующего оборудования и специалистов.
- Параперитонеальное хирургическое вмешательство. Также делают три прокола, но, в отличие от лапароскопической операции, инструменты не вводят в живот, не протыкают брюшину. Между ней и окружающими тканями помещают специальный баллон и раздувают его – образуется пространство, из которого можно получить доступ к грыжевому мешку и выполнить хирургическое вмешательство. Преимущества такой операции те же, что и у лапароскопической. Однако, её выполнение технически более сложное, невозможно надежно закрепить сетчатый протез.
При ущемленной грыже белой линии живота хирургическое вмешательство должно проводиться в экстренном порядке. Хирург вскрывает грыжевой мешок и осматривает находящуюся в нем часть кишки. Если она погибла – её необходимо удалить. Иногда оказывается, что успел омертветь большой участок кишечника – приходится увеличивать разрез и удалять все погибшие ткани.

В целом прогноз после хирургического вмешательства благоприятен.
После открытых операций с натяжной пластикой рецидивы случаются достаточно часто: у 20%-40% пациентов грыжа белой линии живота возникает повторно. Поэтому этот вид хирургического лечения сегодня практически не применяется.
Также вероятность рецидива сильно зависит от того, насколько добросовестно пациент соблюдает рекомендации врача в послеоперационном периоде.
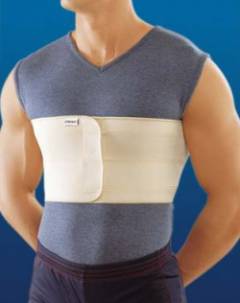
При помощи такого бандажа вылечить грыжу белой линии живота невозможно. Его ношение даже может привести к усугублению состояния: бандаж берет на себя функции мышц брюшного пресса, в результате чего они еще больше ослабляются и расходятся в стороны, грыжевое выпячивание увеличивается.
- в течение непродолжительного времени перед операцией, чтобы не допустить увеличения грыжевого выпячивания;
- на стадии предбрюшинной липомы, когда грыжи фактически еще нет;
- в качестве средства профилактики у лиц с ослабленной передней брюшной стенкой;
- после операции для предотвращения рецидива, уменьшения болей в области рубца;
- у людей, занимающихся тяжелой физической работой, тяжелой атлетикой;
- в время беременности;
- у пожилых и ослабленных лиц, имеющих противопоказания к хирургическому вмешательству.
Люди с ослабленной передней брюшной стенкой и перенесшие операцию по поводу грыжи белой линии живота должны потреблять достаточное количество жидкости и пищи, богатой волокнами, избегать продуктов, которые способствуют запорам.
источник

Чтобы понять, почему появляются грыжи белой линии живота, следует представить строение передней брюшной стенки. Она состоит из нескольких слоев – если рассматривать в направлении изнутри брюшной полости кнаружи, это:
- брюшина – соединительнотканная пленка, покрывающая стенку живота изнутри;
- предбрюшинная клетчатка;
- поперечная фасция – слой соединительной ткани, который укрепляет брюшную стенку;
- мышцы живота, каждая из которых покрыта соединительнотканной фасцией;
- подкожная жировая клетчатка – ее толщина очень разная у разных людей;
- кожа.
Все слои, помимо соединительнотканных, довольно хлипкие – главную роль в укреплении передней стенки живота играют соединительнотканные элементы.
По срединной линии передней брюшной стенки мышц нет. В этом месте соединяются фасции-футляры мышечных массивов правой и левой половины живота. Место соединения формирует в виде переплетения соединительнотканных волокон своеобразный тяж – это и есть белая линия живота.
Она принимает участие в укреплении передней брюшной стенки, благодаря чему человек может поднимать тяжести (штанги, тяжелые сумки из магазина и так далее), напрягать брюшной пресс в других случаях – и все это без боязни, что в этом месте через брюшную стенку будут выпирать органы брюшной полости.
Белая линия на всем своем протяжении неодинаковая:
- в направлении от грудины и до пупка шире, но тоньше в передне-заднем направлении;
- в направлении от пупка до лонного соединения (лобка) – более узкая и толстая.
В норме ширина белой линии живота не превышает 3 см. У больных с грыжами белой линии она может достигать 10 см и больше. Из-за слабости соединительнотканных перемычек белой линии живота развивается расхождение прямых мышц, которые проходят по обеим сторонам от срединной линии живота.
Более уязвимым при напряжении пресса является фрагмент белой линии выше пупка – вероятность возникновения грыжевого выпячивания в этом месте более высокая, чем ниже пупка. Во многих случаях грыжа возникает аж под грудиной.
Главная непосредственная причина возникновения грыж белой линии живота – ее слабость, которая проявляется при неадекватных физических нагрузках. Эта патология возникает преимущественно у мужчин до 30 лет:
- нетренированных;
- только начавших заниматься в спортзале, но спешащих сразу осилить интенсивные физические нагрузки, которые приводят к напряжению слабой линии живота, раздвиганию ее волокон и проникновению между ними жировой клетчатки и внутренних органов.
Факторы, которые способствуют ослаблению белой линии живота:
- генетическая предрасположенность к истончению и слабости соединительнотканных элементов;
- избыточный вес (от 5 лишних килограммов и больше);
- послеоперационная слабость передней брюшной стенки.
Любые причины, которые ведут к увеличению внутрибрюшного давления, являются факторами риска возникновения грыжи белой линии живота. В первую очередь это:
- непосильные физические нагрузки в спортзале;
работа, связанная с постоянным поднятием и перенесением тяжести;
- резкое поднятие тяжести в быту;
- беременность;
- затянувшиеся роды;
- хронические запоры;
- болезни органов дыхания, сопровождающиеся постоянным кашлем;
- скопление свободной жидкости в брюшной полости;
- частые травмы передней брюшной стенки.
Если волокна белой линии живота не выдерживают повышения давления со стороны брюшной полости, то:
- они раздвигаются;
- в них образуются микронадрывы.
Со временем эти прорехи увеличиваются в размере. Так как давление в брюшной полости периодически вырастает, из-за этого ее структуры (кишечник, большой сальник) устремляются в место наименьшего сопротивления.
Чем ниже в направлении к лобку, тем меньшая вероятность возникновения грыжи.
Часто, когда грыжа белой линии живота формируется постепенно, больные никаких жалоб могут не предъявлять. Иногда такую грыжу «носят» годами, при этом не ощущая ни боли, ни дискомфорта, ни нарушений со стороны органов брюшной полости. Бывает, что пациенты даже не подозревают, что у них развилась грыжа. Она может быть выявлено случайно, при обращении к врачу по какому-то другому поводу – особенно это касается пациентов с излишним весом. У части больных на ранних этапах заболевания грыжевое выпячивание может формироваться только при натуживании и физических нагрузках, а в состоянии спокойствия не отмечается.
Симптомы при грыже белой линии живота:
- болезненное выпячивание по средней линии живота; болезненность объясняется тем, что в грыжевых воротах защемляются нервные ветки предбрюшинной жировой клетчатки;
- тошнота и рвота;
- боли в месте грыжи при резких или неуклюжих движениях, поворотах туловища, наклонах;
- болезненность в месте выпячивания после еды (особенно обильной);
- отрыжка, изжога;
- реже – икота (судорожные сокращения диафрагмы).
По мере прогрессирования грыжи боли в месте ее локализации могут иметь различный характер – от тупых ноющих, в виде недлительных приступов средней интенсивности до продолжительных ноющих сильных. Иногда больные даже жалуются на боли «кинжального» характера.

- выделение крови при дефекации;
- боли нарастают, становятся нестерпимыми;
- частая рвота;
- невозможность вправить содержимое грыжи в брюшную полость.
В течении болезни выделяют три стадии:
- формирование липомы;
- начальная стадия;
- сформировавшаяся грыжа.
Сперва через дефекты в белой линии живота проникает жировая клетчатка. Грыжевой мешок начинает формироваться на следующей стадии – начальной. Уже на начальной стадии в грыжевом мешке могут появляться фрагменты петли кишечника или большого сальника.
Полноценная грыжа образуется во время третьей стадии – расщелина в белой линии превращается в полноценные грыжевые ворота овальной или круглой формы (в диаметре они иногда достигают 10-12 см), появляется и увеличивается в размерах уплотнение (сначала просто чувствительное, затем болезненное). При тотальной слабости белой линии живота нередко вдоль нее определяются множественные грыжевые образования.
Грыжа белой линии живота в большинстве случаев не причиняет субъективного дискомфорта (если не учитывать некоторой болезненности), больные могут «носить» ее длительное время, при этом вести обычный способ жизни. Более неприятными являются осложнения грыжи:
- воспаление грыжевого мешка;
- копростаз;
- ущемление.
Воспаление грыжевого мешка наступает из-за его регулярного раздражения (например, если локально давит одежда). Оно может быть:
- асептическое;
- с присоединением инфекционного агента.
В обоих случаях грыжевое выпячивание:
- увеличивается из-за отека тканей;
- кожа над ним становится красной, горячей на ощупь;
- усиливается болезненность.
При прогрессировании возможно нагноение грыжевого мешка и его содержимого.
Копростаз (задержка каловых масс в кишечнике из-за попадания его петли в грыжевой мешок) при грыже белой живота отмечается редко. Он наблюдается, если грыжевые ворота достигают больших размеров и пропускают в мешок петлю толстого кишечника.
Ущемление – самое опасное осложнение грыжи. Ущемиться может:
- стенка петли кишечника (так называемое пристеночное ущемление);
- петля кишечника;
- фрагмент большого сальника.
Механизм ущемления прост. Грыжевые ворота не обладают эластичностью, они не способны сокращаться и задерживать в мешке фрагмент большого сальника или петлю кишечника. Но из-за длительного пребывания в грыжевом мешке его содержимое отекает, ему становится тесно в небольшом пространстве, а грыжевые ворота начинают давить на него. Из-за давления нарушаются кровообеспечение и иннервация тканей содержимого грыжевого мешка, наступает их кислородное голодание, а затем – омертвение сдавленных фрагментов кишечника или большого сальника.
Про ущемление свидетельствуют признаки:
Местные симптомы ущемления грыжи белой линии живота:
- резкое усиление болей в области грыжи;
- напряжение грыжевого выпячивания, которое можно определить на ощупь и визуально;
- невозможность вправить грыжевое выпячивание в брюшную полость даже в горизонтальном положении, резкая болезненность при попытке вправления;
- ригидность брюшных мышц в области грыжи (они становятся твердыми на ощупь).
Общие симптомы:
- бледность кожных покровов;
- возникновение болей по всему животу;
- резко наступившая тошнота, которая сразу сопровождается рвотой;
- наличие крови в кале;
- невозможность оправиться;
- повышение температуры тела; может произойти как рефлекторный ответ организма, но если температура повысилась до 38-39 градусов по Цельсию – это плохой прогностический признак, свидетельствующий об интоксикации организма, которая развивается вследствие омертвения содержимого грыжевого мешка и всасывания некротических продуктов в кровь.
Даже если ущемление грыжи кажется незначительным, оно все равно представляет опасность для жизни пациента – необратимые изменения в ущемленных фрагментах могут наступить очень быстро.
В большинстве случаев диагностика грыжи белой линии живота трудностей не представляет – грыжевое выпячивание:
- определяется визуально во время осмотра срединной линии живота;
- нащупывается в спокойном состоянии пациента или при выполнении им действий, приводящих к увеличению внутрибрюшного давления – покашливании, натуживании.
Диагностика может быть затруднена при избыточной массе пациента. В этом случае для обнаружения грыжи необходимо полностью обнажить переднюю брюшную стенку и изучать буквально каждые ее полсантиметра. Иногда такую грыжу можно выявить с помощью узкого тонкого твердого предмета, который поможет нащупать грыжевые ворота.

Операция по ликвидации грыжи белой линии живота называется герниопластика. Разработано около 300 разновидностей таких операций, но только лечащий врач (оперирующий хирург) может выбрать вариант, подходящий для конкретного пациента, учитывая свойства тканей, строение его передней брюшной стенки и особенности белой линии живота.
Суть операции:
- содержимое грыжевого мешка осматривают и вправляют в брюшную полость;
- удаляют ткани, которые сформировали грыжевой мешок;
- место дефекта укрепляют, чтобы не было повторного возникновения грыжи.
Укрепление скомпроментированного участка брюшной полости могут провести с помощью:
- собственных тканей пациента;
- специально разработанных искусственных материалов, которые закрывают дефект, как заплаты.
Преимущество собственных тканей пациента для пластики:
- быстрое приживление благодаря натуральности состава;
- нет риска отторжения.
- слабость собственных тканей и, как следствие, возможность рецидива;
- при больших грыжах биологического материала может быть недостаточно, чтобы им закрыть дефект.
В хирургии все чаще для укрепления грыжевых дефектов используют синтетические протезы и сетки.
Материалы для них разработаны с учетом того, чтобы они не вызывали аллергической реакции организма. Со временем такие протезы и сетки прорастают соединительной тканью настолько, что отличить их от биологических тканей невозможно.
Преимущества искусственных «заплат»:
- прочность, вследствие чего возможность развития рецидива существенно ниже, чем при укреплении грыжи собственными тканями пациента;
- возможность укрепления тканей при любых размерах дефекта.
- может возникнуть индивидуальная непереносимость.
Герниопластика проводится в плановом порядке, но без промедления, чтобы избежать осложнений грыжи, которые могут наступить в любой момент. При ущемленной грыже оперативное вмешательство проводят в экстренном порядке – сначала удаляют омертвевшие ткани, затем выполняют укрепление передней брюшной стенке в месте, где появилась грыжа.
Операцию могут проводить одним из методов:
- открытым методом;
- с помощью лапароскопа;
- с помощью параперитонеальной техники.
Открытый метод (с традиционным разрезом передней брюшной стенки) применяют при:
- невозможности применить другие методы;
- больших грыжах;
- осложненных грыжах.
При лапароскопической операции хирург делает несколько отверстий в передней брюшной стенке, через них с помощью лапароскопа удаляет грыжевой мешок, вводит и закрепляет «заплату» — сетчатый протез.
Благодаря лапароскопической методике:
герниопластика менее травматична, чем обычная операция;
- риск повторного возникновения грыжи сводится к минимуму (так как не будет наблюдаться слабость передней брюшной стенки, которая возникает после больших разрезов);
- требуется меньше времени и усилий на послеоперационное восстановление пациентов.
После лапароскопической операции период реабилитации сокращается до десяти дней, после чего пациент может возвращаться к обычному укладу жизни (но с дозированными физическими нагрузками).
При параперитонеальном вмешательстве брюшину, как и при традиционной лапароскопии, не прокалывают, брюшная полость остается не задействованной в операции.
Преимущества метода:
- те же, что и у лапароскопии (отсутствие разреза, меньший период реабилитации);
- хирургический инструментарий не вводятся в брюшную полость, ее структуры не травмируются.
- сложность выполнения (в частности, введения и закрепления «заплаты»).
Герниопастику выполняют под наркозом, при отсутствии осложнений операция длится в среднем до 1 часа. Швы снимают на 7-8 день (иногда по показаниям – на 10-12).
Если ущемление грыжи привело к омертвению тканей, и это, в свою очередь, провоцировало интоксикацию организма – проводят также консервативную терапию, которая включает:
- парентеральное введение антибиотиков;
- инфузионную терапию – парентеральное введение солевых растворов, белковых препаратов, при необходимости компонентов крови;
- общеукрепляющую (в том числе витамино-) терапию.
Для того чтобы не испортить эффект, достигнутый благодаря операции, после нее пациенту следует придерживаться следующих рекомендаций:
- носить абдоминальный бандаж (длительность ношения определит врач);
- в первые 2-3 месяца избегать физических нагрузок, в особенности поднятия тяжестей;
- через 2-3 месяца после операции следует начать выполнение упражнений, которые помогут укрепить брюшные мышцы. Подбирать упражнения самостоятельно не рекомендуется – следует обратиться к врачу ЛФК;
- даже если грыжа была успешно прооперирована, но у пациента осталась проблема лишнего веса, ее необходимо срочно устранить;
- придерживаться специально разработанных правил питания.
Правила приема пищи:
- питание должно быть дробным, небольшими порциями, 4-5-6 раз в сутки;
- следует избегать продуктов, провоцирующих газообразование и запоры;
- рацион должен включать негрубые и безволокнистые, легко перевариваемые продукты;
- рекомендуется употребление супов, жидких каш и пюре.
Предупреждение грыжи белой линии включает следующие мероприятия:
- дозирование физических нагрузок, при которых задействован брюшной пресс, соразмерно собственной физической подготовке;
избегание поднятия тяжестей;
- регулярные занятия физкультурой, чтобы укреплять мышцы живота (утренняя зарядка, занятия в спортзале);
- соблюдение принципов сбалансированного здорового питания, которое способствовало бы регулярному опорожнению кишечника;
- выявление причин лишних килограммов и нормализация массы тела;
- своевременное излечение болезней, сопровождающихся кашлем;
- избегание травм передней брюшной стенки;
- выполнение всех рекомендаций врачей (в том числе по ношению абдоминального бандажа) во время беременности и в послеоперационный период;
- ношение абдоминального бандажа.
Абдоминальный бандаж – это эластичная трикотажная лента до 20 см в ширину. На ней крепится эластическая подушечка, которую размещают в области грыжевого выпячивания.
Бандаж не излечивает грыжу. При длительном ношении он наоборот может посодействовать ее возникновению, так как начинает выполнять функцию брюшных мышц, которые в результате бездействия ослабевают, расходятся еще больше, что способствует возникновению грыжи.
Ношение бандажа рекомендовано в следующих случаях:
- людям с нетренированными или ослабленными (например, после длительного лежачего режима) брюшными мышцами;
- работникам тяжелого физического труда;
тяжелоатлетам-профессионалам;
- во время беременности;
- в послеродовом периоде;
- на стадии липомы;
- перед оперативным вмешательством по поводу грыжи, чтобы предупредить усиление выпирания;
- после операций для поддержания ослабленных мышц живота (чтобы предупредить повторное развитие заболевания) и уменьшения болей в районе шва;
- если есть противопоказания к хирургическому лечению возникшей грыжи (в частности, у ослабленных пациентов, пожилых людей и больных, которым оперативное вмешательство противопоказано по состоянию здоровья – например, при выраженных сердечно-сосудистых заболеваниях).
Чтобы бандаж помог, а не навредил, следует учитывать такие рекомендации:
- надевать его следует в лежачем положении;
- необходимо правильно регулировать охват живота бандажом – чтобы он плотно облегал туловище и деликатно прижимал грыжевое выпячивание, но не давил на ткани и не причинял неудобства;
- при уже сформировавшейся грыже грыжевое выпячивание перед надеванием сначала нужно легким движением руки вправить в брюшную полость, затем надеть бандаж; категорически противопоказано вправление посредством надевания бандажа;
- подушечку разместить в районе грыжевого выпячивания.
При своевременном выявлении и оперативном лечении грыжи прогноз в целом благоприятный. При несоблюдении врачебных рекомендаций рецидивы грыжи белой линии живота возникают в 25-40% случаев.
При ущемлении прогноз более серьезный, исход зависит от своевременности операции.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
8,347 просмотров всего, 1 просмотров сегодня
источник




 Открытое хирургическое вмешательство с ненатяжной пластикой. Для укрепления белой линии живота хирург использует специальные сетчатые протезы. Этот способ сегодня применятся чаще всего, так как после него наименее вероятен рецидив.
Открытое хирургическое вмешательство с ненатяжной пластикой. Для укрепления белой линии живота хирург использует специальные сетчатые протезы. Этот способ сегодня применятся чаще всего, так как после него наименее вероятен рецидив.  Лапароскопическое хирургическое вмешательство. С появлением высокотехнологичного оборудования в современных клиниках этот вид операции при грыже белой линии живота стал все больше набирать популярность. Вместо разреза хирург делает три отверстия, через которые удаляет грыжу и устанавливает сетчатый протез. Лапароскопическое хирургическое вмешательство обеспечивает низкий риск рецидива и позволяет сократить реабилитационный период до 10 дней – после этого пациент может снова заниматься привычными делами. Но данную операцию нельзя проводить при заболеваниях легких и сердца. Также она невозможна, если в клинике нет соответствующего оборудования и специалистов.
Лапароскопическое хирургическое вмешательство. С появлением высокотехнологичного оборудования в современных клиниках этот вид операции при грыже белой линии живота стал все больше набирать популярность. Вместо разреза хирург делает три отверстия, через которые удаляет грыжу и устанавливает сетчатый протез. Лапароскопическое хирургическое вмешательство обеспечивает низкий риск рецидива и позволяет сократить реабилитационный период до 10 дней – после этого пациент может снова заниматься привычными делами. Но данную операцию нельзя проводить при заболеваниях легких и сердца. Также она невозможна, если в клинике нет соответствующего оборудования и специалистов. 
 работа, связанная с постоянным поднятием и перенесением тяжести;
работа, связанная с постоянным поднятием и перенесением тяжести; герниопластика менее травматична, чем обычная операция;
герниопластика менее травматична, чем обычная операция; избегание поднятия тяжестей;
избегание поднятия тяжестей; тяжелоатлетам-профессионалам;
тяжелоатлетам-профессионалам;