Чтобы четко представлять себе, что такое грыжа белой линии живота, необходимо знать особенности анатомии передней брюшной стенки.
Передняя брюшная стенка образована двумя слоями мышц, которые располагаются справа и слева от средней линии живота. Данные мышцы прикрепляются в нижним ребрам, гребням подвздошных костей и позвоночному столбу. А в центральной части живота мышцы правой и левой половин соединяются друг с другом путем переплетения их сухожилий. Данное сухожильное соединение мышц живота можно образно представить себе в виде шва, которым соединены свободные концы вязаного изделия в одну структуру, например, горловина свитера. Именно сухожильное переплетение свободных концов брюшных мышц с правой и левой сторон и образует так называемую белую линию живота, которая является своеобразным «сварным» швом, соединяющим мягкие ткани передней брюшной стенки в единую и плотную структуру.
То есть, белая линия живота – это плотное сплетение мышечных сухожилий, удерживающее их на передней брюшной стенке и помогающее им образовывать наружный каркас, защищающий органы брюшной полости от негативного внешнего воздействия.
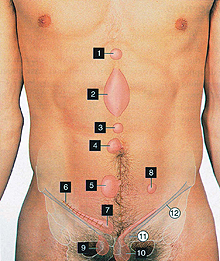
Белая линия располагается точно посередине живота, проходя от конца грудины до верхней части лобкового симфиза через пупок. То есть, если мысленно от грудины и до лобка нарисовать продольную линию, проходящую через пупок и делящую живот на две равные половинки, то именно под ней и окажется анатомическая структура, называемая белой линией и являющаяся сплетением мышечных сухожилий. Ширина белой линии живота небольшая и в норме составляет 1 – 2,5 см выше пупка, и уменьшается до 0,2 – 0,3 см на участке ниже пупка.
Название «белая линия живота» данная анатомическая структура получила из-за характерного светло-серого, беловатого цвета образующих ее сухожилий. Белую линию живота также называют апоневрозом .
Грыжа белой линии – это выпячивание наружу подкожной жировой клетчатки и внутренних органов сквозь большие щели между сплетением сухожилий белой линии живота. Дело в том, что сухожилия белой линии переплетены между собой таким образом, что между ними имеются небольшие щели. В норме они слишком малы для того, чтобы в них мог попасть достаточно крупный кусок подкожной жировой клетчатки или петля кишки, и начал выбухать наружу, растягивая кожу. Однако при расширении щелей между сплетением сухожилий белой линии, попадание в них кишечных петель, подкожной жировой клетчатки, желудка или других органов брюшной полости становится вполне возможным. И когда часть какого-либо органа попадает в такую щель в белой линии, она начинает выпячиваться наружу в форме небольшого округлого образования, поскольку кожный покров является недостаточно плотным для их удержания внутри брюшной полости. И именно такое выпячивание органов брюшной полости сквозь широкую щель между сухожилиями и есть грыжа белой линии живота (см. рисунок 1).
Рисунок 1 – Возможные варианты расположения грыж белой линии живота.
Грыжи белой линии живота чаще всего развиваются у мужчин и женщин в возрасте 20 – 40 лет и составляют 3 – 5% от общего количества наружных грыж. У детей грыжи белой линии живота встречаются относительно редко, и, как правило, являются пупочными.
Поскольку выпячивание внутренних органов и подкожной жировой клетчатки происходит наружу, то грыжи белой линии живота относятся к наружным. В зависимости от расположения все грыжи белой линии подразделяются на три вида:
1. Надчревные или надпупочные грыжи (hernia epigastrica) – располагаются на участке белой линии живота, идущем от нижнего конца грудины и до пупка. Надпупочные грыжи составляют 70 – 85% от всех грыж белой линии живота;
2. Околопупочные грыжи (параумбиликальные, hernia paraumbilicalis) – располагаются в области пупка и составляют от 0,3 до 1%;
3. Подчревные или подпупочные грыжи (hernia hypogastrica) – располагаются на участке белой линии живота, идущем от пупка до лобкового симфиза. Подпупочные грыжи составляют по разным данным от 2% до 9% от общего количества грыж белой линии живота.
Одновременно у одного и того же человека может быть одна или несколько грыж белой линии живота. Если грыжа одна, то ее называют единичной, а если их две или более – то множественными. Множественные грыжи белой линии живота встречаются очень редко, как правило, это единичные образования.
По клиническому течению все грыжи белой линии подразделяются на вправимые, невправимые и ущемленные. Вправимыми грыжами являются такие выпячивания структур брюшной полости, которые можно легко заправить обратно, не повредив каких-либо органов или тканей. Однако при напряжении мышц брюшного пресса (например, при кашле, чихании, дефекации, подъеме тяжестей и т.д.) вправленные структуры выпадают снова, если не было произведено хирургического ушивания щелей сухожилий белой линии. Невправимые грыжи представляют собой такие выпячивания структур брюшной полости, которые невозможно заправить обратно. Невправимые грыжи выбухают постоянно, лишь умеренно увеличиваясь в размерах при натуживании мышц брюшного пресса.
Невправимая грыжа обычно развивается в результате воспаления вправимой и формирования необратимых изменений структуры сухожилий и мягких тканей брюшной полости, выбухающих в щели белой линии. После воспаления сухожилия становятся твердыми, а просвет щели может суживаться, в результате чего выбухающие органы плотно обхватываются кольцом из утолщенных структур белой линии живота, что не дает им возможности зайти обратно в брюшную полость. Воспаление грыжи может развиваться на фоне ее ущемления бандажом, попыткой грубого вправления или воздействия иных механических повреждающих факторов. Кроме того, воспаление грыжи способно стать следствием воспалительного процесса, протекающего в части органа и ткани (например, аппендицит, аднексит и т.д.), выбухающей в щель между сухожилиями белой линии.
Ущемленными грыжами называются такие образования, при которых выбухающие в щели апоневроза органы и ткани сильно сдавливаются. В результате сдавления грыжи нарушается кровообращение, что провоцирует быстрое прогрессирование воспалительного процесса с отмиранием тканей и его распространением на окружающие органы брюшной полости. Ущемление грыжи может спровоцировать обширный разлитой перитонит или гангрену.
Грыжи белой линии живота у детей встречаются крайне редко и, как правило, бывают врожденными. Они формируются из-за нарушения образования сухожильного переплетения брюшных мышц живота еще в утробе матери. Наиболее часто такие грыжи выявляются у детей в возрасте 2 – 5 лет, когда можно четко увидеть глазами небольшое выпячивание в области белой линии живота. Размер грыжи зависит от величины щели между сухожилиями.
У детей старше 5 – 7 лет грыжа белой линии живота может быть приобретенной, то есть, сформироваться точно так же, как у взрослого человека.
Разновидности, клиническое течение и методы лечения приобретенной и врожденной грыж белой линии живота у детей точно такие же, как и у взрослых людей. Поэтому данные образования, как правило, не имеют каких-либо отличительных особенностей, которые заставляют рассматривать их отдельно.
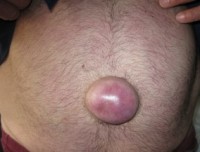
Пупочные грыжи довольно часто развиваются у взрослых и детей, что связано с особенностями строения тканей данного участка передней брюшной стенки. Так, пупок снаружи покрыт кожей, а под ней полностью отсутствуют мышцы и имеется только брюшина. В норме выпячивания внутренних органов в этой области не происходит, поскольку пупок представляет собой плотный рубец без каких-либо щелей, оставшийся после отмирания пуповины и зарастания пупочного отверстия. В норме пупочное отверстие зарастает еще в младенчестве, но иногда оно остается и образует форму конуса, обращенного широкой частью кнутри, к брюшной полости. И через этот конус может происходить выбухание тканей брюшной полости наружу и, соответственно, формирование грыжи.
У взрослых людей может вновь появляться пупочное отверстие после разрыва рубца из-за сильной физической нагрузки или растяжения тканей живота. Соответственно, после образования отверстия у взрослого человека вполне может сформироваться пупочная грыжа. Наиболее часто она формируется у женщин, перенесших беременность и роды, а также у людей с избыточным весом.
Пупочная грыжа лечится и ведется по собственным методикам, отличным от таковых для грыж белой линии живота.
Собственно, из-за указанных анатомических особенностей, причинных факторов и методик лечения пупочные грыжи относят к отдельному виду и рассматривают вне зависимости от грыж белой линии живота.
Снаружи грыжа выглядит как небольшое округлое выпячивание в области белой линии живота. Выпячивание может уменьшаться в положении лежа и увеличиваться при натуживании мышц брюшного пресса, например, при кашле, чихании, подъеме тяжестей и т.д. Однако под кожей в этом выпячивании находятся органы и ткани, выпавшие из брюшной полости и составляющие собственно грыжу.
Грыжа белой линии живота состоит из трех основных анатомических элементов:
- Грыжевой мешок;
- Содержимое грыжевого мешка;
- Грыжевые ворота.
Грыжевой мешок – это образованное подкожной жировой клетчаткой и брюшиной выпячивание в щель белой линии живота. Выпячивание имеет форму мешка и потому получило соответствующее название.
В такой грыжевой мешок со временем попадают ткани и органы брюшной полости, выбухая наружу. Именно эти органы и ткани составляют содержимое грыжевого мешка. Однако в грыжевом мешке не всегда имеется содержимое. Так, если в мешок еще не попали какие-либо органы или ткани, то он пустой, то есть, не имеющий содержимого.
Грыжевые ворота представляют собой границы щели, образованные разошедшимися сухожилиями мышц живота.
Помимо указанных структур любая грыжа сверху остается покрыта кожей и серозной оболочкой, которые не разрываются, а просто сильно растягиваются.
В грыжевой мешок могут попадать следующие органы и ткани брюшной полости, образуя его содержимое:
- Сальник;
- Петли тонкого кишечника;
- Поперечная или ободочная части толстой кишки;
- Пупочно-печеночная связка;
- Стенка желудка;
- Маточная труба.
Наиболее часто в грыжевой мешок попадают петли тонкого кишечника, стенка желудка и сальник.

Однако развитие функциональной недостаточности соединительной ткани (слабости сухожилий) происходит постепенно, под влиянием так называемых предрасполагающих факторов, которые, в принципе, также можно считать косвенными причинами грыжи белой линии живота. Предрасполагающие факторы развития слабости сухожилий и соединительной ткани живота делят на две большие группы:
1. Факторы, вызывающие повышение внутрибрюшного давления;
2. Факторы, ослабляющие брюшную стенку.
К факторам, повышающим внутрибрюшное давление относят следующие:
- Тяжелый физический труд;
- Тяжелые роды;
- Повторные роды;
- Хронический запор;
- Сильный продолжительный кашель;
- Беременность;
- Асцит;
- Затруднение мочеиспускания при стриктурах уретры или аденоме простаты;
- Длительный плач и крик у младенцев.
К факторам, ослабляющим брюшную стенку, относят следующие:
- Тяжелые и длительные болезни, истощающие человека;
- Похудение;
- Операции на органах брюшной полости;
- Ожирение;
- Травмы живота.
Для развития грыжи необходимо сначала длительное воздействие предрасполагающих факторов (и повышающих внутрибрюшное давление, и ослабляющих стенку живота), которое приведет к слабости сухожилий и мышц передней брюшной стенки, и образованию щелей и просветов между их волокнами. Затем в уже образовавшиеся щели под влиянием все тех же предрасполагающих факторов начнут проталкиваться органы и ткани брюшной полости, формируя собственно грыжу.
Обычно процесс образования грыжи белой линии живота длительный. Однако в единичных случаях возможно одномоментное быстрое образование грыжи, например, при подъеме очень тяжелого предмета или сильном напряжении всего тела.
На начальных этапах грыжа белой линии протекает бессимптомно. Человек может ощущать только небольшое выпячивание на белой линии живота, которое образуется или увеличивается при напряжении мышц брюшного пресса и полностью исчезает или уменьшается в размерах в покое или при переводе тела в горизонтальное положение. Вправимая грыжа обычно уменьшается в положении лежа, а невправимая – практически не изменяется в размерах. При аккуратном надавливании на вправимое грыжевое выпячивание оно уходит в брюшную полость. А невправимая грыжа даже при сильном надавливании не уходит в брюшную полость, не изменяет своих размеров и конфигурации.
Постепенно выбухание становится болезненным и более заметным. Боль при грыже белой линии живота обычно локализуется в эпигастрии (области желудка), однако может иррадиировать в подреберье, в лопатку, в поясницу, в глубину брюшной полости. Болевое ощущение может иметь различный характер – ноющий, колющий, тянущий, режущий и т.д.
Болезненность усиливается после приема пищи или выпивания большого количества жидкости, а также при физических нагрузках, кашле, чихании, дефекации и других действиях, связанных с повышением внутрибрюшного давления. Помимо болезненности в области грыжи может ощущаться легкое покалывание. После ослабления напряжения брюшной стенки болезненность, как правило, уменьшается или совсем исчезает.
Помимо боли в области грыжи, которая распространяется в различные части тела, человека могут беспокоить диспепсические явления, такие как тошнота, многократная рвота, изжога, отрыжка, тяжесть в подложечной области и т.д. При прощупывании белой линии пальцами можно почувствовать болезненное выпячивание.
В зависимости от того, какой орган попал в грыжевой мешок, у человека может возникать клиническая картина язвенной болезни желудка или двенадцатиперстной кишки, холецистита, гастрита или панкреатита.
При ущемлении грыжи у человека возникает резкая сильная боль, которая со временем интенсифицируется и распространяется вглубь брюшной полости, становясь все более разлитой. Может возникать многократная рвота и дефекация, которые не приносят облегчения. Живот вздувается, появляется болезненная перистальтика, отходят газы, не приносящие облегчения. Появляется клиническая картина непроходимости кишечника, прободения язвы или острого панкреатита. При ущемлении грыжи необходимо, как можно быстрее обращаться к врачу.
Диагностика грыжи белой линии живота осуществляется на основе общего осмотра в горизонтальном и вертикальном положении тела, УЗИ белой линии, гастроскопии, герниографии или рентгенологического обследования живота.
Тщательный осмотр поверхности живота позволяет увидеть грыжевое выпячивание, которое может увеличиваться при натуживании и в вертикальном положении тела. Обычно при подозрении на грыжу белой линии живота человека просят лечь на спину и медленно приподнять за счет мышц брюшного пресса верхнюю часть тела. Имеющаяся грыжа при напряжении мышц живота проявится в виде четкого выбухания. Кроме того, можно попросить человека откинуть туловище назад, поскольку в таком положении грыжа также становится видимой из-за напряжения белой линии живота. Если грыжа видна и без напряжения мышц брюшного пресса, то ее просто тщательно прощупывают.
Если грыжа еще не видна, то есть, на животе отсутствует четко видимое и хорошо контурированное выпячивание, то врач тщательно пальцами прощупывает всю поверхность белой линии от начала и до конца. При наличии грыжи под пальцами ощущается расхождение мышц живота и плотное, болезненное образование. В сомнительных случаях врач прослушивает подозреваемое грыжевое образование при помощи стетоскопа. Над грыжевым мешком обычно прослушивается урчание. Если же данное образование не является грыжей, то урчание над ним не выслушивается.
Для уточнения того, какие именно органы и ткани оказались вовлечены в грыжевой мешок, при необходимости производятся следующие исследования:
- Рентген желудка с барием (рентгеноконтрастным веществом);
- Эзофагогастродуоденоскопия;
- УЗИ белой линии и грыжевого выпячивания;
- Томография органов брюшной полости;
- Герниография (рентген грыжи с контрастным веществом).
Указанные инструментальные обследования производятся не всегда, а только при необходимости.
Грыжу белой линии живота необходимо отличать от язвенной болезни желудка и двенадцатиперстной кишки, панкреатита, холецистита, липом, фибром, нейрофибром или метастазов в сальник.
К осложнениям грыжи белой линии живота относят следующие патологические процессы:
- Воспаление грыжевого мешка и содержимого;
- Ущемление грыжи;
- Странгуляция брыжейки кишки;
- Перитонит;
- Копростаз грыжи;
- Экстрасистолия.
Наиболее частым и широко распространенным осложнением грыжи является воспалительный процесс, поражающий как грыжевой мешок, так и его содержимое. Воспаление обычно провоцируется собственной микрофлорой, которая застаивается в сдавленном участке органа, оказавшемся в грыжевом мешке. Воспаление может протекать медленно или быстро, однако в завершение данного процесса происходит рубцевание и утолщение тканей грыжевых ворот, а также формирование спаек. В результате содержимое грыжевого мешка перестает вправляться в брюшную полость, и вправимая грыжа становится невправимой.
Вторым очень частым осложнением является ущемление грыжи, которое развивается следующим образом: при резком напряжении мышц брюшной стенки грыжевые ворота расширяются, в результате чего в них попадает большая часть какого-либо органа. Затем расширенные ворота резко суживаются, и выпавший орган или его часть не успевают вправиться обратно в брюшную полость. А поскольку отверстие, через которое произошло выпячивание органов или тканей резко сузилось, то оно защемляет содержимое грыжевого мешка. Обычно ущемление грыжи развивается при резком и внезапном повышении внутрибрюшного давления, например, кашле, чихании, дефекации при запоре и т.д.
Однако если в грыжевом мешке оказалась петля тонкой кишки, то ее ущемление может развиваться по другому механизму. Так, из-за сдавления петли кишки по ней успевают проходить газы и продвигаться пищевой комок, в результате чего содержимое застаивается, участок кишки растягивается и перестает совершать перистальтические сокращения. Значительно увеличившаяся в размерах петля кишки защемляется в грыжевых воротах.
Защемление грыжи может вызывать нарушение работы сердца, в первую очередь появление экстрасистол на кардиограмме. Аритмия, возникшая из-за экстрасистолии, может провоцировать тяжелые нарушения кровообращения, которые, в свою очередь, маскируют симптоматику ущемления грыжи.
Странгуляция брыжейки кишки представляет собой не что иное, как ее сдавление. А поскольку именно в брыжейке проходят нервы, кровеносные и лимфатические сосуды, обеспечивающие потребности петли кишки в питательных вещества и кислороде, а также удалении токсических веществ и иннервации, то ее сдавление фактически равняется отключению кишечного участка от жизнеобеспечения. При сдавлении брыжейки кишки сначала нарушается отток венозной крови и происходит образование серозно-кровянистого экссудата, который скапливается в грыжевом мешке. Если сдавление брыжейки не прекращается, то происходит нарушение притока и артериальной крови, в результате чего участок кишки отмирает.
Следует понимать, что кишка очень быстро подвергается гниению и разложению, поскольку внутри нее имеются бактерии нормальной микрофлоры. Поэтому если в ранние сроки после начала странгуляции брыжейки не производится срочная хирургическая операция, то токсические вещества, образовавшиеся в результате распада тканей кишки, и бактерии начинают проникать в брюшную полость и вызывают септическое воспаление. В результате образуется гной и начинается разлитой перитонит. При появлении признаков перитонита необходима срочная операция, поскольку без лечения человек умрет в течение ближайших суток.
Если грыжа белой линии расположена ниже пупка, то в качестве ее осложнения может развиться копростаз или застой каловых масс. Копростаз формируется медленно по мере накопления каловых масс, которые не удаляются из петли толстой кишки, оказавшейся в грыжевом мешке. Со временем накапливается большое количество каловых масс, которые наподобие пробки полностью закрывают просвет кишки и вызывают непроходимость. На начальных этапах копростаза человека беспокоит постоянный запор, а также уплотнение грыжевого выпячивания. По мере прогрессирования копростаза появляется метеоризм, тошнота и рвота.
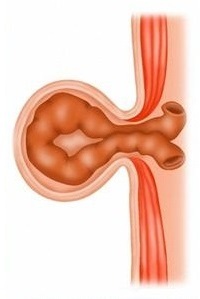
Эластичное ущемление грыжи возникает при резком повышении внутрибрюшного давления (например, при дефекации, кашле, чихании и т.д.), когда грыжевые ворота резко расширяются, в них выпячивается большая часть органа брюшной полости. Затем грыжевые ворота возвращаются в исходное состояние, поскольку ткани эластичны, а выпавшие органы вернуться обратно в брюшную полость не успевают.
При каловом ущемлении происходит постепенное заполнение петли кишки, оказавшейся в грыжевом мешке, каловыми массами и газами. В результате кишечная петля растягивается и увеличивается в размерах, вследствие чего и происходит ее ущемление.
При ретроградном ущемлении сдавливается часть кишечной петли или другого органа, оказавшаяся не в грыжевом мешке, а в брюшной полости. При таком виде ущемления очень быстро развивается перитонит и некроз кишки, а выраженность клинической симптоматики нарастает бурно.
Лечение грыжи белой линии живота только оперативное, поскольку какие-либо консервативные методики при данном заболевании являются неэффективными. Суть оперативного лечения заключается во вскрытии грыжевого мешка с последующим удалением или вправлением выпавших частей органов и тканей обратно в брюшную полость и тщательным восстановлением целостности передней брюшной стенки. Грыжевой мешок после вскрытия санируют и внимательно осматривают. Если в нем имеются признаки воспалительного процесса, то ткани иссекают и удаляют, не вправляя их обратно в брюшную полость. После этого полость прикрывают листком брюшины, а поверх нее сшивают листы сухожилий внахлест, формируя из них двойной плотный слой (дубликатуру).
Для усиления сформированного соединения сухожилий белой линии живота часто используют различные варианты пластики. Пластика представляет собой наложение дополнительного слоя материала, который будет усиливать прочность сухожильного соединения белой линии живота. Для проведения пластики могут использовать собственные ткани, взятые из других частей тела, донорские материалы, полученные от других людей или же различные синтетические сетки. Наиболее эффективны с точки зрения предупреждения рецидивов грыжи белой линии живота сетчатые протезы, которые растягиваются на участке со слабыми сухожилиями и поддерживают их прочность, не давая им расходиться и образовывать большие щели, в которых может вновь образоваться грыжа.

До, во время и после оперативного удаления грыжи необходимо соблюдать режим питания, который не вызывает запоров. То есть, в рацион питания необходимо ежедневно включать овощи, фрукты, хлеб из муки грубого помола, мясо, рыбу и молочные продукты. Необходимо избегать хлебобулочных изделий, макарон, копченого, жареного, маринованного, жирного и других вредных продуктов, которые содержат мало клетчатки и могут провоцировать запор. Также следует избегать употребления бобовых, поскольку они вызывают усиленное газообразование, которое может растягивать кишку и оказывать сильное давление на переднюю брюшную стенку.
При наличии грыжи белой линии живота заниматься физическими упражнениями нельзя, поскольку любое напряжение мышц пресса может спровоцировать ее ущемление. Приступать к специальным упражнениям, направленным на укрепление передней брюшной стенки, можно только через 2 – 3 месяца после оперативного удаления грыжи. Комплекс упражнений должен составить врач лечебной физкультуры с учетом индивидуальных особенностей данного конкретного человека. Помните, что при грыже белой линии живота любые упражнения нужно выполнять без утяжеления (гири, гантели и т.д.).
Герниопластика грыжи белой линии живота представляет собой восстановление целостности участка сухожильного сочленения, на котором была грыжа. Причем восстановление целостности производится не простым сопоставлением краев тканей, а путем создания искусственной, толстой и прочной структуры на передней брюшной стенке, которая должна повысить прочность тканей и предотвратить повторное развитие грыжи в будущем.
Создание прочной структуры на участке белой линии живота, где была грыжа, осуществляется при помощи сшивания друг на друга внахлест мышц, фасций и сухожилий. Такая пластика применяется довольно широко, однако дает высокий процент рецидивов.
Гораздо меньшее количество рецидивов бывает при выполнении герниопластики с использованием биологических или синтетических трансплантатов. Суть данных методик герниопластики заключается в ушивании тканей и наложении поверх них специальных трансплантатов. Трансплантаты представляют собой либо частицы собственных тканей, либо специальные сетки из синтетических нитей. В настоящее время наиболее широко применяется герниопластика с использованием синтетических сеток, поскольку данный метод надежен, эффективен и дает малый процент рецидивов.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Белая линия живота – это сухожильная структура от грудины до лобка, расположенная строго по средней линии. В этом месте соединяются сухожилия, расположенные с двух сторон косых мускулов живота. Структура довольно тонкая, содержит мало нервных окончаний и сосудов.
Грыжа белой линии живота – это выпячивание части органов брюшной полости под кожу (соответственно, в области белой линии).
На начальных стадиях развития грыжа безболезненна и особо не беспокоит человека. Но со временем заболевание прогрессирует, и возможно ущемление грыжи – сдавление органов грыжевого мешка несжимаемым сухожильным кольцом, через которое они вышли. Это опасное для жизни состояние, требующее срочной операции.
Действенное лечение патологии – только хирургическое. Без операции человек может лишь уменьшить степень выпячивания грыжи, тем или иным образом «помогая» своим сухожилиям. Однако такое «лечение» не решает проблему, а наоборот, снижает тонус сухожилий, позволяя отверстию (через которое кишечник или сальник выходят под кожу) растянуться еще больше.
Неосложненная грыжа эффективно лечится с помощью планового хирургического вмешательства, которое всегда проходит успешно.
Далее мы сделаем подробный обзор болезни, расскажем про малоизвестные нюансы патологии и дадим полезные советы пациентам.
Грыжа белой линии животаможет располагаться:
выше пупочного отверстия (надпупочная или эпигастральная грыжа),
около пупка (параумбиликальная),
ниже пупка по средней линии.
Последняя локализация встречается реже всего, так как ближе к лобку сухожилия теснее связаны, формируя более прочную и менее широкую структуру белой линии.
Иногда на белой линии развиваются множественные грыжи, расположенные одна над другой.
Возможное расположение грыж живота
Грыжа белой линии животаразвиваетсяиз-за двух групп факторов:
(если таблица видна не полностью – листайте ее вправо)
| 1. Факторы, ослабляющие сухожилия мышц живота | 2. Факторы, вызывающие повышенное внутрибрюшное давление |
|---|---|
| Наследственное нарушение строения сухожилий | Некоторая физическая работа |
| Ожирение | Запоры |
| Послеоперационные рубцы в области белой линии | Тяжелые роды |
| Травмы живота (особенно – постоянные у профессиональных спортсменов) | Беременность |
| Частые болезни, сопровождающиеся сильным кашлем или рвотой | |
| Асцит – скопление невоспалительной жидкости в полости живота | |
| Болезни, при которых переполняется мочевой пузырь из-за затруднения мочеиспускания: простатит, аденома простаты, зауженный мочеиспускательный канал | |
| У маленьких детей – длительный плач |
От выяснения точной причины грыжи зависит, будет ли эффективно лечение патологии (не случится ли рецидива).
В норме белая линия от грудины до пупка составляет 10–25 мм в ширину, а ниже него суживается до нескольких миллиметров. В том месте, где развивается грыжа белой линии живота, волокна сухожилия могут расходиться на 100 и даже 120 мм, формируя грыжевые ворота разной формы (овальной, ромбовидной, круглой).
Широкие грыжевые ворота появляются не сразу – грыжевое выпячивание проходит несколько стадий развития:
Первый этап – предбрюшинная липома. Она возникает при появлении одного или нескольких провоцирующих факторов, о которых мы говорили ранее. В этом случае через пока еще небольшие отверстия в расходящемся сухожилии выступает под кожу жировая клетчатка.
Начальная стадия. В грыжевые ворота попадает брюшина, которая и начинает формировать оболочку для внутренних органов, выходящих под кожу. Брюшина – это тонкая оболочка, покрывающая внутренние стенки брюшной полости и поверхность внутренних органов.
Грыжа белой линии живота на стадии окончательного формирования включает в себя все положенные элементы:
- грыжевые ворота – отверстие в белой линии, откуда выходят органы;
- грыжевой мешок – брюшина;
- содержимое мешка: сальник, кишечник, стенки желудка, некоторые связок.
В зависимости от того, когда была обнаружена болезнь, зависит сложность проводимой операции.
Заметить грыжу белой линии можно еще на стадии липомы: в вертикальном положении по средней линии в одном из мест между лобком и грудиной определяется небольшое образование. Его характеристика:
- безболезненное,
- мягкое на ощупь,
- кожа обычного цвета,
- в горизонтальном положении оно исчезает.
На начальной стадии отмечаются те же симптомы, только грыжа уже больших размеров. Она, так же как и липома, вправляется в полость, когда человек ложится.
Явно проявляется грыжа белой линии живота при ее окончательном формировании. Это образование:
- эластичное;
- расположено по средней линии;
- диаметром 1–12 см;
- безболезненно;
- может урчать, если грыжа содержит петлю кишечника;
- кожа над ним обычного цвета;
- увеличивается при натуживании.
Если в период существования грыжи произошло повышение внутрибрюшного давления или сильное напряжение мышц пресса – грыжа может ущемляться. Это проявляется:
- болезненностью грыжевого выпячивания;
- усилением боли, если до грыжи дотронуться или подышать животом;
- задержкой газов и стула;
- тошнотой и рвотой;
- изменением общего состояния.
Хирург ставит диагноз «грыжа белой линии живота» на основании:
рентгенологического исследования содержимого грыжевого мешка с предварительным приемом контраста (бария);
компьютерной мультиспиральной томографии (мультиспиральная в данном случае значит «очень точная»).
Операция – единственный метод, который позволяет вылечить грыжу.
Под общим наркозом небольшими инструментами через несколько разрезов или через большой разрез удаляется грыжевой мешок. Находящиеся в нем органы осматриваются на предмет их возможного ущемления. Неповрежденные вправляются в брюшную полость, а участки с патологическими изменениями удаляются. Далее грыжевые ворота ушивают.
Затем грыжевые ворота укрепляются полипропиленовой сеткой – это позволяет избежать повторного появления выпячивания. Если же во время операции укрепление дефекта проводилось с помощью собственных тканей пациента, то грыжа белой линии животаразвивается повторно в 20–40% случаев.
Если вмешательство проводится при ущемлении грыжи, суть операции такая же: удалить излишек брюшины, ушить дефект сухожилий. Также в таком случае особое внимание уделяется тому, чтобы не вправить в брюшную полость органы с малейшими признаками нарушения кровообращения (которое могло произойти вследствие ущемления.
Вылечить грыжу белой линии без операции невозможно.
- Лечение обезболивающими или снимающими спазм препаратами только устранит боль.
- Бандаж лишь поможет заместить работу собственных сухожилий, но при этом они не только не укрепятся, но и еще сильнее ослабнут.
- Народные средства (настои из листьев костянки, бессмертника, полыни), принимаемые внутрь, способны уменьшить газообразование и улучшить работу кишечника. Это уменьшит степень выпячивания кишечника, но дефект в сухожилиях не зарастет из-за свойств данной ткани.
- Физические упражнения хороши для профилактики грыжеобразования, но не для лечения.
Специальная диета не устранит грыжевое выпячивание, но значительно сократит скорость прогрессирование заболевания и снизит шансы развития ущемления. Для максимального эффекта сочетайте диету с ЛФК и применением народных средств.
(если таблица видна не полностью – листайте ее вправо)
источник
Под этим термином понимают среднюю часть живота, в которой может образовываться щель между мышцами и происходит выпирание органов через них. Грыжа белой линии живота диагностируется как у мужчин, так и женщин и носит медицинское название предбрюшинная липома, характеризуется выпячиванием через абдоминальные мышцы органов и требует удаления. Связано образование щелей в прямых мышцах пресса с анатомическими особенностями тела человека.
Это процесс выпячивание грыжевого мешка, предбрюшинной клетчатки через щелевидное пространство, которое образовало расхождение белой линии живота. По МКБ-10 заболевание классифицируется в разделе как «К43 – Грыжа передней брюшной стенки». При данной форме болезни страдает человек от опухолеобразного выпячивания, которое локализуется на передней брюшной стенке. Сопровождается заболевание расстройствами диспепсического типа, болевым синдромом и следующими признаками:
На первых этапах развития заболевания явных признаков может не наблюдаться, ухудшения самочувствия или визуальных проявлений нет, качество жизни остается на прежнем уровне. На следующих стадиях проявляются незначительные боли, которые локализуются в верхнем отделе живота, возникают, как правило при сильных наклонах и напряжении мышц. Периодические боли появляются из-за нескольких факторов:
- При напряжении мускулатуры происходит сдавливание нервов париетальной брюшины.
- В щель, которая образовалась, попали органы пищеварения и происходит их ущемление. Такой фактор представляет угрозу жизни человека и нуждается в немедленной врачебной помощи. Происходит нарушение кровоснабжения в выпавших органах, развивается перитонит, и они может начаться некроз.
- Желудок затягивается сальником, который может сдвинуть его с места. Из-за этого формируются непонятные ощущения в животе, после приема пищи отмечаются незначительные болевые признаки.
Грыжа часто сопровождается рвотой, тошнотой, отсутствием аппетита, запорами. При постановке диагноза врач должен исключить заболевания пищеварительного тракта и подтвердить грыжу. Эпигастральные формы заболевания защемляются даже, имея небольшие размеры, их часто ошибочно из-за симптомов принимаются за болезни кишечника. Важно начать лечить выпячивание на начальных стадиях, чтобы минимизировать возможные осложнения.
Не существует явных половых различий между симптомами у мужчин и девушек. В некоторых случаях болезнь проявляется только в виде выпячивания, что характерно для первых стадий развития патологии. Далее проявляются болезненные ощущения, усиливаются они при нагрузке, настуживании во время активных движений. Характер боли может отличаться: резкие, тянущие, тупые, продолжительные или приступообразные. У женщин и мужчин сопровождается болезнь следующими признаками:
- растяжение мышц средней линии живота;
- боль разного характера;
- тошнота и рвота;
- икота, изжога, отрыжка;
- боль после приемов еды.
Когда грыжа прогрессирует, то отмечается следующая симптоматика:
- боль становится сильнее, невыносимой для пациента;
- постоянная рвота;
- появляется кровь в каловых массах;
- вправить выпячивание становится невозможным.
Основная причина, по которой происходит образование предбрюшинных липом – слабость соединительных тканей. Происходит их истончение, по центральной линии живота мышцы расходятся и образовывается отверстие (щель), через которое и происходит выпячивание. Больному в этой ситуации ставят диагноз «диастаз прямых мышц живота». Расширение предбрюшинной клетчатки может достигать 10 см в ширине. К остальным причинам относятся следующие факторы:
- тяжелые физические нагрузки;
- частые запоры;
- ожирение;
- беременность;
- послеоперационные рубцы;
- возрастная слабость мышц;
- асцит (брюшинная водянка);
- постоянный или длительный кашель;
- врожденная предрасположенность.
Дефект апоневроза приводит к образованию 2 основных видов патологии, которые зависят от локализации. Разделяют болезнь на непосредственно грыжи белой линии и околопупочные. Последние образовываются рядом с пупочным кольцом, могут располагаться ниже, выше, левее или правее пупка. Грыжи белой линии всегда находятся выше. Следует выделить в отдельную группу варианты вентральной патологии.
Возникает она после проведения операции на месте рубца. Характеризуется такой тип грыжи выпячивание при натуживании, а в горизонтальном положении она не видна. Выделяют следующие виды вентральной грыжи:
- малая – не изменяет строение живота, заметна только при напряжении;
- средняя – заполняет одну из частей брюшной стенки;
- обширная – находится по всей области передней стенки;
- гигантская – расположена сразу на нескольких областях брюшной стенки.
Выделяют 3 основных этапа роста выпячивания: предбрюшинная липома, начальная стадия, окончательное формирование. Почти всегда патологии имеет крупные и особо крупные размеры. Иногда процесс может остановиться на сформированной липоме без дальнейшего прогрессирования. В медицине выделяют следующие этапы роста патологии:
- На первой стадии происходит выход предбрюшинной клетчатки сквозь щелевидный дефект в сухожильных волокнах. Начинает формироваться грыжевой мешок, куда проникает часть тонкой кишки или сальника.
- Когда уже сформировалась грыжа на второй стадии отмечаются все классические проявления патологии: рвота, мешок с грыжевым содержимым.
- На конечной стадии определяется патология визуально и при пальпации. Вправление выполнить уже нельзя, потому что оно является опасным.
Реальную угрозу кроме самой патологии для человека представляют ее осложнения. Это приводит к появлению большого количества неприятных симптомов. В некоторых случаях боль настолько сильная, что больной получает болевой шок. К самым опасным последствиям грыжи относят:
- перитонит;
- непроходимость кишечника;
- некроз;
- ущемление.
Последнее последствие развивается на последних стадиях развития расхождения волокон и образования выпячивания. Ущемление грыжи происходит, когда патологические изменения заметны обычным взглядом. По медицинской статистике 1 из 10 случаев развития заболевание сопровождается этим осложнением. Даже при отсутствии негативных симптомов выпячивания следует помнить о возможности ущемления, которое спровоцирует остановку кровоснабжения органа, сдавленного в грыжевых воротах и развитию перитонита.
Основным способом диагностирования является первичный осмотр больного хирургом. Специалист проводить пальпацию выпячивания, собирает анамнез. Для постановки диагноза могут использоваться и инструментальные методики. Необходимость этих действий при очевидном развитии патологии необходима для того, чтобы определить стадию болезни, характерные особенности, какие органы попали в мешок. Кроме осмотра могут назначить следующие исследования:
- УЗИ грыжевого образования;
- гастроскопию;
- герниографию с контрастом;
- рентген ДПК и желудка;
- КТ брюшной полости.
Самой эффективной методикой терапии является оперативное вмешательство. Только этот способ дает 100% результат при котором самый низкий шанс рецидивов. Если определить патологии на более раннем этапе, то можно использовать некоторые способы, которые затормозят развитие патологии, помогут избежать серьезных осложнений. К ним относятся:
- предотвращение физически нагрузок;
- диета;
- использование бандажа.
Данное направление терапии допускается только, если щели апоневроза совсем маленькие и липома имеет незначительные размеры, отсутствует ущемление. Медикаментозные средства не дают необходимого эффекта при множественных грыжах и сильном расхождении волокон белой линии. Существует вероятность, что врач сможет на начальной стадии липомы ее просто вправить. После этого необходимо какое-то время носить бандаж, специальное белье, понадобится лечебный массаж, который должен проводить специалист для устранения диастаза.
Рекомендуется использовать это средство после вправления липомы, оперативного вмешательства для снижения давления на стенку брюшины, профилактики рецидивов. Без проведения операции, пластики стенки, устранения грыжевых отверстий ношение бандажа не даст никакого лечебного эффекта. Необходимо носить приспособление не мене 3-6 месяцев после операции, но для профилактики расхождения сухожильных волокон рекомендуется использовать бандаж всю жизнь.
Главным вариантом оперативного удаления выпячивания – герниопластика. Существует две разновидности проведения операции:
- Герниопластика с использованием местных тканей. Эта методика заключается в ушивании грыжи при помощи соединительных тканей самого больного. Это не самый надежный способ, потому что существует вероятность расхождение шва. По статистке в 20-40% случаев отмечается рецидив патологии.
- Герниопластика с использованием синтетических протезов. Во время операции накладывается специальная сетка, которая закрывает дефект. Данный вариант операции считается более надежным, случаев рецидива болезни очень мало.
Еще один вариант оперативного лечения – лапароскопия. Это самый современный метод терапии заболевания. Для устранения проблемы врач выполняет несколько проколов, разрезы ткани составляют около 1 см (шрамов практически не остается). Далее проводится устранение и вправление содержимого грыжевого мешка. Крайне низкая вероятность рецидива после лапароскопии и минимальные травмы на поверхности кожи от проколов.
После оперативного вмешательства необходим реабилитационный период, который накладывает некоторые ограничения и требует определенного режима. Больной должен принимать обезболивающие средства и выполнять следующие рекомендации:
- по разрешению врача проводить легкие физические упражнения;
- длительные и частые прогулки на улице;
- запрещено курение, употребление алкогольных напитков.
Послеоперационную рану необходим обрабатывать антисептическими средствам, выполнять перевязку. Одно из основных условий этого периода – диета. Это поможет защитить от перезагрузки ЖКТ, избежать запоров, восстановить привычную дефекацию. Пациенту понадобится специальное белье, которое снижает риск рецидива. Если человек заработал грыжу на тяжелом производстве, то ему нужно будет сменить ее на более легкую. Весь процесс восстановления занимает от 2 до 3 недель.
Это не метод лечения грыжевого выпячивания, специальный рацион необходим для сокращения скорости развития патологии, снижения вероятности ущемления, в послеоперационный период. Кушать нужно часто, но небольшими порциями. Последний прием должен быть за 3 часа до сна. Нужно исключить или максимально сократить потребление следующих продуктов:
- помидоры;
- спаржа;
- орехи;
- горох;
- фасоль;
- острые, жареные блюда;
- шоколад;
- сливочное масло;
- полуфабрикаты, консервы, чипсы;
- продукты, вызывающие у вас вздутие живота.
Опасность для жизни человека составляет не столько наличие диастаза (ослабление брюшных мышц), сколько развитие осложнений при отсутствии лечения. При рациональной, своевременной терапии грыжи белой линии прогноз всегда благоприятный. Рецидив и его вероятность определяется выбором способа герниопластики или лапароскопии, образом жизни человека, который он ведет в послеоперационный период и в дальнейшем.
Для предотвращения развития патологии необходимо выполнять действия, которые будут направлены на укрепление брюшных мышц, нужно избегать факторов, которые могут провоцировать выпячивание. Снизить вероятность развития болезни можно, выполняя следующие рекомендации:
источник
Грыжа белой линии живота: симптомы и лечение (операция по удалению) у взрослых и детей. Как вылечить без операции
Все мышцы соединены между собой сухожилиями. С их помощью они также прикрепляются к костям. Это обеспечивает прочность опорно-двигательного аппарата и согласованную работу всех связок. Прямые мышцы живота соединены между собой апоневрозом из фиброзных волокон (соединительной ткани), который называют белой линией. Такая анатомическая структура есть у женщин и мужчин. Она обеспечивает прочную связь между мышцами живота и играет огромную роль для стабильности, защиты и удержания органов брюшной полости.
Белая линия являет собой соединительно-тканную связку между мышцами, которая начинается от мечевидного отростка грудной кости и заканчивается в области лобкового сочленения. Максимальна ширина белой линии колеблется от 1 до 2,5 см. Связка плавно сужается ближе к лобку, где ее ширина редко превышает 3 мм.
Плотность соединительной ткани играет огромную роль для полноценного укрепления мышц. Из-за различных факторов возможно такое явление, как диастаз — уменьшение плотности белой линии и патологическое ее расширение. В таком случае связка может расширяться до 10‒12 см и частично теряет свои функции.
В такой период возможно образование крупных щелей между фиброзными волокнами, достаточными для того, чтобы под действием внутрибрюшного давления произошло выпячивание подкожной жировой клетчатки, внутрибрюшного жира, серозной оболочки брюшной полости (брюшины) и даже некоторых внутренних органов или их частей. Такое состояние и называется грыжей. Если выпячивание образуется по срединной линии живота, говорят об эпигастральной грыже. Состояние малораспространенное, однако довольно опасное.
Образование эпигастральной грыжи может быть связано с ослаблением соединительной ткани в зоне белой линии или хроническим повышением внутрибрюшного давления, при котором на апоневроз создается чрезмерная нагрузка.
Структура соединительных волокон может изменяться с возрастом (из-за метаболических расстройств или под действием хронических заболеваний, что случается довольно редко ввиду сложного переплетения данного сочленения). Слабость фиброзных волокон также бывает при:
p, blockquote 7,0,0,0,0 —>
- генетически обусловленной предрасположенности (наличие любой грыжи в семейном анамнезе повышает риск аналогичных проблем для потомков);
- гиподинамическом образе жизни (при котором атрофируется связочный аппарат);
- ожирении (под действием чрезмерного количества подкожной жировой клетчатки);
- травмах живота (удары, сдавливание или локальное давление негативным образом сказываются на состоянии мышц и сухожилий живота);
- беременности (из-за роста малыша связки живота подвергаются давлению изнутри, растягиваются, а затем медленно возвращаются в тонус);
- рубцевании — шрамы после операций на срединной линии живота считаются «слабым местом» белой линии, поскольку рубцовая ткань менее эластичная, чем волокна, формирующие природную связку.
Ослабление белой линии и ее растяжение может спровоцировать повышение внутрибрюшного давления на фоне:
p, blockquote 8,0,0,0,0 —>
- чрезмерных физических нагрузок;
- работы, связанной с подъемом тяжестей;
- затяжных и тяжелых родов;
- беременности;
- постоянных запоров;
- заболеваний мочевыделительной системы, сопровождающихся затрудненным мочеиспусканием;
- асцита (скоплении жидкости в брюшной полости на фоне других заболеваний).
У маленьких детей появление эпигастральной грыжи может вызвать длительное натуживание при плаче. Наиболее склонны к такой патологии малыши первого года жизни.
Грыжа на животе появляется постепенно. В зависимости от частоты и силы воздействия провоцирующих факторов она может увеличиваться в размерах, менять форму, провоцировать определенные симптомы. Врачи выделяют 3 стадии формирования эпигастральной грыжи:
p, blockquote 11,0,0,0,0 —>
- 1 стадия. Формирование предбрюшинной липомы — между волокнами белой линии появляются отверстия (щели) различных размеров, под действием брюшного давления под кожу в месте отверстия выпячивается жировая клетчатка. На этом этапе внутренние органы находятся на своих местах или смещаются незначительно.
- 2 стадия. Начальная. В отверстие между волокнами, кроме жировой клетчатки, попадает серозная оболочка брюшной полости. Из-за давления она постепенно растягивается и выступает за пределы полости все сильнее и теряет функцию поддержки внутренних органов. Так формируется грыжевой мешок.
- 3 стадия. В полость грыжи частично выпирают внутренние органы. Чаще всего это сальник, поперечная зона ободочной кишки, петли тонкого кишечника, части желудка.
Сформированная полностью грыжа имеет ворота (образованы разошедшимися связками) ромбовидной, округлой или продолговатой формы. Изнутри она выстлана серозной тканью, которая постоянно подвергается давлению и может растягиваться еще сильнее. Содержимое грыжевого мешка представлено внутренними органами.
Грыжи белой линии бывают единичными (одно отверстие в белой линии, формирующее ворота) или множественными (несколько крупных ворот, расположенные одно над другим). Второй вариант встречается в порядке исключения.
Также эпигастральные грыжи классифицируют по локализации на:
p, blockquote 14,0,0,0,0 —>
- эпигастральные (надпупочные, надчревные) — расположены выше пупочного кольца, встречаются чаще всего (80% среди всех грыж белой линии);
- параумбиликальные (околопупочные) — расположены вблизи пупочного кольца, встречаются крайне редко (не более 1%, чаще у детей);
- подчревные (или подпупочные) — образуются ниже пупка, составляют 9% грыж белой линии.
Начальные стадии формирования грыжи могут протекать незаметно даже для больного. Симптомы едины для мужчин и женщин, взрослых и детей. Условно их можно разделить на признаки, видимые невооруженным глазом и симптомы нарушений в работе организма. Визуально заметные симптомы зависят от стадии развития грыжи. Они подробно описаны в таблице ниже.
Таблица — Внешние симптомы грыжи белой линии
p, blockquote 16,0,0,0,0 —>
| Признак /характеристика | 1 стадия | 2 стадия | 3 стадия |
| Выпячивание на животе по срединной линии | Небольшое округлое образование, эластичное, подвижное | Заметное эластичное округлое образование, выступает над поверхностью живота | Выраженное образование, значительно выступает над поверхностью живота, округлое или асимметричное |
| Ощущения больного при пальпации | Боль или дискомфорт отсутствуют | Боль отсутствует, возможен легкий дискомфорт при надавливании пальцем | При пальпации болезненно |
| Другие характеристики | В положении лежа выступ исчезает сам по себе | Хорошо заметно в положении стоя, в положении лежа исчезает после легкого надавливания ладонью | Не исчезает в положении лежа, а только несколько уменьшается в размерах |
Другие симптомы, спровоцированные грыжей, возникают из-за смещения положения внутренних органов, нарушения их иннервации и кровоснабжения. Кроме того, даже частичное смещение может спровоцировать дисфункции органов. Чаще всего страдает ЖКТ, поскольку именно его части формируют содержимое грыжевого мешка и значительно смещаются . Сформированная грыжа вызывает:
p, blockquote 17,0,0,0,0 —>
- боли в животе (тянущие, ноющие, тупые, колющие), которые ослабевают в состоянии покоя, в положении лежа на спине и усиливаются при физических нагрузках и резких движениях;
- тошнота и рвота (вначале возникают только периодически, позже беспокоят больного постоянно, чередуются между собой);
- изжога (чаще сопровождает смещения желудка);
- икота (вызвана непроизвольными сокращениями диафрагмы на фоне изменения уровня поддержки органов);
- отрыжка (спровоцирована скоплением воздуха в ЖКТ).
Все неприятные ощущения вызывают и усиливают действия, которые повышают уровень внутрибрюшного давления. К таковым относят натуживание во время дефекации, подъем тяжестей, приседания. После ослабления натуживания дискомфорт ослабевает или временно исчезает. На поздних стадиях натуживание провоцирует увеличение грыжевого мешка.

Под давлением мышц нарушается кровообращение внутри мешка. Возникает спазм гладкой мускулатуры выпяченного органа и ишемия его тканей. Наиболее нежелательное последствие — некроз тканей. В таком случае человек может лишиться всей ущемленной части органа и даже больше, если некротизация распространится на зоны, которые находятся внутри брюшной полости. Некротические изменения могут привести к перфорации, перитониту, сепсису, полиорганной недостаточности и даже к летальному исходу.
Заподозрить ущемление можно по специфической симптоматике. Состояние больного резко ухудшается, появляются режущие или кинжальные боли в животе. Нарушается проходимость ЖКТ, сначала появляется понос, а затем запор, в кале могут обнаруживаться примеси крови. Возникает сильная тошнота и изнуряющая рвота. Кожные покровы становятся бледными, тело покрывается холодным потом. При развитии осложнений возможны лихорадочные состояния.
Постановка диагноза обычно не составляет трудностей. Опытному врачу для этого достаточно провести тщательное физикальное обследование. Грыжу подозревают, если:
p, blockquote 22,0,0,0,0 —>
- обнаруживается округлое выпячивание по срединной линии живота;
- образование упругое, болезненное на ощупь;
- контуры обостряются при отведении туловища назад;
- размеры уменьшаются в положении лежа;
- при умеренных размерах возможно вправление в положении лежа;
- при вправлении можно прощупать щелеобразное отверстие в белой линии.
Однако констатировать наличие грыжи недостаточно. Нужно комплексное обследование, чтобы определить все особенности образования — характер его содержимого, какие органы находятся в зоне риска ущемления, насколько они повреждены и смещены с физиологичного положения. Также требуется отличить заболевание от гастрита, дуоденита, холецистита и панкреатита (поскольку диспептический синдром может быть вызван этими патологиями).
Наиболее информативным методом диагностики является мультиспиральная компьютерная томография органов брюшной полости. Результаты обследования отражают состояние и положение внутренних органов, выявляют сопутствующие патологии. Точным и экономически выгодным методом обследования является рентгенография брюшной полости с бариевой взвесью (повышает контрастность снимка). Для оценки состояния желудка и кишечника проводят фиброгастродуоденоскопию (при необходимости). Для обследования содержимого грыжевого мешка образование изучают с помощью ультразвука.
Эпигастральная грыжа тем лучше поддается лечению, чем раньше она диагностирована и взята под врачебный контроль. Образование может увеличиваться очень медленно или не расти вообще, однако всегда сохраняется риск быстрого роста грыжи при внезапном повышении внутрибрюшного давления, от чего не застрахован ни один человек.
Из-за свойств соединительной ткани и ее неспособности восстанавливаться полностью, консервативное лечение невозможно. Операции по устранению грыж называют герниопластикой. Связь с пластической хирургией объясняется необходимостью не только устранения выпячиванию органов, но и восстановления структуры апоневроза для профилактики повторного образования грыжи.
Можно увидеть множество «народных» рекомендаций по лечению грыжи белой линии, а также для замедления ее прогрессирования и улучшения общего состояния больного. Все они могут обеспечить лишь временный эффект, а вот на риск ущемления органов влияния не оказывают. Более того, применение не признанных медициной способов чревато промедлением с правильной терапией и увеличением грыжевого мешка. В таком случае даже оказание хирургической помощи ставится под вопрос, а спектр возможностей хирурга сужается. Наиболее распространенные способы борьбы с грыжей:
Единственным эффективным способом лечения грыжи считается хирургическая операция. Обращаться за помощью нужно уже при первых подозрениях. Чем дольше медлить, тем масштабнее и сложнее будет вмешательство.
Герниопластикой называют хирургический способ лечения грыжи брюшной стенки. Такие операции состоят из двух этапов: непосредственно грыжесечения (вскрытия грыжи и удаления мешка) и выполнения пластических манипуляций для профилактики повторного выпячивания внутренних органов.
Герниопластику могут проводить традиционным открытым способом (с разрезом тканей грыжи вдоль по всей протяженности) или закрытым (с помощью современных лапароскопических технологий). Чем больше грыжа, тем меньше шансов на малотравматичный лапароскопический способ проведения операции. Кроме того, герниопластика может осуществляться натяжным способом (с применением собственных тканей человека, когда грыжевые ворота просто стягивают и ушивают специфическим швом) и ненатяжным (с использованием специальных сетчатых протезов).
Показанием для хирургического вмешательства считается образование полноценной грыжи по срединной линии живота. Размеры и давность выпячивания особенной роли не играют. Врачи обследуют больного, тщательно изучают содержимое грыжевого мешка, а затем подбирают методику хирургического лечения.
Операция невозможна, если грыжевое содержимое невозможно вправить, по результатам обследования в организме пациента протекает острый воспалительный процесс (не связанный с грыжей), выявлены острые инфекционные заболевания или пациент — это беременная женщина (вне зависимости от сроков вынашивания ребенка). Абсолютным противопоказанием к операции являются тяжелые соматические заболевания в декомпенсированной стадии (цирроз, сердечная, почечная, печеночная недостаточность).
Если принято решение оперировать, больному назначают общий и биохимический анализы крови, анализ мочи, коагулограмму, скрининг на ВИЧ, сифилис, гепатиты. Все эти анализы входят в перечень обязательных предоперационных обследований. Для оценки функционирования сердца (и возможностей анестезии) проводят ЭКГ.
Самостоятельная подготовка включает полноценное питание за 2 недели до операции (это поможет больному легче перенести наркоз и быстрее восстановиться после вмешательства), отказ от лекарственных препаратов, способных изменять картину или свертываемость крови (по согласованию с врачом). Также следует полностью отказаться от любого алкоголя минимум за 3 суток до операции и ничего не есть, начиная с 20 часов накануне вмешательства. Другие предоперационные мероприятия проводят непосредственно в больнице.
Методику проведения операции подбирают в индивидуальном порядке, ориентируясь на данные обследования и общее состояние больного. Врачи стараются избежать больших разрезов, поскольку это увеличивает период реабилитации, создает ограничения для больного, повышает риск осложнений. Если техническая база клиники позволяет, проводят минимально травматичные операции. Среди существующих методик для герниопластики используют:
p, blockquote 35,0,0,0,0 —>
- Открытый доступ. Подразумевает вскрытие грыжевого мешка путем разреза на поверхности грыжи. Метод применяют в тяжелых случаях, когда образование довольно крупное, а также если другие технические способы в данной клинике недоступны. Во время операции врач иссекает грыжевой мешок, вправляет его содержимое, закрывает грыжевые ворота. Открытые операции всегда проводят при ущемлении грыжи. Это позволяет сделать полноценную ревизию содержимого, оценить степень повреждения внутренних органов и при необходимости провести резекцию тканей.
- Лапароскопический доступ. Операцию проводят через 3 прокола в брюшной полости с помощью специального оптического и хирургического оборудования. Техника проведения вмешательства аналогичная: ревизия содержимого, удаление сальника или части брюшины и закрытие апоневроза. Сроки восстановления сокращаются до 10 дней.
- Параперитониальный доступ. Вмешательство также проводят через проколы, однако они не достигают брюшины и затрагивают только кожу. С помощью специальных баллонов между серозной оболочкой и тканями создается воздушное пространство, через которое хирург получает доступ к грыжевому мешку, удаляет его и закрывает грыжевые ворота.
Особого внимания заслуживают методы восстановления апоневроза (натяжной и ненатяжной). Натяжное сращение путем сшивания листков дубликатурой менее предпочтительно. При условии снижения прочности фиброзной ткани есть высокий риск повторного расхождения волокон и образования грыжи. Такое происходит в 20‒ 40% случаев.
Ненатяжной метод подразумевает использование специальных сетчатых протезов. Со временем они обрастают фиброзными волокнами, а сами нити протеза могут рассасываться. Это обеспечивает полноценное сращение апоневроза с минимальным риском рецидива грыжи. Сетчатый протез может быть установлен методами:
p, blockquote 37,0,0,0,0 —>
- ONLAY — положение над белой линией;
- INLAY — между листками апоневроза;
- SUBLAY — протез вводят под апоневроз;
- INTRAABDOMINAL — сетку размещают внутри брюшной полости.
Применение протезов сопряжено с некоторым риском осложнений. Среди них образование свищей, миграция сетки в брюшную полость или полостные органы, появление спаек, прорезывание швов, отторжение имплантата иммунной системой. Однако при применении современных сетчатых протезов и соблюдении техники операции, риск таких последствий минимален.
После герниопластики больной находится в больнице от 3 дней до недели. В это время за его состоянием следит медицинский персонал, проводится курс антибиотикотерапии для профилактики инфекционных осложнений. Всем больным показана ранняя активизация и регулярные прогулки, для профилактики спаечного процесса.
В последующие 3 месяца запрещено поднимать предметы тяжелее 5 кг, совершать резкие движения и повороты, долго пребывать в наклонном положении, заниматься тяжелыми физическими упражнениями. Важно сбалансировано питаться, исключить продукты, которые стимулируют газообразование и могут стать причиной запоров:
p, blockquote 41,0,0,0,0 —>
- шоколад;
- бобовые;
- кофе;
- консервацию;
- жирные мясные и рыбные блюда;
- кондитерские изделия;
- дрожжевой хлеб и сдобу;
- квас и пиво;
- грибы;
- белокочанную капусту.
Врач может назначить регулярное применение слабительных средств. Подобные рекомендации следует выполнять беспрекословно, поскольку именно запоры выступают главными провокаторами рецидива грыжи. Если больной до операции тяжело работал физически, его переводят на «легкий труд» на срок до полугода по медицинским показаниям.
Вопрос: Хирургические операции нынче дорогое удовольствие. Можно ли сэкономить на лечении грыжи, попросив доктора провести вмешательство открытым способом?
Ответ: Средняя цена на герниопластику в Московских клиниках составляет 30-32 тыс. рублей. Открытые операции действительно не столь дорогие, однако более травматичные для самого больного, требуют длительной реабилитации, болевой синдром при котором выражен сильнее. Сэкономить на лечении вряд ли получится. Лучше выбрать менее травматичный способ, но быстрее вернуться в работоспособное состояние. Кроме того, пациенту вряд ли придется выбирать операцию ориентируясь на стоимость. Все зависит от ситуации, состояния самого больного, состояния грыжи, наличия в клинике специальных инструментов и обученного персонала.
Вопрос: Может ли из-за грыжи возникать изжога?
Ответ: Грыжа может спровоцировать любой симптом, связанный с нарушениями в работе ЖКТ и изжога не исключение. При выпячивании в отверстие белой линии стенки желудка, возможно скопление газов в нем, ослабление нижнего пищеводного сфинктера, что на фоне погрешностей в диете или хронических патологий желудка приводит к неприятным ощущениям.
Вопрос: Если на животе образовалась шишка, как понять, какой орган оказался в ней?
Ответ: Именно с этой целью проводится комплексное обследование больного. визуализирующие диагностические методики позволяют рассмотреть, какой именно орган вышел в грыжевые ворота и насколько сильно это может повлиять на его функции. Врачи используют и самые простые способы обследования — выслушивают тоны в грыже. Если слышно характерное для кишечника урчание (что может услышать и сам больной), скорее всего в грыже оказалась петля тонкой кишки. Однако все предположения следует подтвердить инструментально.
Чтобы прогноз для пациентов с эпигастральной грыжей был благоприятным, важно как можно скорее обратиться к врачу. Вероятность осложнений сводится к минимуму, если хирургическое лечение было выполнено вовремя и рациональным способом, а пациент придерживался всех рекомендаций врача в послеоперационный и реабилитационный период. Профилактика рецидива заключается в избегании тяжелого физического труда и запоров.
Чтобы предотвратить появление грыжи брюшной стенки необходимо уделять внимание спорту и физической активности. Крепкие мышцы пресса способны защищать внутренние органы от смещения, даже в условиях повышенных нагрузок. Кроме того, при достаточной натренированности мышц, диастаз после травм и беременности будет кратковременным. Также важно придерживаться рационального питания, контролировать массу тела. Беременным женщинам нужно со второго триместра носить бандаж во время физической активности.
Грыжа белой линии живота — это выпячивание внутренних органов по срединной линии, из-за образования отверстия в соединительно-тканном апоневрозе между прямыми мышцами. Состояние развивается вследствие изменения прочности фиброзных волокон и чрезмерного давления на них изнутри брюшной полости. Главный симптом грыжи — болезненное округлое образование на животе. Второстепенные симптомы — диспептические расстройства и боли. Лечение всегда хирургическое, подразумевает иссечение грыжевого мешка и вправление внутренних органов, с последующим закрытием грыжевых ворот. Без лечения грыжа будет увеличиваться в размерах и может привести к крайне неблагоприятным последствиям в случае ее ущемления.
>>Хотите избавиться от постоянных простуд и заболеваний носа, горла, лёгких? Тогда обязательно загляните в раздел сайта «Книга» — уникальный материал, основанный на личном опыте автора. НЕ реклама! Советуем прочитать:
источник