Применение фонофореза один из наиболее популярных подходов в лечении самого широкого спектра болезней. Широкое применение он также нашел в аппаратной косметологии.
Фоноферез – физиотерапевтическая процедура, в основе которой лежит воздействие ультразвуковых волн низкой частоты на интенсивность проникновения лекарственного препарата, с целью достижения максимального терапевтического эффекта.
Принципы воздействия ультразвуковых волн на ткани, заключается в передаче волновых колебаний на клеточном уровне, что способствует «целевой атаке» очага патологии.
Ультразвук, создавая механические колебания частотой от 800 до 3000 кГц, проникает на глубину не менее 5 см, разогревая ткани, повышает чувствительность нервных рецепторов и активность лейкоцитов.
В терапии применяют импульсный и непрерывный режимы работы. В первом случае ультразвуковые волны подают импульсами (около 60 импульсов в секунду).
Такой режим применяют с целью «смягчить» действие ультразвука, ценой потери теплового эффекта. Во втором случае, получают более сильный тепловой эффект.
Совместное применение ультразвуковой терапии c различными лекарственными средствами удваивает лечебный эффект, благодаря усилению скорости и увеличению объема всасываемых медикаментов.
В сочетании с фонофорезом применяют ряд препаратов, дополняющих лечебный эффект ультразвука:
- противовоспалительные мази и гели;
- нестероидные противовоспалительные средства;
- витамины;
- антибиотики;
- антикоагулянты;
- аминокислоты;
- сосудорасширяющие средства;
- анестезирующие средства;
- хондропротекторы;
- гидрокортизон.
По причине того, что препарат для проведения процедуры фонофореза не требует применения средства с определенным составом, используемый препарат непосредственно зависит от направленности лечения и характера заболевания.

«Вылечила больную спину самостоятельно. Прошло уже 2 месяца, как я забыла о боли в спине. Ох, как же я раньше мучалась, болели спина и колени, в последнее время толком ходить нормально не могла. Сколько раз я ходила по поликлиникам, но там только дорогущие таблетки да мази назначали, от которых не было толку вообще.
И вот уже 7 неделя пошла, как суставы спины ни капельки не беспокоят, через день на дачу езжу работать, а с автобуса идти 3 км, так вот вообще легко хожу! Всё благодаря этой статье. Всем у кого болит спина — читать обязательно!»
Гидрокортизон – гормон (глюкокортикоид), является аналогом гормона, вырабатываемого корой надпочечников. Применяется как стероидное противовоспалительное, антиаллергическое, противозудное, антиэкссудативное средство.
Блокирует выработку гистамина, подавляет экссудативные процессы в воспаленных тканях, снижает гиперчувствительность. Оказывает ингибирующее действие на миграцию лимфоцитов к очагу воспаления.
Влияет на белковый и липидный обмены. Противопоказано длительное применение, по причине развития атрофии коры надпочечников, и угнетения выработки собственного гормона.
После кратковременных курсов, выработка собственных гормонов полностью восстанавливается. Нашел широкое применение в офтальмологии, ревматологии, лечении невралгии, дерматовенерологии. О симптомах невралгии у взрослых читайте здесь.
При введении в мягкие ткани оказывает длительное противовоспалительное действие. Внутрисуставное введение практикуется при лечении ревматоидного артрита, острого бурсита, посттравматических артритов и т.д.
Лечение фонофорезом совместно с применением гидрокортизона имеет ряд преимуществ перед моно лечением. Два вида лечения (физическое воздействие и медикаментозное) потенциируют действие друг друга, вследствие чего, лечебный эффект в разы возрастает.
Гидрокортизон при фонофорезе, является одновременно проводником сигнала и лечебным средством.
Использование гидрокортизона совместно фонофорезом позволяет напрямую оказывать влияние на клеточные мембраны, блокируя продукцию активных веществ, являющихся результатом развития воспаления.
Основным же преимуществом в данной комбинации лечебных воздействий, является сведение к минимуму побочных действий препарата, благодаря локализации области применения.
Ультразвуковое воздействие на пораженную область стимулирует усвоение гидрокортизона на капиллярном уровне.
Боли и хруст в спине со временем могут привести к страшным последствиям — локальное или полное ограничение движений, вплоть до инвалидности.
Люди, наученные горьким опытом, чтобы вылечить спину и суставы пользуются натуральным средством, которые рекомендуют ортопеды.
Фонофорез хорошо сочетается с такими физиопроцедурами, как электрофорез, парафинотерапия, мезотерапия, массаж. Здесь мы подробно писали об ампулах Карипазим: лечение электрофорезом при грыже позвоночника.
Фонофорез применяют для лечения различных групп заболеваний:
- заболевания позвоночника;
- заболевания суставов;
- гинекологические заболевания;
- неврологические заболевания;
- заболевания ЛОР органов;
- кожные заболевания;
- применение в косметологии.
Лечение фонофорезом применяется при следующих заболеваниях позвоночника:
- травмы позвоночника;
- радикулит;
- остеохондроз;
- грыжа поясничного отдела позвоночника (в комплексном лечении).
При лечении заболеваний позвоночника, фонофорез рекомендован наряду с другими методами физиолечения.
В процессе применения физиопроцедуры, повышается проницаемость тканей, увеличивается скорость ферментативных процессов, что значительно сокращает период реабилитации, и увеличивает скорость срастания повреждений.
Радикулит – это воспаление нервных окончаний спинного мозга, вследствие защемления межпозвоночных дисков. Возникает, как правило, при остеохондрозе.
Применение фонофореза значительно улучшает кровоснабжение области, подвергшейся дегенеративным процессам, снимает воспаление.
Фонофорез при грыже позвоночника, в комплексном подходе к лечению, направлен на восстановление тонуса мышц, купирование болевых ощущений и устраненияет воспаления.
При сильных болях совместно с гидрокортизоном используют обезболивающие препараты: анальгин, кетонал и т.д.
Применение фонофореза с гидрокортизоном по лечебному действию практически равноценно внутрисуставному введению. Подобый эффект возник благодаря глубокому проникновению лечащего вещества в ткани.
Показания к лечению:
- остеоартрит;
- артрозы (в том числе деформирующие);
- периартрозы;
- бурситы;
- синовиты;
- менископатия (повреждения хрящевой ткани сустава);
- подагра.
Устраняет воспаление, активизирует кровообращение в околосуставных тканях, вызывает приток кислорода к поврежденным тканям. Стимулирует естественную регенерацию соединительной ткани сустава, улучшает подвижность.
В последнее время, хорошие результаты в лечении суставных болезней показало применение фонофореза с хондролоном. Хондролон (препарат хондропротектор) стимулирует образование хрящевой ткани сустава.
Совокупность воздействия фонофореза с препаратами хондроитина сульфата позволяет значительно замедлить процесс деструкции сустава при прогрессирующем артрозе.
На сегодняшний день это одна из основных процедур, назначаемых при лечении многих воспалительных заболеваний.
Фонофорез применяют для лечения:
- аднексита;
- первичного бесплодия;
- после оперативного вмешательства при синдроме поликистозных яичников;
- хронического воспаления матки и придатков;
- спаечных процессов в малом тазу;
- подготовка к ЭКО;
- нарушения менструального цикла;
- уретрита;
- маститов у кормящих матерей;
- в комплексном лечении при трубчатом бесплодии.
С помощью фонофореза достигается большая концентрация лекарства непосредственно в локализованном участке, позволяя исключить его побочное воздействие на другие органы.
Эффективно восстанавливает нарушения менструального цикла, минимизирует появление рубцовых изменений на стенках матки после оперативного вмешательства, является оптимальной восстановительной процедурой после лечения аднексита.
Для проведения процедуры, используют презерватив, надетый на внутривлагалищный датчик, с обильно нанесенным на поверхность гидрокортизоном. Продолжительность процедуры составляет 10-15 минут.
При лечении невралгии, воспаления тройничного нерва и других невритов помогает быстро купировать болевой синдром, благодаря совокупному действию гидрокортизона (снятие воспаления, обезболивающий эффект) и повышению чувствительности нервных окончаний, вследствие воздействия ультразвука.
Позволяет сократить время восстановления передачи нервных импульсов при нарушении проводимости вследствие посттравматических поражений.
Наиболее распространенные заболевания ЛОР органов:
Все эти заболевания могут иметь острые и хронические проявления. В связи с тем, что все ЛОР органы взаимосвязаны, болезнь может мигрировать. Например, синусит может вызвать в отит.
Тонзиллит вызывает множество заболеваний, не касающихся непосредственно ЛОР органов (например: ревматизм, полиартрит и т.д.).
Лечение тонзиллита ультразвуком позволяет создавать в тканях миндалин резервы лекарственного препарата, способствуя скорому заживлению эпителиальных повреждений.
Процедура оказывает противовоспалительное и анестезирующее действие, уменьшает проявления отечности и увеличивает скорость восстановления тканей.
Процедура может проводиться эндоназально, что означает проведение в носовые пазухи электродов (проводники ультразвука), которые крепят к предварительно введенным турундам с нанесенным на поверхность лекарством.
Применяется при лечении:
- дерматиты различного генеза;
- экзема;
- псориаз;
- аллергические реакции на укусы насекомых
Благодаря тому, что проведение процедуры фонофореза стимулирует интенсивность клеточного обмена, существует множество показаний для применения его в косметологии.
Показания для применения фонофореза в косметологии:
- целлюлит;
- отеки;
- рассасывание килоидных рубцов;
- ожирение;
- нормализация кровообращения;
- очистка кожи.
Регулярное проведение процедур фонофореза с гидрокортизоном заметно омолаживает кожу, усиливает кровоснабжениение, улучшает тонус мышц. Килоидные рубцы и растяжки размягчаются, утрачивают глубину и становятся менее заметными.
Для достижения наибольшего эффекта фонофорез проводят курсами по 7-10 процедур каждый день. Курсы повторяют регулярно каждые 3-4 месяца.
Также большое распространение получила косметологическая процедура «фонофорез с гилауроновой кислотой». Эффект сравним с аналогичной процедурой «ионофорез с гилауроновой кислотой», но в отличие от последней, не имеет серьезных противопоказаний.
Противопоказания к применению фонофореза аналогичны противопоказаниям любых других физиопроцедур:
- непосредственно после применения стероидных гормонов;
- бронхиальная астма;
- активная форма туберкулеза легких;
- опухоли и другие онкологические заболевания;
- тромбофлебит;
- гипотония;
- гипертония 2-4 степени;
- ишемия;
- стенокардия (напряжения, стабильная стенокардия, стенокардия Пренцметалла);
- атеросклероз крупных сосудов;
- поражения центральной нервной системы;
- расстройства эндокринного характера (сахарный диабет, тиреотоксикоз, гиперфункция щитовидной железы);
- хронический гастрит;
- хронический холецестит;
- язвенная болезнь желудка;
- болезни ЛОР органов в фазу обострения и при наличии гнойного содержимого;
- беременность 1 и 3 триместр, период лактации;
- имунодефицитные состояния;
- индивидуальная непереносимость препарата.
Для проведения процедуры фонофореза необходимо определиться с датчиком, соответствующим зоне предстоящего лечения.
Это может быть поверхность кожи, внутриназальные датчики, внутривлагалищные и т.д. в зависимости от локализации болезни или повреждения:
- Произвести дезинфекцию поверхности кожи в месте локализации болезни.
- Гидрокортизоновую мазь наносят на поверхность тела равномерным слоем.
- Включить ультразвук, и отрегулировать мощность до необходимого уровня.
- Если самочувствие позволяет, длительность процедуры и мощность прибора в дальнейшем можно увеличивать, начинать следует с минимального.
- После проведения процедуры, мазь не следует удалять в течение 30 минут, так как полезное действие сохраняется в течение некоторого времени после окончания сеанса.
- Поверхность тела, подвергшуюся воздействию при проведении процедуры, следует держать в тепле.
- В домашних условиях процедуры следует повторять через день, во избежание риска возникновения побочных эффектов.
- Приобрести аппарат для проведения фонофореза дома можно в специализированном магазине. Предпочтение следует отдать более простой модели.
- Любое лечение требует грамотного подхода.
- Для достижения наилучших результатов, необходимо прислушиваться к советам врача и учитывать противопоказания.
- Стала замечать, дряблость кожи на лице, мелкие морщинки. Провела курс фонофореза с гидрокортизоном в косметическом салоне. Не могу сказать, что все дефекты исчезли, но определенные улучшения, несомненно есть. Буду повторять курс регулярно.
- Мне 64 года. Пол года назад прихватил радикулит. Не мог ни встать, ни повернуться. В поликлинике стали возить на процедуры фонофорез с гидрокортизоном и после 8 сеансов я смог дойти до кабинета физиолечения сам. Сейчас провел уже два курса, стараюсь делать лечебную гимнастику.
- Лечил паралич лицевого нерва после неудачного удаления родинки на лице, Фонофорез тоже делали, вместе с другим лечением. Прошло 2 месяца, улучшения, конечно, есть, вернулась чувствительность и постепенно возвращается подвижность.
- Долго не могла вылечить аднексит. Какие только антибиотики не пила. После двух курсов фонофореза с гидрокортизоном забыла о болезни совсем! Цикл нормализовался, месячные проходят безболезненно. Жалею, что не сделала это раньше.
источник
Большинство болезней суставов и костей носят дегенеративно-дистрофический характер. Они причиняют своему носителю массу неудобств и трудно поддаются лечению. Для борьбы с такими недугами прежде всего подбирают медикаментозную терапию. Однако зачастую ее одной недостаточно. Поэтому вместе с лекарственными препаратами назначают ряд дополнительных физиопроцедур. Для лечения подобных болезней может использоваться ультразвук с «Гидрокортизоном» при заболевании суставов.
Лечение больных суставов ультразвуком назначается достаточно часто. Данная методика не обладает достаточным медицинским эффектом, но как дополнительный способ лечения вполне применима.
Чтобы понять, как можно лечиться ультразвуком в комплексе с медикаментом для наружного применения, нужно разобрать принцип действия обеих составляющих.
Гидрокортизон относится к кортикостероидам. Это средство является аналогом гормона, который вырабатывается надпочечниками. Вместе с ультразвуком данный препарат используется в виде мази. Главного действующего вещества, которое называется гидрокортизоном ацетатом, в этот продукте всего один процент.
Это средство применяется при различных заболеваниях костей и суставов, в том числе и для лечения коленного сустава. Оно оказывает ряд действий, помогающих в борьбе с недугом.
Как действует гидрокортизон:
- Подавление воспаления. За счет этого уменьшается отек, местное повышение температуры и гиперемия;
- Уменьшается выраженность боли;
- Замедление прогрессирования болезни. По большей части заболевания опорно-двигательного аппарата носят аутоиммунный характер, а данный препарат обладает иммуноподавляющим свойством.
Также стоит отдельно рассмотреть действие ультразвука. Это поможет понять, зачем комбинируют эти способы лечения.
Для проведения такой процедуры используется специальный аппарат. В ее ходе на определенный участок тела воздействуют ультразвуком, который создает колебания в тканях.
- Аппарат, выделяющий звуковую волну, создает колебания, схожие с массажем. За счет этого улучшается кровообращение, активизируются сосуды, а мышечные волокна расслабляются;
- Благодаря усилению кровообращения к тканям и клеткам начинает активно поступать кислород и питательные вещества;
- Повысившийся тонус вен создает оптимальные условия для оттока застоявшихся жидкостей;
- Расслабление мышц приводит к снятию спазма.
По отдельности ультразвуковая терапия и гидрокортизон работают недостаточно активно. При комбинировании мази с фонофорезом колебательные движения разогревают жидкости в задействованном участке саму мазь. За счет этого улучшается проницаемость тканей и улучшается кровообращение. Это приводит к тому, что активные вещества быстрее всасываются и начинают работать в месте нанесения.
Такой способ воздействия кортикостероидами на больной участок тела имеет свои достоинства.
Польза использования ультразвука:
- При таком способе воздействия препаратом наблюдается минимум побочных эффектов, чем при его внутреннем употреблении;
- Наружное воздействие на пораженный участок исключает попадание лекарства в желудок, где оно может не только частично разрушаться, но и отрицательно влиять на сами органы ЖКТ.
- Благодаря сочетанию фонофореза и «Гидрокортизона» можно получить полезные действия обоих методов;
- Фонофорез ускоряет всасывание препарата в покрытый им участок;
- «Гидрокортизон» накапливается в тканях и действует после окончания сеанса.
Подобное физиолечение может назначаться при многих проблемах с опорно-двигательной системой. Ведь оно дает неплохой лечебный эффект и ускоряет заживление.
Показания к применению способа лечения:
- Деформирующий коленный, локтевой и плечевой артроз;
- Аутоиммунный и ревматический артрит, например, голеностопный;
- Бурсит;
- Растяжение или разрыв связочных тканей колена, ноги, руки или стопы;
- Повреждение суставной ткани;
- Тендиноз;
- Восстановления соединения тканей после травм, переломов и операции;
- Тофусы и подагрическая атака.
Также этот метод лечения может применяться при других недугах опорно-двигательного аппарата. Он подходит для лечения недугов тазобедренного сустава, а также при разных видах артрозов.
Несмотря на то, что подобный способ лечения имеет некоторые положительные стороны, применять ультразвуковой аппарат для лечения суставов в домашних условиях без предварительной консультации у специалиста не стоит. У такой методики лечения есть свои противопоказания.
Противопоказания к использованию ультразвукового оборудования с гидрокортизоном:
- Наличие различных гнойных болезней;
- Раны и воспаления кожи в метах воздействия ультразвуком;
- Простуда и гриб, лихорадка и интоксикация организма;
- Онкологические процессы в организме;
- Гипертония, бронхиальная астма в тяжелом течении и сердечная недостаточность;
- Беременность;
- Различные нервные расстройства.
В этом случае использовать прибор в домашних или стационарных условиях запрещается. Так как это может усложнить ситуацию.
Процедура фонофореза проста в исполнении. Больной при ней не испытывает ни какого дискомфорта.
Техника проведения сеанса:
- Кожа очищается. Для этого используется дезинфицирующий раствор;
- На нужный участок наносится «Гидрокортизон». Мазь равномерно распределяется специальным шпателем;
- Далее подается ультразвук мощностью в 1Ват на кВ. сантиметр, При этом может выставляться различная частота колебаний.
Важно! Мазь после процедуры вытирать не рекомендуется. Так как повышенная проницаемость кожи сохраняется еще несколько часов.
Обычно процедура длится от десяти минут до получаса. Весь курс состоит из десяти-четырнадцати процедур.
Лечение грыжи ультразвуком производится по несколько другой методике. В данном случае производится дробление грыжи, тем же способом, как дробят камни в почках ультразвуком. Однако данный метод относительно нов, поэтому его применяют не очень часто.
Лечение болезней суставов фонофорезом с «Гидрокортизоном» может давать неплохие эффекты. Использовать его без разрешения врача не стоит. В некоторых случаях такой метод может лишь ухудшить ситуацию.
источник
Зачастую при заболеваниях опорно-двигательного аппарата кроме основного лечения назначают еще вспомогательное. Оно несет в себе не менее важную функцию. Специалисты утверждают, что практически при любом заболевании суставов и позвоночника, различных воспалительных процессах и последствиях, даже сложных, травм, поможет физиотерапевтическое лечение. Одним из наиболее востребованных является фонофорез. Данный метод оказывает комбинированное воздействие на поражённые участки тела: с помощью ультразвука и активных веществ препарата, предварительно нанесённого на кожу.
Принцип его действия таков: в результате направленного воздействия ультразвуковых волн, вырабатываемых специальным аппаратом, в больном месте создаются микроколебания, которые разогревают жидкости и улучшают циркуляцию крови и лимфы, что в свою очередь улучшает обмен веществ, снимает спазм и отёк. Также повышается проходимость кожных слоев и слизистых оболочек, что позволяет активным веществам мази, геля, крема, эмульсии или других наружных средств добраться до эпицентра боли и воспаления и устранить их.
Все процедуры фонофореза проводятся совместно с противовоспалительными и обезболивающими препаратами. Зачастую врачи используют гидрокортизон — это гормон, своеобразный аналог вещества, вырабатываемого надпочечниками человека. Он представляет собой противовоспалительное средство. Подавляет выработку гистамина и снижает чувствительность в тканях и органах.
Врач — невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург.
Фонофорез с гидрокортизоном применяется в следующих направлениях:
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>>
- разного рода рубцы — ожоговые, после ранений, послеоперационные;
- заболевания позвоночника — позвоночная грыжа, сколиоз, остеохондроз;
- аутоиммунные расстройства;
- гинекология — мастит, аднексит, гипогалактия, спайки;
- заболевания суставов — артроз, артрит, бурсит;
- неврология – склероз, миопатия, полиневрит, фантомные боли, энурез у детей;
- лечение при переломах трубчатых костей;
- заболевания ЛОР-органов — ринит, гайморит, тонзиллит;
- кожные — экземы, нейродермиты, язвы трофического характера;
- при атрофии мышц.
Техника проведения во всех случаях сходна и осуществляется в несколько этапов:
- Сначала врач должен обработать кожу вокруг очага антисептиком.
- После чего наносится мазь с гидрокортизоном на нужное место специальной лопаточкой. Очень важно нанести мазь равномерно, что способствует хорошему всасыванию компонентов.
- После подготовительных процедур доктор накладывает датчик на очаг.
- Благодаря ультразвуковым волнам мазь начинает проникать в кожу.
Все действие высоких волн осуществляется на глубине до 3 сантиметров от поверхности. Так оно может влиять на разного рода рубцы и мелкие суставы. Низкие частоты проникают более глубоко до 6 сантиметров. Их назначают в качестве лечения при различных заболеваниях позвоночника и крупных суставов.
Врачи назначают 10-15 сеансов лечения через день, что зависит от специфики заболевания. Продолжительность каждого сеанса от 15 до 30 минут. Около двух часов препарат находится на коже и оказывает лечебный эффект, поэтому не рекомендуется смывать мазь сразу после процедуры.
Несмотря на то, что ультразвуковое лечение показано при многих патологиях, наиболее часто его используют:
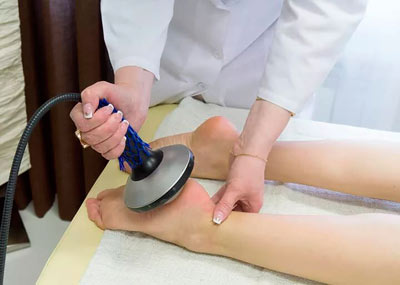
При лечении этой болезни фонофорезом назначается от 8 до 12 сеансов, которые проводятся через день или ежедневно, в зависимости от рекомендаций лечащего врача. Процедура занимает около 10 минут. В область пятки наносят средство (крем или мазь) на основе гидрокортизона, после чего начинает работать ультразвук — для этого датчик накладывают на болевую область и держат неподвижно, либо легкими массирующими движениями перемещают по поверхности.
Данная физиотерапевтическая процедура назначается при очень многих проблемах с суставами, в т.ч. коленными. Начиная от классических артритов и атрозов до бурсита, тендиноза, подагры. Кроме того, ультразвук помогает эффективно лечить травматические повреждения хрящей, связок, в т.ч. мениска, различных сочленений.
Количество проводимых сеансов назначает лечащий врач на основе специфики заболевания. Сначала коленный сустав подготавливается к процедуре по общей схеме, описанной выше, затем врач накладывает датчики на нужные места и подает колебания волн с различной частотой. Для получения успешного результата курс должен составлять не менее 10 сеансов. Продолжительность каждого сеанса 15-30 минут. После чего не рекомендуется смывать мазь в течение 1,5-2 часов. Так необходимые вещества будут впитываться на глубину до 6 см.
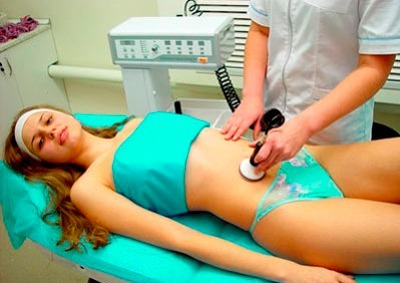
Процедура может проводиться двумя способами:
- если проблемы возникли у девушки, то мазь наносится на низ живота, предварительно протёртый антисептиком, и аппаратом обрабатывается гипогастральная, надлонная и паховая области. В крайних случаях, когда требуется более прицельное воздействие, датчик может вводиться через прямую кишку, но такое лечение практикуется не часто.
- если патология проявилась у женщины, то используется специальный вагинальный излучатель, на который надевается презерватив, затем он густо смазывается гидрокортизоновой мазью и вводится во влагалище. В этом случае лечебные вещества оказываются непосредственно в воспаленном очаге, не рассасываясь по организму. Такая точечная методика позволяет ускорить процесс выздоровления.
Все процедуры назначает лечащий врач, в зависимости от специфики протекаемого заболевания. Продолжительность сеанса может варьироваться от 4 до 15 минут, а количество назначаемых сеансов — от 10 до 15.
Иногда фонофорез с гидрокортизоном может вызвать зуд и отеки в месте воздействия аппарата, а также гиперемии. Также в ряде случаев отмечается повышение артериального давления.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.

Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ультразвуковые волны повышают проницаемость кожных покровов, увеличивают всасываемость медикаментозных средств, мазей сквозь поры, потовые протоки, сальные желез и волосяные фолликулы. При фонофорезе используют средства, усиливающие противовоспалительные и болеутоляющий эффекты, в частности при проблемах с позвоночником используют гидрокортизон и анальгин.
Показания к применению фонофореза следующие:
- заболевания суставов;
- заболевания ЛОР-органов;
- лечение послеоперационных рубцов;
- Болезнь Шегрена;
- Артриты и артрозы деформирующие и ревматоидные;
- заболевания нервной системы;
- энурезы у детей;
- бронхиальная астма у детей;
- лечение хронических гастритов со сниженной секрецией;
- экземы и нейродермиты;
- радикулит в пояснично-крестцовом отделе в стадии обострения или при хроническом радикулите;
- при остеохондрозе в поясничном отделе позвоночника происходит сдавливание артерий, располагающихся в непосредственной близости с корешками нервов спинного мозга. Фонофорез, при данном заболевании, направлен на усиление кровообращения, стимуляцию мышечной функции;
- невралгии тройничного нерва в хронической форме, а также острой и подострой;
- при заболеваниях глаз используют для истончения кожных рубцов придатков глаз, также для рассасывания бельма, для лечения травматической катаракты, кровоизлияний в стекловидное тело и переднюю камеру. Улучшает зрительную функцию при поражении сетчатки глаза и зрительного нерва;
- при мышечной атрофии и косолапости;
- сколиоз 2-й степени;
- свежие травмы с явным болевым синдромом;
- рубцовые контрактуры;
- для лечения контрактур и послеожоговых рубцов для предотвращения грубого рубцевания тканей;
- пяточные шпоры;
- трофические, варикозные язвы;
- переломы длинных трубчастых костей. Фонофорез способен запустить процесс регенерации костных тканей;
- простатит в вялотекущей фолликулярной форме;
- гипогалактия;
- серозный мастит, аднексит;
- гипофункция яичников, бесплодие;
- хронические заболевания матки и придатков в сочетании со спаечными процессами в малом тазу.
Существуют также и противопоказания для применения фонофореза:
- гемофилия и другие заболевания системы кроветворения;
- сахарный диабет в последней степени;
- хронические нефриты;
- гипертония 2-4 степеней;
- атеросклероз;
- туберкулез легких в активной стадии;
- злокачественные новообразования;
- беременность – ранние и поздние сроки;
- инфекционные заболевания вирусного и бактериального происхождения;
- гнойничковые воспаления кожи;
- паралич лицевого нерва и невралгии;
- тиреотоксикоз;
- склонность к кровотечениям;
- индивидуальная непереносимость препаратов для фонофореза.

Для терапии используют два режима работы – импульсный и непрерывный. При импульсном режиме колебания ультразвука поступают короткими импульсами (60 в секунду). Это щадящий режим с уменьшенным значением теплового компонента. Для более выраженного теплового воздействия колебаний ультразвуковых волн используют непрерывный режим.
В сочетании с воздействием волн применяют различные препараты, что позволяет усилит эффективность лекарств. Для фонофореза применяют препараты змеиного и пчелиного яда, антибиотики, гепарин, аскорбиновую кислоту, эуфиллин, пилокарпин, витамин Е, метионин, нафталан, преднизолон, сосудорасширяющие и анестезирующие средства, гидрокортизон.
Исключение составляют новокаин и ряд ферментов, так как ультразвук действует на них разрушительно. По окончании сеанса, лекарство оставляют на коже еще на некоторое время для того, чтобы оно еще могло эффективно действовать, так как повышенная проницаемость кожи еще будет сохранена в течение 2-3 часов.
Не лишне будет отметить, что данную процедуру может назначить только врач, учитывая все индивидуальные факторы и противопоказания, и после всестороннего обследования и постановки диагноза.
- Лечение и симптомы остеопороза тазобедренного сустава
- Проявления и лечение артроза большого пальца ноги
- Боль в пояснице — какие компрессы помогут?
- Что может быть причиной давящей боли в грудине посередине?
- Упражнения при медиальном эпикондилите локтевого сустава
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
05 октября 2018
- Перелом позвонка со смещением отростков — как правильно лежать и можно ли сидеть?
Планирование беременности при хронических болях
Очень сильные боли в пояснице и ногах из-за остеохондроза
Ушиб спинного мозга шейного отдела С-6 — С-7
Боли в пояснице после мочекаменной болезни
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
Спинной мозг человека отдает нервы, которые выходят из позвоночного столба и формируют нервные стволы, иннервирующие практически все части тела. Самый большой из них — седалищный нерв. Он образован корешками крестцового и поясничного отдела, которые переплетаются между собой и выходят на поверхность ягодицы через отверстие в грушевидной мышце. Седалищный нерв проходит по задней поверхности бедра и в подколенной ямке расщепляется на большеберцовый и малоберцовый.
Нервные корешки выходят из спинного мозга через специальные отверстия рядом с межпозвоночными дисками. Именно дегенеративные изменения последних чаще всего вызывают их защемление. Поражение структур седалищного нерва проявляется сильными болями в пояснице, крестцовой области, бедре, голени или даже стопе. Ущемляться может один или несколько корешков, формирующих нерв. Клиническая картина заболевания зависит от места ущемления и количества пораженных нервных волокон.
Причины защемления нерва — патологии позвоночного столба или межпозвоночных дисков, мышечный спазм. Примером последнего может быть так называемый синдром грушевидной мышцы.
В медицине ущемление седалищного нерва называют пояснично-крестцовым радикулитом. Радикулит – это воспалительное поражение корешка спинного мозга (radix nervi spinalis). Пояснично-крестцовый – поскольку седалищный нерв состоит из корешков, выходящих именно в этой зоне позвоночника. Радикулит практически всегда сопровождается ишиасом – невралгией седалищного нерва.
Наиболее частой причиной защемления является остеохондроз поясничного и/или крестцового отдела позвоночника. По статистике, дискогенный радикулит встречается у каждого пятого человека старше 30 лет. Заболевание поражает преимущественно молодых людей трудоспособного возраста. В 60% случаев им болеют лица 30-60 лет. Остальные 40% приходятся на лиц 20-29 лет.
Признаки поражения седалищного нерва чаще всего возникают у офисных работников и людей, вынужденных подвергаться интенсивным физическим нагрузкам. Причиной ишиаса также может быть резкое поднятие тяжестей или сдавление нерва в период беременности. Некоторые объясняют развитие радикулита психосоматикой: они уверены, что все болезни возникают из-за неправильного образа мышления и личностных комплексов.
Чтобы выяснить достоверную причину ишиаса, больному с острым приступом следует оказать первую помощь и отправить в больницу. Для постановки диагноза ему потребуется пройти осмотр врача, сдать анализы, сделать рентгенографию или МРТ позвоночного столба.
Пояснично-крестцовые радикулиты бывают первичными и вторичными. Отличать первые крайне важно, поскольку они обычно указывают на острые инфекционные заболевания или интоксикации. Отдельно выделяют менингорадикулит – одновременное воспаление корешков и оболочек спинного мозга. Патология может возникать у людей с сифилисом, бруцеллезом, ревматизмом.
Особенность первичных радикулитов — они не связаны с органическим поражением позвоночника или дисков, развиваются после травм, переохлаждений или на фоне инфекционных заболеваний (клещевой энцефалит, грипп, сифилис, туберкулез). Проникновение бактерий или вирусов вызывает воспаление корешков, что ведет к появлению симптомов ишиаса. Первичные пояснично-крестцовые радикулиты не связаны с защемлением седалищного нерва. Они имеют совершенно иной механизм развития.
Заболевания, которые провоцируют развитие вторичного радикулита:
- остеохондроз. Для патологии характерно разрушение хрящевой ткани, из которой состоят межпозвоночные диски. В результате их деформации образуются грыжи, в позвонки смещаются относительно друг друга. Все это и приводит к защемлению нервных корешков, расположенных рядом с позвоночником;
- поясничный или крестцовый спондилез. Развивается на фоне остеохондроза. Характеризуется образованием костных наростов (остеофитов) на передних и боковых поверхностях тел позвонков. Патологические образования сдавливают нервные корешки и приводят к развитию радикулита;
- спондилоартроз. К дегенеративным изменениям в межпозвоночных дисках и остеофитам присоединяется воспаление в области суставов позвоночника. Нервные корешки ущемляются костными наростами, в них развивается воспалительный процесс. Все это приводит к появлению симптомов радикулита;
- протрузии и грыжи межпозвоночных дисков. Обычно образуются у людей с длительнотекущим остеохондрозом. Протрузией называют смещение пульпозного ядра с последующим выпячиванием диска. Для грыжи характерен разрыв фиброзного кольца, окружающего ядро. Защемление нервов в обоих случаях возникает из-за деформации межпозвоночного диска, его смещения за пределы позвоночного столба, давления на нервы;
- стеноз позвоночного канала. Стенозом называют патологическое сужение канала позвоночного столба, в котором расположен спинной мозг. Причины — межпозвоночные грыжи, отложения солей кальция, различные новообразования. Стеноз может приводить к защемлению, как самого спинного мозга, так и выходящих из него корешков;
- невриномы – доброкачественные новообразования, поражающие миелиновые оболочки нервов. Чаще всего такие опухоли поражают слуховой нерв, однако могут располагаться на корешках, выходящих из спинного мозга. Корешковые невриномы могут с легкостью вызывать защемление седалищного нерва;
- туберкулезный спондилит. Туберкулез позвоночника приводит к постепенному разрушению позвонков с их последующей деформацией. Те смещаются, что ведет к защемлению нервов;
- остеомиелит. Редкая причина ишиаса. Для остеомиелита характерно инфекционное воспаление с разрушением костной ткани. Болезнь может иметь острое или хроническое течение;
- мышечное перенапряжение. Длительное сидение или работа в неудобном положении вызывает рефлекторное напряжение мышц поясницы. Седалищный нерв защемляется спастически сокращенными мышечными структурами;
- синдром грушевидной мышцы. Относится к так называемым компрессионно-ишемическим невропатиям, или туннельным синдромам. Защемление седалищного нерва происходит в месте его выхода из полости малого таза. Причиной этого является спазм или перенапряжение грушевидной мышцы. В 80% случаев синдром развивается на фоне других заболеваний опорно-двигательной системы.
Радикулит возникает вследствие различных заболеваний позвоночника. Выявить их можно с помощью рентгенографии, КТ или МРТ. При отсутствии органических изменений позвонков и межпозвоночных дисков следует заподозрить мышечную патологию.
Остеохондрозом в среднем страдает 40-80% жителей нашей планеты. Заболевание имеет мультифакториальную природу, то есть развивается под действием внутренних и внешних факторов. Генетическую склонность к остеохондрозу имеет 48% мужчин и женщин. Толчком к развитию патологии обычно служат неправильный образ жизни, тяжелые физические нагрузки или сопутствующие болезни опорно-двигательной системы.
Остеохондроз относится к дегенеративно-дистрофическим заболеваниям. Он развивается вследствие ухудшения кровообращения, нарушения доставки кислорода к тканям межпозвоночных дисков, что приводит к постепенно разрушению последних. Остеохондроз не всегда приводит к ишиасу.
У беременных седалищный нерв чаще всего ущемляется в полости таза вследствие сильного увеличения размеров матки. Причиной также может быть избыточная нагрузка на позвоночник. Многие женщины жалуются на появление симптомов ишиаса вскоре после родов. К этому приводит травмирование мягких тканей или позвоночника во время родовой деятельности.
Лечение патологии в период беременности и лактации вызывает немало трудностей. Из-за риска навредить малышу женщине противопоказаны многие лекарственные препараты и манипуляции. Унять боль при ишиасе помогают упражнения, мази, прогревания, процедуры. Применять любые методики можно исключительно с разрешения лечащего врача.
У мужчин и женщин заболевание имеет одинаковую клиническую картину. В своем развитии оно проходит две стадии: люмбалгическую и корешковую. Для первой характерны ноющие боли в пояснице, которые возникают после переохлаждения, поднятия тяжестей или длительной физической работы. Люмбалгическая стадия длится месяцами или годами. При ее переходе в корешковую у больного появляются типичные признаки ишиаса.
Некоторые люди путают термины «люмбаго» и «ишиас». Какая между ними разница?
| Люмбаго – это резкая «стреляющая» боль в пояснице, которая может иметь любую причину. Чаще всего она вызвана острым воспалительным процессом. Термин «люмбаго» не несет конкретики и не указывает на какое-либо заболевание. Обычно им пользуются до момента постановки точного диагноза. | Ишиас – это набор конкретных симптомов, указывающих на защемление или воспаление седалищного нерва. Для ишиаса характерны сильные боли в спине и задне-наружной поверхности бедра. У больного нередко появляется жжение, покалывание, чувство онемения в нижней конечности. |
Признаки поражения седалищного нерва:
- невыносимые боли в пояснице, ягодице, задне-наружной поверхности бедра;
- иррадиация болей в голень, пятку или большой палец ноги;
- рефлекторное напряжение мышц в области поясницы;
- чувство жжения, покалывания, ползания мурашек, ударов тока в больной конечности;
- потеря тонуса, частичная атрофия мышц бедра и голени;
- нарушение чувствительности по ходу пораженных корешков;
- трофические и вегетососудистые расстройства в виде повышенной потливости, похолодания, побледнения кожи ноги.
При осмотре больных врачи нередко выявляют боковое искривление позвоночника, вызванное тоническим сокращением мышц поясницы. В глаза бросается вынужденное положение пациента. Чтобы уменьшить болезненные ощущения, он ложится на больной бок или на спину, согнув ногу в коленном и тазобедренном суставе.
При более тщательном обследовании врач обнаруживает симптомы натяжения (Ласега, Сикара, Мацкевича, Турина, Васермана, Говерса-Сикара и др.). Их проверяют путем поднятия прямой ноги, сгибания нижней конечности в коленном и голеностопном суставах и т. д. Боли возникают из-за перерастяжения раздраженного нерва. У здорового человека болезненных ощущений при этом нет. Положительные симптомы натяжения говорят о повреждении седалищного нерва.
Что делать при появлении симптомов защемления? Сразу же обращайтесь в больницу. Там вас обследует вертебролог или невропатолог, который подтвердит или опровергнет диагноз. Он подскажет, как снять боль, а затем направит вас на дообследование и консультации к другим специалистам, чтобы выявить причину защемления нерва. После этого врач подскажет, как вылечить патологию.
Лечение следует начинать с организации постельного режима и полного покоя. Хорошее действие оказывает сухое тепло; поможет и грелка, приложенная к пояснице или бедру.
В больницах и клиниках для лечения симптомов ишиаса используют препараты с обезболивающим, противовоспалительным действием. Их могут назначать в виде таблеток, мазей, гелей или уколов в ягодицу. Медикаментозное лечение позволяет сравнительно быстро убрать признаки ишиаса, существенно облегчить самочувствие человека. Купировав болевой синдром, врачи выясняют причину защемления и помогают пациенту устранить ее.
Некоторые больные пытаются бороться с радикулитом в домашних условиях. Для этого они бездумно используют аптечные мази, таблетки или народные средства. В некоторых случаях людям удается справиться с болью, однако вскоре она возвращается, ведь причина защемления никуда не делась.
Таблица. Средства и методы для лечения ишиаса
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
| Цель применения | Результат | |
| Постельный режим | Предупреждение излишнего раздражения нерва. Обеспечение покоя для поясницы и больной конечности | Обездвиживание помогает избежать появления резких болей, облегчить их. Однако для эффективного купирования болевого синдрома одной иммобилизации недостаточно |
| Сухое тепло | Снятие мышечных спазмов, облегчение болезненных ощущений | Прогревание помогает улучшить самочувствие больного, но не лечит само защемление и не в силах побороть воспалительный процесс |
| Противовоспалительные таблетки и мази | Симптоматическое лечение воспаления седалищного нерва | Борются с воспалительным процессом, вызвавшим боль, но не устраняют ее причину. Не всегда оказывают достаточный обезболивающий эффект |
| Новокаиновые блокады | Быстрое купирование невыносимых болей для облегчения самочувствия больного | Помогают избавиться от болей практически за несколько минут. Не лечат воспаление, не снимают мышечный спазм |
| Миорелаксанты | Снятие мышечного спазма и контрактур, вызванных раздражением седалищного нерва | Расслабляют мышцы, устраняя искривление позвоночника и позволяя нижней конечности свободно двигаться. Не оказывают обезболивающего и противовоспалительного действия |
| Методы физиотерапии | Расслабление, облегчение болей, улучшение кровообращения в пораженных тканях, стимуляция регенеративных процессов | Иглорефлексотерапия, электрофорез с новокаином, УВЧ-терапия и другие физиотерапевтические процедуры используют для борьбы с симптомами ишиаса, чтобы ускорить выздоровление |
| Массаж и лечебная гимнастика | Направлены на укрепление мышц нижней конечности и всей опорно-двигательной системы | Показаны в период ремиссии. Помогают убрать остаточные явления ишиаса – спазмы, контрактуры, атрофию мышц, плохую подвижность конечности |
| Хирургическое вмешательство | Удаление остеофитов, грыж или новообразований, которые сдавливают нерв | Оперативное лечение устранит саму причину ишиаса. Оно убирает источник защемления, предупреждая появление неприятных симптомов в будущем |
В корешковой (острой) стадии ишиаса человеку требуется полный покой. Лучше всего уложить его на твердую, не прогибающуюся постель. Для этого под матрац следует подложить деревянный щит или несколько досок. Постельный режим больному потребуется соблюдать до того времени, пока у него не исчезнут острые боли.
Поясничный отдел позвоночника можно обездвижить специальным корсетом. Для дополнительной фиксации нижней конечности можно использовать кинезио тейп — это пластырь, который нужно приклеить вдоль ноги. Тейпирование уменьшает боль, помогает снять мышечные спазмы, предупредить потерю функциональной активности мышц.
Для облегчения самочувствия к наиболее болезненной зоне следует приложить теплую грелку, мешочек с прогретым песком или любой крупой. Сухое тепло оказывает расслабляющее, миорелаксирующее и успокаивающее действие.
Помимо постельного режима, сухого тепла и тейпирования, больному назначают обезболивающие препараты из группы НПВС. Лекарства могут использовать в виде мазей или таблеток. Последние оказывают более сильное действие, но чаще вызывают побочные явления. При недостаточном обезболивающем эффекте к таблеткам добавляют внутримышечное введение анальгетиков или новокаиновые блокады.
Для снятия мышечного спазма больным назначают миорелаксанты (Мидокалм, Баклофен, Сирдалурд). Эти препараты помогают расслабиться, улучшают общее состояние пациента. Для стимуляции регенеративных процессов и более быстрого восстановления тканей в схему терапии включают Актовегин или Солкосерил. Назначенное врачом лечение вы можете дополнить народными средствами.
НПВС для купирования болей:
- Ибупрофен;
- Ацетилсалициловая кислота;
- Напроксен;
- Индометацин;
- Кетопрофен;
- Толметин;
- Мовалис;
- Диклофенак;
- Флурбипрофен.
Суть новокаиновой блокады — инъекционное введение Новокаина в точку, максимально близкую к седалищному нерву. Препарат блокирует чувствительные нервные окончания, убирая боль. Вместо Новокаина для блокад могут использовать Лидокаин, Меркаин или другой ненаркотический анальгетик.
Иногда вместе с Новокаином больному вводят кортикостероидный гормон (Гидрокортизон, Дексаметазон, Бетаметазон). Дозировки подбираются врачом индивидуально. Одновременное введение анальгетиков и стероидов позволяет быстро купировать болевой синдром, быстро побороть воспаление.
Для преодоления болей можно использовать методы физиотерапии, массаж или упражнения Бубновского. Автор последней методики, доктор Сергей Бубновский, считает, что бороться с ишиасом нужно, преодолевая болевой порог. Для выздоровления необходимо восстановить нормальную функциональную активность мышц, связок и суставов. Неплохой набор упражнений также предлагает Александра Бонина – практикующий спортивный врач и фитнес-тренер.
Лечебная физкультура (ЛФК) эффективна, как во время обострения, так и в период ремиссии пояснично-крестцового радикулита. Некоторые упражнения помогают при боли, другие – снимают мышечные спазмы, третьи – тренируют и укрепляют мышцы. Лечебная гимнастика — настоящее спасение для беременных женщин, молодых мам, которым противопоказано большинство лекарственных препаратов. Выполнение зарядки или занятия йогой помогают им справляться с неприятными симптомами ущемления нерва.
Комплекс упражнений при ишиасе должен подбирать специалист. Никогда не занимайтесь лечебной физкультурой самостоятельно, без предварительной консультации с врачом. Вы рискуете навредить себе, усугубить течение болезни.
Методы физиотерапии при ишиасе:
- лекарственный электрофорез;
- иглоукалывание или рефлексотерапия;
- УФ-облучение;
- УВЧ-терапия;
- парафиновые аппликации;
- магнитотерапия;
- мануальная терапия, точечный и вакуумный массаж.
Лечение суставов Подробнее >>
В острый период ишиаса пациенту разрешен только расслабляющий массаж. Его должен выполнять массажист с опытом. Процедура помогает снять напряжение, облегчить боли. В период ремиссии больному назначают курс лечебного массажа, который обычно состоит из 15-20 процедур по 30-45 минут. Он помогает улучшить кровообращение в мышцах, вернуть им тонус.
Некоторые зарубежные компании разрабатывают и внедряют в практику так называемую «производственную гимнастику». Ее суть — коллективное выполнение физических упражнений под руководством тренера. Занятия проводятся с музыкальным сопровождением. Гимнастика предназначена для профилактики остеохондроза, радикулита, близорукости.
Оперативное лечение показано при неэффективности консервативной терапии у людей с тяжелым остеохондрозом, спондилоартрозом, грыжами межпозвоночных дисков. Хирургическое вмешательство необходимо при стенозе позвоночного канала, который сопровождается компрессией нервно-сосудистых пучков и спинного мозга.
Цель операции при дискогенном и вертеброгенном радикулите – удалить образования, сдавливающие нервные корешки. Это позволяет избавиться от защемления седалищного нерва и избежать явлений ишиаса в будущем.
Некоторые люди жалуются на то, что у них онемела нога или не проходит хромота после приступа ишиаса. Эти осложнения вызваны омертвением нервных волокон, из которых состоит седалищный нерв. Иногда исправить ситуацию помогает лечебная физкультура и массаж, однако зачастую неприятные явления остаются у человека на всю жизнь. У рожениц часто возникают боли и неприятные ощущения в пояснице при движениях. Эти последствия у женщин не только доставляют им массу дискомфорта, но и затрудняют уход за ребенком.
Повреждения вегетативных нервных волокон могут приводить к нарушению дефекации, недержанию мочи. При хроническом защемлении ишиаса нередко наступает искривление осанки, парезы и параличи мышц нижней конечности. Последние могут привести к неподвижности ноги и, как следствие, к инвалидности.
Распространенное мнение о том, что наличие грыжи межпозвоночного диска неизбежно приводит пациента к операции, ошибочно. На самом деле процент тех, кому однозначно показано хирургическое лечение, не так уж велик – всего 3%. И это больные, у которых из-за межпозвоночной грыжи сдавливается нервный корешок, или позвоночная артерия. В таком случае у пациента возникают длительные сильные боли, не проходящие от обезболивающих, парезы, онемение конечностей и даже нарушаются функции тазовых органов. 
Главный вопрос для пациентов – возможно ли лечение грыжи позвоночника без операции?
В каждом конкретном случае необходимо точно определить размер грыжи, ее локализацию и опасность влияния на нервные корешки и спинной мозг. Такую информацию может дать лишь «золотой стандарт» — проведение магнитно-резонансной томографии (МРТ), а функциональные нарушения, вызванные грыжей диска, определит доктор при объективном обследовании и выслушивании жалоб больного. Только после этого возможно решить, показано ли больному лечение грыжи позвоночника без операции.
Хирургические операции, предусматривающие удаление межпозвоночной грыжи, приносят быстрое избавление от боли и других неврологических нарушений. Но травматизация тканей в области позвоночника приводит впоследствии к образованию спаек и рубцов, ограничениям в подвижности и чувствительности. К тому же нередки случаи рецидивов грыж диска на том же месте или образование новых в других межпозвонковых промежутках.
Консервативное лечение грыжи – метод значительно более длительный, подчас болезненный, требующий от пациента и врача терпения, мужества, настойчивости и уверенности в достижении цели.
Правильно построенная тактика консервативного лечения не только избавляет от боли, но и способствует выработке нового стиля жизни. В результате человек обучается правилам «техники безопасности» при обращении со своим собственным позвоночником: узнает, как правильно ходить, бегать, садиться и вставать, поднимать тяжести, и процент рецидивов болезни уменьшается.
Главный принцип, по которому строится безоперациионное лечение межпозвоночной грыжи – то, что оно должно быть комплексным. И в этом комплексе существует три основных направления, использующих те или иные методы и методики терапии.
- Обезболивание и снятие воспаления осуществляют с помощью таблеток, блокад, фармакопунктуры, используя препараты группы НПВС – кеторолак, диклофенак, мелоксикам и другие. Применяются также локальные инъекции анестетиков (блокады) и глюкокортикоидов.
- Улучшить микроциркуляцию медикаментозно позволяют лекарства пентоксифиллин и ксантинола никотинат.
- Физиотерапия в виде ультразвука с гидрокортизоном, применение диадинамических токов, электрофореза с лекарствами в зоне пораженного межпозвоночного диска. Проводятся тепловые физиопроцедуры, подводный массаж, иглорефлексотерапия.
Лазерное лечение, лазерофорез с применением медикаментов, с успехом применяющееся в последнее время также действует как физиотерапия.
- Облегчить напряжение позвоночных мышц при болевом синдроме позволяет назначение препаратов, расслабляющих мускулатуру – сирдалуд, мидокалм, баклофен.
- При грыжах диска в шейном отделе позвоночника часто страдает позвоночная артерия, кровоснабжающая мозг. В этом случае для улучшения микроциркуляции и лучшего усвоения глюкозы назначают актовегин.
- Антиоксидантная терапия также помогает улучшить состояние нервных структур в межпозвоночной области сдавления.
- Постельный режим в остром периоде, применение позиционного лечения положением, использование ортопедических матрацев.
- Ношение полужестких корсетов, бандажей, для уменьшения объема движений в позвоночнике на уровне поражения.
- Методы вытяжения (тракции) позвоночника, в том числе и с помощью специальных матрацев, которые обеспечивают профилактическое вытяжение.
- Массаж и мануальная терапия – очень эффективные методы, но их применение должно строго учитывать стадии болезни, например, в остром периоде проводить массаж в области грыжи запрещено, однако онемевшие и болезненные руки или ноги массировать не только можно, но и полезно.
При хронической боли проведение массажа показано, но необходимо обучение пациента правильному поведению после сеанса – как правильно встать, использовать корсет, чтобы вновь не сработало защитное мышечное напряжение.
Дефанотерапия – вид мануального воздействия позволяет расслабить напряженные в зоне поражения мышцы с помощью массажа, рефлексотерапии, а кроме того, прививает пациенту навыки правильных движений с точки зрения здоровья позвоночника.
- Лечение движением – от ЛФК под руководством инструктора в поликлинике до кинезитерапии в медицинском центре на специальных тренажерах.
Существует множество комплексов упражнений, разработанных специалистами, занимающимися болезнями позвоночника – С. Бубновский, В. Пилюйко, В. Дикуль, Ю.Попов и другие. Однако для того, чтобы консервативное лечение межпозвоночной грыжи принесло облегчение, выбирать упражнения индивидуально для каждого пациента с учетом проявлений его заболевания, особенностей характера и среды проживания должен квалифицированный доктор.
- Обучение пациентов правильным движениям, которые не вредят позвоночнику. Это не менее важно, чем применение медикаментов, так как, даже добившись положительного эффекта от массажа, мануальной и лекарственной терапии, человек может вновь угодить на больничную койку, просто неправильно встав со стула.
- Психологическая коррекция. Пациенту, проходящему лечение межпозвоночной грыжи, приходится во многом изменить свою жизнь и привычки, научиться не только терпеть, но и преодолевать боли, не лениться регулярно выполнять рекомендации врача. Все это – залог успеха терапии, и психологическая помощь таким пациентам необходима.
Кроме операции, при которой проводят полное удаление межпозвонковой грыжи, консервативное лечение может проводиться путем локального инъекционного введения гомеопатических средств. Также используется особая физиотерапия – электрофорез лекарственных средств, размягчающих и сокращающих грыжу межпозвоночного диска.
Терапевтическое воздействие должно включать не менее двух направлений, а желательно и все три. В результате такого подхода обеспечивается не только облегчение болевых ощущений, стихание процессов воспаления, но и усиливается микроциркуляция, стимулируя удаление продуктов распада и оздоровление тканей в зоне поражения нервных структур в межпозвоночной области.
Таким образом, услышав грозный диагноз, не стоит впадать в панику и подыскивать хирургическую клинику. Лечить грыжу межпозвоночного диска без операции не только возможно, но предпочтительно для всех, у кого нет критического состояния. Необходимо только запастись терпением и неуклонно стремиться к цели.
источник





