Операция по удалению грыжи шейного отдела, согласно статистике, требуется 2% пациентов, имеющих в анамнезе данную патологию с локализацией в шее. И в основном это люди, у которых выпячивание пульпозного ядра превышает 6 мм. Почти в 80% случаев основной причиной грыжевого образования в шейных межпозвонковых дисках является запущенный остеохондроз, или дегенеративно-дистрофический процесс последних стадий, развившийся в очень подвижной и определенно нагруженной анатомической зоне позвоночного столба.
Как свидетельствуют официальные медицинские источники и отзывы специалистов, межпозвоночная грыжа в шейно-хребтовой части встречается не так уж и часто, примерно в 6% случаев. Эта цифра указывает на то, что заболевание с такой локализацией по частоте возникновения уступает поясничному отделу, который поражается почти в 15 раз чаще. Недуг преимущественно поражает лиц трудоспособного возраста, людей от 25 до 55 лет.
- По мнению специалистов, эффективно ликвидировать грыжу шейного отдела можно только радикальным хирургическим способом. Да, нередко цена такого вмешательства – лишение позвоночника одной из биологической структуры (всего шейного диска). Но с современными нейрохирургическими технологиями функциональность прооперированного отдела и позвоночника в целом благополучно сохраняется за счет установки инновационных стабилизирующих систем и уникальных имплантатов диска. Эффективность полноценного хирургического лечения составляет 94%-100%. Риск повторного возвращения патологии составляет не более чем 5%, но при условии идеально произведенного удаления.
- Пункционные тактики, вроде выпаривания ядра лазером, хоть и имеют меньшую степень опасности в плане последствий, их результативность намного ниже, чем у проверенных временем полноценных операций. Лазерные методики в 20%-25% случаев не дают эффекта или приводят к ранним повторным рецидивам. У большинства людей, которым выполняли лазерную нуклеопластику, спустя короткий отрезок времени снова на том же месте формируется грыжа, что является поводом для повторной хирургии, причем преимущественно ее уже проводят согласно микрохирургическим и эндоскопическим технологиям.
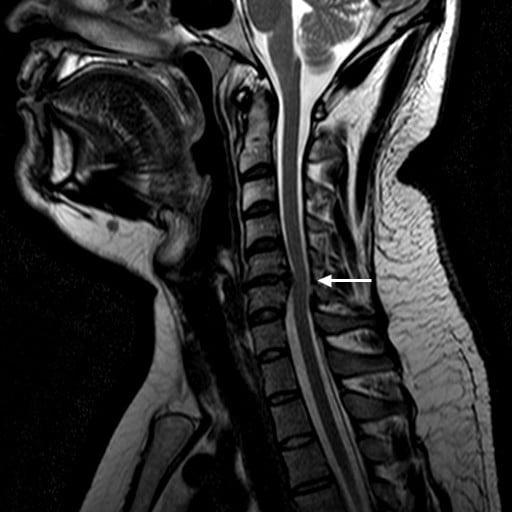
Грыжа и клювовидные остеофиты.
Познавательно! Верхняя часть позвоночного столба сильно предрасположена к появлению дегенераций и травм, которые перерастают в сложную проблему в виде дисковых деформаций, поскольку данная зона отличается одновременно и гипермобильностью, и слабо развитым мышечным аппаратом.
Как несложно понять из вступительной речи, все преимущества на стороне стандартной микродискэктомии, которую можно выполнять под контролем микроскопа или эндоскопа. Это наиболее перспективная методика на сегодняшний день, обладающая наивысшими возможностями при не такой уж и большой инвазии (разрез 1-4 см). Микрохирургия диска назначается при наличии серьезной угрозы жизни и трудоспособности пациента. Ей нет альтернативы, если диагностирован крупный (от 6 мм) размер грыжи, для операции подобного типа руководствуются и другими показаниями. Например, нужно ли оперировать пациента, специалист с большой вероятностью ответит «да» при таких клинических показателях, как:
- длительный и сильный болевой синдром, не поддающийся консервативной анальгезии;
- отсутствие эффекта после 1,5 месяцев качественного курса обычного лечения (физические методы + медикаментозная терапия);
- критическое ущемление нервных корешков и стеноз позвоночного канала;
- секвестрированная межпозвоночная грыжа шейного отдела (нужно срочное вмешательство!);
- прогрессирующее снижение двигательных функций верхних или нижних конечностей, плечевого пояса, в том числе парезы рук или ног;
- сосудистые нарушения, в числе которых особую опасность вызывают выраженные нарушения кровообращения головного мозга, что в любой момент может стать причиной инсульта даже у молодых людей.
Что касается лазеролечения, суть которого состоит в целенаправленном прямом воздействии энергией лазера на внутреннее содержимое диска через малюсенький прокол, благодаря чему грыжа не удаляется, а только втягивается, однозначно критиковать такой метод будет неправильно. Он менее распространен ввиду ненадежности, но и у него есть достоинства: успешная декомпрессия лазером практически мгновенно избавляет от боли, нуклеопластика отличается самой минимальной травматизацией, послеоперационное восстановление протекает ускоренными темпами и практически безболезненно. Однако стоит принять к сведению, что, спектр показаний к лазеропластике довольно узкий, поскольку уместной она может быть только если:
- неврологическая симптоматика вызвана грыжей, не превышающей 6 мм;
- целостность фиброзного кольца не нарушена;
- от начала развития патогенеза прошло не более полугода;
- не обнаружены признаки стеноза позвоночника;
- нет грубых расстройств мышечного тонуса;
- отсутствуют парез, паралич рук, ног или других частей тела;
- возраст пациента – не старше 50 лет.
Нельзя сразу не акцентировать на том моменте, что операция и послеоперационная реабилитация являются неразделимым понятием. То есть, если вам будет проведена процедура частичного или полного удаления пораженного шейного диска вместе с грыжей, на благополучный эффект от проделанных манипуляций можно рассчитывать сугубо при правильном и строгом соблюдении в дальнейшем индивидуальной реабилитационной программы.
На территории России цена на оперативное пособие, предполагающее резекцию грыжи на любом из шейных уровней, на порядок выше, чем на других участках позвоночника. Объясняется этот факт тем, что провести манипуляции в достаточно непростом по анатомическим параметрам отделе – очень ответственная, повышенной сложности и «ювелирной» точности задача. Ориентировочный диапазон цен на полноценное вмешательство – от 100 тыс. до 300 тыс. рублей. Несложно догадаться, что стоимость будет увеличиваться при сочетании процедуры удаления со стабилизацией (установка эндофиксаторов, протезов, трансплантатов и пр.) прооперированной зоны.
Этот отдел буквально пронизан нервными сплетениями, а также сосудистыми ветвями, питающими одновременно и головной, и спинной мозг. Позвонки шейного сектора имеют мелкие размеры, их отростки снабжены отверстиями, служащими в качестве путей для прохождения вертебральных артерий, которые в свою очередь транспортируют необходимый объем крови к головному мозгу. Повреждения нервов, сосудов, спинного мозга в шейном отделе вызывают довольно серьезные последствия, так как они имеют непосредственную взаимосвязь с органами головы, верхними конечностями, дыхательным центром.
Перейдем конкретно к теме операции, а видео о том, как проходит процесс хирургического лечения шейной грыжи позвоночника, позволит четче представить все, о чем мы расскажем далее. Итак, в зависимости от показаний удалению подлежит либо патологическая выступившая ткань хряща с небольшой частью диска, либо весь видоизмененный межпозвоночный диск. Наиболее продуктивными тактиками, о чем говорят в отзывах специалисты, являются микродискэктомия и эндоскопическая дискэктомия.
При обоих видах операций наиболее применимо создание операционного доступа на передней поверхности шеи, задний доступ практически не используется в нейрохирургической практике в связи с повышенными рисками травматизации нервных корешков и кровеносных сосудов.
- Микродискэктомия – микрохирургическая процедура, предполагающая удаление грыжи шейного отдела под контролем операционного микроскопа, который располагают над оперируемой зоной. Анестезия, как правило, применяется общая. В области проекции проблемного сегмента врач делает разрез (3-4 см), затем осторожно раздвигает мышцы. Чтобы открыть путь к поврежденному диску, производится частичное удаление желтой связки, экономное спиливание края дужки позвонка, после чего открытый нервный корешок аккуратно сдвигается в сторону. Потом, собственно, выполняется удаление элементов пульпозной массы, которые провисли, секвестров, а в случае крайней необходимости диск удаляется тотально. Может понадобиться провести установку позвонковых фиксаторов, выполнить спондилодез или установить межтеловый имплант.
- Эндоскопическая дискэктомия – вид микрохирургии позвоночника, предназначенный в целях резекции грыжи в области шеи, манипуляции при котором выполняются с использованием видеоэндоскопа, введенного внутрь позвоночной полости через естественное отверстие между позвонками. Наркоз при этой операции используется местный. После введения в позвоночник через крохотный разрез (примерно 1 см) эндоскопического зонда начинается процесс тщательного осмотра проблемного участка. Затем в рабочий порт введенного спинального эндоскопа вставляется микрохирургический щуп, которым резецируется смещенная дисковая ткань, захватываются и извлекаются наружу обнаруженные свободные фрагменты хряща. Связочный аппарат и костные структуры, как правило, остаются нетронутыми, при этом диск полностью не удаляется, а только очищается от грыжи.
Внимание! Установку шейных имплантов и стабилизаторов, в чем часто возникает потребность, выполнить эндоскопически невозможно ввиду слишком малого доступа. Для внедрения «заместителей» лишенной части диска или всего диска, стабилизаторов позвонков нужен достаточных размеров доступ, как при микродискэктомии. Не произведенная необходимая стабилизация на уровнях шеи, как показывает клинический опыт, увеличивает риски возникновения нестабильности верхнего отдела позвоночника и формирования повторного грыжеообразования.
На следующий день после оперативного вмешательства разрешается вставать и дозировано ходить, постепенно увеличивая нагрузку. Сразу назначается и начинает внедряться в действие программа восстановления, разработанная индивидуально для каждого отдельного пациента. Одной из особенностей реабилитационного режима является ношение воротника Шанца в течение 2-3 месяцев, сначала его используют круглосуточно, потом постепенно время ношения сокращают до 3 часов в сутки. В течение реабилитации запрещено поднимать тяжести выше 3 кг и делать резкие движения.
Послеоперационное восстановление обязательно предполагает использование медикаментозных препаратов (НПВС, сосудистых средств, витаминов, антибиотиков и пр.). Занятия лечебной физкультурой – важная составляющая часть реабилитации, способствующая предупреждению осложнений (рецидивов в том числе), восстановлению функционального потенциала костно-мышечного аппарата в целом и нормализации работоспособности шеи, плечелопаточного комплекса, конечностей.
В комплексе с медикаментозной терапией и ЛФК прописывается курс физиотерапии. Физиотерапию включают примерно спустя 2 недели после операционных манипуляций, начинают обычно с магнито- и лазеротерапии, а еще через 14 суток вводят электролечение, на завершающих этапах – тепловые и водные процедуры. Прописывается и массаж, поначалу его выполняют только на конечностях, а вот массажные тактики для шейной области могут осуществляться не ранее чем через 1,5 месяца после операции и только профессиональным массажистом-реабилитологом. Через 6-8 недель, когда закончится основной курс реабилитации, рекомендуется санаторно-курортное лечение.
Важно! Хирургическое и реабилитационное лечение должны осуществляться исключительно под контролем хороших специалистов. Правильный подход к лечебному процессу, включая выбор достойного медучреждения по спинальной нейрохирургии и восстановлению, позволит не допустить дооперационных, интра- и послеоперационных осложнений, быстро восстановиться и вернуться к нормальному, активному образу жизни.
Отечественные клиники сегодня не пользуются успехом, так как во всем мире они имеют наиболее высокий процент неудачно проведенных оперативных вмешательств. Российские и украинские пациенты больше предпочитают лечиться за границей, где им обеспечат максимальные перспективы на благополучный прогноз. Самым популярным направлением среди отечественных граждан, нуждающихся в качественном удалении грыж шейного отдела и безупречном восстановлении, является Чешская Республика.
Центральный военный госпиталь г.Прага.
В медцентрах Чехии (Artusmed) успешно практикуют самые передовые нейрохирургические методики и всегда предоставляют после операции высокоспециализированную реабилитационную помощь в полном объеме. Чешские нейрохирурги и реабилитологи, без преувеличения будет сказано, – настоящие маги и волшебники, передовые специалисты, которым нет равных во всем мире. Благодаря высокому профессионализму им удается возвращать к полноценной жизни даже самых тяжелых пациентов, клиническое состояние которых расценивалось в других странах как безнадежное. И что самое приятное, цены на высокотехнологичную хирургию позвоночника в Чехии существенно ниже, минимум в 2 раза, чем в том же Израиле или Германии.
https://cyberleninka.ru/article/v/endoprotezirovanie-mezhpozvonochnogo-diska-posleudaleniya-gryzhi-diska-na-sheynom-urovne
https://cyberleninka.ru/article/v/sheynaya-mikrodiskektomiya-vybor-metoda-i-hirurgicheskoy-taktiki
https://www.apex-spine.com/cervical-disk-surgery.html
добрый день . Скажите при моих показателях мрт но при сильных головных болях , есть ли необходимость проведения операции по удалению грыжи шейного отдела. И если есть необходимость то возможно ли у вас сделать операцию по ОМС, заранее благодарю
последняя МРТ головного мозга; картина зоны кистозно-глиозных изменений с преобладанием кистозного компонента правой лобной доли. Единичные очаги хронической ишемии. Латеровентрокулоассиметрия. Заместительная наружная гидроцефалия .Арахоидальая ликворная киста вариант развития, умеренная атрофия мозжечка.
МРТ шейного отдела.-картина дистрофических изменений шейного отдела позвоночника. Осложненных грыжеобразованием С 6/7, протрузией дисков с3-с6. Признаки диформирующего спондилеза на уровне с4-с7 сегментов. Спондилоатрозов на уровне с2-с7. Гемангиомы тел Th1,с5 позвонков. Ассиметрия диаметра v2 сегментов экстракраниальных отделов позвоночных артерий,
К сожалению, по полису ОМС у нас лечиться нельзя. Что касается описания Вашего состояния, то этого так же очень мало, чтобы сделать заключение о небходимости хирургического лечения. Такое решение всегда принимается на основании целого перечня обследований и актуальных жалоб пациента.
источник
Грыжа в шейном отделе позвоночника возникает редко, ведь на позвонки и диски шеи приходится небольшая нагрузка, и они являются наиболее подвижным. Причинами заболевания чаще становятся возрастные изменения и травмы, потому лечение всегда сложное и продолжительное. Последствия грыжи шейного отдела позвоночника без профилактики крайне тяжелые, потому с таким диагнозом приходится направлять много сил на поддержание здоровья позвоночного столба.
Дегенеративные изменения диска в области шеи сопровождаются разрушением фиброзного кольца и выходом пульпы за его пределы. Грозит это миграцией секвестров по каналу позвоночника и сдавливанием спинного мозга частями ядра, что может стать причиной нарушения функции внутренних органов.
Проявляется такое нарушение хронической болью, постоянным дискомфортом в шее, неврологическими симптомами и многими другими неприятными для больного явлениями.
Предупредить последствия грыжи в шейном отделе позвоночника можно при своевременном обнаружении недуга. Первые признаки заболевания размыты, потому многие их игнорируют, обращаясь к врачу уже при развитии осложнений.
Какие симптомы указывают на смещение деформированного межпозвонкового диска:
- появление внезапной острой, режущей боли в области шеи и плеч, болевой синдром усиливается во время движения, что связано со сдавливанием нервов;
- происходит нарушение координации, появляется шум и звон в ушах, помутнение перед глазами, головокружение и предобморочное состояние, может случиться кратковременная потеря сознания, что опасно травмой;
- все симптомы нарастают постепенно, сначала тревожат слабые боли, онемение кожи рук, спины, беспокоит дискомфорт между лопаток и в области грудины;
- больно поворачивать голову, слышен хруст при вращении головой;
- ощущение першения в горле, сухой кашель, утрудненное дыхание, что часто не связывается с заболеванием шейного отдела позвоночника;
- поражение между 6-7 позвонками проявляется снижением мышечного тонуса, ощущением бегающих по телу мурашек, онемением;
- развивается радикулопатия — это неврологический синдром, проявляющийся сильной болью в области затылка, плеч, лопаток;
- запущенная грыжа видна внешне — шея становится тоньше, возникает деформация и ослабление мышц, что связано с поражением нервных корешков.
Грыжа межпозвоночного диска опасна на этапе секвестрации.
Размер образования может достигать 15 мм, и тогда происходит выпадение пульпозного ядра в спинномозговой канал. Предшествует этому экструзия — выход ядра за пределы диска, который до этого уже был поврежден.
Частые факторы появления межпозвонковой грыжи в шейном отделе:
- травматическое повреждение шеи, когда случается разрыв или трещина диска, что приводит к выходу ядра за границы кольца;
- неправильное положение позвоночного столба, постоянная сутулость, сгорбленность приводят к нарушению мышечного тонуса, слабости связочного аппарата, который уже не может выдерживать нагрузки;
- неравномерная нагрузка на позвоночник, гиподинамия, неподготовленность к тяжелой физической работе, занятия травмоопасными видами спорта;
- возрастные нарушения хряща и костной ткани, уже после 25 лет диск начинает изнашиваться, теряет эластичность, лишается достаточного количества питательных веществ;
- врожденные и приобретенные заболевания суставов, наследственная предрасположенность;
- ожирение, малоподвижный образ жизни, вредные привычки такие, как курение и алкоголь;
- профессиональные вредности, работа, связанная с постоянным напряжением шеи, однообразными движениями, поднятием тяжестей.
Патология диска в шейном отделе грозит сдавливанием нервных корешков и нарушением кровообращения в головном мозге. Но помимо этого, деструкция диска может стать причиной парализации, нарушения дыхания и функционирования внутренних органов. Без лечения и нормализации нагрузки на позвоночный столб грыжа станет причиной деформации позвоночника.
Сопутствуют основным нарушениям неврологические расстройства, могут возникнуть мигрень, хронические боли, нарушение функции желудка и других органов ЖКТ.
Чем опасна грыжа шейного отдела позвоночника:
- мышечная слабость рук, частичная или полная парализация;
- сколиоз;
- снижение слуха и ухудшение зрения;
- частая тошнота и рвота;
- нарушение кровотока в спинном и головном мозге;
- сдавливание нерва;
- остановка дыхания по причине повреждения спинного мозга.
Все осложнения требуют немедленной помощи, они относятся к опасным состояниям, которые не только ухудшают качество жизни, но и могут стать причиной смерти. Критическое состояние при межпозвонковой грыже требует проведения хирургического лечения, но и операция не дает гарантии улучшения состояния, учитывая еще и риск послеоперационных осложнений.
При шейной грыже есть риск сдавливания нервов и компрессии спинного мозга, а это предрасполагающие факторы развития раннего инсульта и хронической головной боли.
Какие еще последствия имеет зажатие шейной артерии:
- режущие головные боли;
- головокружение при резких наклонах головы;
- звон в ушах, нарушение концентрации внимания;
- плохой сон, бессонница, вплоть до того, что больной принимает снотворное;
- вынужденное положение головы для облегчения симптоматики.
Хроническая патология без лечения влечет за собой воспаление мышечно-связочного аппарата, тогда возникает радикулит, провоцирующий сильнейшую боль. Больному приходится минимизировать движения шеи, в чем помогает поддерживающий корсет. Радикулит сопровождается сильной головной болью, которая усиливается при любом движении. Если же и это состояние игнорируется, есть риск потери чувствительности, паралича рук и инсульта.
Ущемление нервов — это самое частое последствие грыжи шейного отдела. Пульпозное ядро, вышедшее за пределы кольца, сдавливает нервы и травмирует спинной мозг. Это дает типичные неврологические симптомы и боль.
В группу риска этого заболевания с опасными осложнения входят люди, ведущие малоактивный образ жизни, когда диагностированы другие патологии позвоночного столба или нервной системы. Чаще с этой проблемой сталкиваются высокие люди, ростом более 175 см в возрасте после 35 лет. Факторами риска служат дегенеративные изменения с возрастом и ранее перенесенные травмы, но основной причиной будет остеохондроз, нарушение питания межпозвонкового диска.
Ошибки в ходе и после операции могут стать причиной послеоперационных осложнений:
- повреждение нерва, что проявляется в виде сильной боли и онемения;
- инфицирование раны;
- случайное обнаружение скрытых патологий позвоночного столба с риском их усугубления;
- рецидив заболевания в ранний период восстановления позвоночника;
- травмирование нервных волокон, что заканчивается параличом;
- воспаление оболочки головного мозга;
- сужение позвоночного канала, формирование спаек и рубцов;
- осложнение остеохондроза.
Снизить риск последствий грыжи в шейном отделе поможет комплексное лечение с применением медикаментов, физиотерапии, массажа, мануальных методик и физкультуры.
Медикаментозная терапия для профилактики осложнений:
- Купирование болей — использование компрессов для снятия болевого синдрома, с этой целью подходят растворы Новокаина, Профенида, Диметилсульфоксида.
- Снятие отеков — используются Диклофенак, Мовалис, Кетопрофен, Ибупрофен, препараты для ликвидации спазма, снижения боли и отечности.
- Нормализация состояния нервной системы — прием витаминных комплексов, инъекции витаминов группы В, Е и С.
- Восстановление питания хрящевой ткани — применяются хондропротекторные средства в виде таблеток, мазей и бальзамов, это препараты Глюкозамин, Артифлекс, Терафлекс.
- Расслабление мышц — прием миорелаксантов помогает снизить напряжение мышц в области шеи и грудной клетки, а также избавляет от болевого синдрома.
Важным этапом лечения и реабилитации будут физиотерапевтические процедуры:
- вытяжение позвоночника — тракция важна для снижения компрессии грыжи на нервные корешки, что уменьшает болезненные ощущения;
- акупунктура — иглоукалывание проводится при помощи тонких игл, которые вводятся под кожу в определенные триггерные точки на теле;
- электрофорез — введение лекарственного вещества через кожу, такой метод доставки лекарств наиболее безопасный и помогает проводить противовоспалительное лечение;
- гирудотерапия — прикладывание медицинских пиявок в область шеи для восстановления кровообращения, снятия воспаления и ускорения выведения токсических веществ;
- лечебная физкультура — выполнение комплекса упражнений под наблюдением врача-физиотерапевта, гимнастика всецело помогает укрепить слабый позвоночник и окружающие структуры.
Хирургическое лечение назначается в крайних случаях, когда есть риск инвалидности и последствия касаются функционирования внутренних органов.
Операция показана после 4-5 месяцев неэффективного консервативного лечения, когда есть секвестрация и болевой синдром не устраняется никаким способом, включая малоинвазивное лечение лазерным методом.
Профилактика послеоперационных последствий заключается в соблюдении режима покоя для больного отдела спины. В течение 2-3 недель после операции запрещается сидеть, спать на очень мягкой поверхности и подвергать позвоночник любым нагрузкам. Чтобы снизить давление на позвонки, врач назначает ношение шейного воротника.
Помимо обязательных правил реабилитации, важно придерживаться общей профилактики уже в поздний период восстановления: исключить вредные привычки, больше двигаться, спать на твердом матрасе и ортопедической подушке.
После лечения еще несколько недель могут тревожить боли в шеи, потому врач назначит обезболивающие лекарства и процедуры. Это может быть электрофорез, иглоукалывание, массаж.
Спустя месяц после операции уже можно приступить к выполнению комплекса физических упражнений для укрепления мышечного корсета. Программа тренировок должна разрабатываться со специалистом. В домашних условиях рекомендуется делать зарядку и упражнения на растяжение и расслабление мышц. Обычные вращения и наклоны головы будут также полезными, особенно когда нужно долгое время находиться в одном положении.
Вероятность осложнений снижается, если после операции будет назначен индивидуальный курс реабилитации с учетом физических и психологических аспектов жизни.
источник
Шейный отдел позвоночника является наиболее подвижным по сравнению с грудным и поясничным. Вместе с этим, шея испытывает большие нагрузки, результатом которых становится смещение ядра межпозвоночного диска, то есть грыжа.
Эта патология очень распространена, однако многие пациенты не воспринимают всерьез степень опасности и не проводят лечение грыжи. В результате болезнь переходит в запущенную стадию, когда единственным шансом избавить пациента от страданий является операция.
Оперативное лечение грыжи шейного отдела имеет очень много противопоказаний и проводится только в крайних случаях. Это объясняется тем, что в районе шеи проходит множество основных кровеносных сосудов, питающих головной мозг, и нервных окончаний, отвечающих за основные процессы жизнедеятельности. Поэтому операцию назначают в тех случаях, когда угроза жизни пациенту значительно превышает риск развития послеоперационного осложнения. 
- частичный или полный паралич вследствие защемления нервных окончаний;
- прогрессирующая атрофия мышц;
- нарушение мочеиспускания;
- нарушение координации движения.
Относительными показаниями к операции являются:
- отсутствие результатов длительного лечения консервативными методами;
- ухудшение состояния больного, несмотря на применение множества методик;
- ухудшение зрения, слуха;
- частые приступы мигрени;
- постоянная боль в шее, которую невозможно снять никакими препаратами;
- онемение рук и ног;
- скачки давления, частые обмороки.
Даже при наличии показаний не всегда возможно провести операцию на шейном отделе. Противопоказаниями к оперативному вмешательству являются:
- серьезные проблемы с сердцем, при которых пациент не сможет перенести наркоз;
- инфекционные заболевания в острой фазе;
- метастазы в позвоночнике;
- серьезные нервные расстройства;
- беременность.
Выбор метода удаления грыжи зависит от стадии процесса, состояния пациента, степени разрушения позвонков. В медицинской практике применяют следующие виды операций:
- Передняя и задняя дискэктомия.
- Дискэктомия со спондилодезом.
- Микродискэктомия.
- Лазерная вапоризация.
- Лазерная реконструкция дисков.
- Криодеструкция.
- Деструкция фасеточных нервов.
Некоторые из них проводятся под общим наркозом, другие — под местной анестезией. Также при разных видах лечения будет по-разному проходить реабилитационный период.
Это вид хирургического вмешательства с открытым доступом через разрез на передней поверхности шеи. Во время операции удаляется разрушенный диск. Если на его место устанавливают титановую пластину, то этот метод называют дискэктомия со спондилодезом. Через некоторое время происходит сращение позвонков.

Этот метод входит в «золотой стандарт» лечения грыжи шейного отдела. Правда, применять такой вид операции возможно лишьпри небольших грыжах. Доступ осуществляется через маленький разрез в районе поврежденного позвонка, куда вводится эндоскоп. Хирург контролирует свои действия с помощью внешнего микроскопа. Фрагменты ядра диска удаляются, для закрепления результата рекомендуется провести последующее облучение диска лазером.
Данный метод является малоинвазивным, не требует долгой реабилитации, практически не имеет осложнений. Единственным недостатком метода является высокий процент рецидивов грыжи.
Также проводится посредством эндоскопа. Особенность данного вида операции в следующем:делают два разреза по бокам шеи, поврежденный диск полностью удаляют и заменяют на титановую пластину из специального сплава В-Twin. Лазерная вапоризация
Этот вид оперативного вмешательства применяют при грыжах маленьких размеров (до 5 мм). Через небольшой разрез вводят лазерную иглу. Затем проводят «выпаривание» жидкости внутри грыжи лазерным лучом. В результате грыжа становится меньше или исчезает совсем. Операцию проводят под местной анестезией, поэтому ее можно делать беременным или людям с сердечными заболеваниями. Из недостатков лазерного лечения отмечают большой риск повторного развития грыжи.

Этот метод предполагает воздействие на грыжу с помощью низких температур. Иглу вводят в диск, затем «замораживают» грыжу при помощи холодного вещества. Происходит уменьшение размеров грыжи. Данный метод хирургического вмешательства также предполагает применение местной анестезии.
Это щадящий вид хирургического лечения грыжи, основанный на блокировке нервных окончаний, передающих болевые сигналы в мозг. Через ткани шеи пропускают высокочастотный ток, который достигает окончания нервов и блокирует их. Денервация показана при небольшом размере грыжи. Данный метод лечения не имеет осложнений, пациент отправляется домой через пару часов после процедуры. Противопоказаниями являются: инфекционные заболевания, онкология, тяжелая неврологическая симптоматика (паралич, слабость мышц, нарушение работы внутренних органов, повреждение спинного мозга). После деструкции исключаются физические нагрузки на позвоночник, длительное нахождение в сидячем положении, подъем тяжестей.

Ранний начинается сразу после операции и длится до 25-30 дней, пока не снимут швы. После операции пациент находится в стационаре от 5 до 10 дней, в зависимости от проведенного вмешательства. Первые два дня больному показан постельный режим. На третий день разрешается вставать. Делать это следует очень осторожно, через бок, опираясь на руки.
Для снятия болевого синдрома и предотвращения отека врач выписывает противовоспалительные и обезболивающие препараты.
Швы снимают примерно через месяц. Весь месяц нельзя сидеть, принимать ванну, оказывать нагрузку на позвоночник. Следует избегать резких движений, спать рекомендуют на твердой поверхности, всегда держать позвоночник ровно.
Необходимая вещь для реабилитации — это послеоперационный ортопедический корсет со специальной шиной для шеи. Он помогает поддерживать позвоночник в правильном положении, снимает излишнюю нагрузку с шеи и спины. То, какой вид бандажа нужно выбрать, определит лечащий врач.
Затем наступает поздний период реабилитации,который длится от одного года до двух лет, в зависимости от вида операции. Он направлен на сохранение результатов операции, восстановление подвижности позвоночника. На этом этапе больному назначается специальный комплекс физических упражнений, который выполняется под контролем инструктора-реабилитолога. Также больной проходит различные физиопроцедуры, выбор которых зависит от вида проведенного хирургического вмешательства и состояния пациента. Это могут быть: элекрофорез, мануальная терапия, массаж, иглоукалывание.
Пациентам после хирургического лечения грыжи придется всю жизнь соблюдать некоторые ограничения для предотвращения рецидивов. Следует четко придерживаться врачебных рекомендаций, избегать физических нагрузок на позвоночник, исключить некоторые виды спорта (штангу, спортивные танцы, спортивную гимнастику). Необходимо регулярно делать МРТ позвоночника.
Современные технологии проведения операций и предварительное проведение необходимых обследований практически исключают тяжелые последствия. Однако не стоит исключать индивидуальную реакцию на наркоз, разную скорость восстановления после данного вида лечения. Некоторые пациенты в первые дни после хирургического вмешательства могут столкнуться с такими последствиями:
- Тяжелое восстановление после наркоза (тошнота, рвота, головокружение), этот период может длиться от нескольких часов до двух суток.
- Боли в прооперированной области позвоночника. В этих случаях показан прием обезболивающих препаратов.
- Трудности с глотанием (учитывая близость гортани к области грыжи).
- Слабость мышц рук.
Если пациент соблюдает все рекомендации лечащего врача, то негативные симптомы проходят в течение нескольких дней.

Самые распространенные осложнения:
- Во время операции повреждаются спинно-мозговые корешки. Это чревато исчезновением чувствительности в районе нерва и параличом.
- При несоблюдении правил антисептики рана может быть инфицирована. Это приводит к развитию серьезных воспалений, нагноений, сепсису.
- У больного обнаруживается аллергическая реакция на применяемые во время операции препараты, наркоз или материал, используемый для зашивания разрезов. В особо тяжелых случаях развивается анафилактический шок, что приводит к летальному исходу.
- Также при дискэктомии иногда позвонки срастаются не полностью.
- Если во время операции не использовались специальные компрессионные чулки или бинты, то есть риск развития тромбоза.
- Крайне редко могут быть повреждены кровеносные сосуды или трахея.
- Одним из наиболее частых осложнений после операции является рецидив грыжи.

- Кардиограмма сердца.
- Флюорография.
- УЗИ брюшной полости для исключения болезней ЖКТ.
- Заключение ЛОРа об отсутствии воспалительных процессов в носоглотке.
- МРТ позвоночника.
- Рентген позвоночника.
- Анализы крови на ВИЧ, гепатит, сифилис.
- Общий анализ крови и мочи.
- Анализ крови на свертываемость.
Перед операцией за 12 часов нельзя принимать пищу и воду. За неделю следует исключить алкоголь и препараты, влияющие на свертываемость крови. Для укрепления иммунитета можно принимать витаминно-минеральные комплексы.
Ниже вы можете больше ознакомиться с операцией при грыже шейного отдела позвоночника
Оперативное удаление грыжи шейного отдела является сложным и опасным методом, поэтому применяется в крайних случаях, когда развивающиеся патологические процессы в позвоночнике несут прямую угрозу жизни и здоровью пациента. В остальных ситуациях врачи стараются добиться излечения консервативными методами.
источник
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

В зависимости от локализации и интенсивности ощущений спазмы вызывают повреждения нервных волокон, сосудов, лимфоузлов, связок и мышц позвоночника.
Как правило делятся на неспецифические:
- переохлаждение;
- переутомление;
- хронический стресс;
- неправильное положение во время сна;
Также если во время отдыха человек длительное время находился в неправильном положении, то при этом ноет часть затылка. Боль в области шеи появляется и после травм. Это становится заметно с первых дней повреждения.
Дегенеративно-дистрофическими патологиями являются:
- остеохондроз;
- остеоартроз;
- спондилез;
- невралгия затылочного нерва;
- стеноз позвоночного канала;
- межпозвонковая грыжа;
Дополнительные причины почему болит шея будут опухоли, нарушения работы внутренних органов, гипертония, последствия после перенесенной ангины, менингита и энцефалита.
Посмотрите видео на эту тему

Характер боли
От низкой до острой при плече лопаточной артралгии, усиливается в ночное время в хронической фазе. Артрит, артроз-тянущий, ломящий с периодами обострения и ремиссии. Жгучая пульсация при остеохондрозе. Миалгия-нарастающий с усилением к ночи. Плеврит вызывает умеренные спазмы в воротникой территории.

Характер боли
Растяжение обусловливается спазмами с усилением при поворотах головы. Гипертония-нарастающий характер особенно к утру. Резкие ощущения при внутричерепном давлении, прекращаются внезапно. Сильная, резкая боль в шейном отделе позвоночника в случае миогелоза, образования остеофитов, мигрени.

Характер боли
Сильный при спондилезе. Острый, непрерывный, интенсивный если воспалились лимфоузлы. Умеренными, ноющими ощущениями проявляется фибромиалгия. Растяжения-умеренная, тянущая боль.

Характер боли
Часто бессимптомный, но в основном от умеренного до сильного, особенно при прощупывании узелков.
Еще одним неприятным фактором почему болит шея будет развитие шишки в данной области. Вскакивать образование может слева и справа, сзади. Говорит о шейном остеохондрозе, воспалительном процессе в каком-либо лимфоузле, банальном жировике, либо фурункуле. Вскакивают уплотнения из-за не нормальной работы организма, обострении систематических хворей, к примеру сахарного диабета, малоподвижности. Патология узлов обусловливается головными мигренями, плохим самочувствием, температурой. Жировик не доставляет неудобств, не опасен для здоровья. Удаляется оперативным методом. Шишечка может зудеть, увеличиваться в размерах. Когда появляется сверху шапка с гнойным содержим предполагают фурункул. Фурункул нельзя удалять самостоятельно, чтобы не разнести инфекцию по всему телу. Обычно область фурункула становится воспаленной, красного оттенка, наблюдается гиперемия.
Характер боли
От бессимптомного до сильного в случае поражения лимфатической системы. На чирей больно давить.

Характер боли
Высокий, жгучий.

Характер боли
Высокий, простреливающий в случае отита, кариеса, невралгии. Тянущий, ломящий при остеохондрозе.

Характер боли
Тянущий, ломящий при спондилезе, остеохондрозе. Невыносимый, жгучий при артрозе унковертебральном.
Нередко дети жалуются на боли в шейном отделе. Не стоит упускать момент из виду, дабы предотравить осложнения. Причины могут крыться в воспалении грудино-ключичнососцевидной мышцы. Мышца повреждается в результате травмы при родах. В такой ситуации ребенку больно поворачивать голову в определенную сторону. Менингит чаще случается у малышей до 5 лет. Его признаки высокая температура, болезненные ощущения в голове, шее, появление маленьких пупырышек на коже. Боль по утрам возникает из-за мышечных спазм. Дополнительные виновники поражения лимфосистемы, стресс, последствия перенесенной ангины, опухоли, абсцесс, кровоизлияние внутричерепное. Болезненные спазмы могут появиться после принимаемых лекарств, как побочный эффект. Обратите внимание боль в шее справа сигнализирует о лимфадените, проверьте нет ли припухлости в этом месте. Часто неправильное сидение за столом, малоподвижность, невыполнение физических упражнений ведут к искривлению позвоночника. Возникают тянущие боли в шейном отделе позвоночника.
Большинство людей замечают боль в шее справа или слева как только просыпаются. Происходит по причине неправильного сна. Неудобная подушка не поддерживает позвонки, исход тупые боли на протяжении всего дня. Отечность, воспаленность нервных корешков. Больные мышцы сдавливают нервные окончания приводя к болевому синдрому. Онкология характеризуется увеличением верхней части позвоночника, сдавливанием нервных окончаний.

Долгое сидение за компьютером, профессии художника, программиста, ведут к тупым недомоганиям. Артрит, пери артрит плечевого сустава затрагивают не только верхний отдел, но и всю руку.
Появилась боль в шее справа при повороте головы именно в данную сторону, возможно миозит, остеохондроз, сбои в работе мышечных связок, травмы, затекание позвонка. Бывает, что при наклоне головы вперед человек постоянно испытывает неприятные ощущения, пред посылом их становятся гипертонический криз, злокачественные новообразования, неправильное мозговое кровообращение. Добавочно трещины костных отростков, остеофитов, субарахноидальное кровоизлияние, радикулопатия. К немедицинским ситуациям когда болит шейный отдел позвоночника относят стресс, нервное перенапряжение, хроническую усталость, вредные привычки, неправильное питание, употребление некоторых лекарств, истощенность.
Для каждого заболевания подбирается индивидуальная терапия, сочетающая в себе медикаменты, упражнения, физиопроцедуры. Прописываются нестероидные противовоспалительные средства Дексалгин, Анальгин, Баралгин, Кеторол, Диклофенак, Ксефокам, Ибупроцен, Целекокосиб, Мелоксикам, Ацеклофенак. Для купирования неприятных симптомов местно применяются мази Вольтарен, Фастум-гель, Индометациновая мазь, Капсикам, Хондроксид. Нашел свое широкое применение и китайский пластырь, ношение значительно облегчает состояние заболеваемого. Патологический мышечный спазм устраняется с помощью миорелаксантов Сирдалуда, Мидокалма.
К хондропротекторам причисляют Структум, Дону, Терафлекс, Артрацин, Артру. Глюкокортикоидные гормоны Дипроспан, Кеналог. Анестетики, новокаиновые или лидокаиновые инъекционные блокады.
Хороший результат дают физиопроцедуры. Лечение лазером, теплом, УВ-метод, магнит, иглоукалывание, электрофорез. Необходима лечебная гимнастика, массаж, дома можно делать самомассаж. Правильное растирание больных мест усиливает кровообращение, позволяет лучше проникать лечебным кремам в слои кожи, снимает напряжение, расслабляет мышечные ткани. К прочим методам относят вытяжение позвоночника, ношение ортопедических поддерживающих конструкций, специальная диета. Желателен санаторно-курортный отдых.
Хорошо помогает снизить болевой синдром компресс с картофелем и медом. Сырую картофелину трут на мелкой терке, смешивают с медом в равных пропорциях. Прикладывают на час, два. Метод используется для терапии остеохондроза.
Капустные листья растирают, чтобы выделился сок. Одну сторону мажут мылом и ею же кладут на очаг, сверху покрывают полиэтиленовой пленкой, завязывают шарфом. Время действия до утра, выполняют каждодневно.
Горчичная повязка на воротниковую область. Для нее нужно взять 1 кг поваренной соли, 1 ст.л. сухой горчицы, 100 мл воды. Все смешать, нагреть состав и положить на место. Укутать сверху теплой тканью, ждать пока смесь не остынет.
Мумие 5 грамм смешать с красным перцем 1 ст.л. и 100 гр медом. Держать на водяной бане полчаса, не доводя до кипения. Полученную массу наносят на 1 час на воротниковую область.
Как унять дискомфорт и что делать если у Вас болит шея? Вспомните не были ли Вы на сквозняке. Обычное застуживание лечится просто. Зона укутывается шерстяным шарфом, платком. Допускается употребление НПВСП лекарств Анальгин, Ибупрофен, Найз, Кетопрофен. Согревающие мази Капсикам, Фастум-гель.
Если явление вызвано неудобным сном, то специфическое лечение не требуется. Необходимо подобрать удобную подушку, в специализированных магазинах продаются модели помогающие поддерживать правильное положение спины. Снижает онемение и избавляет от спазм массаж с растирающими движениями.
Не проходящие спазмы, появление температуры, сильные пульсации в голову, прострелы в челюсть, невозможность поворота головы требуют незамедлительного обследования. Только врач подберет грамотное и эффективное лечение. Игнорирование подобных сигналов приводит к осложнениям.
В любом случае неважно если болит шея с левой стороны или правой. Источников происхождения хвори великое множество. Поскольку данное понятие носит обобщенный характер. Это свидетельствует как банальным затеканием во время сна, так и вплоть до патологии внутренних органов. Самолечение не допускается.

В большинстве случаев они считают, что причиной такой боли в спине является усталость или нагрузки. Иногда при грыже назначают операции. Какими они бывают, и когда проводят оперативное вмешательство при этом заболевании, мы и узнаем ниже.
- Когда при грыже спины нужна операция
- Инновационные методы операции грыжи спины
- Эндоскопические операции
- Микрохирургическая операция
- Малоинвазивные способы избавления от грыжи
- Коагуляция (прижигание) грыжи с помощью лазера
- Особенности холодноплазменной нуклеопластики
- Гидропластика как лечение грыжи
- Лечение внутрикостной блокадой
- Возможные послеоперационные осложнения
- Стоимость удаления грыжи
- Реабилитационный период

Показания к операции бывают двух видов: относительные и абсолютные. Относительные показания рекомендуются при обстоятельствах, когда консервативное лечение грыжи оказалось безрезультатным. Как правило, срок такой терапии составляет два месяца, после чего назначают операцию.
А абсолютные показания — это те, когда операция неизбежна и её нужно провести как можно быстрее. В их числе такие симптомы:
- Сильные нарушения в работе органов малого таза, при которых наблюдается задержка мочеиспускания или его учащение, проблемы с эрекцией и запоры.
- Парез нижних конечностей, атрофия мышц, человек не может разгибать и сгибать стопы.
- Грыжа с секвестированием, наблюдается выпадение пульпозного ядра. При такой форме грыжи ущемлены нервные корешки, а боль в спине сильная и острая.

А вот недостатком операции при грыже является то, что её проводят на воспалённой части спины, где мышцы сильно ослаблены, а это, в свою очередь, может стать причиной появления новой грыжи, протрузий дисков или последующих рецидивов.
Есть несколько видов операций, так, некоторые из них относятся к инновационным. Рассмотрим их подвиды.
Такое хирургическое вмешательство если есть грыжа, осуществляется с применением местной анестезии. Во время его проведения к межпозвоночному диску грыжи через специальный разрез диаметром в 0,5 см вводят эндоскоп и все действия видны на специальном мониторе.
Благодаря этому хирург удаляет грыжу и частицы пульпозного ядра межпозвоночного диска, а вот сам позвоночник не трогает, следовательно, операция не будет травматичной и риски осложнений после неё сведены к минимуму. Также сокращён срок реабилитации.
Чаще всего операция заканчивается тем, что прооперированный участок спины обрабатывают специальным восстановительным лазером, а уже через несколько дней человека выписывают и он может заниматься нетрудной работой, к физической деятельности рекомендуется приступать лишь спустя две недели.

Внутренний обзор обеспечивается благодаря специальному микроскопу, который размещён вне тела. Соответственно, видимость будет не такой чёткой, как при предыдущем методе.
Преимущества такого метода следующие:
- Сведены к минимуму повреждения нервных окончаний.
- Неудобно расположенная грыжа не является проблемой.
- Микроинструменты, используемые врачами, снижают вероятность воспаления.
- Травма минимальна.
- Можно вставать уже спустя несколько дней.
Открытая операция. А в этом случае врачам не будут нужны специальные оптические приборы, поскольку операция целиком проводится под контролем хирурга. Очень важно, чтобы он был опытным и профессиональным.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Стоит отметить, что далеко не во всех случаях межпозвоночную грыжу нужно оперировать. Чаще всего хирургическое вмешательство нужно лишь на фоне развития неврологических заболеваний. Если этого нет, тогда нужно лишь снять боли.
Малоинвазивные методики лечения грыжи не представляют опасности для пациента, и он не будет нуждаться в долгом восстановлении. Они переносятся легко и оказывают такое действие:
- снимают боли в спине;
- сокращают выпячивания;
- возвращают к жизни морально.

При этом жидкость из диска превращается в пар, это снижает давление изнутри диска, а ещё человек избавляется от ущемления нервных корешков.
Преимущества метода следующие:
- Операция происходит не дольше часа.
- Нет рубцов.
- Можно воздействовать в разных сегментах.
- Риск осложнений сведён к минимуму.
- Недолгий процесс реабилитации.
Грыжу также удаляют посредством холодной плазмы. По игле в область локализации боли подают плазму, которые начинают воздействовать на грыжевые клетки низкими температурами, вследствие чего они разрушаются. Но такая операция имеет большой недостаток — высокая вероятность рецидива.
- Боли исчезают сразу же после процедуры.
- Время операции составляет 15−30 минут.
- Всё проводится амбулаторно.
- Реабилитационный период отсутствует.

Гидропластику назначают при поясничной и локальной боли в спине, если диагностирована грыжа до 6 мм и присутствуют боли, сопровождаемые иррадиацией в нижние конечности.
Противопоказания к такому лечению следующие:
- если грыжа слишком большая;
- если есть онкологические патологии;
- если сильно повреждено фиброзное кольцо;
- при генерализованном или местном инфекционном процессе.

Такая процедура осуществляется с применением местной анестезии. Преимущества её такие:
- Быстрое обезболивание.
- Лекарства поступают точечно в нужный участок и никак не влияют на внутренние органы.
Но есть и свои недостатки у этой манипуляции. Например, устойчивость эффекта зависит от индивидуальных особенностей пациента, так, эффект обезболивания может держаться от полутора до пяти лет.
Если грыжа в будущем не растёт и больному ничто не угрожает, можно выполнить несколько циклов процедуры. Она поможет избавить больного от неприятных ощущений на несколько лет.
После процедуры нужно пролежать около 5 часов, чтобы введённые препараты не распространились на другие органы и ткани.

К первому типу осложнений относят непреднамеренное повреждение нервов, а это может стать причиной пареза и паралича. Если врач вовремя обращает внимание на проблему, то обязан оперативно сделать ушивание. Если он не успеет, то пациент будет страдать от сильных головных болей.
Операция по удалению грыжи может спровоцировать такие последствия: рецидивы; временная нетрудоспособность; нужда в консервативном лечении; лечение первопричины грыжи.
Помните, что операция по удалению межпозвоночной грыжи не устраняет проблему, которая спровоцировала боли в спине, а только избавляет больного от них и восстанавливает чувствительность его тела.
После процедуры врач обязательно должен назначить консервативное лечение, которое поможет восстановить позвоночник, а также отрегулировать процессы обмена веществ в организме. После операции нужно регулярно посещать врач и немедленно обращаться к нему при первых неприятных симптомах.
Цена операции по удалению межпозвоночной грыжи зависит от методики её проведения и степени сложности. Всегда консультируйтесь врачом, чтобы определиться с оптимальным для себя вариантом.
В частных клиниках стоимость такого хирургического вмешательства будет примерной такой:
- Микрохирургическое удаление межпозвоночной грыжи шейного отдела — порядка 5 тысяч у. е.
- Передняя стабилизации позвонков с учётом отсутствия переломов в шейном отделе — около 5 тысяч у. е.
- Удаление грыжи в пояснично-крестцовой области — 5 тысяч у. е.
- Блокада сплетений и периферических нервов — 300 у.е. за один сеанс.
Если говорить о цене операции лазерным способом, то она индивидуальна и зависит от таких факторов, как:
- стоимость самого хирургического вмешательства;
- палата и питание;
- расходные материалы для процедуры.
После окончания процедуры пациент нуждается в таких мероприятиях по восстановлению:
Ношение специального корсета для закрепления положительного эффекта после процедуры.
- Избегайте резких поворотов тела и физических больших нагрузок, поскольку это может вызывать рецидив заболевания. Стоит добавить, что рецидив может произойти в любое время после операции как сразу же после неё, так и спустя длительное время.
- Осторожно вставайте с кровати. Руками и животом опирайтесь на её край, а спину держите прямо так, чтобы шов не смог разойтись.
- Перед тем как окончательно встать на ноги непременно прислушайтесь к своему состоянию, нужно, чтобы не было болей и головокружений. В первый раз нужно постоять несколько минут, а только потом делать шаги.
- После операции не рекомендуется вставать с постели первые два дня, а также нельзя сидеть три недели, поскольку если вы не начнёте держать спину, то кожа растянется и шов разойдётся.
- Выбирайте жёсткую кровать.
- Принимать душ можно через три дня после снятия швов, а ванну — через месяц.
Как видите, на сегодняшний день существует большое количество методов удаления межпозвоночной грыжи. И перед тем как выбрать тот или иной вариант обязательно пройдите обследование и консультацию врача, чтобы вместе с ним выбрать лучший вариант избавления от болей в спине для себя. И не бойтесь операции, поскольку она лишь избавит вас от постоянного дискомфорта.
Межпозвоночная грыжа – заболевание, которое в большинстве случаев стараются лечить консервативными методами, не прибегая к оперативному вмешательству. Операции на позвоночнике всегда сложные, несут немалый риск и требуют ответственного отношения к реабилитационным мероприятиям и со стороны врача, и самого пациента.
Иногда единственным шансом на нормальную жизнь становиться именно такая операция. Как проходит реабилитация после удаления межпозвоночной грыжи? Что нужно, а что нельзя делать после операции на позвоночнике?
То, сколько будет длиться реабилитация после операции на позвоночник, зависит от того, каким было оперативное вмешательство. Если операционный участок относительно большой, например, после ламинэктомии, восстановление длится до года. При микрохирургических операциях или эндоскопии реабилитационный период может длиться всего 3 месяца.
Для ускорения восстановительных процессов в наиболее опасных относительно возможных осложнений участках, например, при грыжах поясничного отдела, практикуется установка металлоконструкций на позвонки. Это существенно сокращает риск рецидива.
Реабилитация после удаления межпозвонковой грыжи любого отдела позвоночного столба включает в себя три периода. Каждому из них характерны свои особенности, в зависимости от которых разработаны врачебные рекомендации. В каждом отдельном случае врач-реабилитолог должен разработать индивидуальную программу восстановления.
Первый период самый короткий. Он начинается сразу после окончания операции и длится до двух недель. В это время заживает послеоперационная рана, спадает отёк.
Что необходимо делать в течение раннего послеоперационного периода:
- Медикаментозное обезболивание и ликвидация отёка в месте оперативного вмешательства.
- Наблюдение за состоянием раны, профилактика инфицирования.
- Строгий постельный режим в течение нескольких дней. Но лежать дольше недели нежелательно.
- Ходьба в жестком корсете. Ходить начинают примерно с 4 дня. Ходьба в первый послеоперационный месяц не должна быть продолжительной, чтоб не перегружать позвоночник. Корсет используется только для поддержки спины во время нагрузки, а в остальное время должен быть снят.
- Запрещено сидеть, поднимать тяжести от 3 кг, делать наклоны, резкие повороты, массаж.
- Нежелательна транспортировка. Но если она неизбежна, необходимо сохранять полулежащее состояние.
Обычно под конец этого периода больного выписывают из стационара, и дальнейшая реабилитация происходит в домашних условиях.
Этот период является началом активного реабилитационного периода. Его длительность – от 2 недель до 2 месяцев. В это время пациент учится жить с учётом изменённых физических возможностей. В некоторых случаях приходится осваивать навыки самообслуживания (особенно если ранее из-за последствий грыжи пациент не мог этого делать) или менять профессию. Поэтому нередко возникает необходимость в помощи психотерапевта.
Позвоночник ещё совсем неокрепший, поэтому важно помнить о ряде ограничений:
- Не поднимать вес более 5 кг.
- Избегать спортивных тренировок, которые включают в себя прыжки, резкие повороты.
- Очень опасно переохлаждение прооперированного места.
- Запрещены продолжительные поездки в транспорте, особенно в положении сидя.
- Нельзя долго сидеть или стоять.
- Не носить корсет больше 3 часов подряд.
Очень важно не забывать давать отдохнуть позвоночному столбу. Для этого нужно лечь на спину и полежать 20-30 минут. Для восстановления работы мышц важно уже в первый месяц начать делать упражнения для позвоночника.
Отдалённый реабилитационный период охватывает как активные мероприятия (например, лечебная гимнастика, физиопроцедуры), которые длятся иногда до года после операции по удалению межпозвонковой грыжи, так и всю дальнейшую жизнь. Полностью устранить все ограничения без риска рецидива невозможно, поэтому следить за образом жизни нужно будет всегда.
Действия, проводимые во время отдалённого периода реабилитации, направлены на восстановление нормального функционирования позвоночного столба и профилактику рецидива. Это достигается путём постоянного укрепления мышц и соблюдения врачебных правил.
Основные мероприятия отдалённого реабилитационного периода:
- ЛФК. Лечебная гимнастика является обязательным условием выздоровления. Без неё даже самая качественная операция будет бессмысленна.
- Физиотерапевтические процедуры: ультразвуковое воздействие, лазерная терапия, электрофорез.
- Лечение в условиях санатория. Этот вариант реабилитации удобней восстановления в условиях дома, так как гарантирует свободный доступ и к необходимым процедурам, и к руководству по ЛФК, и к правильному питанию.
В течение всей дальнейшей жизни необходимо будет не забывать о таких запретах:
- Не поднимать тяжести, особенно если нагрузка распределена неравномерно (например, нужно всё взять в одну руку).
- Не набирать лишний вес.
- Избегать прыжков, резких движений.
- Противопоказана профессиональная деятельность, которая предусматривает необходимость всё время находиться в вынужденном или неудобном положении.
- Нельзя допускать, чтоб нагрузка на позвоночник была продолжительной, без перерывов на отдых.
Необходимо помнить, что риск рецидива существует всегда. Поэтому при возникновении каких-либо проблем с позвоночником сразу обращайтесь к врачу.
Лечебная гимнастика является основой восстановления правильного функционирования позвоночника. Независимо от того, на каком отделе позвоночника была проведена операция, врач обязательно назначит упражнения, направленные на укрепление мускулатуры, фиксирующей позвоночный столб.
Комплекс упражнений, из которых будет состоять гимнастика, подбирается в индивидуальном порядке. Нередко при этом задействуется несколько врачей, например, реаниматолог, лечащий врач и хирург. Они учитывают тип проведённой операции, возраст, сопутствующие заболевания. Но можно выделить несколько основных аспектов, которые обязательно нужно учесть, подбирая упражнения.
Принципы ЛФК после операции на позвоночном столбе:
- Начинать нужно с самого простого. Ещё в первые дни после операции можно начинать движения кистями, стопами, сгибание и разгибание локтей и коленей, медленно подтягивать колени к животу.
- Гимнастика должна содержать упражнения, которые укрепляют мышцы, улучшают кровообращение и повышают эластичность связок.
- Все движения осуществляются медленно и плавно, не допускается резких поворотов или наклонов.
- Упражнения не должны быть очень болезненными или доставлять сильный дискомфорт. Если это не так, проконсультируйтесь с лечащим врачом. Возможно, нужно на время отложить какие-то упражнения или подобрать другой комплекс, чтоб гимнастика не навредила.
- Все упражнения вначале повторяют лишь два раза. Количество повторов увеличивают постепенно.
Один из популярных методов упражнений для восстановления функции позвоночника – это кинезитерапия. Он отличается от обычной лечебной физкультуры тем, что все движения производятся с помощью ортопедических тренажеров. Это даёт возможность оказывать дозированную нагрузку на глубокие мышцы спины. Огромный плюс этого метода в том, что он помогает практически без риска разрабатывать мышцы после удаления грыж любого отдела позвоночника, в том числе шейного или поясничного.
Реабилитация после удаления грыжи позвоночника предусматривает ношение корсета. То, какой именно корсет необходим (жесткий или полужесткий), как долго его носить, зависит от особенностей состояния организма пациента, варианта проведённой операции и того, грыжа какого отдела позвоночника была удалена. Например, при удалении грыжи поясничного отдела корсет нужно носить достаточно долго, так как на эту часть позвоночника нагрузка при ходьбе очень высока, а рядом находится много важных органов.
Корсет нужно носить в тех ситуациях, когда его отсутствие приведёт к перегрузке позвоночного столба и риску рецидива. Противопоказана ходьба в первые дни или поездки в транспорте в течение нескольких месяцев после операции без корсета. При удалении грыжи поясничного отдела соблюдать эти меры предосторожности необходимо чуть дольше.
С другой стороны, когда позвоночник держит корсет, мышцам не нужно напрягаться. К тому же он может сдавливать туловище, нарушая кровообращение. Это приводит к ослаблению мышц, что увеличивает риск рецидива болезни. Поэтому не стоит носить корсет дольше 6 часов в первые послеоперационные дни или 3 часов в последующий период.
Для того, чтоб возобновить полноценную сексуальную жизнь, необходимо подождать некоторое время. Необходимо избавиться от боли в прооперированном месте и укрепить мышцы, которые фиксируют позвоночник. Это всё достигается уже в отдалённом периоде реабилитации.
Но при строгом соблюдении перечисленных ниже рекомендаций секс допустим уже через неделю после оперативного вмешательства:
- Во время полового акта прооперированный человек лежит на спине, на ровной горизонтальной поверхности.
- Нет сквозняков и других факторов, которые могли бы вызвать переохлаждение.
- Со стороны больного отсутствуют резкие движения, повороты или наклоны.
Для того, чтоб точно узнать, что можно, а что нельзя в вашем случае, нужно проконсультироваться с лечащим врачом. Только он сможет правильно оценить, насколько восстановился позвоночник, и какая нагрузка уже не представляет для него большого риска.
источник
Грыжа межпозвонковых дисков – довольно опасное состояние, способное доставить своему хозяину достаточно неприятностей, самая из которых – болевые ощущения при нагрузке на позвоночный столб. В тяжёлых же случаях грыжа позвоночника вполне может стать причиной паралича. Полного или частичного паралича – это уже обусловлено тем, в каком отделе позвоночника развивается патология.
В шейном отделе позвоночного столба грыжа межпозвонковых дисков образовывается не так часто, как в поясничном отделе. На неё приходится менее 20% всех диагностированных случаев патологии. Этот отдел позвоночника наиболее подвижен и несёт постоянную нагрузку – поддерживает голову в правильном положении. Следовательно, мышечный корсет хребта здесь более развит. Кроме того, диаметр самих позвонков в этом отделе гораздо меньше. О профилактике подобной патологии задумываются не часто и с тем чем опасна грыжа, спешат познакомиться когда болезнь уже диагностирована.
В зависимости от величины образования различают:
- Прорузию (пульпозное ядро лишь только начинает выбухать сквозь ещё на разорвавшееся фиброзное кольцо);
- Проллапс (целостность фиброзного кольца нарушена и ядро продавливается сквозь прорыв на 3-6 мм);
- Экструзия (пульпозное ядро выпячивается за пределы межпозвонкового диска и на месте его помогает удерживать продольная связка позвоночника);
- Секвестрация (величина выпячивания пульпозного ядра может достигать 15 мм и при этом продольная связка уже не в состоянии удерживать выпячивание и ядро проваливается к спинно-мозговому каналу).
Секвестрация встречается редко, но если диагностирована – требует экстренного лечения.
В зависимости от месторасположения грыжа шейного отдела позвоночного столба может быть:
- Задняя (внутренняя). Выпячивание пульпозного ядра происходит непосредственно в спинномозговой канал. Проявляется ярко выраженными симптомами.
- Передние грыжи выпячиваются в сторону брюшной полости. В шейном отделе – в сторону гортани. В обоих случаях со стороны выпадения пульпозного ядра нет сосудов и нервных окончаний, которые могли бы зажиматься грыжей. Так что в этом случае особого дискомфорта больной не чувствует.
- С6 и С7. Грыжа образовывается именно между этими двумя позвонками. В этом случае сосуды и нервные окончания пережимаются грыжей довольно часто. Больной может жаловаться на частые мигренные боли, у него заметно меняется цвет лица.
- Боковые или латеральные новообразования развиваются по краям дисков и не задевают спинномозговой канал. При латеральной грыже могут наблюдаться некоторые не ярко выраженные симптомы заболевания.
О наличии грыжи шейного отдела позвоночника могут свидетельствовать следующие симптомы:
- Резкие болезненные ощущения в области верхних конечностей;
- Регулярные головные боли без определённой локализации. Болеть может вся голова, а возможно, боль будет концентрироваться в определённых участках.
- Если грыжа располагается между 2-м и 3-м позвонками, у больного может неметь язык и возникать ощущение, словно что-то застряло в горле, что провоцирует постоянные покашливания
- Из-за передавливания шейной артерии нарушается кровоснабжение мозга, а значит, может ощущаться слабость, головокружение, обморочное состояние;
- Скачки артериального давления;
- Ощущение покалываний на кончиках пальцев, снижается их чувствительность;
- При расстройствах в работе сердца развиваются резкие, ноющие боли, ощущение жжения в области грудины (кардиальные боли);
- Во время физических нагрузок возникают тянущие боли в районе плеч, слабость, онемение в районе лопаток и ключиц. Ощущение дискомфорта может распространяться от области «погон» до локтей.
- Больной может быть чрезмерно раздражителен или плаксив.
О резком увеличении диаметра грыжи часто могут свидетельствовать щелчки или похрустывание в области шеи, после которых в районе шеи и предплечий появляется сильная, простреливающая боль.
Грыжа межпозвонковых дисков возникает вследствие разрыва фиброзного кольца диска, сквозь который начинает выпадать пульпозное ядро. Выпадение студенистой, но достаточно упругой субстанции в позвоночный канал может привести не только к болевым ощущениям из-за защемления нервных окончаний, но и травмировать спинной мозг.
Опасность возникновения грыжи в шейном отделе позвоночника не ограничивается возможностью передавливания нервных корешков и поражения спинного мозга. В случае возникновения грыжи в этом отделе позвоночника возникает опасность того, что шейная артерия будет частично или полностью пережата выпавшей частью пульпозного ядра. А это, в свою очередь, может привести к потере сознания или ишемическому инсульту.
На уменьшение диаметра шейной артерии могут указывать такие симптомы:
- Частые режущие головные боли;
- Чтобы уменьшить боли пациент может пытаться держать голову в непривычной позиции, а это, в свою очередь, оказывает плохое влияние на мышцы, окружающие позвоночник;
- Нарушения зрения (раздваивание предметов, размытость);
- Бессонница; для полноценного отдыха часто приходится принимать снотворное;
- Кратковременная память, рассеянное внимание;
- При резких движениях возникает головокружение и шум в ушах.
Мы уже упомянули о вероятности возникновения ишемического инсульта вследствие передавливания новообразованием шейной артерии, проходящей через позвоночный столб. При отсутствии надлежащего лечения мышцы и связки, окружающие грыжу начинают воспаляться. Развивается шейный радикулит, который очень трудно поддаётся лечению и вызывает у больного очень сильные боли. Такие больные вынуждены ограничивать движения шеей, поскольку любой резкий поворот головы или её запрокидывание может привести к резким болям и передавливанию нервных волокон. В результате такого состояния может развиться потеря чувствительности некоторых частей тела, паралич и всё тот же инсульт.
В группе риска находятся высокие люди, ростом более 170 см и старше 30 лет. Грыжа шейного отдела позвоночника бывает последствием сколиоза, кифоза, остеохондроза или других патологий опорно-двигательного аппарата, на которые не обратили внимание вовремя. Кроме того, спровоцировать возникновение грыжи могут удары и ушибы вследствие падений, а также переохлаждение.
Грыжа в шейном отделе позвоночника часто развивается вследствие малоподвижного образа жизни и недостаточности физической нагрузки.
В хрящевой ткани нет кровеносных сосудов и её питание происходит вследствие движения глубоких мышц спины. Улучшить питание хрящевой ткани помогает обеспечение достаточной нагрузки окружающих мышц. При отсутствии нагрузки структура фиброзного кольца меняется и оно может прорваться при любом неосмотрительном движении или падении.
Часто грыжу шейного отдела диагностируют у людей с лишним весом и нарушениями осанки, курящих, а также лиц, которые вынуждены длительное время находиться в одной позе (за рулём или компьютером).
У мужчин это заболевание диагностируют реже, так что женщинам следует обращать больше внимания на своё состояние. К возникновению патологии может привести как малоподвижный образ жизни, так и чрезмерная нагрузка. А вот достаточная и регулярная физическая нагрузка поможет минимизировать риски развития патологии.
источник
 Ношение специального корсета для закрепления положительного эффекта после процедуры.
Ношение специального корсета для закрепления положительного эффекта после процедуры.



