
В основном выделяют три вида паховых грыж:
косую, боковую или наружную (hernia inguinalis obliqua, laterals, externa);
прямую или внутреннюю (hernia inguinalis directa, interna);
наружную над пузырную (hernia inguinalis supravesicalis externa).
Наиболее часто встречаются косые паховые грыжи. Наружные надпузырные варианты грыжевых образований отмечаются крайне редко.
Основным симптомом паховой грыжи (вправимой) бывает возникновение припухлости при натуживании или когда человек стоит, которое может исчезать, если лечь, а также после ручного вправления. Для невправимой грыжи характерно наличие постоянного опухолевидного образования (припухлости) в анатомически типичных для грыж местах (паховая область, пупочная область и другие участки).
Выделяется несколько стадий формирования грыжевого выпячивания. Первые симптомы паховой грыжи — она определяется лишь при пальцевом исследовании грыжевого канала. Затем во время кашля (симптом кашлевого толчка) или при потуживании может появляться грыжевое выпячивание. Если грыжевым содержимым бывает кишечная петля, то возможно выявление тимпанита над ней. В области вхождения грыжевого содержимого могут возникать различного характера болевые ощущения. Возможны диспепсические проявления в виде тошноты, отрыжки, горечи во рту. Порой, отмечаются запоры и дизурические проявления. Грыжевое образование может приводить к нарушению трудоспособности.
Наибольшая опасность возникает при осложнениях грыж. Чаще всего встречается ущемление. Ущемлением называется острое сдавление содержимого грыжи в грыжевых воротах. Чаще всего ущемление возникает при сильном натуживании, поднятии тяжелых предметов, приступе кашля. Выделяют эластическое ущелмение и каловое ущемление, а также сочетание этих форм. Для эластического ущемления характерно быстрое поступление содержимого в грыжевой мешок, ущемление его в грыжевых воротах после снижения внутрибрюшного давления. Считается, что ущемлению может способствовать мышечный спазм. К ущемлению могут предрасполагать вздутие кишечника, спаечный процесс, несоответствие объема грыжевого мешка и поступивших в него внутренностей.
При многокамерных грыжевых мешках и рубцовых перетяжках возможно ущемление в грыжевом мешке, а не как обычно в грыжевые воротах. Чаще ущемляется тонкая (подвздошная) кишка. Симптомы паховой грыжи при ущемлении и состояние ущемленного органа зависят от силы сдавления, сроков с момента ущемления и ряда других моментов. На месте ущемления кишки возникает странгуляционная борозда. В случаях резкого сдавления кишечной стенки и ее брыжейки возможно быстрое развитие некроза кишки. Чаще сдавливаются вены. В результате венозного застоя начинается пропотевание плазмы в просвет и стенку кишки, что еще более ухудшает ее кровоснабжение. Плазма пропотевает также в грыжевой мешок, образуется «грыжевая вода». Вначале цвет ее прозрачный и она стерильная а затем она становится геморрагической. Отмечается быстрое инфицирование транссудата. При некрозе и перфорации ущемленной стенки кишки, ее содержимое поступает в грыжевой мешок, потом в брюшную полость, вызывает перитонит. Иногда все прорывается наружу с развитием кишечного свища. Следует помнить, что всегда нарушения кровообращения более выражены в приводящем отрезке ущемленной кишки. Это обусловлено переполнением ее кишечным содержимым.
Ретроградное ущемление
Выделяют особую форму ущемления, которое называется ретроградным или обратным. В этих ситуациях в грыжевом мешке располагаются две неизмененных петли кишки, а связывающая их патологически измененная петля кишечника находится в полости живота. Симптомы паховой грыжи при ретроградном ущемлении нередко является примером острой кишечной странгуляционной непроходимости. При этом внезапно возникают резчайшие боли, которые могут сопровождаться шоком. По мере некроза кишки боли могут ослабевать. Одним из симптомов ущемления является остро развившаяся невправимость грыжи. При этом она становится напряженной и резко болезненной. Нередко отмечается рвота. Вначале рвота желудочным содержимым, затем желчью и далее с примесью тонкокишечного содержимого. Прекращают отходить газы и нет стула. Появляется вздутие кишечника. Рано возникают признаки интоксикации: тахикардия, сухость языка, цианоз кожных покровов.
К осложнениям грыжи относятся также ее воспаление и возникновение новообразования. Возможны также травматические повреждения грыжи: разрыв кишки в грыже, гематома. Трудности диагностики возникают при пристеночном (рихтеровском) ущемлении противолежащей брыжейке стенки кишки.
Тогда симптомов кишечной непроходимости может и не быть, ущемленный небольшой участок внебрыжеечной части стенки кишки пальпаторно может не определяться.
Сложности обнаружения симптомов паховой грыжи возникают в случаях редко встречающегося сочетания ущемления с острым аппендицитом, воспалением придатков матки и других органов. При ущемлении стенки мощного пузыря могут отмечаться дизурические проявления.
источник
При неосложненных грыжах больные предъявляют жалобы на болевые ощущения, локализующиеся в месте выхождения грыжи, в животе, поясничной области. Появление боли обычно совпадает с вхождением грыжевого содержимого в грыжевой мешок или с вправлением грыжи. Со стороны желудочно-кишечного тракта могут наблюдаться различные расстройства: тошнота, иногда рвота, отрыжка, запоры, вздутие живота.
Один из объективных симптомов, характерных для вправимой грыжи, — визуально определяемое опухолевидное образование, то появляющееся, то исчезающее в области грыжевых ворот. Грыжевое выпячивание связано обычно с напряжением брюшного пресса, кашлем (симптом «кашлевого толчка»), а в положении больного лежа оно самостоятельно или при помощи ручного вправления уходит в брюшную полость.
При начинающихся грыжах выпячивание определяется лишь пальцем, введенным в грыжевой канал, который ощущает его как толчок при кашле или натуживании.
По степени развития различают грыжи:
- 1) начинающиеся;
- 2) неполные, или внутриканальные;
- 3) полные;
- 4) грыжи огромных размеров.
Кроме осмотра и пальпации, при обследовании больного с грыжей необходимо применять перкуссию и аускультацию. Так, наличие в грыжевом мешке полого органа (кишки) при перкуссии дает тимпанический звук, а при аускультации — ощущение урчания. Если в грыжевом мешке находится плотный орган (например, сальник), то перкуссия дает тупой звук. При подозрении о наличии в грыжевом мешке мочевого пузыря проводят рентгенологическое исследование с введением в мочевой пузырь контрастного вещества.
Лечение грыж при отсутствии противопоказаний должно быть только оперативным. При хирургическом лечении неосложненных грыж возможны абсолютные и относительные противопоказания.
Абсолютные противопоказания к оперативному лечению: относятся острые инфекционные заболевания или их последствия, декомпенсированный порок сердца, злокачественные новообразования. Относительные противопоказания к оперативному лечению — ранний детский возраст, пожилой возраст при наличии хронических заболеваний, поздние сроки беременности.
Радикальная операция состоит в удалении грыжевого мешка после перевязки его у шейки и сужении грыжевого канала путем пластических приемов укрепления мышц и апоневроза брюшной стенки в зависимости от локализации грыжи.
Большинство грыжесечений проводится под местным обезболиванием (можно в сочетании с нейролептанальгезией), часть под наркозом, который применяют главным образом детям.
Эти больные не требуют специальной предоперационной подготовки. Накануне операции они принимают гигиеническую ванну, им бреют волосы (за 1 — 2 ч до операции, так как в противном случае может развиться раздражение кожи, как следствие — воспаление и плохое заживление раны послеоперационной) на животе, лобке и мошонке, опорожняют кишечник клизмой. Перед доставкой в операционную больному обязательно освобождают мочевой пузырь.
Ведение больного в послеоперационном периоде зависит от вида грыжи, характера оперативного вмешательства, наличия осложнений и др. Необходимо принять все меры для профилактики послеоперационных осложнений, особенно у лиц пожилого возраста.
После операции и выписки больного домой (при первичном заживлении раны) лицам, занимающимся умственным трудом, выдается больничный лист на срок до трех недель, затем они приступают к работе. Однако им не рекомендуется заниматься тяжелым физическим трудом в течение 2 — 3 месяцев.
Консервативные методы лечения грыж в настоящее время применяются крайне редко: только при имеющихся противопоказаниях к операции и категорическом отказе больного от нее. Таким больным назначают ношение бандажа. Однако бандаж в области грыжи травмирует органы и ткани и не предохраняет от ущемления грыжи.
Профилактика грыж должна быть направлена на устранение причин их образования. А. П. Крымов отмечает две группы таких причин:
- 1. Повышающие внутрибрюшное давление:
- 1) расстройство акта дефекации (запоры, поносы);
- 2) кашель;
- 3) крик;
- 4) затрудненное мочеиспускание (стриктуры мочевого канала, аденома предстательной железы, фимоз);
- 5) игра на духовых инструментах;
- 6) тугое затягивание живота;
- 7) тяжелые роды;
- 8) рвота;
- 9) тяжелая физическая работа (поднятие тяжестей, переноска грузов, работа в полусогнутом или другом неудобном положении и пр.).
- 2. Ослабляющие брюшную стенку:
- 1) беременность, растягивающая и истончающая брюшную стенку, особенно повторная;
- 2) болезни, вызывающие похудение и ослабление мускулатуры тела;
- 3) всевозможные травмы брюшной стенки.
Профилактическим средством, предупреждающим образование грыж, служит лечебная физкультура. Спортивные упражнения, проводимые под наблюдением врача, укрепляют мышцы передней брюшной стенки.
Для предупреждения грыж в детском возрасте большое значение имеет правильный уход за ребенком. Следует избегать моментов, которые повышают внутрибрюшное давление: тугое пеленание грудных детей, подбрасывание вверх при плаче и крике.
источник
по достижении больших размеров спускается в мошонку;
шаровидной формы, выходит через медиальную паховую ямку;
расположения выше пупартовой связки;
кашлевого толчка по ходу пахового канала;
утолщения семенного канатика на стороне грыжи.
10. Что такое Рихтеровское ущемление?
ущемление кишечника я области дуоденально-тощекишечного мешка;
ущемление перекрученной сигмовидной кишки;
ущемление желудка в диафрагмальной грыже;
пристеночное ущемление кишки;
ущемление Меккелева дивертикула.
11. Какие из перечисленных грыж относятся к наружным брюшным грыжам живота: а) диафрагмальная; б) пупочная; в) спигелевой линии; г) белой линии; д) запирательного отверстия; е) паховая; ж) бедренная; з) ректоцеле.
12. Какие из перечисленных состояний являются видами осложнений грыж: а) воспаление; б )катаральный некроз; в) дистрофия; г) ущемление; д) невправление; е) запор; ж) копростаз; з) гангрена.
13. Укажите характерные симптомы ущемления в грыже мочевого пузыря:
боли в области грыжевого выпячивания;
14. Является ли надпузырная грыжа видом бедренной грыжи?
Только в определенных ситуациях
15. Тактика при самопроизвольном вправлении ущемленной грыжи через 2 часа от начала ущемления:
больного можно отпустить домой и оперировать затем в плановом порядке;
показана экстренная операция — грыжесечение;
показана экстренная операция — лапаротомия с ревизией кишечника;
не оперировать больного, тщательно наблюдая за ним в условиях хирургического стационара;
ничто из предложенного неверно.
16. Является ли параумбликальная грыжа врожденной грыжей?
Только в определенных ситуациях
17. Факторы, способствующие возникновению брюшных грыж: 1) пожилой возраст; 2) прогрессирующее исхудание; 3) особенности анатомического строения передней брюшной стенки в местах возникновения грыж; 4) заболевания, повышающие внутрибрюшное давление: 5) тяжелая физическая работа. Выберите правильную комбинацию ответов:
18. Больной с невправимой пахово-мошоночной грыжей поступил на 3 сутки от начала заболевания. Температура до 39°С. гиперемия, инфильтрация и отек мошонки. Какое осложнение наблюдается у больного?
19. Что рекомендовать больному 70 лет без грубой соматической патологии при частых ущемлениях пахово-мошоночной грыжи:
консервативное лечение, направленное на регуляцию стула;
экстренная операция — грыжесечение;
плановая операция после амбулаторного обследования;
госпитализация, наблюдение в хирургическом отделении;
20. Косая паховая грыжа у детей до 3 лет чаще всего связана с:
гиперпродукцией водяной жидкости и особенностью структуры коллагена в детском возрасте;
необлитерированным вагинальным отростком брюшины;
слабостью передней брюшной стенки;
повышенной физической нагрузкой.
21. С чем необходимо дифференцировать паховую грыжу? 1) гидроцефалией; 2) варикоцеле; 3) паховым лимфаденитом; 4) опухолью яичка; 5) ректоцеле. Выберите правильную комбинацию ответов:
22. У 17-летнего школьника во время игры в футбол появились резкие боли в правой паховой области, в анамнезе — правосторонняя паховая грыжа с неоднократными ущемлениями. Больной пытался сам вправить грыжу, но неудачно. Определите тактику ведения больного:
попытка нового вправления через 2-3 часа;
спазмолитики и теплая ванна;
антибиотики и строгий постельный режим;
обзорная рентгенография брюшной полости в положении стоя каждые 3 часа и наблюдение.
23. Выберите основной признак скользящей грыжи:
проникает между мышцами и апоневрозом наружной косой мышцы живота;
является врожденной грыжей;
по выходе из наружного отверстия пахового канала отклоняется на бедро;
одной из стенок грыжевого мешка является орган брюшной полости;
24. Что служит показанием к экстренному оперативному вмешательству при самопроизвольном вправлении ущемленной грыжи в ранние сроки?
наличие грыжевого выпячивания;
появление перитонеальных признаков, симптомов раздражения брюшины;
остающиеся боли в области грыжевых ворот при активных движениях;
25. Предбрюшинная липома характеризуется:
отсутствием грыжевого мешка;
склонностью к развитию копростаза;
частыми ущемлениями большого сальника;
большим дефектом в белой линии живота;
26. Какая стенка пахового канала бывает ослаблена при прямой паховой грыже:
27. Какие из перечисленных признаков характерны для ущемленной паховой грыжи в ранние сроки заболевания: а) свободный газ в брюшной полости; б) внезапная боль в области грыжевого выпячивания; в) невправимость грыжи; г) флегмона грыжевого мешка; д) положительный симптом «кашлевого толчка»?
28. Характерно ли для ущемления прекращение болевого синдрома без вправления грыжи в брюшную полость?
Возможно после наступления некроза грыжевого содержимого (в т.ч. нервных окончаний) до развития перитонита
29. Является ли копростаз видом ущемления?
Только в определенных ситуациях
30. Для чего пожилым больным с грыжами белой линии живота и пупочными грыжами перед операцией обследуют желудок?
для определения характера органа в грыжевом мешке;
для выявления размера грыжевых ворот;
для диагностики внутрибрюшной патологии;
для исключения опухоли желудка или язвенной болезни;
для исключения гастроптоза.
31. У больного острый инфаркт миокарда и ущемленная грыжа, которую не удалось вправить консервативно в течение 6 часов. Время от начала ущемления 12 часов. Ваша тактика:
срочно оперировать в сочетании с интенсивной кардиальной терапией;
произвести вправление грыжи под наркозом;
внести внутривенно спазмолитики;
наблюдение, холод на живот.
1. Больная, 53 лет, поступила в стационар с жалобами на сильные боли в правой голени распирающего характера, отек стопы и голени, судорожные сокращения икроножных мышц, боли и отек появились на второй день. При осмотре кожа правой стопы и голени немного гиперемирована, напряжена, лоснится. Окружность правой голени больше левой на 5 см. Движения возможны, но крайне болезненны. При ощупывании конечности определяется болезненность по ходу сосудистого пучка, особенно в подколенной ямке. Сдавление рукой икроножных мышц вызывает резкую болезненность. Какой диагноз поставите?
острый подколенно-бедренный флеботромбоз.
2. Гипертензия при коарктации аорты развивается вследствие:
ишемии внутренних органов дистальнее места сужения;
3. Больная 42 лет находится в гинекологическом отделении, где на 10 сутки после операции у нее произошел тромбоз левой общей подвздошной вены. После тромбоза прошло 2 суток. После гинекологической операции осожнений нет, щвы сняты, заживление первичным натяжением. По УЗИ допплерографии тромб начинается на уровне общей бедренной вены, фиксирован к стенке вплоть до уровня конфлюенса общей подвздошной вены, 5 см верхушки тромба свободно расположены в просвете общей подвздошной вены. Где и как следует лечить больную?
постельный режим, установка кава-фильтра;
4. У больного 48 лет с синдромом Лериша и стенозом почечной артерии с вазоренальной гипертензией правильным методом лечения будет:
операция — бифуркационное аорто-бедренное шунтирование, пластика почечной артерии;
5. Перечислите симптомы неосложненной посттромбофлебитической болезни: а) “субфасциальный отек”; б) SIRS; в) флегмонозный; г) подвздошно-бедренный; д) отечный; е) отечно-варикозный.
6. Характерен ли для острого тромбоза вен симптом Хоманса?
7. Больная, 40 лет, поступила в клинику с жалобами на одышку при незначительной физической работе, сердцебиение, боли в области сердца, кровохарканье. В течение 12 лет страдает пороком сердца. За последнее время отмечает ухудшение состояния с усилением вышеперечисленных симптомов. У больной диагностирован ревматический порок сердца I группы, 4 стадия нарушения кровообращения. Однако, у больной внезапно возникли резкие боли в правой нижней конечности от бедра и ниже, чувство онемения и похолодания конечности. Обнаружено отсутствие пульсации на бедренной, подколенной и артериях стопы, снижение кожной температуры, отсутствие чувствительности конечности. Кожные покровы в области стопы и голени бледные, с мраморным оттенком. Каков Ваш предварительный диагноз?
острая тромбоэмболия правой общей бедренной артерии;
8. Больной, 63 года, доставлен в клинику с жалобами на постоянные, выраженного характера боли в левой нижней конечности, ощущение похолодания и онемения. В течение последних 6 лет отмечает неприятные ощущения, периодические онемения и боли в нижних конечностях, возникающие при ходьбе. За последнее время боли стали беспокоить и в покое, особенно в левой голени и стопе. 4 часа назад боли стали нарастать, конечность побледнела, потеряла чувствительность, резко ослаблена, пульсация отсутствует на всех уровнях. На левой стопе определяются трофические нарушения, снижение кожной температуры, нарушение чувствительности. Ваш предварительный диагноз?
облитерирующий атеросклероз, острый тромбоз левой общей бедренной артерии;
9. Облитерирующий атеросклероз поражает преимущественно;
аорту, магистральные артерии;
10. Больной, 63 года, доставлен в клинику с жалобами на постоянные, выраженного характера боли в левой нижней конечности, ощущение похолодания и онемения. В течение последних 6 лет отмечает неприятные ощущения, периодические онемения и боли в нижних конечностях, возникающие при ходьбе. За последнее время боли стали беспокоить и в покое, особенно в левой голени и стопе. 4 часа назад боли стали нарастать, конечность побледнела, потеряла чувствительность, резко ослаблена, пульсация отсутствует на всех уровнях. На левой стопе определяются трофические нарушения, снижение кожной температуры, нарушение чувствительности. Как поставить точный диагноз?
11. Объясните, чем обусловлен эффект мышечно-венозной “помпы” нижней конечности:
наличием клапанного аппарата у вен нижней конечности;
12. Больная, 57 лет, переведена из терапевтического отделения, где находилась по поводу острого инфаркта миокарда, который развился у нее 3 недели назад. Четыре часа назад у больной внезапно возникли интенсивные боли в правом бедре. Конечность онемела и стала холодной, исчезла способность активных движений. Выражена бледность кожных покровов, они холодны на ощупь, нарушена болевая и тактильная чувствительность. Пульсация бедренной артерии определяется только под пупартовой связкой. Какова причина острой артериальной непроходимости и уровень окклюзии? Тактика лечения?
острая тромбоэмболия правой бедренной артерии на уровне ее бифуркации;
13. Назовите методы лечения варикозного расширения вен: а) консервативное лечение; б) склерозирующая терапия; в) флебэктомия; г) симпатэктомия; д) перевязка перфорантных вен.
14. Больная, 40 лет, поступила в клинику с жалобами на одышку при незначительной физической работе, сердцебиение, боли в области сердца, кровохарканье. В течение 12 лет страдает пороком сердца. За последнее время отмечает ухудшение состояния с усилением вышеперечисленных симптомов. У больной диагностирован ревматический порок сердца I группы, 4 стадия нарушения кровообращения. Однако, у больной внезапно возникли резкие боли в правой нижней конечности от бедра и ниже, чувство онемения и похолодания конечности. Обнаружено отсутствие пульсации на бедренной, подколенной и артериях стопы, снижение кожной температуры, отсутствие чувствительности конечности. Кожные покровы в области стопы и голени бледные, с мраморным оттенком. Тактика лечения?
срочная операция – тромбэктомия.
15. Облитерирующий атеросклероз является:
заболеванием обменного характера;
16. У больного, 34 лет, диагностировано острое нарушение кровообращения в плечевой артерии, ишемия II б степени. Состояние больного удовлетворительное. На ЭКГ – ритм мерцания предсердий с сокращением желудочков 74-77 в минуту. На эхокардиографии патологии не обнаружено. Подкожные вены голеней варикозно расширены. Укажите наиболее вероятную причину острой артериальной непроходимости:
эмболия из полости сердца;
17. Больной, 46 лет, в течение ряда лет страдает варикозным расширением вен нижних конечностей. 3 дня назад появилась болезненность по ходу расширенной вены на заднемедиальной поверхности голени. Болезненность постепенно нарастала, появилась гиперемия. Стал испытывать затруднение при передвижении, температура поднялась до 37,8°С. Лечебная тактика.
18. Больной, 24 лет, последние 5 лет отмечает боли в левой стопе и голени при ходьбе, может пройти без остановки лишь 50-60 м. Кожные покровы левой стопы и голени до средней трети бледные, прохладные на ощупь. Активные движения в суставах в полном объеме, гипостезия на стопе. Пульсация бедренной и подколенной артерии четкая, на артериях стопы не определяется. О каком заболевании можно думать? Укажите правильный диагноз:
19. Выделить симптомы, характерные для ишемического синдрома: а) чувство зябкости стоп; б) чувство жара в стопах; в) цианоз стоп; г) гиперемия стоп; д) бледность стоп; е) парестезии; ж) гиперстезии; з) боли; и) перемежающая хромота; к) язвы на пальцах; л) язвы в нижней трети голени; м) усиление пульса; н) ослабление пульса.
20. Больная 42 лет находится в гинекологическом отделении, где на 10 сутки после операции у нее произошел тромбоз левой общей подвздошной вены. После тромбоза прошло 2 суток. После гинекологической операции осложнений нет, швы сняты, заживление первичным натяжением. По УЗИ допплерографии тромб начинается на уровне общей бедренной вены, фиксирован к стенке вплоть до уровня конфлюенса общей подвздошной вены, 5 см верхушки тромба свободно расположены в просвете общей подвздошной вены. Сформулируйте клинический диагноз.
острый тромбоз левой подвздошной вены с образованием флоттирующего тромба;
21. Вам пришлось прийти на помощь женщине 56 лет, у которой на улице возникло обильное кровотечение из разорвавшегося варикозного расширенного венозного узла на левой голени. Что будете делать? а) возвышенное положение конечности; б) давящая повязка; в) вызов скорой помощи; г) наложение жгута выше места кровотечения; д) наложение жгута ниже места кровотечения.
22. Больной, 46 лет, в течение ряда лет страдает варикозным расширением вен нижних конечностей. 3 дня назад появилась болезненность по ходу расширенной вены на заднемедиальной поверхности голени. Болезненность постепенно нарастала, появилась гиперемия. Стал испытывать затруднение при передвижении, температура поднялась до 37,8°С. Диагноз?
острый тромбоз поверхностных вен голени;
23. При остром тромбозе (тромбоэмболии) бедренной артерии с давностью заболевания более 4 часов показана:
24. Больная, 53 лет, поступила в стационар с жалобами на сильные боли в правой голени распирающего характера, отек стопы и голени, судорожные сокращения икроножных мышц, боли и отек появились на второй день. При осмотре кожа правой стопы и голени немного гиперемирована, напряжена, лоснится. Окружность правой голени больше левой на 5 см. Движения возможны, но крайне болезненны. При ощупывании конечности определяется болезненность по ходу сосудистого пучка, особенно в подколенной ямке. Сдавление рукой икроножных мышц вызывает резкую болезненность. Назначение лечения.
25. Больная, 57 лет, переведена из терапевтического отделения, где находилась по поводу острого инфаркта миокарда, который развился у нее 3 недели назад. Четыре часа назад у больной внезапно возникли интенсивные боли в правом бедре. Конечность онемела и стала холодной, исчезла способность активных движений. Выражена бледность кожных покровов, они холодны на ощупь, нарушена болевая и тактильная чувствительность. Пульсация бедренной артерии определяется только под пупартовой связкой. Тактика лечения?
срочная операция – тромбэктомия.
1. Сходство узлового и диффузного токсических зобов в том, что:
они вызывают декомпенсацию деятельности почек;
поражают лиц одного возраста;
имеют одинаковую симптоматику тиреотоксикоза;
хирургическая тактика и объем операции в обоих случаях одинаковы.
2. 22-летняя женщина жалуется на выпадение волос, нервозность, потливость. Несмотря на постоянное чувство голода и хороший аппетит, она значительно похудела. Кроме того, она плохо концентрирует свое внимание. Ваш предварительный диагноз?
компенсированная аденома щитовидной железы;
3. Увеличение щитовидной железы в эндемическом очаге обусловлено повышением содержания в крови тиреосоматотропного гормона, потому что пониженный уровень тироксина у больных в эндемическом очаге приводит к повышению концентрации тиреосоматотропного гормона.
Они не связаны друг с другом
4. Какие из описанных симптомов подходят к клинической картине гипотиреоза? 1) слабость концентрации внимания; 2) выпадение волос; 3) гипергидроз; 4) тахикардия; 5) экзофтальм. Выберите правильную комбинацию ответов:
5. Диффузный эутиреоидный зоб всегда является показанием к операции, потому что диффузный эутиреоидный зоб может стать токсическим.
Тиреотоксикоз и зоб не связаны друг с другом
6. При диффузном эутиреоидном зобе все перечисленное верно, кроме:
недостаток йода приводит к повышенной выработке тиреостимулирующего гормона;
заболевание не врожденное, но наследственное;
пониженный синтез тироксина подавляет выработку тиреостимулирующего гормона;
гипертрофия щитовидной железы связана с избытком коллоида;
лечение йодом и тироксином может привести к нормализации размеров железы.
7. Гипотиреоз может быть следствием: 1) гипокортицизма; 2) недостатка йода в пище и воде; 3) перенесенного тиреоидита; 4) избытка йода в пище и воде; 5) потребления антитиреоидных препаратов. Выберите правильную комбинацию ответов:
8. Какое лечение Вы примените при зобе Хашимото?
оперативное лечение – субтотальную струмэктомию;
назначите тироксин и кортизон;
9. К симптомам злокачественного экзофтальма, сочетающегося с тиреотоксикозом, относится:
патологическая мышечная слабость;
10. Висцеропатическая стадия тиреотоксического зоба характеризуется: 1) вегетоневрозом; 2) миокардиодистрофией; 3) микседемой; 4) гипокортицизмом; 5) гиперхолестеринемией. Выберите правильную комбинацию ответов:
правильной комбинации нет;
11. Наиболее частым осложнением операции субтотальной струмэктомии является:
повреждение возвратного нерва;
12. Симптомы тиреотоксического криза не включают:
13. Для загрудинного зоба характерно: а) одутловатость лица и шеи; б) расширение вен шеи; в) смещение трахеи; г) видимая на глаз пульсация в яремной ямке; д) смещение пищевода при рентгенологическом его исследовании. Выберите правильную комбинацию ответов:
14. Цель операции при хроническом тиреоидите:
устранение причины аутоиммунной реакции;
устранение болей в области шеи;
устранение компрессии трахеи и пищевода;
15. Появление зоба у значительного числа лиц, живущих в одной биогеохимической области, будет определено вами как:
16. Прогноз при фолликулярном раке щитовидной железы размером менее 1 см значительно хуже, чем при остальных формах рака, потому что папиллярный рак рано дает метастазы в головной мозг.
17. У больной после операции струмэктомии возникли судороги, симптом Хвостека, симптом Труссо. Какое осложнение у больной?
остаточные явления тиреотоксикоза.
18. При узловом зобе до операции необходимо производить цитологическое исследование пунктата (пункция тонкой иглой), потому что эффективность цитологической диагностики рака в щитовидной железе достигает 100%.
Не является диагностическим методом у данных больных
19. Что не является проявлением тиреотоксикоза?
симптомы Греффе и Мебиуса;
увеличение щитовидной железы.
20. Какие типы рака щитовидной железы могут накапливать йод? 1) папиллярная карцинома; 2) медуллярная карцинома; 3) фолликулярная карцинома; 4) анапластическая карцинома. Выберите правильную комбинацию ответов:
правильной комбинации нет.
21. Что не является интраоперационным осложнением при операциях на щитовидной железе:
22. К хроническим тиреоидитам относят: 1) узловой зоб; 2) тиреоидит де Кервена; 3) аденому щитовидной железы; 4) зоб Хашимото; 5) зоб Риделя. Выберите правильную комбинацию ответов:
правильной комбинации нет.
23. При развитии паратиреоидной тетании после струмэктомии больной показано: 1) гемотрансфузия; 2) гипотермия; 3) оксигенотерапия; 4) мясная диета; 5) микродозы йода. Выберите правильную комбинацию ответов:
24. Что из перечисленного не является показанием к операции при узловом зобе:
сдавление трахеи и пищевода;
25. 20-летняя женщина обратилась к врачу в связи с наличием припухлости на передней поверхности шеи. Других жалоб нет. Щитовидная железа умеренно диффузно увеличена, мягкая, подвижная, белково-связанный йод, тироксин и поглощение радиоактивного йода в норме, антитиреоидные антитела не найдены. Как лечить больную?
оперативно – субтотальная струмэктомия;
консервативно – гормонами щитовидной железы;
йодистым калием по 3 капли 3 раза в день в течение 6 мес.;
26. Какой из названных методов не может применяться для выявления злокачественных опухолей щитовидной железы?
пункционная биопсия толстой иглой;
определение титра антител к щитовидной железе;
определение хорионического гонадотропина и альфа-фетопротеина.
27. Определите показания к хирургическому лечению заболеваний щитовидной железы: 1) кахектическая стадия тиреотоксического зоба; 2) узловой эутиреоидный зоб III степени; 3) висцеропатическая стадия тиреотоксического зоба; 4) диффузный эутиреоидный зоб IV степени, 5) невротическая стадия тиреотоксического зоба. Выберите правильную комбинацию ответов:
28. Определите оптимальный вариант лечения узлового зоба:
консервативное лечение тироксином;
иссечение узла со срочным гистологическим исследованием;
произвести субтотальную струмэктомию;
показана гемиструмэктомия с резекцией перешейка щитовидной железы.
29. Для точного представления о функции щитовидной железы необходимо знать содержание трийодтиронина, тироксина и тиреосоматотропного гормона в сыворотке крови, потому что при эутиреоидном зобе содержание трийодтиронина в крови в пределах нормы при одновременном повышении тиреосоматотропного гормона.
Они не связаны друг с другом
30. В ходе предоперационной подготовки больной гипертиреозом необходимо достичь эу- и гипотиреоидного состояния, потому что больные в таком состоянии дают меньше операционных осложнений.
Эти утверждения не связаны друг с другом
31. Признаки тиреотоксического сердца: 1) мерцательная аритмия; 2) кардиодилатация; 3) систолический шум на верхушке; 4) высокое систолическое давление. Выберите правильную комбинацию ответов:
32. Повышение содержания трийодтиронина и тироксина в периферической крови приводит к повышению выделения тиреосоматотропного гормона, потому что трийодтиронин и тироксин стимулируют выработку тиреосоматотропного гормона.
Они не связаны друг с другом
33. Определите симптомы гипокортицизма, сопутствующие тиреотоксическому зобу: 1) эозинофилия; 2) адинамия; 3) симптомы Греффе и Мебиуса; 4) гиперплазия лимфоидного аппарата; 5) увеличенное пульсовое давление. Выберите правильную комбинацию ответов:
34. Болезнь Гревса – Базедова характеризуется наличием: 1) зоба; 2) тахикардии; 3) экзофтальма; 4) брадикардии; 5) диастолического шума на верхушке сердца. Выберите правильную комбинацию ответов:
35. При синдроме верхней полой вены необходимо тщательно исследовать щитовидную железу, потому что синдром верхней полой вены может быть обусловлен загрудинным зобом.
Они не связаны друг с другом
36. Причиной увеличения щитовидной железы может быть все, кроме:
повышенной секреции тиреостимулирующего гормона;
стимулирующего действия надпочечников;
применения антитиреоидных препаратов;
физических и психических нагрузок.
37. Симптомы тиреотоксического криза все, кроме:
снижения пульсового артериального давления;
38. Каковы симптомы злокачественного экзофтальма? 1) хемоз; 2) энофтальм; 3) светобоязнь; 4) асимметрия протрузии глаза; 5) парез “взора вверх”. Выберите правильную комбинацию ответов:
39. Послеоперационные осложнения при операциях на щитовидной железе:
40. Признаки тиреотоксического сердца: 1) тахикардия, аритмия; 2) расширение границ сердца; 3) низкое пульсовое давление; 4) диастолический шум на верхушке сердца; 5) лимфоцитоз. Выберите правильную комбинацию ответов:
правильной комбинации нет.
41. Какую операцию Вы проведете у больной раком щитовидной железы, занимающем правую долю и перешеек без выхода на капсулу и поражения лимфоузлов, но с начинающейся инфильтрацией левой доли железы в области перешейка?
гемиструмэктомию с резекцией перешейка, в последующем – прием тиреоидина;
субтотальную резекцию щитовидной железы по Николаеву;
экстракапсулярную тотальную тиреоидэктомию;
42. У больной 50 лет стал быстро увеличиваться узел в правой доле щитовидной железы. Явления тиреотоксикоза не выражены. При пальпации в нижнем полюсе правой доли определяется плотный узел размерами 2 см, смещающийся при глотании. При сканировании щитовидной железы – “холодный” узел. Ваш предварительный диагноз?
паразитарная (эхинококковая) киста;
43. Клиническим признаком загрудинного зоба является:
девиация трахеи на рентгенограмме;
1. При ранениях в область живота в первую очередь должны быть оперированы раненые (выберите один правильный ответ):
с выраженным болевым синдромом в области раны;
с эвентрацией внутренних органов;
с внутрибрюшным кровотечением.
2. Достоверные признаки проникающего ранения брюшной полости — это: а) напряжение мышц передней брюшной стенки; б) выпадение петель кишечника или сальника из раны; в) выраженный болевой синдром; г) истечение мочи или кишечного содержимого из раны. Выберите правильную комбинацию ответов:
3. С какими заболеваниями надо дифференцировать перитонит: а) ИБС, нестабильная стенокардия; б) базальная плевропневмония; в) почечная колика; г) хронический пиелонефрит; д) опоясывающий лишай; е) неосложненный рак слепой кишки; ж) хронический гастрит.
4. Перечислить виды перитонита по распространению: а) местный; б) обширный; в) разлитой; г) флегмонозный; д) отграниченный; е) тотальный; ж) неотграниченный.
5. Девушка 19 лет обратилась к вам с жалобами на боли в животе неопределенного характера, похудание, наличие диспептических явлений, субфебрильную температуру в течение года. В анамнезе у больной туберкулез легких. При осмотре: общее состояние больной удовлетворительное, истощена, вялая, тургор кожи снижен, Живот мягкий, при пальпации разлитая болезненность, симптомов раздражения брюшины нет, печень не увеличена, мягкая, отмечаются притупления в отлогих местах при перкуссии живота. Температура 37,5єС, пульс 76 ударов в минуту. Билирубин 13 мкмоль/л, печеночные пробы в норме. Какой диагноз наиболее вероятен?
Рак легкого IV стадии, карциноматоз брюшины, асцит
Внелегочный туберкулез с поражением почек, асцит
Поражение почек на фоне лечения противотуберкулезными препаратами, асцит
Внелегочный туберкулез с поражением печени, портальная гипертензия, асцит
6. Какие из перечисленных абсцессов относятся к отграниченным перитонитам: а) ишео-ректальный; б) межкишечный; в) поддиафрагмальный; г) подпеченочный; д) Дугласова пространства; е) аппендикулярный; ж) пельвиоректальный.
7. Особенности, предрасполагающие к распространению перитонита у детей: а) недоразвитие сальника; б) снижение пластических функций брюшины; в) преобладание экссудации в воспалительном процессе; г) особенности возбудителя; д) малый объем брюшной полости. Выберите правильную комбинацию ответов:
8. Больная 25 лет в течение 7 лет страдает язвенной болезнью 12-перстной кишки. Очередное обострение заболевания 6 суток назад, проявлявшегося постоянными болями и болезненностью в эпигастрии справа, изжогой, тошнотой и рвотой кислым, повышением температуры до 37,4°С. На этом фоне возникли внезапные интенсивные боли в эпигастрии обильное потоотделение, чувство страха. Затем отмечено прогрессирующее ухудшение состояния: разлитые боли по всему животу, одышка, температура повысилась до 39,2°С, пульс участился до 108 ударов в минуту, АД=105/85 мм рт. ст., появилось вздутие живота, разлитая болезненность в правой половине живота и напряжение мышц, тимпанит над печенью. Перистальтика сильно ослаблена. Стула не было 3 суток. Общий анализ крови: Нв=125 г/л, Ht=0,41, лейк.=10,5 тыс., СОЭ=17 мм/ч. Анализ мочи по Нечипоренко: лейк.=100 , эпителий=150, эритроцитов=10. Какова тактика лечения?
Щадящий режим, диета № 1а, нормализация перистальтики кишечника и стула, сульфасалазин
Спазмолитики, анальгетики, тепло, после снятия приступа решение вопроса о волновой литотрипсии
Дицинон, хлористый кальций, аминокапроновая кислота, СЗП, эндоскопическая электрокоагуляция и нанесение клея, при рецидиве – хирургическое лечение
Инфузионно-трансфузионная терапия, пероральная или внутрибрюшинная антибактериальная терапия, назогастральный зонд, хирургическое лечение язвенной болезни в плановом порядке после полного купирования процесса
9. Какие из перечисленных симптомов характерны для абсцесса Дугласова пространства: а) болезненность в пупочном кольце; б) болезненность при пальпации через прямую кишку; в) болезненность при пальпации через влагалище; г) тенезмы; д) пальпация инфильтрата в гипогастральной области; е) пальпация инфильтрата через прямую кишку.
источник
£ £ по достижении больших размеров спускается в мошонку;
P P шаровидной формы, выходит через медиальную паховую ямку;
£ £ расположения выше пупартовой связки;
£ £ кашлевого толчка по ходу пахового канала;
£ £ утолщения семенного канатика на стороне грыжи.
Что такое Рихтеровское ущемление?
£ £ ущемление кишечника я области дуоденально-тощекишечного мешка;
£ £ ущемление перекрученной сигмовидной кишки;
£ £ ущемление желудка в диафрагмальной грыже;
P P пристеночное ущемление кишки;
£ £ ущемление Меккелева дивертикула.
11. Какие из перечисленных грыж относятся к наружным брюшным грыжам живота: а) диафрагмальная; б) пупочная; в) спигелевой линии; г) белой линии; д) запирательного отверстия; е) паховая; ж) бедренная; з) ректоцеле.
12. Какие из перечисленных состояний являются видами осложнений грыж: а) воспаление; б )катаральный некроз; в) дистрофия; г) ущемление; д) невправление; е) запор; ж) копростаз; з) гангрена.
13. Укажите характерные симптомы ущемления в грыже мочевого пузыря:
£ £ боли в области грыжевого выпячивания;
£ £ задержка стула и газов;
P P дизурия, гематурия;
£ £ диспепсия.
Является ли надпузырная грыжа видом бедренной грыжи?
£ £ Только в определенных ситуациях
15. Тактика при самопроизвольном вправлении ущемленной грыжи через 2 часа от начала ущемления:
£ £ больного можно отпустить домой и оперировать затем в плановом порядке;
£ £ показана экстренная операция — грыжесечение;
£ £ показана экстренная операция — лапаротомия с ревизией кишечника;
P P не оперировать больного, тщательно наблюдая за ним в условиях хирургического стационара;
£ £ ничто из предложенного неверно.
Является ли параумбликальная грыжа врожденной грыжей?
£ £ Только в определенных ситуациях
17. Факторы, способствующие возникновению брюшных грыж: 1) пожилой возраст; 2) прогрессирующее исхудание; 3) особенности анатомического строения передней брюшной стенки в местах возникновения грыж; 4) заболевания, повышающие внутрибрюшное давление: 5) тяжелая физическая работа. Выберите правильную комбинацию ответов:
£ £ 1, 2, 3 и 4;
£ £ 1, 3, 4, и 5;
P P все верно;
18. Больной с невправимой пахово-мошоночной грыжей поступил на 3 сутки от начала заболевания. Температура до 39°С. гиперемия, инфильтрация и отек мошонки. Какое осложнение наблюдается у больного?
£ £ некроз яичка;
£ £ фуникулит;
P P флегмона грыжевого мешка;
£ £ острый орхит;
£ £ водянка яичка.
19. Что рекомендовать больному 70 лет без грубой соматической патологии при частых ущемлениях пахово-мошоночной грыжи:
£ £ консервативное лечение, направленное на регуляцию стула;
£ £ экстренная операция — грыжесечение;
P P плановая операция после амбулаторного обследования;
£ £ госпитализация, наблюдение в хирургическом отделении;
£ £ ношение бандажа.
20. Косая паховая грыжа у детей до 3 лет чаще всего связана с:
£ £ гиперпродукцией водяной жидкости и особенностью структуры коллагена в детском возрасте;
£ £ нарушением лимфооттока;
P P необлитерированным вагинальным отростком брюшины;
£ £ слабостью передней брюшной стенки;
£ £ повышенной физической нагрузкой.
21. С чем необходимо дифференцировать паховую грыжу? 1) гидроцефалией; 2) варикоцеле; 3) паховым лимфаденитом; 4) опухолью яичка; 5) ректоцеле. Выберите правильную комбинацию ответов:
P P 2, 3 и 4;
22. У 17-летнего школьника во время игры в футбол появились резкие боли в правой паховой области, в анамнезе — правосторонняя паховая грыжа с неоднократными ущемлениями. Больной пытался сам вправить грыжу, но неудачно. Определите тактику ведения больного:
£ £ попытка нового вправления через 2-3 часа;
£ £ спазмолитики и теплая ванна;
£ £ антибиотики и строгий постельный режим;
P P немедленная герниотомия;
£ £ обзорная рентгенография брюшной полости в положении стоя каждые 3 часа и наблюдение.
23. Выберите основной признак скользящей грыжи:
£ £ проникает между мышцами и апоневрозом наружной косой мышцы живота;
£ £ является врожденной грыжей;
£ £ по выходе из наружного отверстия пахового канала отклоняется на бедро;
P P одной из стенок грыжевого мешка является орган брюшной полости;
£ £ все неверно.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
источник




| Название | 1. Симптомами неосложненной паховой грыжи являются |
| Дата | 25.03.2013 |
| Размер | 70.21 Kb. |
| Тип | Документы |
| 1. Симптомами неосложненной паховой грыжи являются:
а) безболезненное невправимое в брюшную полость опухолевидное образование +б) расширение пахового кольца +в) положительный «кашлевой толчок» г) при диафаноскопии — однородное кистозное образование 2. При дифференциальной диагностике между ущемленной паховой грыжей и остро возникшей кистой семенного канатика показаны: +б) бимануальная пальпация внутреннего пахового кольца в) обзорный снимок брюшной полости д) диагностическая пункция 3. При ущемленной паховой грыже у детей экстренная операция показана: +б) у девочек во всех случаях +в) у мальчиков, в случае если консервативно не вправляется +г) при давности более 12 часов +д) если давность не установлена 4. При сообщающейся водянке оболочек яичка операция показана в возрасте: 5. При пупочной грыже показаны: +а) ЛФК, массаж, наблюдение до 4-5 лет б) операция в возрасте 1 месяца в) операция в возрасте 1 года 6. При одностороннем крипторхизме показано: а) гормональное лечение до года б) операция в возрасте 1 месяца +в) операция в возрасте 2 лет г) операция в возрасте 5 лет 7. Ведущим симптомом врожденного гидронефроза у новорожденных является: +а) симптом пальпируемой опухоли г) почечная недостаточность 8. Для подтверждения диагноза врожденного гидронефроза ребенку 7 дней показано следующее обследование: +а) УЗИ почек и мочевого пузыря 9. Больному с жалобами на недержание мочи необходимо выполнить: +а) снимок пояснично-крестцового отдела позвоночника +в) регистрацию ритма спонтанных мочеиспусканий 10. Наиболее частой причиной недержания мочи у детей является мочевой пузырь: а) гиперрефлекторный, адаптированный б) гипорефлекторный адаптированный +в) гиперефлекторный неадаптированный г) гипорефлекторный неадаптированный 11. Клиническими признаками перелома кости являются: +б) патологическая подвижность 12. Для иммобилизации «свежих» переломов конечностей у детей применяют: +а) гипсовую лонгету с фиксацией двух соседних суставов б) гипсовую лонгету с фиксацией одного сустава в) циркулярную гипсовую повязку +г) липкопластырное и скелетное вытяжение +д) торакобрахиальную гипсовую повязку по Уитмен – Громову 13. При переломе костей свода черепа у детей, грудного возраста отмечаются: а) выбухание большого родничка +б) экстракраниальная гематома +г) вдавление по типу «целлулоидного мячика» +д) перелом костей свода черепа по типу трещин 14. При сотрясении головного мозга у детей показано: а) антибактериальная терапия +г) дегидгатационная, седативная, гемостатическая терапия д) гипербарическая оксигенация 15. Для закрытой травмы селезенки характерны симптомы: б) сильные опоясывающие боли +в) укорочение перкуторного звука в левой половине живота +г) выраженные симптомы раздражения брюшины +д) симптом Щеткина-Блюмберга 16. Для клиники врожденного вывиха бедра характерны симптомы: +б) ограничения отведения бедер +в) асимметрия кожных складок г) абсолютное укорочение конечности +д) положительный симптом Тренделенбурга 17. Методы лечения врожденного вывиха бедра у ребенка 1-го месяца жизни включают: д) одномоментное вправление под наркозом 18. Для болезни Пертеса характерны жалобы: +а) боли в коленном суставе +в) боли в тазобедренном суставе +д) уменьшение объема движений в тазобедренном суставе 19. Тремя основными симптомами острого аппендицита являются: +а) локальная боль в правой подвздошной области б) локальная боль в области пупка в) активная мышечная защита брюшной стенки +г) пассивная мышечная защита брюшной стенки +д) положительный симптом Щеткина-Блюмберга 20. Инвагинация у ребенка грудного возраста проявляется типичными симптомами: +а) острое внезапное начало +в) постоянное беспокойство и плач ребенка +д) выделение слизи и крови из прямой кишки 21. Для острого гематогенного остеомиелита у детей характерны ранние симптомы: в) мигрирующие боли в суставах +д) вынужденное положение конечности 22. Характерными симптомами декомпенсированной формы болезни Гиршпрунга являются: +б) постоянное вздутие живота в) болезненный, напряженный живот +г) отсутствие стула и газов 23. Дифференциальный диагноз острого гематогенного остеомиелита у детей необходимо проводить с: 24. Острое кровотечение из пищеварительного тракта у детей возникает при: +а) геморрагической болезни новорожденных +в) язвенной болезни желудка 25. Если ребенок выпил уксусную эссенцию, при госпитализации необходимо выполнить: а) диагностическую эндоскопию +в) внутриносовую новокаиновую блокаду 26. Желудочно-пищеводный рефлюкс может осложниться: +а) стенозом пищевода на границе средней и нижней трети +г) язвенно-эрозивным эзофагитом +д) аспирационным синдромом 27. Для желудочно-пищеводного рефлюкса характерны: +а) срыгивания в горизонтальном положении в) рвота молоком с 3 — 4 недель 28. Характерными симптомами синдрома внутригрудного напряжения являются: а) смещение средостения в сторону поражения +б) расширение межреберных промежутков на стороне поражения +в) поражение одной стороны грудной клетки +г) вздутие грудной клетки на стороне поражения 29. Внутригрудное напряжение возникает при: +а) врожденной долевой эмфиземе +б) ложной диафрагмальнойтрыже +г) спонтанном пневматороксе 30. Транспортировка ребенка с синдромом внутригрудного напряжения должна проводиться в положении +б) возвышенное на больном боку в) возвышенное на здоровом боку 31. Двумя ведущими симптомами кишечной непроходимости являются: +в) отсутствие стула и газов г) выделение крови из прямой кишки +д) рвота с патологическими примесями 32. Странгуляционная кишечная непроходимость у ребенка грудного возраста проявляется: +а) острым внезапным началом +б) периодическим беспокойством +г) болезненным, напряженным животом +д) выделением крови из прямой кишки 33. Странгуляционная кишечная непроходимость возникает при: а) атрезии двенадцатиперстной кишки 34. Ведущим рентгенологическим симптомом механической кишечной непроходимости является +а) наличие уровней жидкости в кишечных петлях б) равномерное, повышенное газонаполнение кишечника в) свободный газ в брюшной полости г) наличие уровня в свободной брюшной полости 35. При некротическом энтероколите на стадии клинических проявлений выражены симптомы: +б) вздутие живота с локальной болезненностью в) усиление перистальтики кишечника +г) частый стул с патологическими примесями 36. Некротический энтероколит на стадии клинических проявлений рентгенологически проявляется: а) повышенным равномерным газонаполнением кишечника +б) локальным затемнением брюшной полости +в) выпрямлением контуров кишечных петель +г) пневматозом кишечной стенки д) свободным газом под куполом диафрагмы 37. Некротический энтероколит на стадии перфорации клинически проявляется: +а) рвотой кишечным содержимым +в) отсутствием стула и газов +г) вздутием живота, напряжением мышц +д) симптомом «исчезновения печеночной тупости» 38. Врожденный пилоростеноз проявляется симптомами: а) рвота молоком с рождения +б) рвота створоженным молоком с 3-4 недели +г) метаболическим алкалозом 39. Для некротической флегмоны новорожденных характерны симптомы: +б) быстрая распространяемость +г) повышение местной температуры 40. Клинически острый гематогенный метаэпифизарный остеомиелит у новорожденных проявляется: +б) сгибательной контрактурой в ножках +в) болезненностью при сгибании — разгибании г) патологической подвижностью +д) болезненность ротационных движений 41. К злокачественному перерождению предрасполагают врожденные аномалии: 42. Хирургическому удалению подлежат: 43. Укажите признаки, характерные для нефробластомы: источник При неосложненных грыжах больные предъявляют жалобы на болевые ощущения, локализующиеся в месте выхождения грыжи, в животе, поясничной области. Появление боли обычно совпадает с вхождением грыжевого содержимого в грыжевой мешок или с вправлением грыжи. Со стороны желудочно-кишечного тракта могут наблюдаться различные расстройства: тошнота, иногда рвота, отрыжка, запоры, вздутие живота. Один из объективных симптомов, характерных для вправимой грыжи, – визуально определяемое опухолевидное образование, то появляющееся, то исчезающее в области грыжевых ворот. Грыжевое выпячивание связано обычно с напряжением брюшного пресса, кашлем (симптом «кашлевого толчка»), а в положении больного лежа оно самостоятельно или при помощи ручного вправления уходит в брюшную полость. При начинающихся грыжах выпячивание определяется лишь пальцем, введенным в грыжевой канал, который ощущает его как толчок при кашле или натуживании. По степени развития различают грыжи: 2) неполные, или внутриканальные; 4) грыжи огромных размеров. Кроме осмотра и пальпации, при обследовании больного с грыжей необходимо применять перкуссию и аускультацию. Так, наличие в грыжевом мешке полого органа (кишки) при перкуссии дает тимпанический звук, а при аускультации – ощущение урчания. Если в грыжевом мешке находится плотный орган (например, сальник), то перкуссия дает тупой звук. При подозрении о наличии в грыжевом мешке мочевого пузыря проводят рентгенологическое исследование с введением в мочевой пузырь контрастного вещества. Лечение грыж при отсутствии противопоказаний должно быть только оперативным. При хирургическом лечении неосложненных грыж возможны абсолютные и относительные противопоказания. Абсолютные противопоказания к оперативному лечению: относятся острые инфекционные заболевания или их последствия, декомпенсированный порок сердца, злокачественные новообразования. Относительные противопоказания к оперативному лечению – ранний детский возраст, пожилой возраст при наличии хронических заболеваний, поздние сроки беременности. Радикальная операция состоит в удалении грыжевого мешка после перевязки его у шейки и сужении грыжевого канала путем пластических приемов укрепления мышц и апоневроза брюшной стенки в зависимости от локализации грыжи. Большинство грыжесечений проводится под местным обезболиванием (можно в сочетании с нейролептанальгезией), часть под наркозом, который применяют главным образом детям. Эти больные не требуют специальной предоперационной подготовки. Накануне операции они принимают гигиеническую ванну, им бреют волосы (за 1 – 2 ч до операции, так как в противном случае может развиться раздражение кожи, как следствие – воспаление и плохое заживление раны послеоперационной) на животе, лобке и мошонке, опорожняют кишечник клизмой. Перед доставкой в операционную больному обязательно освобождают мочевой пузырь. Ведение больного в послеоперационном периоде зависит от вида грыжи, характера оперативного вмешательства, наличия осложнений и др. Необходимо принять все меры для профилактики послеоперационных осложнений, особенно у лиц пожилого возраста. После операции и выписки больного домой (при первичном заживлении раны) лицам, занимающимся умственным трудом, выдается больничный лист на срок до трех недель, затем они приступают к работе. Однако им не рекомендуется заниматься тяжелым физическим трудом в течение 2 – 3 месяцев. Консервативные методы лечения грыж в настоящее время применяются крайне редко: только при имеющихся противопоказаниях к операции и категорическом отказе больного от нее. Таким больным назначают ношение бандажа. Однако бандаж в области грыжи травмирует органы и ткани и не предохраняет от ущемления грыжи. Профилактика грыж должна быть направлена на устранение причин их образования. А. П. Крымов отмечает две группы таких причин: 1. Повышающие внутрибрюшное давление: 1) расстройство акта дефекации (запоры, поносы); 4) затрудненное мочеиспускание (стриктуры мочевого канала, аденома предстательной железы, фимоз); 5) игра на духовых инструментах; 6) тугое затягивание живота; 9) тяжелая физическая работа (поднятие тяжестей, переноска грузов, работа в полусогнутом или другом неудобном положении и пр.). 2. Ослабляющие брюшную стенку: 1) беременность, растягивающая и истончающая брюшную стенку, особенно повторная; 2) болезни, вызывающие похудение и ослабление мускулатуры тела; 3) всевозможные травмы брюшной стенки. Профилактическим средством, предупреждающим образование грыж, служит лечебная физкультура. Спортивные упражнения, проводимые под наблюдением врача, укрепляют мышцы передней брюшной стенки. Для предупреждения грыж в детском возрасте большое значение имеет правильный уход за ребенком. Следует избегать моментов, которые повышают внутрибрюшное давление: тугое пеленание грудных детей, подбрасывание вверх при плаче и крике. источник Паховая грыжа (далее сокращенно ПГр) встречается у 1–5% взрослых, причем страдают преимущественно мужчины (85% случаев). Чаще всего появление паховой грыжи не сопровождается резко выраженными признаками; пациент может долгое время не догадываться о существовании грыжевого выпячивания. Основные симптомы паховой грыжи:
Эти симптомы сам больной может объяснять заболеваниями кишечника, половой сферы и т. п. Только при увеличении грыжи, появлении признаков невправимой, ущемленной или скользящей грыжи (об этом далее) многие приходят к мысли о необходимости посетить хирурга. ПГр может практически не мешать привычному образу жизни или резко нарушать его – все индивидуально. Сформировавшуюся грыжу нельзя вылечить консервативными методами. Но современные операции, выполненные малоинвазивными методами (эндоскопические) с применением сетчатых имплантов, почти в 100% случаев гарантируют решение проблемы. Грыжа формируется постепенно, на фоне систематического или постоянного повышения внутрибрюшного давления: при постоянном натуживании в случае хронических запоров, при длительном кашле, при подъеме тяжестей. Первые симптомы заболевания – боль и припухлость в области грыжи. Боль обычно тупая и ноющая. Она может стать постоянным спутником человека или возникать периодически. При ощупывании паховой области на стороне поражения можно заметить некоторую припухлость, которая может появляться или увеличиваться, когда человек находится в вертикальном положении, и исчезать вовсе, если пациент ложится. Ни местного повышения температуры, ни красноты над припухлым участком тела при неосложненных ПГр не наблюдается. На первых порах многие грыжи являются вправимыми: содержимое грыжевого мешка при надавливании на него или даже самостоятельно (при снижении внутрибрюшного давления, смене положения тела) возвращается в брюшную полость. При этом исчезают и боль, и припухлость. Именно такие небольшие паховые грыжи представляют наибольшую сложность в диагностике. Но опытный врач (хирург) даже при вправимой грыже может предположить верный диагноз, проведя осмотр и пальпацию, при которой обнаружит расширение отверстия пахового канала. По мере прогрессирования болезни признаки ее становятся более явными:
В большой грыжевой мешок могут попадать петли кишечника, мочевой пузырь, мочеточники, маточные трубы и яичники у женщин. Симптомы ПГр отличаются в зависимости от того, участок какого органа составляет грыжевое выпячивание. Рассмотрим возможные виды грыж. В данном случае возникают следующие симптомы паховой грыжи: Нарушение нормальной перистальтики кишок, оказавшихся в грыжевом мешке, может спровоцировать развитие острого аппендицита. В этом случае человек почувствует резкое ухудшение состояния: боль усилится, разовьется тошнота, возникнет рвота, температура тела может подняться до 37–38 С, а частота сердцебиения увеличится больше нормы. Если в грыжевой мешок попал мочевой пузырь – нередко развивается очень характерный симптом «мочеиспускание в два приема». При наполненном мочевом пузыре позывы на мочеиспускание отсутствуют, но пациент может помочиться. После опорожнения мочевого пузыря возникает позыв на мочеиспускание – и возможно выделение второй порции мочи. Другие типичные симптомы ПГр, образованные органами мочевыделительной системы:
В таком случае помимо типичных для паховых грыж симптомов (припухлости, тупых болей в области выпячивания) возникают выраженные боли во время менструации. Эти боли могут быть тупыми и ноющими, либо иметь характер схваток, сопровождать весь период менструации или появляться в первые дни месячных. ПГр могут значительно ухудшать качество жизни человека. Но опаснее всего ситуации, когда происходит ущемление грыжи в грыжевых воротах. При ущемлении ПГр резко нарушается кровообращение в той части органа, который попал в грыжевой мешок. Если пациенту не оказать экстренную хирургическую помощь, возможны очень серьезные последствия: непроходимость кишечника, некроз (омертвение) участка кишки, каловый перитонит – это серьезнейшие угрозы для жизни. Организм сигнализирует о развитии ущемленной ПГр резким усилением боли и изменением ее характера. Обычно провоцирует ущемление резкое повышение внутрибрюшного давления, например, при поднятии тяжестей. (если таблица видна не полностью – листайте ее вправо) Появляется острая боль в области ПГр, которая быстро распространяется по всему животу. В первые минуты и часы могут возникать позывы на дефекацию, при этом появляется жидкий стул. Но уже спустя некоторое время всякий стул исчезает (хотя непродуктивные позывы в туалет могут по-прежнему возникать), а вместе с ним прекращается и отхождение газов. Важнейший симптом ущемленной грыжи: при натуживании или кашле грыжевое выпячивание не увеличивается в размерах, как это было до ущемления. Быстро нарастает тошнота, возникает рвота. Если отсрочить визит к врачу – рвота становится неукротимой. Нередко повышается температура, сердцебиение становится частым, а артериальное давление падает. Без лечения шоковое состояние может привести к гибели человека. В этом случае картина не столь яркая: боль может быть вполне терпимой, а общее самочувствие не вызывать подозрения на экстренную хирургическую патологию. У мужчин в результате ущемления паховой грыжи может развиться ишемический орхит (воспаление яичка из-за нарушения его кровоснабжения), который проявляется покраснением, напряжением и болью в мошонке на стороне поражения. Может развиться острая задержка мочеиспускания. Помимо ущемления, которое возникает у 10–20% людей с паховой локализацией грыж, осложнениями грыжи могут становиться и другие состояния: воспаление ПГр или копростаз (застой кала). При копростазе (застое кала) в ответ на кашель и натуживание происходит дальнейшее увеличение грыжевого выпячивания (дифференциальная диагностика с ущемленными ПГр). Сама грыжа значительно увеличивается в размерах, а при пальпации приобретает тестоподобную консистенцию. Если не принять меры, ситуация может закончиться каловым ущемлением. При воспалении ПГр кожа над грыжевым выпячиванием становится красной, появляется боль при пальпации грыжи или попытке ее вправить. Присоединение таких симптомов как лихорадка, рвота, озноб, нарушение отхождения газов может говорить о переходе воспаления в гнойную форму. Гнойное воспаление, как и ущемленная грыжа, требует хирургического лечения. Паховая грыжа – патология, которую нельзя вылечить консервативными методами. Без должного лечения она осложняется в 20% случаев, и почти всегда существенно ухудшает качество жизни страдающего ею человека. Единственная действенная тактика борьбы с грыжей – хирургическое вмешательство. Современные эндоскопические и открытые вмешательства гарантируют избавление от ПГр, а вместе с ней – и от всех неприятных симптомов, которыми она проявляется. Если вы заподозрили у себя грыжу, то самый верный шаг, который вы можете сделать – посетить хирурга. источник Паховая грыжа – это часто встречаемое заболевание, при котором происходит заметное выпячивание брюшины в полость пахового канала. Эта болезнь наиболее часто встречается у мужчин: среди общего количества больных паховыми грыжами представители сильного пола насчитывают от 90 до 97 процентов. Столь частое проявление болезни у мужчин связано с анатомическими характерными особенностями паховой области. Первые упоминания о данном недуге пришли с древних времен: о грыже писали Гиппократ, Гален, а Цельс в первом веке нашей эры дал определение грыжи как выпячивание внутренностей сквозь врожденные и приобретенные ворота. Паховые грыжи у мужчин фиксируются намного чаще, нежели другие виды грыж живота. У женщин грыжи появляются значительно реже, поскольку паховый канал у них намного лучше укреплён сухожильями и мышцами, к тому же он более узкий и длинный, чем у мужчин. По происхождению грыжевого мешка среди косых паховых грыж выделяют врождённые и приобретённые грыжи. Врожденные паховые грыжи появляются вследствие неполного заживания влагалищной части брюшины. В таком случае полость данной части сообщается с полостью брюшины. Происходит образование врожденной паховой грыжи, при этом грыжевым мешком становится влагалищный отросток. В большинстве случаев врожденные паховые грыжи диагностируются в детском возрасте, однако нередко их симптомы проявляются и у взрослых. При врожденной паховой грыже у больных часто проявляется водянка яичка и семенного канатика. Среди заболевания приобретенной формы с анатомической точки зрения принято различать две разновидности грыж: косые и прямые. Также встречаются комбинированные виды грыж. В таком случае у человека с одной стороны есть несколько грыжевых мешков, которые не совмещаются между собой и являются прямыми, косыми грыжами либо их сочетаниями. На сегодняшний день выделяют также особый вид грыж — трудные формы паховых грыж. Это грыжи больших размеров, скользящие, трудно вправляемые и подверженные рецидивам. Косая паховая грыжа проходит через внешнюю паховую ямку. В то же время, прямая грыжа выходит уже сквозь медиальную паховую ямку. На первых стадиях косой паховой грыжи человек может не замечать выпячивания. Однако если больной сильно напрягается либо кашляет, то у него обозначается припухлость, которая имеет овальную форму. После того, как человек расслабляется, припухлость исчезает. Косая грыжа только на первой стадии направление имеет косое. Грыжа увеличивается, и происходит медиальное расширение внутреннего отверстия пахового канала. Различают канальную форму косой паховой грыжи (в данном случае дно грыжевого мешка может доходить до отверстия снаружи пахового канала); канатиковую форму грыжи (дно, проходя через наружное отверстие в паховом канале, располагается на разной высоте семенного канатика); пахово-мошоночную форму (дно опускается в мошонку, в свою очередь она увеличивается). Различают также вправимые грыжи (в данном случае больной может вправлять их самостоятельно) и невправимые грыжи (вправление грыж невозможно ввиду наличия спаек грыжевого мешка с выпавшими внутренними органами).
Если размер паховой грыжи небольшой, то она длительное время может вообще не причинять человеку дискомфорта и болезненных ощущений. Но если грыжа существует длительное время, и при этом имеет большой размер, то пациент может чувствовать постоянную боль. На болевые ощущения жалуются также пациенты с рецидивирующей формой заболевания. Место локализации боли – нижние отделы живота, пах, боль отдает в крестец и поясницу. При большом выпячивании грыжа может значительно ухудшить качество жизни и способность к труду. Нередко сопутствующим симптомом паховой грыжи становятся запоры хронического характера. Если в грыжевые ворота соскальзывает слепая кишка, то у человека проявляется вздутие живота, боль, запор. Если при грыже воспаляется червеобразный отросток, то симптомами подобного состояния будут сильные боли, рвота, тошнота, задержка стула, учащение пульса, повышение температуры. Если паховая грыжа проявляется у женщин, то в грыжевые ворота могут вовлекаться внутренние половые органы, вследствие чего возникает боль в животе, отдающая в поясницу. Трудности с диагностикой паховой грыжи у мужчин могут возникнуть при относительно небольшом выпячивании, которое имеет место при канальной грыже либо на первых стадиях заболевания. Иногда трудно определить наличие болезни в случае атипично расположенного выпячивания (в случае межстеночной грыжи). При наличии подобных особенностей для диагностики важно изучение анамнеза больного, проведения пальпации области паха и тщательный осмотр. Осматривая больного, хирург обращает особенное внимание на величину, а также форму выпячивания, наблюдая за ним в вертикальном и горизонтальном положениях пациента. Если у больного в наличии косая грыжа, то выпячивание будет иметь длинную форму. Оно находится по ходу пахового канала, нередко позже опускается в мошонку. У больных с прямой грыжей выпячивание имеет округлую форму и располагается возле медиальной части паховой связки. В зависимости от расположения и величины выпячивания специалист определяет форму паховой грыжи. Нередко осмотр паховой области включает тщательную пальпацию грыжевого выпячивания, что позволяет определить то, возможно ли его вправить. Также важно определить, есть ли в наличии варикозное расширение вен семенного канатика. В процессе постановки диагноза важно дифференцировать прямую, косую и бедренную грыжу. У женщин диагностика имеет особенности. Наиболее информативный способ исследования – осмотр и пальпация выпячивания. При прямой грыже выпячивание у женщин находится над паховой связкой, а при косой грыже происходит его опускание в наружную половую губу. Если специалист предполагает наличие у больного скользящей грыжи, он может применять и другие способы обследования: цистографию, ирригоскопию, цистоскопию и др.
При проведении операций при паховой грыже изначально специалисту необходимо произвести доступ к паховому каналу. После этого удаляется грыжевой мешок и ушивается паховое отверстие в случае его разрушения либо расширения. Последним этапом операции считается пластика пахового канала. Чтобы предупредить в дальнейшем проявление рецидива заболевания, специалист при проведении операции в обязательном порядке обращает внимание на особенности топографии пахового канала, вид имеющейся у больного грыжи, возраст, размеры грыжевых ворот. Однако даже рецидивы паховой грыжи имеют место в достаточно большом количестве случаев. Это объясняется тем, что при применении обычных методов укрепления передней стенки пахового канала не в каждом случае можно устранить слабость задней стенки. Следовательно, грыжа может возникнуть снова. Поэтому особенно пристальное внимание хирург обращает именно на надежность укрепления задней стенки пахового канала. Последнее особенно касается больных со сложными формами грыж (косых с прямым каналом, комбинированных, скользящих, рецидивных). Иногда при обширных паховых грыжах, а также в случае многократных рецидивов болезни имеется необходимость создания нового пахового канала. С этой целью проводится аутопластическая реконструкция стенок канала либо применяются дополнительные пластические материалы. После главных этапов такой операции проводится пластика пахового канала. Сегодня специалисты используют очень много методов пластики. При подобной операции главной целью считается сохранение физиологической роли и анатомического положения пахового канала. Выполнение всех этапов операции с особой тщательностью и скрупулезностью гарантирует высокий уровень общего жизненного качества для больного в дальнейшем. В некоторых довольно редких случаях у людей пожилого возраста проводится пахового канала. Перед тем человеку полностью удаляют яичко и семенной канатик, а грыжевые ворота ушиваются.
Женщины в период беременности должны следить за собственным весом, питаться здоровой пищей для избегания запоров. Желательно также носить специальный бандаж, чтобы предупредить слабость брюшных мышц, а после родов заниматься специально подобранной гимнастикой. Хорошие результаты приносят постоянные занятия плаванием, фитнессом. Резкое ожирение либо похудение также является фактором, провоцирующим возникновение грыж. Поэтому в процессе похудения следует подходить к данному вопросу продуманно, предварительно проконсультировавшись со специалистом. Еще один важный пункт в вопросе профилактики возникновения паховой грыжи – своевременное лечение тех болезней, следствием которых является повышение внутрибрюшного давления. Это болезни легких и простуды, которые сопровождает кашель, запор, урологические недуги, ведущие к нарушениям мочеиспускания. источник |

 У больных с неосложненными паховыми грыжами проявляются типичные симптомы. Прежде всего, человек обнаруживает выпячивание в паховой области, которое напоминает опухоль. Болевые ощущения при этом могут быть разной интенсивности. Они четко проявляются в процессе физического напряжения. Как правило, подобные признаки характерны именно для паховой грыжи.
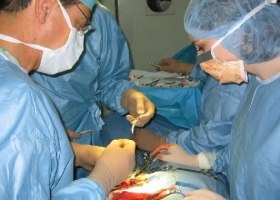
У больных с неосложненными паховыми грыжами проявляются типичные симптомы. Прежде всего, человек обнаруживает выпячивание в паховой области, которое напоминает опухоль. Болевые ощущения при этом могут быть разной интенсивности. Они четко проявляются в процессе физического напряжения. Как правило, подобные признаки характерны именно для паховой грыжи.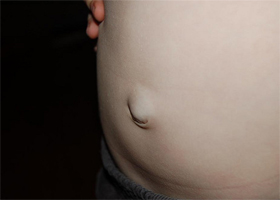 Наиболее часто оперативное вмешательство у больных со свободной паховой грыжей проводят с использованием местного обезболивания. Общее обезболивание проводят детям в первые годы жизни, больные, которые не переносят новокаин, и пожелания самого пациента касательно общего обезболивания.
Наиболее часто оперативное вмешательство у больных со свободной паховой грыжей проводят с использованием местного обезболивания. Общее обезболивание проводят детям в первые годы жизни, больные, которые не переносят новокаин, и пожелания самого пациента касательно общего обезболивания. Для профилактики паховой грыжи в первую очередь важно укреплять брюшную стенку. Для этого необходимо вести правильный и активный образ жизни, постоянно выполнять комплексы физических упражнений, направленных на улучшение общего состояния организма, а также на тренировку мышц живота. Также в процессе профилактики заболевания немаловажным является закаливание. Следует избегать слишком сильных мышечных нагрузок: очень важно следить за тем, чтобы не поднимать резко сильных тяжестей, стараться избегать травм. Особое внимание нужно уделять правильному питанию, полностью отказаться от курения. Последний пункт важен с точки зрения предупреждения кашля, который характерен для заядлых курильщиков. Ведь часто именно во время сильного кашля образуются и развиваются грыжи, вызывая осложнения в дальнейшем.
Для профилактики паховой грыжи в первую очередь важно укреплять брюшную стенку. Для этого необходимо вести правильный и активный образ жизни, постоянно выполнять комплексы физических упражнений, направленных на улучшение общего состояния организма, а также на тренировку мышц живота. Также в процессе профилактики заболевания немаловажным является закаливание. Следует избегать слишком сильных мышечных нагрузок: очень важно следить за тем, чтобы не поднимать резко сильных тяжестей, стараться избегать травм. Особое внимание нужно уделять правильному питанию, полностью отказаться от курения. Последний пункт важен с точки зрения предупреждения кашля, который характерен для заядлых курильщиков. Ведь часто именно во время сильного кашля образуются и развиваются грыжи, вызывая осложнения в дальнейшем.