Пупочной грыжей(ПГ)-выхождение органов брюшной полости через дефект брюшной стенки в области пупка.. Возникают, либо в раннем детстве, либо после 40 лет. У женщин ПГ встречается вдвое чаще, чем у мужчин, что связано с растяжением пупочного кольца во время беременности. ПГ у детей возникают в первые 6 мес после рождения, когда еще не сформировалось пупочное кольцо. Расширению пупочного кольца и образованию грыжи способствуют различные заболевания, связанные с повышением внутрибрюшного давления);пренебрежение физическими нагрузками, врожденный дефект пупочной области.
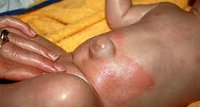
Клиника: постепенно увеличивающееся в размерах выпячивание в области пупка,
боль в животе, возникающая при физической нагрузке и кашле. При исследовании
обнаруживают округлое выпячивание в области пупка диаметром от 1—3 см до 30 см
и более. В горизонтальном положении больного выпячивание уменьшается в размерах или исчезает. Через истонченную кожу, покрывающую выпячивание, можно заметить перистальтические волны кишечника. При вправимых грыжах определяют края и величину грыжевых ворот.При покашливании четко определяется кашлевой толчок. ПГ часто бывают невправимыми, при больших грыжах грыжевой мешок может быть многокамерным.
Диагностика: надо проводить рентгенологическое исследование желудка и 12-перстной кишки или гастродуоденоскопию с целью выявления заболеваний, сопутствующих грыже и вызывающих боль в верхней половине живота. Диагностируют пупочные грыжи по клиническим признакам (ограниченная, податливой консистенции припухлость в области пупка, наличие грыжевого отверстия и др.)
При дифференциальном диагнозе Дифференциальная диагностика пупочной грыжи проводится с грыжей белой линии живота, метастазами в пупокрака желудка,экстрагенитальным эндометриозомпупка.
48. Язвенная болезнь желудка и 12-перстной кишки, осложненная перфорацией. Клиника, Клиника, диагностика, эндоскопическая и видеолапароскопическая картина, дифференциальный диагноз, лечение. Виды операций.
Перфорация язвы — возникновение сквозного дефекта в стенке желудка или кишки с выходом содержимого в свободную брюшную полость..
Перфорация язвы в свободную брюшную полость. Клиническая картина и диагностика. В клиническом течении перфорации условно выделяют три периода: первый — период внезапных острых болей, второй — период «мнимого благополучия», третий — период диффузного перитонита.
Первый период длится 3—6 ч. При перфорации (иногда ей предшествует рвота) в эпи-гастральной области внезапно возникает чрезвычайно резкая постоянная «кинжальная» боль, как «удар ножом», «ожог кипятком». Раздражение огромного рецепторного поля излившимся содержимым нередко сопровождается шоком. По мере истощения возможности нервных рецепторов боли несколько уменьшаются, состояние больного стабилизируется, наступает непродолжительный период мнимого благополучия. Вслед за этим быстро начинает развиваться диффузный перитонит.
Боль, первоначально возникшая в эпигастральной области или правом подреберье, перемещается в правый нижний квадрант живота, развивается перитонит.
Характерен внешний вид больного в первые часы заболевания: лицо бледное, выражает испуг, покрыто холодным потом, положение вынужденное — на спине или, чаще, на правом боку с приведенными к резко напряженному животу бедрами. Малейшее движение усиливает боль в животе. Живот втянут, имеет ладьевидную форму из-за резкого напряжения мышц брюшной стенки.
Пальпация и перкуссия живота резко болезненны. Симптом Щет-кина—Блюмберга положительный. Наличие свободного газа в брюшной полости под или под печенью является характерным признаком перфорации органа, содержащего газ.
Второй период, период «мнимого благополучия», наступает через 6 ч от начала заболевания. Резко выраженные симптомы сглаживаются, самочувствие больного улучшается, уменьшаются боли в животе. Улучшение состояния больного может ввести в заблуждение как самого больного, так и врача. Однако при анализе клинических данных можно выявить нарастание признаков развивающегося перитонита (учащение пульса и дыхания, повышение температуры тела, парез кишечника, лейкоцитоз).
Третий период, период распространенного перитонита, наступает через 8—12 ч. Состояние больного к этому времени становится тяжелым: самостоятельная боль в животе умеренная, появляется многократная рвота. Температура тела высокая (38—40°С), а иногда понижена. Пульс 110—120 ударов в 1 мин, слабого наполнения; артериальное давление понижено. В этот период обнаруживаются все признаки синдрома системной реакции на воспаление, сигнализирующие об опасности развития сепсиса, полиорганной недостаточности и септического шока, о необходимости принятия срочных мер для предотвращения катастрофы.
При рентгенологическом исследовании обнаруживают высокое стояние диафрагмы и ограничение ее подвижности, свободный газ в брюшной полости, пневматоз тонкой и толстой кишки, свидетельствующий о развитии паралитической непроходимости.
Дифференциальная диагностика. Перфорацию язвы в ранний период дифференцируют от острых заболеваний, при которых возникает острая боль в верхней половине живота. К таким заболеваниям относится:
источник
Пупочные грыжи. Клиника. Диагностика. Дифференциальный диагноз. Методы операций. Особенности лечения пупочных грыж в детском возрасте
Пупочные и околопупочные грыжи. Пупочными и околопупочными называют такие грыжи, при которых грыжевыми воротами являются дефекты брюшной стенки в области пупка. По происхождению, анатомическим и клиническим признакам, принято различать: 1) эмбриональные пупочные грыжи; 2) пупочные грыжи у детей; 3) пупочные грыжи у взрослых.
Эмбриональные пупочные грыжи относятся к врожденным порокам развития, являясь следствием задержки формирования передней брюшной стенки плода. Грыжевой мешок при этом представляет собой амниотическую оболочку пуповины с покрывающей ее изнутри недоразвитой внутренней оболочкой (предшественницей брюшины).
Пупочные грыжи у детей являются дефектом развития передней брюшной стенки. Возникают они в первые месяцы жизни, чаще у девочек. Расширению пупочного кольца и образованию грыжи способствуют все факторы, вызывающие резкое повышение внутрибрюшного давления. Грыжи у детей обычно небольших размеров.
Пупочные грыжи у взрослых. Пупочные грыжи у взрос лых составляют 35% от всех наружных грыж живота. Они возникают преимущественно у женщин старше 40 лет, особенно у многорожав ших и страдающих ожирением. У тучных пациенток образование и постепенное увеличение околопупочных грыж часто сочетается возникновением отвислого живота.
Величина грыжи может быть самой различной от нескольких сантиметров в диаметре до гигантских. Следует помнить об одной особенности грыж этой локализации: даже при очень больших грыжах грыжевые ворота обычно небольшие и редко достигают более 10 см в диаметре. Это облегчает пластику грыжевых ворот, но вместе с тем предрасполагает к возникновению таких осложнений, как каловые завалы, хроническая непроходимость кишечника, ущемление грыжи.
Диагностика. Небольшие пупочные грыжи могут протекать бессимптомно. При больших грыжах возникают болевые ощущения в области пупка, которые усиливаются после еды и физической нагрузки, появляется запор. Диагностика пупочных грыж несложна и обычно не представляет затруднений. И только при невправимых грыжах небольших размеров существуют определенные трудности в постановке диагноза.
Лечение. Лечение пупочных грыж оперативное. У детей возможно самоизлечение в период 36 лет. Если в течение этого срока заращения пупочного кольца не произошло им также показано хирургическое лечение.
При операциях по поводу околопупочных грыж больших размеров необходимо помнить, что быстрое перемещение содержимого грыжевого мешка в брюшную полость может вызвать расстройства дыхания и сердечнососудистой деятельности вследствие значительного повышения внутрибрюшного давления. Таким больным необходима специальная подготовка к операции в виде постепенных нагрузок, связанных с увеличением внутрибрюшного давления (бинтование живота и т.д.).
Основными операциями, которые применяют для лечения пупочных и околопупочных грыж, являются аутопластические методы Лексера, Сапежко и Мейо.
Способ Лексера. Применяется этот способ в основном у детей при небольших грыжах. После удаления грыжевого мешка дефект в апоневрозе ушивается кисетным швом.
А Вы знали, что 89% населения России и стран СНГ больны гипертонией? Причем большинство людей даже не подозревают этого. По статистике две трети пациентов умирает в течение первых 5 лет развития болезни.
Если у вас часто повышается давление, болит голова, вы чувствуете хроническую усталость и, практически, привыкли к плохому самочувствию, не спешите глотать таблетки и ложиться на операционный стол. Скорее всего, вам поможет простая чистка сосудов.
В рамках Федеральной программы, при подаче заявки до (включительно) каждый житель РФ и СНГ может почистить свои сосуды бесплатно. Читайте подробности в официальном источнике .
Способ Сапежко. Разрез над грыжевым выпячиванием продольный. Грыжевые ворота рассекают вверх и вниз до мест, где белая линия живота суживается и выглядит неизмененной. Брюшину отслаивают ножницами на 24 см от задней поверхности влагалища одной из прямых мышц. Затем края рассеченного апоневроза накладывают один на другой и сшивают, создавая дупликатуру из мышечноапоневротических лоскутов шириной 24 см.
Способ Мейо. Двумя поперечными разрезами иссекают кожу вместе с пупком (об удалении пупка больного следует поставить в известность заранее). После иссечения грыжевого мешка грыжевые ворота расширяют в поперечном направлении до внутренних краев прямых мышц живота. Нижний лоскут апоневроза несколькими Побразными швами подшивают под верхний. Край верхнего лоскута затем фиксируется узловыми швами к нижнему в виде дупликатуры
Пупочная грыжа – наиболее частая хирургическая патология в педиатрии. которая диагностируется у 20% доношенных и 30% недоношенных детей. Среди взрослых пупочная грыжа чаще встречается у женщин старше 40 лет, составляя в структуре грыж передней брюшной стенки 5-12%. В оперативной гастроэнтерологии под пупочной грыжей понимают состояние, сопровождающееся выходом внутренних органов (части кишки и большого сальника) через расширенное пупочное кольцо за пределы передней брюшной стенки.
В большинстве случаев пупочная грыжа появляется еще в раннем детском возрасте. После отпадения пуповины у новорожденных пупочное кольцо в норме смыкается, отверстие облитерируется рубцово-соединительной тканью. В укреплении области пупочного отверстия важная роль принадлежит брюшным мышцам, которые дополнительно стягивают кольцо. Пока процессы облитерации пупочного кольца еще не завершены, любое увеличение внутрибрюшного давления может способствовать выходу петель кишечника, большого сальника и брюшины в околопупочное пространство. Таким образом происходит формирование пупочной грыжи.
Основной причиной возникновения пупочной грыжи служит наследственная слабость брюшинной фасции. Наличие у одного из родителей в детстве пупочной грыжи повышает риск развития аналогичного заболевания у ребенка до 70%. Образованию пупочной грыжи в детском возрасте способствует плач ребенка, упорные запоры. газообразование в кишечнике, недоношенность. Иногда появление грыжи совпадает с началом хождения ребенка, особенно в тех случаях, когда он слишком рано принимает вертикальное положение. Склонность к образованию пупочной грыжи имеют дети с врожденным гипотиреозом. болезнью Дауна, болезнью Харлера, лактазной недостаточностью, дисбактериозом кишечника. Вопреки расхожему мнению, образование пупочной грыжи никак не связано с техникой обработки пуповины.
Во взрослом возрасте к развитию пупочной грыжи могут предрасполагать ожирение. наличие послеоперационных рубцов. асцит. надсадный кашель, тяжелый физический труд, травмы живота. У женщин формирование пупочной грыжи, как правило, происходит в период беременности в результате растяжения пупочного кольца, атрофии окружающих его тканей, снижении сопротивляемости брюшной стенки к повышению внутрибрюшного давления.
Преобладание пупочных грыж у женщин объясняется анатомо-физиологическими особенностями — более широкой белой линией живота, ослаблением области пупочного кольца в процессе беременности и родов. У взрослых пупочная грыжа часто сочетается с дряблостью живота, диастазом прямых мышц живота.
В хирургии пупочные грыжи делятся на врожденные и приобретенные. К врожденной патологии относятся эмбриональные пупочные грыжи, зародышевые пуповинные грыжи (грыжи пупочного канатика). Приобретенные дефекты включают пупочные грыжи детского возраста и пупочные грыжи взрослых.
Следующая информация выходит за рамки данной статьи, но не написать об этом было бы грубым неуважением к посетителям сайта. Информация крайне важная, просим прочитать ее до конца.
В России и странах СНГ 97.5% постоянно страдают от: простуд, головных болей и хронической усталости.
Неприятный запах изо рта, высыпания на коже, мешки под глазами, понос или запор — эти симптомы стали на столько обыденными, что люди перестали обращать на это внимание.
Не хотим Вас запугивать, но при наличии хоть одного из симптомов — с вероятностью в 85% можно сказать, у вас в организме присутствуют паразиты. И с ними нужно срочно бороться! Ведь глисты смертельно опасны для человека – они способны очень быстро плодиться и долго жить, а болезни, которые они вызывают, проходят тяжело, с частыми рецидивами. Большинство людей даже не подозревают о том, что они заражены паразитами.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые по словам фармацевтов вытравят всех паразитов.
Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму. Травя глистов, в первую очередь вы травите себя!
Как победить заразу и при этом не навредить себе? Известный врач — Дворниченко Виктория Владимировна в недавнем интервью рассказала про действенный домашний метод по выведению паразитов.
У взрослых различают прямые и косые пупочные грыжи. Образование прямых грыж связано с истончением поперечной фасции, прилегающей к пупочному кольцу. В этом случае грыжевой мешок выходит в подкожную клетчатку непосредственно через пупочное кольцо. При косых пупочных грыжах грыжевое выпячивание образуется над или под пупочным кольцом, проходит через щель между белой линией живота и поперечной фасцией (пупочный канал), затем выходит в подкожную клетчатку через пупочное кольцо.
По критерию смещавемости пупочные грыжи бывают вправимыми и невправимыми. Вариантом невправимой грыжи является ущемленная пупочная грыжа.
Эмбриональные пупочные грыжи обычно встречаются при тяжелых комбинированных пороках, несовместимых с жизнью. При данном виде дефекта фактически наблюдается недоразвитие передней брюшной стенки, через которую выходит грыжевой мешок, содержащий внутренние органы (кишечник, печень). При эмбриональных пупочных грыжах часто имеет место расщепление грудины, недоразвитие лобкового сочленения, дефекты диафрагмы, эктопия сердца, эктопия мочевого пузыря. Гибель ребенка, как правило, наступает на 3-и стуки жизни от перитонита. пневмонии. сепсиса; случаи благоприятного исхода единичны.
Приобретенные пупочные грыжи протекают гораздо благоприятнее. Пупочная грыжа у ребенка в большей степени является косметическим дефектом и не сопровождается развернутой симптоматикой, не склонна к ущемлению. Выпуклость обычно имеет размеры от 1 до 5 см в диаметре, становится наиболее заметной при плаче, кашле, натуживании ребенка. В покое или в положении лежа пупочная грыжа практически незаметна.
Ранним симптомом пупочной грыжи служит появление в области пупочного кольца небольшого шаровидного выпячивания. Первое время эта выпуклость совершенно безболезненна и легко вправляется нажатием на грыжевое выпячивание. По мере формирования спаек между передней брюшной стенкой и грыжевым мешком, выпячивание становится невправляемым. Выраженность симптомов пупочной грыжи зависит от ее размеров, величины грыжевых ворот, наличия спаек и т. д. При узких грыжевых воротах выпадение грыжевого мешка сопровождается дискомфортом и абдоминальными болями, тошнотой, хроническими запорами.
Пупочные грыжи могут осложняться ущемлением, воспалением элементов грыжевого мешка, копростазом. Ущемление пупочной грыжи сопровождается внезапной резкой болью, выраженной тошнотой, рвотой, появлением крови в кале, задержкой отхождения газов и дефекации, невправляемостью грыжи в горизонтальном положении, напряжением грыжевого выпячивания.
Обследование по поводу пупочной грыжи проводится педиатром или хирургом. При осмотре пациента обращает внимание наличие шаровидного выпячивания в околопупочной области. Иногда в области грыжи через истонченную кожу заметны контуры кишечных петель и перистальтика. Пальпация пупочного кольца выявляет дефект брюшной стенки, грыжевой мешок, в который, как правило, входит петля кишки и большой сальник. При плаче ребенка, напряжении живота грыжевое выпячивание увеличивается.
Проведение эндоскопического (ЭГДС ) и рентгеновского исследования (герниографии, рентгенографии желудка. рентгенографии пассажа бария по тонкому кишечнику) позволяет получить представление о содержимом грыжевого мешка, оценить проходимость кишечника и выраженность спаечного процесса. Необходимые сведения уточняются при выполнении УЗИ органов брюшной полости и грыжевого выпячивания.
Здравствуйте! Меня зовут
Людмила Петровна, хочу высказать свою благодраность Вам и вашему сайту.
Наконец-таки я смогла избавиться от грыжи. Веду активный образ жизни, живу и радуюсь каждому моменту!
В 45 лет у меня вылезла грыжа. Когда стукнуло 58 лет, начались осложнения, я уже практически не могла ходить, а эти страшные боли, вы просто не представляете как я мучалась, все было очень плохо. Чего только не пробовала, больницы, поликлиники, процедуры, дорогущие мази. ничего не помогало.
Все изменилось, когда дочка дала прочитать мне одну статью в интернете . Не представляете на сколько я ей за это благодарна. Эта статья буквально подняла меня с постели. Не поверите, но всего за 2 недели я полностью вылечила грыжу. Последние несколько лет начала много двигаться, весной и летом каждый день езжу на дачу, с мужем ведём активный образ жизни, много путешествуем. Все удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 62 года.
Кто хочет прожить долгую и энергичную жизнь без грыжи, уделите 5 минут и прочитайте эту статью .
У детей пупочная грыжа может спонтанно регрессировать, что связано с физиологическим укреплением мышц живота. Поэтому до 5-летнего возраста показано наблюдение за пупочной грыжей. В этот период рекомендуется выкладывание детей на животик, назначается тонизирующий массаж передней брюшной стенки, общий массаж. ЛФК, наложение лечебной лейкопластырной повязки на пупок.
Взрослым и детям старше 5 лет с нерегрессировавшей пупочной грыжей показано хирургическое лечение (герниопластика ). При пупочной грыже применяются два типа операций – герниопластика местными тканями и с использованием сетчатых имплантов .
При традиционной пластике производится разрез в инфраумбиликальной (подпупочной) складке, выделяется и вскрывается грыжевой мешок, его содержимое вправляется в брюшную полость, ушивается брюшина. Затем формируется дубликатура апоневроза в поперечном или вертикальном направлении. У пациентов с ожирением и избыточным кожно-жировым фартуком одновременно может быть выполнена абдоминопластика с переносом пупка. Недостатками герниопластики местными тканями является необходимость длительного (до 1 года) ограничения физических нагрузок и большая вероятность рецидива пупочной грыжи.
Герниопластика с установкой сетчатого протеза лишена недостатков первой операции. Сетчатая система в этом случае может быть установлена под кожей над апоневрозом (при больших грыжевых воротах) или под апоневроз под пупочным кольцом. Данный тип операций сокращает реабилитацию до 1 месяца, при этом количество рецидивов пупочной грыжи не превышает 1%.
Детьми операция по поводу пупочной грыжи переносится легко, как правило, не осложняется рецидивами и позволяет добиться хорошего косметического эффекта. При отсутствии лечения пупочная грыжа может принимать осложненный вариант течения – становиться невправляемой, ущемляться и т. д.
Мерами профилактики пупочной грыжи служат: предупреждение ситуаций, связанных с натуживанием грудного ребенка (надсадного крика и плача, вздутия живота, запоров и пр.), рациональное кормление, профилактический массаж и гимнастика, направленные на укрепление брюшной стенки, лечение дисбактериоза кишечника, ношение беременными дородового бандажа.
Пупочными называют грыжи, при которых грыжевое выпячивание образуется в области пупка. В различные возрастные периоды эти грыжи существенно отличаются друг от друга по происхождению, анатомическим и клиническим признакам, течению и методам лечения.)В связи
с этим принято различать: 1) грыжи пуповины (эмбриональные грыжи); 2) пупочные грыжи у детей; 3) пупочные грыжи у взрослых.
Вылечила грыжу дома. Прошло уже 2 месяца, как я забыла о своей грыже. Ох, как же я раньше мучалась, жуткая была боль, в последнее время толком ходить нормально не могла. Сколько раз я ходила по поликлиникам, но там только дорогущие таблетки да мази назначали, от которых не было толку вообще. И вот уже 7 неделя пошла, как грыжа ни капельки не беспокоит, через день на дачу езжу работать, а с автобуса идти 3 км, так вот вообще легко хожу! Все благодаря этой статье . Всем у кого грыжа — читать обязательно!
ПУПОЧНЫЕ ГРЫЖИ У ДЕТЕЙ
Пупочные грыжи у детей (hernia umbilicalis infantum) являются дефектом развития передней брюшной стенки. Обычно верхний отдел пупочного кольца, через который проходит только пупочная вена, не имеющая мышечной оболочки, является наиболее слабым местом. Если имеется недоразвитие брюшной фасции, то она прикрывает изнутри пупочное кольцо только частично, образуя дефекты, или бывает слишком истончена и недостаточно прочна. При этом все факторы, вызывающие резкое повышение внутрибрюшного давления, могут привести к возникновению грыжи. Пупочные грыжи у детей встречаются довольно часто, особенно у девочек (в 2 раза чаще, чем у мальчиков), и возникают, как правило, в первые месяцы жизни.
Клиника. Диагностика пупочных грыж обычно не вызывает затруднений. В вертикальном положении ребенка и при натуживании в области пупка появляется грыжевое выпячивание округлой или овальной формы, которое обычно самостоятельно вправляется при горизонтальном положении ребенка на спине. Тогда легко пальпировать расширенное пупочное кольцо, являющееся грыжевыми воротами. Ворота могут быть достаточно широкими, и тогда грыжа легко выходит и вправляется в брюшную полость, не причиняя ребенку беспокойства, и не вызывает травматизации внутренних органов. В случаях, когда грыжевые ворота узкие, ребенок периодически ведет себя беспокойно, плачет. Вправление грыжи происходит труднее. Такое состояние уже может быть расценено как частичное ущемление грыжи. Однако полное ущемление встречается редко.
Лечение. Необходимо учитывать, что у маленьких детей по мере развития брюшного пресса часто происходит самоизлечение в период от 6 мес до 2—3 лет, а иногда даже к 5—6 годам. В связи с этим в тех случаях, когда грыжа не причиняет ребенку беспокойства, в течение первых 3 лет жизни применяют консервативное лечение: назначают массаж и лечебную гимнастику, способствующую укреплению и развитию брюшного пресса. Если к 3—5 годам под влиянием консервативной терапии излечение не наступило, то в дальнейшем самостоятельного заращения пупочного кольца уже не происходит. В этом случае показано оперативное лечение. Кроме того, в настоящее время показания к хирургическому вмешательству расширены за счет группы детей, у которых часто происходят частичные ущемления грыжи. В этом случае операция может быть произведена даже в первые месяцы жизни. Показанием к проведению более ранней операции является также быстрое увеличение грыжи.
Техника операции. Обезболивание общее. Пупок необходимо сохранить. Производят полукруглый разрез кожи и подкожной клетчатки, отступя на 1— 1,5 см от основания грыжевого выпячивания по нижней его полуокружности. Кожу с подкожной клетчаткой мобилизуют в стороны, стремясь обнажить основание грыжевого мешка. Мешок тупым и острым путем выделяют кверху от основания, не нарушая, однако, его связи
с кожей в области дна, где кожа истончена и интимно спаяна с грыжевым мешком. Мешок вскрывают. Его содержимое вправляют в брюшную полость. Затем грыжевой мешок пересекают, а его культю после прошивания и перевязки погружают в предбрюшинное пространство. Остатки мешка на кожном лоскуте по возможности иссекают. Пластику грыжевых ворот производят путем наложения отдельных швов лавсановыми нитями № 3 на края дефекта в продольном направлении. Если ворота маленькие, то бывает достаточно наложить на края расширенного пупочного кольца кисетный шов (способ Лексера). Для лучшего формирования пупка и ликвидации остаточной полости можно наложить несколько швов из тонких синтетических нитей между остатками грыжевого мешка и клетчаткой с одной стороны и апоневрозом — с другой. Далее накладывают швы на кожу. При редко встречающихся у детей больших пупочных грыжах показаны более сложные пластические операции с использованием способов Сапежко и Мейо
Пупочные грыжи возникают преимущественно у женщин старше 30 лет
Хирургическая анатомия пупочных грыж и анатомо-физиологические предпосылки их возникновения. В основе возникновения пупочных грыж у взрослых лежит, с одной стороны, дефект анатомического строения пупочного кольца, с другой — факторы, вызывающие повышение внутрибрюшного давления и растяжение передней брюшной стенки.
Из причин, вызывающих повышение внутрибрюшного давления и растяжение брюшной стенки, наибольшее значение имеют беременность и ожирение.
Величина грыжи может быть самой различной: от 1— 2 см в диаметре до 20—30 см и более. Однако даже при очень больших грыжах грыжевые ворота относительно малы и редко достигают в диаметре более 10 см. Это, с одной стороны, облегчает пластику, а с другой является предпосылкой для возникновения таких осложнений, как хроническая непроходимость кишечника, каловые завалы, ущемление грыжи.
Грыжевые ворота обычно имеют округлую форму. При больших грыжах и отвислом животе они находятся в верхнем отделе грыжевого выпячивания. Пупочные грыжи довольно часто сочетаются с диастазом прямых мышц живота и эпигастральными грыжами. Апоневроз и мышцы в зоне грыжевых ворот и в эпигастральной области нередко истончены, атрофичны, разволокнены. Это необходимо иметь в виду при выборе метода и способа операции.
Грыжевой мешок тонкий, спаян с растянутой и истонченной кожей и краями грыжевых ворот. При небольших невправимых грыжах содержимым мешка чаще всего является фиксированный спайками сальник. При больших грыжах грыжевой мешок очень часто бывает многокамерным. Его содержимым обычно являются сальник и петли тонкой кишки. Значительно реже содержимым
грыжи могут быть другие органы: поперечная ободочная и слепая кишки, желудок, печень с желчным пузырем и даже двенадцатиперстная кишка. Клиника. Клинические проявления зависят от величины грыжи, размеров грыжевых ворот, выраженности спаечного процесса, наличия или отсутствия осложнений, сопутствующего ожирения. Нередко небольшие пупочные грыжи не причиняют больным особых беспокойств, если они вправимы и не имеют наклонности у ущемлению. В тех случаях, когда содержимым грыжи является фиксированный в грыжевых воротах участок большого сальника, который как бы полностью тампонирует грыжу, она может протекать бессимптомно и не увеличиваться в размерах. Однако чаще из-за узости ворот выхождение грыжи сопровождается болевыми ощущениями, которые могут также зависеть от натяжения припаянного к стенкам грыжевого мешка большого сальника.
Наиболее выраженная клиническая картина наблюдается, как правило, при грыжах значительной величины.
Большие размеры при относительно узких воротах затрудняют пассаж содержимого по кишечнику. Такие больные страдают запорами, периодически появляющимися болями, часто возникает тошнота и даже рвота. Особенно выражены эти явления при невправимых грыжах. Состояние больных отягощается еще и тем, что они тучные, нередко с отвислым животом, что в сочетании с грыжей причиняет им значительные неудобства и тягостные ощущения.
Распознавание пупочной грыжи трудностей не представляет ввиду появления характерного выпячивания в пупочной области при нахождении больного в вертикальном положении и при натуживании. При этом нередко через истонченную кожу отчетливо контурируются кишечные петли и видна их перистальтика. Важные дополнительные сведения можно получить с помощью рентгенологического исследования желудочно-кишечного тракта, которое позволяет судить о содержимом грыжи, обширности спаечного процесса и степени нарушения проходимости кишечника.
Лечение. В самом начале развития хирургии пупочные грыжи из-за сложности и опасности операции подвергались хирургическому вмешательству лишь при ущемлении, а для неущемленных форм конструировали различные, подчас весьма сложные, бандажи. И в наши дни многие хирурги предпочитают не оперировать пожилых тучных больных, особенно если у них имеются интеркуррентные заболевания, хотя именно у них наиболее часто наблюдаются такие осложнения грыжи, как ущемление и спаечная непроходимость в грыжевом мешке. В связи с этим в плановом оздоровлении этой группы больных заложен существенный резерв уменьшения все еще высокой летальности при ущемленных пупочных грыжах.
Основными операциями, которые в настоящее время 1рименяют для лечения пупочных грыж у взрослых, являются аутопластические способы, предложенные в начале XX века К. С. Сапежко (1900) и Мейо (1901). Другие способы фасциально-апоневротической и мышечно-апоневротической пластики ввиду их ненадежности или чрезмерной сложности почти не применяются.
Способ Мейо. Обезболивание общее. Грыжу окружают двумя поперечными сходящимися дугообразными разрезами, захватывающими всю излишнюю свисающую жировую складку. У основания грыжевого мешка апоневроз отпрепаровывают от подкожной клетчатки на расстоянии 5—6 см окружности. Осуществляют тщательный гемостаз. Вскрывают грыжевой мешок, разделяют сращения, припаянный сальник резецируют и внутренности вправляют в брюшную полость. Мешок иссекают, края его несколько отпрепаровывают и зашивают в поперечном направлении. Грыжевое отверстие расширяют двумя поперечными разрезами белой линии живота и апоневроза прямых мышц до появления их внутреннего края. Затем накладывают П-образные швы с таким расчетом, чтобы нижний лоскут ложился под верхним. Вторым рядом узловых швов верхний лоскут пришивают к нижнему в виду дупликатуры З атем накладывают швы на клетчатку и кожу. недостатком этого способа то, что белая линия живота не суживается, а, наоборот, расширяется. Деформируются и прямые мышцы, что является в функциональном отношении невыгодным. Кроме того, этот метод не устраняет диастаз прямых мышц, который также подлежит хирургической коррекции.
Способ Сапежко. Производят два продольных дугообразных окаймляющих грыжу разреза с целью иссечь дряблую измененную кожу вместе с пупком. Пупок можно сохранить лишь при небольших грыжах (об удалении пупка больного следует поставить в известность заранее). Выделение, обработку и удаление грыжевого мешка производят, как и при предыдущем способе. Грыжевые ворота рассекают вверх и вниз до мест, где белая линия живота суживается и выглядит малоизмененной. Верхняя часть разреза захватывает область диастаза прямых мышц и ворота эпигастральной грыжи, если таковая имеется. Рубцово-измененные края грыжевых ворот экономно иссекают. Брюшину осторожно отслаивают ножницами на 2—4 см от задней поверхности влагалища одной из прямых мышц. Осуществляют тщательный гемостаз, после чего брюшину сшивают непрерывным кетгутовым швом край в край. Затем накладывают отдельные швы синтетическими нитями № 5—6, прочно захватывая край апоневроза с одной стороны и заднемедиальную часть влагалища прямой мышцы, где отпрепарована брюшина, — с другой, чтобы создать дупликатуру в продольном направлении шириной 2—4 см
При наложении первого ряда швов с целью придать ему достаточную прочность и в то же время избежать нежелательного сдавления сосудов и нервов мы во всех случаях, когда используем принцип дупликатуры, применяем следующую модификацию. В зависимости от длины разреза накладываем от двух до пяти редких сквозных П-образных швов, а между ними — отдельные несквозные швы между краем апоневроза и задней стенкой влагалища прямой мышцы. Второй ряд швов на дупликатуру накладываем обычным способом. Подкожную клетчатку и кожу зашиваем послойно.
Метод Сапежко является более физиологичным, чем метод Мейо, так как при его использовании уменьшается ширина белой линии живота и выпрямляется ход волокон прямых мышц, внутренние края которых приближаются друг к другу. Все это положительно сказывается на восстановлении силы брюшного пресса. Способ Сапежко облегчает обнаружение и устранение диастаза прямых мышц живота и сопутствующих эпигастральных грыж. Однако у тучных больных с отвислым животом вертикальные разрезы не позволяют исправить этот серьезный косметический недостаток. В таких случаях лучше прибегнуть к иссечению жирового фартука по Мейо, а пластику грыжевого дефекта производить по Сапежко.
У пожилых больных с тяжелыми сопутствующими заболеваниями и высокой степенью операционного риска операция при пупочной грыже должна быть минимальной. Следует отказаться от одномомёнтной ликвидации
диастаза прямых мышц живота и ограничиться лишь пластикой грыжевых ворот.
ГРЫЖИ БЕЛОЙ ЛИНИИ ЖИВОТА
Грыжи белой линии живота чаще встречаются у мужчин (60%) в возрасте 20—35 лет и по своим проявлениям мало отличаются от пупочных грыж. Типичным местом локализации является верхняя (эпигастральная) часть белой линии, поэтому такие грыжи нередко называют эпигастральными
У женщин грыжи белой линии живота наблюдаются чаще в возрасте после 40 лет и, как правило, сочетаются с диастазом прямых мышц живота. У детей грыжи белой линии встречаются редко.
Анатомо-физиологические предпосылки. Первопричиной образования эпигастральных грыж является расширение белой линии живота. У молодых мужчин оно чаще всего носит конституциональ-ный характер, а у женщин является следствием повторных беременностей. При этом в белой линии может возникать «анатомическое неустройство» в виде ромбовидных щелей, образующихся перекрещивающимися волокнами апоневрозов. Эти щели обычно заполнены жировой тканью, являющейся отрогами предбрюшинной клетчатки.
Эпигастральные грыжи, особенно у молодых мужчин, бывают небольших размеров. Вначале они не имеют грыжевого мешка и представляют собой выпячивания предбрюшинного жира, которые называют предбрюшинными липомами, хотя никакого отношения к истинным доброкачественным опухолям из жировой ткани они не имеют.
У некоторых мужчин даже нет сквозного дефекта в апоневрозе белой линии, а имеется только углубление на его задней стенке, в которое проникает предбрюшинный жир. Такие грыжи называют скрытыми (hernia epigastrica occulta). Иногда они могут обусловить болевой синдром [Напалков П. Н. 1939; Иванникова Г. П. 1953]. В дальнейшем в грыжевые ворота вместе с жировой тканью втягивается в виде конуса прилежащий отдел париетальной брюшины. Если грыжа продолжает увеличиваться, то образуется уже настоящий грыжевой мешок, в который чаще всего выпадает участок сальника, реже — круглая связка печени и другие органы живота. Из-за узости ворот происходит травматизация выпавшего сальника, и грыжа часто становится невправимой.
Клиника. Эпигастральные грыжи редко превышают в диаметре 4—5 см, поэтому при наружном осмотре, особенно у тучных больных, могут быть не видны. Пальпацию производят в горизонтальном положении больного, который лежит, приподнявшись на локтях. По средней линии удается прощупать полушаровидное выпячивание мягкой консистенции, дольчато-зернистое на ощупь. В случае, если грыжа вправляется, выпячивание под давлением пальца исчезает и на его месте можно пальпировать грыжевые ворота в виде небольшого углубления. В других случаях грыжу вправить не удается. Пальпация часто бывает болезненной. Грыжи могут быть множественными. Одновременно выясняют наличие и степень диастаза прямых мышц живота. Б.А.Барков (1958) выделяет три степени диастаза в зависимости от его величины на уровне середины расстояния между мечевидным отростком и пупком: 1 степень—до 5—7 см, II — более 5—7 см и III— большой диастаз, сочетающийся с отвислым животом.
Эпигастральные грыжи могут не давать клинических проявлений, сопровождаться местными симптомами и обусловливать общую симптоматику, симулирующую заболевания внутренних органов живота. Бессимптомно протекающие грыжи обычно являются случайной находкой при осмотрах, предпринятых по другому поводу. Местные симптомы проявляются болями при пальпации, натуживании, резких движениях, ходьбе. К общим симптомам относятся боли ноющего характера в эпигастральной области, чувство давления в верхних отделах живота и диспепсические расстройства. Наиболее часто приходится проводить дифференциальную диагностику с язвенной болезнью, а у пожилых женщин — с хроническим холециститом. Болевой синдром может быть обусловлен натяжением припаявшегося сальника, круглой связки печени и др. При выраженном диастазе прямых мышц живота следует учитывать наличие симптомов, связанных со спланхноптозом, который при этом заболевании наблюдается почти всегда. Больные при этом жалуются на диспепсические расстройства: отрыжку, изжогу, тошноту, ощущение тяжести в животе, метеоризм, запоры. Кислотность желудочного сока снижается.
Лечение. Выбор метода лечения зависит от величины грыжи, степени диастаза прямых мышц живота, выраженности клинических симптомов, наличия осложнений, общего состояния больного и его возраста. Бессимптомно протекающие «предбрюшинные липомы» можно не оперировать. Если имеются местные или общие симптомы, то после всестороннего обследования больных необходимо произвести операцию. Выбор объема вмешательства зависит от величины грыжи, прочности апоневроза белой линии живота, наличия или отсутствия сопутствующих заболеваний брюшной полости. При небольших грыжах достаточно простого ушивания дефекта в апоневрозе белой линии живота. Операция может быть выполнена под местной инфильтрационной анестезией по А.В.Вишневскому. Детей и больных с неустойчивой нервной системой оперируют под наркозом.
Техника операции. Производят срединный разрез длиной 5 см и более, если имеются множественные грыжи. После тщательной отсепаровки апоневроза белой линии удается обнаружить грыжевое выпячивание. Кверху и книзу от него апоневроз рассекают на 1—2 см. Верхушку выпячивания, обычно представляющую собой жировую массу, захватывают двумя зажимами и с помощью тупфера отсепаровывают от предбрюшинной клетчатки, с которой она остается связанной лишь узкой ножкой или шейкой. Грыжевое выпячивание рассекают до основания. При этом нередко грыжевой мешок обнаружить не удается («предбрюшинная липома»). Тогда ножку перевязывают и пересекают. В других случаях удается обнаружить небольшой грыжевой мешок, который прошивают у основания, перевязывают и отсекают. На дефект в апоневрозе накладывают в продольном направлении узловые швы.
Грыжи средних и больших размеров оперируют по Сапежко или Мейо. Эти способы подробно описаны в главе II. При сочетании грыжи белой линии живота с диастазом II—III степени желательно его одновременное устранение. Исключение составляют пожилые больные с тяжелыми сопутствующими заболеваниями. У них объем операции должен быть минимальным. Хороший клинический результат отмечается при использовании способов апоневротической пластики по Напалкову и Мартынову.
Косые паховые грыжи. Косые паховые грыжи в зависимости от происхождения грыжевого мешка бывают врожденными и приобретенными. Для более глубокого понимания принципиальных различий между этими двумя формами косых паховых грыж уместно напомнить особенности эмбрионального развития паховой области, которые находятся в тесной связи с процессом опускания яичка.
Врожденная паховая грыжа (hernia inguinalis congenita). При этой форме влагалищный отросток брюшины является грыжевым мешком. Врожденная паховая грыжа формируется постепенно.
Врожденные паховые грыжи нередко сочетаются с водянкой яичка или семенного канатика. В этом случае возможны следующие клинические варианты: 1) влагалищный отросток частично облитерирован; при этом отшнуровывается его часть, непосредственно прилежащая к яичку, становясь полостью водянки; верхний отдел влагалищного отростка брюшины становится грыжевым мешком; 2) влагалищный отросток брюшины, оставаясь незаращенным у глубокого (внутреннего) отверстия пахового канала, облитерируется на отдельных участках. Это приводит к сочетанию врожденной грыжи с кистами семенного канатика.
(Приобретенная паховая грыжа (hepnia inguinalis acquisita). Образуется под влиянием различных общих и местных факторов при полном заращении влагалищного отростка брюшины. Грыжевой мешок является выпячиванием париетальной брюшины в области fovea inguinalis lateralis, которое внедряется в anulus inguinalis profundus, проходит весь паховый канал и выходит через anulus inguinalis superficialis. Таким образом, косая паховая грыжа, повторяя ход пахового канала, направлена сверху вниз, сзади наперед, снаружи внутрь. В своем развитии она проходит ряд последовательных стадий. 1) начинающуюся косую грыжу (hernia inguinalis obliqua incipiens), когда дно грыжевого выпячивания врач достает пальцем, введенным в наружное отверстие пахового канала, лишь при натуживании больного или при кашле; 2) канальную грыжу (hernia inguinalis obliqua canalis), при которой дно грыжевого мешка доходит до наружного отверстия пахового канала; 3) косую паховую грыжу семенного канатика (hernia obliqua testicularis), при которой грыжа выходит из пахового канала и пальпируется в виде опухолевидного образования паховой области; 4) косую пахово-мошоночную грыжу (hernia inguino-scrotalis), когда грыжевое выпячивание, следуя по ходу семенного канатика, опускается в мошонку.
Таким образом, возникновение косой паховой грыжи является следствием изменений в задней стенке паховогоканала, прежде всего расширения глубокого (внутреннего) пахового отверстия, которое в данном случае является грыжевыми воротами. вота; 3) прямую пахово-мошоночную грыжу (hernia inguinalis directa scrotalis), при которой грыжевое выпячивание выходит из пахового канала через anulus inguinalis superficialis, опускаясь вниз, в область корня мошонки, располагаясь, однако, вне семенного канатика. Прямые паховые грыжи составляют 5—10% от общего числа паховых грыж, встречаясь преимущественно у мужчин гиперстенического типа телосложения.
Прямые паховые грыжи (hernia inguinalis interna s. directa). Прямой паховой называют такую грыжу, которая выпячивает брюшину в области fovea inguinalis medialis и проникает в паховый канал вне семенного канатика через паховый промежуток. Эта грыжа всегда приобретенная. 1) начинающуюся прямую,паховую грыжу (hernia inguinalis directa incipiens), когда имеется небольшое выпячивание задней стенки пахового канала; 2) прямую, или интерстициальную, паховую грыжу (hernia inguinalis directa), при которой выпячивание достигает значительных размеров, помещаясь в основном в паховом канале, позади апоневроза наружной косой мышцы живота
При подозрении на наличие скользящей грыжи целесообразно применить дополнительные методы исследования: ирригоскопию, цистографию, цистоскопию, бимануальное гинекологическое исследование. Если возникла мысль о вовлечении в процесс мочеточника или почки, необходимо произвести инфузионную урографию. При наличии опухолевидного образования в паховой области следует прежде всего исключить лимфаденит и натечные абсцессы. В отличие от паховой грыжи воспалительная опухоль не изменяется в размерах, невправима. Паховый канал не расширен.Отсутствует симптом кашлевого толчка. Нередко выражено покраснение кожных покровов, повышена температура тела, пальпация опухоли болезненна. Натечные абсцессы наблюдаются при туберкулезе позвоночника.
Для этого заболевания характерны нарушения функции позвоночника и специфические рентгенологические изменения тел позвонков. Невправимость опухоли и отсутствие расширения наружного отверстия пахового канала, а также наличие флюктуации позволяют исключить грыжу.
Иногда, у тучных женщин с отвислым животом, возникают затруднения при дифференциации паховой и бедренной грыж. В этом случае важно, ориентируясь на костные выступы, осматривая больную в горизонтальном положении, точно определить проекцию паховой связки.
Дифференциальная диагностика косых и прямых паховых грыж
Источники: http://studbooks.net/1948352/meditsina/pupochnye_gryzhi_klinika_diagnostika_differentsialnyy_diagnoz_metody_operatsiy_osobennosti_lecheniya_pupochnyh, http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/umbilical-hernia, http://lektsii.org/4-9363.html
Дорогой читатель, я готов с тобой поспорить, что у тебя или твоих близких в той или иной степени болят суставы. По началу это просто безобидный хруст или небольшая боль в спине, колене или других суставах. Со временем болезнь прогрессирует и суставы начинают болеть от физических нагрузок или при смене погоды.
Обычная боль в суставах может быть симптомом более серьезных заболеваний:
- Острый гнойный артрит;
- Остеомиелит — воспаление кости;
- Сепс — заражение крови;
- Контрактура — ограничение подвижности сустава;
- Патологический вывих — выход головки сустава из суставной ямки.
В особо запущенных случаях все это приводит к тому, что человек становится инвалидом, привязанным к постели.
Как же быть? — спросите вы.
Мы изучили огромное количество материалов и самое главное проверили на практике большинство средств для лечения суставов. Так вот, оказалось, что единственный препарат, который не убирает симптомы, а по-настоящему лечит суставы — это Artrodex .
Данный препарат не продается в аптеках и его не рекламируют по телевизору и в интернете, а по акции стоит он всего 1 рубль.
Чтобы вы не подумали, что вам втюхивают очередной «чудо-крем», я не буду расписывать, какой это действенный препарат. Если интересно, читайте всю информацию о Artrodex сами. Вот ссылка на статью .
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Операция по удалению пупочной грыжи – одна из самых частых операций, которая, по подсчетам исследователей, на сегодняшний день проводится у 30% недоношенных и 20% доношенных детей. Диагностировать пупочную грыжу у взрослых можно в основном у женщин после 40 лет. Разберем подробнее, почему возникает такое заболевание и как его лечат врачи.
Оперативная гастроэнтерология определяет пупочную грыжу, как состояние, при котором происходит выход некоторых внутренних органов через расширенное пупочное кольцо за брюшную стенку. К таковым органам относится большой сальник и прямая кишка, а точнее, только их часть.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Разберем подробнее, что может вызвать появление пупочной грыжи:
- Пупочная грыжа, как врожденное заболевание, возникает при недостаточном рубцевании кольца, когда в нем остается отверстие. В детском возрасте такое явление может не наблюдаться, но с течением времени, под воздействием внешних факторов заболевание все — таки диагностируется.
- Грыжа может возникнуть и при беременности и после родов. Беременность – тот период, при котором живот женщины увеличивается в своем размере, причем происходит растягивание пупка. Также в этот период женщина может страдать запорами, вызывающими увеличение давления в животе, что является дополнительным фактором к появлению грыжи. Риск возникновения болезни увеличен для тех женщин, у которых будут уже не первые роды. К дополнительным причинам можно отнести тяжелую родовую деятельность, большой вес плода, многоводие.
- Ведение малоподвижного образа жизни. В том случае, когда человек ведет такой образ жизни, избегая физических нагрузок, происходит ослабление его брюшного пресса, что может стать причиной для развития болезни.
- Не только малоподвижный образ жизни, но и слишком активный, особенно с применением чрезмерных физических нагрузок, может стать причиной развития грыжи. Если постоянно поднимать тяжести, происходит повышение давления в животе.
- Если человек страдает заболеванием, при котором повышается внутрибрюшное давление, может возникнуть пупочная грыжа. К таковым можно отнести патологии пищеварительного тракта, которые сопровождаются постоянными запорами, хроническим кашлем.
- Еще одна причина – лишний вес и ожирение. Наличие подкожного жира считается дополнительным весом, который вызывает растягивание переднего брюшного отдела.
- Перенесенная операция. Грыжа может образоваться на месте послеоперационного шва. Риск возникновения такого заболевания особенно увеличивается, когда человеком не соблюдены рекомендации лечащего врача, а также когда он начинает заниматься физической деятельностью слишком рано после перенесенной операции.
- Развитие грыжи после травмы области живота.
- Быстрая потеря веса. Такое явление может наблюдаться при жесткой диете, которую соблюдает человек, а также если он страдает заболеванием, которое сопровождается быстрым истощением. При этом происходит ослабление пупочного кольца, что создает прекрасную среду для возникновения болезни.
Такое заболевание сопровождается не только неприятными ощущениями в плане физическом, но также дискомфортом и в эмоциональном плане. Как правило, грыжу невозможно спрятать, чтобы она не была видна и по этой причине человек получает эстетическую проблему.
Также стоит отметить синдром боли, который возникает после физической нагрузки и при сильном кашле. Начальная стадия не сопровождается какими — либо явными симптомами и болью. Сильный синдром боли свидетельствует о том, что патология протекает на запущенной стадии и требует срочного лечения. Если запустить болезнь до такой стадии, то боль приобретает постоянный характер, а также может возникнуть тошнота, рвота, нарушенное функционирование стула. При появлении таких симптомов можно говорить о большом размере грыжи.
Немного выпирающий пупок может не обращать на себя внимания, но это является первым признаком возникновения болезни и у взрослого человека, и у ребенка. Когда ребенок или взрослый человек находится в лежачем положении, выпячивание не видно, но если человек стоит, если кашляет или напрягает живот, грыжа опять выходит за свои рамки и становится легко замечаемой. На первой стадии такое выпячивание можно просто вправить внутрь, но со временем это становится невозможным.
Признаки недуга могут отличаться, исходя из размера выпячивания, а также скорости развития. Можно отметить, что один размер грыжи может по — разному проявлять себя у разных людей. Так, у одного человека 5 – сантиметровая грыжа не сопровождается каким — либо дискомфортом и другими симптомами. У иного же человека такого размера выпячивание вызывает боль и ограничение трудовой деятельности. Это можно объяснить разным порогом боли, наличием или отсутствием ущемления грыжи, а также тем, попадание каких органов в мешок грыжи наблюдается при этом.
При достижении выпячиванием внушительного размера, а также при ущемлении органов возникают следующие симптомы:
- в пупочной грыже локализуется острая боль, которая усиливается в случае напряжения живота;
- кожный покров в области выпячивания краснеет, а с течением развития болезни — синеет;
- возникает тошнота и рвота;
- потеря аппетита;
- нарушение стула, диарея, а с течением развития болезни – возникновение запоров;
- перитонит, воспаление ущемленных органов.
Лечение пупочной грыжи у детей можно проводить с помощью корректирующего пластыря и специального бандажа.
Корректирующий пластырь, массаж, гимнастика помогут избавиться от грыжи, которая развивается на 1 стадии. Если заболевание находится на запущенной стадии, манипуляции будут не эффективными. Накладывать пластырь должен только врач.
Также используется бандаж при грыже, который рекомендован лишь грудничкам. Но такой бандаж не проводит лечение грыжи, а лишь помогает предупредить увеличение выпячивания. Для достижения большего эффекта проводят комплексное лечение, сочетая применение бандажа с гимнастикой и массажем.
Как вылечить пупочную грыжу у взрослого человека? Лечение пупочной грыжи без операции у взрослых проводится с применением бандажа, который удерживает брюшную полость и помогает предотвратить увеличение выпячивания. При этом необходим массаж, который поможет улучшить эффективность лечения. Так же воздействует на заболевание и лечебная физкультура, но только в тех случаях, если человек не страдает сердечными патологиями и не имеет повышенную температуру.
Лечение пупочной грыжи у взрослых проводится и методом операции, но лишь в некоторых случаях. К таковым можно отнести ситуации, когда имеется защемление, непроходимость кишечника, эмбриональная грыжа. Существуют и противопоказания к проведению операции. Так, оперативное вмешательство запрещено детям до 5 лет, при наличии инфекций в организме и онкологических патологий, беременности, инсульта, инфаркта, цирроза печени, диабета.
Перед тем, как проводить удаление пупочной грыжи у взрослых, к операции следует подготовиться. Так, перед ней необходима сдача анализов, а именно крови и мочи. Также проводят УЗИ брюшной полости, рентген желудка, флюорографию.
Операция проводится, применяя проводниковую или местную анестезию. Проводниковая анестезия менее щадящая, так как после ее ухода отмечается слабость, нарушение внимания и ухудшенное общее состояние. Рассмотрим подробнее следующие виды операции пупочной грыжи:
- Интраперитонеальная операция необходима в случае диагностирования эмбриональной грыжи. После удаления пупочной грыжи иссекают оболочку грыжи и зашивают ткани.
- Герниопластическая операция считается традиционной при диагностировании болезни у детей и взрослых. В ходе операции врач разрезает ткани грыжи, после чего проводит отделение грыжевого мешка от подкожной клетчатки, заправление содержимого мешка в полость живота. После проведения всех процедур ткани зашивают. Но после операции по удалению пупочной грыжи таким методом могут возникнуть осложнения.
- Сетчатые импланты. Метод схож с вышеуказанным, но имеет одно отличие. Так, в этой ситуации врач вшивает в ткань сетчатый имплант, который помогает предотвратить рецидивы.
- Лапароскопическое вмешательство. В этом случает врач осуществляет 3 прокола, в которые вводит трубки – троакары. В самый большой прокол из трех вводит эндоскоп с камерой и светом. В два остальных отверстия вводят инструменты, необходимые для операции. Такого вида вмешательство запрещено в случае иммунодефицита, нарушенного функционирования печени, менструации.
- Инфекция может попасть в рану.
- Оперированный край пупка может опухнуть. Как правило, это наблюдается, если использовали импланты при операции. Такой отек самостоятельно исчезает спустя несколько недель.
- Появление гематомы, которая также рассосется сама по себе.
- Может развиться невралгия, то есть нарушенное функционирование окончаний нервов. Так, может возникать боль и жжение в месте проведения операции. Боль можно устранить, приняв обезболивающий препарат.
- Может диагностироваться парез или непроходимость кишечника. В этом случае необходим прием средств, способствующих усилению перистальтики.
Конечно, лучше обратиться к врачу, если возникли такие неприятные симптомы после операции, хоть они и могут исчезнуть самостоятельно. Лучше лишний раз перестраховаться, чем потом тратить средства и время на повторное лечение.
2017-02-06

Причинами дегенеративно-дистрофических изменений, приводящих к возникновению межпозвоночной грыжи диска, становятся особенности кровоснабжения и метаболизма позвоночного столба.
У взрослых людей хрящевая ткань межпозвоночных дисков может получать питание только посредством осмоса из прилежащих к ним тканей, поэтому при нарушении этого процесса в хряще начинают развиваться склеротические процессы, разрушается однородная структура хряща и создаются условия для развития грыжи, т.е. выпадения фрагмента межпозвонкового диска в позвоночный канал.

В случае развития протрузии диска могут появляться признаки, схожие с травматическим повреждением спинного мозга, вплоть до парезов и параличей.
На фото можно наглядно увидеть межпозвоночную грыжу, размерыи локализация ее может быть различна.
В случае острого приступа всем пациентам назначается медикаментозное лечение, включающее в себя противовоспалительные и обезболивающие средства, ангиопротекторы, в случае необходимости эпидуральные инъекции кортикостероидов, а также назначение фиксирующих корсетов, физиотерапию и лечебную гимнастику.
В большинстве случаев при консервативном лечении в течение шести недель наступает ремиссия поясничной грыжи, т.е. симптомы болезни стихают, и хирургического вмешательства не требуется.
Хирургическое лечение грыж межпозвонковых дисков производится в случае развития серьёзных неврологических нарушений и при резистентном к консервативному лечению болевом синдроме.
До недавнего времени удаление грыж межпозвонковых дисков производилось путём проведения специальной операции — ламинэктомии.
В последнее время появилась возможность уменьшить операционную травму и удалять грыжи межпозвонковых дисков методом интраламинарного микрохирургического удаления грыжи диска.
Дальнейшее развитие оптики и медицинской техники и оптики привело к появлению множества вариантов эндоскопического удаления позвоночных грыж.
Гимнастика при грыжах межпозвоночных дисков, в том числе в пояснично-крестцовом отделе, для каждого пациента должна назначаться индивидуально в зависимости от степени выраженности патологии.
Во время обострений гимнастика противопоказана, а по мере его стихания тренировки помогают восстанавливать различные группы мышц спины, создавая таким образом своеобразный мышечный корсет.
Кроме того, мышцы растягивают позвоночный столб, увеличивая межпозвоночные расстояния.
При выполнении упражнений необходимо соблюдать следующие основные правила:
- Если возникают болевые ощущения, выполнять упражнения следует более аккуратно. Если же появляется резкая боль, выполнение упражнения необходимо немедленно прекратить и отложить гимнастику на некоторое время.
- Гимнастика не должна включать элементы скручивания туловища.
- Резких и ударных движений также следует избегать.
- Комплекс упражнений желательно делить на три процедуры, которые выполнятся в разное время.
Рассмотрим два упражнения, которые больной может выполнять самостоятельно, не рискуя себе навредить. От них в любом случае хуже не будет, а существенно улучшить свое состояние в плане уменьшения выраженности болевого синдрома пациенту, как правило, удаётся:
Рекомендуется начинать лечение позвоночных мышц как можно раньше. В таких случаях удаётся не только полностью избавиться от боли, но также восстановить подвижность поясничного отдела позвоночника, проводимость спинномозгового корешка, и предотвратить развитие необратимых изменений.
источник
Версия: Справочник заболеваний MedElement
Пупочными называют грыжи, при которых грыжевое выпячивание образуется в области пупка. В различные возрастные периоды эти грыжи существенно отличаются друг от друга по происхождению, анатомическим и клиническим признакам, течению и методам лечения.
Околопупочная грыжа локализуется в области пупка (обычно над ним). По мнению некоторых авторов, околопупочная грыжа является одной из разновидностей грыж белой линии живота, куда помимо нее входят также так называемые «эпигастральная» и «подчревная» грыжи белой линии живота — (см. » Грыжа передней брюшной стенки без непроходимости или гангрены» — K43.9). По мнению других авторов, околопупочная грыжа является косой пупочной грыжей.
В данную подрубрику включены:
Из данной подрубрики исключены: «Экзомфалоз — омфалоцеле, грыжи пуповины, hernia funiculi umbilicalis» — Q79.2.
Пупочные грыжи у взрослых
Грыжи возникают вследствие дефекта анатомического строения пупочного кольца и действия факторов, которые вызывают повышение внутрибрюшного давления и растяжение передней брюшной стенки.
Существует мнение о возможной роли наследственной предрасположенности в образовании пупочной грыжи у взрослых, что выражается в недоразвитии или отсутствии пупочной фасции, и это действительно выявляется во время операций. Однако пупочная фасция может разрушаться и вторично — из-за давления растущей грыжи.
Признак распространенности: Распространено
Пупочные грыжи у детей
Встречается у одного из пяти живорожденных. Распространенность среди афроамериканских и азиатских младенцев примерно в восемь раз выше, чем среди младенцев европеоидной расы.
Пупочные грыжи у детей диагностируются у девочек в 2 раза чаще, чем у мальчиков. Возникает грыжа, как правило, в первые месяцы жизни.
Пупочные грыжи у взрослых
Клинические проявления зависят от следующих факторов:
Диагноз ставится на основании клиники. Методы визуализации используются редко, в основном у тучных пациентов.
1. УЗИ. Позволяет выявить при больших грыжах содержимое грыжевого мешка и провести дифференциальную диагностику.
2. Рентгеноконтрастное исследование и обзорная рентгенография практически не используются при неущемленных грыжах у детей, но могут быть применены при диагностических затруднениях у взрослых. Диагностически значимыми считаются обнаружение петель кишечника в проекции грыжевого мешка, нарушение пассажа контраста.
2. От пупочных и околопупочных грыж необходимо также отличать:
— закрытую эвентрацию — выхождение внутренних органов, не покрытых брюшиной, под кожу (выпадение внутренностей через рану передней брюшной стенки наружу называется открытой эвентрацией);
— липому — доброкачественную жировую опухоль, которая характеризуется подвижностью, мягко-эластичной консистенцией, безболезненностью, отсутствием связи с окружающими тканями.
3. Хотя фактически околопупочная грыжа является грыжей белой линии живота, они кодируются по-разному.
Получить консультацию по медтуризму
Получить консультацию по медтуризму
Показания к оперативному вмешательству у детей младше 2 лет:
— развитие осложнений;
— болезненность в области грыжи.
У детей старшего возраста определенные сроки ушивания грыжевых ворот отсутствуют (в США пластику откладывают до четырехлетнего возраста). Как правило, операцию принято выполнять до поступления ребенка в школу.
Плановая пластика пупочной грыжи проводится амбулаторно под общей анестезией. Наиболее распространена пластика грыжи по Мейо, тем не менее нет данных, указывающих на ее преимущество. Пупок формируется повторно, путем сохранения маленького участка дна грыжевого мешка фиксированным к внутренней поверхности рубца и прикрепления его к области пластики. Необходим тщательный гемостаз . На кожу накладывается косметический шов рассасывающимся шовным материалом.
Пупочные грыжи у взрослых
Околопупочные грыжи
При оперировании одиночной грыжи, отделенной от пупка, для лучшего обнажения грыжи над ней выполняют поперечный разрез.
У пациентов с околопупочной и пупочной грыжей для лучшего доступа предпочтителен срединный разрез.
При множественных фасциальных дефектах или при наличии сомнений в целостности содержимого грыжевого мешка, выполняют вертикальный разрез.
Если дефект содержит только предбрюшинную жировую клетчатку, ее вправляют. Если предбрюшинная клетчатка ущемлена или инфицирована, ее лучше всего удалить оперативно.
При наличии грыжевого мешка, его следует выделить, вскрыть и исследовать содержимое. Далее содержимое вправляют, а грыжевой мешок иссекают. Ушивать брюшину не обязательно, но некоторые авторы рекомендуют прошить шейку мешка после вправления содержимого. Фасция сопоставляется поперек или продольно, в зависимости от дефекта и по пути наименьшего натяжения.
Рекомендуется использование нерассасывающегося или длительно рассасывающегося шовного материала.
источник
Пупочные грыжи. Клиника. Диагностика. Дифференциальный диагноз. Методы операций. Особенности лечения пупочных грыж в детском возрасте
Пупочные и околопупочные грыжи. Пупочными и околопупочными называют такие грыжи, при которых грыжевыми воротами являются дефекты брюшной стенки в области пупка. По происхождению, анатомическим и клиническим признакам, принято различать: 1) эмбриональные пупочные грыжи; 2) пупочные грыжи у детей; 3) пупочные грыжи у взрослых.
Эмбриональные пупочные грыжи относятся к врожденным порокам развития, являясь следствием задержки формирования передней брюшной стенки плода. Грыжевой мешок при этом представляет собой амниотическую оболочку пуповины с покрывающей ее изнутри недоразвитой внутренней оболочкой (предшественницей брюшины).
Пупочные грыжи у детей являются дефектом развития передней брюшной стенки. Возникают они в первые месяцы жизни, чаще у девочек. Расширению пупочного кольца и образованию грыжи способствуют все факторы, вызывающие резкое повышение внутрибрюшного давления. Грыжи у детей обычно небольших размеров.
Пупочные грыжи у взрослых. Пупочные грыжи у взрос лых составляют 35% от всех наружных грыж живота. Они возникают преимущественно у женщин старше 40 лет, особенно у многорожав ших и страдающих ожирением. У тучных пациенток образование и постепенное увеличение околопупочных грыж часто сочетается возникновением отвислого живота.
Величина грыжи может быть самой различной от нескольких сантиметров в диаметре до гигантских. Следует помнить об одной особенности грыж этой локализации: даже при очень больших грыжах грыжевые ворота обычно небольшие и редко достигают более 10 см в диаметре. Это облегчает пластику грыжевых ворот, но вместе с тем предрасполагает к возникновению таких осложнений, как каловые завалы, хроническая непроходимость кишечника, ущемление грыжи.
Диагностика. Небольшие пупочные грыжи могут протекать бессимптомно. При больших грыжах возникают болевые ощущения в области пупка, которые усиливаются после еды и физической нагрузки, появляется запор. Диагностика пупочных грыж несложна и обычно не представляет затруднений. И только при невправимых грыжах небольших размеров существуют определенные трудности в постановке диагноза.
Лечение. Лечение пупочных грыж оперативное. У детей возможно самоизлечение в период 36 лет. Если в течение этого срока заращения пупочного кольца не произошло им также показано хирургическое лечение.
При операциях по поводу околопупочных грыж больших размеров необходимо помнить, что быстрое перемещение содержимого грыжевого мешка в брюшную полость может вызвать расстройства дыхания и сердечнососудистой деятельности вследствие значительного повышения внутрибрюшного давления. Таким больным необходима специальная подготовка к операции в виде постепенных нагрузок, связанных с увеличением внутрибрюшного давления (бинтование живота и т.д.).
Основными операциями, которые применяют для лечения пупочных и околопупочных грыж, являются аутопластические методы Лексера, Сапежко и Мейо.
Способ Лексера. Применяется этот способ в основном у детей при небольших грыжах. После удаления грыжевого мешка дефект в апоневрозе ушивается кисетным швом.
Способ Сапежко. Разрез над грыжевым выпячиванием продольный. Грыжевые ворота рассекают вверх и вниз до мест, где белая линия живота суживается и выглядит неизмененной. Брюшину отслаивают ножницами на 24 см от задней поверхности влагалища одной из прямых мышц. Затем края рассеченного апоневроза накладывают один на другой и сшивают, создавая дупликатуру из мышечноапоневротических лоскутов шириной 24 см.
Способ Мейо. Двумя поперечными разрезами иссекают кожу вместе с пупком (об удалении пупка больного следует поставить в известность заранее). После иссечения грыжевого мешка грыжевые ворота расширяют в поперечном направлении до внутренних краев прямых мышц живота. Нижний лоскут апоневроза несколькими Побразными швами подшивают под верхний. Край верхнего лоскута затем фиксируется узловыми швами к нижнему в виде дупликатуры
источник
Грыжей (Hernia) – смещение внутренних органов под кожу вместе с париетальным листком брюшины через естественное или искусственное отверстие. В грыже различают: грыжевое отверстие (грыжевые ворота), грыжевой мешок, грыжевое содержимое.
Грыжевым отверстием называют ненормально широкое анатомическое отверстие или, что бывает чаще, дефект, образующийся в стенке анатомической полости, через который выпячивается выстилающая ее оболочка и то или иное содержимое. Искусственные отверстия-разрывы мышечных пластов, травмы.
Естественные- пупочное (через не заросший пупочный канал), интравагинальное.
Грыжевой мешок окутывает грыжевое содерживмое. Это париетальный лист брюшины.
Без одного из признаков-это не грыжа! Нет мешка, то смещение внутренних органов под кожу через разорванную брюшину и мышцы называют выпадением, пролапсом или про-ляпсусом
Пупочная грыжа (Hernia umbilicalis) Наиболее часто пупочная грыжа наблюдается у многоплодных животных — поросят, щенят. Грыжевым отверстием здесь служит пупочное кольцо, остающееся расширенным после родов; грыжевым мешком — истонченная в вентральном отделе брюшина; содержимым _ сальник; при значительном диаметре кольца в грыжевой мешок проникают вместе с сальником петли тонкого кишечника. Рецидивы пупочных грыж сопровождаются формированием отверстия шириной в несколько сантиметров с опусканием в уплотненный мешок (сращение брюшины с Рубцовыми тяжами и кожей) нескольких кишечных петель.
Этиология: В этиологии пупочных грыж значение имеют врожденные недостатки развития. Такой порок считается наследственным. Один из основных моментов — родственное разведение и нарушение условий содержания и кормления, что приводит к рождению слаборазвитых животных с пониженным тонусом тканей, в том числе и мышц живота. Одна из причин образования пупочных грыж у многоплодных животных — короткая по отношению к длине матки пуповина, борьба за сосок, когда они опрокидывают друг друга, вытягиваются, прогибая спину; ползание поросят через низкие лазы, когда они вынуждены сильно изгибать спину и натягивают вентральную стенку живота; отрывание пуповины у новорожденного, когда эта операция выполняется без должного фиксирования оставляемой культи; запоры и поносы, повышающие внутрибрюшное давление, и т. п. Грыжи могут быть врожденными и приобретенными. Первые возникают в тех случаях, когда чрезмерно широкое пупочное отверстие остается незаросшим после рождения животного, вторые – вследствие травмы брюшной стенки (удары рогом, копытом, падение и др.). Приобретенные грыжи возможны также после полостных операций, при чрезмерном напряжении брюшных мышц в результате повышения внутрибрюшного давления (при родах, тяжелой работе, при сильных тенезмах и др.).
Врожденные грыжи развиваются вследствие несвоевременного заращения пупочного кольца в постнатальный период. Пупочное кольцо вскоре после рождения зарастает фиброзной тканью. Если этого не происходит, то молодая соединительная ткань, закрывающая пупочное кольцо, под влиянием внутрибрюшного давления растягивается и дает начало образованию грыжи.
В основе образования приобретенных грыж лежит нарушение равновесия между брюшным давлением и сопротивлением брюшной стенки. Напряжение брюшной стенки при падениях, ударах, тяжелой работе и сильных тенезмах ведет к повышению внутрибрюшного давления. Последнее способствует выпячиванию брюшины и внутренностей через искусственно образовавшееся отверстие.
Клинические признаки. При развитии пупочной грыжи появляется в области пупка резко ограниченная, безболезненная, мягкая припухлость, чаще полушаровидной формы. После кормления припухлость увеличивается. При выпадении кишечника улавливается его перистальтика. При вправимой грыже ее содержимое вправляется в брюшную полость, после чего удается прощупать края грыжевого кольца, определить его форму и размеры. Невправимая грыжа не уменьшается в объеме от давления, ее содержимое не удается вправить в брюшную полость ввиду наличия спаек грыжевого мешка с грыжевым содержимым. Невправимые грыжи могут ущемляться. В этих случаях животное вначале сильно беспокоится, а позднее оно угнетено, отказывается от корма. Попутно с этим отмечается отсутствие дефекации, повышение температуры тела, частый и слабый пульс. Припухлость в пупочной области становится болезненной и напряженной. При больших пупочных грыжах иногда наблюдается воспаление грыжевого мешка в результате травм, а при внедрении микробов в области мешка образуются абсцессы, возникает некроз тканей, появляются изъязвления кожи.
В дифференциально-диагностическом отношении необходимо учитывать формирование абсцесса в пупочной области в отсутствии грыжи. Строго контурированная припухлость в этом случае внешне во многом напоминает грыжу. То, что грыжевое кольцо не обнаруживается и стенка флюктуирующего очага не связана непосредственно с пупком, наконец, пункция его помогают уяснить особенности процесса.
В числе хронических воспалительных процессов, усложняющих диагностирование грыжи, следует иметь в виду образование неспецифической пупочной гранулемы. Она обычно развивается на почве инфицирования пупочного канатика или же в связи с длительным разрастанием грануляционной ткани при распаде ущемленного сальника. Ее плотный тяж, сужающийся к пупочному кольцу, снаружи покрыт склерозированной, складчатой кожей; в участках изъязвления в ограниченном количестве отделяется гнойный экссудат.
Абсцесс нередко бывает одновременно с грыжей, но локализуется в стенке кожного грыжевого мешка. При этом грыжа часто остается вправимой. Абсцесс характеризуется плотной ограниченной, иногда болезненной припухлостью, легко смещается по плоскости грыжевого мешка. Может появиться флюктуация, что говорит о созревании абсцесса. В дальнейшем образуется гнойный свищ.
Киста в пупочной области характеризуется безболезненной, флюктуирующей, без повышенной температуры припухлостью размером от ореха до гусиного яйца. При надавливании не уменьшается, грыжевое отверстие не прощупывается, поэтому напоминает невправимую грыжу. При пункции выделяется соломенно-желтая жидкость. Общее состояние животных не нарушено.
Пупочная гранулема — это плотная припухлость, безболезненная и без повышенной температуры. В нижней части ее на коже часто имеются изъязвленные места. В своем основании имеет плотный тяж диаметром до 2 — 3 см, который соединяется с пупком. При надавливании размеры не изменяются и пупочное кольцо не прощупывается.
При пупочных грыжах применяют различные консервативные и оперативные методы лечения.
К консервативным методам лечения относят: повязки и бандажи, втирание в область грыжи раздражающих мазей, подкожные и внутримышечные инъекции по окружности грыжевого кольца 95%-ного спирта, люголевского раствора или 10%-ного раствора хлорида натрия с целью вызвать воспаление и закрытие грыжевого кольца вновь образующейся рубцовой тканью. Все эти способы малоэффективны и в настоящее время почти не применяются..
Существует несколько способов операции (герниотомии). Выбор их производят с учетом вида грыжи (вправимая, невправимая) и размера грыжевых колец.
Операции без ампутации грыжевого мешка.
При вправимых грыжах с небольшими грыжевыми отверстиями и при отсутствии патологических процессов в стенке грыжевого мешка чаще оперируют по способу Геринга — Седамгроцкого, Сапожникова или по первому способу Оливкова.
При всех названных способах операцию выполняют в четыре этапа:
1) отделение грыжевого мешка;
2) ликвидация грыжевого мешка;
3) закрытие грыжевых ворот;
4) закрытие кожной раны швами.
Первый этап операции, т. е. отделение грыжевого мешка, выполняется одинаково при всех способах оперирования и начинается с разреза кожи. При небольших грыжах разрез делают прямолинейный, а при больших — веретенообразный.
После разреза кожи отделяют путем препаровки грыжевой мешок от кожи и брюшной стенки на расстоянии 3- 5 см вокруг грыжевого кольца. Последующие этапы операции в каждом способе выполняются с некоторыми особенностями.
Грыжи, имеющие широкое грыжевое кольцо, оперируют по третьему способу Оливкова, по способу Тарасевича или применяют аллопластику, при которой грыжевые кольца закрывают лавсановыми или капроновыми сетками.
Операция с ампутацией грыжевого мешка.
При некрозе или абсцессах грыжевого мешка, резком утолщении его стенки последний ампутируют. Операцию начинают с обнажения и отпрепаровывания грыжевого мешка. Эти этапы операции выполняют. Затем циркулярным разрезом на расстоянии 1,5-2 см от края грыжевых ворот иссекают отпрепарованный грыжевой мешок, содержимое его вправляют в брюшную полость. Грыжевое кольцо зашивают под контролем пальца, введенного в брюшную полость, петлевидными швами. П. А. Алексеев считает, что при напряжении брюшного пресса стенка живота растягивается в стороны от белой линии. Поэтому он предлагает соединять края грыжевого кольца не в продольную, а в поперечную складку. Кожу зашивают узловатым швом.
При вправимых грыжах прогноз благоприятный, при ущемленных грыжах с некрозом кишки прогноз — от сомнительного до неблагоприятного.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
источник