Что это такое – хиатальная грыжа? Это выпячивание органов брюшной полости (нижнего отдела пищевода, желудка, реже – других органов) через естественное отверстие диафрагмы (пищеводное). То есть входящие в состав выпячивания органы оказываются не в животе, а в грудной клетке. Другое название этой патологии – грыжа пищеводного отверстия диафрагмы или, сокращенно, ГПОД.
Поначалу болезнь может никак себя не проявлять, а затем уже появляются симптомы, схожие с признаками других заболеваний желудочно-кишечного тракта. В любом случае данный вид грыжи не оказывает значительного влияния на качество жизни больного.
Несмотря на то, что терапией хиатальных грыж занимаются хирурги, операций в подавляющем большинстве случаев не требуется – заболевание хорошо поддается лечению диетой и таблетками.
Хиатальная грыжа может быть трех видов:
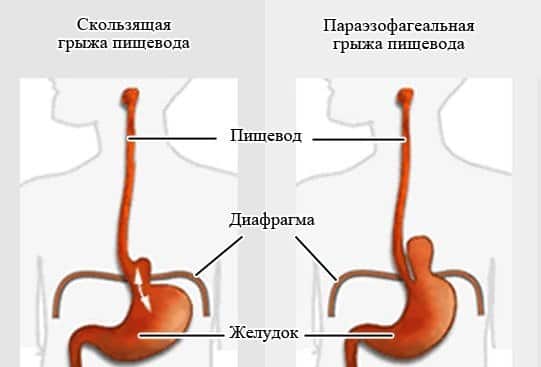
Скользящая грыжа (аксиальная), при которой нижний участок пищевода и верхняя часть желудка, находящиеся в норме в брюшной полости, свободно перемещаются через пищеводное отверстие диафрагмы в грудную полость и обратно (скользят).
Параэзофагеальная грыжа – редкая разновидность, при которой верхняя часть желудка располагается нормально, а нижние его отделы (а иногда и другие органы) выпячиваются через пищеводное отверстие диафрагмы, и желудок как бы переворачивается вверх дном.
Комбинированная грыжа – сочетает в себе признаки и аксиальной, и параэзофагеальной ГПОД.
В свою очередь, у аксиальной хиатальной грыжи выделяют 1 и 2 степень в зависимости от размера образования и уровня его выхода в грудную полость.
Нажмите на фото для увеличения
При 1 степени в грудной полости находится только участок пищевода, а желудок расположен выше, близко к диафрагме. Когда аксиальная ГПОД 1-й степени диагностируется у лиц пожилого возраста – ее принято относить к пограничным (близким к норме) состояниям, возникающим по причине возрастных изменений.
При 2 степени заболевания в грудную полость смещается не только пищевод, но и желудок.
Причины, приводящие к образованию ГПОД, весьма разнообразны и делятся на врожденные и приобретенные. И аксиальные, и параэзофагеальные хиатальные грыжи образуются в результате действия одних и тех же факторов.
(если таблица видна не полностью – листайте ее вправо)
Грыжи и грыжевые карманы, возникшие еще в период внутриутробного развития
Воспалительные процессы рядом с диафрагмой
Повышение внутрибрюшного давления
Часто сочетаются нескольких причин: например, органы брюшной полости выходят через широкое пищеводное отверстие (врожденный дефект) при приступах кашля у курильщика (приобретенный причинный фактор).
Начальных стадиях патология протекает с минимальными симптомами, что серьезно затрудняет установку верного диагноза и приводит к отсрочкам в лечении. Однако при настороженности к определенным признакам своевременно распознать заболевание вполне возможно.
Симптомы, которыми проявляется хиатальная грыжа, зависят от ее вида и степени:
(если таблица видна не полностью – листайте ее вправо)
- Изжога после приема пищи, особенно сильная при погрешностях в диете.
- Боли в подложечной области при длительном пребывании в согнутом положении.
- Частая изжога, даже вне связи с приемом пищи.
- Отрыжка, тошнота, нарушения глотания, боли в животе.
- Жгучие боли за грудиной, напоминающие приступы стенокардии.
- Боли в животе и за грудиной усиливаются в положении лежа и при наклоне.
Симптомы, связанные с выпадением желудка:
Кардиореспиратроные симптомы возникают при больших размерах образования и связаны с тем, что оно сдавливает легкие и сердце:
Сочетание разных симптомов.
Опрос и осмотр больных позволяют врачу заподозрить хиатальную грыжу, но для подтверждения диагноза требуется выполнение рентгенологического исследования. Дополнительно может быть рекомендована ЭФГС (эзофагогастроскопия) – для уточнения состояния слизистых оболочек пищевода и желудка. Если хиатальная грыжа сопровождается болями за грудиной, обязательно проведение ЭКГ для исключения проблем с сердцем.
Для всех видов ГПОД (аксиальной других) методы диагностики одинаковы.
Лечение хиатальных грыж определяется ее видом и тяжестью симптомов.
Аксиальные грыжи и 1, и 2 степени обычно лечатся консервативно.
Консервативное лечение включает в себя 2 мероприятия:
(если таблица видна не полностью – листайте ее вправо)
Питание должно быть дробное (частое, маленькими порциями), пища измельчается до пюреобразного состояния, подается в теплом виде.
Исключаются продукты, раздражающие слизистые оболочки пищеварительного тракта (острое и соленое; маринады, соления, копчения, квашеные блюда).
- Для подавления секреции желудочного сока и снижения его активности применяют антациды (алмагель, фосфалюгель, маалокс и др.);
- Используют вяжущие и обволакивающие средства (висмута нитрат, викалин, крахмал);
- обезболивающие (анестезин, новокаин для приема внутрь);
- спазмолитики (но-шпа, платифиллин).
При 2 степени с выраженными симптомами и отсутствием эффекта от консервативной терапии может быть показана операция.
При параэзофагеальных и комбинированных хиатальных грыжах операции назначаются гораздо чаще, поскольку высок риск осложнений (желудочных кровотечений, ущемлений). В ходе операции осуществляют частичное ушивание пищеводного отверстия и фиксируют дно и тело желудка на брюшной стенке.
Как диагностика, так и выбор способа лечения хиатальной грыжи должны проводиться только врачом. При появлении типичных жалоб не нужно пытаться решить проблему самостоятельно, обратитесь сначала к терапевту или гастроэнтерологу, которые проведут первичное обследование и направят к хирургу. Помните, что своевременно поставленный диагноз делает лечение намного эффективнее и снижает вероятность назначения операции.
источник
Грыжа пищеводного отверстия диафрагмы (хиатальная грыжа). Причины, симптомы, диагностика и лечение патологии
Грыжа пищеводного отверстия диафрагмы представляет собой мешкообразное выпячивание верхней части желудка (кардии или дна) в грудную полость через патологически расширенное пищеводное отверстие диафрагмы. Такие грыжи составляют по данным различных авторов от 2 до 5% от всех диагностируемых грыж. По классификации они относятся к внутренним грыжам, то есть к тем, грыжевой мешок которых выступает в одну из полостей организма.
Клинически грыжи пищеводного отверстия диафрагмы проявляются достаточно ярко. Больные в большинстве своем предъявляют жалобы на частую и стойкую изжогу, реже на боли в грудной клетке, затруднение дыхания и обильную отрыжку. Постановка диагноза, как правило, не вызывает затруднений и осуществляется на основании рентгеноскопии с барием или фиброгастроскопии.
Важно отметить, что данное заболевание является достаточно опасным. При остром возникновении грыжи она чревата развитием прободения желудка в заднее средостение, которое часто приводит к летальному исходу, даже, несмотря на своевременное и полноценное лечение. Формирование подобных грыж на протяжении длительного времени не менее опасно, поскольку в значительной мере способствует раковому перерождению слизистой оболочки нижнего отдела пищевода.
Определенно радует тот факт, что при современном уровне развития медицины лечение данной патологии до этапа формирования критических осложнений является высокоэффективным при условии сознательного отношения пациента к рекомендациям врача.
В подавляющем большинстве случаев хиатальные грыжи формируются к 30 — 40 годам. Значительно реже они диагностируются у пациентов более раннего возраста. В таких случаях обычно говорят о врожденной предрасположенности к подобному заболеванию, проявляющейся в слабости нижнего пищеводного сфинктера. Таким образом, выходит, что образ жизни определяет вероятность появления подобных грыж.
Двумя основными причинами, обуславливающими развитие грыжи пищеводного отверстия диафрагмы, являются повышение давления в брюшной полости и снижение тонуса нижнего пищеводного сфинктера.
Повышению давления в брюшной полости способствует:
Ослаблению тонуса нижнего пищеводного сфинктера способствует:
- курение;
- злоупотребление напитками, содержащими кофеин;
- систематическое употребление спазмолитических лекарственных препаратов (папаверин, дротаверин, мебеверин и др.);
- повреждение диафрагмального нерва (травма, рассечение при операции, инсульт головного мозга) и др.
Основной классификацией грыж пищеводного отверстия диафрагмы считается классификация, основанная на отношении органов брюшной полости к грыжевым воротам.
Грыжи пищеводного отверстия диафрагмы подразделяются на:
- скользящие (аксиальные);
- параэзофагеальные;
- короткий пищевод.
Данные грыжи составляют большинство грыж пищеводного отверстия диафрагмы. Их отличительной особенностью является то, что кардиальный отдел желудка (место перехода пищевода в желудок) проникает вверх в заднее средостение грудной клетки через пищеводное отверстие диафрагмы. При этом сглаживается или полностью исчезает угол Гиса (складка Губарева) – анатомическое образование которое препятствует обратному забросу пищи из желудка в пищевод. Ущемления таких грыж, как правило, не происходит, поскольку ослабленный нижний пищеводный сфинктер не способен оказать необходимого для этого давления.
Скользящие грыжи, в свою очередь, подразделяются на:
Большинство скользящих грыж являются нефиксированными. Это значит, что они свободно перемещаются в грудную полость и обратно в зависимости от положения тела пациента и его занятия. При горизонтальном положении тела они находятся в грудной клетке, а при принятии вертикального положения возвращаются в брюшную полость. При видах деятельности, совмещенных с повышением внутрибрюшного давления, грыжа появляется, а при снижении внутрибрюшного давления она исчезает. Фиксированные грыжи не способны возвращаться в брюшную полость из-за гигантских размеров или сформированных из-за хронических воспалительных процессов спаек с окружающими тканями.
При параэзофагеальных грыжах пищеводного отверстия диафрагмы в грыжевые ворота проникает не кардиальный отдел желудка, а, например, его дно, другой орган или сальник. Таким образом, пищевод остается на своем анатомически правильном месте, однако рядом с ним находится часть другого органа. Как правило, такие грыжи являются ущемленными, поскольку диаметр пищеводного отверстия диафрагмы обычно не способен увеличиваться настолько, чтобы не оказывать чрезмерного давления на находящиеся в нем анатомические образования. Через пищевод в данном случае перестает поступать пища в желудок. Кроме того, в нем, а также во втором ущемленном органе, развиваются нарушения кровообращения, способные привести к их некрозу (омертвению).
Короткий пищевод является, как правило, врожденной аномалией развития. При данной аномалии желудок с раннего детства развивается в полости грудой клетки. В редких случаях укорочение пищевода может быть вторичным, на фоне хронических воспалительных и рубцовых изменений его стенки (массивные хирургические операции, химические ожоги и др.). Нижний пищеводный сфинктер при данной аномалии также значительно ослаблен и расширен, поэтому она относится к грыжам пищеводного отверстия диафрагмы.
Помимо вышеприведенной классификации, ориентированной на отношение органов к грыжевым воротам, существует еще одна – эндоскопическая классификация. Ее особенностью является то, что она не характеризует саму грыжу, но описывает и упорядочивает повреждения слизистой оболочки пищевода, возникшие в результате ее основного осложнения – рефлюкс-эзофагита.
Существует следующая эндоскопическая классификация рефлюкс-эзофагита (Лос-Анджелес 1998):
- A — единичное повреждение слизистой оболочки пищевода диаметром ≤ 5 мм;
- B — единичное повреждение слизистой оболочки пищевода диаметром > 5 мм, без вовлечения соседних складок пищевода;
- C — множественные повреждения слизистой оболочки пищевода, распространяющиеся на несколько складок и покрывающие менее 75% окружности пищевода;
- D — множественные повреждения слизистой оболочки, покрывающие более 75% внутренней окружности пищевода.
Грыжа пищеводного отверстия диафрагмы, как правило, имеет ярко выраженную клиническую картину, основываясь на которой даже без дополнительных инструментальных исследований врач сможет предположить верный диагноз.
Различают 5 клинических форм грыжи пищеводного отверстия диафрагмы:
- диспепсическая (связанная с нарушением пищеварения);
- болевая;
- дисфагическая (связанная с нарушением проглатывания пищи);
- смешанная;
- бессимптомная.
В зависимости от преобладания тех или иных симптомов устанавливается клиническая форма заболевания.
Симптомы грыжи пищеводного отверстия диафрагмы
Особенности проявления
Механизм формирования симптома
Боль в загрудинной области
- встречаемость – 45 — 84%;
- жгучий характер;
- локализация в нижней трети грудины и области мечевидного отростка, реже загрудинно и в области одного из подреберий;
- усиление после еды, при наклонах и в горизонтальном положении.
- раздражение слизистой оболочки пищевода кислой средой желудочного сока;
- рефлекторный спазм пищевода;
- растяжение стенок пищевода;
- сдавление пищевода и другого органа, попавшего в грыжевые ворота (при фиксированных ущемленных грыжах);
- натяжение блуждающих нервов и др.
Приступы болей в области сердца, сердцебиение, головокружение вплоть до потери сознания
(эпифренальный синдром, синдром Бергмана)
- встречаемость – 10 — 11%;
- возникновение данного симптомокомплекса непосредственно после еды, в особенности при принятии горизонтального положения тела.
- растяжение или ущемление в грыжевых воротах веточек блуждающего нерва;
- раздражение слизистой оболочки пищевода приводит к рефлекторному влиянию на сердце.
- встречаемость – 47 — 64%;
- возникновение после еды, при наклонах вперед и в горизонтальном положении тела;
- у части больных изжога проявляется, преимущественно, в ночное время.
- ухудшение запирательной функции нижнего пищеводного сфинктера;
- сглаживание угла Гиса (складки Губарева);
- раздражение слизистой оболочки пищевода кислым желудочным соком или щелочным содержимым желчного пузыря (при сопутствующем дуоденогастральном рефлюксе).
- встречаемость – 19 — 51%;
- возникает после еды чаще в вертикальном положении тела;
- усугубляется при спешном проглатывании плохо пережеванной пищи;
- у большинства больных отрыжка приносит облегчение из-за уменьшения чувства распирания под ложечкой;
- у части больных за отрыжкой следует сильная изжога.
- повышение внутрижелудочного давления из-за формирования в желудке углекислого газа при нормальном пищеварении или сероводорода при гнилостных процессах;
- нарушение запирательной функции нижнего пищеводного сфинктера;
- сглаживание угла Гиса (складки Губарева), приводящее к свободному выходу газов желудка в пищевод и др.
(пищевыми массами)
- встречаемость – 26%;
- отмечается после еды при наклонах вперед или при принятии горизонтального положения тела;
- чаще не сопровождается тошнотой;
- при высокой кислотности желудочного сока после срыгивания может временно появиться першение в горле, кашель и осиплость голоса.
- ослабление тонуса нижнего пищеводного сфинктера;
- сглаживание угла Гиса (складки Губарева);
- высокое давление в полости желудка из-за переедания, пилороспазма/пилоростеноза (спазм/сужение места перехода желудка в двенадцатиперстную кишку) и др.
(нарушение проглатывания пищи)
- встречаемость – 14 — 31%;
- отмечается, преимущественно, при параэзофагеальных грыжах;
- усиление при торопливом потреблении пищи и волнениях.
- рефлекторный спазм мускулатуры пищевода в ответ на раздражение его слизистой оболочки кислым содержимым желудка.
Бледность кожных покровов
- встречаемость – 9 — 66%;
- чаще данные кровотечения длительное время остаются незамеченными.
- кровотечения из эрозий пищевода или желудка;
- хроническое мелкоточечное кровотечение посредством просачивания крови через воспаленные участки слизистой оболочки (диапедез).
Диагностика грыжи пищеводного отверстия диафрагмы основывается, преимущественно, на инструментальных методах исследования, таких как рентгенография и рентгеноскопия, фиброэзофагогастродуоденоскопия (ФЭГДС), 24-х часовая рН-метрия, манометрия пищевода, реже сцинтиграфия и ультразвуковое исследование (УЗИ).
Инструментальные исследования при грыже пищеводного отверстия диафрагмы
Исследование
Цель исследования
Метод проведения исследования
Рентгенологические методы диагностики
(простая и контрастная рентгенография и рентгеноскопия)
- первичное выявление хиатальных грыж;
- дифференциальная диагностика с другими заболеваниями органов грудной клетки.
Исследование производится натощак в вертикальном положении тела. Сначала производится объемный снимок грудной клетки и брюшной полости, на котором изучаются особенности тени пищевода и желудка, определяются патологии смежных органов и анатомических образований. Затем пациента просят сделать несколько глотков контрастного вещества (сульфата бария), для того чтобы путем рентгеноскопии (динамического рентгенологического исследования) проследить его прохождение по пищеводу. В завершении метода пациент выпивает дополнительное, гораздо большее, чем в начале количество контраста, принимает горизонтальное положение, после чего производится рентгеноскопия или рентгенография области желудка. Задачей рентгенолога в данном случае является диагностика непосредственно самой грыжи пищеводного отверстия диафрагмы.
Фиброэзофаго-гастродуоденоскопия
- эндоскопическая оценка повреждения пищевода при хиатальной грыже;
- забор биопсии (участка ткани из подозрительных участков слизистой пищевода) для гистологического исследования.
Исследование производится натощак. Пациент принимает горизонтальное положение на левом боку. При выраженном рвотном рефлексе предварительно производят орошение ротоглотки обезболивающим веществом для его уменьшения. Затем через ротовую полость в полость пищевода, а затем желудка и двенадцатиперстной кишки медленно вводится тонкий наконечник фиброгастроскопа, соединенный на другом конце с окуляром или монитором компьютера. Посредством системы рычажков врач направляет наконечник аппарата со встроенной камерой в нужную сторону. Тем временем на мониторе отображается слизистая оболочка тех полостных органов, в которых в данный момент находится конец гибкой части фиброгастроскопа. Помимо визуального исследования слизистых при необходимости врач может осуществлять забор небольших фрагментов ткани для гистологического исследования, а также производить небольшие операции, такие как накладывание клипс или колец на источники внутриполостных кровотечений.
24-х часовая рН-метрия
Перед началом исследования пациент должен не питаться, как минимум, несколько часов. Перед использованием датчики аппарата каждый раз стерилизуются и калибруются. Пациент находится произвольно в вертикальном или горизонтальном положении тела. Через один из носовых ходов в пищевод вводится тонкий изолированный провод с миниатюрными датчиками на всем протяжении. По достижении желудка внешний конец провода, подключенный к аппарату, фиксируется к коже для предотвращения смещения. Затем на протяжении суток с заданной частотой датчики аппарата измеряют и фиксируют значения кислотности в желудке и всех отделах пищевода. Пациент при этом ведет привычный для него образ жизни и питается соответственно привычного рациона. После окончания суток данные аппарата переносятся на компьютер, а врач, основываясь на данной информации, устанавливает степень выраженности гастроэзофагеального рефлюкса, связанного с грыжей пищеводного отверстия диафрагмы.
Манометрия пищевода
(эзофагоманометрия)
- определение нарушений тонуса нижнего пищеводного сфинктера;
- диагностика нарушений перистальтики пищевода.
Перед исследованием пациенту рекомендуется несколько часов не принимать пищу. Через носовой ход или ротовую полость на все протяжение пищевода вводится гибкий, тонкий шланг. Внутри него находится 4, 8, 16 или 32 тонких капилляров, каждый из которых одним концом открывается в полость пищевода на определенном уровне, а другим соединяется с высокочувствительным тонометром. По каждому из капилляров с фиксированной скоростью подается жидкость, которая создает в нем постоянное давление. Когда же данный шланг находится в пищеводе, то в различных его отделах на него оказывается давление, которое по капиллярам передается на манометр. Чем больше капилляров в шланге, тем точнее удается локализовать области повышенного или пониженного давления в пищеводе. Методика проведения исследования подразумевает измерение давления в различных отделах пищевода в покое, при совершении глотательных движений и при антиперистальтических (обратных) сокращениях пищевода.
Динамическая сцинтиграфия пищевода и желудка
- определение особенностей прохождения пищи по верхнему отделу желудочно-кишечного тракта;
- изучение патологии перистальтических движений пищевода и желудка.
Перед проведением исследования необходимо воздерживаться от приема пищи, как минимум, 6 часов. Перед его началом пациент помещается в гамма-камеру, после чего его просят употребить небольшое количество полужидкой пищи, содержащей меченый радиофармпрепарат. По мере продвижения данного препарата по верхнему отделу желудочно-кишечного тракта его концентрации в различных сегментах будут изменяться, что непременно отразится на результатах сцинтиграфии посредством изменения интенсивности получаемого от радиофармпрепарата сигнала.
Ультразвуковое исследование органов грудной клетки и брюшной полости
Исследование рекомендуется проводить утром натощак. Положение пациента чаще лежа на спине, однако, при определенных обстоятельствах, более показательным будет вертикальное положение тела. К исследуемому участку прикладывается излучатель ультразвуковых волн, который одновременно улавливает отраженные от внутренних анатомических структур волны. Для уменьшения помех на кожу наносят специальный гель. По окончании исследования врач на отдельном документе описывает ход процедуры и выносит заключение.
Лечение грыжи пищеводного отверстия диафрагмы является комплексным. Несмотря на достаточно значительный прогресс медицины в борьбе с данным заболеванием, ее успешность по-прежнему во многом зависит от сознательности самого пациента.
Лечение грыжи пищеводного отверстия диафрагмы подразумевает:
- коррекцию стиля жизни;
- медикаментозное лечение;
- хирургическое лечение.
Коррекция стиля жизни, направленная на лечение грыжи пищеводного отверстия диафрагмы (хиатальной грыжи)
Применение подобного подхода к лечению рекомендуется всем пациентам, у которых наблюдаются основные симптомы хиатальной грыжи (отрыжка и изжога) в любой степени выраженности. Основой такой терапии является создание условий, при которых пищеводная грыжа перестает прогрессировать, а ее симптомы регрессируют.
Поведенческая терапия грыжи пищеводного отверстия диафрагмы подразумевает:
- рациональное питание, избегание переедания;
- вертикальное положение тела на протяжении 2 часов после еды;
- полусидячее положение тела во время сна;
- избегание употребления пищевых продуктов, усиливающих гастроэзофагеальный рефлюкс (специи, мята, цитрусовые, томат, лук, чеснок, алкоголь, шоколад, жирная пища, кофе);
- динамический образ жизни (избегание ожирения);
- избегание табакокурения;
- избегание запоров и вздутия живота;
- избегание приема медикаментов, усиливающих гастроэзофагеальный рефлюкс.
Медикаментами, усиливающими гастроэзофагеальный рефлюкс, являются:
- антихолинергические препараты (ипратропия бромид, атропин, скополамин и др.);
- метилксантины (кофеин, теофиллин, теобромин и др.);
- нитраты (нитроглицерин, изосорбида мононитрат, изосорбида динитрат);
- бензодиазепины (диазепам, феназепам, клоназепам и др.);
- опиоиды (морфин, фентанил, промедол и др.).
Согласно международным протоколам по такому заболеванию как грыжа пищеводного отверстия диафрагмы существуют четкие показания, определяющие то, каким способом пациенту следует осуществлять лечение – амбулаторным или стационарным. Если госпитализация (стационарное лечение) не показано, то лечение должно проводиться амбулаторно (на дому или в поликлинике под руководством семейного врача).
Существуют следующие показания к стационарному лечению грыжи пищеводного отверстия диафрагмы:
- осложнения хиатальной грыжи (сужение пищевода, пищевод Барретта, пищеводные язвы, рак пищевода, верхнее желудочно-кишечное кровотечение, перфорация пищевода и др.);
- заболевания, ассоциированные с хиатальной грыжей (неконтролируемая бронхиальная астма, связанная с желудочно-пищеводным рефлюксом, загрудинные боли);
- необходимость хирургического или эндоскопического лечения хиатальной грыжи.
Пищевод Барретта – замещение плоского эпителия терминального отдела пищевода на цилиндрический эпителий, характерный для желудка. Данное осложнение хиатальной грыжи и желудочно-пищеводного рефлюкса рассматривается как предраковое состояние, требующее более тщательного наблюдения в динамике.
Медикаментозное лечение хиатальной грыжи направлено на уменьшение частоты гастроэзофагеального рефлюкса и снижение его агрессивности посредством снижения кислотности желудочного сока.
Препараты, применяющиеся для лечения хиатальной грыжи
Механизм действия
Представители
Эффективность
Ингибиторы протонного насоса
- блокирование электролитного насоса париетальных клеток желудка, обуславливающего закисление желудочного сока.
- омепразол;
- лансопразол;
- пантопразол;
- эзомепразол;
- рабепразол и др.
- высокая;
- возможно развитие резистентности (сопротивляемости) к определенным представителям данной группы.
Блокаторы Н2-гистаминовых рецепторов
- блокирование Н2-гистаминовых рецепторов париетальных клеток желудка, приводящее к снижению продукции ими соляной кислоты и увеличению продукции защищающей желудочную стенку слизи.
- ранитидин;
- фамотидин;
- низатидин;
- роксатидин и др.
- высокая;
- при длительном приеме и последующей резкой отмене вероятен синдром рикошета – временное усиление кислотности желудочного сока выше изначального уровня.
- обволакивание слизистой оболочки желудка с целью защиты ее от агрессивных факторов желудочного сока.
- алмагель;
- маалокс;
- ренни;
- фосфалюгель и др.
- выраженный, однако кратковременный эффект (до 90 минут)
Цитопротекторы
- повышение устойчивости париетальных клеток желудка к внешним и внутренним разрушающим факторам (соляная кислота, бактерии, кислородное голодание и др.).
- висмута трикалия дицитрат (де-нол);
- сукральфат;
- мизопростол и др.
- умеренная.
Прокинетики
- блокирование периферических дофаминовых рецепторов приводит к усилению перистальтических движений желудочно-кишечного тракта, повышению тонуса нижнего пищеводного сфинктера и снижению чувствительности рвотных рецепторов.
- метоклопрамид;
- домперидон;
- цизаприд и др.
- высокая;
- превышение дозы чревато развитием серьезных побочных эффектов, таких как спазм челюстных мышц, судороги, сонливость вплоть до летаргии (крайняя степень вялости).
Хирургическое лечение грыжи пищеводного отверстия диафрагмы (хиатальной грыжи) (когда необходима операция?)
Хирургическое лечение грыжи пищеводного отверстия диафрагмы осуществляется как традиционным, так и лапароскопическим методом. Традиционный метод подразумевает открытую хирургическую операцию. Лапароскопический метод подразумевает восстановление барьерной функции кардиального отдела желудка посредством доступа через пищевод с использованием гибкого фиброгастроскопа.
Показаниями к проведению хирургического лечения хиатальной грыжи являются:
- выраженные клинические проявления заболевания (сильная боль, изжога и др.);
- низкая эффективность медикаментозного лечения в совокупности с диетотерапией;
- развитие гастроэзофагеального рефлюкса с клинической картиной стенокардии;
- выраженные осложнения со стороны пищевода (кровотечения, критическое сужение просвета, нарушения глотания, пищевод Барретта и др.);
- выраженные осложнения со стороны дыхательной системы (рефлюкс ассоциированная бронхиальная астма, частые аспирационные пневмонии(воспаления легких, связанные с попаданием пищи из пищевода в бронхи при рефлюксе)).
Основной целью лечения хиатальных грыж является ликвидация грыжевых ворот. При этом у пациента восстанавливается запирательная функция кардиального отдела желудка как для воздуха, так и для пищевых масс. Однако при необходимости искусственного опорожнения желудка данная возможность сохраняется в полной мере.
На современном этапе наиболее практикующейся лапаротомической (открытой) операцией по устранению хиатальной грыжи считается фундопликация по Ниссену. Ее суть заключается в том, что дном желудка (верхней его частью) окутывают нижний отдел пищевода, что создает новую структуру, выполняющую функцию ослабленного до этого нижнего пищеводного сфинктера. С момента внедрения данной операционной техники в нее было внесено множество корректировок, направленных на снижение вероятности послеоперационных осложнений.
С начала 90-х годов прошлого века активно внедряется в практику эндоскопическая фундопликация, позволяющая наименее травматично (через несколько проколов в брюшной стенке) добиться излечения грыжи пищеводного отверстия диафрагмы. Тем не менее, несмотря на все преимущества данного метода, область его применения более узка, чем при открытой лапаротомической операции.
Абсолютными противопоказаниями к лапароскопической (эндоскопической) фундопликации являются:
- сердечная недостаточность 2 — 3 степени;
- дыхательная недостаточность 2 — 3 степени;
- серьезные нарушения свертываемости крови;
- беременность;
- портальная гипертензия (повышение артериального давления в системе портальной вены, например, при циррозе печени);
- укорочение пищевода 2 степени.
Диета при грыже пищеводного отверстия диафрагмы по степени эффективности сопоставима с медикаментозным лечением, поэтому относиться к ней стоит с повышенным вниманием.
Основополагающими положениями диеты при хиатальной грыже являются:
- механически щадящая пища (тщательно измельченная или прожеванная);
- избегание продуктов, усиливающих кислотность желудочного сока;
- избегание продуктов, вызывающих вздутие кишечника и запоры;
- дробное питание небольшими порциями (до 5 — 6 раз в сутки);
- последний прием пищи за 3 — 4 часа до отхода ко сну.
Пациенты с грыжей пищеводного отверстия диафрагмы и типичными симптомами (изжога и срыгивание желудочным соком), с хорошим ответом на медикаментозное лечение и без сопутствующих осложнений не требуют регулярного наблюдения.
Пациентам с многолетней грыжей пищеводного отверстия диафрагмы, признаками осложнений и слабой реакцией на медикаментозную терапию рекомендуется прохождение ФЭГДС один раз в два года. При первых признаках осложнений рекомендуется немедленное обращение к гастроэнтерологу и проведение необходимых дополнительных исследований.
Пациентам с гистологически подтвержденным пищеводом Барретта без дисплазии (изменения типичного состояния цилиндрического эпителия) рекомендуется прохождение ФЭГДС один раз в год. В случае пищевода Барретта с дисплазией ФЭГДС рекомендуется не реже одного раза в 6 месяцев в связи с высокими рисками ракового перерождения.
Профилактика грыжи пищеводного отверстия диафрагмы подразделяется на первичную и вторичную. Первичная профилактика предусматривает ряд мер, направленных на предотвращение формирования такой грыжи у здорового человека. Вторичная профилактика направлена на предотвращение осложнений уже сформировавшейся хиатальной грыжи.
К мерам первичной профилактики хиатальной грыжи относят:
- избегание переедания, в особенности перед сном;
- поддержание оптимальной массы тела (индекс массы тела от 18,5 до 25 кг/м2);
- избегание употребления алкоголя и табакокурения;
- оптимальное (без злоупотребления) использование препаратов, снижающих тонус нижнего пищеводного сфинктера.
К мерам вторичной профилактики хиатальной грыжи относят:
- адекватное наблюдение за пациентами с грыжей пищеводного отверстия диафрагмы;
- своевременное лечение осложнений хиатальной грыжи.
В подавляющем большинстве случаев прогноз грыжи пищеводного отверстия диафрагмы является благоприятным. В 5 — 10% случаев развивается пищевод Барретта. Среди пациентов с пищеводом Барретта у 1 — 3% формируется аденокарцинома пищевода (злокачественная опухоль).
Хиатальная грыжа называется фиксированной, когда она не в состоянии вернуться обратно в брюшную полость, а желудок при этом не в состоянии занять физиологическое положение. К основным ее особенностям относится значительно более выраженный болевой синдром, а также частичная или полная непроходимость пищевого комка из пищевода в желудок.
Фиксирование хиатальной грыжи происходит обычно при ее ущемлении, за исключением редких случаев, когда при аксиальной грыже формируются многочисленные спайки. Ущемление грыжи пищеводного отверстия диафрагмы происходит, как правило, когда она является параэзофагеальной (когда в грыжевых воротах находится одновременно пищевод и дно желудка). Степень давления, оказываемого на ткани органов, попавших в грыжевые ворота, оказывается высокой. Это приводит, во-первых, к непроходимости пищевода, и, во-вторых, к острым нарушениям кровоснабжения как желудка, так и пищевода.
Клинически фиксированная грыжа пищеводного отверстия проявляется, в первую очередь, резкой болезненностью в эпигастрии и за грудиной, выраженность которой постепенно усиливается в связи с нарастанием кислородного голодания ущемленных тканей. Кроме того, в подавляющем большинстве случаев отмечается частичная или полная непроходимость пищевода. Иногда ущемление стволов или ветвей блуждающего нерва может приводить к избыточному слюноотделению.
Фиксированная параэзофагеальная грыжа пищеводного отверстия диафрагмы возникает, как правило, одномоментно, а момент ее формирования пациент четко связывает с появлением характерных болей. Локализация болей часто наталкивает пациентов на мысль об острой сердечной патологии, в связи с чем они обычно незамедлительно обращаются за медицинской помощью. Однако после исключения сердечной патологии настолько высокая интенсивность болевого синдрома может указывать лишь на небольшое число заболеваний, одним из которых является ущемленная грыжа пищеводного отверстия диафрагмы. Отсрочки в диагностике и лечении данной патологии чреваты серьезными осложнениями, вплоть до инвалидности и даже летального исхода.
Осложнения грыж пищеводного отверстия диафрагмы напрямую зависят от их типа (скользящие или параэзофагеальные).
Различают следующие осложнения скользящих (аксиальных) грыж пищеводного отверстия диафрагмы:
- рефлюкс-эзофагит;
- пищевод Барретта;
- рак пищевода;
- аспирационная пневмония;
- ассоциированная с рефлюксом бронхиальная астма;
- ахалазия кардии (непроходимость нижнего отдела пищевода) и др.
Рефлюкс-эзофагитом называется воспаление слизистой оболочки терминального отдела пищевода, возникающее из-за заброса содержимого желудка в пищевод. Агрессивным фактором в данном случае выступает кислая или щелочная (при сопутствующем дуоденогастральном рефлюксе) среда желудка. В результате такого воспаления формируются язвы слизистой оболочки пищевода.
Пищеводом Барретта называется патологическое перестроение (дисплазия) плоского эпителия пищевода в цилиндрический эпителий, характерный для желудка. Происходит данное перестроение в определенном проценте случаев при длительном течении рефлюкс-эзофагита. Данное осложнение характеризуется как предраковое состояние, требующее более тщательного последующего наблюдения.
Рак пищевода является злокачественным опухолевым образованием данного органа, развивающимся в большинстве случаев вследствие длительного хронического течения рефлюкс-эзофагита и пищевода Барретта.
Аспирационная пневмония представляет собой воспаление легких, развивающееся в результате патологического заброса содержимого желудка в дыхательные пути. Наиболее часто такое явление отмечается при рвоте в бессознательном состоянии, у пациентов с нарушением функций пищевода после перенесенного инсульта, а также при выраженном гастроэзофагеальном рефлюксе.
Ассоциированная с рефлюксом бронхиальная астма является тяжелым заболеванием дыхательной системы. Ее тяжесть определяется тем, что приступы одышки провоцируются попаданием содержимого желудка в гортань. Учитывая то, что количество таких забросов на протяжении суток может исчисляться десятками, то контролировать подобную астму медикаментозно становится практически невозможным.
Ахалазия кардии (ахалазия кардиального отдела пищевода) представляет собой тяжелое осложнение длительного течения рефлюкс-эзофагита, в результате которого стенки нижнего отдела пищевода подвергаются рубцовым изменениям, а его просвет значительно суживается. В результате, пищевые массы крайне тяжело проникают в желудок, а основная их часть длительное время находится в пищеводе, из-за чего последний существенно расширяется, сдавливая остальные органы грудной клетки. А в его просвете тем временем протекают процессы гниения и брожения застойных пищевых масс, из-за которых происходит дальнейшее разрушение стенок пищевода.
Различают следующие осложнения параэзофагеальных грыж пищеводного отверстия диафрагмы:
- ахалазия кардии;
- некроз, нагноение или перфорация органов, ущемленных в грыжевых воротах.
Ахалазия кардии при параэзофагеальных грыжах отличается по механизму возникновения. В отличие от скользящих грыж пищеводного отверстия диафрагмы, она развивается одномоментно в момент ущемления грыжи. При этом происходит частичное или полное перекрытие просвета пищевода. В связи с тем, что пищевод изначально был практически неизмененным, резкое его переполнение вызывает сильные боли и дискомфорт за грудиной, который редко встречается при заболеваниях других органов.
Некроз, нагноение или перфорация органов, ущемленных в грыжевых воротах, считается наиболее тяжелым осложнением параэзофагеальных грыж пищеводного отверстия диафрагмы. Подобные осложнения развиваются при выраженных нарушениях циркуляции крови в ущемленных тканях. Отсрочки в диагностике и лечении данных осложнений чреваты развитием гнойного воспаления брюшной и плевральной полости. Гнойные осложнения, в свою очередь, с высокой вероятностью приведут к инвалидности или даже летальному исходу.
Особых клинических исследований, которые бы объективно подтверждали или опровергали эффективность гимнастических или любых других упражнений в немедикаментозной терапии грыжи пищеводного отверстия диафрагмы, проведено не было. Поэтому однозначного ответа на данный вопрос на сегодняшний день не может дать никто.
Тем не менее, основываясь на известной информации относительно патогенеза данного заболевания, с высокой вероятностью можно заключить, что упражнений, целенаправленно укрепляющих пищеводное отверстие диафрагмы, не существует. Категоричность данного высказывания основывается на том, что укрепление диафрагмальной мышцы возможно лишь путем оказания сопротивления дыханию, а данный процесс обязательно сопровождается повышением внутрибрюшного давления. Повышение же внутрибрюшного давления является основным фактором, провоцирующим увеличение грыж диафрагмального отверстия пищевода. Таким образом, совершая дыхательные упражнения, в особенности в горизонтальном положении тела, вместо положительного результата будет происходить увеличение грыжевых ворот и учащение эпизодов гастроэзофагеального рефлюкса.
Тем не менее, отказываться от физических упражнений по этой причине совсем не следует, поскольку ожирение также способствует повышению внутрибрюшного давления и, в конечном итоге, также приводит к усугублению хиатальной грыжи. Оптимальным решением в данной ситуации будет ежедневное выполнение любых динамических (не силовых) упражнений, направленных на увеличение выносливости, и, как следствие, на укрепление мышц всего тела, в том числе и диафрагмы. Вдобавок к данным упражнениям рекомендуется соблюдение всех поведенческих мероприятий, направленных на уменьшение клинических проявлений хиатальной грыжи.
Поскольку грыжа пищеводного отверстия диафрагмы является достаточной серьезным и уже сформировавшимся пластическим дефектом строения пищевода и желудка, то повлиять на него народными методами лечения не представляется возможным. Тем не менее, определенными народными средствами вполне можно снизить частоту и интенсивность гастроэзофагеального рефлюкса, а также в некоторой мере поспособствовать борьбе с осложнениями данного заболевания.
При подборе лекарственных растений для лечения проявлений хиатальной грыжи важно выбирать те из них, которые способны купировать воспалительный процесс, уменьшить кислотность желудочного сока, стимулировать перистальтическую активность желудочно-кишечного тракта и уменьшать газообразование в кишечнике. К сожалению, лекарственных средств, обладающих одновременно всеми вышеперечисленными эффектами, крайне мало. Более того, большинство лекарственных трав оказывают взаимно противоположные эффекты, например, снижают кислотность желудочного сока и уменьшают тонус нижнего пищеводного сфинктера. Поэтому подбор правильной комбинации трав для лечения данного заболевания является сложной задачей. При ошибке в их выборе вероятность навредить, как правило, значительно выше, чем потенциальная польза.
К наиболее безопасным вариантам трав относится:
- календула;
- полевая ромашка;
- фенхель;
- мать-и-мачеха;
- каланхоэ и др.
Важно помнить, что главным принципом лечения травами является принцип «не навреди». Поэтому использовать рекомендуется лишь слабо концентрированные настои и отвары.
Резюмируя вышесказанное, следует запомнить, что лечение проявлений хиатальной грыжи народными средствами является малоэффективным и часто чревато осложнениями со стороны желудочно-кишечного тракта и других систем организма. Поэтому настоятельно рекомендуется к такому лечению не прибегать, в особенности учитывая, что медикаментозное лечение не стоит больших денег, а в совокупности с упомянутой в статье диетой и соблюдением рекомендаций относительно изменения образа жизни, такое лечение продемонстрирует более чем достойные результаты.
источник
Хиатальная грыжа или грыжа пищеводного отверстия диафрагмы (ГПОД) − патологическое изменение, которое обусловлено проникновением отделов желудка сквозь диафрагмальное отверстие пищевода в грудную область. Данный процесс носит хронический характер с периодическими рецидивами, которые сопровождаются чувством дискомфорта (изжога, тошнота) и выраженным болевым синдромом, что в значительной степени влияет на качество жизни больного, а также при отсутствии лечения может спровоцировать серьезные осложнения.
Как показывает медицинская статистка, хиатальная грыжа сегодня занимает лидирующую позицию в числе прочих заболеваний ЖКТ. В основную группу риска входят женщины, что обусловлено их физиологическими особенностями, а также люди пожилого возраста.
Однако более чем у трети пациентов обнаружение данной патологии происходит совершенно случайно при плановом осмотре или при исследовании на подозрение иных заболеваний. Данная особенность заключается в том, что симптоматика недуга может долгое время никак не проявлять себя, а спустя время больной может почувствовать лишь некоторые проявления данной патологии, которые легко можно спутать с иными заболеваниями желудочно-кишечного тракта или сердца. При запущенных же формах клиническая картина может быть настолько явно выраженной, что в значительной степени затрудняет работу видоизмененных органов и требует незамедлительного лечения.
Грыжа пищеводного отверстия диафрагмы на рентгеновских снимках
В медицинской практике принято выделять несколько основных видов хиатальной грыжи.
Аксиальная или скользящая грыжа − самый распространенной вид данной патологии, охватывающий около 90% всех случаев ГПОД. Данный вид характерен тем, что желудок и пищевод находятся в анатомически правильном положении, однако некоторые отделы органов могут проскальзывать сквозь отверстие в диафрагме и реверсироваться в свое прежнее положение. Подобные изменения наблюдаются при изменении больным своего положения, например, когда пациент резко встает с постели.
Аксиальная хиатальная грыжа
Аксиальные грыжи, в свою очередь, можно разделить на нефиксированные и фиксированные. Главное отличие первого подтипа заключается в том, что такие грыжи могут самостоятельно вправляться, стоит только больному занять вертикальное положение, когда как второй подтип, в силу увеличенных размеров, чаще всего не способен возвращаться в нормальное положение самостоятельно, что способствует появлению различных спаек в грыжевом мешке.
Достаточно редкий вид грыжи – параэзофагеальная. Данный вид интересен тем, что у пациента верхние отделы желудка располагаются в анатомическим правильном положении, когда как дно органа пролабирует;
Рентгенограмма параэзофагеальной хиатальной грыжи
Комбинированный тип. Является совокупностью первых двух типов, с их характерными проявлениями.
Разделают и основные три степени тяжести данной патологии, которые принято различать, основываясь на общей величине пролабирования органов:
- 1 степень –пролабирует исключительно нижний отдел пищевода, когда как кардия и диафграма расположены на одном уровне. В подобных случаях желудок же больного прилежит к диафрагме;
- 2 степень –пролабирует уже часть желудка;
- 3 степень – терминальная, где выпячивается как дно, так и тело органа.
Степени хиатальной грыжи и сравнение с нормой
Важно! Выявление степени тяжести ГПОД происходит, ориентируясь на уровень попадания органа в грудную область, а также и от размеров грыжи.
Все указанные виды данной патологии имеют схожий друг с другой механизм развития, однако невозможно с точностью сказать, что послужило отправной точкой в ходе возникновения данного недуга. Предполагают, что в качестве причины может служить совокупность обстоятельств.
Этиологию ГПОД принято различать на врожденную и приобретенную.
Таблица. Основополагающие причины развития хиатальной грыжи.
| Приобретённая | Врождённая |
|---|---|
| Наличие воспалительного процесса у органов, которые находятся в непосредственной близости с диафрагмой | Возникновение грыжевых карманов у плода в пренатальный период. |
| Перенесенные травмы и оперативные вмешательства | Нарушение в развитии диафрагмы у эмбриона. |
| Сидячий образ жизни и ношение тугой неудобной одежды | |
| Наличие опухолей различного генеза | |
| Возрастные изменения | |
| Повышенное внутрибрюшное давление, при котором наблюдается существенная разница давлений в брюшной и грудной полости. Основными причинами могут быть: • Избыточный лишний вес; • Сильный кашель; • Вынашивание плода |
|
| Наличие слабой моторики кишечника, отсюда крепкий стул, а также наличие метеоризма | |
| Генетическая предрасположенность | |
| Патологические процессы, которые носят хронический характер, в таких органах, как: печень, и желудок |
Классификация врожденных хиатальных грыж
Справка! В некоторых случаях у пациента выявлена совокупность причин развития ГПОД, которые доказывают смешанную этиологию недуга. Она является как врожденной, так и приобретенной.
ГПОД – достаточно серьезная и коварная патология, зачастую не имеющая выраженных симптомов. Однако, если быть более внимательным к первичным проявлениям заболевания, то можно предотвратить развитие недуга уже на его начальной стадии.
Так, при начальной стадии скользящей грыжи, больными чаще всего отмечены следующие симптомы:
- наличие изжоги после приема пищи, которая в динамике становится все более частой;
- икота и отрыжка с характерным кислым привкусом;
- частый метеоризм и кишечные колики;
- наличие болевого синдрома, который распространяется в область сердца и грудину;
- ноющие боли в эпигастральной области, зачастую при длительном пребывании больного в согнутом положении.
Если таковые симптомы были упущены и не было оказано своевременного лечения, то заболевание переходит во вторую стадию, для которой характерно следующее:
- выраженный болевой синдром в области живота, который достигает пика своей интенсивности, когда пациент совершает наклоны вперед или ложится на спину;
- наличие постоянной отрыжки, которая не зависит от приема пищи;
- частые приступы тошноты и трудности при глотании;
- сильная острая боль в груди, которую легко можно спутать с приступом стенокардии.
Сильная острая боль в груди — симптом второй степени хиатальной грыжи
Как правило, своей терминальной стадии скользящая грыжа редко достигает, поскольку на второй стадии, в силу сильных болей и общего недомогания, больным оказывается медицинская помощь. Однако если этого не происходит, то заключительным этапом развития патологического процесса являются ущемления части грыжи и некроз тканей.
Заключительным этапом развития хиатальной грыжи может стать ущемления её части и некроз тканей
Если говорить о более редком виде грыжи, как о параэзофагеальном, то у больного также отмечаются специфические симптомы:
- болевой синдром после каждого приема пищи, достигающий своего пика при наклонах туловища больного вперед;
- наличие частых отрыжек, изжоги и приступов тошноты;
- отдышка и присутствие цианоза (посинения кожных покровов), обусловленные давлением новообразования на легкие;
- сильные приступы тахикардии, обусловленные сдавливанием сердца при новообразованиях больших размеров.
Сильные приступы тахикардии наблюдаются при параэзофагеальной хиатальной грыже
Если идет речь о комбинированной грыже, то симптоматика данного вида патологии является совокупностью всех вышеперечисленных признаков.
Грамотность лечения во многом зависит от постановки правильного диагноза.
Задачами врача-диагноста для выявления данной патологии, ее вида и степени тяжести являетются выполнение следующих мероприятий:
-
сбор анамнеза на основании первичного осмотра и жалоб пациента;
Анализ кала на скрытую кровь
Что же касается лечения, то онодолжно подбираться исключительно опытным специалистом и опираться, в первую очередь, на общую клиническую картину заболевания, выраженность тех или иных симптомов, степень тяжести недуга.
В медицинской практике существуют два направления лечения: консервативный метод и радикальный, где первый основан на применении лечебных препаратов и сопутствующей восстановительной диеты и образа жизни, когда как второй – исключительно на хирургическом вмешательстве.
Консервативное и хирургическое лечение
Так, на начальной стадии развития заболевания и отсутствии выраженных симптомов, зачастую можно обойтись следующими способами лечения:
-
специальной лечебной диетой, в рамках которой рекомендуется полное исключение из своего рациона соленой, острой и жареной пищи, которая дополнительно раздражает слизистые стенки пищевода. Подобное диетическое питание должно быть дробным, а потребляемые продукты должны быть измельчены до кашеобразного состояния, что позволит облегчить работу желудка и снизить нагрузку на желудочно-кишечный тракт.
Справка! В тех случаях, когда одной из причин развития грыжи у больного служит длительный кашель, то необходим прием противокашлевых средств и сопутствующее лечение первопричины кашлевого синдрома.
В более запущенных случаях, которые могут привести к возникновению различных осложнений, или же при отсутствии должного эффекта в рамках медикаментозного лечения больного, показано хирургическое вмешательство.
Хирургия хиатальной грыжи
Как показывает практика, операции назначают больным, у которых наблюдаются комбинированная и параэзофагеальная грыжи. Данный факт обусловлен тем, что при наличии именно таких видов заболевания проявляются осложнения. Основная суть оперативного метода заключается в ушивании отверстия диафрагмы, что в дальнейшем исключает возможность проскальзывания через нее органов, а также фиксации желудка к брюшной стенке.
В силу того, что данное заболевания зачастую протекает бессимптомно, оказание квалифицированной медицинской помощи не происходит вовремя, а из-за этого и увеличивается риск развития возможных осложнений, среди которых:
- наличие внутренних кровотечений, которые способствуют развитию анемии у больного;
- ущемление грыжи;
- перфорация пищевода;
- рубцовые изменения в пищеводе;
- развитие язвенной болезни и рефлюкс-эзофагита;
- некроз тканей.
Изменение цвета хиатальной грыжи вплоть до некроза
Необходимо отметить, что осложнения также могут присутствовать и после хирургических вмешательств. Обычно они выражены в случаях рецидива грыжи у пациента, патологическом увеличении области желудка и пищевода.
Профилактика данного недуга позволит ускорить процесс реабилитации больного, а также свести к минимуму возникновения рецидива и обнаружения у пациента такого заболевания.
Подобные профилактические меры направлены на корректировку образа жизни и питания пациента, среди которых:
- поддержание режима сна и отдыха. Наилучшим вариантом будет оборудование места для сна так, чтобы его изголовье было приподнято;
- соблюдение специальной лечебной диеты. Полный отказ от жирной и соленой пищи, сладостей и копченостей, сокращения в своем рационе хлебобулочных изделий и бобовых;
- употребление достаточного количества воды, а также полный отказ от кофе и алкогольных напитков;
- сокращение физических нагрузок. Показана лечебная физкультура, направленная на укрепление мышц живота, а также лечебные массажи;
- отказ от тесной и некомфортной одежды. Необходимо делать выбор в пользу одежды свободного кроя;
- если имеется лишний вес, то необходимо избавиться от этих килограммов;
- профилактика и лечение сопутствующих заболеваний органов желудочно-кишечного тракта.
Стандартные цели лечения заболеваний желудочно-кишечного тракта
Важно! В случае обнаружения симптомов, которые будут свидетельствовать о том, что работа организма нарушена, необходимо не оттягивать с визитом к врачу, а как можно скорее обратиться за квалифицированной помощью, ведь своевременное её оказание является залогом скорейшего излечения и восстановления организма на начальной стадии развития заболевания.
Также необходимо помнить, что постановкой диагноза и выбором соответствующего комплекса лечебных мероприятий должен заниматься исключительно врач. Крайне нежелательно заниматься самолечением и прибегать к использованию народных методов, в противном случае риск возникновения нежелательных последствий значительно повышается.
источник
Скользящая грыжа пищеводного отверстия диафрагмы составляет до 90% всех пищеводных грыж. Главная опасность патологического состояния – хронический кислотный рефлюкс, приводящий к эзофагиту и злокачественному перерождению слизистой пищевода. Качество жизни больного с пищеводной грыжей осложняется изнуряющей изжогой. Радикальное лечение возможно оперативным методом. Консервативная терапия означает пожизненное принятие средств от изжоги.
Скользящая грыжа пищеводного отдела диафрагмы – это такое ослабление связок, сухожилий, мышц диафрагмы и пищевода, которое имеет хроническое течение и проявляется с возрастом. Между грудиной и брюшной полостью есть разделитель в виде подвижной, сильной, мускулистой перегородки – диафрагмы. Отверстие, по которому проходит пищеводная трубка, образовано небольшим (4 см в диаметре) просветом между тяжами диафрагмальных мускулов. По латыни называется hiatus oesophagus. Поэтому скользящая грыжа ещё обозначается как хиатальная грыжа.
Когда по каким-либо причинам пищеводное отверстие расширяется, а связки, поддерживающие желудок и пищевод, ослабевают, в увеличенный просвет «вываливается» нижняя часть пищевода, кардиальный сфинктер, часть желудка. Таким образом, аксиальная грыжа (она же скользящая) наблюдается, если часть органов ЖКТ свободно скользит из брюшной полости в грудную клетку.
Перемещение грыжевого выпячивания может происходить «туда-обратно» при перемене больным места положения – наклоны, прыжки. Такая эзофагеальная нефиксированная грыжа пищеводного отверстия диафрагмы именуется плавающей, блуждающей. Случается, что проскользнувшие в грудную полость органы плотно фиксируются в диафрагмальной зоне. Получается фиксированная грыжа пищеводного отверстия диафрагмы. Этот редкий вид грыжи приводит к осложнениям в виде ущемления и стойких симптомов расстройства ЖКТ.
Если происходит патологическое выпячивание кардиального отдела желудка, то получается кардиальная грыжа. Выталкиванию способствует разница давления внутри полостей. Чем оно выше в брюшной полости, тем сильнее выпирают в грудную полость желудок и пищевод через расширенное пищеводное отверстие.
По тому, насколько сильно продвинулись органы брюшной полости в грудную, различают 3 степени аксильно-хиатальных грыж:
- Скользящая аксиальная грыжа 1 степени возникает, когда через пищеводное отверстие проваливается только абдоминальный фрагмент пищевода. Кардиальный сфинктер находится на уровне диафрагмы. Желудок при аксиальной пищеводной грыже 1 степени остаётся на своём естественном месте. Он приподнимается и прижимается к диафрагме.
- Хиатальная грыжа пищевода 2 степени характеризуется проникновением в грудную полость абдоминальной части пищевода, кардии. Фундальная часть желудка на второй стадии встаёт на диафрагмальный уровень.
- Скользящая ГПОД 3 степени отличается положением брюшного сегмента пищевода, кардии и большей части желудка над мембраной диафрагмы. В особо тяжёлых случаях осевого смещения «проваливается» даже антральный отдел желудка и петли тонкого кишечника.
Скользящие грыжи возникают вследствие возрастной дегенерации соединительной ткани или в результате травмирующего воздействия. Размер грыжи влияет на степень и тяжесть симптомов.
Симптоматика проявлений недуга зависит от анатомических параметров аномалии, сопутствующих заболеваний, возраста пациента. СГПОД 1 степени протекает практически бессимптомно, периодически проявляя себя изжогой, отрыжкой. Обнаруживается отклонение случайно, например, на рентгеновском снимке по поводу сердца или лёгких.
Аксиальная грыжа пищеводного отверстия диафрагмы даёт знать о своём присутствии такими признаками:
- у трети больных возникают отклонения сердечного ритма, болезненность в области сердца;
- боль из подложечной области поднимается вверх по пищеводу, может отдаваться в спину между лопатками. Реже наблюдаются опоясывающие боли, похожие на панкреатит;
- тупая, умеренная боль после еды, поднятия тяжестей, наклонов, физической нагрузки;
- из-за неполного смыкания кардии больной чувствует изжогу. Жжение пищевода усиливается при наклонах, лёжа, после обильной еды и питья. Осложняется болезнью пищевода — эзофагитом;
- отрыжка кислым и регургитация (срыгивание), которые появляются в положении лёжа;
- во время сна подушка намокает из-за повышенного выделения слюны;
- затруднение глотания и прохождения пищи;
- при фиксированной грыже возможно нарушение кровообращения, застой пищи в желудке;
- частый кислотный рефлюкс, застой пищи приводит к воспалению слизистой оболочки желудка – гастриту;
- прогрессирование заболевания проявляется язвами и эрозиями желудка. Если поражаются сосуды, возникают кровотечения и анемия;
- икота вследствие раздражения диафрагмы грыжей.
Когда больной любит плотно поужинать перед сном, ночная отрыжка фрагментами пищи попадает в нос. Человек просыпается от удушливого кашля, задержки дыхания – апноэ.
Аксиальная грыжа пищевода имеет врождённую или приобретённую этиологию. Врождённые факторы – эмбриональное нарушение развития диафрагмы. Выявление блуждающей грыжи пищевода у новорожденного является показанием к срочной операции. Состояние младенца вызывает серьёзные опасения за его дальнейшую жизнь. Рассмотреть аномальное формирование диафрагмальной мышцы можно ещё на дородовом ультразвуковом исследовании.
Скользящая хиатальная грыжа у взрослого приобретается вследствие ряда причин:
- люди старше 60 лет, особенно женщины, испытывают возрастное ослабевание тонуса мышечных и сухожильных связок, удерживающих пищевод, желудок, диафрагму. Пищеводное отверстие диафрагмы расширяется, а органы ЖКТ, лишённые поддержки, устремляются в полость со сравнительно низким давлением;
- разница давлений в полостях способствует выпиранию пищевода и желудка. Давление в брюшной полости повышается от постоянной закупорки кишечника каловыми массами, гниения и брожения пищи с повышенным выделением газов;
- образование плавающей грыжи пищевода провоцируют новообразования пищевода, желудка и кишечника, перекрывающие просвет органа. Непроходимость также может возникнуть из-за пониженного тонуса гладкой мускулатуры, повреждения нервных стволов, отвечающих за органы ЖКТ;
- заболевания дыхательной системы, сопровождающиеся длительным сильным кашлем, ослабляют диафрагмальные связки;
- спортивные занятия, связанные с поднятием тяжестей (тяжёлая атлетика, пауэрлифтинг), тренировкой брюшных мышц, а также физически напряжённый труд;
- лишний вес создаёт повышенное внутрибрюшное давление, почти 20% беременных женщин «зарабатывают» аксиальную хиатальную грыжу разной степени;
- воспалительные хронические процессы пищевода, желудка, кишечника, печени, желчного пузыря, поджелудочной железы являются факторами риска появления грыжи.
Взрослые имеют врождённую слабость соединительной ткани вследствие наследственной мутации генов.
Такие больные отличаются астеническим телосложением, плохой адаптацией к физическим и психическим нагрузкам, повышенной нервной возбудимостью. Грудная клетка воронкообразная или килевидная, позвоночник деформирован (сколиоз, кифоз, лордоз). Признаки генетических отклонений отчётливо проявляются с 10 лет и достигают максимального развития к 15 годам.
Методы диагностики скользящей грыжи пищеводного отверстия состоят из сбора анамнеза, установления полной клинической картины, инструментального и аппаратного обследования:
- рентгенологическое исследованием с сульфатом бария проводится в горизонтальном, вертикальном, боковом положении больного. Оптимальное диагностирование с контрастным усилением проводится в позиции Тренделенбурга. Для этого пациент приподнимает таз на 40° по отношению к голове. Если желудок выпадает в грудную полость, сульфат бария хорошо определяет контуры грыжевого выпячивания. Подобное исследование противопоказано при наличии гноя, крови в брюшной полости, опухолях ЖКТ;
- фиброгастродуоденоскопия позволяет оценить состояние слизистой желудка, пищевода, 12-перстной кишки. Выявляется гиперемия, отёк, изъязвления, эрозии. Определяется замыкающая способность пищеводного сфинктера;
- рН-метрия выясняет степень кислотного рефлюкса. Проводится двумя способами. При первом способе зонд вводится в желудок и постепенно вынимается. Устанавливается значение кислотности разных отделов пищевода и желудка. Второй способ – суточная рН-метрия. Длится от нескольких часов до нескольких дней. Тонкий зонд вводится через нос и не мешает обычной жизни человека.
Отличают скользящую пищеводную грыжу от сердечно-сосудистых и пульмонологических заболеваний, панкреатита, холецистита, желчнокаменной болезни.
Лечение скользящей грыжи пищеводного отверстия диафрагмы предусматривает симптоматическую медикаментозную терапию и кардинальное решение вопроса хирургической операцией.
Лечение без операции состоит в соблюдении строгой диеты и пожизненном приёме лекарств, снижающих кислотность желудка, улучшающих моторику, снимающих спазмы, и успокоительных средств. Ограничения в питании касаются шоколада, цитрусовых, помидоров, лука, чеснока, мяты. Необходимо исключить сладкие газированные напитки, квас, пиво, шампанское, крепкий кофе и чай. Назначают препараты группы омепразола, антациды, содержащие алюминий и магний, пищеварительные ферменты.
Лечебная консервативная тактика имеет существенные недостатки. Длительный приём ИПП (Омез, Лосек, Париет, Нексиум) повышает риск осложнений в виде кишечных и желудочных полипов, гастропатии, злокачественного поражения органов ЖКТ.
Вылечить скользящую ГПОД можно только оперативным способом. Подходы к хирургическому устранению проблемы определяются индивидуально. Выбор методики лечения зависит от размера грыжевого мешка и грыжевых ворот, наличия ущемления, кровотечения, эрозий.
В арсенале хирургов классическая фундопликация по Ниссену, модифицированная по Тупе, и крурорафия – уменьшение пищеводного отверстия диафрагмы до естественных параметров.
Каноническая операция проводится открытым доступом или лапароскопией, в зависимости от размеров грыжи и ворот. Желудок вправляют в нормальное положение. Фундальную часть желудка обкручивают по нижней части пищевода на полный оборот и закрепляют швом. После операции плотная муфта на месте кардиального сфинктера препятствует естественным проявлениям организма – отрыжке, рвоте. Это мешает человеку полноценно жить.
Модифицированная операция по Тупе предусматривает оборот желудка вокруг пищевода только на 180-270°. Передняя правая поверхность пищевода остаётся свободной. Продолжительность операции 2-3 часа, доступ открытый или через пять проколов брюшной стенки. Формируется манжетка длиной около 4 см. Восстанавливается нормальная связь между пищеводом и желудком. Создаётся антирефлюксный барьер, мешающий раздражению пищевода кислым желудочным содержимым.
Так называется операция по ушиванию пищеводного отверстия диафрагмы. Крурорафия дополняет фундопликацию и предотвращает развитие повторного выпадения. Наиболее популярна методика операции по Аллисону. Доступ находится слева, между 7-8 рёбрами. Ножки диафрагмы сшиваются между собой 3-5 узловыми швами. В конце операции устанавливается дренажная трубка для вывода раневого экссудата.
Скользящая хиатальная грыжа бывает врождённой или приобретается с возрастом. Основные симптомы – постоянная изжога, кислая отрыжка, боль за грудиной. Диагностируется рентгенографией с контрастным веществом. Лечение заключается в приёме нейтрализаторов кислоты или проведении операции по восстановлению нормальной топографии, физиологии и анатомии органов.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
источник
Болезни ЖКТ занимают передовые позиции среди патологий органов пищеварения. Многие из них начинаются бессимптомно, не вызывая никаких неудобств. Другие, наоборот, проявляют себя достаточно резко. Одним из таких недугов является грыжа пищеводного отверстия диафрагмы (хиатальная).
Грыжа пищеводного отверстия диафрагмы (хиатальная) – патология, при которой происходит миграция органов брюшной полости в грудной отдел через отверстие в диафрагме. У некоторых пациентов протекает со слабовыраженной симптоматикой, может проявляться в виде изжоги. Позже присоединяются симптомы, сходные с другими болезнями желудочного тракта.
Интересный факт! Хиатальная грыжа встречается практически у 22% населения, причём у большинства из них она развивается на фоне заболеваний гастроэнтерологии. С возрастом риск возникновения патологии увеличивается, после шестидесятилетнего возраста болезнь встречается у 50%.
В нормальном состоянии диафрагма разграничивает грудную и пищевую области. В перегородке находится несколько отверстий, через которые проходят нервы, сухожилия и пищевод. В некоторых случаях происходит расширение устья, и верхняя часть желудка перемещается в грудную полость. Иногда продвигается пищевод и другие органы.
Это далеко не безобидное заболевание. Оно может провоцировать нарушение сердечного ритма, анемию, вызывать кровотечения.
В зависимости от механизма образования и объёма проникновения различают:
- аксиальную (скользящую) – дно желудка, его верхняя часть и сфинктер вторгаются в грудную полость, а затем возвращаются обратно;
- околопищеводную – нижний отдел пищевода и желудочный переход остаются на своём месте, а остальной желудок выходит через растянутое отверстие. При этом располагается рядом с грудным отделом – параэзофагеально;
- комбинированную — объединяет признаки обеих патологий.
Аксиальная грыжа встречается наиболее часто. Она диагностируется у 85% пациентов. В большинстве случаев заболевание проявляется у женщин после 50 лет. Грыжа имеет особенность перемещаться из брюшной полости в грудную и обратно, поэтому её называют скользящей.
В зависимости от органа, который входит в диафрагмальное углубление, различают несколько видов аксиальной грыжи:
- пищеводная – в грудную полость входит только пищевод;
- кардиофундальная – в грудной полости присутствует дно желудка и кардия;
- желудочная – опускается часть желудка или весь орган полностью.

В зависимости от размера и уровня входа в отверстие выделяют три степени болезни:
- I степень – в грудной полости размещается нижний отдел пищевода, кардия – на уровне диафрагмы, желудок вплотную примыкает к перегородке;
- II степень – пищевод остаётся в таком же положении, кардия и желудок находятся на уровне диафрагмальной перегородки;
- III степень – в грудную полость уже попадает пищеварительный канал, входной сфинктер и дно желудка. Возможно проникновение антрального отдела желудочного мешка и петель тонкого кишечника.
В основном выявляют I и II степени заболевания.
Характеризуется тем, что часть желудка входит в грудную полость и размещается близко с грудным отделом пищевода. При этом нижние отделы желудка выпячиваются сквозь отверстие.
Этот вид патологии встречается довольно редко. Различают антральные и фундальные грыжи. При ущемлении выпирающего участка желудка нарушается кровоснабжение, а также продвижение пищи по пищеводу. Проявляется в виде резкой боли, тошноты, рвоты.
Сочетает механизм образования скользящей и параэзофагеальной грыж. Образуется при уже сформированной аксиальной или околопищеводной патологии. Дополнительно происходит смещение дна / кардиального отдела желудка. В некоторых случаях пищевое отверстие сливается с аортальным, образуя единый аортально-пищеводный проход. При этом грыжа может быть до 10 см в диаметре и занимать много места в грудном отделе.
Причин образования заболевания достаточно много. Специалисты делят их на две группы: врождённые и приобретённые.
Характер патологии
- Возрастные изменения;
- травмы и проникающие ранения;
- повышение давления внутри брюшной полости;
- избыточный вес;
- тяжёлые физнагрузки;
- слабость мышц пищеварительного тракта.
Нарушения в развитии диафрагмы.
Факторы, которые вызывают увеличение давления в брюшной полости, провоцируют разрастание грыжи. К ним относятся:
Патология относится к внутренним грыжам, поэтому наружно не проявляется. Симптоматика связана с нарушением положения и работы внутренних органов. Кроме того, она зависит от вида и степени развития болезни.
Вид хиатальной грыжи
- Изжога — появляется после еды;
- болевые ощущения, особенно если больной находится долго в согнутом состоянии.
- Изжога — появляется в любое время, доставляет сильное беспокойство;
- боль имеет различную локализацию, отдаёт за грудину, в верхний отдел живота. Часто путают с сердечными болями;
- отрыжка;
- тошнота после еды;
- длительная икота.
- Давящая боль за грудиной;
- отрыжка, изжога;
- трудности продвижения пищи по пищеводу;
- значительная потеря веса — связана с отказом от еды по причине сильных болевых ощущений.
Зачастую болезнь обнаруживается совершенно случайно – когда пациент решает выяснить причину изжоги, болевых ощущений. Для установки точного диагноза назначаются следующие виды исследований:
- рентгенодиагностика – оценивается степень воспаления верхнего отдела желудка;
- ФГДС (фиброгастродуоденоскопия) позволяет точно определить локализацию и степень изменений;
- суточная рН-метрия желудка и пищевода используется для измерения кислотности, а также частоты забрасывания содержимого желудка в пищевод;
- ЭКГ – для исключения болезней сердца;
- анализ кала – способствует выявлению внутреннего кровотечения;
- анализ крови – позволяет определить сопутствующие заболевания: анемию, инфекции в печени, поджелудочной железе.
Лечение полностью зависит от тяжести заболевания: размера грыжи, общих симптомов, сопутствующих болезней.
При лёгкой форме пациенту достаточно скорректировать режим питания и образ жизни.
Главная цель диетпитания – предупреждение рефлюкс – эзофагита (изжоги, отрыжки). Больному рекомендуется:
- ограничить приём жирной, кислой пищи;
- исключить алкоголь, а также продукты, содержащие кофеин;
- соблюдать режим питания – есть 5–6 раз в день, но дробными порциями;
- не ложиться сразу после еды, должно пройти не менее трёх часов;
- осуществлять последний приём пищи за 2–3 часа до сна;
- постараться исключить повышение давления желудочного отдела.
Аксиальная грыжа обычно лечится консервативными методами: диетой и лекарственными препаратами. Для улучшения состояния больному назначают:
- антациды (фосфалюгель, альмагель) – нейтрализуют желудочную кислоту, уменьшая проявления изжоги;
- обезболивающие – при сильных болях назначают анальгетики, новокаин для приёма внутрь;
- прокинетики (мотилиум, перестил) – повышают моторику желудка, ускоряя его опорожнение. Назначаются в запущенных случаях;
- ингибиторы протонной помпы и Н2-блокаторы – снижают выделение желудочного сока.
Если медикаментозная терапия не приносит результата или симптомы заболевания чересчур тяжёлые, допускается хирургическое вмешательство.
При параэзофагеальной и комбинированной грыжах операции проводят чаще.
Хирургическое вмешательство показано при:
- пищеводе Барретта — предраковом состоянии, при котором на слизистой обнаруживается метаплазированный эпителий;
- тяжёлой форме эзофагита (воспалении пищевода);
- риске защемления грыжи;
- развитии обострений;
- больших размерах грыжи.
Операцию выполняют открытым способом: делается разрез брюшной стенки, ушиваются грыжевые ворота и производится пластика желудка.
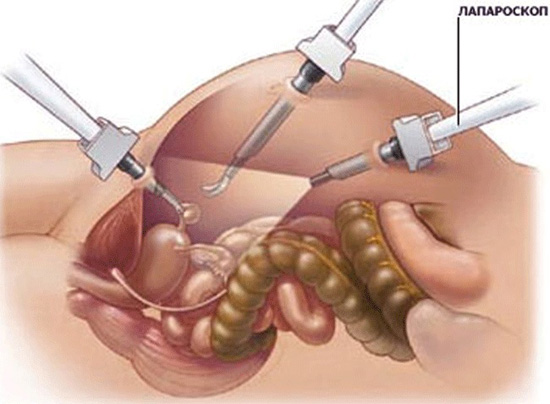
Более щадящий метод – лапораскопический. В этом случае риск развития кровотечения и спаечных образований минимальный, а восстановительный период более быстрый.
Необходимо учитывать, что оперативное вмешательство недопустимо при беременности, сахарном диабете, тромбофлебите, злокачественных новообразованиях.
Если хиатальная грыжа обнаружена во время вынашивания плода, проводится консервативное лечение. При параэзофагеальной грыже может возникнуть ущемление, поэтому беременной рекомендуют кесарево сечение.
Некоторые народные целители предлагают «вправить» грыжу на своё место, используя для этого собственные руки. Никаких доказательств, что этот метод помогает устранить болезнь, не существует.
Хиатальная грыжа — заболевание, которое может привести к серьёзным последствиям. На начальных стадиях болезнь поддаётся лечению консервативными методами. Своевременное обращение к врачу поможет правильно поставить диагноз и снизит вероятность возникновения осложнений. Будьте здоровы!
источник