Заболевания позвоночника встречаются у многих людей, что связано с малоподвижным образом жизни. Стеноз – серьезная болезнь, которая проявляется в сужении просвета позвоночного канала.
Процесс происходит в результате давления посторонних тканей (костных, хрящевых и мягких) на пространство спинного мозга с нервными корешками. Грыжа со стенозом позвоночного канала при прогрессивном развитии может привести к инвалидности.
Структура позвоночного столба включает позвонки, межпозвонковые диски, соединительные ткани, мышцы и спинной мозг. В результате дегенеративно-дистрофических и деформационных процессов образуется патология, приводящая к сужению просвета, в котором расположен спинной мозг. Развитие болезни происходит поэтапно:
- Травмы позвоночника, недостаточное поступление кислорода и нарушение структуры дисков приводят к их дегенерации.
- Происходит повреждение волокон фиброзного кольца без нарушения его целостности со смещением подвижного фрагмента – протрузия диска .
- Формируется межпозвонковая грыжа со стенозом позвоночного канала – выпячивание студенистого вещества с разрывом волокон фиброзного кольца.
- Грыжа давит на пространство спинномозгового канала, вызывая дальнейшую деформацию тканей.
- В результате наступает сужение просвета с дальнейшим сдавливанием с защемлением нервных отростков и проявлением неврологической симптоматики.
Внутреннее пространство позвоночного канала заполнено жировой клетчаткой и спинномозговой жидкостью, по всей протяженности проходит спиной мозг. Сужение, вызванное вторжением грыжи межпозвонкового диска, к стенозу не относится.
Пространство канала способно компенсировать негативные последствия грыжевого выпячивания, но при дальнейшем стенозировании неизбежно наступает сдавливание (компрессия) спинного мозга. Возникает стеноз позвоночного канала на уровне грыжи диска, который может быть относительным или абсолютным .
Стеноз принято классифицировать на центральный и латеральный. В первом случае наступает сужение в одноименной плоскости, во втором – деформация межпозвоночного отрезка с уменьшением расстояния между соседними позвонками. Болезнь бывает врожденной, приобретенной или комбинированной.
Грыжа С5-6 со стенозом позвоночного канала локализуется в отделе шейных позвонков, вызвана травмами и дистрофическими изменениями зоны позвоночника. Основные симптомы и признаки:
- В шейном отделе – нарушение работы плечевых мышц, болевые ощущения при увеличении физической нагрузки, головные боли. При сильном сужении со сдавливанием спинного мозга наступает потеря чувствительности, возможен паралич.
- Стеноз позвоночного канала на уровне грыжи диска в грудном отделе встречается редко благодаря высокой стабильности позвонков. Характеризуется дискомфортом и болями внутренних органов и ЖКТ, напряжением мышц с возможной атрофией.
- Поясничный отдел. В большинстве случаев патология наступает в результате межпозвонковой грыжи диска L5-S1. Происходит компрессия нижней части спинного мозга с выраженным болевым синдромом, хромотой, утомляемостью во время ходьбы, парезом и атрофией мышц. Боль может иррадиировать в область седалищного нерва , ягодицы и стопы.
Большую опасность представляет абсолютный стеноз позвоночного канала на уровне грыжи. Характеризуется значительным сужением просвета – меньше 10 мм. В результате наступает сдавливание спинного мозга с необратимыми осложнениями.
Пациентам, у которых диагностирована грыжа, осложненная стенозом, назначают консервативное лечение в комплексе с физиотерапевтическими процедурами .
Симптоматическое лечение дает лишь кратковременный эффект по купированию болевого синдрома, но для успешного восстановления нормальной работы опорно-двигательного аппарата необходимо применять комплексный подход:
- Введение глюкокортикоидных препаратов в область стенозирования.
- Прием нестероидных противовоспалительных препаратов и анальгетиков.
- Для снятия давления при компрессии назначают мочегонные лекарства.
- Применение противовоспалительных и обезболивающих мазей и пластырей.
- При сильных болях прописывают блокаду поврежденных нервов .
- Стабилизация позвоночника выполняется с применением корсетов и бандажей .
Препараты назначает врач сообразно клинической картине и стадии болезни. К физиотерапевтическим методам лечения относятся упражнения при грыже позвоночника с абсолютным стенозом, которые рекомендует исключительно врач-реабилитолог.
При некоторых заболеваниях положительный эффект показывает мануальная и иглорефлексотерапия , электрофорез и магнитотерапия . Процедуры снижают нагрузку на позвоночник и делают его более гибким.
В сложных случаях, особенно при угрозе инвалидности, прибегают к хирургическому вмешательству . Существует несколько вариантов оперативного лечения:
- Декомпрессия методом ламинэктомии с удалением диска, позвоночной дуги, отростка или иной структуры.
- Передняя и задняя стабилизация позвоночных сегментов за счет дополнительной фиксации после ламинэктомии.
- Микрохирургическая декомпрессия путем установки межостистых систем фиксации.
Упражнения при грыже позвоночника с абсолютным стенозом выполняют реабилитационную роль после удаления межпозвонкового выпячивания, спровоцировавшего болезнь. При латеральном заболевании оперативного вмешательства избежать нельзя.
Курс лечения зависит от формы и локализации патологии. Своевременная диагностика на стадии относительного стеноза дает пациенту наиболее утешительный диагноз – вылечить болезнь без операции, консервативными методами.
Подборка моих материалов по здоровью позвоночника и суставов:
Дополнительно рекомендую эти материалы и оборудование здоровья и тренировок:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Существует достаточное количество нехирургических способов для того, чтобы избавиться от этого заболевания. Лечение грыжи позвоночника народными средствами доступно каждому: все компоненты для компрессов, настоек и мазей можно задёшево приобрести в аптеке, а упражнения совершать на полу в гостиной.
Эти методы считаются одними из самых эффективных для лечения грыжи позвоночника — более того, рекомендуется проводить подобную профилактику, если когда-то уже были случаи такой болезни.
Необходимо намазать камфорным маслом спину вдоль всего позвоночника: от шейного отдела до поясничного. Сверху накрыть смоченным в горячем молоке полотенцем — и такой компресс следует оставить на два часа. После убрать ткань и помассировать спину, сначала здоровую часть, а потом больную, осторожно надавливая на позвоночную грыжу.
На ночь на больное место позвоночника необходимо положить перетёртую кашицу из корня живокоста и мёда (как вариант лук с сахаром), зафиксировать повязкой и оставить до утра. Также лечить болезнь помогает и чашка чая с растворённым аспирином (1 таблетка): это способствует обильному выделению пота.
С утра повторить тот же массаж грыжи и всего позвоночника с камфорным маслом и полежать на спине в течение 20 минут.
За неделю болезнь должна пройти.
Спинная грыжа хорошо лечится при помощи такой смеси: 300 грамм раздавленного чеснока, смешанный с 50 мл водки. Это необходимо настаивать на протяжении 10 дней, после чего из настойки делают компресс (марля или бинт, сложенные в несколько раз). Его кладут на поражённый отдел позвоночника, а сверху накрывают полиэтиленом, больного кутают в одеяло.
Для этого средства нужно будет зайти в аптеку и приобрести следующую смесь:
- чабрец — 2 столовые ложки;
- череда — 4 столовые ложки;
- полынь горькая — 2 столовые ложки;
- корни алтея — 2 столовые ложки.
Перемешать и на протяжении часа размачивать в кастрюле холодной воды (1,5л). После сварить на малом огне (10 минут). Получившийся компресс положить на позвоночную грыжу.
Лечение народными средствами связно с травяными настойками. Для того, чтобы избавиться от позвоночной грыжи, необходимо собрать следующие высушенные компоненты (каждого по 100 грамм):
- земляника (листья и цветы);
- почки берёзы;
- зверобой (трава);
- бессмертник (цветки);
- ромашка (цветки).
Всё это перемешать и залить 2 литрами холодной кипячёной воды. Дать настояться на протяжении двух недель, а после принимать три раза в день перед едой, насколько хватит средства. При необходимости заварить ещё.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Всё это перемешать вместе. Это можно использовать для лечения как грыжи спинного, шейного, поясничного отдела, так и радикулита, седалищного нерва, солей. Необходимо смазывать больное место не реже 5 раз в неделю, пока боль не пройдёт.
Одними и теми же народными средствами можно лечить сразу несколько болезней — и мумиё алтайское входит в этот список. Оно обладает огромным спектром различных полезных свойств, и им, в том числе, можно лечить позвоночную грыжу.
Необходимо взять 5 таблеток этого средства, растереть и перемешать со столовой ложкой кипячёной воды. После тщательно смешать со 100 граммами жидкого мёда. Предварительно нужно растереть спину (от шейного до поясничного отдела) пихтовым маслом. По истечении 5 минут нанести мазь на поражённый участок. Потом проделать следующий массаж (будет немного больно): надавить на позвоночную грыжу, с силой оторвать ладонь и вновь повторить. В процессе лечения мёд изменит цвет: сквозь поры выходят шлаки.
Необходимо протереть тёплой влажной тряпкой спину, вытереться сухой.
Следующим этапом — смазывание поражённого участка настойкой сабельника.
Ни в коем случае нельзя допускать сквозняка, поэтому необходимо тщательно укутаться.
Народные методы хороши и тем, что все компоненты можно собрать самостоятельно. Для этого средства нужно собрать 3 кг одуванчиковых стеблей (предварительно удалив цветки) и выдавить из них сок. Сделать это можно, перекрутив стебли через мясорубку, а после тщательно отжать. Залить спиртом в соотношении 1:1 и поставить в холодильник на две недели.
Лечить такой настойкой просто. Когда она будет готова, необходимо немного подогреть и тщательно втирать в позвоночную грыжу на протяжении 10 дней. После перерыв на такой же срок. Повторить курс трижды.
Особенно хороша для шейного отдела.
Для лечения грыжи народными средствами хорошо подойдёт мазь из индийского лука, приобрести который можно в аптеке или магазине трав. Цельную луковицу вместе с листьями необходимо перекрутить в мясорубке, а после к этой смеси добавить жидкого мёда в соотношении 1:1. Тщательно перемешать, а после нанести на места поражённого отдела позвоночника (хорошо подходит и для шейного, и для поясничного). Больное место беречь от сквозняков и держать в тепле.
Мазь втирать раз в день, пока она не иссякнет.
Народные средства включают в себя и экзотические фрукты. Нет необходимости втирать его — нужно всего лишь три раза в день до еды принимать по столовой ложке порошка папайи. Раз в неделю необходимо съедать целый фрукт. Придерживаться такой диеты на протяжении полугода. Это помогает не только для лечения позвоночной грыжи, но и для здоровья в целом.
Лечить позвоночную грыжу можно не только при помощи компрессов и настоек. При заболевании позвоночника и суставов крайне рекомендуют плаванье, чтобы уменьшить нагрузку на опорно-двигательную систему, особенно для поясничного отдела. Именно поэтому ванная с настойкой из трав будет вдвойне полезной.
Необходимо приобрести 0,5 кг семян льна и заварить и в трёхлитровой кастрюле. Дать настояться 3 часа и вылить это в предварительно набранную ванную. Перемешать воду. Лежать в ней на протяжении получаса.
На следующий день необходимо разбавить в ванной пакетик порошка горчицы. Она стимулирует работу кровеносных сосудов, что очень полезно для шейного отдела позвоночника, где наибольшее скопление вен, артерий и капилляров. Лежать также на протяжении получаса.
Вода не должна быть слишком горячей, достаточно комфортной температуры в 45 градусов.
Делать такие процедуры 10 дней, через месяц повторить.
Важно отметить, что лечение народными средствами часто помогает не только избавиться от болезни или ослабить её симптомы, но и поправить здоровье в целом. В частности, настойка из семян льна считается очень полезной для кожи, поэтому лечить такой ванной можно не только спину, но и кожные болезни. Такие средства хороши своей универсальностью.
Народными средствами можно пользоваться и при обострении позвоночной грыжи и сильной боли. Для этого понадобиться всего лишь одно яйцо, сваренное вкрутую. Его необходимо отчистить, разрезать на две половины и приложить к больному месту, причём яйцо должно быть только-только сваренным и горячим. Оно не обожжёт кожу, но зато боль отступит.
При диагнозе позвоночная грыжа лечение народными средствами недостаточно — необходимо выполнять ряд упражнений для восстановления тонуса мышц, чтобы избежать рецидива. Она состоит из комплекса упражнений как профилактических, так и лечебных и подходит для каждого отдела: от шейного до поясничного.
Важно помнить, что лечение народными средствами хуже не сделают, а неправильной гимнастикой можно ухудшить состояние, поэтому прежде чем лечить позвоночную грыжу при помощи физкультуры, важно проконсультироваться с врачом. Необходимо определить, подходит ли именно этот тип упражнений для конкретного случая.
Содержание:- Что такое Синдром Титце и насколько он опасен
- Причины заболевания
- Первые симптомы
- Диагностика заболевания
- Лечение Синдрома Титце
- Профилактика
- Возможные осложнения и последствия болезни
Данное заболевание затрагивает обычно лишь совершеннолетних людей в возрасте от 18 до 45 лет (но зафиксированы случаи данного синдрома и у подростков), поражая первое и второе ребро, в редких случаях повреждениям подвергаются третье и четвертое. Синдром Титце всегда сопровождается утолщением вышеупомянутых ребер. Болезненные ощущения — единственно-негативный, но сильно выделяющийся аспект заболевания.
Наблюдается тенденция локализации морфологических изменений в хряще преимущественно у женщин, чем у мужчин, но в более старшем возрасте. В ряде обычных случаев болезнь карает сугубо одинаково. Единственное исключение — профессиональные спортсмены, чаще других изнуряющие свое тело, тем самым подвергая большей нагрузке свои хрящи.
Происхождение и механизм зарождения болезни пока недостаточно изучен. Одной из теорий является предположение, что данное воспаление возникает в результате микротравм, усиленное различными хроническими заболеваниями. Вероятность заболеть Синдромом Титце возрастает при прямой травме ребер, когда в следствии ее происходит дифференциация надхрящницы, приводящая к имманентному давлению на отростки нейронов.
Алиментарно-дистрофическая и инфекционная(аллергическая) теории маловероятны и причисляются к побочным факторам, форсирующим последствия микротравм. Простое ОРВИ, подрывающее иммунитет, может стать усиливающим компонентом зарождающегося Синдрома Титце. Любое инфекционное заболевание, перенесенное пациентом, может стать предвестником описанного синдрома.
Очагом воспалительного процесса становятся соединительные ткани, находящиеся между хрящами и грудиной, поэтому очевидным и главным симптомом будет боль при небольшом надавливании на грудь. Также дискомфорт, обусловленный неприятными болевыми ощущениям при движении, кашле, вдохе и выдохе сигнализирует о возможном развитии у человека Синдрома Титце.
Боль может постепенно нарастать, подтверждая диагноз. Соматическим подтверждением служит опухоль (отек) в 4-5 сантиметров на пораженном реберном хряще, который может быть деформирован.
Очень рекомендуется обратиться за консультацией к ортопеду при появлении первых симптомов. Диагностирование происходит при многократном изучении рентгенологической картины для прослеживания тенденции нарушения в соматическом строении хряща, поскольку при одноразовом снимке проблема может быть не выявлена. Врачу потребуется сделать анализ крови, выявляющий сдвиг лейкоцитов или появление С-рекактивного белка, чтобы исключить другие заболевания.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Наиболее эффективным методом является МРТ, позволяющая отследить структурные изменения в тканях. Преимущество такого метода состоит в том, что не нужно ждать усиления заболевания, ухудшающего и без того мучительное состояние пациента.
Лечение болезни проходит на дому. Госпитализация не является обязательной. Традиционная терапия, нацеленная на улучшение метаболизма, может включать в себя:
- Мази (Апизартрон, сделанный на основе пчелиного токсина или Кетонол, Мелоскикам, Ибупрофен) и гели (Nise-гель, Волтарен-эмульгель)
- Компрессы (Димексид — противомикробное)
- Обезболивающие препараты внутривенно (Пироксикам — нестероидный препарат; Немесулид или Диклофенак)
- Новокаин с гидрокортизоном (устраняет болевые ощущения)
- Лазеротерапия (пораженные участки подвергаются лазерному облучению)
- Электрофорез (вводятся обезболивающие препараты под кожу)
- Ультрафиолет (лучевая терапия ультрафиолетом)
- Дарсонвализация (на пораженную область будет направлен разряд тока с небольшой частотой)
Традиционное лечение может сочетаться с мануальными, а также физиотерапевтическими процедурами:
- Грязевое лечение
- Воздушные ванны
В особенных случаях, обусловленных не уменьшающейся болью, требуется хирургическое вмешательство. Оперативное удаление ребра есть крайняя мера.
Как и со многими другими болячками, если предпринять правильные и своевременные меры, то исход в большинстве случаев окажется благополучным. Конечно, процесс восстановления займет некоторое время, поэтому отсутствие особенных физических нагрузок обеспечен во избежании дальнейших осложнений.
Отсутствие превентивных мер может привести к метаплазии, которая может перерасти в онкологию со всеми вытекающими последствиями.
Возможна остаточная боль, одышка, учащенное сердцебиение, плохой сон, ухудшение аппетита, повышенная температура, ослабленная двигательная активность в следствии припухлости суставов. При лечении могут возникнуть побочные эффекты в виде зуда или покраснения кожи, но это происходит лишь по причине неопасных аллергических реакций.
Одно из самых неприятных и болезненных заболеваний — это грыжа шейного отдела позвоночника, симптомы и лечение которого в разных случаях могут отличаться. Это заболевание, при котором часть внутреннего содержимого, соединяющего 2 позвонка, выступает наружу. У здорового человека такого обнаружить нельзя. Выпячивать могут межпозвоночные диски, фиброзные ткани и прочие составляющие.
Они выпирают именно в ту часть позвоночника, где находятся нервные сплетения и кровеносные сосуды, поэтому может нарушаться кровоснабжение мозга. Грыжа в шейном отделе позвоночника занимает 2 место по распространенности после поясничного участка. Иногда эти нарушения можно принять за боль в сердце. Межпозвоночная грыжа шейного отдела позвоночника — не безобидное заболевание, лечить его необходимо вовремя, иначе пациенту придется готовиться к оперативному вмешательству.
Позвоночник — неделимая структура. Это комплекс, в котором находится 24 подвижных позвонка, которые обеспечивают гибкость движений. Отдел шеи наиболее важный, ведь он играет ведущую роль в поддержке и движении головы. Череп головы тяжелый, поэтому позвонки имеют необычную изогнутую форму.
Позвоночный столб снабжен суставами, так как кости должны крепко держаться на какой-либо структуре. В них между позвоночными телами находится фиброзная ткань дисков, которая вызывает нарушения. В норме данное вещество способно перемещаться из стороны в сторону в допустимых пределах. Оно имеет структуру желе и становится на свое место самостоятельно. Если же возникает неравномерная нагрузка, то оно выскакивает и создает пузырек, который принято называть «грыжей».
Наиболее опасно, когда грыжу шейного отдела позвоночника определяют в его заднем отделе. Там находится спинной мозг и нервные сплетения. Они ответственны за наиболее важные функции организма. За их счет сигнал поступает в мозг.
Чаще всего возникает межпозвоночная грыжа позвонков с5–с6. Они по своей структуре имеют треугольное отверстие, именно из-за их особенностей и происходит сдавливание. В шейном отделе находится артерия, которая отвечает за равновесие, слух, зрение. Если происходит ее сдавливание, то могут нарушиться эти функции.
Признаки грыжи шейного отдела позвоночника отличаются между собой. От того, как проявится недуг, зависит его локализация.

- односторонняя головная боль;
- плохой сон;
- слабые нервы;
- шум в ушных раковинах;
- нарушение движения.
- могут ощущаться панические проявления;
- излишняя потливость;
- угнетенное состояние;
- нарушение вкуса и не только.
Когда возникает грыжа в с3–с4:
- происходит ослабление зрения;
- нарушается обоняние.
Проблема между 6-м и 5-м позвонками:
- провоцирует болезненность сгибания плеча;
- приводит к проблемам органов дыхания;
- параличу мимических мышц;
- нарушению работы рук и движениям шеи.
Грыжу с5–с6 позвонка можно узнать по:
- охриплому голосу;
- ощущением комка в горле;
- частым болезням полости рта и горла;
- онемением и дрожью в руках;
- покалываниям и жжению в области предплечья.
Грыжа с6 наиболее сложная, она отвечает за многие жизненно важные функции. Проблема участка с6–с7 вызывает:
- частые заболевания дыхательной системы;
- боли в плечах и лопатках;
- проблемы со щитовидкой;
- частые воспалительные процессы в суставах руки.
Шейная грыжа позвоночника не проходит сама по себе. Болезнь требует диагностики и тщательного своевременного лечения.
Это проявление и само заболевание наблюдается при предварительно поставленном диагнозе остеохондроза. Такие же симптомы могут говорить о наличии опухоли. Для точной диагностики врачи делают МРТ. Хронические заболевания ОДА, травмы и сидячий образ жизни — частые причины грыжи шейного отдела позвоночника.
Одним из раздражающих факторов может стать остеохондроз. Во время течения болезни диск, который находится между позвонками, не получает питания, из-за этого он становится сухим, безжизненным, ломким.
Еще одной причиной грыжи может быть воспаление между суставами позвонков. При этом нагрузка распределяется неправильно, может возникать деформация с выскакиванием дисков.
Грыжу может вызвать спондилит, хроническое обезвоживание, болезнь Бехтерева. Также грыжевыми обострениями могут быть и другие заболевания, которые нарушают двигательную активность и функционирование всего столба. Проблема возникает из-за частых травм шейного отдела, резкого и неправильного движения, однотипных и неудобных движений.
Нарушается работа отдела и из-за нехватки воды, курения, повышенной температуры, аномалий развития. Вследствие чего каждый позвонок функционирует не так, как нужно. Это все нарушает питание тканей, поступление к ним полезных питательных веществ, нужных для нормальной работы организма.
Чтобы диагностировать недуг, нужно обратиться к невропатологу. Он проведет осмотр и по нарушениям определит, в каком отделе возникла грыжа. В этом поможет рентгеновское исследование. Медики проводят процедуру, которая позволяет увидеть сужение канала.

Эту болезнь сейчас успешно вылечивают, способ лечения подбирает врач индивидуально, потому что он зависит от стадии недуга. Не стоит забывать в этот период и о физической активности. Лечебная физкультура для терапии будет максимально эффективным инструментом. Так можно ускорить период лечения и укрепить мышцы нужного отдела.
Чтобы избавиться от боли, воспаления и отека, нужно принимать нестероидные противовоспалительные медикаменты. В острый период назначают уколы. Для этого можно купить лекарство, содержащее мелоксикам, диклофенак и прочие обезболивающие. Вылечить грыжу полностью они не могут, но временно улучшат состояние.
Для лечения используют препараты Диклак, Вольтарен, Мовалис, Наклофен. Это наиболее качественные медикаменты, которые являются средствами первого выбора. Они наносят минимальный вред организму, но сильно вредят желудку. Поэтому медикаменты нельзя применять при болезнях ЖКТ. Если не сообщить доктору о своих сопутствующих заболеваниях, то последствия могут быть крайне тяжелыми.
Спазм мышц помогут снять препараты Тизалуд, Мидокалм, Толперизон. Эти средства являются рецептурными и принимаются по назначению врача. Их применением не стоит злоупотреблять, ведь последствия могут быть разные.
Хондропротекторы восстанавливают позвонковую структуру, улучшают здоровье всего позвоночника. Среди них можно выбрать Атрон, Терафлекс и Структум. Действуют они лишь после длительного накопительного приема. Если диагностирована проблема позвоночника, лечение будет длиться от 1 до 6 месяцев. Данные медикаменты улучшают состояние суставов ног.
Если возникает онемение участков тела, то применяют физиотерапию с новокаином и стероидами. Если есть аллергия на какой-либо из медикаментов, то нужно сказать врачу, чтобы последствия такого лечения не заставили пациента страдать и от аллергии.
Усилить действие средств поможет лечение грязями, электрофорезом, парафиновыми аппликациями или озокеритом.
Если лечение не дает результатов, то стоит обратиться к хирургу.
Он проведет манипуляции, удалит или подскажет, как лечить грыжу правильно. Что делать и как вылечить такую проблему, знает только специалист, поэтому не стоит заниматься самолечением. Для профилактики нужно отказаться от вредных привычек и вести здоровый образ жизни с постоянной физической нагрузкой.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
источник
Стеноз или сужение спинномозгового канала развивается в результате дегенеративных изменений в позвоночнике и естественных процессов износа и старения организма. Микротравмы на разных уровнях со временем приводят к выпячиванию спинных дисков, огрубению связочного аппарата позвоночника, воспалению и расширению межпозвонковых суставов. В итоге размер канала неминуемо уменьшается, а это чревато компрессией спинного мозга и сдавливанием его сосудов и нервов. В группе риска люди после 50 лет, у молодых встречается значительно реже и, как правило, обусловлена врождёнными размерами спинномозгового канала, а также конституционными особенностями позвоночных структур. Наиболее подвержен заболеванию поясничный отдел. Нарушения в этой области провоцируют хромоту и другие неприятные явления.
Позвоночный канал являет собой подобие длинной трубки, проходящей по всей длине позвоночника. Его стенки сформированы задней поверхностью позвонков и спинных дисков — с одной стороны, и дугами позвонков — с другой. Внутри канала проходят прочные продольные связки и группа коротких эластичных — вместе они составляют связочный аппарат позвоночного столба.
Короткие связки имеют следующие названия:
Внутри позвоночного канала размещён главный орган центральной нервной системы — спинной мозг и его оболочки. Он транспортирует прямые сигналы к головному мозгу и обратно, передавая чувствительные, двигательные и вегетативные нервные импульсы. Внутренняя полость канала имеет больший объем, нежели размер твёрдой мозговой оболочки. Оставшееся пространство, именуемое в медицине эпидуральным, заполняют сосудистые сплетения и рыхлая клетчатка.
Собственно, сам спинной мозг заключён в трёхслойную защиту, которая состоит из мягкой (непосредственно прилегающей к нему), паутинной и твёрдой мембранных оболочек.
Кровоснабжение позвоночника происходит от соответствующих артерий на каждом его уровне:
- позвоночная, шейная восходящая и глубокая — питают шейный отдел;
- межрёберная верхняя и целый ряд задних межрёберных ветвей — грудной отдел;
- поясничные, боковые крестцовые и средняя крестцовая — соответственно поясничный и крестцовый отделы.
Спинальным стенозом называют хроническую патологию, при которой происходит сужение просвета позвоночного канала или межпозвонковых отверстий (они образованы дужками позвонков, соединённых между собой) в результате разрастания костных, хрящевых или мягких тканей в сторону пространства, где находится спинной мозг и нервные корешки.
Для обозначения состояния, при котором происходит патологическое сужение позвоночного канала, в медицинской литературе встречаются термины:
- спинальный стеноз,
- спинномозговой стеноз,
- стеноз спинномозгового канала.
Патология может поражать любое место позвоночника, но наиболее часто подвержены заболеванию поясничный и шейный отделы. В первую очередь при этом недуге страдают сосуды.
Болезнь имеет довольно широкое разнообразие проявлений. Главные из них будут рассмотрены ниже.
По механизму возникновения заболевание бывает врождённой или приобретённой формы.
Первая обусловлена анатомическими особенностями конституции человека со следующими признаками:
- утолщение дуг, уменьшение тел и укорочение ножек позвонков (ахондроплазия);
- комбинированный порок развития позвоночного канала, при котором он в некоторых местах разделён костной, фиброзной или хрящевой тканью, а спинной мозг — расщеплён либо удвоен. Такая патология имеет своё название — диастематомиелия. Этот порок, как правило, сочетается со сращением позвонков в разных местах, спинномозговыми грыжами и др.
Приобретённый (или вторичный) стеноз подразделяется на дегенеративный и недегеративный. Первый развивается в результате следующих заболеваний:
- деформирующий спондилоартроз, проявляющийся в виде увеличения и дегенеративных изменений в межпозвонковых (фасеточных) суставах. Другое название — фасеточная артропатия. Причиной таких изменений является износ мягкотканных и фиброзно-хрящевых соединений костных элементов. Так возникает межфасеточный фронтальный стеноз;
- нарушение целостности межпозвоночных дисков, например, грыжевые выпячивания — провоцируют дискогенный стеноз. Частая симптоматика в этом случае: боль в повреждённой части позвоночника, перемежающаяся хромота нейрогенного характера, особенно при поясничной локализации дискогенного стеноза;
- остеохондроз в тяжёлой стадии с выраженным разрастанием костной ткани и суставных отростков;
- окостенение грыжи межпозвонкового диска;
- огрубение передней продольной связки позвоночника (болезнь Форестье);
- воспалительное заболевание межпозвонковых суставов, которое приводит к их сращению и необратимой тугоподвижности позвоночника (болезнь Бехтерева);
- чрезмерное разрастание и отвердевание жёлтой связки.
В основе приобретённого стеноза не дегенеративного характера лежат такие причины:
- смещение в любую сторону одного из позвонков, относительно остальных (спондилолистез), которое может вызвать деформацию позвоночника и сдавить нервные окончания, выходящие из межпозвоночных отверстий;
- осложнённые деформации позвоночника неясного происхождения (сколиоз, гиперлордоз, кифоз);
- многочисленные липомы эпидурального пространства;
- патологические изменения в позвонках, как следствие гормонального дисбаланса;
- осложнения травм позвоночника (посттравматический стеноз);
- спайки и рубцевания, образующиеся после хирургических вмешательств.
Если клиническая картина указывает на любые сочетания элементов врождённого и приобретённого видов недуга, говорят о полифакторном стенозе.
Позвоночный канал обеспечивает сохранность спинного мозга от травм, давления, любого внешнего влияния. Он служит своеобразным футляром для этого органа ЦНС. Но анатомические особенности строения позвоночной структуры не рассчитаны на вероятное сужение внутреннего пространства, где каждый миллиметр играет важную роль при прогрессировании заболевания.
Нормальный сагиттальный (вертикально разделённый спереди назад) размер позвоночного канала составляет от 15 до 25 мм, поперечный 26–30 мм. Размеры сужения указывают на один из видов стеноза:
- относительный — когда сагиттальный размер уменьшается до 12 мм. В этом случае клинически он может никак себя не проявлять (компенсированная форма заболевания);
- абсолютный — когда расстояние составляет 10 мм и менее. Симптомы будут присутствовать обязательно.
С анатомо-физиологической точки зрения, выделяют три вида стеноза:
- центральный — когда уменьшается диаметр канала;
- латеральный — сужение отверстия между двумя соседними позвонками, откуда выходят корешки спинномозгового нерва, до 3–4 мм при норме 5 мм;
- смешанный: комбинации первого и второго вида.
Наиболее распространённым является спинальный стеноз поясничного отдела. Возникает патология на фоне дегенеративных явлений в пояснице, которые оказывают давление на спинной мозг и нервы. С возрастом в структуре основного стержня человеческого организма происходят изменения — утолщение связок, увеличение межпозвонковых фасеточных суставов. Это приводит к сужению внутреннего пространства канала. Изменения также затрагивают межпозвонковые диски, они теряют высоту, «расплющиваясь», в них формируются протрузии и грыжи, которые давят на нервные окончания.
Вторым по частоте возникновения можно назвать стеноз спинномозгового канала шейного отдела. Довольно опасная форма болезни, поскольку этот отдел через сосуды и артерии непосредственно связан с кровоснабжением головного мозга. Это сужение размеров канала также является следствием дегенеративно-дистрофических процессов, когда с возрастом диски теряют эластичность и амортизирующие функции. Происходит сдавление нервных корешков в шейной области, проявляющееся симптомами радикулопатии — покалывания и хронических болей в области повреждения, а также признаками миелопати, среди которых онемение и слабость в конечностях, и даже — частичный паралич.
Данная патология наименее присуща грудному отделу, несмотря на меньший внутренний диаметр канала в этом месте. Все благодаря тому, что эта область позвоночника наиболее стабильна, и даже травмы редко представляют опасность для сдавления спинного мозга. Более характерно для грудного отдела ущемление нервных корешков, которое проявляется иррадирующими по ходу нервов болями.
Дегенеративные процессы в позвоночнике характерны для 95% людей в возрасте старше 50 лет. Чаще всего стеноз позвоночного канала выявляется у лиц старше 60 лет. Болезнь проявляется как у мужчин, так и у женщин, но симптоматика, возникающая у женского пола чаще требует врачебного вмешательства.
Возникновение стеноза позвоночного канала связано с такими факторами:
- Врождённый порок развития. Возникает внутриутробно и может быть связан с генетически обусловленным отклонением от нормы. Сюда относят такие заболевания:
- наследственная хондродистрофия, гипохондроплазия — генетические патологии, при которых имеется нарушение формирования хрящей и некоторых костей (ведут к карликовости);
- мукополисахаридозы — заболевания обмена веществ соединительной ткани, приводят к дефектам костного и хрящевого развития;
- различные дисплазии суставов позвоночника — отклонение в развитии и формировании;
- болезнь Книста — одна из форм карликовости. Основные признаки: непропорциональность, укорочённые конечности и туловище, утолщённые суставы;
- рахит, обусловленный генетическим дефектом, не поддающийся лечению витамином D;
- синдром Дауна.
- Травмы позвоночника. В результате которых возможно резкое выпадение спинного диска с возникновением острого сжатия спинного мозга. Как результат аномальной подвижности участка позвоночника — развивается хроническая компрессия.
- Заболевания дегенеративного характера. Вызывают выпячивания в просвет спинного канала:
- остеохондроз,
- артроз,
- спондилёз (образование костных наростов на позвонках);
- спондилолистез (выпадение позвонков).
- Увеличение в объёме капсулы дугоотросчатого сустава. Тогда суставные ткани заходят в пространство спинного канала.
- Оссификация главных элементов связочного аппарата. В процессе оссификации происходит замещение соединительной ткани связки на костную. Пропадает эластичность, а плотная и тугая соединительная ткань давит на спинной мозг.
- Нарушения метаболизма. Например, выработка глюкокортикоидов в больших количествах, или длительная терапия стероидными препаратами. А также повреждение механизмов восстановления костей, хондрокальциноз и др.
- Рубцевания и спайки после хирургических вмешательств. Симптоматика может возникать в отдалённом от операции периоде, будучи компенсированной длительное время;
- Гематомы и опухолевидные образования;
- Болезнь Бехтерева — воспалительный процесс в межпозвонковых суставах;
- Болезнь Форестье — костные наросты в местах крепления связок и сухожилий.
Наиболее характерные признаки поражения спинного канала на поясничном уровне:
- хромота нечёткой локализации, онемение и слабость, скованность, а также боль в ногах во время движения. Эти ощущения не позволяют нормально передвигаться больному, который вынужден постоянно останавливаться и присаживаться, чтобы отдохнуть. Симптомы обычно выражены симметрично с обеих сторон. Болезненность уменьшается в сидячей позе, даже при условии физического напряжения, например, езды на велосипеде. Люди с такой симптоматикой часто непроизвольно сгибаются в так называемую обезьянью позу, поскольку это приносит им облегчение;
- хронические тупые боли в пояснице, области крестца. Могут возникать также с разной интенсивностью, не имеют связи с положением тела, иррадируют в ноги;
- наличие так званого корешкового синдрома, при котором боли невралгического характера распространяются продольными полосами по боковой, передней или задней поверхности ноги. Отмечается положительный симптом Ласега — когда человек, лёжа на спине, поднимает прямую ногу, натягивая седалищный нерв, ощущая при этом болезненность;
- частичная утрата чувствительности ног: пациент может не ощутить прикосновение, не распознать его силу, с закрытыми глазами пациент не распознаёт положение собственных пальцев на ногах (если врач их согнул или выпрямил). Чувствительность может теряться также в области половых органов;
- периодически возникающие ощущения жжения, покалывания и «мурашек» в ногах;
- потеря контроля пациента над органами таза: непроизвольное мочеиспускание или его задержка, нарушения стула, потенции;
- отсутствие или слабая выраженность ряда важных рефлексов (ахиллов, подошвенный, коленный);
- синдром крампи — судороги и спазмирование икрононожных мышц, доходящие до болезненных;
- ослабление (парез) ног, уменьшение силы в ногах, обусловленное снижением нервной проводимости;
- истончение икроножных мышц, за счёт длительной компрессии нервных окончаний и ограничения подвижности.
Повреждение функций органов таза, сильное ослабление и похудение нижних конечностей — развиваются на поздних стадиях спинномозгового стеноза. Такая симптоматика в большинстве случаев равна показаниям к хирургическому вмешательству.
Согласно статистике, в 75% случаев спинальный стеноз локализуется в поясничном отделе позвоночника.
Сужение спинномозгового канала на уровне шеи проявляется радикулопатией — невралгическими болями, а также симптоматикой миелопатии — различными нарушениями спинного мозга. Распространённые особенности этого вида заболевания такие:
- боль в области поражения, возникающая на первых порах в конкретном положении шеи и головы. Постепенно становясь хронической, часто иррадирует (отдаёт) в руки, верхнюю часть спины, затылок;
- мигрени различной интенсивности, с локализацией в задней области черепа и висках;
- головокружения и предобморочные состояния (особенно при резких движениях головой);
- симптом Лермитта — подобие удара током, вследствие сгибания шеи. Ощущения проходят вдоль позвоночника и ног;
- слабость в руках, отсутствие чувствительности;
- мышечные спазмы в шее и плечах;
- зрительные нарушения: потемнение в глазах, расплывчатость;
- сбои дыхательного ритма и глубины.
Довольно редко встречается стеноз грудного отдела, специфика которого проявляется в следующей симптоматике:
- ноющие и тянущие боли в спине на уровне грудных позвонков;
- дискомфорт в области грудины;
- боль и скованность при глубоком вдохе;
- негативное влияние на двигательный аппарат (слабость, болезненность).
Для определения причин возникшей патологии, врач вначале подробно расспрашивает больного о беспокоящих симптомах, истории заболевания, предположениях самого пациента о том, какие факторы могли повлиять на развитие патологии. Хирург визуально определяет, существуют ли у больного предпочтительные позы, в которых тот лучше себя чувствует. Далее обследует спину пальпаторно, отмечая явные болезненные области. После физикального осмотра, доктор выпишет направление на необходимые обследования позвоночника, среди которых:
- Рентгенография — основной диагностический метод, даёт возможность определить любые изменения костей позвоночника (смещение, деформацию, нарушение целостности, наличие наростов) при помощи рентгеновских лучей. Снимок делают в переднезадней и боковой проекциях.
- Магнитно-резонансная томография (МРТ) — современный, безболезненный способ детального сканирования состояние всех твёрдых и мягких тканей позвоночника с помощью явления магнитного резонанса. Из-за своей дороговизны, а также имеющихся противопоказаний (используются приборы-источники сильного магнитного поля), МРТ-диагностика показана не во всех случаях.
- Контрастная миелография — красящее вещество вводят в окружающее спинной мозг пространство, и с помощью рентгена делают снимок — миелограмму, которая в реальном времени позволяет врачу оценить состояние спинного мозга, его мембран, нервных корешков и сосудов. Как правило, после прохождения миелографии, пациенту назначается следующее обследование — КТ.
- Компьютерная томография (КТ) — томографический (послойное изображение внутренней структуры) метод исследования внутренних органов. Позволяет относительно безвредно оценить состояние костной и хрящевой тканей, выявить сужение просвета канала.
Если боль в спине ощущается пациентом постоянно, усиливается в ночное время и не поддаётся купированию стандартными обезболивающими препаратами — необходимо, чтобы врач исключил наличие доброкачественных образований или онкологических опухолей. Проведение такой дифференциальной диагностики позволит не упустить драгоценное время начала адекватного лечения.
После постановки точного диагноза врач выносит вердикт относительно предстоящего лечения. При умеренной выраженности симптомов на ранних стадиях заболевания эффективными будут консервативные методы. Они включают медикаментозную и физиотерапию, массаж. Иногда показана лечебная гимнастика. Хирургия оправдана, если проявились серьёзные нарушения в работе органов таза, человек испытывает постоянные боли и серьёзные проблемы с движением и перемещением.
Больным назначают лекарства следующих групп:
- нестероидные противовоспалительные (НПВС) — основа традиционного медикаментозного лечения, препараты оказывают анальгетическое, противовоспалительное, противоревматическое действие. Ослабляют или устраняют болевой синдром при суставных болях (Аспирин, Ибупрофен, Налгезин, Индометацин);
- анальгетики-антипиретики — оказывают обезболивающее действие, имеют жаропонижающий и противовоспалительный эффект (Ацетаминофен);
- кортикостероидные инъекции — для снятия отёков, а также их используют при интенсивно выраженной боли в комплексе с местным анестетиком (Лидокаин) для проведения эпидуральной блокады. Лекарства вводят непосредственно в эпидуральное пространство позвоночного столба — место, откуда исходит боль, одновременно контролируя манипуляции при помощи рентгенологии. Эффект от такой блокады длится до полугода;
- мази и пластыри с противовоспалительным и обезболивающим эффектом — оказывают местнораздражающее и сосудорасширяющее действие, увеличивают скорость обменных процессов в месте нанесения (Долобене, Вольтарен, Финалгон, Фастум-гель, Дорсапласт, Нанопласт);
- миорелаксанты — используют для восстановления нервно-мышечной проводимости, в виде растворов для внутривенного применения (Дитилин, Мивакрон, Павулон).
Строго запрещено заниматься самолечением в случае с любым видом стеноза позвоночника. Препараты и схемы лечения имеет право назначать только ваш личный врач.
Показана в начале течения болезни и включает такие виды лечения:
- лазерная терапия — при помощи гелий — неоновых лазеров активизирует биохимические процессы в тканях;
- электрофорез — усиливает местное кровообращение при воздействии электрического поля и токов;
- магнитотерапия — применение статического магнитного поля в лечебных целях для увеличения скорости биофизических и биохимических процессов;
- бальнеотерапия — лечение минеральными ваннами;
- ультразвуковая терапия — колебания звуковых волн, оказывающих механическое воздействие, местный тепловой эффект.
Если болезнь протекает в лёгкой форме или пациент проходит длительное восстановление после операции, то в рекомендациях по лечению обязательно будут фигурировать занятия лечебной гимнастикой под контролем врача — реабилитолога. Правильно подобранная программа физической активности поможет пациенту развить мышечный корсет спины, и часть ежедневной двигательной нагрузки будет распределяться на мускулатуру опорно-двигательного аппарата, не перегружая наиболее уязвимое место — позвоночник. К вопросам физкультуры следует подходить осторожно, прислушиваясь к ощущениям собственного тела, стараясь не навредить себе. Для занятий необходимо выделить от 20 до 30 минут в день.
Широкую известность в лечении опорно-двигательного аппарата человека приобрёл метод кинезитерапии (kinesis — движение + therapia — лечение) доктора С. М. Бубновского. Основатель метода задумывал его как альтернативу хирургическому лечению. Основная сфера деятельности профессора Бубновского — реабилитация и спортивная медицина, он является владельцем реабилитационного центра, где на практике внедряет свою авторскую методику, разрабатывая на её основе индивидуальные схемы физической реабилитации.
Простые универсальные упражнения от доктора Бубновского для снятия позвоночных болей проводятся в исходной позе — на четвереньках. В этом положении предлагается:
- максимально расслабить спину, замерев в таком положении на несколько минут;
- поочерёдно выгибать (выдох) и прогибать (вдох) спину. Делать упражнение 20 раз;
- согнуть левую ногу под собой, а правую вытянуть назад, левой рукой тянуться вперёд — отличный способ растяжки спины. Потом нужно поменять рабочие ноги и руки на противоположные и проделать то же самое. Выполнять 20 раз.
Комплекс упражнений эффективно действует лишь в том случае, когда разработан медицинским персоналом для каждого пациента индивидуально, с учётом возможных осложнений и текущего состояния здоровья.
В задачу мануального терапевта при работе над симптоматикой спинального стеноза, входит восстановление двигательного объёма в разных сегментах позвоночника, снятие мышечной спастики, применение методов вытяжения позвоночника (тракционные методики). Мануальная терапия отлично дополнит комплекс консервативного подхода.
В несложных случаях стеноза дополнительно можно прибегать к рецептам народной медицины, обязательно с согласия вашего лечащего врача. Растирки, мази и компрессы, приготовленные по «бабушкиному рецепту» способны немного облегчить болезненность и снять спазм в мышцах, окружающих пострадавшие ткани. Действие основано, как правило, на местном раздражении рецепторов. Основной плюс такого лечения — многие средства можно использовать длительно, не боясь навредить жизненно важным органам, как печень или почки. Вот несколько рецептов:
- Двухслойный компресс с мёдом и горчичниками. Нанести мёд на болезненный участок спины, покрыть тонкой марлей или салфеткой, на которую сверху выложить несколько горчичников так, чтобы полностью охватить проблемную область. В качестве последнего слоя — все укутать пищевой плёнкой. Применять перед сном на 30 минут или до начала сильного жжения.
- Медовый массаж. Производят осторожными втирающими движениями в месте боли или скованности в течение 20–30 минут. Сеанс массажа лучше проводить вечером, после чего беречь спину от переохлаждения. Курс — 8–10 процедур.
- Настойка эвкалипта (спиртовая) — применяется наружно, её хорошенько втирают в больную область дважды в день.
- Растирка на основе эфирных масел — нужно взять в равных пропорциях масло лимона, лаванды и эвкалипта — по 10 мл каждого — смешать с оливковым (50 мл). Растирать и массировать спину этой смесью на ночь.
- Попеременное прикладывание холодного и горячего компресса. Приготовить полотенце и две ёмкости с водой — низкой и высокой температуры (терпимой для кожи). Смочить полотенце в горячей воде и приложить к больному месту на 2–3 минуты, затем то же самое проделать с холодной водой. Манипуляцию повторить 5–10 раз.
Применяя народные рецепты, не стоит забывать, что вылечить заболевание таким образом не получится. Если симптоматика упорно не проходит, следует без промедления записаться на приём к хирургу.
Поскольку спинальный стеноз — заболевание людей «в возрасте», прежде чем назначить операцию по показаниям, хирург изучает индивидуальные особенности, общее состояние организма и другие факторы.
Операция при стенозе позвоночника нужна, чтобы обеспечить декомпрессию спинного мозга и нервных корешков, когда консервативные методы недейственны. Основная методика — декомпрессионная резекция — урезание структур, давящих на спинномозговые ткани (костных наростов, дуг позвонков и т. д.), и в дальнейшем — динамическая фиксация смежных позвонков при помощи специального импланта.
Хирургия позвоночника — продолжительная, травматичная и весьма рискованная операция, особенно для людей почтенного возраста. Если такая необходимость все же стоит остро — необходимо обращаться за квалифицированной помощью только в специализированные медицинские учреждения.
Многие пациенты с хронической компенсированной формой заболевания, при внесении соответствующих коррективов в свою жизнь (уменьшение нагрузки, своевременное реагирование на обострения) ведут обычный образ жизни здорового человека до преклонных лет.
Люди, перенёсшие операцию по поводу запущенной стадии болезни, после прохождения реабилитационного периода имеют неплохой шанс на стабилизацию собственного здоровья, хотя боли и дискомфорт, как правило, не исчезают бесследно. В особо тяжёлых случаях — прогноз выздоровления индивидуален и делать его может лишь компетентный хирург.
После оперативного вмешательства существует также вероятность осложнений в отдалённом периоде, особенно это касается проведения двух и более операций. В ряде случаев необходимо ношение фиксирующего бандажа.
Существуют некоторые профилактические рекомендации для тех, кто хочет сохранить здоровье спины до глубокой старости:
- лечить остеохондроз нужно своевременно;
- следует минимизировать статические нагрузки на спину;
- регулярно укреплять мышечный корсет силовыми упражнениями;
- при поднятии тяжёлых предметов использовать специальные техники: из положения полуприседа, а не хватать рывком тяжесть;
- посещать бассейн и заниматься плаванием;
- не забывать об упражнениях на турнике — они увеличивают подвижность позвоночника;
- применять страховочное оборудование и соблюдать технику безопасности, если работа проводится на большой высоте.
При хронических болях в области позвоночника не стоит медлить с визитом к врачу. Хирург определит истинную причину болезни и решит какой способ лечения будет действенным именно в вашем случае. Чаще всего, только на запущенной стадии спинального стеноза необходимо хирургическое вмешательство. Обнадёживает тот факт, что существует множество, хорошо себя зарекомендовавших, консервативных методов лечения.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.

Восстановление после операции на позвоночнике призвано возвратить человека к привычному образу жизни и является не менее важной частью всего комплекса лечения.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При несоблюдении правил реабилитации положение усугубляется с каждым днем.
- сдавливании нервов, провоцирующем боль в пояснице;
- сколиозе с углом искривления больше 40 градусов;
- прогрессирующих искривлениях позвоночника;
- деформациях позвоночного столба, из-за которых сдавливаются внутренние органы;
- ярко выраженном дефекте внешнего вида из-за горба;
- некоторых переломах позвоночника;
- развитии позвоночной нестабильности;
- позвонковых грыжах с разрывами и воспалением нервов.
- дискэктомия — иссечение грыжи диска;
- ламинэктомия — процедура удаления кости, расположенной над спинномозговым каналом;
- артродез — сращивание нескольких костей позвоночника;
- вертебропластика — введение костного цемента в пораженные позвонки;
- имплантация искусственных дисков.
Восстановление после вмешательства – набор мероприятий, прописанных лечащим доктором.
Главная цель реабилитации – улучшение самочувствия человека и способности самостоятельно двигаться, заниматься стандартными вещами.
Восстановление после процедуры помогает быстрее приспособиться к ограниченным возможностям. Нельзя пренебрегать им даже при несущественных неврологических отклонениях.
Реабилитационные меры состоят в назначении лекарств, физиотерапии, массаже, лечебной гимнастике, мануальной терапии, иглорефлексотерапии и санаторном 
Кроме того, больному следует вести здоровый образ жизни, не поднимать тяжести, избегать переохлаждений, стрессов, продолжительного однообразной работы в одном положении, следить за весом, не делать резких движений на не подготовленные мышцы.
Реабилитация после вмешательства на позвоночном столбе ставит целью нейтрализовать последствия, вынужденные компенсации от неправильных нагрузок на осевую и периферическую части скелета вместе с неправильными стереотипами, формировавшимися у человека годами.
Набор способов, действий и приёмов зависит от течения болезни, особенностей организма и давности консервативного лечения.
Так как последнее без нейтрализации главной причины нарушения имеет симптоматический характер, и поэтому провоцирует возникновение компенсаторных патологических перестроек.
Реабилитация начинается практически сразу после операции, будь то иссеченая грыжа позвоночника или любое другое вмешательство.
Врач проводит осмотр больного. После анализа ответов больного и результатов осмотра, лечащий врач должен определить оптимальный способ помощи.
Далее будет разработан план лечения, состоящий из разных процедур и упражнений, которые помогут восстановиться, уменьшить боль, позволят выполнять повседневную работу. План так же включает прогноз, которого постарается достичь доктор вместе с больным после осуществленного лечения.
Восстановление осуществляется в три этапа:
- Задача первого — нейтрализация боли, парезов, онемения и компенсация перекосов тела.
- Второй нацелен на борьбу с ограничениями и нормализацию общего состояния.
- Третий — на восстановление целостности и прочности опорно-двигательной системы, устранение ограничений для занятий физкультурой.

Подобные мероприятия, в принципе, дают эффект и в той ситуации, когда между процедурой и курсом реабилитации прошло много времени.
Современная медицина предлагает большой арсенал методов восстановления.
К основным методам относят:
- Лечебная физкультура. Еще не придумано более действенного способа восстановления после операций. Как известно, одно из неприятнейших последствий вмешательства – нарушение подвижности и, как результат, проблемы с кровообращением. Упражнения нормализуют тонус мышц, кровоток и помогают скорее вернуться в норму.
- Физиотерапия – лечение посредством тепла, холода, ультразвука, электротока, магнитного поля, лазера. Она активизирует процессы заживления ран и нейтрализует боль, восстанавливает циркуляцию крови в тканях. После процедуры больной вынужден долго лежать или сидеть. Чтобы уменьшить последствия долгой неподвижности, используют специальные тренажеры, в которых человек может принять вертикальное положение.
- Лечебный массаж полезен при многих нарушениях работы организма. Он позволяет вернуть чувствительность, восстановить кровоснабжение, избежать пролежней и разработать слабые мышцы.
- Крайне важный этап любой реабилитационной программы – приспособление к жизни после манипуляции. Все описанные способы могут устранить физические последствия, но для возвращения к обычной жизни этого недостаточно. После вмешательства человеку придется заново привыкать к повседневной жизни. Эту задачу выполняет эрготерапия, которая помогает больному вернуть себе способность к самообслуживанию.
- Восстановление включает и психотерапию, т.к. поражение позвоночного столба может существенно изменить стандартный образ жизни и стать серьезным испытанием для эмоционального состояния.
- Воздействие иглоукалыванием улучшает иннервацию опорно-двигательной системы, нормализует работу всех систем, ускоряет реабилитацию после травм и операций.
- Миостимуляция. Действие импульсным током активизирует восстановление, улучшает работу нервной системы и сердца, упреждает атрофию мышц, ускоряет восстановление после длительной неподвижности.
- Лечение минеральными водами повышает иммунитет. Массажные души с минеральной водой крайне полезны при поражениях опорно-двигательного аппарата.
- Ношение специальных корсетов снижает нагрузку на диски и суставы, мышцы, связки. Для проблемного позвоночного столба полезно ношение корсетов в продолжение 2 месяцев после операции.
- Существует «сухое», подводное, вертикальное и горизонтальное вытяжение позвоночника. Суть его в растягивании эластичных тканей и суставов позвоночника за счет тяжести тела или дополнительных отягощений. Такие процедуры расслабляют мышцы, увеличивают объем движений и подвижность позвоночного столба.
Таким образом, к восстановительному периоду нужно отнестись крайне серьезно. Даже если человеку необходимо будет отказаться от отдельных составляющих стиля жизни, в данной ситуации это мелочи.
Стеноз позвоночного канала – опасное заболевание, приводящее к инвалидности. Диагноз патологии устанавливается на основе спондилометрии (измерение просвета позвоночника) после выполнения магнитно-резонансной томографии (МРТ).
Позвоночный канал является вместилищем для спинного мозга. При его сужении происходит сдавление спинного мозга. Состояние опасно выпадением функциональности иннервируемых органов.
Стеноз позвоночника диагностируется, когда уменьшается ширина заднепереднего отдела канала или дурального мешка. Размеры измеряются после выполнения миелограммы (введение контраста в субарахноидальное пространство спинного мозга и выполнение рентгенограмм).
Если расстояние между остистым отростком противоположной стороны и дужкой его основания в области измерения меньше 12 мм – можно выставлять диагноз «сужение канала позвоночника».
Какие причины вызывают стеноз позвоночника:
- Межпозвонковая грыжа;
- Отложение солей кальция в остистых связках (болезнь Бехтерева);
- Липома (жировое доброкачественное образование);
- Эпидурит (воспаление дурального мешка и спинномозговых оболочек).
При оценке размеров нижней части позвоночного столба в месте расположения «конского хвоста», сужение диагностируется, если минимальный размер меньше 3 мм на любом уровне. На миелограмме при данной патологии контрастное вещество не заполняет корешковый карман полностью. В такой ситуации срочно требуется операциия.
Стеноз позвоночного канала приводит к инвалидности за счет множественного нарушения функциональности внутренних органов.
Как появляются признаки сдавления спинного мозга:
- Компрессия приводит вначале к нарушению работы костно-фиброзных тканей, окружающих позвоночный канал;
- Ущемление нервно-сосудистых образований формирует локальный отек в месте повреждения;
- Нарушение кровоснабжения и иннервации внутренних органов приводит к изменению функциональности органов брюшной полости, малого таза, нижних конечностей;
- Патология ликворообращения формирует гипоксию головного мозга.
Вышеописанные патогенетические признаки стеноза приводят к инвалидности, если не проведено своевременное консервативное лечение или операциия. Без своевременного и грамотного лечения симптомы способны спровоцировать смерть человека из-за патологии множества органов.
Стеноз позвоночника в зависимости от локализации разделяется на:
Центральный спинальный стеноз позвоночника характеризуется уменьшением размера между дужкой основания остистого отростка и задней поверхностью позвонка от 12 до 10 мм (относительный) или меньше 10 мм (абсолютный).
Некоторые врачи при оценке степени сужения позвоночного канала вычисляют площадь. Если она менее 100 мм2 – относительное сужение; если меньше 75 мм2 – абсолютное.
Латеральный стеноз позвоночника диагностируется при сужении корешкового канала меньше 4 мм. При нем требуется срочная операциия для декомпресссии структур.
Стеноз позвоночного канала классифицируется по этиологии на:
- Врожденный (идиопатический);
- Приобретенный;
- Комбинированный – сочетание вышеописанных видов заболевания.
Какие признаки свидетельствуют о врожденном стенозе:
- Укорочение дуг позвонков;
- Увеличение толщины дуг;
- Уменьшение высоты позвонков;
- Хрящевая диастематомиелия.
Врожденный стеноз позвоночника сопровождается следующими анатомическими изменениями:
- Отложения кальция в межпозвонковых дисках;
- Спондилоартроз позвоночных суставов;
- Растяжение желтой связки;
- Смещение позвонков;
- Образование спаек.
Заметим, что наиболее частой причиной заболевания является отложение в суставно-связочном аппарате солей кальция при дегенеративно-дистрофических процессах (сколиоз, спондилез, остеохондроз).
При дегенеративных процессах спинной мозг сдавливается постепенно. С прогрессированием болезни появляются локальные боли и неврологические признаки патологической иннервации периферических органов. Если не проводится лечение, симптомы быстро прогрессируют.
У пожилых людей из-за многочисленных патологических процессов в позвоночном столбе формируется диагноз – «полисегментарный стеноз». Лечение патологии консервативными и хирургическими методами позволяет лишь несколько облегчить ее течение. Как правило, стеноз позвоночного канала в пожилом возрасте приводит к инвалидности, даже если своевременно проведена операциия по декомпресссии спинного мозга.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Клинические степени стеноза канала позвоночника:
- Сужение на фоне аномалий: несращение позвонков, аномалии дужек, патология люмбосакрального перехода, гиперплазия остистых отростков;
- Диспластический стеноз: гипохондроплазия, спондилодистрофия, остеопатия, хондродисплазия, мраморная болезнь, болезнь Педжета;
- Дегенеративный стеноз позвоночника: при остеохондрозе, срединной грыже, подсвязочной секвестрации диска, спондилоартрозе, спондилолистезе;
- Конституционный вид: при анатомических особенностях строения позвоночного столба;
- Приобретенный не дегенеративный: травматические повреждения, нейромышечные болезни, гормональные нарушения, последствия операциий на позвоночнике;
- Комбинированный: при сочетании нескольких видов одновременно.
При формировании диагноза врачи устанавливают тип стеноза:
- Позвоночного канала;
- Корешкового канала;
- Сочетанный вид.
В зависимости от локализации сужения:
В зависимости от распространенности поражения:
- Моносегментарный;
- Полисегментарный;
- Тотальный;
- Асимметричный;
- Односторонний;
- Прерывистый.
Степени стеноза по стадиям развития:
Градация заболевания на основе вышеописанной классификации применяется не только отечественными, но и зарубежными врачами.
Симптомы заболевания можно разделить на следующие группы:
Пароксизмальные симптомы формируются при обострении заболевания или наличии серьезных изменений со стороны внутренних органов.
Какие синдромы относятся к ряду пароксизмальных:
- Перемежающая хромота неврогенной этиологии;
- Пароксизмальный судорожный симптом;
- Нарушение чувствительности конечностей;
- Неконтролируемая дефекация и мочеиспускание;
- Температурные дизестезии;
- Парезы конечностей (ограничения подвижности).
- Вегето-сосудистая дистония;
- Мышечно-тонические сокращения;
- Цервикалгия, цервикобрахиалгия (к ней приводит стеноз шейного отдела), торакалгия (при грудном сужении), сакралгия, люмбалгия, люмбоишиалгия (при стенозе поясничного канала);
- Корешковые симптомы: полираДикулярный, монораДикулярный, синдром конского хвоста;
- Корешково-сосудистые: радикуломиелоишемия, миелопатия.
В зависимости от выраженности симптомов выделяют следующие степени тяжести болезни:
- 1 степень – перемежающая хромота (появление резкой боли в икроножных мышцах при ходьбе);
- 2 степень – умеренное нарушение ходьбы с болевым синдромом по типу перемежающей хромоты;
- 3 степень – болевой синдром выражен, без помощи передвижения невозможны;
- 4 степень – тяжелые проявления перемежающей хромоты с выраженным болевым синдромом.
Стеноз позвоночного канала относится к ряду быстропрогрессирующих болезней. Если врачам удается купировать острый приступ заболевания, через некоторое время он возвращается снова.
Лечение патологии проводится в стационаре. Амбулаторная терапия не приносит положительных результатов из-за ограниченности лекарственных препаратов. Нестероидные противовоспалительные средства обладают побочным влиянием на кишечник (провоцируют язву). Тем более, что большинству пациентов требуется декомпресссионная операциия.
Относительный стеноз (степень сужения канала от 12 до 10 мм) сопровождается следующими неврологическими проявлениями:
- Болевые синдромы;
- Двигательные нарушения;
- Радикуло-сосудистые изменения.
Спинальный стеноз сопровождается синдромом перемежающей хромоты. Данный симптом можно считать первым признаком болезни. Он появляется у большей части больных независимо от локализации компресссии спинного мозга.
Патогенетическим звеном патологии считается транзиторная ишемическая атака. При ней возникает сужение сосудов не только позвоночника, но и других органов. При переходе в вертикальное положение болевые ощущения усиливаются.
При смене позиции активизируются также симптомы венозной гипертензии и ликворного застоя. Если у пациента есть отеки нижних конечностей, они усиливаются в вертикальном положении.
Специфическим неврологическим симптомом болезни является постуральная дисбазия. Она характеризуется тем, что перемежающая хромота появляется не только при ходьбе, но и в положении стоя, при разгибании позвоночника.
Относительный спинальный стеноз характеризуется следующими неврологическими проявлениями:
- Онемение конечностей;
- Слабость в ногах;
- Нарушение координации движений из-за патологии нервной импульсации;
- Изменение чувствительности конечностей;
- Парестезии в ногах;
- Чувствительные расстройства без снижения силы в ногах;
- Тазовые нарушения и атаксия.
У 10% пациентов симптомы заболевания на начальных стадиях не выражены. Единственным маркером, позволяющим невропатологам установить диагноз «спинальный стеноз», является торакальная миелопатия.
Торакальная миелопатия – синдром перемежающей хромоты в сочетании с болевыми ощущениями в грудной клетке, животе, бедрах. Такие симптомы могут быть начальным предвестником абсолютного стеноза канала позвоночника. Если не применяется лечение, спинной мозг с течением времени будет сдавливаться сильнее.
Торакальная миелопатия у большей части пациентов является каудогенной – связана с поражением корешков конского хвоста.
Консервативное лечение и операциия при поясничном стенозе
Стеноз позвоночника требует незамедлительного лечения. При небольшой степени компресссии спинного мозга можно применять лечение, направленное на устранение:
- Сдавления нервно-сосудистых структур;
- Натяжения мышечно-связочного аппарата;
- Гипоксии нервных корешков;
- Артериальной и венозной недостаточности;
- Метаболических нарушений обмена веществ;
- Демиелинизации нервов;
- Патологической иннервации органов;
- Нарушений циркуляции ликвора;
- Нестабильности позвоночника.
Самостоятельно в домашних условиях устранить вышеперечисленные симптомы невозможно, поэтому при установлении сужения позвоночного или корешкового каналов пациенту необходима госпитализация.
Операция при сужении спинномозгового канала проводится для устранения компресссии. Длительное повышенное давление в спинном мозге спровоцирует патологию со стороны всех внутренних органов, обездвиженность верхних и нижних конечностей.
Хирургическое лечение патологии проводится с небольшим разрезом кожных покровов (около 4-5 см). После оперативного доступа к междужковому пространству, проводится удаление дужки с ушиванием дефектов мягких тканей и устранение выпячиваний межпозвонковых дисков (при ламинэктомии).
При нестабильности позвонков операциия дополняется транспеДикулярной фиксацией.
Стеноз позвоночника не относится к ряду распространенных болезней. Наиболее часто он встречается у пожилых людей. Из-за дегенеративно-дистрофических изменений позвоночного столба формируются грозные осложнения. Полностью устранить их у пожилых людей не удается даже оперативными методами, поэтому при наличии данной патологии у пациентов наблюдается высокая частота выхода на инвалидность.
Грыжа межпозвоночного диска или межпозвоночная грыжа — это заболевание, при котором происходит выпячивание части диска в позвоночный канал и сдавливание спинного мозга. В наше время это очень частое заболевание, которое приводит к временной потере трудоспособности или инвалидизации. 20% всех больных нуждаются в оперативном лечении. Почему? Давайте разбираться.
Каждый позвонок в позвоночнике соединяется за счет межпозвоночного диска. Он плотный по своей структуре, состоит из ядра, которое находится посередине, и колец, окружающих это ядро и состоящих из соединительной ткани. Межпозвоночные диски делают позвоночник прочным и гибким. Существует много заболеваний, которые приводят к разрушению межпозвоночных дисков, сюда относят, например, остеохондроз.
Причины болезни
Симптомы межпозвоночной грыжи
Диагностика грыжи позвоночника
Методы лечения
Лечебная физкультура
Как предотвратить появление грыжи
Чаще всего грыжа обнаруживается в поясничном отделе позвоночника, ведь именно на этот отдел приходится основная нагрузка. Крайне редко можно встретить грыжи в шейном и грудном отделе позвоночника.
Пик заболевания приходится на 25 – 50 лет. Редко можно встретить эту болезнь у детей, а если она и встречается, то является врожденной. У пожилых людей также не бывает межпозвоночных грыж, так как с возрастом уменьшается подвижность в межпозвоночном диске.
В основном грыжа позвоночника образуется как осложнение остеохондроза, различных инфекций и травм, а также из-за нарушенного обмена веществ и неправильной осанки. Кроме этого заболевание может возникнуть при резком повышении давления в межпозвоночном диске. Это может произойти при:
- сильном ударе или падении на спину;
- поднятие тяжелого предмета с земли;
- резкий поворот спины в сторону.
Как было сказано ранее, основной причиной развития болезни является остеохондроз. Поэтому люди с этим заболеванием, предрасположены к появлению межпозвоночной грыжи. Также сюда можно отнести людей с сидячим образом жизни:
Также межпозвоночная грыжа может развиться у людей, которые ежедневно поднимают тяжести, имеют лишний вес или искривление позвоночника.
Первоначальный симптом межпозвоночной грыжи – это боль. Чаще всего она появляется в момент поднятия тяжести, резком повороте спины. Вначале заболевание боль носит тупой и постоянный характер. Больной чувствует усиление боли при кашле, чихании, физической нагрузке, длительном стоянии или сидении.
Спустя некоторое время, когда грыжа увеличивается в размерах, боль появляется в бедре, ягодице и ноге. Боль становится резкой и стреляющей, появляются онемения конечностей.
Следующий симптом грыжи межпозвоночного диска – это невозможность движения в пояснице. Из-за боли, мышцы поясницы напрягаются и пациент не может полностью выпрямиться. Примерно через полгода от начала заболевания у больного появляется нарушение осанки.
Также при этой болезни нарушается стул – запор или понос, происходит задержка или недержание мочи, а также нарушение потенции.
Часто встречаются признаки поражения вегетативной нервной системы: снижение температуры кожи, ее пастозность, нарушение потоотделения и повышение сухости кожи.
Шейная и грудная грыжа проявляется аналогично. Пациент чувствует боль, онемение и покалывание пальцев рук, головокружение и искривление позвоночника.
Межпозвоночная грыжа диска является одной из самых частых причин длительных болей в спине. Но все же для постановки диагноза проводят много исследований, с целью исключить различные инфекции, опухоли, травмы, а также нарушение кровообращения в спинном мозге. Если боль в спине беспокоит на протяжении 2 месяцев, необходимо срочно обратиться к врачу. Своевременно начатое лечение поможет избежать тяжелых последствий заболевания и инвалидизации.
Очень тщательно исследуются больные, у которых признаки межпозвоночной грыжи возникли при таких условиях, как:
- недавно перенесенные травмы спины;
- детский и подростковый возраст;
- высокая температура;
- боль в спине похожа на удар электрическим током;
- боль в спине возникает в покое и не связана с движениями;
- боль в спине отдает в промежность, влагалище, живот, прямую кишку, ноги;
- боль в спине сопровождается нарушением менструального цикла;
- боль в спине появляется во время еды, акта дефекации и половых отношений;
- появление слабости в ногах, которая усиливается при ходьбе;
- болевые ощущения в спине стихают в положении стоя и усиливаются при лежании;
- боль не стихает более 7 дней и прогрессирует.
Сегодня точный диагноз такого заболевания, как межпозвоночная грыжа, помогают поставить следующие исследования: компьютерная томография и ядерно-магнитный резонанс. Эти методы диагностики помогают увидеть точные размеры грыжи позвоночника, определить структуру позвоночника на различных уровнях, выяснить отношение грыжи к спинному мозгу и нервам.
Лечение межпозвоночной грыжи — длительный процесс. Больному показан длительный постельный режим на 2 – 3 месяца. В это время пациенту назначаются обезболивающие и нестероидные противовоспалительные препараты – Найз, Диклофенак, Вольтарен и другие.
В некоторых случаях пациентам назначают кортикостероидные гормоны. Для уменьшения боли показано положение на спине с приподнятыми ногами и периодическая смена положения тела.
Примерно через месяц от начала заболевания боль стихает, но это не означает, что заболевание прошло. Для полного выздоровления необходимо не нарушать постельный режим и позволить межпозвоночным дискам восстановиться.
В острый период используется метод вытяжение позвоночника. Это довольно старый метод лечения, но последнее время используют его очень часто. При вытяжении происходит перепад давления в межпозвоночном пространстве и грыжа как бы «втягивается». Для проведения этой манипуляции нужно подобрать верное направление воздействия и соответствующую силу, чтобы не повредить позвоночник и не усугубить течение болезни.
В некоторых случаях врачи рекомендуют самому пациенту выполнять вытяжение, основываясь на болевых ощущениях. При правильном проведении процедуры болевые ощущения будут уменьшаться.
Если в течение 2 месяцев боль не проходит, появились нарушения функций тазовых органов, импотенция и онемения ног, показано оперативное лечение.
Выделяют несколько видов операций:
Лечение межпозвоночной грыжи лазером. Этот метод относят к малоинвазивной хирургии. Методика заключается в следующем: в межпозвоночный диск вводится световод, который нагревает элементы ядра и испаряет воду. Испарение воды ведет к уменьшению размера ядра диска и, соответственно, резкому уменьшению грыжевого выпячивания. Этот вид операции используется только при неосложненной грыже позвоночника.
Достоинства этой операции — в малой травматичности. Кроме этого, после операции остается низкая степень анатомических изменений. Эти факторы укорачивают проведение больного в стационаре после операции до 3 дней, а вся реабилитация занимает не более месяца.
Но есть в этом методе и минусы. Ведь сам лазер удаляет из диска воду, и за счет этого уменьшается грыжевое выпячивание, а другого терапевтического действия лазер не имеет и структуру позвоночного диска он не восстанавливает. Кроме этого после использования лазера в позвоночно-двигательном сегменте развивается воспаление, сопровождающееся отеком и прорастанием сосудов.
Лазеротерапия применяется сравнительно недавно, поэтому точных данных об отдаленных последствиях этой процедуры пока нет. Из выше сказанного можно сделать вывод, что возможности лазерной операции крайне ограничены.
К радикальной операции относят дискэктомию. Во время такой операции происходит удаление межпозвоночной грыжи с пораженным диском. После удаления патологически измененного диска врач ставит имплантат, чаще титановый. С помощью него сохраняется анатомическая структура позвоночно-двигательного сегмента. Такие операции проводят как при осложненных грыжах, так и при неосложненных.
Интересным является то, что в 10% случаев у больных не обнаруживается межпозвоночная грыжа. Это говорит о том, что болевые ощущения были вызваны другими причинами, на которые невозможно воздействовать хирургическим путем. Еще 15 – 20 % остаются недовольными после проделанной операции по разным причинам.
Эти факты заставляют периодически пересматривать показания к оперативному лечению заболеваний позвоночника, в том числе и грыж. Операция проводится только по строгим показаниям, а в остальных случаях все болезни лечатся консервативным путем. Восстановительный период после такого вмешательства длится несколько месяцев.
Межпозвоночный диск может выпячивать в любом направлении, поэтому при выполнении упражнений нужно следить за болевыми ощущениями. Если болевых ощущений нет – смело продолжайте его выполнять.
Если при выполнении упражнения появилась незначительная боль – не отказывайтесь от него, но делайте аккуратно, без резких движений. Если же при выполнении упражнения в позвоночнике появилась резкая боль – это означает, что его пока делать нельзя. Периодически снова повторяйте это упражнение и, если со временем боль будет уменьшаться — значит, вы на верном пути.
В начале лечение межпозвоночной грыжи избегайте упражнения на скручивание туловища. Также необходимо избегать прыжков и толчков в спину. Упражнения нужно выполнять 5 – 6 раз в день.
Комплекс упражнений разделить по 3 и каждый раз выполнять новые движения. Начинать занятие нужно с легких упражнений, постепенно переходя на более сложные. Не пытайтесь за 1 день вернуть себе здоровье – это не получится. Задача лечебной физкультуры – постепенное растягивание позвоночника и улучшение кровообращения на больном участке.
Эти упражнения выполняются с целью уменьшения болевых ощущений и создания условий для восстановления позвоночника.
- Вытяжение на наклонной доске. Это упражнение нужно делать каждый день в течение 5 – 20 минут. Для выполнения упражнения нужна широкая доска, с прикрепленными к одному краю лямками длиной 50 см. Лямки должны быть прикреплены на ширине плеч. Доску необходимо установить на высоту 1 метр или немного выше. Пациент ложится на доску на живот или на спину, продевая руки в лямки. Они фиксируют плечевой пояс больного. Во время вытяжения все мышцы туловища должны быть максимально расслаблены. Упражнение не должно причинять боль.
Вытяжение с наклоном вперед. Необходимо взять неширокую табуретку, чтобы свисали плечи, сверху положить подушку и лечь на нее животом. Вес тела нужно распределить между руками, ногами и опорой под животом. Во время выполнения упражнения мышцы должны быть максимально расслаблены, дыхание выполняется верхними отделами легких.
- Хождение на четвереньках. Передвигаться на четвереньках по комнате не сгибая рук.
- Плавание. Упражнения в воде не оказывают большой нагрузки на позвоночник. Лучше всего плавать на спине или кролем. При плавании брасом сильно напрягаются мышцы спины и шеи, поэтому на начальных этапах лучше исключить этот стиль плавания.
Цель этих упражнений — улучшить кровообращение поясничной зоны позвоночника, поэтому выполняя их, сосредоточьте внимание на пояснице.
- Лягте на спину, согните ноги в коленях, руки положите вдоль туловища. Обопритесь на лопатки, плечи и стопы и поднимите таз. Зафиксируйтесь в верхнем положении на несколько секунд и опуститесь. Повторить упражнение несколько раз.
- Встаньте на четвереньки и одновременно поднимайте противоположную руку и ногу. Зафиксируйтесь в таком положении на несколько секунд и вернитесь в исходное положение. Упражнение повторять 5 – 7 раз.
- Лягте на живот, кисти обеих рук положить под подбородок. Одновременно приподнимите руки, грудь и голову, но не отрывайте от пола ноги, таз и живот. Зафиксируйте это положение на 5 – 7 секунд, затем опуститесь. Повторять 3 – 5 раз.
Полностью вылечить непростую болезнь под названием межпозвоночная грыжа невозможно, но при соблюдении некоторых правил можно прожить полноценную жизнь без осложнений.
При подъеме тяжести нужно сгибать ноги в коленях, а не спину.
При переносе груза, его лучше держать ближе к себе. Так уменьшается давление на позвоночник.
При переносе тяжести нельзя резко сгибаться и разгибаться.
Нельзя носить тяжелые вещи в одной руки, особенно на большие расстояния. Необходимо равномерно распределять груз на обе руки.
Каждый человек знает, что лучше предотвратить развитие заболевания, чем его лечить. Особенно важным это является при болезнях позвоночника. Очень важно знать, как предотвратить развитие грыжи межпозвоночного диска.
- При ходьбе держите спину и голову прямо, не вытягивайте шею вперед.
- При сидении опирайтесь на спинку стула, спину держите прямой, ноги должны стоять на полу. Лучше использовать подставку для ног, чтобы колени были выше уровня бедер.
- Спать нужно на жестком щите, покрытым тонким матрацем. На мягкой койке можно спать на животе. Лучше всего спать на специальных ортопедических матрацах, которые изготовлены с учетом физиологии позвоночника.
Не переедайте. Лишний вес – серьезный удар для вашей спины. Правильно питайтесь. Ешьте белок для развития мышц и кальций для костей. Важно употребление калия для нормального водно-солевого обмена и витамин С, который укрепляет сухожилия и связки. Обязательно в рационе должны быть продукты животного происхождения – мясо, птица, рыба, молоко, сыр. В них содержатся аминокислоты, которые необходимы для полноценного синтеза белков. Старайтесь меньше есть консервированных продуктов и больше замороженных. Из напитков предпочтение отдавайте киселю и чаю на травах. Это может быть мята, шиповник, зверобой, череда, душица и другие травы. От кофе лучше отказаться. Также на костную систему плохо влияют соль, сахар, различные приправы, жареные и копченые блюда.
- Откажитесь от вредных привычек. Никотин оказывает суживающее действие на кровеносные сосуды, тем самым лишая межпозвоночные диски полноценного питания.
- Занимайтесь плаванием. Этот вид спорта идеально подходит людям с межпозвоночной грыжей. Если нет возможности посещать бассейн, то нужно выполнять физические упражнения дома.
Главное — помните, что нельзя заниматься самолечением и игнорировать рекомендации врачей. Своевременно начатое лечение поможет вам сохранить полноценную жизнь.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник
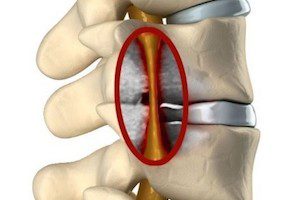

















 Вытяжение с наклоном вперед. Необходимо взять неширокую табуретку, чтобы свисали плечи, сверху положить подушку и лечь на нее животом. Вес тела нужно распределить между руками, ногами и опорой под животом. Во время выполнения упражнения мышцы должны быть максимально расслаблены, дыхание выполняется верхними отделами легких.
Вытяжение с наклоном вперед. Необходимо взять неширокую табуретку, чтобы свисали плечи, сверху положить подушку и лечь на нее животом. Вес тела нужно распределить между руками, ногами и опорой под животом. Во время выполнения упражнения мышцы должны быть максимально расслаблены, дыхание выполняется верхними отделами легких. Не переедайте. Лишний вес – серьезный удар для вашей спины. Правильно питайтесь. Ешьте белок для развития мышц и кальций для костей. Важно употребление калия для нормального водно-солевого обмена и витамин С, который укрепляет сухожилия и связки. Обязательно в рационе должны быть продукты животного происхождения – мясо, птица, рыба, молоко, сыр. В них содержатся аминокислоты, которые необходимы для полноценного синтеза белков. Старайтесь меньше есть консервированных продуктов и больше замороженных. Из напитков предпочтение отдавайте киселю и чаю на травах. Это может быть мята, шиповник, зверобой, череда, душица и другие травы. От кофе лучше отказаться. Также на костную систему плохо влияют соль, сахар, различные приправы, жареные и копченые блюда.
Не переедайте. Лишний вес – серьезный удар для вашей спины. Правильно питайтесь. Ешьте белок для развития мышц и кальций для костей. Важно употребление калия для нормального водно-солевого обмена и витамин С, который укрепляет сухожилия и связки. Обязательно в рационе должны быть продукты животного происхождения – мясо, птица, рыба, молоко, сыр. В них содержатся аминокислоты, которые необходимы для полноценного синтеза белков. Старайтесь меньше есть консервированных продуктов и больше замороженных. Из напитков предпочтение отдавайте киселю и чаю на травах. Это может быть мята, шиповник, зверобой, череда, душица и другие травы. От кофе лучше отказаться. Также на костную систему плохо влияют соль, сахар, различные приправы, жареные и копченые блюда.