С каждым годом такая неприятная патология, как межпозвоночная грыжа, динамично набирает обороты. Ее появление в большинстве случаев происходит на почве запущенного остеохондроза. Остеохондрозы в определенном сегменте позвоночника в различной степени тяжести присутствуют у 90% населения РФ, среди которых и совсем молодой контингент людей.
Что касается его опасного осложнения, а именно межпозвонковой грыжи, то согласно недавно проведенному эксперименту, суть которого заключалась в обследовании позвоночника у 100 случайных людей, у 30 из них была обнаружена грыжа диска в легкой и умеренной форме. Причем практически все испытуемые не подозревали о таком повороте событий, хотя и не отрицали, что с болезненными признаками в спине или шее знакомы. На территории России почти 1/3 населения имеет межпозвоночную грыжу.
Согласно данным клинических наблюдений, из всех стоящих на учете пациентов – 20% нуждаются в экстренной операции, причем преимущественно по поводу поясничных межпозвоночных грыж, реже – шейных. На снимках и видео вы сможете получить хорошую наглядную информацию о специфике патологии и операционных мерах борьбы с ней. Рекомендуем обязательно ознакомиться со всеми наглядными материалами.
Осложненное заболевание, когда выявлено сдавливание нервных корешков и спинного мозга, а также отделение от грыжи секвестра, представляет невероятную угрозу для человека. Патология, в зависимости от локализации, способна привести к парализации нижних или верхних конечностей, спровоцировать ранний инсульт и вызвать серьезную дисфункцию органов малого таза, выражающуюся неконтролируемым мочеиспусканием и дефекацией.
Симптомы улучшения состояния:
- избавить от невыносимых локальных болей и болевых синдромов, иррадиирущих в различные части тела;
- ликвидировать мышечную атрофию ног и рук;
- возобновить опорно-двигательный потенциал пораженной конечности;
- нормализовать иннервацию тазовых органов;
- восстановить работу первостепенной значимости отделов ЦНС (спинного и головного мозга);
- откорректировать походку, осанку, подвижность и стабильность позвоночного столба.
Давление оказываемое на нервные волокна приносит неприятные последствия.
Благодаря внедрению инновационных нейрохирургических технологий сегодня поясничные и шейные грыжи удаляются малоинвазивными методами, обеспечивающими бережное отношение к мягким тканям и нервным позвоночным структурам, минимизацию интра- и постоперационных рисков, быстрое восстановление. Перспективные виды операций:
- эндоскопическая эктомия грыжи;
- микродискэктомия;
- лазерная вапоризация (целесообразна только при небольших размерах выпячивания).
Выделим некоторые хорошие медучреждения в рамках РФ, неплохо специализирующиеся в малоинвазивной нейрохирургии лечения позвоночных грыж.
- В Екатеринбурге удаление межпозвоночной грыжи по различным современным технологиям пациенты могут пройти в Нейрохирургическом вертебрологическом центре при ГБ №41.
- Нейрохирургическое учреждение им. Бабиченко и Разумовского, расположенное в Саратове, тоже стоит отметить с положительной стороны. Для выполнения эндоскопии, например, здесь используется передовая немецкая система TESSYS, что является большим плюсом. Она располагает более широкими визуализационными возможностями и лучшими технологиями создания оптимально выгодных минидоступов, чем операции с микроскопом. При поражениях l5 s1 это особенно актуально. Благодаря данной технике доступно обходить анатомические препятствия и удалять сильно мигрировавшие секвестры.
- Хорошую репутацию завоевал МЦ «Медеор» в Челябинске. Клиника предлагает качественное удаление грыжи на любом уровне позвоночника с использованием трансфораминальных эндоскопических систем линейки Joimax (производитель Германия), таких как TESSYS и СESSYS. Оперативное вмешательство выполняет главврач, ортопед-травматолог, д-р мед. наук Астапенков Д.С.
- Почетного места удостоилась и Окружная клиническая больница г. Ханты-Мансийск, где по современным форматам лечат пациентов с протрузиями и грыжами межпозвонковых дисков. В больнице проводятся лазерная реконструкция и вапоризация, холодноплазменная пластика, протезирование имплантатов динамической стабилизации, механическая декомпрессия, микрохирургия секвестрированных грыж посредством эндоскопической ассистенции.
В России малотравматичные способы стали осваивать и применять недавно . Соответственно, число неудачных операций у нас 2-3 раза больше.
Самый травматичный способ удаления грыжи.
Удалять грыжу, используя микроскоп, зарубежом начали с начала 70-х годов, у нас же лишь в середине 90-х. А до этого времени у нас все еще задействовали самую агрессивную радикальную методику, с наивысшими рисками осложнений и неудач, – открытую дискэктомию. Этого одного примера вполне достаточно, чтобы понять, как сильно отстает отечественный уровень развития нейрохирургии от зарубежного..
В Чехии, Израиле, Германии, эндоскопическая дискэктомия с применением системы TESSYS примерно в 95% случаев и более дает отличные результаты, тогда как в России всего в 85-90%. Нейрохирургу ужно пройти не один год обучений и стажировок в лучших мировых центрах нейрохирургии, на протяжении многих лет ежедневно выполнять с десяток подобных вмешательств. В РФ, к глубокому сожалению, далеко не каждого спинального хирурга, не без исключений, конечно, можно назвать профессионалом.
Наиболее преуспевающей страной, лидером в ортопедии и спинальной хирургии сегодня, впрочем, как и 5, 10, 15 лет назад, является Чехия. Высокое доверие среди наших пациентов и огромное признание завоевала компания Artusmed, специализирующаяся малоинвазивной хирургии позвоночника, эндопротезирования позвоночных дисков и суставов. Здесь работают специалисты с большой буквы, которые выполняют любые хирургические манипуляции с ювелирной точностью.
В Чехии цены на удаление грыжи вместе с диагностикой и реабилитацией в 2-2,5 раза ниже, чем в Германии или Израиле только на одну процедуру эктомии. После оперативных процедур в чешских клиниках всегда принято полноценно заниматься восстановлением пациента, что большая редкость для большинства популярных стран. А без адекватного реабилитационного курса оперировать позвоночник бессмысленно.
Полная послеоперационная реабилитация, соответствующая виду и сложности проведенного хирургического сеанса, индивидуальным особенностям организма человека, является обязательным требованием каждой программы лечения, и она всегда включена в стоимость медицинского пакета.
Поражение дисков поясничного отдела происходит в 80% случаев. Обусловлено это тем, что нижний отдел позвоночника – его самая нагруженная и подвижная часть. Оперативные вмешательства по поводу межпозвонковых поясничных грыж, соответственно, преобладают. Назначаются они при наличии нижеуказанных проблем.
- Серьезные отклонения в работе органов малого таза, вызванные компрессией нервных отростков конского хвоста. Такая осложненная форма заболевания характеризуется тяжелыми изменениями в работе мочеиспускательного и прямокишечного тракта, а именно непроизвольным выделением мочи или кала. У мужчин наблюдаются проблемы с эрекцией.
- Предельная слабость мышц одной ноги (нижний монопарез), произошедшая вследствие нарушения их связи с нервной системой. В основном страдают функции сгибания/разгибания и опороспособности стопы.
- Секвестрирующая грыжа, при которой возник отрыв патологической массы пульпозного ядра от диска. Оторванная часть хряща попадает в эпидуральное пространство, что представляет большую угрозу. Свободный хрящевой фрагмент может перекрыть кровоснабжение спинного мозга и, как следствие, произойдет паралич ног.
- Неэффективность консервативной терапии на протяжении 3 месяцев. Если несмотря на пройденный медикаментозный, физиотерапевтический и ЛФК курс лечения, болезнь упорно продолжает досаждать мучительными локальными и иррадиирущими болями (в пояснице, конечности, ягодице, паху и пр.).
- Большое пролабирование студенистого ядра. Для поясничного и пояснично-крестцового отделов грыжа более 8 мм подлежит удалению хирургическим путем.
Вы должны быть уверенным, что свое здоровье вы доверите надежному специалисту. Не принимайте поспешных решений! Удостоверьтесь, что те, кто делал в конкретной клинике эктомию или коррекцию грыжи, остались довольными пройденным лечением. Штудируйте отзывы и видео пациентов, в идеале – найдите способы связаться с ними и пообщайтесь лично. Изучайте рейтинги хирурга и клинического центра.
Теперь рассмотрим, когда рекомендуют специалисты удаление межпозвоночной грыжи шейного отдела. Операция необходима, если патология привела к серьезным нарушениям качества жизни, этому способствуют:
- крупный размер грыжевого образования, для шейного отдела – это 6 мм и более;
- грыжа в стадии секвестрации (необходимо удалять в экстренном порядке!);
- утрата мышечной силы руки, или парез верхней конечности (парезы чаще встречаются односторонние);
- стеноз спинномозгового канала в данном отделе;
- поражение спинномозговых корешков;
- острая недостаточность притока крови к мозгу, обусловленная сдавливанием грыжей шейных сосудов и артерий;
- отсутствие положительной динамики (сохранение неврологической симптоматики или ее усиление) после 6-12 недель грамотного комплексного лечения консервативными способами.
Прямое показание к срочному удалению грыжи.
На эффективность любого оперативного лечения влияет тот факт, сколько длится уже тяжелый патологический процесс, особенно это касается мышечной слабости и онемения. Не затягивайте с операцией, если врач настоятельно ее рекомендует, значит, решение нужно принять в ближайшие сроки. В медучреждение, где делают удаление межпозвоночной грыжи, необходимо обратиться быстрее, максимум в течение 6 месяцев. Для чего такая спешка? Чтобы не допустить необратимой дегенерации затронутых нервных окончаний и окончательной гибели нерва, так как хирургия в такой ситуации уже будет бессильна, а инвалидизация больного – неизбежна.
Бояться удаления не нужно, современные виды операций предполагают щадящую для пациента и очень корректную к внутри- и околопозвоночным структурам инвазию. Она не оказывает на близлежащие структуры травматического эффекта, что в дальнейшем позволяет перенести легко и ускоренными темпами послеоперационный этап восстановления.
Положение тела больного во время операции.
Операция длится не более 1 часа. Что касается обезболивания, при эндохирургии (при помощи эндоскопа) сеанс проводят под местным наркозом. Если применяется микрохирургическая техника, тогда в основном используется общее анестезиологическое обеспечение. Эти две ведущие технологии также подразумевают создание довольно миниатюрного доступа (1-3 см).
Цена на лазерное удаление ниже, чем на традиционные методики, что повышает интерес к подобному типу лечения. Однако всем пациентам, которых заинтересовала лазеротерапия, важно знать, что не каждому она показана. Во-первых, ее не проводят тем, кому более 50 лет. К тому же, удалить лазером грыжу разрешается только при условии, что ее размеры не превысили 6 мм, а целостность фиброзного кольца еще сохранена. В среднем эффект длится от 1 года до 3 лет.
Суть процедуры состоит в том, что внутрь межпозвоночного диска помещается игла, через которую пропускают световод, генерирующий дозированную волну лазерного излучения. Под воздействием лазера биоткань, а именно пульпозное ядро, на ограниченном поле нагревается до температуры 60 градусов по Цельсию. Данный процесс вызывает испарение (вапризацию) ткани, грыжа втягивается внутрь и прекращает раздражать нервные корешки и сосудистые структуры. Сеанс длится 15-40 минут, проходит в амбулаторных условиях под местной анестезией с использованием рентген- или КТ-контроля.
Цена вапоризации грыжи лазером в Москве, в КДЦ МГМУ им. Сеченова составляет порядка 80 тыс. рублей. Аналогичную медицинскую услугу в столице выполняют и в ЦКБ №1 «РЖД», ЦКБ Российской академии наук, Медцентре «Гарант Клиник». В Ст.-Петербурге хвалят МЦ ОАО «Адмиралтейские верфи», также медуслуга оказывается в НИИ травматологии и ортопедии им. Вредена, ГБ №40, ВМА им. С.М. Кирова.В далее представленных городах цена на подобную услугу начинается от 40 тыс. рублей. Восстановление диска лазером в Екатеринбурге проводится в МАУ «Центральная городская больница № 24». Перкутанную лазерную деструкцию диска в Красноярске можно пройти в КГУЗ «Краевая клиническая больница». Информация по лазерному удалению в городе Великий Новгород отсутствует, но можно обратиться за консультацией в Городскую клиническую больницу №13. В этом медицинском заведении практикуют современные способы мининвазивного воздействия на позвонковые диски.
Запущенные формы патологии с локализацией в шейном и поясничном отделах позвоночника оперируются посредством микродискэктомии или эндоскопической операции. Попробуем сориентировать пациентов относительно того, сколько стоят услуги хирургов. Цена операции по методу микрохирургической дискэктомии в России составляет 60-230 тыс. рублей. На эндоскопию она составит не менее 100 тыс. руб. На окончательную стоимость влияют такие факторы, как:
- квалификация оперирующего специалиста;
- сложность клинического случая;
- необходимость использования стабилизирующих систем;
- количество дней в стационаре.
Важна не клиника, город или страна, важен нейрохирург, который будет Вас оперировать.
Поэтому советуем узнавать, сколько стоит нейрохирургическое лечение при вашем диагнозе, непосредственно в конкретной клинике. Цена в Москве и Санкт-Петербурге выше чем в остальных городах. Качественно удалить межпозвонковое грыжеобразование с минимизированными рисками рецидива болезни можно в Чехии, Израиле и Германии. Как при помощи эндоскопа, так и посредством микроскопа, в каждом из этих государств операции стоят примерно одинаково: в Чехии – не более 10000 евро, в израильских и немецких госпиталях – приблизительно от 16 тыс. до 25 тыс. евро.
Результаты операций по поводу грыж поясничного отдела – самое распространенное обсуждение на форумах. Отзывы об операциях в зоне крестца и поясницы, в шейной области будущих пациентов настраивают на предстоящие лечебно-хирургические мероприятия. Однако на тематических интернет-площадках существуют противоречивые высказывания: одни призывают ни в коем случае не соглашаться ложиться на стол хирурга, другие рассказывают, что зря так боялись пойти на операцию, которая, наконец, смогла изменить их жизнь к лучшему. Так кому верить?
Среди частых послеоперационных последствий после некорректных манипуляций и плохо организованной реабилитации встречаются:
- нагноение и инфицирование операционной раны;
- образование грубых рубцовых тяжей, сдавливавающие нервные волокна и спинального канала;
- повреждение неопытным хирургом нервного образования или спинного мозга, парализация конечностей и дисфункция кишечной и мочеполовой систем, серьезные проблемам с головным мозгом;
- скорый рецидив межпозвоночной грыжи.
- введение общего типа наркоза;
- выполнение анатомической разметки на кожных покровах при помощи интраоперационной установки рентгена, человек лежит на спине;
- создание операционного доступа по кожной складке на шее спереди (разрез равен примерно 3-4 см);
- раздвижение мышц ранорасширителем (мышечные волокна не разрезаются, а только аккуратно раздвигаются);
- используя микрохирургические инструменты, под контролем высокоточного операционного микроскопа электронного типа извлекают проблемный диск вместе с грыжей;
- далее выполняется спондилодез, сращение соседних позвонков, между которыми находился извлеченный хирургом деформированный диск при помощи установки межтелового импланта (кейджа), чтобы стабилизировать прооперированный сегмент;
- в конце процедуры обрабатывается рана и накладываются швы.
Схема установки импланта в шейном отделе.
Сеанс продолжается примерно 40 минут. Спустя несколько часов после его окончания пациент может вставать и передвигаться, а ориентировочно через трое суток оформляется выписка из стационара. К несложной, в плане физических нагрузок, профессиональной и бытовой деятельности приступать можно сразу после выписки, но не в ущерб реабилитации! К физической активности разрешается вернуться через 2-3 месяца, а до этого времени стоит пройти курс восстановления (прием медикаментов, физиотерапия, ЛФК, диета и пр.).
Пред операцией выполняется введение, местного анестетика для полного обезболивания того анатомического участка, где планируется хирургия. Для высокой визуализации рабочей анатомической зоны применяется эндоскопическая установка, обладающая многократным увеличением. Данного типа микрооперация собрала вокруг себя положительные отзывы, поскольку она самым тактичным и щадящим образом нейтрализует боли. Размер доступа составляет около 8-1,5 мм. Процесс удаления грыжи поясничного диска:
- сначала выполняется прокол мягких тканей в правильной проекции, при этом пациент лежит на животе;
- в произведенный заднебоковой доступ вводятся миниатюрные элементы эндоскопа и подводятся к диску через фораминальное отверстие позвоночника, контроль расположения эндоскопа в межпозвоночном пространстве выполняется с помощью рентгенологического оборудования;
- далее в рабочую трубку помешается микрохирургический инструментарий и хирург отщипывает патологический массив пульпозного ядра, вышедший за пределы диска, и выводит его наружу через эндоскопический тубус;
- процесс удаления постоянно отслеживается на большом операционном мониторе, а при обнаружении секвестрированных кусочков грыжи, доктор от них тщательно очищает позвоночное пространство;
- по окончании сеанса операционное поле промывается, инструменты извлекаются, на рану накладывают несколько швов и стерильный пластырь.
Эндоскопическая методика подразумевает резекцию грыжи с сохранением межпозвоночного диска, а также обеспечивает максимальную интактность позвоночным и околопозвоночным структурам, после нее риск развития нестабильности позвонков практически отсутствует, как и вероятность формирования негативных реакций. Через 2 часа больной может ходить, а на следующие сутки, если состояние удовлетворительное, его отпускают уже домой. Но особенного физического режима, своеобразной послеоперационной терапии для предупреждения осложнений и восстановления полноценного объема движений строго придерживаться крайне обязательно. А это 1-2 месяца, иначе повторное возникновение болезни на этом же сегменте неизбежно произойдет снова.
Внимание! Не верьте тому, кто говорит, что ограничения по поводу физической активности после эндоскопии вообще отсутствуют, а реабилитация не нужна. Это жестокий обман недобросовестных медицинских организаций, заинтересованных только в привлечении клиентов и финансовой выгоде. Или же подобный абсурд написан человеком, далеким от медицины. Некоторые пациенты воспринимают такую безграмотную информацию за правду, и расплачиваются потом за свою наивность ценой собственного здоровья.
Эндоскопическая резекция – это сложнейшая операция на очень многосложном и функционально значимом элементе опорно-двигательного аппарата, но не такая агрессивная, как, к примеру, радикальная дискэктомия. И эффективность метода зависит не только от качества выполненного вмешательства, но и напрямую от реабилитации и дальнейшего образа жизни человека, запомните это.
Микрохирургическая операция по удалению грыж является основополагающей методикой и надежной тактикой при тяжелых диагнозах. Применяется электронный микроскоп с десятикратным увеличением и удается избежать повреждения любых главных структур, в том числе нервов, находящихся на проблемном уровне. Разрез по величине небольшой, всего 2-3 см, но оперативное вмешательство очень серьезное, требующее высокой точности нейрохирурга.
Операционный сеанс занимает около 40 минут. Человека погружают в общий наркоз. Открыв доступ, специалист бережно сдвигает нервный корешок и осуществляет пофрагментную эктомию грыжевой ткани, по возможности сохраняя большую часть диска. Если без резекции всего диска не обойтись, а такие ситуации случаются крайне редко, дегенерированный межпозвонковый элемент удаляют полностью, а в освобожденное отверстие между позвонками ставится искусственный имплантат. Он будет выполнять функции диска, сохраняя анатомическую подвижность позвоночника.
В отличие от классической дискэктомии, микродискэктомия позволяет:
- избежать кровопотерь, существенно уменьшить риски последствий;
- быстро избавить от отголосков корешкового синдрома;
- рано активизировать пациента;
- сократить сроки до окончательного восстановления двигательно-опорных функций позвоночного столба;
- ускоренными темпами возобновить работоспособность верхних или нижних конечностей.
На следующий день пациент может вставать и двигаться, а по истечении 3-5 суток покинуть клинический центр. Сидеть не разрешается на протяжении 2 недель. Прописывается ношение поясничного бандажа или шейного воротника, лимитированное по времени. Реабилитационная программа составляется индивидуально для каждого больного основным специалистом совместно с реабилитологом, физиотерапевтом, инструктором по ЛФК. Продолжительность реабилитационного курса после хирургии зависит от самочувствия пациента: у кого-то он составляет 5-6 недель, а кому-то может потребоваться 2 месяца или более, чтобы физиологические показатели вернулись к норме.
Можно ли удалять выбухание пульпозного ядра еще способами кроме малоинвазивной хирургии? Да, но базовые методики вне конкуренции. Дадим краткую характеристику редко применяемым способам. Вы сможете понять, как удаляют ими грыжи поясничного отдела и очаги другой локализации.
Принцип процедуры примерно аналогичен лазерному выпариванию, только основным активным веществом здесь выступает холодная плазма. Путем пункционного прокола в смещенное студенистое вещество вводится игла, через которую подается струя низкотемпературной плазмы. Под ее воздействием ткань внутри диска частично разрушается и формируется полость с отрицательным давлением, что стимулирует обратное втягивание выпяченного фрагмента ядра и восстановление анатомически правильной формы диска. В итоге нервные корешки и сосудистые веточки освобождаются от грыжевой компрессии, боль проходит.
Такой прием уместен исключительно при протрузиях до 6 мм, то есть на раннем этапе патологии. Нельзя прибегать к данной технологии в возрасте 50 лет и старше, а также при выраженном пролабировании, то есть если размер выпячивания составляет более чем 6 мм. Практически все, кто удалял патоморфологическое образование посредством холодноплазменного воздействия, не нарушая рекомендационных правил, отмечают исчезновение болевого синдрома в течение первой недели. После такой терапии, как и после лазеролечения, спустя 1-3 года, возникает потребность в повторении лечебного сеанса, поскольку заболевание снова дает о себе знать. При застарелых и больших грыжах эта технология не действует.
Эта технология не подходит для лечения запущенных форм патологии, тем более, с ее помощью не выполняют удаление секвестра. Нетравматичная процедура целесообразна лишь на начальной стадии заболевания, когда, несмотря на небольшой размер грыжи, наблюдается сильная болезненная симптоматика, не купируемая традиционными обезболивающими средствами. Преимущественно гидропластику используют при несильных протрузиях, располагающихся в пояснично-крестцовой области.
Минимальная инвазивность обеспечивает миниатюрный в диаметре зонда нуклеотома, который чрескожно вводят в диск под контролем ЭОП под местной анестезией. Через зонд во внутреннюю зону диска подается высокоскоростная струя физраствора, измельчающая частично ткани пульпозного ядра (на 40 %). После разреженная студенистая субстанция вместе с внедренным раствором эвакуируется через внутренний порт зонда. Грыжа прекращает раздражать нервный корешок, вызывать его отек и воспаление, а вместе с этим устраняется и болевой синдром.
После гидропластической декомпрессии неприятный дискомфорт в пояснице пропадает в раннем послеоперационном периоде. Вечером в тот же день, когда была сделана процедура, пациента выписывают с предоставлением основных рекомендаций по ограничению физических нагрузок. Пойти на работу можно уже через 2-3 суток.
На заметку! В Чехии все эффективные и безопасные тактики миниинвазивного удаления грыжеобразования в позвоночнике практикуются на протяжении нескольких десятков лет. Отменная квалификация врачей и богатый опыт, безупречно оснащенные операционные залы и блоки диагностики позволяют предельно минимизировать все существующие риски развития негативных последствий и добиться послеоперационных результатов. Прогноз на благоприятный исход составляет 95%-100%.
источник
Эндоскопическое чрескожное удаление грыжи межпозвонкового диска — это операция по удалению грыжи межпозвонкового диска с помощью специального эндоскопа, в котором и оптический и рабочий каналы совмещены в одном эндоскопе. Диаметр такого эндоскопа 7 мм.
Эндоскопический трансфораминальный доступ позволяет удалить грыжу межпозвонкового диска в полном объеме через естественное анатомическое отверстие позвоночника, не повреждая заднюю продольную связку позвоночника и заднюю часть фиброзного кольца, что очень важно для профилактики рецидивов грыж позвоночника.
Операция проходит под постоянным рентгенологическим и эндоскопическим контролем в водной среде, поэтому является безопасной для пациента.
.jpg)
Спинальный эндоскоп
Техника чрескожного полностью эндоскопического (артроскопического) удаления грыжи позвоночника полностью отличается от других методик, в частности, от микроэндоскопической дискэктомии (MED), техники Дестандо и EasyGo, которые используют доступ, хирургическую технику и основные инструменты аналогичные традиционной микродискэктомии.
При этом операционная травма сокращается до минимума, исключается контакт перидурального пространства с воздушной средой, образование перидурального рубца и различных послеоперационных болевых симптомов.
Такой доступ не повреждает как длинные, так и короткие сегментарные мышцы спины, исключает костную резекцию, тем самым предотвращает развитие нестабильности оперированного сегмента.
Косметический эффект после такой операции превосходит любой послеоперационный разрез после традиционной микродискэктомии.
Преимущества чрескожного эндоскопического удаления грыжи межпозвонкового диска перед микродискэктомией и так называемой микроэндоскопической дискэктомией (псевдоэндоскопией):
| Чрескожная эндоскопическая дискэктомия | Микродискэктомия и микроэндоскопическая дискэктомия (псевдоэндоскопия) | |
| Повреждение паравертебральных мышц во время доступа к грыже | Отсутствует | Происходит разрез и отделение паравертебральных мышц от позвоночника |
| Образование перидурального рубца | Отсутствует, т.к. операция проходит без контакта с воздушной средой в водной среде, без кровотечения в обход структурам позвоночного канала | Образуется всегда и около в 10% случаев является причиной послеоперационных болей |
| Резекция костных структур позвоночника | Отсутствует | Происходит во время доступа к грыже |
| Риск развития нестабильности в оперированном позвоночно-двигательном сегменте | Отсутствует | Имеется, т.к. происходит резекция костных и суставно-связочных структур позвоночника |
| Послеоперационная боль в спине | Отсутствует, либо слабо выражена, т.к. доступ не повреждает паравертебральные мышцы спины, костные и суставно-связочные структуры позвоночника | Присутствует, т.к. доступ повреждает мышцы спины с формированием интрамускулярного фиброза и суставно-связочные структуры позвоночника |
| Сидеть | Разрешается уже через 2 часа после операции (при трансфораминальном доступе) | Обычно не разрешается сидеть в течение 1 месяца |
| Время госпитализации | Всего 1 сутки! | 3-4 сутки |
| Реабилитационный период | Значительно меньше, уже через 14 дней после операции можно приступать к нефизическому труду | На работу разрешается выходить только через 1-1,5 месяца |
| Вероятность рецидива | Ниже при трансфораминальном доступе, т.к. доступ внепроекционный в обход позвоночного канала без повреждения задней продольной связки и задней части фиброзного кольца | Выше, т.к. для удаления грыжи всегда происходит повреждения задней продольной связки и задней части фиброзного кольца – структур, призванных удержать пульпозное ядро в пределах межпозвонкового дискового пространства |
| Косметический эффект | Разрез на коже 7мм | Разрез на коже около 3-5 см |
Таким образом, в настоящий момент удаление грыжи межпозвонкового диска должно быть по возможности эндоскопическим траснфораминальным (т.е. через естественное анатомическое отверстие), т.к. это не оставляет рубцов, проходит максимально без повреждения структур позвоночника и в большинстве случаев позволяет избавиться от грыжи межпозвонкового диска за 1 день.
источник
Многие люди, которым выставили диагноз «межпозвоночная грыжа», задаются вопросом о том, сколько может стоить удалить грыжу позвоночника, и в каких случаях это необходимо? Сегодня врачи стараются решать проблему с помощью консервативных методик, однако иногда без помощи хирургии обойтись все же не удается. Так какие виды вмешательств существуют, и на какую сумму стоит рассчитывать пациенту?
Поскольку любое инвазивное вмешательство в тело человека влечет за собой определенные риски, врачи рекомендуют прибегать к нему только в случае крайней необходимости. Для операции на позвоночнике можно выделить два типа показаний – абсолютные и относительные.
Абсолютными показаниями считаются те, при которых пациенту может помочь только хирург, так как другие методы оказываются неэффективными.
К ним относят:
- наличие выраженного болевого синдрома, с которым не в состоянии справиться другие используемые в терапии методики;
- наличие сильных изменений в области органов малого таза, что приводит к неспособности контролировать акты мочевыделения и дефекации.
Относительными показаниями считаются те, при которых пациент еще может жить без операции, не испытывая при этом существенного дискомфорта. При наличии показаний этого типа вмешательство проводится по желанию больного.
К относительным рекомендациям лечь на операцию относят:
- выраженный болевой синдром в любом позвоночном отделе, который нельзя терпеть;
- патологические нарушения активности в нижних конечностях, носящие приходящий характер (паралич стопы);
- слабость мышечной системы нижних конечностей, которая приводит к постепенной атрофии с потерей возможности ходить из-за нарушения иннервации;
- неэффективность консервативных методик в течение 3-х месяцев, полное отсутствие положительной динамики.
При обнаружении грыжи позвоночника сколько стоит операция будет зависеть от того, какова стадия болезни и предпочтительный вид вмешательства. Все манипуляции по поводу этого заболевания условно можно разделить на две большие группы, в одну из которых входит классическая хирургия, а в другую методики микрохирургии.
Выбор оптимальной тактики лучше оставлять врачу-хирургу, однако пациент все равно должен знать о том, какими способами его могут избавить от болезни.
Дискэктомия открытого типа – это один из самых старых и хорошо зарекомендовавших себя методов, однако на сегодняшний день он совсем устарел. Суть очень проста: в ходе вмешательства врач полностью или частично удаляет поврежденный грыжей диск, а соседние позвонки закрепляет так, чтобы они стали неподвижными.
В некоторых случаях, если есть возможность, вместо диска устанавливается процесс. Операция надежна, но далека от требования сохранения физиологичности, которое сегодня является одним из основных в хирургии.
Удалить позвоночную грыжу таким способом можно довольно дешево. В ряде клиник операция стоит не более 20 тысяч рублей, но ее цена может доходить и до 120 тысяч. Открытая дискэктомия применяется довольно редко, основное ее показание – это травматические повреждения позвоночного столба.
Ламинэктомия – еще один довольно старый метод, который применяется хирургами и по сей день. В ходе операции удаляется та дуга позвонка, к которой грыжевое выпячивание прижимает поврежденный нерв, провоцируя появление специфических симптомов.
Значительным плюсом этого типа вмешательства является быстрое восстановление.
Пациента выписывают из стационара уже через три дня. Основной недостаток – большой риск развития нестабильности позвоночника с рецидивирующими болями. Если стабилизация проведена неправильно, это также может негативно сказаться на состоянии здоровья пациента.
Такая операция по удалению грыжи позвоночника будет стоить от 15 до 50 тысяч рублей в зависимости от выбранной клиники. В некоторых больницах ценник может быть значительно выше.
Удаление межпозвоночной грыжи с помощью микрохирургических манипуляций в последние годы приобретает все большую популярность. Связано это с тем, что подобные манипуляции малоинвазивны, риск осложнений в связи с их проведением значительно меньше, если сравнивать его с рисками при традиционных масштабных вмешательствах. Разрезы в большинстве своем небольшие, а повреждение ближайших тканей минимально.
Перкутантная дискэктомия – методика, позволяющая удалить часть поврежденного диска, используя только небольшой разрез на кожном покрове. Вмешательство рекомендовано тем пациентом, у которых произошло выпячивание грыжи в область спинномозгового канала. Этот вид манипуляции сейчас практически не используется врачами в практике, так как является одним из самых неэффективных.
Основной плюс подобной манипуляции заключается в том, что она проводится не под общим, а под местным наркозом, а пациента довольно быстро выписывают домой.
Стоимость подобного оперативного вида вмешательства, которое в большинстве случаев проводится под контролем эндоскопа, начинается от 130 тысяч рублей в Москве. В большинстве случаев манипуляция не стоит таких денег из-за невысокой итоговой эффективности.
Микродискэктомия – это современный «золотой стандарт», которого придерживаются многие хирурги, если возникает необходимость удалить у пациента грыжевое выпячивание со сдавлением спинного мозга и его корешков. Благодаря операции удается устранить компрессию корешков спинного мозга, а также улучшить процессы кровообращения в позвоночнике. Удаление выполняется с помощью совсем небольшого разреза на кожном покрове (он редко превышает 1,5-2 см). В ходе манипуляции хирург может частично удалять также желтую связку позвоночника и края дужек позвонка.
К преимуществам микродискэктомии относят:
- малую продолжительность вмешательства (не более 30-40 минут, редко 1 час);
- возможность отказаться от общей анестезии и применять вместо нее перидуральную;
- небольшой риск развития осложнений;
- возможность удалить с помощью одного вмешательства несколько грыж сразу;
- быстрая реабилитация и минимум болевых ощущений в процессе восстановления.
Цена на удаление грыжи позвоночника таким способом начинается от 30 тысяч рублей и доходит до 90 тысяч рублей, в зависимости от выбранной больницы.
Эндоскопические операции в последние годы набирают все большую популярность, и заболевания опорно-двигательного аппарата также не остались обделенными этой методикой. Эндоскопия привлекает не только пациентов, но и врачей за счет того, что позволяет проводить вмешательство не в слепую, делая при этом минимальный разрез на коже (редко более 5 см).
Операция предполагает обязательной использование эндоскопа – специального устройства, позволяющего хирургу не только проводить манипуляции, но и видеть то, что он делает, а не полагаться на картинку УЗИ.
Несмотря на популярность методики, она имеет ряд своих недостатков, которые необходимо учитывать.
К ним относят:
- невозможность применять эндоскоп в лечении всех грыжевых выпячиваний, избирательное его применение только при определенном положении пораженного диска;
- использование спинальной анестезии, которая требует тщательной подготовки пациента и не является абсолютно безопасной в плане осложнений;
- сохраняется риск повторного развития заболевания, составляющий примерно 10%, а также велик риск развития осложнения в виде эпидурального синдрома.
Цена на операцию эндоскопического типа может отпугнуть многих больных. Начинается она от 40 тысяч рублей и только возрастает от клиники к клинике, доходя иногда до 100 тысяч.
Декомпрессия спинномозгового канала микроскопического типа – это еще один вариант вмешательства для освобождения спинного мозга, который часто может страдать из-за грыжи. В ходе декомпрессии врачи иссекают часть разросшихся тканей, что позволяет увеличить просвет канала искусственным путем.
Вмешательство позволяет в короткие сроки устранить сдавление. Вместе с этим пациент избавляется от боли, а в удачном случае функции защемленного нерва полностью восстанавливаются через какое-то время.
Плюсом декомпрессии микроскопического типа является отказ от использования общего наркоза. Достаточно будет обычной общей анестезии. Операция проводится под контролем рентгенологического аппарата, что можно считать ее недостатком, так как врач не в полной мере видит свое поле деятельности.
Цена на декомпрессию довольно велика и начинается от 100 тысяч рублей в зависимости от клиники.
Радиочастотная деструкция фасеточных нервов – вмешательство, которое рекомендуется пациентам, жалующимся на фасеточный синдром. При данной патологии появляются выраженные боли, связанные с артрозом межпозвоночных суставов.
В ходе радиочастотной деструкции используется специальный зонд, который подводится к зоне болезненности и излучает особые волны в течение 1,5-2 минут. Действие лучей таково, что происходит мгновенное высушивание пораженных тканей с последующей их коагуляцией. В результате удается добиться самостоятельного рассасывания грыжи.
Радиочастотная деструкция межпозвонкового диска не защищает от рецидивов на 100%, хоть и считается эффективной. Цена на эту деструктивную операцию начинается от 20 тысяч рублей в Москве, но стоимость может возрастать и до 120 тысяч.
Нуклеопластика хладоплазменного типа – это удаление пораженных структур с применением специальной струи плазмы.
Ход операции прост:
- К зоне поражения подводится специальная полая игла достаточного диаметра.
- По игле к области патологии подводится небольшой электрод.
- За счет плазменного воздействия удается уплотнить и подвергнуть значительному восстановлению разрушенную часть диска.
При воздействии плазмы удается обойтись без обжигающего эффекта, в чем заключается ее коренное отличие от лазерного лечения. Нуклеопластика – довольно дорогая операция. Цена на нее может колебаться от 100 до 200 тысяч рублей в среднем.
К плюсам подобного воздействия относят:
- быстрое исчезновение болевого синдрома (обычно это происходит в тот же момент);
- небольшое время манипуляции, составляющее от 15 до 30 минут максимум;
- отсутствие необходимости в операционной, так как нуклеопластику можно выполнять в условиях амбулатории;
- нет необходимости в реабилитационном периоде, пациент с минимальным количеством ограничений почти сразу возвращается к полноценной жизни.
Гидропластика – еще один метод, с успехом применяемый в лечении грыжи позвоночника. В ходе манипуляции пациенту в область поражения вводят специальную иголку, через которую подается обычный физиологический раствор. С помощью жидкости удается вымыть разрушенное ядро диска или саму грыжу, после чего жидкость отсасывают с помощью специального отсоса.
Подобная операция имеет одно серьезное ограничение. Ее не проводят пациентам, чей возраст уже превысил отметку в 50 лет. Связано это с тем, что гидропластика эффективна только до тех пор, пока в позвоночнике не начались дегенеративные возрастные изменения.
Несмотря на возрастное ограничение, гидропластика пользуется популярностью. Объясняется это ее невысокой травматичностью. С помощью нее можно предотвратить развитие некротических изменений в межпозвоночном диске, сохранить пусть и не в полной мере его амортизационную функцию.
Для обработки одного позвонка, пораженного грыжей, нужна одна операция. Ее стоимость начинается от 20 тысяч рублей, не считая сопутствующих расходов, таких как консультация невролога и пребывание в стационаре.
Лазерная хирургия предполагает использование специальных лазерных лучей для полного разрушения или реконструкции пораженного грыжей диска. Этот метод интересен тем, что его можно использовать как отдельно, так и в комплексе почти с любым другим видом вмешательств на позвоночнике. Добиться эффекта удается за счет того, что лазер разогревает поврежденные структуры и способствует их восстановлению.
Цена на лазерную хирургию может сильно варьироваться. Если планируется использовать этот метод в качестве единственного средства лечения, то вмешательство обойдется минимум в 30 тысяч рублей. При сочетании, например, с микродискэктомией ценник возрастет уже до 70 тысяч рублей, не считая сопутствующих расходов.
Метод обладает следующими преимуществами:
- травмы в ходе операции сведены к минимуму;
удается избежать изменений в структуре позвоночного диска; - позвоночник полностью сохраняет свою подвижность;
оставаться в стационаре в течение длительного времени не нужно (в большинстве случаев пациента выписывают через 2 дня, если нет осложнений); - появляется возможность быстро реабилитироваться и полноценно вернуться к нормальной жизни.
Блокада внутрикостного типа – это инвазивное вмешательство, но все же не совсем полноценная операция. Дело в том, что в ходе лечения пациенту через специальную полую иголку вводится специальный раствор, который обеспечивает анальгезию. В итоге боли уходят совсем или значительно ослабляются.
Внутрикостная блокада держится у каждого человека индивидуально. Кому-то лечение подобного типа поможет справиться с симптомами на пять лет, а кому-то уже через год-полтора потребуется повторное введение анальгезирующего вещества. Предсказать точный срок действия невозможно.
Стоимость на блокаду составляет около 20 тысяч рублей за один сеанс.
Чтобы твердо стоять на ногах после оперативного вмешательства по поводу межпозвонковой грыжи, пациент должен выполнить ряд довольно простых условий.
К ним относят:
- необходимость сдачи всех анализов, прохождения МРТ и КТ, а также консультации у других врачей по поводу сопутствующих заболеваний и возможных осложнений;
- необходимо понимать, что выбор типа операции зависит от особенностей грыжевого выпячивания;
- придется пропить курс антибиотиков, так как любая операция связана с рисками инфицирования патогенными микроорганизмами, которые способы пустить все лечение под откос;
- операция – не конечный этап лечения, так как после нее необходимо еще и грамотно пройти реабилитацию, чтобы закрепить полученные результаты и предотвратить рецидив патологии.
Любой пациент должен понимать, что решаться на инвазивные способы лечения грыжи стоит только в том случае, когда консервативная терапия оказывается совершенно неэффективной. Любая операция по удалению межпозвоночной грыжи, сколько бы она ни стоила, не защитит пациента от рецидивов на 100%. Собственное здоровье находится только в руках больного, и если он не будет соблюдать рек4омендации лечащего врача, через какое-то время он снова рискует оказаться на операционном столе.
Выбор способа вмешательства всегда должен оставаться за лечащим врачом. В исключительных случаях у пациента может появиться выбор относительно варианта операции, но и тогда лучше проконсультироваться со специалистом и прислушаться к нему.
Цена на операцию всегда индивидуально. Рассчитывая стоимость, врач учитывает объем вмешательства, риски осложнений, наличие сопутствующих птаологий и многие другие факторы.
Межпозвоночная грыжа – серьезная патология, требующая тщательного и вдумчивого лечения. Если у пациента все же возникла необходимость в оперативном вмешательстве, отказываться от него не стоит. Лучше, удостоверившись в его необходимости, выбрать хорошего врача-хирурга и справиться наконец-то со своей болезнью, пусть даже и через операционный стол.
источник
- радиочастотное лечение болевого синдрома
- холодноплазменная нуклеопластика на аппарате Arthro Care (США)
- чрескожная вертебропластика
- чрескожная фасетопластика
Преимущества малоинвазивных операций:
- малоинвазивные вмешательства (без разрезов и кровопотери; не требуют общего наркоза);
- короткий реабилитационный период (в стационаре — 2-3 часа);
- выполнение манипуляций в амбулаторных условиях под УЗИ и рентген-контролем;
- высокотехнологичное оборудование;
- эффективное и безопасное обезболивание;
- комплексный подход к лечению (привлечение специалистов других специальностей);
- on-line общение с врачом;
- послеоперационное ведение пациентов.
Радиочастотной абляцией (РЧА) называется манипуляция, при которой обезболивания достигают с помощью воздействия на нервные структуры токами высокой частоты.
Показания к радиочастотному лечению:
- периферические нейропатии
- симпатически обусловленная боль
- рефлекторная симпатическая дистрофия
- боль в шее и в спине
- дисковая денервация
- артроз позвоночных суставов
- синдром оперированного позвоночника
- артроз крестцово-подвздошного сочленения
- плечелопаточный синдром (плечелопаточный артроз)
- протрузии межпозвонковых дисков с корешковым синдромом;
- межпозвонковая грыжа диска до 5-7 мм;
- локальный болевой синдром в поясничном отделе позвоночника;
- радикулярный (корешковый) болевой синдром, иррадиирущий в нижнюю конечность;
- неэффективность консервативного лечения в течение 3 недель.
Вертебропластика – это современная малоинвазивная операция, направленная на восстановление опорной функции поврежденного позвонка, путем введения в его тело специального костного цемента — полиметилметакрилата (ПММА).
Специальная пастообразная смесь костного цемента, содержащая рентгеноконтрастное вещество, с помощью тонкой иглы вводится в тело позвонка и вскоре начинает затвердевать.
В результате образуется костно-цементный конгломерат, в котором отломки позвонка надежно фиксируются. При наличии в теле позвонка патологических полостей происходит их заполнение цементной смесью и ее последующее застывание.
Тело разрушенного позвонка восстанавливает осевую стабильность, укрепляется и вновь обретает возможность выполнять опорную функцию. В процессе застывания костного цемента происходит блокирование источника боли.
Показания к чрескожной вертебропластике:
- патологические переломы тел позвонков (на фоне остеопороза);
- доброкачественные опухоли тел позвонков;
- метастазы (с выраженным болевым синдромом);
- неосложненные травматические переломы тел позвонков;
- болезнь Кюммеля, лимфома с остеолитическим компонентом, фиброзная дисплазия, эозинофильная гранулема.
Преимущества:
- возможность выполнения в амбулаторных условиях
- длительность операции — 30-40 минут
- не требует общего наркоза
- выполняется без разреза и кровопотерь
- короткий реабилитационный период
Восстановление структуры суставов позвоночника инновационным методом по международным методикам под УЗИ и рентген-контролем.
Заменители синовиальной жидкости – средства на основе гиалуроновой кислоты в форме инъекций, которые позволяют заменить измененную суставную жидкость и обеспечить уменьшение боли на срок до одного года.
Преимущества чрескожной фасетопластики:
- выполнение манипуляций в амбулаторных условиях под УЗИ и рентген-контролем,
- малоинвазивные вмешательства (без разрезов и кровопотери, не требуют общего наркоза),
- высокотехнологичное оборудование,
- эффективное и безопасное обезболивание,
- комплексный подход к лечению (привлечение специалистов других специальностей),
- короткий реабилитационный период (в стационаре – 2-3 часа),
- послеоперационное ведение пациентов.
Суставы должны быть функционирующие, они не должны быть замкнуты костными разрастаниями. В основном, фасетопластика применяется у пациентов в возрасте до 55-60 лет, так как в более старшем возрасте, обычно, наступают такие изменения в суставах, из-за которых происходит их замыкание и ограничивается подвижность. В этом случае даже при наличии полости сустава процедура становится неэффективной.
источник
Иногда консервативные методы при лечении грыжи оказываются малоэффективными. В таких случаях требуется оперативное вмешательство.
Разработано множество методов хирургического удаления патологии. Но с недавних пор достойную альтернативу подобным методикам составил лазер.
В чем же преимущества лазерного удаления? Есть ли у него недостатки? Кому показано воздействие лазером? Существуют ли противопоказания к использованию лазера? Как подготовиться к операции? Как проходит лечение? Какие ограничения следует соблюдать в послеоперационный период?
Использование лазера рекомендовано на ранних стадиях болезни (на протяжении полугода после формирования межпозвоночной грыжи), когда диаметр патологического выроста не превышает 6 миллиметров.
Лазерное воздействие производят двумя способами. Различают лазерную вапоризацию (удаление) и чрезкожную лазерную реконструкцию (лечение) грыжи.
К лазерному удалению прибегают при:
- непрекращающихся сильных болях;
- покалывании (постоянном или периодическом) и жжении в области спины и шеи;
- ослаблении чувствительности;
- головных болях и головокружениях, онемении пальцев на руках (эти симптомы свидетельствуют о том, что патология локализуется в шейном отделе позвоночника);
- беременности и лактации, когда противопоказано классическое операционное вмешательство;
- отсутствии результатов при консервативном лечении.
Чрезкожная лазерная реконструкция – процедура, обеспечивающая регенерацию и рост хрящевой ткани. Она назначается при острых болях, вызванных нарушением хряща, входящего в состав диска, а также поле проведения лазерной вапоризации, чтобы избежать рецидивов.
Восстановительные процессы имеют индивидуальный характер и могут растянуться на 3-6 месяцев.
Рекомендуется сочетать воздействие лазером с массажем, иглоукалыванием, лечебной физкультурой.
Противопоказаны лазерные технологии при:
- аномалиях в структуре позвонков;
- нарушении строения спинномозгового канала (наличии комбинированных стенозов);
- секвестрированной грыже;
- воспалениях в межпозвоночных дисках.
Нежелательно использовать лазер, если:
- диаметр грыжи превысил 6 миллиметров:
- пациент старше 50 лет;
- больной мало двигается.
В наше время известно много различных методов лечения грыжи межпозвоночного диска. Самый молодой среди них – воздействие лазером на поврежденный диск, что имеет свои преимущества и недостатки.
Преимущества использования лазера многочисленны:
- малоинвазивность;
- нет необходимости в общем наркозе;
- не требует много времени (манипуляции занимают не более часа);
- можно воздействовать одновременно на несколько участков, расположенных в любых отделах позвоночного столба;
- травмирование позвоночника сводится к минимуму;
- процедура бескровная;
- не оставляет рубцов;
- болевой синдром исчезает через 4-5 дней;
- госпитализация не превышает трех дней;
- может применяться для лечения беременных и лактирующих женщин (при традиционных методах необходим наркоз, а при воздействии лазера достаточно местной анестезии).
Но есть у этого метода и недостатки. Несмотря на то, что позвоночник почти не повреждается, из-за разрушения структуры межпозвоночного диска и сращивания позвонков существует вероятность, что прежняя биомеханика позвоночного столба не восстановится.
Все манипуляции проводят под местной анестезией. Конечно, в некоторых случаях это может быть полезно (например, при аллергии на некоторые медикаменты, беременности, кормлении грудью), но пациент при поведении манипуляций может ощущать дискомфорт.
К тому же пока еще не полностью изучены возможные осложнения. Лазер для лечения и удаления грыжи применяется недостаточно продолжительное время, чтобы можно было судить о рецидивах.
Многие пациенты жалуются, что через некоторое время после лазерного воздействия болезнь возвращается. Но подобная ситуация может быть вызвана несоблюдением предписаний врача в период реабилитации.
К тому же если вы решитесь на удаление межпозвоночной грыжи лазером, цена окажется достаточно высокой. Но все же она ниже, чем стоимость операционного лечения.
Перед проведением как к лазерной вапоризации, так и к чрезкожной лазерной реконструкции, пациенту потребуется пройти стандартное исследование, которое включает:
- компьютерную томографию позвоночника;
- электрокардиограмму;
- общий анализ крови и мочи;
- анализ крови на сахар.
При необходимости врач направит на дополнительные обследования.
Также понадобится записаться на прием к нейрохирургу, терапевту и анестезиологу.
Удаление межпозвоночной грыжи лазером производится в несколько этапов. Сначала делают местное обезболивание. Затем прокалывают кожный покров и вводят иглу необходимого диаметра в пораженный межпозвоночный диск. К диску подводят гибкий световод, служащий для подачи энергетического потока. Под воздействием лазерного луча жидкость, заполняющая диск, переходит в парообразное состояние и испаряется, проходя через иглу.
В результате операции уменьшаются размеры грыжи, понижается давление внутри диска, что приводит к мгновенному исчезновению болевого синдрома. При этом облучение сводится к минимуму.
Технология лазерного лечения несколько отличается от методов лазерной вапоризации. Сначала, как и при удалении грыжи, делают местное обезболивание. Затем к месту локализации патологии через иглу внедряют лазерный кабель. Он нагревает диск до 60-70 градусов, но не повреждает его структуру.
Чтобы закрепить полученный результат, минимизировать риск появления послеоперационных осложнений и предотвратить рецидивы, после лечения межпозвонковой грыжи следует строго придерживаться рекомендаций лечащего врача на протяжении всего периода реабилитации, занимающего 1-2 месяца.
Первые сутки придется провести в стационаре. Если лечащий врач решит, что состояние пациента неудовлетворительное, он продлит время госпитализации.
Обязательно следует принимать назначенные доктором противовоспалительные лекарства.
На пару месяцев придется отказаться от занятий спортом и ограничить физические нагрузки.
После окончания реабилитационного периода придется пересмотреть свой образ жизни: избавиться от лишних килограммов, что может потребовать кардинального изменения рациона, укрепить мышечный корсет, что поможет ослабить нагрузку на позвоночник, регулярно заниматься спортом (особенно рекомендовано плавание). Существенную пользу (но только после полного выздоровления) принесут массаж и физиотерапевтические процедуры.
Если необходимо удаление межпозвоночной грыжи лазером, цена будет зависеть от уровня сложности оперативного вмешательства, а также репутации хирурга и клиники. Стоимость процедуры рассчитает доктор, учитывая степень и тяжесть болезни, возраст пациента и наличие других заболеваний.
источник
В более 70% случаев межпозвоночная грыжа поддается нехирургическому лечению, но при больших размерах новообразований не обойтись без операции. Если диагностические данные позволяют, лучше воспользоваться технологией эндоскопического удаления опухоли.
Показания к удалению грыжи на позвоночнике методом эндоскопии — это отсутствие положительной динамики после курса консервативного лечения, частая боль на протяжении года, повышенная чувствительность конечностей, сдавливание нервных окончаний. Основные преимущества данной процедуры:
- не требуется большой разрез — до 15 мм;
- не повреждаются связки и мышцы около межпозвоночного диска;
- операция сопровождается минимальными кровопотерями и риском инфицирования;
- требуется минимум времени для послеоперационного восстановления;
- не остаются дефекты в виде шрамов и неэстетических швов.
Эндоскопия не назначается при тяжелых сердечно-сосудистых патологиях, беременности, активных воспалительных процессах в области позвоночника, сужении позвоночного канала, расположении грыжи в центральной задней части позвоночника.
Перед операцией по эндоскопическому удалению грыжи позвоночника проводятся лабораторные исследования, делаются кардиограмма и томография позвоночного столба. Приблизительно за 6 часов до манипуляции запрещается есть и пить. Специалист использует общую или спинальную анестезию. Неосложненная операция длится от 30 до 50 минут и состоит из следующих этапов:
- делается прокол мягких тканей небольших размеров в проблемной зоне;
- вводится эндоскоп, положение которого контролируется рентгенологическим оборудованием;
- новообразование удаляется и выводится наружу микрохирургическим инструментом;
- позвоночное пространство очищается от остатков грыжи, все действия отслеживаются через монитор;
- место разреза промывается, на рану накладываются швы, часто используется стерильный пластырь.
Стоимость эндоскопической операции определяется индивидуально и зависит от набора диагностических тестов, размера опухоли, запущенности болезни, длительности хирургического вмешательства, курса лечебно-реабилитационных мероприятий.
При удовлетворительном состоянии пациента отпускают домой через 2-3 дня после хирургического вмешательства. На протяжении 5 дней принимаются антибактериальные и противоотечные лекарства. Сроком до 10 дней возможно употребление нестероидных противовоспалительных препаратов.
Если пренебречь этими требованиями и профилактическими рекомендациями, возможны такие послеоперационные последствия, как:
- рецидив заболевания, то есть возникновение такой же патологии в той же зоне;
- появление гематомы и болевых ощущений в месте проведения манипуляции;
- рубцово-спаечный эпидурит (асептическое воспаление в проблемной области);
- нестабильность сегментов в зоне оперирования, дегенеративный стеноз канала позвоночника.
Негативные последствия выявляются только у 10% пациентов. Могут наблюдаться нарушения чувствительности верхних и нижних конечностей, ухудшение двигательной активности. Обострение болевых ощущений в области проведения операции — распространенное явление, но оно должно проходить через несколько дней. Если боли не прекращаются, потребуется дополнительная консультация у нейрохирурга.
Ранний реабилитационный период после эндоскопической операции включает в себя соблюдение следующих правил:
- в первые 30 дней запрещены серьезные физические нагрузки и резкие движения;
- на протяжении первого месяца разрешается лазеротерапия, магнитотерапия, ношение корсета;
- нет ограничений в обычной физической активности в виде ходьбы, нахождении за рулем и пр.
Через некоторое время после операции пациентам показана лечебная гимнастика, но здесь важно правильно разработать комплекс упражнений. Этим должен заниматься врач клиники, в которой проводилась операция, или методист кабинета по ЛФК. Эффективными будут только регулярные занятия, согласно прописанному плану. Полезное занятие — плавание, но нужно сразу исключить прыжки, ныряния и другие активные действия.
Массаж разрешается только через 2 месяца после эндоскопического удаления грыжи позвоночника, и все манипуляции должны быть максимально щадящими, без силовых приемов. Оптимальный вариант — массаж, разогревающий мышцы и улучшающий приток крови. Среди физиотерапевтических процедур распространены ионофорез, воздействие ультразвука, лазера, импульсных токов.
Нелишним будет соблюдение диеты, состоящей из легкоусвояемой пищи с большим количеством клетчатки. Это поможет избежать вздутия живота и проблем со стулом. Следите за калорийностью блюд и отдельных продуктов, ведь лишний вес — это повышенная нагрузка на позвоночник.
источник
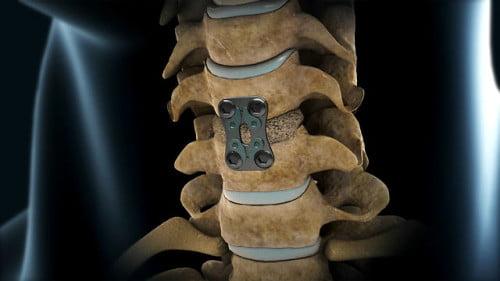
Трансфасеточное удаление межпозвонковой грыжи поясничного отдела с использованием тубусных ретракторов и чрескожной полуригидной транспедикулярной стабилизацией на PEEK-стержнях
Данная операция выполняется при лечении межпозвонковой грыжи
Данная операция выполняется при лечении межпозвонковой грыжи в пояснично-крестцовом отделе позвоночника. Это одна из самых надежных и хорошо технологически отработанных операций, выполняемых в нашем отделении ежедневно.
В ходе данной операции производится удаление межпозвонковой грыжи и стабилизация оперируемого сегмента при помощи системы, состоящей из четырех титановых винтов и двух PEEK (ПИК) стержней. В операции используется одна из систем транспедикулярной стабилизации на PEEK-стержнях: либо DePuySpine Viper II, либо Medtronic Sextant. Важно отметить, что в операции используется последнее поколение тубусного ретрактора Pipeline (ранорасширителя), который позволяет произвести операцию через небольшой разрез, не повреждая мышцы спины (подобно эндоскопическим операциям, которые выполнялись в прошлом, но на качественно более высоком уровне).
При локализации грыжи в межпозвонковом отверстии (так называемой фораминальной грыже) не представляется возможным ее удаление через интерламинарный доступ (между дужек позвонков), поскольку невозможно безопасно визуализировать нервный корешок, поэтому чтобы обезопасить пациента от повреждений нервных структур, используется доступ через фасеточный сустав.
На первом этапе операции при помощи интраоперационного рентгена производится разметка области, в которой будет проводиться операция. Затем выполняется небольшой надрез кожи (около 2-х см) и устанавливается специальный ранорасширитель Pipeline. Это устройство позволяет раздвинуть мышцы спины, не разрезая их, а по окончании операции вернуть мышцы в исходное положение. Через ретрактор с использованием операционного микроскопа производится удаление части сустава, после чего хирургу становится видна грыжа, которая давит на нервный корешок. Затем межпозвонковая грыжа удаляется. Следует отметить, что в отличие от эндоскопической операции, благодаря использованию тубусного ретрактора и операционного нейрохирургического микроскопа, врач может видеть 3D-изображение, вместо 2D, а также имеет больше свободы в использования различных хирургических инструментов. В конечном итоге это существенно влияет на качество операции.
После удаления межпозвонковой грыжи производится чрескожная транспедикулярная стабилизация PEEK-стержнями среднего и заднего опорного столба. Все стабилизирующие импланты устанавливаются под контролем ЭОП (электронно-оптического преобразователя, рентгена). Для стабилизации может быть выбрана одна из двух систем имплантов. Для нейрохирурга различие между двумя системами состоит в технологии их установки, для пациента — в количестве разрезов, через которые устанавливается система. В обоих случаях используется разрез, через который было произведено удаление межпозвонковой грыжи, и в дополнение делается еще три небольших разреза по 1 см для системы Viper II, либо четыре разреза по 1 см для системы Sextant.
По современным стандартам при удалении межпозвонковой грыжи в поясничном отделе позвоночника обязательно производится стабилизация данного сегмента при помощи имплантов. Поскольку межпозвонковая грыжа, так или иначе, возникает из-за патологической подвижности сегмента позвоночника, а ее удаление лишь вносит дополнительную нестабильность в сегмент — то это необходимая мера для сохранения качества жизни пациента.
Различные системы стабилизации сегмента позвоночника применяются уже много лет, и за это время произошла смена нескольких поколений таких имплантов. При проектировании каждого нового поколения специалисты добивались улучшения двух основных показателей: улучшения технологии установки для уменьшения травматизации и улучшение биомеханических показателей импланта для уменьшения влияния на позвоночник в течение последующих лет жизни.
Межпозвонковые диски неслучайно обладают небольшим модулем упругости. При осевой нагрузке, например при приземлении на ноги после прыжка, каждый межпозвонковый диск сжимается на доли миллиметра, амортизируя осевую нагрузку и тем самым защищая другие сегменты от перегрузок. В том случае, если жестко зафиксировать один из сегментов — сила удара будет направлена на вышележащий сегмент, из-за чего начнется разрушение вышележащего межпозвонкового диска и постепенно возникнет межпозвонковая грыжа.
Чтобы сохранить качество жизни пациента после операции, необходимо учитывать все параметры, включая возраст, вес и образ жизни человека. Для людей в относительно молодом возрасте целесообразно использование полуригидной транспедикулярной стабилизации на PEEK-стержнях. При стабилизации с помощью PEEK-стержней получается более деликатная конструкция, чем при аналогичной стабилизации титановыми стержнями. Материал PEEK обладает небольшим модулем упругости, благодаря чему в сегменте возможны некоторые микро движения, не носящие патологического характера, но при этом не блокирующие полностью данный сегмент. Это гораздо более «естественный» вид стабилизации с точки зрения биомеханики позвоночника.
Данный метод нецелесообразно использовать для пациентов с повышенной массой тела и для людей пожилого возраста. Для таких пациентов вместо PEEK-стержней используется более жесткая стабилизация 360° при помощи титановых стержней.
Операция выполняется под общим наркозом.
В результате данной операции устраняется механическая причина — межпозвонковая грыжа — которая вызывала различные неврологические симптомы: боли, онемение и прочее. Оперированный сегмент надежно укрепляется с учетом сохранениея биомеханики позвоночника. Уже на следующий день после операции пациент может активизироваться (вставать, садиться, ходить) в пределах палаты или отделения. Через три дня после операции пациент может покинуть больницу и вернуться к привычному образу жизни. Затем в течение периода вживления имплантата, который длится 3-4 месяца, не рекомендуются (но не запрещаются) экстремальные осевые нагрузки на позвоночник. Специальной реабилитации после операции не требуется.
источник
Удаление межпозвонковой грыжи диска с использованием микроскопа. Операция проводится из разреза 2-3 см в зависимости от конституции пациента. Использование микроскопа позволяет лучше визуализировать нервную ткань, которая во время операции находится в глубине раны, что позволяет минимализировать травму тканей во время операции.
Эндоскопические операции — это минимально-инвазивный метод лечения с использованием пункционного доступа (через прокол-разрез). Операции выполняются под общим или местным наркозом в зависимости от каждой конкретной ситуации. Рекомендациями ведущего нейрохирургического института России микродискэктомия (удаление грыжи диска под микроскопом) признана золотым стандартом, однако, метод эндоскопического удаления грыж межпозвонковых дисков также рекомендован к использованию в качестве метода лечения грыж межпозвонкового диска. Метод эндоскопического удаления грыж диска имеет определенные преимущества.
Через разрез длинной около 1.5 см под рентгенологическим контролем вводится дилататор, который расширяет мягкие ткани и позиционируется в положении оптимального доступа к патологии по поводу которой выполняется оперативное вмешательство. Затем удаление грыжи диска проходит под непосредственным визуальным контролем, в водной среде, то есть в рану постоянно подается физиологический раствор, что позволяет уменьшить рубцово- спаечный процесс, а также улучшает послеоперационное восстановление нервного корешка и мышц спины.
В зависимости от локализации грыжевого выпячивания межпозвоночного диска смещение нервного корешка может быть значительным, что может привести к возникновению легкого онемения или слабости в ноге, которые проходят через 2-3 дня после операции. Это в послеоперационном периоде может потребовать назначения нейротропной (питающей нервную ткань) терапии. Поэтому в нашей клинике мы придерживаемся тактики послеоперационного нахождения в стационаре в течение 3-5 дней. Однако, после эндоскопического удаления межпозвонковой грыжи в исключительных случаях возвращение к труду возможно уже на следующий день после операции, при условии соблюдения пациентом строгих рекомендаций. Относительно утверждения о том, что после операции по удалению грыжи межпозвонкового диска неельзя сидеть в течение 1 месяца возможна дискуссия. Мы не нашли исследований, указывающих на то, что при условии того, что пациент не садится после операции в течение месяца, у него не возникает рецидива грыжи диска. Скорее это зависит от того насколько склерозирован диск, какое количество ткани межпозвонкового диска удалено и насколько большой разрыв произошел в фиброзном кольце межпозвонкового диска. При этом рекомендации относительно запрета на положение сидя в послеоперационном периоде по большей части обусловлены тем, что в положении сидя нагрузка на межпозвонковый диск увеличивается на 200 %, и в этом случае оставшиеся ткани диска выпадают в просвет позвоночного канала.
Есть статистические данные, по которым рецидив грыжи межпозвонкового диска встречается в 4-6% случаев. В случае возникновения рецидива повторное оперативное вмешательство решает проблему на 100 процентов. При этом основной проблемой при операциях по поводу рецидива грыжи межпозвонкового диска является рубцово- спаечный процесс. При возникновении рецидива грыжи диска после эндоскопического удаления грыжи межпозвонкового диска рубцово- спаечный процесс минимален, поэтому при возникновении данного неприятного и для пациента и для хирурга осложнения повторная операция имеет меньше рисков, чем повторная операция после микродискэктомии.
 Размеры надреза |
 Рентгеновский контроль |
|
 Рентгеновский контроль |
 |

Перед латеральным доступом часто приходится проводить компьютерную томографию пояснично-крестцового отдела позвоночника для предоперационного планирования траектории введения тубуса, чтобы предотвратить повреждение внутренних органов. В послеоперационном периоде при отсутствии выраженного неврологического дефицита до операции, возможна выписка из стационара на 3 сутки, если неврологический дефицит до операции существовал длительное время, может потребоваться время для проведения курса консервативной терапии.
Операция проводится без разреза под местной анестезией, через прокол под контролем рентгеновского аппарата в диск вводится лазер и “выпаривает” диск.
Операция также проводится под местной анестезией. В диск вводится под рентгеновским контролем специальный прибор, который механическим путем уменьшает давление внутри диска. На следующий день после операции нужно встать на ноги. Около месяца (по самочувствию две-три недели) с момента подъема на ноги придется провести в положении стоя и лежа, включая прием пищи. При освобождении кишечника и мочевого пузыря можно садиться, опираясь на унитаз полусогнутыми руками и тем самым разгружая позвоночник. Вставать из этого положения необходимо, удерживая стабильным естественный поясничный изгиб (поясничный лордоз). В этот период нужно начать отработку наклонов и выходов из наклона с сохранением поясничного лордоза и повороты тела вокруг оси вместо осевого скручивания поясницы.
Продолжается отработка наклонов и поворотов. Новое: в течение первой недели второго периода восстановления нужно начать сидеть. Можно присаживаться на пять–семь минут пять–семь раз в день в начале недели и довести время пребывания в положении сидя до одного часа два-три раза в день в ее конце. Со второй недели второго периода сидеть можно столько, сколько требуют обстоятельства. Необходимо обращать внимание на сохранение поясничного лордоза при опоре на спинку стула или кресла и удержание лордоза стабильным при вставании. Со второй недели начинается отработка поворотов на стуле всем корпусом, с удержанием таза и плеч в одной плоскости, и наклоны в положении сидя с сохранением поясничного лордоза, а также вставание с кровати из положения лежа через переход в положение сидя.
Продолжается отработка движений первого и второго периодов. Новое: отрабатывается умение безопасно ложиться на пол и вставать с пола из положения лежа. По прошествии трех месяцев после операции можно возвратиться к обычной жизни с учетом того, что вредные движения теперь недопустимы. От грыжи диска вас защищает новый, отработанный вами в восстановительный период двигательный стереотип. Он и называется защитным двигательным стереотипом. Что бы вы ни делали, мышечный корсет должен удерживать поясничный лордоз, защищая его от сгибания и разгибания, а плечи и таз должны быть всегда в одной фронтальной плоскости, чтобы позвоночник не скручивался. Под физической культурой следует понимать всю двигательную активность в течение дня и даже ночи, то есть весь двигательный стереотип. Все существовавшие ранее виды физкультуры и спорта создавались до открытия механизма образования грыж дисков и не обеспечивают безопасности вашего позвоночника. Ни соображения спортивного характера, ни советы тренеров не должны спровоцировать вас на вредные движения. Бытует иллюзия: в водной среде позвоночник разгружен и любые упражнения безопасны. Но и пловцы, использующие в воде сгибание, разгибание и скручивание спины, страдают от грыж межпозвонковых дисков, потому что силы мышц, которые обеспечивают эти движения, достаточно, чтобы выдавить часть диска в позвоночный канал. Поэтому и техники плавания, и упражнения в воде должны соответствовать принципам защитного двигательного стереотипа. Если во время выполнения физических упражнений вы почувствовали боль в спине и ноге – не пытайтесь устранить ее усиленной мышечной нагрузкой, снять ее посещением сауны, не просите друзей и массажистов растереть больные места и размять ноющие мышцы. Обратитесь к врачу, если невозможно – добирайтесь до дома, где лягте на полужесткое ложе, на спину с согнутыми ногами или на бок, в эмбриональной позе, и вызывайте врача. Возможно, все обойдется одними-двумя сутками боли и лечения, возможно, вопрос встанет острей. источник |