Паховая грыжа возникает чаще у мужчин и новорожденных по причине слабости мышц, нарушения развития соединительной ткани и на фоне приобретенных факторов. Это самое частое хирургическое заболевание среди детей, у взрослых грыжа в паху возникает внезапно и может некоторое время не тревожить вовсе.
К врачу чаще обращаются, когда уже болит паховая грыжа, нарастают все признаки, что может стать показанием к экстренному хирургическому удалению. Вылечить заболевание можно только путем операции, но к ней требуется подготовка, потому нужно знать, как избавиться от неприятных симптомов без риска осложнений до момента основного лечения.
Паховая грыжа не всегда проявляется болями. Некоторых женщин и мужчин тревожит только небольшая припухлость в паху и дискомфорт во время ходьбы. Это неосложненное заболевание, и эту стадию важно сохранить до проведения операции.
С целью обезболивания применяются таблетки, уколы, бандаж, меняется питание для исключения запора, снижается нагрузка. У женщин заболевание чаще протекает без боли, у мужчин же проявляется яркая симптоматика, потому приходится прибегать к различным способам устранения неприятных ощущений.
Основное проявление паховой грыжи – припухлость в области паха, у мужчин увеличиваются одно или два яичка, у женщин – меняется форма больших половых губ. Выпячивание может быть безболезненным, что во многом зависит от образа жизни, профессиональной деятельности и общего состояния организма. У спортсменов выше риск осложнений с выраженной симптоматикой, при сидячей работе опасность ниже, но всегда есть.
Проявлениями грыжи могут быть следующие симптомы:
- покраснение в области паха без признаков воспаления;
- дискомфорт во время движения;
- болезненные ощущения внизу живота;
- диспепсические симптомы, диарея, тошнота и рвота;
- ощущение жжения в области выпячивания.
Подтверждается паховая грыжа путем УЗИ, но даже во время осмотра без дополнительных исследований врач может диагностировать заболевание. Ультразвуковая диагностика и другие методы нужны для осмотра содержимого грыжевого мешка, оценки степени тяжести. Без УЗИ нельзя провести операцию, исследование проводится до и после удаления дефекта.
Основные причины боли при грыже в паху – ущемление и сопутствующие заболевания кишечника. Осложненное заболевание проявляется общими симптомами. Помимо боли, есть слабость, недомогание, повышается температура. Ущемление может стать причиной некроза внутренних органов, кровотечения, заражения крови и многих других тяжелых последствий.
Почему появляется боль при грыже:
- повышенное содержание газов в кишечнике;
- высокое внутрибрюшное давление;
- резкое поднятие тяжести;
- частые запоры, вздутие живота;
- случайная травма;
- хронический кашель.
При ущемлении будут тревожить следующие проявления:
- боль в области паха и внизу живота;
- выпячивание увеличивается, уплотняется;
- появляется тошнота, реже рвота;
- грыжа не вправляется на место и не уменьшается в положении лежа;
- задержка стула и мочеиспускания.
Ущемление может сопровождаться кровотечением, тогда появляется рвота с кровью. Без серьезных нарушений боль постепенно стихает, но общее недомогание остается. Через несколько часов с момента яркой симптоматики отмечается бледность кожи, онемение.
Стихание проявлений – это не улучшение состояния, а новый этап заболевания, начинается разрушение стенки кишечника по причине недостаточного кровообращения.
Боль при грыже и сам факт этого заболевания – абсолютные показания к операции. Иногда требуется долгая подготовка или есть противопоказания к хирургическому лечению, тогда назначается ношение бандажа и лекарства для уменьшения болезненности.
Консервативные методы показаны при таких противопоказаниях к операции:
- пожилой возраст и тяжелые системные заболевания;
- беременность;
- истощение организма, кахексия.
Бандаж поможет снять болезненность и после операции. Он нужен во время занятий спортом, когда есть предрасположенность к грыже или ранее уже было проведено ее лечение.
Боли в животе при грыже устраняются спазмолитическими препаратами. На время обезболить область дефекта и окружающие органы поможет Но-Шпа или Дротаверин. Но ни в коем случае нельзя их применять регулярно и при выраженной симптоматике. Сильная боль может указывать на ущемление, а препараты скроют важный диагностический признак. Несвоевременное обнаружение осложнения заканчивается самыми тяжелыми последствиями для всего организма.
От ноющей боли помогут местные мази и гели, которые можно наносить непосредственно на область выпячивания. Когда тревожит расстройство кишечника, вздутие и запор, можно принять слабительное средство, но только с разрешения врача.
Важнейшим этапом для снятия болезненности и улучшения общего самочувствия будет диета:
- исключается жирная пища, острое и слишком сладкое;
- из рациона убираются газированные напитки, кофе;
- не рекомендуется спешить во время приема пищи;
- важно кушать часто, но небольшими порциями;
- лучше готовить на пару или запекать;
- уменьшается калорийность, добавляется больше витаминной пищи.
Рецепты народной медицины можно сочетать с назначенным врачом курсом, но нельзя относиться к ним, как к самостоятельному методу лечения. В домашних условиях можно готовить компрессы, отвары, настойки и мази для наружного применения, а также общеукрепляющие средства для приема внутрь. Важно помнить, что большая часть лечебных трав являются аллергенами, потому к выбору их нужно относиться ответственно.
Что делать в домашних условиях для избавления от боли при паховой грыже:
- компресс из папоротника – не только хорошее обезболивающее средство, но и способ зафиксировать выпячивание на ночь, для чего нужно приложить лист растения к грыже;
- компресс из крапивы и сметаны – нужно измельчить крапиву, добавит сметаны, готовую смесь приложить к дефекту на ночь, зафиксировав капустным листом;
- отвар крыжовника – общеукрепляющее лекарство, его можно пить по полстакана ежедневно перед едой;
- отвар клевера – принимается ежедневно по 1/3 стакана за полчаса до еды.
Популярное средство при паховой грыже – свиной жир.
Из него можно самостоятельно приготовить лечебную мазь. Для этого жир растапливается и выливается в стеклянную емкость, куда опускается целое куриное яйцо. В банку заливается уксус, она оставляется в прохладном помещении, пока яйцо полностью не растворится. Затем смесь снова растапливается, перемешивается и оставляется в холодильнике. Готовую мазь можно наносить на больное место и фиксировать бинтом на несколько часов ежедневно.
Компресс из квашеной капусты также поможет от болезненности. Для этого нужно сделать компресс и приложить к грыже. С этой целью подойдут и другие ингредиенты: полынь, цветки василька.
Удаление грыжи нужно проводить обязательно по причине риска осложнений:
- невправимость – между органом и грыжевым мешком образуются спайки, отчего содержимое перестает свободно перемещаться, при таком осложнении проводится плановая операция;
- копростаз – когда в грыжевом мешке находится часть кишки, в ней скапливаются каловые массы, что в дальнейшем заканчивается непроходимостью кишечника;
- ущемление – опасное состояние с показанием к экстренной операции, содержимое грыжевого мешка сдавливается, от этого страдают зажатые органы, сосуды и окружающие ткани, есть риск внутреннего кровотечения и некроза;
- воспаление – состояние требует немедленной операции с тщательной подготовкой.
Удаление проводится путем открытой и лапароскопической операции. В первом случае делается широкий разрез брюшной стенки в области дефекта. Грыжа вправляется на место и ткани ушиваются с установкой сетки или путем натяжения естественных тканей. Лапароскопия менее травматична, делается 3 прокола, через которые вводятся инструменты и камера.
Обезболивание может проводиться местным анестетиком или же операция проходит под общим наркозом. Способ обезболивания подбирается, зависимо от стадии заболевания и выбора самого пациента, если нет противопоказаний.
Местную анестезию применяют на начальной стадии грыжи, и когда есть противопоказания к общему наркозу. Спинномозговое обезболивание обеспечивает полную нечувствительность ниже области введения препарата, пациент при этом находится в сознании. Общий наркоз показан при лапароскопической операции, при больших дефектах и осложненной грыже.
У детей грыжа не менее редкое явление, и лечение проводится хирургически. Чем раньше будет проведена операция, тем ниже риск тяжелых осложнений, среди которых и бесплодие. У ребенка грыжа может болеть, на что указывает сильный плач, плохой сон, беспокойство.
Лечение детей в домашних условиях категорически запрещено, ведь в любой момент может произойти ущемление, что без своевременной помощи приведет к отмиранию органов в грыжевом мешке за несколько часов.
Плач и крик ребенка только способствуют скорому ущемлению грыжи. Внешне осложнение проявится увеличением припухлости, сильным покраснением кожи. В таком случае нужно вызвать скорую помощь. До плановой операции, когда нет осложнений, ребенку назначается бандаж, который будет поддерживать органы, препятствуя их еще большему выпиранию.
Избавить ребенка от боли при паховой грыже можно только решением о проведении операции. Нет никаких других способов, которые могли бы вернуть органы на место, обеспечив нормальное развитие без риска повторного заболевания.
Плановая операции требует специальной подготовки, которая начинается за 2-3 недели:
- за неделю до операции сдаются общие анализы крови, мочи, проводится УЗИ, дополнительно назначается флюорография и консультация у профильных врачей;
- обсуждается с хирургом вид обезболивания, исключаются противопоказания к выбранному варианту анестезии;
- за несколько дней нужно начать следовать строгой диете, убрать из рациона газообразующие продукты;
- перед операцией ужин должен быть легким, утром показана очистительная клизма;
- операция не проводится, пока не будут устранены факторы риска в виде острых заболеваний и обострения хронических недугов.
После грыжесечения боль будет тревожить несколько дней, что является нормальной реакцией на травмирование тканей. Врач назначит обезболивающие препараты, витамины и даст рекомендации по поводу питания и ухода за раной.
В ранний период после операции снизить болевой синдром поможет соблюдение постельного режима, щадящее питание и ношение послеоперационного бандажа.
Первые 3 недели после грыжесечения рекомендуется воздержаться от половой жизни. Поднятие тяжестей полностью исключено, как и занятие активными видами спорта. Начинать делать упражнения можно со второго месяца после операции, постепенно возвращаясь к привычной жизни.
Предупредить грыжу можно, зная ее основные факторы и причины появления:
- наследственность и возраст – контролировать эти факторы нельзя, но можно уделять больше внимания профилактике, когда есть предрасположенность к грыже;
- лишний вес и период беременности – связаны с повышением внутрибрюшного давления, когда есть слабость мышц, это может спровоцировать выпячивание органов;
- врожденные аномалии пахового канала;
- неполное заращение влагалищного отростка;
- занятия тяжелыми видами спорта;
- высокая нагрузка на рабочем месте;
- постоянные запоры, заболевания мочеполовой системы;
- хронический кашель – по причине туберкулеза легких или бронхита.
Паховая грыжа бывает разных видов. Тяжелой формой считается пахово-мошоночная, она возникает у мужчин как осложнение. Она может быть односторонней и двухсторонней, что проявляется увеличением мошонки с одной или обеих сторон. Эта форма заболевания распространена среди маленьких мальчиков. Но и у взрослых и у детей лечение возможно только хирургически.
Многие клиники предлагают консервативные методики при паховой грыже, но в таком подходе нуждаются тяжелобольные, когда операция строго противопоказана. Это также временная мера до операции и способ послеоперационного восстановления.
источник
Паховая грыжа (далее сокращенно ПГр) встречается у 1–5% взрослых, причем страдают преимущественно мужчины (85% случаев). Чаще всего появление паховой грыжи не сопровождается резко выраженными признаками; пациент может долгое время не догадываться о существовании грыжевого выпячивания.
Основные симптомы паховой грыжи:
- боль в паховой области слева или справа, чаще тупая, длительная;
- припухлость в паху слева или справа, которая может возникать или увеличиваться после еды, при натуживании;
- нарушение пищеварения, мочеиспускания, у женщин – менструаций.
Эти симптомы сам больной может объяснять заболеваниями кишечника, половой сферы и т. п. Только при увеличении грыжи, появлении признаков невправимой, ущемленной или скользящей грыжи (об этом далее) многие приходят к мысли о необходимости посетить хирурга.
ПГр может практически не мешать привычному образу жизни или резко нарушать его – все индивидуально.
Сформировавшуюся грыжу нельзя вылечить консервативными методами. Но современные операции, выполненные малоинвазивными методами (эндоскопические) с применением сетчатых имплантов, почти в 100% случаев гарантируют решение проблемы.
Грыжа формируется постепенно, на фоне систематического или постоянного повышения внутрибрюшного давления: при постоянном натуживании в случае хронических запоров, при длительном кашле, при подъеме тяжестей.
Первые симптомы заболевания – боль и припухлость в области грыжи. Боль обычно тупая и ноющая. Она может стать постоянным спутником человека или возникать периодически. При ощупывании паховой области на стороне поражения можно заметить некоторую припухлость, которая может появляться или увеличиваться, когда человек находится в вертикальном положении, и исчезать вовсе, если пациент ложится. Ни местного повышения температуры, ни красноты над припухлым участком тела при неосложненных ПГр не наблюдается.
На первых порах многие грыжи являются вправимыми: содержимое грыжевого мешка при надавливании на него или даже самостоятельно (при снижении внутрибрюшного давления, смене положения тела) возвращается в брюшную полость. При этом исчезают и боль, и припухлость.
Именно такие небольшие паховые грыжи представляют наибольшую сложность в диагностике. Но опытный врач (хирург) даже при вправимой грыже может предположить верный диагноз, проведя осмотр и пальпацию, при которой обнаружит расширение отверстия пахового канала.
По мере прогрессирования болезни признаки ее становятся более явными:
- Размеры припухлости увеличиваются, грыжевое выпячивание становится хорошо видимым невооруженным глазом.
- К болям в области ПГр присоединяются дискомфорт при ходьбе, выраженное ограничение трудоспособности.
- Очень большие ПГр могут вовсе скрывать половой член или приводить к его отклонению в сторону, противоположную грыжевому выпячиванию.
- Если ПГр опускается в мошонку – яичко на стороне поражения резко увеличивается в размерах. При ощупывании мошонка имеет мягкую консистенцию, а яичко легко пальпируется отдельно от грыжевого выпячивания. Эти признаки помогают отличить паховую грыжу от водянки яичка, при которой мошонка напряжена, а яичко пропальпировать отдельно не удается.
В большой грыжевой мешок могут попадать петли кишечника, мочевой пузырь, мочеточники, маточные трубы и яичники у женщин. Симптомы ПГр отличаются в зависимости от того, участок какого органа составляет грыжевое выпячивание.
Рассмотрим возможные виды грыж.
В данном случае возникают следующие симптомы паховой грыжи:
Нарушение нормальной перистальтики кишок, оказавшихся в грыжевом мешке, может спровоцировать развитие острого аппендицита. В этом случае человек почувствует резкое ухудшение состояния: боль усилится, разовьется тошнота, возникнет рвота, температура тела может подняться до 37–38 С, а частота сердцебиения увеличится больше нормы.
Если в грыжевой мешок попал мочевой пузырь – нередко развивается очень характерный симптом «мочеиспускание в два приема». При наполненном мочевом пузыре позывы на мочеиспускание отсутствуют, но пациент может помочиться. После опорожнения мочевого пузыря возникает позыв на мочеиспускание – и возможно выделение второй порции мочи.
Другие типичные симптомы ПГр, образованные органами мочевыделительной системы:
- учащенное мочеиспускание, режущие боли при мочеиспускании;
- нередко для того, чтобы опорожнить мочевой пузырь, человеку необходимо занять вынужденную позу;
- после похода в туалет у таких пациентов припухлость в проекции грыжи заметно уменьшается, но постепенно размеры выпячивания увеличиваются вновь.
В таком случае помимо типичных для паховых грыж симптомов (припухлости, тупых болей в области выпячивания) возникают выраженные боли во время менструации. Эти боли могут быть тупыми и ноющими, либо иметь характер схваток, сопровождать весь период менструации или появляться в первые дни месячных.
ПГр могут значительно ухудшать качество жизни человека. Но опаснее всего ситуации, когда происходит ущемление грыжи в грыжевых воротах. При ущемлении ПГр резко нарушается кровообращение в той части органа, который попал в грыжевой мешок. Если пациенту не оказать экстренную хирургическую помощь, возможны очень серьезные последствия: непроходимость кишечника, некроз (омертвение) участка кишки, каловый перитонит – это серьезнейшие угрозы для жизни.
Организм сигнализирует о развитии ущемленной ПГр резким усилением боли и изменением ее характера. Обычно провоцирует ущемление резкое повышение внутрибрюшного давления, например, при поднятии тяжестей.
(если таблица видна не полностью – листайте ее вправо)
Появляется острая боль в области ПГр, которая быстро распространяется по всему животу.
В первые минуты и часы могут возникать позывы на дефекацию, при этом появляется жидкий стул. Но уже спустя некоторое время всякий стул исчезает (хотя непродуктивные позывы в туалет могут по-прежнему возникать), а вместе с ним прекращается и отхождение газов.
Важнейший симптом ущемленной грыжи: при натуживании или кашле грыжевое выпячивание не увеличивается в размерах, как это было до ущемления.
Быстро нарастает тошнота, возникает рвота. Если отсрочить визит к врачу – рвота становится неукротимой.
Нередко повышается температура, сердцебиение становится частым, а артериальное давление падает.
Без лечения шоковое состояние может привести к гибели человека.
В этом случае картина не столь яркая: боль может быть вполне терпимой, а общее самочувствие не вызывать подозрения на экстренную хирургическую патологию.
У мужчин в результате ущемления паховой грыжи может развиться ишемический орхит (воспаление яичка из-за нарушения его кровоснабжения), который проявляется покраснением, напряжением и болью в мошонке на стороне поражения.
Может развиться острая задержка мочеиспускания.
Помимо ущемления, которое возникает у 10–20% людей с паховой локализацией грыж, осложнениями грыжи могут становиться и другие состояния: воспаление ПГр или копростаз (застой кала).
При копростазе (застое кала) в ответ на кашель и натуживание происходит дальнейшее увеличение грыжевого выпячивания (дифференциальная диагностика с ущемленными ПГр). Сама грыжа значительно увеличивается в размерах, а при пальпации приобретает тестоподобную консистенцию. Если не принять меры, ситуация может закончиться каловым ущемлением.
При воспалении ПГр кожа над грыжевым выпячиванием становится красной, появляется боль при пальпации грыжи или попытке ее вправить. Присоединение таких симптомов как лихорадка, рвота, озноб, нарушение отхождения газов может говорить о переходе воспаления в гнойную форму. Гнойное воспаление, как и ущемленная грыжа, требует хирургического лечения.
Паховая грыжа – патология, которую нельзя вылечить консервативными методами. Без должного лечения она осложняется в 20% случаев, и почти всегда существенно ухудшает качество жизни страдающего ею человека. Единственная действенная тактика борьбы с грыжей – хирургическое вмешательство.
Современные эндоскопические и открытые вмешательства гарантируют избавление от ПГр, а вместе с ней – и от всех неприятных симптомов, которыми она проявляется. Если вы заподозрили у себя грыжу, то самый верный шаг, который вы можете сделать – посетить хирурга.
источник
Среди жалоб наших пациентов часто встречается такой неприятный симптом, как боль в паху. Эти боли, как правило, сопровождаются дискомфортом в пояснице, где МРТ выявляет множество грыж или протрузий. Однако, боль в паху настолько неприятна, что заглушает собой поясничные симптомы и заставляет многих людей ложиться под нож нейрохирурга для удаления межпозвоночной грыжи. И тут наступает момент истины: боль в паху после операции не проходит, а к ней присоединяются еще и ограничения, связанные с хирургическим вмешательством. Происходит это потому, что боль в паху очень редко бывает обусловлена межпозвоночной грыжей, и почти всегда – изменениями в других органах. Давайте разберемся, почему так происходит.
Среди поясничных грыж подавляющее большинство находятся (локализуются) между 3, 4 и 5 поясничными позвонками, а также между пятым поясничным и крестцом. Нервы, которые пережимаются такими грыжами, идут к ногам, поэтому боль отдает в бедро, колено, икры и так далее. Для того чтобы боль отдавала в пах, грыжа должна находиться на более высоком уровне – между 12-м грудным и первым поясничным позвонками. А к счастью, на таком высоком уровне грыжи диска встречаются очень и очень редко, гораздо реже, чем боль в паху и пояснице. Вместе с тем, те или иные проявления остеохондроза нижних поясничным позвонков встречаются почти у каждого пациента.
Почему же на самом деле появляется боль в паху? Как показывают наши наблюдения, более 90% боли в паху у мужчин и женщин обусловлено тремя причинами:
- дисфункции тазобедренных суставов;
- дисфункции подвздошно-крестцового сочленения и
- банальные паховые грыжи.
На остальную патологию приходится не более 10% случаев, когда пациент обращается к нам в центр с болью в паху. Разберем эти три причины подробнее.
Тазобедренный сустав соединяет кости таза (вертлужная впадина) и бедренную кость ноги. Благодаря ему мы можем свободно ходить. Дисфункции тазобедренных суставов – это, как правило, воспалительные изменения и коксартроз той или иной степени выраженности. Коксартроз может быть связан с нарушением питания хряща головки бедренной кости в результате травмы, или же в связи с малоподвижным образом жизни и определенных условиях. Диагностика коксартроза основана на рентгене тазобедренных суставов, но опытный остеопат может определить его с помощью специальных тестов.
На поздних стадиях коксартроза человек практически не может ходить, либо сильно хромает и нуждается в протезировании тазобедренного сустава. Ранние же стадии этого заболевания протекают незаметно, отличаются слабовыраженными болями в области таза и могут отдавать в пах. Хорошо, если пациент попадает к остеопату на этой стадии, не дожидаясь последствий.
Крестцово-подвздошные сочленения соединяют позвоночник и кости таза. Их дисфункции также широко распространены и очень вариабельны по симптомам, среди которых нередко встречается боль в паху. Дисфункции КПС – это, как правило, результат травмы. Диагностика выраженных форм возможна на рентгене, лёгкие нарушения можно выявить только остеопатическими методиками. Иногда человек может забыть момент, когда он получил травму, приведшую к дисфункции КПС. К счастью, лечение этой патологии успешно проводится остеопатическими методиками. В некоторых случаях достаточно одного-двух сеансов с постановкой крестца методом траста в нормальное положение.
Паховая грыжа – наиболее банальная и очевидная причина боли в паху. Но, к сожалению, в погоне за межпозвоночными грыжами и врач, и пациенты часто упускают из вида то, что находится на расстоянии одной консультации хирурга. Допустим, человека мучает боль в паху и немного тянет поясницу. Он делает прицельный снимок МРТ на нижне-поясничный отдел, который выявляет одну или более грыж. Все имеющиеся симптомы тут же списываются на грыжи диска, и больше пациент не обследуется. Таким образом, упускается другое имеющееся заболевание, несмотря на то, что выявить его было так просто – отправить пациента к хирургу. Лечение паховой грыжи только хирургическое.
Как видно, не все так очевидно и просто в диагностике такого часто встречающегося симптома, как боль в паху и пояснице. Если эта проблема вас беспокоит, советуем не зацикливаться на поиске межпозвоночных грыж и остеохондрозе, а пройти тщательное обследование у нескольких специалистов, чтобы не подвергать себя неоправданному риску от приема лишних медикаментов и сложных нейрохирургических операций.
источник
Боль в паху слева очень часто сигнализирует о разного рода инфекциях мочеполовой системы. В качестве сопутствующих симптомов может возникать болезненное мочеиспускание, боль распространяется в район поясницы. Если в районе лимфоузлов нет дискомфортных и болевых ощущений, но имеется припухлость, это, вероятнее всего, говорит о присутствии скрытой инфекции.
Паховая грыжа – немаловажная причина, которая провоцирует боль в паху. Эта патология имеет связь с дефектами брюшной стенки и области паха – происходит выпячивание внутренних органов наружу из-за повышенного внутрибрюшного давления. У лиц мужского пола встречается чаще, чем у лиц женского пола, из-за меньшей укрепленности мышц паха. Паховая грыжа – очень серьезное и опасное заболевание, требующее хирургической помощи.
Если произошло ущемление, выпячивание грыжи становится чрезмерно болезненным, может возникнуть рвота, кровяные выделения в кале — требуется экстренное операционное вмешательство.
Боль в паху слева является частым спутником гинекологических заболеваний, например, воспаления придатков, околоматочного воспалительного процесса и т.п. У лиц мужского пола — признаком патологий в области урологии.
Травмы паха, возникающие из-за растяжения, разрыва мышц, провоцируют боли в области паха. В таких случаях категорически запрещены резкие движения, рекомендуется полностью отказаться от перегрузок. На травмированную область можно наложить холодный компресс. Если лечению полученной травмы не уделить должного внимания, впоследствии в мышцах могут возникнуть судороги.
Болевые ощущения в левой части паха могут спровоцировать заболевания почек.
Как известно, остеохондроз – довольно коварный недуг, который способен иррадиировать во многие части тела. Боль в паху слева может быть обусловлена именно остеохондрозом поясничного отдела позвоночника.
Если боль отдает в ногу, возможно, имеет место воспаление лимфоузлов, ухудшение состояния сердечно-сосудистой системы.
Боль, отдающая в поверхность бедра, может сигнализировать о наличии такого заболевания, как коксартроз. Болевой синдром зачастую может охватывать ягодицы, колени. Если принять неподвижную позу, чаще всего боли стихают.
Нередко боль в паху слева имеет место у женщин в предменструальный период, а также в процессе менструации. Альгодисменорея – это симптомокомплекс, зачастую сопровождающийся чрезмерной нервной возбудимостью, тошнотой, интенсивными болями внизу живота, значительным ухудшением самочувствия. Данный патологический процесс чаще всего наблюдается среди нерожавших женщин молодого возраста. Для снятия болевого синдрома используют анальгетики, лечение назначается после выяснения гинекологом причин, вызвавших данное расстройство.
Боли в левой части паховой области могут возникать в результате синдрома раздраженного кишечника. К развитию признаков данного заболевания могут приводить различные стрессовые ситуации, частые волнения, психоэмоциональное перенапряжение. В качестве комплексной терапии может быть назначено общеукрепляющее лечение.
Боль в паху слева может являться симптомом дефекта апоневроза. Причина этому – частые, чрезмерные физические нагрузки. Дефект апоневроза устраняется хирургическим путем, после чего боль исчезает.
Боль в паху слева может означать наличие самых различных патологий. Своевременная и квалифицированная диагностика — уролога, гинеколога, хирурга — залог успешной нейтрализации болевого синдрома и причин заболевания.
источник

Особенно часто болевой симптом в этой области встречается у спортсменов, так как в паху находятся крепления множества мышц, растяжение которых вызывает боль в данной области. Согласно статистике спортивный травматизм составляет около пяти процентов от общего числа всех травм.
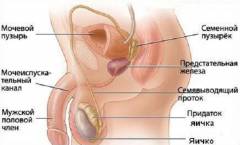
Также к паховой области у мужчин можно отнести наружные половые органы, включающие половой член и мошонку.
Трубчатый орган, по которому моча во время мочеиспускания выводится наружу. Длина мочеиспускательного канала (уретры) у взрослого человека варьирует от шестнадцати до двадцати двух сантиметров. Его ширина составляет около восьми миллиметров. В отличие от женской уретры мужской мочеиспускательный канал более узкий и длинный. Уретра берет свое начало от мочевого пузыря, проходит через простату, мочеполовую диафрагму и залегает в толще губчатого тела полового члена.
Таким образом, в мочеиспускательном канале различают три части:
- предстательную или простатическую часть;
- промежуточную или перепончатую часть (самую короткую);
- губчатую или пещеристую часть (самую длинную).
Мужской наружный орган мочеполовой системы. Половой член (пенис) служит для выведения мочи, соития (полового акта) и семяизвержения.
В половом члене различают три части:
- заднюю часть – основание или корень;
- промежуточную часть – тело или ствол;
- переднюю часть – головку.
На верхней части головки полового члена находится отверстие мочеиспускательного канала. Через него осуществляется как выброс спермы, так и мочеиспускание.
Тело полового члена состоит из двух пещеристых тел и одного губчатого. При этом губчатое тело залегает между пещеристыми телами и пронизано мочеиспускательным каналом. У взрослого мужчины длина полового члена в покое составляет пять – десять сантиметров, в состоянии эрекции размеры пениса достигают четырнадцати – восемнадцати сантиметров.
Кожно-мышечное образование в виде мешочка, которое располагается в промежности между задним проходом и половым членом. Ее основание после полового созревания покрывается лобковыми волосами.
Мошонка образована следующими оболочками:
- кожей;
- мясистой оболочкой;
- наружной семенной фасцией;
- фасцией мышцы, поднимающей яичко;
- мышцей поднимающей яичко;
- внутренней семенной фасцией;
- паховой оболочкой яичка, состоящей из висцерального и парентерального листка.
В полости мошонки находятся два яичка с придатками, а также начальный отдел семенного канатика.
Парная железа внешней и внутренней секреции. Яички имеют овальную форму. Они залегают в мошонке и разделяются между собой перегородкой.
Яичко обеспечивает две уникальные функции:
- вырабатывает мужской половой гормон тестостерон (определяет все мужские половые признаки);
- образовывает сперматозоиды — мужские половые клетки.
В полости яичек располагаются соединительнотканные перегородки, которые разделяют орган на двести – двести пятьдесят долек. В каждой дольке находятся несколько семенных извитых канальцев, внутри которых происходит процесс сперматогенеза (образование и развитие мужских половых клеток). Путь извитых канальцев продолжают прямые и выносящие канальцы. Последние открываются в проток придатка яичка, тянутся по извилистому пути и в самом конце переходят в семявыносящий проток.
Сверху и сзади к яичку примыкает придаток яичка. Это парный андрогензависимый секреторный орган, который необходим для созревания, накопления и продвижения сперматозоидов.
Парный орган мужской половой системы. Семявыносящий проток является продолжением протока придатка яичка и заканчивается семявыбрасывающим протоком в предстательной части мочеиспускательного канала.
Семявыносящий проток условно разделен на четыре части:
- яичковую часть, проходящую позади яичка и соответствующую его длине;
- канатиковую часть, входящую в состав семенного канатика;
- паховую часть, проходящую в паховом канале;
- тазовую часть, которая берет свое начало от внутреннего отверстия пахового канала и заканчивается у дна мочевого пузыря.
У дна мочевого пузыря семявыносящий проток соединяется с протоком семенного пузырька. Вместе они образуют общий семявыбрасывающий проток, который прободает предстательную железу и открывается в предстательную часть мочеиспускательного канала.
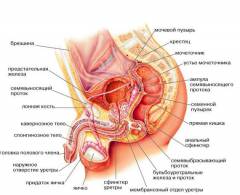
- почек;
- мочевого пузыря;
- мочеточников;
- уретры;
- семенных пузырьков;
- предстательной железы;
- яичек и их придатков;
- полового члена;
- толстого кишечника (аппендикс, слепая, сигмовидная ободочная и прямая кишка);
- паховых мышц;
- паховых связок;
- паховых лимфатических узлов;
- нервов поясничного сплетения (например, подвздошно-подчревного, подвздошно-пахового).
Система органов пищеварения, также именуемая как желудочно-кишечный тракт, осуществляющая переработку пищи, для дальнейшего извлечения из нее необходимых для организма питательных веществ. При этом полезные вещества всасываются в кровь и лимфу, а ненужные не переваренные остатки выводятся из организма через прямую кишку в виде кала.
Среди существующих патологий пищеварительной системы боли в паховой области могут вызвать следующие заболевания:
- паховая грыжа;
- аппендицит;
- синдром раздраженного кишечника;
- кишечная непроходимость;
- хронический запор;
- рак толстой кишки.
| Наименование заболевания | Описание | Симптомы |
| Паховая грыжа | Патологическое выпячивание брюшины и внутренних органов брюшной полости (чаще всего кишки) под кожу через паховый канал. Образованию грыж способствуют расположенные на уровне пахового промежутка так называемые паховые ямки – углубления брюшины, не имеющие мышечного слоя. Это наиболее утонченные и слабые участки брюшной стенки в паховой области. Именно через паховые ямки под воздействием провоцирующих факторов и происходит грыжевое выпячивание.
Предрасполагающими факторами паховых грыж являются:
|
Паховая грыжа может проявляться безболезненным выпячиванием и дискомфортным ощущением в области грыжи. Однако при развитии такого осложнения заболевания как ущемление грыжи у больного появляется выраженный болевой синдром. Болезненные ощущения локализуются в паховой области и характеризуются резким началом. При пальпации грыжевого выпячивания наблюдается его уплотнение и болезненность. Также у мужчины может отмечаться нарушение общего состояния, проявляющееся тошнотой, рвотой, задержкой стула. |
| Аппендицит | Воспаление аппендикса (червеобразного отростка слепой кишки).
К развитию аппендицита могут привести следующие патологические состояния:
|
Основными симптомами аппендицита являются:
|
| Синдром раздраженного кишечника | Хроническое нарушение работы толстого кишечника. В норме мышечная стенка толстого кишечника ритмически сокращается и перемещает частично переваренную желудком пищу по направлению к прямой кишке. Во время продвижения химуса (жидкая или полужидкая частично переваренная пища) толстая кишка всасывает из него воду и питательные вещества, а остаточные массы накапливаются и эвакуируются наружу через анус. При синдроме раздраженного кишечника нарушается перистальтика органа и частично переваренная пища либо перемещается слишком быстро (у больного наблюдается понос), либо продвигается очень медленно (у больного наблюдается запор). Истинная причина ненормальных сокращений кишечника до сегодняшнего дня пока не выяснена. Среди предрасполагающих факторов выделяют стресс и нарушение питания. | Синдром раздраженного кишечника характеризуется хронической абдоминальной болью. Локализация болезненных ощущений будет зависеть от поражения того или иного отдела кишечника. Так, в случае поражения сигмовидной и прямой кишки у мужчины будут наблюдаться боли внизу живота и в паховой области. Помимо этого у больного будут наблюдаться ощущение дискомфорта, вздутие живота, а также изменение частоты (редкий или частый) и консистенции (твердый либо водянистый) стула. |
| Кишечная непроходимость | Синдром, характеризующийся частичным или полным нарушением продвижения содержимого кишечника.
Существующие причины кишечной непроходимости можно условно разделить на две большие группы:
|
Основным симптомом кишечной непроходимости является появление резкой боли. Локализация болезненных ощущений будет зависеть от области кишечника, в которой развилась непроходимость. Если это наблюдается в сигмовидной или прямой кишке, то боль будет наблюдаться в левой подвздошной области и иррадиировать (отдавать) в пах. Помимо болей у мужчины также будут наблюдаться задержка стула и газов, метеоризм, асимметричность живота, тошнота и рвота. |
| Хронический запор | Нарушение опорожнения кишечника, которое проявляется снижением частоты стула – менее трех раз в неделю.
К основным причинам хронического запора относятся:
|
Хронический запор проявляется следующей симптоматикой:
|
| Рак толстой кишки | Злокачественная опухоль, разрастающаяся из слизистой оболочки толстого кишечника.
Предрасполагающими факторами рака толстой кишки являются:
|
На ранней стадии заболевание протекает бессимптомно. Первые признаки рака возникают лишь после того как опухоль достигает больших размеров. При этом больной жалуется на вздутие и урчание в животе, частые запоры, плохой аппетит, слабость и разбитость. Также отмечается незначительное повышение температуры тела, бледность кожных покровов и немотивированное снижение массы тела. Позже к вышеперечисленным симптомам присоединяется тупая, ноющая боль в животе и кровь в кале. Клинические проявления болевого синдрома зависят от локализации опухоли. При поражении сигмовидной и прямой кишки болевые ощущения будут возникать непосредственно в левой подвздошной и паховой области. |
Отвечает за формирование, накопление и выведение мочи из организма человека. Мочевыделительная система состоит из таких органов как почки, мочеточники, мочевой пузырь и мочеиспускательный канал.
Среди существующих патологий мочевыделительной системы боли в паху могут вызвать следующие заболевания:
- мочекаменная болезнь;
- цистит;
- рак мочевого пузыря;
- уретрит;
- рак уретры.
| Наименование заболевания | Описание | Симптомы |
| Мочекаменная болезнь | Нарушение обмена веществ в организме человека, приводящее к образованию конкрементов (камней) в органах мочевыделительной системы. |
Предрасполагающими факторами данного заболевания являются:
- генетическая предрасположенность;
- воспалительные заболевания органов выделительной системы (например, цистит, простатит);
- обменные заболевания (заболевания щитовидной и паращитовидной желез);
- хронические заболевания желудочно-кишечного тракта (например, панкреатит, энтерит);
- анатомические дефекты мочевыводящих путей (например, аномалии развития почек, сужение мочеточников);
- неправильное питание (например, злоупотребление мясом, а также острой, кислой и жирной пищей);
- недостаточность поступления витаминов в организм;
- малоподвижный образ жизни;
- ожирение.
Помимо болевого синдрома больной будет жаловаться на тошноту, рвоту и наличие крови в моче.
Предрасполагающими факторами цистита являются:
- гормональные нарушения;
- травма слизистой оболочки мочевого пузыря;
- переохлаждение;
- застой мочи в мочевом пузыре (например, при аденоме простаты, мочекаменной болезни);
- снижение иммунитета.
- боль внизу живота и в паху пронзительного характера, усиливающаяся при мочеиспускании;
- повышение температуры тела;
- ощущение неполного опорожнения мочевого пузыря;
- наличие примеси крови в моче;
- помутнение мочи;
- учащенное мочеиспускание (до двадцати раз в день).
Предрасполагающими факторами рака мочевого пузыря являются:
- генетическая предрасположенность;
- пожилой возраст;
- вредные условия труда (например, шахтеры, работники производства резиновых или пластмассовых изделий);
- наличие заболеваний, нарушающих отток мочи (например, мочекаменная болезнь, простатит).
Существующие причины уретрита условно разделены на две большие группы:
- инфекционные – вызванные специфической и неспецифической бактериальной флорой (например, гонококки, стафилококки, гарднереллы), заражение которой чаще всего осуществляется во время незащищенного полового акта с больным партнером;
- неинфекционные – это могут быть различные травмы мочеиспускательного канала (например, из-за прохождения камня, при катетеризации мочевого пузыря), аллергические реакции.
- жжение, резь и боль при мочеиспускании;
- выделение гноя из мочеиспускательного канала;
- ощущение тяжести в паховой области.
Изменение общего состояния у больного при уретрите, как правило, не наблюдается.
К факторам риска относят:
- заболевания, передающиеся половым путем;
- воспалительные заболевания мочеполовой системы (например, уретрит, простатит);
- беспорядочная половая жизнь;
- частая катетеризация мочевого пузыря.
К первым симптомам рака уретры относятся:
- скудные прозрачные выделения из мочеиспускательного канала;
- наличие уплотнения по ходу уретры;
- болевые ощущения при мочеиспускании;
- увеличение паховых лимфатических узлов.
Представляет собой совокупность органов, участвующих в процессе размножения человека. Половые органы мужчины подразделяются на внутренние и наружные. К внутренним половым органам относятся семенные пузырьки, семявыносящие протоки, предстательная железа, бульбоуретральные железы и яички. В состав наружных половых органов входят мошонка и половой член.
Среди существующих патологий репродуктивной системы боли в паху могут вызвать следующие заболевания:
- острый простатит;
- аденома предстательной железы;
- рак предстательной железы;
- везикулит;
- эпидидимоорхит;
- перекрут яичка;
- баланопостит;
- венерические заболевания.
| Наименование заболевания | Описание | Симптомы |
| Острый простатит | Острое воспалительное заболевание предстательной железы. Механизм развития простатита связан с проникновением микробов в ткань предстательной железы вследствие различных заболеваний и патологических процессов.
Причинами могут быть:
|
Основными симптомами острого простатита являются:
|
| Аденома предстательной железы | Доброкачественная опухоль, характеризующаяся чрезмерным разрастанием железистой ткани. Основной причиной развития данного заболевания является нарушение гормонального фона. При этом аденома предстательной железы чаще всего наблюдается у мужчин пожилого возраста, так как с возрастом у мужчины происходит снижение уровня тестостерона (мужского полового гормона) и повышение эстрогена (женского полового гормона). Данный гормональный дисбаланс способствует впоследствии патологическому разрастанию тканей простаты. |
Рост аденомы приводит к сдавливанию мочеиспускательного канала. При этом больной жалуется на учащенное мочеиспускание, а также на частые ночные позывы в туалет. Нередко возникает ощущение неполного опорожнения мочевого пузыря. Также у мужчины может наблюдаться задержка мочеиспускания. Частым осложнением аденомы предстательной железы является развитие пиелонефрита и цистита (вследствие застоя мочи). В результате присоединения воспалительного процесса возникают боли в паху, усиливающиеся при мочеиспускании и иррадиирущие (отдающие) в надлобковую область и поясницу. |
| Рак предстательной железы | Злокачественная опухоль, которая разрастается из эпителиальной ткани предстательной железы. Истинная причина возникновения данного заболевания до сих пор так и не установлена.
К факторам риска, увеличивающим шансы заболеть раком предстательной железы, относятся:
|
Начальная стадия заболевания протекает бессимптомно. Лишь после того как опухолевые клетки распространяются из первичного очага в другие ткани, у больного могут появиться первые признаки рака.
К симптомам рака предстательной железы относятся:
|
| Везикулит | Воспаление семенных пузырьков. Чаще всего причиной возникновения везикулита является половая инфекция, которая проникает в семенные пузырьки с током крови из уретры, предстательной железы, мочевого пузыря или почек.
Факторами риска заболевания являются:
|
Для везикулита характерна следующая симптоматика:
|
| Эпидидимоорхит | Воспаление яичка и его придатка.
Наиболее часто причинами возникновения эпидидимоорхита являются:
|
Заболевание начинается остро. Наблюдается повышение температуры тела до тридцати восьми – сорока градусов. Больной жалуется на резкие интенсивные боли в мошонке, отдающие в паховую область и крестец. При этом яичко и его придаток увеличиваются в размерах. Отмечается их болезненность, напряженность и уплотненность. Кожа мошонки отекает, приобретает красный цвет и становится горячей на ощупь. |
| Перекрут яичка | Патологическое состояние, при котором поворот яичка вокруг горизонтальной или вертикальной оси приводит к скручиванию семенного канатика. В результате этого возникает сдавливание сосудов и нервов, питающих яичко. Данное заболевание встречается преимущественно в детском возрасте.
Основными причинами перекрута яичка являются:
|
Заболевание проявляется резкими болями в паховой области и мошонке. Как правило, болевой синдром сопровождается головокружением, тошнотой, рвотой, а также задержкой мочеиспускания. При осмотре пациента наблюдается гиперемия (покраснение) и односторонний отек мошонки. При пальпации отмечается болезненность, уплотненность и увеличение мошонки со стороны пораженного яичка. Из-за острого нарушения кровообращения в яичке у больного может возникнуть некроз (омертвение) тканей пораженного органа. |
| Баланопостит | Воспаление головки полового члена и крайней плоти. Различают первичный и вторичный баланопостит.
Первичный баланопостит может возникнуть:
Вторичный баланопостит возникает на фоне различных заболеваний (например, сифилис, гонорея, сахарный диабет). |
Данное заболевание проявляется следующей симптоматикой:
|
| Венерические заболевания | Группа инфекционных заболеваний, передающихся половым путем. Некоторые из них вызываются бактериями, другие – вирусами, грибами, простейшими.
Боли в паху могут вызвать такие венерические заболевания как:
|
Для инфекционных заболеваний, передающихся половым путем, характерна следующая симптоматика:
|
Функциональная совокупность костей, соединительных тканей, соматической мускулатуры наряду со структурой нервной системы.
Среди заболеваний нервной системы и патологий опорно-двигательного аппарата чаще всего боли в паху провоцируют:
- травмы паха;
- поражения нервов поясничного сплетения.
| Наименование заболевания | Описание | Симптомы |
| Травмы паха | Паховые травмы особенно распространены среди спортсменов (например, футболистов, хоккеистов, фигуристов). Люди данной профессии часто получают травмы как в период соревнований, так и во время интенсивных тренировок, вследствие, например, сильного приведения бедра или при столкновении с соперником. | Травмы паха сопровождаются болевым синдромом. Боль, как правило, усиливается при попытке отведения ноги в сторону. Также отмечается небольшая припухлость мягких тканей. |
| Поражения нервов поясничного сплетения | Поясничное нервное сплетение образовано брюшными ветвями двенадцатого грудного нерва и четырьмя ветвями поясничных нервов, залегающими под большой поясничной мышцей.
Основными причинами поражения нервов поясничного сплетения являются:
|
При поражении нервов поясничного сочленения появляются боли и парестезии (расстройства чувствительности) в паховой области. При этом боль обычно иррадиирует (отдает) вниз живота и во внутреннюю поверхность бедра. |
Диагностический процесс всегда начинается с опроса больного или так называемого сбора анамнеза, при проведении которого врач выясняет жалобы пациента, определяет их характер, получает общие биографические сведения, а также необходимую информацию о развитии имеющегося заболевания.
При наличии болевого синдрома врач обычно выявляет следующие аспекты:
- начало болей (например, острое или постепенное развитие боли);
- условия, при которых возникли боли;
- характер боли (например, пульсирующая, колющая, тупая, ноющая, сжимающая);
- интенсивность боли (например, легкой, средней или тяжелой степени интенсивности);
- продолжительность болей (например, быстро стихающие либо длящиеся несколько часов или дней);
- локализация и иррадиация (отражение) болей (определение местоположения любой болезненности);
- продолжительность болей (например, быстро стихающие либо длящиеся несколько часов или дней);
- наличие факторов, провоцирующих либо усиливающих боль в паху (например, физическая нагрузка, семяизвержение);
- наличие факторов, ослабляющих боль (например, определенное положение больного);
- наличие сопутствующих симптомов (например, болезненное мочеиспускание, повышение температуры тела, высыпания на наружных половых органах).
Также при болях в паховой области и наружных половых органах особое значение имеют следующие сведения:
- половая жизнь пациента (например, количество половых партнеров, случаи незащищенного полового акта);
- перенесенные заболевания (например, вирусные гепатиты, сахарный диабет, заболевания, передающиеся половым путем);
- наличие наследственных болезней у прямых родственников (например, язвенная болезнь, онкопатологии);
- наличие вредных привычек (например, табакокурение, употребление алкоголя, прием наркотиков);
- вредные условия труда (например, переохлаждение, поднятие тяжести, вдыхание вредных веществ);
- наличие аллергических реакций;
- питание больного в качественном и количественном отношении.
Тщательно расспросив больного, врач переходит к объективным методам обследования – общему осмотру, пальпации, перкуссии и аускультации.
| Объективные методы обследования | Описание |
| Общий осмотр | Данный метод обследования производится путем визуальной оценки общего состояния.
При общем осмотре врач обращает внимание на:
|
| Пальпация | Данный метод обследования основан на осязательных ощущениях, которые испытывает врач в момент ощупывания тела пациента.
С помощью пальпации определяют следующие свойства тканей и органов:
|
| Перкуссия | Метод исследования внутренних органов, при котором врач производит пальцевое постукивание по поверхности тела пациента и оценивает характер возникающих при этом звуков. По характеру свойств звука определяется топографическое расположение, физическое состояние, а иногда и функция исследуемого органа. |
| Аускультация | Выслушивание звуков, образующихся в процессе функционирования внутренних органов при помощи стетоскопа – специального медицинского прибора для аускультации. |
Нередко объективные методы обследования больного позволяют врачу сразу заподозрить ту или иную патологию, спровоцировавшую боль в паховой области. Так, например, асимметрия живота при осмотре больного может указывать на кишечную непроходимость, а плотное эластичное выпячивание в паховой области обычно свидетельствует о наличии паховой грыжи. Напряжение мышц в правой подвздошной области и усиление болевых ощущений при перкуссии, как правило, наблюдается при остром аппендиците.
Также при болях в паховой области особо тщательно подвергаются обследованию наружные половые органы.
Осмотр и пальпация наружных половых органов может выявить следующие патологические изменения:
- отечность и покраснение уретры;
- выделение гноя из мочеиспускательного канала;
- различные высыпания и изъязвления на половом члене;
- узелковые уплотнения и инфильтраты в коже крайней плоти полового члена;
- болезненные и фолликулярные абсцессы;
- воспаление лимфатических сосудов на спинке полового члена;
- гиперемия, отечность и асимметрия мошонки;
- боль в мошонке и яичке;
- варикозное расширение вен яичек.
Для выявления патологии или для подтверждения предварительного диагноза всем без исключения больным назначается лабораторная диагностика – совокупность методов, направленных на анализ исследуемого биологического материала пациента (например, кровь, моча, кал).
Для диагностики заболеваний спровоцировавших боли в паховой области назначают следующие лабораторные анализы:
- клинический (общий) анализ крови;
- биохимический анализ крови;
- клинический (общий) анализ мочи;
- мазок из уретры;
- анализ секрета простаты.
| Лабораторные анализы | Описание |
| Клинический анализ крови | Позволяет исследовать клетки крови (эритроциты, тромбоциты, лейкоциты), их параметры, уровень гемоглобина, лейкограмму и скорость оседания эритроцитов. Забор крови для данного анализа осуществляется утром натощак из безымянного пальца левой руки. В том случае если причиной боли в паховой области является воспалительный процесс, то в результатах клинического анализа крови будет повышенное содержание лейкоцитов и ускоренная скорость оседания эритроцитов. |
| Биохимический анализ крови | Позволяет определить работу внутренних органов, предоставляет информацию об обмене веществ в организме, а также выявляет потребность в микроэлементах. Сдача анализа осуществляется натощак в утренние часы. Забор крови производится из локтевой вены.
Отклонение от нормы того или иного показателя в результатах биохимического анализа крови обычно свидетельствует о каких-либо нарушениях в организме обследуемого. Так, например, повышенное содержание фибриногена и C-реактивного белка является характерным признаком воспаления, а повышение мочевой кислоты, в свою очередь, может указывать на нарушение обмена веществ и на предрасположенность к образованию конкрементов (камней). |
| Клинический анализ мочи | Позволяет оценить физико-химические характеристики мочи и выявить инфекционные, воспалительные и паразитарные заболевания мочевыделительной системы при помощи дополнительного микроскопического исследования осадка. Анализ производится утром, а для сбора мочи используют специальный контейнер. Перед сбором мочи следует провести гигиенический туалет наружных половых органов. |
| Мазок из уретры | Позволяет определить состав микрофлоры мочеиспускательного канала, выявить воспалительные процессы и идентифицировать возбудителя инфекции. Мазок осуществляется при помощи специального инструмента, который вводится в уретру пациента. |
| Анализ секрета простаты | Позволяет установить наличие или отсутствие воспалительного процесса в предстательной железе. Для получения секрета простаты выполняется пальцевой массаж предстательной железы. Перед процедурой пациент занимает коленно-локтевую позу. При этом врач вводит палец в прямую кишку, нащупывает предстательную железу и начинает ее массировать, стимулируя, тем самым, выработку секрета простаты. Предстательная железа массажируется до тех пор, пока из мочеиспускательного канала не начнет выделяться ее секрет. Полученный биологический материал наносится на предметное стекло и отправляется в лабораторию для дальнейшего микроскопического исследования. |
Инструментальные методы исследования включают в себя проведение:
- рентгенодиагностики;
- эндоскопической диагностики;
- ультразвукового исследования.
| Инструментальные методы исследования | Описание |
| Рентгенодиагностика | Исследование внутренних анатомических структур при помощи рентгеновских лучей, последние имеют свойство проходить сквозь органы и ткани пациента. Суть метода заключается в неравномерном поглощении рентгеновского излучения вследствие неодинакового химического состава и объема исследуемых органов и тканей. Исследование проводится в специальном рентгенологическом кабинете. Перед проведением процедуры пациенту необходимо оголить исследуемый участок тела и прислониться к рентгенодиагностическому аппарату. В некоторых случаях для лучшей визуализации исследуемых органов пациенту вводят рентгеноконтрастные препараты. Результаты исследования пациент получает в виде контрастного изображения на специальной пленке или бумаге.
Для выявления причин, вызвавших боль в паховой области, рекомендуется проведение рентгенологического исследования толстой кишки (ирригоскопии), мочевого пузыря (цистография), рентгена костей таза и тазобедренных суставов. Данные исследования позволят обнаружить или исключить различные воспалительные заболевания, опухолевидные новообразования в кишечнике или мочевом пузыре, а также выявить переломы и вывихи тазовых костей. |
| Эндоскопическая диагностика | Визуальное исследование полых внутренних органов при помощи специального оптического оборудования. Главным инструментом эндоскопической диагностики является эндоскоп. Данный прибор имеет вид гибкого, тонкого шланга, в основу которого встроена оптическая система, позволяющая вести видеонаблюдение за тем или иным органом в режиме реального времени. Эндоскоп вводится внутрь тела пациента через естественные пути – рот, мочеиспускательный канал, задний проход. Путь введения инструмента зависит от того, какой орган подвергается исследованию.
К эндоскопическим методам диагностики, позволяющим определить причину, вызвавшую боль в паху, относятся:
Эндоскопические методы исследования позволяют выявить различные патологические изменения в исследуемом органе (например, эрозии, язвы, опухоли). Более того, при помощи эндоскопа можно произвести забор клеток или тканей исследуемого органа для дополнительного цитологического или гистологического исследования, а также выполнить ряд хирургических манипуляций (например, удалить полипы или инородные тела). |
| Ультразвуковое исследование | Исследование органов и тканей с помощью ультразвуковых волн. Суть метода заключается в способности ультразвука проникать через ткани организма различной плотности и отражаться от них с неодинаковой интенсивностью. Перед процедурой пациент должен лечь на кушетку и обнажить исследуемый участок тела. Во время диагностики врач наносит на кожные покровы специальный гель для лучшего проведения ультразвуковых волн, а затем прикладывает на поверхность кожи ультразвуковой датчик. Получаемые обратно ультразвуковые сигналы будут преобразовываться в графическое изображение, которое будет отображаться на мониторе.
Ультразвуковое исследование почек, мочевого пузыря, простаты и мужских половых органов позволяет диагностировать мочекаменную болезнь, аденому предстательной железы и различные воспалительные процессы, локализованные в органах малого таза. |
При болях в паху больному может потребоваться консультация хирурга, андролога, уролога и онколога.
Для лечения заболеваний, проявляющихся болевым синдромом в паховой области, используют следующие терапевтические подходы:
- медикаментозное лечение;
- хирургическое лечение;
- физиотерапевтическое лечение.
Медикаментозное лечение любой патологии включает в себя этиотропную, патогенетическую и симптоматическую терапию.
| Медикаментозное лечение | Описание |
| Этиотропная терапия | Направлена на устранение причины заболевания. Так, например, при инфекционных заболеваниях бактериальной этиологии (например, цистит, простатит) больному назначается прием антибактериальных препаратов (например, ципрофлоксацин, амоксициллин). |
| Патогенетическая терапия | Направлена на механизмы развития заболевания, на коррекцию нарушенных функций органов, нормализацию обмена веществ, повышение неспецифической резистентности и иммунной реактивности организма. Так, например, при лечении инфекционных больных с выраженным интоксикационным синдромом широкое применение находят энтеросорбенты (например, активированный уголь, энтеродез). |
| Симптоматическая терапия | Применяется для устранения симптомов заболевания. При болевом синдроме в качестве симптоматической терапии больному назначаются обезболивающие средства (например, парацетамол, ибупрофен). |
Метод лечения заболеваний путем разъединения и соединения тканей в ходе хирургической операции. Применяется в случае невозможности или низкой эффективности консервативного лечения.
Среди заболеваний, вызывающих боль в паховой области, можно выделить острый аппендицит, ущемленную грыжу, мочекаменную болезнь, для которых оперативное вмешательство является единственным целесообразным методом лечения.
| Наименование заболевания | Методы оперативного вмешательства | Описание |
| Аппендицит | Аппендэктомия | Удаление аппендикса. В классическом варианте удаление червеобразного отростка производится при помощи скальпеля через небольшой разрез в правой нижней части живота. Также возможно лапароскопическое удаление аппендикса. При этом червеобразный отросток удаляется с помощью специального инструментария, который вводят пациенту в брюшную стенку через отдельные точечные проколы. Аппендэктомию обычно проводят под местной анестезией. |
| Ущемленная грыжа | Герниопластика | Грыжесечение или удаление грыжи. Операцию проводят двумя способами – открытым — при помощи разреза тканей, и закрытым — при помощи лапароскопа. Для закрытия патологического пространства, через которое произошло грыжевое выпячивание, устанавливаются специальные сетчатые имплантаты. Операцию по поводу ущемленной грыжи в большинстве случаев производят под местной анестезией. |
| Мочекаменная болезнь | Уретроскопия | Способ удаления камней из мочеточника при помощи специального эндоскопического инструмента – уретроскопа. На конце уретроскопа находится камера со светодиодом, так что врач может видеть на своем мониторе размер и локализацию камня. Также в эндоскопический инструмент встроены специальные щипцы, при помощи которых производят удаление конкремента. |
| Дистанционная литотрипсия | Дробление камня в мочеточнике с помощью ударных магнитных и ультразвуковых волн. При этом камень крошится на более мелкие фракции, которые затем самостоятельно выходят из мочеточника с мочой. | |
| Лазерная литотрипсия | Разрушение камней в мочеточнике при помощи специального лазера. Доставку лазера к камню по мочеиспускательному каналу осуществляет специальный эндоскоп. |
Абсолютными противопоказаниями к проведению операции являются:
- шоковые состояния;
- острая стадия инфаркта миокарда;
- нарушение мозгового кровообращения (инсульт).
Данный метод лечения особенно полезен при травмах в паховой области. В настоящее время травмы паха являются распространенным явлением, учитывая тот факт, что за последние десятилетия популярность посещения тренажерных залов увеличилась в разы. Самой распространенной травмой во время спортивных занятий является растяжение связок и сухожилий.
В первую очередь, при растяжениях связок в паховой области необходимо защитить пораженную область от физических нагрузок. При этом больному показан отдых и полный покой. Большое значение имеет правильное питание больного, полноценное в качественном и количественном соотношении. В период реабилитации в организм должно поступать достаточное количество кальция и витаминов.
При болях в паховой области следует приложить к больному месту холодный компресс. Также на пораженный участок можно наложить давящую повязку, используя при этом эластичный бинт. Дополнительно к этому рекомендуется использовать мази и гели с анальгезирующим, противовоспалительным и успокаивающим действием (например, фастум гель, вольтарен). Увеличивать физические нагрузки в период реабилитации следует постепенно. Срок полного восстановления после растяжения будет завесить от сложности полученной травмы и от индивидуальной способности тканей организма к регенерации.
Также немаловажную роль в восстановлении организма является проведение физиотерапевтического лечения, которое включает в себя проведение лечебного массажа и лечебной физкультуры под контролем врача-травматолога. При этом длительность одного занятия не должна превышать тридцати минут.
Помимо массажа и лечебной физкультуры при растяжениях и разрывах связок, сухожилий и мышц, при наличии инфекционно-воспалительных процессов в органах малого таза больному может быть показано проведение УВЧ-терапии, магнитотерапии и электрофореза.
| Метод физиотерапии | Описание | Показания |
| УВЧ-терапия | Метод физиотерапии, при котором используют электромагнитные поля ультравысокой частоты. Говоря другим языком — это лечение теплом. Электромагнитные поля УВЧ способствуют снижению воспалительных процессов и болевого синдрома, заживлению ран и переломов, стимуляции периферического и центрального кровообращения, снижению отеков. |
|
| Магнитотерапия | Суть метода заключается в применении магнитного поля, свойства которого благотворно влияют на организм человека. При этом наблюдается устранение боли, улучшение кровообращения и обмена веществ, а также стимуляция иммунных процессов и восстановление клеток и тканей. |
|
| Электрофорез | Метод, при котором организм человека подвергается воздействию постоянных электрических импульсов с целью оказания общего и местного терапевтического эффекта. Также с помощью электрофореза производится введение лекарственных средств через кожу и слизистые оболочки. При этом лекарственное вещество (например, обезболивающее) наносится на специальные прокладки электродов и под действием электрического поля проникает в организм через кожные покровы пациента. |
|
Профилактические мероприятия, направленные на предупреждение возникновения болевого синдрома, должны основываться на соблюдении здорового образа жизни и на своевременном выявлении и лечении в организме очагов инфекций.
Обычно тянущий характер боли свойственен хроническому течению того или иного заболевания. Самым распространенным хроническим заболеванием среди мужчин, вызывающим тянущие боли в паховой области, является хронический простатит. Согласно статистике данное заболевание выявляется у тридцати процентов больных в возрасте от двадцати до пятидесяти лет.
Основной причиной возникновения простатита являются патогенные микробы, которые проникают в предстательную железу и поражают ткани железистого органа. Проникновение инфекции чаще всего осуществляется восходящим путем – вверх по мочеиспускательному каналу.
К факторам, способствующим развитию хронического простатита, относятся:
- травмы органов малого таза;
- инфекционные заболевания мочеполовой системы;
- гормональные нарушения;
- переохлаждение;
- длительное половое воздержание;
- длительное ношение утягивающего белья;
- сидячая работа или малоподвижный образ жизни;
- курение;
- злоупотребление алкоголем;
- психоэмоциональные стрессы.
Помимо болевого синдрома признаками хронического простатита являются частые болезненные мочеиспускания, незначительные выделения из мочеиспускательного канала, а также неприятные ощущения в промежности.
Нередко тянущие боли в паху могут возникнуть при растяжении паховых мышц или связок, вследствие, например, чрезмерных физических нагрузок. Особенно часто данный симптом имеет широкое распространение среди спортсменов.
Ноющие боли в паховой области являются главным симптомом острого цистита. Данное заболевание характеризуется острым воспалительным процессом, который локализуется в слизистой оболочке мочевого пузыря. Острый цистит возникает в результате проникновения в мочевой пузырь инфекции вследствие, например, воспалительных процессов, образовавшихся в соседних органах (например, предстательной железе, уретре).
Предрасполагающими факторами являются:
- травма слизистой оболочки мочевого пузыря;
- гормональные нарушения;
- переохлаждение;
- снижение иммунитета;
- застой крови в венах таза.
К симптомам острого цистита относятся:
- дискомфорт и ноющие боли внизу живота и в паховой области;
- частое мочеиспускание;
- чувство рези при мочеиспускании;
- ощущение неполного опорожнения мочевого пузыря;
- помутнение мочи;
- наличие крови в моче;
- повышение температуры тела;
- тошнота;
- рвота.
Помимо острого цистита ноющие боли в паховой области могут быть признаком злокачественной опухоли, разрастающейся из слизистой оболочки прямой кишки. При этом ноющие болевые ощущения в паху будут свидетельствовать об увеличении опухоли до больших размеров или о прорастании раковых клеток в соседние органы и ткани, указывая, тем самым, на необратимые последствия.
К симптомам рака прямой кишки также относятся:
- частые запоры;
- вздутие и урчание в животе;
- снижение аппетита;
- потеря веса;
- наличие крови в кале;
- бледность кожных покровов;
- слабость и разбитость.
Боль, возникающая в паховой области с правой стороны, может указывать на воспаление червеобразного отростка слепой кишки, на ущемление грыжевого мешка и на обструкцию правого мочеточника почечным камнем.
| Причины правосторонних болей в паху | Описание |
| Аппендицит | Воспаление червеобразного отростка. Топографически аппендикс (червеобразный отросток) проецируется в правой подвздошной области. При его воспалении больной ощущает острую боль внизу живота справа, которая также может распространяться в паховую область, поясницу, правую ногу. Нередко болевой синдром сопровождается тошнотой, рвотой и повышением температуры тела. |
| Правосторонняя паховая грыжа | Выпячивание брюшины, а иногда и внутренних органов через широкий паховый канал. Паховая грыжа может проявляться безболезненным выпячиванием либо сопровождаться болевым синдромом при сдавливании грыжевого мешка в грыжевых воротах. Такое состояние называют ущемлением грыжи. Ущемление грыжи характеризуется появлением резкой локальной или разлитой боли в паховой области. |
| Мочекаменная болезнь | Заболевание, при котором в органах мочевыделительной системы (почки, мочевой пузырь, мочеточники) образуются камни. При обструкции конкрементом правого мочеточника больной будет ощущать острые боли в поясничной области. По мере продвижения камня по мочеточнику боль будет переходить вниз живота, паховую область, половые органы и во внутреннюю поверхность бедра. Наряду с почечной коликой (болевой синдром) у больного наблюдается гематурия (кровь в моче), отмечаются частые беспричинные позывы к мочеиспусканию и возникают диспепсические расстройства, проявляющиеся тошнотой и рвотой. |
Болезненные ощущения, возникающие в паховой области с левой стороны, чаще всего обусловлены ущемлением левосторонней паховой грыжи.
Паховая грыжа представляет собой заболевание, при котором происходит выпячивание брюшной стенки и внутренних органов брюшной полости под кожу через широкий паховый канал. Заболевание проявляется мягким безболезненным опухолевидным выпячиванием в паху слева и ощущением дискомфорта. Осложнением заболевания является ущемление грыжи – внезапное сдавливание грыжевого содержимого в грыжевых воротах. При этом больной ощущает резкую и постепенно усиливающуюся боль в паховой области слева. Грыжевое выпячивание приобретает плотную консистенцию и становится резко болезненным на ощупь. Ранее свободно вправлявшаяся грыжа перестает вправляться. Отмечается бледность кожных покровов. Данное состояние требует незамедлительной госпитализации больного.
Также боль в паху слева может возникнуть при почечной колике, вследствие обструкции камнем левого мочеточника. У больного при этом будут наблюдаться резкие боли по ходу мочеточника.

Эпидидимоорхит
Воспаление яичка и его придатка. Причиной могут быть паховые травмы, вирусные и инфекционные заболевания (например, пневмония, грипп), а также неблагоприятные факторы, вызывающие застой крови в органах малого таза (например, употребление алкоголя, верховая езда). Эпидидимоорхит характеризуется острым началом. Больной жалуется на острые боли в мошонке, иррадиирущие (отдающие) в паховую область и крестец. Отмечается повышение температуры тела до тридцати восьми – сорока градусов. Наблюдается отек и гиперемия мошонки. При пальпации ощущается напряженность, уплотненность и увеличение яичка и его придатка в размере.
Перекрут яичка
Данное заболевание чаще встречается в детском возрасте. Причиной может быть широкая влагалищная полость яичка, удлиненная собственная связка яичка или относительно большая длина семенного канатика. Предрасполагающими факторами являются травмы, физическое напряжение и резкие движения – все это может вызвать перекрут яичка в области семенного канатика. Клиническим проявлениями будет боль в паховой области и в мошонке, задержка мочеиспускания, головокружение, тошнота, рвота. Отмечается покраснение и отечность мошонки. При ощупывании яичко болезненное, уплотненное и увеличенное в размере. При обследовании брюшной стенки отмечается напряжение мышц живота и их болезненность.
Основными причинами пахового лимфаденита являются:
- заболевания, передающиеся половым путем;
- грибковые заболевания нижних конечностей;
- опухолевидные процессы в органах малого таза;
- травма паховых тканей с занесением инфекции.
Предрасполагающими факторами мочекаменной болезни являются:
- наследственная предрасположенность;
- подагра;
- наличие воспалительного процесса в почках, при котором бактерии и слущенный эпителий становятся ядром будущего конкремента почек;
- особенности питания (например, преобладание в рационе продуктов, подкисляющих мочу – щавель, помидоры, цитрусовые фрукты);
- особенности питьевой воды, в которой содержится большое количество фосфатов и кальция;
- нарушение оттока мочи с возможностью ее концентрации (например, при аденоме простаты, из-за малого количества выпиваемой жидкости).
До приступа почечной колики симптомы заболевания практически отсутствуют.
К факторам, провоцирующим почечную колику, относятся:
- физическая нагрузка;
- тряская езда;
- употребление большого количества жидкости;
- внутривенное капельное введение препаратов.
При появлении почечной колики возникают сильные раздирающие боли в поясничной области с одной или с двух сторон с иррадиацией (отражением) по ходу мочеточника, во внутреннюю поверхность бедра, в паховую область, в наружные половые органы, схваткообразного или постоянного характера. Помимо этого у больного уменьшается количество отделяемой почками мочи или возникает полная задержка мочеиспускания, повышается температура тела и артериальное давление, наблюдается гематурия (кровь в моче), а также отмечается бессонница.
источник
