Одной из самых распространенных грыж брюшной области считается паховая правосторонняя грыжа. Физиологические особенности мужского организма (ослабленные, склонные к расслаиванию паховые мышцы) являются причиной того, что более 90% случаев таких заболеваний приходится именно на сильную половину человечества. Характерным признаком аномалии является выпячивание части кишечника в зоне канала в паху. Грыжевой мешок иногда содержит часть толстой, сигмовидной или слепой кишки, большой сальник, мочевой пузырь или червеобразный отросток. Если произойдет защемление грыжи, то каждый из этих органов попадает под опасность омертвления.
Анатомические предпосылки к возникновению грыжи в паху у мужской половины человечества обуславливаются особенностью формирования половых органов в процессе эмбриогенеза. Их развитие начинается только в конце первых трех месяцев периода вынашивания плода. Так, на 20-ой неделе беременности плод уже имеет сформированные наружные половые органы, но яички пока не приняли нужное положение и не опущены в мошонку. Этот процесс завершается только перед родами, по окончании срока беременности. После опущения яичек, которое происходит по паховому каналу, остаются небольшие отверстия, необходимые для прохождения по ним нитей нервов, кровеносных сосудов и семенного канатика. Именно через эти отверстия впоследствии выпячиваются грыжевые наросты.
Но анатомические особенности – это не единственные причины того, что появляется правосторонняя паховая грыжа у мужчин. Если внутреннее давление повышается, то вероятность возникновения грыжевой выпуклости также возрастает. Что может стать причиной повышения внутрибрюшного давления:
- поднятие тяжелых предметов, прочие силовые нагрузки;
- стремительное похудение;
- сильное перенапряжение мышц во время опорожнения желудка, вызванное запорами;
- наличие надрывного кашля хронического типа;
- брюшная водянка;
- сильная стадия ожирения.
Также паховая грыжа справа может возникнуть из-за прыжков с разной высоты. Риск возникновения патологии увеличивается с возрастом мужчины, ведь брюшной пресс подвергается возрастным изменениям – ткани фиброзного типа частично заменяют мышечные, фасции мышц пресса становятся более короткими и тонкими.
Основным признаком развития грыжи в паху является визуально заметное выпячивание в этой зоне. После реализации силовых упражнений, прыжков, перенапряжений выпячивание становится еще более явным. Если принять положение лежа, то грыжевая выпуклость исчезает. Игнорирование проблемы приводит к тому, что размеры грыжи увеличиваются в несколько раз.
Правосторонняя прямая паховая грыжа на ранних стадиях не приводит к возникновению интенсивной боли. Но если больной подвергается значительным нагрузкам физического типа, тогда болевой синдром может приобретать невыносимый характер. При хождении выпуклость может доставлять человеку дискомфорт.
В большинстве случаев пациент способен самостоятельно распознать у себя заболевание, пропальпировав выпуклость. При пальпации грыжи на ранних стадиях боли возникать не должно.
Заболевание имеет несколько форм, несмотря на одну локализацию. Какие формы патологии бывают:
- Врожденная – в этом случае грыжевая выпуклость появляется из не заросших до конца паховых каналов уже после того, как яички опустятся в мошонку.
- Приобретенная – появляется после интенсивных упражнений, прыжков, кашля, чихания и т.д.
- Прямая – появляется через отверстие в паху, находящееся в его верхней части. Этот тип патологии встречается в 30% случаев у пациентов-мужчин после сорока лет.
- Косая – патологическая выпуклость в этом случае входит в верхнее отверстие канала в паху, а выходит через нижнее. Если происходит сжимание канатиков семенного типа, тогда может возникать бесплодие.
- Внутренняя грыжа (канального типа) – входит в паховый канал, находящийся в верхней части и распознается только после напряжения мышц брюшины.
По тому, на какой стороне паха находится грыжевая выпуклость, различают правостороннюю и левостороннюю грыжу. Также различают и комбинированный тип патологии – двухсторонний.
Паховая грыжа попадает под категорию заболеваний пищеварительных органов и имеет код по МКБ 10 (международной классификации болезней в 10-й редакции). Диагностируется патология в несколько этапов. На стартовом этапе пациент посещает хирурга, который изучает его жалобы, проводит визуальный осмотр и пальпирует зону паха. В ходе осмотра определяется размер грыжевой выпуклости, её форма и прочие особенности. Врач делает кашлевую пробу (просит пациента покашлять), а также пробу с натуживанием, что позволяет оценить симптомы толчка. Если при натуживании или покашливании возникает боль, то это может сигнализировать о наличии воспалительных процессов в брюшной полости.
Чтобы распознать структуру тканей грыжевого мешка проводится УЗИ-исследование каналов, зон мошонки, органов таза, брюшины. Это исследование помогает определить грыжевое содержание выпуклости, состояние пахового канала. Обследование пациента при помощи рентгена, подразумевающее при помощи введения контрастного вещества позволяет получить исчерпывающую информацию об особенностях грыжи. Анализ крови дает возможность определить наличие нагноений, вызванных патологией.
Паховая правосторонняя грыжа у мужчин не лечится никаким другим способом, кроме оперативного вмешательства. Чтобы избавится от этой аномалии, придется обратиться к хирургу. Но в некоторых случаях такой радикальный метод терапии противопоказан. Например, если пациент находится в сильно преклонном возрасте или крайне истощен.
Если болезнь не находится в остром периоде, ущемления не наблюдается, тогда проводится обычная операция, согласно графику. Перед хирургическим вмешательством проводится детальное исследование состояния организма больного, пролечиваются имеющиеся перманентные заболевания, чтобы нивелировать возможные осложнения.
- Грыжесечение (герниопластика) оперативного характера – может быть натяжным или без натяжения тканей. В первом случае используются собственные ткани пациента, которые натягивают на область выпячивания грыжи, что создает в этом месте дупликатуру. Во втором случае с этой целью используют синтетический материал (композитную или полимерную сетка).
- Лапароскопический метод – грыжа ушивается при помощи специальных микроинструментов и камеры при минимальном травмировании близлежащих тканей.
Оперативное вмешательство происходит в несколько этапов: сначала выделяется грыжевой мешок, который отделяется от тканей; потом мешок разрезается, а его содержимое вправляется. Затем мешок отсекается и происходит реставрация стенки пластическим методом; на завершающем этапе образовавшаяся рана и грыжевые ворота ушиваются.
Паховая грыжа справа редко рецидивирует. Причинами возникновения новой патологии могут быть неверно подобранные методы лечения, несоблюдение рекомендованного послеоперационного режима, запоры или сильный кашель, инфицирование области послеоперационного шва. Нередко причиной рецидива паховой грыжи у мужчин является недолеченная перед оперативным вмешательством аденома.
Ущемление (защемление паховой грыжи) – это самое опасное и очень распространенное осложнение патологии. Острый период проявляется в виде болей в области паха и живота, болезненности грыжевой выпуклости, рвоте, слабости, ознобе, запорах, невозможности вправить образование. На симптоматику влияет то, какие органы защемлены в грыжевом мешке. Если это толстая кишка, тогда боли будут более ярко выраженными. При защемлении сальника боли не такие интенсивные, а рвота может и вовсе отсутствовать.
Если содержимое грыжевой выпуклости поддается инфицированию и воспаляется, тогда у больного может подняться температура тела. Кожа, покрывающая грыжу, краснеет и становится горячей на ощупь. В этом случае необходима экстренная госпитализация с последующим оперативным вмешательством. Если не предпринять срочных мер при ущемлении, то происходит омертвение (некроз) органов, присутствующих в выпуклости.
Во время срочной операции по лечению паховой грыжи после рассечения грыжевого нароста доктор тщательно исследует защемленные органы, выявляя омертвевшие участки. Эти ткани удаляются в первую очередь, а кольцо, в котором происходило ущемление, рассекается. После этого оперативный процесс протекает в обычном порядке.
Врачи в один голос утверждают, что профилактика заболевания – наиболее действенный способ избежать «знакомства» с ним. Профилактическими методами возникновения паховой грыжи у мужчин считается регулярные занятия спортом, йогой, плаванием. Большую пользу принесут непродолжительные ежедневные пешие прогулки.
Рекомендуется также нормализовать режим дня, чередуя работу с отдыхом. Чтобы снизить вероятность появления паховой грыжи, необходимо придерживаться следующих рекомендаций:
1. Следить за режимом питания, не допускать запоров. С этой целью необходимо соблюдать специальную диету с повышенным содержанием волокон растений. Если наблюдается затрудненная дефекация, тогда следует прибегнуть к слабительным препаратам.
2. Не допускать повышения давления внутри брюшины. Именно из-за рывкового давления на брюшные стенки органы из брюшной полости выходят в паховый канал.
3. Следить за массой тела, не допуская её критического увеличения.
4. Проводить лечение приступообразного кашля, который часто становится причиной появления паховой грыжи у мужчин.
Также необходимо регулярно выполнять профилактические упражнения, предназначенные для проработки мышц живота. Для укрепления мышц дна таза можно периодически подвергать напряжению и расслаблению анальные мышцы. Благодаря таким упражнениям укрепляется нижний отдел стенки брюшины.
Излишнее злоупотребление спиртосодержащими напитками – один из факторов, влияющих на вероятность появления патологии. Пациентам, уже перенесшим операцию, также необходимо проводить профилактические мероприятия для исключения рецидивов. Занятия можно начинать уже через месяц после оперативного вмешательства. Но точные сроки, конечно, определяются в индивидуальном порядке в зависимости от возраста пациента, сложности операции и прочих нюансов. Интенсивность тренировок должна нарастать постепенно – не стоит резко перегружать мышцы.
В нашем медицинском центре проводится детальная диагностика и терапия паховой грыжи при использовании современных технологий. Специалисты клинки тщательно изучают все детали патологии и определяют наиболее подходящий метод лечения в каждом отдельном случае.
Если у вас диагностирована паховая грыжа справа, не стоит медлить с адекватной терапией. Ведь игнорирование проблемы может привести к возникновению ущемления со всеми вытекающими обстоятельствами, вплоть до самых фатальных. Оперативное вмешательство будет проведено на высоком профессиональном уровне, максимально бережно и безболезненно. Вам гарантирован качественный квалифицированный послеоперационный уход и реабилитация.
Ведущие специалисты клинки с многолетним опытом в области хирургии ждут вас для проведения диагностических процедур, постановки диагноза и осуществления грамотного лечения. Не стоит подвергать свою жизнь неоправданной опасности, смиряясь с дискомфортом, который приносит это заболевание, – необходимо решать проблемы вовремя, не дожидаясь их обострения.
источник
Уже первые симптомы паховой грыжи у мужчин говорят, что заболевание нужно срочно начинать лечить при помощи консервативной терапии или операции, иначе оно может привести к серьезным последствиям. Недуг представляет собой выхождение в щелевидный промежуток различных органов брюшной полости вследствие расслоения мышц в области паха. Грыжа может быть приобретенной или врожденной патологией. В паховой зоне она является одной из самых распространенных.
При этом заболевании стенки брюшной полости ослабевают, из-за чего они уже не могут удерживать на месте внутренние органы. Одной из слабых частей в это области является паховый канал. Он представляет собой щель, по которой проходит семенной канатик. Он длится от глубокого пахового кольца к поверхностному, откуда при определенных условиях и выпячиваются органы брюшной полости.
Первым признаком данной патология выступает появление в паховой области вздутия, которое меняется в размерах. В лежачем положении оно может исчезать. При смене позиции вздутие вновь появляется. То же происходит при кашле, посещении туалета и при физических нагрузках. Размер выпячивания может быть как совсем небольшим, примерно с орех, как показано на фото, так и достигать более крупных габаритов.
Помимо выпячивания в нижней части живота, в области лобка, грыжа в паху может проявляться и рядом других признаков. Пациента беспокоят незначительные боли, которые быстро проходят, поэтому человек просто не обращает на них внимания. Паховое грыжевое выпячивание сопровождается и другими симптомами:
- метеоризм;
- отрыжка;
- запоры;
- частое мочеиспускание;
- жжение в области паха;
- отек и боль в мошонке;
- тяжесть и ощущения сдавливания в паху.
На первых стадиях патология не вызывает болевых ощущений. По этой причине многие пациенты обращаются к врачу уже на запущенной стадии. Наличие или отсутствие боли определяется сложностью развившейся патологии. Некоторые пациенты жалуются на жжение, усиливающееся после физических нагрузок. У других наблюдаются покалывание и тупая боль. При значительном увеличении выпячивания могут усилить
Маленькая припухлость в области паха – это первый признак. Со временем она постепенно увеличивается. На фоне этого могут возникать следующие симптомы:
- смена размеров и формы припухлости при физических нагрузках;
- жжение в области паха;
- ноющая боль;
- дискомфорт при ходьбе;
- ощущение переполненности внизу живота.
Грыжа у мужчин может быть врожденной или приобретенной. В первом случае патология формируется еще внутри утроба. Приобретенные развиваются в результате ослабления мышц брюшины. Причинами возникновения такой патология выступают:
- изменения соединительной ткани с возрастом;
- последствия оперативных вмешательств на брюшной полости;
- слабость мышц в результате системных заболеваний;
- состояние длительно повышенного внутрибрюшного давления при работе, связанной с поднятием тяжестей, ожирении, запоре или длительном кашле;
- малоподвижный образ жизни.
В зависимости от локализации грыжи в паху у мужчин могут быть право- или левосторонними или двусторонними. Еще они бывают вправимыми и невправимыми. В первом случае выпячивание может исчезать за счет проскальзывания обратно в брюшную полость. Когда грыжевой мешок уже спаян с содержимым, он становится невправимой. С учетом особенностей анатомического строения патология может быть:
- Косой. Бывает приобретенной или врожденной паховой грыжей. Содержимое ее находится вдоль пахового канала внутри семенного канатика. Канальная, канатиковая и пахово-мошоночная грыжа у мужчин – это разновидности косой паховой.
- Прямой. Такая грыжа может быть только приобретенной. Выпячивание брюшины в этом случае находится вне семенного канатика и проходит через паховый промежуток.
- Прямой интерстициальной, или подкожной. Здесь грыжевой мешок не опускается в полость мошонки, а располагается в подкожной клетчатке апоневроза косой наружной мышцы.
- Комбинированной. Тот вид грыжи очень сложный в отношении анатомии. Она состоит из нескольких грыжевых мешков.
Самое опасное случается, когда грыжа в паху у мужчин защемляется. Тогда содержимое грыжевого мешка сдавливается. Такое состояние опасно, ведь ущемление уменьшает поток крови в кишечник или же останавливается движение по нему содержимого. О вправлении грыжи здесь речи уже не идет. Из-за нарушения кровообращения внешне она становится красно-фиолетовой или сине-багровой. Это повод для немедленного хирургического вмешательства. Защемление грыжи грозит мужчинам опасными осложнениями, таким как:
- полное прекращение кровотока в ущемленных петлях, их некроз;
- непроходимость кишечника;
- самоотравление организма;
- перитонит.
Патология всегда видна невооруженным глазом, ведь первым признаком выступает появление грыжевого выпячивания в области паха. Для подтверждения диагноза и получения дополнительных данных помимо осмотра пациенту назначают следующие процедуры:
- цистографию – рентген заполненного раствором контрастного цвета мочевого пузыря;
- герниографию – рентген грыжевого мешка;
- ирригоскопию – рентгенологическое исследование толстой кишки после ее заполнения контрастным веществом для выявления содержимого грыжи, размеров ее ворот;
- УЗИ паховой зоны, брюшной полости и мочевого пузыря;
- цистоскопию – эндоскопический осмотр при помощи цистоскопа внутренней поверхности мочевого пузыря.
Если есть подозрение на ущемление грыжи, то проводится дифференциальная диагностика с не ущемленной. Различать ее необходимо и со следующими заболеваниями:
- варикоцеле;
- бедренная грыжа;
- лимфаденит;
- гидроцеле.
У мужчин паховую грыжу лечат двумя способами – консервативным и хирургическим. Вправить орган на любой стадии заболевания позволяет только оперативное вмешательство:
- удаление грыжи открытым путем;
- лапароскопия, т.е. удаление выпячивания через наружное отверстие.
Если болезнь не слишком запущена, избавиться от нее иногда помогает консервативное лечение. Здесь важно регулярно и правильно выполнять все рекомендации. Консервативная терапия паховой грыжи включает:
- ношение бандажа;
- компрессы из коры дуба, рассола квашеной капусты или уксусной кислоты;
- соблюдение особой диеты;
- регулярные физические нагрузки на укрепление брюшных мышц;
- прием нестероидных противовоспалительных препаратов и анальгетиков для снятия воспаления и боли.
Консервативное лечение показано лишь в исключительных случаях, когда пациенту нельзя делать операцию. Это касается людей пожилого возраста или с сердечно-сосудистыми заболеваниями. Им врач назначает ношение специального бандажа. Лечение паховой грыжи у мужчин без операции включает прием некоторых препаратов, занятия лечебной гимнастикой, соблюдение диеты.
Упражнения при грыже направлены на укрепление мышц стенки брюшины, но это может удержать прогрессирование заболевания только на время. Полностью вправить выпячивание при помощи спорта не получится. Хотя врачи все же рекомендуют заниматься плаванием, небыстрым бегом и ходьбой. Тренироваться необходимо в бандаже. Конкретные упражнения, которые лечат грыжу, направлены на укрепление связок и мышц брюшной полости:
- «Ножницы». Лечь на спину, ноги приподнять на 30-40 см. Выполнять ими скрещивания подобно ножницам. Сделать 3 подхода по 8-10 раз.
- «Велосипед». Лежа на спине, ноги согнуть в коленях, далее выполнять ими движения как при кручении педалей велосипеда. Повторять на протяжении 30-60 секунд.
- Сжимание мяча. Оставаться в том же положении на спине, ноги согнуть, ступни держать на полу. Между коленями поместить маленький мячик, сжимать и разжимать его на протяжении минуты.
Основной целью диеты является профилактика запоров и метеоризма, насыщение организма минералами, снижение веса. Чтобы лечить грыжевое выпячивание, необходимо питаться часто и понемногу, до 4-5 раз на протяжении дня. Избегать следует такой пищи:
- жирной, соленой, жареной и острой;
- мучных и сладких продуктов;
- алкогольных напитков;
- крепкого чая и кофе;
- капусты, гороха, свежих огурцов и других продуктов, провоцирующих запор.
Эту пищу необходимо заменить более полезной, из которой и составить свой рацион на неделю или месяц вперед. Список таких продуктов включает:
- каши;
- фруктовые соки;
- бульоны;
- свежие фрукты и овощи;
- постные сорта мяса и рыбы;
- желе и кисели;
- отвар шиповника;
- омлет.
Единственным методом лечения грыжи является оперативное вмешательство. Консервативные способы не приносят положительного результата. Удалить выпячивание может только хирург. Операция проводится открытым или лапароскопическим способом, т.е. через небольшое отверстие. Первый метод является более распространенным. Операция проходит так:
- местный наркоз при помощи спинномозговой анестезии;
- вскрытие мягких тканей передней брюшной стенки для доступа к органам;
- выделение грыжевого мешка из окружающих тканей, его вскрытие через разрезы, параллельные паховой связке;
- вправление содержимого мешка в брюшную полость;
- прошивание и перевязывание шейки грыжевого мешка в области ворот;
- отсечение избытка брюшины, выходившего за пределы брюшной полости;
- устранение грыжевых ворот и укрепление брюшной стенки.
Помимо ущемления грыжа способна привести к другим опасным осложнениям. Самыми часто встречаемыми среди них являются следующие:
- воспаление яичек;
- проникновение в брюшную полость инфекции;
- нарушения работы половой системы мужчин;
- непроходимость кишечника.
После оперативного лечения грыжи тоже возможны некоторые негативные последствия. В большинстве случае они возникают по вине пациента, который не соблюдает рекомендации относительно восстановительного периода. Хотя могут быть последствия и вследствие ошибки врача. В целом послеоперационными осложнениями выступают:
- гематома (для их исключения сразу после операции накладывается лед);
- водянка яичек вследствие повреждения их оболочки;
- повреждение бедренного сустава при грубом наложении швов;
- инфицирование и нагноение раны;
- повреждение семенного канатика, происходящее по вине врача;
- расхождение швов;
- рецидив заболевания;
- повреждение кровеносных сосудов, приводящее к атрофии яичка.
Если пациенту была своевременно сделана операция по удалению паховой грыжи, то это гарантирует полное выздоровление и восстановление трудоспособности в короткие сроки. При самостоятельном лечении народными средствами возможны серьезные последствия. Грыжа в таких случаях становится невправимой. Кроме того, ее ущемление и возможные осложнения дополнительно ухудшают прогноз.
Чтобы предотвратить развитие такой патологии, важно соблюдать несколько простых правил, рекомендованных даже врачами. К таким советам относятся следующие:
- регулярная физическая нагрузка, направленная на укрепление мышц живота;
- отказ от курения, приводящего к хроническому кашлю;
- исключение чрезмерных физических нагрузок, поднятия слишком больших тяжестей;
- ношение бандажа после оперативного вмешательства на органах брюшной полости;
- распределение нагрузки при переносе габаритных вещей на обе руки;
- правильное питания для исключения ожирения;
- постепенное похудение, которое исключает резкий сброс веса.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.

В большинстве случаев точно определить причину болезненности внутренней стороны бедра крайне сложно. Дело в том, что данная область густо укрыта нервными окончаниями, а мышечная ткань более мягкая. Поэтому есть смысл рассмотреть все возможные предпосылки нарастания боли в этой зоне.
Мышечная боль, имеющая медицинскую трактовку миалгия, может иметь тянущий и ноющий характер. Усиливается болезненность при малейших движениях, а также резких сменах положения тела.
Сопровождать миалгию могут следующие показатели:
- повреждение мышечного волокна, путем длительного компрессионного воздействия, с образованием гематомы;
- разрыв или растяжение связок, при котором отмечается не только резкая пронизывающая боль, но и отечность области;
- ущемление нервных окончаний между костями тазобедренного сустава;
- воспалительный процесс в мышцах – миозит;
- отечность мышечного волокна за счет прилива межтканевой жидкости к миоцитам;
- болезненность приводящих мышц аддукторов, которые способствуют подтягиванию конечности к середине тела.
Причинами развития подобных патологических состояний могут быть следующие проявления:
- ненормированные физические нагрузки, приводящие к травматизму мышечного волокна, после чего нарастает боль;
- занятия спортом и спортивными танцами также предполагают травматизм нижних конечностей бедренной части;
- низкий уровень в организме коллагена и эластина — микроэлементов, отвечающих за подвижность и растяжку мышечного волокна;
- бытовые и производственные травмы;
- врожденные заболевания и патологии опорно-двигательного аппарата;
- малоподвижный образ жизни, полностью лишенный любых физических нагрузок, напрямую ведет к дегенеративным процессам мышечного волокна;
- неудобное положение тела, вызывающее длительную компрессию: положение сидя нога за ногу, сидение на корточках, длительное стояние на одной ноге.
Другим, не менее важным фактором, который провоцирует боль с внутренней части бедра, в т.ч. в области паха, можно отнести хирургическое вмешательство, произведенное в любом участке нижней конечности. Неправильно наложенный шов может стать причиной нарушения иннервации участка кожи и мышцы, что вызывает периодическую или постоянную боль.
Откуда же берется боль? Механизм ее возникновения и нарастания крайне прост: в результате увеличения нагрузки на мышцу, количество ее сокращений превышает норму, из-за чего возникают микротравмы. Разрывы клеточных мембран приводят к тому, что нейронные окончания сигнализируют о происходящем головному мозгу, предупреждая об опасности.
-
Данную категорию причин болевых ощущений на внутренней части бедра условно можно разделить на 2 группы:
- перелом бедренной кости;
- ушиб тазобедренного сустава;
- перелом шейки бедра;
- вывих тазобедренного сустава и бедренной кости.
Заболевания, предшествующие боли в бедре, могут быть следующими:
- Артрит – заболевание, характеризующееся патологическими изменениями в суставах, вызванных накоплением солей и токсинов, а также нарушением синтеза синовиальной жидкости. Выработка последней снижается, после чего кости сустава более плотно прилегают друг к другу, стираясь и истончаясь при движении. Отсюда и возникает боль внутренней части бедра.
- Синовит – воспалительный процесс синовиальной сумки, в результате которого отмечается острая боль при движении бедра. Может развиться на фоне травмы, а также в случае развития патогенной микрофлоры, провоцирующей воспаление.
- Коксартроз – дегенеративное заболевание, вызывающее воспаление сустава, которое приводит к его деструкции. Провоцируется травмами, дисплазией тазобедренного сустава, а также наличием онкологических заболеваний.
- Болезнь Пертеса – предшествующее коксартрозу заболевание, возникает в результате нарушения кровоснабжения головки бедренного сустава, на фоне чего формируется недостаток питательных веществ, вызывающих постепенное разрушение всего сустава.
- Тендинит – воспаление сухожилий, которые находятся в непосредственной близости к месту крепления кости к суставу. Провоцирует не только боль и жар, но и характерный окрас кожи.
- Анкилозирующий спондилоартрит (болезнь Бехтерева) – хроническое заболевание, при котором сустав, в результате сложных изменений, становится рыхлым и может сломаться даже под весом собственного тела. Его часто путают с другими патологиями опорно-двигательного аппарата, но главным отличием является «утренний синдром» — невозможность пошевелить конечностями после сна в течение 10-15 минут.
- Бурсит – это воспалительный процесс синовиальной сумки, что провоцирует острую жгучую боль внутренней и наружной стороны бедра. Возникает при микробном поражении синовиальной жидкости, в результате чего ее дальнейшая выработка затрудняется.
- Остеохондроз тазобедренного сустава – характеризуется дегенерацией хрящевой ткани сустава, после чего происходит постепенное его разрушение, вплоть до инвалидизации.
Среди второстепенных заболеваний, провоцирующих симптомы боли в бедре с внутренней стороны могут быть следующие:
- Радикулит – острая простреливающая боль в поясничном отделе, которая может распространяться и на паховую область. Возникает в результате воспалительного процесса микробной и немикробной этиологии.
- Межпозвоночные грыжи и выпадение диска – при поднятиях тяжести свыше нормы, позвоночник не способен удержать нагрузку, что вызывает выход диска за границы позвоночника. Это достаточно болезненная травма, дискомфорт от которой вполне может распространиться на область бедра.
Также боль в бедре может напрямую быть связана с таким проявлением, как синдром бедренно-вертлужного соударения.
Дискомфорт нарастает в том случае, когда происходит контактное соударение бедренных костей, которые в нормальном состоянии соприкасаться не должны. Выявить причину этого синдрома современной медицине не удается даже при наличии сверхточного инновационного оборудования.
Формирование боли во внутренней части бедра также может быть связано с близким расположением к данной части тела внутренних органов, особенно кишечника и прямой кишки. Поэтому причиной ее вполне могут быть такие заболевания, как:
- Паховая грыжа – возникает в результате истончения стенок брюшной полости, а также выпадение кишок в паховую зону. Наиболее часто встречается у мужчин. Этому есть две причины: особенности строения половой системы и физические нагрузки. Грыжа вызывает ущемление пахового канала, снабженного большим количеством нейронных окончаний, которые в свою очередь провоцируют боль во внутренней зоне бедра.
- Аппендицит – воспаление аппендикса, локализующегося в правой подвздошной области, влечет за собой нарастание болевого синдрома, который также распространяется на нижнюю часть живота и внутренней части бедра.
- Воспалительные процессы мочеполовой системы хронического типа или находящиеся в стадии обострения – такие болезни как цистит, уретрит, мочекаменная болезнь, и другие, находясь в непосредственной близости к бедру, могут также провоцировать иррадиирующую боль.
- Геморрой – истончение стенок прямой кишки и сопутствующие частые запоры с застоями каловых масс более 5 суток, приводит к тому, что в венах и сосудах начинает застаиваться кровь, провоцируя опухолевидные новообразования. Они в свою очередь могут кровоточить и болеть при любых движениях в тазовой зоне, затрагивая бедренную часть конечности.
Эта группа заболеваний наиболее опасна для жизни, поскольку незначительная боль в бедре с внутренней стороны чаще всего остается без внимания человека, позволяя недугу перейти в прогрессирующую стадию. Среди сердечно-сосудистых заболеваний только 4 требуют особенного внимания:
- Стеноз артерий тазобедренного сустава – определяется сужением просвета сосуда, при котором прохождение крови затрудняется. Отсюда могут возникать такие проявления как недостаток питательных веществ, растворенных в крови, нарушение кровоснабжения мелких капилляров шейки бедра и др. У человека наблюдается резкая боль, приводящая к хромоте.
- Окклюзия аорты брюшной полости – заболевание, в результате которого отмечается полное прекращение кровоснабжения отдельных участков аортных ответвлений из-за наличия тромбоза. Выражается острой спастической болью в нижней части живота, а также верхней части бедер и паха.
- Эмболия почечной артерии – отмечается сильная спастическая боль в боковой части нижнего отдела тела, с возможностью иррадиирования в бедренную зону.
- Атеросклероз сосудов – провоцируется переизбытком шлаков и токсинов, а также нарушением липидного обмена, в результате которого жировые клетки не распадаются, а накапливаются на стенках сосудов, вызывая их постепенную закупорку. Может вызывать дискомфорт бедренной области, однако не всегда является истинной причиной болей.
Болезненности внутренней части бедра вполне может иметь инфекционную причину. Два наиболее опасных инфекционных заболевания:
- Туберкулез – попавшие в тазовую область туберкулезные палочки, активно размножаются и поражают костную ткань. Фунгозные грануляции, постепенно разрастаясь, проникают глубоко в кость, вызывая ее деструкцию изнутри. Это сопровождается тупой приглушенной, но постоянной болью, способной отдавать в бедро.
- Тазовый абсцесс – определяется болью в нижней части живота и промежности, частым затруднительным мочеиспусканием. Обширный воспалительный процесс способен быстро распространяться, поражая близлежащие ткани и органы, вызывая дискомфорт во внутренней части бедра.
Наличие злокачественных опухолей крайне сложно выявить, основываясь только на боли в бедре. Однако резкое ее усиление и припухлость внутренней части может говорить о наличии таких онкологических заболеваний, как:
- Саркома тазобедренной кости – злокачественное новообразование в кости, приводящее к полному или частичному замещению костной ткани на раковые клетки. Сопровождается повышением температуры и увеличением лейкоцитов в крови. Вызывает затрудненность движения, а также боли в паху и внутренней части бедра.
- Метастазы в органах малого таза – увеличение раковых клеток, вызванных дисбалансом клеточного ритма, при котором количество отмерших клеток в несколько раз превышает количество вновь образовавшихся. Процесс нарастания метастаз наблюдается в близости к лимфоузлам, имеющихся в паховой зоне. Отсюда возникает боль при передвижении.
Менее опасными проявлениями болей и дискомфорта внутренней части бедра являются физиологические процессы, к которым можно отнести всего два:
- Расхождение тазовых костей при беременности – вполне естественный процесс, необходимый для того, чтобы сам процесс родов прошел нормально. Под влиянием гормональной перестройки кости таза расширяются, при чем область паха и внутренняя часть бедра болит. Боль проходит самостоятельно после родоразрешения. Подобное проявление при беременности не является патологией, и сопровождает 95% всех женщин.
- Процесс роста костей – в некоторых случаях процесс роста костной ткани у подростков может также сопровождаться болью и дискомфортом паха и бедра.
При диагностировании боли в бедра, которая не связана с предшествующими факторами (падение, ушиб, длительное сидение), следует немедленно обратиться к врачу. Специалисты следующих категорий помогут:
- Терапевт – соберет анамнез, определив характер боли, ее периодичность и локализацию, выдвинув предварительный диагноз.
- Травматолог – сделает снимок, на котором видно состояние костной ткани бедра.
- Ортопед – даст консультацию, если боль вызвана хроническими заболеваниями конечностей (дисплазия).
Достаточно посетить участкового терапевта, который проведет осмотр, выявив:
- где болит;
- как болит;
- периодичность (при движении либо постоянно);
- предшественники боли;
- пальпация больного участка и близлежащих областей;
- сопутствующие факторы.
После этого будет предпринято решение о дальнейшем обследовании и необходимости консультации других специалистов.
При постановке первичного самодиагноза важно обратить внимание на такие факторы, как:
- характер боли: острая, тупая, отдающая в поясницу;
- болезненность при движении и ходьбе;
- мобильность конечности.
Эти показатели могут стать важнейшими «подсказками» при определении истинных причин болезненных ощущений и постановке диагноза. Если самостоятельно выявить причину не удалось, рекомендуется пройти консультацию врача, который проведет ряд исследований, и, исключив все возможные варианты, поставит точный диагноз.
В связи с тем, что болезненность ноги бедренной части может быть связана с различными заболеваниями, важно точно и как можно быстрее их выявить. Для этого используют следующие методы:
- Измерительный – пациенту измеряют длину конечностей, ширину паховой зоны и объемы (особенно при беременности), что позволяет выявить дефекты, связанные с патологиями развития костной ткани.
- Рентгенологическое исследование – снимок, полученный посредством воздействия на конечность рентгеновских лучей. Показывает плотность кости, ее пространственное положение и расположение относительно других костей. Снимок в нескольких проекциях дает полную картину, позволяющую определить или исключить проблемы с костью ноги.
- УЗИ органов малого таза и паховой зоны – ультразвуковое исследование показывает состояние внутренних органов, позволяя выявить аппендицит, паховую грыжу и проблему с почками.
- МРТ (магнитно-резонансная томография) – инновационный метод исследования всего организма, который помогает определить, почему болит бедро с точностью до сотых процента.
- КТ (компьютерная томография) – не менее удобный способ диагностирования причин болезненности ноги в бедренной зоне, особенно при беременности, поскольку использует более щадящие методы диагностирования, не влекущие за собой негативные последствия.
Обязательным, и в некоторых случаях ключевым методом, является биохимический анализ крови. По количеству вырабатываемых организмом отдельных телец можно предположить и предотвратить дальнейшее развитие воспалительного процесса и другие патологические изменения, повлекшие за собой боли.
Эффективность лечения тесно взаимосвязана с правильной постановкой диагноза, поэтому лучше не заниматься самолечением, а обследоваться и предоставить процесс опытным рукам специалистов. Поскольку причин, почему болит бедро, масса, лечение может быть самым разноплановым. Ушибы, ссадины и растяжения не требуют особого внимания. Для их лечения достаточно наложить тугую повязку и смазывать очаг поражения специально подобранной мазью.
Переломы и патологические изменения в костной ткани устраняются сложнее. Иногда даже требуется госпитализация и длительное обследование. Также существует ряд заболеваний, от быстрого разрешения которых зависит жизнь человека:
- аппендицит;
- паховая грыжа;
- мочекаменная болезнь;
- перелом со смещением;
- перелом шейки бедра;
- коксартроз тазобедренного сустава.
Устранение симптомов боли зависит только от хирургического вмешательства. И чем раньше оно будет произведено, тем быстрее боль ноги пройдет. Особенно опасны проявления такой боли в период беременности, когда полная диагностика затрудняется. Отсюда вывод: если болит нога в бедре с внутренней части, нужно сразу же идти к врачу и обследоваться, поскольку ее причинами могут быть самые непредсказуемые заболевания, некоторые из которых требуют срочного оперативного вмешательства.
О диафрагмальной грыже речь идет тогда, когда в диафрагме образуются отверстия, через которые внутренние органы, расположенные в брюшине, перемещаются в грудную полость. Выпячивания могут происходить и в области естественных диафрагмальных отверстий. Существует несколько видов подобных грыж, однако наиболее распространены грыжевые изменения пищеводного отверстия диафрагмы.
- Что приводит к диафрагмальной грыже?
- Болезненные ощущения
- Проблемы с системой пищеварения
- Как лечится грыжа?
Когда происходит выпячивание пищевода через пищеводное отверстие диафрагмы, речь идет об очень серьезном заболевании, нуждающемся в безотлагательном лечении. Выпячиваться также может и часть желудка, расположенная ближе всего к диафрагме.
Причинами развития такого недуга являются следующие обстоятельства:
- беременность;
- роды, прошедшие в тяжелой форме;
- частые запоры;
- заболевания дыхательной системы, носящие хронический характер и сопровождающиеся постоянным кашлем;
- физический труд, предполагающий систематические нагрузки большой интенсивности;
- излишний вес;
- получение той или иной травмы в области диафрагмы;
- слабость соединительной ткани, обусловленная генетическими факторами;
- старение организма (чаще всего грыжи диафрагмы характерны для людей после 50 лет).
Достаточно часто во время обследования пищевода и желудка может обнаружиться диафрагмальная грыжа, которая протекает в скрытой форме и не проявляется практически никакими симптомами. Именно поэтому диагностировать это заболевание не всегда удается на начальной стадии.
Зачастую такие признаки, как сердечные боли и тахикардия, заставляют даже специалистов полагать, что пациенту необходимо наблюдаться у кардиолога.
Как же вовремя распознать диафрагмальную грыжу, чтобы начать своевременное лечение? Поговорим подробнее обо всех симптомах, совокупность которых указывает на данное заболевание.
Диафрагмальная грыжа в первую очередь проявляется болью в подреберье, которая переходит на область пищевода. В отдельных случаях болезненные ощущения могут распространяться на спину, а конкретнее, на область между лопатками. Опоясывающая боль часто может стать причиной постановки неправильного диагноза, например, панкреатита.
Иногда болезненные ощущения могут локализоваться в сердечной области. Это очень часто вызывает подозрения о всевозможных заболеваниях сердца. В то же время, даже если у вас диагностировали ишемическую болезнь сердца, необходимо провериться на предмет диафрагмальной грыжи. Ведь для некоторых людей, особенно тех, кто достиг пожилого возраста, эти две болезни неотделимы друг от друга.
Для того, чтобы понять, что боли, которые вас беспокоят, вызывает именно скользящая грыжа желудка, нужно обратить внимание на следующие моменты:
- Неприятные ощущения очень часто отмечаются после приема пищи, при каком-либо физическом напряжении, а также во время кашля и метеоризма. Боль усиливается в лежачем положении, а также при наклоне вперед.
- Интенсивность болевых ощущений снижается после того, как человек примет вертикальное положение, сделает глубокий вдох или же выпьет средство, содержащее щелочь. Употребление воды также уменьшает боль. Кроме этого, облегчить состояние могут рвота или отрыжка.
- Обычно боль носит умеренный и притупленный характер. Очень редко человек начинает страдать от сильного болевого синдрома.
- Если же вы заметили, что боль стала более интенсивной и жгучей, то это свидетельствует об осложнениях диафрагмальной грыжи. Например, это может быть солярит либо эпигастрит. Дополнительными симптомами таких осложнений являются боли, которые усиливаются при нажатии в области грудины. А вот при наклоне вперед такая боль ослабевает. В то же время, употребление пищи на характере болевых ощущений никак не сказывается.
Помимо болевых ощущений, скользящая грыжа пищеводного отверстия диафрагмы может сопровождаться многочисленными симптомами нарушения деятельности желудочно-кишечного тракта. К ним относятся следующие нежелательные проявления:
- Отрыжка, которая обычно возникает после приема пищи и характеризуется горьковато-кислым привкусом. Это обусловлено кислой средой в желудке, а также присутствием в отрыжке желчи. Степень выраженности отрыжки может быть различной. Это зависит от степени тяжести заболевания. Кроме того, иногда возможно отрыжка воздухом.
- В лежачем положении обычно в ночное время может происходить срыгивание едой, которую недавно употреблял больной, или желудочной кислотой. Отличием данного симптома от рвоты является то, что перед его возникновением не наблюдается приступов тошноты. Поэтому во время сна такое срыгивание может пройти незаметно для человека, тем более, если он рефлекторно проглотил срыгнутую массу. Данный признак обусловлен излишней сокращаемостью пищевода. Ни в коем случае нельзя оставлять без внимания постоянное срыгивание у детей до трех лет.
- Во время еды можно ощутить, что пища проходит по пищеводу с трудом. Такое недомогание называется дисфагией и носит периодический характер. При этом плохая проходимость обычно свойственна еде, имеющей жидкую или полужидкую консистенцию, а как твердая пища проходит по пищеводу практически беспрепятственно. Если же дисфагия начала проявляться постоянно, то необходимо срочно пройти полное обследование. Ведь очень часто это является признаком серьезных осложнений: от ущемления грыжи и язвы пищевода до онкологического поражения этой части пищеварительного тракта.
- Во время глотания ощущается боль в том случае, если уже развилось такое осложнение, как рефлекс-эзофагит.
- Постоянные приступы изжоги являются одним из главных признаков диафрагмальной грыжи. Обычно это недомогание проявляется после еды, а также когда человек находится в горизонтальном положении. Ночью изжога может беспокоить особенно сильно.
- У некоторых пациентов в редких случаях может наблюдаться икота. При этом важно учитывать ее продолжительность. Так, икота, не прекращающаяся на протяжении нескольких часов, наверняка будет указывать на грыжу диафрагмы. При тяжелой форме заболевания икота может изнурять человека в течение нескольких суток.
Данный синдром является самым показательным в диагностировании диафрагмальной грыжи. Анемия, возникающая на фоне всего этого, носит железодефицитный характер и проявляется следующими симптомами:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- бледность и сухость кожных и слизистых покровов;
- частые головокружения;
- состояние общего недомогания, слабость;
- изменения ногтевых пластинок, носящие трофический характер;
- негативные изменения вкусовых ощущений, а также обоняния;
- недостаток железа в крови;
- низкий гемоглобин, а также уменьшение количества эритроцитов в крови.
Подобные проявления являются поводом для незамедлительного обращения к врачу, так они представляют значительную опасность для человека. Дело в том, что анемия обычно является следствием кровотечения, открывшегося в стенках желудка или в нижнем отделе пищевода. Это в свою очередь указывает на запущенную стадию грыжи и на развившиеся осложнения, такие как эрозивный гастрит либо язвенное поражение пищевода.
При выявлении грыжевых изменений в области диафрагмы может быть назначено консервативное лечение, включающее в себя специальную диету и употребление лекарственных препаратов.
Так, больным, у которых выявлено данное заболевание, рекомендуется снизить объем всех порций, употребляемых в течение дня. Лучше есть часто, но в небольшом количестве. Необходимо отказаться от острой, жирной и соленой пищи. Не следует подвергать продукты жарке. Кофе также нужно исключить из своего рациона. Разумеется, от алкоголя придется отказаться вовсе.
Медикаментозные лечебные мероприятия направлены на устранение конкретных симптомов, которыми сопровождается грыжа. Так, если пациент страдает от изжоги и отрыжки, то назначают препараты, которые понизят уровень кислотности в желудке. Если же проявлением заболевания являются частые запоры, то рекомендуется употреблять лекарства, которые повысят проходимость кишечника.
В том случае, когда консервативные методы лечения оказываются неэффективными, то рекомендуется хирургическое вмешательство, в ходе которого диафрагмальная грыжа будет удалена. Абсолютными показаниями к операции являются большие размеры грыжи, которая оказывает давление на сердце и органы дыхания. Если в ходе обследования были выявлены такие осложнения, как язвенное поражение стенок пищевода или желудка, а также анемия, то пациент также должен как можно скорее подвергнуться хирургическому вмешательству.
источник
Паховая область у мужчин и женщин имеет форму треугольника, ограничена обоюдно перпендикулярными линиями, проведенными через лобковое соединение снизу и наиболее выступающую часть тазовой кости сбоку.
У мужчин совсем иная анатомия данной области, нежели у женщин. В паховой области мужчины проходит очень важная структура — семенной канатик, в составе которого размещены артерия, венозное сплетение и семявыносящая протока. Первая из них приносит кровь к яичкам, венозное сплетение отводит кровь в брюшную полость (при застое крови может развиться варикоцеле), а по семявыносящей протоке выводится сперма из яичек.
Главным защитным барьером паховой области являются мышцы и фасции — мощная соединительнотканная структура, которая окутывает мышцы и служит им защитой. Внешняя косая, внутренняя косая и поперечная мышцы ограничивают паховый канал, а поперечная фасция выступает в роли задней его стенки. Именно слабость задней стенки становится причиной возникновения паховых грыж.
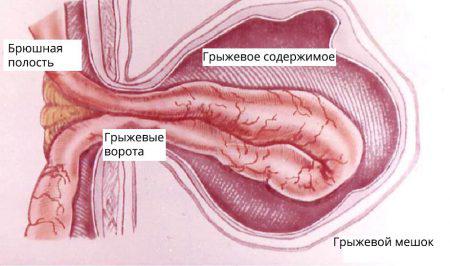
- Грыжевые ворота – это кольцо, которое состоит из плотной соединительной ткани, через которое происходит выпячивание органов под кожу. Именно в данном месте может возникнуть ущемление грыжи. Размеры варьируют от 2-3 см до 10-15 см при паховых грыжах. Впрочем, именно узкие грыжевые ворота чаще склонны к ущемлению содержимого грыжевого мешка.
- Грыжевой мешок – это часть брюшины (тонкая оболочка, которая покрывает мышцы живота изнутри), которая вышла сквозь грыжевые ворота под кожу. Грыжевой мешок может быть до 2-3 см в длину, но иногда достигать огромных размеров до 30-40 см.
- Грыжевое содержимое – им может быть любой подвижный орган брюшной полости. Иногда при паховой грыже за пределы брюшной полости может выходить вся тонкая кишка (около 4 метров), селезенка, аппендикс, часть толстой кишки, весь сальник (орган, состоящий из жировой ткани, которые покрывает все органы брюшной полости).
В зависимости от происхождения грыжевого мешка грыжи бывают:
- Врожденные – возникают, когда не происходит заращивания влагалищного отростка брюшины, при опущении яичек в мошонку ещё до рождения. Они бывают только косыми.
- Приобретенные – возникают преимущественно у взрослых, которые испытывают сильные физические нагрузки. Они бывают и прямые, и косые.
По анатомической классификации, грыжи бывают следующих видов:
- косая ПГ – характеризуется прохождением грыжевого мешка в составе семенного канатика с последующим появлением выпячивания под кожей паховой области, а в запущенном случае и в мошонке. Имеет тенденцию к ущемлениям. Размеры варьируют от 4-5 см до гигантских — 30-40 см;
Рисунок 3. Скользящая грыжа
- прямая ПГ– она всегда приобретённая, никогда не проходит в составе семенного канатика и не опускается в мошонку, именно этими признаками она отличается от косой паховой грыжи. Данная грыжа очень редко ущемляется. Размеры обычно не очень большие, в среднем 5-10 см;
- скользящая ПГ– уже от названия можно предположить, что этот вид грыжи характеризуется неполным попаданием органа в грыжевой мешок, а только одной из его стенок. Часто в грыжевом мешке оказывается только часть мочевого пузыря, слепой кишки. Именно поэтому, при данном виде грыжи, возникает некие сложности при ушивании грыжевого мешка во время операции; (Рис. 3)
- надпузырная ПГ – возникает при слабости анатомических структур, расположенных сразу над лобковой костью. Выпячивание обычно не очень больших размеров;
- комбинированная ПГ – при этом виде грыж у пациента одновременно встречаются прямая и косая паховые грыжи, очень редко к ним присоединяется надпузырная грыжа.
Еще одна важная клиническая классификация, от которой зависит выбор лечения:
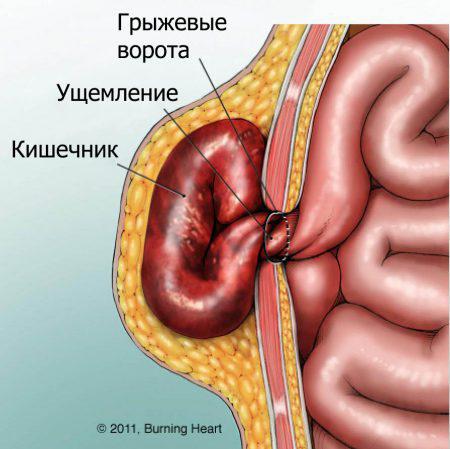
- вправимая ПГ – характеризуется самостоятельным или с помощью рук вправлением содержимого грыжи в брюшную полость. Обычно это грыжи небольших размеров и на начальной стадии развития, когда еще не образовались спайки между тканями;
- невправимая ПГ – возникает при длительном наличии грыжи, когда грыжевой мешок соединен спайками с подкожной жировой клетчаткой. При этом грыжу вправить в брюшную полость не удается, однако содержимое её не напряжено и может слегка уменьшаться или увеличиваться;
- ущемленная ПГ – при ущемлении невозможно даже с внешней помощью вправить содержимое грыжи в брюшную полость. При этом грыжевой мешок напряжен, болезненный. (Рис. 4)
Определить, является ли паховая грыжа ущемленной или нет, можно выполнив простую задачу — придерживая рукой грыжу, необходимо покашлять несколько раз. Если при этом грыжевое выпячивание увеличивается и уменьшается – то грыжа вправимая. В ином случае, если при покашливании выпячивание не изменяет своих размеров и продолжает болеть – скорее всего, что грыжа ущемленная!
Очень важно помнить, что при ущемлении грыжи необходима срочная операция!
Среди основных причин появления паховых грыж выделяют следующие:
- генетическая аномалия — при которой присутствует генетически обусловленная слабость соединительной ткани. При этом могут развиваться не только паховые грыжи, но и бедренные, пупочные, а также искривления позвоночника, типичные вывихи суставов;
- врождённая патология – характеризуется неполным зарастанием отростка брюшины, который возникает у всех мальчиков в паховой области еще до рождения, и должен закрыться в первый период жизни;
- чрезмерные физические нагрузки – тяжелая работа, профессиональные занятия спортом, тяжелая атлетика;
- травмы;
- проблемы с желудочно-кишечным трактом – запоры;
- поражение нервной системы – инсульт с развитием паралича с одной стороны тела.
При пальпации (ощупывание тела руками) паховой области при наличии грыжи, можно ощутить округлое образование, мягкой консистенции, эластичное, умеренно или не болезненное.
Если образование или выпячивание проявилось, тогда нужно расположить руку на паховой грыже и одновременно покашлять, если выпячивание будет увеличиваться и уменьшаться в объеме, то это значит, что грыжа вправимая/невправимая. Если же, при кашле размеры грыжи не изменяются, то это свидетельствует об ущемлении грыжи и требуется срочное хирургическое вмешательство. Данное исследование носит название — симптом «кашлевого толчка».
При значительном увеличении выпячивания, оно может определяться даже в мошонке и быть гигантских размеров. При этом нужно выполнить УЗИ, чтобы отличить грыжевое содержимое от содержимого мошонки.
Различать между собой прямую или косую паховою грыжи не нужно, это имеет практическое значение только для хирурга.
Здесь рецепт очень простой – не паниковать, если это простая вправимая или невправимая паховая грыжа. В плановом порядке нужно прийти на обследование к хирургу и в дальнейшем сделать операцию.
Однако, если выявлена ущемленная паховая грыжа, тогда немедленно нужно вызывать скорую помощь и госпитализироваться в хирургическое отделение. Если грыжа в течении 2-х часов вправилась самостоятельно, то требуется наблюдение врача не менее 2-х суток, в иной ситуации — нужна немедленная операция.
Лечение паховой грыжи без операции предусматривает влияние на основные причины ее развития: уменьшение физической нагрузки, режим питания, который не приводит к запорам, нужно избегать длительной статической нагрузки, лечение хронических заболеваний дыхательных путей, что повышает внутрибрюшное давление.

Хирурги не рекомендуют носить бандажный пояс и при наличии вправимой паховой грыжи, так как эффективность его очень низка, а при проведении последующего оперативного вмешательства обнаруживается массивный спаечный процесс, который может привести к осложнениям или рецидиву.
Таким образом, использование бандажа является лишь вынужденным мероприятием, ни в коем случае не заменяющим операцию.
К оперативной технике устранение паховой грыжи нужно подходить сугубо индивидуально. Лучше всего выполнять операцию на начальной стадии развития грыжи, когда она ещё вправима. Также важным моментом является выполнение операции в осенне-зимний период.
Тип наркоза выбирает анестезиолог, исходя из особенностей организма пациента – это может быть местная анестезия, спинномозговая анестезия (препарат вводиться в спинномозговую жидкость, при этом обезболивается полностью вся нижележащая часть тела), перидуральная анестезия (наркозный препарат вводиться в позвоночник, при этом обезболивается только определённая зона туловища), общий наркоз.
Рассмотрим некоторые виды оперативных вмешательств:
Герниопластика собственными тканями — заключается в устранении грыжевого мешка и выполнении пластики пахового канала собственными тканями:
- Метод Бассини – выполняется подшивание мышц паховой области к паховой связке, тем самым укрепляется задняя стенка пахового канала, семенной канатик расположен под апоневрозом. Метод редко применяется в последнее время, возможны рецидивы. (Рис. 6)
Рисунок 6. Метод Бассини
- Метод Постемпского – одним блоком сверху подшивается апоневроз и мышцы к паховой связке, при этом семенной канатик передвигается под кожу, при этом в последствии возможно образование спаек между элементами канатика и жировой клетчаткой. (Рис. 7)
Рисунок 7. Метод Постемпского
- Метод Шоулдайса – является «золотым» паховой герниопластики. Особенностью является послойное соединение тканей пахового канала в четыре ряда одной нитью. (Рис. 8)
Рисунок 8. Метод Шоулдайса
Герниопластика с помощью сетки (аллотрансплантанта) — основывается на использовании синтетических материалов для закрытия дефекта тканей. при данной методике используют не рассасывающиеся сетки, созданные из полиуретана, полипропилена. Основным преимуществом перед предыдущим видом пластики является отсутствие натяжения тканей, большая прочность искусственного материала.
- Метод Лихтенштейна – наиболее признан в мире, очень популярен, отличается малым количеством рецидивов. Заключается в постановке сетки на мышцы пахового канала, при этом семенной канатик укладывают на сетку, поверх ушивают апоневроз. Недостатком метода может быть длительные болевые ощущения и дискомфорт в области операции, иногда и отторжение сетки. Последнее осложнение очень редкое, возникает при повышенной чувствительности к инородным телам и нарушении асептики (меры, которые предотвращают попаданию инфекции в раневую поверхность). (Рис. 9)
Рисунок 9. Метод Лихтенштейна
- Метод plug and patch (пробка и заплатка) – новый метод, при котором во внутреннее паховое кольцо вводиться сетка в виде зонтика, далее она подшивается к мышцам и покрывается апоневрозом. (Рис. 10)
Рисунок 10. Метод plug and patch
- Система Prolene hernia – специальная комбинированная, одна часть которой сетка вводиться предбрюшинно, другая подшивается к мышцам и покрывается апоневрозом.(Рис. 11)
Рисунок 11. Система Prolene hernia
Лапароскопическая герниопластика — хирургия не стоит на месте, и уже постепенно внедряется в практику этот новый вид пластики. Одними из ее недостатков являются высокая стоимость и низкая распространенность в разных регионах страны. Этот вид вмешательств требует не только специфического инструментария, но и высокой квалификации хирурга.
- Внутрибрюшинный метод (ТАРР-Transabdominal preperitoneal hernia repair) – на животе производиться до трёх маленьких разрезов, через которые вводятся лапароскопические инструменты и внутрибрюшинно производится выделение грыжевого мешка, постановка и подшивание сетки к брюшине. (Рис. 12)
Рисунок 12. Внутрибрюшинный метод
- Внебрюшинный метод (TEP – total extraperitoneal hernia repair) – так же, как и в предыдущем случае выполняются 3-4 разреза на животе, однако все манипуляции выполняются в подкожной жировой клетчатке.(Рис. 13)
Рисунок 13. Внебрюшинный метод
После выполнения операции герниопластики паховой грыжи в плановом порядке, больной около суток должен придерживаться постельного режима. После спинномозговой анестезии пациент не будет чувствовать нижнюю часть тела приблизительно 4-6 часов. Когда чувствительность вернется, можно поворачиваться на бок. Первый приём пищи и воды можно сделать через 12-24 часа, начинать следует с обычного супа, киселя, сладкого чая или простой минеральной воды. Далее диета расширяется и разрешено питаться привычной для пациента едой.
Вставать с постели позволено на следующий день после операции, желательно с помощью посторонних людей. Далее постепенно появятся силы и дозволено ходить самостоятельно.
- обезболивающие препараты вводятся на протяжении первых 3-4 дней;
- антибиотики (в зависимости от длительности и хода операции) на протяжении от 1 до 3 дней;
- антикоагулянты (препараты, которые значительно уменьшают свертываемость крови) ежедневно на протяжении 7 дней, если есть сопутствующие заболевания, возраст после 40 лет, ожирение, болезни вен нижних конечностей.
На протяжении 1-2 месяцев категорические запрещено заниматься тяжелыми физическими работами, нужно вести щадящий образ жизни, после 2-го месяца нужно постепенно наращивать нагрузку.
Может показаться, что паховая грыжа – это безобидная физическая патология, которую можно игнорировать. Однако существуют очень грозные осложнения, которые возникают при длительном наличии грыжи у мужчины и могут привести к очень серьёзным последствиям. Вот некоторые из них:
- Ущемление паховой грыжи – очень грозное осложнение, которое может возникнуть в любое время суток, даже в покое. Но чаще при выполнении физических нагрузок, резком поднятии с кровати, кашле, затрудненном мочеиспускании. При ущемлении в течении 2-х часов нужно произвести операцию и, если ущемленный орган жизнеспособен, то просто вправить его, провести герниопластику по вышеописанным методикам. Если же ущемленный орган нежизнеспособен, то нужно произвести его удаление или резекцию (частичное удаление органа) и сделать герниопластику.
- Острая кишечная непроходимость – данное осложнение возникает при образовании спаек в брюшной полости при длительном наличии грыжи и постоянном ее вправлении или применении бандажа. Также может возникать при ущемлении грыжи, когда ущемляется тонкая или толстая кишка. При этом осложнении нужно производить лапаротомию (разрез живота по вертикальной линии от пупка до лобка), осмотреть все органы и устранить причину развития непроходимости. Послеоперационный период в этом случае значительно увеличивается, составляет около 9-12 суток.
- Нарушение функции кишечного тракта — возникает при длительном наличии грыжи, особенно когда она больших размеров. При этом большая часть тонкой кишки попадает в грыжевой мешок, далее под кожу, изменяя анатомическое положении кишечника, что приводит к запорам. Разрешить эту проблему можно только оперативным путём.
Нужно ещё раз повторить — паховая грыжа лечиться только оперативным путём. Ношение бандажа, избегание операции, самостоятельное вправление грыжи имеет только временное значение и не должно применяться как окончательное лечение.
Последствиями неоперирования паховой грыжи у мужчин, как уже упоминалось, может стать ее ущемление, дискомфорт в паховой области, боли при физических нагрузках, появление спаечного процесса в брюшной полости, длительные запоры, асимметрия живота.
Выполнив операцию по одной из описанных методик, пациент избавится от упоминавшихся ранее проблем, связанных с наличием паховой грыжи.
источник
Паховая грыжа (далее сокращенно ПГр) встречается у 1–5% взрослых, причем страдают преимущественно мужчины (85% случаев). Чаще всего появление паховой грыжи не сопровождается резко выраженными признаками; пациент может долгое время не догадываться о существовании грыжевого выпячивания.
Основные симптомы паховой грыжи:
- боль в паховой области слева или справа, чаще тупая, длительная;
- припухлость в паху слева или справа, которая может возникать или увеличиваться после еды, при натуживании;
- нарушение пищеварения, мочеиспускания, у женщин – менструаций.
Эти симптомы сам больной может объяснять заболеваниями кишечника, половой сферы и т. п. Только при увеличении грыжи, появлении признаков невправимой, ущемленной или скользящей грыжи (об этом далее) многие приходят к мысли о необходимости посетить хирурга.
ПГр может практически не мешать привычному образу жизни или резко нарушать его – все индивидуально.
Сформировавшуюся грыжу нельзя вылечить консервативными методами. Но современные операции, выполненные малоинвазивными методами (эндоскопические) с применением сетчатых имплантов, почти в 100% случаев гарантируют решение проблемы.
Грыжа формируется постепенно, на фоне систематического или постоянного повышения внутрибрюшного давления: при постоянном натуживании в случае хронических запоров, при длительном кашле, при подъеме тяжестей.
Первые симптомы заболевания – боль и припухлость в области грыжи. Боль обычно тупая и ноющая. Она может стать постоянным спутником человека или возникать периодически. При ощупывании паховой области на стороне поражения можно заметить некоторую припухлость, которая может появляться или увеличиваться, когда человек находится в вертикальном положении, и исчезать вовсе, если пациент ложится. Ни местного повышения температуры, ни красноты над припухлым участком тела при неосложненных ПГр не наблюдается.
На первых порах многие грыжи являются вправимыми: содержимое грыжевого мешка при надавливании на него или даже самостоятельно (при снижении внутрибрюшного давления, смене положения тела) возвращается в брюшную полость. При этом исчезают и боль, и припухлость.
Именно такие небольшие паховые грыжи представляют наибольшую сложность в диагностике. Но опытный врач (хирург) даже при вправимой грыже может предположить верный диагноз, проведя осмотр и пальпацию, при которой обнаружит расширение отверстия пахового канала.
По мере прогрессирования болезни признаки ее становятся более явными:
- Размеры припухлости увеличиваются, грыжевое выпячивание становится хорошо видимым невооруженным глазом.
- К болям в области ПГр присоединяются дискомфорт при ходьбе, выраженное ограничение трудоспособности.
- Очень большие ПГр могут вовсе скрывать половой член или приводить к его отклонению в сторону, противоположную грыжевому выпячиванию.
- Если ПГр опускается в мошонку – яичко на стороне поражения резко увеличивается в размерах. При ощупывании мошонка имеет мягкую консистенцию, а яичко легко пальпируется отдельно от грыжевого выпячивания. Эти признаки помогают отличить паховую грыжу от водянки яичка, при которой мошонка напряжена, а яичко пропальпировать отдельно не удается.
В большой грыжевой мешок могут попадать петли кишечника, мочевой пузырь, мочеточники, маточные трубы и яичники у женщин. Симптомы ПГр отличаются в зависимости от того, участок какого органа составляет грыжевое выпячивание.
Рассмотрим возможные виды грыж.
В данном случае возникают следующие симптомы паховой грыжи:
- вздутие живота,
- учащенное обильное отхождение газов (метеоризм),
- запоры,
- боли в кишечнике.
Нарушение нормальной перистальтики кишок, оказавшихся в грыжевом мешке, может спровоцировать развитие острого аппендицита. В этом случае человек почувствует резкое ухудшение состояния: боль усилится, разовьется тошнота, возникнет рвота, температура тела может подняться до 37–38 С, а частота сердцебиения увеличится больше нормы.
Если в грыжевой мешок попал мочевой пузырь – нередко развивается очень характерный симптом «мочеиспускание в два приема». При наполненном мочевом пузыре позывы на мочеиспускание отсутствуют, но пациент может помочиться. После опорожнения мочевого пузыря возникает позыв на мочеиспускание – и возможно выделение второй порции мочи.
Другие типичные симптомы ПГр, образованные органами мочевыделительной системы:
- учащенное мочеиспускание, режущие боли при мочеиспускании;
- нередко для того, чтобы опорожнить мочевой пузырь, человеку необходимо занять вынужденную позу;
- после похода в туалет у таких пациентов припухлость в проекции грыжи заметно уменьшается, но постепенно размеры выпячивания увеличиваются вновь.
В таком случае помимо типичных для паховых грыж симптомов (припухлости, тупых болей в области выпячивания) возникают выраженные боли во время менструации. Эти боли могут быть тупыми и ноющими, либо иметь характер схваток, сопровождать весь период менструации или появляться в первые дни месячных.
Организм сигнализирует о развитии ущемленной ПГр резким усилением боли и изменением ее характера. Обычно провоцирует ущемление резкое повышение внутрибрюшного давления, например, при поднятии тяжестей.
(если таблица видна не полностью – листайте ее вправо)
Появляется острая боль в области ПГр, которая быстро распространяется по всему животу.
В первые минуты и часы могут возникать позывы на дефекацию, при этом появляется жидкий стул. Но уже спустя некоторое время всякий стул исчезает (хотя непродуктивные позывы в туалет могут по-прежнему возникать), а вместе с ним прекращается и отхождение газов.
Важнейший симптом ущемленной грыжи: при натуживании или кашле грыжевое выпячивание не увеличивается в размерах, как это было до ущемления.
Быстро нарастает тошнота, возникает рвота. Если отсрочить визит к врачу – рвота становится неукротимой.
Нередко повышается температура, сердцебиение становится частым, а артериальное давление падает.
Без лечения шоковое состояние может привести к гибели человека.
В этом случае картина не столь яркая: боль может быть вполне терпимой, а общее самочувствие не вызывать подозрения на экстренную хирургическую патологию.
У мужчин в результате ущемления паховой грыжи может развиться ишемический орхит (воспаление яичка из-за нарушения его кровоснабжения), который проявляется покраснением, напряжением и болью в мошонке на стороне поражения.
Может развиться острая задержка мочеиспускания.
Помимо ущемления, которое возникает у 10–20% людей с паховой локализацией грыж, осложнениями грыжи могут становиться и другие состояния: воспаление ПГр или копростаз (застой кала).
При копростазе (застое кала) в ответ на кашель и натуживание происходит дальнейшее увеличение грыжевого выпячивания (дифференциальная диагностика с ущемленными ПГр). Сама грыжа значительно увеличивается в размерах, а при пальпации приобретает тестоподобную консистенцию. Если не принять меры, ситуация может закончиться каловым ущемлением.
При воспалении ПГр кожа над грыжевым выпячиванием становится красной, появляется боль при пальпации грыжи или попытке ее вправить. Присоединение таких симптомов как лихорадка, рвота, озноб, нарушение отхождения газов может говорить о переходе воспаления в гнойную форму. Гнойное воспаление, как и ущемленная грыжа, требует хирургического лечения.
Паховая грыжа – патология, которую нельзя вылечить консервативными методами. Без должного лечения она осложняется в 20% случаев, и почти всегда существенно ухудшает качество жизни страдающего ею человека. Единственная действенная тактика борьбы с грыжей – хирургическое вмешательство.
Современные эндоскопические и открытые вмешательства гарантируют избавление от ПГр, а вместе с ней – и от всех неприятных симптомов, которыми она проявляется. Если вы заподозрили у себя грыжу, то самый верный шаг, который вы можете сделать – посетить хирурга.
(блок ниже можно пролистать вправо до конца)
Паховая грыжа — образование, которое появляется в результате выпадения какого-либо органа в паховый канал. Внутреннее паховое кольцо – слабое место, именно в нем чаще всего и локализуются образования. Вообще, в паху имеется два слабых места, через которые чаще всего и выходят грыжи. Зависимо от места расположения, характера формирования, грыжи делят на косые и прямые.
Косые тянутся в паховом канале и образовываются неподалеку от внутренних паховых колец и семенных канатиков, найдя выход в наружных паховых ямках. Бывают врожденные (формируются в силу индивидуальных особенностей развития плода) и приобретенные. Врожденными патологиями часто страдают недоношенные детки, они обусловлены наследственными факторами, которые приводят к ослаблению стенок брюшной полости малыша. Нередко болезнь сопровождает крипторхизм (неопущение яичек). Приобретенные появляются от тяжелой работы, из-за слабых мышц стенок и связок живота.
Прямые – следствие выпадения внутренних органов вне семенного канатика. Такая патология не бывает врожденной. Всегда приобретается в силу тех или иных причин и чаще всего становится результатом слабых мышц и связок.
В группы риска оказываются люди, которые имеют предрасполагающие причины развития заболевания. К таким причинам относятся:
- Наследственный фактор
- Возрастные показатели (чем старше человек, тем выше риск развития грыжи из-за того, что с возрастом мышцы ослабевают)
- Половая принадлежность (у мужчин патология встречается чаще, нежели у женщин)
- Особенности строения тела
- Упитанность (могут появляться при быстром похудении)
- Нервный паралич
Подобные образования проявляются в виде выпячиваний в области паха. Они склонны к увеличению, особенно при физических нагрузках, и исчезают, когда человек пребывает в покое. При ощупываниях мужчины не ощущают никакой боли. Форма образований чаще всего округлая или овальная. Консистенция новообразований мягкая, эластичная. Если лечь, то человек может с легкостью вправить выпячивание на место.
Появиться паховая грыжа у мужчин может совершенно случайно, но чаще всего этот процесс происходит постепенно. Патологическое состояние имеет следующие признаки:
- В паху появляется характерное вздутие, меняющееся в размерах и пропадающее в положении лежа.
- Мужчина ощущает боль и тяжесть в паху около грыжи.
- Появляется дискомфорт во время передвижения.
Данная патология может осложняться ущемлениями и воспалениями грыжи, кроме того в некоторых случаях начинается ишемический орхит (воспаляются яички), кишечная непроходимость из-за того, что застаиваются каловые массы.
Когда ущемляются органы, может понадобиться неотложная помощь. Кстати, распознать данное состояние можно по следующим проявлениям:
- кровь в кале
- невозможность сходить в туалет по большому
- тошнота до рвоты
- паховые боли
- невправление выпадения даже лежа
Причин, которые могут привести к развитию заболевания, на самом деле очень много:
- слабые стенки пахового канала (как задней, так и передней)
- большие и частые физические нагрузки
- простатиты
- кашель, принявший хронический характер
- поврежденные мышцы
Диагностировать паховое выпячивание бывает затруднительно в силу того, что она выходит не постоянно. Однако пациента с жалобами внимательно осматривают. Для этого предварительно мужчина должен сделать физические упражнения, стимулирующие выпячивание. Понять, что у человека грыжа в этом случае можно по утолщенному семенному канатику и расширенному паховому кольцу.
В некоторых случаях паховую грыжу путают с таким заболеванием, как водянка яичка. Но различить эти заболевания легко по положению яичка: при водянке оно расположено в водянке, а при грыже – за ее пределами. Кроме того, при водянке у образования тугая поверхность, а при грыже – мягкая.
Наиболее действенный метод лечения паховых грыж на сегодняшний день – оперативное вмешательство. Операции показаны как взрослым, так и детям, они не имеют возрастных ограничений. Такие операции называются герниопластикой.
Суть оперативного лечения в следующем. Сперва содержимое мешка вправляется в брюшину, затем стенки пахового канала укрепляются тканями пациента или синтетическими сетками. Кстати, при использовании синтетических сеток рецидивов отмечается меньше (менее, чем в 1% случаев). Такие операции обычно являются плановыми и только в том случае, если происходит ущемление, ее могут провести экстренно.
Восстановление после операции проходит очень быстро и уже в скором времени пациент может вернуться к привычной жизни.
В последнее время неплохо зарекомендовали себя лапароскопические методы лечения. У таких операций есть множество преимуществ, главные из которых – минимальная травматичность, быстрое восстановление, отличный косметический эффект. Но есть у лапароскопии и недостатки: операция проводится под общим наркозом и во время нее не исключено травмирование органов и сосудов, которые располагаются в брюшине. Недостатком является и четыре прокола покрова брюшины (через три из них вводятся троакары), которые могут провоцировать появление спаек.
Какой-либо особой подготовки к операции по удалению грыжи не требуется. Правда, накануне пациенту следует провести гигиенические процедуры: поставить очистительную клизму, побрить волосы в паху и опорожнить мочевик.
Паховые грыжи нужно лечить в любом случае, и чем скорее это произойдет, тем лучше. Нелеченные грыжи грозят ущемлением, что может привести к нарушению кровоснабжения, а это в свою очередь, чревато ухудшением работы кишечника, метеоризмами и развитиями инфекционных процессов.
Говорить об ущемлении имеет смысл в тех случаях, когда выпячивание становится напряженным, оно болит и больше не вправляется обратно в брюшину. При этом состояние пациента будет ухудшаться с каждым днем, сопровождаться тошнотой, рвотами и общей слабостью. Откладывание лечение приведет к тому, что ткани в ущемленной зоне омертвеют.
Копростаз (застой кала) – еще одно осложнение грыжи. Появляется, когда в грыжевый мешок попадает толстая кишка. Развивается при невправимости грыжи, обильном приеме пищи и малоподвижном образе жизни. Чаще от этого осложнения страдают пожилые люди с большой массой тела. Главные симптомы – запоры, боли в животе, тошнота и рвота.
Невправимость возникает из-за того, что внутренние органы срастаются в грыжевом мешке.
Воспаление грыжи – результат присоединения инфекции. Такое часто возникает при аппендиците и туберкулезе брюшины. Воспалительный процесс сразу дает о себе знать общим недомоганием, повышением температуры, ознобом, рвотой, запором и метеоризмом. При этом грыжа начинает расти. А кожный покров над ней воспаляется и краснеет.
Новообразования– достаточно редкое явление, но они все-таки встречаются в медицинской практике. Происходят такие новообразования чаще всего из содержимого грыжи, или тканей и органов, которые ее окружают.
Не дожидайтесь, пока у вас разовьются осложнения. При первых же симптомах немедленно обратитесь к врачу и пройдите необходимое лечение.
Во избежание рецидивов и в профилактических целях (если брюшная стенка ослаблена) следует избегать резких подъемов тяжести. Кроме того, рекомендовано ежедневно заниматься физкультурой, выполнять упражнения, которые укрепят пресс.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
- это одно из самых распространенных хирургических заболеваний у детей;
- паховая грыжа чаще встречается у мальчиков, чем у девочек – соотношение примерно 6:1;
- обычно грыжевое выпячивание имеется только с одной стороны, причем, справа в 2 – 3 раза чаще, чем слева;
- в большинстве случаев паховая грыжа является врожденной, а в возрасте старше 10 лет возникает значительно реже;
- паховые грыжи – самые распространенные среди грыж брюшной стенки;
- ущемленная паховая грыжа занимает третье место среди состояний у детей, требующих немедленного хирургического вмешательства.
- у плода в первые 3 месяца – находится в животе;
- на 5 месяце – постепенно спускается вниз, к внутреннему отверстию пахового канала;
- на 7 месяце – проходит через паховый канал: перемещаясь, яичко «тянет» за собой небольшой «карман» из брюшины – влагалищный отросток;
- на 9 месяце – яичко полностью опускается в мошонку, по-прежнему увлекая за собой брюшину.
Влагалищный отросток, который образуется при опускании яичка в мошонку, является выпячиванием, карманом брюшины – он сообщается с полостью живота. К рождению он должен полностью закрыться и зарасти. Если этого не происходит, то сообщение мошонки с животом через паховый канал сохраняется. Возникают предпосылки для возникновения паховой грыжи. Во влагалищный отросток могут опускаться петли кишки и другие органы.
- Недоношенность. Органы и системы недоношенного ребенка не завершили свое развитие. Более высока вероятность того, что влагалищный отросток брюшины останется открытым.
- Паховая грыжа у отца или у ближайших родственников. При наличии этого заболевания в семье, особенно если оно было не у одного человека, риски повышаются.
- Ожирение. При избыточной массе тела повышается нагрузка на брюшную полость.
- Истощение. Паховый канал в норме частично заполнен жировой тканью. Если ее количество уменьшится, то возникнет слабое место для образования грыжевого выпячивания.
- Беременность. Увеличенная матка оказывает дополнительное давление, поэтому паховые грыжи могут возникать у беременных женщин.
- Малоподвижный образ жизни. При отсутствии физических нагрузок мышцы брюшного пресса становятся слабее. У людей, которые постоянно сидят или стоят на работе, чаще возникают паховые грыжи.
- Чрезмерные физические нагрузки. Работа, во время которой приходится постоянно поднимать тяжести, прилагать большие физические усилия.
- Хронические заболевания, сопровождающиеся кашлем. Во время кашля повышается давление внутри живота.
- Хронические запоры. Повышенный риск грыжи также связан с повышением внутрибрюшного давления.
- Паховая – грыжа находится в паховом канале, возле его наружного отверстия.
- Канатиковая – грыжа спускается ниже, находится в мошонке, возле семенного канатика, но не спускается до уровня яичка.
- Пахово-мошоночная – грыжа спускается в мошонку, находится рядом с яичком.
- косые – проходят через паховый канал, рядом с семенным канатиком;
- прямые – выходят в паховый канал, минуя его внутреннее отверстие, через ослабленную брюшную стенку;
- комбинированные – две и более грыжи на одной стороне, которые не связаны между собой.
Выпячивание усиливается во время:
- кашля и чихания;
- натуживания живота;
- плача, крика у маленького ребенка.
- резкое повышение давления внутри живота, например, при поднятии тяжестей;
- нарушение работы кишечника;
- скопление газов в кишке, вздутие живота.
Симптомы ущемления паховой грыжи:
- сильные боли в паховой области;
- если ущемление возникает у ребенка – он начинает плакать, становится беспокойным;
- выпячивание становится плотным, напряженным на ощупь;
- грыжевое выпячивание не удается вправить;
- через некоторое время боли стихают, но нарушается общее состояние, больной становится бледным, вялым – это свидетельствует о начале разрушения стенки кишки в результате нарушения кровообращения;
- возникают тошнота и рвота;
- может отмечаться задержка стула.
Ущемление паховой грыжи – острое состояние, которое требует немедленного хирургического вмешательства.
- У детей диагностикой и лечением паховой грыжи занимается детский хирург. Обычно специально обращаться к врачу не приходится: заболевание выявляется во время очередного профилактического осмотра.
- Взрослые при подозрении на паховую грыжу должны обращаться к хирургу.
- При возникновении симптомов ущемления паховой грыжи необходимо срочно доставить больного в хирургический стационар, либо вызвать бригаду «Скорой помощи».
- Когда возникло грыжевое выпячивание?
- Была ли паховая грыжа у ближайших родственников?
- Беспокоят ли боли или другие симптомы?
- Каков характер работы больного (для взрослых пациентов)?
- Какие хронические заболевания имеются?
Обычно после осмотра пациента врач легко устанавливает диагноз.
- Хирург просит пациента встать, спустить брюки, осматривает паховую область, мошонку. Он может увидеть непосредственно само выпячивание, увеличение одной половины мошонки.
- После этого проводится ощупывание грыжевого выпячивания. Для того чтобы лучше почувствовать его, доктор просит пациента натужиться, покашлять. Во время кашля ощущается толчок («симптом толчка»).
- Затем врач пытается прощупать пальцем наружное отверстие пахового канала. Иногда грыжевой мешок находится непосредственно возле входа в канал, не опускается ниже. Это состояние часто называют «слабым пахом».
Во время исследования можно оценить:
- положение грыжевого мешка;
- его размеры;
- его содержимое;
- состояние пахового канала.
Показания: боль в паху, в тазобедренном суставе при отсутствии других симптомов паховой грыжи. У врача возникает подозрение, но подтвердить диагноз другими способами не удается.
- Перед исследованием пациент должен помочиться.
- Пациента укладывают на кушетку в специальном кабинете.
- В стерильных условиях проводят местную анестезию (обкалывание анестетиком) брюшной стенки, в живот вводят специальную иглу.
- Через иглу вводятмл контрастного вещества.
- Затем пациент переворачивается на живот. Его просят покашлять, натужиться.
- Делают рентгеновские снимки. Контрастное вещество проникает в грыжевой мешок, прокрашивает его, за счет чего он хорошо контурируется.
Показания: подозрение на то, что в грыжевой мешок попала часть толстой кишки.
За 3 дня до исследования пациент должен соблюдать предписанную врачом диету. В день исследования нельзя есть, от ужина накануне также необходимо воздержаться. Разрешается пить воду.
В толстую кишку при помощи клизмы вводят контрастный раствор, затем выполняют рентгеновские снимки. На них хорошо видна вся толстая кишка и та ее часть, которая попала в грыжевой мешок.
Показания: подозрение на то, что в грыжевой мешок попала часть мочевого пузыря.
- В мочевой пузырь через мочеиспускательный канал вводят катетер.
- Через катетер вводят контрастное вещество.
- Выполняют рентгеновские снимки. На них хорошо виден прокрашенный мочевой пузырь и та его часть, которая попала в грыжевой мешок.
- пожилые пациенты;
- сильное истощение;
- тяжелые сопутствующие заболевания;
- беременность;
- с целью профилактики при тяжелых физических нагрузках (например, у пауэрлифтеров);
- после хирургического вмешательства по поводу паховой грыжи, для предотвращения рецидива.
Размер бандажа нужно подбирать индивидуально.
- надевать бандаж нужно лежа на спине;
- вкладыши-пелоты должны быть расположены строго в том месте, где находится грыжа;
- стирка бандажа должна осуществляться в теплой воде, с нейтральным мылом.
Противопоказания к ношению бандажа:
Решение о том, чтобы не проводить хирургическое вмешательство и использовать бандаж, принимает лечащий врач. Стоит помнить о том, что ношение бандажа не поможет устранить паховую грыжу – но лишь предотвращает выпадение внутренних органов в грыжевой мешок, ущемление.
Хирургическое вмешательство – единственный эффективный способ лечения паховых грыж у детей и взрослых. Другие сегодня практически не применяются.
- Если паховая грыжа не ущемлена, то срочного лечения не требуется – хирургическое вмешательство выполняется в плановом порядке. Врач осматривает пациента, назначает дату госпитализации в стационар и дату операции.
- Предоперационное обследование обычно предусматривает проведение общего анализа крови и общего анализа мочи.
- В день операции с утра нельзя есть и пить воду. В противном случае во время или после наркоза может открыться рвота.
- Накануне пациента осматривает хирург, объясняет, как будет проводиться операция, отвечает на вопросы. Пациент (если операция будет проводиться ребенку – его родители) должен подписать согласие на хирургическое вмешательство.
- Также накануне пациента посещает анестезиолог, предоставляет информацию о наркозе, уточняет наличие хронических заболеваний. Необходимо подписать согласие на проведение наркоза.
- Если у пациента имеется заболевание предстательной железы, то его нужно вылечить до проведения операции.
Виды хирургических вмешательств при паховой грыже:
- через разрез;
- лапароскопические – через прокол в брюшной стенке, при помощи специального эндоскопического оборудования.
Существует много разных вариантов операций при паховой грыже. Хирург выбирает наиболее целесообразный для конкретного случая.
- Хирург делает разрез в паховой области, либо делает проколы в брюшной стенке, вводит через них миниатюрную видеокамеру и специальные эндоскопические инструменты.
- Затем врач находит грыжевой мешок, отделяет его от семенного канатика, прошивает и отсекает.
- Заключительный этап – укрепление наружного отверстия пахового канала для предотвращения рецидива. Если операцию делают через разрез – проводят пластику. При лапароскопической операции используют специальную укрепляющую сетку.
- После этого операционную рану ушивают.
Лечение паховой грыжи у детей:
- Чаще всего операция проводится через разрез в паховой области. Он может быть небольшим – примерно 1,5 см.
- Хирург находит грыжевой мешок, отделяет его от семенного канатика, прошивает и отсекает. Перед этим он вскрывает влагалищный отросток, чтобы убедиться, что в нем нет петель кишки или других органов.
- На этом операция заканчивается – у ребенка, в отличие от взрослого, не нужно укреплять наружное отверстие пахового канала. Операционную рану ушивают.
Послеоперационное лечение при паховой грыже:
- Обычно на следующий день после операции пациенту разрешают вставать, через 3 дня – выписывают из стационара, через неделю – снимают швы.
- Если швы накладывают при помощи саморассасывающейся нити – снимать их не нужно.
- При необходимости применяют обезболивающие препараты.
- Ношение бандажа – по назначению врача.
- Антибиотикотерапия (обычно антибиотик применяют в течение 1 дня после операции)
- Пища для пациента, перенесшего операцию, должна быть богата клетчаткой, не вызывать запоров и образования газа в кишечнике.
- Интенсивные физические нагрузки противопоказаны в течение месяца.
Лечение ущемленной паховой грыжи
- не совсем правильно выбранная хирургическая тактика, погрешности во время операции;
- интенсивные физические нагрузки после операции;
- сопутствующие заболевания, сопровождающиеся сильным кашлем;
- запоры;
- нагноение в месте операции;
- аденома предстательной железы, которая не была вылечена до операции;
- несоблюдение пациентом назначений и рекомендаций врача в послеоперационном периоде.
Единственный эффективный способ лечения послеоперационной паховой грыжи – хирургическое вмешательство. Операция достаточно сложна за счет того, что после предыдущего вмешательства изменены анатомические взаимоотношения в паховой области, имеется рубец.
- нагноение в области швов – необходимо лечение в отделении гнойной хирургии, вскрытие гнойника, курс антибиотиков;
- кровотечение – останавливают при помощи лекарственных препаратов или в операционной;
- сильные боли – применяются различные обезболивающие средства.
Уже первые симптомы паховой грыжи у мужчин говорят, что заболевание нужно срочно начинать лечить при помощи консервативной терапии или операции, иначе оно может привести к серьезным последствиям. Недуг представляет собой выхождение в щелевидный промежуток различных органов брюшной полости вследствие расслоения мышц в области паха. Грыжа может быть приобретенной или врожденной патологией. В паховой зоне она является одной из самых распространенных.
При этом заболевании стенки брюшной полости ослабевают, из-за чего они уже не могут удерживать на месте внутренние органы. Одной из слабых частей в это области является паховый канал. Он представляет собой щель, по которой проходит семенной канатик. Он длится от глубокого пахового кольца к поверхностному, откуда при определенных условиях и выпячиваются органы брюшной полости.
Первым признаком данной патология выступает появление в паховой области вздутия, которое меняется в размерах. В лежачем положении оно может исчезать. При смене позиции вздутие вновь появляется. То же происходит при кашле, посещении туалета и при физических нагрузках. Размер выпячивания может быть как совсем небольшим, примерно с орех, как показано на фото, так и достигать более крупных габаритов.
Помимо выпячивания в нижней части живота, в области лобка, грыжа в паху может проявляться и рядом других признаков. Пациента беспокоят незначительные боли, которые быстро проходят, поэтому человек просто не обращает на них внимания. Паховое грыжевое выпячивание сопровождается и другими симптомами:
- метеоризм;
- отрыжка;
- запоры;
- частое мочеиспускание;
- жжение в области паха;
- отек и боль в мошонке;
- тяжесть и ощущения сдавливания в паху.
На первых стадиях патология не вызывает болевых ощущений. По этой причине многие пациенты обращаются к врачу уже на запущенной стадии. Наличие или отсутствие боли определяется сложностью развившейся патологии. Некоторые пациенты жалуются на жжение, усиливающееся после физических нагрузок. У других наблюдаются покалывание и тупая боль. При значительном увеличении выпячивания могут усилить
Маленькая припухлость в области паха – это первый признак. Со временем она постепенно увеличивается. На фоне этого могут возникать следующие симптомы:
- смена размеров и формы припухлости при физических нагрузках;
- жжение в области паха;
- ноющая боль;
- дискомфорт при ходьбе;
- ощущение переполненности внизу живота.
Грыжа у мужчин может быть врожденной или приобретенной. В первом случае патология формируется еще внутри утроба. Приобретенные развиваются в результате ослабления мышц брюшины. Причинами возникновения такой патология выступают:
- изменения соединительной ткани с возрастом;
- последствия оперативных вмешательств на брюшной полости;
- слабость мышц в результате системных заболеваний;
- состояние длительно повышенного внутрибрюшного давления при работе, связанной с поднятием тяжестей, ожирении, запоре или длительном кашле;
- малоподвижный образ жизни.
В зависимости от локализации грыжи в паху у мужчин могут быть право- или левосторонними или двусторонними. Еще они бывают вправимыми и невправимыми. В первом случае выпячивание может исчезать за счет проскальзывания обратно в брюшную полость. Когда грыжевой мешок уже спаян с содержимым, он становится невправимой. С учетом особенностей анатомического строения патология может быть:
- Косой. Бывает приобретенной или врожденной паховой грыжей. Содержимое ее находится вдоль пахового канала внутри семенного канатика. Канальная, канатиковая и пахово-мошоночная грыжа у мужчин – это разновидности косой паховой.
- Прямой. Такая грыжа может быть только приобретенной. Выпячивание брюшины в этом случае находится вне семенного канатика и проходит через паховый промежуток.
- Прямой интерстициальной, или подкожной. Здесь грыжевой мешок не опускается в полость мошонки, а располагается в подкожной клетчатке апоневроза косой наружной мышцы.
- Комбинированной. Тот вид грыжи очень сложный в отношении анатомии. Она состоит из нескольких грыжевых мешков.
Самое опасное случается, когда грыжа в паху у мужчин защемляется. Тогда содержимое грыжевого мешка сдавливается. Такое состояние опасно, ведь ущемление уменьшает поток крови в кишечник или же останавливается движение по нему содержимого. О вправлении грыжи здесь речи уже не идет. Из-за нарушения кровообращения внешне она становится красно-фиолетовой или сине-багровой. Это повод для немедленного хирургического вмешательства. Защемление грыжи грозит мужчинам опасными осложнениями, таким как:
- полное прекращение кровотока в ущемленных петлях, их некроз;
- непроходимость кишечника;
- самоотравление организма;
- перитонит.
Грыжа пищеводного отверстия диафрагмы по своей сути является дефектом перегородки между брюшной полостью и грудиной. Состоит эта перегородка из мышц, которые имеют склонность с возрастом утрачивать свою эластичность и гибкость. Поэтому и вываливание пищевода в грудину сквозь отверстия диафрагмы чаще относят к возрастным болезням. Именно люди старшего возраста наиболее уязвимы перед подобными недугами.
Важным фактором является также то, что давление в грудной полости значительно ниже, чем в брюшине. От этого часто после больших физических нагрузок, при продолжительном кашле и других подобных явлениях, которые повышают внутреннее давление, может спровоцировать возникновение грыжи пищеводного отверстия диафрагмы.
В зависимости от места возникновения образования, выделяют:
В современной медицины грыжа пищеводного отверстия диафрагмы делится на несколько видов:
- укороченный пищевод (врожденная грыжа пищевода);
- параэзофагеальная грыжа;
- скользящая грыжа.
Скользящая грыжа встречается довольно часто, но имеет ряд сложностей. В том числе, при такой форме недуга пищевода, тяжелее установить диагноз, поскольку симптоматика не проявляется должным образом, а само вываливание видно лишь при определенных условиях.
Отличается такая грыжа пищеводного отверстия диафрагмы тем, что смещение в грудину происходит не около пищевода, а по его оси.
При диагностировании скользящего грыжевого образования пищевода, расположение грыжи будет немного иное, нежели в случае с другими подвидами грыж пищевода. Скользящее вываливание подразумевает, что верхняя часть желудка размещается выше уровня диафрагмы. Получается, что желудок как бы берет участие в формировании грыжевого мешка.
Скользящая грыжа может быть фиксированной или не фиксированной. При фиксированном образовании пищеводного отверстия диафрагмы расположение грыжи не меняется в зависимости от положения тела больного. Это значит, что при принятии пациентом вертикального положения, скользящая фиксированная грыжа будет оставаться в грудине. Это происходит, поскольку грыжевое явление удерживают спайки в грыжевом мешке.
Также современная медицина различает скользящие грыжи с врожденным или приобретенным укороченным пищеводом.
Поскольку наблюдается большая разница в давлении между грудиной и брюшной полостью, это способствует проникновению в пищевод содержимого желудка. Как известно, пищевод чувствительно относится к подобным вещам. Это может вызвать эрозии и язвы, чем причинять пациентам не только неудобства и дискомфорт, но также причинять сильные боли. Если этот воспалительный процесс происходит постоянно, то слизистая оболочка легко травмируется и кровоточит. Это в свою очередь может вызвать анемию тканей.
Причиной, по которой образуется скользящее образование пищеводного отверстия диафрагмы служит патология связки, удерживающей желудочно-пищеводный канал внутри пищеводного отверстия диафрагмы.
Поскольку верхняя часть желудка при скользящей грыже смещается вверх, эта мышечная связка истощается и растягивается. Пищеводное отверстие становиться больше в диаметре. Поэтому, в зависимости от количества содержимого в желудке и положении тела человека, грыжевое явление (в том числе и часть желудочно-пищеводного канала) может вначале смещаться в грудину из брюшной полости, а затем возвращаться назад.
При этом грыжевое образование пищевода может быть, как большим в размере, так и иметь незначительные размеры. Как правило, большое грыжевое вываливание наблюдается у больных, которые уже давно страдают от подобного недуга.
Если вываливание зафиксировалось и сузилось рубцами в грыжевом мешке, может произойти приобретенное укорочение пищевода. При этом пищеводно-желудочный канал, или соустье, как его называют, будет постоянно находиться выше диафрагмы.
Плюс скользящей грыжи в том, что она не может защемиться. Но при запущенных вариантах, может наступить фиброзный стеноз. Также сопутствующей болезнью скользящей грыжи пищеводного отверстия диафрагмы является рефлюкс-эзофагит.
Как уже говорилась, скользящее вываливание не может быть ущемлено. Даже если происходит сужение отверстия и сдавливается кардия, которая попала в грудину, то это не угрожает нарушение кровообращения. Потому, что содержимое опорожняется посредством пищевода, а отток крови происходит по венам пищевода.
Как правило, скользящее образование протекает без ярко выраженной симптоматики. Серьезные симптомы появляются, когда к скользящему вываливанию присоединяются сопутствующие заболевания или начались осложнения.
Тогда, пациент может жаловаться на:
- изжогу;
- срыгивание;
- отрыжку;
- боли;
- эффект жжения за грудиной;
- комок в горле;
- повышенное слюноотделение;
- иногда повышение артериального давления.
Меняться симптоматика может в зависимости от положения тела больного. Жжение встречается почти у каждого больного со скользящей грыжей пищевода.
Боли не похоже на те, которые может чувствовать человек с язвой. При грыжевом образовании боли проявляются после приема пищи и пропорциональны количеству принятой еды. При приеме препаратов, понижающих кислотность, боли почти мгновенно пропадают.
Диагностировать скользящее образование можно следующими способами:
- гастроскопия;
- рентгеноскопия желудка, включая анализ функциональности;
- изменение суточного рН в пищеводе.
Скользящие грыжи вначале лечат традиционным методом, что подразумевает специальную диету, физическую гимнастику и прием медикаментозных препаратов. Если это не поможет, и у больного начнут развиваться осложнения, может стать вопрос о хирургическом вмешательстве. Показана хирургия и при кровотечениях.
В современной хирургии удаляют скользящую грыжу методом, который называют фундопликация по Ниссену. В ходе такой манипуляции вокруг пищевода создается специальная манжетка. Она позволяет устранить заболевание и устранить попадание содержимого желудка на слизистую пищевода.
Проводится такая операция лапароскопическим способом, что снижает травматичность до минимума. Есть возможность соскальзывания манжетки, при этом повышается риск рецидива недуга, но в целом оперативное вмешательство имеет позитивные прогнозы и при правильном лечении в послеоперационный период, больной быстро возвращается к нормальной жизнедеятельности.
Здравствуйте! Подскажите пожалуйста. У меня началось очень сильное сердцебиение. Сначала толчок, потом как-будто сердце перевернулось, а потом сильное сердцебиение. Я обратилась к кардиологу. Сделали холтерское обследование. Ничего страшного не обнаружено. Я ему рассказала, что у меня обнаружили скользящую грыжу. Врач сказал, что скорее всего это дает о себе знать скользящая грыжа. Подскажите пожалуйста. Может ли скользящая грыжа так действовать И какие утренние упражнения можно делать при скользящей грыже (я имею ввиду утреннюю зарядку), а также какими медикаментами лечится скользящая грыжа. С уважением, Алла.
Скользящими грыжами называют патологии, при которых одной стенкой грыжевого мешка выступает внутренний орган, расположенный забрюшинно, и частично покрытый брюшиной. Для хирургов эти грыжи представляют трудности. Встречаются они не так часто, как обычные грыжи живота . но для успешного их лечения врач должен в совершенстве знать и представлять анатомические особенности скользящих грыж. Без знания особенностей можно по неосторожности вскрыть вместо грыжевого мешка мочевой пузырь или стенку кишечника.
- Хронические запоры.
- Возрастные изменения.
- Вредные привычки.
- Малоактивный способ жизни.
- Генетическая предрасположенность.
- Избыточная масса тела.
- Непосильный физический труд.
- Заболевания позвоночника.
Причин для образования скользящей грыжи предостаточно. Они могут быть связаны с анатомическим строением тела человека. Пол, возраст и телосложение тоже оказывают прямое влияние на появление грыжи. Генетическая предрасположенность проявляется в 25% случаев. Чаще скользящие грыжи диагностируются у детей до года. Но максимальная частота их встречается у людей от 30 лет.
Повышенное внутрибрюшное давление тоже способно вызвать развитие грыжи. К провоцирующим факторам следует отнести расстройство желудка, кашель, проблематичное мочеиспускание, надрывистый крик, ношение плотного бандажа, роды и тяжелую работу.
Причины, по которым происходит ослабление брюшной стенки:
- беременность;
- пожилой возраст;
- гиподинамия;
- травмы стенки живота;
- заболевания, снижающие тонус мышц.
Содержимым скользящих грыж могут быть:
По типу возникновения они встречаются врожденные и приобретенные. Сначала выпячивания органов, не покрытых брюшиной можно назвать грыже лишь условно. Но по мере развития они обрастают грыжевым мешком. По анатомическому строению их делят на:
- инграпариетальные — кишка сращена брыжейкой с грыжевым мешком, на фоне чего происходит сползание прикрепленной брыжейки;
- параперитонеальные — кишка частично пребывает за брюшиной, являясь стенкой грыжевого мешка;
- интрапараперитонеальная – скользящая грыжа соединена брыжейкой с грыжевым мешком;
- экстраперитонеальные — кишка располагается за брюшиной, при этом отмечается отсутствие грыжевого мешка.
- Изжога.
- Жгучая боль в подреберье или за грудиной.
- Отрыжка.
- Дисфагия, что представляет собой нарушение глотания.
- Хронический бронхит и трахеит.
Клиническая картина данного заболевания обусловлена развитием рефлюкс-эзофагита, что представляет собой возврат желудочного содержимого в пищевод. Высокий уровень соляной кислоты в желудочном содержимом приводит к раздражению слизистой пищевода, провоцируя повреждение его стенок. Это нередко становится причиной возникновения язвенных образований и эрозий.
Скользящая грыжа вызывает болезненные ощущения за грудиной, в подреберье и эпигастрии. В некоторых случаях боли распространяются на область лопатки и левого плеча. Такая симптоматика очень схожа с признаками стенокардии, поэтому больные могут продолжительный период времени ошибочно состоять на учете у кардиолога.
Усиление болей может происходить при смене положения тела или при физических нагрузках. При этом может отмечаться срыгивание, изжога или отрыжка. Прогрессирование болезни приводит к развитию дисфагии.
При скользящей грыже возможно появление скрытого кровотечения. Определить это можно по кровяной рвоте или стулу со сгустками крови.
Как правило, источниками кровотечения выступают язвы или эрозии в пищеводе. Еще один немаловажный признак, который свидетельствует о скрытом кровотечении, — это анемия.
Часто поставить диагноз — скользящая грыжа, непросто. Внешне и по общим проявлениям они почти не отличаются от обычных. Но при детальном сборе анамнеза, врач может заподозрить или предположить отсутствие брюшины под кожей, прикрывающей выпавшие органы и назначить дополнительно рентгенологическое обследование.
Чтобы подтвердить или опровергнуть диагноз, пациенту придется пройти рентгенологическое обследование и фиброгастродуаденоскопию. Такие способы диагностики позволяют выявить расширение или укорочение пищевода, его опущение в желудок.
- Осмотр пациента.
- Детальное рентгенологическое исследование пищевода и желудочно-кишечного тракта.
- Прохождение эзофагометрии.
- Ультразвуковое исследование.
- Компьютерная томография.
Среди перечисленных методов диагностики самый точный считается рентгенологический. При помощи УЗИ тоже можно определить месторасположение скользящей грыжи и зону поражения, то точность в таком случае гарантировать сложно. Правда, хороший результат способна дать компьютерная томография. Если есть возможность пройти такое обследование, то точность диагностирования будет обеспечена.
Лечение производится оперативным путем. Операция затруднена анатомическими особенностями, особенно, если грыжа очень большая и не вправляется. Часто в ходе оперативного вмешательства осуществляют:
- вправление выпавших органов;
- закрытие дефекта в брюшине;
- фиксацию соскользнувших органов;
- пластику брыжейки кишечника.
Чтобы предупредить опасные последствия скользящей грыжи, при диагностике заболевания врач должен всегда помнить о возможности развития грыжи без грыжевого мешка. В связи с этим нужно с большой внимательностью изучать анамнез больного и симптоматику, не пренебрегать дополнительными методами обследования. Во время проведения операции рассечение тканей нужно проводить осторожно, слой за слоем.
При повреждении стенки органов важно быстро среагировать и принять решение о дальнейших действиях: резекции или герниолапаратомии поврежденного органа. Успех операции во многом зависит от опыта и мастерства хирурга.
Если заболевание находится на стадии развития, то консервативная терапия может принести неплохие результаты, но только при условии соблюдения рекомендаций врача. Принцип лечения заключается в устранении изжоги (Мотилиум), болевых ощущений (Но-шпа) и прочих неприятных симптомов. Для понижения кислотности в желудке, иногда назначают Квамател. Чтобы защитить слизистую пищеварительного тракта, можно прибегнуть к помощи препарата Де-нол. Для лечения можно использовать и другие медикаментозные средства:
- прокиненики (Домперидон);
- ингибиторы (Омепрозол, Омез);
- антациды (Алмагель, Маалокс, Гастал).
Если на фоне кровотечения отмечается анемия, больному рекомендуется принимать препараты железа. Пациент должен избегать серьезных физических нагрузок. На время сна рекомендуется немного приподнимать верхнюю часть туловища. Кроме этих правил, потребуется соблюдать и другие:
- исключить из рациона острые и копченые блюда;
- свести к минимуму употребление жирной пищи;
- убрать из рациона продукты, провоцирующие выработку желудочного сока;
- отказаться от курения и алкоголя.
Также необходимо стараться не переедать и придерживаться правильного питания по режиму. Это позволит избежать запоров и метеоризма. Но основной мерой в профилактике скользящей грыжи является укрепление мышц живота.
Вокруг пищевода формируют манжеты, которые предотвращают выброс содержимого желудка непосредственно в пищевод. При этом верхняя часть главного пищеварительного органа располагается в брюшном отделе, а концы диафрагмы сшиваются. В результате происходит уменьшение отверстия пищевода в диаметре. К числу плюсов такой операции стоит отнести незначительное травмирование пациента, сокращение периода нахождения в больнице и уменьшение рисков появления последствий, связанных с операцией.
Основная суть операции — уменьшение грыжевых ворот путем их ушивания.
В данном случае происходит закрепление нижней части пищевода вместе со сфинктером прямо к диафрагме, а дно желудка закрепляется на стенке пищевода. Операция Белси отличается от первого метода лечения наличием болевого синдрома.
Как правило, больных оперируют под местным наркозом. Выбор метода обезболивания зависит от самой операции. Также учитывается возраст и состояние пациента. При осложненных грыжах операцию проводят под спинномозговым обезболиванием или под местной анестезией с поликомпонентным обезболиванием внутривенно. Но оптимальным вариантом остается эндотрахеальный наркоз и адекватная вентиляция легких.
В процессе операции разрез делают над пупком посередине живота. Далее происходит подшивание верхней части желудка вместе с пищеводом. Такой способ операции позволяет избежать возможных осложнений.
Выбор подходящего метода операции по удалению скользящей грыжи зависит от ее вида и состояния содержимого. При неправильной технике хирургического вмешательства может произойти нарушение целостности просвета органа, который выступает стенкой грыжевого мешка.
Вскрытие мешка должно происходить на стороне, которая находится напротив соскользнувшего органа, причем на самом ее тонком участке. Важным процессом во время оперативного лечения является выявление частичек семенного канатика. Далее сместившуюся кишку аккуратно выделяют, стараясь избежать повреждения целостности стенок и кровеносных сосудов, питающих ее или близлежащие органы. После чего кишка вправляется в брюшинную полость.
Если отмечается наличие большой скользящей грыжи, то обработка грыжевого мешка не может происходить привычным способом, поскольку велика вероятность деформации полого органа.
Прошивание и перевязывание грыжевого мешка осуществляется вблизи кишки, чаще – изнутри, используя кисетный шов. Обнаруженные повреждения на кишке ушиваются. Аналогичные действия должны проводиться и по отношению к мочевому пузырю.
При выявлении некроза петли кишки специалист обязан прибегнуть к срединной лапаротомии с последующей резекцией отрезка ущемленной кишки. Когда некроз наблюдается на какой-либо стенке мочевого пузыря, значит, резекция проводится с накладыванием эпицистостомы. Также возможно использование катетера Фоллея, чтобы обеспечить постоянную катетеризацию мочевого пузыря. Но такой способ приемлем только для женщин.
Грыжи живота делят на наружные и внутренние.
• Наружная грыжа живота — хирургическое заболевание, при котором через различные отверстия в мышечно-апоне-вротическом слое брюшных стенок и тазового дна происходит выхождение внутренностей вместе с пристеночным листком брюшины при целостности кожных покровов.
• Внутренняя грыжа живота образуется внутри брюшной полости в брюшинных карманах и складках или проникает в грудную полость через естественные или приобретённые отверстия и щели диафрагмы.
Наблюдают в любом возрасте. Пики заболеваемости -дошкольный возраст и возраст после 50 лет. У мужчин регистрируют чаще.
• Врождённые дефекты брюшной стенки (например, врождённые косые паховые грыжи)
• Расширение отверстий брюшной стенки. Существующие в норме, но патологически расширенные отверстия в брюшной стенке могут стать причиной выхождения внутренних органов (например, выхождение желудка в грудную полость через расширенное пищеводное отверстие диафрагмы при грыже её пищеводного отверстия)
• Истончение и утрата эластичности тканей (особенно на фоне общего старения организма или истощения) приводят к образованию паховых, пупочных грыж и грыж белой линии живота
• Травма или рана (особенно послеоперационная), когда в нормальных тканях развиваются дегенеративные изменения по линии разреза, что нередко приводит к образованию послеоперационных вентральных грыж. Нагноение послеоперационной раны увеличивает риск образования грыжи
• Повышение внутрибрюшного давления. Факторы, способствующие повышению внутрибрюшного давления: тяжёлый физический труд, кашель при хронических заболеваниях лёгких, затруднённое мочеиспускание, продолжительные запоры, беременность, асцит. опухоли брюшной полости, метеоризм, ожирение .
Основные понятия. Вид грыжи может быть установлен при объективном исследовании или во время операции.
• Полная грыжа. Грыжевой мешок и его содержимое выходят через дефект в брюшной стенке (например, полная паховая грыжа, когда грыжевой мешок с содержимым находится в мошонке [пахово-мошоночная грыжа]).
• Неполная грыжа. В брюшной стенке имеется дефект, но грыжевой мешок с содержимым пока ещё не вышел за пределы брюшной стенки (например, неполная паховая грыжа, когда грыжевой мешок с содержимым не выходит за пределы наружного пахового кольца).
• Вправимая грыжа. Содержимое грыжевого мешка легко перемещается через грыжевые ворота из брюшной полости в грыжевой мешок и обратно.
• Невправимая грыжа. Содержимое грыжевого мешка не может быть вправлено через грыжевые ворота в связи с образовавшимися сращениями или большими размерами грыжи.
• Ущемлённая грыжа — сдавление содержимого грыжевого мешка в грыжевых воротах.
• Врождённая грыжа связана с аномалиями развития.
• Скользящая грыжа содержит органы, частично не покрытые брюшиной (слепая кишка, мочевой пузырь), грыжевой мешок может отсутствовать.
• Рихтера грыжа — ущемлённая грыжа живота. Её особенность: ущемление лишь части стенки кишки (без брыжейки). Кишечной непроходимости нет (либо она частичная).
• Литтрёгрыжа — грыжа передней брюшной стенки, содержащая врождённый дивертикул подвздошной кишки.
Осложнения в основном возникают при несвоевременном обращении за медицинской помощью и поздней диагностике.
• Обтурационная кишечная непроходимость развивается при выхождении петли кишки через дефект, брюшной стенки с возникновением механического препятствия для пассажа кишечного содержимого в результате сдавления или перегиба кишки (т.н. каловое ущемление).
• Странгуляционная кишечная непроходимость с некрозом и перфорацией петли кишки развивается в результате сдавления сосудов брыжейки с нарушением кровотока в стенке ущемлённой кишки (т.н. эластическое ущемление).
• Изолированный некроз с перфорацией ущемлённого участка стенки кишки при грыже Рихтера.
• Проходит через глубокое паховое кольцо в паховый канал. В некоторых случаях может спускаться в мошонку (полная грыжа, пахово-мошоночная грыжа).
• При врождённых паховых грыжах влагалищный листок брюшины остаётся полностью незаращённым и сообщает брюшную полость, паховый канал и мошонку. Частично облитерированный влагалищный отросток брюшины может стать причиной водянки семенного канатика.
• Распространённость. 80-90% всех видов грыж живота -паховые. Среди больных с паховыми грыжами — 90-97% мужчин в возрастелет. В целом, возникает у 5% мужчин.
• У детей отмечают значительную склонность к ущемлению. В 75% случаев наблюдают правостороннюю грыжу.
• Может сочетаться с неопущением яичка в мошонку, его расположением в паховом канале, развитием водянки оболочек яичка или влагалищной оболочки семенного канатика.
• Двустороннее незаращение влагалищного отростка брюшины наблюдают более чем у 10% пациентов с косой паховой грыжей.
• Прямая паховая грыжа. Нижние надчревные артерия и вена служат.анатомическим ориентиром для распознавания косой и прямой паховых грыж. Прямая паховая грыжа выходит из брюшной полости кнутри от латеральной пупочной складки.
• Выходит в области дна пахового канала через треугольник Хёссельбаха в результате истончения и утраты эластичности тканей.
• Прямая паховая грыжа — прямое выхождение внутренних органов через заднюю стенку пахового канала кзади и кнутри от семенного канатика; грыжа лежит вне элементов семенного канатика (в отличие от косой паховой грыжи) и, как правило, не спускается в мошонку. Грыжевые ворота редко бывают узкими, поэтому прямая паховая грыжа (в отличие от косой) реже ущемляется.
• Грыжа не бывает врождённой, её чаще наблюдают в пожилом возрасте. У пожилых часто бывает двусторонней.
• Рецидивы грыж чаще возникают у пациентов с прямыми паховыми грыжами, чем при косых паховых грыжах. Хирургическое лечение направлено на укрепление задней стенки пахового канала.
• Комбинированные паховые грыжи относят к сложным формам паховых грыж. У больного на одной стороне отмечают 2 или 3 отдельных грыжевых мешка, не сообщающихся между собой, с самостоятельными грыжевыми отверстиями, ведущими в брюшную полость.
• Бедренная грыжа выходит через бедренный канал вдоль
• Распространённость — 5-8% всех грыж живота. Большинство больных (80%) — женщины в возрастелет.
• Редко бывают большими, склонны к ущемлению. Содержимое грыжевого мешка — петля тонкой кишки, сальник.
• Появление грыж обычно связано с большими физическими нагрузками, хроническими запорами и беременностью.
• Жалобы больного на опухолевидное выпячивание в паховой области и боли различной интенсивности (особенно при физическом напряжении).
• Осмотр. Обращают внимание на форму и величину грыжевого выпячивания в вертикальном и горизонтальном положениях больного.
• Пальпация. Определяют размеры грыжевого выпячивания, степень вправимости, размеры внутреннего отверстия пахового канала, форму и величину яичек.
• Дифференциальный диагноз: липома, паховый лимфаденит, абсцесс, орхиэпидидимит, водянка оболочек яичка, варикоцеле, крипторхизм .
• Основные этапы грыжесечения:
• Выделение грыжевого мешка, вскрытие его просвета, оценка жизнеспособности содержимого и его вправление в брюшную полость
• Перевязка шейки грыжевого мешка, его удаление
• Особенности грыжесечения при косых паховых грыжах:
• Перевязка грыжевого мешка на уровне париетальной брюшины.
• Ушивание глубокого пахового кольца до нормальных размеров.
• Укрепление передней стенки пахового канала с обязательным ушиванием глубокого пахового кольца применяют у молодых мужчин при небольших косых паховых грыжах. При скользящих, рецидивирующих и больших паховых грыжах укрепляют заднюю стенку пахового канала. При больших дефектах брюшной стенки её укрепляют, используя различные трансплантаты.
— Укрепление передней стенки пахового канала. Способ Жирара: к паховой связке над семенным канатиком подшивают внутреннюю косую и поперечную мышцы живота, создают дупликатуру апоневроза наружной косой мышцы живота. В настоящее время применяют различные модификации этой операции -способ Спасокукоцкого, шов Кимбарбвского.
— Укрепление задней стенки пахового канала. Способ Бассйни: края внутренней косой и поперечной мышц живота вместе с поперечной фасцией подшивают к паховой связке под семенным канатиком, поверх которого сшивают края рассечённого ранее апоневроза наружной косой мышцы.
— Аллопластика. Применяют при сложных формах паховых грыж. Используют аутотрансплантаты кожи, аллотрансплантаты твёрдой мозговой оболочки, синтетические материалы.
• Особенность грыжесечения при прямых паховых грыжах
— укрепление задней стенки пахового канала после вправления содержимого грыжевого мешка. Используют способ Бассйни.
• Грыжесечение при бедренных грыжах может быть выполнено бедренным и паховым способами.
• Бедренный способ. К бедренному каналу подходят со стороны его наружного отверстия. Большинство хирургов применяют способ, предложенный в 1894 г. Бассйни. Доступ: параллельно и ниже паховой связки над грыжевым выпячиванием. Грыжевые ворота закрывают, сшивая паховую и лонную (куперову) связки. Вторым рядом швов между краем широкой фасции бедра и гребенчатой фасцией ушивают бедренный канал. К сожалению, операция Бассйни приводит к деформации пахового канала и в некоторых случаях способствует возникновению косых паховых грыж. Данного недостатка лишена операция Руджи.
• Паховый способ по Руджи. Паховый канал вскрывают разрезом выше и параллельно паховой связке и (после удаления грыжевого мешка) грыжевые ворота ушивают швами, соединяющими паховую и куперову связки с внутренней косой и поперечной мышцами. Таким образом одновременно закрывают паховый и бедренный каналы.
• Рецидивы после оперативного лечения — 3-5%.
• Ущемление участка кишки с последующим некрозом. При установленном диагнозе выполняют лапаротомию, ревизию брюшной полости и резекцию нежизнеспособного сегмента кишки.
• Рецидивы и большие дефекты брюшной стенки. Для устранения дефекта имплантируют синтетические протезы.
• Дети. Часто применяют способ Краснобаева: после удаления грыжевого мешка на ножки наружного отверстия пахового канала накладывают 2 шва. При этом образуются 2 складки апоневроза наружной косой мышцы. Их сшивают несколькими дополнительными швами.
• Грыжевой бандаж предназначен для предупреждения выхода органов брюшной полости через грыжевые ворота.
Его используют при наличии противопоказаний к хирургическому лечению (сопутствующие соматические заболевания) или при отказе больного от операции.
• Лапароскопическая пластика при паховой и бедренной грыжах.
• Абсолютные показания: рецидивные и двусторонние грыжи.
• Противопоказания: ущемление органов или инфаркт кишечника в пределах грыжи.
• Доступы — внутрибрюшинные и внебрюшинные.
— Повреждение наружных подвздошных сосудов.
— Повреждения подвздошно-пахового и бедренного нервов.
— Образование спаек при интраперитонеальной операции может вызвать непроходимость тонкой кишки.
• Пупочная грыжа — выход органов брюшной полости через
дефект брюшной стенки в области пупка.
• У женщин отмечают в 2 раза чаще.
• Наиболее часто наблюдают в раннем детстве, в 5% случаев — у детей старшего возраста и у взрослых. По мере развития возможно самоизлечение в возрасте от 6 мес до 3 лет.
• Причины образования пупочных грыж у взрослых: повышение внутрибрюшного давления, асцит. беременность.
• У детей: операция Лёксера. Пупочное кольцо ушивают кисетным швом.
— операция Мейо: грыжевые ворота закрывают дупликату-рой сшитых один поверх другого листков апоневроза.
— метод Сапёжко. Предварительно от задней поверхности влагалища одной из прямых мышц живота отслаивают брюшину. Затем отдельными швами, захватывая с одной стороны край апоневроза белой линии живота, а с другой стороны — заднемедиальную часть влагалища прямой мышцы, где отсепарована брюшина, создают дупликатуру из мышечно-апоневротических лоскутов.
• Грыжа белой линии живота может быть надпупочной, околопупочной и подпупочной.
• Чаще отмечают у мужчин (3:1). У детей крайне редки.
• Грыжи могут быть множественными.
• Пластика посредством простого ушивания дефекта в апоневрозе даёт около 10% рецидивов. При больших грыжах используют метод Сапёжко.
• Послеоперационная вентральная грыжа — наиболее часто наблюдаемый вид вентральных грыж, возникающий в результате осложнений при заживлении послеоперационной раны.
• Предрасполагающие факторы: раневая инфекция, гематома, пожилой возраст, ожирение. высокое давление в брюшной полости при кишечной непроходимости, асците, лёгочных осложнениях послеоперационного периода.
• Оперативное лечение выполняют после устранения причин, обусловивших их развитие.
• Грыжа полулунной (спигёлевой) линии обычно расположена в месте её пересечения с дугласовой линией. Лечение хирургическое. При небольших грыжах ворота закрывают послойно путём наложения швов. При больших грыжах
после сшивания мышц необходимо создать дупликатуру апоневроза.
См. также Грыжа. Грыжи врождённые МКБ К40-К46 Грыжи
источник








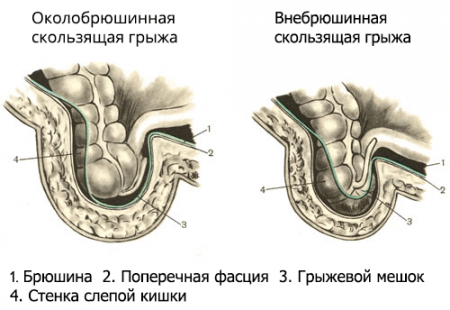 Рисунок 3. Скользящая грыжа
Рисунок 3. Скользящая грыжа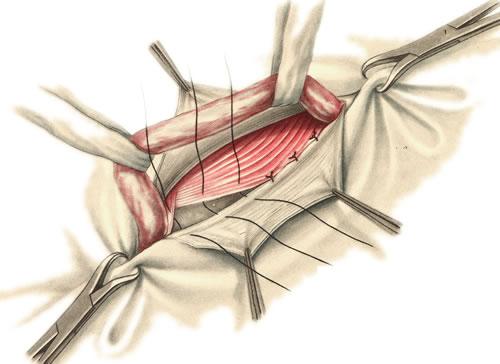 Рисунок 6. Метод Бассини
Рисунок 6. Метод Бассини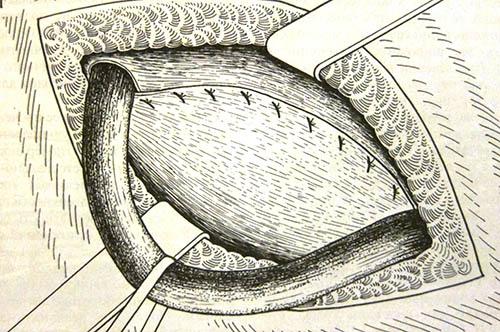 Рисунок 7. Метод Постемпского
Рисунок 7. Метод Постемпского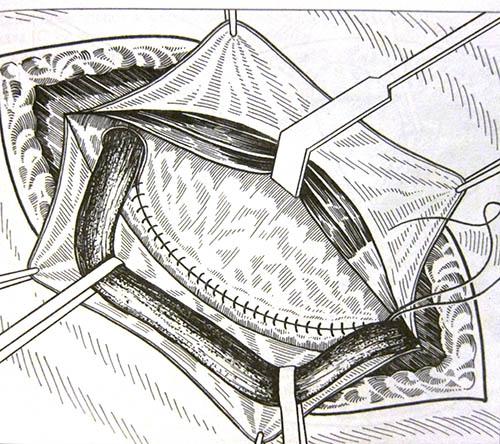 Рисунок 8. Метод Шоулдайса
Рисунок 8. Метод Шоулдайса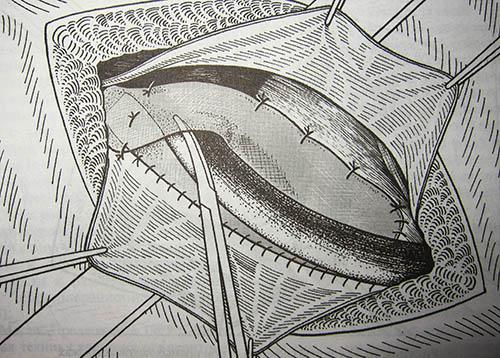 Рисунок 9. Метод Лихтенштейна
Рисунок 9. Метод Лихтенштейна Рисунок 10. Метод plug and patch
Рисунок 10. Метод plug and patch Рисунок 11. Система Prolene hernia
Рисунок 11. Система Prolene hernia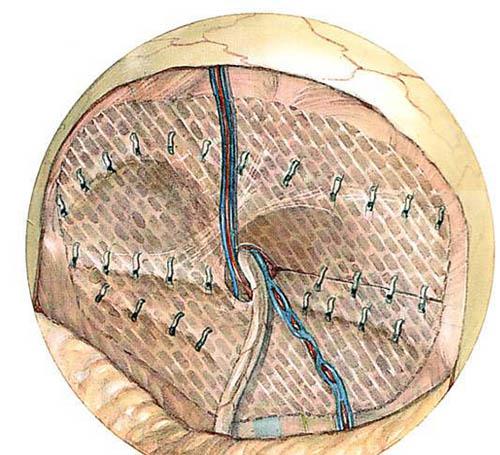 Рисунок 12. Внутрибрюшинный метод
Рисунок 12. Внутрибрюшинный метод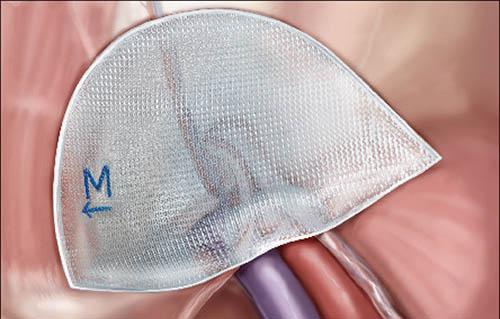 Рисунок 13. Внебрюшинный метод
Рисунок 13. Внебрюшинный метод