Сауна или баня после операции – можно ли? Этот вопрос задают врачам многие любители парилки, ведь кто-то посещает эти оздоровительные заведения регулярно, а некоторые и вовсе живут в деревне и не имеют возможности мыться как-то иначе. Разберемся, насколько баня может быть опасна для тех, кто недавно перенес оперативное вмешательство, и когда можно снова париться.
Каждый человек знает, что баня – это не просто возможность смыть с себя грязь. Это довольно приятное времяпрепровождение в теплом деревянном помещении, наполненном натуральными природными ароматами. А еще это настоящий кладезь здоровья, потому что воздействие высокой температуры и влажности благоприятно сказывается на работе почти всех систем организма.
Важно! Баня полезна только тогда, когда соблюден температурный режим, и человек чувствует себя внутри комфортно. Если же банные процедуры вызывают недомогания (одышка, слабость, головокружение), лучше временно прекратить их и проконсультироваться с врачом.
Что же происходит с организмом, когда человек заходит в баню? Сначала тело медленно нагревается через кожу и легкие. По мере прогрева повышается температура крови и тканей, поэтому кровоснабжение ускоряется примерно в 3-4 раза. Постепенно активизируется процесс терморегуляции, в кровь выбрасываются вещества, расширяющие кожные сосуды и стимулирующие потоотделение. Благодаря выделяющемуся поту, тело частично охлаждается.
В какое-то время температура крови достигает 38 градусов, и начинается прогрев внутренних органов. Потоотделение усиливается, и если не восполнять потерю жидкости, нарушится солевой баланс и ухудшится теплоотдача. Более сильное прогревание приводит к утомлению, мышечной слабости. Возникает угроза теплового удара. Сердце колотится с частотой до 185 ударов в минуту, что опасно для здоровья и даже жизни.
Все люди по-разному переносят баню. Одним «хватает» 10 минут, чтобы начать чувствовать бешеное сердцебиение и испытывать одышку. А другие спокойно переносят высокие температуры и длительное парение.

Даже если повязка уже снята, и идет процесс заживления швов, идти в баню пока рано. Несмотря на то, что парение – это гигиеническое мероприятие, бактерий во влажном воздухе предостаточно, и в ранку легко может попасть инфекция. А это нагноение, сепсис и длительное лечение.
Вторая причина, по которой опасно посещать баню после недавно проведенной операции, это неподготовленность организма. Хирургическое вмешательство – это стресс. Плюс наркоз (особенно, если он был общим) и реабилитация с помощью лекарственных препаратов. Все это серьезно «подкашивает» здоровье, и организму нужно время на восстановление. Даже если пациент чувствует себя отлично, лучше выждать предписанные сроки, и потом со спокойной душой отправляться в парилку.
Сколько же времени должно пройти между проведенной операцией и посещением парилки? Длительность интервала зависит от типа хирургического вмешательства.
- После пластических операций, которые не подразумевают затрагивания жизненно важных органов, париться можно спустя месяц-полтора, т.е. когда полностью заживут швы. Если же это была пластика со вставкой имплантатов (грудных, ягодичных), то о бане придется забыть на более длительный срок: 4-6 месяцев.
- Также 1-1,5 месяца нужно ждать после несложных рядовых вмешательств типа удаления аппендикса, устранения грыжи, вырезания жировиков и т.п.
- Если проводилось вмешательство, связанное с хирургическим лечением геморроя (удаление полипов, шишек), подождать придется 2-2,5 месяца. Баня ускоряет кровообращение, а геморрой – это заболевание, связанное с работой сосудов.
- После операции на внутренних органах (желудок, печень, почки, мочеполовая система) придется воздержаться от парения на полгода, потому что нужно, чтобы зажили наружные и внутренние швы.
- После некоторых операций на сердце (шунтирование, установка кардиостимулятора, абляции) иногда возникает полный запрет на посещение бани.
Получается, что минимальный срок, который необходимо выждать после оперативного вмешательства перед посещением бани, составляет 1 месяц. За это время несложные швы успевают срастись.
Внимание! Точные сроки допуска до парилки определяет врач. Вышеуказанные цифры приведены с учетом того, что операция прошла без осложнений и ухудшений здоровья.

Во-вторых, может ухудшиться самочувствие. В зависимости от иммунитета, возраста и типа проведенной операции, проявляется это по-разному: от одышки и повышения давления до потери сознания и остановки сердца.
В-третьих, могут случиться специфические форс-мажоры. Если это была герниопластика пупочной грыжи с установкой сетки, последняя может потерять свои свойства под воздействием высоких температур. И грыжа запросто прорвется снова. Если пациенту были вставлены имплантаты, в бане они могут сдвинуться, испортив эстетический результат. Одним словом, лучше не рисковать.
Чтобы баня из приятного мероприятия не превратилась в хлопотное и опасное, человеку, недавно перенесшему операцию, нужно соблюдать несколько правил. Особенно это касается первых 3-5 посещений.
- Париться одному не следует. Нужно взять с собой кого-то, кто сможет оказать немедленную помощь при необходимости.
- При первом же позыве на ухудшение самочувствия, немедленно выйти и больше не заходить.
- Первое посещение бани не должно быть долгим. Нужно привыкать к парилке постепенно.
- Не тереть область вокруг раны мочалкой, не лить на нее горячую воду.
- Обязательно соблюдать питьевой режим.
Многие люди после операции руководствуются не предписаниями врача, а советами с форумов. Напишет один человек, что он ходил в баньку спустя 3 недели после вмешательства, и ничего не произошло, и кто-то посчитает это за показатель. Но это в любом случае риск. И если с одним пациентом ничего не случилось, у другого могут начаться проблемы. Да и сложность операции, тип раны, состояние здоровья – все это тоже имеет значение.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Вопросом, можно ли с грыжей позвоночника ходить в баню, часто задаются те, кто имеет в этой области тела проблемы. Учитывая распространенность данного заболевания, важно точно узнать ответ по данной проблеме.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Специалисты в области медицины не дают окончательного и точного ответа относительно того, можно ли с грыжей позвоночника ходить в баню. Многое зависит от организма больного и рассматривается его состояние в индивидуальном порядке.
Это заболевание отличается своей спецификой. Замечено, что посещение бани провоцирует у пациента возникновение отеков на нервных корешках, пораженных болезнью. Если греть спину, то это может усилить боль в поясничном отделе и вызвать разного рода неврологические явления.
Но если посмотреть на вопрос, можно ли греть грыжу, с другой стороны, то подходящая температура улучшает циркуляцию крови и лимфы. Такое действие ускоряет метаболизм и позволяет вывести из организма больного продукты жизнедеятельности. Кроме того, если греть грыжу позвоночника, то кислород лучше проникает в ткани на пораженном участке.
На свой страх и риск посещать баню с таким заболеванием спины не стоит, ведь неизвестно, как организм отреагирует на высокую температуру. Рекомендуется перед этим пройти обследование у лечащего врача, который или предоставит некоторые несложные инструкции, или же запретит посещение бани.
Грыжа — серьезное заболевание, при котором не разрешается самостоятельно выбирать терапию болезни. Этим должен заниматься только невролог или нейрохирург.
При грыже поясничного отдела позвоночника посещать баню можно, но важно при этом правильно выбрать температурный режим. По рекомендациям врачей пациентам с данной болезнью нельзя посещать сауну или париться при температуре выше +45-50°C.
Никто не спорит относительно того, что грыжу поясничного отдела можно совмещать с посещением бани. Многие знают, что банные процедуры обладают различными лечебными свойствами. Раньше баню посещали для лечения ущемленных болезнью участков. Такая процедура отличается положительным воздействием на организм:
- Парная баня позволяет достичь отличных результатов в том, чтобы вывести токсины, и обогатить кровь кислородом.
- Использование веника из березы или дуба позволяет сделать хороший массаж тела.
- При таком заболевании спины воздействие теплом дает положительный результат: благодаря тому, что расслабляются мышцы, боль исчезает.
- Активизация обмена веществ позволяет быстрее восстановиться организму при заболевании шейного отдела позвоночника или спины.
- Те, кто регулярно посещает парную с умеренной температурой, отмечают улучшение хрящевой ткани и суставов.
Но важно придерживаться некоторых рекомендаций. Если слишком греть поясницу, то это провоцирует большой приток крови к пораженной области, вызывая отечность на нервных корешках. Боль при этом усиливается.

Прогреть поясницу можно не только в бане, но и на солнце, или посетить солярий. Умеренные солнечные ванны позволяют организму вырабатывать витамин D.
Передозировка теплового потока может спровоцировать возникновение таких же негативных последствий, как и при нахождении в парилке.
Баня при грыже позвоночника запрещена тем людям, у которых обнаружены следующие признаки болезни:
- Обострение заболевания.
- Секвестрация грыжи между позвонками.
- Нервные корешки спинного мозга зажаты вследствие болезни.
- Повышенная температура тела у больного.
- Присутствие болевого синдрома, причину которого сложно установить.
- У пациента обнаружена опухоль.
Предоставленная информация не исключает общую диагностику у специалиста и не предназначена для самолечения. Назначить эффективное лечение и сказать, можно ли париться в бане, сможет только врач!
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы

Все позвонки состоят из собственно тела позвонка и дуги, которая крепится к нему сзади.
Каждый элемент позвоночника соединяется со своим «соседом» при помощи межпозвоночного диска.
Межпозвоночный диск – хрящевое образование, выполняющее роль соединительной ткани между позвонками. Также выполняет функции амортизации при движении позвоночника, обеспечивает его эластичность и гибкость.
Межпозвоночный диск состоит из нескольких слоев:
- студенистое или пульпозное ядро – имеет мягкую консистенцию;
- фиброзное кольцо – более плотная соединительная ткань с высокой прочностью, окружающая пульпозное ядро.
Отсутствие лечения межпозвоночной грыжи, особенно ее запущенных форм, может привести к тяжким заболеваниям и инвалидности.
Наиболее щадящим и легким для пациента методом устранения этого заболевания является микродискэктомия — микроинвазивная операция по удалению межпозвоночной грыжи и устранению давления на спинномозговой нерв или спинной мозг.
Операция проводится с обязательным использованием микрохирургических инструментов, а также операционного микроскопа. При этом костные ткани не затрагиваются, а от разреза практически не остается следов.
Кположительным моментам операции можно отнести ее быстротечность (10-30 минут), и кратковременность пребывания в условиях стационара: 2-4 дня, а возможно и того меньше.
Микродискэктомия наиболее часто проводится в поясничном или шейном отделе позвоночника.
Поясничный отдел оперируют в случае, когда грыжа имеет большие размеры или консервативное лечение не дало результатов.
Это необходимо для устранения болей в нижних конечностях (ишиас), возникающих по причине сдавливания нервного корешка, а также для предотвращения паралича, который может образоваться из-за давления на спинной мозг.
Нередкими являются случаи нарушения в работе мочевого пузыря и/или кишечника из-за влияния грыжи на нервные пучки. В этом случае также показана микродискэктомия.
В шейном отделе позвоночника операция проводится также для того чтоб снять болевые ощущения, появившиеся из-за влияния грыжи, гипертрофированных связок или костных отростков на спинной мозг и нервные корешки.
Из-за анатомических особенностей позвоночника в области шеи, вместе с микродискэктомией может проводится стабилизирующая операция с целью прекращения трения между позвонками, которые соединяются пораженным диском, а также восстановления изначальной дистанции между ними.
- неэффективность консервативного (медикаментозного, физиотерапевтического) лечения в течение 6 недель;
- синдром конского хвоста или паралич;
- выраженный болевой синдром;
- наличие грыжи по результатам МРТ или КТ.
Подготовка больного к проведению операции заключается в следующем:
- обследование у врача;
- проведение магнитно-резонансной или компьютерной томографии;
- голодание перед проведением операции в течение 8 часов;
- осмотр анестезиолога и подбор им же оптимального способа анестезии, основанного на данных об аллергических реакциях на препараты, а также заболеваниях пациента в анамнезе.
Для того, чтоб предоставить анестезиологу наиболее развернутую картину о хронических заболеваниях и в особенности об аллергических реакциях, лучше всего подготовится и собрать всю информацию заранее.
В зависимости от одела позвоночника процедура производится по разному.
Сначала делается надрез длиной в 2-4 см в области пораженного диска. Затем при помощи специальных инструментов отодвигаются в 
Для детального обзора нервных пучков используется операционный микроскоп.
После того как все «препятствия» отодвинуты в сторону, осуществляется удаление ткани межпозвоночного диска из-под нервных корешков.
Далее, проводится лазерное облучение диска, необходимое для ускорения восстановительных процессов, а также исключения рецидива. Завершением операции является ушивание операционного разреза.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Разрез осуществляется на передней поверхности шеи. Все мышцы и органы, мешающие добраться до позвонков, также отодвигаются в сторону без разрезов и повреждений.
Далее, происходит удаление грыжи, пораженного диска. Однако на этом операция заканчивается в весьма редких случаях. Чаще всего следом за удалением поврежденных тканей проводится стабилизация позвоночника, которая заключается в «замене» удаленного хряща протезом или собственной костной тканью пациента.
После стабилизации также проводится ушивание разреза.

Это необходимо, чтобы позвоночник «встал на место», а также для придания ему (позвоночнику) гибкости и предотвращения образования тканевых рубцов на месте проведения операции.
После операции в поясничном отделе рекомендуется 1-2 месяца носить полужесткий корсет, на шейном отделе – шейный головодержатель.
Приступать к нефизической деятельности можно уже через 1-2 недели, к физической – через 3-4 недели.
В период реабилитации после микродискэктомии запрещается слишком долго сидеть, делать резкие наклоны, повороты туловища, потягивания, поднимать тяжести (более 3 кг). Некоторые специалисты запрещают сидеть до 6 недель после операции.
При проведении микродискэктомии, а также в постоперационный период осложнения нечасто, но встречаются:
- Разрыв спинномозговой оболочки, вследствие чего может возникнуть подтекание цереброспинальной жидкости. В этом случае пациент должен соблюдать постельный режим для заживления тканей.
- Недержание мочи или кала.
- Повреждение нервного корешка.
- Инфицирование.
- Кровотечение.
- Воспаление диска.
Вероятность рецидива заболевания в первый год после проведения операции составляет 5-10%.
В столице стоимость микродискэктомии 60-80 тыс. рублей в зависимости от престижности заведения и предоставляемых 
В указанный диапазон цен обычно входит дооперационное обследование с проведением необходимых анализов, сама операция и наблюдение в стационаре (если таковой предполагается) в постоперационный период.
В других городах цены несколько ниже:
- Петербург – 45-60 тыс. рублей;
- Краснодар – 30-35 тыс. рублей;
- Новосибирск – 35-40 тыс. рублей;
- Екатеринбург – 30-35 тыс. рублей.
Представленные цены являются ознакомительными. Конкретная стоимость операции определяется в каждом случае отдельно.
Отзывы пациентов, которым была сделана микродискэктомия, дают возможность сделать вывод, что после операции все они ощутили облегчение и уменьшение болей в позвоночнике.

Поэтому те, кто не может ждать так долго, соглашаются на оперативное вмешательство.
А наиболее действенной и безопасной операцией по удалению межпозвоночной грыжи на сегодняшний день является микродискэктомия.
источник
Целесообразно ли посещение бани или сауны при грыже позвоночника? Как показывает практика – да, целесообразно. Париться при наличии межпозвоночной грыжи рекомендовано тем пациентам, у которых слишком бурно проявляются симптомы заболевания.
Посещение парилки можно рассматривать в качестве симптоматического лечения позвоночных грыж. И их можно посещать при грыжах шейного, грудного и поясничного отделов. Также рекомендуется посещать парилку в реабилитационных целях, после операции по удалению позвоночной грыжи.
Можно ли ходить в баню при наличии межпозвоночной грыжи? В большинстве случаев можно. Более того, нередко врачи сами рекомендуют своим пациентам такие прлцедуры, так как они благоприятно сказываются на здоровье в целом.
Противопоказания к этой процедуре есть, и нарушать их не следует (о них подробнее расскажем ниже). Посещение любых парилок прежде всего хорошо тем, что усиливает кровообращение и расслабляет мышцы, выполняя функцию миорелаксанта.
Примерно у 80% больных с длительно протекающей патологией имеются хронические спазмы мышечного корсета позвоночника. Это компенсаторные спазмы, направленные на снижение нагрузки с поврежденного позвоночного столба.
По идее они должны улучшать состояние больного за счет стабилизации позвоночника. На практике же организм не разбирается в интенсивности спазмов, поэтому они наносят вреда больше, чем пользы.
Баня весьма эффективна при грыже позвоночника
Помимо борьбы со спазмами посещение парилки оказывают следующие лечебные эффекты:
- Улучшает общее кровоснабжение в организме (что полезно не только для лечения грыж).
- Усиливает обменные процессы в организме, тем самым улучшая иммунные и регенеративные возможности.
- Снимает отечность, усиливая дренаж лимфатической жидкости и улучшая капиллярное кровообращение.
Несмотря на полезность, процедура не лишена противопоказаний и ограничений. Нарушать их категорически нельзя, это чревато не только ухудшением течения грыжи, но и проблемами со здоровьем в целом. Ограничения и противопоказания могут быть проигнорированы лишь в том случае, если вам дал на это разрешение ваш лечащий врач.
Список противопоказаний и ограничений:
- наличие средних и тяжелых воспалительных процессов, которые при посещении сауны могут существенно усилиться;
- отсутствие подтверждения диагноза (только предполагаемая, но еще не обнаруженная грыжа);
- наличие компрессии (сдавления, ущемления) спинномозговых сосудов, включая позвоночные артерии, проходящие вдоль шейного отдела;
- обострение межпозвоночной грыжи;
- начальный период после операции по поводу ликвидации межпозвоночной грыжи (нужно подождать хотя бы пару недель);
- наличие на фоне грыжи или протрузии других заболеваний позвоночного столба или доброкачественных новообразований;
- наличие злокачественных новообразований в любом участке организма (включая лимфому и лейкоз);
- наличие недавно перенесенных травм позвоночного столба или иных участков опорно-двигательного аппарата (парилка только усилит отечность и воспаление в этом случае).
к меню ↑
Как и в случае с межпозвоночной грыжей, бани/сауны разрешены к посещению пациентам с межпозвоночной протрузией. Показания примерно те же, но в большинстве случаев протрузия протекает намного благоприятнее, и редко себя проявляет.
Это значит, что можно не дожидаться симптомов заболевания и посещать сауну или баню для профилактики таких проблем. Противопоказания и ограничения в этом случае такие же, как и в случае с межпозвонковой грыжей.
При этом в лечении протрузий парилки еще более эффективны. Отчасти потому, что протрузия является переходным состоянием (или пограничным) между уже не здоровым, но еще не пораженным грыжей позвоночником. Раз ситуация протекает легче, то и эффективность терапии будет выше.
Посещение бани с грыжей спины возможно только после консультации с врачом
Некоторые врачи и вовсе полагают, что не существует противопоказаний к посещению бани при протрузии. Спорное мнение, но его нужно учитывать. Это говорит о том, что пациентам с протрузией полезнее и безопаснее посещать парилки, чем пациентам с уже имеющейся грыжей (даже начальной стадии).
к меню ↑
Перечислим самые важные правила посещения парилок:
- Рекомендуемый температурный режим – не более 42 градусов. При больших температурах возможны отеки нервных корешков и обострение грыжи.
- Не засиживайтесь в бане: париться по несколько часов не стоит – это вредно не только больным грыжей, но и вообще всем людям.
- Допускается проведение массажа в парной. Для этого рекомендуется использовать березовый или дубовый веник. Предварительно еще сухой веник нужно опустить в холодную воду, подержав его в ней в течение 10-15 минут. Потом поместите его на несколько секунд в кипяток, после чего можно приступать к массажу.
- В бане вы можете ощутить необычайную легкость в позвоночнике – спазм мышц ослабнет, и движения будут свободными. Это ощущение часто носит временный характер, поэтому резко усиливать активность не стоит – так вы попросту спровоцируете обострение заболевания.
- После посещения бани нужно отдохнуть в течение пары часов, в идеале приняв горизонтальное положение. Лучшим вариантом будет сон. Не оставляйте спину открытой – ее нужно укутать теплым одеялом (иначе возможно развитие еще более сильного спазма мышц спины по сравнению с прежним).
В странах СНГ народ симпатизирует банным процедурам, поэтому пациенты редко ограничиваются одной процедурой в год. Если вы любитель парилок, и страдаете межпозвоночной грыжей или протрузией – знайте меру.
Не следует проводить такие процедуры чаще, чем раз в 1-2 недели. Более частые походы в баню могут быть вредными для всего организма в целом, особенно если у вас имеются даже незначительные сердечно-сосудистые патологии. Сам же банный сеанс в идеале должен ограничиваться 1-2 часами (естественно не сидения в парилке, а в целом).
Если у вас имеется осложненная грыжа или протрузия, то посещение парилки не должно превышать 15 минут. Это же касается и пациентов, проходящих реабилитацию после хирургического удаления патологического дефекта: им тоже показано не более 10-15 минут сидения в парилке за 1 сеанс.
источник
Грыжа межпозвоночного диска является проявлением остеохондроза позвоночника. Заболевание на ранних стадиях поддается консервативной терапии, но при отсутствии должного лечения наступает такой период, когда без хирургического вмешательства с патологией не справиться. После операции по удалению грыжи межпозвоночного диска, для того чтобы добиться восстановления функции позвоночника, пациент должен выполнять ряд врачебных назначений, которые заключаются в соблюдении диеты и занятии лечебной физкультурой. При нарушении режима могут развиться неприятные осложнения, последствия которых непредсказуемы.
Реабилитация после операции проходит три основных этапа:
- Первый этап – период, когда пациент находится в клинике. В это время следует соблюдать особую диету и ограничивать двигательную активность. Однако это не значит, что пациент должен лежать в постели. Доктор индивидуально определяет время, когда нужно начинать ходить по палате и выполнять несложные упражнения. Также в этот период назначаются обезболивающие препараты для купирования послеоперационного болевого синдрома.
- На следующем этапе, когда пациента выписывают, происходит адаптация к повседневной жизни, увеличение двигательной активности и восстановление всех функций позвоночника.
- Третий этап включает в себя комплекс упражнений и физиотерапевтических мероприятий, направленных на укрепление мышц и связок позвоночного столба для профилактики рецидива заболевания. Третий этап реабилитации начинается через 6-8 недель после вмешательства и длится всю жизнь.
Для того чтобы послеоперационный период прошел без проблем, пациенты должны соблюдать следующие рекомендации:
- Следующие 4-6 недель после удаления грыжи не сидеть, так как существует вероятность сдавления нервных структур. Положения тела стоя и лежа являются наиболее физиологичными для позвоночника.
- Не поднимать тяжелых предметов (максимальная масса груза не должна превышать 4 килограмма).
- Не делать резких движений с вовлечением позвоночного столба.
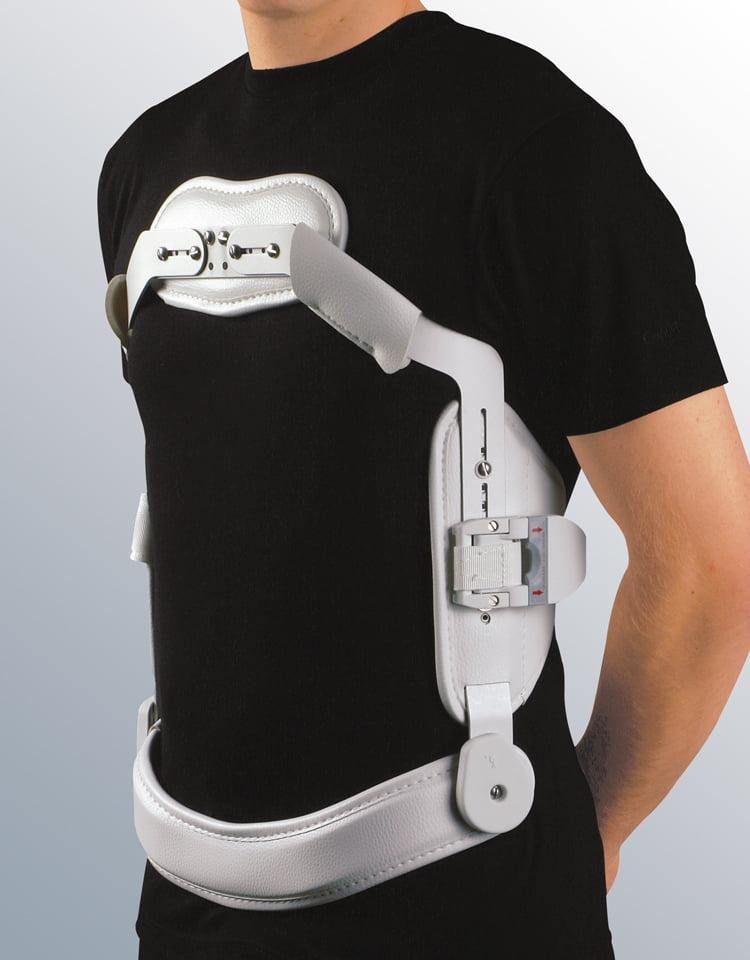
- Заниматься лечебной физкультурой, гулять на свежем воздухе. Выполнять упражнения рекомендуется, надев специальный корсет как на фото ниже.

Вероятность возникновения осложнений зависит от выполнения врачебных рекомендаций и от качества проведения хирургического вмешательства. После операции на ранних стадиях восстановительного периода могут возникнуть следующие осложнения:
- Гнойная инфекция. В результате нарушения правил асептики и антисептики в операционной, а также при неправильном уходе за послеоперационной раной в организм проникает гнойный возбудитель. У пациента может развиваться нагноение послеоперационной раны, что клинически проявляется покраснением, появлением гнойного отделяемого и повышением температуры. Также нередко возникает послеоперационная пневмония.
- Тромбоз вен ног. Если у пациента имеется заболевание сосудов нижних конечностей, то до вмешательства врач проводит профилактику этого осложнения, туго перебинтовывая ноги. Симптомы этого осложнения – появление отеков на ногах, покраснений, длительно незаживающих эрозий и язв после операции.
На поздних стадиях при нарушении режима чаще всего развивается рецидив межпозвоночной грыжи, что проявляется возникновением тех же симптомов, которые беспокоили пациента до оперативного вмешательства.
Кроме вышеописанных, существуют осложнения, которые связаны с повреждением нервов во время операции. Хирург может пересечь нервные сплетения, тем самым нарушив иннервацию конечностей и внутренних органов. Клинические проявления будут зависеть непосредственно от места повреждения нервов. Так, например, нервные повреждения после операции по удалению грыжи диска l4 l5 проявляются в нарушении иннервации нижних конечностей, а именно ягодицы и бедра.
Правильное питание в послеоперационном периоде очень важно. Во-первых, оно стимулирует восстановление нормальной работы организма, а во-вторых, способствует поступлению витаминов и микроэлементов, необходимых для полноценной работы органов и систем. Что можно кушать сразу, зависит от инвазивности вмешательства и метода анестезии.
Питание после операции должно быть легким. В первый день можно пить воду, компоты и чаи, а также с разрешения врача бульон и молочные продукты. С каждым днем в рацион вводится все больше новых блюд. Однако нельзя в послеоперационном периоде кушать жареное, копченое, острое, соленое, а также принимать алкоголь и газированные напитки.
После операции на грыжу можно есть свежие овощи, нежирные сорта мяса и рыбы, супы без приправ, яйца и многие другие продукты. Диетическое питание после хирургического лечения межпозвоночной грыжи основано не на исключении каких-либо блюд, а на включении в рацион следующих продуктов:
- Клюквенный и гранатовый сок, как богатый источник витаминов и антиоксидантов.
- Холодец, наваристые бульоны, хрящи. В животных хрящах содержится очень много коллагена, который способствует укреплению костей и связок.
Ранний восстановительный период завершается через 6-8 недель после операции. Начиная с этого времени, пациент может переходить к интенсивным упражнениям для профилактики повторного появления болезни. Существуют специальные видео-уроки, которые применяются в санаториях и реабилитационных центрах для пациентов, пережившим операцию на позвоночнике. Заниматься необходимо регулярно и старательно, ведь от качества выполнения упражнений зависит благоприятность течения позднего восстановительного периода.
На видео — восстановительная гимнастика:
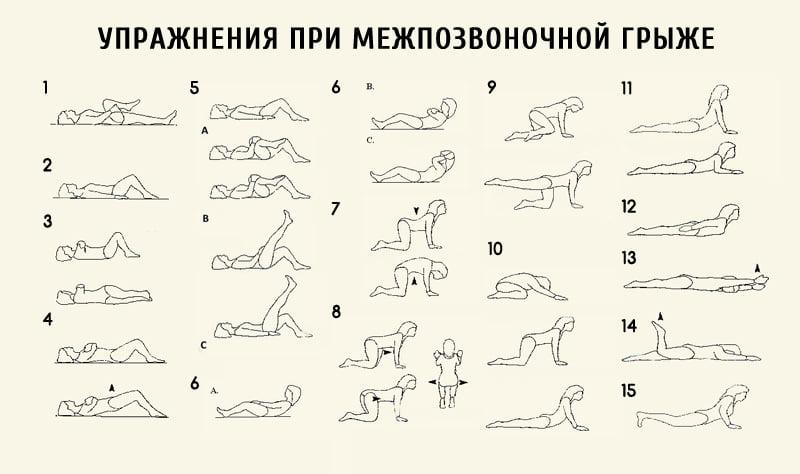
Специальные занятия рекомендуется выполнять 3-4 раза в неделю. Однако не стоит забывать и о ежедневной зарядке. Вот три основных упражнения, которые должен делать пациент, перенесший грыжу межпозвоночного диска, в течение всей жизни:
- Неглубокие приседания 15-20 раз за подход. Неглубокие приседания выполняются так, как будто бы человек хочет присесть на скамейку.
- Отжимания. В начале восстановительного периода отжиматься следует от стены, а когда пациент чувствует, что функция позвоночника восстанавливается, рекомендуется переходить к отжиманиям от пола.
- Велосипед. Начинать упражнение следует с 10-15 движений, постепенно увеличивая до 150 и более.
Главное, выполняя восстановительные упражнения, не заставлять себя сделать что-то через силу. Потому что перегрузка спины не приведет к хорошему эффекту, а наоборот, усугубит результат.
Благоприятным воздействием на позвоночник обладают сеансы иглоукалывания и другие физиотерапевтические упражнения. После хирургического лечения необходимо помнить, что самое важное – это выполнять врачебные назначения. Лечебная гимнастика и специальная диета после операции помогут пациенту быстро восстановиться и избежать осложнений грыжевого образования.
Материал добавлен пользователем veronik49
В реабилитации больных, перенесших операцию по удалению межпозвоночной грыжи, главенствующее место занимает ГИМНАСТИКА. С первого дня после операции необходимо начинать гимнастику, укрепляющую мышцы живота и спины. Более того, после операции, еще в постели больные должны начинать гимнастику.
Постельная гимнастика после удаления межпозвоночной грыжи
#9679; В первые дни после операции пациент делает следующую гимнастику. Начинает с кругообразных движений стопами, затем движет стопами вверх-вниз, согнутую в колене ногу (правую, затем левую) прижимает к животу; сгибает и разгибает ноги в коленях. Чуть позже, чтобы укрепить мышцы живота и спины будет достаточно выполнять следующие три основные упражнения.
#9679; Отжимание от пола. Если вам будет трудно сразу отжиматься от пола, можно отжиматься от невысокой скамеечки или стоя на коленях или даже от стола. Это кому как комфортно и удобно. Но важно одно условие: опускаемся к полу вниз – вдох, поднимаемся вверх – выдох. Выполняйте это упражнение 10-15 раз, но сначала не более 3-5 раз, постепенно прибавляя нагрузку. С помощью этого упражнения не только укрепляются мышцы спины, но и тонизируется весь организм в целом.
#9679; Второе упражнение включает в себя неглубокие приседания. Поставьте ноги на ширину плеч, медленно опускайтесь вниз, как будто желаете сесть на маленькую скамеечку. Вдох при опускании вниз, выдох – при подъеме. Число приседаний 10-15, также начиная с 3-5.
#9679; Третье упражнение – самое банальное – «велосипед». Делайте его лежа на спине. Обратите внимание: чем ближе находятся ноги к полу, тем больше создается нагрузка на мышцы живота и спины. Начинайте с 10-15 раз, постепенно переходя до максимального предела – 150-180 раз каждой ногой.
#9679; Для пациента, перенесшего операцию по удалению межпозвоночной грыжи, утренняя гимнастика должна стать привычкой. Это все равно, что каждое утро чистить зубы. Предложенная гимнастика простая и удобная, вам не нужны суперсложные комплексы упражнений. Поднимаясь утром с постели, после маленькой разминки, отжимайтесь от пола, покрутите «велосипед», сделайте приседания и теперь можете идти на работу или по другим делам. Достаточно 10-15 минут, чтобы ваша спина могла перенести нагрузку грядущего дня.
#9679; Можно ли больному, перенесшему операцию по удалению межпозвоночной грыжи, заниматься плаванием. Ответ такой: пятьдесят на пятьдесят. Плавание на спине такому пациенту очень полезно, но очень опасно переохлаждение организма. Позвоночнику будет польза от быстрого пятисекундного обливания холодной водой, но не длительное пребывание в холодной воде.
#9679; Может ли такой пациент посещать баню? Может и даже ему от этого будет большая польза. Однако после бани запрещаются какие-либо нагрузки: распаренные и расслабленные мышцы не выдержат этого. Сразу после того, как пропарится, больной должен одеть корсет (специальный пояс). После операции корсет нужно носить до трех месяцев: первые дни постоянно, даже дома; потом при посещении поликлиники, а дома снимать, а в самом конце срока – корсет одевать на три часа.
Консервативная терапия после удаления межпозвоночной грыжи
#9679; После выписки из стационара, неврологи рекомендуют пройти курс хондопротекторов, состоящий из 20-30 внутримышечных инъекций. Хорошо зарекомендовали себя хондролон и афлутол. Эти препараты оказывают обезболивающее действие и способствуют восстановлению хрящевой ткани.
Диета больного с удаленной межпозвоночной грыжей
#9679; Весь период реабилитации пациент должен ежедневно принимать брусничный и клюквенный морс. Очень полезны студни и холодец, все виды молочных продуктов, которые богаты кальцием; сыры твердых сортов (к примеру, пармезан, содержащий наибольшее количество кальция), капуста, репа, морковь, фасоль, зелень (петрушка, лук, сельдерей, любисток).
#9679; Из суточного рациона следует исключить жареное, жирные сорта мяса, свинину. Между прочим, эти продукты не полезны даже всякому здоровому человеку, а уж очень вредны для больных с различными патологиями, в том числе после удаления позвоночной грыжы.
Могут ли быть рецидивы у больных после удаления позвоночной грыжи?
#9679; Рецидивы (возврат клинических проявлений болезни) бывают, но крайне редко. Нужно стремиться, чтобы их вовсе не было. Для этого нужно постоянное движение и проведение утренней гимнастики, описанной выше. Двигаться в течение дня нужно плавно, без резких движений и рывков, осторожно переносить и поднимать какие-либо тяжести (например, сумки, переполненные продуктами); нельзя бежать за транспортом или соскакивать резко с высоких подножек микроавтобусов.
Рецепты народной медицины для больных с удаленной позвоночной грыжей
#9679; Для этих пациентов крайне важна стабильная работа кишечника, не допуская запоров. Вот эффективный рецепт, который нормализует функцию кишечника и улучшает сон. Непосредственно перед сном выпейте йогурт собственного приготовления: помойте и измельчите один плод киви, разомните его в кружке, добавьте две чайные ложки меда, одну чайную ложку корицы, затем до краев влейте кефир; тщательно все перемешайте – вкуснейшее лекарство готово.
#9679; Для больных с удаленной позвоночной грыжей и для лиц, страдающих остеохондрозом, полезен следующий рецепт. Смешайте по 100 грамм трав зверобоя, ромашки, бессмертника и березовых почек. Измельчите полученную смесь в кофемолке. Одну столовую ложку сбора заливаем двумя стаканами кипятка (400 мл) и настаиваем 20 минут. Профильтруем через марлю и делим настой на две равные части. Одну часть разогреваем на паровой бане, добавляем столовую ложку меда и пьем за полчаса до еды. Вторую часть настоя пьем перед сном, точно также добавляя столовую ложку меда.
#9679; Другой не менее эффективный рецепт для этой категории больных. Смешайте столовую ложку сока белокочанной капусты с чайной ложкой сока сельдерея. Смесь соков пить по чайной ложке дважды в день. Этим средством можно также натирать больные места.
Как предупредить образование межпозвоночной грыжи
#9679; Стрессовая ситуация или резкое неловкое движение способствуют возникновению межпозвоночной грыжи. В медицинской литературе описан случай, когда женщина попала на операционный стол после того, как на нее в темном подъезде прыгнула кошка. Бедная женщина сильно перепугалась, так как не ожидала этого никак и тем самым пережила сильный стресс. Кстати, прострел могут спровоцировать все что угодно, даже банальный кашель или громкое чихание.
#9679; Поэтому все нужно делать осторожно, даже кашлять и чихать. Согласно медицинской статистике большинство случаев межпозвоночной грыжи передается по наследству: от мамы к сыну, к дочке, потом к внукам, и пошло-поехало. Однако не зацикливайтесь на этом: даже если есть предрасположенность, берегите свою спину, не перетруждайте ее, дайте своевременный отдых. Но это не значит, что нужно воспринимать спину словно хрустальную вазу, отнеситесь к ней разумно, и она ответит вам благодарностью.
#9679; Среди этой категории пациентов есть любители часто использовать мази с согревающим эффектом для снятия болей. Ни в коем случае этого делать нельзя! Ведь о время обострения все отекает, поэтому будет хуже, если отек еще и согревать.
#9679; Чем же тогда снимать боль? Быстро вам поможет снять боль троксевазин-гель в холодном виде. Доставайте гель из холодильника, натрите больное место – и сразу в постель.
#9679; Есть другой способ без применения лекарств, который помогает в 99 случаев из 100. После того, как почувствовали дискомфорт в области позвоночника, лягте на спину на полу, согните ноги по углом 90 градусов, переместите их на табуретку и на протяжении десяти минут делайте глубокие вдохи-выдохи. Проверено – помогает!
источник
В реабилитации больных, перенесших операцию по удалению межпозвоночной грыжи, главенствующее место занимает ГИМНАСТИКА. С первого дня после операции необходимо начинать гимнастику, укрепляющую мышцы живота и спины. Более того, после операции, еще в постели больные должны начинать гимнастику.
Постельная гимнастика после удаления межпозвоночной грыжи
● В первые дни после операции пациент делает следующую гимнастику. Начинает с кругообразных движений стопами, затем движет стопами вверх-вниз, согнутую в колене ногу (правую, затем левую) прижимает к животу; сгибает и разгибает ноги в коленях. Чуть позже, чтобы укрепить мышцы живота и спины будет достаточно выполнять следующие три основные упражнения.
● Отжимание от пола. Если вам будет трудно сразу отжиматься от пола, можно отжиматься от невысокой скамеечки или стоя на коленях или даже от стола. Это кому как комфортно и удобно. Но важно одно условие: опускаемся к полу вниз – вдох, поднимаемся вверх – выдох. Выполняйте это упражнение 10-15 раз, но сначала не более 3-5 раз, постепенно прибавляя нагрузку. С помощью этого упражнения не только укрепляются мышцы спины, но и тонизируется весь организм в целом.
● Второе упражнение включает в себя неглубокие приседания. Поставьте ноги на ширину плеч, медленно опускайтесь вниз, как будто желаете сесть на маленькую скамеечку. Вдох при опускании вниз, выдох – при подъеме. Число приседаний 10-15, также начиная с 3-5.
● Третье упражнение – самое банальное – «велосипед». Делайте его лежа на спине. Обратите внимание: чем ближе находятся ноги к полу, тем больше создается нагрузка на мышцы живота и спины. Начинайте с 10-15 раз, постепенно переходя до максимального предела – 150-180 раз каждой ногой.
● Для пациента, перенесшего операцию по удалению межпозвоночной грыжи, утренняя гимнастика должна стать привычкой. Это все равно, что каждое утро чистить зубы. Предложенная гимнастика простая и удобная, вам не нужны суперсложные комплексы упражнений. Поднимаясь утром с постели, после маленькой разминки, отжимайтесь от пола, покрутите «велосипед», сделайте приседания и теперь можете идти на работу или по другим делам. Достаточно 10-15 минут, чтобы ваша спина могла перенести нагрузку грядущего дня.
● Можно ли больному, перенесшему операцию по удалению межпозвоночной грыжи, заниматься плаванием. Ответ такой: пятьдесят на пятьдесят. Плавание на спине такому пациенту очень полезно, но очень опасно переохлаждение организма. Позвоночнику будет польза от быстрого пятисекундного обливания холодной водой, но не длительное пребывание в холодной воде.
● Может ли такой пациент посещать баню? Может и даже ему от этого будет большая польза. Однако после бани запрещаются какие-либо нагрузки: распаренные и расслабленные мышцы не выдержат этого. Сразу после того, как пропарится, больной должен одеть корсет (специальный пояс). После операции корсет нужно носить до трех месяцев: первые дни постоянно, даже дома; потом при посещении поликлиники, а дома снимать, а в самом конце срока – корсет одевать на три часа.
Консервативная терапия после удаления межпозвоночной грыжи
● После выписки из стационара, неврологи рекомендуют пройти курс хондопротекторов, состоящий из 20-30 внутримышечных инъекций. Хорошо зарекомендовали себя хондролон и афлутол. Эти препараты оказывают обезболивающее действие и способствуют восстановлению хрящевой ткани.
Диета больного с удаленной межпозвоночной грыжей
● Весь период реабилитации пациент должен ежедневно принимать брусничный и клюквенный морс. Очень полезны студни и холодец, все виды молочных продуктов, которые богаты кальцием; сыры твердых сортов (к примеру, пармезан, содержащий наибольшее количество кальция), капуста, репа, морковь, фасоль, зелень (петрушка, лук, сельдерей, любисток).
● Из суточного рациона следует исключить жареное, жирные сорта мяса, свинину. Между прочим, эти продукты не полезны даже всякому здоровому человеку, а уж очень вредны для больных с различными патологиями, в том числе после удаления позвоночной грыжы.
Могут ли быть рецидивы у больных после удаления позвоночной грыжи?
● Рецидивы (возврат клинических проявлений болезни) бывают, но крайне редко. Нужно стремиться, чтобы их вовсе не было. Для этого нужно постоянное движение и проведение утренней гимнастики, описанной выше. Двигаться в течение дня нужно плавно, без резких движений и рывков, осторожно переносить и поднимать какие-либо тяжести (например, сумки, переполненные продуктами); нельзя бежать за транспортом или соскакивать резко с высоких подножек микроавтобусов.
Рецепты народной медицины для больных с удаленной позвоночной грыжей
● Для этих пациентов крайне важна стабильная работа кишечника, не допуская запоров. Вот эффективный рецепт, который нормализует функцию кишечника и улучшает сон. Непосредственно перед сном выпейте йогурт собственного приготовления: помойте и измельчите один плод киви, разомните его в кружке, добавьте две чайные ложки меда, одну чайную ложку корицы, затем до краев влейте кефир; тщательно все перемешайте – вкуснейшее лекарство готово.
● Для больных с удаленной позвоночной грыжей и для лиц, страдающих остеохондрозом, полезен следующий рецепт. Смешайте по 100 грамм трав зверобоя, ромашки, бессмертника и березовых почек. Измельчите полученную смесь в кофемолке. Одну столовую ложку сбора заливаем двумя стаканами кипятка (400 мл) и настаиваем 20 минут. Профильтруем через марлю и делим настой на две равные части. Одну часть разогреваем на паровой бане, добавляем столовую ложку меда и пьем за полчаса до еды. Вторую часть настоя пьем перед сном, точно также добавляя столовую ложку меда.
● Другой не менее эффективный рецепт для этой категории больных. Смешайте столовую ложку сока белокочанной капусты с чайной ложкой сока сельдерея. Смесь соков пить по чайной ложке дважды в день. Этим средством можно также натирать больные места.
Как предупредить образование межпозвоночной грыжи
● Стрессовая ситуация или резкое неловкое движение способствуют возникновению межпозвоночной грыжи. В медицинской литературе описан случай, когда женщина попала на операционный стол после того, как на нее в темном подъезде прыгнула кошка. Бедная женщина сильно перепугалась, так как не ожидала этого никак и тем самым пережила сильный стресс. Кстати, прострел могут спровоцировать все что угодно, даже банальный кашель или громкое чихание.
● Поэтому все нужно делать осторожно, даже кашлять и чихать. Согласно медицинской статистике большинство случаев межпозвоночной грыжи передается по наследству: от мамы к сыну, к дочке, потом к внукам, и пошло-поехало. Однако не зацикливайтесь на этом: даже если есть предрасположенность, берегите свою спину, не перетруждайте ее, дайте своевременный отдых. Но это не значит, что нужно воспринимать спину словно хрустальную вазу, отнеситесь к ней разумно, и она ответит вам благодарностью.
● Среди этой категории пациентов есть любители часто использовать мази с согревающим эффектом для снятия болей. Ни в коем случае этого делать нельзя! Ведь о время обострения все отекает, поэтому будет хуже, если отек еще и согревать.
● Чем же тогда снимать боль? Быстро вам поможет снять боль троксевазин-гель в холодном виде. Доставайте гель из холодильника, натрите больное место – и сразу в постель.
● Есть другой способ без применения лекарств, который помогает в 99 случаев из 100. После того, как почувствовали дискомфорт в области позвоночника, лягте на спину на полу, согните ноги по углом 90 градусов, переместите их на табуретку и на протяжении десяти минут делайте глубокие вдохи-выдохи. Проверено – помогает!
источник
Сегодня заболеваемость межпозвоночными грыжами среди населения и количество проведенных операций по случаю прогрессивного течения патологического процесса достигли невероятных масштабов. Статистика показывает, что примерно 25% людей в возрасте 25-30 лет начинают ощущать первые клинические признаки коварного недуга. А к 50 годам межпозвонковые грыжи доставляют существенные неприятности 80% мужчин и 60% пациенткам женского пола. Нередко болезнь носит неконтролируемо агрессивный характер, что неизбежно требует хирургического лечения.
К счастью, несмотря на неизлечимость дегенеративно-дистрофического патогенеза данного вида, современные способы операции в основном отлично справляются со своей терапевтической задачей: напрочь ликвидируют патологический фактор (грыжевый компонент), который провоцирует компрессию спинномозговых структур. Таким образом, после операции достигается полная декомпрессия, а вместе с тем исчезают мучительные болевые ощущения, устраняются функциональные расстройства со стороны опорно-двигательного аппарата и внутренних органов.
Однако не стоит думать, что оперативное вмешательство при грыжах поясничного отдела и другой расположенности – это единственный и окончательный этап лечения. Нет, чтобы проделанные манипуляции действительно привели к заветному выздоровлению, предельно важно пройти от начала и до конца качественное послеоперационное восстановление. После операции по удалению грыжи межпозвонкового диска реабилитационный период должен быть грамотно спланирован профессионалом.От пациента потребуется весь установленный врачом срок реабилитации, а на это уйдет в среднем 3 месяца, очень ответственно соблюдать рекомендованную им послеоперационную программу лечения. В зависимости от того, как проходит восстановительный процесс, сколько длится заживление раны и пр., сроки, в принципе, могут быть сокращены или продлены. Продолжительность восстановления у каждого будет своя, как и сема лечебных мероприятий. Стоит отметить, что наилучших результатов достигают люди, которые восстанавливались положенное количество времени под наблюдением опытных реабилитологов.
После операции по удалению грыжи поясничного отдела, как и выпавшего хряща шейного или грудного диска, восстановительный период необходим для:
- быстрого устранения болевого синдрома;
- предупреждения возможных осложнений (инфекций, тромбоза, рубцов и пр.);
- приведения общих показателей здоровья в норму;
- восстановления мышечной силы ног, рук, спины, живота;
- поэтапного возобновления работоспособности позвоночника;
- овладения навыками правильного распределения нагрузки;
- исправления дефектов походки, осанки;
- возвращения к нормальной жизни с минимумом ограничений;
- минимизации рисков развития повторного грыжеобразования.
Условно весь период реабилитации подразделяется на 3 этапа, где 1-й – это наиболее тяжелый этап, в момент которого будут беспокоить боли в районе шва, у некоторых людей еще могут присутствовать вместе с этим и остаточные неврологические симптомы, что является нормой после такого вмешательства при данном диагнозе. В течение недели болезненные признаки в области операционного разреза пройдут, рана уже хорошо заживет, и тогда восстановление будет переноситься гораздо легче.
Длится ранний этап около 2 недель, лечебные меры в эту фазу нацелены на устранение отечности и боли, поддержание органов дыхания в норме, нормальную регенерацию травмированных мягких тканей, предупреждение инфекционного патогенеза, недопущение мышечной атрофии, а также тромбообразования в нижних конечностях. Физическая активность пока еще положена облегченного вида, вставать и ходить вам показано уже спустя 24 часа, сидеть запрещено. Кроме того, рекомендуется специальная дыхательная гимнастика и несложные упражнения в постели, ношение корсета.
На 2-м и 3-м этапах лечебный процесс по большей мере базируется на ЛФК, она уже более активная и разнообразная, при этом параллельно с ней показаны сеансы физиотерапии. Ближе к финальной стадии назначаются процедуры массажа и мануальной терапии, лечебная гимнастика в воде, занятия плаванием.
Главное для вас сейчас, настроиться на продолжительную, усердную и плодотворную работу, не лениться и не падать духом, не отступать от поставленной цели. Вы обязательно поправитесь, станете жить полноценной жизнью, освободитесь от боли и ограниченной подвижности, которые годами сковывали вас цепями, в буквальном смысле слова, по рукам и ногам. Повторим, что благополучный исход возможен исключительно при идеальном исполнении реабилитационных требований.
В ЛФК главным принципом является согласованность в рекомендуемых упражнениях и самочувствии пациента, дозированность, постепенность и регулярность. При удовлетворительном состоянии спектр занятий следует очень аккуратно расширять, при этом внимательно прислушиваться к собственным ощущениям, не допуская появления болезненного дискомфорта или обострения остаточных болей и чувствительных нарушений в конечностях.
Если при выполнении какого-либо упражнения вы почувствовали боль в зоне поясничного отдела или в другом месте, где вам провели удаление грыжи, а также в руках или ногах, имеет смысл снизить амплитуду движений. Но лучше сразу прекратить использовать данный прием гимнастики, показаться врачу и подробно ему описать ситуацию. Квалифицированный доктор произведет осмотр и грамотно откорректирует схему физических нагрузок.
Как оперативное вмешательство при грыжах межпозвонковых дисков у каждого отдельного пациента имеет свою специфику и уровень сложности, более того, оно может применяться на абсолютно различных участках позвоночного столба, так и не может быть универсальным для всех комплекс ЛФК. Дополнительно отметим, что обязательно в учет берется возраст, весовые критерии и статус здоровья пациента. Таким образом, вам должен только специалист составлять упражнения, видео и любые другие источники использовать крайне рискованно.
Запомните, что при неправильном подходе, самоназначении лечебной гимнастики, как и ее отсутствии или нерегулярности, вы рискуете ухудшить реабилитационный прогноз. Даже такой момент, как, можно ли приседать на корточки и когда, и то решается доктором. К слову, обычно не рекомендуется принимать положение глубокого приседа до полугода, хотя и этот временной параметр, как несложно понять, тоже подчинен принципу индивидуальности. Мы осветим еще несколько важных аспектов, касающихся непосредственно физической реабилитации:
- тренировки – это не занятия спортом, а специальная лечебная (!) разминка, где целью является оптимизированное и корректное восстановление утраченных функций опорно-двигательного аппарата;
- нельзя делать в начале восстановления классические отжимания, сначала ограничиваются отжиманиями от стены;
- в ходе реабилитации избегайте интенсивных и резких движений, не допускайте махов ногами, прыжков, глубоких наклонов, резких поворотов корпуса по оси, висов на турнике, любых силовых и ударно-толчковых нагрузок;
- не поднимайте тяжести, максимально допустимая масса груза для вас – 4 кг, старайтесь и по окончании восстановления не поднимать тяжелые предметы;
- на момент тренировок всегда надевайте специальный ортопедический корсет или воротник;
- не принимайте положение «сидя» ровно столько недель, сколько вам сказал лечащий врач;
- обязательно ежедневно включайте в свой режим спокойные пешие прогулки, лучше на свежем воздухе, но не переусердствуйте с продолжительностью и чередуйте ходьбу с получасовыми перерывами на отдых.
Ранний комплекс, который преимущественно назначается реабилитологами в самые первые дни после операции (выполняется в кровати), базируется на таких приемах, как:
- кругообразные вращения в голеностопе, запястье;
- движения стопами вверх/вниз;
- сгибание/разгибание ног в коленном, локтевом суставе;
- поочередное подтягивание коленей к животу;
- напряжение/расслабление отдельных групп мышц;
- дыхательная гимнастика.
Но это только начало, дальше будут задействоваться куда более сложные упражнения, которые уже предусматривают выполнение разнообразных активных задач на растяжку и укрепление мышц спины, шеи, брюшной стенки, нижних и верхних конечностей в нескольких положениях: лежа на животе, лежа на боку, стоя на четвереньках. Кроме того, в позднем периоде активно практикуют занятия на специальных тренажерах, аквагимнастику и плавание в бассейне.
Обязательным условием для каждого, кто перенес операцию, является ношение корсета. Для начала сориентируем, сколько носить вам нужно будет ортопедическое приспособление. Согласно послеоперационным нормам, применять его необходимо на протяжении минимум 2 месяцев по 3-6 часов в сутки.
Надевают корсет на время занятий физкультурой, домашними делами, прогулок. Поездки в транспорте и машине сейчас противопоказаны, но если такая необходимость остро возникнет, непременно в момент поездки вы должны быть в корсете. Снимают поддерживающее изделие каждый раз перед ночным сном и дневным отдыхом, для этого сначала нужно лечь, а потом снять корсет.
Ортопедическое устройство должно быть полужесткого типа. Оно выполняет фиксирующую и поддерживающую роль, обеспечивая надежную опору и снятие нагрузки с позвоночника. С ним прооперированная зона быстрее восстановиться, так как будет максимально защищена от перегрузки и недопустимых резких двигательных маневров. Кроме того, корсет хорошо помогает сократить болезненные явления.
Самостоятельно решать, когда можно садиться, запрещено, данное ограничение вправе снимать сугубо компетентный специалист. В зависимости от тяжести операции, как правило, полный запрет на принятие положения «сидя» продолжается ориентировочно 4-6 недель. После отмены ограничения, вас научат, как садиться правильно, но поначалу можно будет только присаживаться, не давая нагрузку на копчик. Перед тем как начинать это делать, позаботьтесь, чтобы поверхности для сидения не были занижены. Как правильно занимать позу, какой прогиб позвоночника сохранять, как вставать и так далее, все это вы узнаете в положенное время. Сначала допустимо только присаживаться на край стула, при этом колени должны находиться ниже тазобедренных суставов. Сидеть и вставать необходимо, опираясь руками на колени или подлокотники стула.
В ходе реабилитации, особенно в ранней стадии, могут какое-то время сохраняться остаточные явления, которые были в дооперационном периоде. И самое распространенное из них – боль в ноге. В том, что болит нога или все еще сохранилось онемение, ничего удивительного нет, объясним почему. Долгое время нервные структуры контактировали с грыжей, которая давила на них и раздражала. Пораженные нервы после произведенной декомпрессии не могут тут же восстановиться, как только удалили патологический раздражитель. Именно поэтому все еще болит голень или, к примеру, тянет бедро, тревожат онемения и слабость в ноге.
На возобновление чувствительности проблемного корешка и нормальной нервной проводимости, возможно, уйдет не одна неделя. Но в любом случае в ближайшие сроки прогресс должен быть. Если улучшения не наступают, боли и парестезии имеют тенденцию к усилению, либо на фоне полного благополучия нога вдруг стала болеть и неметь, – это тревожные знаки, часто указывающие на развитие осложнений или рецидива заболевания. Не стесняйтесь задавать вопросы своему доктору, спрашивайте, почему болит нога и нормально ли это в вашем случае, в конце концов, это в ваших интересах. Чем раньше будет диагностирован негативный фактор, тем больше шансов на положительный прогноз.
Да, такой исход, к сожалению, не исключается. Вероятность такого осложнения, как рецидив, нельзя сказать, что ничтожно мала, она составляет от 5% до 10%. И гарантий, что в будущем не случиться повторное обострение, как на том же диске, так и любом другом, вам не даст ни один хирург, даже при идеально выполненной операции. Чаще возникают повторные приступы в нижней части спины, после поясничного отдела, но с меньшим количеством случаев, поражаются шейные диски. Самые распространенные причины – ошибки хирурга, плохо организованная реабилитация, пренебрежение пациентом пожизненных правил.
Заподозрить подобное осложнение нетрудно, тем более людям, которым не понаслышке знакома клиническая картина грыж. Помимо болевого синдрома, потери чувствительности и снижения двигательных функций конечностей, человека также могут тревожить расстройства со стороны органов малого таза. Некоторые жалуются, что подтекает моча, как следствие нарушенной иннервации мочевого пузыря, которая контролируется спинномозговыми нервами. Акцентируем, что данные симптомы могут указывать как на рецидив, так и на повреждение спинного мозга, нервной и сосудистой ткани хирургическими инструментами, а также на серьезные атрофические процессы и т. д.Не пытайтесь решать проблему с осложнением, обращаясь к остеопатам и прочим нетрадиционным целителям, можно усугубить состояние до необратимости. Хотя остеопатия и имеет некоторое признание в лечении нейрогенных синдромов, исходящих из позвоночника, но у нас, откровенно говоря, данная сфера медицины не освоена вообще. А вот дилетантов и шарлатанов в России, предлагающих некачественные остеопатические сеансы, огромное количество. Но речь сейчас не о том, важно понимать, что последствия после хирургии – это всегда серьезно и опасно, так как они могут быстро превратить человека в инвалида. А потому их диагностику и лечение должны проводить нейрохирурги и неврологи!
Чтобы максимально оградить себя от повторения приступа и прочих последствий, проходить процедуру нужно у хорошего нейрохирурга с многолетним стажем успешной работы в данном направлении и, безусловно, беспрекословно выполнять все требования к реабилитации и дальнейшему образу жизни.
По факту все мероприятия после удаления преследуют достижение главных задач:
- возвратить пациенту трудоспособность;
- не допустить развития негативных реакций после хирургической инвазии;
- воспрепятствовать формированию новых межпозвонковых грыж.
Как мы ранее сказали, реабилитационная программа состоит из 3 этапов. Какие лечебно-восстановительные меры подразумеваются под ними, сейчас рассмотрим.
| Этапы | Сроки (примерные) | Лечебный подход |
| Первый
(раннее восст. лечение) |
0-15 суток |
|
| Второй
(реадаптация пациента) |
с 3-й нед. до 2 мес. после операции |
|
| Третий
(возвращение в обычные условия жизни) |
с 9-й недели до полного восстановления |
|
Нельзя не озвучить очень важный момент, касающийся женщин детородного возраста. Во избежание рецидива не планируйте беременность в течение первого года. Пока позвоночник и костно-мышечный каркас основательно не окрепнут, повремените с зачатием ребенка. Также предупредим всех пациентов, независимо от пола и возраста. Строго соблюдайте инструкцию по ограничениям и сохраняйте тот физический режим, после окончания 2-3 месяцев к которому вы пришли, минимум год. Такие рекомендации дают врачи, объясняя тем, что после поясничного вмешательства послеоперационный период в течение первых 12 месяцев имеет наивысшую степень риска развития повторного грыжевого выпячивания.
Многие интересуются, дают ли инвалидность после эктомии межпозвоночной грыжи? В большинстве случаев нет, но если по окончании полного лечебно-восстановительного курса состояние больного крайне неудовлетворительное, тогда на основании результатов всесторонней диагностики комиссией МСЭ решается вопрос о возможности присвоения группы. Статус нетрудоспособности в основном дается временно, обычно сроком на полгода. О том, как получить инвалидность и сможете ли вы вообще рассчитывать на нее, вас проконсультирует наблюдающий доктор.
Людям с положительной динамикой и без осложнений больничный лист обычно закрывают сразу по окончании срока реабилитации. То есть, длительность больничного составит примерно 2 или 3 месяца, после чего можно будет выйти на работу.
Полезно знать! Болевой синдром в отдаленные периоды может указывать на спайки после удаления межпозвоночной грыжи в зоне поясничного отдела или другого отдела, где проводились хирургические манипуляции. Патологические образования, выявленные несвоевременно, чреваты сильным огрубением и хронизацией процесса, без хирургии тогда вряд ли получится обойтись. Поэтому их проще не допустить, чем потом ложиться из-за образовавшихся массивных и плотных тяжей в позвоночнике на операционный стол снова. Лучшее средство профилактики – регулярная лечебная физкультура. Заметим, что клинически значимые послеоперационные спаечные эпидуриты, которые в буквальном смысле «замуровывают» нервные корешки, встречаются в 3%-3,5% случаев.
Через 7-10 суток после удаления грыжи поясничного отдела шов снимают. К этому времени разрез (размер 2-5 см) уже хорошо заживает, локальные отеки и воспаления проходят, поэтому хирург удаляет шовный материал. При хорошем самочувствии пациента сразу после снятия швов из стационара выписывают, объясняя, как вести себя дальше и что делать. Сразу ответим на два часто задаваемых вопроса: можно ли париться в бане и когда разрешается мочить рану (принимать душ)? Посещать баню/сауну нельзя минимум 6 месяцев, а вот принимать теплый душ можно уже через 3 суток после снятия швов.
Итак, госпитализация в стационаре окончена, теперь больной обязан продолжить свое восстановление в поликлинических условиях или реабилитационном центре. Но поскольку некоторые пациенты не считают нужным все реабилитационные мероприятия проходить под наблюдением высококвалифицированных реабилитологов и инструкторов по ЛФК, что очень плохо, у многих из них на той или иной фазе случаются разного характера эксцессы, о которых в безотлагательном порядке следует сообщить специалисту. Не дожидаясь планового осмотра, который мог быть назначен через 6 и 12 недель, бросайте все и направляйтесь к нейрохирургу, если у вас:
- горит спина, печет, жжет;
- нарушилось мочеиспускание;
- нижняя конечность немеет, теряет силу;
- появилась боль в животе;
- стала болеть нога, рука;
- повысилась температура;
- внезапно появилась боль в спине и усиливается;
- спазмировались мышцы спины;
- опухла или сочиться послеоперационная рана.
В целом, современные микрохирургические тактики позволяют с максимальной безопасностью и минимальными интра- и постоперационными рисками перенести хирургическое лечение. Однако, как после любого оперативного вмешательства, вероятность развития негативных реакций существует. В клинической практике редко, но встречаются такие последствия, как:
- поверхностное и глубокое инфицирование раны;
- гнойное воспаление клетчатки спинного мозга (эпидурит);
- вторичный стеноз позвоночного канала;
- остеомиелит, спондилит;
- прогрессирование остеохондроза;
- рубцово-спаечные дефекты в пределах операционного доступа;
- нарушение функций тазовых органов;
- мышечная слабость ног, рук;
- повторная межпозвоночная грыжа.
И если часть из перечисленных проблем удается ликвидировать путем интенсивной консервативной терапии, то рецидив – это показание к еще одной операции, возможно, нужно будет полностью удалять диск и устанавливать стабилизирующие системы.
Как показывает статистика отзывов, после оперирования поясничного отдела по поводу позвонковой грыжи в основном беспокоят боли в одной из конечностей и в районе разреза. Нередкая жалоба больных – сниженная чувствительность нижней части ног, преимущественно стоп. Если болевой синдром не вызван осложнениями, а трактуется как остаточные явления или как естественный физиологический ответ на операцию, он постепенно стихает и исчезает где-то за 2 недели. Для устранения боли врачи назначают в индивидуальном порядке медикаменты с выраженным противоболевым эффектом (селективные препараты НПВС, иногда кортикостероиды).
На основании отзывов, также можно сделать вывод, что в рамках стран СНГ с последствиями того или иного характера имеет дело чуть ли не каждый второй прооперированный человек. Объяснить подобную статистику просто: это – следствие неудачно проведенных вмешательств и неправильной реабилитации в силу недостаточно высокой компетенции медперсонала и низкой технологической оснащенности отечественных больниц. Поэтому настоятельно рекомендуется оперироваться и восстанавливаться только в медзаведениях, соответствующих мировым стандартам современной нейрохирургии и реабилитологии по всем критериям.
Если вы еще только собираетесь пройти оперативное вмешательство или ищете достойное реабилитационное медучреждение, советуем обратить внимание на Чехию. Чешские клиники нейрохирургии позвоночника – мировые лидеры по спинальной хирургии и реабилитационной терапии людей после вмешательств любой сложности. Пациенты, прошедшие операцию и восстановление в Чехии, в многочисленных отзывах выражают свое полное удовлетворение по поводу пройденного лечения, что является самым лучшим фактом подтверждения высокого профессионализма чешских специалистов. И главное, цены здесь на первоклассную медицинскую помощь примерно на 50% ниже от Германии или Израиля.
источник