Топографическая анатомия паховой области. Хирургическая анатомия и оперативное лечение паховых грыж
Паховая область
В пределах паховой области расположен паховый треугольник, ограничен: снизу – паховой связкой, медиально – наружным краем прямой мыщцы живота, сверху – перпендикуляром, опущенным из точки на границе между наружной и средней трети паховой связки на прямую мышцу живота.
В пределах пахового треугольника расположен паховый канал.
Паховый канал
Паховым каналом называется щель между широкими мышцами живота, через которую у мужчин проходит семенной канатик, у женщин – круглая маточная связка. Канал этот располагается тотчас над внутренней половиной паховой связки и имеет косое направление: сверху вниз, снаружи внутрь и сзади наперед. Длина его у мужчин 4-5 см; у женщин он несколько длиннее, но по сравнению с мужским более узок.
Стенки пахового канала и паховой промежуток
В паховом канале различают 4 стенки и 2 отверстия. Передней стенкой канала считается апоневроз наружной косой мышцы живота, верхней стенкой – нижние края внутренней косой и поперечной мышц живота. Нижняя стенка образована загнутым кзади и кверху нижним краем паховой связки; задняя стенка образована поперечной фасцией.
Промежуток между верхней и нижней стенкой пахового канала в хирургии обозначается как паховый промежуток; он имеет большое значение в патогенезе паховых грыж. С медиальной стороны его ограничивает наружный край влагалища прямой мышцы живота, а также один из пучков m.cremaster, начинающийся от этого влагалища. Форма и размеры пахового промежутка сильно варьируют.
Рис. 1. Паховый треугольник и поверхностное паховое кольцо
1 – большая подкожная вена ноги, 2 – нижний рог, 3 – бедренная вена, 4 – серповидный край, 5 – подкожная щель, 6 – паховая связка, 7 – паховый треугольник, 8 – наружная косая мышца живота, 9 – внутренняя косая мышца живота, 10 – передняя пластинка влагалища прямой мышцы живота, 11 – прямая мышца живота, 12 – медиальная ножка, 13 – межножковые волокна, 14 – поверхностное паховое кольцо, 15 – латеральная ножка, 16 – траженная связка. (Из: Синельников Р.Д. Атлас анатомии человека. — М., 1972.— Т. II.)
Задняя стенка пахового канала, образованная поперечной фасцией, укреплена за счет различно выраженных сухожильных образований: (falx inguinalis, lig.interfoveolare). Термином «falx inguinalis» (паховый серп, иначе – связка Генле) обозначается соединенное сухожилие внутренней косой и поперечной мышц живота, располагающееся кпереди от поперечной фасции и сильнее развитое у внутреннего края пахового промежутка. С наружной стороны поперечная фасция в пределах пахового промежутка укреплена межъямковой связкой (lig.interfoveolare), расположенной между медиальной и латеральной паховой ямкой (рис. 2).
Рис. 2. Стенки пахового канала и паховый промежуток
1 – семенной канатик, 2 – мышца, поднимающая яичко, 3 – паховая связка, 4 – наружная косая мышца живота, 5 – апоневроз наружной косой мышцы живота (aponeurosis т.obliqui abdominis externa), 6 – внутренняя косая мышца живота, 7 – поперечная мышца живота, 8 – поперечная фасция в паховом промежутке, 9 – поверхностное отверстие пахового канала (медиальная ножка). (Из: Netter F.H. Atlas of human anatomy. — Basle, 1989.)
Паховые кольца
Наружное отверстие пахового канала, иначе – поверхностное паховое кольцо (anulus inguinalis superficialis), имеет треугольную форму и направлено кнаружи и слегка кверху. Основание кольца лежит на лонной кости, а стороны образованы расщепленным апоневрозом наружной косой мышцы живота. Различают две ножки кольца: верхнюю (или медиальную), прикрепляющуюся к верхнему краю симфиза, и нижнюю (или латеральную), прикрепляющуюся к лонному бугорку. Иногда наблюдается и третья, задняя, ножка – ее составляет завороченная связка, lig.reflexum (Collesi), которая переходит в волокна наружной косой мышцы противоположной стороны. Первые две ножки лежат поверхностно, третья – глубже. В области верхушки промежутка, образуемого расщеплением апоневроза, ножки спереди пересечены поперечно и дугообразно идущими волокнами апоневроза – fibrae intercrurales, закругляющими промежуток в кольцо. Обычно у здоровых мужчин кольцо пропускает кончик указательного пальца.
Внутреннее отверстие пахового канала, иначе – глубокое паховое кольцо (anulus inguinalis profundus) представляет собой отверстие в поперечной фасции, через которое проходит семенной канатик. Это отверстие образуется, однако, не вследствие прободения поперечной фасции семенным канатиком, а в результате того, что семенной канатик увлекает за собой фасцию и образует воронкообразное выпячивание ее наподобие пальца перчатки (fascia infundibuloformis). Таким образом, из поперечной фасции получается общая влагалищная оболочка канатика и яичка (tunica vaginalis communis testis et funiculi spermatici), которая теперь (no PNA) обозначается термином «fascia spermatica interna».
Глубокое паховое кольцо лежит на 1,0-1,5 см выше середины паховой связки. С внутренней стороны оно окаймлено начальным отделом a.epigastrica inferior. У глубокого пахового кольца сходятся элементы семенного канатика – ductus deferens и vasa spermatica, направляющиеся затем в паховый канал.
Содержимое пахового канала у мужчин составляют семенной канатик n.ilioinguinalis и ramus genitalis n.genitofemoralis (рис. 3).
Семенной канатик представляет собой совокупность образований, связанных рыхлой клетчаткой и покрытых общей с яичком влагалищной оболочкой, поверх которой лежит m.cremaster, а вне канала еще и fascia cremasterica (Cooperi) (последняя представляет собой истонченное продолжение томсоновой пластинки, собственной фасции живота и апоневроза наружной косой мышцы). М.cremaster образована преимущественно волокнами внутренней косой мышцы живота. Кроме этих волокон, в образовании m. cremaster участвуют волокна, начинающиеся от передней стенки влагалища прямой мышцы живота. Примерно в 25% случаев в состав мышцы, поднимающей яичко, входят и волокна поперечной мышцы живота.
В состав семенного канатика входят:
1) семявыносящий проток (ductus deferens);
2) кровеносные и лимфатические сосуды и нервы протока и яичка;
3) остаток влагалищного отростка брюшины.
Наиболее крупным сосудом является a.testicularis, возникающая непосредственно из брюшной аорты; ее оплетают симпатические волокна, возникающие из аортального сплетения и образующие plexus testicularis. Две другие артерии – a.cremasterica и a.ductus deferentis – значительно уступают первой по калибру.
Артерии сопровождаются венами, которые выходят из яичка, образуя густое сплетение – plexus pampiniformis. Из последнего возникает v.testicularis, которая впадает в нижнюю полую, слева – в левую почечную вену.
Взаимное расположение элементов семенного канатика таково: наиболее кзади располагаются семявыносящий проток, a.ductus deferentis и a.cremasterica с венами, кпереди от протока лежат a.testicularis и многочисленные вены сплетения, причем артерия чаще всего окружена петлями венозного сплетения. Таким образом, семявыносящий проток располагается кзади (и медиально) от vasa testicularia. Отводящие лимфатические сосуды яичка идут вдоль кровеносных. Снаружи вдоль семенного канатика, в пределах пахового канала проходят нервы: сверху – n.ilioinguinalis, снизу – ramus genitalis n.genitofemoralis.
У женщин в паховом канале находятся круглая маточная связка (lig.teres uteri) n.ilioinguinalis и ramus genitalis n. genitofemoralis. По выходе из пахового канала связка рассыпается на волокна, заканчивающиеся в подкожной клетчатке больших половых губ.
Рис. 3. Оболочки яичка и семенного канатика
1 — кожа, 2 — жировые отложения, 3 — поверхностная фасция (fascia superficialis), 4 — собственная фасция наружной косой мышцы живота (fascia propria т. obliqui abdominis externi), 5 — наружная косая мышца живота, 6 — внутренняя косая мышца живота, 7 — поперечная мышца живота, 8 — поперечная фасция (fascia transversalis), 9 — подсерозная основа, 10 — париетальная брюшина (peritoneum parietale), 11 — мясистая оболочка (tunica dartos), 12 — наружная семенная фасция (fascia spermatica externa), 13— фасция мышцы, поднимающей яичко (fascia cremasterica), 14 — мышца, поднимающая яичко (m. cremaster), 15 — внутренняя семенная фасция (fascia spermatica interna), 16 — париетальный листок влагалищного отростка брюшины (lam. parietalis tunicae vaginalis), 17— серозная полость яичка (cavum serosum testis), 18 — висцеральный листок влагалищного отростка брюшины (lam. visceralis tunicae vaginalis), 19— белочная оболочка яичка (tunica albuginea testis), 20 — нижняя надчревная артерия (a. epigasrtica inferior).
Рядом с круглой связкой проходит заращенный влагалищный отросток брюшины, напоминающий по своему виду связку; периферический конец его достигает верхней части большой губы. В редких случаях влагалищный отросток брюшины не зарастает, тогда на его месте образуется канал (так называемый canalis Nuckii), за счет которого могут возникать кисты больших губ или врожденные паховые грыжи.
Складки и ямки
Складки и ямки на задней поверхности передней брюшной стенки. Для понимания механизма возникновения паховых грыж необходимо рассмотреть особенности строения брюшины, образующей заднюю поверхность передней брюшной стенки в нижнем отделе живота. Здесь между брюшиной и поперечной фасцией проходят пупочные артерии и остаток мочевого протока, образующие на брюшине складки. Мочевой проток – urachus – в период внутриутробного развития связывает зачаток мочевого пузыря с аллантоисом, а к моменту рождения облитерируется, превращаясь в соединительнотканный тяж, который тянется по срединной линии от верхушки мочевого пузыря к пупку. На париетальной брюшине этот тяж образует складку – plica umbilicalis mediana (plica umbilicalis media – BNA). От боковых поверхностей мочевого пузыря по направлению к пупку идут два тяжа, представляющие собой облитерированные (на большей части протяжения) пупочные артерии. На брюшине, справа и слева от срединной линии они образуют складки, каждая из которых называется plica umbilicalis media (plica umbilicalis lateralis – BNA). Кнаружи от этих складок проходят vasa epigastrica inferiora, слегка приподнимающие брюшину в виде складок, которые прежде назывались plicae epigastricae (BNA), а теперь, по PNA, — plicae umbilicales lateralis (рис. 4). Между названными складками брюшины возникают углубления, или ямки. Между plica umbilicalis mediana и plica media образуется fossa supravesicalis, между plica media и plica lateralis – fossa inguinalis lateralis. Медиальная паховая ямка по своему положению примерно соответствует поверхностному паховому кольцу и проецируется на поверхности тела тотчас кнаружи от лонного бугорка, латеральная паховая ямка соответствует глубокому паховому кольцу и проецируется над серединой пупартовой связки.
Рис. 4. Задняя поверхность передней брюшной стенки
1 — запирательные артерия и нерв (a. et п. obturatorius), 2 — лобковая кость (os pubis), 3 — бедренная вена (v. femoralis), 4 — лакунарная связка (дig. lacunarae), 5 — бедренная артерия (a. femoralis), 6 — под-вздошно-гребешковая связка (lig.iliopectineum), 7 — семявыносящий проток (ductus deferens), 8 — паховая связка, 9 — латеральная паховая ямка (fossa inguinalis lateralis), 10— надчревная артерия и вена (a. et v. epigastrica inferior), 11 — латеральная пупочная складка (plica umbilicalis lateralis), 12 — медиальная паховая ямка (fossa inguinalis medialis), 13— медиальная пупочная складка (plica umbilicalis medialis), 14 — срединная пупочная складка (plica umbilicalis mediana), 15— надпузырная ямка (fossa supravesicalis), 16— грыжевые ворота бедренной грыжи, 17 — запирательная ветвь нижней надчревной артерии (ramus obturatorius a. epigastricae inferioris), 18 — грыжевые ворота запирательной грыжи, 19— мочевой пузырь (vesica urinaria).
Опускание яичка
Процесс опускания яичка (descensus testis) происходит следующим образом (рис. 5). В течение первых 3 месяцев внутриутробной жизни яичко располагается в поясничной области, сбоку от позвоночника, примыкая к первичной почке. Брюшина покрывает его с трех сторон и срастается с белочной оболочкой яичка. От нижнего полюса яичка позади брюшины идет особый соединительнотканный тяж, так называемый проводник яичка – gubernaculum testis (Hunteri). Он проникает на уровне будущего внутреннего отверстия пахового канала в мошонку и там веерообразно рассыпается. Туда же выпячивается поперечная фасция и париетальный листок брюшины, причем последняя еще до спускания яичка образует так называемый влагалищный отросток (processus vaginalis peritonei).
Яичко спускается позади брюшины начиная с 4-го месяца внутриутробной жизни. К 7-му месяцу яичко достигает уровня внутреннего отверстия пахового канала и начинает выпячивать впереди себя брюшину. Затем яичко проходит через мышечно-апоневротические слои передней брюшной стенки, образуя в них паховый канал, и на 9-м месяце вступает в мошонку. Проводник яичка к этому времени атрофируется, и от него остается лишь небольшое утолщение на хвосте придатка, заметное еще у новорожденных. Впоследствии и это утолщение исчезает. Однако у взрослых часто можно найти следы бывшего gubernaculum testis в виде связки, идущей от хвоста придатка к мошонке.
В мошонке яичко оказывается покрытым двумя листками брюшины, образующими tunica vaginalis (propria) testis. Один из этих листков – висцеральный – сращен с белочной оболочкой яичка, другой – париетальный – является частью влагалищного отростка брюшины. Между двумя листками брюшины, покрывающими яичко, остается небольшая щель, а выше яичка, на протяжении семенного канатика, выпятившаяся часть брюшинного мешка (processus vaginalis peritonei) к моменту рождения обычно зарастает. Иногда этого заращения не происходит, и тогда полость брюшины непосредственно сообщается с полостью мошонки, что может привести к формированию врождённых паховых или пахово-мошоночных грыж.
Рис. 5. Этапы опускания яичка
Хирургическая анатомия паховых грыж
Грыжа – дефект мышечно-апоневротического слоя брюшной стенки, анатомически обусловленный («слабые места») или патологически возникший, через который происходит выпячивание органов полости брюшины, покрытых париетальной брюшиной с сохранением её целостности. Для грыжи брюшной стенки характерно наличие грыжевых ворот (отверстие, через которое грыжа выходит), грыжевого мешка (выпячивание париетальной брюшины) и грыжевого содержимого (кишки, сальник и пр.).
В механизме образования паховой грыжи имеет значение недостаточное развитие как мышечного, так и сухожильно-апоневротического слоя. При этом замечено, что грыжи чаще развиваются при высоком и широком паховом промежутке, имеющем треугольную форму, когда, с одной стороны, наблюдается высокое стояние мышечного края внутренней косой и поперечной мышцы, а с другой – узкая нижняя часть прямой мышцы. Высота пахового промежутка может достигать в этих случаях 5,5 см, а сухожильные элементы в пределах промежутка, в частности серповидный апоневроз, слабо развиты или почти отсутствуют.
Из работ П.А. Куприянова, Н.И. Кукуджанова и др. следует, что у здоровых людей передняя стенка канала образована не только апоневрозом наружной косой мышцы живота, но и волокнами внутренней косой мышцы, а верхняя стенка канала – нижним краем поперечной мышцы живота. Такое строение передней и верхней стенок пахового канала объясняется тем фактором, что у здоровых мужчин внутренняя косая мышца живота в значительном большинстве случаев покрывает своими мышечными волокнами семенной канатик. Между волокнами, образующими мышцу, поднимающую яичко (m.cremaster), и основной массой внутренней косой мышцы остается лишь узкая щель. Поперечная же мышца живота своими нижними волокнами проходит выше внутренней косой и обычно не покрывает семенного канатика, а примыкает к нему сверху.
В тех случаях, когда нижние пучки внутренней косой мышцы живота не покрывают семенного канатика, а располагаются выше, создаются условия для грыжеобразования. Основным элементом передней брюшной стенки, противодействующим внутрибрюшинному давлению в пределах пахового треугольника, является внутренняя косая мышца живота. Если же мышца своими нижними пучками располагается выше семенного канатика, то при расслабленном апоневрозе наружной косой мышцы задняя стенка пахового канала, всегда наиболее слабая, не может долго противостоять внутрибрюшинному давлению (П.А.Куприянов). К этому надо добавить, что тот пучок мышцы, поднимающей яичко, который начинается от передней стенки влагалища прямой мышцы живота, у больного, страдающего грыжей, атрофируется.
Паховые грыжи могут быть косыми и прямыми.
При косой паховой грыже выпячивание брюшины (грыжевого мешка) происходит через внутреннее паховое кольцо, расположенное, как сказано выше, соответственно наружной паховой ямке. В этом случае грыжевой мешок проходит через весь имеющий косое направление паховый канал и оба его отверстия, поэтому грыжа и называется косой. Грыжевой мешок в этом случае оказывается внутри общей влагалищной оболочки, будучи окружен элементами семенного канатика. Таким образом, при косой грыже мешок расположен внутри семенного канатика. Пучки m.cremaster расположены поверх общей оболочки (рис. 6,7).
Рис. 6. Виды косых паховых грыж по А.П. Крымову
а — начинающаяся, 6 — канальная, в — грыжа семенного канатика, г — пахово-мошоночная; 1 — поперечная фасция, 2 — тонкая кишка, 3 — паховая связка, 4 — брюшина, 5 — семенной канатик, 6 — апоневроз наружной косой мышцы живота, 7 — апоневроз внутренней косой мышцы живота, 8 — поперечная мышца живота, 9 — поверхностное паховое кольцо, 10 — дно грыжевого мешка, 11 — грыжевой мешок, 12— мошонка. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
В начальной стадии развития косая грыжа не спускается за пределы пахового канала, а по мере увеличения выходит через поверхностное паховое кольцо и затем по ходу семенного канатика проникает в мошонку (у женщин – в клетчатку большой половой губы).
Возникновение прямой грыжи связано с разрывом или растяжением тканей пахового промежутка (поперечной фасции, сухожильных элементов). В этом случае выпячивание мешка происходит через медиальную паховую ямку, медиальнее глубокого пахового кольца. Грыжа проходит не через весь паховой канал. а только через наружное его отверстие, которое находится почти на уровне медиальной паховой ямки, и путь грыжи – прямой. Грыжевой мешок при этой паховой грыже расположен вне общей влагалищной оболочки и не проникает в мошонку (рис. 8,9).
В случаях, когда влагалищный отросток брюшины не зарастает, возможно образование врожденной паховой грыжи. При этой форме грыжевым мешком является влагалищный отросток, который при незаращении сохраняет целиком свою полость. В этой общей полости лежат и внутренности, составляющие содержимое грыжи, и яичко, покрытое листком брюшины; поэтому выделение всего мешка, как это делается при косой грыже, при врожденной грыже невозможно.
Рис. 7. Топография косой паховой грыжи
1 — нижние надчревные артерия и вена, 2 — предбрюшинная жировая клетчатка, 3 — поперечная фасция, 4 — грыжевой мешок, 5 — тонкая кишка, 6— влагалищная оболочка яичка, 7— внутренняя семенная фасция, 8 — мышца, поднимающая яичко, 9 — наружная фасция мышцы, поднимающей яичко, 10 — мясистая оболочка, 11 — кожа, 12 — мошонка, 13— внутренняя косая мышца живота, 14— подвздошно-паховый нерв, 15 — апоневроз наружной косой мышцы живота. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Рис. 8. Топография прямой паховой грыжи
1 — под-вздошно-паховый нерв, 2 — внутренняя косая мышца живота, 3 — поперечная фасция, 4 — предбрюшинная жировая клетчатка, 5 — грыжевой мешок, 6 — тонкая кишка, 7 — семенной канатик, 8 — нижние надчревные артерия и вена, 9 — апоневроз наружной косой мышцы живота. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Рис. 9. Виды прямых паховых грыж по Н.И. Кукуджанову
а— начинающаяся, б— интерстициальная, в — пахово-мошоночная; 1 — брюшина, 2 — поперечная фасция, 3 — поперечная мышца живота, 4 — тонкая кишка, 5 — сальник, 6 — семенной канатик, 7 — апоневроз наружной косой мышцы живота, 8 — внутренняя косая мышца живота, 9 — кожа, 10— поверхностное паховое кольцо, 11 — грыжевой мешок, 12 — мошонка. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Особую разновидность паховой грыжи (врожденной и приобретенной) составляет так называемая скользящая грыжа, или грыжа от соскальзывания. При этой форме пристеночная брюшина, образующая грыжевой мешок, увлекая за собой связанный с ней орган, который как бы скользит по забрюшинной клетчатке. В таких случаях в стенки грыжевого мешка входит не только пристеночная брюшина, но в той или иной мере и сращенный с ней орган. Чаще таким органом является слепая кишка или восходящая ободочная кишка, реже – сигмовидная.
Операции при паховых грыжах (herniotomia ingunalis)
Положение больного: на спине.
Обезболивание. Местная анестезия, у детей преимущественно наркоз.
Техника операции по Жирару-Спасокукоцкому (рис. 10-13). Разрез кожи производят на 2 см выше уровня паховой складки, через выпуклость грыжевого выпячивания. Его начинают от точки, расположенной на границе латеральной и средней трети, ведут в медиальную сторону несколько под углом к паховой складке и заканчивают, не доходя до лонного бугорка. Внутренний угол разреза для достаточного обнажения подкожного кольца можно оттянуть пластинчатым крючком. По линии разреза рассекают кожу, подкожную клетчатку, хорошо выраженную поверхностную фасцию и томсонову пластинку; между двумя кровоостанавливающими зажимами рассекают а. и v.epigastrica superficialis.
Обнажают апоневроз наружной косой мышцы живота (переднюю стенку пахового канала) и рассекают его; для этого у внутреннего угла операционной раны обнажают наружное паховое кольцо; рассекают фасцию, закрывающую кольцо, вводят в канал желобоватый зонд, по которому скальпелем рассекают апоневроз наружной косой мышцы живота. Края рассеченного апоневроза наружной косой мышцы захватывают зажимами Бильрота и растягивают их.
Рис. 10. Пластика передней стенки пахового канала по Жирару
а — подшивание внутренней косой и поперечной мышц живота к паховой связке, 6 — подшивание медиального лоскута апоневроза наружной косой мышцы живота к паховой связке. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операции на брюшной стенке и органах брюшной полости. — М., 1965.)
Рис. 11. Пластика передней стенки пахового канала по Жирару
а — подшивание латерального лоскута наружной косой мышцы живота поверх медиального, б — схема способа на сагиттальном разрезе. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операции на брюшной стенке и органах брюшной полости. — М., 1965.; Кукуджанов Н.И. Паховые грыжи. — М., 1969.)
Рис, 12. Этап пластики передней стенки пахового канала по Спасокукоцкому. Подшивание медиального лоскута апоневроза наружной косой мышцы живота, внутренней косой и поперечной мышц к паховой связке. (Из: Кукуджанов Н.И. Паховые грыжи. — М., 1969.)
Рис. 13. Этап пластики передней стенки пахового канала по Спасокукоцкому
а — подшивание латерального лоскута наружной косой мышцы живота поверх медиального, 6 — схема способа на сагиттальном разрезе. (Из: Вой-ленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.; Кукуджанов Н.И. Паховые грыжи. — М., 1969.)
В паховом канале находят семенной канатик. Не выделяя его, рассекают оболочку семенного канатика и обнажают стенку грыжевого мешка; обнаженный участок стенки мешка захватывают 1-2 зажимами Бильрота и приступают к выделению мешка тупо с помощью тупфера, чтобы не повредить семявыносящего протока и сосудов.
Если имеются спайки между оболочками и мешком, их следует рассекать скальпелем, остерегаясь повредить семявыносяший проток и внутреннюю семенную артерию (a.testicularis). В случае если отыскать грыжевой мешок трудно, больному предлагают покашлять, чтобы в мешок вышли внутренности.
Выделение мешка производят сначала в дистальном направлении (к мошонке), пока не обнажится дно мешка, а затем в центральном, до узкой начальной части мешка — его «шейки» в области внутреннего пахового кольца.
Рассекают дно грыжевого мешка; при наличии в мешке внутренностей (кишечные петли, сальник) их осторожно вправляют в брюшную полость. Если выпавшие внутренности спаяны со стенкой мешка, производят осторожное рассечение спаек. После вправления содержимого грыжевой мешок сильно оттягивают кверху, шейку его прошивают крепкой шелковой ниткой и завязывают на две стороны. При прошивании следует остерегаться повреждения a.epigastrica inferior. Мешок отсекают на 2 см дистальнее места перевязки, а затем, убедившись, что культя его не кровоточит, отрезают свободные концы лигатуры.
Далее тупфером очищают от клетчатки желобок паховой связки до места прикрепления ее к лобковой кости и 4-5 узловыми шелковыми швами подшивают к ней верхний (медиальный) лоскут апоневроза косой мышцы вместе со свободным краем внутренней косой и поперечной мышц; завязывают узлы после наложения всех швов, начиная от латерального конца пахового канала до медиального; последний шов должен быть наложен с таким расчетом, чтобы после его затягивания для выхождения семенного канатика осталось отверстие, пропускающее кончик пальца. Следует остерегаться захватывания в швы n. ilioinguinalis и повреждения иглой расположенных под пупартовой связкой бедренных сосудов. Поверх подшитого к паховой связке медиального лоскута апоневроза накладывают латеральный (нижний) лоскут апоневроза и соединяют их рядом узловых шелковых швов, оставляя медиальный участок незашитым для выхода семенного канатика. Несколькими кетгутовыми швами соединяют края рассеченной поверхностной и томсоновой фасции вместе с жировой клетчаткой и накладывают узловые швы на кожу. Пластику пахового канала можно осуществить по способу Кимбаровского.
Техника операции по Бассини (рис. 14-16)
Рассечение передней стенки пахового канала и удаление грыжевого мешка производят так же, как описано выше. При этом следует иметь в виду, что при прямых паховых грыжах семенной канатик расположен латерально от грыжевого мешка. Поэтому выделение мешка начинают с рассечения fascia transversa над выпячиванием грыжи в медиальном участке пахового канала. После удаления грыжевого мешка приступают к укреплению задней стенки пахового канала.
Для этого на марлевой полоске оттягивают кверху семенной канатик, под ним соединяют 3-4 узловыми шелковыми швами нижние края внутренней косой и поперечной мышц с паховой связкой.
Самым медиальным швом подшивают наружный апоневротический край влагалища прямой мышцы к месту прикрепления нижней ножки паховой связки к лонному бугорку. Таким образом, создают новую заднюю стенку пахового канала. Семенной канатик укладывают на вновь образованное мышечное ложе. Далее узловыми швами соединяют края рассеченного апоневроза наружной косой мышцы, восстанавливая, таким образом, переднюю стенку пахового канала; незашитым оставляют лишь медиальный участок для выхода семенного канатика.
А.В. Мартынов предложил простой и малотравматичный способ укрепления передней стенки пахового канала – образование дупликатуры из апоневроза наружной косой мышцы. Для этой цели подшивают верхний лоскут рассеченного апоневроза к пупартовой связке, а поверх него накладывают и фиксируют узловыми швами нижний лоскут апоневроза.
Рис. 14. Этап пластики задней стенки пахового канала по Бассини
Подшивание внутренней косой, поперечной и прямой мышц к паховой связке позади семенного канатика. (Из: Вой-ленко В.Н., Медепян А.И., Омельненко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.)
Рис. 15. Этап пластики задней стенки пахового канала по Бассини
Правильное проведение иглы через паховую связку. (Из: Литтманн И. Брюшная хирургия. — Будапешт, 1970.)
Рис. 16. Этап пластики задней стенки пахового канала по Бассини
а — сшивание медиального и латерального лоскутов апоневроза наружной косой мышцы живота над семенным канатиком, 6—схема способа на сагиттальном разрезе. (Из: Войленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.; Кукуджанов Н.И. Паховые грыжи. — М., 1969.)
Дата добавления: 2016-04-19 ; просмотров: 5495 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Паховая область у мужчин и женщин имеет форму треугольника, ограничена обоюдно перпендикулярными линиями, проведенными через лобковое соединение снизу и наиболее выступающую часть тазовой кости сбоку.
У мужчин совсем иная анатомия данной области, нежели у женщин. В паховой области мужчины проходит очень важная структура — семенной канатик, в составе которого размещены артерия, венозное сплетение и семявыносящая протока. Первая из них приносит кровь к яичкам, венозное сплетение отводит кровь в брюшную полость (при застое крови может развиться варикоцеле), а по семявыносящей протоке выводится сперма из яичек.
Главным защитным барьером паховой области являются мышцы и фасции — мощная соединительнотканная структура, которая окутывает мышцы и служит им защитой. Внешняя косая, внутренняя косая и поперечная мышцы ограничивают паховый канал, а поперечная фасция выступает в роли задней его стенки. Именно слабость задней стенки становится причиной возникновения паховых грыж.
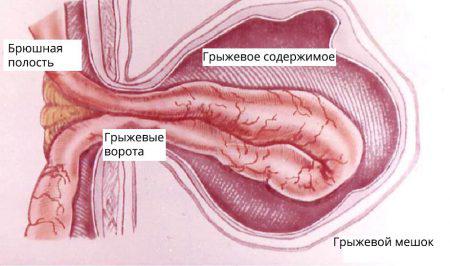
- Грыжевые ворота – это кольцо, которое состоит из плотной соединительной ткани, через которое происходит выпячивание органов под кожу. Именно в данном месте может возникнуть ущемление грыжи. Размеры варьируют от 2-3 см до 10-15 см при паховых грыжах. Впрочем, именно узкие грыжевые ворота чаще склонны к ущемлению содержимого грыжевого мешка.
- Грыжевой мешок – это часть брюшины (тонкая оболочка, которая покрывает мышцы живота изнутри), которая вышла сквозь грыжевые ворота под кожу. Грыжевой мешок может быть до 2-3 см в длину, но иногда достигать огромных размеров до 30-40 см.
- Грыжевое содержимое – им может быть любой подвижный орган брюшной полости. Иногда при паховой грыже за пределы брюшной полости может выходить вся тонкая кишка (около 4 метров), селезенка, аппендикс, часть толстой кишки, весь сальник (орган, состоящий из жировой ткани, которые покрывает все органы брюшной полости).
В зависимости от происхождения грыжевого мешка грыжи бывают:
- Врожденные – возникают, когда не происходит заращивания влагалищного отростка брюшины, при опущении яичек в мошонку ещё до рождения. Они бывают только косыми.
- Приобретенные – возникают преимущественно у взрослых, которые испытывают сильные физические нагрузки. Они бывают и прямые, и косые.
По анатомической классификации, грыжи бывают следующих видов:
- косая ПГ – характеризуется прохождением грыжевого мешка в составе семенного канатика с последующим появлением выпячивания под кожей паховой области, а в запущенном случае и в мошонке. Имеет тенденцию к ущемлениям. Размеры варьируют от 4-5 см до гигантских — 30-40 см;
Рисунок 3. Скользящая грыжа
- прямая ПГ– она всегда приобретённая, никогда не проходит в составе семенного канатика и не опускается в мошонку, именно этими признаками она отличается от косой паховой грыжи. Данная грыжа очень редко ущемляется. Размеры обычно не очень большие, в среднем 5-10 см;
- скользящая ПГ– уже от названия можно предположить, что этот вид грыжи характеризуется неполным попаданием органа в грыжевой мешок, а только одной из его стенок. Часто в грыжевом мешке оказывается только часть мочевого пузыря, слепой кишки. Именно поэтому, при данном виде грыжи, возникает некие сложности при ушивании грыжевого мешка во время операции; (Рис. 3)
- надпузырная ПГ – возникает при слабости анатомических структур, расположенных сразу над лобковой костью. Выпячивание обычно не очень больших размеров;
- комбинированная ПГ – при этом виде грыж у пациента одновременно встречаются прямая и косая паховые грыжи, очень редко к ним присоединяется надпузырная грыжа.
Еще одна важная клиническая классификация, от которой зависит выбор лечения:
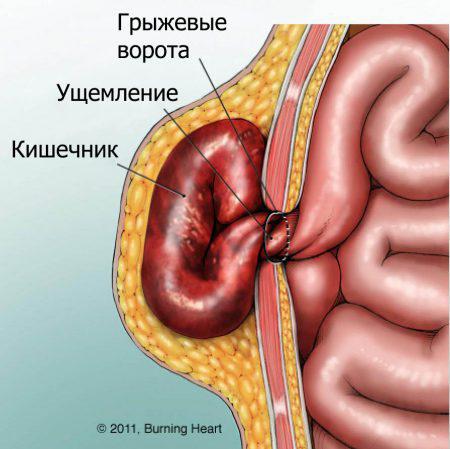
- вправимая ПГ – характеризуется самостоятельным или с помощью рук вправлением содержимого грыжи в брюшную полость. Обычно это грыжи небольших размеров и на начальной стадии развития, когда еще не образовались спайки между тканями;
- невправимая ПГ – возникает при длительном наличии грыжи, когда грыжевой мешок соединен спайками с подкожной жировой клетчаткой. При этом грыжу вправить в брюшную полость не удается, однако содержимое её не напряжено и может слегка уменьшаться или увеличиваться;
- ущемленная ПГ – при ущемлении невозможно даже с внешней помощью вправить содержимое грыжи в брюшную полость. При этом грыжевой мешок напряжен, болезненный. (Рис. 4)
Определить, является ли паховая грыжа ущемленной или нет, можно выполнив простую задачу — придерживая рукой грыжу, необходимо покашлять несколько раз. Если при этом грыжевое выпячивание увеличивается и уменьшается – то грыжа вправимая. В ином случае, если при покашливании выпячивание не изменяет своих размеров и продолжает болеть – скорее всего, что грыжа ущемленная!
Очень важно помнить, что при ущемлении грыжи необходима срочная операция!
Среди основных причин появления паховых грыж выделяют следующие:
- генетическая аномалия — при которой присутствует генетически обусловленная слабость соединительной ткани. При этом могут развиваться не только паховые грыжи, но и бедренные, пупочные, а также искривления позвоночника, типичные вывихи суставов;
- врождённая патология – характеризуется неполным зарастанием отростка брюшины, который возникает у всех мальчиков в паховой области еще до рождения, и должен закрыться в первый период жизни;
- чрезмерные физические нагрузки – тяжелая работа, профессиональные занятия спортом, тяжелая атлетика;
- травмы;
- проблемы с желудочно-кишечным трактом – запоры;
- поражение нервной системы – инсульт с развитием паралича с одной стороны тела.
При пальпации (ощупывание тела руками) паховой области при наличии грыжи, можно ощутить округлое образование, мягкой консистенции, эластичное, умеренно или не болезненное.
Если образование или выпячивание проявилось, тогда нужно расположить руку на паховой грыже и одновременно покашлять, если выпячивание будет увеличиваться и уменьшаться в объеме, то это значит, что грыжа вправимая/невправимая. Если же, при кашле размеры грыжи не изменяются, то это свидетельствует об ущемлении грыжи и требуется срочное хирургическое вмешательство. Данное исследование носит название — симптом «кашлевого толчка».
При значительном увеличении выпячивания, оно может определяться даже в мошонке и быть гигантских размеров. При этом нужно выполнить УЗИ, чтобы отличить грыжевое содержимое от содержимого мошонки.
Различать между собой прямую или косую паховою грыжи не нужно, это имеет практическое значение только для хирурга.
Здесь рецепт очень простой – не паниковать, если это простая вправимая или невправимая паховая грыжа. В плановом порядке нужно прийти на обследование к хирургу и в дальнейшем сделать операцию.
Однако, если выявлена ущемленная паховая грыжа, тогда немедленно нужно вызывать скорую помощь и госпитализироваться в хирургическое отделение. Если грыжа в течении 2-х часов вправилась самостоятельно, то требуется наблюдение врача не менее 2-х суток, в иной ситуации — нужна немедленная операция.
Лечение паховой грыжи без операции предусматривает влияние на основные причины ее развития: уменьшение физической нагрузки, режим питания, который не приводит к запорам, нужно избегать длительной статической нагрузки, лечение хронических заболеваний дыхательных путей, что повышает внутрибрюшное давление.

Хирурги не рекомендуют носить бандажный пояс и при наличии вправимой паховой грыжи, так как эффективность его очень низка, а при проведении последующего оперативного вмешательства обнаруживается массивный спаечный процесс, который может привести к осложнениям или рецидиву.
Таким образом, использование бандажа является лишь вынужденным мероприятием, ни в коем случае не заменяющим операцию.
К оперативной технике устранение паховой грыжи нужно подходить сугубо индивидуально. Лучше всего выполнять операцию на начальной стадии развития грыжи, когда она ещё вправима. Также важным моментом является выполнение операции в осенне-зимний период.
Тип наркоза выбирает анестезиолог, исходя из особенностей организма пациента – это может быть местная анестезия, спинномозговая анестезия (препарат вводиться в спинномозговую жидкость, при этом обезболивается полностью вся нижележащая часть тела), перидуральная анестезия (наркозный препарат вводиться в позвоночник, при этом обезболивается только определённая зона туловища), общий наркоз.
Рассмотрим некоторые виды оперативных вмешательств:
Герниопластика собственными тканями — заключается в устранении грыжевого мешка и выполнении пластики пахового канала собственными тканями:
- Метод Бассини – выполняется подшивание мышц паховой области к паховой связке, тем самым укрепляется задняя стенка пахового канала, семенной канатик расположен под апоневрозом. Метод редко применяется в последнее время, возможны рецидивы. (Рис. 6)
Рисунок 6. Метод Бассини
- Метод Постемпского – одним блоком сверху подшивается апоневроз и мышцы к паховой связке, при этом семенной канатик передвигается под кожу, при этом в последствии возможно образование спаек между элементами канатика и жировой клетчаткой. (Рис. 7)
Рисунок 7. Метод Постемпского
- Метод Шоулдайса – является «золотым» паховой герниопластики. Особенностью является послойное соединение тканей пахового канала в четыре ряда одной нитью. (Рис. 8)
Рисунок 8. Метод Шоулдайса
Герниопластика с помощью сетки (аллотрансплантанта) — основывается на использовании синтетических материалов для закрытия дефекта тканей. при данной методике используют не рассасывающиеся сетки, созданные из полиуретана, полипропилена. Основным преимуществом перед предыдущим видом пластики является отсутствие натяжения тканей, большая прочность искусственного материала.
- Метод Лихтенштейна – наиболее признан в мире, очень популярен, отличается малым количеством рецидивов. Заключается в постановке сетки на мышцы пахового канала, при этом семенной канатик укладывают на сетку, поверх ушивают апоневроз. Недостатком метода может быть длительные болевые ощущения и дискомфорт в области операции, иногда и отторжение сетки. Последнее осложнение очень редкое, возникает при повышенной чувствительности к инородным телам и нарушении асептики (меры, которые предотвращают попаданию инфекции в раневую поверхность). (Рис. 9)
Рисунок 9. Метод Лихтенштейна
- Метод plug and patch (пробка и заплатка) – новый метод, при котором во внутреннее паховое кольцо вводиться сетка в виде зонтика, далее она подшивается к мышцам и покрывается апоневрозом. (Рис. 10)
Рисунок 10. Метод plug and patch
- Система Prolene hernia – специальная комбинированная, одна часть которой сетка вводиться предбрюшинно, другая подшивается к мышцам и покрывается апоневрозом.(Рис. 11)
Рисунок 11. Система Prolene hernia
Лапароскопическая герниопластика — хирургия не стоит на месте, и уже постепенно внедряется в практику этот новый вид пластики. Одними из ее недостатков являются высокая стоимость и низкая распространенность в разных регионах страны. Этот вид вмешательств требует не только специфического инструментария, но и высокой квалификации хирурга.
- Внутрибрюшинный метод (ТАРР-Transabdominal preperitoneal hernia repair) – на животе производиться до трёх маленьких разрезов, через которые вводятся лапароскопические инструменты и внутрибрюшинно производится выделение грыжевого мешка, постановка и подшивание сетки к брюшине. (Рис. 12)
Рисунок 12. Внутрибрюшинный метод
- Внебрюшинный метод (TEP – total extraperitoneal hernia repair) – так же, как и в предыдущем случае выполняются 3-4 разреза на животе, однако все манипуляции выполняются в подкожной жировой клетчатке.(Рис. 13)
Рисунок 13. Внебрюшинный метод
После выполнения операции герниопластики паховой грыжи в плановом порядке, больной около суток должен придерживаться постельного режима. После спинномозговой анестезии пациент не будет чувствовать нижнюю часть тела приблизительно 4-6 часов. Когда чувствительность вернется, можно поворачиваться на бок. Первый приём пищи и воды можно сделать через 12-24 часа, начинать следует с обычного супа, киселя, сладкого чая или простой минеральной воды. Далее диета расширяется и разрешено питаться привычной для пациента едой.
Вставать с постели позволено на следующий день после операции, желательно с помощью посторонних людей. Далее постепенно появятся силы и дозволено ходить самостоятельно.
- обезболивающие препараты вводятся на протяжении первых 3-4 дней;
- антибиотики (в зависимости от длительности и хода операции) на протяжении от 1 до 3 дней;
- антикоагулянты (препараты, которые значительно уменьшают свертываемость крови) ежедневно на протяжении 7 дней, если есть сопутствующие заболевания, возраст после 40 лет, ожирение, болезни вен нижних конечностей.
На протяжении 1-2 месяцев категорические запрещено заниматься тяжелыми физическими работами, нужно вести щадящий образ жизни, после 2-го месяца нужно постепенно наращивать нагрузку.
Может показаться, что паховая грыжа – это безобидная физическая патология, которую можно игнорировать. Однако существуют очень грозные осложнения, которые возникают при длительном наличии грыжи у мужчины и могут привести к очень серьёзным последствиям. Вот некоторые из них:
- Ущемление паховой грыжи – очень грозное осложнение, которое может возникнуть в любое время суток, даже в покое. Но чаще при выполнении физических нагрузок, резком поднятии с кровати, кашле, затрудненном мочеиспускании. При ущемлении в течении 2-х часов нужно произвести операцию и, если ущемленный орган жизнеспособен, то просто вправить его, провести герниопластику по вышеописанным методикам. Если же ущемленный орган нежизнеспособен, то нужно произвести его удаление или резекцию (частичное удаление органа) и сделать герниопластику.
- Острая кишечная непроходимость – данное осложнение возникает при образовании спаек в брюшной полости при длительном наличии грыжи и постоянном ее вправлении или применении бандажа. Также может возникать при ущемлении грыжи, когда ущемляется тонкая или толстая кишка. При этом осложнении нужно производить лапаротомию (разрез живота по вертикальной линии от пупка до лобка), осмотреть все органы и устранить причину развития непроходимости. Послеоперационный период в этом случае значительно увеличивается, составляет около 9-12 суток.
- Нарушение функции кишечного тракта — возникает при длительном наличии грыжи, особенно когда она больших размеров. При этом большая часть тонкой кишки попадает в грыжевой мешок, далее под кожу, изменяя анатомическое положении кишечника, что приводит к запорам. Разрешить эту проблему можно только оперативным путём.
Нужно ещё раз повторить — паховая грыжа лечиться только оперативным путём. Ношение бандажа, избегание операции, самостоятельное вправление грыжи имеет только временное значение и не должно применяться как окончательное лечение.
Последствиями неоперирования паховой грыжи у мужчин, как уже упоминалось, может стать ее ущемление, дискомфорт в паховой области, боли при физических нагрузках, появление спаечного процесса в брюшной полости, длительные запоры, асимметрия живота.
Выполнив операцию по одной из описанных методик, пациент избавится от упоминавшихся ранее проблем, связанных с наличием паховой грыжи.
источник
Наружные грыжи брюшной стенки в хирургии обозначается как выхождение внутренностей через отверстия, щели, каналы брюшной стенки или через дефекты в мышечно-апоневротических слоях брюшной стенки, с сохранением целостности париетального листка брюшины (рис.1.16). Для грыжи брюшной стенки характерно наличие грыжевых ворот (отверстие, через которое грыжа выходит), грыжевого мешка (выпячивание париетальной брюшины), грыжевого содержимого (кишки, сальник и пр.) и грыжевых оболочек, располагающихся кнаружи от грыжевого мешка.
 |
Рис. 1.16. Наружная грыжа (схема). 1 — петля тонкой кишки (грыжевое содержимое); 2 — париетальная брюшина; 3 — париетальная фасция; 4 — мышечно-апоневротический слой; 5 — собственная фасция; 6 — поверхностная фасция; 7 — кожа; 8 — грыжевой мешок (париетальная брюшина); 9 — грыжевые ворота; 10 — шейка грыжевого мешка. |
Чаще грыжевые выпячивания встречаются в области медиальных и особенно латеральных паховых ямок. В зависимости от того, через какую ямку будет проникать грыжевое выпячивание, образуются прямые или косые паховые грыжи.
Косая паховая грыжа (hernia inguinalis obliqua) проходит через латеральную паховую ямку и далее через паховый канал и выходит через поверхностное кольцо пахового канала (рис.1.17). В начальной стадии развития грыжа не опускается за пределы пахового канала, а по мере увеличения выходит через наружное паховое кольцо и затем опускается в мошонку. Косые паховые грыжи могут быть приобретенными и врожденными.
Приобретенная паховая грыжа образуется в тех случаях, когда под воздействием внутрибрюшного давления внутренности, проталкивая впереди себя париетальный листок брюшины, за счет которой образуется грыжевой мешок, проникают в паховый канал и далее в мошонку (клетчатку больших половых губ).
Механизм образования врожденных паховых грыж несколько иной. Влагалищный отросток брюшины к концу внутриутробной жизни облитерируется, если же облитерация не происходит, возникают предпосылки для проникновения внутренностей в полость собственно влагалищной оболочки, являющейся в данном случае готовым грыжевым мешком. При врожденной паховой грыже яичко интимно спаяно с грыжевым мешком.
Т.к. врожденная и приобретенная косые паховые грыжи проходят внутри оболочек семенного канатика, то естественно, что и оболочки грыжевого мешка будут одни и те же: внутренняя семенная фасция, мышца, поднимающая яичко, и.фасция мышцы, поднимающей яичко.
 |
Рис. 1.17. Косая паховая грыжа (схема). 1 — париетальная брюшина; 2 — а. testicularis; 3 — ductus deferens; 4 — поперечная фасция; 5 — мышечно-апоневротичес- кий слой; 6 — собственная фасция; 7 — поверхностная фасция; 8 — кожа; 9 — яичко; 10 — влагалищная оболочка яичка; 11 — fascia spermatica interna; 12 — петля тонкой кишки (грыжевое содержимое); 13 — грыжевой мешок (париетальная брюшина); 14 — грыжевые ворота; 15 — a. epigastrica inferior; 16 — облитерированная a. umbilicalis; 17 — plica umbilicalis medialis; 18 — fossa inguinalis medialis; 19 — plica umbilicalis lateralis; 20 — шейка грыжевого мешка. |
Прямая паховая грыжа (hernia inguinalis directa)(рис.1.18) образуется в тех случаях, когда грыжевое выпячивание проходит в области медиальной паховой ямки, а т.к. проекция медиальной ямки соответствует поверхностному паховому кольцу, то грыжевое выпячивание имеет прямой ход. Длина грыжевого канала при прямой грыже намного короче, чем при косой. Семенной канатик обычно расположен снаружи от грыжевого мешка, не имея никакой связи с грыжевым мешком. Оболочкой грыжевого мешка является поперечная фасция. Прямая паховая грыжа бывает преимущественно двусторонней и только приобретенной.
 |
Рис. 1.18. Прямая паховая грыжа (схема). 1 — plica umbilicalis lateralis; 2 — а. epigastrica inferior; 3 — fossa inguinalis lateralis; 4 — париетальная брюшина; 5 — a. testicularis; 6 — ductus deferens; 7 — поперечная фасция; 8 — мышечно-апоневротический слой; 9 — поверхностная фасция; 10 — fascia spermatica interna; 11 — кожа; 12 — яичко; 13 — влагалищная оболочка яичка; 14 — разволокненная поперечная фасция; 15 — петля тонкой кишки (грыжевое содержимое); 16 — грыжевой мешок (париетальная брюшина); 17 — грыжевые ворота; 18 — облитерирован-ная a. umbilicalis; 19 — plica umbilicalis medialis; 20 — шейка грыжевого мешка. |
Полость живота (cavitas abdominis)
Ограничена: сверху – диафрагмой, снизу – пограничной линией (linea terminalis), отделяющей полость живота от полости малого таза, спереди – переднебоковой стенкой живота, образованной мышцами брюшного пресса, сзади – задней стенкой живота, состоящей из поясничных позвонков и мышц поясничной области. Изнутри стенки полости живота выстланы внутрибрюшной фасцией (fascia endoabdominalis).
Полость живота разделяется на два отдела: брюшную полость (cavitas peritonei) и забрюшинное пространство (spatium retroperitonealis).
Брюшина (peritoneum) – серозная оболочка, обладающая большой способностью к растяжению во время беременности и патологических процессах, при которых развивается водянка живота (асцит). Она состоит из париетальной (peritoneum parietalis), выстилающей стенки живота, и висцеральной (peritoneum visceralis), покрывающей органы брюшной полости. Вследствие перехода париетальной брюшины в висцеральную образуется замкнутый серозный листок, между листками которого имеется замкнутое щелевидное пространство, называемое полостью брюшины и содержащее небольшое количество серозной жидкости (liguor peritonei), которая увлажняет поверхность органов. С внешней средой брюшинная полость сообщается только у женщин посредством парных брюшных отверстий маточных труб. Брюшная полость – это пространство между листками париетальной брюшины, в котором находятся органы.
В местах перехода брюшины со стенки живота на орган или с органа на орган образуются связки (ligg. peritonei) или брыжейки (mesos). Некоторые из них хорошо выражены, например, брыжейка тонкой, поперечноободочной и сигмовидной кишок.
Париетальная брюшина (рис.1.19) выстилает изнутри переднюю и боковые стенки живота, вверху она переходит на диафрагму, внизу – в область большого и малого таза, сзади несколько не доходит до позвоночника, ограничивая забрюшинное пространство. Отношение висцеральной брюшины к органам не во всех случаях одинаково. Одни органы покрыты ею со всех сторон и расположены интраперитонеально: это желудок, селезенка, тонкая, слепая, поперечная ободочная и сигмовидные кишки, иногда желчный пузырь. Они полностью покрыты брюшиной за исключением узкой полосы: на желудке вдоль малой и большой кривизны, на тонкой кишке вдоль места прикрепления брыжейки (часть органа, лишенная серозного покрова, называется pars nuda). Часть органов покрыта висцеральной брюшиной с трех сторон, то есть расположены они мезоперитонеально: печень, желчный пузырь, восходящая и нисходящая ободочные кишки, начальный и конечный отделы 12-перстной кишки. Некоторые органы покрыты брюшиной только с одной стороны – экстраперитонеально: 12-перстная кишка, поджелудочная железа, иногда желчный пузырь, почки,. Органы покрытые брюшиной экстраперетониально находятся в забрюшинном пространстве.
Висцеральная брюшина, покрывая диафрагмальную поверхность печени, переходит на ее нижнюю поверхность. Листки брюшины, идущие один от передней части нижней поверхности печени, другой – от задней, у ворот встречаются и опускаются вниз по направлению к малой кривизне желудка и начальной части 12-перстной кишки, образуя связки малого сальника: печеночно-желудочную (lig. hepatogastricum) и как продолжение ее печеночно-дуоденальную (lig. hepatoduodenale).
Листки малого сальника у малой кривизны желудка расходятся, покрывают желудок спереди и сзади и у большой кривизны, вновь соединившись, опускаются книзу, образуя переднюю пластинку большого сальника (omentum majus). Спустившись вниз, порой до лобкового симфиза, листки заворачиваются и направляются вверх, образуя заднюю стенку большого сальника. Достигнув поперечной ободочной кишки, листки брюшины огибают ее передневерхнюю поверхность и направляются к задней стенке брюшной полости, где расходятся и один из них поднимается кверху, покрывая поджелудочную железу, заднюю стенку живота, частично диафрагму (париетальный листок) и, достигнув задненижнего края печени, переходит на ее нижнюю поверхность. Другой листок брюшины заворачивается и идет в обратном направлении, т.е. от задней стенки живота к поперечной ободочной кишке, которую охватывает, и вновь возвращается к задней стенке живота. Так образуется брыжейка поперечной ободочной кишки (mesocolon transversum), состоящая из четырех листков брюшины.
От корня брыжейки поперечной ободочной кишки листок брюшины опускается вниз и уже в качестве париетальной брюшины выстилает заднюю стенку живота, затем с трех сторон покрывает восходящую (справа) и нисходящую (слева) ободочные кишки. Кнутри от восходящей и нисходящей кишки париетальный листок брюшины покрывает органы забрюшинного пространства и, подходя к тонкой кишке, образует ее брыжейку, окутывая у со всех сторон. С задней стенки живота париетальный листок брюшины опускается в полость таза, где покрывает начальные отделы прямой кишки, затем выстилает стенки малого таза и переходит на мочевой пузырь (у женщин вначале покрывает матку), покрывая его сзади, с боков и сверху. С верхушки мочевого пузыря брюшина переходит на переднюю стенку живота, замыкая брюшинную полость.
 |
Рис.1.19. Ход брюшины в сагиттальной плоскости (схема) 1 – серповидная связка печени, lig. falciforme hepatis; 2 – печень, hepar; 3 – малый сальник, omentum minus; 4 – сальниковая сумка, bursa omentalis; 5 – желудок, gaster; 6 – поджелудочная железа, pancreas; 7 – брыжейка поперечно-ободочной кишки, mesocolon; 8 – двенадцатиперстная кишка, duodenum; 9 – брыжейка тонкой кишки, mesenterium; 10 – брыжейка сигмовидной кишки, mesosigma; 11 – прямая кишка, rectum; 12 – прямокишечно-маточное углубление (Дугласово), excavation rectouterina (Douglassi); 13 – мочевой пузырь, vesica urinaria; 14 – пузырно-маточное углубление, excavation vesicouterina; 15 – матка, uterus; 16 – большой сальник, omentum majus; 17 – желудочно-ободочная связка, lig. Gastrocolicum |
Посредством поперечной ободочной кишки и ее брыжейки брюшная полость делится на два этажа: верхний и нижний (рис.1.20). Корень брыжейки занимает поперечное положение и располагается на уровне верхнего края II поясничного позвонка, идя справа налево, т.е. от верхнего конца правой почки к верхнему концу левой. Брыжейка поперечной ободочной кишки пересекает часть 12-перстной кишки, поджелудочную железу и 12-перстно-тощий изгиб. Длина брыжейки в средних отделах достигает 10-16 см, ближе к изгибам – 2-3 см. Длина поперечной ободочной кишки колеблется от 30 до 80 см (в среднем 50 см).
В верхнем этаже расположены печень с желчным пузырем, селезенка, брюшная часть пищевода, желудок и верхняя часть 12-перстной кишки, часть поджелудочной железы, в нижнем – нижняя горизонтальная и восходящая части 12-перстной кишки, тонкая и толстая кишки, часть поджелудочной железы.
 |
Рис. 1.20. Верхний этаж брюшной полости 1 — hepar; 2 — lig. teres hepatis; 3 — foramen omentale; 4 — vesica biliaris; 5 — colon transversum; 6 — colon ascendens; 7 — lig. falciforme hepatis; 8 — lig. hepatoduodenalis; 9 — gaster; 10 — omentum minus; 11 — splen; 12 — lig. gastrocolicum; 13 — omentum majus. |
По бокам от восходящей и нисходящей ободочной кишки расположены правый и левый каналы брюшной полости (canalis abdominalis dextra et sinistra), образованные вследствие перехода брюшины с боковой стенки живота на ободочную кишку (рис.1.20а). С практической точки зрения наиболее важен правый канал, т.к. по нему верхний этаж сообщается с нижним и в случаях перфорации язвы 12-перстной кишки или желудка в области привратника излившееся в брюшную полость желудочно-кишечное содержимое может проникнуть в правую подвздошную область и вследствие возникновения местного воспалительного процесса может стимулировать воспаление червеобразного отростка – аппендицит. По левому каналу связь верхнего этажа с нижним отсутствует из-за наличия дифрагмально-ободочной связки (lig. phrenicocolicum), натянутым между левым изгибом ободочной кишки и диафрагмой. Сообщение верхнего этажа брюшной полости с нижним возможно еще через узкую щель между поперечной ободочной кишкой и передней стенкой живота.
Кроме каналов, в брюшной полости различают пазухи (синусы). Толстая кишка своим восходящим, поперечно-ободочным и нисходящим отделами представляет собой прямоугольник, по диагонали которого сверху вниз, слева направо проходит брыжейка тонкой кишки (рис.1.20а).
Таким образом, образуются две пазухи треугольной формы – правая и левая. Правая ограничена: справа – восходящей ободочной кишкой, сверху – поперечной ободочной кишкой, слева – как бы гипотенузой треугольника – брыжейкой тонкой кишки. Левая пазуха ограничена: слева – нисходящей ободочной кишкой, снизу – входом в полость малого таза и справа – брыжейкой тонкой кишки.
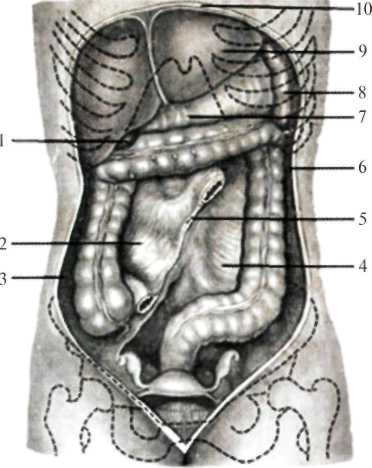 |
Рис. 1.20а. Синусы и околоободочные борозды нижнего этажа брюшной полости. 1 — vesica biliaris; 2 — sinus mesentericus dexter; 3,6—canalis abdominalis dextra et sinistra 4 — sinus mesentericus sinister; 5 — radix mesenterium; 7 — gaster; 8 — splen; 9 — hepar; 10 — lig. coronarium hepatis. |
В верхнем этаже в полости брюшины различают несколько ограниченных пространств и сумок: сальниковая (bursa omentalis), правая печеночная (b. hepatica dextra), левая печеночная (bursa hepatica sinistra) и преджелудочная (b. pregastrica).
Сальниковая сумка (рис.1.19, 1.21) спереди ограничена малым сальником, задней поверхностью желудка и желудочно-ободочной связкой (lig. gastrocolicum), сзади – пристеночной брюшиной, покрывающей поджелудочную железу и заднюю стенку живота, сверху – печенью и диафрагмой, снизу – поперечной ободочной кишкой и ее брыжейкой, слева – желудочно-селезеночной и диафрагмально-селезеночной связками (ligg. gastrolienale et phrenicolienale). С общей полостью брюшины эта сумка сообщается посредство сальникового отверстия (foramen epiploicum – Winslovi), ограниченного связками: спереди – свободным краем печеночно-дуоденальной связки, снизу – дуоденально-почечной связкой (lig. duodenorenale), сзади – печеночно-почечной связкой (lig. hepatorenale), сверху – хвостатой долей печени (globus caudatus). Величина отверстия 3-4 см.
Рис. 1.21. Задняя стенка сальниковой сумки (по Синельникову,
Дата добавления: 2014-11-20 ; Просмотров: 2895 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Вопрос 8: Паховые грыжи. Анатомия. Прямая и косая паховые грыжи. Врожденная паховая грыжа. Диагностика и дифференциальная диагностика. Профилактика. Методы операций.
Анатомия паховой области. При осмотре передней брюшной стенки изнутри со стороны брюшной полости можно увидеть пять складок брюшины и углубления (ямки), являющиеся местами выхождения грыж. Наружная паховая ямка является внутренним отверстием пахового канала, она проецируется примерно над серединой паховой (пупартовой) связки на 1 — 1 , 5 см выше нее. В норме паховый канал представляет щелевидное пространство, заполненное у мужчин семенным канатиком, у женщин — круглой связкой матки. Паховый канал проходит наискось под углом к паховой связке и заканчивается наружным отверстием. У мужчин он имеет длину 4—4,5 см. Стенки пахового канала образованы: передняя — апоневрозом наружной косой мышцы живота, нижняя — паховой связкой, задняя — поперечной фасцией живота, верхняя — свободными краями внутренней косой и поперечной мышц живота.
Наружное (поверхностное) отверстие пахового канала образовано ножками апоневроза наружной косой мышцы живота, одна из них прикрепляется к лонному бугорку, другая — к лонному сращению. Величина наружного отверстия пахового канала различна. Поперечный диаметр его составляет 1 , 2 — 3 см. У женщин наружное отверстие пахового канала несколько меньше, чем у мужчин.
Внутренняя косая и поперечная мышцы живота, располагаясь в желобке паховой связки, подходят к семенному канатику и перебрасываются через него, образуя разной формы и величины паховый промежуток. Границы пахового промежутка: снизу — паховая связка, сверху — края внутренней косой и поперечной мышц живота, с медиальной стороны — наружный край прямой мышцы живота. Паховый промежуток может иметь щелевидную, веретенообразную или треугольную форму. Треугольная форма пахового промежутка свидетельствует о слабости паховой области.
На месте внутреннего отверстия пахового канала поперечная фасция воронкообразно загибается и переходит на семенной канатик, образуя общую влагалищную оболочку семенного канатика и яичка.
Круглая связка матки на уровне наружного отверстия пахового канала разделяется на волокна, часть которых оканчивается на лобковой кости, другая теряется в подкожной жировой клетчатке лобковой области.
Различают косую паховую грыжу и прямую. Косая паховая грыжа проходит через наружную паховую ямку, прямая — через внутреннюю. При канальной форме дно грыжевого мешка доходит до наружного отверстия пахового канала.
Косая паховая грыжа имеет косое направление только в начальных стадиях заболевания. По мере увеличения грыжи внутреннее отверстие пахового канала расширяется в медиальном направлении, отодвигая надчревные сосуды кнутри. Чем медиальнее расширяются грыжевые ворота, тем слабее становится задняя стенка пахового канала. При длительно существующих пахово-мошоночных грыжах паховый канал приобретает прямое направление, и поверхностное отверстие его находится почти на одном уровне с внутренним отверстием (косая грыжа с выпрямленным ходом). При больших грыжах мошонка значительно увеличивается в размерах, половой член скрывается под кожей, содержимое грыжи самостоятельно не вправляется в брюшную полость. При вправлении прослушивается урчание в кишечнике.
Прямая паховая грыжа выходит из брюшной полости через медиальную ямку, выпячивая поперечную фасцию (заднюю стенку пахового канала). Пройдя через наружное отверстие пахового канала, она располагается у корня мошонки над паховой связкой в виде округлого образования. Поперечная фасция препятствует опусканию прямой паховой грыжи в мошонку. Часто прямая паховая грыжа бывает двусторонней.
Врожденные паховые грыжи. Если влагалищный отросток брюшины остается полностью незаращенным, то его полость свободно сообщается с полостью брюшины. В дальнейшем формируется врожденная паховая грыжа, при которой влагалищный отросток является грыжевым мешком. Врожденные паховые грыжи составляют основную массу грыж у детей (90%), но они бывают и у взрослых (около 10—12%).
Клиническая картина и диагностика. Распознать сформировавшуюся паховую грыжу нетрудно. Типичным является анамнез: внезапное возникновение грыжи в момент физического напряжения или постепенное развитие грыжевого выпячивания, появление выпячивания при натуживании в вертикальном положении тела больного и вправление — в горизонтальном. Больных беспокоят боли в области грыжи, в животе, чувство неудобства при ходьбе.
Осмотр больного в вертикальном положении дает представление об асимметрии паховых областей. При наличии выпячивания брюшной стенки можно определить его размеры и форму. Пальцевое исследование наружного отверстия пахового канала производят в горизонтальном положении больного после вправления содержимого грыжевого мешка. Врач указательным пальцем, ладонная поверхность которого обращена к задней стенке пахового канала, для того чтобы определить состояние задней стенки, инвагинируя кожу мошонки, попадает в поверхностное отверстие пахового канала, расположенное кнутри и несколько выше от лонного бугорка. В норме поверхностное отверстие пахового канала у мужчин пропускает кончик пальца. При ослаблении задней стенки пахового канала можно свободно завести кончик пальца за горизонтальную ветвь лонной кости, что не удается сделать при хорошо выраженной задней стенке, образованной поперечной фасцией живота. Определяют симптом кашлевого толчка. Исследуют оба паховых канала. Обязательным является исследование органов мошонки (пальпация семенных канатиков, яичек и придатков яичек).
Диагностика паховых грыж у женщин основывается на осмотре и пальпации, так как ввести палец в наружное отверстие пахового канала практически невозможно. У женщин паховую грыжу дифференцируют от кисты круглой связки матки, расположенной в паховом канале. В отличие от грыжи она не изменяет свои размеры при горизонтальном положении больной, перкуторный звук над ней всегда тупой, а над грыжей возможен тимпанит.
Косая паховая грыжа в отличие от прямой чаще встречается в детском и среднем возрасте; она обычно опускается в мошонку и бывает односторонней. При косой паховой грыже задняя стенка пахового канала хорошо выражена, направление кашлевого толчка ощущается сбоку со стороны глубокого отверстия пахового канала. Грыжевой мешок проходит в элементах семенного канатика, поэтому при объективном обследовании отмечается утолщение семенного канатика на стороне грыжи.
Прямая паховая грыжа чаще бывает у пожилых людей. Грыжевое выпячивание округлой формы, располагается у медиальной части паховой связки. Грыжа редко опускается в мошонку, обычно бывает двусторонней; при объективном обследовании задняя стенка пахового канала всегда ослаблена. Кашлевой толчок ощущается прямо против наружного отверстия пахового канала. Грыжевой мешок располагается кнутри от семенного канатика.
Скользящая паховая грыжа не имеет патогномоничных признаков. Обычно это большая грыжа с широкими грыжевыми воротами. Встречается в основном у лиц пожилого или старческого возраста. Диагностику скользящих грыж толстой кишки дополняют ирригоскопией.
При скользящих грыжах мочевого пузыря больной может отмечать расстройства мочеиспускания или мочеиспускание в два приема: сначала опорожняется мочевой пузырь, а потом после надавливания на грыжевое выпячивание появляется новый позыв на мочеиспускание и больной начинает мочиться снова. При подозрении на скользящую грыжу мочевого пузыря необходимо выполнить его катетеризацию и цистографию. Последняя может выявить форму и размер грыжи мочевого пузыря, наличие в нем камней.
Дифференциальная диагностика. Паховую грыжу следует дифференцировать от гидроцеле, варикоцеле, от бедренной грыжи, увеличение лимфатических узлов, киста круглой связки матки.
Невправимая паховая грыжа, вызывая увеличение мошонки, приобретает сходство с гидроцеле (водянкой оболочек яичка). При этом между листками собственной оболочки яичка скапливается жидкость и в результате увеличиваются размеры мошонки. Отличие гидроцеле от невправимой пахово-мошоночной грыжи заключается в том, что оно имеет округлую или овальную, а не грушевидную форму, плотноэластическую консистенцию, гладкую поверхность. Пальпируемое образование нельзя отграничить от яичка и его придатка. Гидроцеле больших размеров, достигая наружного отверстия пахового канала, может быть четко от него отделено при пальпации. Перкуторный звук над гидроцеле тупой, над грыжей может быть тимпанический. Важным методом дифференциальной диагностики является диафаноскопия (просвечивание). Ее производят в темной комнате с помощью фонарика, плотно приставленного к поверхности мошонки. Если пальпируемое образование содержит прозрачную жидкость, то оно при просвечивании будет иметь красноватый цвет. Находящиеся в грыжевом мешке кишечные петли, сальник не пропускают световые лучи.
С паховой грыжей имеет сходство варикоцеле (варикозное расширение вен семенного канатика), при котором в вертикальном положении больного появляются тупые распирающие боли в мошонке и отмечается некоторое увеличение ее размеров. При пальпации можно обнаружить змеевидное расширение вен семенного канатика. Расширенные вены легко спадаются при надавливании на них или при поднятии мошонки кверху. Следует иметь в виду, что варикоцеле может возникнуть при сдавлении яичковой вены опухолью нижнего полюса почки.
Профилактика паховых грыж
В плане профилактики возникновения грыж имеют значение регулярные занятия физической культурой как средство укрепления мышц передней брюшной стенки и организма вообще. Важным также является борьба с ожирением и, что важно, с сильным похуданием после него, так как эти патологические состояния создают благоприятные условия для образования грыж. В качестве организационных мероприятий на производстве необходим правильный подбор работников на тяжёлый физический труд в соответствии с их физическими возможностями и состоянием здоровья.
Ношение бандажей, поясов, препятствующие выхождению внутренних органов.
1. Рассечение кожи, подкожной клетчатки, фасции, мышц живота, m. Cremaster
2. Выделение грыжевого мешка
3. Вскрытие грыжевого мешка
5. У шейки прошиваем грыжевой мешок
6. Удаление грыжевого мешка.
Способ Боброва—Жирара обеспечивает укрепление передней стенки пахового канала. Над семенным канатиком к паховой связке пришивают сначала края внутренней косой и поперечной мышц живота, а затем отдельными швами — верхний лоскут апоневроза наружной косой мышцы живота. Нижний лоскут апоневроза фиксируют швами на верхнем лоскуте апоневроза, образуя таким образом дубликатуру апоневроза наружной косой мышцы живота.
Способ Спасокукоцкого является модификацией способа Боброва—Жирара и отличается от него лишь тем, что к паховой связке одновременно (одним швом) подшивают внутреннюю косую и поперечную мышцы вместе с верхним лоскутом апоневроза наружной косой мышцы живота.
Способ Бассини предусматривает укрепление задней стенки пахового канала. После удаления грыжевого мешка семенной канатик отодвигают в сторону и под ним подшивают нижний край внутренней косой и поперечной мышцы вместе с поперечной фасцией живота к паховой связке. Семенной канатик укладывают на образованную мышечную стенку. Наложение глубоких швов способствует восстановлению ослабленной задней стенки пахового канала. Края апоневроза наружной косой мышцы живота сшивают край в край над (семенным канатиком.
Способ Лихтенштейна является наиболее перспективным методом аллопластики пахового канала. Автор считает нелогичным применение швов с натяжением сшиваемых тканей. Основной принцип пластики пахового канала — сшивание тканей без натяжения. После удаления грыжевого мешка на всем протяжении отсепаровывают от окружающих тканей семенной канатик. Далее берут полипропиленовую сетку размерами 8 х 6см и на одном из ее концов делают небольшой разрез так, чтобы образовались две бранши длиной около 2 см. Сетку укладывают под семенной канатик и фиксируют непрерывным швом вначале к латеральному краю прямой мышцы живота вниз до бугорка лонной кости. Затем этой же нитью ее фиксируют к куперовой и пупартовой связкам, заходя несколько латеральнее внутреннего пахового кольца. Верхний край сетки подшивают к внутренней косой и поперечной мышцам. После этого скрещивают обе бранши протеза вокруг семенного канатика и сшивают между собой, укрепляя внутреннее отверстие пахового канала. Далее ушивают «край в край» края апоневроза наружной косой мышцы живота. Преимущество данного вида пластики заключается в отсутствии натяжения сшиваемых тканей, чего невозможно достигнуть ни при одном из вышеописанных методов пластики пахового канала. По данным автора этой методики, частота рецидивов грыжи составляет не более 0,2% .
источник
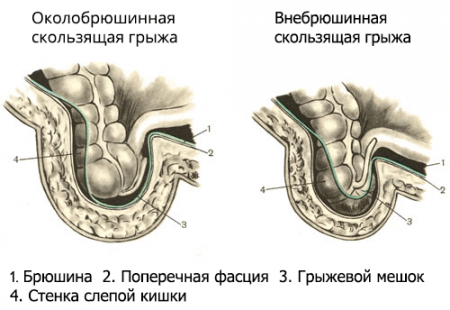 Рисунок 3. Скользящая грыжа
Рисунок 3. Скользящая грыжа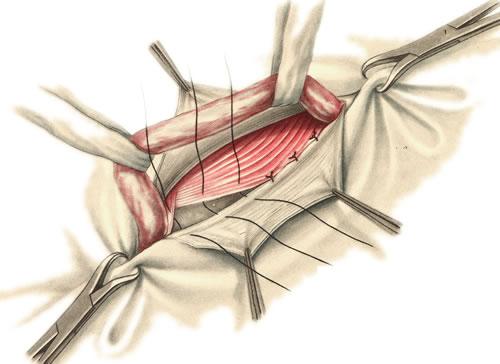 Рисунок 6. Метод Бассини
Рисунок 6. Метод Бассини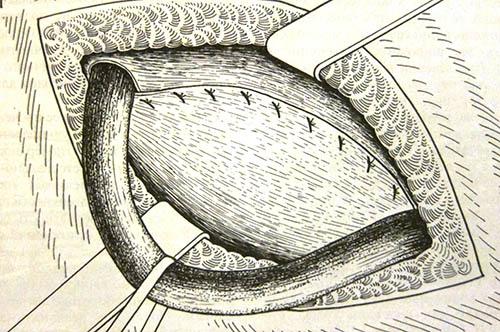 Рисунок 7. Метод Постемпского
Рисунок 7. Метод Постемпского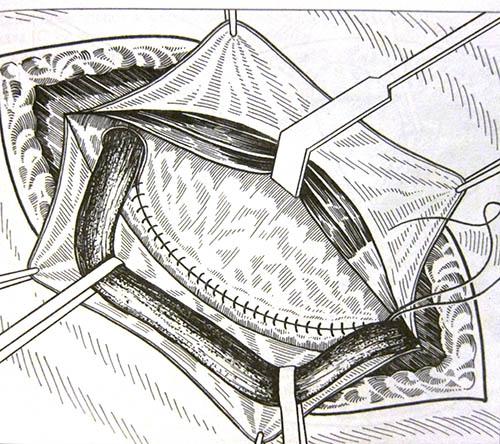 Рисунок 8. Метод Шоулдайса
Рисунок 8. Метод Шоулдайса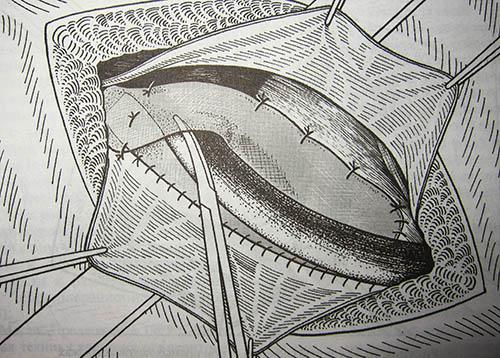 Рисунок 9. Метод Лихтенштейна
Рисунок 9. Метод Лихтенштейна Рисунок 10. Метод plug and patch
Рисунок 10. Метод plug and patch Рисунок 11. Система Prolene hernia
Рисунок 11. Система Prolene hernia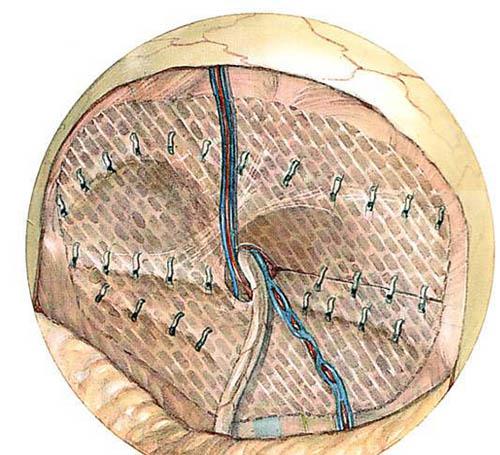 Рисунок 12. Внутрибрюшинный метод
Рисунок 12. Внутрибрюшинный метод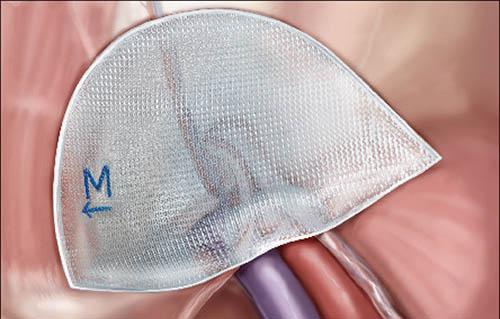 Рисунок 13. Внебрюшинный метод
Рисунок 13. Внебрюшинный метод