Грыжи переднебоковой стенки живота.Грыжей переднебоковой стенки живота называют выхождение внутренностей из брюшной полости вместе с париетальным листком брюшины через естественные отверстия в мышечно-апоневротическом слое или через отверстия в этом же слое, образовавшиеся в резултатате операции или травмы.
По анатомическим признакам: пупочные, грыжи белой линии живота, паховые грыжи, спигелевой линии, бедренные грыжи.
По этиологии: врожденные, приобретенные.
По клиническим признакам: вправимые (грыжевое содержимое свободно выходит из брюшной полости и легко вправляется обратно), невправимые(грыжевое содержимое сращено с содержимым грыжевого мешка, вправление невозможно ущемленные грыжи (грыжевое содержимое содержимое находится на уровне грыжевых ворот под постоянным сдавлением), скользящие грыжи (грыжевой мешок частично представлен стенкой полого органа, не покрытый висцеральной брюшиной) при наполнении мезоперитонеально расположенного органа грыжевой мешок может вернутся брюшную полость.
Грыжи белой линии живота.Белая линия живота образована переплетением волокон апоневрозов брюшных мышц. Идущие с каждой стороны три апоневроза брюшных мышц (наружной косой мышцы живота, внутренней косой мышцы живота, внутренней косой мышцы живота), после сформирования влагалища прямой мышцы живота переплетаются между собой с образованием особой сухожильной пластинки, тянущейся от мечевидного отростка до лобка. Длина белой линии у взрослых колеблется от 30 до 40 см, ширина ее различна. Ниже пупка линия суживается и идет в виде узкого тяжа располагающегося между прямыми мышцами. При повышении внутрибрюшного давления весьма нередко переплетенные фиброзные волокна белой линии живота расходятся, что ведет к образованию грыж белой линии живота. Чаще всего они расходятся выше пупка, и здесь получили названия надчревных грыж. Типично появление в этой области так называемых пред брюшинных жирников.
Пупочные грыжи.Пупочное кольцо занимает среднюю часть мезогастрии и нередко является местом появления грыж. Пупок представляет собой втянутый рубец, образовавшийся на месте пупочного кольца. Под этим кольцом понимается отверстие с острыми и ровными краями, окаймленные апоневротическими волокнами белой линии живота. Во внутриутробном периоде через пупочное кольцо проходит внутриутробнй канатик, соединяющий плод с организмом материю слои, образующие пупок, состоят изтонкой кожи, сращенные с рубцовой тканью, пупочной фасции и брюшины. Пупочная фасция, представляющая собой часть внутрибрюшинной фасции, в одних случаях закрывает пупочное кольцо целиком, в других – сосвсем не закрывает, заканчиваясь выше кольца. Нередко фасция слабо развита. В соответствии с этм прочность слоев на месте пупочного колца бывает разной. Сверху к пупочному кольцу подходит пупочная вена в так называемом пупочном канале; спереди его ограничивает белая линия живота, сзади – пупочная фасция.
Наружные (косые) и прямые паховые грыжи.Прямой паховой грыжей называют такую грыжу, которая выпячивает брюшину в области fossa inguinalis medialis и проникает в паховый канал вне семенного канатика через паховый промежуток. Важной предпосылкой для образования прямых паховых грыж являются возрастные атрофические процессы в мышцах, апоневрозах, связочном аппарате и нервных волокнах. Паховый промежуток при этом увеличивается, и клапанная функция мышц отсутствует, что объясняет факт довольно частого образования двусторонних паховых грыж у стариков.
Врожденные, скользящие, ущемленные и послеоперационные грыжи.При косых грыжах грыжевой мешок находится кнаружи, латеральнее элементов семенного канатика. При скользящих грыжах внутренние органы, частично покрытые брюшиной, составляют часть стенки грыжевого мешка. Соскальзывание этих органов проходит по забрюшинной клетчатке, через грыжевые ворота. Скользящие паховые грыжи чаще всего невправимы, грыжевые ворота у них больше, чем обычно.анатомической предпосылкой образования врожденных паховых грыж является необлетирированный вагинальный отросток брюшины, который является готовым мешком для паховой грыжи. Предпосылкой образования ущемленных паховых грыж является узкие грыжевые ворота. Предпосылкой образования послеоперайионных грыж является воспаление операционного шва; повышенная физическая нагрузка после операции; недостаточные восстанавливающие силы и низкий иммунитет; ожирение; сильный кашель, рвота, запоры в послеоперационный период.
Хирургическая анатомия пупочных, прямых и косых паховых и бедренных грыж.Припаховой грыже грыжевой мешок располагается в паховом канале среди элементов семенного канатика. При прямой — грыжевой мешок располагается кнутри от семенного канатика. Дифференцировать косую и прямую грыжи можно по следующим признакам: косые чаще встречаются у молодых, обычно односторонние, при длительном существовании могут спускаться в мошонку. Прямые грыжи чаще возникают у пожилых людей, бывают двусторонние, в мошонку не опускаются. Косые грыжи могут быть врожденными. При этом грыжевой мешок представляет собой незаращенный влагалищный отросток брюшины. Сосудистая лакуна является основным местом образования бедренных грыж. Наиболее «слабым» её отделом является бедренное кольцо (anulus femoralis), располагающееся в самом медиальном отделе лакуны и отграниченное: медиально – медиально-лакунарной связкой, спереди – паховой связкой, сзади – куперовской связкой, латерально – влагалищем бедренной вены. Бедренное кольцо заполнено жировой клетчаткой. Здесь же залегает крупный лимфатический узел Розенмюллера-Пирогова. Диаметр бедренного кольца у женщин достигает 1,8 см, у мужчин – 1,2 см.
источник
Ущемление (incarceratio) грыжи — внезапное или постепенное сдавление какого-либо органа брюшной полости в грыжевых воротах, приводящее к нарушению его кровоснабжения и некрозу. Могут ущемляться как наружные (в различных щелях и дефектах стенок живота и тазового дна), так и внутренние (в карманах брюшной полости и отверстиях диафрагмы) грыжи. Ущемление — одно из наиболее частых и опасных осложнений грыж живота и основная причина летальности при этой распространённой патологии.
КОД ПО МКБ-10
К46.0. Неуточнённая грыжа брюшной полости с непроходимостью без гангрены.
Ущемление развивается у 8-20% больных с наружными брюшными грыжами. Если учесть, что «грыженосители» составляют около 2% населения, то общее количество больных с этой патологией в практике экстренной хирургии достаточно велико. Чаще ущемление диагностируют у пациентов пожилого и старческого возраста.
Надёжно предотвратить ущемление брюшной грыжи можно только при своевременном выявлении «грыженосителей» и их хирургическом лечении. Наличие грыжи, если нет тяжёлых сопутствующих заболеваний, — показание к плановому хирургическому вмешательству. Только таким путём можно сократить число выполняемых экстренных вмешательств у больных с брюшными грыжами и снизить летальность.
Ущемлённая грыжа должна быть выявлена или исключена у каждого пациента с подозрением на «острый живот». Для этого в обязательном порядке следует тщательно обследовать все места возможного выхождения брюшных грыж. Это особенно необходимо у больных с признаками кишечной непроходимости.
С точки зрения механизма возникновения этого осложнения грыж, существует два принципиально различных типа ущемления: эластическое и каловое.
Эластическое ущемление возникает после внезапного выхода большого объёма брюшных органов через узкие грыжевые ворота в момент резкого повышения внутрибрюшного давления под воздействием сильного физического напряжения. Вышедшие органы самостоятельно не вправляются обратно в брюшную полость. Вследствие сдавления (странгуляции) в узком кольце грыжевых ворот возникает ишемия ущемлённых органов, что приводит к выраженному болевому синдрому. Боль вызывает стойкий спазм мышц передней брюшной стенки, который усугубляет ущемление. Неликвидированное эластическое ущемление приводит к быстрому (в течение нескольких часов, минимум 2 ч) некрозу грыжевого содержимого.
При каловом ущемлении сдавление грыжевого содержимого возникает в результате резкого переполнения приводящего отдела кишечной петли, находящейся в грыжевом мешке. Отводящий отдел этой петли резко уплощается и сдавливается в грыжевых воротах вместе с прилежащей брыжейкой. В результате развивается странгуляция, подобная наблюдаемой при эластическом ущемлении. Однако для развития некроза кишки при каловом ущемлении необходим более длительный срок (несколько суток).
Непременное условие возникновения эластического ущемления — наличие узких грыжевых ворот, в то время как каловое ущемление часто возникает при широких грыжевых воротах. При каловом ущемлении физическое усилие имеет меньшее значение, чем при эластической странгуляции; гораздо важнее нарушение кишечной моторики, замедление перистальтики, что часто бывает у пациентов пожилого и старческого возраста. При каловом ущемлении имеют значение перегибы, скручивание кишки, находящейся в грыжевом мешке, и её сращение со стенками грыжевого мешка. Каловое ущемление обычно возникает как осложнение длительно существующей невправимой грыжи.
Ущемляться могут различные органы. Чаще всего ущемлённой оказывается тонкая кишка или участок большого сальника, реже — толстая кишка. Очень редко ущемляются органы, расположенные мезоперитонеально: например, слепая кишка, мочевой пузырь, матка и её придатки. Наиболее опасно ущемление кишки из-за возможности её омертвления и развития тяжёлой странгуляционной кишечной непроходимости, что обусловливает прогрессирующую интоксикацию.
В момент ущемления в грыжевом мешке образуется замкнутая полость, содержащая орган или органы, кровоснабжение которых нарушено. На месте сжатия кишечной петли, сальника и других органов образуется странгуляционная борозда, которая хорошо заметна даже после ликвидации ущемления. Её обычно хорошо видно как в области приводящего и отводящего отделов кишки, так и в соответствующих участках брыжейки.
Первоначально в результате нарушения кровоснабжения в кишке возникает венозный стаз, который вскоре вызывает отёк всех слоев кишечной стенки. Одновременно происходит пропотевание плазмы и диапедез форменных элементов крови как внутрь просвета ущемлённой кишки, так и в полость грыжевого мешка. В замкнутом просвете ишемизированной кишки начинается разложение кишечного содержимого, характеризующееся образованием токсинов. Ущемлённая петля кишки довольно быстро, в течение нескольких часов (при эластическом ущемлении), некротизируется, начиная со слизистой оболочки. Об этом необходимо помнить, оценивая её жизнеспособность.
Жидкость, которая скапливается при ущемлении в замкнутой полости грыжевого мешка (за счёт транссудации и экссудации), получила название грыжевой воды. Сначала она прозрачна и бесцветна (серозный транссудат), но по мере попадания форменных элементов крови и их разрушения грыжевая вода приобретает розовую, а затем и красно-бурую окраску. Некротизированная стенка кишки перестаёт служить барьером для выхода микробной флоры за её пределы, вследствие этого экссудат приобретает гнойный характер с колибациллярным запахом. Подобное гнойное воспаление, развившееся на поздних стадиях ущемления, распространяющееся на окружающие грыжу ткани, получило укоренившееся, но не совсем точное название «флегмона грыжевого мешка».
При ущемлении страдает не только часть кишки, находящаяся в грыжевом мешке, но и её приводящий отдел, расположенный в брюшной полости. В результате развития кишечной непроходимости в этом отделе скапливается кишечное содержимое, которое растягивает кишку, и её стенка резко истончается. Далее возникают все расстройства, характерные для этого патологического состояния. Возникшая в результате ущемления странгуляционная непроходимость, как известно, — одна из наиболее тяжёлых видов непроходимости кишечника, особенно при ущемлении тонкой кишки. В этом случае ранняя многократная рвота быстро приводит к обезвоживанию организма, потере жизненно важных электролитов и белков. Кроме того, сдавление нервных элементов брыжейки ведёт к возникновению тяжёлого болевого шока, продолжающегося вплоть до некроза кишки и ущемлённого отдела брыжейки. Эти изменения вместе с поражением приводящего отдела кишки чреваты опасностью развития не только флегмоны грыжевого мешка, но и гнойного перитонита.
Перечисленные факторы определяют высокий уровень летальности, который сохраняется при ущемлённых грыжах, что свидетельствует о необходимости не только раннего оперативного вмешательства, но и проведения корригирующего послеоперационного лечения.
Ретроградное (W-образное) ущемление характеризуется тем, что в грыжевом мешке находятся две кишечные петли в относительно благополучном состоянии, а наибольшие изменения претерпевает третья, соединяющая их петля, расположенная в брюшной полости (рис. 49-1).
Рис. 49-1. Схема ретроградного (W-образного) ущемления.
Она находится в худших условиях кровоснабжения, поскольку её брыжейка несколько раз перегибается, входя в грыжевой мешок и выходя из него. Подобный вид ущемления наблюдают редко, но он протекает значительно тяжелее, чем обычное, так как основной патологический процесс развивается не в замкнутом грыжевом мешке, а в свободной брюшной полости. В этом случае существует опасность возникновения перитонита. Вот почему при ретроградном ущемлении хирург во время операции обязательно должен осмотреть петлю кишки, находящуюся в брюшной полости.
Пристеночное ущемление известно в литературе под названием «грыжа Рихтера» (рис. 49-2). При этом виде ущемления кишка сдавливается не на всю величину своего просвета, а лишь частично, обычно в участке напротив её брыжеечного края. В этом случае не возникает механической кишечной непроходимости, но есть реальная опасность некроза кишечной стенки со всеми вытекающими отсюда последствиями. Вместе с тем диагностировать подобное ущемление достаточно сложно из-за отсутствия выраженных болей (не ущемляется брыжейка кишки). Пристеночному ущемлению чаще подвергается тонкая кишка, но описаны случаи подобного ущемления желудка и толстой кишки. Этот вид ущемления никогда не встречается при грыжах большого размера, он характерен для небольших грыж с узкими грыжевыми воротами (бедренная, пупочная грыжа, грыжа белой линии живота).
Рис. 49-2. Схема пристеночного ущемления (грыжа Рихтера).
Грыжа Литтре — ущемление дивертикула Меккеля в паховой грыже. Такую патологию можно приравнять к обычному пристеночному ущемлению с той только разницей, что из-за худших условий кровоснабжения дивертикул быстрее подвергается некрозу, чем обычная стенка кишки.
источник
Классификация грыж живота основана ил анатомических н клинических признаках. Согласно анатомической классификации различают паховую, бедренную, пупочную грыжу, грыжу белой линии живота. Существуют н редкие варианты грыж: грыжи мечевидного отростка, поясничные, седалищные и диафрагмальные грыжи. Необходимо знать анатомические предпосылки для появления каждой из них.
В этиологической классификации все грыжи разделены на 2 группы — врожденное и приобретенные. Среди приобретенных различают грыжи “слабых” мест и послеоперационные.
В клинической классификации следует выделять свободную или вправимую грыжу н невправимую грыжи. Важнейшей клинической формой грыж является ущемленная грыжа. Выхождение внутренностей, расположенных забрюшинно, или органов, частично покрытых брюшиной, приводит к образованию скользящих грыж. Эти органы, смещаясь, как бы скользят по забрюшинной клетчатке и спускаются в грыжевой канал. Наиболее часто смещается слепая кишка или стенка мочевого пузыря.
При разборе классификации необходимо иметь представление о различных вариантах осложнения грыж, каковыми являются каловый застой (копростаз), воспаления грыж, ущемления, новообразования и повреждения грыжи.
При разборе этиологических факторов и анатомо-физиологических особенностей прежде всего следует знать общие представления о грыже. Грыжи делятся на наружные и внутренние. Наружной грыжей называют опухолевидное образование в результате выхождения из брюшной полости внутренностей через естественное или искусственное отверстие в брюшной стенке вместе с пристеночньм листком брюшины при целостности кожных покровов. Эти отверстия могут являться естественными анатомическими образованиями (пупочное кольцо, паховый канал и пр.) или возникнуть вследствие травм, операций, заболеваний.
Внутренними грыжами называются образования внутри брюшной полости в брюшных карманах и складках или проникают в грудную полость через естественные приобретенные отверстия и щели диафрагмы.
Эвентарация — остро развившийся дефект в брюшине и мышечно-апоневротическом слое передней брюшной стенки с выходом внутренностей брюшной полости за ее пределы.
Выпадения — выпячивания органа или части его непокрытой брюшиной.
Составные части грыжи: грыжевые ворота — естественные щели и каналы, проходящие в толще брюшной стенки или возникающие в результате ранений, операций, травм. Форма грыжевых ворот различна. Исключение составляют невропатические грыжи, при которых нет выраженных грыжевых ворот, но на большем протяжении брюшной стенки атрофируется или теряет тонус мышечный слой, а полноценные апоневротические ткани отсутствуют: релаксация диафрагмы, атрофия вследствие пересечения нервов. Грыжевой мешок — часть пристеночной брюшины, вышедшей через грыжевые ворота. Различают шейку, тело и дно мешка. Шейка — прокснмальный отдел грыжевого мешка, находящийся в грыжевых воротах. Грыжевое содержимое — подвижные органы брюшной полости: сальник, петли кишечника и пр.
Субъективными симптомами являются боль и неприятные ощущения в животе и области грыжевого выпячивания, усиливающиеся при физической нагрузке. Объективный симптом грыжи — наличие припухлости, выбухания, расположенного в одной из грыжевых точек. Другим симптомом неосложненной грыжи является вхождение и выхождение содержимого из грыжевого мешка при перемене положения тела больного. Расширение канала или ворот также говорит за грыжу. Симптом кашлевого толчка (передача толчка внутренностей при кашле на палец врача, введенный в грыжевые ворота) тоже можно определить при наличии у больного грыжи. При распознавании паховых грыж необходимо обратить внимание на клинические различия прямой и косой грыжи. Чаще всего используют 2 признака. Косая грыжа лежит в ложе семенного канатика, прямая — медиальнее; косая грыжа выходит латерально от нижней надчревной артерии, прямая — медиальнее.
При обследовании необходимо выявить симптомы, позволяющие оценить характер грыжевого содержимого: тонкая кишка — по урчанию, тимпаническому звуку, быстрому выхождению, толстая кишка — грыжи больших размеров, невправимы, увеличивается при введении воздуха или жидкости в прямую кишку, сальник — по дольчатости и перкуторной тупости.
Разбор отличительных признаков грыжи производится в сравнении с клиническими проявлениями водянки яичка, чему помогает перкуторная тупость и просвечивание, новообразования мошонки, чему помогает анамнез, расширение вен семенного канатика при детальном исследовании семенного канатика во время натуживая — при варикозе определяются извитые мелкие образования, легко спадающиеся при давлении. При разборе клинических проявлений бедренной грыжи необходимо провести дифференциальный диагноз с липомами, лимфаденитом, варикозным узлом подкожной вены бедра.
При разборе клинических проявлений грыжи белой линии живота необходимо провести дифференциальный диагноз с заболеваниями желудка — гастритом, раком, язвой, которые распознаются по связи болевых ощущений с приемом пищи и на основании рентгенологических данных.
Принцип индивидуального подхода должен реализоваться в учете целого ряда факторов: формы грыжи, патогенетических механизмов, состояние тканей брюшной стенки, величины грыжевого дефекта.
Операция при грыже должна быть максимально простой и наименее травматичной для каждого больного, должна проводиться способом, вызывающим наименьшие нарушения анатомии брюшной стенки.
Следует обратить внимание на систематизацию вариантов оперативного лечения по принципу использования тех или иных тканей брюшной стенки.
Существует пять главных методов пластики:
4) с использованием биологических и синтетических материалов,
Необходимо разобрать преимущества каждого вида пластики. Следует указать, что в фасциально-апоневротической пластике наиболее полно реализуется метод соединения однородных тканей, что позволяет получить надежное сращение и восстановить анатомические взаимоотношения. Принцип используется в ряде пластических способов — Мартынова, Оппеля-Краснобаева, Майо, Вишневского при лечении послеоперационных грыж. В данный вид относятся и способы фасциально-апоневротической пластики на питающей ножке. Мышечно-апоневротический способ пластики имеет наибольшее значение благодаря тому, что укрепление мышечной тканью способно оказывать динамическое противодействие колебаниям внутрибрюшного давления. Главным условием при этом является сохранение функции мышц. Наибольшее распространение из этого вида пластик получили способы Жирара, Спасокукоцкого, Бассини (Постемского), Кукуджанова, способ Сапежко при послеоперационных грыжах и др.
Пластика с помощью дополнительных биологических или синтетических материалов разбирается с учетом возможности использования различных трансплантантов.
По происхождению последнего разделяют на:
а) аутологичные (взятые у того же организма),
б) аллогенные (взятые в организме того же вида),
в) ксеногенные (взятые в организме другого вида),
г) эксплантанты (небиологические ткани),
Показаниями к применению пластических материалов следует считать:
2) первичные грыжи больших размеров,
3) послеоперационные с множественными грыжевыми воротами,
4) гигантские с размером дефекта 10 * 10 см,
5) срочные с выраженной атрофией мышц, гипоплазией связок.
Следует остановиться на различных вариантах применения аутотрансплантантов (чаще всего способы Макаберна, Шиловцева), аллотрансплантаптов (аллогенат фасции, твердой мозговой оболочки — ксенотрансплантации (ксеногенной брюшины).
Внутренние грыжи. По окончании разбора наружных грыж различной локализации необходимо обратить внимание на наличие внутренних грыж. Наиболее частым вариантом внутренней грыжи является диафрагмальная.
Классификация диафрагмальных грыж (К. Д. Тоскин, 1983).
I. ГРЫЖИ СОБСТВЕННОЙ ДИАФРАГМЫ
А. Врожденные грыжи диафрагмы.
1) реберно-позвоночного отдела диафрагмы:
2) грудинно-реберного отдела диафрагмы:
а) ложные (френокардиальные),
б) истинные (Ларрея-Морганьи);
II. ГРЫЖИ ЕСТЕСТВЕННЫХ ОТВЕРСТИЙ ДИАФРАГМЫ
1) грыжи пищеводного отверстия диафрагмы;
3) параэзофагеальные грыжи.
При разборе клиники данного вида грыж необходимо выделить 2 группы симптомов (Б. В. Петровский, 1966): кардиореспираторные, гастроинтестинальные.
Следует обратить внимание, что наибольшее значение для окончательного диагноза имеет рентгенологический метод исследования. Следует индивидуально решить вопрос о лечении грыж диафрагмы: возможность ущемления является прямым показанием для операции, при релаксации диафрагмы операция показана лишь в случае выраженных нарушений здоровья.
Выбор метода операции определяется характером грыжи и заключается в использовании различных доступов: трансторакальный или абдоминальный и варианта пластического закрытия грыжевых ворот. Цель операции достигается как использованием местных тканей, так и аллопластических материалов. В затруднительных случаях используют органопексию (чаще гепатопексию).
Одним из самых распространенных и грозных осложнений грыж является ущемление. Под ущемленной грыжей понимают такое состояние, когда происходит внезапное сдавление грыжевого содержимого в грыжевых воротах. Это наиболее опасное осложнение встречается у 3-15% больных с грыжей, а если учесть, что больных с грыжами около 2% всех людей, то становится очевидным, что удельный вес больных с ущемленными грыжами довольно большой в практике экстренной хирургии. Летальность составляет 2-4%. За годы Советской власти смертность от ущемленных грыж уменьшилась в 10 раз, несмотря на достигнутые успехи, данная нозологическая единица ургентной хирургии требует неослабного внимания.
Выделяют два принципиально различных типа ущемления: эластическое и каловое. Следует обратить внимание на роль предрасполагающих условий — узких грыжевых ворот при эластическом ущемлении и широких при каловом; физического усилия при эластическом и нарушении моторики при каловом, следует обратить внимание на то, что каловое ущемление нередко возникает как осложнение длительно существующей невправимой грыжи.
Необходимо заострить внимание на том, что ущемление представляет большую угрозу для жизни больного, большое значение при этом имеет орган, попавший в грыжевой мешок во время ущемления.
Наряду с типичными вариантами ущемления необходимо разобрать атипичные варианты ущемления: ретроградное, пристеночное или грыжа Рихтера и ущемление Меккелева дивертикула — грыжа Литтре.
Необходимо выделить основные симптомы ущемленной грыжи:
1) резкая боль в области грыжи, возникшая внезапно,
3) напряжение грыжевого выпячивания,
4) отсутствие передачи кашлевого толчка.
Следует разобрать механизмы появления каждого из этих симптомов и их выявление у больного. Поскольку ущемленная грыжа при вовлечении в просвет грыжевого мешка кишечной трубки сопровождается нарушениями кишечной проходимости, необходимо выявить у больного симптомы острой кишечной непроходимости.
Дифференциальный диагноз при ущемленной грыже приходится проводить с рядом патологических состояний как самого грыжевого выпячивания, так и не имеющих отношения к грыже. И хотя в типичных случаях диагноз ущемленной грыжи несложен, ошибки в диагностике достигают 18°/о. Дифференциальный диагноз проводится с копростазом, водянкой яичка, доброкачественными и злокачественными опухолями.
Следует знать понятие ложное ущемление, куда включают симптомокомплекс, напоминающий общую картину ущемления, но вызванный какими-либо другими острыми заболеваниями органов брюшной полости (например, странгуляционная кишечная непроходимость, панкреонекроз, почечная и печеночная колика).
В настоящее время принята абсолютно твердая лечебно-тактическая установка, которая заключается в следующем: ущемленная грыжа подлежит немедленному оперативному лечению вне зависимости от сроков, разновидности и локализации. Любая попытка вправления грыжи является недоступной на всех этапах оказания помощи. В то же время следует учесть, что у больных, находящихся в крайне тяжелом состоянии, если с момента ущемления прошло не более 2 часов и риск операции значительно больший, чем вправление, можно сделать попытку вправления в качестве исключения.
Необходимо детальное разъяснение подготовки к вправлению, которая заключается в ряде мероприятий:
1) подкожное введение атропина,
2) опорожнение мочевого пузыря,
3) эвакуация желудочного содержимого,
Существуют 2 типа вправления: положительное (ручное вправление) и отрицательное — путем перемещения положения тела. При неуспехе больные оперируются.
Необходимо обратить внимание на варианты мнимого вправления:
1) перемещение внутренностей из одной камеры в другую,
2) отделение и вправление всего грыжевого мешка,
3) отрыв шейки и разрыв ущемленной кишки.
Хирургическое вмешательство производится немедленно и включает ряд принципиальных моментов:
1) введение спазмолитиков и наркотиков категорически запрещается — могут вызвать спонтанное вправление грыжи,
2) в связи с этим же противопоказан наркоз.
Само оперативное вмешательство включает б моментов:
1) рассечение наружных покровов;
2) обнаружение и вскрытие грыжевого мешка. Фиксация грыжевого содержимого;
3) ликвидация ущемления рассечением кольца;
4) осмотр ущемленных внутренностей и удаление нежизнеспособных органов;
5) удаление грыжевого мешка;
6) пластика грыжевых ворот и ушивание операционной раны.
Необходимо детализировать тактику хирурга во время операции по поводу флегмоны грыжевого мешка, акцентировав внимание на том, что операцию начинают со срединной лапаратомии.
Следует обратить внимание, что послеоперационный период требует значительно большего внимания, чем при плановом грыжесечении.
Лечебные мероприятия должны включать: дезинтоксикационные средства, кардиотонические препараты, парентеральное питание на протяжении 1-2 дней, антибиотики, борьба с парезом кишечника.
При рассмотрении отдельных вариантов ущемления при грыжах различной локализации необходимо опираться в диагностике на общие симптомы. В то же время, учитывая анатомические особенности каждой зоны во время проведения операции, особенно на этапе рассечения ущемленного кольца, следует избегать опасности повреждения артериальных стволов: надчревной артерии при паховой грыже, бедренной и запирательной при бедренной грыже. Редко, но встречаются ущемления послеоперационной вентральной грыжи. Диагностика последних более трудная и нередко операция проводится без явлений истинного ущемления, поскольку широкие грыжевые ворота редко способствуют подобному осложнению. Значительно чаще отмечаются проявления кишечной непроходимости вследствие перегибов, деформаций. Во время проведения экстренной операции большие грыжевые ворота не ушивают, а накладывают на разрезе .лишь кожные швы. Применение сложных способов пластики, особенно с использованием аллопластических материалов, противопоказано.
Следует подчеркнуть большое значение организационных мероприятий по лечению грыж, которые включают в себя: профилактическую работу, среди которой огромное значение имеет пропаганда физкультуры и спорта и массовые профилактические осмотры;
санитарно-просветительная работа; диспансеризация больных; повышение качества оперативного лечения и квалификации хирургов в вопросах герниологии.
Реабилитация, экспертиза трудоспособности и диспансеризация.
После грыжесечения по поводу неосложненной грыжи постельный режим назначают на 1-2 суток. Лечебную гимнастику начинают в день операции, прежде всего для улучшения дыхания. Кормить больных можно также в день операции. Достаточно часто бывает рефлекторная задержка мочеиспускания, заставляющая прибегать к катетеризации мочевого пузыря. Нередко в первые дни после операции развивается реактивный отек мошонки и ее содержимого, поэтому в эти дни необходимо надевать суспензорий или рекомендовать носить больному плавки. Швы снимают на 7-8 день, выписывают на 9-10 день после операции. Временная потеря трудоспособности (больничный лист) для лиц физического труда длится 1,5-2 месяца, после операции по поводу рецидивной грыжи этот срок увеличивается на 2-3 недели.
Лица тяжелого физического труда в дальнейшем должны временно переводиться на работу, не связанную с подъемом тяжести (2-3 месяца).
В экспертной практике инвалидами по поводу грыжи оказываются лица только преклонного возраста, у которых имеются возрастные изменения и в других органах. В молодом или среднем возрасте инвалидность устанавливается в случаях упорно рецидивирующих грыж или других послеоперационных осложнений.
При разборе вопросов диспансеризации следует отметить, что лучшей мерой профилактики осложнений грыж является раннее выявление больных грыжами врачами всех специальностей и направление таких пациентов на операцию в плановом порядке.
источник
Ущемление грыжи – сдавление грыжевого мешка в грыжевых воротах, вызывающее нарушение кровоснабжения и некроз образующих грыжевое содержимое органов. Ущемление грыжи характеризуется резкой болью, напряжением и болезненностью грыжевого выпячивания, невправимостью дефекта. Диагностика ущемления грыжи основывается на данных анамнеза и физикального обследования, обзорной рентгенографии брюшной полости. Во время грыжесечения по поводу ущемленной грыжи нередко требуется проведение резекции некротизированной кишки.
Ущемление грыжи – наиболее частое и грозное осложнение абдоминальных грыж. Ущемленные грыжи являются острым хирургическим состоянием, требующим неотложного вмешательства, и уступают по частоте возникновения только острому аппендициту, острому холециститу и острому панкреатиту. В оперативной гастроэнтерологии ущемление грыжи диагностируется в 3-15% случаев.
Ущемление грыжи связано с внезапным сдавлением содержимого грыжевого мешка (сальника, тонкой кишки и др. органов) в грыжевых воротах (дефектах передней брюшной стенки, отверстиях диафрагмы, карманах брюшной полости и т. д.). Ущемлению могут подвергаться любые абдоминальные грыжи: паховые (60%), бедренные (25%), пупочные (10%), реже — грыжи белой линии живота, пищеводного отверстия диафрагмы, послеоперационные грыжи. Ущемление грыжи связано с опасностью развития некроза сдавленных органов, кишечной непроходимости, перитонита.
В зависимости от сдавленного в грыжевых воротах органа различают грыжи с ущемлением кишечника, сальника, желудка, мочевого пузыря, матки и ее придатков. Степень перекрытия просвета полого органа при ущемлении грыжи может быть неполной (пристеночной) и полной. В ряде случаев, например, при ущемлении дивертикула Меккеля или червеобразного отростка, перекрытия просвета органа не наблюдается совсем. По особенностям развития выделяют антеградное, ретроградное, ложное (мнимое), внезапное (в случае отсутствия грыжевого анамнеза) ущемление грыжи.
Существует два механизма ущемления грыжи: эластический и каловый. Эластическое ущемление развивается в случае одномоментного выхождения через узкие грыжевые ворота большого объема грыжевого содержимого. Внутренние органы, заключенные в грыжевой мешок, не могут вправиться в брюшную полость самостоятельно. Их ущемление узким кольцом грыжевых ворот приводит к развитию ишемии, выраженного болевого синдрома, стойкого мышечного спазма грыжевых ворот, еще более утяжеляющего ущемление грыжи.
Каловое ущемление развивается при резком переполнении приводящей петли кишечника, попавшей в грыжевой мешок, кишечным содержимым. При этом отводящий отдел кишки уплощается и ущемляется в грыжевых воротах вместе с брыжейкой. Каловое ущемление часто развивается при длительно существующих невправимых грыжах.
Ущемление грыжи может быть первичным и вторичным. Первичное ущемление встречается реже и возникает на фоне одномоментного чрезвычайного усилия, в результате которого происходит одновременное образование ранее не существовавшей грыжи и ее сдавление. Вторичное ущемление происходит на фоне имевшейся ранее грыжи брюшной стенки.
Основным механизмом ущемления грыжи служит резкое одномоментное или периодически повторяющееся повышение внутрибрюшного давления, которое может быть связано с чрезмерным физическим усилием, запорами, кашлем (при бронхите, пневмонии), затрудненным мочеиспусканием (при аденоме простаты), тяжелыми родами, плачем и пр. Развитию и ущемлению грыжи способствует слабость мускулатуры брюшной стенки, атония кишечника у пожилых людей, травматические повреждения живота, оперативные вмешательства, похудание.
После нормализации внутрибрюшного давления грыжевые ворота уменьшаются в размерах и ущемляют вышедший за их пределы грыжевой мешок. При этом вероятность развития ущемления не зависит от диаметра грыжевых ворот и величины грыжи.
Ущемление грыжи характеризуется следующими признаками: резкой локальной или разлитой болью в животе, невозможностью вправить грыжу, напряженностью и болезненностью грыжевого выпячивания, отсутствием симптома «кашлевого толчка».
Главным сигналом ущемления грыжи служит боль, развивающаяся на высоте физического усилия или напряжения и не стихающая в покое. Боль настолько интенсивная, что пациент зачастую не может удержаться от стонов; его поведение становится беспокойным. В объективном статусе отмечается бледность кожных покровов, явления болевого шока — тахикардия и гипотония.
В зависимости от вида ущемленной грыжи боль может иррадиировать в эпигастральную область, центр живота, пах, бедро. При возникновении кишечной непроходимости боль принимает спастический характер. Болевой синдром, как правило, выражен в течение нескольких часов, до тех пор, пока не разовьется некроз ущемленного органа и не произойдет гибель нервных элементов. При каловом ущемлении болевой синдром и интоксикация выражены слабее, медленнее развивается некроз кишки.
При ущемлении грыжи может возникать однократная рвота, которая вначале имеет рефлекторный механизм. С развитием кишечной непроходимости рвота становится постоянной и приобретает каловый характер. В ситуациях частичного ущемления грыжи явления непроходимости, как правило, не возникают. В этом случае, кроме боли, могут беспокоить тенезмы, задержка газов, дизурические расстройства (учащенные болезненные мочеиспускания, гематурия).
Длительно существующее ущемление грыжи может приводить к образованию флегмоны грыжевого мешка, которая распознается по характерным местным симптомам: отеку и гиперемии кожных покровов, болезненности грыжевого выпячивания и флюктуации над ним. Это состояние сопровождается общей симптоматикой — высокой лихорадкой, усилением интоксикации. Исходом вовремя не устраненного ущемления грыжи служит разлитой перитонит, вызванный переходом воспаления на брюшину или перфорацией растянутого отдела ущемленной кишки.
При наличии грыжевого анамнеза и типичной клиники диагностика ущемления грыжи не представляет сложности. При физикальном обследовании пациента обращают внимание на наличии напряженного болезненного грыжевого выпячивания, которое не исчезает при смене положения тела. Патогномоничным признаком ущемления грыжи служит отсутствие передаточного кашлевого толчка, что связано с полным отграничением грыжевого мешка от брюшной полости ущемляющим кольцом. Перистальтика над ущемленной грыжей не выслушивается; иногда отмечаются симптомы непроходимости кишечника (симптом Валя, шум плеска и др.). Нередко наблюдается асимметрия живота, положительные перитонеальные симптомы.
При наличии кишечной непроходимости обзорная рентгенография брюшной полости выявляет чаши Клойбера. С целью дифференциальной диагностики проводится УЗИ органов брюшной полости. Ущемление бедренной и паховой грыжи следует отличать от гидроцеле, сперматоцеле, орхиэпидидимита, пахового лимфаденита.
Независимо от разновидности, локализации и сроков ущемления, осложненные грыжи подлежат немедленному хирургическому лечению. На догоспитальном этапе категорически недопустимы попытки вправления ущемленной грыжи, самостоятельное введение спазмолитиков и анальгетиков, прием слабительных. Операция при ущемлении грыжи проводится по жизненным показаниям.
Хирургическое вмешательство при ущемлении грыжи преследует цели освобождения сдавленных органов, обследования ущемленного органа на предмет его жизнеспособности, резекции некротизированного участка, проведения пластики грыжевых ворот (герниопластики местными тканями или с помощью синтетических протезов).
Наиболее ответственным моментом операции является оценка жизнеспособности ущемленной петли кишечника. Критериями жизнеспособности кишки служат восстановление ее тонуса и физиологической окраски после освобождения из ущемляющего кольца, гладкость и блеск серозной оболочки, отсутствие странгуляционной борозды, наличие пульсации брыжеечных сосудов, сохранность перистальтики. При наличии всех указанных признаков, кишка признается жизнеспособной и погружается в брюшную полость.
В противном случае при ущемлении грыжи требуется проведение резекции участка кишки с наложением анастомоза «конец в конец». При невозможности выполнения резекции некротизированной кишки накладывается кишечный свищ (энтеростома, колостома). Проведение первичной пластики брюшной стенки противопоказано при перитоните и флегмоне грыжевого мешка.
Летальность при ущемлении грыжи среди пациентов пожилого возраста достигает 10%. Позднее обращение за медицинской помощью и попытки самолечения ущемления грыжи приводят к диагностическим и тактическим ошибкам, значительно ухудшают результаты лечения. Осложнениями операций по поводу ущемления грыжи могут являться некроз измененной кишечной петли при неверной оценке ее жизнеспособности, несостоятельность кишечного анастомоза, перитонит.
Профилактика ущемления заключается в плановом лечении любых выявленных абдоминальных грыж, а также исключении обстоятельств, способствующих развитию грыжи.
источник
Грыжей живота, hernia abdominalis , называется выход внутренних органов с пристеночным листком брюшины через отверстия в мышечно-апоневротическом слое стенок живота без повреждения кожи.
Грыжи следует отличать от эвентерации и выпадения органов.
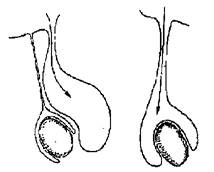
Рис. 1. Грыжа живота Рис. 2. Схема строения грыжевого
мешка при приобретенной и
врожденной паховых грыжах
Эвентерация — выход внутренних органов через дефект всех слоев стенки живота, что может наблюдаться при обширных проникающих ранениях брюшной полости, послеоперационном расхождении швов или при врожденном дефекте брюшной стенки.
Выпадение, prolapsus — выход непокрытого брюшиной органа через естественные отверстия.
В грыже различают грыжевые ворота, грыжевой мешок, грыжевое содержимое и грыжевые оболочки.
Грыжевые ворота — отверстие в мышечно-атюневротическом слое стенки живота, через которое проходит грыжевой мешок. Это отверстие может быть естественного происхождения (пупочное кольцо, поверхностное или глубокое паховое кольцо), или появиться в результате повреждения брюшной стенки.
Грыжевой мешок — листок пристеночной брюшины, покрывающий грыжевое содержимое и вышедший через грыжевые ворота, в котором различают дно, тело и шейку.
При врождённых паховых грыжах грыжевой мешок представлен необлитерированным влагалищным отростком брюшины, по его стенкам проходят элементы семенного канатика, а в области дна вне его просвета располагается яичко, что нужно учитывать при его обработке.
При скользящих грыжах одна из стенок грыжевого мешка бывает представлена мезоперитонеальным органом, например восходящей ободочной кишкой или мочевым пузырем. Эта особенность строения грыжевого мешка должна быть» учтена при его вскрытии во избежание повреждения мезоперитонеального органа и инфицирования операционной раны.
Рис.3. Скользящие грыжи ( по К.Д.Тоскину и В.В.Жебровскому)
Грыжевым содержимым могут быть любые органы брюшной полости, но чаще всего им бывает сальник, петли тонкой кишки.
Грыжевые оболочки — ткани, покрывающие грыжевой мешок и рассекаемые при доступе к нему.
По анатомической классификации грыжи делятся на внутренние и наружные. Примерами внутренней грыжи являются диафрагмальная грыжа, грыжа двенадцатиперстно-тощекишечного кармана. К наружным грыжам живота относят паховые, бедренные, пупочные, поясничные, запирательные, грыжи белой линии.
По этиологической классификации грыжи делят на две группы: грыжи врожденные, hernia congenita, и приобретенные, hernia asquisita. Среди приобретенных грыж различают: грыжи предуготованные, hernia praeformata, возникающие в типичных слабых местах брюшной стенки (паховый канал, бедренное и пупочное кольцо);
травматические грыжи, hernia traumatica, послеоперационные грыжи, hernia postoperativa.
По клинической классификации различают грыжи вправимые, hernia reponibilis, грыжи невправимые, herniairreponibilis, и грыжи ущемленные, hernia incarcerata .
У вправимой грыжи при перемене положения тела или под влиянием внешнего механического воздействия грыжевое содержимое может быть вправлено в полость живота.
Если между грыжевым мешком и содержимым формируются спайки, то грыжевое содержимое ими будет удерживаться в грыжевом мешке и грыжа становится невправимой.
Если же при невправимой грыже в кишечной петле, находящейся в грыжевом
мешке, будет скапливаться химус, то это может привести к ее постепенному ущемлению в грыжевых воротах с нарушением кровоснабжения грыжевого содержимого и развитием кишечной непроходимости. Такое, так называемое каловое ущемление наблюдается в основном у пожилых больных. Другой механизм формирования ущемленной грыжи развивается при поднятии тяжестей, чихании, натуживании во время дефекации — когда резкое повышение внутрибрюшного давления приводит к расширению грыжевых ворот в момент прохождения сквозь них грыжевого содержимого и их обратному сокращению после расслабления брюшной стенки, что приводит к так называемому эластическому ущемлению содержимого в грыжевых воротах. При этом виде ущемления патологические изменения грыжевого содержимого происходят скорее, чем при каловом ущемлении. Они начинаются с венозного застоя в грыжевом содержимом, что приводит к его отеку и экссудации «грыжевой воды», которая вначале бывает прозрачной, затем имеет геморрагический характер, по мере развития некроза кишки — инфицируется, мутнеет, приобретает каловый запах. Без лечения больные погибают чаще всего от перитонита. При хирургическом лечении летальность прямо пропорциональна времени, прошедшему с момента ущемления.
Редкими формами ущемления являются пристеночное и ретроградное или W-образное.
Рис.4. Пристеночное и ретроградное ущемления ( по И.Литтману)
При пристеночном ущемлении в грыжевых воротах ущемляется только небольшой участок кишечной стенки, что не вызывает явлений непроходимости, а малые размеры грыжевого мешка затрудняют диагностику. При ретроградном ущемлении в грыжевой мешок выходят две петли кишки, а петля, их соединяющая, остается в брюшной полости и может быть некротизирована из-за сдавления ее брыжейки в грыжевых воротах, что можно не заметить при осмотре грыжевого содержимого.
В пределах паховой области, regio inguinalis, расположен паховый треугольник, trigonum inguinale, ограниченный снизу-паховой связкой, медиально-наружным краем прямой мышцы и сверху -перпендикуляром, опущенным из точки между наружной и средней третью паховой связки на прямую мышцу. В пределах этого треугольника расположен паховый канал.
Паховый канал, canalis inguinalis, имеет два отверстия и четыре стенки. Наружное отверстие-поверхностноепаховое кольцо, annulus inguinalis superficialis, ограничено двумя ножками, crus mediale et crus laterale, образованными расходящимися волокнами апоневроза наружной косой мышцы живота. Сверху его ограничивают межножковые волокна, fibrae intercrurales, снизу – загнутая связка, ligamentum reflecsum.
Внутреннее отверстие — глубокое паховое кольцо, annulus inguinalis profundus, соответствует наружной паховой яме, fossa inguinalis lateralis, снаружи ограничено паховой связкой, ligamentum inguinale, а изнутри двумя
образованиями: межъямковой связкой, ligamentum interfoveolare, а под нею — наружной пупочной складкой, plica umbilicalis lateralis. Передняя стенка канала образована апоневрозом наружной косой мышцы живота, aponeurosis m.obliqui abdominis externi.
Задняя стенка — поперечная фасция, fascia transversalis.
Нижняя стенка — паховая связка, ligamentum inguinale.
Верхняя стенка — нависающий край внутренней косой и поперечной мышц, m.oblicuus abdominis internus et transversus.
В паховом канале лежит половая ветвь полово-бедренного нерва, ramus genitalis n.genitofemoralis, проходящая через паховый канал к наружным половым органам. Кроме этого образования у мужчин в паховом канале проходит семенной канатик, funiculus spermaticus, у женщин — круглая связка матки, lig.teres uteri.
Пространство между нижней и верхней стенками пахового канала называется паховым промежутком, spatium inguinale. Высота пахового промежутка варьирует от 1 до 5 см. Различают четыре формы пахового промежутка — округлую, щелевидную, овальную и треугольную. Округлая и щелевидная формы пахового промежутка
формируется в тех случаях, когда мышцы прикрепляются к паховой связке почти на всем ее протяжении — хорошо укрепленный пах. При овальной форме пахового промежутка внутренняя косая и поперечная мышцы прикрепляются к паховой связке на протяжении ее верхних двух третей, что делает пах менее прочным и повышает вероятность возникновения паховых (чаще прямых) грыж.
Рис.6. Варианты пахового промежутка
Паховый промежуток треугольной формы формируется при прикреплении мышц к верхней половине паховой связки, в результате развивается так называемый слабый пах, что делает весьма вероятным возникновение как прямых грыж, так и широких выпячиваний без образования грыжевого мешка — грыж Зудека.
До 80% грыж живота у взрослых и до 95% у детей — паховые грыжи. Три четверти больных с паховыми грыжами — мужчины, соотношение мальчиков и девочек 8 к :1.
По анатомической классификации различают косые (до 90%) и прямые паховые грыжи.
Косая паховая грыжа проходит через наружную паховую яму, глубокое паховое кольцо, паховый канал, поверхностное паховое кольцо и спускается в мошонку. Грыжевыми воротами, в которых может произойти ущемление шейки грыжевого мешка, бывает чаще всего поверхностное, но иногда и глубокое паховое кольцо. Косая паховая грыжа может быть врожденной и приобретенной.
Влагалищный отросток брюшины, processus vaginalis peritonei, образующийся при опускании яичка через паховый канал в мошонку и обычно облитерирующийся в первые месяцы жизни, при задержке этого процесса может оказаться грыжевым мешком — такие грыжи именуются врожденными. В этом случае по шейке и телу грыжевого мешка проходят элементы семенного канатика, а на дне вне его полости будет располагаться яичко. Паховые грыжи бывают врожденными у детей — более чем в 90% случаев, у взрослых — в 12%.
При своевременной облитерации влагалищного отростка брюшины возможно возникновение лишь приобретенной косой паховой грыжи, грыжевой мешок которой формируется за счет пристеночной брюшины, расположенной вблизи грыжевых ворот. В этом случае грыжевой мешок в паховом канале лежит спереди и снаружи от семенного канатика, окруженные внутренней семенной фасцией. Предпосылкой образования приобретенной косой паховой грыжи служит увеличение глубокого пахового кольца, которое в норме играет роль клапана, закрывающегося при напряжении внутренней косой и поперечной мышц живота, чего не наблюдается при увеличенном паховом промежутке.
Прямая паховая грыжа проходит через внутреннюю паховую яму, паховый промежуток, поверхностное паховое кольцо и оказывается в области корня мошонки. Грыжевой мешок по отношению к семенному канатику лежит медиально и легко отделяется от него. Большие размеры и треугольная форма пахового промежутка способствует возникновению этой формы грыжи.
Грыжи, проходящие через бедренный канал, называются бедренными и составляют 5-8% наружных грыж живота. Встречаются преимущественно у немолодых женщин, нередко ущемляются.
Слабым местом нижней стенки живота является сосудистая лакуна, lacuna vasorum, которая ограничена: спереди — паховой связкой, lig.inguinale , сзади — гребенчатой связкой, lig.pectineale , медиально — лакунарной связкой, lig.lacunare, латерально — подвздошно-гребенчатая дуга, arcus iliopecneneus.
Через сосудистую лакуну проходят бедренные сосуды, vasa femoralia, причем вена лежит медиальнее артерии.
Рис.8. Внутренняя поверхность передней брюшной стенки. ( по И.Литману)
Рис.9. Ход надпузырной (1), прямой (2) и косой (3) паховых грыж.
4 – проекция поверхностного пахового кольца.
В медиальном углу сосудистой лакуны расположено бедренное кольцо, annulus femoralis, при наличии грыжи сверху ограничивающее бедренный канал, canalis femoralis.
Границы бедренного кольца — передняя, задняя и медиальная совпадают с теми же границами сосудистой лакуны и достаточно прочны; латеральная — бедренная вена, v.femoralis, податлива, и может быть отодвинута кнаружи при формировании бедренной грыжи.
Расстояние между lig.lacunare и v.femoralis у мужчин в среднем равно 1.2 см, у женщин — 1.8 см. Чем больше это расстояние, тем больше вероятность возникновения бедренной грыжи, поэтому у женщин бедренные грыжи встречаются значительно чаще, чем у мужчин.
Бедренное кольцо со стороны полости живота покрыто поперечной фасцией, имеющей здесь название septum femorale, бедренная перегородка. В пределах бедренного кольца обычно располагается лимфатический узел.
Рис.10. Поверхностное паховое кольцо
При прохождении грыжи формируются стенки бедренного канала:
передняя — широкая фасция бедра, fascia lata,
задняя — гребенчатая фас ция, fascia pectinea,
латеральная — бедренная вена, v.femoralis.
Длина бедренного канала колеблется от 1 до 3 см. Снизу бедренный канал заканчивается подкожной щелью, hiatus saphenus, ограниченной латерально — серповидным краем, margo falciformis, сверху и снизу — верхним и нижним рогами, cornu superius et inferius, и прикрытой спереди решетчатой фасцией, fascia cribrosa. Бедренное кольцо может спереди и медиально огибаться запирательной артерией при варианте ее отхождения от наружной подвздошной или нижней надчревной артерии. Такой вариант запирательной артерии называется венцом смерти, corona mortis, так как рассечение лакунарной связки герниотомом вслепую при ущемленной бедренной грыже часто приводило к повреждению этого сосуда и смертельному кровотечению. Чаще всего встречающаяся типичная бедренная грыжа проходит через бедренное кольцо, бедренный канал и через подкожную щель выходит в подкожную клетчатку бедра. Иногда грыжа проходит через дефект лакунарной связки или через мышечную лакуну. Ущемление может происходить в бедренном кольце. Для его устранения рассекают лакунарную связку.
В эмбриональном периоде развитие органов живота происходит скорее, чем передней брюшной стенки и поэтому часть кишечника выходит за пределы брюшной полости и лежит под оболочками пупочного канатика, funiculus umbilicalis. К моменту рождения формирование передней брюшной стенки заканчивается, в результате чего кишечник оказывается в брюшной полости, а пупочное кольцо, annulus umbilicalis, в верхней половине содержит пупочную вену, v. umbilicalis, а в нижней половине — пупочные артерии, aa. umbilicalis и первичный мочевой ход, urachus.
В случае задержки развития передней брюшной стенки ребенок рождается с грыжей пупочного канатика. В этом случае грыжевое содержимое просвечивает через амниотическую оболочку, вартонов студень (tela gelatinosa Whartoniani) и внутреннюю оболочку, из которой со временем формируется брюшина. Прозрачные и влажные грыжевые оболочки после рождения ребенка высыхают, становятся ломкими, проницаемыми для инфекции, что влечет за собой перитонит и гибель ребенка. Оболочки у такой грыжи могут разорваться при родах, что влечет за собой эвентерацию.
При нормальном развитии брюшной стенки после отпадения пуповины и эпителизации пупка пупочное кольцо оказывается закрытым лишь тремя сравнительно легко растяжимыми слоями — кожей, пупочной фасцией и брюшиной, что объясняет частое образование пупочных грыж у детей. Указанный дефект закрывается плотной рубцовой тканью как правило к концу первого года жизни, хотя иногда этот процесс затягивается до трех-пяти лет. Поэтому до этого возраста, если грыжа не склонна к ущемлению, следует проводить консервативную терапию, и лишь в случае ее безуспешности прибегать к операции.
Рис.11. Пупочное кольцо и пупочный канатик в разрезе ( по Ф.Ф.Саксу). 1- v.umbilicalis, 2 – ducnus omphaloentericus, 3 – a. Umbilicalis, 4 – urachus, 5 – tela gelatinosa (Wartoniani), 6 – apex vesicae urinariae, 7 — ileum
У взрослых пупочные грыжи составляют 3-5% наружных грыж живота и по частоте занимают третье место после паховых и бедренных. Наблюдаются они в основном у немолодых женщин, у мужчин встречаются в 8 раз реже. Способствуют развитию грыжи ожирение и беременность, так как приводят к повышению внутрибрюшного давления.
1. Анатомическая классификация грыж:
.1.2 Верхнего двенадцатиперстного углубления.
.1.3 Межсигмовидного углубления.
.1.4 Сальникового отверстия.
1.2.1 Паховые, hernia inguinalis
.2,1,1 Косая, hernia inguinalis obliqua
.2.1.2 Прямая, hernia inguinalis directa
.2.1.3 Надпузырная, hernia inguinalis supravesicularis
1.2.2 Бедренные, hernia femoralis
.2.2.1 Типичная, hernia femoralis tipica
.2.2.2 Лакунарной связки, hernia femoralis lig.lacunaris
.2.2.3 Мышечной лакуны, hernia femoralis lacunae musculorum
1.2.3 Пупочные, hernia umbilicalis
1.2.4 Грыжи белой линии, hernia lineae alba
1.2.5 Грыжи полулунной линии, hernia lineae semilunaris
1.2.6.1 Верхняя, hernia lumbalis superior
1.2.6.2 Нижняя, hernia lumbalis inferior
1.2.7 Запирательные, hernia obturatoria
1.2.8.1 Надгрушевидная, hernia ischiadica suprapiriformis
1.2.8.2 Подгрушевидная, hernia ischiadica infrapiriformis
2. Классификация, отражающая особенности грыжевого мешка.
2.1 Приобретенные, hernia asquisita (грыжевой мешок — из пристеночной брюшины)
2.1.1 Предуготованная, hernia praeformata
2.1.2 Травматическая, hernia traumatica
2.1.3 Послеоперационная, hernia postoperativa
2.2 Врожденные, hernia congenita (грыжевой мешок — влагалищный отросток брюшины)
2.3 Скользящие, hernia labens (на стенке грыжевого мешка — мезоперитоиеальный орган)
3. Клиническая классификация (отражающая свойства грыжевых ворот)
3.1 Вправнмая, hernia reponibilis
3.2 Невправимая, hernia irreponibilis
3.3 Ущемленная, hernia incarcerata
3.3.1 С эластическим ущемлением
3.3.1.2 С пристеночным ущемлением
3.3.2.1 С ретроградным (\W-образным) ущемлением
4.1.2 Канальная, canalicularis
4.1.4 Пахово-мошоночная, inguinoscrotalis
Хирургическое лечение грыж.
Грыжесечения при паховых, бедренных и небольших пупочных грыжах у взрослых проводят чаще всего под местной анестезией по А.В.Вишневскому. В случаях, требующих резекции кишки, возможен переход к общему наркозу. Под наркозом проводятся любые оперативные вмешательства у детей и при больших пупочных и послеоперационных грыжах у тучных взрослых, так как при этом требуется хорошее расслабление мышц брюшной стенки.
Грыжесечение состоит из четырех этапов: оперативного доступа к грыжевому мешку; обработки грыжевого мешка и грыжевого содержимого; пластики грыжевых ворот и зашивания раны.
Паховое Грыжесечение, herniotomia inguinalis.
При неущемленных паховых грыжах Грыжесечение проводят в плановом порядке.
Разрез проводят параллельно и на 2 см выше паховой связки, над ее медиальными
тремя четвертями, заканчивая его у симфиза. Рассекают кожу, подкожную клетчатку с фасциями, обнажают апоневроз наружной косой мышцы и поверхностное паховое кольцо с выходящими из него семенным канатиком и шейкой грыжевого мешка, при косой грыже покрытых внутренней семенной фасцией.
Рис.12. Направление рассечения апоневроза наружной косой мышцы живота.
Через поверхностное паховое кольцо вводят желобоватый зонд под апоневроз и рассекают его скальпелем между ножками по ходу волокон. Над грыжевым мешком рассекают внутреннюю семенную фасцию и осторожно, тупым путем, используя гидравлическую препаровку, отделяют грыжевой мешок от элементов семенного канатика. При прямых паховых грыжах грыжевой мешок и семенной канатик не имеют общих покровов и потому легко разделимы.
Обработка грыжевого мешка.
Отодвинув грыжевое содержимое грыжевой мешок вскрывают, грыжевое содержимое вправляют в брюшную полость, шейку грыжевого мешка под контролем паховых грыжах при помощи гидравлической препаровки отделяют от семенного канатика шейку грыжевого мешка, после чего ее прошивают, перевязывают и пересекают.
Рис.13. Обработка грыжевого мешка при приобретенных грыжах.
Рис.14. Обработка грыжевого мешка при врожденных паховых грыжах.
Рис.15. Обработка грыжевого мешка при скользящих грыжах.
При врожденных паховых грыжах грыжевой мешок представлен необлетерированным влагалищным отростком брюшины, тесно связан с проходящими по его стенкам элементами семенного канатика и не может быть обработан выше приведенным способом, так как это повлечет пересечение семенного канатика и удаление яичка. При врожденных паховых грыжах при помощи гидравлической препаровки отделяют от семенного канатика шейку грыжевого мешка, после чего ее прошивают, перевязывают и пересекают. Если отделить шейку грыжевого мешка от элементов семенного канатика не удается, то тогда шейку грыжевого мешка рассекают продольно, зажимами разводят края разреза и изнутри накладывают кисетный шов, следя за тем, чтобы под лигатуру не попали элементы семенного канатика. Затягивая кисетный шов, ликвидируют сообщение с брюшной полостью. Дистальную часть
грыжевого мешка рассекают продольно, оборачивают вокруг яичка и сшивают, (операция Винкельмана).
При скользящих грыжах грыжевой мешок вскрывают в стороне от мезоперитонеального органа, прошедшего через грыжевые ворота, вправляют грыжевое содержимое в брюшную полость и накладывают кисетный шов на грыжевой мешок несколько отступя от стенки органа.
Рис.16. Ушивание глубокого пахового кольца по Йоффе. ( по К.Д.Тоскину и В.В.Жебровскому)
При затягивании кисетного шва осторожно погружают вышедший орган в полость живота. Избыток брюшины грыжевого мешка отсекают.После обработки грыжевого мешка приступают к пластике грыжевых ворот.При косых паховых грыжах необходимо ушить глубокое паховое кольцо до диаметра 0, 8 см,необходимого для прохождения семенного канатика, для чего накладывают швы на поперечную фасцию (Иоффе) и выполнить одним из способов пластику передней стенкипахового канала.
Пластика передней стенки пахового канала поЖирару-Спасокукоцкому
заключается в пришивании первым рядом швов верхнего листка апоневрозанаружной косой, а также внутренней косой и поперечной мышц живота к паховой связке спереди от семенного канатика не допуская его сдавления; вторым рядом швов пришивают нижний листок апоневроза к верхнему с образованием дупликатуры.
При пластике передней стенки пахового канала поЖирару-Кимбаровскому первый ряд швов накладывают следующим образом; прокалывают верхний листок апоневроза наружной косой мышцы на 1,5-2 см отступя от его края, внутреннюю косую и поперечную мышцы, далее выкалывают иглу через край апоневроза изнутри’ кнаружи и захватывают паховую связку. При затягивании лигатуры внутренняя косая и поперечная мышцы завернутся в апоневроз наружной косой мышцы живота и будет достигнуто срастание однородных тканей. В остальном техника операции не отличается от приведенной выше.
Рис.17. Пластика пахового канала по Спасокукотскому и Кимбаровскому
У детей при неущемленных грыжах используют пластику пахового канала по Краснобаеву, которая заключается в наложении нескольких швов между ножками апоневроза, уменьшающих размеры поверхностного пахового кольца.
При ущемленных грыжах у детей используют методМартынова, заключающийся в пришивании верхнего листа апоневроза наружной косой мышцы живота к паховой связке спереди от семенного канатика и нижнего листа того же апоневроза к верхнему с образованием дупликатуры.
Рис.18. Пластика паховых грыж по Краснобаеву и Мартынову
При пластике передней стенки пахового канала любым способом вновь сформированное поверхностное паховое кольцо должно пропускать кончик мизинца, чтобы с одной стороны не возникло рецидива, а с другой — не было нарушения кровообращения в сосудах семенного канатика.
При прямых паховых грыжах используют пластику задней стенки пахового канала.
При пластике задней стенки пахового канала поБассини накладывают 1-2 шва между краем, влагалища прямой мышцы живота и надкостницей лонного бугорка, затем пришивают несколькими швами внутреннюю косую и
поперечную мышцы вместе с поперечной фасцией к паховой связке позади семенного канатика, в результате чего ликвидируется паховый промежуток, далее уже перед семенным канатиком сшивают края апоневроза наружной косой мышцы живота.
Рис.19. Пластика задней стенки пахового канала по Бассини.
Операции при бедренных грыжах.
Операции при бедренных грыжах проводят из бедренного и пахового доступов.
При бедренном способеБассини проводят разрез либо параллельно и ниже паховой связки, либо вертикально через грыжевую припухлость. Обнажают паховую связку и ниже ее в подкожной клетчатке отыскивают и выделяют из окружающих тканей грыжевой мешок, который вскрывают в области дна. Грыжевое содержимое вправляют в брюшную полость. Для облегчения вправления возможно рассечение лакунарной связки. Шейку грыжевого мешка под контролем глаза прошивают, перевязывают и отсекают. Для пластики грыжевых ворот 2-4 швами подшивают медиальную часть паховой связки к гребенчатой связке и надкостнице лобковой кости, не допуская при этом сдавления бедренной вены. Вторым рядом швов фиксируют серповидный край к гребенчатой фасции, закрывая при этом подкожную щель.
При паховом способеРуджи-Рейха-Парлавеччио разрез проводят как при паховой грыже, параллельно и на 2 см выше паховой связки. Рассекают апоневроз наружной косой мышцы живота, выделяют и оттягивают кверху семенной канатик или круглую маточную связку, рассекают поперечную фасцию и тупфером отодвигая клетчатку, находят шейку грыжевого мешка, уходящую через бедренное кольцо. Потягивая за шейку грыжевой мешок извлекают из бедренного канала. Если это не удается, то рассекают лакунарную связку, не забывая о возможном прохождении вблизи нее запирательной ветви нижней надчревной артерии, далее, после расширения бедренного кольца извлекают грыжевой мешок в рану и вскрывают его в области дна. Осматривают, если нужно обрабатывают грыжевое содержимое и вправляют его в брюшную полость, после чего прошивают, перевязывают и пересекают шейку грыжевого мешка. Для пластики грыжевых ворот пришивают несколькими П-образными швами края
внутренней косой и поперечной мышц, поперечной фасции к гребенчатой и паховой связкам. В латеральном углу раны наложением шва на поперечную фасцию ушивают глубокое паховое кольцо, после чего семенной канатик или круглую маточную связку опускают и выполняют пластику передней стенки пахового канала, подшивая верхний листок апоневроза наружной косой мышцы живота к паховой связке спереди от семенного канатика и нижний листок апоневроза к верхнему с образованием дупликатуры.
Особенности грыжесечения при ущемленной грыже.
При ущемленных грыжах грыжевой мешок вскрывают до рассечения ущемляющего кольца, тщательно обложившись салфетками, чтобы не инфицировать операционную рану. Грыжевую воду удаляют отсосом, грыжевой мешок промывают антисептиками и удерживая грыжевое содержимое, рассекают грыжевые ворота, устраняя этим ущемление. Оценивают состояние грыжевого содержимого и, или вправляют его в брюшную полость при восстановлении кровообращения и перистальтики кишки, или резецируют ее при подозрении некроза. Шейку грыжевого мешка прошивают, перевязывают и пересекают. Если резецировать кишку из существующей раны неудобно, делают среднюю срединную лапаратомию.
При флегмоне грыжевого мешка проводят лапаратомию, резецируют ущемленную петлю кишки и лапаратомную рану ушивают. Разрезом над грыжевой’ припухлостью вскрывают грыжевой мешок, отсасывают экссудат, и после осторожного рассечения грыжевых ворот, удаляют резецированную петлю кишки, кисетным швом ушивают шейку грыжевого мешка, а сам мешок дренируют.
Хирургическое лечение пупочных грыж.
При небольших пупочных грыжах у детей можно использовать пластику по Лексеру.
Проводят поперечный разрез по нижней полуокружности грыжевой припухлости
и выделяют шейку грыжевого мешка из клетчатки не нарушая сращение дна грыжевого мешка с кожей. Вскрывают тело грыжевого мешка, вправляют грыжевое содержимое, шейку грыжевого мешка прошивают, перевязывают и культю после отсечения погружают в брюшную полость. Остаток грыжевого мешка иссекают за исключением дна, сращенного с кожей. На края пупочного кольца накладывают кисетный шов и поверх него три-четыре поперечных шва на белую линию. Остаток дна грыжевого мешка тонкой нитью подшивают к белой линии, после чего накладывают швы наподкожную клетчатку и кожу.
Оперативное лечение пупочных грыж у взрослых может быть осуществлено с использованием поперечных и продольных доступов. По способуСапежко проводят продольные разрезы у основания грыжевого мешка с экономным иссечением перерастянутых тканей вместе с пупком. Грыжевые ворота рассекают по белой линии вверх и вниз. Брюшину отслаивают от задней стенки влагалища одной из прямых мышц живота на 2-4 см, после чего края брюшины ушивают. Несколькими П-образными швами край апоневрозов подшивают к задней стенке влагалища прямой мышцы живота, от которой прежде была отслоена брюшина. Вторым рядом швов подшивают другой край апоневроза к передней стенке влагалища прямой мышцы живота с образованием дупликатуры. Затем накладывают швы на подкожную клетчатку и кожу.
ПоНапалкову оперативный доступ и обработка грыжевого мешка не отличается от предыдущего способа. Для пластики грыжевых ворот накладывают узловые швы на белую линию, двумя параллельными разрезами рассекают передние стенки влагалищ прямых мышц живота вблизи их медиального края и накладывают швы скачала на внутренние, а затем на наружные края этих разрезов.
СпособМейо предполагает поперечный разрез у основания грыжевого мешка. Передние стенки влагалищ прямых мышц живота освобождают от жировой клетчатки на 5-6. см от грыжевых ворот, которые рассекают в поперечном направлении до краев прямых мышц. Грыжевой мешок вскрывают, избыток брюшины отсекают, вправляют грыжевое содержимое и дефект брюшины ушивают. Нижний листок передней стенки влагалища прямой мышцы живота П-образными швами подшивают к верхнему, отступя от его края, после чего верхний листок апоневроза подшивают к нижнему с образованием дупликатуры. Накладывают швы на подкожную клетчатку и кожу.
ПоМенге выполняют поперечный разрез у основания грыжевого мешка, грыжевые ворота рассекают до краев прямых мышц. Пластика заключается в наложении первого поперечного ряда швов на заднюю стенку влагалища прямой мышцы живота, поперечную фасцию и брюшину; второго продольного ряда швов — на медиальные края прямых мышц и третьего поперечного ряда — на переднюю стенку влагалища прямой мышцы живота, после чего накладывают швы на подкожную клетчатку и кожу.
Дата добавления: 2015-08-04 ; просмотров: 979 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Абдоминальные грыжи (грыжи живота), если во время от них не избавиться, могут спровоцировать серьезные осложнения, самое опасное из которых – ущемленная грыжа. Что это такое? Основной толчок к данному состоянию – резкое повышение внутрибрюшного давления в результате одномоментного чрезмерного физического усилия. Сильное напряжение брюшной стенки способствует расширению грыжевых ворот, в которые выпадают органы. После прекращения нагрузки отверстие в брюшине сокращается и сжимает их.
Для врача подобный диагноз означает критическое состояние, которое требует немедленной операции.
Экстренные меры принимают, т. к. грыжевые ворота пережимают органы в полости грыжи, и к ним прекращается доступ питательных веществ и кислорода, что приводит к быстрой гибели тканей. Некротические вещества (некроз – омертвление) стремительно поступают в общий кровоток и вызывают сильную интоксикацию организма.
Практически всегда ущемление грыжи происходит внезапно:
- человек чувствует неожиданный приступ невыносимой боли, которая не проходит даже после расслабления;
- грыжевое выпячивание напряжено и не поддается вправлению;
- общее состояние резко ухудшается, падает артериальное давление, учащается пульс.
В течение 7–8 часов наступают первые симптомы, свидетельствующие о развитии некроза в ущемленных тканях.
Промедление с обращением к хирургу и попытка самостоятельного лечения могут закончиться летальным исходом.
Радует, что современные методы оперативного лечения ущемленной грыжи позволяют проводить вмешательство малоинвазивным способом. Метод лапароскопии значительно сокращает период восстановления, снижает риск развития послеоперационной инфекции и не оставляет порочных рубцов на теле. Операции по удалению вторичной ущемленной грыжи обычно проходят без осложнений.
В оперативной практике ущемленная грыжа – четвертая по своей частоте патология. Она может быть первичной и вторичной.
(если таблица видна не полностью – листайте ее вправо)
Встречается крайне редко, но оно самое опасное. Одновременно происходит образование патологического отверстия в тканях, выдавливание туда внутренних органов и их ущемление.
Опасность первичного ущемления – в неправильном отношении к своему состоянию больных, попытке самолечения и позднем обращении за квалифицированной помощью. В результате ход операции отягощается такими осложнениями:
Возникает на фоне имеющейся грыжи. Больные адекватно оценивают свое состояние и быстро обращаются к хирургу.
Риск ущемления грозит любому виду патологического выпячивания, вне зависимости от его локализации, анатомического расположения и грыжевого содержимого. Основной провоцирующий фактор – быстрое и сильное сокращение мышц живота, при котором резко возрастает давление на грыжевые ворота изнутри.
(если таблица видна не полностью – листайте ее вправо)
| Спровоцировать ущемление грыжи могут | Предрасполагающие причины, создающие благоприятные условия для внезапного ущемления |
|---|---|
| Пристеночное |