Остеохондроз относится к самым распространенным заболеваниям в мире. Его развитие связано с обменными нарушениями, провоцирующими дегенеративные изменения в позвоночнике. Основным симптомами патологии является боль. Она возникает вследствие раздражения или защемления нерва. В тяжелых случаях защемление может стать причиной нарушения функций внутренних органов, а при локализации зоны поражения в шейном отделе – сильных головных болей и нарушения мозгового кровообращения. При значительном защемлении нерва в позвоночнике возможна компрессия спинного мозга, приводящая к нарушению чувствительной и двигательной функций конечностей, в тяжелых случаях – к парезам и параличам.
Защемлением нерва называется состояние, которое возникает вследствие сдавления отходящих от спинного мозга нервных корешков позвонками, грыжей, протрузией или спазмированными мышечными волокнами. Этот процесс часто сопровождается интенсивным болевым синдромом.

В зависимости от локализации остеохондроза выделяют три вида защемления нерва:
- в шейном отделе;
- в грудном отделе;
- в пояснично-крестцовом отделе.
Самыми часто встречающимися формами являются защемление шейного и седалищного нервов.
Говоря об этом состоянии, обычно подразумевают приступ острой боли в определенной части спины, однако следствием защемления, помимо болевого синдрома, могут стать также снижение чувствительности или онемение в иннервируемой зоне, а также нарушение функции внутренних органов. Симптоматика обусловлена тем, какой конкретно нерв оказался сдавленным. Нервы делятся на три типа:
- чувствительные;
- двигательные;
- вегетативные.
Основным проявлением защемления чувствительного нерва при остеохондрозе является сильная боль: она заставляет пациентов обратиться за профессиональной помощью. Что касается защемления двух другие типов нервов (вегетативных и двигательных), они могут в течение определенного времени игнорироваться больными, что чревато развитием осложнений.
Клинические проявления защемления зависят от нескольких факторов:
- зоны поражения;
- наличия воспалительного процесса;
- степени сдавления;
- его причины.
В области шеи расположено восемь нервов. При защемлении любого из них могут возникать болевые ощущения в шее, а также покалывание и онемение в зонах иннервации.
Сдавление различных нервов приводит к развитию разной клинической картины
- К первым симптомам защемления шейного нерва относится боль в плече. Она возникает вследствие сдавления нерва, расположенного в позвонке С5. Помимо боли, могут наблюдаться мышечная слабость и онемение плечевой зоны.
- Болевые ощущения и онемение в верхних конечностях проявляются при поражении нерва в позвонке С6. В этих случаях пациент ощущает боль во всей руке до большого пальца. Возможно также онемение запястья.
- При защемлении нерва в позвонке С7 боль распространяется по руке до среднего пальца, часто сопровождаясь онемением и покалыванием.
- Ограничение двигательной активности или дисфункция руки могут быть следствием защемления нерва, управляющего моторикой небольших мышц верхних конечностей. Нерв находится в позвонке С8.
Защемление нерва нередко сопровождается сдавлением кровеносных сосудов, вследствие чего резко ухудшается кровоснабжение определенной области. Так, при шейном остеохондрозе ущемленный нерв провоцирует боли в зоне шеи, но также может приводить к возникновению шума в ушах, цервикогенных головных болей, ухудшению зрения и слуха, снижению работоспособности, памяти и появлению других симптомов, обусловленных плохим кровоснабжением.
Защемление в среднем отделе позвоночника – явление не очень распространенное из-за небольшой подвижности данной зоны. В грудном позвоночном отделе нередко зажимается чувствительный или вегетативный нерв. При этом появляется очень сильная боль в левой части, в области сердца. Иногда она бывает колющей или пульсирующей и почти не отличается от сердечных болей. Сходство усиливается из-за одновременного возникновения проблем с дыханием: попытка глубоко вдохнуть может спровоцировать резкое усиление болевых ощущений. Возможно также нарушение сердечного ритма. Появляется ощущение скованности в груди, усиливающееся практически при любом движении. Как правило, боль распространяется от ребер по направлению к позвоночному столбу. Клиническая картина почти аналогична ишемии или сердечному приступу, что нередко приводит к постановке ошибочного диагноза. Дифференцировать боли, являющиеся следствием защемления нерва в шейном отделе, от болей, связанных с сердцем, можно посредством приема сердечных препаратов: при остеохондрозе они не помогают.
Сильное передавливание нерва провоцирует появление интенсивных болей в области желудка. Они напоминают болевой синдром, свойственный колитам, гастроэнтеритам, язвам. Отличить боли при остеохондрозе от желудочных можно при помощи приема спазмолитика: при проблемах с желудком препараты помогают, а при невралгии они совершенно бесполезны.
Состояние пациента резко ухудшается при возникновении мышечного спазма. Интенсивное сокращение мышц является ответной реакцией на сдавление нерва и приводит к многократному усилению болевых ощущений.
Однако при развитии невралгии боль не является обязательным или постоянным симптомом. Она может проявляться периодически, меняясь по продолжительности и характеру. Приступы случаются даже в ночное время, в состоянии покоя и полного мышечного расслабления. Более того, защемление может произойти в момент, когда напряженные мышцы расслабляются.
При остеохондрозе области поясницы сдавливается седалищный нерв. Выходящие из позвоночника нервные корешки отличаются повышенной чувствительностью, а во внутренней части диска содержатся белки, которые способны вызывать раздражение нерва. Поэтому при слишком близком расположении ядра диска к нерву последний подвергается ущемлению и может воспаляться.
При этом происходит два типа защемления с проявлениями невралгии:
- с болевым синдромом;
- без болевого синдрома.
Болевые ощущения могут значительно варьироваться по интенсивности. Иногда они бывают очень слабыми, а порой проявляются в виде острых приступов, провоцируемых резким изменением положения позвоночного столба. Может возникать чувство сильного жжения или ощущение прохождения через тело электрического разряда. В отдельных случаях боль распространяется по всей протяженности седалищного нерва – от поясничной зоны до пальцев ног.
Невралгия без болевого синдрома может проявляться через онемение пальцев, икроножных мышц или других зон. При защемлении седалищного нерва клиническая картина носит в основном смешанный характер и бывает составлена комбинацией различных симптомов. Нередко у человека меняется походка: при ходьбе он может «тянуть ногу».
Отдельно следует установиться на защемлении, получившем название «ишиас». Его проявлениями являются:
- покалывание, жжение в нижней части ноги;
- болевые ощущения в задней части;
- мышечная слабость;
- ограничение подвижности пораженной нижней конечности;
- прострел в стоячем положении;
- боль может усиливаться при чихании, кашле, смехе.
Почти во всех случаях ишиалгия носит односторонний характер, т.е. симптомы возникают только в одной конечности.
Выраженность симптоматики определяется наличием или отсутствием грыжи, величиной протрузии и другими особенностями поражения позвоночника. Нередко защемление сопровождается воспалительным процессом в нервном волокне, В таких случаях речь идет о радикулите. Если воспаления нет, то это состояние называется радикулопатией.
Радикулопатия и радикулит чаще всего возникают именно в пояснично-крестцовом отделе, поскольку именно эта часть позвоночника подвергается наибольшей нагрузке. Риск возникновения защемления седалищного нерва особенно возрастает при наличии у пациента избыточного веса. При тяжелом течении оно может спровоцировать нарушением регулирования нервных процессов и привести к сбою работы внутренних органов. Возможно даже нарушение контроля актов мочеиспускания и дефекации. Появление подобной симптоматики является показанием к срочной госпитализации и проведению операции.
Во всех случаях, когда появление болей в спине связано с защемлением нерва, необходимо проведение строго индивидуального лечения, поскольку этот симптом может быть связан с разными причинами
- Самой частой из них является обострение остеохондроза и гипертонус мышц. Дегенеративные изменения при этом заболевании приводят к сокращению зазора между соседними позвонками. Повышение мышечного тонуса усугубляет ситуацию. В результате нервное ответвление сдавливается телами позвонков.
Гипертонус мышц — одна из причин защемления
- Нерв может защемляться вследствие спазма мышц. При этом происходит также защемление кровеносных сосудов и ухудшение кровоснабжения внутренних органов, головного мозга. Продолжительное защемление иногда провоцирует некроз нервных тканей и потерю чувствительности на отдельных участках. Нужно заметить, что спазмированность и гипертонус мышц сами по себе могут стать причиной развития остеохондроза. Это состояние не дает тканям расслабиться, из-за чего усиливается разрушительное воздействие на сегменты позвоночного столба. Риск возрастает при значительных физических нагрузках.
- Нерв защемляется и вследствие осложнений остеохондроза – протрузии диска и грыжи (выпадения или выпячивания диска). При этом нервное ответвление сдавливается межпозвонковым диском.
- Защемление чаще всего происходит у пациентов старшего возраста, поскольку у них более выражены такие явления, как изношенность межпозвонковых дисков, дегенеративные изменения позвонков, нарушения работы нервной системы.
- Риск усиливается при наличии вегетососудистой дистонии. Ее основными симптомами являются сильные головные боли, метеозависимость. Вегетативные нервы проявляют чувствительность и к психологическим перегрузкам. В состоянии нервного напряжения многие начинают испытывать межреберные, головные боли, болевые ощущения в конечностях и т.д.
- Причина защемления может заключаться в воспалении тканей, окружающих позвоночный столб.
- Нерв защемляется также из-за неудобной позы и продолжительной нагрузки на спину.
- Смещение, или подвывих позвонков – еще одна возможная причина защемления.
Нерв в данном отделе может сдавливаться вследствие выпячивания диска, пролапса, подвывиха шейных позвонков, дистрофических процессов в зоне шеи. Боль может появиться при резком повороте или наклоне головы, а также вследствие травмы шеи. Риск защемления возрастает из-за большой подвижности шейного отдела позвоночника.
Эта часть позвоночного столба малоподвижна, поэтому защемление происходит намного реже. Тем не менее оно может случиться, поскольку весь позвоночник окружен нервами, чутко реагирующим на любой дисбаланс. Приступ межреберной невралгической боли может быть вызван резким движением, неудачным поворотом корпуса или подъемом тяжести. При этом необязательно, чтобы нагрузки были тяжелыми: они могут быть самыми обычными, но при этом привести к приступу.
В области поясницы защемление нерва иногда сочетается со сдавлением ягодичной артерии остисто-крестцовой связкой, изменившей форму вследствие остеохондроза, или грушевидной мышцей.
- Нерв может ущемляться вследствие дегенеративных изменений позвонков и межпозвонковых дисков,
- Порой причина заключается в наличии позвоночной грыжи в поясничном отделе или смещении позвонков.
- К факторам риска относится и постоянная большая нагрузка на поясницу, провоцирующая воспалительный процесс в нервных волокнах (ишиас).
- Напряженность мышц поясничного отдела повышает нагрузку на позвоночный столб и провоцирует передавливание нерва.
- При неправильном перераспределении нагрузки на поясничную зону диск может сместиться, что приведет к частичному сдавлению его тканей.
Сутулость может быть причиной защемления
Есть определенные факторы, сочетание которых с остеохондрозом повышает вероятность защемления нерва. К ним относятся:
- Травмы позвоночного столба (при ударах, падении), приводящие к вывихам, подвывихам или смещению позвонков.
- Хронические инфекционные заболевания органов, находящихся в тазовой области, включая венерические (сифилис, гонорея и др.).
- Абсцесс, тромб, новообразование – снижают нормальный объем анатомического пространства и сдавливают нервные ткани.
- Заболевания, обусловленные нарушением обменных процессов (сахарный диабет и др.).
- Ожирение – повышает нагрузку на позвоночник.
- Плохая осанка – приводят к неправильному распределению нагрузки по позвоночному столбу.
- Беременность — на поздних сроках плод и околоплодные оболочки достигают больших размеров, давят на позвонки и могут спровоцировать их смещение.
Подбор конкретной программы лечения производится с учетом причины, локализации, симптоматики патологического процесса.
- Если защемление произошло вследствие подвывиха позвонков, хороший результат можно получить посредством применения мануальной терапии и массажа: они позволяют быстро избавиться от боли, при этом эффект ощущается уже после одного сеанса.
- Когда причиной защемления нерва является протрузия диска, являющаяся следствием дистрофических процессов при шейном или поясничном остеохондрозе, необходимо длительное комплексное лечение, направленное на устранение выпячивания, восстановление нормального анатомического положения диска.
- Если причина заключается в другом заболевании (новообразовании, абсцессе и т.д.), необходимо заняться его лечением.
- Когда нерв ущемляется вследствие наличия грыжи, может потребоваться хирургическое вмешательство.
Независимо от выбора конкретного способа лечения, задачей номер один является купирование боли. С этой целью назначают:
- Нестероидные противовоспалительные средства: Ибупрофен, Напроксен. Их можно приобрести без рецепта. Препараты снимают воспаление, оказывают обезболивающее действие.
- Сильные анальгетики – их назначение целесообразно только при крайней необходимости. Такие медикаменты можно применять только под постоянным врачебным контролем, поскольку они могут привести к развитию наркотической зависимости.
- Миорелаксанты. Для лечения защемления нерва при остеохондрозе используют центральные миорелаксанты: Баклофен, Тизанидин, Циклобензаприн, Метокарбамол. Как правило, их не применяют в течение длительного времени, поскольку такие препараты оказывают неблагоприятное воздействие на другие системы организма. Механизм действия заключается в уменьшении спазма мускулатуры и расслаблении мышечных волокон, благодаря чему происходит высвобождение нервных корешков и смягчение болевых ощущений.
- Лекарственные средства для укрепления сосудов, улучшения кровообращения и обменных процессов. Восстановление нормального кровотока и метаболизма в пораженном отделе способствует устранению застойных явлений и, как следствие, активации процессов регенерации поврежденных нервных волокон.
- Кортикостероиды. Их применение – достаточно радикальная мера. Препараты данной группы могут провоцировать серьезные побочные эффекты, поэтому гормональные средства применяют только при неэффективности других медикаментов.
С помощью данного метода удается довольно быстро купировать боли и устранять ограниченную подвижность, возникающие при защемлении нерва. Иногда симптомы исчезают уже после одного сеанса. Мануальное воздействие снимает напряженность в пораженной зоне, в результате сокращается давление на ущемленный нерв. Преимуществами мануальных методик являются:
- высвобождение нерва, восстановление нормальной передачи нервных импульсов;
- эффективное устранение мышечного спазма;
- увеличение зазора между позвонками;
- стимуляция кровообращения и улучшение питания межпозвонковых дисков.
Необходимо заметить, что посредством мануальной терапии можно не только устранить болевые ощущения, но и добиться полного восстановления функций пораженного нерва. Методика эффективна также в случаях, когда защемление стало следствием разрушения фиброзного кольца диска.
Физиотерапия оказывается эффективной при всех видах защемлений. Она способствует растяжению и укреплению мышц, благодаря чему давление на сдавленный нерв уменьшается. Процедуры способствуют:
- прогреванию пораженного участка;
- устранению отечности;
- улучшению кровообращения;
- сокращению боли.
Для лечения защемления нерва при остеохондрозе применяют:
- парафиновые аппликации; УВЧ-терапию;
- магнитотерапию;
- электрофорез с лекарственными средствами;
- фонофорез.
Иглоукалывание традиционно используется для лечения ущемленного нерва. Это безболезненная и безопасная процедура, не провоцирующая побочных эффектов и не имеющая противопоказаний. Помогает быстро избавиться от боли и снять отеки. Большим плюсом рефлексотерапии является возможность снижения фармакологической нагрузки на организм. Методика применяется в качестве дополнения к другим способам лечения.
Воздействие на акупунктурные точки приводит к следующим процессам в организме:
- Синтез эндогенных опиатов (эндорфинов и энкефалинов) – после попадания в кровяное русло они достигают очага боли и вызывают в нем анальгезирующий эффект. Также происходит выделение небольшого количества серотонина. Он улучшает настроение, а позитивный настрой в свою очередь повышает эффективность лечения.
- Воздействие на кору надпочечников, стимулирование выработки кортизола. Гормон оказывает противовоспалительное действие. Наличие данного эффекта позволяет обойтись без применения глюкокортикостероидов или снизить их дозировку.
- Нормализация кровообращения, снижение отечности спинномозговых нервов – способствуют сокращению степени сдавления нервного корешка и смягчению боли.
- Сокращение спазма паравертебральных мышц, провоцирующего усиление боли.
- Улучшение регенеративных характеристик хрящевой ткани – также помогает сократить давление на нервные корешки.
- Седативный эффект – повышает общую результативность лечения.
Лечебный массаж способствует активации кровообращения, обменных процессов, снимает мышечный спазм, стимулирует восстановительные процессы в мышечных и эластических элементах, повышает подвижность пораженного отдела позвоночника. Расслабление мышц в свою очередь сокращает степень сдавления нерва. Эффективность массажа многократно возрастает при сочетании с физическими упражнениями. Их лучше выполнять непосредственно после массажной процедуры. Для лечения и профилактики защемления нерва при остеохондрозе очень полезны упражнения, укрепляющие соответствующие группы мышц: шейные, грудные, поясничные. Сильные мышцы лучше поддерживают позвоночник, снимают с него определенную часть нагрузки и предупреждают ущемление нерва. Комплекс подбирает специалист.
Хирургическое вмешательство назначается в крайнем случае. Показаниями к нему являются:
- Потеря контроля над актами дефекации и мочеиспускания.
- Синдром конского хвоста. Конским хвостом называются нервные окончания, расположенные в нижнем отделе спинного мозга. При значительном защемлении этих нервов больные испытывают сильную боль, у них происходят серьезные неврологические нарушения, развивается радикулопатия, нарушаются функции органов таза. Проявление синдрома конского хвоста является прямым показанием к срочной операции.
Хирургическое вмешательство проводится в 2 этапа:
- Устраняется причина болевого синдрома (декомпрессионная хирургия).
- Производится стабилизация позвоночного столба (стабилизирующая хирургия).
Оба этапа осуществляются в ходе одной операции.
Применяются следующие виды операций:
- фасетэктомия;
- фораминотомия;
- ламинэктомия;
- ламинотомия;
- дискэктомия;
- корпэктомия.
Для стабилизации позвоночника используют спондилодез – метод слияния позвонков посредством переднего или заднего доступа. Создают среду для срастания костей позвоночника. Этот процесс длится несколько месяцев. Пустоты заполняются биологическими материалами, стимулирующими рост костей, или замещаются костными трансплантатами из костей самого пациента или донора.
После купирования острой боли для поддержания достигнутого результата рекомендуется применять следующие процедуры:
- Обычный или баночный массаж с использованием согревающих и противовоспалительных мазей. Для лечения пораженного отдела подходят растирания настойкой еловых или сосновых почек и хвои, цветков одуванчика. Настойку готовят следующим образом: пол-литровую банку заполняют до половины сырьем и заливают спиртом. Оставляют для настаивания в темном месте.
- Аппликации теплым воском. Очень эффективны в случае защемления нерва при шейном и поясничном остеохондрозе. Снимают мышечный спазм, смягчают боль, оказывают противовоспалительное действие. Поверхность кожи обрабатывают любым жиром, сверху мягкой кисточкой послойно наносят предварительно разогретый пчелиный воск (для разогрева используют водяную баню). Укутывают больное место одеялом и оставляют для полного прогревания.
- Ежедневная гимнастика. Упражнения необходимо согласовать со специалистом. Движения должны быть плавными и не вызывать дискомфорта или боли.
источник
Защемление нерва возникает при сдавливании нервных корешков, отходящих от спинного мозга, соседними позвонками, межпозвонковыми дисками, мышцами и различными патологическими образованиями.
Защемление нервов шейными позвонками называется шейной радикулопатией, ущемление затылочного нерва — затылочной невралгией.
Проблемы с защемлением нерва в шейном отделе позвоночника широко распространены, а интенсивность боли при таком защемлении выражена гораздо сильнее, чем при защемлении нервов в других отделах.
Шейный отдел позвоночника соединяет голову с телом и имеет сложную структуру.
В его канале очень плотно располагается большое количество нервов и кровеносных сосудов, в том числе позвоночных артерий, питающих мозг.
Позвонки шейного отдела плотно прилегают друг к другу через прослойки межпозвонковых дисков.
При нарушении амортизационной способности дисков в разных местах шейного отдела может возникать ущемление нервов, сопровождаемое двигательными нарушениями и болями.
Основными причинами защемления нервов и артерий шейного отдела являются патологические изменения в позвоночнике:
- разрастание соединительной ткани;
- костные выросты;
- травмы;
- остеохондроз шейного отдела и его последствия (протрузия и грыжа диска, снижение зазора между позвонками, выпячивание или выпадение или диска);
- спазмированность мышц спины;
- смещение или подвывих позвонков.
Спровоцировать защемление корешка нерва шейного отдела позвоночника могут:
- резкий поворот головы;
- растущая опухоль или разрастающиеся рубцы;
- малоподвижный образ жизни и слабость поддерживающих мышц;
- физические и эмоциональные перегрузки;
- переохлаждения;
- острые заболевания и обострение хронических;
- эндокринные нарушения.
Шейный отдел позвоночника наиболее уязвим у младенца, особенно в районе двух первых позвонков.
Почти у всех новорожденных они смещены в небольшой степени.
Изначально верхний отдел у ребенка еще слаб, связки и мышцы еще не выполняют двигательную и фиксирующую функцию.
В первые дни у новорожденного могут наблюдаться симптомы ущемления шейного нерва в виде:
- плача при перемене положения;
- плача при взятии на руки;
- фиксированной кривошеи, связанной иногда со смещением верхних шейных позвонков;
- напряжения мышц затылка и шеи;
- уплотнения мягких тканей шеи.
Обычно клиническая картина ущемления нерва связана с моментом рождения, потому что чаще всего в родах травмируются шейный отдел позвоночника и голова.
Иногда смещение позвонков шейного отдела, являющееся причиной защемления нерва, формируется у младенца еще в утробе матери.
Во время беременности неправильное формирование верхней части шейного отдела и смещение отдельных позвонков плода может происходить по причинам:
- неправильного предлежания;
- обвития пуповиной;
- узкого таза матери;
- нарушения работы кишечника и его постоянного давления на плод;
- пожилого возраста матери;
- травмы костей таза матери;
- сколиоза поясничного отдела позвоночника матери.
В родах наиболее часто травмируется шейный отдел позвоночника новорожденного.
Родовая травма шейного отдела возникает из-за перегрузок во время прохождения по родовым путям. В процессе выведения во время родов головки и плечиков младенца нагрузка на шейный отдел становится непомерной. Иногда в этот момент слышен хруст.
Родовые травмы со смещением шейных позвонков происходят вследствие:
- несоответствия родовых путей и размеров ребенка при крупном плоде;
- диабетической фетопатии плода;
- аномалий положения плода;
- переношенной беременности;
- аномалий развития плода (гидроцефалии);
- обвития пуповиной.
Что включает в себя профилактика остеохондроза? Информация тут .
В зависимости от места локализации, боли подразделяются на:
- цервикобрахиалгию (боли в руке и шее);
- цервикалгию (боль в шее).
В шейном отделе возможно сдавливание:
- артерии (вертебро-базилярный синдром);
- затылочного нерва;
- спинного мозга и нервных корешков.
В некоторых случаях ущемляется одновременно нервы (нервные корешки) и кровеносные сосуды, в результате чего ухудшается кровоснабжение определенной области, вызывая дополнительные симптомы нарушения мозгового кровообращения.
Рис. артерии шейного отдела позвоночника
При ущемлении любого из восьми шейных нервов (их корешков) появляются общие и специфические признаки, возникающие в результате нарушения иннервации и спазма сосудистого русла позвоночной артерии.
Общие симптомы проявляются в виде церебральных признаков и симптомов местной локализации, основными из них являются:
- головокружение, возникающее при резкой перемене положения тела (ортостатическое головокружение);
- головная боль, в том числе мигренозного характера и боль в затылке;
- онемение и покалывание одной или обеих рук, запястьев или пальцев;
- боль по всей длине руки вплоть до большого пальца;
- боли в области шеи, плеч и лопаток стреляющего, рвущего, колющего, или жгущего типа;
- повышенная утомляемость;
- снижение работоспособности;
- ухудшение памяти;
- снижение мышечного тонуса рук;
- легкие параличи и парезы;
- в тяжелых случаях #8212; нарушение иннервации органов ротовой полости с нарушениями речи, отеками слизистых и затруднением глотания.
Самые тяжелые последствия могут возникнуть при одновременном защемлении шейного нерва и шейных артерий, проходящих через отверстия в боковых отростках позвонков со второго по шестой.
При этом сосудистая головная боль носит интенсивный пульсирующий характер, распространяется от затылка ко лбу и усиливается при каждом движении головы.
Такое развитие болезни может привести к ишемическому инсульту.
Диагностика защемления осуществляется как на основании жалоб больного, так и с помощью специальной аппаратуры.
На основании жалоб можно выявить соответствие между локализацией признаков заболевания и местом защемления одного из восьми шейных нервов, выходящих из каждого из позвонков (см. таблицу).
Область защемления нерва
Признаки защемления нерва
Основными причинами являются заболевания позвоночника и окружающих тканей, протекающие с изменением анатомической структуры:
- остеохондроз и его последствия – протрузия и грыжа межпозвоночного диска;
- травмирование шейного сегмента позвоночника;
- миозит мышц шейного сегмента;
- спондилез (костные разрастания на отростках или телах позвонков);
- спондилолистез (смещение позвонков);
- аневризмы крупных сосудов шеи;
- опухоли различных органов шеи.
Факторы, провоцирующие защемление шейного нерва:
- резкие движения, повороты и наклоны головы;
- переохлаждение;
- физическое перенапряжение;
- долгосрочное пребывание в неподвижном состоянии.
Нервы шейного отдела позвоночника принимают участие в иннервации мозга, глаз, ушей, голосовых связок, зрительного и слухового нерва, мышц шеи, головы и рук. В связи с особенностями структуры шейного отдела симптомы выражаются в виде нарушения работы центральной и периферической нервных систем. Проявления заболевания зависят от высоты поражения шейного сегмента позвоночника, степени воспаления окружающих тканей и компрессии позвоночных артерий.
- головные боли с частой локализацией в зоне затылка и темени;
- головокружения при перемене положения тела;
- резкая боль в районе шеи с распространением на плечи, лопатки, руки;
- снижение силы и чувствительности в одной или обеих руках;
- ограничение подвижности шеи;
- быстрая утомляемость;
- нарушения памяти и внимания;
- нарушение речи и акта глотания.
Для выявления уровня и причин защемления нервных окончаний в шейном отделе необходимо пройти обследование у невропатолога. На основании клинических проявлений – степени ограничения подвижности, боли и ее распространения врач определяет, на каком уровне шейного сегмента произошло защемление нервных корешков. Для выявления провоцирующих заболеваний проводится:
- рентген шейного отдела позвоночника;
- послойная компьютерная томография;
- электромиография мышц шеи;
- магнитно-резонансное исследование шейного сегмента.
Лечение направлено на устранение острой боли, скованности движений, воспаления и предупреждение повторных защемлений. Применяются медикаментозные, физиотерапевтические методы лечения, в тяжелых случаях – хирургическое вмешательство.
- для устранения боли и воспаления используют нестероидные противовоспалительные средства в уколах и таблетках (ортофен, диклофенак, кеторол);
- при наличии выраженного мышечного тонуса назначают миорелаксанты (баклофен, тетразепам, мидокалм);
- местно для улучшения кровообращения и снятия боли употребляют противовоспалительные и согревающие мази и гели(вольтарен, фастум, капсикам, найз);
- при сильных не купируемых болях проводят паравертебральную корешковую блокаду с введением новокаина или стероидных противовоспалительных препаратов;
- для восстановления мозгового кровообращения и иннервации, применяют ноотропные препараты и нейропротекторы (фезам, аминалон, мильгамма, нейромультивит, трентал).
После устранения клинических проявлений защемления нерва проводится лечение основного заболевания. При остеохондрозе дополнительно назначают хондропротекторы. При опухолях или аневризмах сосудов шеи часто необходимо хирургическое вмешательство.
После снижения боли и воспаления назначают физиопроцедуры:
- магнитотерапия содействует уменьшению отека и спазма, улучшению кровообращения;
- парафиновые аппликации – благодаря длительному воздействию тепла на пораженную область уменьшаются мышечный спазм и боль;
- УВЧ обладает высоким антиспастическим воздействием;
- электрофорез дает возможность вводить лекарственные препараты в пораженную зону;
- точечный и лечебный массаж проводится для нормализации мышечного тонуса, улучшения кровообращения, снижению отека и воспаления;
- мануальная терапия обеспечивает восстановление нормального соотношения рядом расположенных позвонков и высвобождение нервных корешков;
- лечебная гимнастика нацелена на повышение силы мышц шеи, возвращение нормальной подвижности позвонков, уменьшение боли в местах прикрепления мышц.

Помимо проведения медикаментозного и физиотерапевтического лечения в период обострения рекомендуется применять ортопедический воротник для фиксации шеи и снятия нагрузки. После острого периода желательно спать на ортопедической подушке, которая обеспечивает физиологическое расположение головы в период сна и способствуют снижению тонуса мышц и связок шеи.
Народная медицина предлагает большое количество рецептов мазей, растирок, настоек для уменьшения боли и воспаления при защемлении нерва шейного отдела:
- мазь для снижения напряжения мышц и боли. В пропорции 1:6 смешивают можжевельник и лавровый лист до однородного порошкообразного состояния. Полученный порошок смешивают с растопленным сливочным маслом до однородной консистенции;
- мазь для уменьшения боли. 15 г любого жира смешать с измельченными шишками хмеля, полученный состав втирать в пораженную область каждые 4 часа;
- обезболивающая настойка для наружного применения. Смешать горсть цветков сирени с полулитром водки настаивать около недели. Полученную настойку втирать в болезненные зоны;
- лечебная ванна: предварительно готовится отвар из 250 г аира на 3 л воды, состав нужно прокипятить 20 минут. Полученный отвар добавляют в ванну. Также для ванны можно использовать отвар каштана, ромашки, шалфея, коры ели, дуба.
- У вас сидячий образ жизни?
- Часто сталкиваетесь с проблемой боли в спине?
- Кого-то спасают массаж и гимнастика, а у кого-то нет на эти процедуры времени.
- Вы не можете похвастаться королевской осанкой и стараетесь скрыть под одеждой свою сутулость?
- Вам кажется, что это скоро пройдет само по себе, но боли только усиливаются.
- Вы уже смирились с проблемой и не надеетесь найти эффективное средство.
Вернуть идеальную осанку можно ЛЕГКО. Перейдите по ссылке и узнайте как Валентина избавилась от этих проблем
Защемление нерва #8212; частая причина болевого синдрома. Если страдают нервы в поясничном отделе позвоночника, симптомы будут распространяться на нижние конечности, если же патология в шее #8212; характерны неприятные ощущения в руках и в голове. Шейных нервов всего восемь, и исходят они из межпозвоночных промежутков. Каждый иннервирует определенную область рук и плечевого пояса и обусловливает возникновение определенных клинических проявлений.
На шейном уровне нервы могут быть сдавлены солевыми отложениями (остеохондроз), грыжей либо небольшим выпячиванием (протрузией) межпозвоночных дисков, смещением позвонков в результате травм, сколиоза. Иногда же виной всему является миозит шейных мышц, который может возникнуть у абсолютно здорового человека после переохлаждения. От защемления шейных нервов чаще всего страдают люди, имеющие повышенную нагрузку на руки. Это преимущественно представители так называемых «сидячих» профессий, грузчики и спортсмены.
Клиника патологии будет зависеть от того, какой именно нерв и на каком уровне пострадал. Теоретически возможно ущемление любого из восьми нервов, однако на практике большей нагрузке все же подвергаются нижележащие отделы, поэтому чаще происходит защемление 5-8 шейных нервов. Они отвечают за иннервацию мышц рук и плечевого пояса. 1-4 нервы уходят вверх и приносят нервные импульсы к голове. Поэтому симптомы поражения будут несколько отличаться. К тому же, на шее вблизи позвоночника проходят важные крупные сосуды, кровоснабжающие не только руки, но и головной мозг.
Клиника при защемлении верхнешейных нервов:
- Головная боль. Она давящая, распирающая.
- Шум, звон в голове, в ушах – похожие симптомы наблюдаются при шейном радикулите.
- Головокружение.
- Приступообразные, стреляющие боли в затылочной области.
- Нарушение зрения, «мелькание мушек» перед глазами.
Все эти симптомы могут усиливаться при поворотах, резких движениях головой.
Проявления патологии нижележащих нервов:
- Боли различной степени выраженности в шее, в мышцах рук, плечевом поясе, под лопаткой. Они постоянные, возникают после переохлаждения или чрезмерной физической нагрузки на руки.
- Ограничение движений.
- Болезненные мышечные спазмы, судороги в руках.
- Чувство покалывания, онемения, чаще всего в пальцах рук, причем, в зависимости от вовлеченного нерва, неметь может как один, так и несколько пальцев.
Симптомы, как правило, односторонние, но иногда может наблюдаться двустороннее симметричное поражение.
Обычно все начинается с болей. Тогда говорят об обострении защемления шейного нерва. Но практически всегда ему предшествует стадия так называемых малозаметных проявлений в виде чувствительных нарушений. На протяжении нескольких месяцев или даже лет человека может беспокоить онемение руки, одного или нескольких пальцев, особенно по ночам. Чаще никто не обращает внимания на этот, на первый взгляд, «безобидный» симптом, но именно онемение и является начальным признаком развивающейся патологии шейного отдела позвоночника.
Несмотря на многообразие причин, способных вызвать ущемление шейного нерва, подавляющее большинство случаев приходится на шейный остеохондроз. Заболевание это весьма распространенное, и в современном обществе уже трудно встретить человека старше 30 лет, не имеющего проблем с позвоночником. По крайней мере, если провести простейшую диагностику, шейный остеохондроз будет обнаружен не менее чем у 90% обследованных.
К сожалению, на сегодняшний день официальная медицина не может предложить препараты, способные навсегда избавить человека от отложения солей либо грыжи диска, т.е. причину устранить практически невозможно. Исключение составляет лишь удаление грыжи хирургическим путем, однако и это не дает гарантии полного излечения. Поэтому лечение в большинстве случаев симптоматическое и направлено на купирование и предупреждение обострений.
Как правило, грамотное лечение быстро дает положительный эффект. При этом болевой синдром обычно уходит за 2-3 недели, тогда как нарушения чувствительности могут сохраниться дольше, а у некоторых онемение беспокоит практически всю жизнь.
Применяются следующие препараты:
- Обезболивающие и противовоспалительные: в качестве внутривенных, внутримышечных инъекций, таблеток, мазей (диклофенак, мелоксикам, найз). В тяжелых случаях используются наркотические анальгетики (трамадол, промедол).
- Миорелаксанты для расслабления мышц (мидокалм, сирдалуд, спазматон).
- Сосудистые для улучшения питания пораженного участка (эуфиллин, пентоксифиллин, трентал).
- Витамины (неуробекс, нейромультивит).
- Улучшающие передачу нервных импульсов (нейромидин).
- Хондропротекторы, способные замедлить прогрессирование остеохондроза (алфлутоп, терафлекс).
- Физиотерапевтические процедуры с применением магнитных токов, ультразвука, лазера.
Массаж является весьма эффективным методом профилактики обострений шейного остеохондроза, однако при сильном либо умеренном болевом синдроме процедура эта категорически противопоказана. Массаж рекомендуется проводить дважды в год, курсами по 10-15 сеансов. Грамотный массажист всегда попросит предоставить результаты обследования или заключения врача-невролога, после чего определит силу и виды массажных приемов, требуемых для каждого пациента.
Автор статьи: Тимофей Лазарев
Яблочный уксус можно применять для лечения геморроя. Ниже описаны некоторые рецепты для
Народная медицина при гипертонии советует применять и яблочный уксус. Каждый день выпивать
Особенность яблока в том, что это универсальный оздоровитель, который содержит целую палитру
Гипертиреоз — заболевание, обусловленное повышенной функцией щитовидной железы. Его признаки: тахикардия, боль
При лечении поноса народная медицина советует, в частности, применять черноплодную рябину. Описанные
своими историями и рецептами оздоровления Рассказать
Как преодолеть зависимость от назальных спреев?
Облепиховое масло при гинекологических проблемах
Лекарства от вздутия живота
Глюкоза в процессе гликолиза
Народные средства при лечении почечной недостаточности
zdorovie36i6.com — традиционные и народные способы оздоровления. Информация, опубликованная на сайте, предназначена исключительно для ознакомления. Перед применением описанных на сайте рецептов и методик необходимо проконсультироваться со специалистом. Администрация ресурса не несет ответственность за использование материалов размещенных на сайте. Ответственность за достоверность опубликованной информации несут авторы и рекламодатели.
источник
Защемлением лицевого нерва называют компрессию иннервирующего нервного отростка одной части лица воспалительного характера. Под воздействием провоцирующих факторов быстро нарастает частичный или полный парез, способствующий асимметрии лица, абсолютному ограничению мимики. Патологический процесс чаще односторонний, однако, встречаются случаи двустороннего поражения нервных окончаний.
Типичные признаки редко вызывают сомнения в окончательной диагностике патологии, но для уточнения происхождения и степени поражения нерва проводят ряд некоторых диагностических мероприятий.
Достоверно определить истинную причину ущемления лицевого нерва не всегда возможно. Скорее, это совокупность определенных негативных факторов, первичных или вторичных, которые и характеризуют общую клиническую картину патологии.
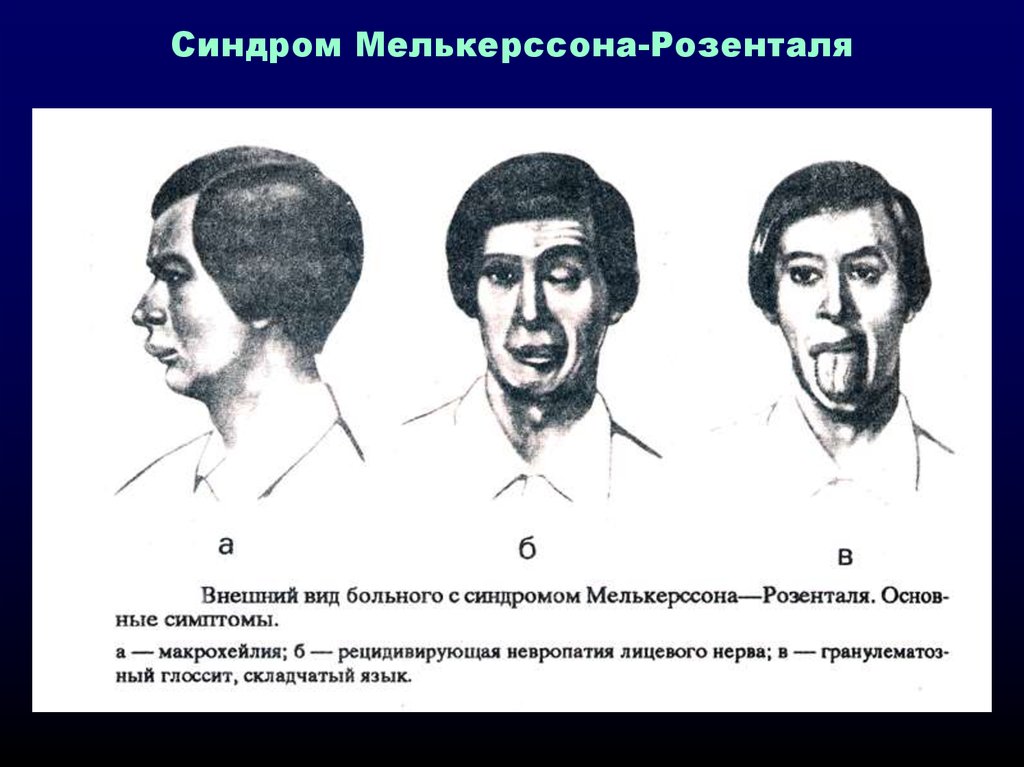
Риски развития ущемления лицевого нерва возможны при следующих заболеваниях:
- синдром Мелькерсона-Розенталя с выраженной отечностью языка, подъязычного ложа и губ;
- черепно-мозговые травмы;
- эпидемиологический паротит;
- хронический отит;
- герпетическая инфекция любой локализации, генеза, характера течения;
- атеросклеротические изменения сосудов;
- опухоль головного мозга;
- онкологические процессы в верхней части туловища;
- вирусные заболевания (корь, краснуха, паротит, ветряная оспа);
- нейроинфекции;
- артериальная гипертензия с перенесенными ранее гипертоническими кризами.
Ущемление лицевого нерва спонтанного характера встречается при ряде стоматологических манипуляций, особенно если имеются некоторые анатомические нарушения расположения нервных корешков: введение проводниковой анестезии, имплантирование, протезирование, лечение зуба мудрости, удаление дальних зубов.
Предрасполагающими факторами к ущемлению лицевого нерва и мимических мышц являются следующие:
- период беременности;
- алкогольное или острое пищевое отравление;
- переохлаждение (включая местное переохлаждение лица: сквозняки, кондиционер, открытое окно в машине, офисе);
- глубокий или генерализованный кариес, свищи, десенные кисты.

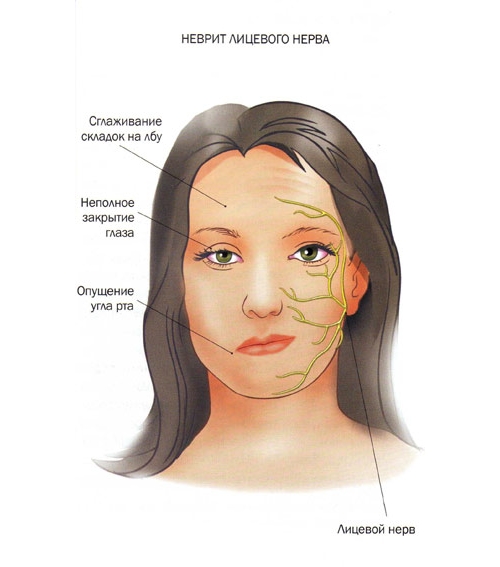
Первый и основной симптом — перекашивание лица и явная асимметрия лицевых черт. Клиническая картина зависит и от типа компрессии, природы его возникновения. При ущемлении лицевого нерва обычно появляются следующие симптоматические проявления:
- Мышечный паралич. У пациента отчетливо видна асимметрия на одной половине лица. На пораженной части лица отсутствует подвижность рта, глаз, отмечается свисание брови.
- Затруднение приемом пищи и общением. Разговорная речь может быть затруднена, вероятно искажение звуков, слов. Во время еды кажется, что в жевательном процессе участвует только одна часть челюсти.
- Болезненность. Повышение нагрузки на здоровую часть лица и челюсть приводит к болям. Болевой синдром возникает и на пораженной части лица, связанный с распространением воспалительного очага. Обычно боли возникают при неврите после переохлаждения.
- Усиленное звуковосприятие. Пациентам даже тихий звук кажется громким. Звукобоязнь нередко возникает на фоне менингеальной инфекции, острого отита, хроническим воспалительным процессом любой другой черепно-мозговой локализации.
- Покалывание и онемение в области поражения. Легкое покалывание в области поражения появляется обычно сразу после появления искаженной мимики. Вероятно появление нервных тиков.
- Нарушение сна, недомогание, депрессивный синдром. Бессонница и недомогание обычно связаны с лицевой локализацией воспалительного процесса. Депрессия и психоэмоциональная нестабильность нередко возникает по причине непривлекательности внешности.
Другими проявлениями считаются затруднения в проведении чистки зубов, полоскании рта, повышенная слезоточивость, развитие конъюнктивита. Офтальмологические симптомы нередко проявляются при невозможности нормально увлажнять глаза при моргании.
Что делать при нарушении асимметрии лица при ущемлении нерва? Обращение к врачу обычно обусловлено появлением свиста во время разговора, невозможность задувания свечи, спички, абсолютное смыкание глаза, невозможность двигать глазным яблоком, хаотичное моргание обоими глазами, чрезмерное сморщивание лба. Невозможность выполнения элементарных элементов значительно ухудшает качество жизни. Другим же аспектом неврита является искажение черт лица, появление гримасы.

- электромиография;
- электронейрография;
- реакции на внешний раздражитель или исследование вызванных потенциалов.
Немаловажным будет забор анализа крови, мочи для уточнения воспалительного процесса. Дополнительная диагностика требуется для уточнения степени компрессии, глубины поражения нерва, особенности и риски возможных осложнений. Нередко важны данные МРТ (магнитно-резонансной томографии), компьютерной томографии, чтобы оценить состояние оболочек головного мозга.

- диуретические препараты для устранения отеков (Фуросемид, Диувер, Лазикс, Гипотиазид);
- спазмолитики (Но-Шпа, Папаверин, Дротаверин);
- сосудорасширяющие средства (никотиновая кислота, Теоникол);
- противовоспалительные гормональные препараты (Преднизолон, Медопред, Декортин);
- витамины для улучшения иннервации (Мильгамма, Нейромультивит).
При тяжелом течении патологии применяются серьезные препараты: Мидокалм, Тегретол, Лидаза. Возможно проведение курса аппаратных косметологических процедур, рефлексотерапии.
При вторичном ущемлении обязательно проводят лечение основного заболевания. Через неделю интенсивной медикаментозной терапии назначают курс физиолечения, лицевого массажа, гимнастики.
Оперативная коррекция эффективна лишь в отношении посттравматического ущемления нерва, врожденных аномалий, при компрессии, вызванной опухолями, аневризмами. Операцию назначают и при отсутствии терапевтического эффекта спустя 6 месяцев после начала медикаментозного лечения.
При отсутствии адекватного лечения все изменения становятся необратимыми уже через 6 месяцев после патологического изменения нервных окончаний. Среди серьезных осложнений выделяют образование контрактуры, стягивания мимических мышц, непроизвольной пульсацией.
Прогноз при ущемлении лицевого нерва зависит от локализации поражения, тяжести течения, природы возникновения. При своевременной терапии наступает облегчение состояния у 80% пациентов. Если на протяжении 6 месяцев отсутствует положительная динамика, то риски развития контрактур возрастают в разы.
источник
 Гипертонус мышц — одна из причин защемления
Гипертонус мышц — одна из причин защемления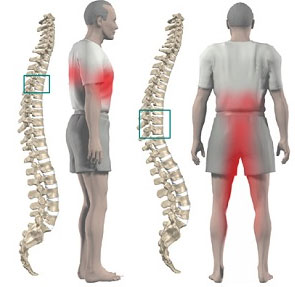 Сутулость может быть причиной защемления
Сутулость может быть причиной защемления