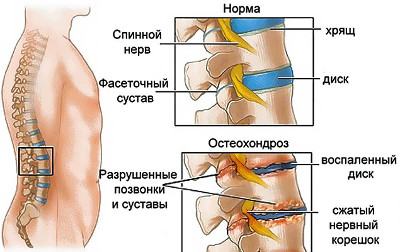
Остеохондроз 2 степени шейного отдела требует профессионального лечения. При развитии этой патологии нарушается целостность межпозвоночных дисков, также уменьшается просвет между ними. Из всех форм остеохондроза шейный является самым распространенным. Шея подвижна, в связи с этим она регулярно подвергается нагрузкам. Начальная стадия остеохондроза переносится нормально. Запущенные — несут большую угрозу для здоровья.
Причины остеохондроза шейного отдела многочисленны. Патология может развиться у людей, которые ведут малоподвижный образ жизни. Через позвонки шейной области проходят вены, поставляющие кровь к сосудам мозга. Остеохондроз ШОП часто возникает из-за повышенной нагрузки на шею. Остеохондроз позвоночника 1 степени возникает у молодых и пожилых людей. Важную роль играет не возраст, а образ жизни и особенности организма.
Шейный остеохондроз 2 степени распространен среди подростков. В медицине существует понятие «подростковый остеохондроз». Распространенная причина остеохондроза 1, 2 степени — неправильное положение головы. Когда развивается это заболевание, происходит разрыв пульпы. Виды остеохондроза зависят от того, насколько выражен разрыв пульпы. Несвоевременное лечение остеохондроза первой степени приводит к прогрессированию патологического процесса. На третьей стадии болезни дегенеративно-дистрофические процессы ярко выражены: пациента чаще беспокоят боли в спине и шее.
При остеохондрозе шейного отдела 1 степени патологический процесс распространяется на мышцы. Начальный этап характеризуется формированием трещин в фиброзном кольце. Оно состоит из волокон коллагена.
Остеохондроз 1 степени шейного отдела приводит к появлению дискомфортных симптомов:
- Первая стадия остеохондроза проявляется болями в затылке. У некоторых людей возникают отеки. При шейном остеохондрозе 1-й степени могут появляться интенсивные схваткообразные боли.
- Если у человека был выявлен остеохондроз шейного отдела, ему нужно посетить офтальмолога. Зрачки могут быть расширенными.
- Шейный остеохондроз 1 степени часто приводит к синдрому Райта. Если пациент отводит руку за голову, боли усиливаются.
- Синдром цервикалгии, как правило, развивается в начале болезни. Воспаление в данном случае затрагивает мышцы. Прогрессирование синдрома цервикалгии связано с абсцессом. Человек начинает ощущать боли в шее, ограничивается подвижность суставов.
- На первой стадии может проявиться синдром передней лестничной мышцы, в случае с ним поражению подвергается подключичная артерия.
Как проводится лечение? Цель терапии — восстановить разрывы пульпы, предотвратить неприятные симптомы. Лечение остеохондроза шейного отдела проводится хирургическим путем. Длительность послеоперационного периода — 7 дней. За месяц–два швы постепенно срастаются.
Чтобы обеспечить профилактику болезни, нужно носить специальный воротник, он надевается на шею. Врач рекомендует применять раствор с глюконатом кальция. Средство помогает заживить раны.
Остеохондроз шейного отдела второй степени развивается при неэффективности терапии на ранней стадии. Воспалительные реакции становятся ярко выраженными, межпозвоночные отверстия уменьшаются.
Остеохондроз шейного отдела 2 степени приводит к формированию остеофитов. Это костные отростки, формирующиеся на фоне дегидратации.
Шейный остеохондроз 2 стадии может длиться 4–5 лет. Болезнь периодически стихает и обостряется. Характерным признаком недуга является синдром падающей головы.
Лечение предполагает мануальную терапию. Цель — обеспечить шейным мышцам нормальную фиксацию. В зависимости от ситуации, может быть назначено ортопедическое лечение (соединение позвонков). Необходима медикаментозная терапия. Для устранения болей назначается хлорид кальция. Рекомендуется лечебная гимнастика: ей нужно уделять 30 минут в день. Основная нагрузка должна идти на суставы.
Лечение остеохондроза третьей степени затруднительно. При таком заболевании изменяется структура межпозвоночных дисков. В патологический процесс вовлекаются ткани и суставы:
- Позвоночное тело разрывается, наблюдаются признаки межпозвоночной грыжи. Человек начинает ощущать боли в спине, шее и конечностях. Дегенеративно-дистрофические реакции затрагивают обширную часть шеи.
Остеохондроз 3 степени шейного отдела характеризуется вестибулярным нарушениями. Периодически человек испытывает боли в висках. Некоторые больные могут частично терять сознание.
- Опасность болезни на третьей стадии в том, что она приводит к эндокринной патологии. Терапия предполагает операцию и применение мануальных методик. На третьей стадии шейного остеохондроза медикаменты не назначаются.
У пациента может быть выявлен полисегментарный остеохондроз. При таком заболевании поражаются сегменты шейного отдела, нарушается подвижность плеча, появляются боли в локтях.
Чтобы восстановить функционирование отдела позвоночника, нужно носить шейный корсет.
Мануальная терапия дает хорошие результаты. Вдобавок к такому лечению назначаются лекарства для улучшения кровообращения.
Шейный остеохондроз сопровождается синдромами:
- Вертебральный возникает тогда, когда в патологический процесс вовлекаются хрящевая и костная ткани. Подвижность шеи нарушается. Если человек пытается повернуть голову в сторону, появляются боли в затылочной зоне шеи. Позвонки подвергаются морфологическим изменениям, которые видны на рентгенограмме. Симптомы одного синдрома взаимосвязаны. Важный признак вертебрального синдрома — морфологические изменения в тканях и костных структурах хрящевого отдела. Данный синдром трудно поддается диагностике. Похожий симптомокомплекс имеется при миозите.
- Синдром позвоночной артерии — еще одно проявление, оно может возникнуть вне зависимости от степени шейного остеохондроза. Патологический процесс затрагивает артерии, питающие мозг. Периодически возникает чувство оглушения. Признаком синдрома позвоночной артерии является головокружение. Артериальное давление может скакать, периодически появляется тошнота, рвота. Нервные окончания раздражаются, по этой причине возникает головная боль. При синдроме позвоночной артерии возможны обмороки, кислородное голодание. Недуг сопровождается отложением атеросклеротических бляшек на стенках сосудов.
- Кардиальный синдром проявляется болью в грудине. Наблюдается быстрая утомляемость, снижение работоспособности. Сердцебиение становится учащенным. Диагностика предполагает ангиографию и проведение функциональных проб. Корешковый синдром связан с поражением спинномозговых нервов. Оно носит односторонний характер. При корешковом синдроме наблюдаются боли в шее, сочетающиеся с параличом.
Стоит отметить, что остеохондроз приводит к поражению большого количества позвонков.
Остеохондроз грудного отдела позвоночника выявляется у молодых и пожилых людей: возраст роли не играет. Патология приводит к дегенеративно-дистрофическим изменениям в хрящах и костных структурах. Несвоевременное лечение влечет за собой нарушение структуры связок, суставов, межпозвоночных дисков. На запущенной стадии грудной остеохондроз приводит к разрушению межпозвоночных дисков.
Осложнениями болезни могут быть:
- пневмосклероз;
- бесплодие;
- злокачественные образования.
Если болезнь развивается у молодого человека, наблюдается преждевременное старение опорно-двигательного аппарата. Функционирование хрящевых структур и тканей существенно нарушается.
- При развитии этой патологии появляются боли в груди. Они возникают в спокойном положении и во время движения. Неприятные ощущения усиливаются после поднятия тяжестей, резких поворотов.
- Недуг проявляется сдавливанием в спине. В результате этой проблемы нарушается дыхание.
- Может возникнуть озноб.
- Некоторые люди жалуются на шелушение кожи, истончение ногтевой пластины.
Болезнь связана с патологическими реакциями в межпозвоночных дисках. Она может передаваться наследственным путем. Предрасполагающим фактором является поражение межпозвоночных дисков. У некоторых лиц недуг диагностируется на фоне остеофитов. Причиной могут быть недозированные физические нагрузки или, напротив, гиподинамия.
Если отсутствуют неврологические симптомы, все равно требуется комплексное лечение. Терапию откладывать нельзя, в противном случае произойдет разрушение межпозвоночных дисков.
Перед началом лечения надо провести диагностику. Если человек выявил хотя бы один из вышеперечисленных симптомов, ему нужно обратиться к неврологу. Врач соберет анамнез, прощупает область грудного отдела. Пальпация позволяет выявить межпозвоночные грыжи. Если врач обнаруживает таковые, он назначает дополнительное обследование. Требуется рентгенография. Процедура МРТ позволяет изучить опорно-двигательный аппарат, выявить новообразования.

Ежедневные упражнения комплексно воздействуют на организм, улучшают функционирование опорно-двигательного аппарата и дыхательной системы. Массаж уменьшает выраженность болевых ощущений, повышает тонус мышц, снимает усталость, улучшает кровообращение в тканях. Процедура проводится опытным специалистом.
Сколько лет можно прожить при остеохондрозе шейного и грудного отдела? Патология не опасна для жизни, однако ее симптомы доставляют сильный дискомфорт. Клиническая картина заболеваний может меняться: все зависит от результативности проводимой терапии.
источник

В статье мы рассмотрим виды и классификацию (степени, стадии) остеохондроза. Это поможет человеку с подобным диагнозом лучше понимать свою текущую ситуацию развития этой болезни и возможное лечение.
Автор статьи: врач Кривега М.С.
Какой бывает остеохондроз?
У взрослых под диагнозом «остеохондроз» понимают только лишь развитие дистрофических (связанных с нарушением питания) процессов в хрящах позвоночника. Если у взрослых подобные остеохондрозу процессы (истончение хрящевой ткани, выстилающей одну и другую кости сустава, последующее изменение самих костей) происходят в каком-то из суставов (например, в коленном суставе), это называется деформирующим остеоартрозом.
В юношеском возрасте (с 11 до 18 лет) термин «остеохондроз» применяется не только к позвоночнику. Такой процесс называется ювенильным (юношеским) остеохондрозом. Когда он развивается в позвоночнике, это называется болезнью Шейермана. Но может он иметь и другие локализации (подробнее – в соответствующем разделе).
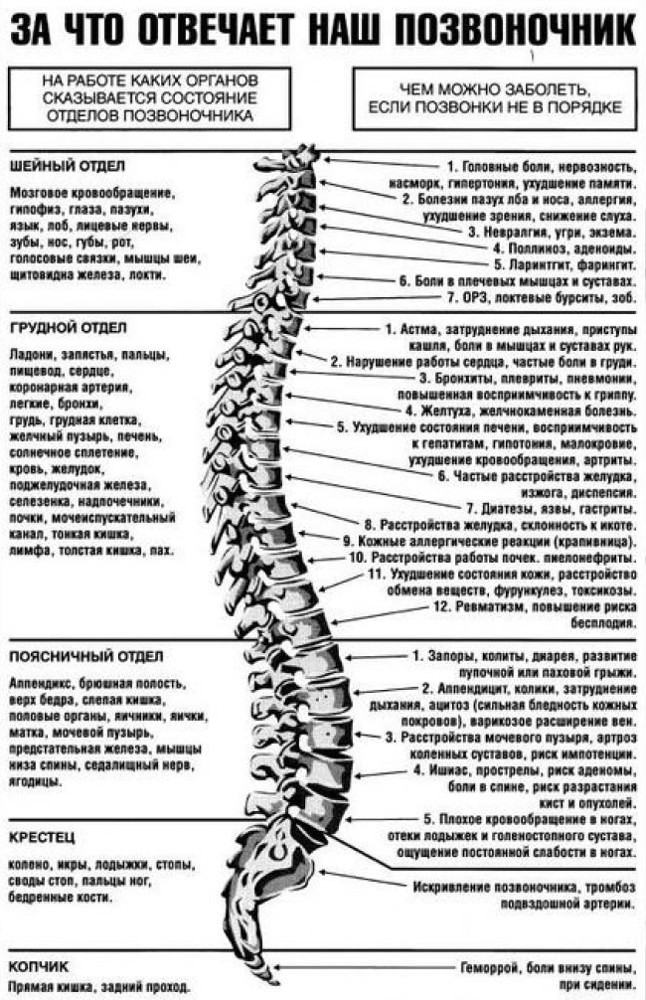
Классификация остеохондроза учитывает:
- в каком отделе развилось нарушение питания (классификация по локализации);
- насколько сильно поражен межпозвонковый диск (классификация остеохондроза по периодам);
- имеется ли сейчас острое воспаление или оно стихает (отечественная классификация группирования по стадиям).
У взрослых имеются также отдельный вид остеохондроза. Это – болезнь Кинбека у взрослых (остеохондроз полулунной кости, которая находится среди костей запястья).
В диагнозе может быть также указано, что остеохондроз посттравматический. Это означает, что начало нарушению структуры межпозвонкового диска, гиалиновых пластинок, находящихся между телом позвонка и диском, а также самих тел позвонков положила травма. Травма может быть одномоментной и сильной (например, при сильном ударе по позвоночнику), но также посттравматический остеохондроз может развиваться и в результате постоянной травмы не очень большой силы (например, постоянные наклоны с тяжестью у грузчиков или спортсменов, которые выполняют наклоны, подъемы штанги без контроля опытного тренера).

- Остеохондроз шейного отдела.
- Остеохондроз грудного отдела.
- Поясничный остеохондроз.
- Остеохондроз крестцового отдела.
Чаще всего поясничный и крестцовый остеохондроз рассматриваются как единая болезнь – остеохондроз пояснично-крестцового отдела позвоночника. Это связано с особенностями строения этих участков спины (мы рассмотрим это в соответствующих разделах).
В некоторых случаях может развиваться остеохондроз копчика, когда поражается суставной хрящ между крестцом (у взрослых это 5 сросшихся позвонков) и копчиком (он состоит из 3-5 позвонков). Это заболевание наиболее часто встречается у женщин после самостоятельных родов (особенно, когда у матери узкий таз или вес плода составил более 4 кг), но может развиваться при травмах, операциях и пороках развития этого отдела позвоночника. Из-за особенностей строения крестцово-копчикового сустава (отсутствие в нем пульпозного ядра – центрального амортизирующего участка, который имеется между позвонками шейного, грудного и поясничного отделов) поражение суставного хряща в нем правильнее называть артрозом крестцово-копчикового сочленения, чем остеохондрозом.
Остеохондроз также может развиваться более, чем в одном отделе позвоночника. Когда такой процесс развивается в более, чем в двух, он называется распространенным.
Симптомы каждого из видов заболевания подробно рассматриваются в статье «Симптомы и признаки остеохондроза».
Еще немного насчет терминологии. Ученые (4) считают, что словосочетание «межпозвоночный остеохондроз» применять недопустимо. Во-первых, в результате этого процесса поражаются и тела позвонков (это отображается в приставке «остео-»), и суставные хрящи – замыкательные пластинки тел позвонков («-хондроз»). То есть страдают не только межпозвонковые диски, но и окружающие их структуры. Поэтому правильно будет говорить «остеохондроз позвоночника», а не как-либо иначе.

- это единственный отдел позвоночника, где не везде между позвонками есть межпозвонковый диск: он отсутствует между 1 позвонком и затылком, а также между 1 и 2 шейными позвонками;
- боковые части нижележащих позвонков охватывают с боков вышележащие позвонки: получается, что последние как будто сидят в «седле»;
- края тел шейных позвонков вытянуты и немного напоминают крючок, направленный вверх, поэтому они называются «крючковидными». Такой «крючок» и участок вышележащего позвонка не просто соприкасаются: между ними имеется такой же сустав, как и в конечностях: сверху сочленяющиеся поверхности покрыты суставным хрящом, а оборачивает сустав суставная капсула. Эти суставы позволяют совершать дополнительные, присущие только этому отделу движения – наклоны и вращение. Но они «несут» в себе дополнительные проблемы – в них может развиваться артроз (истончение суставных хрящей). И именно здесь формируются остеофиты. Это опасно: остеофитами могут быть сдавлены нервные волокна или кровеносные сосуды, проходящие в этих отделах.
При развитии остеохондроза в шейном отделе, когда утончаются межпозвонковые диски, а сами позвонки как бы проседают, нарушается питание и сустава между «крючком» нижележащего позвонка и участка тела вышележащего позвонка. В этом случае осложнением остеохондроза становится артроз данного сустава.
В шейном позвоночном сегменте возможны все виды движений:
- разгибание и сгибание;
- наклоны в стороны;
- повороты,
при этом объем этих движений довольно велик. Это и представляет собой опасность в плане развития остеохондроза, характерную только для шейного отдела.
Наибольшая подвижность наблюдается в суставе между 4 и 5, а также 5 и 6 шейными позвонками (10, 11). Остеохондроз не поражает суставные поверхности между 1 позвонком и затылком, а также суставные хрящи между 1 и 2 позвонками.
- по боковым поверхностям всех шейных позвонков, в поперечных их отростках, имеются отверстия для того, чтоб здесь проходила позвоночная артерия, несущая кровь к мозгу;
- внутри первого шейного позвонка (он сильно отличается от «обычных» шейных позвонков) происходит переход ствола мозга в спинной мозг;
- ниже 1 шейного позвонка из спинного мозга начинают выходить первые шейные корешки спинномозговых нервов. Далее между двумя позвонками (верхним и нижним) выходит по одной паре спинномозговых нервов (между 1 и 2 позвонками выходит 1 пара нервов, между 2 и 3 – вторая, и так далее). Первые три из них идут к шее и ее органам (щитовидная железа, глотка, гортань, трахея), частично – к глазам и ушам. Четвертая пара спинномозговых нервов идет к главной дыхательной мышце – диафрагме, с пятой по седьмую пару иннервируют (обеспечивают нервными сигналами) руки.
При остеохондрозе и его следующей стадии – грыже межпозвонкового диска любая из указанных структур может ущемляться. Это состояния, очень опасные для жизни. Но чаще всего остеохондроз развивается в нижних шейных отделах, ущемляя или 5, или 6, или 7 корешок спинномозгового нерва, из-за чего нарушается чувствительность (тактильная, температурная, вибрационная) и подвижность одной из рук, в ней же возникает боль (с той стороны, где межпозвонковое отверстие сузилось).

Каждый из грудных позвонков соединяется не только с позвонками (сверху и снизу), но и с ребрами (каждый позвонок соединяется с парой ребер). Это обеспечивает стабильность грудного отдела и ограничивает подвижность позвоночника.
Отверстия, через которые выходят спинномозговые нервы, меньше, чем в других отделах. Уже и канал, в котором проходит спинной мозг. Поэтому еще большее его сужение при разрастании остеофитов (костных «шипов» из позвонков) может развиваться нарушение кровоснабжения спинного мозга (спинальный инсульт).
В составе грудных корешков спинномозговых нервов (их 12, как и позвонков) проходит большое количество нервов вегетативной нервной системы. Поэтому, когда ущемляются нервные волокна в грудном отделе, то кроме нарушения работы органов, к которым они идут:
- от корешка между последним шейным и первым грудным позвонком часть нервных волокон идет к глазу (зрачку, круговым мышцам глаза);
- от первых двух сегментов – к рукам;
- от второго и остальных десяти – к органам грудной полости (сердцу, легким, крупным сосудам), к органам брюшной полости (печени, желудку) и забрюшинного пространства (поджелудочной железе, почкам) (1),
проявятся еще и симптомы нарушения работы вегетативной нервной системы: аритмии, тревога или страх остановки сердца, потливость, ощущение жара (так называемые «приливы»), бледность, учащение дыхания.
Кроме того, четвертый сегмент спинного мозга, который находится на уровне 2 грудного позвонка, является критической зоной кровоснабжения этого органа. При уменьшении диаметра позвоночного канала здесь быстрее разовьется спинальный инсульт (гибель части спинного мозга), чем при ущемлении спинного мозга в других местах.
Остеохондроз редко развивается в диске между 1 и 2, а также между 2 и 3 позвонками (5). Чаще он возникает в области 6-7 грудных позвонков, где имеется максимальный изгиб позвоночника назад (кифоз).

Кроме этого, поясничный отдел очень подвижен и соединяет малоподвижный грудной отдел позвоночника и неподвижный крестцовый.
Чаще всего поражение межпозвонкового диска, с которого начинается остеохондроз, соответствует промежутку между 4 и 5 позвонками (здесь наблюдается вершина поясничного лордоза – выпуклости позвоночника), реже – между 5 поясничным и 1 крестцовым позвонком. Именно эти сегменты являются наиболее перегруженными (2). Диски между 1 и 2, а также 2 и 3 позвонками страдают реже, так как они имеют хорошую подвижность (5).
На уровне дужки 1 поясничного позвонка начинается конечный отдел спинного мозга, а на уровне тела 2 позвонка от этого органа центральной нервной системы отходит конский хвост – пучок из корешков спинномозговых нервов поясничного, крестцового и копчикового сегментов (13) вместе с концевой нитью самого спинного мозга. И если верхние 3 позвонка хорошо фиксированы связками, и даже их поражение остеохондрозом редко сопровождается передавливанием спинномозговых корешков (5), то развитие дистрофического процесса ниже этого уровня уже не будет отличаться этой особенностью. В этом случае может развиваться синдром «конского хвоста» (14): сильные, жгучие боли в спине, распространяющиеся на промежность и внутреннюю поверхность бедер, недержание мочи и кала, нарушение потенции, слабость мышц ног или полная невозможность ими двигать.

Бывает и такая врожденная аномалия, когда позвоночный канал (в котором проходит спинной мозг) в поясничном отделе имеет форму трилистника (5). Если это сочетается со срастанием крестца с пятым, последним поясничным позвонком (это называется сакрализацией), то крестец сильно ограничивает места, куда выходят корешки спинномозговых нервов. Как только последние подвижные (поясничные) позвонки сдвигаются (например, при образовании остеофитов), выходящие спинномозговые нервы сразу ущемляются (5).

При отсутствии аномалий позвоночника, чтобы сохранить равновесие при расположенных под наклоном костях таза, крестец должен располагаться под углом 30 градусов к вертикальной оси тела. Но если первый крестцовый позвонок будет выдаваться вперед чуть больше, чем нужно (вследствие врожденной аномалии или травмы), это ограничит место для выходящих из 1 крестцового сегмента корешков спинномозговых нервов, а также сосудов. Если же это будет сочетаться с сакрализацией (прирастанием последнего поясничного позвонка к первому крестцовому), то будут сужены места и для корешков 2 крестцового сегмента. Тогда развившийся здесь остеохондроз (особенно задние остеофиты) и его осложнения (межпозвонковые грыжи) быстро даст о себе знать болевым синдромом, локализованным в области промежности и внутренней поверхности бедер (5).
Нужно отметить, что сакрализация позвоночника не происходит сразу после рождения. Срастание последнего поясничного позвонка с крестцом начинается в 13-14 лет, а заканчивается к 23-25 годам (5). Бывают ситуации, что первый крестцовый позвонок остается неприращенным всю жизнь, выполняя функцию 6-го поясничного. Такие аномалии создают больше предпосылок для развития тут остеохондроза (5), а также часто сочетается с незаращением (полным или частичным) крестцового канала – изогнутой трубки, в которой проходят крестцовые нервы, выходящие из позвоночника через крестцовые отверстия.
Остеохондроз шейного и грудного отдела позвоночника возникает, когда, человек не обращает внимания на развившийся дистрофический процесс в дисках между нижними шейными позвонками. В результате от такого «камня» начинают расходиться «круги по воде» — в процесс начинает вовлекаться нижележащий (грудной) отдел позвоночника.
Ситуация, когда изменениям диска и окружающих его позвонков, подвергаются сегменты из шейного и грудного отдела, лежащие далеко друг от друга, развивается реже.
Весь крестец и последний позвонок поясничного отдела являются базисом всего позвоночника – они обеспечивают его опору и испытывают максимальную нагрузку. Если на него приходятся дополнительные нагрузки, особенно если для этого развиваются генетические, гормональные предпосылки или человек постоянно испытывает дефицит микровибрации, развивается остеохондроз пояснично-крестцового отдела (подробнее об этом можно прочитать здесь: «Причины остеохондроза»).
Первым обычно страдают диски между поясничными позвонками, потом (по описанному в предыдущем разделе) механизму в процесс вовлекается крестец. Также пояснично-крестцовым остеохондрозом зачастую называют состояние, когда дистрофическим изменениям подвергается сустав между последним поясничным позвонком и крестцом.

Симптомы распространенного остеохондроза складываются из тех, которые характерны для каждого поражения в отдельности.
Если развивается остеохондроз всех отделов позвоночника – это называется генерализованным остеохондрозом. Обычно он развивается у людей, чьи гены «диктуют» им особое строение опорно-двигательного аппарата и соединительной ткани, и на этом фоне человек перегружает свой позвоночник.
Поскольку при полисегментарном остеохондрозе не бывает так, чтобы одномоментно во всех отделах развилось обострение. Чаще всего, обострение развивается то в одном отделе, то в другом. Это обусловило появление такого «бытового» диагноза как блуждающий остеохондроз. Официальная медицина его не признает и назначает человеку, поставившему самому себе такой «диагноз» дополнительные исследования для того, чтобы понять причину его симптомов.

Ювенильный остеохондроз делится по локализациям на остеохондроз (9), который поражает:
- кисть;
- плечевой сустав;
- большая и малая берцовая кости;
- лучевая и локтевая кости;
- надколенник;
- плюсна стопы;
- тазобедренный сустав;
- предплюсна стопы;
- бедро и таз;
- бедренная кость (это называется болезнью Пертеса).
- юношеский остеохондроз после излечивания врожденного вывиха бедра.
Ювенильный остеохондроз позвоночника называют еще болезнью Шейерманна-Мау. В его основе – нарушение кровоснабжения пластинок хряща, который выстилает тело позвонка и прилегает к межпозвонковому диску. Но страдают не все, а только некоторые позвонки. Тяжесть заболевания зависит от угла, на который вогнут грудной отдел позвоночника, от количества пораженных позвонков, степени их деформации. Чаще всего развивается у мальчиков, в возрасте 11-18 лет.

Невропатологи выделяют несколько стадий (периодов) в зависимости от того, насколько изменены структуры межпозвонкового диска:
- I период. Здесь происходит уменьшение количества воды в составе пульпозного ядра – амортизирующего центра межпозвонкового диска, а в фиброзном его кольце появляются трещины. Пульпозное ядро деформируется и смещается в заднюю сторону (в сторону задней продольной связки, которая идет по задней поверхности тел позвонков). Такое внутридисковое перемещение пульпозного ядра вызывает раздражение проходящих нервов (в шейном отделе – синувертебрального). Это проявляется незначительными болями в шее или соответствующем отделе спины, скованностью движений, принятием особой позы, в которой происходит некоторое облегчение боли. Если остеохондроз развивается в поясничном отделе, сглаживается поясничный лордоз.
- II период характеризуется образованием подвывихов, патологической подвижности в пораженном сегменте позвоночника. Связано это с тем, что хрящеподобная ткань диска (фиброзное кольцо), которая лежит вокруг пульпозного ядра, начинает постепенно высыхать – снижается высота диска. Туда, где фиброзное кольцо расслаивается больше, устремляется пульпозное ядро, помогая дальнейшему его разволокнению (обычно это происходит в сторону более слабой задней продольной связки). Этот период остеохондроза проявляется болями на уровне пораженного сегмента, мышцы выше и ниже сегмента постоянно напряжены, пытаясь удержать позвонки, чтобы не повредить спинной мозг.
- III период характеризуется полным разрывом фиброзного кольца, поэтому пульпозное ядро проделывает в нем ход и выступает между позвонками (образуется межпозвоночная грыжа). Пульпозное ядро может даже выпасть в просвет спинномозгового канала (секвестрация диска). Истончаются хрящи, покрывающие позвонки из-за того, что прослойка между ними становится меньше. Симптомы стадии зависят от того, в какую сторону смещается межпозвонковый диск:
- если в сторону отверстия, через которое выходит спинномозговой корешок, будут ощущаться боли, которые распространяются по ходу нервных волокон (то есть, если остеохондроз развивается в нижних шейных или верхних грудных сегментах, они будут ощущаться в руке, а если в поясничных – то в ноге), страдает чувствительность иннервируемых органов;
- если в сторону позвоночного канала по средней линии, боль в спине станет постоянной, нарушается подвижность и чувствительность конечностей, страдает функция внутренних органов, получающих иннервацию из пораженного сегмента,
- если студенистое ядро проникает в расположенный сверху или снизу позвонок – будет бессимптомное течение болезни;
- IV период. Ткани пораженных межпозвоночных дисков замещаются рубцовой тканью, из-за чего подвижность в этом позвоночном сегменте ограничивается или утрачивается. В соседних сегментах позвонки вынуждены смещаться, между их отростками развиваются воспаления, артрозы. Из костей начинают появляться остеофиты – костные выросты. Может окостеневать продольная связка. Деформированные остеофитами края позвонков и окостеневшие связки рядом с ними формируют своеобразные костные скобки. Это – спондилоартроз.
В отечественной литературе можно увидеть другую классификацию остеохондроза. Она различает острый его период, подострый и ремиссию.
Начальную стадию остеохондроза человек обычно не замечает. В редких случаях периодически возникают боли в пораженном участке позвоночника, которые быстро проходят.
Когда в процесс вовлекаются мышцы, пытающиеся стабилизировать позвоночник, в них возникает спазм, передавливаются местные сосуды. Из-за этого развивается отек, которым сдавливаются нервные корешки. Возникает боль. Это – острый период заболевания. Если в этом периоде начать лечение – ограничить двигательную активность в поврежденном отделе, применять обезболивающие (они же – противовоспалительные) препараты, то приступ остеохондроза проходит за 5-7 суток. Наступает подострый или 2 период заболевания.
Подострый период длится примерно 12-14 суток. Если в этой стадии не переохлаждаться, не поднимать тяжести, не совершать резких движений, остеохондроз переходит в стадию ремиссии.

Обострение остеохондроза могут вызвать:
- переохлаждение;
- подъем тяжестей;
- сильные стрессы;
- резкие движения;
- непрофессионально выполненный массаж;
- прием алкоголя;
- простуда;
- резкая смена тепла и холода (например, ныряние в холодную воду после бани или сауну);
- частые наклоны;
- долгое нахождение в согнутом положении.
В своем развитии остеохондроз проходит определенные этапы. Они называются степенями, и в зависимости от степени врач планирует лечение.
Чтобы понять, насколько болезнь влияет на труд, способность к самообслуживанию, адекватность человека, отечественные неврологи выделяют 5 степеней остеохондроза:
Выраженность боли и других симптомов
Нарушение трудоспособности и работоспособности
При первой степени боль незначительная, возникает при нагрузках, а в покое исчезает. Могут обнаруживаться только болевые точки.
Сохраняется при выполнении любой работы
Боль не сильная, появляется в покое, при нагрузке усиливается, но если принять удобное положение или прекратить нагрузку, боль проходит. При второй степени заметно изменение конфигурации позвоночника, прощупываются напряженные мышцы. Ограничена подвижность позвоночника
Если речь идет о работнике нефизического или легкого физического труда, работоспособность сохранена. Если человек тяжело трудится, трудоспособность ограничивается. Человек вынужден делать паузы в работе, старается избегать физических нагрузок
Боль более выражена, усиливается при нагрузках. Выявляются неврологические симптомы, нарушающие трудоспособность.
Нарушена. Только работники умственного труда могут продолжать работу. Способность выполнять бытовую деятельность снижается, но самообслуживание и способность передвигаться самостоятельно — сохранена
Кроме сильных болей появляются и неврологические симптомы: головокружение, нарушение чувствительности
Утрачивается для любой работы. Может передвигаться в пределах помещения, только опираясь на костыли. Старается передвигаться только тогда, когда нужно удовлетворить физиологические потребности.
Боль и другие симптомы резко выражены в покое. Человек вынужден находиться в постели.
Утрачивается для любого вида работы. Человек нуждается в уходе.
Остеохондроз позвоночника, в каком бы отделе он ни образовался и какой бы степени не достиг, нуждается в его выявлении и назначении адекватного своевременного лечения. При этом лечение должно быть комплексным, и включать не только прием медикаментов для снятия симптомов, но и другие (основные) методы лечения, направленные на устранение причин заболевания. Подробнее о лечении читайте здесь: «Лечение остеохондроза в домашних условиях».
- Неврология и нейрохирургия / под ред. А.Н. Коновалова, А.В. Козлова; Е.И. Гусев, А.Н. Коновалов, В.И. Скворцова, учебник: т. 1 – 2009 г.
- Остеохондроз позвоночника. В.А. Епифанов, А.В. Епифанов. – М, 2008 г.
- Остеохондроз. Якушин М.А., Гилинская Н.Ю., Якушина Т.Н., Маратканова Т.В. Московский областной научно-исследовательский клинический институт. Альманах клинической медицины, 2001, №4, Страницы: 285-292.
- Клиническая рентгенорадиология. Руководство в пяти томах/ под ред. Г.А. Зедгенидзе. Том 3. «Рентгенодиагностика повреждений и заболеваний костей и суставов.
- Остеохондроз позвоночника. Руководство для врачей. Н.М. Жулев, Ю.Д. Бадзгарадзе, С.Н. Жулев. – СПб, 1999 г.
- Травматология и ортопедия. Корнилов Н.В.
- Ортопедия. Национальное руководство. Миронов С.П., Котельников Г.П., 2008 г.
- Травматология и ортопедия. Кавалерский Г.М.
- Международная классификация болезней 10 пересмотра (МКБ-10).
- Stenosis of the lumbar vertebral canal and sciatica. Verbiest H. Neurosurg Rev. 3: 75 — 89. 1988.
- Шейный остеохондроз. Попелянский Я.Ю. М, 1966 г.
- Википедия.
- Ресурсы организма – иммунитет, здоровье, долголетие. Васильев А.Э., Ковеленов А.Ю., Ковлен Д.В., Рябчук Ф.Н., Федоров В.А., Санкт-Петербург, 2004 г.
Автор статьи: врач Кривега М.С. (Областная инфекционная клиническая больница, Запорожье)
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!
источник
Такое заболевание, как остеохондроз шейного отдела позвонка знакомо многим, кто уже переступил черту 25 лет. Прогрессирующая деформация межпозвоночных дисков, может не только вызвать болевые ощущения, но и привести к развитию других заболеваний (повышенное давление, проблемы со зрением).
Механизм заболевания достаточно прост, но его лечение требует огромных сил и времени. Заработать его намного проще чем вылечить. Суть болезни в том, что начинается деформация межпозвоночных дисков, которые уменьшают расстояние между позвонками, что приводит к тому, что нерв защемляется. Возникает боль. Шейный остеохондроз считается самым сложным и самым распространённым из всех существующих. При первых его проявлениях, стоит сразу обратиться к врачу. Ведь если не начать лечение в нужное время, могут быть страшные последствия. Нужно понимать, что в шее проходят важные артерии, которые питают мозг нужными веществами. В ходе развития болезни, эта артерия придавливается, здесь и могут возникнуть проблемы с давлением и так далее.
Причины возникновения могут быть различные:
- Малоподвижный образ жизни. Если у вас сидячая работа, и вы не занимаетесь спортом, не любите пешие прогулки, остеохондроз вам гарантирован;
- Лишний вес;
- Неправильная осанка, как при сидении, так и при хождении;
- Спина и шея в постоянном напряжении.
Существует 4 степени остеохондроза шейного отдела. Все они имеют один механизм протекания, но сложность разная.

Шейный остеохондроз 2 степени. Самая распространённая стадия заболевания. Здесь уже идет серьёзная деформация позвонка. Начинает уменьшаться высота самого диска, возможно появление небольших трещинок в гиалиновых пластинах. Хондроз шейного отдела 2 степени характеризуется болевыми синдромами не только в области шеи, но и в плечевом поясе.
Шейный остеохондроз 2 степени будет сильно проявляться при различных манипуляциях головой, будь это резкий поворот, или просто статическое положение. Если вовремя не обратить на это внимание, болезнь может прогрессировать, провоцируя другие серьезные заболевания. Остеохондроз 2 степени шейного отдела включает в себя комплексную методику. Здесь врач прописывает болеутоляющие средства, препараты которые способствуют улучшению хрящевой ткани. Также ко всему отправляет больного на ЛФК и физиотерапии. Еще одним хорошим способом лечения остеохондроза является народная медицина. Она включает в себя рецепты, приготовленные на основе природных компонентов. Ее польза может быть только при комплексном лечении заболевания.

Существует несколько вариантов лечения такого заболевания. Ими нужно воспользоваться в комплексном варианте:
- Лечение таблетками. Самый привычный способ лечения. Он включает в себя определенный ряд препаратов, которые направлены на устранение боли, снижение воспаления, а также восстановления. Очень важно употреблять витамины, чтобы организма получал нужные компоненты. В первой степени заболевания, таблетки не прописываются;
- Лечебная физкультура. Очень хорошая методика лечения, которая включает в себя определенные упражнения направление на улучшение физической формы больного, в частности места поражения. Физкультура не только поможет справиться с болевыми ощущениями, но и поможет укрепить мышечный корсет. Перед началом тренировок, обратитесь к врачу, для проведения инструктажа;
- Массажи и физиотерапия. Важный момент в профилактике недуга. Умелые руки мастера смогут поправить сам позвонок, а также снять болевые синдромы в области шеи. Такая методика эффективная на первой стадии заболевания, говоря о других, можно использовать в качестве дополнения к лечению;
- Народная медицина. Рецепты, которые проверены годами, могут дать положительный результат, если речь идет о первой стадии недуга. Дальше предложенные рецепты можно использовать в качестве дополнительного лечения. Обязательно нужно проконсультироваться со своим лечащим врачом, чтобы не навредить своему организму. Преимущество такой методики -100% природные компоненты.
источник
Чувствуя регулярные боли в спине или шее, мы часто не придаем этим симптомам значения. Ведь достаточно просто отдохнуть и все пройдет. Именно такие мысли посещают страдающих первой степенью остеохондроза. В наш технологичный век, болезнь приобрела хронический характер, да еще и помолодела.
Сейчас легко увидеть у врача пациента 20-ти лет уже страдающим остеохондрозом. Опасность недуга в том, что к нему не относятся с должной серьезностью, а зря ведь запустив болезнь, есть риск развития более серьезных проблем.
Не доверяйте целителям, утверждающим, что можно полностью излечить остеохондроз, даже на начальном этапе. Нет, можно лишь ослабить течение болезни и предотвратить ее прогрессирование. Почему же пациенты приходят к доктору уже на поздних стадиях остеохондроза?
- Больные не придают значения симптомам проявляющегося остеохондроза 1 степени;
- Мало кто проводит профилактические осмотры, на это просто нет времени из-за бешеного ритма современной жизни;
- Больные просто принимают обезболивающие, которые облегчают боль, а к доктору идут лишь в случае обострения болезни;
- Из-за большого количества больных остеохондрозом этот недуг пациенты перестали рассматривать как опасный. Это большая ошибка, не изучив дополнительную информацию, больные рискуют пострадать от сопутствующих нарушений важных систем организма.

Для примера, остеохондроз 1 стадии изменяют позвоночник незначительно. Присутствуют минимальные нарушения, которые могут вообще не проявляться, это доклиническая стадия болезни.
А остеохондроз первой степени сопровождается регулярными болями, проявляющимися при нагрузках на позвоночник:
- Физическая разгрузка тяжелых предметов;
- Постоянное нахождение в напряженной позе, водителей или офисных работников перед компьютером;
- Различные травмы позвоночника, не первый взгляд незначительные.

- Остеохондроз шейной части позвоночника;
- Поясничный;
- Грудной.
Самые распространенные это шейный и поясничный остеохондроз. Разумеется и лечение для каждого свое. Самым опасным считается шейный остеохондроз, потому что, прогрессируя болезнь, в первую очередь нарушает кровоснабжение мозга. А мозг это основной орган, и если он плохо функционирует, страдают другие системы, нервная и сердечно-сосудистая.

- Первая считается доклинической. В период ее протекания позвоночник подвергается незначительным изменениям, поэтому явные признаки незначительны, а порой их вообще нет. Единственное что может привлечь внимание больного это быстрая усталость мышечной ткани в спине или шее;
- Вторая стадия уже приводит к дегенерации межпозвоночных дисков. Нарушается питание позвонковых тканей и обмена веществ. Клетки студенистого ядра начинают отмирать и разрушаться. Теряется эластичность позвоночника, что впоследствии может привести к серьезным повреждениям. Поэтому на этом этапе применяется клиническое лечение, а боли приобретают регулярный характер;
- Третья стадия опасна тем, что межпозвоночные диски на воспаленном участке полностью разрушены. А остальные волокна коллагена и тканей теряют привычную ориентацию. От этого разрушается фиброзное кольцо, полностью нарушая межпозвоночную фиксацию дисков. Отсюда смещение позвонков и различные степени их вывихов. При этом пациент испытывает сильные боли, а нарушение работы нервной ткани позвоночника могут привести к онемению конечностей;
- Четвертая стадия наносит патологические последствия, при которых межпозвоночные ткани заменяются на рубцы. Это может привести к образованию грыжи. А к медикаментозному лечению прибавляется хирургическое вмешательство.
Как и, любая болезнь, остеохондроз развивается, постепенно делясь на степени. Различаются они сложностью и симптомами.
Первая степень самая легкая. Симптомы ее проявления настолько малы, что человек не придает им должного значения. Периодические боли, возникающие при нагрузке на шейные и поясничные мышцы. Резкая кратковременная боль может проявиться при резких движениях. Если вы заметили эти симптомы, проконсультируйтесь с доктором, он посоветует, чем можно излечить этот недуг.
Что значит остеохондроз 2 степени? Прогрессируя болезнь, переходит во вторую стадию, межпозвонковые просветы сокращаются. Если это поясничный остеохондроз, то недуг проявляется следующими симптомами:
- Обострение боли, отдающей в паховую область и колени;
- Онемение нижних конечностей.
Позвоночные нервы защемляются, провоцируя постоянные боли даже при малейших нагрузках. Нарушается питания позвоночника, а при недостатке витаминов и полезных элементов, позвонки становятся очень хрупкими. Активно развивается протрузия фиброзного кольца.
Начинают усугубляться другие проблемы: с кровотоком позвоночника, нарушением работы сосудов. Особенно опасен остеохондроз шейного отдела.

Если речь идет о шейных позвонках то на этой степени прогрессирования, болезнь приводит к вывихам позвонков и их последующего смещения. А неправильное положение позвоночника приводит к росту опухолевых клеток. И часто на этой степени болезнь приходится лечить хирургическим вмешательством.

Грудной остеохондроз отдается резкими болями в сердце, желудочной части, под мышками и спине. Последние степени этого недуга крайне опасны потому, что требуют операционного вмешательства, чтобы удалить грыжу или нормализовать кровеносное снабжение.
На разных стадиях применяются свои способы борьбы с проблемой. Чем раньше определена болезнь и поставлен правильный диагноз, тем проще лечение. На начальных этапах остеохондроза, бывает достаточно, лечебной гимнастики. А в качестве анальгетика используются наружные мази. Какие подойдут вам, посоветует врач.
Если прогресс достиг второй стадии, то тут уже не обойтись без комплекса процедур, направленных на избавление от причины болей и восстановлению поврежденных частей позвоночника:
- Медицинские препараты в виде капсул, таблеток и др.;
- Наружные прогревающие мази;
- Физиотерапия для восстановления мышечного тонуса и снятия воспаления;
- Лечебный массаж спины, проводимый только профессионалом;
- Мануальная терапия, если есть необходимость;
- Иглоукалывание помогает улучшить кровоток и укрепить сосуды, например при шейном остеохондрозе;
- Оздоровительная гимнастика с индивидуальным комплексом упражнений;
- Посещение бассейна, при отсутствии противопоказаний от врача.
Последняя степень, сопровождается массой осложнений, которые приходиться лечить параллельно с остеохондрозом. Часто необходимо оперативное вмешательство, а уже после длительный курс терапии и реабилитации. При этом остается риск рецидива, поэтому пациентам с патологией придется регулярно проводить лечение и сопутствующий комплекс мероприятий, для поддержания здоровья.

Питание тоже важный фактор, влияющий на полноценное обеспечение всеми необходимыми элементами и витаминами каждый участок вашего организма. Откажитесь от вредных привычек вроде алкоголя и курения. Они в первую очередь пагубно отражаются на кровеносных сосудах и поражают важные органы. Будьте здоровы и внимательны к себе.
источник

 Остеохондроз 3 степени шейного отдела характеризуется вестибулярным нарушениями. Периодически человек испытывает боли в висках. Некоторые больные могут частично терять сознание.
Остеохондроз 3 степени шейного отдела характеризуется вестибулярным нарушениями. Периодически человек испытывает боли в висках. Некоторые больные могут частично терять сознание. У пациента может быть выявлен полисегментарный остеохондроз. При таком заболевании поражаются сегменты шейного отдела, нарушается подвижность плеча, появляются боли в локтях.
У пациента может быть выявлен полисегментарный остеохондроз. При таком заболевании поражаются сегменты шейного отдела, нарушается подвижность плеча, появляются боли в локтях.