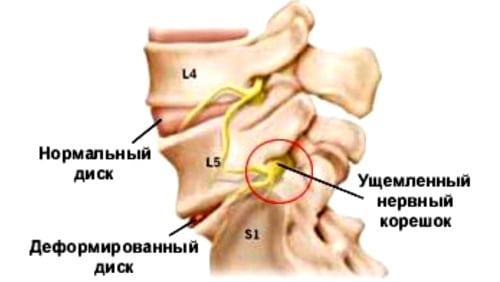
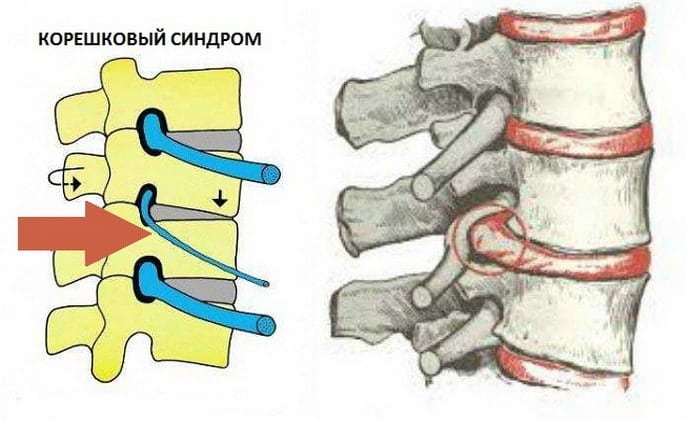
Корешковый синдром возникает при остеохондрозе в случае, если дегенеративные процессы позвоночника повредили нервы. Сдавливание корешков также называют радикулитом, что с латыни переводится как «воспаление нервных окончаний», в народе болезнь получила название «прострел». Чаще всего корешковый синдром при шейном остеохондрозе возникает уже на поздних стадиях болезни.
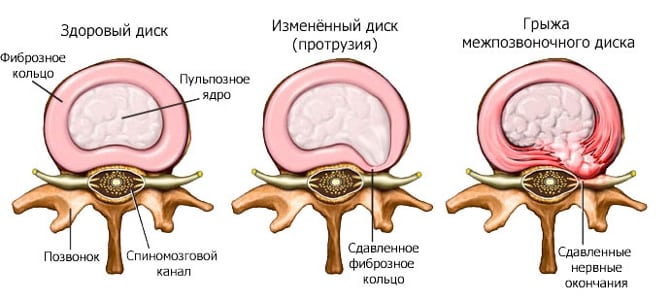
Дегенеративно-дистрофические процессы в позвоночнике обусловлены нарушением обмена веществ и питания. Позвонки не получают кровоснабжения по сосудам, они питаются благодаря близлежащим клеткам. Если в организме что-то не так, то позвонки и диски начинают страдать от недостатка питательных веществ, усыхают, теряют эластичность. Ядро диска и его фиброзное кольцо сохнут, трескаются, межпозвонковые диски теряют упругость и амортизационные свойства. Нагрузка на позвоночник с каждым днем растет. В результате диски и позвонки могут покинуть свои анатомические пределы – возникают грыжи, протрузии, порой фиброзное кольцо разрывается, формируются костные наросты – остеофиты. Все это влечет за собой защемление нервных корешков и сосудов. Со временем иссыхают и отверстия, через которые проходят нервы и сосуды, и тогда корешки сжимаются кольцом пораженных костных тканей.
- Малоподвижный образ жизни, офисная работа, отсутствие активности
- Чрезмерные нагрузки, травмоопасный спорт
- Злоупотребление курением, алкоголем, жирной и соленой пищей/li>
- Наследственная предрасположенность
- Неправильная поза во время сна
- Сколиоз
- Переохлаждение
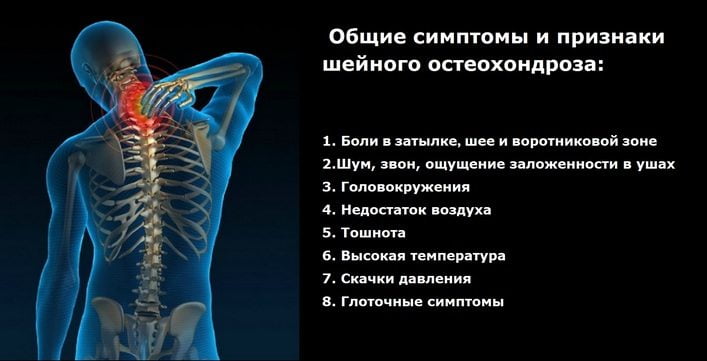
Остеохондроз шейного отдела с корешковым синдром характеризуется, прежде всего, сильной болью, которую трудно снять обычными таблетками. При этом симптомы ухудшаются при переохлаждении.
- Острая, щемящая боль по всей длине нерва, которая может отдавать в руку, плечо, челюсть
- Головная боль
- Онемение темени и затылка
- Боль в одной стороне шеи с её онемением
- Ограниченность движений, невозможность повернуть голову, поднять руку и т.п.
- Ощущение отечности языка, нарушение речи
- Провисание мышечных тканей и кожи под подбородком
- Боли в ключицах, покалывание в сердце, печени
- Слабость и покалывание конечностей, ощущение мурашек
- Онемение рук
- Отсутствие тонуса в мышцах рук – бицепсах и трицепсах
- «Усыхание» одной из конечностей
Шейный остеохондроз с корешковым синдромом можно определить еще при первичном осмотре пациента, путем пальпации и локализации болевого очага, а также благодаря анамнезу и опросу. Затем врач назначает рентген с функциональными пробами: пациенту делают снимки при максимально возможном сгибании и разгибании шеи – так можно определить расстояние между позвонками, предположить в каком именно позвонке расположен очаг воспаления. Для большей информации необходимо провести магнитно-резонансную томографию (МРТ), так как она показывает также состояние мягких тканей, определяет характер их повреждений.
Вылечить корешковый синдром, можно только устранив основное заболевание – шейный остеохондроз. В этом поможет комплексное лечение, первый этап которого – снятие острого состояние, второй – последующая реабилитация и исключение рецидивов.
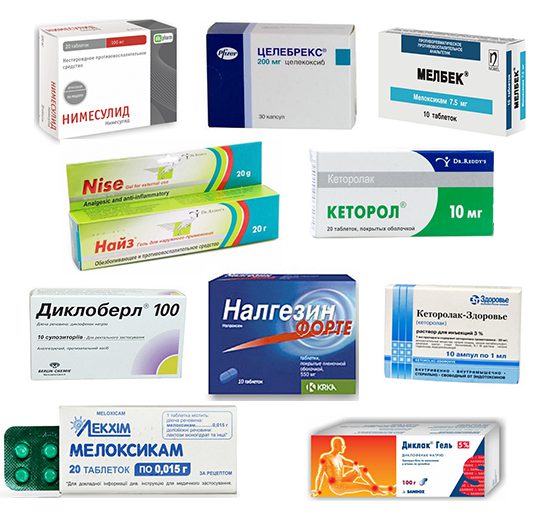
- Медикаменты для обезболивания и снятия воспаления. Подойдут Анальгин, Найз, Кетанол, Индометацин(от 100 до 300 руб) они выпускаются также в виде мазей и гелейФастум гель, Быструмгель, Финалгель, Найз гель, Долобене гель, Нурофен, Вольтарен (от 300 до 500 руб). Однако такие обезболивающие обладают рядом побочных эффектов: негативно влияют на центральную нервную систему, желудочно-кишечный тракт.
- Миорелаксанты. Их действие направлено на расслабление постоянно напряженной мышцы, снятие «зажимов». Мидокалм будет стоить 500 руб (выпускается в ампулах), Финлепсин – 300 руб (выпускается в таблетках), Пентоксифиллин (150 руб), Сирдалуд (330 руб).
- Хондропротекторы. Препараты нового поколенияпозволяют восстановить питание позвоночника и замедлить дегенеративные процессы в хрящевых тканях и межпозвонковых дисках. Основное условие – регулярное и длительное применение.Структум — 1500 руб, Хондроксид — 600 руб, Мукосат – 700 руб, Артра – 1300 руб.
- Витамины группы B, антиоксиданты: мильгамма (1200 руб), цитофлавин (600 руб), мексидол (400 руб), а также витамин E
- Физиотерапия. Электрофорез, магнитотерапия, лазерная терапия, иглоукалывание, ультразвуковая терапия (около 1000 -1500 руб за сеанс)
- Массаж, ЛФК, плавание, занятие спортом. Обычно абонемент в фитнес-клуб обходится в 30000 руб, в него входит все вышеуказанное. В среднем один сеанс массажа или ЛФК обойдется 2000 руб.
- Соблюдение диеты (исключение алкоголя, а также жирного, соленого, сладкого, мучного)
- Правильный сон на ортопедическом матрасе и подушке (20000 руб 4000 рубсоответственно), ношение специального воротника (от 4000 руб)
- Соблюдение режима дня и режима физических нагрузок, регулярный отдых и прогулки на свежем воздухе, позитивные эмоции.
Плавание воздействует на все группы мышц, в том числе и на мышцы шеи, что укрепляет мышечно-скелетный корпус.
источник
Боли в спине, которые возникают на фоне остеохондроза, – это частое явление. Избавиться от них можно только после проведения грамотной терапии. Однако большинство людей, ссылаясь на недостаток свободного времени, предпочитают терпеть дискомфорт, чем только усугубляют проблему. Тогда патология продолжает прогрессировать, вызывая опасные осложнения.
Остеохондроз с корешковым синдромом проявляется целым комплексом симптомов, которые возникают в результате компрессии спинальных нервов. Это состояние развивается вследствие длительных дегенеративно-дистрофических изменений межпозвонковых дисков. Как правило, итогом подобных нарушений является межпозвонковая грыжа, которая еще больше травмирует спинномозговые корешки. Корешковый остеохондроз требует длительного и сложного лечения.
Корешковый остеохондроз является следствием поражения нервных корешков, которые выходят из спинного мозга. Эти ветви иннервируют кожу, скелетные мышцы, диафрагму, внутренние органы.
При повреждении нервных пучков проявляется резкая простреливающая боль, которая распространяется в разные части тела. Кроме того, нарушается чувствительность участка, за который отвечает воспаленный нерв, нарушаются сухожильные рефлексы.
Дегенеративные нарушения позвоночника развиваются на протяжении длительного времени. Сначала запустевают сосуды, которые питают хрящевую прокладку позвонков, по этой причине возникает недостаток полезных веществ, нарушение обменных процессов. Диск становится более плотным, тонким, его наружная оболочка (фиброзное кольцо) выпячивается. На его поверхности могут появиться трещины, тогда студенистое ядро выступает сквозь них, провоцируя разрыв наружной оболочки. Так образуется грыжа. Тогда запускается аутоиммунный процесс, при котором иммунитет ошибочно начинает уничтожать собственные ткани. Вследствие возрастных изменений происходит окостенение хрящевой ткани, формируются остеофиты на позвонках.
Корешковый синдром развивается при защемлении нервных пучков выпячиваниями, грыжей, остеофитами, сместившимися позвонками. Патология развивается при воспалении нервного корешка, повреждении миелиновой оболочки нерва, уменьшении его кровоснабжения.
Корешковый остеохондроз могут спровоцировать следующие факторы:
- Чрезмерная нагрузка на позвоночный столб при лишнем весе, беременности, частом ношении обуви на высоких каблуках, тяжелой физической работе, занятиях силовыми видами спорта.
- Искривление позвоночного столба (сколиоз, кифоз), опущение свода стоп, деформация ног.
- Регулярные статические нагрузки при сидячей работе.
- Частое переохлаждение спины, инфекции.
- Травмы позвоночника.
- Неправильное питание, недостаток полезных веществ в рационе, избыточное употребление соли и т. д.
- Системные заболевания и т. д.
Корешковый синдром могут провоцировать разные факторы, которые действуют по отдельности или в совокупности.
Симптомы корешкового остеохондроза разнообразны, они зависят от того, какой отдел позвоночника поврежден. Но медики выделили основные из них, которые свидетельствуют о патологии:
- Основной признак заболевания – интенсивная боль (постоянная или приступообразная), которая иррадирует от поврежденной нервной ветви до участка, за который она отвечает.
- Нарушение чувствительности на поврежденном участке и по траектории нерва. Врач может выявить этот симптом во время визуального осмотра. Для этого он делает легкие уколы по участку, за который отвечает нерв. Если на другой стороне ощущения более выраженные, то это указывает на корешковый синдром.
- Ограничение подвижности вследствие истончения мышц, которые обслуживает пораженный нервный пучок.
При появлении подобных симптомов следует срочно начинать лечение.
Корешковый остеохондроз (КО) шейного отдела позвоночника диагностируется редко. Это обусловлено тем, что на этом участке прочные связки, а диаметр межпозвоночных отверстий небольшой, поэтому грыжи редко выходят из них.
КО шейного сегмента часто развивается при сжатии артерии, которая поставляет питательные вещества и кислород нервным пучкам.
Болезненные ощущения быстро появляются, усиливаются при поворотах, наклонах головы, туловища.
Клинические проявления шейного остеохондроза с корешковым синдромом (КС) зависят от того, какой позвонок поврежден:
- С1 – цефалгия (боль в голове), нарушение чувствительности на участке темени, затылка.
- С2 – такие же симптомы, как при поражении С1, а также возможно незначительное провисание мышц и кожи на подбородке.
- С3 – боль, онемение распространяется на пораженную часть шеи, немеет язык, нарушается речь.
- С4 – болевой синдром и нарушение чувствительности в области ключицы, лопатки, плеча. Иногда болят сердце и печень.
- С5 – болезненные ощущения, парестезии распространяются от шеи, опускаются по плечу до кисти. Появляется слабость в плече, когда больной пытается поднять руку.
- С6 – симптомы иррадируют от шеи, захватывают лопатку, надплечье, большой палец. Снижается тонус бицепса, поэтому пациенту тяжело двигать рукой.
- С7 – болезненные ощущения от шеи проходят до лопатки, передней и задней поверхности плеча, предплечья, затрагивая указательный, средний палец, мизинец. Нарушается чувствительность на этом же участке. Снижается тонус трицепса, поэтому появляется слабость при движении пораженной конечностью.
Болевой синдром усиливается при напряжении, чихании или кашле.
Грудной остеохондроз с корешковым синдромом диагностируют чаще, чем КС шейного сегмента. Это обусловлено строением этого отдела позвоночного столба, на котором чаще формируются грыжи.
Поставить диагноз при этой разновидности патологии не так уж и просто, так как болезненные ощущения появляются не только на поврежденном участке спины, но и во внутренних органах. Поэтому нередко больные путают остеохондроз с заболеваниями сердца, дыхательных или пищеварительных органов.
Приступ боли появляется резко, при обездвиживании она ослабляется. Когда больной опять пытается подняться, то болевой синдром возобновляется.
Симптомы КС при грудном остеохондрозе тоже отличаются, в зависимости от поврежденного участка:
- Th1 – дискомфорт локализуется в лопатках, подмышечных впадинах, доходит до локтя по внутренней части руки. Нарушается чувствительность на том же участке. Ощущаются сухость и боль в глотке.
- Th2 – Th6 – появляется боль, онемение кожи между лопатками, вокруг них, в подмышечных впадинах, межреберной области до нижней части грудной кости. Кроме того, из-за ослабления мышц может опускаться лопатка. Пациент ощущает дискомфорт в глотке, пищеводе, который иногда доходит до желудка. Может появиться ощущение чужеродного тела в верхних отделах пищеварительного канала.
- Th7 – Th8 – нарушение чувствительности, болевой синдром распространяется от угла лопаток и чуть ниже на задней части спины, проходит по нижнему краю ребер, замыкаясь в области эпигастрия (подложечная область). На этом же участке напрягаются мышцы. Появляются болезненные ощущения в желудке, за грудиной и в сердце.
- Th9 – Th10 – боль проходит спереди от пупка, по нижнему краю ребер, замыкаясь на спине на том же уровне. На этом же участке немеет кожа, напрягаются мышцы. У пациента может болеть желудок или кишечник.
- Th11 – Th12 – болевой синдром распространяется от пупка, достигает области паха и замыкается на уровне грудных позвонков. По этой же траектории растекается онемение, повышается тонус мышц внизу живота. Больные жалуются на боль в желудке и кишечнике.
Болезненные ощущения при корешковом грудном остеохондрозе становятся более выраженными, когда больной пытается глубоко дышать, кашляет, чихает или резко двигает корпусом. При этом виде патологии горизонтальное положение тела не помогает ослабить боль, так как нагрузка на позвонки повышается.
Остеохондроз поясничного отдела с КС встречается чаще всего. Это связано с тем, что нагрузка на позвонки этого сегмента высокая, а диаметр межпозвоночных отверстий большой. Ситуация усугубляется, если у больного слаборазвит мышечный корсет.
Ноющие или острые боли в поясничном отделе возникают с одной стороны, они достаточно сильные. Характер болевого синдрома зависит от степени поражения нервного пучка, уровня болевого порога и внешних факторов (сопутствующие заболевания, ношение специального корсета и т. д.).
Поясничный остеохондроз с КС сопровождается такими симптомами:
- L1 – L3 – боль, онемение в пояснице, на передней поверхности бедра, нижней части живота и в паховой области.
- L4 – болевой синдром иррадирует от нижней части спины на переднюю и наружную поверхность бедра, колено, доходя до голени. Ощущается слабость при сгибании/разгибании колена. Повышается вероятность уменьшения мышечной массы бедра на больной конечности, это происходит из-за того, что атрофируется четырехглавая мышца. Больному тяжело опираться на пораженную конечность.
- L5 – боль и онемение присутствуют на наружной части бедра, голени, внутренней поверхности ступни, большом пальце. Мускулатура стопы становится слабой, тогда больному тяжело стоять на больной ноге.
При корешковом поясничном остеохондрозе больной пытается принять позу, в которой ослабляется боль. Обычно для этого нужно немного согнуть ноги. При поднятии прямой ноги в горизонтальном положении усиливается боль (симптом Ласега). При сгибании пораженной конечности в колене из положения на животе болевой синдром становится более выраженным (симптом Вассермана).
Пояснично-крестцовый остеохондроз с КС проявляется болями в паху, наружных половых органах, нижней части живота. При поражении конского хвоста (пучок корешков из 4 нижних поясничных, 5 крестцовых нервов, с конечной нитью спинного мозга) повышается вероятность непроизвольного мочеиспускания, дефекации, сексуальных расстройств у мужчин.
При появлении признаков корешкового остеохондроза нужно срочно обратиться к невропатологу. Во время диагностики специалист определяет стадию патологии, пытается отличить корешковый остеохондроз от других патологий (онкология, болезни ЖКТ, почек, сердца).
Начинается исследование из опроса пациента и зрительного осмотра. В ходе опроса врач пытается определить характер болевого синдрома, провоцирующие факторы. Потом он выявляет болевую чувствительность, проверяет сухожильные рефлексы, оценивает тонус мышц. При зрительном осмотре специалист обращает внимание на позу больного, конфигурацию позвоночника, его походку.
В некоторых случаях может понадобиться консультация специалистов узкого профиля: гастроэнтеролог, кардиолог, онколог, терапевт, гинеколог, уролог.
Для уточнения диагноза проводится рентгенография. Это исследование позволяет выявить симптомы остеохондроза, искривление позвоночника, смещение позвонков, отложение солей кальция, признаки грыжи.
При необходимости назначается МРТ или КТ. Это высокоинформативные исследования, которые помогают определить место расположения протрузий или грыж, отек нервных пучков.
При необходимости уточнить диагноз врач может назначить УЗИ, миелографию, лабораторные исследования.
При острой стадии заболевания лечение направлено на купирование боли и восстановление двигательной активности. Когда боль исчезает, проводится комплексная терапия, которая помогает предупредить рецидивы. На этом этапе врачи решают вопрос о необходимости хирургического вмешательства.
В первый день после появления боли рекомендуется использовать аппликации с охлаждающими мазями. На вторые сутки можно втирать в больной участок гели и мази с согревающим, болеутоляющим, противовоспалительным действием, например, Фастумгель, Финалгон.
Лечение остеохондроза с корешковым синдромом проводится с применением таких медикаментов:
- Анальгетики (Анальгин, Кеторал) помогут купировать болевой синдром. Для этого используют разные формы препаратов: капсулы, растворы для уколов. Для избавления от сильной боли применяют лечебные блокады с Новокаином, Лидокаином, а в запущенных случаях – наркотическими анальгетиками.
- НПВС обладают обезболивающим и противовоспалительным действием. Чаще всего применяются Диклофенак, Нимесулид, Мелоксикам, Индометацин, Ибупрофен, Целококсиб.
- Миорелаксанты расслабляют спазмированные мышцы, улучшают кровообращение, ослабляют боль. К таковым относят Клоназепам, Диазепам, Миоластан.
- Психотропные лекарства снижают психоэмоциональное напряжение, вызванное изнуряющими болями. Пациентам назначают Амитриптилин, Дезипрамин.
- Хондропротекторы тормозят процесс разрушения межпозвонкового диска, ускоряют его восстановление. К наиболее популярным препаратам из этой группы относят Артра, Дона, Структум, Терафлекс, Хондроксид.
- Препараты на основе витаминов группы В помогают восстановить нервные волокна. При корешковом остеохондрозе применяют Мильгамма, Нейробион, Нейромультивит.
Перед применением любых препаратов проконсультируйтесь с лечащим врачом.
Оперативное вмешательство применяется в таких случаях:
- Наличие межпозвонковой грыжи.
- Повреждение конского хвоста, появление неврологических расстройств органов малого таза.
- Сильная боль, которая не купируется медикаментами на протяжении длительного времени.
- Онемение или паралич конечностей.
Хирургическое вмешательство проводят для исправления деформаций позвоночника, которые возникли на фоне КС.
Лечить остеохондроз с КС на стадии ремиссии нужно с помощью ЛФК. Комплекс упражнений составляет врач или инструктор для каждого пациента индивидуально с учетом степени тяжести патологии, места локализации очага поражения и общего состояния здоровья. Лечебная гимнастика поможет укрепить мышцы, связки, сделать их более эластичными, увеличить гибкость позвоночника.
Массаж можно проводить при обострении и во время ремиссии. После курса процедур улучшается местное кровообращение, питание пораженных тканей, нормализуется тонус мышц, ослабляется боль.
Мануальная терапия позволяет избавиться от боли, сделать позвоночный столб более гибким, уменьшить грыжу диска, восстановить положение смещенных позвонков. Этот вид терапии применяется только вне стадии обострения. Важно найти опытного мануального терапевта, так как существует риск еще большего повреждения нервов и других тканей, которые окружают позвоночник.
Повысить эффективность лечения помогут физиотерапевтические процедуры. Больным назначают диадинамотерапию, электрофорез с применением Новокаина, фонофорез и т. д. Акупунктура помогает снизить интенсивность боли и практически не имеет противопоказаний.
Больной должен пополнить рацион продуктами, богатыми на витамины и хондроитины. Для этого рекомендуется потреблять больше свежих овощей, фруктов, кисломолочных изделий, нежирного мяса, рыбы. Пациент должен чаще есть холодец, желе, заливные блюда.
При лечении корешкового остеохондроза стоит ограничить количество соли, маринадов, копченостей, жирных, жареных блюд, продуктов, содержащих большое количество рафинированных углеводов. Также стоит отказаться от кофе, крепкого чая, спиртных напитков.
При избыточном весе нужно постепенно снизить количество калорий в дневном рационе.
Остеохондроз с корешковым синдромом является следствием длительных дегенеративно-дистрофических процессов в позвоночнике. Эта патология проявляется болью, онемением на участке, который обслуживает поврежденный нерв, ограничением подвижности. При поражении разных сегментов позвоночного столба симптомы отличаются. При появлении признаков заболевания следует посетить невропатолога. Важно провести комплексное лечение: медикаменты, ЛФК, физиотерапия, массаж и т. д. При наличии межпозвонковых грыж, длительном болевом синдроме, который не купируется медикаментами, и деформациях позвоночника назначают операцию. Чтобы избежать корешкового остеохондроза, нужно контролировать вес, правильно питаться, включить в режим умеренные физические нагрузки, носить удобную обувь.
источник
Остеохондроз с корешковым синдромом — поражение корешков спинного мозга, которое становится причиной моторных, вегетативных и болевых нарушений. Для патологии характерны интенсивные боли, снижение мышечной силы, ограничение подвижности. Одновременно уменьшается чувствительность в областях тела, которые иннервирует поврежденный спинномозговой нерв.
Для диагностики корешкового синдрома, спровоцированного остеохондрозом, проводятся рентгенография, МРТ, миелография, а при необходимости — люмбальная пункция. В терапии используются препараты с обезболивающим действием, миорелаксанты, медикаментозные блокады. Хорошо зарекомендовали себя в лечении вытяжение позвоночника, физкультура, физиотерапевтические и массажные процедуры.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. » Читать далее.
Корешковый остеохондроз — завершающая стадия длительного деструктивно-дегенеративного процесса, протекающего в межпозвонковых дисках. Болевой синдром проявляется после подъема тяжестей, респираторной или кишечной инфекции, неловкого резкого движения. Фиброзное кольцо диска рвется, и он выходит за пределы своих границ. На освободившемся пространстве формируется межпозвоночная грыжа, сдавливающая спинномозговые корешки. Развивается корешковый синдром — совокупность симптомов, значительно осложняющая жизнь человека.
Острые боли возникают не только в результате травматизации спинномозговых корешков. Ситуацию усугубляют образовавшиеся костные наросты и выдвинутый диск, ущемляющие расположенные рядом мягкие ткани. Это приводит к еще большему усилению боли, а иногда к асептическому воспалению. Патогенез также осложняется дискалгией — болью в зоне иннервации соответствующих корешков спинномозговых нервов.
Клинически корешковый остеохондроз проявляется болью, снижением рефлексов, частичным расстройством чувствительности, вегетативными нарушениями. Болезненные ощущения, возникающие сразу после разрыва фиброзного кольца, напоминают «прострел» или боль, сопровождающую воспаление мышц. А формирование синдрома происходит после образования межпозвоночной грыжи. Первыми появляются покалывание и онемение. Травматизация корешка приводит к расстройству иннервации — снижается или полностью отсутствует температурная, тактильная, болевая чувствительность.
С течением времени ослабевают мышцы, которые расположены в области пораженного спинномозгового корешка. В тяжелых случаях наблюдается их полная атрофия (уменьшение размеров).
Корешковый остеохондроз классифицируется в зависимости от локализации поврежденных чувствительных нервных окончаний:
Но довольно часто в деструктивный процесс вовлекаются несколько спинномозговых нервных сплетений. В таких случаях у больных диагностируется сочетанное поражение, например, шейно-грудной остеохондроз с корешковым синдромом. Для такой патологии характерна выраженная симптоматика, включающая признаки повреждения шейных и грудных позвонков и дисков, а также ущемления нескольких нервных окончаний.
Патология этой локализации встречается довольно редко из-за анатомического строения шейных позвоночных структур. Этот отдел позвоночника оснащен прочными связками, а диаметр межпозвоночных каналов относительно небольшой. Поэтому выбухание контура межпозвоночного диска за пределы тела позвонка без разрыва фиброзного кольца (протрузия) наблюдается в исключительных случаях.
Синдром развивается при шейной патологии в результате сдавления артерии, по которой в спинномозговые корешки поступают кислород и питательные вещества. Ее компрессия становится причиной устойчивой гипоксии (кислородного голодания клеток), а следовательно, и поражения нервных окончаний. Для шейной патологии характерны следующие признаки:
- симптом Нери — инертное приведение подбородка к груди в положении лежа приводит к возникновению выраженной боли;
- симптом Дежерина — резкий приступ боли вызывает кашель, чихание, громкий смех, незначительное мышечное напряжение;
- снижение чувствительности, которое выявляет невролог при надавливании и покалывании зоны, иннервируемой поврежденными корешками.
Боль в шее при шейном корешковом остеохондрозе распространяется на грудную клетку, плечи, предплечья. Нередко пациент на приеме у врача жалуется на возникающие болезненные ощущения и онемение языка, нижней челюсти, кистей. Опасность патологии заключается в постепенной гипотрофии трапециевидной, дельтовидной, подъязычных мышц.
Грудной остеохондроз с корешковым синдромом сопровождается болезненностью паравертебральных точек, мышечно-тоническими нарушениями. В области поврежденных нервных окончаний расстраивается чувствительность, снижается объем движений.
Даже «запущенный» ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
У пациентов часто диагностируются парезы (уменьшение силы) мышц, отвечающих за сгибание пальцев и кистей. Отмечены также случаи вовлечения в патологический процесс симпатических образований рук. Клинически это проявляется в их отечности, похолодании, повышенном потоотделении.
Специфический признак патологии грудного отдела — спондилокоронарный синдром. У человека возникают боли в сердце при сгибании, разгибании корпуса, поворотах или наклонах. Устранить подобные ощущения приемом коронарорасширяющих препаратов удается с трудом.
Наиболее часто межпозвоночная грыжа формируется в поясничном отделе, что приводит к появлению очень резких болей («прострелов»). Человек в течение нескольких минут замирает без движения, стараясь при этом глубоко не дышать. Распространенность остеохондроза поясничного отдела позвоночника с корешковым синдромом объясняется серьезными нагрузками на диски и позвонки при ходьбе, относительной слабостью мышц и связочно-сухожильного аппарата. К тому же диаметр отверстий, в которых расположены кровеносные сосуды, спинномозговые корешки, спинальные нервы, очень небольшой. Даже незначительная деформация приводит к травматизации этих структур.
Клинически патология проявляется следующим образом:
- в области поясницы возникает боль, иррадиирущая в стопы, голени, бедра, область паха;
- чтобы минимизировать болезненные ощущения, человек принимает вынужденное положение тела, например, немного сгибает ноги;
- поясничный корешковый остеохондроз сопровождается симптомом натяжения Ласега — боль нарастает при поднятии прямой ноги вверх;
- для ущемления характерен симптом Вассермана — выраженность боли возрастает при сгибании ноги в колене в положении лежа на животе.
Боль непостоянна, возникает при резком движении, переохлаждении, работе на даче. Ее интенсивность вариабельна. Вначале боль острая, режущая, а затем она становится ноющей, давящей, тупой.
Больному показана иммобилизация позвоночника — нахождение в положении лежа на жесткой постели. При отсутствии воспаления избавиться от ущемления можно с помощью сухого тепла: грелки, мешочка с горячей солью, согревающих мазей (Капсикам, Випросал, Финалгон), перцового пластыря, горчичников.
В лечебные схемы включаются физиотерапевтические процедуры — фонофорез, электрофорез, ударно-волновая терапия, магнитотерапия. По назначению вертебролога или невролога может быть проведено «сухое» или подводное вытяжение позвоночника.
При острой, не устраняемой препаратами, боли, которая длится 3-4 месяца, пациента готовят к хирургическому вмешательству — удалению межпозвоночной грыжи.
| Препараты для лечения остеохондроза с корешковым синдромом | Терапевтическое действие |
| Нестероидные противовоспалительные средства — Диклофенак, Нимесулид, Мелоксикам, Кетопрофен, Ибупрофен | Снижение выраженности болевого синдрома и отечности, купирование воспаления |
| Миорелаксанты — Сирдалуд, Мидокалм, Баклосан, Толперизон | Расслабление спазмированной скелетной мускулатуры, устранение ущемления |
| Средства с витаминами группы B — Мильгамма, Комбилипен, Нейромультивит | Улучшение трофики поврежденных тканей, нормализация иннервации |
При своевременном обращении к врачу прогноз благоприятный. Будет проведено развернутое лечение с использованием всех оздоравливающих методик. Такой подход позволяет исключить развитие необратимых осложнений и появление болезненных рецидивов.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
источник
В последнее время остеохондроз с корешковым синдромом встречается довольно часто. Что это такое, знакомо многим, кого сковывали внезапные боли в груди, шее, лопатке, пояснице. Чаще всего они являются симптомами этого заболевания, в результате которого поражаются корешки спинномозговых нервных окончаний.
Так как они отвечают за работу диафрагмы, мускулатуры, внутренних органов, нервных кожных окончаний, то при их повреждении могут наблюдаться симптомы:
- Частичное нарушение подвижности;
- Снижение мышечного тонуса;
- Бледность (синюшность) кожи.
Но все это может свидетельствовать и о наличии других заболеваний, поэтому ставить себе диагноз остеохондроза самостоятельно нельзя. Лучше обратиться к специалисту, который сможет точно определить болезнь, подобрать необходимое лечение.
Остеохондроз развивается постепенно и незаметно для больного. Приблизительно с 25 лет происходят различные физиологические изменения артерий, питающих межпозвоночные диски. Они начинают запустевать, нарушается питание и обменные процессы замедляются, что приводит к дегенеративным изменениям межпозвоночных дисков.
Чем старше становится человек, тем больше вероятность у него окостенения хрящей и межпозвоночных тканей, появления костных наростов, возрастная подвижность позвонков. Это увеличивает шанс возникновения остеохондроза именно с корешковым синдромом.
Кроме того, к факторам, провоцирующих болезнь, можно отнести:
- Ожирение, в результате лишнего веса на позвоночник возрастают дополнительные нагрузки;
- Неравномерная нагрузка при постоянном хождении на каблуках;
- Врожденные (приобретенные) деформации позвоночника;
- Травмы позвоночника;
- Чрезмерные нагрузки;
- Неправильное питание, употребление в пищу большого количества соленой, копченной, жареной еды;
- Частые инфекции.
Корешковый остеохондроз может проявляться в любом отделе позвоночника у людей различного возраста. Наиболее часто он диагностируется у больных после 40 лет, а у пожилых пациентов (старше 70) встречается в 80% случаев.
В зависимости от локализации очага поражения нервных окончаний корешков остеохондроз позвоночника с корешковым синдромом может быть трех видов.
Для всех их характерный признак — болевые синдромы, которые проявляются с различной интенсивностью в зависимости от степени дегенеративных изменений в межпозвоночных дисках и болевого порога человека.
Наиболее часто встречаемым видом является остеохондроз поясничного отдела. На позвоночник в области поясницы действуют наибольшие нагрузки, а мышцы обычно слабые и поэтому поясница страдает больше всего.
От того, какие корешки пострадали, поясничный остеохондроз с корешковым синдромом может иметь следующие симптомы:
- Острая боль в паху или бедре. При этом может наблюдаться онемение кожи —1, 2, 3 корешок;
- Тупая боль в крестце или пояснице, отдающаяся в колено, голень —4 ;
- Интенсивные боли, отдающие в бедро, голень, стопу, онемение большого пальца ноги —5.
При этом виде остеохондроза поясничного отдела позвоночника болевые ощущения наблюдаются с одной стороны, и обычно постепенно стихают, если больной лежит неподвижно. Для облегчения состояния рекомендуется ношение специального бандажа.
Шейный остеохондроз с корешковым синдромом встречается довольно редко. Обычно он диагностируется у людей с защемлением артерии спинно-мозговых корешков. В результате недостаточного поступления кислорода происходит их кислородное голодание, что становится причиной возникновения шейно-корешкового синдрома. Интенсивность, характер боли и симптомов зависит в какой из восьми шейных корешков поражен.
Если больной страдает шейно-корешковым синдромом первого и второго корешка, то чаще всего он испытывает сильные головные боли, которые носят постоянный характер, и сопровождаются онемением затылочной и теменной части головы.
При этом при запущенном поражении второго корешка, может наблюдаться снижение тонуса мышц подбородка, провисание кожи.
У пациентов с пораженным третьем корешком боли в правой или левой части шеи сопровождаются онемением кожных покровов. Больные шейно-корешковым остеохондрозом испытывают чувства отечности языка с одной стороны, при этом он может испытывать затруднения при разговоре и глотании. При шейно-корешковом синдроме четвертого корешка человек испытывает одностороннюю умеренную боль в плече, ключице, лопатке. Если страдает пятый, то боли в плече становятся интенсивнее и затрагивают шею. Плечо может онеметь, а в руке чувствоваться сильная слабость.
При остеохондрозе корешков с шестого по восьмой наблюдаются наиболее сильные болевые ощущения. Которые могут привести к снижению тонуса мышц и неподвижности руки. Стоит отметить, что шейно-корешковый остеохондроз не пройдет самостоятельно без лечения, и начинать его надо как можно раньше.
Остеохондроз грудного отдела позвоночника занимает второе место после поясничного. Характерной чертой его является ярко выраженное течение. Обычно болевые приступы начинаются неожиданно при кашле, резком движении, неудобной позы.
Боль может локализоваться в грудной клетке, в области лопаток или носить опоясывающий характер. В зависимости от места поражения симптомы могут носить следующий характер:
- При синдроме первого ноющие боли и онемение кожи в лопаточной области, переходящие на внутреннюю сторону руки;
- При нарушении со второго по десятый боль имеет опоясывающий характер от груди до лопаток;
- При корешковом синдроме одиннадцатого и двенадцатого — онемения и резкие боли от грудной клетки до паховой области.
Из-за характера болей и симптомов грудной остеохондроз с корешковым синдромом часто путаю с сердечными приступами. Но в отличие от последних, синдром не может привести к смерти больного. Обычно боли при корешковом синдроме не утихают после приема сердечных препаратов и усиливаются при движении, сильном кашле. Но рисковать все же не стоит и при появлении болевых симптомов лучше сделать кардиограмму.
Изменения в нервных корешках носят необратимый характер, но, благодаря здоровому образу жизни, занятиям ЛФК можно значительно снизить последствия заболевания. Лечение обычно проводится медикаментозным способом и направлено на устранение болевых проявлений. В острый период болезни пациентам назначается не только лечение препаратами, но и полный покой.
Существует и много нетрадиционных методов, применяемых при лечении этого остеохондроза. Это и: иглоукалывание, различные виды массажа, специальные гимнастики. Но любое лечение следует предварительно согласовать с лечащим врачом.
источник
В шейном отделе позвоночника корешковый синдром формируется вследствие поражения спинномозговых корешков — их сдавления, воспаления, травмирования. Клинически симптомокомплекс проявляется болью в шее, мышечным напряжением, парестезиями, вынужденным положением, парезами. Этот синдром часто сопровождается трофическими расстройствами, выпадением функций, снижением чувствительности. После выявления причин развития патологии сразу проводится консервативное или хирургическое лечение.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Шейный корешковый синдром является распространенным вертеброгенным комплексом симптомов различного происхождения. Еще несколько лет назад термин в медицине не использовался. Этот синдром ранее назывался радикулитом, или воспалением спинальных нервных окончаний. Но после проведения клинических испытаний было установлено, что воспалительный процесс не всегда становится причиной острых болей, неврологических расстройств. Появление этих симптомов часто связано с компрессией спинномозговых корешков, нарушениями трофики.
Теперь в отношении синдрома применяется термин «радикулопатия». Наиболее часто поражение спинальных нервных окончаний диагностируется в пояснично-крестцовом отделе. Шейный корешковый синдром занимает второе место и обычно выявляется у пациентов старше 40 лет. Основная задача неврологов и вертебрологов — своевременное обнаружение патологического состояния. При отсутствии медицинской помощи длительное ущемление спинальных нервных структур приводит к их деструкции и развитию многочисленных неврологических расстройств. Некоторые из них не устраняются даже хирургическим вмешательством, становятся причиной инвалидизации больного.
Корешковые синдромы классифицируются в зависимости от области локализации деструктивно-дегенеративных изменений тел позвонков и межпозвонковых дисков. В основе деления на виды лежат причины их развития, механизм появления острых болей. Такая классификация позволяет быстро определить схему терапии сразу после диагностирования воспаления, ущемления спинальных нервных окончаний или расстройства трофики.
Диаметр позвоночного канала в этом отделе относительно небольшой, а связки — прочные и эластичные. Поэтому с локализацией в шейном отделе синдром диагностируется редко и обычно на фоне остеохондроза 2 и 3 степени тяжести. Но патология этой локализации наиболее опасна из-за близости к головному мозгу. Для шейного КС характерны многочисленные и разнообразные вертеброгенные и сосудистые синдромы. Они могут возникать в результате ущемления:
- чувствительных нервных окончаний;
- кровеносных сосудов.
А при длительном сдавливании мягких тканей нередко развивается воспалительный процесс, поражающий здоровые структуры и усугубляющий состояние больного. Особенно опасна гипоксия (кислородное голодание), проявляющаяся ухудшением зрения, слуха, артериальной гипертензией.
Корешковый синдром в этом отделе развивается редко, но клинически проявляется наиболее выраженно. Спинномозговые нервы участвуют в иннервации не только позвоночных структур, но и внутренних органов. Поэтому при их поражении боли ощущаются в области сердца, почек и (или) желудочно-кишечного тракта. К вертебрологам пациенты попадают по направлению от гастроэнтеролога, невролога, кардиолога. К этим врачам больные обращаются с жалобами на дискомфортные ощущения, маскирующиеся под симптомы панкреатита, нефрита, стенокардии.
Чтобы диагностировать КС грудного отдела, требуется проведение различных инструментальных дифференциальных исследований. Стойкий КС может стать причиной диспепсии, дискинезии кишечника, затруднения глотания, ферментной недостаточности поджелудочной железы.
Поражение корешков в области поясницы и крестца проявляется симптомами люмбаго и люмбоишиалгии, затрудняет ходьбу. При переохлаждении, резком наклоне или повороте возникает острая боль. Она настолько сильная, что человеку может потребоваться посторонняя помощь, чтобы добраться до постели. Болевой синдром устраняется медикаментозными блокадами или наркотическими анальгетиками.
КС в поясничном отделе провоцирует изменение походки и осанки, снижение мышечной силы и чувствительность. При отсутствии врачебного вмешательства он часто становится причиной инвалидизации человека из-за полного или частичного обездвиживания.
Люмбалгия — продолжительные боли в пояснично-крестцовой области. При серьезном расстройстве иннервации ног и внутренних органов из-за сдавления нервов она осложняется корешковым синдромом. Наиболее часто такое патологическое состояние обнаруживается у пациентов с тяжелыми формами остеохондроза, протрузиями и грыжевыми выпячиваниями.
При ущемлении корешковых нервов на уровне их выхода от спинного мозга возникают интенсивные боли, быстро распространяющиеся на бедра, ягодицы, область таза и промежность.
Приступ люмбалгии с КС могут провоцировать даже незначительные физические нагрузки, падение, резкое движение, подъем тяжелого предмета.
К шейным вертеброгенным корешковым синдромам относится цервикалгия. Клинически она появляется острой или подострой болью, постоянной или в виде периодических приступов. Тупые, ноющие, распирающие дискомфортные ощущения редко локализуются только в области шеи. При движении головой они распространяются в надплечья и затылок. Боли усиливаются после пробуждения, при чихании или кашле. Нередко пациенты описывают ее, как ощущение «кола в шее».
Цервикалгия обусловлена остеохондрозом CIV-CV, CV-CVI позвонков. Для этой дегенеративно-дистрофической патологии характерны деструктивные изменения тел позвонков, формирование костных наростов — остеофитов. Их острые грани при движении головы давят на спинномозговые корешки, провоцируют развитие асептического воспаления. Вертеброгенный корешковый синдром часто становится показанием для проведения хирургической операции.
Корешковый синдром развивается на фоне деструкции шейных позвоночных структур. Деформируются тела позвонков, образуются костные наросты, происходит смещение межпозвонковых дисков в позвоночный канал. Любое из этих состояний может стать причиной сдавления позвоночной артерии, питающей кровью отделы головного мозга. В них возникает дефицит кислорода и биоактивных веществ, что отрицательно сказывается на регуляции работы всех систем жизнедеятельности.
Помимо ущемления позвоночной артерии (синкопального состояния), к корешково-сосудистым синдромам относятся:
- радикулоишемия — возникает из-за сдавления корешково-спинальных артерий, клинически проявляется двигательными грубыми нарушениями;
- радикуломиелоишемия (цервикальная ишемическая миелопатия с синдромом бокового амиотрофического склероза) — вариант дискогенной ишемии, распространяющейся только на спинальные нервные окончания.
Любой из синдромов является угрожающим для здоровья состоянием, так как имеет тенденцию к прогрессированию. Длительное сдавливание кровеносных сосудов приводит к головокружениям и опасным падениям, ухудшению концентрации внимания, памяти.
Самая распространенная причина шейного КС — остеохондроз. На фоне снижения высоты межпозвонковых дисков уменьшается диаметр межпозвоночных отверстий, что предрасполагает к ущемлению спинномозговых корешков. Другой фактор компрессии — межпозвоночная грыжа. Это одно из осложнений остеохондроза, провоцирующее тяжелые последствия для здоровья, например, дискогенную миелопатию. Синдром этот развивается и при спондилезе в результате ущемления нервных окончаний остеофитами или деформированными структурами дугоотростчатых суставов. Предпосылками для КС становятся:
- позвоночно-спинномозговые травмы, сильные ушибы, подвывихи позвонков;
- врожденные и приобретенные аномалии позвоночника, в том числе кифоз и сколиоз;
- остеомиелит;
- доброкачественные и злокачественные новообразования;
- гормональные сбои.
В роли провоцирующих шейный КС факторов выступают малоподвижный образ жизни, чрезмерные физические нагрузки, ожирение. Воспаление спинномозговых корешков нередко возникает на фоне сифилиса, туберкулеза, спинального менингита.
Корешковые синдромы разнятся сочетанием симптомов, появление которых спровоцировано раздражением определенного спинального корешка. На выраженность клинических появлений влияют межкорешковые связи, индивидуальные особенности локализации нервных окончаний, степень их сдавления, форма и толщина корешков.
Головные боли обычно возникают при сопутствующих КС синдроме сдавливания позвоночной артерии и кислородном голодании головного мозга. Они могут быть отраженными, то есть иррадиировать из поврежденных остеофитами соединительнотканных структур. Головные боли часто напоминают мигрени, но в отличие от них ненадолго исчезают. Дискомфортные ощущения вначале локализованы в затылке, а затем распространяются на область висков и лоб.
На стороне пораженного корешка мышечно-тонические изменения более выражены. Это иногда становится причиной кривошеи. Но деструктивным изменениям подвергаются и мышцы подбородка, особенно при сдавлении или воспалении спинальных корешков, расположенных в области позвонков C4, реже — C5. На начальном этапе КС наблюдается гипертонус скелетной мускулатуры. Постепенно выпадают сократительные функции, а на фоне мышечной усталости формируется второй подбородок.
Для шейного корешкового синдрома характерно появление парестезии — расстройства чувствительности. Спонтанно возникают ощущения онемения, жжения кожи лица и языка. Парестезия обусловлена раздражением поверхностно залегающего нерва и может исчезать при перемене положения тела. Избавиться от дискомфортных ощущений позволит только проведение лечения основной патологии — шейного остеохондроза.
При сильном ущемлении спинального корешка возникает жгучая боль, иррадиирущая в предплечье, а затем и руки. Чтобы снизить ее выраженность, человек намеренно ограничивает движения. В кистях появляются ощущения «ползающих мурашек», онемения, покалывания. Со временем ослабевают мышцы рук, расстраиваются двигательные функции.
Если остеофитом или грыжевым выпячиванием травмируются соединительнотканные структуры, то быстро образуются воспалительные отеки. Они провоцируют еще большее ущемление спинномозговых корешков и повышение выраженности боли. Такие отеки не визуализируются в отличие от тех, которые формируются при повреждении крупных кровеносных сосудов, расположенных близко к поверхности кожи.
Такие неврологические расстройства обычно возникают при КС грудного отдела и довольно редко наблюдаются при сдавлении нервов, локализованных около шейных позвонков. Причиной снижения функциональной активности сердечно-сосудистой и дыхательной систем становится нарушение иннервации. Клинически это проявляется спонтанным поверхностным дыханием, различными аритмиями. Нарушение глотательного рефлекса часто сопровождается непродуктивным кашлем, першением в горле.
Постоянное ожидание боли негативно отражается на психоэмоциональном состоянии человека. Он становится мнительным, раздражительным, апатичным, по утрам чувствует себя разбитым из-за развившейся бессонницы.
В тяжелых случаях врачи диагностируют у пациентов неврозы, депрессивные состояния. Поэтому они часто включают в терапевтические схемы больных с шейным КС седативные средства, транквилизаторы, антидепрессанты.
На начальном этапе развития патологии возникают слабые дискомфортные ощущения. По мере усугубления деструктивных изменений в дисках и позвонках их выраженность значительно возрастает. Любое неловкое или резкое движение головой (наклон, поворот) приводит к появлению жгучей, острой, пронизывающей боли. Пациенты описывают ее врачам, как «удар током». Она распространяется на спину, верхнюю часть грудной клетки, плечи, иногда ощущается даже в пальцах рук.
Чтобы снизить интенсивность боли, возникает мышечный спазм. Ограничением движения организм пытается избавиться от дискомфортных ощущений. Но обычно напряжение скелетной мускулатуры приводит к усилению сдавления спинномозговых корешков и повышению выраженности болевого синдрома.
Первичный диагноз выставляется на основании результатов ряда функциональных тестов, которые проводятся для оценки чувствительности и ограничения движений. При пальпации определяются триггерные точки, расположенные около остистых отростков, тонически-мышечные изменения в области пораженного позвоночного сегмента. На поражение определенного корешка указывают локализация болезненных ощущений и зоны со сниженной чувствительностью. Расположение корешкового синдрома выявляется также проведением электронейромиографии, определяющей общее функциональное состояние периферической нервной системы и мышц.
Основной задачей диагностики становится обнаружение причины шейного КС. Для этого проводятся инструментальные исследования:
- рентгенография позвоночника назначается для оценки состояния позвоночных структур, обнаружения остеохондроза, спондилоартроза, спондилолистеза, врожденных и приобретенных аномалий шейного отдела позвоночника;
- МРТ и КТ наиболее информативны при выявлении межпозвоночных грыж, гематом, кровоизлияний в спинной мозг, менингорадикулита, доброкачественных и злокачественных новообразований.
При подозрении на инфекционное воспаление спинномозговых корешков проводятся лабораторные исследования. Они позволяют выявить видовую принадлежность патогенных микроорганизмов или вирусов, их чувствительность к фармакологическим препаратам.
Боли, возникающие при поражении шейных спинальных нервов, настолько сильные, что для их купирования необходима срочная медицинская помощь. Но неврологи и вертебрологи рекомендуют обращаться к ним при первых признаках развития остеохондроза. Это дискомфорт в области шеи после физических нагрузок, при перемене погоды, после интенсивных спортивных тренировок. Если лечение будет проведено на этом этапе, то удастся избежать тяжелых, иногда необратимых осложнений остеохондроза.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При определении схемы терапии врач учитывает причину развития КС, степень поражения, выраженность неврологических расстройств. В большинстве случаев проводится консервативное лечение — курсовой прием препаратов, проведение физиотерапевтических и массажных процедур, ЛФК. Хирургическое вмешательство показано пациентам при болях, не устраняемых медикаментозно, обнаружении новообразований или развитии осложнений, угрожающих потерей работоспособности.
С первых дней лечения рекомендовано ношение ортопедических приспособлений, обычно воротников Шанца. Они стабилизируют позвоночные структуры, предупреждая их смещение и ущемление чувствительных нервных окончаний. Ношение воротников позволяет избежать неловких, резких движений, способных спровоцировать болевой приступ. Их надевают на несколько часов днем и обязательно снимают перед сном.
Препаратами первого выбора при шейном КС становятся нестероидные противовоспалительные средства (НПВС). Острые боли устраняются внутримышечным введением Мовалиса, Диклофенака, Кеторолака или их структурных аналогов.
При болях средней степени выраженности назначаются НПВС в таблетках — Кеторол, Найз, Целекоксиб, Ибупрофен, Кетопрофен.
Они комбинируются с ингибиторами протонной помпы (Омепразол, Эзомепразол, Пантопразол), снижающими выработку желудочного сока. От слабых ноющих, тянущих, давящих болей, обычно возникающих на стадии ремиссии, помогает избавиться локальное нанесение гелей и мазей НПВС. Это Вольтарен, Фастум, Индометацин, Финалгель, Артрозилен.
| Клинико-фармакологические группы препаратов, используемые терапии шейного корешкового синдрома | Наименования лекарственных средств, фармакологическое действие и особенности применения |
| Глюкокортикостероиды | Дипроспан, Триамцинолон, Флостерон, Дексаметазон. Гормональные средства используются при проведении лекарственных блокад вместе с Новокаином или Лидокаином. Оказывают токсичное воздействие на внутренние органы, костные и хрящевые ткани, поэтому применяются разово для купирования острых болей |
| Миорелаксанты | Сирдалуд, Баклосан, Толперизон. Препараты используются для устранения мышечных спазмов. На начальном этапе лечения практикуется парентеральное введение Мидокалма. Он расслабляет скелетную мускулатуру, оказывает анальгетическое действие за счет входящего в состав анестетика |
| Диуретики | Фуросемид, Гипотиазид, Верошпирон. Мочегонные препараты предназначены для устранения воспалительной отечности |
| Препараты для улучшения кровообращения | Никотиновая кислота, Эуфиллин, Пентоксифиллин. Средства стимулируют венозный отток, предупреждают кислородное голодание клеток головного мозга |
| Препараты с витаминами группы B | Курсовое использование Комбилипена, Мильгаммы, Нейробиона помогает улучшить передачу нервных импульсов, восстановить иннервацию |
Для укрепления связочно-сухожильного аппарата, частичной регенерации хрящей межпозвонковых дисков пациентам назначается длительный (до 2 лет) курсовой прием хондропротекторов: Артра, Структум, Терафлекс, Хондроксид.
Терапевтическое действие препаратов проявляется через пару недель, когда в поврежденных позвоночных структурах кумулируется достаточное количество активных ингредиентов. Хондропротекторы обладают и обезболивающими, противовоспалительными свойствами, что позволяет снижать дозы глюкокортикостероидов и НПВС.
Если симптоматика выпадения функций прогрессирует или обнаружена опухоль, ущемляющая спинномозговые корешки, то нейрохирургом сразу проводится операция. Хирургическое вмешательство заключается в устранении компрессии и удалении причины ее возникновения. При межпозвоночной грыже выпячивание иссекается, обычно вместе с разрушенным диском, в процессе открытой или эндоскопической дискэктомии, микродискэктомии. Затем позвоночный столб фиксируют или устанавливают B-Twin-импланты. Для декомпрессии проводится ламинэктомия, или удаление дужки позвонка.
Хирургическое лечение может быть проведено методом внутридисковой электротермальной терапии. В последнее время для удаления грыжи используется нуклеопластика — пункционное оперативное вмешательство по удалению (вапоризации) фрагмента пульпозного ядра межпозвоночного диска.
Некоторые физиотерапевтические мероприятия показаны пациентам и в подострой стадии для купирования болевого синдрома. Это электрофорез и ультрафонофорез с глюкокортикостероидами, анестетиками, НПВС. Под действием электрического тока в очаги патологии проникает большая часть лекарственных средств, что позволяет снижать дозы системных препаратов, уменьшать фармакологическую нагрузку на организм пациента. В дальнейшем электро- и ультрафонофорез проводятся с хондропротекторами для восстановления поврежденных позвоночных структур. В период реабилитации используются и другие физиопроцедуры — магнитотерапия, диадинамические токи, лазеротерапия, ударно-волновая терапия.
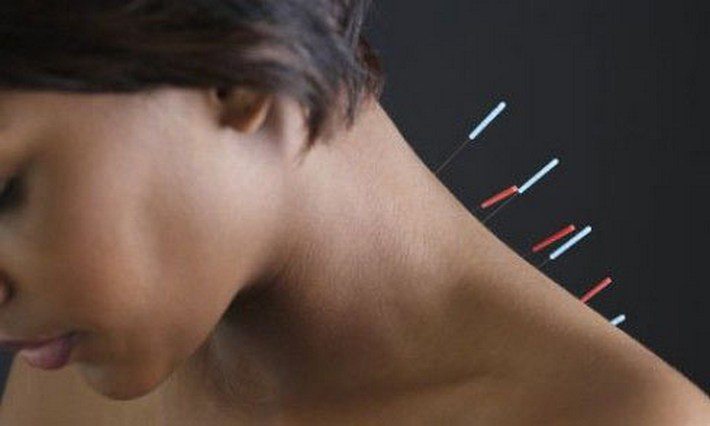
После устранения сильных болей и воспаления пациентам рекомендованы сеансы иглоукалывания. Во время процедуры используются тонкие стальные, серебряные или золотые иглы. Они устанавливаются в акупунктурные точки, расположенные около поврежденных корешков, и на других участках тела. Для иглорефлексотерапии характерно разноплановое воздействие:
- обезболивающее. Под воздействием игл возбуждаются чувствительные нервные окончания. Болевые импульсы с поверхности кожи быстрее попадают в ЦНС, чем от пораженного корешка, активизируя интернейроны. Происходит блокирование участков мозга, воспринимающих боль от шейных сегментов;
- улучшение общего состояния. В биоактивных точках находятся нервные окончания — часть эндорфинергической системы. При их возбуждении гипофизом начинаются выделяться эндорфины, оказывающие расслабляющее и анальгетическое действие.
Иглорефлексотерапия улучшает кровообращение в области шейных позвонков, нормализует иннервацию. При проведении процедуры не возникает болей, ощущается легкое покалывание и онемение.
Мануальная терапия — метод лечения, представляющий собой воздействие рук врача на организм пациента. Он устраняет мышечные спазмы, вправляет сместившиеся межпозвонковые диски и позвонки,чем ослабляется давление на спинномозговые корешки. Один из методов мануальной терапии, используемых при корешковом синдроме, — вытяжение позвоночника (тракция):
- сухое — проводится на специальных столах, расположенных под определенным углом;
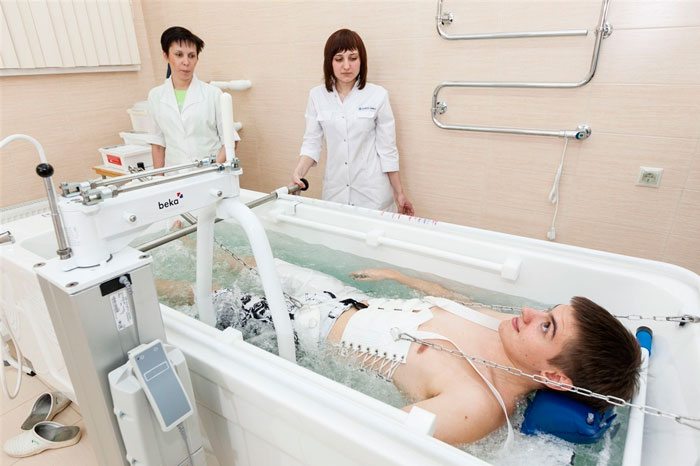
- подводное — осуществляется в глубоких ваннах или бассейнах.
Вытяжение может проходить с отягощением, то есть с применением грузов до 10 кг. После нескольких сеансов увеличивается расстояние между позвонками. Их тела перестают сдавливать чувствительные нервные окончания, ущемлять кровеносные сосуды.
Гирудотерапия — это метод нетрадиционной медицины, одно из направлений натуропатии, предполагает лечение шейного корешкового синдрома медицинскими пиявками. Это кольчатые черви, обитающие в пресных водоемах и специально выращиваемые для нужд больничных учреждений. Лечебный эффект гирудотерапии обусловлен несколькими факторами:
- дозированное кровопускание. Каждая пиявка после установки на определенные участки тела высасывает около 10 мл крови. При корешковом синдроме кровопускание используется для устранения интоксикации организма, повышенного артериального давления, воспалительной отечности;
- улучшение общего самочувствия. В слюне кольчатых червей содержится огромное количество биологически активных соединений, самое ценное из которых — антикоагулянт гирудин. Он уменьшает свертываемость крови, стимулирует кровоснабжение поврежденных позвоночных структур питательными веществами и кислородом.
При выборе места установки пиявок учитывается выраженность симптоматики, причина шейного КС, общее состояние здоровья больного. Обычно используется 5-8 червей, которые ставятся на 15 минут. Некоторые пиявки, насытившись, отваливаются быстрее. Повторно кольчатые черви не используются — их уничтожают после каждой процедуры.
Тепловое воздействие на шейный отдел позвоночника стимулирует кровообращение, нормализует микроциркуляцию, способствует восстановлению поврежденных соединительнотканных структур. Для прогревания используются лампы синего света, грелки, полотняные мешочки с морской солью или льняными семенами.
Тепловое воздействие на шейный отдел оказывают и препараты для локального нанесения — мази, гели, кремы. В терапии КС используются средства, активные ингредиенты которых — капсаицин (экстракт красного жгучего перца), змеиный и пчелиный яд, живичный скипидар. Это Финалгон, Випросал, Капсикам, Апизартрон, Наятокс.
Воздействие магнитным полем на организм практикуется практически при всех патологиях опорно-двигательного аппарата, включая КС шейного отдела. Положительные изменения наблюдаются после 5-10 сеансов магнитотерапии. Физиотерапевтические процедуры показаны пациентам с остеохондрозом, грыжами, протрузиями со следующими целями:
- ускорение метаболизма и восстановительных процессов в хрящевых тканях, мышцах, связках;
- насыщение кислородом органов и тканей;
- детоксикация организма и выведение продуктов обмена;
- уменьшение отечности, улучшение состояния кровеносных сосудов;
- снижение выраженности болевого синдрома.
Магнитное поле оказывает воздействие и на нервные ткани, что актуально в терапии корешкового синдрома. После каждой процедуры улучшается передача нервных импульсов, нормализуется иннервация.
Пациент госпитализируется только при острых болях и развившихся осложнениях. А в большинстве случаев лечение корешкового синдрома проходит в домашних условиях. Пациенту рекомендовано соблюдение щадящего режима, ношение воротников Шанца, курсовой прием препаратов.
Для укрепления мышечного корсета шейного отдела позвоночника, улучшения кровоснабжения, повышения прочности и эластичности связочно-сухожильного аппарата пациентам с КС рекомендованы ежедневные занятия гимнастикой и лечебной физкультурой.
Наиболее терапевтически эффективны такие упражнения:
- в положении стоя наклоны головы из стороны в сторону;
- в положении стоя или сидя с прямой спиной наклоны головы вперед с последующим отклонением назад;
- в положении сидя поднятие и опускание плеч.
Все движения должны выполняться плавно, медленно, с небольшой амплитудой 20-25 раз. Помимо основных упражнений, врач ЛФК подбирает и другие индивидуально для каждого пациента с учетом физической подготовки, причины развития КС, степени поражения спинномозговых корешков.
При шейном КС чаще используется классический массаж шейно-воротниковой зоны. На начальном этапе процедуры производится разогрев тканей, расслабление напряженных, а иногда и спазмированных мышц. Ликвидируется повышенный тонус скелетной мускулатуры, который часто становится причиной симптоматики КС. Устраняются головные боли, головокружения, артериальная гипертензия, ограничение подвижности, нарушения мозгового кровообращения.
Массаж шейно-воротниковой зоны улучшает сон, нормализует психоэмоциональное состояние пациента, повышает умственную и физическую работоспособность.
В терапии КС хорошо зарекомендовали себя и другие виды оздоравливающих процедур. Это сегментарный, вакуумный, шведский массаж. В результате ручного или аппаратного механического воздействия улучшается состояние кожи, мышц, сосудов, спинномозговых корешков и периферических нервных стволов.
В аптеках и магазинах медтехники продаются специальные приборы для проведения физиотерапевтических процедур в домашних условиях — Теплон, Алмаг, АМТ. Они разнятся принципом действия, лечебной эффективностью, кратность использования. Терапевтическая активность устройств обусловлена физическими факторами. Это магнитное поле, вибрация, инфракрасное излучение, тепло. Представители официальной медицины весьма скептически относятся к таким методам терапии.
Использовать любой прибор следует только после согласования с неврологом или вертебрологом, так как при обострении или в подостром периоде любое воздействие на область шеи может спровоцировать серьезные осложнения корешкового синдрома.
Применять эти методы лечения корешкового синдрома можно только по согласованию с врачом на стадии ремиссии. В состав большинства народных средств входят ингредиенты с местнораздражающим, согревающим действием. В остром и подостром периодах прогревания станут причиной прогрессирования асептического воспаления, повышения выраженности отеков и еще более сильного сдавления спинномозговых корешков.
Народные средства используются только в качестве профилактики КС при остеохондрозе. Врачами может быть рекомендован прием отвара шиповника для укрепления иммунитета, чая из мелиссы и зверобоя для улучшения психоэмоционального состояния.
В период реабилитации пациентам показано санаторно-курортное лечение для восстановления после консервативной или хирургической терапии. Врачи-реабилитологи обычно рекомендуют клиники, оснащенные оборудованием для проведения физиопроцедур:
- аппликаций с парафином и озокеритом;
В Кисловодске, Пятигорске, Ессентуках практикуется использование минеральных вод и лечебных грязей. Такие процедуры стимулируют трофику и кровоснабжение тканей, оказывают рассасывающее, противовоспалительное, болеутоляющее, спазмолитическое действие.
При отсутствии врачебного вмешательства наблюдается длительное раздражение корешков, провоцирующее формирование устойчивого болевого синдрома, не устраняемого медикаментозно. Возникают множественные симптомы выпадения, которые становятся со временем причиной развития деструктивно-дегенеративных процессов в спинальном корешке. Стойкое нарушение его функций приводит к необратимым парезам и снижению чувствительности.
Прогноз на полное выздоровление благоприятный только при своевременном обнаружении и лечении шейного корешкового синдрома.
Профилактика шейного КС заключается в предупреждении развития остеохондроза, провоцирующего разрушение хрящевых тканей. Следует вести активный образ жизни, но избегать чрезмерных физических нагрузок, например, подъема тяжестей. Вертебрологи и неврологи рекомендуют отказаться от курения, употребления алкоголя, исключить из рациона копчености, сдобную выпечку, жирные, жареные продукты.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник