
Паховая область находится в нижней части брюха и присоединена к бедрам. В основном боль в паху связана с патологиями мочеполовых органонов, но есть и другие источники ее происхождения.
Невралгия в этой области говорит о таких болезнях:
- опухоли;
- растяжения при сильной нагрузке на мышцы;
- везикулит, колликулит или герпес (мужчины);
- патология в подвздошно-поясничной мышце.
Перечислены не все возможные заболевания в этой зоне. Чтобы понять, отчего человек чувствует неприятные ощущения в паху, важно знать симптомы невралгии.
Невралгия, отдающая в пах, может начаться как легкое покалывание, нарастая с каждым днем. Не замечать этого нельзя, потому что она говорит о серьезных заболеваниях.
Симптоматика болей в паху:
- Невралгия в суставах. Она появляется при резкой физической активности или ходьбе. Человеку трудно понять, что конкретно его беспокоит (в потянутых связках или области паха). Причиной может выступать грыжа, гинекологические или урологические заболевания.
- Невралгия сразу в нескольких местах (пах, спина и поясница) говорит об остеохондрозе из-за ущемленных дисков между позвонками.
Кроме симптоматики, определяющей недуг, различают разные виды невралгии. Это позволяет понять причину неприятных ощущений.
- Неожиданная и резкая. Причины: грыжа, болезнь почек, воспаление яичка у мужчин или придатков у женщин, опухоль.
- Длительная и ноющая. Причинами выступают: воспаление в мочевом пузыре, гинекологические недуги или цистит.
- Справа. Причины: скрытая или открытая грыжа, инфекция, почечные камни.
- Слева. Причины: инфекции в малом тазу или грыжа.
- Стреляющая. Возникает при поясничном остеохондрозе. Появляется из-за сдавливания дисками спинного хребта нервов паховой области.
Итак, остеохондроз может служить причиной невралгии в паховой области.
Остеохондроз поясничного отдела похож на поражение в других районах позвоночника. Основным симптомом является постоянная боль, которая отдает в область паха и в нижние конечности, усиливающаяся при движениях. Физическая активность пациента ведет к резкой, «простреливающей» невралгии в паху, которая прекращается через несколько минут после проявления.
При поясничном остеохондрозе наблюдаются нарушения мочеиспускания, половой функции (мужчины), менструального цикла (женщины), а также атония кишечника.
Зачастую человек чувствует невралгию и в промежности. Причинами этого могут быть несколько заболеваний. Для того чтобы выяснить может ли при остеохондрозе болеть в этой области, нужно рассмотреть варианты недугов с похожей симптоматикой.

- кратковременной;
- постоянной;
- острой;
- появляющейся при определенных действиях человека (половой акт, дефекация);
- ноющей.
- гормональных изменений в организме;
- сильного переохлаждения;
- продолжительного приема антибиотиков или других медикаментозных препаратов;
- инфекций половых органов;
- остеохондроза.
Итак, причиной невралгии между бедер может служить защемление нервов в поясничном отделе позвоночника при остеохондрозе. Поэтому человек чувствует резкие «стреляющие» боли в этой области.
Если недуг перешел в хроническую стадию, то полностью может быть потеряна чувствительность между бедер. В очень тяжелых формах заболевания нарушается двигательная функция в тазу.
Невралгия чувствуется из-за того, что нарушен кровоток в спинном мозге, уменьшено межпозвоночное пространство, которое несет ответственность за нормальную работу сосудов и артерий. Когда больной начинает активно двигаться, сосуды травмируются (сужаются или зажимаются).
Если остеохондроз в поясничном районе спинного хребта осложнен компрессией, то появляется сильная мучительная невралгия в этом районе. Она может отдавать в ягодицы, гениталии и бедра.
Любая появившаяся болезненность в паховой области обязательно должна служить причиной для похода к врачу. Специалист проведет обследование и поставит точный диагноз. Медлить с лечением нельзя, потому что остеохондроз очень коварный недуг. В самых тяжелых и запущенных случаях он может дойти даже до паралича. Это заболевание по сути нельзя вылечить, его можно только остановить, не дав развиться в опасные формы.
источник
Наверное, каждый второй человек сталкивался с этой проблемой или слышал от знакомых, что боль в пояснице отдает в пах.
Такая боль появляется не спонтанно и говорит о том, что в организме человека наступил момент неправильного функционирования внутренних органов, появились проблемы с опорно-двигательной системой, или же свидетельствует о прогрессирующем либо недавно приобретенном заболевании.
Причины болей подробно описаны и перечислены ниже.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>>
Данный недуг характеризуется следующими стадиями:
- Первая стадия носит латентный характер, никак себя не выдавая. Патология на этой стадии очень редко выявляется по той причине, что за помощью обычно обращаются, когда что-либо заболит.
- Вторая стадия развития заболевания имеет ярко выраженные симптомы – тупая боль в пояснице либо в паху после занятия спортом или другой физической нагрузки. Ограничение подвижности позвоночника. При любом наклоне могут быть прострелы резкой боли.
- Третья стадия дегенеративно-дистрофических изменений имеет острую форму. Идет сдавливание нервных корешков, нарушение питания мягких тканей. В ногах появляются судороги.
- Четвертая стадия — самая опасная из всех. Идет нарушение функционирования спинного мозга и его ответвлений, что в дальнейшем может вызвать паралич нижних конечностей.
Врач-ревматолог — городская поликлиника, Москва. Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
- Осмотр врача, пальпация;
- Общий анализ крови;
- Рентгенография;
- Томография.
- Магнитно-резонансная томография.
Лечение дегенеративно-дистрофических изменений в нижнем отделе позвоночника подразумевает комплексную терапию, направленную на снятие боли, устранение ее причины и т. п.
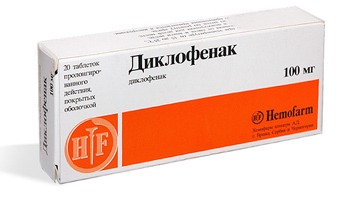
- Диклофенак;
- Кетонал;
- Ревмоксикам;
- Терафлекс и другие препараты, в зависимости от тяжести заболевания.
Назначается витаминный комплекс, содержащий в себе витамины группы В, железо, кальций.
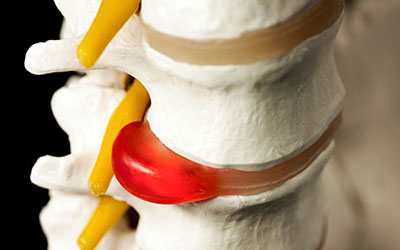
Поясничные грыжи обычно находятся между третьим, четвертым и пятым поясничными позвонками и между пятым позвонком и крестцом. Зачастую грыжей защемляются нервы, ведущие в нижние конечности. Боль при межпозвонковых грыжах острая. Больному тяжело нагибаться, вставать, порой даже лежать на ровной поверхности.
Врач-ревматолог — городская поликлиника, Москва. Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
Если врач все же поставил такой диагноз, то терапия должна быть назначена незамедлительно.
- Анальгетики – Ортофен, Нурофен, Вольтарен. Предпочтение отдается мазям.
- Препараты, содержащие витамины С и В.
- Препараты для усиления циркуляции крови.
При межпозвоночной грыже больному нужно придерживаться диеты, установленной доктором. Как правило, в рацион должно входить большое количество продуктов, содержащих кальций.
Не рекомендуется злоупотреблять алкоголем.
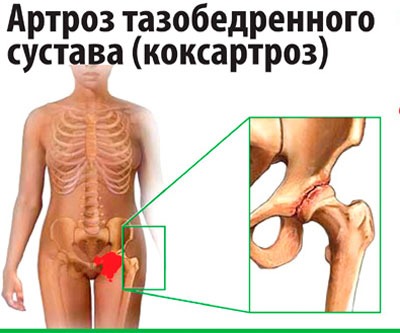
Все чаще и чаще пациенты обращаются с жалобами на боли в паху, в колене, иногда на боль в ноге, на скованность движений, нарушение походки.
Как правило, страдают таким недугом женщины после 40 лет.
Боль локализуется в вышеуказанных местах как на одной, так и на обеих ногах.
Для того, чтобы поставить верный диагноз, проводят диагностику, которая включает:
- МРТ;
- Рентгенографию;
- Компьютерную томографию.
Проведенная диагностика покажет, в какой стадии находится заболевание, будет дана точная информация о состоянии мягких и костных тканей.
Если заболевание не в хронической форме, или, проще говоря, не запущено, то лечение происходит обычным парацетамолом, без какого-либо хирургического вмешательства. Лечащий доктор назначает курс массажа, лечебной гимнастики, постоянный контроль ортопеда. При ноющих болях прописывается курс болеутоляющих – Кеторол, Диклофенак.
Немаловажное значение имеет обувь. Она должна быть качественной, лучше ортопедической.
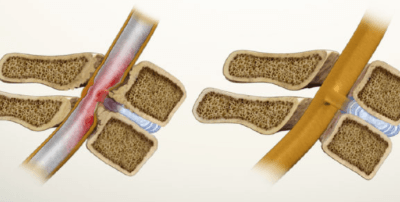
Стеноз позвоночника локализуется по всему позвоночнику. Различают центральный и латеральный стеноз.
Симптомы стеноза бывают постоянными и обостряющимися (пароксизмальные) в период острого прогрессирования болезни.
К постоянным симптомам относятся:
- Вегето-сосудистая дистония;
- Мышечные сокращения;
- Ишемия и миелопатия;
- Пароксизмальные симптомы:
- Судороги нижних конечностей;
- Повышение температуры тела;
- Хромота;
- Неконтролируемая дефекация и мочеиспускание;
- Ограничение подвижности суставов и даже конечностей, порой потеря чувствительности ног.
Боль ощущается в пояснице, крестце, может отдавать в копчик. Боли, как правило, тупые и ноющие.
Диагностика, как и во всех случаях болей, связанных со спиной, будет включать МРТ, рентгенографию, КТ, иногда требуются и такие виды обследований, как электронейромиография, миелография, сцинтиграфия.
Стеноз позвоночного канала считается быстропрогрессирующим заболеванием. Его лечение проходит в стационаре, применяются такие медикаментозные средства, как:
- Противовоспалительные препараты – Аспирин, Ибупрофен, Индометацин и другие.
- Обезболивающие – Ацетаминофен, подобного рода инъекции. Широко применяются мази и пластыри — к примеру, Нанопласт форте, Вольтарен.
- Противоотечные препараты – инъекции в ткани.
- Поливитамины.
В запущенной форме заболевания или если консервативное медикаментозное лечение не дало нужных результатов — не обойтись без хирургического вмешательства.
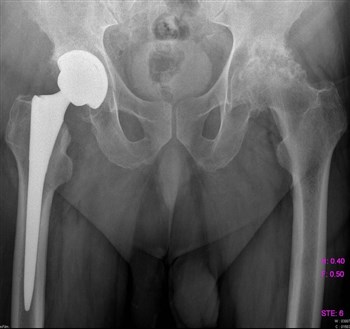
Все симптомы примерно те же, что и при других заболеваниях, связанных с суставами. Все же важным отличием является постоянная неутихающая боль в бедре, атрофия мышц, укорочение конечности, хромота.
Асептическому некрозу головки бедра подвержены мужчины, особенно после травм – перелома, вывиха или хирургического вмешательства, так как повреждаются сосуды, кровь проходит хуже и они закупориваются тромбами.
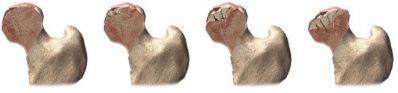
- Рентгенография (не очень информативна в данном случае, но все равно проводится);
- Компьютерная томография;
- МРТ;
- Лабораторные методы: определение количества минералов в крови, ее общий анализ.
В зависимости от запущенности болезни, проводят медикаментозное или хирургическое лечение.
Медикаментозное лечение проводится в том случае, если нет признаков разрушения кости и уровень кальция в организме в пределах нормы.
- Сосудистые препараты – Ксантинола никотинат, Курантил.
- Дифосфонаты – Ксидифон, Фосамакс.
- Препараты кальция. Обычно назначаются в комплексе с витамином D.
- Витамины группы В.
- Противовоспалительные препараты – Диклофенак, Ксефокам.
- Средства, расслабляющие мышцы – Сирдалуд.
Хирургическое вмешательство показано при острой форме заболевания или если медикаментозная терапия не дала положительных результатов.
Патология может быть односторонняя, когда поражаются сухожилия только одной ноги, и двухсторонняя, следовательно, поражению подвержены обе ноги.
Название заболевания происходит от названия области, где локализуется очаг боли – трохантер бедренной кости, то есть представляет собой воспаление самого верхнего сухожилия бедра.
Отличие от других схожих заболеваний – оно может носить как неинфекционный характер, так и инфекционный.
Боль возникает в самом верху бедра и спускается вниз по всей ноге, примерно до голени.
- Повышенная температура тела;
- Припухлость в месте воспаления;
- Покраснение кожи в этом месте.
Точный диагноз может поставить лечащий врач. В начале производится осмотр больного, затем проводится диагностическая программа:
- Анализ крови и мочи;
- Рентгенография тазобедренного сустава;
- УЗИ;
- В некоторых случаях — МРТ и КТ.
Лечение трохантерита начинается с выявления его причины.
Как правило, лечение носит антибактериальный характер.
Часто назначаемые медикаменты:
- Нестероидные противовоспалительные препараты в виде уколов, мазей и таблеток. Это Ацеклофенак, Кеторолак, Целекоксиб, Долобене, Диклак.
- Глюкокортикоиды – Дипроспан, Кеналог.
Эффективными методами в лечении трохантерита считаются: лазеротерапия, магнитотерапия, ударно-волновая терапия, лечебный массаж и лечебная физкультура.
Явные симптомы заболевания:
- Симптом Бонне-Бобровниковой – проявление боли в ягодичной области.
- Сильная ноющая боль в мышцах, особенно нижних конечностей.
- Перенапряжение седалищных костей.
- Боль в колене после длительных прогулок.
Диагноз можно поставить уже путем пальпации грушевидной мышцы пациента, крестцово-остистой связки, постукивания по больной ягодице.
Для полного подтверждения назначается КТ, рентген, введение новокаина в мышцу.
- Лечебный массаж.
- Физиотерапия.
- Вакуумная терапия.
- Лазеропунктура.
- Фармакопунктура.
Комплексная терапия помогает избавиться от ощущения боли и дискомфорта.
- Лихорадка.
- Мышечная боль.
- Выраженная миалгия.
- Затруднения при движениях головой, при подъеме со стула и пр.
- Симптомы артрита.
- Общая слабость, потеря веса.
- Общий и биохимический анализ крови.
- УЗИ суставов.
- МРТ.
- ПЭТ и рентгенография (крайне редко).
Основа медикаментозной терапии представляет собой длительный курс приема низкодозированных кортикостероидов, к примеру, Преднизолона.
Назначаются кальцийсодержащие препараты и магнитотерапия.
Наиболее частой причиной такой боли является скопление мочи в почках. Боли начинаются рано утром или ночью, когда накопившаяся в почках моча давит на мочеточник.
Характерными признаками являются тошнота, слабость, редко рвота.
Иногда тупая ноющая боль внизу живота, отдающая в поясницу или в пах, свидетельствует о воспалении тонкого или толстого кишечника. В этом случае будет наблюдаться вздутие живота, диарея, рвота, повышенная температура тела. Больной путает данный недуг с пищевым отравлением и не спешит к врачу, тем самым нанося своему организму еще больший ущерб.
Заболевания воспалительного характера в острой форме часто характеризуются несильной болью внизу живота и в пояснице, порой повышается температура тела, из мочеиспускательных путей могут наблюдаться выделения.
Для цистита характерно частое болезненное мочеиспускание с резью, порой с кровянистыми выделениями. Боль при цистите всегда отдает в крестец.
Чтобы выявить цистит, необходимо сдать лабораторные анализы (мочу, кровь), а также пройти осмотр врача-гинеколога, который даст направление на ультразвуковое исследование.
Боль при менструации — частое явление у женщин детородного возраста. Матка начинает быстро сокращаться во время месячных, поэтому появляется тупая ноющая боль внизу живота.
Варикоцеле – мужской недуг, сопровождающийся нарушением вен семенного канатика. При варикоцеле болит поясница, боль резко отдает в бок или низ живота.
Часто на фоне этого заболевания появляется геморрой и расширение вен на ногах.
Аппендицит сложно не угадать по его характерным симптомам:
- Начинается все с ноющей боли в области желудка, затем появляется тошнота.
- Рвота.
- Боль смещается, становится острой и теперь чувствуется внизу живота, справа.
- Поднимается температура тела.
- Вздутый живот.
Точный диагноз может поставить только врач!
Среднестатистический человек, не имеющий медицинского образования, просто обязан обратиться с любыми жалобами на схожие боли и симптомы к врачу.
Ни в коем случае нельзя ставить себе диагноз и заниматься самолечением!
Не всегда поход к врачу занимает, как хотелось бы, мало времени, не всегда это удобно и возможно.
До осмотра врача или приезда скорой помощи можно предпринять некоторые действия.
Для облегчения боли принимают спазмолитики — «Но-Шпу», » Папаверин «. К спазмолитикам возможно привыкание, поэтому если необходимо убрать сильную боль, а вы постоянно употребляете эти болеутоляющие, лучше прибегнуть к другому препарату.
Жаропонижающие средства — «Ибупрофен«, «Нурофен«. Рекомендуется сбивать температуру выше 38 градусов.
Ни в коем случае нельзя греть больное место или охлаждать его без совета врача!
Дополнительные рекомендации: постельный режим, обильное питье, проветриваемое помещение.
Боль в пояснице, отдающая в пах, может свидетельствовать о многих заболеваниях. Все их можно разделить на две группы: заболевания, связанные с опорно-двигательной системой (дегенеративно-дистрофические изменения в нижнем отделе позвоночника, межпозвоночная грыжа, артроз тазобедренного сустава, стеноз, некроз головки бедра, воспаление бедренных сухожилий, синдром грушевидной мышцы, ревматическая полимиалгия), и болезни, связанные с внутренними органами человека (скопление мочи в почках, воспаление кишечника, кисты, простатит, аппендицит, месячные, варикоцеле, цистит).
Патология может оказаться любой, поэтому очень важно вовремя поставить верный диагноз и начать своевременное лечение!
Обязательно посмотрите следующее видео, которое может быть полезным
Информация носит чисто ознакомительный характер и не является заменой врачебной консультации.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
На сегодняшний день большая часть трудоспособного населения нашей страны возрастом от 28 до 55 лет страдают от острой боли в спине. Причем они часто длятся не один и даже не пару дней, а несколько недель. Однако люди не считают нужным обращаться за помощью к доктору и практикуют самолечение – сделают пару уколов и боль проходит, значит все опять в порядке (до следующего приступа). Но такое лечение не способно устранить причину боли – люди этого не знают и не пытаются узнать, отказываясь от прохождения необходимых методов диагностики. А это существенно ухудшает их же положение. В этой статье мы поговорим об одной из основных причин, вызывающей боли в пояснице отдающие в ногу – люмбоишалгии.
Это одна из многих разновидностей радикулопатии. При данном заболевании повреждается седалищный нерв, именно поэтому она характеризуется наличием боли в спине с иррадиацией в задненаружную поверхность ягодицы и голени (но боль не доходит до пальцев ног). Болевые ощущения часто сопровождаются чувством зябкости либо жара. Следует отметить, что боль появляется всегда внезапно, чаще всего она провоцируется нахождением в одной позе в течение длительного времени либо, наоборот, неловким движением, поднятием тяжести. Боль может быть разного характера: нарастающая, ноющая или жгучая.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Наиболее часто на практике выделяют четыре формы люмбоишалгии:
Мышечно-тоническая форма. Причиной развития этой формы люмбоишалгии является раздражение корешка близлежащими структурами. Это приводит к возникновению мышечно-тоническому спазму различных мышц и, соответственно, к компрессии близко расположенных сосудов и нервов. Наиболее вероятные причины болей: патология развития тазобедренного сустава, болезни органов малого таза и пищеварительной системы, чрезмерные нагрузки на мышцы;
Нейродистрофическая форма. Развивается после мышечно-тонической формы. Для нее характерно наличие трофических изменений кожи, а в редких случаях даже язв. Нередко сопровождается ночными судорогами и болями. Локализуется боль либо в подколенной ямке, либо в поясничном отделе. При движении больные отмечают ощущение ограничения движений в тазобедренном суставе. Основные признаки нейродистрофической формы:
- Выраженные поясничные боли, продолжающиеся на протяжении многих лет;
- Поражение преимущественно тазобедренного, голеностопного и коленного суставов;
- Хорошо заметная связь между болью;
- Боль в пояснице отдает в ногу.
Вегето-сосудистая форма. Характеризуется следующими специфичными симптомами: онемение стопы, жгучая боль, ощущение холода и жара. Болезненные ощущения развиваются вследствие вынужденного неправильного положения ног или охлаждения. При длительных поясничных болях наблюдается урежение пульсации на тыльной поверхности стопы и побледнение кожи пальцев;
Смешанная форма. Включает в себя признаки всех трех предыдущих форм.
- Для всех форм люмбоишалгии характерны следующие классические признаки:
- Ограничение движения и боль в пояснице;
- Резкое усиление боли при любом изменении положения тела;
- Часто и неожиданно у человека беспричинно немеет нога;
- Характерное положение больного: он слегка наклонен вперед и согнут;
- Болезненность по ходу седалищного нерва;
- Болит поясница и отдает в ногу;
- Кожные покровы на ноге изменяют свой цвет, вследствие нарушения кровообращения;
- Ощущение зябкости и(или) жара;
- Боль при попытке больного стать на ногу.

- Возраст – после 30-ти лет;
- Депрессии и стрессы;
- Лишний вес и беременность. При этих состояниях значительно смещается центр тяжести, вследствие чего развивается неправильная осанка;
- Врожденные патологии позвоночника;
- Профессиональный спорт или постоянный тяжелый физический труд;
- Деформирующий остеоартроз;
- Протрузия межпозвоночного диска;
- Грыжа диска.
При любом раскладе окончательный диагноз может поставить только врач. Основываясь при этом на результатах проведенных обследований. Наиболее информативными из них являются:
- Рентген крестцово-подвздошных сочленений и тазобедренных суставов;
- Компьютерная томография;
- Магнитно-резонансная томография.
Лечение люмбоишалгии назначается только врачом и оно обязательно должно учитывать причину возникновения заболевания, а также стадию ее развития. Немаловажное значение также имеет выраженность симптомов и наличие хронических заболеваний у пациента.
В период острого течения заболевания больному, в первую очередь, необходим полный покой.
Причем лежать следует на жесткой поверхности, в позе, которая наиболее удобна. Рекомендуется соблюдать постельный режим не менее недели. После этого постепенно нужно начинать выполнять легкие упражнения, не поднимаясь с постели, затем сидя и т.д. Но стоит помнить, что они не должны причинять боль человеку.
При наличии острой боли врачи обычно назначают медикаментозное лечение, которое ставит перед собой цель – устранение болезненных ощущений и патологических мышечных спазмов. Для этого чаще всего назначаются НПВС и специальный курс инъекций.
Также на практике нередко используют препараты, которые улучшают венозный отток и микроциркуляцию крови, а иногда и препараты, включающие в свой состав витамины группы B. Причем, даже после исчезновения болей пациенту рекомендуют продолжать принимать витамины и НПВС в течение нескольких дней.
Особо эффективными считаются немедикаментозные методы лечения. Вот только применяются они лишь после устранения болевого синдрома. Они включают курс физиотерапевтических процедур. Одним из наиболее популярных методов считается иглорефлексотерапия вместе с фармакопунктурой. Последняя представляет собой инъекцию лекарственного препарата с помощью иглы в одну из болевых точек. Этот метод лечения способствует восстановлению микроциркуляции и уменьшению отечности. В результате чего прекращается раздражение нервного окончания и мышечный спазм.
Любое лечение должно в обязательном порядке сопровождаться лечебной гимнастикой.
Мануальная терапия также используется в тех случаях, когда болит поясница и тянет ногу, но имеет множество противопоказаний. Она может проводиться только при некоторых видах люмбоишалгии. Все это касается и лечебного вытяжения. Не стоит забывать и про причину, вызвавшую заболевание, и про сопутствующие хронические заболевания. Именно поэтому рекомендовать вам курс вытяжения или мануальной терапии может только специалист. Не следует доверять многочисленным объявлениям, в которых горе-доктора обещают излечение после первого же сеанса.
Вне периода обострения рекомендуется пару раз в год проходить курс массажа и физиотерапевтических процедур. А также самостоятельно заниматься лечебной физкультурой – это очень важно для профилактики возникновения новых приступов боли.
Анастасия — 07.08.2016 — 22:01
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Многие люди жалуются, что болит спина в области поясницы, справа отдает в ногу. Симптомы могут проявляться резко, без видимых на то причин, но могут стать и следствием интенсивного физического труда и нагрузки на организм. Такие ощущения являются причиной дискомфорта, боли, мешают нормальной физической активности.
Как известно, правая сторона тела более развита, и нагрузки на вестибулярный аппарат больше ложатся справа, поэтому именно с этой стороны чаще болит спина. Если боль в спине отдает в ногу, это может свидетельствовать о развитии следующих заболеваний:
- защемление нервных окончаний позвоночника;
- межпозвоночная грыжа;
- остеохондроз, сколиоз, лордоз, кифоз;
- люмбалгия;
- смещение межпозвоночных дисков;
- заболевания внутренних органов, таких как почки, мочевой пузырь, яичники.
Боль в области поясницы может наступить после интенсивных физических нагрузок, при длительном пребывании в положении сидя. Неприятные ощущения в области поясницы могут сопровождаться болью в левой или правой ноге, если спину простудить на сквозняке или она перемерзнет.
Иногда симптомы сопровождаются повышенной температурой тела. Если отдающая в ногу боль сопровождается температурой выше 38ºС, это может свидетельствовать о наличии воспалительных процессов внутренних органов. Боль в спине справа может быть симптомом развития заболеваний правосторонних внутренних органов. Иногда она отдает в левую ногу.
Кроме того, что боль в спине отдает в правую ногу, чувствуется дискомфорт и скованность, полноценная двигательная активность становится невозможной, развиваются следующие симптомы:
- ноющий дискомфорт в пояснице, тянет ногу;
- боли в пояснице и в спине одновременно;
- онемение конечностей;
- дискомфорт в ногах, они плохо сгибаются и разгибаются;
- кожные покровы ног меняют цвет;
- наблюдается отечность ног.
Если боли и дискомфорт не проходят длительный период времени, необходимо обратиться в лечебное учреждение и пройти полное обследование организма. Цель диагностики заключается в том, чтобы выяснить, почему болит спина и боль отдает в ноги. Больной проходит рентгенографию отделов позвоночника, УЗИ, исследование ОБП и ОМТ для женщин, диагностику на выявления патологий внутренних органов, дополнительно сдаются анализы крови и мочи.
Если боль в пояснице отдает в ногу, максимум, что может сделать человек в домашних условиях — использование мази местного применения. Необходимо обратиться к врачу, если болит поясница и отдает в ногу.
После того, как диагноз был установлен, возможны несколько методов лечения:
- медикаментозное лечение;
- массаж и лечебная физкультура;
- электрофорез и прогревание.
Лечение люмбоишиалгии медикаментозными средствами предусматривает использование мазей и растирок для местного применения, внутримышечное и внутривенное лечение медикаментозными препаратами.
Препараты местного применения при болях в спине и в ногах облегчают состояние, снимают болевые ощущения, напряжение с мышц. Растирка Меновазин, гель Диклак, мази Капсикам, Вольтарен, Апизартрон оказывают согревающий эффект для спины и обезболивают. Но, если наблюдаются боли, отдающие в ногу, эффективнее воздействуют внутримышечные или внутривенные инъекции.
Внутримышечные и внутривенные медикаментозные препараты назначаются в комплексе, они снимают боли в пояснице, отдающие в ногу, способствуют снятию напряжения с мышц ног и спины, восстанавливают прочность сосудов, укрепляют костную ткань. Чаще всего, если болит поясница и отдает в ногу, врачи назначают Магнезию, Мильгамму, Ксефокам, Диклоберл, Но-шпу, Спазмалгон в инъекциях при сильных болях.
Массаж и лечебная физкультура снимают боли в пояснице, отдающие в ногу. Благодаря систематической разработке суставов, мышц и сосудов, выполнению лечебных упражнений и умеренной нагрузке на опорно-двигательный аппарат, суставы, мышцы и диски приобретают прежний тонус и подвижность. Если человек страдает от болей в спине и в ноге постоянно, лечебная физкультура ему назначается обязательно.
Продолжительность курса и вид массажа назначает доктор. Это может быть точечный массаж, баночный, иглоукалывание. Комплекс лечебных упражнений разрабатывает для пациента тоже доктор, индивидуально для каждого клинического случая. Если спина больше болит справа и тянет правую ногу, нагрузка дается больше на правую сторону туловища, если слева, то наоборот.
Боль в пояснице, отдающая в ногу, эффективно лечится с помощью электрофореза и прогревания.
Лечение назначается пациентам, если процедуры не вредят организму и безопасны для человека. Процедуры запрещены, если наблюдается воспаление органов брюшной полости.
Если у человека болит спина и тянет ногу, причины должны быть выявлены только с помощью диагностики организма. Чтобы боли в области поясницы не беспокоили, в целях профилактики появления болевых ощущений в спине и отдающих в ногу, необходимо:
- выполнять утреннюю гимнастику;
- беречь себя от чрезмерных физических нагрузок;
- избегать сквозняков;
- следить за здоровьем;
- употреблять витаминные комплексы и витамины группы В.
Здоровый образ жизни и умеренные физические нагрузки способствуют сохранению здоровья и поддержанию хорошего состояния организма в любом возрасте.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Многим приходилось встречать людей, которые явно испытывали боль при движении. Каждый шаг дается с трудом, человек прихрамывает и держится за спину. Это говорит о том, что у него болит поясница, отдает в ягодицу и ногу. Многие относятся к такому явлению легкомысленно, считая, что боль пройдет. Но это симптом, говорящий о патологической проблеме.
Подобная симптоматика характерна для многих заболеваний. Боль, отдающая в ягодицу или в правую ногу, может возникать внезапно или носить нарастающий характер. Вызвано это различными патологиями поясничного отдела позвоночника. В зоне риска находятся люди старшего возраста, чья трудовая деятельность была связана с тяжелым физическим трудом, или же офисные работники, которые большую часть времени проводят в сидячем положении. Более молодые пациенты имеют генетическую предрасположенность или врожденную патологию.
При появлении боли в пояснице возникает эффект распространения ее по всему телу. Синдром начинает проявляться справа, слева, в ягодичных мышцах или в ноге. Существуют следующие причины таких болей:
- травмы позвоночника;
- длительное нахождение тела в одном положении;
- застой крови в некоторых участках;
- большие физические нагрузки (лишний вес, поднятие тяжестей);
- сколиоз;
- переохлаждение.
Такие показатели свидетельствуют о наличии заболеваний или патологии внутренних органов.
Боль в спине не всегда может свидетельствовать о заболевании — с ней сталкивается практически каждый взрослый человек после тяжелых физических нагрузок. Иногда полноценный отдых приводит в норму состояние позвоночника. Если же боль появляется часто, приобретает хроническую форму, можно предположить наличие таких заболеваний:
- межпозвоночная грыжа;
- люмбоишиалгия;
- остеохондроз;
- артрит;
- заболевания мочеполовой системы;
- растяжения;
- сколиоз;
- разрыв фиброзного кольца;
- ущемление седалищного нерва;
- заболевания ЖКТ;
- сердечно-сосудистая патология;
- возрастные изменения в позвоночнике.
Существует ряд провоцирующих факторов, к которым можно отнести вредные привычки человека. У беременной женщины может появиться сильная боль во втором или третьем триместре. Это не является патологией, и после родов симптоматика исчезает.
Лечение заболеваний позвоночника, провоцирующих боль в бедре или ноге, предполагает медикаментозную терапию. В редких случаях может быть рекомендовано оперативное вмешательство. Курс лечения включает применение:
- анальгетиков;
- нестероидных противовоспалительных препаратов;
- хондопротекторов;
- кортикостероидов;
- физиотерапии;
- ЛФК;
- средств народной медицины.
Такой комплекс поможет устранить боль, снять воспалительные процессы, восстановить хрящевые ткани. Кортикостероиды назначают для местного применения в виде мазей или кремов. При тяжелой форме заболевания они могут вводиться в виде инъекций непосредственно в пораженные патологией ткани.
При проявлении подобной симптоматики важно обеспечить человеку полный покой.
Для того чтобы облегчить состояние, медики рекомендуют пациенту принять позу эмбриона. Необходимо встать на колени, ягодицы подложить на ступни, а живот — на колени. Руки расположены на полу вдоль туловища. Плечи и спину расслабить. В такой позе оставаться до тех пор, пока боль не утихнет.
Можно выполнить упражнение, находясь на кровати. Если болит правая нога, лечь на левую сторону. Ногу подтянуть к груди и обхватить руками. Оставаться в такой позе до тех пор, пока боль не пройдет. При болях в обеих ногах можно принять позу эмбриона, лежа на спине. Хорошие результаты дают различные профилактические меры и лечебная гимнастика. Необходимо снять нагрузку с позвоночника, сделать это в положении лежа проще всего.

Важно ограничить движение не только в месте боли, но и на участках, расположенных выше и ниже.
В качестве профилактических мероприятий медики рекомендуют контролировать положение тела во время бодрствования и сна, поэтому необходимо соблюдать простые правила:
- правильно сидеть, ходить;
- не делать резких движений во время вставания с кровати;
- правильно поднимать и перемещать тяжести;
- соблюдать диету;
- отказаться от вредных привычек;
- исключить стрессы;
- выполнять несложный комплекс ЛФК.
Упражнения можно использовать в виде профилактики, даже если кость или спина не болят. Перед выполнением комплекса необходимо проветрить помещение. Все выполнять плавно, без надрыва.
Перед тем как приступить к выполнению профилактического комплекса упражнений, нежелательно надевать тесную одежду. Упражнения рассчитаны на укрепление мышечного корсета и снятие боли:
- Ноги поставить на ширину плеч. Руки расположены вдоль тела, ноги слегка согнуть в коленях. Постепенно прогибаться в поясничном отделе и наклонять корпус к полу. Выполнять до тех пор, пока голова не окажется на расстоянии 20 см от пола. Затем выполнить в обратном направлении. Выполнить 5 раз.
- Лечь на спину на пол. Ноги согнуть в коленях, ступни плотно прижать к полу. Медленно приподнимать корпус. В верхней точке задержаться на несколько секунд и медленно вернуться в исходное положение. Повторить 5 раз.
- Встать на четвереньки. Плавно поднять правую руку и одновременно отвести левую ногу назад. Следить, чтобы спина была прямая. Повторить с другой рукой и ногой. Данное упражнение можно выполнять, если появляется внезапная боль или уже поставлен диагноз.
- Оставаться на четвереньках, руки находятся на полу. Поднимать голову и одновременно прогибаться в поясничном отделе. Выполнить 5 раз.
- Лечь на пол, ноги согнуть в коленях и приподнять. Поочередно медленно касаться обеими ногами то одной, то другой стороны. Выполнить по 10 раз в каждую сторону.
- Лечь на спину на пол. Ноги прямые. Одновременно направлять носки на себя, от себя. Выполнить 10 раз.
Все упражнения выполняются легко, без надрывов. Если присутствует усталость, значит, при выполнении было допущено какое-то нарушение. Важно пересмотреть рацион и режим дня. Включить в режим регулярные велосипедные прогулки и плавание в бассейне. Это отличные профилактические мероприятия против патологий позвоночника.












 Пояснично-крестцовый радикулит – это обобщающее понятие, под которое подпадают любые боли, вызванные раздражением нервных корешков спинного мозга. Остеохондроз и грыжа межпозвоночного диска также приводят к появлению симптомов, которые могут быть классифицированы, как радикулит.
Пояснично-крестцовый радикулит – это обобщающее понятие, под которое подпадают любые боли, вызванные раздражением нервных корешков спинного мозга. Остеохондроз и грыжа межпозвоночного диска также приводят к появлению симптомов, которые могут быть классифицированы, как радикулит. Боль в ягодице – симптом, на который нередко предъявляют жалобы беременные женщины. В данном случае болевой синдром имеет следующие причины:
Боль в ягодице – симптом, на который нередко предъявляют жалобы беременные женщины. В данном случае болевой синдром имеет следующие причины: