Основная причина болей в спине при движении — это дегенеративные изменения, происходящие в позвоночнике. С возрастом, из-за физических нагрузок, на фоне нарушения обмена веществ или по другим причинам происходит снижение эластичности межпозвоночных дисков. Общее название дегенеративных процессов, происходящих в позвоночнике, — остеохондроз, рентген является основным методом его диагностики.
Рентгеновские лучи, проходя через органы и ткани, частично задерживаются и, отпечатываясь на специальной пленке, формируют изображение — двухмерную картину трехмерного объекта.
Особенностью рентгеновских лучей является то, что они в большей степени задерживаются плотными тканями. Именно поэтому исследование наиболее информативно для оценки костей скелета, в том числе позвоночника.
Остеохондроз — это процесс, изначально затрагивающий межпозвонковые диски. Но возникающие впоследствии изменения в телах и отростках позвонков хорошо видны при рентгенологическом исследовании. Рентген при остеохондрозе является рутинной процедурой.
Показанием к рентгенологическому исследованию позвоночника служит подозрение на остеохондроз или другую патологию позвоночника. Оно назначается тогда, когда у пациента появляются следующие жалобы:
- Длительные боли в области позвоночника или в мягких тканях спины, усиливающиеся при движениях и физической нагрузке.
- Хруст в позвоночнике при наклонах, поворотах туловища. Хруст чаще всего возникает в шее из-за высокой подвижности в этом отделе.
- Онемение или парестезии (покалывание, мурашки) в конечностях.
- Снижение мышечной силы в руке или ноге.
- Головокружения, особенно при движениях в шейном отделе позвоночника.
- Головные боли, мигрени.
- Зрительные проявления (мелькание «мушек», световых точек, вспышек, пелена, эффект марева перед глазами).
- Шум (свист) в ушах, особенно преходящий.
Абсолютных противопоказаний для рентгенографии нет, но есть противопоказания относительные: беременность (особенно первый триместр), детский возраст и состояние пациента, требующее оказания неотложной помощи. Если больной не может во время обследования сохранять неподвижность (из-за судорог, тика), снимки не делаются.
Покажет ли рентген остеохондроз позвоночника, зависит от стадии патологического процесса. Снимок всего позвоночного столба выполняется редко. Чаще проводятся исследования одного из отделов позвоночника — шейного, грудного, поясничного. Это уменьшает лучевую нагрузку и удешевляет процедуру.
По направлению врача, в рамках ОМС, обследование проводится бесплатно. Если обратиться в коммерческую организацию, то обследование одного отдела обойдется в 1000-2000 руб. Если выполнять снимки всех отделов, то это будет стоить 4000-5000 руб.
При подозрении на грудной или шейный остеохондроз специальной подготовки к обследованию не требуется. Во время рентгена поясничного отдела позвоночника может возникнуть сложность с интерпретацией снимков: если в кишечнике скопились газы, то тень от петель кишечника накладывается на изображение позвонков. Поэтому за несколько дней до рентгенологического обследования поясничного отдела следует исключить продукты, вызывающие газообразование, а накануне рентгена рекомендуется очистить кишечник и не ужинать.
Некоторые врачи считают достаточным для устранения скопления газов принять в день перед обследованием несколько таблеток активированного угля.
Исследование переносится легко и не занимает много времени. Та часть тела, снимок которой надо выполнить, освобождается от одежды. Снимки выполняются в двух проекциях — прямой и боковой. То, в каком положении должен находиться пациент, зависит от цели исследования. По снимкам, сделанным в положении стоя, лучше оценивать физиологические изгибы позвоночника, а в положении лежа более четко визуализируются межпозвонковые щели. Иногда при исследовании выполняются функциональные пробы.
Наиболее четко рентген выявляет изменения в костных структурах позвоночного столба — телах позвонков и их отростках. Менее четко визуализируются хрящевые образования и межпозвонковые диски. Поэтому для диагностики остеохондроза рентгенография является стандартным исследованием.
Рентгенография позвоночника позволяет подтвердить диагноз, определить стадию заболевания и дифференцировать его от другой возможной патологии. Похожими жалобами проявляются патологический (компрессионный) перелом позвоночника, спондилоартроз, спондилолистез и некоторые другие заболевания.
Поскольку остеохондроз начинается с изменения позвоночных дисков, а они по своей структуре более мягкие, чем кости, их изображение на снимках не всегда получается контрастным. Поэтому начальные стадии болезни часто не определяются или о них свидетельствуют лишь косвенные признаки.
Кроме того, основные осложнения остеохондроза — болевой синдром, ущемление нервного корешка, пережатие сосуда или грыжа диска — затрагивают окружающие мягкие ткани. Такие осложнения тоже трудно оценивать по рентгеновским снимкам. Поэтому то, как выглядит остеохондроз при рентгеноскопии, не всегда коррелирует с яркостью клинической картины. Врачи подразделяют признаки остеохондроза на рентгенограмме на группы в зависимости от стадии заболевания.
Остеохондроз на рентгене имеет несколько проявлений. По степени их выраженности определяется стадия заболевания. Все критерии, по которым можно диагностировать остеохондроз, делятся на 2 основные группы:
- Критерии, указывающие на снижение амортизирующих свойств дисков (снижение их высоты, наличие костных разрастаний, скошенность тел позвонков, уплотнение замыкательной пластинки, появление признаков артроза и прочие рентгенологические симптомы).
- Признаки нарушения двигательной функции (сглаженность физиологических изгибов, деформация позвоночника по типу гиперлордоза или сколиоза, патологическая подвижность позвонков, выявляемая при функциональных пробах, блокирование сегмента и несколько других проявлений).
Все критерии оцениваются в совокупности. Если одно из проявлений выражено слабо, а другое сильно, то общую тяжесть заболевания принято устанавливать в соответствии с наиболее выраженным признаком.
Для унификации оценки степени выраженности патологии используют несколько классификаций остеохондроза по характеру изменений на рентгеновских снимках. Одна из них — классификация Зекера:
- Первая стадия — невыраженные изменения физиологического изгиба (например, сглаженность шейного лордоза).
- Вторая стадия — более выраженные изменения. К ним относится: выпрямление лордоза, изменение ширины межпозвонковой щели, появление экзостозов на задних или передних поверхностях позвонков, деформация крючковатых отростков.
- Выраженный остеохондроз (третья стадия). Все изменения сохраняются, и к ним добавляется выраженное сужение межпозвонковых отверстий.
- Максимально выраженный остеохондроз. Появляются признаки сужения позвоночного канала (за счет массивных экзостозов, направленных кзади).
При третьей стадии остеохондроза часто развивается стойкий болевой синдром и нарушение чувствительности, связанные со сдавлением нервного корешка. Боль появляется и ранее, но на ранних стадиях она чаще обусловлена рефлекторным спазмом мышц. На четвертой стадии могут присоединиться симптомы, связанные со сдавлением спинного мозга.
Топическая диагностика изменений в позвоночнике и оценка их тяжести имеет значение для выработки тактики ведения пациента. Выраженные изменения, сопровождающиеся компрессией корешка или сужением кровеносных сосудов, могут служить основанием для операции. Операция необходима и при нарушении функций спинного мозга.
Консервативная терапия тоже требует рентгенологического контроля. При лечении поясничного остеохондроза часто назначается массаж и ЛФК. Перед началом курса важно предварительно оценить, нет ли противопоказаний к этим процедурам. Если используются физиопроцедуры, то по снимкам точно определяется участок спины, на которой оказывается лечебное воздействие.
Рентген позвоночника необходим и для оценки эффективности терапии. Дистрофические процессы в костях и межпозвонковых дисках являются необратимыми. поэтому на рентгене нельзя ожидать регресса этих изменений.
Большинство осложнений остеохондроза (болевой синдром, защемление корешка, мышечный спазм) касаются мягких тканей. Положительную динамику с их стороны в процессе лечения на рентгене можно оценить по косвенным признакам. Например, при устранении мышечного спазма может выровняться широта межпозвонковых щелей, уйти асимметрия, восстановиться физиологический изгиб позвоночника.
Рентген позвоночника — наиболее часто используемый метод диагностики при остеохондрозе. Но информативность этого метода в отношении мягких тканей невелика. При неосложненных формах болезни рентгена бывает достаточно. Если клинические проявления не полностью коррелируют с рентгенологической картиной, может потребоваться расширенное обследование с применением других методов.
Наиболее часто дополнительно применяют МРТ и КТ. Компьютерная томография, как и рентген, основана на применении рентгеновских лучей, но благодаря особым условиям съемки и компьютерной обработке результатов картина получается более информативной. При КТ хорошо визуализируются межпозвонковые диски и окружающие мягкие ткани. Не меньшей диагностической ценностью обладает и МРТ. Это тоже метод с высоким разрешением.
Но МРТ и КТ менее доступны, чем рентген, поэтому не относятся к рутинным исследованиям. Обследование целесообразно начинать с рентгена, и если клиническая картина соответствует рентгенологической, а на лечение есть положительный ответ, то этим можно и ограничиться. При подозрении на какие-то другие процессы, а также при осложнениях остеохондроза возможно применение КТ и МРТ для более точной диагностики.
источник
Рентгенография прекрасно визуализирует костные ткани позвоночника, и может использоваться для диагностики остеохондроза любого отдела спины. Именно с помощью нее обычно и удается выявить у пациента это заболевание в рамках первичного осмотра.
Рентгена достаточно для обнаружения остеохондроза и его локализации. Но для выяснения нюансов заболевания (в том числе не вовлечены ли в патологию мягкие ткани) используется КТ или МРТ: это более информативные методы.
Рентгенодиагностика позволяет достаточно хорошо визуализировать позвоночный столб и определить наличие/отсутствие остеохондроза (в любом сегменте). Современные рентгенографические аппараты дают детализированную картинку, на которой видны даже начальные проявления болезни.
Видно ли остеохондроз – это только половина вопроса: другая половина заключается в том, как его видно и насколько точно. На рентгенографии можно подтвердить наличие остеохондроза, но нельзя получить множество подробностей его течения.
Например, очень часто упускается компрессия (сдавливание) позвоночных сосудов или нервных узлов. И чтобы обнаружить такие осложнения, нужно проводить магнитно-резонансную томографию, желательно в режиме ангиографии.
Как выглядит остеохондроз на снимке – зависит от того, какой аппарат используется. Старые рентгенографические аппараты советского производства дают крайне скудную картинку. Новые аппараты позволяют выявить множество признаков заболевания.
Остеохондроз позвоночника на рентгеновском снимке
Выявляемые признаки болезни:
- В шейном отделе: косвенные признаки компрессии или повреждения нервных узлов и/или сосудов, костные остеофиты (образования), деформации и неправильный изгиб позвонков, их дестабилизация (тут нужно дифференцировать со спондилолистезом).
- В грудном отделе: деформативные изменения, неправильный изгиб позвонков, проседание позвонков (из-за чрезмерной нагрузки), при существенных воспалительных изменениях заметны затемнения на некоторых участках отдельных позвонков.
- В поясничном отделе: все то же самое, но еще может быть видно сдавливание большого пучка нервных узлов (так как в пояснице их очень много); можно заметить компенсаторное изменение положения отдельных позвонков.
Обследование позвоночника проводится с помощью рентгенографии, компьютерной или магнитно-резонансной томографии. Рентгенография хороша тем, что часто бесплатна, доступна, расшифровка полученных данных производится на месте, вред для здоровья минимален.
Плюсы на этом кончаются: по информативности (при обследовании костных тканей) эта процедура существенно проигрывает магнитно-резонансной и компьютерной томографии.
Магнитно-резонансная томография хорошо визуализирует костные ткани, но хуже, чем КТ. Магнитно-резонансная томография хороша в исследовании разных структур организма человека, включая мягкие ткани.
Поэтому ее используют в случаях, когда имеется подозрение на компрессию мягких тканей, сосудов или нервов позвонками. МРТ не только покажет наличие компрессии, но и установит, насколько серьезен процесс, насколько сильно пережата ткань, и не развились ли какие-либо вторичные осложнения.
Выходит, что рентгенографию хорошо использовать для первичной диагностики остеохондроза. Если болезнь протекает мягко, по данным рентгена никаких серьезных осложнений нет – то на этом можно остановиться.
Визуализация позвоночника на рентгенографии
Однако если рентгенография показывает хотя бы косвенные признаки серьезных осложнений, или заболевание не в начальной стадии, то необходимо проводить дополнительную диагностику: КТ или МРТ. Иногда эти методики дополняются ангиографией (например, при синдроме позвоночной артерии) или введением контрастных веществ.
к меню ↑
Нецелесообразно проводить рентгенографическое исследование без патологической симптоматики. Исключением являются те случаи, когда вы предрасположены к развитию дегенеративно-дистрофических болезней, или входите в группу риска (например, страдаете гиподинамией или долгое время проводите у компьютера/рабочего стола).
Показаниями к диагностике являются:
- Хронический болезненный синдром, локализующийся непосредственно в позвоночном столбе или в мягких тканях спины.
- Частые головокружения, цервикогенные головные боли, мигрень.
- Зрительные артефакты: мушки, вспышки и молнии перед глазами, пелена, светобоязнь.
- Тиннитус (низкочастотный писк в ушах).
- Скованность в движениях спины.
- Частый хруст в спине при различных движениях (в норме такого быть не должно).
- Парестезии (чувство онемения) в верхних и/или нижних конечностях, шаткость походки, умеренные нарушения координации движений.
Противопоказания к процедуре:
- беременность (особенно на первом триместре);
- тяжелое состояние больного (кахексия, острые системные инфекционные процессы);
- различные внутренние кровотечения;
- открытый пневмоторакс.
Абсолютных противопоказаний к процедуре нет. Перечисленные выше противопоказания могут игнорироваться, если так считает лечащий врач. Частые процедуры рентгена также не являются противопоказанием к последующим процедурам (вред для здоровья минимален).
к меню ↑
Рентгенографическая диагностика при подозрении на остеохондроз проводится по простому принципу: где локализуются симптомы – ту область и нужно обследовать. Иногда целесообразно проводить двойные обследования: исследовать шейно-грудную или грудопоясничную область, так как болезнь очень часто поражает пару отделов спины.
Все становится сложнее, когда симптоматика идет вразброс. Например, имеются зрительные артефакты и головокружения (что свойственно шейному остеохондрозу), но при этом болит поясница.
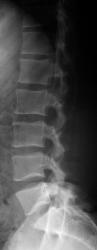
Рентген поясницы при остеохондрозе
Подобные ситуации требуют полноценного обследования всей спины: нужно визуализировать весь позвоночный столб, причем в нескольких проекциях (если это возможно). В некоторых случаях обследование проводят с нагрузкой на позвоночник, чтобы оценить его компенсаторные и амортизирующие функции.
Рентгенография часто проводится бесплатно в государственных медицинских учреждениях. Для этого вам нужно получить направление от врача (невролог, терапевт, вертебролог или ортопед). Для этого придется подождать очереди на бесплатное исследование, которая может затянуться на несколько дней.
Стоимость рентгена в частных клиниках составляет порядка 1500 рублей за один отдел (исследование проводится в двух проекциях). Полностью обследовать позвоночный столб будет стоить примерно 4500—5000 рублей.
к меню ↑
источник
Рентген снимки остеохондроза позвоночника, спины показывают снижение высоты межпозвонковых дисков, краевые разрастания, деформацию тел позвонков, косвенные признаки грыжи
Рентген снимки при остеохондрозе помогают определить уровень снижения высоты межпозвонковых дисков, уровни локализации дегенеративно-дистрофических изменений позвоночника, наличие краевых разрастаний. Вышеописанные изменения наблюдаются у большинства пожилых людей. Остеохондроз редко является причиной сильных болей спины. При наличии симптома проводится дополнительная лучевая диагностика (КТ или МРТ).
При подозрении на остеохондроз назначается рентгенография нужного отдела позвоночника в прямой и боковой проекциях. Рентген снимки при патологии показывают следующие изменения:
1. Снижение высоты межпозвонковой щели, где анатомически локализуется хрящевой диск. Физиологически у человека ширина сегментарных щелей увеличивается сверху вниз, так как на нижние отделы позвоночного столба приходится максимальная амортизационная нагрузка при ходьбе, прыжках, физических упражнениях. Чаще всего патологические изменения локализуются на уровне пояснично-крестцового отдела позвоночника;
2. Краевые разрастания тел позвонков – компенсаторная дегенерация, которая направлена на поддержание вертикальной оси позвоночного столба. Остеофиты образуются на месте хронического повреждения связочного аппарата за счет отложения солей кальция;
3. Снижение плотности костной ткани тел позвонков. При дегенеративно-дистрофических изменениях не только хрящевая, но и костная ткань недополучает питательных веществ. На этом фоне возникает нехватка кальция, снижение плотности костной структуры, что визуализируется на рентгенограмме;
4. Остеохондроз часто сопровождается спондилезом, при котором соседние позвонки срастаются между собой скобообразными (клювовидными) остеофитами. Обе нозологии относятся к типу дегенеративно-дистрофических заболеваний, поэтому часто возникают комбинированно.
Боли спины при остеохондрозе формируются за счет сужения отверстий межпозвонковых дуг, через которые выходят нервных волокна. Болевой синдром при снижении высоты межпозвонковых дисков не такой степени выраженности, как при грыже, но состояние необратимо, поэтому лечение проводится на протяжении всей жизни.
Степени остеохондроза на рентгенограмме:
• 1 стадия – снижение высоты межпозвонковой щели на расстояние не более 1/3 тела позвонка;
• 2 степень – размер межпозвонкового сегмента уменьшается до ½ тела позвонка;
• 3 степень – высота щели не более 2/3 позвонка.
При 2-3 стадии наблюдается хронический болевой синдром, усиливающийся при повороте туловища, движении, беге.
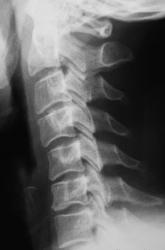
Цифровая рентгенограмма шейного отдела позвоночника в боковой проекции при максимальном сгибании (функциональное исследование).
Описание рентгенолога: На представленном снимке прослеживается снижение высоты межпозвонковых дисков в сегментах C3-C4-C5-C6-C7. При максимальном сгибании прослеживается угловой ход контура с вершиной в области C5-C6. Выраженного смещения тел позвонков не наблюдается. На клинические симптомы значительно влияет объем поражения позвоночника, характер сопутствующих осложнений. По симптоматике профессиональный невропатолог быстро проведет дифференциальную диагностику между дегенеративно-дистрофическими состояниями и позвонковой грыжей.
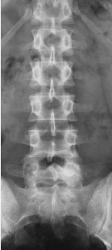
Рентгенограмма пояснично-крестцового отдела позвоночника показательна для диагностики люмбализации S1 и сакрализации L5.
Частота встречаемости переходных пояснично-крестцовых позвонков около 25%. У четвертой части населении прослеживается врожденная аномалия. Неправильная трактовка патологии рентгенологом приводит к ошибочным диагнозам, необоснованному оперативному лечению. Основная задача рентген снимков при боли спины, поясницы не только указать на остеохондроз, смещение позвонков, спондилез, но и выявить врожденные аномалии пояснично-крестцового отдела, о которых врачи нередко забывают.
Люмбализация S1 (первого крестцового позвонка) или сакрализация L5 (пятого поясничного позвонка) встречается у 1 из 4-ех пациентов, что требуется от специалистов пристального внимания к патологии. С появлением современных лучевых методов диагностики выявить врожденные аномалии не сложно, но первичная роль отводится рентгенограммам. Они позволяют верифицировать нозологию.
Рентген признаки люмбализации S1:
• Наличие дополнительного позвонка поясничного отдела. Физиологически у людей 5 поясничных позвонков. Если на снимке прослеживается дополнительный фрагмент позвоночника, отделенный от основной оси просветлением, следует подозревать люмбализацию S1. Отсутствие реберных отростков у Th12 (двенадцатого грудного позвонка) практически не встречается;
• У «молодого» позвонка суставы неразвиты.
Рентген симптомы сакрализации L5:
• Наличие только 4 поясничных позвонков;
• Сужение межпозвонковых щелей (остеохондроз) поясничных сегментов из-за повышенной нагрузки;
• Отсутствие фасеточных суставов на уровне L4-L5.
При чтении снимков возникают вопросы с нумерацией позвонков. Для правильной маркировки нужно ориентироваться илиолюмбальные связки, которые служат ориентиром. Локализуются на уровне пятого поясничного позвонка. Для идентификации сакрализации, люмбализации оптимально исследовании снимков после рентгенографии поясничного отдела в боковой проекции.
Рентген снимки шейного отдела позвоночника – что показывают Рентгенограммы шейного отдела позвоночника назначаются при наличии у пациентов определенных симптомов:
• Боли головы, грудной клетки, плечевого сустава;
• Тошнота;
• Головокружение.
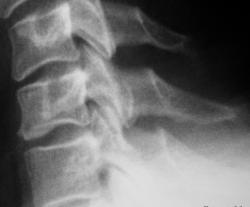
Цифровой снимок шейного отдела позвоночника в прямой проекции
Описание рентгенолога: на представленной рентгенограмме прослеживается заострение полулунных сочленений на уровнях C4-C5-C6-C7 (косвенные признаки вертебробазиллярной недостаточности, требующие подтверждения УЗДГ)
Снимки позволяют выявить остеохондроз, унковертебральный артроз, выявить косвенную патологию, приводящую к нарушению кровоснабжения головного мозга. Статус пациентов, которым проводится рентгенография шеи, достаточно типичен. Приводим описание истории болезни пациента:
1. При поступлении жалобы на боли затылка, тошноту в транспорте, головокружение;
2. болеет около 2 лет;
3. В анамнезе менингит;
4. При осмотре состояние удовлетворительное, АД 125/80 мм. рт. ст., тоны сердца чистые, ритм правильный;
5. Неврологический статус: парезов нет, язык на средней линии, устойчив в позе Ромберга, удовлетворительно выполняет координационные пробы, сухожильные рефлексы живые;
6. Осмотр глазного дна: кровенаполнение на полушарных реограммах в норме;
7. Явление сосудистой дистонии по типу гипертонии;
8. На УЗДГ гемодинамических нарушений не выявлено;
9. При рентгенографии шейного отдела позвоночника – остеохондроз C4-C7 2 степени. Выпрямлен шейный лордоз.
При анализе данной истории болезни предполагалась шейная этиология патологических симптомов в виде головокружения, болей затылка. Комплекс исследований позволил исключить вертебробазиллярный синдром. Для постановки диагноза требуются дополнительные исследования: аудиограмма, МРТ головного мозга.
Рентген снимки шейного отдела позвоночника при сравнении с рентгенограммами других отделов интересны для специалистов возможностью верификации унковертебрального артроза. При костных разрастаниях краев полулунных сочленений повышается вероятность сдавления позвоночных артерий, что приводит к нарушению кровоснабжения головного мозга.
Цифровая рентгенограмма шейного отдела позвоночника при максимальном разгибании (функциональная рентгенография)
Описание рентгенолога: На представленной цифровой рентгенограмме шейного отдела позвоночника прослеживается снижение высоты межпозвонковых дисков в сегментах C4-C5-C6-C7 с субхондральным остеосклерозом замыкательных пластинок тел позвонков. Плавность контуров шейного отдела не нарушена.
Люди с данной патологией способны терять сознание на несколько секунд при резком повороте головы. Головокружение, боли затылка у них появляются часто.
Максимальная часть патологических нарушений при исследовании рентгенограмм позвоночника приходится на позвоночный отдел. Ситуация обусловлена анатомическим строением. При ходьбе, подъеме тяжелых предметов основная амортизационная нагрузка приходится на поясницу, поэтому в нижнем отделе спины самые большие позвонки, крепкие межпозвонковые диски.
Чрезмерная физическая нагрузка приводит к смещению хрящевых дисков. Межпозвонковая грыжа при сильном давлении на корешки нервных волокон приводит к выраженному болевому синдрому, парезам и параличам. Чтобы не допустить таких осложнений, при анализе снимков поясничного отдела рентгенолог не только должен указать дегенеративно-дистрофическую патологию (остеохондроз, спондилез). Нужно обратить внимание на косвенные признаки межпозвонковой грыжи, чтобы отправить пациента на компьютерную томографию или МРТ. Своевременное выявление, оперативное лечение предотвращает парезы, параличи.
У молодых людей боли спины появляются при нарушении осанки. Рентгенография в такой ситуации может не показать остеохондроз, но будут наблюдаться признаки нарушения физиологического лордоза.
Таким образом, рентген снимки позвоночника при патологии спины, груди, шеи являются первым этапом диагностики. Только при обнаружении на них значимой патологии пациента отправляются на компьютерную томографию. Подход применяется для предотвращения ненужного радиационного облучения.
Р.S. Все рентген снимки, приведенные в статье, сделаны одному пациенту. Для формирования заключительного описание следует сопоставить данные всех изображений. Очевидны проявления остеохондроза и унковертебрального артроза на уровнях C4-C7. Для формирования заключительного диагноза прослеживается необходимость исследования кровоснабжения сосудов основания головного мозга (УЗДГ).
Пришлите данные Вашего исследования и получите квалифицированную помощь от наших специалистов
источник
Заболевания, связанные с позвоночником, очень опасны для каждого человека, потому что даже небольшие нарушения могут иметь серьезные последствия, оказывающие влияние на дальнейшую жизнь. Если игнорировать первые признаки различных недугов, связанные с данной частью организма, то вскоре проблема может стать хронической, а избавиться от болей в будущем уже будет невозможно. По этой причине важно при появлении первых симптомов заболеваний позвоночника, а особенно — остеохондроза, важно обращаться к врачу, который не только проведет осмотр, но и назначит необходимые диагностические процедуры, способствующие быстрому выявлению проблемы и постановке грамотного диагноза, поэтому нам так часто задают вопросы о том, как выглядит остеохондроз на рентгене.
Для начала следует рассмотреть, что из себя вообще представляет данное заболевание, ведь знания большинства людей заканчиваются на том, что остеохондроз позвоночника — это серьёзнейшая проблема, с которой необходимо начинать бороться с самого начала, иначе вы столкнётесь с хроническими недомоганиями, а также болями и прочими страшными последствиями. На самом деле, под данным недугом стоит понимать дегенеративные и дистрофические поражения, связанные с межпозвоночными дисками, причём они также распространяются и на ткани самих позвонков.
Если наблюдается серьёзная негативная динамика, то специалисты отмечают то, что просто межпозвоночная проблема имеет серьезные последствия, например, возникает атрофия, распространяющаяся на мышечные ткани, нарушается чувствительность и появляются проблемы, связанные с функциями внутренних органов. Сразу упомянем, что неизлечимое состояние остеохондроза шейного отдела или же в какой-либо другой части позвоночника действительно встречается, но только в тех ситуациях, когда человек старается игнорировать симптомы и вообще не начинает лечение.
Главной причиной развития рассматриваемого недуга считается постоянная, а главное — неравномерная нагрузка. Например, человек может привыкнуть к ношению сумки на одном плече, причём это свойственно даже для людей, профессия которых требует переносить предметы, масса которых превышает 15-20 кг. Также в наше время нередко люди неправильно сидят, выбирают неподходящие для сна матрасы (поверхность не должна быть слишком мягкой), носят «неправильную» обувь (речь идёт про ту обувь, подошвы которой анатомически некорректны). Вот основные предрасполагающие факторы к развитию остеохондроза:
- гиподинамия;
- постоянные истощения нервной национального характера;
- малоподвижный сидячий образ жизни;
- генетическая предрасположенность к данному недугу;
- какие-либо нарушения, связанные с опорно-двигательным аппаратом;
- избыточная масса тела или даже ожирение;
- постоянное ношение неудобной обуви;
- травмы, связанные с позвоночником;
- плоскостопие;
- различные дегенеративные процессы возрастного характера, связанные с нарушением кровоснабжения позвоночника;
- физическое перенапряжение;
- нарушения, связанные с обменными процессами организма;
- курение;
- нарушение осанки, что особо опасно в детском возрасте, когда человек только растет;
- проблемы профессионального характера, то есть факторы риска, связанные с профессией человека;
- проблемы, связанные с нарушениями в процессе усвоения питательных веществ;
- обезвоживания;
- неполноценный рацион, отсутствие в нём важнейших витаминов;
- беременность, а особенно, если она имеет многоплодный характер.
А вот список основных клинических проявлений заболевания (симптомы могут сильно отличаться в зависимости от вида недуга):
- сильные боли, проявляющееся в различных частях организма (например, остеохондроз шейного отдела позвоночника всегда сопровождается болями, поражающими именно шейный отдел, а если речь идет про грудной остеохондроз, то боли будут наблюдаться в области грудного отдела);
- появление дискомфорта в данных областях, а также некая скованность движений (стоит упомянуть, что такие симптомы всегда развивается постепенно);
- онемение конечностей, причём это никогда не зависит от места локализации проблемы (дело может касаться и поясничного отдела, и грудного отдела, и какой-либо другой части позвоночника);
- боли в сердце;
- гипотония мышечного характера;
- нарушения, связанные с чувствительностью конечностей;
- постоянные головокружения или даже головные боли;
- чрезмерная утомляемость.
Обратите внимание! Можно бесконечно рассуждать про данное заболевание, но важно понимать, что оно очень опасно, поэтому действовать надо максимально быстро. Если вы заметите у себя некоторые из ранее перечисленных симптомов или же какие-либо другие нарушения, то обращение к специалисту должно быть быстрым. А при наличии факторов риска, важно по возможности их устранить, например, разнообразить рацион, отказаться от опасной работы, бросить курить или перестать носить сумку на одном плече.
Когда речь заходит про диагностику остеохондроза (вне зависимости от стадий его развития), многие врачи советуют именно метод рентгенографии. Суть данного способа заключается в просвечивании организма посредством ионизирующего излучения, что позволяет сделать некое «фото» скелета человека. Рентгенодиагностика активно применяется в различных сферах медицины, например, в травматологии, а также в стоматологии и в хирургии.
Основными преимуществами, почему рентгеноскопия и рентгенография так часто используются, является то, что такая диагностика дешева и в достаточной степени информативна. Конечно, с помощью рентгеновского снимка не удастся качественно визуализировать мягкие ткани (для этого применяется метод магнитно-резонансной или же компьютерной томографии с контрастным веществом), но рассматриваемый снимок показывает достаточно, чтобы выявить остеохондроз.
Стоит отметить, что признаки остеохондроза можно увидеть на рентгене только со второй стадии развития заболевания (исключением является только поясничный отдел). Дело в том, что поражения межпозвоночных дисков на первой стадии крайне малы. На самом деле, на первой стадии снимок практически никогда и не делается, потому что болезнь не сопровождается сильными болями и прочими появлениями, а пациент про неё чаще всего просто даже и не знает.
Ранее мы уже упоминали про магнитно-резонансную томографию, но может ли вставать вопрос при остеохондрозе, связанный с тем, МРТ или рентген лучше выбрать. На самом деле, магнитно-резонансная томография также может быть полезна, потому что подобное безопасное исследование внутренних органов способно дополнить картину, выстраивающуюся после рентгенографии сведениями о состоянии мышц и мягких тканей. В процессе, связанном с разрушением межпозвоночных дисков, начинается серьёзнейшее воспаление практически во всех окружающих тканях, а МРТ отлично подходит для выявления подобных проявлений.
На самых ранних стадиях развития остеохондроза происходят различные биохимические изменения, связанные с ядром межпозвоночных дисков, они в большинстве ситуаций не сопровождаются никакими симптомами, поэтому и не выявляются с помощью диагностических методов. Стоит отметить этот, что такую стадию часто называют доклинической по понятным причинам. На следующей стадии уже происходит некроз, а именно — процесс отмирания клеток, имеющих отношение к самому ядру межпозвоночных дисков.
Данный процесс называют началом разрушения ткани хрящевого характера, причём такой процесс уже можно увидеть на рентгеновских снимках (происходит небольшое проседание позвоночника, а хрящевая прослойка между всеми позвонками рассматриваемого отдел уменьшается). На этой же стадии появляются болевые ощущения по той причине, что начинают защемляться нервные окончания.
Как можно догадаться, снимки способны показать точные участки позвоночника, которые подвержены остеохондрозу, это также можно определить и по месту локализации симптомов. На данном этапе также происходят и другие нарушения, например, выносливость позвоночника начинает снижаться. Следующая стадия уже очень опасна для здоровья, потому что наблюдаются разрывы, связанные с фиброзным кольцом, наблюдается и протрузия, то есть серьёзное выпячивание межпозвоночного диска. Подобные проявления практически всегда заканчиваются смещением позвонков или даже межпозвоночными грыжами.
Как уже было сказано ранее, рентген назначается только при наличии поводов для этого, в первую очередь — болевых ощущений в разных частях позвоночного столба. Рентген же в таком случае используется в качестве метода, позволяющего подтвердить предварительный диагноз, поставленный специалистом. Вот основные проявления, которые можно заметить на рентгеновских снимках:
- значительное снижение толщины самих межпозвоночных дисков;
- появление каких-либо наростов костного характера на позвонках;
- различные изменения, связанные с формой позвонков;
- искривление позвоночника или же смещение позвонков в рассматриваемом отделе.
Обратите внимание! К сожалению, остеохондроз является таким заболеванием, которое невозможно «поймать» на самой ранней стадии и сразу приступить к лечению. Дело в том, что болезнь начинает развиваться именно в ядре межпозвоночного диска, а проявляется только в виде химических изменений внутри клеток, что, конечно, происходит без серьёзных симптомов и изменений. По этой причине очень важно записаться к врачу при появлении признаков остеохондроза, ведь заболевание уже точно не на первой стадии.
источник
важаемые коллеги! Прошу Вас дать примерное описание по данным снимкам. Мне интересно как будут выглядеть протколы у Вас, и чем они отличаются от описания принятого на западе. Заранее спасибо!
Давайте, я начну, вы меня покритикуете, свое добавите, и получится коллективное заключение!
Начну с того, что ШОП только в боковой проекции я бы не снимала. На травму — прямой и боковой, на остеохондроз — еще и сгибание, и разгибание.
«На рентгенограмме шейного отдела позвоночника в боковой проекции шейный лордоз выпрямлен с формированием локального кифоза Х градусов на уровне С4-5. Высота межпозвонковых дисков снижена, преимущественно в сегментах С3-4 и С5-6. (Была бы прямая, здесь бы описала унко-вертебральный артроз: заострение, удлинение полулунных отростков, отклонение их в стороны) Определяется заднее смещение тела С3 позвонка до 2 мм, переднее смещение тела С4 позвонка до 2 мм. Передневерхний угол тела С4 позвонка вытянут параллельно краниальной замыкательной пластинке, заострен. В межпозвонковых суставах умеренные проявления артроза.
Заключение: R-признаки остеохондроза шейного отдела позвоночника (2-3 период).» Период предположительно, т.к. нет функциональных проб.
Примерно так я бы написала пациенту из отделения при плановом обследовании с предварительным д-зом «остеохондроз». Если по приемнику на травму — ограничилась бы «На шейной боковой спондилограмме без видимых костно-травматических изменений. Выпрямлен лордоз с формированием легкого кифоза на уровне С4-5. Признаки остеохондроза шейного отдела позвоночника.»
Примерно так. Поясничку некогда сейчас.
Уважаемый Доктор Марио! В каком положении произведены снимки поясничного отдела позвоночника — стоя или лёжа?
«На Rграммах ПОП в 2хпроекциях высота тел позвонков не изменена, несколько снижена высота L4-L5,L5-S1 м/позвонковых дисков. Замыкательные платинки тел соотв. позвонков субхондрально уплотнены.Лордоз сохранен.Задняя линия тел позвонков не деформирована.
Закл.: Нач. признаки о/хондроза ПОП.»
Т.к. это все вижу на экране, а не на плеке( у нас цифры нет, к сожалению), то мне еще хочется написать наличие
щели в межсуставной части дужки L5 позвонка. Судя по всему, снимок сделан у молодого человека, то нельзя исключить в дальнейшем появление спондилолистеза при соответствующих факторах( травма, излишние наргузки и т.п.).
А ШОП я описываю примерно так же. У нас неврологи не требуют в заключении писать стадию о/хондроза, поэтому я пишу» начальные признаки, умеренно выраженный, выраженный о/хондроз»
Нарушение статической функции шейного отдела позвоночника — сглаженость физиологического лордоза, с формированием локального патологического кифоза на уровне С5. Нарушение динамической функции — смещение С4 к переди до 2 мм. Висота межпозвоночных дисков снижена в сегментах С3-С4,С5-С6, как следствие дегенеративных изменений в межпозвоночном диске.Нечеткость и не ровность замыкательных пластинок С4-С5-С6 с незначительным субхондральным склерозом. Скошеность переднего края (лимбуса) С3. Передний край С4 заострен с незначительными костными розростаниями, остэофитами до 1 мм. Субхондральный склероз дугоотросчатых суставов.
З-ние: Межпозвоночный остеохондроз 2-3 ст. Нарушение статической и динамической функции.
З-ние: Структурнодегенеративных изменений не выявлено.
Про ШОП. Во-первых, я не описываю боковые без прямых. Во-вторых, в разных условиях описываю по-разному.
Вариант 1. На рабочем месте есть РС.
Протокол рентгенологического исследования
Область исследования — шейный отдел позвоночника
Вид исследования — цифровая рентгенография.
Проекция снимка – прямая проекция, боковая проекция.
Физико-технические характеристики снимка – соответствуют целям и задачам рентгенологического исследования
Состояние мягких тканей – дополнительных тенеобразований в пара- и превертебральных отделах не выявлено
— шейный лордоз спрямлен, отмечается:
— угловые кифозы в C- III -C- IV , C- V -C- VI позв. сегментах
— микроантелистез C — III позвонка
Состояние межпозвоночных дисков
— высота межпозв. дисков снижена неравномерно, преимущественно в C- III -C- IV , C- V -C- VI позв. сегментах
— структура тел позвонков не изменена
— конфигурация тел позвонков – существенно не изменена
— отмечается скошенность передне-верхнего угла и удлинение передне-нижнего угла тел C — III , C — IV , C — V позвонков
— состояние площадок тел позвонков — субхондральный остеосклероз
— задние остеофиты в задне-нижнем углу тел C — III , C — V позвонков
— передний клювовидный остеофит в передне-нижнем углу тела C — VI позвонка
— остеофиты и деформация полулунных отростков тел *** позвонков
Состояние дуго-отростчатых суставов – сужение просвета суставных щелей, субхондральный остеосклероз и краевые костные разрастания в C — VII — Th — I позв. сегменте
Заключение: О стеохондроз с преимущественным поражением C- III -C- IV , C- V -C- VI позв. сегментов. Нарушение статики позвонков. Начальные проявления спондиллеза в C- VI -C- VII позв . сегменте. Спондиллоартроз в C — VII — Th — I позв. сегменте.
Вариант 1. На рабочем месте нет РС.
О стеохондроз шейного отдела позвоночника, задние остеофиты в задне-нижнем углу тел C — III , C — V позвонков . Нарушение статики позвонков: шейный лордоз спрямлен, угловые кифозы в C- III -C- IV , C- V -C- VI позв. сегментах, микроантелистез C — III позвонка. Начальные проявления спондиллеза в C- VI -C- VII позв . сегменте. С пондиллоартроз в C — VII — Th — I позв. сегменте.
Извините за шрифт, взял рабочий вариант.
«Прошу Вас дать примерное описание по данным снимкам. Мне интересно как будут выглядеть протколы у Вас, и чем они отличаются от описания принятого на западе.»
А Вы, Доктор Марио «свой вариант протокола» тоже представите, чтобы и мы сравнили?
Конечно представлю, но я могу на английском, ибо только на нём и пишу, иногда ещё на французком. На русском не получается, вот Вас и всех коллег попросил что бы как-то быть «в теме».
Извините что не опубликовал прямую проекцию ШОП, там ничего интересного! Я сам не описываю без прямой. И спасибо всем за описание!
Доктор Марио! Вы хорошо пишете по-русски, просто переведите текст своего протокола с английского на русский. И, пожалуйста, я очень хотел бы получить ответ на свой пост от 28 апреля сего года. По поводу скрининга молочных желез.
«И спасибо всем за описание!»
Это понятно, но должны быть выводы или хотя-бы Ваше мнение, обо Вы пишете: «Мне интересно, как будут выглядеть протколы у Вас, и чем они отличаются от описания принятого на западе.»
Доктор Ермолаев, дайте ссылку, я не помню.
Снимки выполняем стоя. По протоколам выводы: очень грамотные и красивые протоколы, многие мои коллеги пишут намного меньше и не так подробно. Мой личный протокол был написан в манере Андрея Юрьевича, практически описательная картинка один в один, но в заключение я не пишу остеохондроз, а дегенеративный спондилёз.
А выводы: хорошие грамотные врачи всегда пишут и видят грамотно; анатомия и патология везде одинаковая, и принципы описания должны быть одинаковыми, это и называется объективная радиология.
1. Т.е. Вы согласны с описанием и выводами (заключением) и по шейному и по поясничному отделу?
2. Судя по Вашему «комменту», у Вас пишут также?
Да, то-то из коллег расписал более подробно, кто-то более сжато. Я сторонник более развернутого описания.
Не знаю, как давать ссылки. Просто скопировал и перенес в эту тему.
«Здравствуйте, уважаемый Доктор Марио! После Вашего поста потратил целые сутки на изучение вопроса скрининга заболеваний молочных желез. Боже, упаси меня спорить с рекомендациями экспертов ВОЗ и указаниями МЗ и СР России. Как человек военный, приказы исполняю, а не обсуждаю. Но выскажу свое, сугубо субъективное мнение, по вопросам скрининга заболеваний молочных желез.
Первое. Начну с определения слова СКРИНИНГ- (от англ. screeig «просеивать) простой диагностический тест, применяющийся для исследования большого количества людей с целью выявления, с высокой вероятностью, наличия какого либо заболевания. (Ключевые слова-простой, с высокой верятностью). Факторы скрининга — безопасность , простота применения, стоимость и чувствительность медота диагностики .
Второе. Рассмтрим рентгеновскую и ультразвуковую маммографию, с точки зрения определения и факторов скрининга и будем ставить плюсы и минусы.
Рентгеновская маммография: 1. Безопасность (-), лучевая нагрузка была, есть и будет. 2. Простота применения (+), достаточно просто выполнить рентгенограммы. 3. Стоимость, если сравнивать с ФЛГ, то в 4-6 раз дороже (-). 4. Чувствительность (по данным различных источников) 66-85%, специфичность 64-76%.
Ультразвуковая маммоскопия: 1. Безопасность (+). 2. Простота применения (-), значительно зависит от размера молочных желез пациентки и ее возраста. Иногда и 30-40 минут (норма 30 минут) мало, чтобы просканировать весь объем желез. В таком случае, сколько пациенток способен посмотреть один врач УЗД за смену? 3. Стоимость (-). Колеблется от стоимости сканера. Чем ниже класс сканера, тем ниже стоимость, но падает диагностическая ценность. На сканерах экспертного класса диагностика лучше, но цена резко возрастает. 4. Чувствительность 88-97%, специфичность 78-84%.
Вывод: ни одна из вышеприведенных методик не может использоваться в качестве СКРИНИНГА заболеваний молочных желез, как не попадающие под определение. Как высокоинформативные диагностические методики, без сомнения ДА. При этом если УЗД дополнить ТАБ, то (++++) в диагностике заболеваний молочных желез.
И еще добавлю, что по обзору литературы от конца 90-х годов до настоящего времени количество восторженных отзывов об УЗД, как скрининговой методики выявления патологии молочных желез значительно упало. То же отмечается и на форумах врачей, различных специальностей.
Не помню Вашего поста!
По сути: маммография скрининговая у нас спонсируется минздравом, 70% стоимости они покрыбают, в марте каждого года идёт массивная реклама по ТВ и в газетах. Это единственно признанный метод скрининга рака молочной железы в мире. УЗД никогда не являлся скриниговым методом, критерии чувствительности не те.
Доктор Марио! Я дал ссылку! НАУЧИЛСЯ .
Возвращаясь к нашим баранам! Зря д-р Марио прямую проекцию шеи не выложил! Можно бы было поспорить насчет субхондрального склероза. Я вот думаю, что это не субхондральный склероз, а наслоение изображений полулунных отростков!
Давайте, в таком случае, продолжим анализ.
Пример краткого описания протокола ПОП по дегенеративному спондилёзу:
*** No radiologic signs of osteo-destructive processes been observed at the vertebral bodies and posterior pars. Vertebral end-plates are attenuated; tiny anterior marginal osteophyts are present. Noted findings are indicative for degenerative spondylosis. Discal spaces seem spared; physiological lordosis is satisfact.
Пример краткого описания протокола ШОП по дегенеративному спондилёзу:
*** No events of osteo-destructive processes been noted at the observed vertebras. Radiologic signs of degenerative spondylosis are presented by posterior marginal tiny osteophyts; end-plates sclerotic accentuations and attenuated uncinates. The discal spaces seem spared except for mild posterior aspect height loss at C5-C6 and C6-C7 segments. Physiological lordosis is spared; vertebral alignment is unremarkable.
Можно считать, что тема данного «клинического наблюдения» исчерпана и поставленный вопрос закрыт. Тем более, что после сравнения, представленных протоколов исследования коллегами, Доктор Марио упомянул, что протоколы грамотные и красивые, отметив, что «зарубежные коллеги» «пишут намного меньше и не так подробно. Следовательно — «Мы оказались на уровне Запада».
Конечно, весьма плохо, что не владею «английским», и не могу по достоинству оценить представленное Марио — протоколы (Ермолаев В.В., по всей видимости также английским «не владеет»), но у меня появилось желание вставить «свои пять копеек» в это обсуждение с точки зрения практического врача-рентгенолога, работающего в ЦРБ и имеющего довольно много подобных исследований не только «по направлениям врачей, ведущих амбулаторный прием», но и «по направлению военкомата», где должен быть соблюден определенный регламент, предписанный определенной статьей «Расписания болезней».
1. Каким должен быть протокол по объёму . Вопрос — чисто риторический, большой (подробный), средний (обычно принятый) или краткий — это дело каждого врача-рентгенолога, кто как считает нужным, так и пишет. Конечно, должна быть соблюдена «структура протокола» — паспортная часть, описательная часть и заключительная часть, и как это ни странно — это тоже преррогатива врача-рентгенолога. Иногда приходится слышать от коллег клиницистов «упрек», что протокол написан неполно, кратко, что Иван Иванович пишет объёмный, полный протокол «в котором все есть». Хотя на правомерный вопрос наших коллег к коллеге клиницисту, что ему дает «развернутое описание теневой картины» в лучшем случае следует ответ «так должно быть», в худшем — «ну не знаю».
2. Какой должна быть «описательная часть протокола» и должна ли быть она стандартной? Ответ однозначный — это дело врача-рентгенолога и стандартной она быть не должна, да и не будет с учетом «субъективности» (стандартной описательная часть будет только тогда, когда «болванка протокола», в виде формализованного «заложеннога в компьютер» и используется, как скелет, который «фаршируется», имеющейся теневой картиной). Кому и для чего нужна описательная часть протокола — однозначно только врачу рентгенологу, для чего — для того чтобы, описав имеющуюся теневую симптоматологию, возможно «скомпоновав её в синдром(ы)» определиться по поводу имеющейся «нозологической единицы», возможно умозрительно провести дифференциальную диагностику «перейти к заключительной части протокола» — «заключению» или «выводам» . Мне кажется, что процесс «текущего» анализа теневой картины — описательной части протокола весьма разнится не только от знаний, от стажа работы, но и других компонент. Безусловно, врач-фтизорентгенолог, постоянно работающий в противотуберкулезном учреждении, намного быстрее придет к «заключению» с учетом своего «профессионального опыта» и специфики работы, тоже можно сказать о враче-рентгенологе, работающем в узкоспециализированном ортопедо-травматологическом учреждении. С учетом сказанного, никогда описательная часть протокола не будет стандартной.
3. Другое дело «заключительная часть протокола» — «заключение», «выводы». В данной части протокола, если возможно «сформировать заключение», должен притутствовать определенный стандарт в названии нозологических единиц и в терминологии. В случае если невозможно сформировать заключение должны быть «сделаны выводы», в которых отражаются «умозрения и рекомендации» врача-рентгенолога.
Хочется также заметить, что в ряде случаев от врача-рентгенолога «требуют развернутых протоколов», именно те, которые «данные исследования» назначают необоснованно, а именно «для бумажки» в амбулаторной карте или в истории болезни, ибо весьма редко врачи клиницисты в указанных документах делают «комментирующие записи», что мол-де «с учетом выявленных, при исследовании». «изменяется тактика лечения» и т.д. и т.п.
Уважаемый Доктор Марио!
Мне-бы не хотелось, чтобы Вы воспринимали сказанное, как дискуссию или «возражение Вам». Я просто высказываю своё мнение.
По поводу, так называемых «полных или объемных протоколов», в настоящее время, мое мнение однозначное — «Краткость — сестра таланта». Безусловно, это не распространяется на случаи, когда проводится «экспертиза», например «экспертиза годности к военной службе», где каждый штрих, даже в описательной части протокола весьма значим. В свое время, много времени посвятил «на создание» так называемых «формализованных протоколов исследования», которые могут использоваться «молодыми врачами-рентгенологами» для выработки своего стиля написания протокола, «как отправная часть», но только, как отправная часть, а не стандарт, ибо если это рекомендовать как стандарт — это довольно тяжелая шизофрения. Ниже ссылки на формализаванные протоколы, именно по обсуждаемой локализации.
В настоящее время, в нашем здравоохранении, много говорится о так называемом «законченном случае», т.е. пациент поступил в стационар с определенным заболеванием и ему проведены «согласно стандарту» определенные исследования. манипуляции, лечение, ну и конечно, он выписан «с улучшением», «выздоровлением». По всей видимости, скоро будет подниматься вопрос, о так называемом «законченном случае в лучевой диагностике» и конечным этапом в нашей специальности безусловно будет являться «протокол исследования». И вот тогда, даже в «жутком сне не приснится», нам по всей видимости, будут спущены стандарты (кстати ласточки этих диких стандартов — необходимые лучевые исследования при определенных нозологических единицах уже есть — читал комментарии коллег на одном из сайтов врачей лучевых диагностов), которые мы будум вынуждены выполнять, ибо в противном случае «страховые компании» не будут осуществлять «оплату случаев».
источник